Одним из симптомов многих заболеваний является ломота в ногах, что проявляется болевыми ощущениями разной интенсивности, месторасположения и характера, которые возникают как во время физических нагрузок, так и в состоянии покоя. Ломота нижних конечностей является в настоящее время проблемой многих людей. Пациенты жалуются врачам, что такое состояние наблюдается в ночное время и начинается неожиданно. Это может быть связано не только с проблемами мышц и суставов, но и часто является признаком наличия других болезней в организме. Так, боль в ногах, ломота может сопровождаться судорогами, отеком, покраснением или жжением конечности. Если данное явление не проходит через трое суток, необходимо обратиться к специалисту.
Ломота – это неприятные ощущения, которые локализируются в костях, суставах и мышцах. Человек находится в постоянном дискомфорте, что влияет на качество его жизни. Так, ломота в ногах представляет собой один из видов боли, которую человеческий организм воспринимает несколько иначе. При этом возникают ощущения сдавливания, растягивания и скручивания тканей. Такое явление принято ассоциировать с простудой или интоксикацией, но при этом должна подниматься температура. Но в зависимости от месторасположения и времени проявления недуга причины могут быть разными.
Ломота в ногах причины может иметь различные, при этом наблюдаются дополнительные симптомы:
- Нехватка в организме микроэлементов в результате диеты или нарушения деятельности ЖКТ. Ноги быстро устают, их крутит и сводит.
- Физическое переутомление, длительное пребывание в одном положении, занятия спортом.
- Продолжительное употребление глюкокортикоидов, мочегонных лекарств, а также тех, что снижают уровень холестерина.
- Травмирование конечностей.
- Наличие воспалительного процесса в мышцах нижних конечностей, при котором появляется не только ломота в ногах (причины и лечение рассматриваем в данном материале), но и покраснение, сыпь и пигментные пятна.
- Патологии сосудов ног: развитие атеросклероза, тромбоза, варикоза, остеопороза, васкулита или узелкового периартериита, лимфостаза. При этом могут наблюдаться сыпь, покраснение кожи, синяки, сосудистые сеточки, пигментные пятна, жжение.
- Возникновение остеомиелита у детей, артроза или артрита у взрослых.
- Патологии нервных волокон при сахарном диабете (полинейропатия), остеохондрозе или межпозвоночной грыже, а также у курильщиков и алкоголиков. При этом наблюдается ломота в руках и ногах, покраснение кожи, образование вмятин и т. д.
- Ревматические поражения тканей, их сжатие или судороги.
- Наличие доброкачественных или злокачественных опухолей, заболевание Педжета.
- Появление аллергических реакций, сопровождающихся сыпью, жжением и покраснением.
По ночам ломота в конечностях может быть причиной синдрома беспокойных ног, сильных физических нагрузок на протяжении дня. Неудобная обувь или одна и та же поза продолжительное время провоцирует появление болей в ногах по ночам. Патологической причиной может выступать наличие фибромиалгии, плоскостопия или лимфостаза.
У некоторых людей как бы «выкручивает» ноги при ходьбе. Особенно синдром обостряется, когда происходит смена погодных условий. На серьезных стадиях недуг может приобрести постоянный характер, при котором ломота будет казаться просто мучительной для человека. Особенно это относится к приступам боли при подагре.
Медики выделяют несколько опасных болезней, при которых наблюдается сильная ломота в ногах. Поэтому необходимо незамедлительно обращаться к врачу для постановки точного диагноза и назначения эффективного лечения, так как последствия могут быть очень серьезными, вплоть до ампутации конечностей. К таким заболеваниям относят:
- Варикоз, который проявляется в виде расширения вен, отечности ног, тяжести, монотонных болевых ощущениях, судорог. Если недуг запущен, то появляются синяки на кожном покрове, жжение и прочее.
- Тромбоз сосудов (венозный или артериальный), который склонен стремительно развиваться. В этом случае рекомендуется незамедлительно обратиться к специалисту, так как через четыре дня может начаться некроз и гангрена. Заболевание сопровождается отеком и покраснением конечностей, появлением пигментных пятен, появляется ломота в ногах. Артериальный тромбоз развивается на протяжении нескольких часов и характеризуется болевыми ощущениями, бледностью и онемением ног, гангрена может развиться спустя четыре часа.
- Атеросклероз, который характеризуется появлением постоянных болевых ощущений, вмятин и синяков на кожных покровах конечностей, образуется сыпь. Если заболевание вовремя не лечить, образуется некроз и гангрена, что приведет к ампутации ног.
Если ломота появляется независимо от физических нагрузок, необходима консультация специалиста. Для этого в первую очередь требуется обратиться к семейному врачу, который после проведения исследований даст направление к специалисту узкого профиля (эндокринологу, хирургу, невропатологу или травматологу).
При жалобах пациентов на ломоту и боль в нижних конечностях врач должен провести анализ клинических данных, от результатов которого будет зависеть план действий по установке диагноза и назначения лечения. Для этого применяются лабораторные методы диагностирования. Пациент должен сдать анализы крови (общий, биохимический, водно-электролитный, на глюкозу). Затем проводится микробиологическое исследование, серологический анализ и рентгеноскопия. При подозрении на рак, туберкулез или остеомиелит применяют онкомаркеры, пункционную биопсию или биопсию кости. Также врач может назначить УЗДГ, МРТ и КТ, ангиографию сосудов и реовазографию артерий ног, ЛИД и сцинтиграфию скелета. Таким образом, если человека беспокоит ломота ног по ночам, сопровождающаяся различными дополнительными симптомами, необходимо пройти медицинское обследование для постановки точного диагноза и только потом приступать к лечению, которое назначит специалист.
Методы лечения зависят от причин, которые вызвали ломоту в конечностях. Терапия проводится исходя из результатов обследования и постановки диагноза. Если у человека наблюдаются сосудистые патологии, ему рекомендуются физические упражнения (прогулки, плавание и прочее) для предупреждения появления варикоза, из рациона нужно исключить жирную пищу, алкоголь, необходимо избегать длительных нагрузок на нижние конечности, переутомления, переохлаждения. При патологиях позвоночника и суставов рекомендуется проводить лечение основных заболеваний. Часто медики назначают антидепрессанты для снятия напряжения, противовоспалительные средства, стероиды. Помогает убрать неприятные ощущения массаж, гимнастика, иглоукалывание и т. д. Таким образом, лечение ломоты в ногах проводится в соответствии с основным недугом. Как отдельный симптом она не лечится, основная терапия сводится к трем параметрам:
- Прием медикаментов, что направлено на ликвидацию причины заболевания. Пациенту выписываются необходимые лечебные средства, а также витамины, микроэлементы и противовоспалительные препараты. Это могут быть, например, «Актовегин», «Кавинтон», «Ибупрофен» и другие.
- Физиотерапия, которая также включает массаж, лечебную гимнастику, контроль веса.
- Хирургическое вмешательство. Проводится в экстренных и запущенных случаях заболевания.
Конечно, как было сказано выше, лечением должен заниматься опытный специалист. В домашних условиях можно применять народные методы, если ломота в ногах возникает от физических нагрузок. Так, когда ноги устают, народная медицина рекомендует семь больших луковиц нарезать в большую емкость (тазик) и потоптаться на них около двадцати минут, после чего ноги промыть водой и растереть маслом растительным, массажируя. Такие процедуры необходимо проводить два раза в неделю.
Некоторые советуют делать компрессы из одуванчика. Его толкут и прикладывают получившуюся кашицу к конечностям, перемотав их бинтом или марлевой повязкой. Можно вместо этого растирать ноги касторовым маслом на ночь. Также эффективно использование при ломоте смеси таких трав, как зверобой, толокнянка, бессмертник, семена моркови, плодоножки вишни, листья березы. Одну ложку состава заливают кипятком и настаивают одну ночь в термосе. Употребляют настой по одной ложке столовой три раза в день.
Если своевременно не диагностировать заболевание и не пройти курс соответствующего лечения, возможно прогрессирование недуга и появление негативных последствий. Одним из опасных осложнений является гангрена при патологии вен и артерий, что грозит ампутацией конечности. Если наблюдается тромбоз, его необходимо обязательно лечить, поскольку возникает риск развития тромбоэмболии артерии легких.
Методы профилактики должны быть различными при ломоте в конечностях. Прежде всего рекомендуется вести правильный образ жизни во избежание появления сердечно-сосудистых патологий. Чтобы нормализировать кровообращение в ногах, нужны физические нагрузки. При заболеваниях позвоночника рекомендуется укреплять мышцы живота при помощи лечебной физкультуры.
Необходимо правильно питаться, следить за состоянием ног, не перегружать организм, контролировать вес. Главное, не упустить тот момент, когда нужно обратиться за помощью к врачу, чтобы не возникло осложнений со стороны здоровья. Важным здесь является правильно поставленный диагноз, от которого зависит метод лечения и дальнейший прогноз. Медики рекомендуют следить за своим здоровьем. При появлении ломоты в ногах, причины и лечение которой описаны в данном материале, необходимо пройти обследование.
источник
Голень – это анатомическая область, занимающая промежуток от коленного до пяточного сустава. Она, как и другие зоны тела, является многослойным образованием: сверху лежит кожа, под ней – немного подкожной клетчатки, ниже – мышцы, кости, между которыми проходят сосуды и нервы. Особенность болей области голени в том, что их причиной могут стать не только воспалительные, опухолевые заболевания или нарушение кровоснабжения любой из структур, ее составляющих. Именно эта область будет болеть в ответ на выраженную интоксикацию (например, при лептоспирозе или гриппе); именно здесь крови наиболее тяжело подниматься по венам против силы тяжести, что создает предпосылки для формирования варикозной болезни.
Рассмотрим, почему болят голени ног в привязке к локализации и характеру болевого синдрома, но для начала вкратце осветим анатомию, чтоб впоследствии было понятно, что как называется.
Кожа голени не имеет ничего, что бы отличало ее от покровов других участков. Температурная, болевая и тактильная чувствительность ее обеспечивается нервами, начинающимися от поясницы и проходящими через бедро.
Подкожная клетчатка голени достаточно хорошо выражена. На передней поверхности в ней проходят подкожные вены – малая и большая, а также нерв, идущий к коже. На заднюю поверхность переходят только их ветви. Поверхностные вены сообщаются с глубокими, лежащими между мышечными слоями, с помощью особых перфорантных (коммуникантных) вен.
Под клетчаткой на передней поверхности расположена фасция – пленка, покрывающая мышцы, но здесь она по своей плотности больше напоминает сухожилие. По задней поверхности фасция не такая плотная, но разделяется на 2 листка, которые делят мышцы на 2 слоя – поверхностный и глубокий. Под мышцами находятся 2 кости: большеберцовая – с внутренней стороны, малоберцовая – с внешней.
Мышцы голени (круральная мускулатура). Они покрывают не всю ее переднюю поверхность, оставляя «голым» участок большеберцовой кости по ее наружной поверхности (его можно легко нащупать). Мышцы задней поверхности голени образуют так называемое «второе сердце». При ходьбе они выталкивают кровь из вен в системный кровоток против силы тяжести, а крови в этих венах может депонироваться довольно большое количество. Поэтому в ситуациях, связанных с кровопотерей или потерей жидкости, ноги стараются поднять. Когда же кровеносное русло переполнено, что сопровождается повышением артериального давления, ноги опускают, да еще и тепловыми процедурами стараются, расширив вены, убрать в них большое количество крови.
Кости. Их две: широкая и крупная большеберцовая, а также мелкая, похожая на тросточку, малоберцовая. Вверху и внизу в большеберцовой кости есть углубления, куда малоберцовая кость вставляется. Такое соединение не очень надежно, поэтому кости дополнительно фиксируются перепонкой из плотной соединительной ткани. Через эту мембрану проходят, пронзая ее насквозь, нервы и сосуды.
На голени может развиваться:
- воспаление;
- травма;
- опухоль;
- нарушение кровообращения;
- повреждение нервных волокон.
Сразу оговоримся, что голень левой ноги имеет такие же структуры, как и в правой. Поэтому, в дальнейшем материале мы будем рассматривать боли в зависимости от их локализации в самой голени – как правой, так и левой.
Болевой синдром такой локализации характерен для:
- Перелома костей голени , произошедшего вследствие удара, ушиба, прыжка с высоты или падения. Вначале боль может располагаться локально, в месте, куда пришелся удар, но затем захватывается вся голень. Кроме этого, становятся крайне затруднительными движения в голеностопном суставе.
- Деформирующего остеита , характеризующегося преобладанием процессов разрушения кости над ее образованием. Пораженная кость деформируется, что сопровождается тупыми ноющими болями, которые почти не проходят, а в покое могут и усиливаться.
- Нарушения кровоснабжения вследствие атеросклероза или облитерирующего эндартериита, когда сосуды, питающие ткани голени, все больше суживаются, лишая их питания.
- Газовой гангрены , когда произошло ранение голени, а на ранящем предмете находилась почва, где были бактерии-клостридии (это может быть гвоздь, стекло и так далее). Читай гангрена нижних конечностей.
- Любой из опухолей, развивающейся в круральной зоне , которая вызвала сдавливание кровеносных сосудов или их закупорку опухолевыми клетками. Так, сдавить сосуды могут как доброкачественные новообразования (остеома, хондрома, липома, фиброма), так и раковые (они будут называться саркомами) опухоли. Закупорить же кровеносные сосуды могут только остеосаркома, хондросаркома, лейосаркома, меланома, плоскоклеточный рак кожи, рабдосаркома и другие.
Когда ткани голени болят спереди, это может произойти вследствие следующих причин.
Удар, нанесенный по передней части, падение на колено при катании на скейте, роликах или велосипеде, что спровоцировало не перелом, а только повреждение мягких тканей, будут сопровождаться болью голени спереди.
Также это может быть растяжение или разрыв связок, произошедшие при травме или усиленной тренировке.
При переломе болеть будет вся нога.
Переднюю поверхность ноги можно обжечь при готовке – кипятком или кипящим маслом. В этом месте появится красное горячее пятно или даже волдырь с водянистым содержимым
В передней части часто может возникать рожистое воспаление. Это красное или розовое пятно не очень маленького диаметра, выглядящее, как нарисованное пламя.
Воспаление может быть вызвано не только стрептококком, как при роже. Другие микробы также способны спровоцировать воспалительный процесс в местных мягких тканях. Попасть туда они могут при ранении инфицированным материалом, при плохом кровоснабжении, когда возникают трофические язвы.
Воспаление не обязательно должно быть вызвано микробами. Это может быть экзема или нейродермит, вызванные различными причинами, в том числе и заболеваниями внутренних органов.
Так называется воспаление и отек мышц передней круральной зоны, помещенных в отдельный фасциальный футляр, который ограничивает их дальнейшее расширение.
Боль сильная, локализуется спереди, захватывает стопу, усиливается при сгибании ноги.
Это заболевание чаще всего развивается у людей 10-20 лет, у которых активно растет костная ткань, и при этом они активно занимаются таким спортом, как футбол, бег или баскетбол, сопровождающихся повышенной нагрузкой на ноги. Суть болезни: повреждение костной площадки (бугристости) на большеберцовой кости, к которому крепится сухожилие.
Боль появляется постепенно, первый его эпизод – после физнагрузки. Сначала она слабая, потом становится сильной. Усиливается она при разгибании ноги, а если ноге создать покой, боль ослабеет.
Возникает у спортсменов. Характеризуется сильной болью и в колене, и в голени, сопровождающейся ограничением двигательной активности конечности и увеличением сустава в объеме.
Это состояние возникает у спортсменов, работающих с большой нагрузкой на ноги, которые дали ее сразу, без хорошей подготовки.
Боль ноющая, слабая или умеренная, возникает во время тренировки, а в покое – уходит.
Это появление на коже локальных отмираний ткани связано с сахарным диабетом, тромбофлебитом, варикозной болезнью или облитерирующим эндартериитом. Характеризуется появлением не только кожного дефекта, но и давящей, распирающей боли в этой области.
Его причина – выраженные физические нагрузки. Проявляется он локальными болями в воспаленной мышце, которая усиливается при ее сдавливании и определенных движениях. Если миозит не лечить, мышца слабеет, атрофируется. Подробнее о симптомах и лечении миозита.
Боль по задней поверхности голени характерна для таких заболеваний и состояний:
Если удар или падение пришлось на заднюю часть и не вызвало перелома, будут болеть мягкие ткани в поврежденной зоне.
Если болит сзади и сбоку (по внутренней поверхности), это может быть периостит – воспаление надкостницы. Его причины: длительные физические нагрузки у нетренированных людей, ушибы, переломы. Такие боли чаще развиваются в голени правой ноги, которая обычно является «толчковой» и получает большую нагрузку. Появляются они через небольшое время после тренировки или нагрузки. На месте поражения может быть небольшая припухлость, если трогать которую, будет больно или неприятно. Кожа при этом не красная, не отечная.
В точности те же процессы, какие описаны для передней поверхности, могут развиваться и причинять боль в данной локализации.
Если мышцы, лежащие глубже трицепса голени, инфицируются, теряют нормальное кровоснабжение или растягиваются, то, будучи заключенными в фасцию и не имея возможности расшириться, начинают болеть.
Боль – по задней круральной поверхности. Она острая, распирающая. Усиливается она при попытках разогнуть ногу. Если патологию не лечить, появится отек в области поражения, кожа покраснеет или станет синюшной, над ней повысится температура. Позже нарушается чувствительность, мышцы хуже начинают работать.
Если неудачно прыгнуть или стараться сильно быстро бежать, может произойти растяжение икроножной мышцы. Это проявляется резкой болью в задних круральных отделах в момент растяжения. Через время ткани отекают, а боли – усиливаются.
Сильные физические нагрузки могут привести к воспалению сухожилия, крепящегося к пяточной кости. В этом случае в нижних отделах задней части голени появляется ноющая боль. Она усиливается, если нужно согнуть стопу, например, при ходьбе или беге.
Мышца начинает болеть, и боль эта усиливается при разгибании стопы, сдавливании мышцы, при перемене погоды.
У некоторых людей в ямке на задней поверхности коленного сустава может находиться соединительнотканная капсула с жидкостью – киста Бейкера. Если она разрывается, и жидкость попадает в межмышечные пространства, это проявляется болью, болезненностью, повышением местной температуры.
Боли в голени во внутренней стороне могут быть вызваны:
- периоститом большеберцовой кости;
- травмой этой области;
- рожистым воспалением, развившемся в этой области;
- синдромом «расколотой голени»;
- опухолевыми образованиями, локализованными в данной зоне;
- невропатии подкожного нерва.
Боли во внешней стороне появляются при:
- травме;
- воспалении;
- ожогах;
- остеохондрозе позвоночника;
- межпозвоночной грыже поясничного отдела;
- если в этой зоне расположен плоскоклеточный рак кожи.
Когда боль отмечается в костях голени ноги, это может говорить о:
- периостите . Вызван болевой синдром сильной нагрузкой ног, особенно часто отмечается у солдат первого месяца службы или тех, кто решил быстро «накачать» ноги. Над воспаленной надкостницей отмечается небольшой отек кожи неизмененного цвета, кость в этом месте болезненна. На рентгене первые 20 суток ничего не видно;
- болезни Осгуда-Шлаттера ;
- деформирующем остеите . Это процесс характеризуется нарушением нормальных процессов, происходящих в костях голени. Вместо того, чтоб процесс обновления кости (ее разрушение и созидание) происходил постепенно и сбалансировано, начинает преобладать разрушение. Кости пытаются восстановиться, но происходит это медленнее, поэтому они имеют тенденцию ломаться;
- остеомиелите – воспалением костного мозга, находящегося в большеберцовой кости. Боль распирающая, сильная, сопровождается повышением температуры, сонливостью, слабостью, иногда – тошнотой. Подробнее о симптомах остеомиелита.
Если боль – в мышцах голени, это может быть:
- миозит ;
- мышечная «крепатура» , возникающая вследствие перегрузки мышечной ткани во время тренировки или работы. Боль может быть довольно сильной; она проходит после небольшого периода бездействия;
- варикозная болезнь , когда на задней поверхности голени видны расширенные вены;
- лептоспироз . Эта болезнь чаще возникает у охотников и рыбаков, характеризуясь тяжелым течением с повреждением печени и почек. Болят обе голени, это сопровождается также слабостью, повышением температуры. Через время человек может заметить пожелетение собственной кожи, а затем – уменьшение количества мочи;
- боль в мышце голени может отмечаться после ее судороги , возникающей на фоне обезвоживания, при беременности, при нахождении в холодной воде;
- нарушение иннервации , возникающее при остеохондрозе или межпозвоночной грыже, локализованных в поясничном отделе позвоночника;
- туннельный синдром – передний, задний или боковой.
Боли в коже голени отмечаются при:
- Травме (ушибе, сдавливании, размозжении) тканей . В этом случае на коже будет синяк или кровоподтек; также человек должен помнить факт травмы.
- Ожоге : солнечном, химическом или физическом. Кожа покрасневшая, отечная, на ней могут находиться пузыри. Человек может указать сам факт ожога.
- Воспалении (например, рожистом или герпетическом) . Такое воспаление – заметное явление. Так, рожистый процесс выглядит как ярко-розовое пятно на коже, горячее на ощупь, имеющее четкие, похожие на языки пламени, границы. Опоясывающий герпес – это группа пузырьков, расположенных по ходу нервного ствола, кожа под которыми болит.
- Флегмоне , то есть вызванном гноеродными бактериями расплавлении подкожной клетчатки. Она возникает после проникающего ранения или на фоне трофических язв, когда под кожу попадают стафилококки, стрептококки, синегнойная палочка и другие бактерии.
- болезни Осгуда-Шлаттера ;
- флегмоне ;
- газовой гангрене , связанной с попаданием в рану на ноге земли, пыли (самих по себе или с ранящим предметом), в которой содержатся клостридии – анаэробные бактерии;
- опухолях , развивающихся из костей этой анатомической зоны. Боль острая, колющая, усиливается при физической нагрузке;
- туннельных синдромах .
Резкие боли характерны для остеомиелита – гнойного воспаления костей, в которых содержится красный костный мозг. Боль распирающая, постоянная, выматывающая. Она сопровождается ухудшением состояния (слабостью, сонливостью, снижением аппетита), повышением температуры. Становится больно ходить, а при постукивании по пораженной кости болевой синдром усиливается.
Если боль ноющая, это может говорить о:
- тендините (воспалении сухожилий голени) . Он часто развивается при травмировании сухожилий, частых или интенсивных физических нагрузках, когда в месте прикрепления к кости возникает надрыв. Боль локализуется в области надрыва, кожа в этом месте припухает, может слегка краснеть, выказывает повышенную тактильную и болевую чувствительность;
- грыже межпозвоночного диска ;
- деформирующем остеите .
Боль при беге в голени – это симптом, говорящий о нарушении кровоснабжения тканей. Это характерно для двух заболеваний: облитерирующего (то есть суживающего просвет сосудов) атеросклероза и облитерирующего эндартериита. В начальных стадиях болезни болеть вся голень будет только при длительной ходьбе или значительной физической нагрузке. Когда же боль в голени возникает уже при ходьбе или и вовсе в покое, это значит, что болезнь зашла далеко, и без принятия соответствующих мер может наступить отмирание тканей (гангрена).
Подобный симптом может также наблюдаться при опухолях, когда новообразованная ткань сдавила сосуды, питающие все остальные ткани. Это не обязательно должна быть злокачественная опухоль; липома или хондрома также вполне могут вызвать данную клиническую картину.
Также боли при ходьбе возникнут при:
- мышечных растяжениях . Это возникает немного спустя травмы, аварии или неудобного движения;
- переломах или микротрещинах костей . Это состояние также провоцируется травмой, в отличие от артериальных болезней, возникающих «на пустом месте»;
- варикозной болезни вен голени .
Если нога опухла, это может быть:
- Периостит . В этом случае отек небольшой, но трогать его болезненно. Цвет кожи не изменен. Возникает боль через 2-3 дня после выматывающей тренировки, ушиба или перелома.
- Остеомиелит . Характеризуется лихорадкой, покраснением и отеком в локальной области, болью при ходьбе.
- Флегмона . Повышается температура, снижается аппетит, может тошнить. Отек и болезненность в круральной области распространяются на большую площадь.
- Газовая гангрена . Здесь обязательно присутствует ранение, при котором под кожу и заносятся бактерии, не переносящие кислорода.
- Отек и изменение цвета ноги на синюшный, говорит о перекрытии крупной вены тромбом . Это требует срочного хирургического вмешательства.
- Небольшой отек без изменения цвета кожи может указывать на развитие венозной недостаточности при варикозной болезни вен .
- Туннельный синдром .
Боль в голени у ребенка может возникать вследствие рассмотренных выше:
- перелома, ушиба или длительного сдавливания тканей круральной области;
- судороги мышц при нахождении в холодной воде или развившейся при поносе, когда происходит обезвоживание и лишение организма кальция или магния, других состояний, сопровождающихся уменьшением кровяной концентрации кальция/магния;
- остеомиелита ;
- периостита ;
- болезни Шлаттера ;
- газовой гангрены .
Опухоли в детском возрасте развиваются крайне редко, но при исключении вышеуказанных причин надо обследоваться и по поводу онкологических патологий, в том числе.
Что делать при подобном симптоме до консультации врача, зависит от причины заболевания:
- Если накануне была травма или интенсивная тренировка , можно выпить обезболивающий препарат: «Нимид», «Ибупрофен» или «Дексалгин». Конечности нужно обеспечить покой, мышцы забинтовать эластичным бинтом. Для уменьшения болевого синдрома можно на 15-20 минут 3-4 раза в сутки прикладывать обернутый в сухую пеленку лед к больному месту. Нарушение движения в ноге, увеличение отека после травмы – повод обратиться к травматологу.
- Если боли появились спонтанно, при том, что у человека нет варикозной болезни – тоже повод посетить травматолога.
- Болевой синдром, повышение температуры и ухудшение общего состояния говорит о необходимости посетить травматолога (если болят кости) или инфекциониста (когда болят мышцы). Вызывать «Скорую» и ехать в инфекционный или любой другой стационар нужно, если кроме крурального болевого синдрома, имеется один из таких симптомов:
- уменьшение количества мочи;
- пожелтение кожи;
- высокая температура, особенно когда она плохо снижается при приеме жаропонижающих препаратов;
- ощущение «нехватки воздуха»;
- одышка;
- боли в правом подреберье.
- Когда замечаете, что больно стало ходить, но болит только голень, а не спина , нужно выполнить допплерографию (триплексное или дуплексное сканирование) артерий нижних конечностей, а затем посетить сосудистого хирурга.
- Когда голень беспокоит из-за частых мышечных судорог , сдайте кровь на предмет содержания в ней кальция и магния, обратитесь к семейному врачу, терапевту или педиатра.
- Отек, распирающие боли, хруст тканей в том месте, где несколько раз была травма , говорит о вероятном развитии газовой гангрены, опасной для жизни. Она лечится только в хирургическом стационаре путем операции и постоянного промывания раны перекисью водорода, марганцевокислым калием и другими растворами, приносящими тканям кислород, губительный для клостридий.
источник
На боли в ногах часто жалуются люди разных возрастов. Это связано с тем, что причиной синдрома могут стать многие заболевания и состояния. Некоторые из них наносят серьезный вред здоровью и без своевременного лечения представляют опасность для жизни. Во избежание развития осложнений при возникновении боли в ногах необходимо обратиться к врачу за консультацией. Самостоятельное лечение при этом недопустимо.
В зависимости от возраста человека те или иные причины болевого синдрома в ногах являются более вероятными. Пожилые люди чаще страдают дегенеративными заболеваниями разных систем организма. Наиболее распространенными причинами болей в ногах у них являются:
- венозная недостаточность;
- артериальная недостаточность;
- поражение периферических нервов (полинейропатия);
- остеохондроз;
- заболевания суставов.
Чаще всего хроническая венозная недостаточность является следствием варикозной болезни. В этом случае возникают жалобы на боли в ногах, появляющиеся обычно к вечеру после длительного пребывания в вертикальном положении. Многие пациенты отмечают, что ноги сильно отекают к концу дня и с трудом входят в обувь.
Облегчает состояние пребывание в положении лежа с приподнятыми выше уровня тела конечностями. При осмотре обычно удается определить под кожей варикозное расширенные вены, а при длительном существовании патологии — пигментацию и даже трофические язвы.
Острый болевой синдром может быть связан с развитием тромбофлебита. Это заболевание иногда возникает спонтанно, но чаще оно появляется у лежачих больных в послеоперационном периоде (например, после удаления матки и других вмешательств). Это состояние требует неотложного лечения, так как может осложняться тромбоэмболией легочной артерии, приводящей к летальному исходу.
Хроническая артериальная недостаточность часто развивается из-за облитерирующего атеросклероза сосудов нижних конечностей. Обычно это состояние сочетается с плохо контролируемым повышенным давлением, гиперхолестеринемией и длительным стажем курения. Другой возможной причиной артериальной недостаточности является облитерирующий эндаартериит — аутоиммунное заболевание. При этих недугах боли возникают во время физической нагрузки ( даже при обычной ходьбе), так как приток крови по суженным сосудам в этот момент является неадекватным.
Клиническая картина характеризуется развитием перемежающейся хромоты. Это означает, что после определенного объема физической нагрузки (индивидуального в каждом случае) возникает болевой синдром, для купирования которого человеку необходимо остановиться и немного отдохнуть. После компенсации кислородной недостаточности ощущения стихают, пациент может продолжить движение. Кожа на вид бледная (реже багрово-красная из-за расширения подкожных сосудов в ответ на гипоксию), холодная на ощупь, пульсация на артериях ног снижена.
К патологиям, вызывающим мучительный болевой синдром в ногах, относится и полинейропатия. Это нарушение работы периферических нервов проявляется по-разному:
- метаболическая полинейропатия (диабетическая, уремическая и др.);
- токсическая (алкогольная);
- алиментарная (дефицит витамина В1);
- наследственная (полинейропатия Шарко-Мари-Тута и др.);
- аутоиммунная (полинейропатия Гиена-Барре);
- инфекционно-токсическая (поражение периферических нервов при дифтерии).
Наиболее распространенными являются метаболические полинейропатии, особенно при сахарном диабете. Для клинической картины характерны различные симптомы — боли в ногах в состоянии покоя (сводит икры), особенно по ночам, ощущение зябкости, покалывания, ползания мурашек, возможно возникновение дискомфорта при легком прикосновении к коже. Ноги при полинейропатии теплые, пульсация на артериях нижних конечностей сохранена. Характерны уменьшение всех видов чувствительности ниже колен как спереди, так и сзади, и атрофические явления в мышцах стопы.
Для более детального ознакомления с темой, прочитайте эту статью: Что из себя представляет полинейропатия
Боли в ногах могут возникать из-за остеохондроза поясничного и крестцового отделов позвоночника. В этом случае простреливающие ощущения распространяются с задней поверхности бедра на передне-боковую сторону голени и тыл стопы.
Усиление болевого синдрома происходит при попытке наклона туловища вперед. Выпадает рефлекс с ахиллова сухожилия, происходит снижение чувствительности кожных покровов.
Причиной болей в ногах могут быть многочисленные заболевания суставов. Наиболее распространенным недугом является деформирующий остеоартроз. Неприятные ощущения возникают в этом случае при движении, особенно вначале (например, вставании со стула). Многие пациенты жалуются на постоянные ноющие боли («ломит ноги») при смене погоды. При длительном существовании заболевания происходит деформация. Наиболее часто поражаются крупные суставы ног (коленные, тазобедренные).
При повышенном содержании в крови мочевой кислоты развивается подагра, протекающая с чередованием острых атак и периодов ремиссии. Часто поражается первый плюсне-фаланговый сустав стопы.
Встречается и такое аутоиммунное заболевание, как ревматоидный артрит, нападающий преимущественно на мелкие суставы стопы и кисти. Синдром в этом случае возникает после длительного отдыха (по утрам) и характеризуется скованностью в суставах. После выполнения гимнастики болевые ощущения постепенно проходят. При длительном существовании заболевания возникают типичные деформации.
Хроническая патология в более раннем возрасте встречается намного реже, но нельзя полностью исключать возможность причин, характерных для пожилых людей.
Наиболее часто у детей и молодых боли в ногах носят временный функциональный характер. Например, возникают после запредельных нагрузок (при быстром и/или длительном беге, многократных приседаниях).
У женщин боли в ногах часто связаны с изменением размеров матки и нарушением анатомических взаимоотношений между тазовыми нервными сплетениями при беременности и во время месячных.
Серьезной причиной неприятных ощущений у ребенка может оказаться остеомиелит — гнойная инфекция, поражающая все слои кости, в том числе костный мозг. При ней возникают интенсивные боли, ограничивающие движение, выраженные интоксикация и лихорадка.
Поставить диагноз самостоятельно без дополнительного обследования невозможно даже при явной клинической картине. Для выяснения причины болевого синдрома необходимо обратиться к врачу.
При варикозной болезни вен нижних конечностей необходима консультация хирурга или флеболога. Дополнительно проводится ультразвуковая допплерография (УЗДГ) сосудов ног. На длительный прием назначаются венотоники (Детралекс, Флебодия и др.) или рекомендуется оперативное лечение.
При развитии артериальной недостаточности необходимо получить консультацию сосудистого хирурга и провести УЗДГ сосудов ног. В зависимости от степени стеноза может быть рекомендовано консервативное (антиагреганты, антикоагулянты, препараты простогландинов) или оперативное лечение.
К неврологу нужно обратиться при полинейропатии и остеохондрозе. В первом случае иногда проводится электромиография, во втором — МРТ позвоночника. Терапией полинейропатии являются метаболические препараты (витамины группы В, тиоктовая кислота), с целью уменьшения болевого синдрома назначают антидепрессанты (Амитриптиллин, Дулоксетин), антиконвульсанты (Габапентит, Прегабалин) или сильнодействующие препараты (Трамадол). Важна также компенсация основного заболевания (сахарного диабета, хронической почечной недостаточности). При остеохондрозе позвоночника проводится комплексное лечение, включающее консервативную терапию (нестероидные противовоспалительные препараты (НПВП ), глюкокортикостероиды, витамины группы В), массаж, гимнастику. В тяжелых случаях требуется оперативное вмешательство.
Патологиями суставов занимается ревматолог. Обязательно проводится рентгенологическое исследование пораженных областей, определяется уровень ревматоидного фактора и мочевой кислоты в крови. При выраженном болевом синдроме при любой суставной патологии назначают НПВП. Специфическая терапия ревматоидного артрита включает глюкокортикостероиды, цитостатики и другие препараты. При деформирующем артрозе назначают хондропротекторы (Дона, Структум и др.), в запущенных случаях производят протезирование суставов. При подагре лечением является прием Аллопуринола.
Остеомиелит — хирургическая патология. При подозрении на это заболевание обязательно производят рентгенологическое исследование пораженной конечности. Требуется антибактериальная и дезинтоксикационная терапии, оперативное вмешательство с удалением гнойного очага в кости.
источник
Существует очень много состояний, при которых больной отмечает боль в ногах. В этой статье мы объясним, почему болят ноги ниже колен (голени и ступни) и расскажем, насколько серьезную угрозу для здоровья могут представлять эти состояния. В некоторых случаях проблему можно решить и в домашних условиях, но при возникновении любых вопросов или при ухудшении состояния рекомендуется немедленно обратиться к врачу. Он поможет выявить истинную причину заболевания и назначит лечение.
Распространенными причинами болей в области голени являются заболевания опорно-двигательного аппарата:
- мышечные спазмы;
- синдром «расколотой голени»;
- воспаление или растяжение связок;
- перелом.
Мышечные спазмы как причины, из-за которых болит голень, характеризуются появлением резкой, очень сильной сжимающей боли ниже колена, в икроножных мышцах. Спазм может возникнуть на фоне перенапряжения, после интенсивной тренировки, при резкой смене температуры, обезвоживании. Боль в данном случае возникает в задней части голени.
Такое состояние характерно для спортсменов, особенно при повышении интенсивности тренировок. Основное лечение заключается в исключении причины ухудшения состояния – нормализации нагрузки и постепенной адаптации к повышенной интенсивности тренировок.
Что делать при мышечных спазмах? Обычно достаточно приложить тепло и аккуратно помассировать спазмированную мышцу, улучшая кровоток. Боль в голени из-за перетренированности можно предупредить с помощью растяжки и разминки перед тренировкой. Это также поможет избежать и переломов кости.
Боль в голени при данном состоянии развивается из-за воспаления соединительной ткани и мышц, расположенных вдоль большеберцовой кости. При этом отмечается жгучая боль, которая проходит в покое. Часто боль возникает после бега или прыжков на твердой поверхности, особенно во время продолжительной тренировки. Характерным является место возникновения боли – по передней поверхности голени. Больной также может отмечать тяжесть и уплотнение в мышцах по передней поверхности голени.
Боль при синдроме «расколотой голени» обычно не интенсивная и проходит самостоятельно. Чувство тяжести может оставаться несколько дольше, даже после исчезновения боли. В некоторых случаях может помочь прием болеутоляющих препаратов. Для профилактики необходимо укреплять мышцы и больше времени уделять растяжке.
Одним из первых признаков тендинита (воспаления сухожилий) голени является постоянная жгучая боль в нижней части ноги, в области ступни или в подколенной области. Пациенты с воспалением также могут жаловаться на то, что у них постоянно ноют ноги. В этом случае состояние улучшается уже после первого приема противовоспалительных препаратов.
Если после приема болеутоляющих препаратов боль не проходит, то стоит подозревать разрыв ахиллова сухожилия. В данном случае имеется высокий риск развития нарушения кровообращения в сосудах стопы. Поэтому необходимо незамедлительно обратиться за помощью к врачу. Необходимость срочного вмешательства объясняет тяжесть состояния – есть риск навсегда остаться инвалидом.
Кроме нарушений в мышцах причиной боли в ноге ниже колена может стать перелом кости или разрыв связок. При этом боль возникает сразу после резкого ушиба или любой другой нагрузки и не утихает со временем, даже после приема болеутоляющих препаратов.
Это очень серьезное состояние, требующее незамедлительного вмешательства для восстановления целостности кости. Любая задержка может стать причиной тяжелых осложнений, вплоть до ампутации стопы или всей конечности, поэтому при выявлении симптомов перелома необходимо сразу вызвать скорую помощь, обездвижить конечность и приложить лед к месту травмы.
Проведение УЗИ при варикозе
Наиболее распространенные причины (среди заболеваний сосудов), при которых болят ноги ниже колен:
- тромбоз вен;
- варикозное расширение вен;
- васкулиты;
- атеросклероз.
Как правило, боль в голени вызывает тромбоз глубоких вен. Это происходит при застое крови вследствие пассивного образа жизни. Кроме того, причинами тромбоза может стать:
- лишний вес;
- курение;
- прием определенных препаратов.
Боль при тромбозе вен голени имеет тянущий характер. Больной жалуется, что ногу «ломит» или «тянет». Также некоторые пациенты жалуются на «тяжесть в стопе» при попытке разогнуть или согнуть ногу в голеностопном суставе.
Если тромб рассосется, боль пройдет. Но не стоит ждать, когда это произойдет самостоятельно. Обратитесь к врачу, так как отрыв тромба может вызвать очень серьезные осложнения, в том числе смерть.
Среди менее опасных осложнений тромбоза вен можно выделить нарушение кровотока в области костей. Например, недостаточное кровоснабжение большеберцовой кости впоследствии приведет к ее деформации и перелому. Поэтому рекомендуется обратиться за профессиональной помощью уже при первых симптомах заболевания.
Нарушение работы венозных клапанов приводит к расстройству кровообращения, при этом под кожей появляются извитые темно-синие или фиолетовые вены. Это состояние может сопровождаться тупой ноющей болью в районе пораженных сосудов и чувством «тяжести» по всей поверхности голени. Характерным симптомом является усиление боли при долгом стоянии в одной позе. Также стоит заподозрить варикозное расширение вен, если у вас постоянно ноют ноги.
Что делать, если при варикозном расширении вен ноги постоянно «ноют» и «гудят»? Лечение заключается в ношении плотных компрессионных чулок. Если при их использовании боль все равно остается, проконсультируйтесь с врачом о начале приема венотоников и болеутоляющих препаратов.
Васкулит – это воспаление внутренней оболочки сосудов. Боль в голени при васкулите выражена очень интенсивно и имеет постоянный жгучий характер. Тяжесть и боль усиливаются при перемене положения конечности. Отличить воспаление от других состояний можно по наличию отека, покраснения кожи в области поражения и общим симптомам (слабость, повышение температуры тела).
Что делать, если болят голени при васкулите? Лечение заключается в применении противовоспалительных и антибактериальных препаратов.
Атеросклероз характеризуется повреждением и уплотнением внутренней стенки артерий. Их просвет сужается или полностью перекрывается, вследствие чего развивается нарушение кровообращения. При развитии атеросклероза в сосудах голени в этой области может отмечаться боль и судороги. Обычно они возникают при долгой ходьбе, лазании по лестнице и других нагрузках, сопровождаемых учащением сердцебиения и усилением нагрузки на мышцы.
В легких случаях боль проходит после отдыха. Но если артерии сильно сужены или перекрыты, она может принимать постоянный характер и сохраняться даже в покое. Боль при атеросклерозе может сопровождаться ощущением «тяжести» и изменением цвета кожи в области стопы. Также на атеросклероз могут указывать плохо заживающие раны.
При отсутствии лечения данное состояние вызовет некроз ткани. Если кожа голени становится бледной, принимает синий или темно-синий оттенок, чернеют стопы, немедленно обратитесь к врачу – возможно, вам потребуется оперативное вмешательство для восстановления нормального кровотока в нижних конечностях.
Группы риска атеросклероза составляют люди с такими заболеваниями, как:
Что нужно делать для улучшения состояния при атеросклерозе? Основное лечение – переход к здоровому образу жизни:
- отказ от курения;
- соблюдение диеты;
- контроль веса;
- занятия спортом.
Стоит учитывать, что сосудистые нарушения не только вызывают боль, но и отрицательно влияют на прочность костно-суставной системы. Отсутствие лечения заболеваний сосудов может привести к частым переломам костей и снижению тонуса и эластичности мышц.
Лечите любые описанные состояния своевременно, и вы забудете о том, что такое боль в голени.
Существуют и другие причины болей в области голени, например диабетическая нейропатия. При этом состоянии происходит поражение нервов из-за повышенного уровня глюкозы в крови. Заболевание характеризуется возникновением боли в обеих ногах одновременно с ощущением онемения и потерей чувствительности кожи стоп и голеней.
Лечение производится под наблюдением врача и состоит в нормализации уровня глюкозы и приеме болеутоляющих препаратов.
источник
Боли в голени – довольно сложная проблема для человека, потому что они могут быть симптомом такого заболевания, как тромбоз, опасного для жизни. И тромбоз – не единственное заболевание, о котором сигнализируют боли в голени. Бывает, что подобные болевые ощущения в голени связаны с заболеваниями, которые пока что находятся в начальной стадии развития – тогда их можно быстро вылечить. Как отличить опасную ситуацию от такой, с которой можно быстро справиться?

- В крови снижена концентрация определенного вида солей, например, магния, кальция, калия, магнезии. Причиной снижения концентрации солей могут быть диуретики.
- Человек бесконтрольно принимает медицинские препараты: статины (они способны вызвать разрушение или деформацию тканей мышц, тем самым снизив уровень холестерола в крови).
- Мышечные спазмы, прежде всего в результате длительных нагрузок, физического перенапряжения.
- Разрыв или надрыв связок либо сухожилий по причине травм в мышцах
- Перелом костей голени, голеностопного сустава
- Деформация или травма мениска
- Тромбоз вен (глубоких или поверхностных), закупорка сосудов
- Воспаление сухожилий
- Повреждение мениска.
- Атеросклероз, возникающий в сосудах ног
- Инфекционные поражения тканей голени
- Деформация, разрыв, растяжение, травмы, повреждения нервных волокон (в группах риска – курильщики, люди, злоупотребляющие алкоголем, а также диабетики).
- Так называемый синдром капкана, когда голень зажата или сдавлена в результате травмы или перенапряжения мышц
- Переломы из-за перенапряжения
- Контрактура мышц – так называемая их забитость по причине перенапряжения, больших нагрузок
- Воспаления надкостницы большой берцовой кости
- Надрывы – большие и малые – в мышцах икры
- Расширенные вены, надрыв связок, расположенных под коленом
- Воспаления бугристой поверхности большой берцовой кости
- Воспаления верхушки коленной чашечки – так называемое колено прыгуна
- Опухоль или остеома голени либо бедра
- Злоупотребление такими медицинскими средствами, как кортикостирол
- Злокачественные опухоли кости голени
- Заболевание, которое называют болезнью Педжета (рак сосков молочной железы)
- Синдром Рейно
- Синдром сдавливания мышц
- Компрессия нервных корешков, расположенных в голени
Эта боль локализуется в голени людей, которые часто и помногу курят. Если перестать курить, боли могут пройти. Если после отдыха человек перестает ощущать боли, значит, серьезных проблем со здоровьем нет. Но если даже в спокойном состоянии человека по-прежнему мучают боли, значит, есть серьезный повод обратиться к врачу для диагностики. Сердце и сосуды курильщика подвергаются особенной нагрузке и могут спровоцировать боли в голени. Поэтому особое внимание нужно обратить на сердечно-сосудистую систему.
Тромбоз глубоких вен может представлять опасность только в случае осложнений, которые могут нанести угрозу жизни. Эти осложнения могут возникнуть, если у человека оторвался тромб. Если риск развития тромба высок и он может попасть в легкие или мозг, то человеку требуется операция по удалению тромба, иначе возможен летальный исход. В случае если у человека есть тромбы в венах, у него может болеть голеностоп.
Сдавливание тканей может быть в результате сильного воздействия на голень, сдавливания ее тяжелым предметом, травмы голени. Из-за этого может произойти кровоизлияние в мягкие ткани голени, отчего возникает опухоль и боль. Кровеносные сосуды при такой травме тоже могут сдавливаться, отчего на коже возникает гематома красного или синего цвета.
Бывает, что при сдавливании происходит кровоизлияние в мышцы, заодно сдавливаются сосуды и нервные волокна. Из-за этого возникает отечность ноги, которая становится очень горячей, меняет цвет и в области голени проявляется болевой синдром.
Если при этом мышечная ткань и нервные волокна повреждены, этот процесс может быть необратимым, боли могут быть очень сильными. При этом мышцы атрофируются, стопа не может выполнять своих функций, медики называют это состояние повисшей стопой. Человек не может ее сгибать, а значит, не может ходить, ездить на мотоцикле или велосипеде, даже плавать.
Эта боль может встречаться при остеомиелитов, особенно остеомиелита голени, при котором иммунитет очень ослабляется, и тогда может потребоваться операция.

В этом случае человека тоже может беспокоить боль в голени. Оно больше характерно для людей, которые занимаются спортом и много бегают: футболистов, бегунов, баскетболистов. Повреждение мениска чаще всего лечат путем хирургического вмешательства.

Такая боль может провоцировать боль в голени. Лечение очень простое – массажи, обезболивающие, мази с анальгетиками. И все будет в порядке – боли в голени перестанут беспокоить.
Это зависит от заболевания, о которых сигнализируют боли. Если речь идет о тромбозе – а таких больных более 50% среди тех, кто жалуется на боли в голени – это опасно. Тромб может оторваться и закупорить вену или пройти по кровяному руслу к другим органам, например, легким. При закупорке тромбом легких человек умирает мгновенно. Причем размеры венозных тромбов не имеют значения для жизни человека – может быть опасным и маленький, и большой тромб.
Очень важно при болях в голени правильно поставить диагноз. Если определить наличие тромбов, то врач продолжит методы исследования. Чтобы точно знать, как бороться за жизнь человека. Если тромбов в венах нет, значит, лечение будет более легким и результативным. Главное – начать его вовремя. То есть- как можно раньше.
Ткани голени пронизаны множеством нервных окончаний. Они есть и в мышцах, и в сухожилиях, и в связках, и в сосудах, и в тканях, которые их окружают. Любая из частей голени может воспалиться, и нервные окончания – тоже. Тогда боль передается по нервным рецепторам. Например, при тромбозе глубоких вен могут воспалиться стенки их сосудов либо тканей вокруг него. Так возникает раздражение нервных окончаний и боли в голени.
Самые распространенные причины болей в голени – постоянные нагрузки на ноги. Это может быть либо длительное сидение или стояние на одном месте либо, наоборот, много ходьбы, бега, прыжков, разного рода передвижений. Боль в голени может возникнуть, когда человек сначала выполняет большую физическую нагрузку, а затем резко прекращает занятия и делает перерыв. Мышцы, связки и сухожилия, которые привыкли быть в тонусе, теперь становятся обездвиженными, поэтому могут болеть от перепадов нагрузки.
Причиной боли могут быть и травмы – вывихи, растяжения, трещины – любые повреждения голени. Тогда нужна немедленная консультация медиков.
Голень – это часть ноги, которая идет от колена до пятки. В ней есть большая и малая берцовая кость. К ним прикрепляется чашечка над коленом. Снизу, в районе пятки, большая и маленькая берцовые кости переходят в лодыжки – внутреннюю и наружную – это отростки берцовых костей. Эти кости по всей их длине соединяются перепонками.
Голень врачи условно делят на две части – переднюю и заднюю. Граница этих частей располагаются по внутреннему краю большеберцовой кости, другая граница проходит от задней части наружного края лодыжки до задней части головки другой кости – малоберцовой.
Мышцы голени расположены по передней части костей голени, а также по задней ее части. Физиологи делят мышцы голени на 3 больших группы. Это передние мышцы, которые помогают разгибать пальцы стопы и саму стопу, наружные мышцы, которые дают возможность сгибаться стопе и вращать ею, а также двигать стопой наружу. И задние мышцы, которые помогают стопе и пальцам стопы сгибаться – эти мышцы называют икроножными. Чаще всего боли в голени не требует долгого времени на лечение, если только причиной не являются серьезные заболевания. Но отчего же возникают боли в голени?
Боли в голени проявляются сначала ниже колена на внешней стороны ног (это область большой берцовой кости). Это длина более 10-15 см. Боль может возникать во время больших физических нагрузок, а после того, как они снижены или прекращены – боль стихает.
Если боль в голени возникла во время физических тренировок, то нужно прекратить эти упражнения, чтобы боль утихла.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Голень – это часть нижней конечности, от колена до пятки. Ее основа – большая и малая берцовые кости, которые по всей своей длине соединены перепонкой. Сзади и спереди к костям голени крепятся мышцы, отвечающие за движения стопы и пальцев ног.
Болевые рецепторы находятся в большинстве тканей голени: в надкостнице, мышцах, связках и сухожилиях, сосудах, а также окружающих их тканях. Соответственно, боль в голени может быть вызвана поражением любой из перечисленных структур. В большинстве случаев боль в голени вызывается нарушениями, которые достаточно легко поддаются лечению. Например, длительная статическая нагрузка в положении стоя, длительная ходьба и другие избыточные физические упражнения вообще не нуждаются в специфической терапии — достаточно полноценного отдыха. Но травмы, удары и ушибы, растяжения, вывихи, воспалительные процессы и т.д. требуют обязательного медицинского вмешательства.
Обычная причина возникновения таких болей – продолжительная или повторяющаяся нагрузка на голень. Локализация боли будет зависеть от того, какая именно мышечная группа страдает больше всего.
Боль в переднебоковой области голени вызывается перенапряжением передней группы мышц. Основным симптомом их повреждения является боль на наружной и передней сторонах голени. Сначала болезненные ощущения возникают только в момент, когда пятка ударяется о землю во время бега. Но, продолжая давать нагрузку на ногу, человек начинает ощущать боль уже при каждом шаге, которая постепенно становится постоянной.
Группа мышц внутренней и задней поверхностей голени ответственна за разгибание стопы во время бега и ходьбы. Их травмы чаще возникают при беге по наклонным поверхностям. Вероятность повреждения мышц может увеличиваться при чрезмерных поворотах стопы внутрь. Также возникновению травм способствует беговая обувь, которая плохо защищает стопу от подобного вращения.
Боль при таких поражениях сначала наблюдается выше лодыжки, на внутренней стороне голени. Она усиливается, если человек поворачивает стопу внутрь в голеностопном суставе, или встает на цыпочки. Если нагрузка не прекращается, то боль перемещается вперед, распространяясь на внутреннюю сторону голеностопного сустава, а также вверх по голени, немного не доходя до колена. Ее интенсивность нарастает по мере того, как прогрессирует повреждение мышц.
Сгибание и разгибание голеностопного сустава связано соответственно с растягиванием и сокращением икроножной мышцы. Если данные движения в суставе происходят слишком резко, внезапно и с чрезмерным усилием, то результатом может стать разрыв икроножной мышцы. Обычно разрыв происходит на небольшом участке мышцы в области соединения ее с сухожилием. Но в некоторых случаях могут наблюдаться достаточно большие разрывы, а иногда даже полное отделение мышцы от сухожилия. Как правило, такие разрывы возникают при резком сгибании конечности в направлении, которое противоположно действующей силе. К примеру, это может быть момент резкого старта или остановки во время бега.
Разрывы мышц сопровождаются сильной внезапной болью в задней части голени. Возникает ощущение, похожее на прямой удар, наносимый по ноге. Боль может стихнуть на некоторое время, но потом она возвращается, становится постоянной, и начинает усиливаться по мере развития мышечного спазма и нарастания гематомы.
При ощупывании травмированной голени наблюдаются местные болевые ощущения. Иногда можно на ощупь определить набухание, которое вызвано кровоизлиянием. При полном разрыве (отрыве мышцы в области ее крепления к сухожилию) иногда даже получается нащупать промежуток, возникший между сухожилием и мышцей. Такие травмы сопровождаются отечностью в районе поврежденной мышцы, и ограничением объема движений.

Наиболее серьезное осложнение, возможное при этом синдроме – развитие необратимых повреждений мышечной ткани и нервных волокон. В таких случаях возникает разрушение мышц и их функциональная несостоятельность (провисшая стопа). Человек может потерять способность сгибать стопу, что делает невозможным нормальное передвижение.
Тендинитами (тендинозами) называется большая группа воспалительных поражений сухожилий. Если процесс распространяется не только на само сухожилие, но и на окружающую его оболочку, то говорят о развитии тендовагинита. Оба эти заболевания сопровождаются болью и нарушениями функций опорно-двигательного аппарата.
Зачастую тендиниты и тендовагиниты встречаются одновременно, так как имеют одни и те же причины возникновения. Различить их очень сложно, но в большинстве случаев и не нужно, поскольку методики их лечения также практически идентичны. При воспалениях сухожилий снижается их прочность, что создает повышенную опасность возникновения разрывов.
Основные симптомы воспаления сухожилий – это:
- боль при активных движениях, которые совершаются с участием пораженного сухожилия;
- относительная безболезненность аналогичных пассивных движений;
- болезненность при ощупывании воспаленного сухожилия;
- покраснение и увеличение температуры кожи над областью пораженного сухожилия;
- крепитация (похрустывание) при движении сухожилия.
Ноющая боль в голени при воспалении связки надколенника
Эта патология встречается у физически активных молодых людей, или у профессиональных спортсменов. В подобном случае данное заболевание называют «коленом прыгуна». Кроме того, такой симптом может наблюдаться не только у спортсменов, но и у обычных людей, преимущественно в возрасте более 45 лет. Ведь различные изменения и микротравмы накапливаются в сухожилии с возрастом, связка стареет, и уже не способна противостоять физическим нагрузкам так же успешно, как раньше.
Пациенты жалуются на болевые ощущения на передней поверхности голени, в области нижней части коленной чашечки и ниже, в месте прикрепления связки. На ранних стадиях заболевания боль в ноге возникает после физической нагрузки. При прогрессировании патологии и переходе ее в хроническую форму, боль появляется уже во время нагрузки, а иногда и до нее. Характер боли — тупой и ноющий, она нередко сопровождается отеком.
Помимо боли, заболевание может проявляться напряжением, скованностью или слабостью разгибания ноги в коленном суставе. Болевые ощущения усиливаются при разгибаниях коленного сустава с сопротивлением, или при надавливании на коленную чашечку.
Разрывы собственной связки надколенника
Подобная травма обычно возникает у людей старше 45 лет, или у более молодых во время спортивных тренировок. Типичное движение, предшествующее разрыву – сильное и быстрое сокращение четырехглавой бедренной мышцы при согнутом колене. Это может произойти при приземлении после прыжка или спотыкании при подъеме по лестнице.
Иногда в момент разрыва можно слышать треск, а ощущения больные описывают как удар палкой спереди по колену. Сразу после разрыва возникает боль на передней поверхности голени. Движение в коленном суставе становится практически невозможным. Больной не способен ни разогнуть ногу, ни удержать ее разогнутой. Часто затруднена или невозможна способность самостоятельно стоять.
При частичном разрыве, или при разрыве с сохранением поддерживающих связок, самостоятельное разгибание в какой-то мере возможно, но оно сильно ослаблено, как и сопротивление сгибанию. Характерный симптом полного разрыва связок надколенника, включая поддерживающие – смещение коленной чашечки вверх за счет сокращения сухожилий четырехглавой мышцы бедра. Иногда даже удается прощупать впадину в том районе, где должна находиться связка надколенника. Через несколько недель после такой травмы может развиваться атрофия квадрицепса.
Ахиллово (пяточное) сухожилие – это наиболее крепкое и мощное сухожилие в человеческом теле. Оно способно выдерживать тягу на разрыв вплоть до 400 кг, а иногда и больше. Несмотря на такие характеристики, его травмы встречаются чаще всего.
Боль в голени ноги при воспалении пяточного сухожилия 
Кроме болезненности на задней поверхности голени появляется покраснение и отечность. Кожа на ощупь в этой области становится горячей, отек постепенно увеличивается, а при хроническом процессе припухлость начинает уплотняться.
Растяжение ахиллова сухожилия
Для данной патологии характерны болезненные ощущения в задней части голени, зачастую по обе стороны от лодыжки. Иногда наблюдается острая боль в икре, и затруднения при поднятии пальцев ноги или переносе веса на пятку. При движении в лодыжке слышатся щелкающие звуки. Это связано с повреждением оболочек из мягких тканей, которые позволяют сухожилию в норме легко скользить по кости.
Резкая боль в голени при разрыве ахиллова сухожилия
Чаще всего разрывы пяточного сухожилия бывают полными. Происходят они при внезапных резких нагрузках на старте у спортсменов-бегунов, в моменты отрыва стопы от земли — при прыжках или резких тыльных сгибаниях стопы (например, при падении с высоты). Частичное повреждение сухожилия возникает при прямых травмах режущими предметами. Пациент предъявляет жалобы на острую боль в области пятки и по задней поверхности голени. Непосредственно момент травмы описывается как ощущение сильного удара по сухожилию. Кроме того, на задней поверхности нижней части голени возникает кровоизлияние и отек. В области разрыва прощупывается промежуток между мышцей и связкой. Отсутствует подошвенное сгибание стопы — пациент не способен встать «на носочки».
Воспаление сухожилий голеностопа
Для данной патологии характерно:
- развитие отеков и припухлости в зоне повреждения;
- покраснение и увеличение температуры кожи, расположенной над суставом;
- боль и жжение в проблемной области;
- ограничение подвижности в суставе.
Пораженная стопа находится в несколько приподнятом положении из-за вынужденного сокращения мышц. Движения в ней сильно ограничены, и сопровождаются болезненными ощущениями.
Боль в голени ноги при растяжении связок голеностопа
Самая типичная ситуация, при которой происходит растяжения связок голеностопного сустава, – это подворачивание стопы кнаружи или внутрь. Часто такие травмы наблюдаются в зимнее время на скользкой обледенелой поверхности, или ступенях. Кроме того, растяжения связок голеностопа могут возникать при неудачном приземлении после прыжков даже с небольшой высоты.
Основные признаки растяжения связок голеностопа – это:
- болезненные ощущения в голени и суставе;
- опухание стопы и нижней трети голени;
- наличие кровоподтека;
- затруднения при ходьбе;
- нестабильность и тугоподвижность сустава.
Резкая боль в голени при разрывах связок голеностопного сустава
Возникновение вывихов связано с растяжением или разрывом связок и суставной сумки. При этом одна из костей, образующих сустав, смещается, и костные суставные поверхности перестают соприкасаться полностью (полный вывих) или частично (подвывих). В любом случае складывается возможность нарушений целостности кровеносных сосудов и нервов. Данное повреждение характерно чаще для голеностопного, чем для коленного сустава, что, несомненно, ведет к развитию болевого синдрома в голени.
При вывихе изменяется внешний вид сустава: под кожей смещенная головка кости образует бугорок рядом с ним, а на самом месте сустава отмечается впадина. Резко ограничивается подвижность сустава: сильные болевые ощущения мешают даже незначительным попыткам движения. Вследствие повреждения сосудов и кровоизлияний в суставную сумку, развивается припухлость.
Стресс-перелом
Стресс-перелом – это следствие постоянных перегрузок. Подобная патология наблюдается в случаях, когда голень и стопа подвергаются повторяющимся стрессовым физическим воздействиям, и уже не способны компенсировать значительные ударные нагрузки. Чаще всего такие травмы встречаются у спортсменов при тренировках в плохой, неподходящей обуви, или при длительном беге по твердой поверхности.
Травматические переломы
Признаки перелома голени делят на две группы:
1. Вероятные:
- боль, которая усиливается при любых движениях;
- наличие припухлости и отека в травмированном месте;
- ограничение подвижности ноги;
- подкожные кровоизлияния.
2. Достоверные:
- неестественное положение конечности;
- её патологическая подвижность в тех местах, где отсутствуют суставы;
- хруст трущихся костных отломков;
- видимые отломки при открытом переломе (в таком случае состояние больного осложняется кровотечением и травматическим шоком).
Переломы костей голени делят на три вида, в зависимости от локализации травмы:
- в верхней части;
- в средней части;
- в нижней части.
Переломы костей голени в ее верхней части
Чаще всего они возникают при падениях с высоты. Пациент жалуется на боль и отек в поврежденной области. Коленный сустав увеличивается в объеме в результате скопления крови (гемартроза). Могут наблюдаться патологические развороты голени кнаружи, или отклонения внутрь. Движение в коленном суставе ограничено и резко болезненно. Затруднена или полностью невозможна опора на ногу.
Переломы тел костей голени
- Перелом тела большеберцовой кости чаще является результатом прямых или непрямых травм. Пациент предъявляет жалобы на отек и боль в области повреждения. Визуально определяется деформация голени. На поврежденную ногу невозможно опереться.
- Перелом тела малой берцовой кости возникает вследствие прямых ударов по голени снаружи. Такая травма обычно сопровождается болевыми симптомами в месте перелома, но отек не имеет значительной выраженности. Также пациент зачастую сохраняет способность опираться на поврежденную ногу. В отличие от ушибов мягких тканей голени, при переломах малоберцовой кости болезненность отмечается и при боковых сжатиях голени на удалении от места травмы.
- Перелом тел обеих костей голени является следствием прямого удара по голени (например, характерный «бамперный перелом» при дорожных происшествиях) или непрямой травмы вследствие резкого скручивания или сгибания голени. Пациенты жалуются на резкие болевые ощущения в области повреждения. Отмечается отечность, синюшность и деформация голени. Стопа обычно отклонена кнаружи. Определяется похрустывание и патологическая подвижность костных отломков. На травмированную ногу невозможно опереться.
Переломы костей голени в нижней части
Переломы лодыжек развиваются в результате прямых (удар по лодыжке) и непрямых (подворачивание стопы внутрь или кнаружи, форсированный поворот) травм. Отмечается отечность и резкая болезненность в голеностопном суставе, отклонение или патологическое сгибание стопы в разные стороны, сильное затруднение или невозможность опоры на поврежденную ногу.
Остеомиелит – это гнойно-некротический процесс, который развивается в кости, костном мозге и окружающих их мягких тканях. Его причина – попадание в организм производящих гной микроорганизмов. Нередко остеомиелит является осложнением различных костных патологий, особенно открытых переломов.
Заболевание острым остеомиелитом встречается преимущественно в детском возрасте. Оно начинается с резкого повышения температуры тела до 39-40 o С. Состояние больных резко ухудшается, что обусловлено массивной интоксикацией организма. Характерны следующие симптомы:
- головная боль;
- озноб;
- неоднократная рвота;
- иногда потери сознания и бред;
- возможна желтуха.
В течение первых двух дней появляются сильные локализованные боли в голени, пораженная конечность находится в вынужденном положении, развивается болевая контрактура. Активные движения в ноге отсутствуют, а пассивные – резко ограничены, стремительно нарастает отечность мягких тканей. Кожные покровы над очагом поражения — красного цвета, напряжены, нередко наблюдается выраженный венозный рисунок и повышение местной температуры. В дальнейшем часто присоединяется артрит прилегающих суставов.
При переходе заболевания в хронический остеомиелит самочувствие больного улучшается, боль в конечности снижается, и носит ноющий характер. Пропадают признаки интоксикации организма, нормализуется температура тела. В области очага начинают формироваться свищи с необильным гнойным отделяемым. Иногда несколько свищей образуют сеть каналов, которые могут открываться на значительном удалении от патологического очага. В дальнейшем возможно развитие неподвижности суставов, укорочения пораженной конечности и искривления костей.
Остеохондроз бугристости большеберцовой кости, или болезнь Осгуд-Шляттера – это воспаление большеберцовой кости в месте прикрепления сухожилия надколенника. Данная патология может являться причиной боли в коленях и на передней поверхности голени в подростковом возрасте, что связано с ростом костно-мышечного аппарата. По мере завершения его роста симптоматика обычно сходит на нет.
Болезнь Осгуд-Шляттера характеризуется ноющими болями и припухлостью в области передней части колена, несколько ниже коленной чашечки. Поражение, как правило, одностороннее. Симптомы заболевания нарастают при нагрузках на коленное сухожилие.
Артрит – это острое или хроническое воспаление в суставе и прилегающих к нему тканях. Он характеризуется болевым синдромом и ощущением скованности в суставе. При артритах коленных и голеностопных суставов симметричные болевые ощущения распространяются и на область голеней.
Также для артритов характерно:
- ограничение подвижности конечности;
- изменение формы сустава;
- покраснение кожи;
- неестественный хруст в суставах при нагрузках.
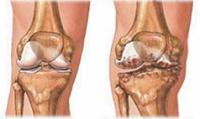
Основные симптомы остеоартроза:
- утренняя скованность;
- «механический» характер боли, т.е. после нагрузки;
- ограничение объема движений конечности;
- болезненные точки и уплотнения по краю суставной щели;
- хруст в суставе.
Такая травма – одна из наиболее широко распространенных в спорте. Мениск легко повреждается даже при небольших боковых травмах ног, и вызывает распространение болевых ощущений вниз по голени.
Воспаление мениска
Эта патология часто наблюдается при микротравмах коленного сустава, которые обусловлены слишком сильным его сгибанием или разгибанием.
Симптомы воспаления мениска:
- сильная ноющая боль в колене и голени;
- ограничение двигательной активности конечности;
- увеличение сустава в объеме.
Разрывы мениска
Пациент предъявляет жалобы на сильную боль и нарушения движений в коленном суставе. Разрыв мениска может сопровождаться кровоизлиянием в коленный сустав, и воспалением его внутренней оболочки. Больные удерживают ногу в согнутом положении, так как боль усиливается при разгибании колена. При ощупывании отмечается болезненность, а иногда — эластичный валик, который как бы перекатывается по поверхности суставной щели при разгибаниях колена.
Боль в голени может возникать при сужении или закупорке артерий, которые снабжают кровью нижние конечности. Основной причиной таких поражений артериальных сосудов ног являются отложения холестерина, кальция и иных веществ на внутренней стенке артерии (атеросклероз).
Сужение просвета сосуда приводит к снижению количества крови, поступающей к мышцам ног, что проявляется нарастающим болевым синдромом в голени. Он наиболее выражен при физической нагрузке, а в состоянии покоя кровоснабжение может сохраняться.
Боль при острой закупорке артерий возникает внезапно, и иногда сопровождается болезненностью при ощупывании голени. Обычно такой симптом наблюдается после определенного количества физических движений, и пропадает после короткого отдыха. Такое состояние носит название «перемежающейся хромоты».
При хронической артериальной недостаточности характерны следующие симптомы:
- холодная и бледная конечность;
- на ней не прощупывается пульс;
- снижается мышечная сила в ногах;
- нарушается равновесие тела в положении стоя;
- наблюдается онемение одной или обеих ног;
- на голенях появляются медленно заживающие язвы.
Возникновение данной патологии обусловлено закупоркой вен, которая препятствует нормальному кровотоку, воспалением сосудистой стенки вместе с окружающими тканями. Наиболее распространенные клинические симптомы венозного тромбоза – это боль в голени, болезненность при ее пальпации и развитие отеков.
Такая боль не имеет характерных особенностей. Она может быть ноющей или судорожной, острой или тупой, сильной или умеренной. Часто болевые ощущения усиливаются при ходьбе и поднятии тяжестей, могут уменьшаться при принятии лежачего положения с поднятыми ногами.
Наиболее опасное осложнение при тромбозах глубоких или поверхностных вен нижних конечностей – это отрыв тромба, и его попадание по кровяному руслу в легкие, мозг или сердце.
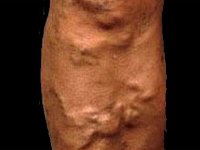
На начальной стадии патологии больные жалуются на чувство тяжести и повышенную утомляемость в ногах, распирание и жжение в голени, а также на появление ночных судорог в икроножных мышцах. Один из частых симптомов, который появляется уже в начале заболевания – болезненность по ходу венозных сосудов (иногда еще даже не расширенных). Все перечисленные симптомы имеют большую выраженность под конец дня, либо при длительном нахождении в вертикальном положении, особенно в жаркую погоду.
При прогрессировании заболевания присоединяются регулярные отеки, возникающие к вечеру и пропадающие к утру. Кожа голеней приобретает синюшный оттенок, а при длительных поражениях на ней возникают трофические язвы.
Под этим названием объединяются боли в голени, которые возникают в результате сдавливания седалищного, бедренного и кожных нервов нижних конечностей. При таких болях не наблюдается увеличение размеров голени, а сама боль возникает внезапно, и усиливается при движениях, которые вызывают растяжение нерва.
- Неврит бедренного нерва характеризуется невозможностью разгибания коленного сустава, выпадением коленного рефлекса, онемением передней поверхности бедра и болью на внутренней поверхности голени.
- Неврит седалищного нерва проявляется невозможностью сгибания коленного сустава совместно с параличом стопы, выпадением ахиллова рефлекса, болью и нарушениями чувствительности голени (за исключением ее внутренней поверхности) и стопы.
- Неврит большеберцового нерва включает затруднение сгибания стопы в подошве и пальцев ног, нарушение ахиллова рефлекса, боль и онемение голени и подошвенной поверхности стопы.
- Неврит малоберцового нерва характеризуется затруднением тыльного сгибания стопы (она провисает внутрь и вниз), нарушением чувствительности и болью на наружной поверхности голени и тыле стопы.
Полинейропатия – это множественные поражения периферических нервов, которые проявляются параличом мышц голени, нарушениями ее чувствительности и сосудистыми расстройствами.
Возникновение данной патологии наблюдается, чаще всего, при системных заболеваниях организма, таких как сахарный диабет. Кроме того, болевые ощущения при нейропатиях голени характерны для людей, злоупотребляющих курением.
К боли в голени может приводить снижение содержания в крови некоторых солей. Подобное состояние развивается при обезвоживании организма, длительных поносах, обильной рвоте, прием мочегонных средств.
Основной признак нарушения водно-солевого равновесия – постоянное чувство жажды и распространенные отеки. Возможно также снижение артериального давления, появление аритмий и сердцебиений.
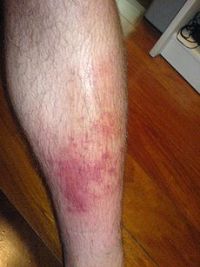
Панникулит – это повторяющееся воспаление подкожной ткани, которое носит узловой характер. В жировой клетчатке образуются болезненные округлые узлы, которые быстро увеличиваются в размерах до 3-5 см. Кожа голени над ними — красная и отечная. Высыпания — обычно множественные, способные сливаться при тесном расположении.
Узлы могут существовать от 1-2 недель до нескольких месяцев, а иногда и лет. После исчезновения они оставляют после себя небольшие впадины, атрофированную и потемневшую кожу. Возможен и распад таких узлов? или их вскрытие, при котором выделяется маслянистая жидкость, и образуются медленно заживающие изъязвления.
Панникулит сопровождается также слабостью, недомоганием, потерей аппетита, лихорадкой, тошнотой и рвотой.
Радикулит – это заболевание нервной системы, которое характеризуется поражением так называемых нервных корешков – пучков нервных волокон, отходящих от спинного мозга.
Главное проявление радикулита – боль по ходу пораженных нервов, нарушения чувствительности, а иногда и двигательные расстройства. Чаще всего встречается пояснично-крестцовый радикулит, поражающий седалищный нерв. Такое заболевание также называется ишиасом. При данной патологии боль локализуется в пояснично-крестцовой области и ягодице, а также отдает в бедро, голень и стопу. Болевые ощущения усиливаются при движениях. С целью уменьшения боли в постели пациент обычно сгибает ногу. Нередко к болевому синдрому присоединяются ощущения похолодания конечности, онемения кожи и «ползания мурашек».
Болезненность при ощупывании в области голени иногда возникают во время беременности, или вследствие приема противозачаточных таблеток, содержащих эстрогены. У беременных такой симптом может сочетаться с выраженными отеками бедра и голени.
Кроме того, у беременных женщин появлению мышечных судорог в голени способствует уменьшение количества солей в крови. Также во время беременности одностороннюю отечность и боль в голени может провоцировать сдавливание тазовых, венозных и артериальных сосудов увеличенной маткой.
Автор: Пашков М.К. Координатор проекта по контенту.
источник