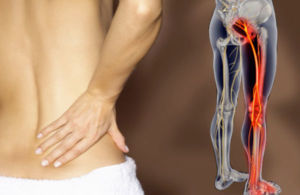
Любой взрослый или ребенок способен ощущать дискомфорт в нижних конечностях. У каждого он проявляется по своему: жжением, онемением, судорогой или даже болью. Все перечисленные симптомы не являются нормой, а значит нуждаются в лечении.
Причины болей в мышцах ног могут носить разнообразный характер, поэтому стоит начать с анатомических особенностей «проблемы».
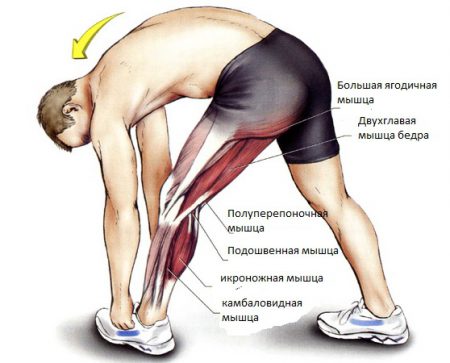
Предназначение опорно-двигательного аппарата – движение. Что касаемо нижних конечностей, то в них развита мощная мышечная система, способная выдержать физические нагрузки, держать тело человека в вертикальном положении и совершать движение.
Мышечная система нижних конечностей делится по следующим группам:
- тазовый пояс (ягодичные);
- бедра (четырехглавая и двуглавая);
- голени (икроножная и трехглавая);
- стопы (разгибатели пальцев).
За боль можно принимать любое ощущение, доставляющее дискомфорт в состоянии покоя или движения, может появляться в любой момент.
Делится на два вида:
- Острая. Ее возникновение имеет внезапное начало, она кратковременна и имеет четкую локализацию, чаще всего ее можно наблюдать после резких движений, интенсивных физических нагрузок, под воздействием химических или термических факторов. Длительность составляет от нескольких минут до нескольких дней. Может быть тянущей, ноющей и стреляющей.
- Хроническая. Механизм ее развития заключен в повреждении или воспалении нервных волокон и ткани. Способна сохраняться в течение длительного промежутка времени, может возникать независимо от провоцирующих факторов.
Неприятные ощущения могут скрываться не только в мышцах, но и носить суставной, неврогенный, костный и сосудистый характер.
Первоисточники – артрозы, артриты, подагра и остеопороз (причиной их развития служит разрушение хрящевой ткани). Эти заболевания способны вызывать появление разных видов болей.
Основные отличия:
- расположена в пораженном суставе, сопровождается хрустом и ограничением подвижности;
- способна «мигрировать» в близкорасположенные ткани, усиливаться при движении.
Может развиваться в результате полученных травм, лейкоза, доброкачественных опухолей, остеомиелитах.
Основные отличия:
- ощущается в месте получения травмы, способна распространяться в соседние ткани;
- визуально могут быть видны гематомы, припухлость;
- невозможность или ограничение движения в пораженной конечности.
В позвоночном столбе расположен спинной мозг, который окружен «щитом» — позвонками, соединенными между собой хрящевыми прокладками. В результате деформирования костных или хрящевых структур позвоночника (грыжи, остеохондроз, опухоли) возникает приступ, распространяющийся на нижние конечности.
Основные отличия:
- боль не оставляет и в течения покоя, часто нестерпима, сопровождается судорогами и онемением, мышцы ног сводит;
- по интенсивности может ощущаться прострелами, ударами кинжала, может быть колющей;
- способна распространяться на крестец и поясничный отдел.
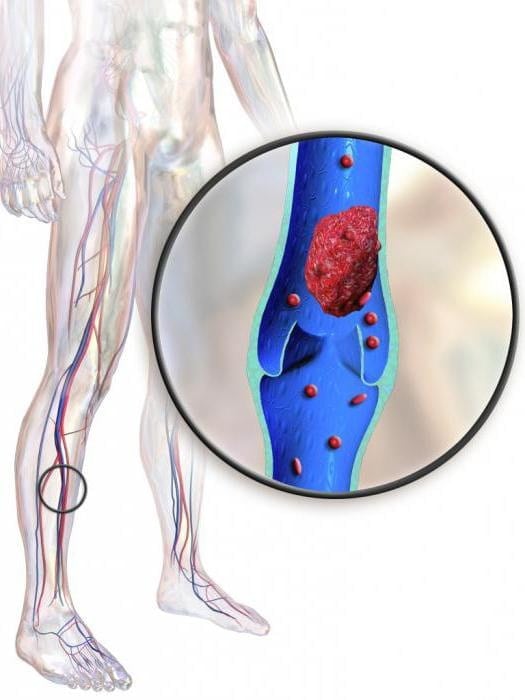
Нарушение работы сосудистой системы может сопровождаться болевым синдромом. Частые заболевания – тромбозы, тромбофлебит, эмболия артерий. Причиной их развития является сужение просвета сосудов, и в результате уменьшается приток крови в мышцы.
Основные отличия:
- передвижение, статические нагрузки – провокатор неприятных ощущений;
- приступы чаще в вечерние время, сопровождаются отеками, расширением вен;
- если приподнять конечности, то снижение дискомфорта;
- симптом «холодной стопы»;
- гипотрофия голени.
Основная категория людей, страдающих сосудистой болью – гипертоники, курильщики, люди с сахарным диабетом, а также пациенты, перенесшие инсульт, инфаркт.
Болят суставы ? — Этот крем способен “поставить на ноги” даже тех, кому несколько лет больно ходить. .
У взрослых основные «источники» миалгии – травмы и заболевания.
Дети тоже могут болеть или травмироваться, но к их списку причин стоит добавить следующие:
- неправильную осанку и сколиозы;
- нейроциркуляторная дистония;
- неполноценность соединительной ткани;
- нехватка полезных веществ, лейкемия.
Механизм развития миалгии заключается в сдавлении кровеносных сосудов, которые снабжают мышечную систему необходимыми веществами и кислородом. Функционирование волокон нарушается, что характеризуется онемением, покалыванием, жжением. По мере восстановления процесса кровообращения эти симптомы уходят.
Физиологические причины боли тесно связаны с повседневной жизнью. Недуг часто испытывают спортсмены после тренировки, люди, чья работа связана с постоянными физическими нагрузками.
Характеристика физиологических болей:
- умеренно интенсивны, могут сопровождаться судорогой;
- поверхностные, локализуются над пораженной мышцей;
- усиливается при нагрузках и затихает при их ограничениях.
Помимо вышеперечисленного, миалгии провоцируют лишний вес, неудобная обувь, беременность (особенно поздние сроки). Все это дает дополнительную нагрузку на опорно-двигательный аппарат, ступни и мышцы, и как следствие, боль.
Но не всегда причина болей кроется в физиологии. Возможные причины боли – заболевания, для которых миалгии являются симптомом, требующим лечения. Процесс развития болезни может быть очень быстрым, но способен затянуться на долгие годы. По группам можно патологии разделить на костные, суставные, сосудистые и неврогенные.
Опорно-двигательный аппарат ежедневно подвергается воздействию различных нагрузок, вирусов и бактерий. Не последнюю роль занимает и генетическая предрасположенность.
Болевой синдром могут давать следующие заболевания:
- Остеоартроз — деформация суставов путем разрушения хрящевой ткани. Приступ миалгии может вызвать подъем по лестнице, ходьба на длительные расстояния. Облегчение отмечается при ограничении нагрузок.
- Остеомиелит – воспалительный процесс в костной ткани гнойно-некротического характера. Его сопровождение- постоянная боль в пораженной конечности.
- Остеопороз – полифакторная патология костей, которая характеризуется снижением их плотности, и как правило, приводит к частым переломам. Отмечается ощущение дискомфорта на плохие погодные условия, при передвижении. Становятся ломкими волосы и ногти.
- Остеохондроз – нарушение целостности позвоночного столба путем сдавления, смещения или повреждения его костных структур. Миалгии отмечаются в поясничной и крестцовой области, в нижние конечности. Приступ может провоцировать неудачный подъем по лестнице, падение, неудобное положение тела. Боль может носить приступообразный или постоянный характер.
Существует также Болезнь Пертеса – недуг, которому подвержены дети от 3 до 15 лет. Подразумевает он под собой разрушение головки бедренной кости с ее последующим полным восстановлением за 3-4 года. Сопровождается хромотой во время движения, миалгией.
Если вовремя обездвижить конечность, то процесс восстановления пройдет быстрее, что в будущем даст возможность избежать развития артроза.
Появиться болевые ощущения могут благодаря и нарушениям в работе нервной и сердечно-сосудистой системы.
Неврогенные причины:
- Ущемление или повреждение нервных корешков спинного мозга (радикулопатия). Для нее характерно распространение миалгии от поврежденного участка в близлежащие ткани и нижние конечности.
- Ишиас-синдром, распространяющийся по седалищному нерву при повреждении нервных окончаний спинного мозга (инфекции, переохлаждения, травмы). Человека мучают хронические миалгии кинжального характера, распространяющиеся по ягодицам и задней поверхности нижних конечностей, снижение чувствительности в пораженной области.
- Люмбаго—симптом, в основе лежит патология позвонков и хрящевых дисков. Их смещение и сдавление приводит к тому, что в фиброзном кольце позвонка возникает возбуждение нервного окончания. Симптоматика люмбаго включает в себя рвущую, пульсирующую или простреливающую боль в мышцах поясницы, которая может отдавать в рядом лежащие ткани.
- Диабетическая полинейропатия – последствие прогрессирующего сахарного диабета. Ее причины – нарушение питания нервной ткани, и как следствие, снижение чувствительности в нижних конечностях, онемение, покалывание, жгучая боль. Усиление неприятных ощущений происходит в ночное время.
Сердечно-сосудистые болезни:
- Посттромбофлебитический синдром, которому подвержены люди, перенесшие тромбоз вен. Клапанный аппарат глубоких вен прекращает функционировать, поэтому происходит нарушение тока крови по венам. Миалгии провоцируют длительные нагрузки, к которым можно отнести и долгое пребывание тела в одном положении.
- Варикозное расширение вен – потеря эластичности стенки сосуда с его последующей деформацией. На нижних конечностях просматриваются сосудистые звездочки, в запущенных стадиях видны уплотнения, покраснения, отеки. Боль носит тупой приступообразный характер, чаще вечером. Мышцы начинают ныть.
- Тромбофлебит – образование тромба в воспаленной вене, который провоцируют приступы сильной боли в сочетании с отеками в голени;
- Облитерирующий эндартериит – поражение мелких артерий ног, характеризующееся постепенным сужением и в последствии прекращением работы сосуда. Основная жалоба – хромота, носящая приступообразный характер.
- Атеросклероз – заращение сосудов холестериновыми бляшками, что провоцирует нарушение кровотока. Болевой синдром носит волнообразный характер, увеличивается при физических нагрузках. Вместе с миалгией отмечается слабость в ногах, тяжесть.
Беременные женщины могут отмечать боль в икрах, возникающей чаще по мере увеличения срока беременности. Это связано с увеличением веса, а значит возрастают и нагрузки на мышечную систему.
Также могут быть причинами болевого синдрома:
Основные принципы лечения включают в себя медикаменты, лекарства, лечебную физкультуру, массаж, рецепты народной медицины. Они могут быть направлены как на устранение причины миалгии, так и на снижение болевого синдрома.
Полноценную медицинскую помощь должен оказывать только специалист. В домашних условиях возможно облегчение состояния.
Направлено на устранение неприятных симптомов, включает в себя обезболивание и снятие воспаления.
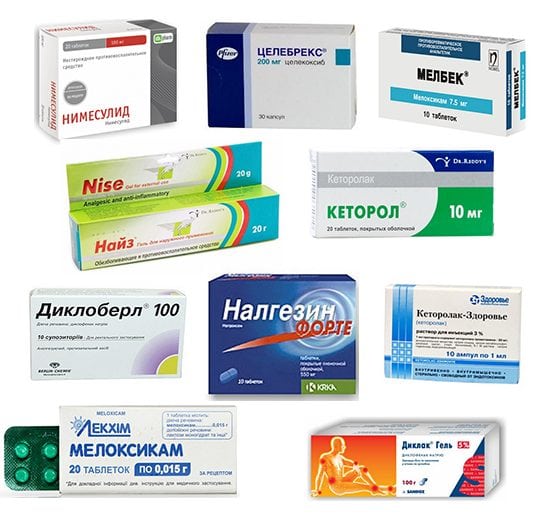
Чтобы лечить симптомы в виде мышечных болей, применяют следующие группы препаратов:
- миорелаксанты – Сирдалуд, Баклофен, Мидокалм;
- нестероидные препараты противовоспалительного характера в виде таблеток и уколов – Диклофенак, Ибупрофен, Нурофен, Кеторол;
- мази способны обезболить – Вольтарен, Финалгон, Меновазин.
Еще одно эффективное средство лечения – массаж. Расслабляющий лечебный массаж поможет снять боль в ногах. Это может быть как точечный массаж, так и мануальный.
Перед проведением процедуры следует выполнить рекомендаций:
- принять душ;
- приглушить свет, обеспечить комфортную температуру и приятную музыку;
- во время массажа одну из конечностей укрыть, так как ноги быстро замерзают;
- использовать крема или масла, снимающие болевой синдром и усталость в мышцах;
- избегать активных приемом массажа в области подколенной ямки и внутренней поверхности бедра, чтобы не оставались синяки;
- обеспечить покой, отдохнуть после процедуры.
Основные этапы массажа:
- Стопа: нажатие, разминание и расслабление. Необходимо проработать стопу нажимающими движениями, а затем размять, уделяя внимание каждому пальцу. Завершить процедуру следует поглаживающими движениями;
- Голень: растирание и поглаживание. Первый прием можно выполнить при помощи полотенца, растирая снизу вверх икроножную мышцу. Также массажем будет попеременное сгибание и разгибание стопы, что заставит икроножную мышцу растягиваться. Последний этап завершить поглаживанием;
- Бедро: поглаживание, разминание, затем растирание и вибрация. Необходимо щадить внутреннею область бедра, все прием выполняются энергично, направление движения – от колена к тазу.
Снятие болевого синдрома возможно путем выполнения простых упражнений:
- Упражнение № 1. Займите положение у стены, повернувшись к ней боком. Придерживаясь за нее, максимально встаньте на кончики пальцев, затем задержитесь в этом положении на 30 секунд, а после плавно опуститесь на пятку, приподняв носки вверх. Повторить 5 раз.
- Упражнение № 2. Сядьте на пол, ноги выпрямите и обхватите ладонями стопы, плавно потяните их на себя., а затем расслабьте. Нужно почувствовать, что мышцы растягиваются. Возможно выполнение упражнение поочередно с каждой конечностью. Повторить 5-7 раз.
Избавиться от артрита и остеохондроза за месяц
Спина и суставы исцелятся за 5 дней и будут снова как в 20 лет! Надо только.
Хотя причин болей в ногах множество, существуют общие травы, масла и настои, способные помочь обезболивать и помочь избавиться от болевого синдрома.
Популярные рецепты для снятия болей:
- В равных частях смешиваем следующие составляющие: масло ментола, зимолюбки, эвкалипта, камфары, гвоздики и сок алоэ. Втирать полученное средство нужно в болезненные места с последующим закреплением льняной повязки. Делать это 2-3 раза в день.
- Настой пижмы принимается по 1 ст. ложке за сутки 2-3 раза, а для его приготовления нужно залить стаканом кипятка 1 ст. л. измельченной пижмы.
Для предупреждения или снижения болевого синдрома в ногах следует избегать:
- переохлаждения;
- неудобной обуви;
- длительных статических нагрузок;
- травмоопасных ситуаций.
Своевременное обращение за консультацией к специалисту и выявление причины миалгии позволит избежать осложнений.
Если болит спина, шея или поясница не затягивайте лечение, если не хотите закончить в инвалидной коляске! Хронические ноющие боли в спине, шее или пояснице — главный признак остеохондроза, грыжи или другого серьёзного заболевания. Лечение надо начинать прямо сейчас.
Врач-ревматолог с многолетним стажем и автор сайта nehrusti.com. Более 20 лет помогает людям эффективно бороться с различными заболеваниями суставов.
Что говорят врачи о лечении суставов и позвоночника? Дикуль В.И., доктор медицинский наук, профессор: Работаю ортопедом уже много лет. За это время мне пришлось столкнуться с разными болезнями спины и суставов. Рекомендовал своим пациентам только лучшие препараты, но все же результат одного из них меня поразил! Он абсолютно безопасен, прост в применении, а главное – действует на причину. В результате регулярного использования средства боль проходит за сутки, а за 21 день болезнь и вовсе отступает на все 100%. Его однозначно можно назвать ЛУЧШИМ средством 21-ого века. .
источник
Нижние конечности часто являются причиной болезненных ощущений у людей любого возраста. Проблема усиливается с возрастом, когда проявляются основные дегенеративно-дистрофические заболевания. Один из распространенных симптомов — боль в мышце бедра. Однако причин подобного неприятного проявления много, а подход в каждом случае к лечебным мероприятиям нужен индивидуальный.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Болезненные ощущения в бедренной мышце могут возникать при многих патологических ситуациях. Причины, ведущие к этому симптому, лучше разделить на несколько групп, имеющих общий механизм формирования проблемы. Главные факторы, которые приводят к появлению болей в мышце бедра:
- болезни опорно-двигательного аппарата: остеохондроз позвоночника, коксартроз, межпозвонковые грыжи и другие заболевания, возникающие вследствие дегенеративно-дистрофических инволюционных изменений в костно-хрящевой ткани;
- системные заболевания соединительной ткани. Любая болезнь из этой группы может вызвать боли в бедренной мышце, но чаще симптом провоцируют дерматомиозит или системная склеродермия. Вторичный болевой синдром характерен для анкилозирующего спондилоартрита, как иммуно-воспалительного процесса;
- травматические повреждения. Группа болезней, которые вызываются острым или тупым механическим воздействием: разрывы и растяжения мышц и связок, переломы костей, ушибы;
- местные воспалительные процессы – миозиты. Часто под воздействием микроорганизмов наблюдается изолированное поражение бедренной мышцы;
- сосудистая патология. Различные тромбозы, варикозная болезнь или флебиты способны вызывать боли мышцах бедра, так как вокруг сосуда в тканях возникает локальное воспаление с отеком;
- паразиты. В мышечной ткани могут жить и размножаться глисты. Наиболее выраженный болевой синдром вызывают трихинеллы, но филярии и цистицерки также способны приводить к неприятным ощущениям в бедренной мышце;
- редкие болезни: врожденные и приобретенные заболевания, которые встречаются у ограниченного количества людей и связаны с генетическими аномалиями. К этой группе относятся тромбоцитопатии, аутоиммунные процессы в бедре, злокачественные опухоли, укорочение конечности.
Так как причин, способствующих появлению болей в мышцах бедра, очень много, сложно определить группы людей, подверженных риску развития заболевания. Однако с происходящими инволюционными изменениями в организме связаны дегенеративно-дистрофические процессы в опорно-двигательном аппарате.
В зависимости от причины, вызвавшей патологический процесс, симптоматика протекает по-разному. Общим является лишь сам факт боли, но особенности ее появления и протекания существенно различаются. Столь же разнообразен и прогноз для полного выздоровления, так как некоторые болезни даже угрожают жизни больного. Поэтому самостоятельно разобраться в этиологических особенностях болезненных ощущений невозможно, а промедление с обращением к специалисту грозит серьезными осложнениями.
Распространенной этиологической группой, вызывающей клинические проявления, является дегенерация опорно-двигательного аппарата. Характерные симптомы:
- боли в мышцах бедра и ягодицы;
- умеренный болевой синдром, усиливающийся при физической активности;
- ограничение движений в поясничном отделе позвоночника или тазобедренных суставах;
- четкая иррадиация боли – сверху от позвоночного столба к ягодице и вниз к бедренной мышце;
- внешних изменений нижней конечности нет, но на запущенных стадиях, когда болевой синдром стихает, наблюдается атрофия мышечных волокон.
Боль в мышце бедра не связана с непосредственным поражением ноги; она носит вторичный иррадиирующий характер. Основной патологический процесс находится в позвоночнике или тазобедренном суставе.
Одной из серьезных причин для беспокойства, вызывающих боли в бедре, является системный иммуно-воспалительный процесс. Для него характерно:
- поражение мышц и суставов;
- часто симметричный процесс;
- возможен субфебрилитет;
- умеренный болевой синдром;
- уплотнения при пальпации в мышечной ткани;
- длительное упорное течение и низкий ответ на терапевтические мероприятия.
Наиболее часто боль в задней мышце бедра или поражение сгибателей вызывает дерматомиозит. Помимо болевого синдрома, для него характерны изменения на коже и резкие отклонения в острофазовых показателях анализов.
Травмы типичны для людей всех возрастов. Во всех случаях есть четкая связь с повреждением: неудачное движение, сильное физическое напряжение или механическое воздействие. Для травматических болей характерны:
- острое начало;
- резкие боли;
- внешние изменения – отек, гематома;
- кратковременный характер боли;
- быстрый эффект от лечения.
В типичных ситуациях отличить травматическое повреждение не составляет серьезного труда. Однако каждая травма требует ответственного подхода к лечебным мероприятиям.
Крайне опасны боли в области бедренной мышцы, связанные с сосудистой патологией. Обычно острое начало и выраженный отек ноги типичен для тромбоза глубоких вен. Он возникает именно в области бедренных сосудов, поэтому мышечные боли всегда сопровождают патологический процесс. Тромб в вене нестабилен, при определенных движениях и даже без видимых причин кусочки могут отрываться и передвигаться вверх по сосудистому руслу. Это грозит тяжелейшими осложнениями, включая тотальную тромбоэмболию легочной артерии, что неизбежно приводит к смерти. Поэтому важно помнить, что боль в мышце бедра ноги сзади или спереди – это острый сигнал организма о помощи, пренебрежение которым чревато летальным исходом.
Крайне неприятная проблема — паразиты. Так, цикл размножения трихинеллы связан с необходимостью внедрения в мышечную ткань. И хотя человек является биологическим тупиком для паразита, последний приносит много страданий и боли в мышцах бедра. Основные характеристики инвазии трихинеллами:
- умеренные боли во многих группах мышц, особенно в бедре или голени;
- четкая связь с употреблением в прошлом мяса диких животных;
- наличие интоксикации – человек постепенно худеет и слабеет;
- субфебрилитет по вечерам;
- боли носят упорный характер, с течением времени усиливаются.
Паразиты не представляют прямой угрозы жизни, но ухудшают ее качество.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Самое трудное – не лечение болевого синдрома, а выяснение причин, вызвавших патологическое состояние. Чем раньше человек обращается за медицинской помощью, тем более точно и своевременно будет установлен диагноз. Для этого используются клинические, лабораторные и инструментальные способы верификации болезненного состояния. Ниже в таблице представлена дифференциальная диагностика главных причин болей в мышцах бедра.
Заболевание/ диагностические признаки Характер боли Ключевые сопутствующие признаки Методы верификации ДДЗП и суставов Ноющая, иррадиирующая от позвоночника вниз, длительная Деформация суставов, ограничение подвижности в позвоночнике Рентгенография, КТ или МРТ Системный процесс Слабая и умеренная боль, локальная, без иррадиации Изменения на коже, поражение других мышц и суставов Лабораторная ревматологическая панель Травма Острейшая и сильная, но кратковременная, четкая связь с повреждением Внешние признаки травмы: отек, гематома, боль при пальпации, нарушение целостности кожи Не требуются, видно невооруженным взглядом, мелкие повреждения верифицируются с помощью МРТ Сосудистая катастрофа От сильной до умеренной, возникает внезапно Отек и асимметрия конечностей, лихорадка, общая интоксикация УЗДГ сосудов Паразиты Ноющая, изнуряющая, усиливающаяся с течением времени Страдают разные группы мышц, особенно бедренные и икроножные, четкая связь с употреблением мяса диких животных Лабораторные анализы – эозинофилия в крови, ПЦР к трихинеллам, УЗИ мышц и КТ – косвенные признаки инвазии Каждый случай возникновения болей в мышцах бедра требует индивидуального подхода к лечебно-диагностическому процессу. В сложных ситуациях необходимо проводить все виды обследований, включая лабораторные и инструментальные методы.
Так как причин, вызывающих патологические процессы, сопровождающиеся болезненными ощущениями, слишком много, единых стандартов терапевтических мероприятий не разработано. Лечение проводится, исходя из наиболее вероятного этиологического фактора. Первой задачей является снятие болевого синдрома, для чего могут быть использованы анальгетики и нестероидные противовоспалительные средства. Остальные лечебные мероприятия зависят от причины болей в мышце бедра.
Дегенеративно-дистрофические заболевания позвоночника и суставов требуют следующих методов лечения:
Боль снимается обычно высокими дозами НПВС в сочетании с миорелаксантами и седативными средствами. Полное выздоровление возможно только при хирургическом лечении – эндопротезировании или устранении сдавленности нервного корешка в пояснично-крестцовом отделе позвоночника.
Системные заболевания требуют следующих подходов к терапии:
- дезинтоксикация;
- патогенетическое лечение – гормоны, цитостатики;
- НПВС;
- анальгетики при сильных болях;
- иммунодепрессанты в комбинациях.
Избавление от болевого синдрома сложно предсказуемо, так как зависит от активности воспалительного системного процесса, правильности схемы лечебных мероприятий. При адекватном контроле над заболеванием удается в относительно короткие сроки стабилизировать состояние мышечной ткани и снять иммунное воспаление. Однако лечебные мероприятия следует проводить постоянно, периодически контролируя состояние острофазовых показателей крови.
Травмы обычно легко поддаются диагностике и лечению. В большинстве случаев достаточно местной обезболивающей терапии с помощью мазей с НПВС или гепарином. При сильной боли применяется парентеральное введение анальгетиков коротким курсом в течение 1-2 дней. По мере заживления пострадавших тканей потребность в медикаментозной поддержке нивелируется.
Намного сложнее обстоит дело при подозрении на сосудистую патологию. Обычно процесс острый, а состояние угрожает жизни человека. Поэтому быстрое и адекватное лечение включает:
- госпитализацию;
- постельный режим;
- дезинтоксикацию;
- антиагреганты и антикоагулянты в высоких дозах;
- антибиотики;
- сосудорасширяющие препараты.
Боль обычно проходит быстро на фоне антикоагулянтной терапии. Так как основа боли – механическое препятствие нормальному току крови, то в процессе даже начальной реканализации тромба наступает значительное облегчение. Дополнительно могут использоваться ненаркотические анальгетики в максимально переносимых дозах. При условии снижения боли в мышцах бедра требуется сохранение постельного режима до нормализации кровотока в сосудистом русле. Контроль осуществляется визуально, пальпаторно и с помощью допплерографии.
При наличии паразитов лечение затруднено тем, что вокруг него в мышечной ткани формируется капсула, защищающая от воздействия лекарственных препаратов. Подбор антигельминтных средств – процедура сложная, требующая непрерывного мониторинга состояния больного и лабораторных показателей. Обычно используются Альбендазол или Празиквантель в течение длительного периода по индивидуальной схеме. Единичные паразиты в мышечной ткани могут быть удалены хирургическим путем.
Миозиты требуют обычно местной терапии разогревающими и противовоспалительными мазями, иногда приема антибиотиков. Как правило, болезнь носит легкий и быстропроходящий характер. Если причину болей в мышцах установить не удалось, а эмпирическая терапия не приносит результатов, возможно, имеются редкие генетические аномалии, которые манифестировали в зрелом возрасте. В этом случае специфические лабораторные тесты помогут определить природу болевого синдрома.
источник
Нередко в области бедра возникают неприятные ощущения: ноющая боль, онемение или жжение. Подобные симптомы могут быть связаны с мышечной усталостью, интенсивной физической нагрузкой, а также различными патологиями. Вопросами диагностики и терапии болевых ощущений должен заниматься только врач. В статье будут описаны причины и лечение боли в мышцах бедра, а также методы их профилактики.
Болевой синдром развивается по различным причинам, начиная от перетренированности при избыточных физических нагрузках, заканчивая воспалением мышечных волокон или костной ткани. Кроме того, дискомфорт может возникать при патологиях тазобедренного сустава или его структур. Поэтому крайне важно следить за собственным здоровьем и своевременно обращаться к врачу, так как эффективное лечение возможно только при раннем обращении. Травматологи выделяют частые причины болей в области бедра:
- тяжелые продолжительные нагрузки. При занятиях спортом с большими весами или беге на длинные дистанции происходит хроническое повреждение мышц – микроразрывы, в результате которых может болеть двуглавая мышца бедра или квадрицепс;
- межпозвоночная грыжа, которая сдавливает корешки нервов и приводит к развитию жгучей боли в мышце, чувству жжения и онемения;
- коксартроз или воспалительные процессы в области тазобедренного сустава. Болевой синдром появляется при движении и исчезает в покое, на более поздних стадиях боль возникает в ночное время и при отдыхе;
- анатомически разная длина ног;
- инфекционное поражение волокон мышцы на фоне воспаления суставов или других структур. При этом у больного болят мышцы бедра ноги спереди, выявляется лихорадка и общая слабость;
- синдром грушевидной мышцы. Ноет мышца бедра сзади, пациент не может нормально сидеть, ему сложно ходить или двигаться из-за усиления неприятных ощущений;
- подвздошно-поясничный синдром. Постоянное напряжение данной мышцы, вызывающее боль в области поясницы, тазобедренного сустава и бедра, со временем гипертонус мышцы вызывает деформирующий коксартроз (чаще всего страдают женщины);
- сдавление или воспаление седалищного нерва (характеризуется сильным дискомфортом на протяжении всей ноги — от бедра до пятки или острой болью в бедре, когда невозможно ходить);
- ушиб, разрыв, растяжение и другие травмы бедренных мышц;
- воспаление связок сустава и мышц в области бедра (пациенты жалуются, что тянет мышцу бедра сбоку).
Для эффективной терапии врачи должны устранить причину развития болевого синдрома. В противном случае, лечение будет иметь низкую эффективность, а основная патология может прогрессировать.
Важно! При появлении боли в бедренной мышце необходимо сразу обращаться за профессиональной помощью в лечебное учреждение.
Во время консультации врач проводит ряд диагностических процедур, позволяющих разобраться в причинах возникновения проблемы. Качественное лечение и быстрое выздоровление зависят от правильной постановки диагноза. Диагностический поиск проводится по следующему алгоритму:
- сбор жалоб и анамнеза заболевания. Врачу необходимо узнать, какие симптомы беспокоят пациента, на протяжении какого времени, чем больной пытался избавиться от болей, развиваются ли неприятные ощущения при движении, что предшествовало появлению дискомфорта и пр.;
- осмотр пораженной области. Могут быть выявлены признаки воспаления – покраснение и припухлость кожи и мягких тканей, а также местное повышение температуры. Врач проводит оценку объема движения в области сустава, пальпирует мышечные группы ягодиц и бедра;
- лабораторные анализы крови (клинический и биохимический) позволяют найти признаки воспаления – повышение скорости оседания эритроцитов (СОЭ), положительную реакцию на С-реактивный белок, увеличение концентрации фибриногена и пр.;
- рентген тазобедренного сустава, поясницы и костей бедра для выявления переломов, и артроза суставных сочленений;
- ультразвуковое исследование суставов, сосудов нижних конечностей с доплером;
- компьютерная или магнитно-резонансная томография бедренной области, поясничного отдела позвоночника;
- диагностическая артроскопия или пункция сустава (получение жидкости и оценка ее состава) в тяжелых диагностических случаях.
На основании проведенной диагностики, специалист выставляет клинический диагноз и подбирает необходимое лечение.
Записываться к специалисту на консультацию следует при первых симптомах. Если боль выражена слабо и сама проходит в течение 1-2 дней, то визит к врачу не нужен. Если же интенсивность болевого синдрома нарастает, либо он наблюдается в покое или ночью, то необходимо обратиться в лечебное учреждение. Первичной диагностикой занимается терапевт или травматолог. При уточнении диагноза больной может быть направлен к неврологу, ревматологу и другим специалистам.
Справка! Травматологи выделяют несколько десятков мышц и связок в области бедер. Для определения локализации болевых ощущений необходимо комплексное инструментальное и лабораторное обследование.
Пациенты часто спрашивают, что делать, если болит прямая мышца бедра и другие мышечные группы ног? Врачи отвечают, что терапия от боли всегда должна быть направлена на устранение непосредственной причины ее возникновения. Лечение при подобном симптоме носит комплексный характер и включает в себя лекарственные средства в качестве консервативной терапии, хирургические операции (при тяжелых патологиях), лечебную физкультуру, физиотерапию и массаж.
Для лечения боли в области бедра используют этиотропные, направленные на устранение причины, и симптоматические препараты. При выявлении инфекционного очага в области мышц, врачи назначают антибактериальные средства – цефалоспорины третьего и четвёртого поколения («Цефепим» и аналоги), макролиды («Азитромицин», «Эритромицин»), фторхинолоны («Ципрофлоксацин», «Моксифлоксацин») и защищенные пенициллины («Амоксиклав»). Выбор антибиотика зависит от выявленного возбудителя и его чувствительности к лекарству.
Симптоматическое лечение основано на использовании нестероидных противовоспалительных средств (НПВС) в виде таблеток или мазей для местного воздействия на мягкие ткани. НПВС уменьшают интенсивность воспаления в очаге поражения, снимают отек и оказывают выраженное обезболивающее действие. Наиболее распространенные препараты – «Кетонал», «Найз», мазь «Бенгей», «Диклофенак», «Ибупрофен» и др.
Важно! Все медикаменты обладают противопоказаниями, поэтому перед их назначением следует проконсультироваться с врачом.
При травматическом поражении тканей бедра открытые раны обрабатывают антисептическими растворами («Хлоргексидин»), наносят мази для быстрого восстановления повреждения («Левомеколь») или гели с гепарином, для устранения гематом.
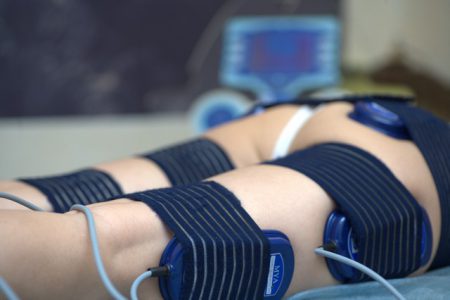
Физиотерапевтические процедуры — метод дополнительного лечебного воздействия, позволяющий уменьшить интенсивность боли, снять отечность тканей, улучшить местное кровообращение и ускорить восстановление поврежденных структур. Врачи рекомендуют использовать следующие процедуры:
- кинезиотерапию;
- УВЧ и СВЧ воздействие;
- магнитотерапию;
- лазеролечение;
- грязевые ванны;
- парафиновые аппликации;
- иглорефлексотерапию;
- лечение теплом.
Любые физиотерапевтические методы могут использоваться только вне острого периода заболевания. Если у больного отмечается лихорадка, локальное покраснение и повышение температуры, то от физиолечения следует временно отказаться.
Комплекс физических упражнений способен вернуть двигательную активность пациента на прежний уровень и справиться с симптомами в тех случаях, когда болят внутренние мышцы бедра. Для каждого человека подбираются свои упражнения и нагрузка. В основном при болях в области бедра используют: растяжку, сгибание и разгибание ног, сведение и отведение конечностей в стороны, ходьбу на носочках, пятках и т.п. После цикла занятий с инструктором пациенту советуют заниматься самостоятельно в домашних условиях или фитнес-зале. Это позволяет дополнительно укрепить мышцы и связочный аппарат ног для профилактики боли в дальнейшем.
Лечебный массаж улучшает состояние бедренных мышц – ускоряет кровоток, разогревает их, возвращает тонус улучшает регенерацию мышечных волокон. Массаж должен проводиться только обученным специалистом.
При тяжелых патологиях мышц, суставов и костей бедра врачи прибегают к оперативному лечению. Показания к операциям следующие: асептический некроз головки бедренной кости, поздняя стадия деформирующего коксартроза, разрыв полусухожильной и любой другой мышцы бедра, их надрыв и другие выраженные структурные повреждения. В зависимости от конкретного состояния, выбирается тактика оперативного вмешательства, которая может включать в себя сшивание мышечных волокон или связок, протезирование головки кости или тазобедренного сустава в целом.
Профилактические мероприятия позволяют предупредить заболевания опорно-мышечного аппарата и появление боли в области бедра. Профилактика основывается на соблюдении принципов здорового образа жизни:
- достаточный отдых в течение дня и недели;
- ведение плана тренировок для занимающихся спортом для предупреждения перетренированности;
- рациональное питание: обогащение рациона овощами, зеленью, фруктами, молочными продуктами и нежирным мясом; отказ от жареного и жирного, мучного и сладкого;
- при наличии сопутствующих заболеваний костно-мышечной системы или внутренних органов следует своевременно обращаться в лечебное учреждение и следовать рекомендациям врачей;
- занятия фитнесом, йогой, плаванием в бассейне, растяжкой;
- отказ от вредных привычек (курение, алкоголь);
- полноценный сон — не менее 8 часов в сутки;
- избавление от стрессовых ситуаций в жизни.
При появлении боли и дискомфорта в области бедра, следует сразу же посетить врача, а не заниматься самолечением с помощью обезболивающих средств и народных методов.
Мышечная боль — частое ощущение после интенсивных физических упражнений. Однако, болевой синдром может свидетельствовать и о серьезных патологиях опорно-двигательного аппарата. Если болит мышца на ноге в области бедра без видимой причины или боль усиливается, необходимо обратиться в лечебное учреждение. Ранняя постановка диагноза и начало комплексного лечения позволяет добиться полного выздоровления и восстановления качества жизни человека.
источник
Заболевания опорно-двигательной системы – очень распространенное явление в современном обществе. Недостаток физической активности, неправильное питание и сопутствующие заболевания увеличивают риск возникновения такой патологии у пациентов. Особенно часто наблюдается поражение нижних конечностей, поскольку именно на них ложится основная нагрузка в повседневной жизни.
При обращении к врачу многие люди жалуются на боли в ногах выше колена. Прежде всего пациентов интересует, почему возникают эти ощущения и как их можно устранить.
Иногда такой симптом может беспокоить длительное время, нарушая привычный ритм жизни и создавая ощутимый физический и психологический дискомфорт. Поэтому важной задачей на первичном этапе медицинского обслуживания становится выяснение причин патологии и ее точная диагностика, чтобы в дальнейшем можно было грамотно планировать лечебные мероприятия.
Если болят ноги выше колен – это результат воздействия различных факторов. В первую очередь такой симптом может быть связан с изменениями в мышцах бедра и таза. Однако, боли в ногах являются признаком не только локальных нарушений, но и общей патологии. Поэтому необходимо детально исследовать риск развития у пациента других заболеваний, которые на первый взгляд не связаны со скелетным аппаратом.
Появление болевых ощущений в мышцах ног провоцируют такие причины:
- Травмы (ушибы, растяжения и разрывы сухожилий).
- Воспаление в мышцах (миозит), сухожилиях (тендинит) и фасциях (фасциит).
- Сосудистые заболевания (тромбозы, тромбофлебит).
- Водно-электролитные нарушения (недостаток кальция, калия, избыток натрия).
- Остеоартроз тазобедренного и коленного суставов.
- Системные заболевания соединительной ткани (склеродермия, дерматомиозит).
- Остеохондроз поясничного отдела позвоночника.
- Фибромиалгия.
- Физическое перенапряжение.
Устранение наиболее распространенных факторов риска – основа первичной профилактики болевого синдрома в нижних конечностях. Кроме того, предупредить его развитие помогает своевременное лечение сопутствующих заболеваний.
Поскольку боли в области бедра и ягодицы становятся результатом различных заболеваний, то для выяснения причины ее возникновения необходимо провести грамотную дифференциальную диагностику. Оценка симптоматики при врачебном осмотре позволяет сделать предположительное заключение о тех нарушениях, которые беспокоят пациента.
Болевые ощущения являются не последним проявлением патологии, но зачастую могут выступать единственным схожим признаком при многих состояниях. Поэтому стоит уделить больше внимания рассмотрению особенностей наиболее распространенных заболеваний.
Причинами боли выше колена зачастую выступают травмы мягких тканей бедра. Такая ситуация встречается при занятиях спортом, в быту или становится результатом несчастных случаев. Механизм травмы определяет вид поражения, а от того, какие мышцы повреждены, зависит локализация симптомов: в области ягодицы, передне-наружной, задней или внутренней части бедра.
При ушибах можно наблюдать появление отека в области травмы, ссадин и подкожной гематомы. Сгибание или разгибание в колене может ограничиваться из-за боли соответственно сзади или спереди бедра. Растяжения или разрывы сухожилий проявляются локальным болезненным уплотнением, невозможностью совершить движения конечностью, в которых участвуют поврежденные мышцы.
После получения травмы нужно скорее обратиться к врачу – от своевременности оказания помощи будет зависеть успех лечения.
Воспаление мышечной или соединительной ткани приводит к формированию миозитов, тендинитов и фасциитов. Причинами указанных изменений могут стать как локальные повреждения при травмах или перенапряжении, так и общие инфекции (например, грипп).
Миозит характеризуется выраженной болью в ноге, которая усиливается не только при сокращении пораженной мышцы, но и в покое или ночью. Характерно появление таких признаков:
- Уплотнение тканей в виде тяжа или валика.
- Покраснение кожи.
- Повышение локальной температуры.
- Болезненность при пальпации.
- Мышечная слабость.
Тендиниты сопровождаются схожими проявлениями, при этом характерен хруст во время движений с участием пораженного сухожилия. Воспаление фасций протекает с изменениями кожи – она становится более грубой, приобретает вид «апельсиновой корки». Фасциит может протекать по типу локального инфекционного процесса, причиной которого становится занесение микробов извне. Такая ситуация часто наблюдается в области ягодицы.
Если болят ноги выше колен – это может быть проявлением сосудистых заболеваний. Особенно характерен такой симптом при венозных тромбозах и тромбофлебитах, когда нарушается отток крови из-за скопления фибриновых сгустков. При этом характерны следующие признаки:
- Постоянные пульсирующие и жгучие боли в мышцах.
- Выраженный отек ноги.
- Кожа плотная, розово-синюшного цвета, теплая на ощупь.
- При пальпации можно определить болезненные уплотнения в виде тяжей.
Если тромбофлебит переходит в хроническую форму, существует риск отрыва кровяного сгустка, что может стать причиной инфаркта миокарда, инсульта, тромбоэмболии легочной артерии. Это те состояния, которые требуют неотложной помощи, поскольку могут иметь летальный исход.
Сосудистые заболевания ног являются опасной патологией, поэтому при подозрении на подобное состояние необходимо сразу обращаться к врачу. Своевременное и адекватное лечение убережет от нежелательных явлений.
Когда болят тазобедренные суставы при остеоартрозе, может наблюдаться распространение ощущений в область ягодицы, паховую зону, а при поражении колена – и на переднюю поверхность бедра. При тяжелом течении заболевания также наблюдаются патологические изменения и в околосуставных мышцах, которые носят воспалительно-дистрофический характер.
В основном остеоартроз характеризуется такими проявлениями:
- «Стартовые» боли (появляются в начале нагрузки), которые в дальнейшем становятся постоянными.
- Хруст и трение в суставах.
- Деформации в области колен.
- Нарушение ходьбы (особенно при поражении тазобедренного сустава).
- Болезненность при пальпации околосуставной зоны.
Артроз тазобедренных суставов для многих пациентов становится настоящей проблемой, поскольку значительно ограничивает их двигательную активность, вплоть до получения инвалидности.
Окончательно решить вопрос, почему у пациента болят ноги в области бедра, можно только на основании дополнительных методов обследования. Обычного клинического осмотра в ряде случаев бывает недостаточно. Поэтому для постановки заключительного диагноза используют различные лабораторные и инструментальные средства:
- Биохимический анализ крови (электролиты, коагулограмма, ревмопробы).
- Магнитно-резонансная томография.
- УЗИ с допплерографией.
- Рентгенография.
- Ангиография.
Для исследования мягких тканей наиболее подходят магнитно-резонансная томография и УЗИ. Сосудистая патология требует проведения допплерографии и ангиографии. При подозрении на переломы или болезни суставов рекомендуют пройти рентгенографию.
При болях в ногах от колен до ягодицы необходимо проводить лечение основного заболевания, которое послужило их причиной, применяя этиотропные и патогенетические средства. Однако, нельзя забывать и о симптоматической терапии, которая позволит уменьшить проявления болезни. Таким образом, лечить подобное состояние нужно комплексно, проводя коррекцию в соответствии с индивидуальными особенностями пациентов.
В основном применяют такие методики:
- Медикаментозное лечение.
- Физиотерапию.
- ЛФК и массаж.
- Операцию.
Формирование лечебной тактики определяется видом патологии и соответствующими стандартами оказания медицинской помощи.
Использование медикаментов сопровождает лечение любого заболевания. Можно применять инъекционные, таблетированные формы или средства местного использования (мазь, гель, крем). При мышечных болях в области бедра используют такие средства:
- Обезболивающие.
- Противовоспалительные.
- Миорелаксанты.
- Противоотечные.
- Витамины и минералы.
Развитие инфекционного процесса требует применения антибиотиков, при сосудистой патологии – антикоагулянтов и антиагрегантов (для снижения свертывания крови), в случае системных заболеваний соединительной ткани – цитостатиков и гормонов, а при остеоартрозе – хондропротекторов.
Физиотерапевтические методики позволяют расширить возможности лечения травм, остеоартроза, остеохондроза и другой патологии костно-мышечной системы. При этом процедуры можно проходить даже при обострении заболевания, однако нельзя забывать о противопоказаниях к их применению. Наиболее часто в комплекс терапии включают:
- Электро- и фонофорез лекарств.
- Магнитотерапию.
- УВЧ- и лазеротерапию.
- Парафино- и грязелечение.
При поражениях опорно-двигательного аппарата важное место в лечебных и реабилитационных мероприятиях отводится лечебной физкультуре и массажу. Без гимнастических упражнений не обходится лечение травм, остеоартроза и остеохондроза. Их необходимо выполнять как можно раньше, чтобы остановить прогрессирование патологии и предупредить осложнения. Выполнение массажа полезно при воспалительных заболеваниях мягких тканей, остеохондрозе, фибромиалгии и других заболеваниях.
При сосудистой патологии нужно обеспечить покой пораженной конечности – излишние движения или грубый массаж могут спровоцировать отрыв тромба.
Операция показана при тяжелых травмах, сосудистых заболеваниях, выраженном остеоартрозе или остеохондрозе. В основном используют малоинвазивные методики – внутрисосудистые и артроскопические – они позволяют быстро и эффективно выполнить вмешательство с минимальной травматизацией тканей. При необходимости сшивания поврежденных структур, репозиции переломов или протезировании тазобедренного сустава пользуются открытым доступом.
Если болят мышцы нижних конечностей, необходимо своевременно обращаться к врачу, поскольку от этого зависит возможность эффективного лечения и предупреждения опасных осложнений.
источник
Боли в мышцах ног выше колена могут возникать практически у любого человека, независимо от пола и возраста. Болевой синдром сопутствует повреждениям мягких тканей, позвоночного столба, спины и органов малого таза. Его характер бывает различным – ноющим, тянущим, тупым или резким, а также постоянным или эпизодическим.
Кроме того, болезненность может усиливаться при нагрузках, в положении сидя или лежа. Иногда, напротив, состояние улучшается после ходьбы и энергичных движений. Такое разнообразие клинических симптомов существенно затрудняет поиск причины.
Многие пациенты нередко игнорируют болевые ощущения, списывая их на переутомление или физическую усталость. Именно поэтому ряд болезней диагностируется уже в запущенной форме, когда терапевтические методы не всегда помогают. Чтобы не пропустить опасное заболевание, необходимо обратиться за медицинской помощью в случае упорного болевого синдрома или его усиления.
Если болят мышцы ног выше колен и ягодицы, причиной могут быть:
- травмы – ушибы и растяжения;
- костно-суставные патологии;
- болезни позвоночника – остеохондроз, межпозвоночная грыжа;
- туннельный синдром (болезнь Рота);
- заболевания сосудов;
- опухоли – доброкачественные и злокачественные;
- забрюшинная гематома.
Боль от бедра до колена обусловлена раздражением особых нервных волокон – ноцицепторов, передающих болевые импульсы сначала в спинной, а затем в головной мозг. Провокатором боли может быть как механическое воздействие на нервы (травмы), так и воспалительные процессы в тканях бедра.
В области бедра могут воспаляться элементы тазобедренных суставов, бедренная кость и надкостница, мышцы, связки, нервные окончания, а также артерии и вены.
Повреждения мягких тканей возникают вследствие ушибов, растяжений, воспаления мышц или сухожилий. Ушибы происходят, как правило, от прямого удара тупым предметом или неудачного падения. Целостность кожных покровов, связок или костей при этом не нарушается, однако разрушаются кровеносные сосуды. В результате их разрыва кровь не вытекает наружу, а скапливается под кожей, образуя гематому (синяк). Боль при ушибе обычно резкая, усиливается при движениях и нажатии на пораженный участок.
На растяжение мышц жалуются в основном спортсмены и люди физического труда, поскольку такая травма случается при чрезмерном усилии. Чаще всего повреждается и болит прямая мышца бедра, которая, в отличие от других мышц, прикрепляется к двум суставам – коленному и тазобедренному. Несколько реже травмируется двуглавая мышца, причиной ее растяжения становятся падения, удары или высокая физическая нагрузка нетренированного человека.
Непосредственно в момент растяжения возникает острая боль, которая немного стихает в состоянии покоя и усиливается при попытках сокращения пострадавшей мышцы. Наиболее сильный болевой синдром сопровождает разрыв мышечных волокон, что бывает во время тренировки без предварительной разминки.
Сразу после травмы необходимо зафиксировать место разрыва, совместив по возможности края мышцы. После этого приложить лед или холодный компресс, поскольку в результате нарушения целостности тканей образуется гематома и припухлость. Затем следует обратиться к травматологу или хирургу, чтобы избежать осложнений.
При полном разрыве может потребоваться хирургическое вмешательство, после которого нога должна быть обездвижена в наиболее выгодном положении. Если этого не сделать, поврежденная мышца срастается неправильно, отчего снижается ее функция, а появившийся дефект невозможно устранить даже хирургическим методом.
После ушиба или растяжения мышцы могут воспаляться, развивается миозит. Воспалительный процесс в бедренной мышце нередко возникает из-за переохлаждения, сосудистых нарушений и патологий позвоночника.
В зависимости от того, какая мышца поражена, боль локализуется спереди или сзади над коленом. Снижается двигательная активность конечности, возможно появление отека и покраснения. Болевой синдром напоминает ломоту в костях, как при простуде. Ухудшается общее состояние, иногда повышается температура тела.
При миозите назначается как симптоматическое лечение, направленное на снятие воспаления, так и специфическая терапия для коррекции основного заболевания. Если причиной воспаления является травма, то используются только противовоспалительные препараты, физиопроцедуры и ЛФК.
Трохантерит представляет собой воспаление большого вертела кости бедра и связочно-сухожильного аппарата, расположенного рядом с тазобедренным суставом. Патология развивается вследствие травм, постоянной физической перегрузки нижних конечностей и нарушения метаболизма. Факторами риска являются лишний вес, принадлежность к женскому полу, остеопороз и возраст свыше 45 лет.
При трохантерите болят мышцы бедра сбоку от тазобедренного сустава, при ходьбе и отведении ноги боль усиливается. В большинстве случаев поражение одностороннее, страдает либо правая, либо левая конечность. Боль может быть острой, давящей или ноющей, но в состоянии покоя и ночью она не беспокоит.
Лечение трохантерита консервативное и проводится по следующим направлениям:
- устранение воспаления. Используются как стероидные, так и нестероидные препараты (НПВП). При умеренном болевом синдроме назначают Ибупрофен, Диклофенак или Нимесил. Сильные боли купируются посредством инъекции Гидрокортизона непосредственно в поврежденное сухожилие;
- антибактериальная терапия. Проводится при инфекционном трохантерите;
- постизометрическая релаксация. Это лечебная гимнастика, один из методов мягкой мануальной терапии. С помощью специальных упражнений на растяжку происходит расслабление мускулатуры, устраняется гипертонус и болевые ощущения;
- физиопроцедуры. Наиболее эффективны при трохантерите электрофорез с Новокаином и лазер;
- ЛФК и массаж.
Поражению суставных элементов тазобедренного сустава (ТБС) в большинстве случаев сопутствуют патологические изменения в бедренной кости. И наоборот, первичное повреждение кости бедра нередко влечет за собой воспаление или деформацию сустава.
Есть много причин, по которым болят мышцы бедер, наиболее часто встречаются следующие:
- артроз (коксартроз);
- артрит (коксит);
- асептический (неинфекционный) некроз головки бедренной кости;
- остеомиелит;
- некротический фасциит;
- юношеский эпифизеолиз;
- вывихи и переломы.
Артроз тазобедренного сустава называется коксартрозом и характеризуется дегенеративными изменениями в хрящевой ткани. Постепенно патологический процесс распространяется на все суставные элементы и периартикулярные (околосуставные) структуры. Прогресс заболевания приводит к выраженной деформации сустава и мышечной атрофии.
Типичным признаком коксартроза является зависимость болей от физической нагрузки. Мышцы бедер болят после ходьбы, стояния или бега. В состоянии покоя болезненность проходит. Чем дальше заходит патологический процесс, тем дольше держится боль. В запущенных случаях она становится постоянным спутником человека.
Лечение коксартроза нужно начинать как можно раньше, поскольку на ранних стадиях с ним можно справиться консервативными методами. Основным из них является лечебная гимнастика, регулярное выполнение которой позволяет существенно замедлить разрушение хрящей.
В период обострения назначаются противовоспалительные нестероидные средства на основе Ибупрофена и Диклофенака. Сильный болевой синдром снимают с помощью внутрисуставных инъекций с Гидрокортизоном, Метипредом, Триамцинолоном.Тотальное разрушение тазобедренного сустава является показанием к проведению эндопротезирования. После хирургического вмешательства функция сустава полностью сохраняется: пациенты не только могут нормально ходить, но и занимаются спортом, ведут полноценную активную жизнь.
Артрит тазобедренного сустава называется кокситом и представляет собой воспалительную патологию, поражающую синовиальную оболочку. Поскольку эта оболочка выстилает сустав изнутри, в процесс вовлекаются суставные поверхности вертлужной впадины и головки бедренной кости.
Коксит проявляется болевым синдромом в бедре с внешней стороны, ягодице и паховой области. Сустав отекает, кожа над ним краснеет, из-за отечности ограничиваются движения ноги. Вследствие скованности меняется походка, появляется хромота. Пациенты жалуются на то, что ногу «тянет» по утрам и после длительного пребывания в неподвижной позе. Это связано с тем, что за ночь и в состоянии покоя в суставе накапливается патологическая жидкость, что приводит к увеличению отека.
В тазобедренном суставе чаще всего диагностируется туберкулезный и гнойно-инфекционный артрит. Другие формы заболевания встречаются значительно реже. Причиной гнойного коксита являются травматические повреждения, ранения, осложнения после диагностических пункций и оперативных вмешательств на суставе.
Иногда гнойный артрит развивается при прорыве воспалительного очага из близлежащих структур (флегмона, остеомиелит), а также в результате инфицирования суставной полости метастатическим путем из удаленных очагов. В последнем случае очаг первичной инфекции представляет фурункулез, тонзиллит, отит или пневмония.
При гнойной форме артрита клиническая картина ярко выраженная, причем преобладают общие симптомы: повышается температура тела, возникает головная боль и слабость. Местные признаки также трудно не заметить: кожа с наружной стороны бедра краснеет и становится горячей на ощупь, боль носит пульсирующий, стреляющий характер и нарастает при движениях. Поскольку в суставе скапливается значительный объем гнойного содержимого, его контуры сглаживаются.
Для других типов коксита характерно постепенное развитие и умеренный болевой синдром.
Лечение гнойного коксита начинается с курса лечебных пункций, в ходе которых патологическая жидкость удаляется, сустав промывается антисептическими растворами и дренируется. Назначаются антибиотики и противовоспалительные средства. Если диагностируется туберкулезный артрит, проводится специфическое лечение химиопрепаратами.
После снятия острых симптомов пациент направляется на физиопроцедуры – ультразвук, магнитотерапию, УВЧ и массаж. Больным с артритом показаны парафиновые аппликации и лечение грязями.
Существование этого заболевания признали только в 1966 году, когда в Париже состоялся международный съезд ортопедов. Асептический некроз головки бедренной кости (АНБК) является тяжелой патологией, развивающейся вследствие нарушения кровоснабжения и приводящей к некрозу (отмиранию) костной ткани.
Чаще всего асептический некроз поражает лиц мужского пола, средний возраст заболевших составляет 40 лет. Больше чем в половине случаев наблюдается двустороннее поражение: если заболела одна нога, то через несколько недель или месяцев начинает болеть и вторая.
Болевой синдром – основной симптом заболевания, его характер отличается многообразием. На ранних стадиях боковая и передняя часть бедра болит лишь после физических нагрузок. После отдыха боль проходит.
Болевые ощущения могут возникать периодически, иногда в виде внезапного приступа. Однако они редко появляются без причины: провокатором может быть перемена погоды или резкое движение. Боль бывает такой сильной и пронзительной, что человек не в состоянии сидеть или стоять, тем более ходить.
АНБК дебютирует болями в районе тазобедренного сустава, иррадиирующими (отдающими) в пах, ягодицу или нижнюю часть бицепса. Нередко болит только колено или поясница, что существенно затрудняет диагностику.
На поздних стадиях некроза больные не могут передвигаться самостоятельно и вынуждены опираться при ходьбе на трость. Бедренные мышцы сильно атрофируются, уменьшаясь в объеме на 6–8 см. Нога может ограниченно двигаться только вперед и назад, вращательные движения совершать невозможно.
Что делать при таком заболевании, решает врач на основе результатов обследования. Возможно как консервативное, так и хирургическое лечение. Операция проводится при неэффективности медикаментозных средств, выбор методики зависит от степени разрушения кости.
Если показатели кальция и маркеров костеобразования в крови в норме, назначают препараты следующих групп:
- вазодилататоры для улучшения кровообращения – Курантил, Ксантинол, Трентал, Дипиридамол;
- бисфосфонаты для нормализации кальциевого обмена – Ксидифон, Фосамакс, Бонвива;
- минеральные комплексы с кальцием и витамином D – Кальций D3 Никомед, Остеогенон, Витрум Остеомаг, Альфакальцидол;
- хондропротекторы для восстановления хрящевой ткани – Артра, Структум, Хондроитин Акос, Эльбона, Дона (таблетированные формы);
- хондропротекторы в инъекциях – Алфлутоп, Хондролон, Нолтрекс, Адгелон, Эльбона;
- витамины В-группы;
- миорелексанты для расслабления мускулатуры – Сирдалуд, Мидокалм;
- нестероидные противовоспалительные препараты для снятия боли и воспаления.
Во время лечения рекомендуется умеренная нагрузка на сустав. Иммобилизация и высокая физическая активность одинаково нецелесообразны, поскольку в первом случае мышцы быстрее атрофируются, а во втором – замедляется процесс выздоровления.
Методы лечения разных патологий существенно отличаются, для каждого пациента подбирается индивидуальная схема терапии с учетом противопоказаний. Боль, которая, на первый взгляд, кажется беспричинной, может быть симптомом серьезного заболевания. Своевременное обращение к врачу существенно снизит риск осложнений и сократит период лечения. Будьте здоровы!
источник