Зуд, жжение, высыпания, покраснения на ногах или одной ноге может спровоцировать множество факторов, которые обусловлены сбоем в организме либо внешним воздействием. Кожный покров отражает состояние человека, работу внутренних органов и систем. Нередко кожные симптомы свидетельствуют о развитии серьезного заболевания – варикоз, сахарный диабет, тромбофлебит.
В данную категорию входят безобидные причины, которые способны спровоцировать не только покраснения на ноге, но и вызывают зуд, жжение и др. дискомфорт.
Гиперемия кожи на ногах вызвана причинами:
- Материал одежды, который раздражает кожный покров. Например, штаны из жесткой ткани либо колготки, содержащие волокна, препятствующие проникновению воздуха;
- Болезненные покраснения на стопе вызывает неудобная обувь. Образуются мозоли, натоптыши. В этом случае наблюдается болевой синдром;
- Депиляция характеризуется высокой вероятностью травмирования целостности кожи, что приводит к тому, что кожа чешется и зудит;
- Укус насекомога. Сам укус приводит к развитию зуда. При расчесах человек травмирует кожу, не исключается присоединение бактериальной инфекции.
Чтобы избавиться от неприятного симптома, достаточно обратить внимание на эти причины, нивелировать их. Если дело в неудобной обуви или некачественной одежде, то зуд и гиперемия исчезают.
Если появилось раздражение на нижних конечностях, присутствует зуд, жжение и др. тревожные симптомы, то это может свидетельствовать об экземе, дерматите, аллергической реакции, чесотке, рожистом воспалении, сахарном диабете, аутоиммунной патологии и др. болезнях. Почему появились пятна на ногах, пациент может только предполагать. Истинную причину поможет установить доктор после лабораторных анализов и диагностики.
Важно: вероятность положительного результата при самостоятельном лечении низкая, а риск присоединения осложнений высокий.
Инфекционная патология характеризуется воспалительными процессами в кожном покрове, возбудителем является стрептококк группы А; если появление красноты наблюдается осенью или летом, то, возможно это рожистое воспаление.
Патология чаще всего встречается у мужчин, которые работают в условиях, приводящих к загрязнению и охлаждению кожи – грузчики, военные, шахтеры и пр. Возбудитель проникает в организм через ранки, царапины. Но не всегда провоцирует патологическое состояние.
- Хронические патологии кожного покрова (например, псориаз, нейродермит).
- Кожные заболевания вирусной природы (опоясывающий лишай, герпес).
- Низкий иммунный статус.
- Нарушение циркуляции крови в организме.
- Грибковые поражения кожи.
Заболевание характеризуется не только покраснением конечностей, но и признаками общей интоксикации организма – слабость, болезненные ощущения в мышцах, приступы тошноты, сонливость, снижение аппетита. В большинстве случаев рожистое воспаление проявляется в области голени. Среди осложнений выделяют образование гнойников, гангрену.
Микозом называют группу патологий, которые развиваются вследствие негативного воздействия патогенных грибков. Возбудителем является нитчатый гриб. Заражение происходит с больным человеком либо при взаимодействии с предметами, обсемененными грибками.
- Сначала ступни шелушатся;
- Присутствует легкий зуд;
- Появляется сыпь между пальцами и по бокам стопы (редко);
- Образуются пузырьки, наполненные водянистым содержимым.
В пожилом возрасте на фоне слабой работы иммунной системы клиническая картина часто осложняется присоединением бактериальной инфекции.
Появление красного пятна может говорить о герпесной инфекции. Патология провоцируется вирусом герпеса третьего типа. Инфицирование осуществляется от больного человека, являющегося источником вируса. Однако контакт с больным человеком не является 100% вероятностью герпетического поражения на ногах.
Вирус активизируется под воздействием пагубных факторов:
- Частые респираторные патологии.
- Неврозы, стрессы.
- Прием лекарственных препаратов, снижающих иммунитет.
- Хроническое переутомление.
После проникновения вируса на покрасневшей ноге (как на фото) наблюдается небольшая отечность. Пациент мучается от зуда и жжения. Дополнительно присоединяются симптомы как слабость, общее недомогание, может лихорадить.
Спустя небольшое время пораженная область покрывается маленькой сыпью с мутным содержимым. Пузырьки располагаются небольшими группками. Имеют свойство сливаться в массивные конгломераты. Когда пузырьки лопаются, выявляются мокнущие язвочки.
К сведению, если присутствует сухость в ротовой полости, ломота во всем теле – значит, произошла интоксикация организма продуктами жизнедеятельности, вирус стремительно размножается.
Покраснения на ногах могут быть аллергической реакцией. Возникает она по ряду причин, вследствие которых оказывается пагубное воздействие на организм человека. Основная причина – ухудшение работы иммунной системы.
Выделяют провоцирующие факторы:
- Раздражение рецепторов сосочков;
- Проникновение в организм аллергенов;
- Наследственность;
- Усиленная проницаемость сосудов.
Когда проявляется аллергия на нижних конечностях, в большинстве случаев этиология базируется на усиленной проницаемости кровеносных сосудов. Сосудистые стенки становятся слабыми, вследствие чего некоторые компоненты биологической жидкости проникают в пространство клеток.
Чем дольше длится контакт с возбудителем – аллергеном, тем сильнее и интенсивнее проявляется заболевание аллергической природы. При отсутствии своевременного лечения патология прогрессирует. Покраснения могут локализоваться на других участках тела – появляются пятна на подбородке, руках или на всем теле.
Симптомы аллергической реакции:
- Пятна и сыпь на ногах.
- Ступни шелушатся, болят.
- Сильный зуд.
- Жжение (иногда).
- Фаланги пальцев мягкие и красные.
При малой сопротивляемости организма, даже у здорового человека, не имеющего в анамнезе аллергию, могут возникнуть ее клинические проявления.
Сахарный диабет предстает хроническим заболеванием, вследствие которого у пациентов наблюдается постоянно высокий сахар в крови. Хронически высокая глюкоза провоцирует множество осложнений. Одно из них – появление красных пятен на ногах. Гиперемия обусловлена повреждением строения кровеносных сосудов, которые истончились из-за высокого сахара в организме. Гиперемия возникает на стопе и голени, в большинстве случаев одновременно «страдают» обе ноги.
Если покраснения вызваны сахарным диабетом, то будут присутствовать другие симптомы:
- Утомляемость при физической активности;
- Болевой синдром в голенях различной интенсивности;
- Выпадение волос на ногах;
- Кровоподтеки под ногтевой пластиной;
- Изменение структуры ногтей: утолщение, деформация;
- Отечность.
Важно: «безобидные» покраснения при отсутствии своевременной терапии могут трансформироваться в открытые язвы с последующим некрозом тканей.
Причины покраснения на ногах у женщин и мужчин многочисленны и разнообразны. Они связаны не только с механическим воздействием – некачественная одежда, но и с серьезными системными заболеваниями. Игнорирование или самолечение – высокий риск осложнений.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Отек коленного сустава — это симптом воспалительного процесса, который может возникать вследствие различных болезней суставов, травм или других причин.
Так как причин, почему отекают колени очень много, на первых этапах развития болевых ощущений диагностировать конкретный фактор, спровоцировавший опухоль, бывает довольно сложно.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Воспалительные процессы в суставах ног могут протекать совершенно по-разному, различаться по степени тяжести, и иметь разные причины.
В тоже время определить, что воспалительный процесс имеет место быть в принципе, самостоятельно очень легко. Помимо припухлости, возникает покраснение кожи, нарушение подвижности коленного сустава и болезненность при прикосновении.
Воспаление могут провоцировать внешние воздействия и внутренние причины — различные заболевания.
Среди причин, почему отекают ноги в области коленных суставов можно выделить:
- Травма. В основном отёк образуется после ушиба коленного сустава. Состояние сопровождается болью, изменением цвета кожи, может возникнуть подкожное кровоизлияние. Помимо ушибов отёки возникают после переломов или разрыва связок.
- Переохлаждение. Уплотнение возникнет только лишь спустя какое-то время, когда в суставе начнут происходить необратимые процессы.
- Инфекция внутреннего характера. В данном случае в области коленного сустава развивается присутствующая в организме инфекция.
- Аллергия. Может возникнуть как реакция на укус насекомого.
- Тендинит — воспаление сухожилий из-за постоянной мышечной перегрузки.
- Бурсит — поражение суставной сумки.
- Остеопороз.
- Артрит.
- Подагра — воспаление из-за большого отложения солей.
- Сосудистые заболевания.
- Болезни почек, сердца.
- Нарушение циркуляции лимфы.
- Патология эндокринной системы.
Отёчность может локализоваться в разных областях нижних конечностей. Например, если отек ноги возник выше колена, это связано с такими причинами:
- Травмы коленного сустава. Среди них: ушиб, вывих, растяжение связок, повреждение мениска. Отличить серьёзную травму от обычного ушиба можно очень просто. При повреждении мениска будет присутствовать сильная боль и невозможность полноценно распрямить ногу. При растяжении связок голень становится подвижной. В случае вывиха колено принимает деформированный вид.
- Бурсит. При бурсите кожа становится горячей на ощупь, при пальпации под кожей нащупываются небольшие плотные комочки. Очень часто больной не может самостоятельно передвигаться.
- Тендинит — воспалительный процесс в сухожилиях, при помощи которых мышцы крепятся к костям. В случае повреждения колено очень сильно болит при движении, отекают ноги выше и ниже коленных суставов.
- Подагра. Это заболевание имеет хронический характер. Подагрические симптомы появляются не только в районе суставов пальцев рук и ног, но и в области колена. При этом кожа становится красной, возникает интенсивная боль. Приступ может длиться несколько дней, а затем исчезать.
- Септический артрит. Разновидность артрита инфекционного характера, который могут вызвать разнообразные бактерии. Отёк сопровождается болью, ознобом, гиперемией кожи.
- Остеопороз. Зачастую симптомы обостряются в момент погодных изменений. Боли могут иметь разную степень выраженности. Во время движения болит поражённый сустав и возникают дискомфортные ощущения.
- Полиартрит — артрит, аллергического характера, вызванный аллергеном, попавшим в организм. Отёк колена сопровождается крапивницей, бронхоспазмом и тошнотой. В данном случае воспаление проходит довольно быстро.
Отек ноги ниже колена кроме вышеперечисленных чисто суставных проблем может быть вызван следующими причинами:
- Заболевания сердца. Недостаточность кровообращения приводит к образованию двухсторонних мягких отёков. Отёки появляются в вечернее время суток, по мере развития болезни они становятся постоянными. При этом наблюдается уплотнение тканей.
- Заболевания сосудов. Венозная недостаточность возникает при тромбофлебите или варикозе. При закупорке вен тромбом отекает, как правило, одна нога. Отек от голеностопа может подниматься гораздо выше колена. Нога при этом приобретает синюшный цвет и становится плотной на ощупь. Прикосновения вызывают боль.
- Хроническая венозная недостаточность проявляется мягкими припухлостями, которые проходят утром, т. к. во время сна отток крови улучшается. Отёки сопровождаются изменением цвета кожи, тяжестью в конечностях, ноющими болями, варикозные вены становятся очень заметными, могут появляться пятна и язвы.
- Болезни почек. Отёки возникают при выраженной степени патологического процесса. Они затрагивают обе ноги от колена вплоть до стопы. Опухоли мягкие, кожа бледная.
- Лимфатические отеки при лимфостазе. Появляются вследствие застоя лимфы. Припухлости начинаются от стопы и могут затрагивать бедро.
Локализация бывает двухсторонней или односторонней. Сначала ткани остаются мягкими, а потом возникает уплотнение. Кожа при этом имеет очень тёмный оттенок. Нога может значительно увеличиться в размерах.
Если распухло колено и сильно болит, то избежать похода к врачу будет невозможно, однако необходимо оказать первую помощь в домашних условиях.
Какие мероприятия можно предпринять в данном случае, чтобы максимально понизить болевой синдром и избежать ухудшения ситуации:
- Если колено постоянно болит, необходимо максимально обездвижить ногу и стараться не совершать однотипных движений, которые нагружают коленный сустав.
- Очень хорошо помогает справиться с отеком лед. Кусочки льда нужно обмотать тканью и приложить к отёку не более чем на пятнадцать минут. Процедуру можно повторять, но не больше четырёх раз в день. Вместо льда можно использовать какой-либо продукт из морозилки.
- Положить ногу в вытянутом положении на возвышенность, чтобы уровень ноги был чуть выше сердца.
- Принять противовоспалительные средства — Ибупрофен, Аспирин.
Лечение при отеках коленного сустава будет напрямую зависеть от первопричины.
Исходя из того, как велико разнообразие заболеваний, вызывающих отёчность, медикаментозное лечение не должно ограничиваться одной группой препаратов, а обязательно должно включать в себя компонент, действующий на конкретную причину развития патологии.
Так, можно выделить следующие препараты различных групп, применяющихся в терапии:
- диуретики — Фуросемид, Индапамид;
- противоотечные — L-лизина эсцинат;
- улучшающие лимфоотток — Лимфомиазот;
- противовоспалительные — Мелоксикам, Диклофенак;
- противоаллергические — Тавегил, Супрастин.
Также некоторые заболевания предполагают специфической терапии. При септическом артрите назначаются антибиотики. При заболевании почек назначаются кортикостероиды и цитостатики. Патологии эндокринной системы лечат при помощи гормона щитовидной железы. В случае тромбоза назначаются антикоагулянты и антиагреганты.
Физиотерапия применяется не только при травмах, но также и при болезнях суставов — артрите и артрозе, венозной недостаточности, тендините и лимфодерме. Такие процедуры стимулируют биохимические процессы в тканях, улучшают кровообращение и тонус сосудов.
Под процедурами физиотерпии понимается:
- электрофорез и фонофорез медикаментами;
- магнитотерапия;
- лазерное лечение;
- УВЧ-терапия;
- грязелечение.
Лечебная физкультура — это неотъемлемая часть лечения травм, тендинита, болезней опорно-двигательного аппарата. Упражнения помогают более быстро восстановить утраченный объём движений, и являются профилактикой скованности суставов.
Занятия должны проходить систематически. Ни в коем случае нельзя допускать возникновения болей во время тренировок.
Массаж очень эффективен при лимфостазе и венозной недостаточности. Самыми действенными считаются вакуумные и лимфодренажные методики.
При подагре очень хорошо бороться с отёками помогает йодотерпия. Для этого используют раствор йода и аспирина, которым смазывают поражённые участки. Также назначаются противовоспалительные препараты.
Операции выполняются при травмах колена — в случае повреждения мениска или растяжения связок.
Бурсит лечится при помощи тепловых процедур, обездвиживания колена, приёма обезболивающих и противовоспалительных средств. Иногда требуется операция.
Операция обязательно при тромбозе тяжёлой степени, когда другими методами восстановить проходимость сосудов невозможно. В этом случае выполняется извлечение тромба.
При варикозах удаляют патологически изменённые участки вен. При лимфостазе восстанавливают сосудистую проходимость для лимфы.
В тех случаях, когда распухло колено, но еще не очень сильно, народное лечение может быть только вспомогательным и должно проводиться под строгим контролем врача.
Рекомендуемые рецепты и методы:
- Делать промывания отваром на основе лекарственного окопника, лопуха или брусники. Компоненты нужно залить литром воды и кипятить до того момента, пока не выкипит пол — литра. После этого отвар нужно процедить и промывать отёк.
- Натереть свежий картофель до кашеобразной консистенции. Полученное средство положить на отёчную зону, замотать сверху пищевой плёнкой, а сверху хлопчатобумажной тканью. Такой компресс следует держать не менее двух часов, а также оставлять на всю ночь.
- Наполнить тканевые большие мешки или наволочки свежими листьями берёзы. Опустить туда ноги таким образом, чтобы листья покрывали ноги выше колен. Такую процедуру стоит проводить на протяжении нескольких часов. К концу процедуры начнётся сильное потоотделение в нижних конечностях. После этого листья нужно будет заменить на свежие.
- При небольшом отёке хорошо помогает примочка из лечебной глины. Её нужно прикладывать к воспалённому месту.
- Делать ванночку для ног. Для этого нужно в горячую воду добавить ложку пищевой соды, маленькую ложку йода и стакан соли. Ноги нужно опустить в раствор и держать в течение полу — часа. Эту процедуру желательно выполнять не меньше десяти дней.
Если есть склонность к подобным проблемам, следует:
- Держать время от времени ноги в приподнятом положении. Это способствует нормальной циркуляции крови.
- Носить эластичные чулки. Они продаются как для женщин, так и для мужчин.
- Пересмотреть своё меню и постараться как можно меньше употреблять солёной пищи. Соль препятствует нормальному выведению жидкости из организма.
Отёки не являются самостоятельной болезнью, поэтому сами по себе представлять опасности они не могут. Однако игнорировать их появление не стоит, ведь это признак патологического процесса, который возникает из-за обострения того или иного заболевания.
При появлении отёчности не стоит откладывать визит к специалисту. Чем раньше будут приняты меры, тем успешнее и быстрее будет проходить лечение.
Болевые ощущения в бедрах могут беспокоить постоянно или возникать периодически, а также сочетаться с другими симптомами – например, с потерей чувствительности, отеком и покраснением. У одних пациентов боль появляется при движениях, мешая ходить, у других болезненность в ногах сохраняется и в моменты отдыха.
Если болят мышцы ног выше колен и ягодицы, причины могут быть следующие:
- травмы – ушибы, растяжения и разрывы связок, повреждения суставов;
- остеохондроз поясничного отдела;
- сосудистые патологии – тромбофлебит, варикоз, атеросклероз;
- защемление седалищного нерва, неврит;
- болезни соединительных тканей;
- воспалительные процессы в мышцах;
- перенапряжение мышц после физических нагрузок.
Наиболее распространенная причина – интенсивные тренировки, тяжелый физический труд и ушибы мягких тканей в области бедер. В большинстве случаев боль в мышцах быстро проходит, но если состояние ухудшается, необходима врачебная консультация.
Воспаление мышц, или миозит, может возникать из-за травм и переохлаждения, а также вследствие инфекционных и аутоиммунных патологий.
Нарушение венозного оттока и проблемы с венами также могут быть причиной боли в ногах выше колена. Застойные явления в венах приводят к сдавливанию окружающих тканей и ухудшению кровоснабжения. Тромбоз – это очень опасное состояние, при котором есть вероятность отрыва кровяного сгустка и закупорки жизненно важной артерии.
Болезненные ощущения в бедрах и ягодицах нередко возникают после тренировки, особенно в случае выполнения определенных упражнений. Приседания, выпады, подъемы ног из положения лежа сильно нагружают мышцы, и в них скапливается молочная кислота. Такой симптом вполне безобиден и держится не более двух дней.
Ноющую боль в мышцах выше колена может вызывать воспалительный процесс в коленном или тазобедренном суставе. При любых заболеваниях суставов нужно обращаться к врачу, поскольку отсутствие адекватной терапии приводит к разрушительным последствиям, вплоть до инвалидизации.
Точный диагноз и причину боли устанавливает доктор на основе проведенного обследования. Сразу же назначается лечение и поддерживающая терапия – ЛФК, массаж и физиопроцедуры. Самолечение и применение народных средств от боли в суставах без одобрения врача категорически не рекомендуется, так как велик риск осложнений.
Следует отметить, что боль в ногах выше колена может характеризоваться по-разному. Детализация болевого синдрома имеет приоритетное значение при постановке диагноза. Боль бывает локальной или охватывающей всю длину бедренной мышцы, а по степени интенсивности – острой, ноющей, тупой, распирающей.
Чтобы определить, почему болят ноги выше коленей, нужно обратить внимание на сопутствующие симптомы, сопровождающие боль:
- отекание свидетельствует о воспалительном процессе, сосудистых нарушениях или травматизации тканей. Отек может локализоваться спереди или сзади, в области коленного сустава или ближе к тазобедренному, а также на боковой поверхности ноги. Если отечность сохраняется в течение продолжительного периода, можно предположить поражение бедренной кости;
- потеря чувствительности кожи и ощущение мурашек наблюдается, как правило, на наружной поверхности бедер, и означает раздражение периферических нервных окончаний в месте их выхода из позвоночника;
- появление красноты в виде полосы характерно для острого тромбофлебита большой подкожной вены бедра, локальное покраснение может быть признаком гнойно-воспалительного процесса в тканях нижних конечностей. Сплошная краснота, покрывающая все бедро, является одним из симптомов рожистого воспаления или фасциита;
- повышение температуры тела – это неспецифичный признак, который может сопутствовать любой патологии, но крайне редко наблюдается при заболеваниях неврологического характера;
- плотное новообразование в бедренном сегменте в сочетании с болевым синдромом с высокой долей вероятности указывает на опухолевый процесс. Опухоль под коленом может быть кистой Бейкера – доброкачественным образованием с суставной жидкостью внутри.
Продолжительная боль острого характера является признаком серьезной проблемы в организме. Это может быть:
- гнойно-воспалительный процесс в бедренных тканях и близлежащих областях. Кроме болезненных ощущений, возникает отек, покраснение, температура тела повышается, при любых движениях ног и ходьбе боль усиливается. Симптоматика становится все более выраженной, и за несколько дней доходит до критического уровня;
- травматизация суставов, связочного аппарата, мышц и костей, расположенных в области бедра. Последствия травм могут проявиться не сразу, а спустя какое-то время. Скопившаяся жидкость или кровь вызывают боль распирающего характера в задней части бедра. При установлении причины нужно обязательно учесть факт получения травмы и ее основные признаки – гематому, синяки и ссадины.
- межпозвоночная грыжа, которая прогрессирует, часто вызывает резкую боль в соответствующем отделе позвоночника. При увеличении размеров и нестабильности грыжи пациенты чувствуют тянущую боль в ноге, возникающую по ходу защемленного нерва;
- острый тромбофлебит характеризуется сильной болью и быстрым нарастанием отека конечности. Температура тела повышается до 39-40°, отек бедра настолько сильный, что разница в размерах окружности больной и здоровой ноги может составлять от 8 до 15 см. Температура кожи в области стопы и пальцев ниже на 1.5-2°, пульс в артериях пораженной конечности сильно ослаблен или вовсе отсутствует. Острый тромбофлебит может переходить в гнойную стадию с появлением флегмон и абсцессов по ходу вен.
Боль, которая беспокоит человека на протяжении длительного периода, встречается наиболее часто. Она может появляться внезапно или при определенных условиях, носить характер ноющей или колющей, и проходить самостоятельно или после совершения каких-либо действий.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Нога может ныть по следующим причинам:
- в результате сильного физического переутомления и перенапряжения;
- при туннельно-фасциальном синдроме;
- из-за остеохондроза позвоночника;
- при варикозе нижних конечностей;
- при заболеваниях суставов дегенеративного характера.
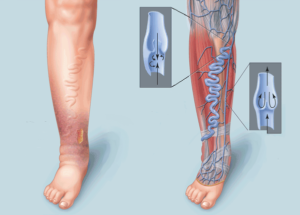
Основными причинами варикоза являются наследственная слабость соединительной ткани и длительное нахождение в вертикальном положении, беременность и ожирение также способны спровоцировать это заболевание. Симптомы – жжение, зуд и боль по ходу вен, а также отечность в дневное и вечернее время. После ночного отдыха отеки спадают. Из-за скопления крови вены и сосуды деформируются все сильнее, их стенки теряют тонус и упругость, и снижается сократительная способность.
Нижние конечности могут болеть при заболеваниях позвоночника, когда происходит сдавливание нервных окончаний, связанных с бедренной областью. Остеохондроз поясничного или крестцового отделов является весьма распространенной причиной болевых ощущений в ногах выше коленей. В этом случае основной очаг боли находится в пояснице, но при этом наблюдается мышечная слабость и онемение в нижней конечности.
Воспалительные и дистрофические изменения в коленном и тазобедренном суставах, застарелые травмы с повреждением менисков и сухожилий могут вызывать боль в мышцах бедра и ягодиц. Это происходит из-за того, что ткани, поддерживающие устойчивость суставов, воспаляются, и возникает их перерастяжение. Кроме того, в заворотах суставной капсулы может скапливаться жидкость. В результате мягкие ткани оказываются сдавленными, и реагируют ноющей болью. Обычно болят те участки, которые расположены рядом с коленным и тазобедренным сочленением, но зачастую болит мышца всего бедра.
Мышечные боли после интенсивных тренировок или физического труда знакомы всем, причина этого явления – высокая концентрация молочной кислоты. Данное вещество образуется в результате распада глюкозы на лактат и водород. Дискомфортное состояние, вызванное молочной кислотой в мышцах, продолжается несколько дней и проходит само собой.
Бедренная фасция – соединительная ткань, покрывающая мышцы, нервы и сосуды бедра, находится на наружной поверхности. Если одна из мышц, которая натягивает бедренную фасцию, продолжительный период находится в напряжении, то происходит сдавливание нервных волокон, и нарушается кровоснабжение. В результате появляется неприятная тянущая боль, сопровождаемая чувством онемения и ползания мурашек по коже.
Нужно учитывать, что боль в секторе от колена до бедра не является специфическим признаком, и может быть симптомом многих патологий. Однако определенные отличия в характере и интенсивности болевого синдрома все же присутствуют. Если пациент подробно опишет свои ощущения, врачу будет проще поставить диагноз и направить на необходимые исследования.
Боль в любой части тела, не проходящая со временем, является лишь симптомом. Чтобы выяснить причину, необходимо посетить врача-ортопеда, ревматолога или хирурга. Терапевт тоже может выписать необходимые направления и провести первичный осмотр.
В трех случаях из ста причиной ноющей боли является артроз или коксартроз тазобедренного сустава. Данные патологии отличаются медленным развитием, но под воздействием психоэмоционального стресса, высоких физических нагрузок патологический процесс значительно ускоряется. Артроз и коксартроз тазобедренного сустава чаще встречается у представительниц женского пола после 40 лет.
При коксартрозе может поражаться одна конечность или обе, причину возникновения недуга не всегда удается установить, но чаще всего это травмы и повреждения суставов. На начальных стадиях болезнь можно остановить, но в запущенных случаях возможно только хирургическое лечение.
Причиной боли в ноге выше колена может быть некроз головки или инфаркт тазобедренного сустава. Эти два заболевания очень трудно дифференцировать, поскольку в обоих случаях происходит отмирание кости. Некроз развивается стремительно, его характерным симптомом является боль в бедренных мышцах, но подвижность сустава при этом сохраняется, и хруста при движениях нет.
Ревматическая полимиалгия характеризуется мышечными болями, которые бывают тянущими, режущими и дергающими. Такая патология встречается достаточно редко, в основном после перенесенного гриппа, и сопровождается лихорадкой, слабостью и скованностью мышц.
Характерным симптомом артрита любого типа является боль и ограничение подвижности, которые проявляются в утренние часы. В дневное время, при выполнении различных действий этих признаков не наблюдается.
Данные причины наиболее очевидны, и болезненность связана непосредственно с поврежденным органом:
- бурсит представляет собой воспалительный процесс в коленном суставе, сопровождающийся болевым синдромом выше колена. Заболевание возникает вследствие постоянных и длительных физических нагрузок с вовлечением коленных суставов, а также под воздействием давления на область сочленения;
- миозит может протекать в острой и хронической форме, в первом случае боль в мышцах сопровождается покраснением кожи, отечностью и повышением температуры. Тонус мышц при этом снижается, иногда до такой степени, что пациент не может ходить. Лечением миозита занимается невропатолог;
- системный артрит – это аутоиммунное заболевание, которое поражает преимущественно суставы. Его симптомы трудно спутать, поскольку кроме болевых ощущений, есть ряд сопутствующих признаков – кожные высыпания, расстройство сердечного ритма, нередко отмечаются поражения легких в виде плеврита и пневмонита;
- инфекционные поражения костей провоцируют воспаление окружающих тканей и сопровождаются выраженным болевым синдромом.
При вынашивании ребенка происходит увеличение массы тела, и меняется положение тазовых костей. Если прибавить к этому низкую двигательную активность, то становится понятно, отчего болят ноги выше колена.
Дополнительный вес создает нагрузку, которая распределяется неравномерно. Усугубляет ситуацию изменение осанки и походки. Из-за большого живота становится все труднее держать спину прямо, и приходится откидываться назад. Это крайне негативно сказывается на поясничном отделе позвоночника, и может приводить к защемлениям и другим проблемам.
Поскольку боли в ногах могут быть обусловлены различными заболеваниями, необходимо установить причину и пройти диагностику. По результатам обследования будет ясно, какова причина боли, и что нужно делать для избавления от нее.
Стандартные диагностические мероприятия, которые определят тактику лечения, включают:
- общий анализ крови;
- биохимические исследования крови на электролиты, мочевину и креатинин (для оценки водно-электролитного баланса и его возможного нарушения);
- кровь на сахар (для исключения либо подтверждения наличия сахарного диабета);
- биохимические анализы крови на мочевую кислоту и холестерин (показатели увеличиваются при подагре и атеросклерозе соответственно);
- микробиологические исследования – соскоб на хламидии при подозрении на реактивный артрит;
- рентгенографию;
- исследования на онко-маркеры при подозрении на онкологические патологии;
- анализ крови на ревматоидный фактор;
- пункционная биопсия костей проводится, если наблюдаются признаки костного туберкулеза и остеомиелита, забор биоматериала осуществляется путем аспирации гнойного содержимого из костей либо мягких тканей, а также с помощью биопсии кости;
- УЗДГ, дуплексное и триплексное сканирование проводят для выявления заболеваний сосудов на ранних стадиях;
- ангиография сосудов ног показана пациентам, у которых есть симптомы хронической венозной недостаточности, атеросклероза и пр.;
- МРТ, КТ необходимы при болезнях нервной системы, лимфостазе и др.;
- реовазография артерий ног – метод диагностики при хронической артериальной недостаточности;
- сцинтиграфия костей – новейший метод лучевой диагностики, позволяющий оценить функционирование различных органов и тканей и применяемый для выявления метастатических очагов злокачественных новообразований;
- лодыжечно-плечевой индекс давления, ЛИД измеряется с целью выяснить, нет ли сужения в артериях нижней конечности.
Следует отметить, что направления даются врачом только на проведение тех анализов и исследований, которые необходимы в конкретном случае. Поэтому детальное описание пациентом всех симптомов может намного ускорить процедуру диагностики и начать лечение.
Для разных патологий лечение может кардинально отличаться. При инфекционных заболеваниях назначаются антибиотики, с болью и воспалением отлично справляются противовоспалительные нестероидные препараты. Правильно подобранные лекарства помогут быстро снять дискомфортные симптомы и вылечить первичную болезнь.
При мышечных спазмах назначаются миорелаксанты, в определенных случаях не обойтись без мочегонных средств. Параллельно с медикаментозной терапией проводят физиопроцедуры, с болью в мышцах бедра особенно эффективно справляется электрофорез, магнитотерапия, лазер и УВЧ. Таким образом удается в кратчайшие сроки снять болевой синдром и воспаление, улучшить кровообращение.
В период реабилитации назначают ЛФК и массаж, чтобы укрепить мышцы и наладить функционирование поврежденного органа.
Если консервативные методы не помогают, а также в запущенных случаях проводят хирургическое вмешательство. Это может быть замена сустава на искусственный или удаление тромба – тромбэктомия. Современные операции по извлечению тромбов из сосудистой системы проводятся эндоваскулярным методом без иссечения сосудов. Эндоваскулярная тромбэктомия быстро облегчает состояние больных и восстанавливает нормальный кровоток.
Если пациент обратился к врачу вовремя, прошел обследование и выполнил все рекомендации доктора, прогноз почти всегда благоприятный. Однако запущенные формы и сложные патологии могут давать серьезные осложнения, справиться с которыми удается с большим трудом. Чтобы не допустить этого, нужно следить за своим здоровьем, прислушиваться к организму и не заниматься самолечением.
Моя спина.ру © 2012—2018. Копирование материалов возможно только с указанием ссылки на этот сайт.
ВНИМАНИЕ! Вся информация на этом сайте является лишь справочной или популярной. Диагностика и назначение лекарств требуют знания истории болезни и обследования врачом. Поэтому мы настоятельно рекомендуем по вопросам лечения и диагностики обращаться к врачу, а не заниматься самолечением. Пользовательское соглашениеРекламодателям
Даже у совсем юных девушек может появиться шишка на мизинце ноги. Деформация стопы чаще диагностируется у представительниц женского пола. В развитии патологии большое значение имеет неправильно подобранная обувь. Злоупотребление узкими модельными туфлями на высоких каблуках негативно отражается на состоянии опорно-двигательной системы. Если не начать лечение, заболевание будет прогрессировать. Из-за постоянных нагрузок и трения о материал обуви шишка на мизинце будет увеличиваться в размерах, воспаляться и провоцировать различные осложнения.
Что делать, когда на мизинце ноги появилась шишка, зависит от вида патологии. Если выпуклость расположена у основания пятого пальца стопы и он отклонен внутрь, диагностируют варусную деформацию Тейлора (стопа портного). Иногда мизинец бывает дополнительно приподнят вверх. Свое название заболевание получило сотни лет назад. Тогда оно встречалось преимущественно у портных, которые во время работы скрещивали ноги и опирались на наружные края стоп.
Хотя основной причиной развития деформации является наследственность, некачественная или неправильно подобранная обувь ускоряет ее развитие и усиливает проявление.
Косточка на ноге возле мизинца появляется после изменения угла плюснефалангового сустава пятого пальца. Плюсневая кость смещается наружу от оси стопы, а фаланговая кость поворачивается внутрь. Нагрузки и тесная обувь провоцируют усиление деформации. Выпуклость у основания пятого пальца ноги увеличивается и причиняет боль при ходьбе. Трение о материал обуви вызывает покраснение и отек. Косточка становится больше также за счет разрастания тканей плюснефалангового сустава (экзостоз).
На поздних стадиях развития патологии плюсневая кость частично выходит из сочленения. Человек быстро устает во время ходьбы и с трудом подбирает себе подходящую обувь.
Предвестником варусной деформации Тейлора является появление мозоли около мизинца. Чаще болезненность возникает во время ношения тесных туфель на высоком каблуке. Однако на поздних стадиях развития заболевания больной ощущает дискомфорт даже в свободной и удобной обуви.
При появлении первых признаков варусной деформации Тейлора необходимо обратиться к врачу-ортопеду. Когда ступня будет осмотрена, врач определит причины развития патологии. Иногда заболевание является следствием других деформаций стопы. В некоторых случаях изменения вызваны переломом, о котором пациенту неизвестно. Характер выявленных причин деформации определяет лечение.
Если заболевание находится на ранней стадии развития, применяют безоперационные способы терапии. Врач-ортопед порекомендует больному использовать обувь на невысоком каблуке (2-5 см) с широким носком. Во время покупки изделия надо ориентироваться на поперечный размер стопы.
Вернуть слегка смещенный плюснефаланговый сустав в нормальное положение поможет ортопедическая шина для мизинца, как на фото. Она бережно оттягивает палец наружу, фиксируя его в физиологически правильном положении. Ортопедическая шина изготавливается из мягкого медицинского силикагеля. Она существенно снижает болевые ощущения при ходьбе и защищает головку пятой плюсневой кости от натирания обувью. Ортопедическое приспособление не доставляет дискомфорта.
Если опухла косточка, покраснела и сильно болит, врач назначит нестероидные противовоспалительные препараты:
Их можно принимать внутрь или в виде инъекций до тех пор, пока болезненные ощущения и отек не исчезнут. Одновременно назначаются лекарственные средства наружного действия (Кетонал гель, Диклоген). Для уменьшения боли и отека применяют местную гипотермию. Воспаленный сустав накрывают тонкой хлопчатобумажной тканью и прикладывают к нему на 20 минут пакетик со льдом. Процедуру повторяют 3 или 4 раза с интервалом в 30 минут.
В случаях, когда боль становится мучительной, применяют местные инъекции глюкокортикостероидов (Преднизолон).
Если консервативное лечение не помогает устранить болевой синдром, врач порекомендует хирургическую операцию.
Как убрать косточку на ноге хирургическим способом, врач определит, исходя из степени деформации и выраженности симптомов. В процессе хирургической операции делается небольшой разрез и удаляется выступающая часть плюсневой кости. Чем сильнее деформирован плюснефаланговый сустав, тем большую часть головки кости необходимо срезать. Одновременно удаляют участок гипертрофированной и воспаленной капсулы сустава. Плюснефаланговому сочленению возвращают естественное положение и фиксируют его спицами или винтами.
Операция осуществляется под местным обезболиванием. На вторые сутки после хирургического вмешательства больной может ходить без дополнительной опоры (даже если были прооперированы суставы на обеих ногах) и гипсовой иммобилизации. Врач подскажет, какие меру нужно предпринять, чтобы минимизировать развитие осложнений. После процедуры больной должен носить специальную послеоперационную обувь на протяжении 4–5 недель. Она поможет зафиксированным элементам сочленения не смещаться во время нагрузок.
При нарушении пациентом предписаний сращение тканей может замедлиться. Иногда плюснефаланговый сустав не удерживается в нужном положении из-за несращения фрагментов. В послеоперационном периоде могут быть обнаружены повреждения окружающих сустав структур. В некоторых случаях деформация Тейлора развивается повторно.
Шишечка на мизинце ноги может оказаться гигромой. Так называется образование шаровидной формы и упругой консистенции, заполненное студенистой серозно–фибринозной или серозно–слизистой бесцветной жидкостью. Она появляется в результате выпячивания (грыжи) суставной капсулы или оболочки сухожилия. Гигрома является доброкачественной опухолью (кистой), поскольку ее клетки отличаются от нормальных.
Сама опухоль неподвижна, она соединена с соседними тканями. Кожа и подкожная жировая клетчатка, расположенные над гигромой, сохраняют свою подвижность. Размеры кисты варьируются в пределах 0,5–5 см. При нажатии на нее возникает болезненное ощущение.
Опухоль сдавливается обувью и травмируется во время ходьбы. На ранней стадии развития патологии кожа над гигромой тонкая и темная. В результате постоянного трения об обувь она утолщается и становится шероховатой.
Шишка на ноге возле мизинца растет очень медленно и не представляет опасности для здоровья человека. Гигромы не перерождаются в злокачественные опухоли. Однако из-за постоянной травматизации они могут стать причиной воспалительного процесса.
Когда начинается воспалительная реакция, кожный покров краснеет и становится горячим. Во время ходьбы возникает боль в суставах стопы.
Растущий нарост оказывает давление на расположенные рядом нервные волокна и кровеносные сосуды. Вследствие этого болезненность усиливается, а кровообращение ступни ухудшается. Гигрому на мизинце стопы желательно удалить.
Консервативное лечение небольшой гигромы заключается в проведении физиотерапевтических процедур. Больному назначают:
- грязелечение;
- электрофорез;
- ультрафиолетовое облучение;
- парафиновые аппликации;
- теплолечение.
Удаление опухоли осуществляется методом раздавливания. Врач-ортопед сильно нажимает на кисту, пока она не лопнет. Изливающаяся из нее жидкость растекается среди окружающих тканей и со временем рассасывается. Раздавливание сопровождается болезненными ощущениями. Оно способно вызвать инфицирование соседних тканей. В таком случае нога может опухнуть.
Более безопасным способом является пункция. Пункционную иглу вводят в кисту и удаляют из нее жидкость. В очищенную полость вводят склерозирующие лекарственные препараты (Доксициклин, спирт 96%). После процедуры удаления содержимого гигромы накладывают утягивающую повязку. Больному назначается покой на 1 неделю. Обездвиживание стопы помогает замедлить образование синовиальной (суставной) жидкости и минимизировать риск рецидива. После пункции киста может повторно вырасти, поскольку ее оболочка остается внутри.
Самым надежным является метод хирургического удаления гигромы. Существует 3 способа хирургического лечения шишки на мизинце ноги:
- посредством иссечения;
- эндоскопически;
- с помощью лазера.
При иссечении кисту удаляют вместе с капсулой, промывают полость асептическим раствором и зашивают разрез. При эндоскопическом способе гигрому удаляют с помощью специальных инструментов, которые вводят в маленький разрез. Удаление опухоли лазером сопровождается минимальными потерями крови. Лазерный луч вызывает нагрев и разрушение измененных тканей.
Если на мизинце растет косточка, она может быть признаком развития подагры. Такая патология чаще встречается у представителей мужского пола. Подагра возникает в результате нарушения пуринового обмена.
Интенсивная выработка и недостаточное выведение мочевой кислоты приводит к увеличению ее концентрации в крови. В конечностях, где температура тела ниже, соли мочевой кислоты кристаллизируются. Они скапливаются на суставных поверхностях, в коже и в подкожной жировой клетчатке. Такие скопления солей мочевой кислоты называют подагрическими тофусами. Желтоватые узелки плотные и упругие на ощупь. Их размеры колеблются от нескольких миллиметров до нескольких сантиметров.
Во время ходьбы тофусы травмируются, воспаляются, инфицируются и нагнаиваются. На них возникает сначала язвочка, а затем свищ. Из него выделяется желтоватая жидкая или крошкообразная масса, содержащая соли мочевой кислоты.
Лечение подагрических тофусов заключается в приеме препаратов, снижающих концентрацию солей мочевой кислоты в организме (Аллопуринол). Удалить небольшие тофусы помогает массаж и физиопроцедуры:
- грязелечение;
- ультрафорез;
- фонофорез с гормональными препаратами.
Для снижения риска образования тофусов назначают лекарственные средства, улучшающие питание и микроциркуляцию тканей суставов (Пентоксифиллин, Актовегин, Курантил).
Тофусы, которые мешают ходить и постоянно воспаляются, рекомендуется лечить хирургическим способом. Операция осуществляется под местной новокаиновой анестезией. Швы снимают через 10-12 дней после хирургического вмешательства.
Екатерина Юрьевна Ермакова
-
источник
Покраснение ноги ниже колен – один из неприятных симптомов, который может указывать на безобидные механически повреждения кожи, либо на серьезные патологии. Если краснота не проходит несколько дней, увеличивается или горит, необходимо обратиться в клинику и выяснить точный диагноз.
Механические факторы, вызывающие покраснение кожи ног:
- Одежда из материалов, раздражающих кожу: жесткие брюки или колготы. Некоторые материалы препятствуют циркуляции воздуха.
- Неудобная или очень тесная обувь приводит к тому, что конце дня ноги устают, краснеют, на них появляются мозоли.
- Депиляция вызывает незначительные царапины эпидермиса, которые приводят к появлению красных пятен, гиперемии, зуду.
- Укусы насекомых иногда провоцируют появление зудящих пятен (как на фото справа). Человек расчесывает кожный покров, повышая риски инфекционного заражения раны.
- Средства гигиены или медикаменты местного действия могут вызвать аллергию. Основная задача — перестать контактировать с аллергеном.
Симптомы раздражения устраняют антигистаминными препаратами или специальными противовоспалительными мазями.
Порой кожа краснеет и горит из-за инфекционного поражения, которое проявляется при ослабленном иммунитете (как на фото). Например, рожистое воспаление поражает нижнюю часть ноги. Воспаленный участок становится ярко-красным, повышается местная температура, появляется отечность, зуд и болезненные ощущения. Заболевание в тяжелой форме приводит к отслоению кожи, появлению болезненных пузырей и язв, которые долго заживают. После выздоровления остаются заметные следы.
При покраснении ноги ниже колена учитывают дополнительные симптомы, чтобы обозначить стратегию лечения. Может потребоваться прием антибиотиков или жаропонижающих средств. При отсутствии пузырьков на коже не стоит использовать местное лечение.
Лечение инфекционного заболевания, проявляющегося на ногах, требует обязательного обращения к врачу.
Микоз – это грибковое поражение кожи. Патогенные бактерии затрагивают стопы и пальцы, после чего развивается воспаление.
- болезненные трещины на коже;
- пузырьки;
- зуд;
- опрелости.
Кожа стоп шелушится и отпадает. На месте пузырьков появляются гнойные язвочки. Необходимы антигрибковые мази, которые отслаивают поврежденный кожный покров. Специальные препараты подавляют патогенные бактерии и улучшают состояние стоп.
Если внезапно покраснела нога ниже колена, есть риск развития тромбофлебита и варикозного расширения вен. Сосудистые патологии приводят к воспалительным процессам и появлению тромбов. Если сгустки крови не рассосутся и кровообращение не нормализуется, возможен риск летального исхода.
При варикозном расширении вен отмечается изменение района рядом с веной: покраснение, отек, зуд, болевые ощущения. Даже пальпация вызывает боль.
Заболевания, связанные с сосудами и венами, требуют особенного внимания.
Герпес поражает нервные волокна. На ногах появляются пузырьки с жидкостью. До этого момента наблюдается болезненность по направлению воспаленного нерва, повышение температуры, ухудшение общего самочувствия. Необходима медикаментозная терапия и физиотерапевтические процедуры .
Чтобы назначить эффективное лечение, учитывают причины покраснений на ногах ниже колена.
Используют противовоспалительные препараты, хондропротекторы, глюкокортикоиды. В тяжелых случаях проводят операцию.
При подагре, связанной с суставными заболеваниями, назначают прием веществ для снижения обратного всасывания мочевой кислоты в почечных канальцах, улучшения обменных процессов. Рекомендуют отказаться от пуриновых продуктов.
Следует позаботиться о приеме подобранных препаратов, нормализации питания и обменных веществ для улучшения функциональности суставов ног.
Если покраснение ноги проявляется из-за нарушения оттока венозной крови, требуется укрепление тонуса вен нижних конечностей, разжижение крови, ношение ортопедических изделий. В редких случаях назначают операцию.
При заболеваниях, связанных с артериями и сердцем, покраснение и отек ноги ниже колен считается поздним признаком. Самолечение не поможет, состояние здоровья будет ухудшаться без врачебной помощи.
При воспалении и покраснении ноги рекомендуется проконсультироваться с дерматологом. Запущенная форма с осложнениями указывает на необходимость обратиться к хирургу и кардиологу. Врачи назначают антибиотики и противовоспалительные, антигистаминные препараты для укрепления сосудов и устранения симптоматики.
Дополнение к основному лечению — народная медицина. Отечность при рожистом воспалении убирает черная и красная бузина, которую заливают водой, кипятят около 15 минут и настаивают до 2-х часов.
источник
Покраснение кожи на ногах и отек – не только косметический дефект, но и признак ряда заболеваний, которые могут существенно ухудшить качество жизни человека.
Чем раньше будет выяснен фактор, повлиявший на образование такого признака, и назначено лечение, тем меньше риск развития опасных осложнений.
Поэтому важно знать причины появления данных симптомов, проблем в организме, на которые они могут указывать, и методы терапии патологических состояний.
Покраснение и зуд на ногах часто являются одним из проявлений аллергии. В большинстве случаев данный симптом характерен при аллергической реакции у детей, но может возникать и у взрослых людей.
Провоцирующими факторами в этой ситуации будут:
- укусы насекомых;
- наличие глистных инвазий;
- фотореакция или реакция кожи на солнце;
- некоторые лекарства (антибактериальные препараты, анальгетики и др.);
- гиперчувствительность организма к косметическим средствам, материалу, из которого изготовлена одежда, или к продуктам питания.
Если аллергия не подтверждена, человек может думать, что других факторов. Способных оказать влияние на состояние ног нет.
На фото показано покраснение на ногах без видимой причины:
Но вызвать такое состояние могут разные факторы:
- избыток массы тела;
- гиповитаминоз и авитаминоз;
- болезни, связанные со щитовидной железой;
- длительное воздействие стрессовых факторов;
- варикозное расширение вен нижних конечностей;
- неадаптированные чрезмерные силовые нагрузки;
- нарушения работы органов мочевыводящей системы;
- заболевания, затрагивающие сердечно-сосудистую систему;
- чрезмерный уровень женского гормона эстрогена в организме;
- наличие соматических заболеваний неврологического характера (инсульт в анамнезе способен приводить к возникновению гиперемии и отека);
- проблемы, связанные с циркуляцией лимфатической жидкости в конечностях;
- поражения кожных покровов вследствие экземы, дерматита или трофических язв;
- работа на вредном производстве (химическая промышленность, резкие перепады температур);
- травма суставов ноги, растяжение связочного аппарата, повреждение мышечного каркаса;
- несбалансированное питание (чрезмерное количество в пищевом рационе соленых и острых блюд может приводить к покраснению и отечности нижних конечностей);
- наличие вредных привычек (никотиновая зависимость, чрезмерное употребление алкогольных напитков);
- низкий уровень физической активности, сидячий образ жизни или же наоборот, ношение неудобной обуви или чрезмерно высокий каблук.
В ряде случаев, наряду с гиперемией и отечностью на ногах могут появляться мелкоточечные высыпания. Этот симптом тоже часто говорит в пользу аллергической природы процесса.
В случае травматического повреждения ног, сопутствовать гиперемии и отеку могут болезненные ощущения разной степени выраженности.
Возможные причины гиперемии ниже области колен:
- чесотка;
- варикозное расширение вен ног;
- поражение кожи вирусом простого герпеса;
- неправильно проведенная процедура депиляции;
- микотический (грибковый) процесс данной области;
- одно из проявлений сахарного диабета инсулинозависимого типа;
- раздражение кожи грубой обувью или носочно-чулочными изделиями;
- инфекционные заболевания (например, рожистое воспаление кожных покровов).
На фото покраснение ниже колена у людей разного возраста:
Иногда ноги ниже человеческих колен краснеют так:
Если у пожилого человека гиперемия стойкая и к ней присоединяются другие симптомы, такие как отечность или болезненность, то необходимо исключить или подтвердить следующие причины:
- заболевания инфекционного генеза;
- болезни сердечно-сосудистой системы;
- проблемы с функционированием почек и печени;
- хроническая венозная недостаточность (является результатом длительного тромбофлебита);
- тромботическое поражение глубоких вен конечностей (в глубоких венах голени формируются кровяные сгустки – тромбы, которые закупоривают просвет сосуда и препятствуют нормальному питанию конечности).
Как выглядит покраснение на голени ноги у пожилых людей:
Однако отечность и покраснение на стопе ноги может быть признаком довольно серьезных болезней и различных состояний:
- период беременности;
- проблемы в работе печени;
- чрезмерное употребление в пищу соли;
- нарушения гормонального фона человеческого организма;
- болезни, связанные с нарушением работы сердечно-сосудистой и мочевыводящей систем;
- прием некоторых групп лекарственных средств, таких как комбинированные оральные контрацептивы и антидепрессанты;
- травматическое повреждение области стопы или голеностопного сустава (при вывихе или растяжении связочного аппарата, гиперемия кожи, отек, и болезненность будут основными симптомами, которые указывают на наличие проблемы).
На ступнях красная болезненная кожа:
При появлении покраснения и других симптомов на коже ноги у людей зрелого и пожилого возраста необходимо обратиться к своему лечащему врачу с целью выявления первопричины появления данного симптомокомплекса и получения адекватной терапии для предотвращения возникновения серьезных осложнений.
Людям более молодого возраста перед обращением к врачу следует некоторое время понаблюдать за своим состояние. Конечно, это не касается острых ситуаций, связанных с травматическим повреждением конечности. В случае наличия в анамнезе у человека хронических болезней, связанных с сердечно-сосудистой, эндокринной или мочевыделительной системами, необходимо сообщить врачу данную информацию.
Лечебные мероприятия, применяемые для купирования покраснения и отека кожи на ступнях и других частях ног, делятся на две группы:
- применение лекарственных препаратов;
- немедикаментозная терапия.
В случае нетяжелого течения процесса его можно купировать без использования медикаментов. Существуют следующие способы:
- отказ от вредных привычек;
- ежедневные обтирания и легкий массаж ног;
- употребление достаточного количества чистой питьевой воды;
- регулярные дозированные физические нагрузки, гимнастические упражнения;
- корректировка массы тела с приведением веса к среднестатистическим значениям;
- использование контрастных ножных ванночек (чередование теплой и прохладной воды);
- ношение удобной, индивидуально подобранной обуви с каблуком, высота которого не превышает пяти сантиметров;
- ограничение потребления соли, как в чистом виде, так и в процессе приготовления блюд.
В том случае, если вышеперечисленные способы не помогают, необходимо обратиться к врачу, определить этиотропный фактор появившихся симптомов и начать принимать назначенные лекарства.
В случае наличия в организме аллергии на тот или иной аллерген рекомендуется начать прием антигистаминных средств. Они бывают как общего действия (таблетки или растворы, принимаемые внутрь перорально), так и местного (мази или кремы непосредственно на область пораженных покровов). Среди таблетированных форм можно выделить Супрастин, Тавегил или Диазолин. К кремам и мазям с антигистаминным действием относятся Фенистил, Бепантен, Эпидел. Важным условием эффективности противоаллергической терапии является прекращение воздействия на пораженную область аллергического антигена.
Если этиотропным фактором, из-за которого кожа покраснела и чешется на ноге, стало инфекционное заболевание, то для лечения применяют разнообразные антибактериальные средства. Антибиотики могут использовать перорально, внутримышечно, внутривенно и местно, в зависимости от тяжести поражения. Чаще всего используются препараты, обладающие широким спектром действия, которые одновременно могут воздействовать на многие разновидности патогенных микроорганизмов.
В случае наличия дерматита к лечению покраснения присоединяется местная терапия с использованием мазей. В тяжелых случаях может потребоваться использование гормональных средств, например, мази Адвантан.
Отек и покраснение ноги чаще всего вызваны бактериальной инфекцией, которая часто проявляется как сыпь. Целлюлит – это инфекция кожи, вызванная бактериями стафилококка или стрептококка.
Целлюлит появляется как красная, опухшая кожная сыпь (обычно на нижней части ноги), которая ощущается как болезненная и горячая. Он может быстро распространяться в течение 24 часов. В большинстве случаев пероральные антибиотики эффективно лечат инфекцию в течение 10-14 дней.
Целлюлит проникает в тело через трещины или разрывы на коже. У человека может быть повышенный риск целлюлита, если он:
- был укушен или поцарапан;
- имеет грибковую или вирусную инфекцию кожи (включая эпидермофитию или ветряную оспу);
- имеет хроническое состояние кожи (например, экзему);
- использует препараты, которые подавляют иммунную систему (такие как кортикостероиды, химиотерапию);
- страдает ожирением или избыточным весом;
- имеет ослабленную иммунную систему от диабета, заболевания почек или печени, лейкемии, лучевой терапии или ВИЧ (СПИДа);
- имел отек, заболевания печени или сердца или операции по удалению лимфатических узлов в прошлом;
- имели целлюлит раньше.
Целлюлит проникает в тело через трещины или разрывы на коже
Симптомы целлюлита включают:
- покраснение и отек ноги ниже колен;
- кожная сыпь, которая начинается внезапно и быстро распространяется в течение 24 часов;
- области воспаленной красной кожи, которые растут;
- чувствительность в пострадавшем районе;
- боль;
- кожа, которая кажется плотной или растянутой
- повышенная температура.
Полный анализ крови может использоваться для проверки повышенного количества лейкоцитов, что указывает на инфекцию.
Чтобы предотвратить целлюлит, нужно должным образом заботиться о царапинах и порезах. Всегда мыть раны с мылом и теплой водой, наносить антибиотическую мазь и накрывать повязкой, чтобы предотвратить попадание бактерий в кровоток. Осматривать разрез на предмет покраснения, боли, гноя или других признаков инфекции.
- При работе и спорте надевать соответствующее защитное снаряжение.
- Избегайте совместного использования предметов личной гигиены (полотенец, бритвы).
- При наличии диабета или другого состояния, которое вызывает у плохое кровообращение, важно ежедневно наносить увлажняющий лосьон, чтобы поддерживать смазку и здоровье кожи.
- Также нужно регулярно проверять ноги на наличие трещин или разрывов и регулярно обрезайть ногти, чтобы предотвратить царапины.
Быстрое лечение целлюлита важно для предотвращения серьезных осложнений. Если бактерии заражают более глубокие слои кожи, они могут проникать в кровоток или лимфатические узлы.
Повторные случаи целлюлита могут повредить систему лимфатического дренажа и привести к хроническому отеку пораженной конечности.
Перианальный стрептококковый целлюлит вызывается стрептококковыми бактериями и приводит к воспалению ануса и прямой кишки. Он чаще всего встречается у детей и часто возникает при горле стрептококка, фарингите или импетиго.
Бактерии распространяются из рта или носа через руки, часто, когда ребенок убирается после посещения ванной.
Стадии целлюлита
Орбитальный целлюлит вызван бактериями, попадающими в глаз через прямую травму или синусовую инфекцию. Он чаще всего встречается у детей.
Симптомы орбитального целлюлита могут включать:
- боль;
- припухлость;
- обесцвечивание век;
- плохое зрение;
- трудность перемещения глаз;
- повышенная температура.
Орбитальный целлюлит является серьезным заболеванием, которое, если его не лечить быстро, может привести к потере зрения или слепоте. Часто требуется пребывание в больнице, и лечение обычно включает антибиотики и операции.
Хотя н редко встречается у здоровых людей, некротический фасцит возникает, когда целлюлит распространяется на более глубокие слои мягких тканей, называемые фасциальной подкладкой.
Больной может испытывать такие симптомы:
- нога сильно болит;
- нога опухла ниже колена и покраснела;
- по коже пошли черные пятна, волдыри и язвы;
- высокая температура;
- признаки системного воспаления.
Ошибочно называемый «плотоядными бактериями», некротизирующий фасцит может быстро прогрессировать и приводить к смерти. Лечение включает использование внутривенных антибиотиков (вводимых в больнице) и операцию по удалению мертвой ткани.
ТГВ нижних конечностей возникает, когда эритроциты, фибрин и тромбоциты образуют тромб крови внутри патентной вены, чаще всего в глубоких венах в ноге или в области таза. Хотя ТГВ нижних конечностей часто рассматривается как послеоперационное осложнение, дополнительные факторы риска включают в себя дальние поездки и возраст, а мужчины сталкиваются с большим риском развития ТГВ, чем женщины.
Другие факторы риска включают:
- тромбофилию;
- историю ТГВ;
- возраст старше 60 лет;
- операцию;
- ожирение;
- острые медицинские заболевания;
- рак;
- неподвижность;
- беременность.
Тромбоз глубоких вен (ТГВ) — патологическое состояние, характеризующиеся образованием тромбов в глубоких венах, чаще всего нижних конечностей
Симптомы иногда отсутствуют, но могут включать в себя одностороннюю боль в ногах, отек, чувствительность, повышенную температуру, острый отек и заметные поверхностные вены.
Фармакологические методы, такие как антикоагулянты, и механические средства, такие как градуированные компрессионные чулки, используются как профилактические меры для пациентов с риском развития ТГВ. Однако компрессионные чулки могут быть противопоказаны в зависимости от истории болезни отдельного пациента. Кроме того, если компрессионные чулочно-носочные изделия применяются неправильно, это может привести к осложнениям, таким как отек, развитие дальнейшего ТГВ или артериальная ишемия.
ЛДС – воспаление подкожного жира и представляет собой фиброзную, жесткую, красную или коричневую кожу, обычно возникающую в средней части икры.
Подкожные ткани могут стать твердыми и подавленными, ноги отекают и краснеют, и если произойдет повреждение окружности, в конечном итоге может возникнуть эффект «перевернутой бутылки шампанского». В остром состоянии ЛДС представляет собой болезненное воспаление в средней области ниже колена и может быть неправильно диагностировано как целлюлит или флебит.
Сосудистый дерматит также известен как венозная или гравитационная экзема, это еще одна причина, почему краснеют ноги внизу. Он вызван воспалительными эффектами объединения крови в тканевых пространствах при сердечно-сосудистых заболеваниях. Как и все виды экземы, симптомы включают покраснение на ногах без причины, пораженная кожа становится зудящей, опухшей, сухой и шелушащейся, чешуйчатой или хрустящей, и склонна к разрывам. Тяжесть этих симптомов может колебаться между периодами улучшения и периодами повышенной тяжести.
Острый сосудистый дерматит лечится компрессионной терапией и местными кортикостероидами. Они применяются умеренно в пострадавших районах один или два раза в день в течение 2 недель. Преждевременное прекращение может привести к рецидиву, в то время как длительное использование может привести к истончению кожи и снижению эффективности. Пастообразные бинты, пропитанные каламином или оксидом цинка, успокаивают и высушивают кожу.
Зуд, жжение, высыпания, покраснения на ногах или одной ноге может спровоцировать множество факторов, которые обусловлены сбоем в организме либо внешним воздействием. Кожный покров отражает состояние человека, работу внутренних органов и систем. Нередко кожные симптомы свидетельствуют о развитии серьезного заболевания – варикоз, сахарный диабет, тромбофлебит.
В данную категорию входят безобидные причины, которые способны спровоцировать не только покраснения на ноге, но и вызывают зуд, жжение и др. дискомфорт.
Гиперемия кожи на ногах вызвана причинами:
- Материал одежды, который раздражает кожный покров. Например, штаны из жесткой ткани либо колготки, содержащие волокна, препятствующие проникновению воздуха;
- Болезненные покраснения на стопе вызывает неудобная обувь. Образуются мозоли, натоптыши. В этом случае наблюдается болевой синдром;
- Депиляция характеризуется высокой вероятностью травмирования целостности кожи, что приводит к тому, что кожа чешется и зудит;
- Укус насекомога. Сам укус приводит к развитию зуда. При расчесах человек травмирует кожу, не исключается присоединение бактериальной инфекции.
Чтобы избавиться от неприятного симптома, достаточно обратить внимание на эти причины, нивелировать их. Если дело в неудобной обуви или некачественной одежде, то зуд и гиперемия исчезают.
Если появилось раздражение на нижних конечностях, присутствует зуд, жжение и др. тревожные симптомы, то это может свидетельствовать об экземе, дерматите, аллергической реакции, чесотке, рожистом воспалении, сахарном диабете, аутоиммунной патологии и др. болезнях. Почему появились пятна на ногах, пациент может только предполагать. Истинную причину поможет установить доктор после лабораторных анализов и диагностики.
Важно: вероятность положительного результата при самостоятельном лечении низкая, а риск присоединения осложнений высокий.
Инфекционная патология характеризуется воспалительными процессами в кожном покрове, возбудителем является стрептококк группы А; если появление красноты наблюдается осенью или летом, то, возможно это рожистое воспаление.
Патология чаще всего встречается у мужчин, которые работают в условиях, приводящих к загрязнению и охлаждению кожи – грузчики, военные, шахтеры и пр. Возбудитель проникает в организм через ранки, царапины. Но не всегда провоцирует патологическое состояние.
- Хронические патологии кожного покрова (например, псориаз, нейродермит).
- Кожные заболевания вирусной природы (опоясывающий лишай, герпес).
- Низкий иммунный статус.
- Нарушение циркуляции крови в организме.
- Грибковые поражения кожи.
Заболевание характеризуется не только покраснением конечностей, но и признаками общей интоксикации организма – слабость, болезненные ощущения в мышцах, приступы тошноты, сонливость, снижение аппетита. В большинстве случаев рожистое воспаление проявляется в области голени. Среди осложнений выделяют образование гнойников, гангрену.
Микозом называют группу патологий, которые развиваются вследствие негативного воздействия патогенных грибков. Возбудителем является нитчатый гриб. Заражение происходит с больным человеком либо при взаимодействии с предметами, обсемененными грибками.
- Сначала ступни шелушатся;
- Присутствует легкий зуд;
- Появляется сыпь между пальцами и по бокам стопы (редко);
- Образуются пузырьки, наполненные водянистым содержимым.
В пожилом возрасте на фоне слабой работы иммунной системы клиническая картина часто осложняется присоединением бактериальной инфекции.
Появление красного пятна может говорить о герпесной инфекции. Патология провоцируется вирусом герпеса третьего типа. Инфицирование осуществляется от больного человека, являющегося источником вируса. Однако контакт с больным человеком не является 100% вероятностью герпетического поражения на ногах.
Вирус активизируется под воздействием пагубных факторов:
- Частые респираторные патологии.
- Неврозы, стрессы.
- Прием лекарственных препаратов, снижающих иммунитет.
- Хроническое переутомление.
После проникновения вируса на покрасневшей ноге (как на фото) наблюдается небольшая отечность. Пациент мучается от зуда и жжения. Дополнительно присоединяются симптомы как слабость, общее недомогание, может лихорадить.
Спустя небольшое время пораженная область покрывается маленькой сыпью с мутным содержимым. Пузырьки располагаются небольшими группками. Имеют свойство сливаться в массивные конгломераты. Когда пузырьки лопаются, выявляются мокнущие язвочки.
К сведению, если присутствует сухость в ротовой полости, ломота во всем теле – значит, произошла интоксикация организма продуктами жизнедеятельности, вирус стремительно размножается.
Покраснения на ногах могут быть аллергической реакцией. Возникает она по ряду причин, вследствие которых оказывается пагубное воздействие на организм человека. Основная причина – ухудшение работы иммунной системы.
Выделяют провоцирующие факторы:
- Раздражение рецепторов сосочков;
- Проникновение в организм аллергенов;
- Наследственность;
- Усиленная проницаемость сосудов.
Когда проявляется аллергия на нижних конечностях, в большинстве случаев этиология базируется на усиленной проницаемости кровеносных сосудов. Сосудистые стенки становятся слабыми, вследствие чего некоторые компоненты биологической жидкости проникают в пространство клеток.
Чем дольше длится контакт с возбудителем – аллергеном, тем сильнее и интенсивнее проявляется заболевание аллергической природы. При отсутствии своевременного лечения патология прогрессирует. Покраснения могут локализоваться на других участках тела – появляются пятна на подбородке, руках или на всем теле.
Симптомы аллергической реакции:
- Пятна и сыпь на ногах.
- Ступни шелушатся, болят.
- Сильный зуд.
- Жжение (иногда).
- Фаланги пальцев мягкие и красные.
При малой сопротивляемости организма, даже у здорового человека, не имеющего в анамнезе аллергию, могут возникнуть ее клинические проявления.
Сахарный диабет предстает хроническим заболеванием, вследствие которого у пациентов наблюдается постоянно высокий сахар в крови. Хронически высокая глюкоза провоцирует множество осложнений. Одно из них – появление красных пятен на ногах. Гиперемия обусловлена повреждением строения кровеносных сосудов, которые истончились из-за высокого сахара в организме. Гиперемия возникает на стопе и голени, в большинстве случаев одновременно «страдают» обе ноги.
Если покраснения вызваны сахарным диабетом, то будут присутствовать другие симптомы:
- Утомляемость при физической активности;
- Болевой синдром в голенях различной интенсивности;
- Выпадение волос на ногах;
- Кровоподтеки под ногтевой пластиной;
- Изменение структуры ногтей: утолщение, деформация;
- Отечность.
Важно: «безобидные» покраснения при отсутствии своевременной терапии могут трансформироваться в открытые язвы с последующим некрозом тканей.
Причины покраснения на ногах у женщин и мужчин многочисленны и разнообразны. Они связаны не только с механическим воздействием – некачественная одежда, но и с серьезными системными заболеваниями. Игнорирование или самолечение – высокий риск осложнений.
источник




 Целлюлит проникает в тело через трещины или разрывы на коже
Целлюлит проникает в тело через трещины или разрывы на коже Стадии целлюлита
Стадии целлюлита Тромбоз глубоких вен (ТГВ) — патологическое состояние, характеризующиеся образованием тромбов в глубоких венах, чаще всего нижних конечностей
Тромбоз глубоких вен (ТГВ) — патологическое состояние, характеризующиеся образованием тромбов в глубоких венах, чаще всего нижних конечностей