Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Каждый день ноги получают большую нагрузку. Мы ходим, бегаем, стоим, в связи с этим мало кого удивляет усталость в ногах в конце рабочего дня. Если у вас болят ноги ниже колен и это происходит довольно часто, необходимо задуматься над причиной возникновения болей, они могут свидетельствовать о развитии заболевания.
Задаваясь вопросом, почему болят ноги ниже колен, сложно дать однозначный ответ, поскольку причин для этого много. Все возможные причины, по которым болит нога ниже колена, можно разделить на три условные группы: болезни, связанные с позвоночником, а именно с поясничным отделом; травмы, которые перенес человек ранее; заболевания, связанные с сердечно-сосудистой системой.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Если же говорить о конкретных причинах, то ими могут стать:
- Повреждение коленной чашечки ноги, где ощущается боль.
- Отрыв мениска или другое его повреждение.
- Воспаление мышц голеностопа.
- Воспаления, которые поразили связки ноги, сухожилия, сухожильные влагалища, конкретно касается голени и колена.
- Разрыв связок голеностопного сустава, что будет проявляться не только неприятными болезненными ощущениями, но и отеком, а также возникнут проблемы с передвижением. Эту причину проще определить, чем другие, поскольку боли обычно возникают после того, как пациент упадет. Болезненные ощущения в таком случае будут усиливаться при нагрузке на ногу или при пальпации поврежденного места.
- Слишком большая нагрузка на сустав и ногу в целом. Обычно появляется у спортсменов, которые сильно нагружают ноги. Нет серьезных повреждений, но микронадрывы мышц дают о себе знать, поэтому боль в ноге ниже колена.
- Накопление молочной кислоты. Если нет причин для возникновения болей, нагрузка на сустав была незначительной, а боли всё равно появились, то причиной может стать молочная кислота. Она имеет особое свойство раздражать нервные окончания мышц человека, из-за этого и появляется боль в ноге ниже колена.
- Микротравмы разного происхождения.
- Избыточный вес может стать причиной дополнительной нагрузки не только на ноги, но и на весь организм, поэтому может спровоцировать заболевания разного типа.
- Проблемы с костной тканью, это касается тех, кто ранее перенес переломы, имеет трещины кости. Проблемы с костями могут также возникнуть в пожилом возрасте и у женщин, когда у них начинается климакс. В большинстве этих случаев отчетливо ощущается боль в кости ниже колена.
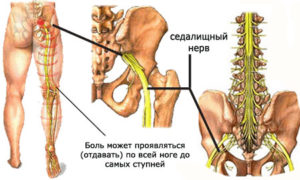
- Болезни, которые поражают межпозвоночные диски позвоночника, пациент ощущает боль из-за того, что защемляются нервы, которые идут до кончиков пальцев на ногах. В основном при таких заболеваниях ощущается боль в ногах ниже колен, а также в области бедра и ягодиц.
- Гипоксия мышц, вызванная тромбозом мелких артерий, провоцирует возникновение болей в ноге.
- Плоскостопие, при таком заболевании возникают не только проблемы со сводом стопы, но и со всей конечностью. Причиной тому становится дополнительное напряжение ноги. У ребенка болят ноги при вальгусной деформации стопы. Обычно таким заболеванием страдают очень маленькие дети. Деформации стопы подобным образом становится первопричиной возникновения плоскостопия в старшем возрасте.
- Рожистое воспаление. Кроме того, что голень начинает болеть, она краснеет, поднимается температура в пораженном месте и возникает жжение в ногах ниже колена. При этом болезненные ощущения появляются преимущественно спереди. Признаками этого недуга может стать общее недомогание пациента, что сопровождается головной болью, повышением температуры тела, которая может достигать 40 градусов.
- Пульсирующая боль обычно появляется в пальцах ног и является предвестником подагры.
- Если страдает от боли сустав, то обычно причиной становится ревматоидный артрит, что же касается пожилых людей, то среди них более распространенное заболевание – остеопороз голеностопа.
- Если болят ноги ниже колен исключительно ночью, то причиной может стать нарушение минерального обмена, как вариант, боль может стать проявлением гиповитаминоза. Кроме обычных болей, могут появляться судороги, которые свидетельствуют о недостатке микроэлементов в организме.
Кроме того, что у пациента возникают привычные симптомы, такие как боль, отечность, припухлость, могут появляться и другие, которые только усугубляют его состояние. К ним относятся:
- общая усталость;
- раздражительность из-за пустяка;
- депрессия, которая может затянуться;
- постоянные скачки настроения;
- головные боли.
Пациенты, обращаясь к врачу, называют во многом схожие симптомы и течение заболевания. Поэтому есть ряд привычных жалоб пациентов, которые могут подтвердить тот факт, что вам пора обратиться к доктору. Обычно лечащий врач слышит подобные истории:
«Просыпаюсь ночью от того, что ощущаю пульсирование в сосудах ниже колена, создается ощущение, что сосуд закупорен, хотя у меня с этим проблем никогда не было».
«Первые симптомы возникли несколько месяцев тому назад. Проявлялись неприятными “мурашками” в голени, периодически возникали, а потом снова пропадали. Затем к таким ощущениям добавилась боль, которая по ощущениям напоминает ожог».
«Ощущение боли в голени идет от холки и до середины икры, возникает после нагрузок и напоминает пульсирование, пока можно терпеть».
«Начал бегать по вечерам, после двух недель таких тренировок возникла боль в ноге. Болезненных ощущений в суставе не чувствую. Сделала перерыв, который длится четыре дня, но улучшения нет».
«После нагрузок на ноги появилась резкая боль, ощущение, что ещё немного и она просто сломается. Снижение нагрузок сказалось положительно, но вместо боли появилось онемение».
«Появились боли после тренировок, ранее никаких проблем ни с суставами, ни с костями не было. Травм тоже не было. Боли проявляются по-разному, то болит спереди нога, то сбоку, то вся ее задняя сторона».
Если подобные истории вам чем-то напоминают ваши ощущения, то следует немедленно обратиться к доктору и пройти обследование, чтобы обнаружить причину неприятных ощущений и начать лечить заболевание.
Кроме всех возможных причин недугов в нижней части ног, есть заболевания, которые считаются наиболее распространенными при болях, возникающих ниже колена.
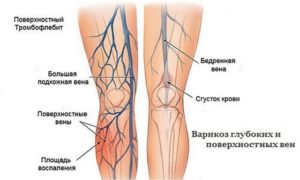
Все привыкли ассоциировать варикозное расширение вен с огромными выпуклыми синими венами на ногах, но на первых стадиях это заболевание проявляется несколько иначе. Пациенты ощущают тяжесть в ногах, особенно ниже колена, отекают ноги, обычно это происходит в конце дня. Боль в ноге наблюдается после длительного пребывания в положении стоя и пропадает после того, как человек отдохнет лежа. В некоторых случаях возникают судороги.
Эта болезнь отличается тем, что её появление очень сложно не заметить. Для тромбоза характерна выраженная клиническая картина, артериальный и венозный тромбоз имеют свои отличия. Если страдают вены, то пациент ощущает наступление боли постепенно, этот процесс длится несколько дней. Затем появляется чувство тяжести и боли, когда человек пытается стать на поврежденную ногу. Нога горячая и меняет цвет от бордового до синего. Если вовремя не оказать медицинской помощи, то может развиться некроз ноги.
Когда проблемы возникают с артерией, болезнь очень быстро развивается. Нога начинает неметь, бледнеть, может появиться резкая боль. На протяжении 2-4 часов нога начинает отмирать, поэтому необходимы срочные меры.
Прежде чем решить, что делать с болями в ноге, необходимо провести обследование, которое поможет определить причину заболевания. Для этого проводят ряд обследований, куда входят:
- анализ крови и мочи;
- кроме общего анализа крови, необходимы и биохимические показатели;
- рентген;
- уЗИ сосудов;
- мРТ;
- кТ;
- ангиография;
- электромиография.
В вашем случае врач может обойтись только несколькими показателями, чтобы подтвердить тот диагноз, который он поставил, ориентируясь на симптомы и болезненные ощущения в ноге. Но есть вероятность, что для определения причины заболевания понадобится несколько методов диагностики.
Процесс лечения напрямую будет зависеть от диагноза, который вам поставит лечащий врач. Лечение заболевания будет осуществляться с помощью нескольких методов. Это может быть медикаментозное лечение, оперативное вмешательство, физиопроцедуры, лечебная физкультура или массаж.
Медикаменты в основном направлены на то, чтобы справиться с болевыми ощущениями, которые не покидают пациента, также устранить воспаление, если таковое имеется. Для восстановления организма необходимо применение ряда витаминов и микроэлементов. Также могут быть назначены лекарственные препараты, которые помогают улучшить циркуляцию крови в нижних конечностях.
Среди физиопроцедур могут быть использованы: электрофорез, волновая терапия, магнитотерапия, лазерное лечение и другие методики лечения.
Что качается лечебной физкультуры, то она назначается только в том случае, если нет противопоказаний, поскольку занятия физкультурой могут усугубить ситуацию. Что касается массажа, то нередко применяется массаж стоп, особенно он будет уместен при плоскостопии.
Операция становится последним этапом в лечении, хирургическое вмешательство назначается в том случае, если другие виды терапии не помогли. Также операция показана, если очевидно, что на этой стадии заболевания эффект будет иметь только такое лечение.
Чтобы ноги дольше оставались здоровыми, необходимо придерживаться несложных правил, которые помогают предотвратить заболевания:
- перейдите на низкий каблук, старайтесь реже носить обувь на высоком каблуке;
- не сдавливайте сосуды при сидении, обычно это возникает, когда человек закидывает ногу на ногу;
- если у вас есть первые признаки плоскостопия, начинайте лечить его уже сейчас, поскольку оно только усугубляется;
- контролируйте свой вес, лишняя нагрузка на ноги ускоряет развитие заболеваний;
- когда отдыхаете лежа на спине, поднимите ноги вверх и подержите их так, это позволит улучшить кровоток в конечностях;
- не носите часто узкие штаны, это может спровоцировать лимфатический застой в ногах;
- пешие прогулки дают умеренную нагрузку на ноги, а также положительно влияют на весь опорно-двигательный аппарат;
- периодически ходите босиком — это очень полезно;
- контролируйте водно-солевой баланс своего организма.
Не забывайте о том, что для здорового вида ног необходимо постоянно за ними следить. Тренировки, вечером массаж или ванночка для ног — и ваши ноги будут красивыми и здоровыми.
источник
Дискомфорт в ногах возникает по разным причинам – от банального переутомления до серьезных заболеваний. При боли от бедра до колена следует обратиться к врачу и пройти обследование, чтобы опровергнуть или подтвердить развитие опасных патологий.
Болезненные ощущения не всегда локализуются в поврежденном месте. Если начинает тянуть или сводить мышцы от паха до коленки, важно вспомнить, после чего появились жалобы. К основным причинам возникновения болей относятся:
- Повреждение мягких тканей на ноге (надрывы сухожилий и мышц, растяжение связок, недавние ушибы и ссадины).
- Переломы костей. Многие повреждения такого рода дают о себе знать даже после выздоровления, когда кажется, что проблема уже полностью решена.
- Воспалительные процессы: абсцессы и лимфадениты, панникулит.
- Опухоли: лейкозы, саркомы или метастазы, которые лучше всего поддаются лечению на ранних стадиях развития.
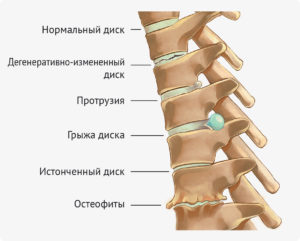
- Нарушенная работа нервной системы из-за межпозвоночных грыж, остеохондроза, невритов, травм позвоночника, зажима между нервными окончаниями.
- Кожные заболевания.
Нога от паха до колена может болеть из-за переутомления, старых травм, метеочувствительноти, беременности, слабости мышц, а также после проведения операции на спине или нижних конечностях.
Чтобы верно определить диагноз и начать грамотное лечение, необходимо рассказать врачу о симптомах, которые сопутствуют боли в ноге:
- Повышенная температура тела. Встречается при многих заболеваниях, но при этом исключает наличие патологий, связанных с нервной системой.
- Внешний отек. Может образовываться в любом месте верхней части ноги, в том числе на коленной чашечке. Его присутствие говорит о нарушении нормального функционирования сосудов, воспалительном процессе в организме или внутренних повреждениях после травмы.
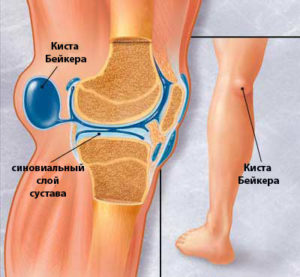
- Прощупывание уплотнения. Необходимо провести обследование, чтобы подтвердить или опровергнуть онкологию. Если уплотнение прощупывается на задней части ноги, скорее всего, у пациента развивается киста Бейкера.
- Онемение кожи и ощущение «мурашек» с внешней части бедра. Говорит о поражении нервной системы. Неприятные ощущения и снижение чувствительности могут распространяться по всей ноге.
- Боль и покраснение кожи. Сигнализируют о проблемах с сосудами и крупными венами. Иная причина – воспаление мягких тканей.
Боль в ноге от паха до колена с внутренней стороны может возникнуть после активного занятия спортом, физического перенапряжения или преодоления больших расстояний. Важно дать организму отдохнуть. Если дискомфортные ощущения прошли или уменьшились в течение следующего дня, нет поводов для беспокойства.
Дискомфорту подвержены люди с большим весом, а также при сидячей работе и малоподвижном образе жизни. Чтобы избежать осложнений, рекомендуется сбросить лишние килограммы, начать делать зарядку по утрам, больше ходить.
В зависимости от первоначальной причины, боль в ноге от колена до паха отличается по своему характеру и силе. За счет этого врачу значительно проще провести обследование и определить верный диагноз.
Острая боль встречается не часто и может свидетельствовать о наличии заболеваний:
- Нагноение в районе бедра, таза или колена. Сопутствующие симптомы: высокая температура тела, отечность кожных покровов и постепенное нарастание неприятных ощущений.
- Травма после падения или удара. Боль может появиться далеко не сразу, особенно, если нет внешних повреждений.
- Межпозвонковая грыжа. Возникает острая нестерпимая боль в нижних конечностях за счет того, что грыжа растет и постепенно меняет свое местоположение. Болевые ощущения иногда могут отдавать в ноги, даже если не делать резких движений.
- Тромбофлебит. Боль усиливается во время движения, хотя дискомфорт нередко ощущается и в спокойном неподвижном состоянии.
Часто пациенты жалуются на то, что болит нога от паха до колена спереди, уменьшается чувствительность внешних кожных покровов и периодически беспокоят тянущие ощущения.
Ориентируясь на эти показатели, можно сделать предположение о наличии заболеваний:
- Остеохондроз, при котором также наблюдаются дискомфортные ощущения в поясничном отделе, онемение внутренней или передней стороны бедра.
- Варикозная патология. Без вмешательства специалистов неприятные ноющие ощущения «разрастаются» по всей поверхности ног и становится очень тяжело ходить.
- Остеоартроз или травмы мениска, которые при отсутствии своевременного лечения могут привести к хроническим патологиям. Их лечить значительно сложнее, редко удается добиться полного выздоровления. Возникают серьезные проблемы с суставами, развиваются воспалительные процессы, скапливается жидкость в суставной сумке. Боль локализируется в задней части ноги, но может и передвигаться. Правый сустав страдает от патологий гораздо чаще.
- Перенапряжение мышц. Проходит довольно быстро и без посторонней помощи. Народная медицина помогает улучшить состояние.
- Тунельно-фасциальный синдром. Мышца, отвечающая за натягивание пластины из соединительной ткани снаружи бедра, постоянно напряжена. В результате возникает передавливание нервов, и начинаются перебои кровоснабжения.
Если правая или левая нога болит от паха до колена очень сильно или долго, стоит обратиться к терапевту, который даст направление к узким специалистам: ортопеду-травматологу, хирургу или сосудистому хирургу.
источник
Заболеваниями внутренних органов:
1. Патологии мочеполовой системы:
- почки (мочекаменная болезнь);
- гинекологические заболевания (аднексит, эндометриоз, эндометрит, болезненные менструации, опухоли женских половых органов);
- острый цистит;
- заболевания мужских половых органов (орхит, эпидидимит, везикулит, киста семенного канатика, простатит, перекрут яичка, варикоцеле).
2. Патологии кишечника:
- аппендицит;
- кишечная непроходимость;
- кишечные колики.
Заболевания опорно-мышечной системы:
1. Позвоночник:
- крестцово-поясничного отдела;
- сдавление корешка нерва между позвонками (5-м поясничным и 1-м крестцовым);
- сдавление 4-го поясничного корешка нерва.
2. Тазобедренный сустав:
- болезнь Пертеса;
- коксартроз;
- артрит и др.
3. Ослабление мышц:
- паховая грыжа;
- проптоз живота (деформация передней стенки живота вследствие слабости мышц).
Заболевания нервной системы: защемление полового нерва.
Заболевания лимфатической системы и системы кровообращения:
1. Паховый лимфаденит (воспаление лимфоузлов).
2. Аневризма (расширение) бедренной артерии.
Убирайтесь с кровати. Вы должны встать с постели со стороны оператора. Сядьте и встаньте, чтобы вы могли сесть и встать, вы немного пошевелите своей оперированной ногой. Повернитесь в стоячем положении. Когда вы хотите повернуть, вам нужно поднять ноги.
Наденьте чулки и туфли. Когда вы хотите надеть чулки и туфли, вы должны быть осторожны, чтобы не включить оперированную ногу. Способ делать: между ногами и не ходить снаружи. То же самое можно сказать и о том, чтобы собрать вещи с земли. Наклонитесь и поднимите. Первые 6 недель запрещается сгибать или поднимать вещи.
Прочие заболевания:
1. Травма паховой области.
2. Опухоли различной локализации.
3. Генитальный (половой) герпес у мужчин.
4. Псоас-абсцесс (очаг нагноения в клетчатке, охватывающей подвздошно-поясничную мышцу).
5. варикозный узел ножной подкожной вены.
Везикулит (воспаление семенных пузырьков) также сопровождается болью в паховой области, в яичках, в промежности, над лобком.
Поездка на велосипеде и купание. Первые 6 недель вам нужно кататься на велосипеде на домашнем тренере. Входите в машину. Сначала сядьте на автокресло, вытащив ноги из машины, а затем положите ноги один за другим в машине. Для больших расстояний вы всегда будете использовать 2 костыли. Со 2-й по 6-ю неделю использование костылей будет постепенно прекращено. В случае нерешительности проконсультируйтесь с физиотерапевтом!
Вторичное кровотечение. Когда происходит кровотечение от поражения операции или когда вокруг поражения образуется волдыря, вам следует обратиться в ортопедический отдел, а не в ГП. Просачивание поражения. Когда есть спонтанное выделение поражения, вы должны обратиться в ортопедическое отделение, а не в ГП.
Острое воспаление яичек (орхит) может быть осложнением перенесенной , воспалительного заболевания мочеполовых органов, или последствием травмы . При этом возникают интенсивные боли в паху и в яичках, усиливающиеся при движении. Боли сопровождаются припухлостью и покраснением мошонки. Общее состояние больного ухудшается, повышается температура тела, появляется , иногда – рвота.
Лихорадка. Когда у вас много лихорадки, вы должны обратиться в ортопедический отдел, а не в ГП. Инфекция. Воспаление операционного поражения может быть вызвано раздражением гематомы, последнее всегда появляется. Это называется инфекцией, когда воспаление вызвано бактериями. Когда вокруг протеза появляется инфекция, это может привести к отрыву от нее. Мы различаем ранние и поздние инфекции.
Ранняя инфекция следует за операцией в тесном контакте с местным покраснением, отеком и болью, и ихор или гной могут снова просачиваться из поражения операции. вылечить инфекцию антибиотиками. Ортопеду нужно как можно скорее осмотреть ваше бедро, поэтому вам нужно обратиться в отдел ортопедии.
Острый эпидидимит (воспаление придатка яичка) сопровождается аналогичными симптомами . Боли в паху и яичках при хроническом эпидидимите не так сильны, возникают периодически, но достаточно часто, усиливаясь при ходьбе.
Киста семенного канатика причиняет ноющую боль в паху мужчинам среднего и пожилого возраста. Молодые мужчины при этой патологии обычно боли не испытывают, и случайно обнаруживают у себя на мошонке шаровидное образование.
Позже инфекция иногда встречается только через месяцы или годы. Бактериальное заражение может происходить во время операции по неизвестной причине, поэтому антибиотики назначаются каждому пациенту во время операции. Инфекция также может передаваться от другой части тела к протезу, поэтому этот сустав инфицирован.
Ранняя или поздняя инфекция: инфекция является очень серьезным осложнением. Это может даже привести к удалению протеза, не имея возможности заменить его новым. Во-первых, инфекция должна полностью излечиться. Поэтому часто требуется несколько операций.
Перекрут яичка может возникнуть при резких движениях во время занятий спортом . При этом пациент испытывает сильную боль в паху и в яичках. Половина мошонки стремительно увеличивается в размерах за счет отека . Кожа мошонки синеет. Перекрученное яичко приподнято выше, чем здоровое. Может появиться тошнота, рвота. Температура тела повышается.
Профилактика лучше, чем лечение. При определенных обстоятельствах, таких как стоматологические процедуры, очень важно защитить протез тазобедренного сустава. Тромбоз. Во время тромбоза в кровеносном сосуде образуется нежелательный сгусток, чаще всего в вене теленка, боль в шее болезненна, набухает и становится ярко-красной, и тромбоз может возникнуть, несмотря на антикоагулянтные препараты! Когда вы подозреваете тромбоз, вы можете обратиться к своему врачу или ортопедическому отделению.
Бедро вывихнуто. Дислокация или отсоединение частей протеза означает, что головка дислоцирована. В этом случае проявляется сильная боль, и вы больше не можете опираться на ногу. Вам нужно пойти в больницу, чтобы снова вставить сустав. Затем обратитесь к врачу.
Расширение вен яичка (варикоцеле) характеризуется давящими, тупыми, непостоянными болями в паху, не имеющими четкой локализации. Варикоцеле может быть право- или левосторонним, а болевые ощущения воспринимаются пациентом с противоположной стороны, или распространяются на весь пах. Зачастую больной испытывает просто чувство тяжести, дискомфорта в паху.
Боль и больше не может поддерживаться на бедре. Когда вы страдаете больше, несмотря на то, что вы делаете меньше упражнений или когда вы больше не можете полагаться на оперированную ногу, в то время как раньше вы могли бы доказать, что части протеза бедра исправлены неправильно.
Нервный урон. Существует небольшая вероятность того, что во время операции нерв в бедре был удлинен или поврежден. Этот отказ от нерва является временным. Как только у вас появляется тупое или парализованное ощущение, сообщите об этом ортопедическому хирургу.
Разница в длине ног. Возможно, что после операции существует разница в длине ног. Причина может заключаться в том, что мышцы слишком плотные в паху, и в этом случае необходима физиотерапия. Это различие также может быть вызвано во время операции, чтобы получить лучшее напряжение вокруг протеза тазобедренного сустава. лучший способ исправить это различие — это улучшить опору.
Любые боли в паху у мужчин требуют обращения к врачу-андрологу, т.к. многие из перечисленных заболеваний при отсутствии лечения могут стать причиной снижения сексуальной активности, развития импотенции и даже мужского .
Ряд причин, вызывающих боль в паху у мальчиков, значительно шире:
Врач общей практики удалит скрепки в принципе через 2-3 недели. Как правило, после одного месяца проводится клиническая и рентгенографическая проверка. Какова продолжительность протеза бедра? Хотя современная медицинская техника сильно развилась, протез тазобедренного сустава не живет вечно. Мы не можем предсказать, как долго длится ваш протез. Из крупных исследований видно, что у более чем 90% людей, получивших протез тазобедренного сустава около 10 лет назад, эти протезы еще не были изменены или удалены.
Полная отслойка протеза бедра часто вызывает боль в области тазобедренного сустава, таза или бедра. Отряд в принципе может быть вызван двумя вещами. Изнашивание При использовании искусственного бедра минимальный износ компонентов, что является следствием поддержки веса тела, хотя можно использовать прочные материалы. местное раздражение бедра. Когда этот процесс местного раздражения принимает тяжелые формы, протез может оторваться, наиболее распространенной жалобой здесь является боль, тогда как она не появилась раньше.
- Травма (в том числе травма мошонки в родах).
- Паховая (пахово-мошоночная) грыжа. Как и у взрослых, грыжа имеет вид припухлости в паху, справа или слева. При надавливании припухлость исчезает, но при плаче, смехе или кашле — увеличивается в размерах.
- Орхит (воспаление яичка) – часто возникает в качестве осложнения после перенесенного эпидемического паротита (свинки) , инфекционного мононуклеоза , ветряной оспы и др.
- Перекрут яичка характеризуется внезапно возникающей сильной болью в паху. Кожа мошонки краснеет или синеет, а перекрученное яичко располагается в паху выше другого, здорового. Причиной перекрута у ребенка может стать напряжение брюшных мышц или резкое движение.
- Водянка яичка (гидроцеле) редко сопровождается болевыми ощущениями. Боли в паху возникают лишь в случае инфицирования водянки . Мошонка мальчика с водянкой яичка увеличена в размерах (вся целиком или только одна половина). Цвет кожи мошонки не изменяется.
- Варикоцеле – варикозное расширение вен яичка. У маленьких мальчиков чаще всего протекает бессимптомно. Лишь в подростковом возрасте у ребенка могут появиться жалобы на дискомфортные ощущения или слабые боли в паху.
Кроме того, тянущие боли возникают в паховых мышцах после чрезмерной перегрузки на спортивных тренировках.
Для некоторых форм разделения очень мало жалоб; Вот почему вы должны делать поликлинику каждый год, делая рентген в то же время. Когда протез тазобедренного сустава отрывается, иногда необходимо сделать ревизию. В этот раз мы заменяем протез. Эта вторая операция представляет собой более крупное вмешательство с большим риском, и реабилитация займет больше времени, а продолжительность замены протеза часто короче, чем продолжительность первого протеза.
Когда бактериальная инфекция развивается вокруг протеза, это может привести к отсоединению протеза. Эти инфекции могут произойти рано или поздно. Ранние инфекции тесно связаны с операцией, и поздние инфекции могут произойти только спустя годы, и заражение бактериями может произойти во время операции по неизвестной причине. Вот почему антибиотики назначаются каждому пациенту во время процедуры. Инфекция также может передаваться от другой части тела к протезу, поэтому соединение инфицировано. Ранняя или поздняя инфекция: инфекция является очень серьезным осложнением и может даже привести к удалению протеза, но не может заменить его новым.
Сильные односторонние пульсирующие боли в паху могут возникать и при разрыве аневризмы бедренной артерии (аневризма – расширение сосуда, связанное с растяжением или истончением его стенки). Разрыв ведет к скоплению крови в окружающих тканях; боль при этом отдает в пах.
Во-первых, инфекцию нужно полностью вылечить. В связи с этим часто требуется несколько операций. Жизнь с протезом тазобедренного сустава. То, что вы можете ожидать от нового бедра, зависит от множества личных факторов. Никто не может дать вам обычный тазобедренный сустав. Это тазобедренный сустав с механическими ограничениями, когда некоторые движения не кажутся возможными, это так! Не заставляйте ничего и, возможно, проконсультируйтесь с ортопедическим хирургом! Физиотерапевт в больнице объяснит пределы искусственного бедра.
Чтобы избежать каких-либо неудобств, не рекомендуется полагаться на протезы бедра во время работы или спорта. Ваш ортопедический хирург сможет вам посоветовать, но вы всегда должны быть осторожны! Для того, чтобы быть в курсе ситуации протеза тазобедренного сустава и его функционирования, мы проводим ежегодную проверку поликлиники. Важнейшей частью этого контроля является рентгенография. Однако, если у вас есть жалобы на бедро, вы можете назначить встречу раньше.
У спортсменов могут возникать растяжения паховых мышц, и даже разрывы мышц внутренней стороны бедра. Но эти повреждения относятся уже к травматологическим, и сопровождаются острыми болями.
Когда дело доходит до загрузки мышц, есть боль, которую мы можем преодолеть и продолжить, но есть тот, в котором мы обязательно должны слушать. Здесь мы опишем некоторые из тех болей, которые вам нужно быть осторожными и адаптировать свое обучение к ним. Однако это только общая информация и не может в любом случае заменить адекватное суждение врача. Если у вас есть боль и не уверены, что делать, не задерживайте и не посещайте врача.
Неожиданная боль в голове или шее. Если у вас внезапная головная боль, например, когда вы сидите на корточках в тренажерном зале, немедленно остановитесь. Эта боль не следует игнорировать, может быть перегрузка кровеносных сосудов под высоким давлением или жесткой мышцы, которые не могут справиться с весом, который вы используете.
Боли в паху при коксартрозе чаще бывают односторонними, «отдают» в бедро. При ходьбе они сначала усиливаются, затем пациент «расхаживается», и интенсивность боли снижается. Но длительная ходьба вновь ведет к усилению болезненных ощущений. В покое боли стихают.
Это боль, которую нельзя игнорировать. Это может быть просто мускульное схватывание или разрыв. Если вы снова выполняете упражнение, и боль продолжается, вполне вероятно, что вы сломали мышцу. В то время как некоторые мышечные боли, как ожидается, произойдет при подъеме тяжестей, этот тип боли, напоминающей саму концепцию, это сигнал, что что-то действительно пострадал и должен остановиться, прежде чем больший ущерб. Если есть опухоль, вы можете положить лед.
Острая боль в спине Вы должны обратить внимание на любые боли в спине. Он может стать хроническим, когда он слишком острый. Это может быть признаком смещенного позвонка или сломанного нерва. Важно не поднимать ничего после этого, потому что это может повредить вашу спину еще дальше.
Боли в паху, вызванные острым воспалением яичка (орхитом) или его придатка (эпидидимитом), также усиливаются при ходьбе.
Причиной односторонних (справа или слева) болей выше паха может стать паховая грыжа. Правосторонние боли выше паха характерны для аппендицита. Заболевания мочевого пузыря могут сопровождаться болями выше паха по центру нижней части живота.
Боль в коленях во время бега Многие люди, которые любят бегать, испытывают боль в какой-то момент своего тренинга. К сожалению, эту боль часто упускают из виду и стиснут, чтобы продолжить. Такая боль должна немедленно прекратиться. Это может свидетельствовать о вывихнул колено связки растягиваются или, если не принимать во внимание время может лишить вас полной тренировки в течение нескольких недель.
Колено покрыто различными сухожилиями и суставами, поэтому неудивительно, что с ним что-то случается, даже если это просто кривая кривой. Хорошая обувь для бега и бега на ровных поверхностях — это две вещи, которые уменьшат риск возникновения таких проблем, но они не могут ее устранить.
Боли ниже паха (внизу паха) чаще всего являются мышечными болями . Возможны боли такой локализации при простатите.
Кроме того, боли в ноге и в паху могут возникать при опухолях (доброкачественных и злокачественных), остеохондрозе поясничного отдела позвоночника , паховой грыже, гинекологических и урологических заболеваниях, при травме паховой области.
Очень сильный голод Многие люди хотят добиться огромных результатов с помощью своих тел. Они способны пересекать множество границ для достижения своих целей. Когда мышцы уже построены, это означает, что мы должны идти на диету и контролировать пищу, которую мы едим. Если вы серьезно относитесь к своему божеству, и вы ограничены пищей уже более месяца, очень важно быть внимательным к сигналам вашего тела.
В периоды после строгой диеты гормональный баланс тела изменяется, и вы можете испытывать огромный голод, который не может исчезнуть независимо от того, что вы едите. Это признак того, что ваше тело хочет сказать, что что-то не так, и вам нужно расслабиться от своей диеты в течение нескольких недель. Это может быть из гормона лептина, который регулирует накопленный жир в вашем организме. В этом случае вы должны увеличить потребление калорий.
Иногда такую боль обозначают, как боль в спине и в паху.
При наличии паховой грыжи лечение назначает хирург. Пациенту рекомендуется ношение специального бандажа, ограничение физических нагрузок, и в дальнейшем — проведение плановой операции. Если существует опасность ущемления грыжи, операция проводится в срочном порядке.
Лечением остеохондроза позвоночника занимается невролог . Он может направить пациента к мануальному терапевту, остеопату, физиотерапевту или врачу лечебной физкультуры. В тяжелых случаях проводится операция врачом-нейрохирургом.
Увеличение паховых лимфоузлов требует тщательного обследования больного. Разумным будет обращение сначала к участковому терапевту, который назначит первичное обследование (анализы крови и мочи), а затем направит пациента к урологу, онкологу, гинекологу или иммунологу.
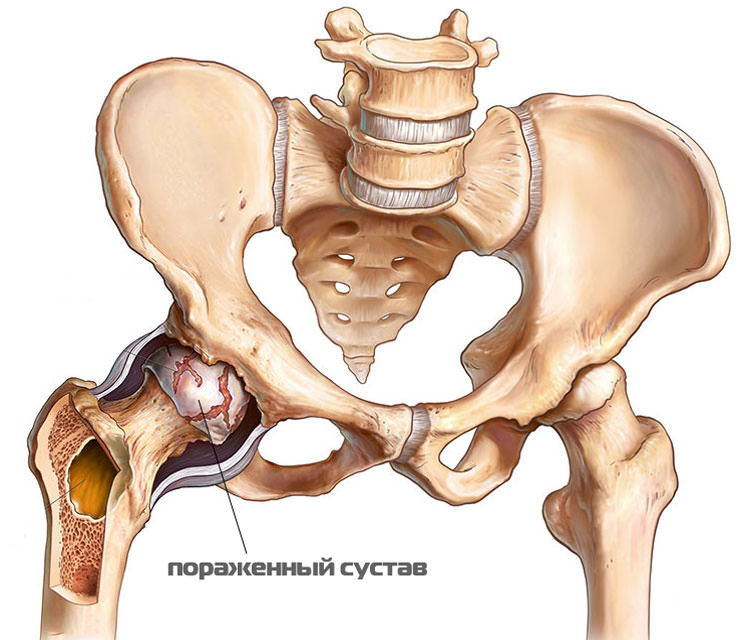
Другие названия данной болезни: коксартроз . деформирующий артроз тазобедренного сустава, по американской классификации — остеоартрит тазобедренного сустава .
Начинается артроз тазобедренных суставов (коксартроз) в большинстве случаев по окончании сорока лет. Дамы болеют чуть чаще, чем мужчины. Коксартроз может поражать как один, так и оба тазобедренных сустава. Но кроме того в случае двустороннего поражения сперва, в большинстве случаев, заболевает один сустав, и только позже к нему «подтягивается» второй.
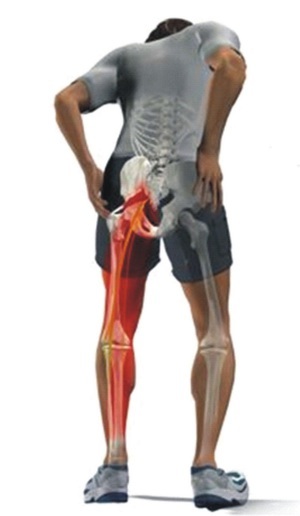
Основной симптом коксартроза — боль в паху. Значительно чаще боль из паха распространяется вниз по ноге — по передней и боковой поверхности бедра. Время от времени такие болевые ощущения распространяются еще и на ягодицу. В большинстве случаев боль, идущая от паха по передней и боковой поверхности бедра, доходит вниз лишь до середины бедра либо до колена. Ниже колена эта боль редко идет. Только весьма редко боль доходит до середины голени, но не опускается до пальцев ног — в этом отличие коксартрозной боли от боли, вызванной повреждением поясницы (к примеру, грыжей межпозвонкового диска).
Боли появляются по большей части при ходьбе и при попытке подняться со стула либо с кровати. Довольно часто как раз самые первые пара шагов по окончании вставания бывают особенно больными. Позже, в то время, когда болеющий человек расходится, ему может стать чуточку полегче. Но по окончании продолжительной ходьбы болевые ощущения снова усиливаются. В покое, сидя и лежа, боли в большинстве случаев проходят.
На ранних стадиях коксартроза болевые ощущения в паху и бедре выражены слабо, чаще отмечается только легкое прихрамывание и несильная ноющая боль при ходьбе. Исходя из этого заболевший человек не торопится к доктору, сохраняя надежду на то, что неприятность каким-то образом разрешится сама собой. Но идет время, заболевание прогрессирует, и болевые ощущения увеличиваются. Как правило это происходит неспешно, но время от времени, по окончании неудачного движения либо нагрузки, смогут происходить достаточно резкие обострения, каковые продолжаются от нескольких суток до нескольких месяцев.
Неспешно к болевым ощущениям добавляется ограничение подвижности больной ноги . Заболевшему человеку тяжело отвести ногу в сторону, подтянуть ногу к груди; тяжело надеть носки либо обувь. Заболевший человек вряд ли сможет сесть на стул верхом, обширно раздвинув ноги либо сделает это с трудом.
По мере прогрессирования коксартроза у ряда больных может появиться все более отчетливый хруст в больном суставе при движении и ходьбе. В большинстве случаев он не редкость связан с трением суставных поверхностей, не идеально подогнанных друг к другу по форме.
Само собой разумеется, здоровые суставы также смогут легко пощелкивать а у некоторых людей кроме того пощелкивать очень звучно. Но артрозный хруст имеет совсем другую тональность, он неотёсанный и сухой. И в случае если на первом этапе болезни хруст сустава выражен относительно слабо, то по мере прогрессирования коксартроза он делается все слышнее и отчетливее.
Желаю еще раз выделить: не нужно путать неотёсанный артрозный хруст в суставе, фактически неизменно сопровождающийся болевыми ощущениями, с безобидным похрустыванием суставов, случающимся у некоторых здоровых людей и не сопровождающимся болевыми ощущениями. Безболезненное мягкое похрустывание суставов возможно всего-навсего следствием не сильный связочного аппарата, или следствием излишней подвижности суставов либо каких-то иных личных изюминок в строении суставов у данного человека. В большинстве случаев подобное мягкое похрустывание ничем не угрожает, не имеет негативных последствий, не повышает риск происхождения суставных болезней в будущем.
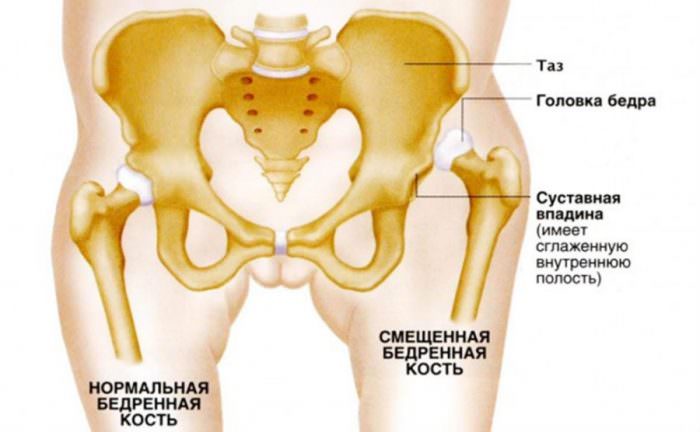
В на большом растоянии зашедших случаях артроза больная нога сокращается (справедливости для нужно подметить, что приблизительно у 10% больных начинается атипичный, неверный коксартроз, в то время, когда больная нога, напротив, удлиняется). Укорочение ноги особенно заметно, в то время, когда больной лежит на спине. Сходу делается видно, что больная нога меньше здоровой и развернута наружу.
Помимо этого, укорочение ноги возможно распознать, в случае если положить больного на пузо и свести совместно его пятки. Лишь наряду с этим нужно следить, дабы больной лежал ровно, не перекашивал тело. И не забывайте, что отличие в длине ног на полсантиметра-сантиметр считается физиологической, другими словами обычной, приемлемой. А вот отличие в и больше нужно компенсировать: к примеру, возможно подложить в обувь укороченной ноги дополнительную стельку.
Из-за укорочения ноги болеющий коксартрозом человек заметно прихрамывает при ходьбе . он как бы припадает на больную ногу. Ясно, что благодаря хромоты поясничный отдел позвоночника при ходьбе подвергается повышенным нагрузкам. Исходя из этого со временем к болям в паху и бедре добавляются хронические боли усталости в пояснице.
Приблизительно на тех же стадиях болезни появляется атрофия мышц бедра: мускулы больной ноги выше колена как бы усыхают и уменьшаются в объеме. Больная нога выглядит очевидно худее здоровой.
Атрофия бедренных мышц ведет к появлению болей в области колена, в местах прикрепления сухожилий. Самое занимательное, что подобные болевые ощущения в области колена смогут быть выражены посильнее, чем паховая и бедренная боли. В следствии больным обычно ставят ошибочный диагноз артроз коленного сустава и выполняют не совсем подходящее лечение.
В своих книгах я уже говорил про даму, болевшую коксартрозом, которую по ошибке 5 лет (!) лечили от якобы имевшегося у нее артроза коленного сустава. За время лечения даме многократно делали внутрисуставные инъекции в область колена. Но наряду с этим за все 5 лет доктора ни разу не удосужились проверить состояние ее тазобедренного сустава, другими словами никто ни разу не осмотрел всю ногу а также не постарался оценить подвижность суставов. В то время, когда больная попала ко мне на прием, и я принялся проводить функциональный осмотр, стало известно, что коленный-то сустав у дамы был в полном порядке, а вот тазобедренный достиг уже крайней степени разрушения. И лечить его было уже поздно пациентке потребовалась операция.
К сожалению, данный случай не единичен. Такие ошибки случаются, в случае если доктору лень провести подробный осмотр больного. При том, что для неленивого грамотного эксперта очень просто, осмотрев и повертев ногу больного и оценив уровень вращений, достаточно точно поставить предварительный диагноз кроме того по итогам осмотра. А дальше нужно только провести дообследование больного, которое подтвердит (но, возможно, и опровергнет) таковой предварительный диагноз.
Статья доктора Евдокименко для книги Артроз, размещена в 2003 году. Отредактирована в 2011г. Все права защищены.
- С чем довольно часто путают артроз тазобедренного сустава (коксартроз)
- Обстоятельства артроза тазобедренного сустава (коксартроза)
- Строение тазобедренного сустава
- Трансформации в тазобедренном суставе при коксартрозе
- Обследование больного при артрозе тазобедренного сустава
- Рентгенодиагностика коксартроза: самые популярные ошибки
- Лечение артроза тазобедренного сустава: возможности
- Своевременное лечение артроза тазобедренного сустава
- Терапевтическое лечение артроза тазобедренного сустава
- 11 лучших упражнений для лечения коксартроза
Видео с гимнастикой для лечения коксартроза возможно взглянуть тут
источник
Если человек ощущает, что у него болит внутренняя сторона бедра, сначала он должен разобраться в причинах ее появления с помощью обследований, которые назначит лечащий врач. Какие шаги предпринять пациенту с болью в ногах, чтобы избежать развития прогрессирования заболевания и возможных осложнений?
Помочь понять, почему возникает боль по внутренней поверхности бедра, может локализация болевых ощущений и тип их проявления.
Основные виды боли по внутренней стороне бедра:
- острая (переломы, разрыв мышцы);
- колющая (почечная колика);
- тянущая (аденома простаты);
- тупая (эндометриоз).
Односторонняя боль во внутренней поверхности бедра и в паховой области может свидетельствовать о наличии следующих заболеваний:
- Воспаление аппендицита. При аппендиците чувство боли может усиливаться при ходьбе, и когда пациент лежит на левом боку, появляется режущая боль в области кишечника.
- Болезни мочеполовой системы. Если болит внутренняя часть бедра – это может быть проявлением, например, воспаления мочевого пузыря. Помимо болевых ощущений пациента беспокоят частые позывы к мочеиспусканию.
- Если боль на внутренней стороне бедра распространяется на область чуть выше или ниже паха, это может говорить о гинекологических заболеваниях. Например, о воспалении яичников.
- Воспаление предстательной железы. Характеризуется появлением ноющей боли, резями при мочеиспускании.
- Паховая грыжа. Ее довольно легко распознать, поскольку часто она сопровождается опухлостью, внешне выраженной как бугорок. Помимо боли симптомом грыжи является появление дискомфорта при ходьбе.
- Тянущая боль во внутренней части бедра, отдающая в пах, может быть последствием чрезмерных физических нагрузок.
Боль в бедре может быть как признаком обострения заболевания, так и постоянным спутником хронических форм болезней.
Также в бедре может колоть или тянуть по ноге с внутренней стороны от паха до колена. Данный тип боли может быть связан с несколькими заболеваниями:
- остеохондроз (межпозвоночные грыжи);
- остеопороз;
- коксартроз;
- онкология (лейкоз, миосаркома);
- варикозная болезнь, тромбофлебит;
- воспаление мягких тканей;
- травмы (спондиллолистез).
Наиболее часто встречающаяся причина распространения боли по внутренней части бедра – коксартроз. На этом заболевании следует остановиться более подробно, в силу его частой бессимптомности и серьезности последствий.
Для коксартроза характерно усиление колющих болей в мышце бедра при ходьбе, сопровождающиеся также болью в колене. При этом походка пациента становится переваливающейся, «утиной».
Коксартроз – заболевание, характеризующееся воспалением и разрушением суставной, а также костной ткани тазобедренного сустава. Одновременно в суставах начинается отложение солей.
В нормальном состоянии в суставе происходит регулярное выделение синовиальной жидкости, что помогает ему быть эластичным и поддерживать нормальную работу бедренной кости.
В случае нарушения циркуляции жидкости внутри сустава хрящ начинает испытывать недостаток смазки и постепенно повреждаться, становиться тоньше. Одновременно разрушается и тазобедренный сустав. Тазобедренные кости деформируются вследствие трения друг об друга, постепенно вызывая укорочение нижней конечности пациента. Если данное заболевание вовремя не начать лечить, со временем пациент не сможет передвигаться без трости или костылей.
Появляются слабые болевые ощущения в бедре, в области тазового сочленения. Эти неприятные явления появляются в результате воздействия длительной физической нагрузки и редко беспокоят пациента, он избегает обращения к врачам и устраняет проблему самостоятельно с помощью лекарственных средств, рецептов народной медицины (припарки, мази).
На рентгенограмме заметны разрастания костной ткани, не сильно выходящие за пределы сустава и хряща. Бедренная кость лишена повреждений.
Чувство боли более выражено, причем сильнее отдает в верхнюю часть бедра и пах. Конечность болит не только после физической нагрузки, но и при отклонении бедра в сторону. Боль не проходит даже когда пациент находится в покое. При долгой ходьбе может появиться хромота.
На рентгенограмме заметно сильное разрастание остеофитов, далеко за пределами сустава и хряща. Начинается изменение бедренной кости в размере и строении, шейка становится шире и толще. Тазобедренный сустав смещается и видоизменяется.
Пациент испытывает резкие боли постоянно, как днем, так и ночью. При движении необходима опора, которой часто является трость, костыли. Вследствие слабых мышц бедер и ягодиц таз смещается в сторону, нога укорачивается и для компенсации уменьшения ее длины пациенту приходится наклонять корпус в сторону больной ноги, что только усиливает боль.
На рентгеновском снимке заметно значительная деформация сустава.
Весьма распространена ситуация, когда коксартроз проявляется на фоне других заболеваний, ускоряющих его развитие:
- Дисплазия (неправильное расположение шейки бедра вследствие нарушения строения сустава).
- Болезнь Пертеса. Как правило, данная болезнь провоцирует омертвение ткани.
- Воспаление в суставе.
- Травмы в области таза, бедра.
- Остеопороз.
- Сахарный диабет.
Следует помнить, что экология также оказывает немаловажное влияние на организм человека.
Вероятность возникновения коксартроза обусловлена следующими факторами:
- Чрезмерная нагрузка на сустав (спорт, поднятие тяжестей).
- Избыточный вес (в данном случае сама масса тела является большой нагрузкой на суставы).
- Сильный стресс, особенно хронический.
- Неинфекционные заболевания (мочекаменная болезнь).
- Инфекционные заболевания (дизентерия, ревматизм).
- Онкологические процессы в организме.
- Гормональный дисбаланс.
Не исключена также наследственная предрасположенность к развитию коксартроза. В зависимости от сопутствующих заболеваний и степени поражения сустава коксартрозом, лечение его будет различаться.
В лечении коксартроза существует несколько эффективных методов:
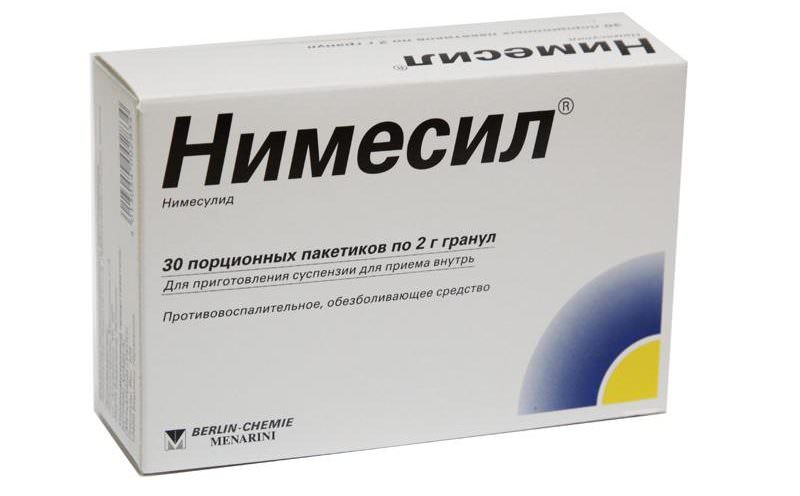
- Противовоспалительные препараты (Нимесил, Диклофенак). Снимают болевые ощущения и процесс воспаления в суставе.
- Хондропротекторы (Артра, Терафлекс.). Восстанавливают и укрепляют суставы и хрящи.
- Физиотерапия (лазерная, ультразвуковая). Снимает боль, повышает эластичность суставов, ускоряет обмен веществ.
- Лечебная гимнастика. Упражнения разрабатывают суставы и делают их более подвижными, позволяют избежать рецидива заболевания. Полезны также упражнения Цигун, занятия по методике доктора Бубновского.
- Специальный массаж. Расслабляет мышцы, налаживает работу нервной системы.
В отдельных случаях показано проведение операции. Она подразумевает собой удаление нездоровой разросшейся костно – хрящевой ткани и замену пустот специальным керамическим веществом или полимерным пластиком.
Важно! В первую очередь при появлении симптомов заболевания пациенту обязательно нужно ограничить нагрузку на сустав и обеспечить покой больной ноги.
Народная медицина может служить лишь дополнительном средством лечения коксартроза. Перед применением самостоятельно изготовленных рецептов желательно проконсультироваться у врача.
Рекомендуется взять по 50 граммов следующих видов лекарственного сырья:
- цветков таволги;
- цветков липы вязолистной;
- цветков бузины черной;
- корневища пырея;
- корневища сабельника болотного;
- листьев крапивы;
- листьев и почек березы;
- листьев брусники.
Все составляющие сбора следует поместить в кастрюльку, налить холодной воды в соотношении: 30 – 50 граммов полученной массы на 400 – 500 мл воды, варить до 10 минут. Настоять час, обязательно процедить. Средство принимать по 2 столовых ложки 3 – 4 раз в день около 2,5 месяцев.
Важно! Следует иметь в виду, что эффект целительных рецептов народной медицине будет значительно медленней и слабее, чем от медикаментозного лечения.
Приготовить смесь из следующих ингредиентов:
- коры ивы;
- корней петрушки;
- корней окопника;
- корней стальника полевого;
- цветков календулы;
- травы таволги;
- травы череды.
Нужно 50 граммов полученного травяного сбора поместить в емкость, добавить 600 мл воды. Прокипятить смесь 5 – 8 минут. Отвар комнатной температуры обязательно процедить. Применять следует по 2 – 3 столовых ложки пару раз в день, курс 2 месяца. Отвар приятно пахнет и хорошо помогает при воспалении и боли.
При появлении боли по внутренней части бедра нужно незамедлительно обратиться к специалисту и избегать самолечения.
Мы будем очень благодарны, если вы оцените ее и поделитесь в социальных сетях
источник
Возможные причины и состояния, при которых нижняя конечность болит в верхних отделах, приведены в таблице.
Ноги ломят и болят, причин этому предостаточно:
Есть ряд заболеваний, которые могут спровоцировать боли в ногах от бедра до самой ступни. Они имеют различную симптоматику, иногда похожую, а иногда и кардинально отличающуюся в зависимости от патологии.
Ниже мы подробно рассмотрим основные и самые распространенные варианты болезней, вызывающих состояние, при котором болит левая нога от бедра до стопы или правая.
Основными факторами, которые могут вызвать боль в ноге от бедра до стопы, являются:
Почему болят ноги от бедра и до стопы, и с чем связан этот процесс? Факторов, влияющих на данный процесс, множество. В первую очередь не стоит исключить обыкновенную травму конечности.
Усиленные занятия спортом и чрезмерные физические нагрузки способны повлиять на целостность мышц и связок. Это наиболее безобидные причины болевого синдрома.
Болевые ощущения могут быть самыми различными, исходя из причины их появления:
Очаг появления боли тоже различный. Это части ноги от внутренней и внешней стороны до заднего участка. Учитывая локализацию, можно установить причины недуга.
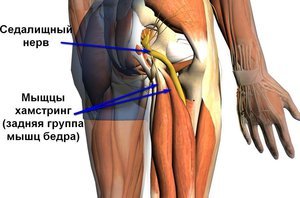
К примеру, если болит бедро в задней его части, диагнозом в данном случае будет ишиалгия. Это заболевание седалищного нерва. В данном случае, как правило, тянет правую ногу или левую от бедра до стопы.
Болит внутренняя часть ноги. Диагноз — поражение приводящих в движение мышц бедра. Причина может крыться в наличии остеохондроза поясницы. То есть концентрация боли будет нарастать по мере ущемления нерва.
Для определения причины боли в ноге, локализованной в сегменте от бедра до колена, важное значение имеют симптомы, которые сопровождают боль. Еще один значимый момент их оценки – определение связи болевого синдрома с имеющимися сопутствующими симптомами.
Это значит, что они могут быть как проявлением одного и того же заболевания, так и следствием разных патологических процессов. Провести подобную дифференциальную диагностику в силах только опытный специалист.
Среди главных симптомов, которые чаще всего сопровождают боль в области бедра, выделяют:
Признаки и симптомы боли в правой ноге чаще всего неспецифичны, то есть не могут указывать на конкретную причину заболевания. Болевой сигнал может быть связан как с сосудистыми патологиями, заболеваниями костной системы, так и с нарушением обмена веществ или воспалением мышц, сухожилий.
Однако, боль в правой ноге может служить первым тревожным свидетельством начинающегося сахарного диабета, тромбоза или патологического разрушения тазобедренного сустава.
Поэтому при первых проявлениях дискомфорта в ноге, следует обратиться к врачу для обследования.
Дифференциальные симптомы боли в правой ноге
- Усталость после ходьбы, даже непродолжительной.
- Периодические судороги в икрах ноги, чаще в ночное время.
- Колющая боль в одной или обеих ногах в положении стоя.
- Тупые, тянущие боли, стихающие при горизонтальном положении тела.
- Ощущение распирания в икроножных мышцах ноги.
- Зуд кожных покровов ноги.
- Ощущение пульсации в ноге.
- Нарастающий болевой симптом в мышцах ноги.
- Боль, спазм в икре при ходьбе.
- Ощущение холода в стопе.
- Боль в ноге, которая стихает в движении.
- Ощущение покалывания, «мурашек» в стопе.
- Отечность стопы при вертикальном положении тела.
- Сухость, шелушение кожи ноги.
- Периодические судороги.
Коксартроз тазобедренного сустава:
- Иррадиирующая боль в ногу (из паха вниз до колена).
- Боль при попытке встать со стула, с кровати.
- Боль, стихающая в покое, в горизонтальном положении.
- Перемежающаяся хромота, прихрамывание на правую или левую ногу.
- Нога постепенно худеет, мышцы атрофируются.
- Постепенное ограничение движений ногой.
- Трудности с отведением ноги в сторону.
- Тянущие, приступообразные боли.
- Жжение, покалывание по всей ноге.
- Онемение ноги (икра, стопа).
- Сильная стреляющая боль, иррадиирующая в заднюю часть ноги боль (при люмбаго).
- Острая, колющая боль, усиливающаяся при ходьбе, в движении.
- Боль в положении стоя при длительном сохранении позы.
- Отечность сустава.
- Зависимость боли от метеоусловий.
Сахарный диабет, нейропатия:
- Судороги в икроножных мышцах ночью.
- Отечность ног.
- Зуд, порой нестерпимый.
- Покалывание в стопах.
- Слабость, усталость ног.
- Боль интенсивная, начинающаяся от бедер и перемежающаяся вниз.
- Боль, зависимая от метеоусловий.
- Появление узелков в мышцах, которые можно пропальпировать.
- Резкие боли в икроножных мышцах, судорожный синдром.
- Боль пульсирующего характера в большом пальце ноги.
- Отечность и покраснение сустава.
- Боль, которую пациенты характеризуют как «грызущую», симптом обостряется ночью.
Симптомы боли в правой ноге могут стихать и перемещаться в левую конечность, также болевые ощущения могут быть и двусторонними, особенно, при развитии заболевания.
Боль в правой ноге может иметь различный характер, соответственно, с помощью сопоставления специфики боли и общим описаниям заболеваний, можно попытаться самостоятельно определить первопричину болевого признака.
Прежде чем сдавать анализы, необходимо посетить ряд специалистов, а именно терапевта для общей консультации, травматолога (чтобы исключить связь болевого синдрома с ранее полученными травмами), хирурга (проверка состояния сосудов), ревматолога (анализ суставных нарушений), флеболога (УЗИ вен), невролога (при судорогах и онемении), иногда онколога (при подозрении на злокачественную опухоль).
На начальном этапе диагностики боли в ноге от бедра до стопы пациенту назначается ряд клинических анализов. От результатов будет зависеть дальнейшая последовательность действий для постановки верного диагноза и назначения корректной терапии. Исследований для определения причины болей в ногах довольно много:
- Общий анализ крови (особое внимание уделяется показателям лейкоцитов и эритроцитов для выявления инфекционных воспалительных заболеваний).
- Анализ водно-электролитных патологий (мочевина, электролиты, креатинин).
- Кровь на уровень глюкозы, показывающая возможное наличие сахарного диабета.
- Анализ крови на биохимию (уровень мочевой кислоты и холестерина).
- Микробиологические исследования (соскоб на хламидии).
- Рентгенологическое исследование.
- Онкомаркеры (при подозрении на опухоль).
- Исследование на ревматоидный фактор (серологический анализ).
- При подозрении на туберкулез или остеомиелит берется пункционная биопсия кости.
- Дуплексное сканирование (исследование сосудов).
- Ангиография сосудов (при диагностике атеросклероза).
- МРТ (магнитно-резонансная томография) и КТ (компьютерная томография).
- Реовазография (обследование артерий ног).
- Сцинтиграфия скелета (назначается при подозрении на наличие метастаз).
- ЛИД (лодыжечный индекс давления) показывает сужения в артериях.
Так как боли в ногах зачастую являются только симптомом, а не первопричиной, лечение зависит от характерных особенностей протекания заболевания на основании обследования, проведенного по назначению специалиста.
Например, варикоз первых стадий не требует лечения в стационаре. Однако в случае варикозного расширения подкожных вен, а также при осложненном атеросклерозе и обостренной межпозвоночной грыже необходима срочная госпитализация и оперативное вмешательство.
Таким образом, для исключения болезненного симптома в ногах необходимо вылечить само заболевание, их вызвавшее. Мы выяснили, почему болят ноги от бедра до стопы.
Для более точной диагностики врач может использовать дополнительные методы. Сюда входят:
Такое комплексное дифференцированное обследование пациента помогает лечащему врачу подобрать оптимальное лечение.
Если причины болей известны, подобрать подходящее лечение не составит труда.
Препараты для лечения выявленного заболевания назначает только специалист. И это могут быть:
- Анестетики. Блокада с помощью этих средств поможет снять нестерпимую боль в ногах.
- Анальгетики в форме таблеток или инъекций.
- Нестероидные противовоспалительные препараты. Снимают симптоматику, дозировку подбирает врач.
- Мази, гели согревающего воздействия.
- Миорелаксанты. Эти медикаменты снимают мышечный спазм, их применение возможно только строго в стационаре.
- Витаминно-минеральные комплексы. Отдать предпочтение следует преобладанию витамина группы В.
- Препараты для улучшения кровоснабжения.
Возможно также применение:
- Лечебной гимнастики
- Мануальной терапии
- Физиотерапевтических процедур
Помимо традиционной медицины, есть еще и народная. Как же лечить боли в ногах с помощью бабушкиных рецептов?
Рекомендуется приготовить отвары из ромашки и хмеля. Но это традиционные травы, используемые в лечебных целях. А вот есть интересный рецепт с главным ингредиентом – цветами конского каштана. На столовую ложку воды необходимо добавить 30 капель сока, принимать два раза в день, утром и вечером.
Установив точный диагноз, врач непосредственно приступает к лечению основного заболевания. Его эффективность будет зависеть от правильно выбранных методов, которые должны быть направлены на устранение причины сформировавшейся патологии.
Основа традиционного подхода в лечении – это применение медикаментов. Большой арсенал лекарственных средств дает возможность врачу подобрать наиболее эффективные из них в каждом конкретном случае. Это могут быть:
При наличии инфекции обычно назначаются антибактериальные препараты. Если боли развились на фоне метаболических и эндокринных заболеваний, то назначаются цитостатики и гормональные средства.
Этот вид лечения стал наиболее актуальным в последнее время. Благодаря им в тканях суставов восстанавливается кровообращение, улучшается их трофика, стимулируются биохимические процессы, устраняется воспаление. Современные физиопроцедуры назначаются в виде:
- фоно- и электрофореза;
- магнито — и лазеротерапии;
- УВЧ;
- дарсонвализации и т.д.
При назначении физиотерапевтических процедур стоит иметь в виду, что они противопоказаны при острых состояниях, при наличии гнойных процессов.
При болях в ногах разной этиологии показана лечебная гимнастика. Упражнения подбираются только в индивидуальном порядке, в соответствии с состоянием больного, диагнозом заболевания.
Активные движения способствуют снижению боли в ногах и более быстрому восстановлению их функций. Но, заниматься следует только после стихания воспалительного процесса и в том объеме, который назначит врач ЛФК.
Массаж как терапевтическое средство показан при всех патологиях, связанных с болями в ногах. Единственным противопоказанием для него является воспалительный процесс в сосудах – артериях или венах. Применяется все виды массажа: классический, точечный, аппаратный, лимфодренажный и др.
К сожалению, мы вспоминаем о своих ногах только в том случае, когда они нас заболят. При этом важно на них обращать внимание в следующих случаях:
- если вы ощущаете боль в ногах уже с самого утра, и вам с трудом удается сделать первые шаги;
- если вы постоянно ощущаете боль в ступнях, при этом с каждым разом она усиливается;
- если вы ощущаете дискомфорт в ногах даже в том случае, когда вы носите удобную обувь.
Все эти случаи вас должны насторожить и заставить незамедлительно пройти полное обследование.
Врачи ортопеды дают следующие советы:
- После трудового дня обязательно немного полежать, при этом ноги поднять на спинку своей кровати;
- Принимать ножные ванны с крепкой настойкой чая;
- Регулярно массировать стопы ног;
- Носить удобную обувь.
При сильных болях, также можно порекомендовать больному, принять таблетку аспирина. Однако аспирином нельзя увлекаться больным с заболеванием кровеносной системы, страдающим язвой и с проблемами сердечнососудистой системы.
Возникновение боли в ноге от бедра до колена не всегда говорит о том, что проблемы и источник болезненных ощущений лежит в той же области.
Нога может ныть, или же боль в бедре носит тянущий характер, а может быть, острой, но импульсы ощущений могут исходить из различных точек в силу сложности строения нижних конечностей, поэтому важно понять возможный источник боли, часть списка которых изложена ниже:
- кожа;
- подкожная жировая клетчатка;
- сухожилия и связки;
- комплекс мышц;
- кости или суставы бедра, таза или колена;
- артерии или вены, иные крупные сосуды;
- нервы и нервные окончания, включая крестцовый отдел позвоночника.
Обо всех причинах болей в ноге, в том числе и от бедра до колена расскажет врач-невролог М.М. Шперлинг (г.Новосибирск):
Очевидно, что источников боли может существовать множество, отчего причина происхождения болезненных ощущений в колене или бедре может быть выявлена только специалистом, следовательно, необходимо обратиться к врачу.
- травматические повреждения мягких тканей бедра, которыми могут быть ссадины, ушибы, растяжения связок, мышц или сухожилий, их надрыв, разрыв;
- травмы костей различного характера: переломы или ушибы;
- развитие воспалительных процессов, которые вызваны инфекциями (абсцессами, лимфаденитами и т.п);
- поражения костей бедра воспалительного характера: остеопороз, туберкулез, остеомиелит, асептический некроз головки бедренной кости;
- опухолевые новообразования: саркомы, метастазы, лейкоз;
- внутрисуставные переломы и различные заболевания суставов таза и колена, в часть которых входят всевозможные артрозы и артриты, поражен может быть один сустав – правый или левый, а могут быть оба;
- патологии крупных венозных сосудов и вен в бедре, такие как варикоз, тромбофлебит или флеботромбоз;
- артериальные патологии: атеросклероз уменьшение диаметра аорты и крупных артерий ног, синдром Лериша, эмболии, тромбозы;
- нарушения в работе нервной системы: межпозвонковые грыжи, травмы позвоночника и его опухоли, остеохондрозы, невриты;
- иные причины: переутомление, слабость мышц, застарелые травмы колена или спины и последствия оперативного вмешательства, метеочувствительность, период беременности.
Для грамотной диагностики причин, отчего именно болит нога, необходимо также обратить внимание не только на боль в бедре, но и на различные сопутствующие признаки, которые помогут сузить круг возможных источников болевых ощущений.
Однако следует учитывать, что тот или иной набор проявлений вполне способен относиться как к одному заболеванию, так и к нескольким разным, поэтому стоит отказаться от самолечения и незамедлительно обратиться к врачу.
Если болит нога от бедра до колена, то этому явлению могут сопутствовать определенные симптомы:
- Высокий показатель температуры тела, что зачастую сопутствует различным проблемам и, в принципе, не является специфичным симптомом. При этом температура не характерна для патологий, касающихся нервной системы.
- Состояние усталости в течение длительного периода времени.
- Внешний отек, который зачастую локализован сзади или спереди бедра, на колене или в области таза, способен появляться также слева и справа. Отек сообщает о воспалении, скрытом повреждении в результате травмы, или нарушении нормального функционирования сосудов.
- Образование небольшого уплотнения или опухоли, что может свидетельствовать о весьма неприятных процессах злокачественного характера. Если опухоль появилась сзади, то причина, вероятно, кроется в развитии кисты Бейкера.
- Снижение чувствительности кожи, онемение, появление ощущения «мурашек», особенно часто подвержен внешний край бедра. Наиболее часто ареал онемения располагается спереди и сигнализирует о поражении нервов.
- Если кожа покраснела в тех местах, где чувствуется боль, то это говорит о том, что есть проблемы с сосудами и крупными венами или о том, что развивается воспаление мягких тканей бедра.
Иногда боль не следует считать признаком развития какой-либо патологии, в ряде случаев организм реагирует болезненными ощущениями после физического перенапряжения в результате активного движения в течение дня или на следующий день после занятий спортом. Поэтому если болит нога, стоит прислушаться к ощущениям – они могут пройти самостоятельно в течение следующего дня. В этом случае поводов для беспокойства, скорее всего, нет.
Также многие люди, которые страдают от избыточного веса, а также те, кто ведет малоподвижный образ жизни, часто испытывают дискомфортные ощущения и боли в ногах, а также проблемы в функционировании суставов колена и таза.
Боль в бедре, равно как и в колене может носить различный характер, но данный аспект имеет большое значение при диагностике. Боль острого плана в большинстве случаев говорит о весьма серьезных проблемах в работе организма в целом. Например:
- О наличии нагноительного процесса в районе бедра, таза, колена или прилежащих участков между ними. В качестве сопутствующих симптомов можно зафиксировать отек, высокий уровень температуры. Боль может постепенно нарастать.
- Также острая боль в бедре характерна при получении травматических повреждений, однако, далеко не всегда появляется сразу в момент получения травмы, особенно если она не демонстрирует внешний характер повреждения.
- Острая боль между тазом и коленом часто становится симптомом развития межпозвонковой грыжи, поскольку разрастание и нестабильное положение последней могут вызывать резкие болевые ощущения и отдавать в бедро или в колено.
- Также еще одно заболевание, симптомом которого является стать боль в бедре – это тромбофлебит. При развитии патологии боль, как правило, усиливается при движениях.
Иногда нога может ныть, боль носить тянущий характер. Подобные проявления болевых ощущений встречаются чаще, чем острая боль. Беспокоят болезненные ощущения на протяжении некоторого периода времени, часто сопровождаются онемением, особенно спереди, могут возникать с некоторой периодичностью.
Причина появления подобной боли не одна:
- Остеохондроз, который провоцирует раздражение нервных корешков в крестцовом и поясничном отделе, поэтому боль может отдавать в бедро или даже в колено. В параллель чувствуется боль в области поясничного отдела, нога испытывает онемение и изредка мышечную слабость.
- Варикозная патология провоцирует периодические боли. Как правило, нога начинает ныть в районе бедра, по внутренней поверхности от паха до колена.
- Хронические патологии суставов дегенеративного плана, например, в результате травмы мениска или остеоартроза провоцирует возникновение проблем с суставами и тканями вокруг них. Как результат происходит растяжение, а также возникают воспаления, скопление жидкости в суставной сумке. Это приводит к передавливанию тканей и сосудов, поэтому отдает болью, тянущий характер которой часто сигнализирует о подобных дегенеративных процессах. Локализация, как правило, сзади, но периодически распространяется ниже и выше. Левый сустав поражается реже, правый – чаще.
- Переутомление или перенапряжение мышц или околосуставных тканей также способно провоцировать болезненное состояние. Однако нога при этом быстро проходит.
- Причина появления болезненных ощущений в бедре может крыться в туннельно-фасциальном синдроме. Если мышца, которая натягивает бедренную фасцию (пластину из соединительной ткани снаружи бедра), постоянно напряжена, то это провоцирует передавливание нервов и перебои кровоснабжения.
По существу, если появляется боль в колене или бедре, то это свидетельство некоторых нарушений в функционировании организма, и при отсутствии серьезных заболеваний проблемы можно решить самостоятельно.
Особенно это имеет отношение к тем людям, которые ведут сидячий и малоподвижный образ жизни, а также те, кто имеет лишний вес.
Иногда нагрузка на конечности бывает неравномерной, поэтому страдает отдельное бедро или сустав колена – левый или правый.
В первую очередь необходимо позаботиться об изменении режима питания, приняв для себя здоровую и полезную пищу. Жирная, чрезмерно приправленная, жареная еда должна уйти в прошлое вместе с различными полуфабрикатами и фастфудом. Пища должна легко усваиваться и быть сбалансированной с тем, чтобы в организм поступали необходимые полезные вещества и микроэлементы.
А также найти для себя комфортный вариант физической нагрузки. Необязательно посещать фитнес-зал и заниматься на тренажерах, если душа лежит к танцам или плаванию. Физические нагрузки должны быть регулярными и равномерными. К тому же можно отказаться от лифта, чаще ходить пешком.
Рекомендуется также предпринять героическую попытку отказа от вредных привычек или хотя бы снизить их нагрузку на организм, уменьшив количество потребляемого алкоголя и сигарет.
Уделить необходимое внимание собственному режиму, выделить нужное количество часов на сон (не менее 7-8 в сутки). Позаботиться о том, чтобы не перегружать организм, давать ему достаточное время на расслабление и восстановление.
Регулярно проходит медицинские осмотры и не запускать уже существующие заболевания, которые при таком подходе не смогут спровоцировать появление новых заболеваний и проблем. Если соблюдать подобные рекомендации, то велика вероятность того, что многие заболевания не возникнут, и ничего не нужно будет лечить.
Очевидно, что лечение симптома боли в бедре или в колене само по себе неоправданно. Прежде чем приступать к лечению, необходимо пройти полную диагностику и обследование, после чего врач поставит соответствующий диагноз.
В зависимости от того, какое именно заболевание было диагностировано, будет назначен соответствующий курс лечения от определенного недуга. При этом опять же, очевидно, что процесс лечения межпозвонковой грыжи или патологий сосудов будут существенно отличаться между собой.
Например, при остеохондрозе рекомендуется назначение комплекса ЛФК, плавания, физиотерапии и сопутствующих методик лечения, большая часть которых применяется в неострой фазе течения заболевания, при этом, при острой фазе патологии нужен покой. Примерным образом необходимо лечить и межпозвонковую грыжу, в комплексе с ношением специализированного корсета и приемом обезболивающих средств.
Терапия такого заболевания, как тромбофлебит требует присутствия пациента в стационаре, в некоторых ситуациях понадобится оперативное вмешательство для иссечения обнаруженных тромбов для снижения риска здоровью. Необходим покой конечностям, а также применение восстанавливающей терапии и прием медикаментов. Самолечение при подобных патологиях чревато летальным исходом.
При патологиях суставов, поскольку их существует достаточное количество, лечение будет дифференцированным, в зависимости от точного диагноза.
При туннельном синдроме происходит в первую очередь симптоматическая терапия, направленная на то, чтобы уменьшить боль и увеличить двигательную активность.
До завершения лечения рекомендовано избегать нагрузок и обеспечить покой поврежденной конечности.
Непосредственно болевые ощущения, если рекомендует врач, вполне возможно купировать с помощью медикаментозной терапии в зависимости от диагноза.
В том случае, если возникновение болей в колене и бедре не связано с воспалением или иными патологиями и появляются в результате усталости или чрезмерной физической нагрузки (в чем необходимо предварительно убедиться, посетив врача), то есть ряд методов, которые позволят избавиться и от боли, и от причин ее возникновения. Методы можно применять, если не требуется дополнительно лечить сопутствующие заболевания, или если врач разрешит их использование вкупе с другими терапевтическими методами.
Можно принять дома теплую, но не горячую ванну, в которую добавить различные лекарственные травы или сборы, помогающие снять напряжение и способствующие расслаблению мышц.
Травы, которые рекомендовано использовать в подобных моментах: ромашка, кора дуба, календула, липа, крапива, мята и другие. Сбор нужно залить кипятком в отдельной посуде, дать ему некоторое время настояться примерно 15-20 минут. Затем применить по назначению.
Кстати, в качестве альтернативы непосредственно растениям можно использовать эфирные масла.
А также рекомендовано использование компрессов.
Важно: нагревать пораженные участки тела ни в коем случае не рекомендуется. Компресс лучше проводить кубиками льда, завернутыми в чистую ткань или марлю, при этом совершая легкие движения, не фиксируя компресс на одном месте во избежание переохлаждения.
Следует также проводить легкий массаж с использованием кремов или эфирных масел. Движения необходимо делать осторожно и легко, чтобы избежать повреждений. Если кожа выдала аллергическую реакцию или появилось раздражение, то следует незамедлительно прекратить массаж.
А если нет времени или возможности провести подобные действия, то рекомендовано сделать следующее: лечь на горизонтальную поверхность и перевести ноги на верхний уровень таким образом, чтобы они оказались выше уровня сердца.
Самый лёгкий способ осуществить подобный физический экзерсис – лечь на кровать лицом вверх и опереть ноги на стену. Каждая нога в таком положении быстро восстановит нормальный кровоток и нивелирует ощущение тяжести в ногах.
Возможно воспользоваться и народными средствами. Например, приготовить смесь из 1 ч.л. обычного непарфюмированного крема с эфирными маслами мяты, чайного дерева и лаванды, можно также добавить выжимку из зверобоя или тыквенных семечек. Полученную смесь аккуратными движениями втереть в проблемную зону до полного впитывания.
- Нижние конечности достаточно часто подвергаются сильным нагрузкам, что приводит к нарушению их полноценной работы.
- Боль в ноге в области бедра является одним из самых распространенных симптомов развития заболевания.
- Когда болит правая или левая нога в области бедра, не всегда можно утверждать о развитии патологии.
- Болевые ощущения могут исходить из-за нарушения:
- Кожного покрова и подкожной жировой клетчатки;
- Мышечной системы;
- Связок и сухожилий;
- Сустава или кости бедра, колена или таза;
- Кровеносной системы и крупных артерий в частности;
- Венозных кровеносных сосудов, которые расположены глубоко или на поверхности кожи;
- Периферического нервного ствола в области бедра;
- Нервных окончаний поясничного и крестового отдела позвоночника.
Важно понимать, что причины боли на ноге в области колена и бедра могут быть самыми разными. Дело в том, что бедра состоят из множественных образований и структур, и все они могут быть источником боли.
Чтобы верно определить диагноз, не нужно заниматься самолечением. Точно выявить заболевание сможет профессиональный врач.
- Существуют многочисленные причины, почему может болеть нога в верхнем отделе.
- Мягкие ткани могут травмироваться, что приводит к ушибам, ссадинам, растяжениям и разрывам связок или сухожилий бедра, колена и тазобедренного сустава, что приводит к сильной боли.
- Причины могут крыться к травмировании костей, это в свою очередь приводит к ушибам и поднадкостничной гематоме, полному и неполному перелому бедра, перелому шейки бедра.
- При воспалении мягких тканей у пациента может развиваться гнойно-инфекционный процесс на кожных покровах и подкожной клетчатке, миозит в виде воспаления мышц, тендовагинит.
- При воспалении и иных видах поражения костных тканей развивается хроническая или острая форма остеомиелита, туберкулеза костей, остеопороза, асептического некроза головки бедра.
В том числе причины могут крыться в опухолевом поражении костных и мягких тканей бедра. Это приводит к появлению лейкоза, остеосаркомы, миосаркомы, ангиофибросаркомы, метастазе злокачественной опухоли в кости бедра.
- При поражении сустава колена и таза врачи могут диагностировать внутрисуставный перелом, артроз деформирующего характера, артрит.
- Причины боли могут заключаться в заболевании венозных сосудов на глубине или поверхности кожи. Такие симптомы могут наблюдаться при расширении вен из-за варикозных болезней, тромбофлебита, флеботромбоза, венозной и лимфовенозной недостаточности.
- При патологии артериальных сосудов просвет аорты и крупные артерии на ноге сужаются из-за развития атеросклероза. На магистральных артериях образуются тромбозы и эмболии. Также у пациента может быть обнаружен синдром Лериша.
- Боли могут возникать при раздражении структуры нервных систем. Подобное нарушение проявляется в виде неврита, грыжи межпозвоночных дисков, остеохондроза, опухолей и травм позвоночника.
- В том числе некоторые люди могут ощущать болезненность в области колена и выше при физических переутомлениях нижних конечностей, смене погоды, травмировании и перенесении операции на ноге, слабости мышц. Иногда боль могут ощущать дети в период активного роста и беременные.
В любом случае врач первым делом диагностирует заболевание на основании того, что именно ощущает пациент. Боль может иметь локальный характер, распространяться на небольшом или значительном участке.
Также болевые ощущения бывают острыми, тупыми, внезапными, продолжительными, распространяться в виде полосы и иметь второстепенные симптомы.
- Чтобы определить причину, почему болит нога на участке от колена и выше, важно выявить дополнительные симптомы, сопровождающие боли.
- Необходимо выяснить связь болевых синдромов с имеющимися симптомами и определить, являются они причиной одного или нескольких болезней.
- Из всех симптомов, связанных с болезненными ощущениями в районе колена и бедра, можно выбелить:
- Отекание поверхности кожи. Отек может распространяться локально, распространяясь на небольшой участок, где наблюдается патологическое изменение тканей. Данное явление может наблюдаться на передней, боковой, задней бедренной, коленной или тазобедренной поверхности. Отек говорит о том, что в организме наблюдается воспалительный процесс, нарушены кровеносные сосуды и повреждены мягкие ткани. Если отечность сохраняется длительное время, врач может диагностировать остеомиелитический процесс.
- Кожа нимеет и пациент ощущает мурашки. Подобные симптомы обычно локализуются на наружных поверхностях бедер и сообщают о раздражении периферического нерва бедренных областей или их корешка в месте, где он выходит из позвоночника.
- Кожные покровы краснеют. Покраснение может иметь локальный характер и распространяться в виде полосы или округлости. В первом случае врач может диагностировать тромбофлебит большой подкожной поверхностной вены бедра и ее притоков. Во втором случае кожа может краснеть из-за воспалительно-нагноительного процесса в мягких тканях бедренной поверхности. Когда покраснение распространяется по всей поверхности бедра и колена, диагностируется чаще всего рожистое воспаление и фасцииит.
- Температура тела повышается. Подобный симптом может возникать при любом виде заболевания, которое вызывает болевые ощущения в области бедер. Между тем температура обычно не повышается, если причиной заболевания является заболевание нервной системы.
- Образование плотной опухоли. Когда боли на бедренной поверхности сопровождаются образованием опухолевидных образований, врач может подозревать начало онкологического процесса. Если опухоль расположена с задней стороны под коленом, диагностируется киста Бейкера.
О наличии нагноительного процесса на нижней конечности. Обычно подобные симптомы сопровождаются образованием отечности, небольшого покраснения и повышением температуры тела
. Пациенту трудно передвигаться и ходить, при этом болевые ощущения постепенно нарастают. Нога может некоторое время болеть умеренно, а спустя несколько дней боль становиться критической.
О травмировании костных тканей, суставов, мышц, связок, сухожилий таза, колена или бедра. Болевые ощущения могут не сразу возникнуть после травмирования, а через несколько дней. Из-за того, что кровь и жидкость скапливается, под коленом возникает ощущение распирания. При диагностировании заболевания врач всегда обращает на присутствие ссадин, синяков, гематом.
О прогрессирующей межпозвоночной грыже. При увеличении размера и нестабильности образования пациент всегда испытывает резкую боль в месте обнаружения межпозвоночной грыжи. Дополнительно может тянуть нижнюю конечность или возникать приступ в виде резкой боли по исходящему нерву. Иногда такое ощущение называют прострелом по наружной бедренной поверхности.
Об остром тромбофлебите. При воспалительном процессе в области большой подкожной вены образуются тромбы. При этом в процессе участвуют все окружающие ткани.
Воспалительный инфильтрат образуется по месту протекания вены на внутренней стороне бедра. Пациент ощущает резкие боли, которые усиливаются во время передвижения.
Достаточно часто пациент может испытывать хронические боли, которые беспокоят на протяжении многих месяцев и лет. Боли могут иметь ноющий, колющий характер, сопровождаться онемением, возникать спонтанно или в результате каких-либо причин.
Такие ощущения возникают периодически и могут проходить через определенный промежуток времени. Можно с уверенностью сказать, что этот вид боли ощущал практически каждый человек, независимо от возраста и наличия серьезных заболеваний.
Нога может ныть из-за нескольких причин:
- При физическом переутомлении и перенапряжении;
- В случае туннельно-фасциального синдрома;
- Из-за образование варикозной болезни вен нижних конечностей;
- По причине остеохондроза позвоночника;
- При хроническом дегенеративном процессе в суставах.
Варикозные заболевания вызывают периодические боли по ходу протекания вены, которая подвержена варикозным расширениям. Обычно в качестве этой области выступает внутренняя бедренная поверхность над коленом.
Такая боль может возникать при длительном пребывании на ногах и тяжелых физических нагрузках.
Очень часто причиной болей в ногах становится патологическое изменение позвоночника и межпозвоночных дисков. При запущенном заболевании остеохондроз раздражает нервные корешки. Это проявляется в виде частых или постоянных ноющих болей в области от ягодиц до колена. В том числе могут возникать болевые ощущения в пояснице, при этом мышцы ног слабеют, и участки кожи немеют.
Нижние конечности человека постоянно подвергаются большой физической нагрузке.
Именно поэтому в бедренной области находятся самые крупные и сильные мышцы человеческого тела, которые ежедневно подвергаются напряжению при ходьбе, беге, прыжках и т. д.
При такой загруженности бедренные мышцы и суставы становятся уязвимыми к повреждениям, имеющим различные причины, точно определить которые сможет только врач.
Чаще всего определить, почему болит нога от бедра до колена не составляет труда. Причиной обычно становятся ушибы, растяжения, разрыв связок и переломы.
В таком случае ощущения имеют четкую локализацию и характерные внешние проявления, такие как сильная боль, отек, деформация, кровоизлияние и прочее.
Но иногда боли в бедре развиваются постепенно и возникают без каких-либо видимых причин — это может быть следствием развития патологии внутренних органов, кровеносной или нервной системы.
Наиболее частыми причинами появления боли в области бедра острого характера являются:
- ушиб;
- растяжение и разрыв сухожилий и связок;
- повреждение надкостницы;
- перелом бедренной кости;
- перелом шейки бедра.
Причиной таких повреждений часто становятся занятия спортом, экстремальный отдых или чрезвычайные происшествия. Разрыв связок, сухожилий и мышц имеет характерные проявления, такие как резкий щелчок, тянущая, тупая боль, потеря чувствительности в конечности и внутренне кровотечение.
Поврежденный участок ноет и болью отдает в ногу при ходьбе, что говорит о необходимости госпитализации пострадавшего. Чаще всего страдает прямая мышца бедра с внешней стороны, так как именно на нее приходится нагрузка при сгибании и разгибании колена и медальное давление слева и справа.
Трещина в надкостнице, как и любой вид повреждений скелета, возникает в результате сильного удара.
В первую очередь повреждаются мягкие ткани и сосуды, прилегающие к кости, что вызывает обильное открытое или внутреннее кровотечение.
Результатом становится закрытый перелом, который характеризуется не только повреждение надкостницы, но и ее разрывом, что вызывает болевой шок и потерю сознания.
Особенно тяжелой травмой считается перелом шейки бедра, кости которой примыкают к тазу спереди и сзади и соединяют его с нижними конечностями. Переломы в этой области делятся на внешние, внутренние и боковые. Наиболее тяжелым считается внутренний перелом шейки бедра, который плохо поддается хирургической репозиции и практически не срастается у людей старше 65 лет.
Травмы и ушибы хорошо поддаются лечению в домашних условиях и часто не требуют обращения в больницу.
Для устранения боли и опухлости нужно принять обезболивающие (Нурофен, Кетанов, Анальгин) и противоотечные (Фуросемид, Верошпирон, Триамтерен) препараты сразу после травмирования.
В дальнейшем стоит ограничить двигательную активность, нагрузку на поврежденную конечность и использовать заживляющие гели и мази.
Тяжелые травмы, такие как перелом бедренной кости или шейки бедра, требуют немедленной госпитализации пострадавшего, осмотра врачом-травматологом и проведения рентгенографии для определения места и тяжести перелома.
Лечение заключается в иммобилизации конечности посредством гипсовой повязки и назначении курса противовоспалительных, обезболивающих и противоотечных препаратов.
Перелом шейки бедра по левой стороне требует проведения хирургической репозиции части костей и отломков, а также скрепления их с помощью стальных пластин, болтов и петель. Восстановление после такой операции занимает 0,5-1,5 года в зависимости от возраста пациента.
К этой группе относятся болезни, характеризующиеся острым воспалительным процессом в мягких тканях и костях:
- лимфаденит;
- флегмона;
- туберкулез костей;
- остеомиелит.
Лимфаденит возникает в результате воспалительного процесса в лимфоузлах, который проявляется повышением температуры, головной болью, общей слабостью и значительным увеличением лимфоузлов.
Причиной развития заболевания становятся инфекционные возбудители, попавшие в ток лимфы из очага гнойного воспаления. Поражение подколенных и паховых лимфоузлов часто сопровождается болью в левой и правой ноге при ходьбе, сгибании и разгибании коленного сустава.
Развитие лимфаденита приводит к абсцессу и аденофлегмоне, удаление которой требует оперативного вмешательства.
Гнойная флегмона — осложнение лимфаденита, когда воспалительный процесс распространяется на прилегающие мышечные и подкожные ткани.
Чаще всего развитие очага инфекции происходит на внутренней стороне ягодиц, бедер и спины.
Самостоятельно флегмона развивается как результат попадания в подкожный слой стрептококков, стафилококков, синегнойной палочки и клостридия. Если своевременно не обратиться к врачу, быстро переходит в гнойную форму.
Туберкулез костей имеет двоякий характер, так как причиной развития заболевания становится попадание вирусной инфекции в лимфатическую и кровеносную систему, а разрушаются, в большей степени, костные структуры.
Особенно страдают кости, расположенные вблизи крупных артерий: бедренная, голени, позвоночник и предплечья.
Заболевание характеризуется постепенным разрушением костей и образованием на них гранулем, которые приводят к появлению свищей и секвестров.
Остеомиелит — тяжелое заболевание, часто являющееся осложнением туберкулеза костей, бруцеллеза и сифилиса. Оно бывает врожденным, но может проявиться и у ребенка в возрасте 2-3 лет.
Более частой причиной развития остеомиелита является попадание в организм патогенных бактерий: стафилококков, стрептококков и кишечной палочки, развивающихся в мягких тканях и приводящих к воспалению, которое постепенно переходит на скелет.
Посттравматический остеомиелит возникает в 15% случаев после тяжелых травм ( перелом бедра).
Лечить такие заболевания, как лимфаденит и флегмону нужно путем непосредственного воздействия на лимфатические узлы нестероидными противовоспалительными средствами (Пролангин, Эффералган), обезболивающими лекарствами (Нимесил, Кеторолак, Ибупрофен) и глюкокотикоидами (Дексаметазон, Преднизолон, Гидрокортизон). Если заболевание вызвано вирусной инфекцией, применяются такие препараты, как Кагоцел, Арбидол, Циклоферон, Амиксин. Они подавляют развитие и распространение инфекции в мягких тканях и лимфатической системе.
Терапия остеомиелита и туберкулеза костей проводится с помощью антибактериальных, обезболивающих и гормональных препаратов, но вместе с этим требует проведения оперативного вмешательства.
Объем хирургических процедур зависит от количества свищей и гранулем на костях и степени распространенности воспалительного процесса. Удаляются секвестры и свищевые полости, проводится локальная замена костного материала искусственным.
После операции больного ждет длительный курс реабилитации, который не всегда гарантирует полное выздоровление и восстановление двигательных способностей.
Заболевания этой категории носят в большей степени возрастной характер, но могут появиться в любом возрасте независимо от пола человека. Самые распространенные:
Артроз может развиваться годами, пока не достигнет критической стадии, после которой начинают остро проявляться симптомы. Катализатором обострения могут стать физические нагрузки, травмы, резкий наклон или приседание.
После этого у человека появляется боль, хруст в суставах при ходьбе, снижается подвижность и гибкость конечностей. В особо тяжелых случаях правая нога может стать короче левой из-за стирания хрящевой прослойки между костями.
Атеросклероз – это преимущественно мужское заболевание, проявляющееся дегенеративными процессами внутри сосудов нижних конечностей, что внешне отражается онемением пальцев, посинением кожи, быстрой утомляемостью мышц при ходьбе. Образование склеротических бляшек на стенках сосудов приводит к ухудшению кровоснабжения нижних конечностей и развитию тяжелых заболеваний опорно-двигательного аппарата, результатом которых может стать инвалидность.
При артрозе эффективна консервативная терапия, включающая в себя:
- медикаментозное лечение;
- физиотерапевтические процедуры (ударно-волновая терапия, магнитотерапия);
- массаж;
- занятия лечебной физкультурой;
- соблюдение диеты;
- ношение ортопедической обуви.
Медикаменты устраняют только болевой синдром, воспаление и отечность, тогда как лечение в целом зависит от регулярности проведения процедур и соблюдения режима питания.
На поздней стадии развития атеросклероза нужно делать хирургическое удаление холестериновых бляшек со стенок сосудов и расширение кровеносного русла. После процедуры проводится медикаментозная терапия, которая должна активизировать микроциркуляцию крови в области бедра и нормализовать состояние мышц и сосудов. Основу лечения составляют физиотерапевтические процедуры и соблюдение диеты.
Повреждения нервной системы возникают в результате травм, сосудистых, инфекционных и хронических заболеваний. Частой причиной боли в бедре сбоку становятся такие патологии, как:
- неврит;
- грыжа межпозвоночных дисков.
Неврит – это воспалительное заболевание периферической нервной системы, проявляющееся постоянными болями, усиливающимися ночью, мышечной слабостью и потерей чувствительности в конечностях.
Патология может возникнуть в результате инфекционных заболеваний, переохлаждения, трав, гиповитаминоза.
В редких случаях оно появляется при беременности, особенно у женщин с худощавым телосложением, из-за увеличивающегося давления плода на кости таза.
Причиной развития межпозвонковой грыжи становится смещение передней оси нагрузки на позвоночник в результате таких заболеваний, как сколиоз, остеохондроз, кифоз или лордоз. Повышенное давление на некоторые участки позвоночника приводит к их деформации.
Межпозвоночный диск расплющивается, и из межпозвоночного пространства выступает остеофит, который со временем разрастается и сильно ограничивает подвижность.
Кроме снижения двигательных способностей позвоночника, грыжа сдавливает нервы, что вызывает сильную боль в спине, шее и ногах.
Лечение неврита направлено на устранение причины. При инфекционном типе заболевания применяют антибактериальные и противовирусные препараты. В других случаях терапия направлена на восстановление нормального кровообращения в нижних конечностях путем приема сосудорасширяющих, противовоспалительных и анальгезирующих лекарств.
Устранение межпозвоночной грыжи — долгий и тяжелый процесс, который предполагает консервативное лечение и оперативное вмешательство.
Хирургическое удаление остеофитов дает стабильный положительный эффект, избавляет от боли, но не гарантирует полноценного восстановления функций позвоночника.
Для этого пациенту нужно пройти длительный курс реабилитации, включающий в себя физиотерапевтические процедуры, массаж, лечебную физкультуру и медикаментозную терапию.
Появление боли в области от колена до бедра может быть вызвано различными факторами. Если боль не имеет видимых причин, скорее всего, это симптом внутреннего воспалительного процесса в организме, который требует обязательного обращения к врачу для точного диагностирования.
источник