Появилась боль в ноге за щиколоткой, конечность опухла – это сигналы требуют обязательного и незамедлительного обращения за медицинской помощью. Подобные признаки свидетельствуют о протекании патологических процессов в суставах. Их игнорирование часто приводит к серьезным нарушениям опорно-двигательного аппарата, а в тяжелых и запущенных ситуациях происходит полная или частичная инвалидизация пациента.
Рассматриваемое явление провоцируется различными факторами.
В случае, если болит лодыжка, а травм не было, то можно говорить о наличии заболеваний ног. Болезненные ощущения возникают вследствие:
- перелома или вывиха конечности в районе голеностопа;
- артритов, артрозов, развившихся после неудачного падения, сильного удара;
- онкологических изменений, происходящих в соединительной ткани (ревматоидный артрит);
- растяжений связок;
- подагры (воспаления суставов, вызванные избыточным содержанием мочевой кислоты);
- тендинита (болезненные ощущения, припухлость, связанные с чрезмерными физическими нагрузками).
Боль в лодыжках также возникает по причине сильного переутомления.
Когда болит нога в области лодыжки, а травм не было, подобное состояние может быть вызвано физиологическими причинами. Болит щиколотка с внешней стороны под воздействием определенных факторов: усиленная работа скелета во время вынашивания ребенка, перенапряжение мышц вследствие активного движения, укусы насекомых или животных, сильно обтягивающая и сдавливающая конечности одежда, ношение обуви на высоком каблуке и т.д. Боль пройдет, когда действие «провокатора» будет прекращено.
Женский детородный орган, в котором находится и развивается плод – матка – увеличивается в размерах по мере роста ребенка. Она оказывает давление на ноги, ввиду чего область щиколотки сильно опухает и болит.
Боль в щиколотке после пробежки возникает по причинам:
- неподготовленность организма к усиленным продолжительным нагрузкам;
- неправильно подобранная обувь, причиняющая дискомфорт во время движения.
При укусе насекомых в кровь поступают ядовитые вещества. Они вызывают раздражение пораженного участка, место опухает, ноет. Чтобы снизить отечность, можно приложить к щиколотке лед или холодный компресс. Если боль и отек не проходят или усиливаются, нужно обратиться за медицинской помощью.
Боли, возникающие в лодыжках при ходьбе, могут быть вызваны неправильно подобранной одеждой или обувью. Излишне узкие, плотно обтягивающие брюки и тесные туфли сковывают движения, не позволяют коже свободно дышать, провоцируют возникновение боли и отека.
Чтобы исключить возможность появления неприятных ощущений, следует:
- для занятий сортом использовать спортивный костюм, кроссовки или кеды;
- выбирать удобные модели соответствующего размера, обувь, оснащенную плотными задниками;
- применять ортопедические стельки, супинаторы (для левой и правой стоп).
Часто боль в щиколотке с внутренней стороны сопровождает заболевания скелета, разрывы сосудов, кровоизлияния. Своевременное обращение к врачу и эффективно проведенная диагностика позволят установить истинную причину недуга, помогут назначить корректное лечение и избавят от развития серьезных осложнений.
Травмы могут проявляться в виде:
Основными причинами их возникновения являются:
- большая нагрузка;
- избыточная масса тела;
- бытовые падения, ушибы, удары, переломы;
- неправильный кровоток;
- неудобная обувь;
- нарушения координации движения.
У людей, больных сахарным диабетом, часто развивается сопутствующая патология – диабетическая стопа. Заболевание характеризуется снижением болевого порога, на подошве образуются трещины, раны, царапины, через которые проникают в кровь болезнетворные микроорганизмы, способные привести к сепсису. Неблагоприятный прогноз – ампутация конечности.
Хронически протекающая болезнь, которая сопровождается деструктивными процессами, протекающими в хрящевой ткани, связках и суставах. При игнорировании недуг лишает возможности свободно передвигаться, способен привести к потере трудоспособности.
Риску возникновения и развития патологии наиболее подвержены люди пожилого и старческого возраста, пациенты, страдающие от ожирения, имеющие аномальное строение голеностопа и стопы (врожденное или приобретенное).
Заболевание проходит три стадии развития и проявляется в постепенной потере подвижности, хрустах и потрескиваниях в суставе, ощущениях боли в лодыжке при ходьбе.
Артрит щиколотки – воспалительный процесс в голеностопном суставе, который приводит к гиперемии, деформированию, сращению суставных поверхностей. Выделяют несколько видов заболевания:
- Ревматоидный: обусловлен протеканием аутоиммунных процессов в организме. Параллельно с поражением щиколотки страдают мелкие суставы рук и ног.
- Дегенеративный: характеризуется быстрым разрушением хряща, воспалениями щиколотки, нарушениями движений, выраженным болевым синдромом.
- Посттравматический – разрушение хрящевой ткани, спровоцированное воспалением.
- Гнойный: связан с инфицированием сустава путем попадания в него болезнетворных бактерий.
- Подагрический: возникает в результате отложения кристаллов мочевой кислоты, локализующихся вокруг суставных поверхностей, на стопе, вызывающих боль и сковывающие движения. Образуется болезненная косточка сбоку.
Если отекают щиколотки, то это явный признак присутствия серьезных внутренних патологий:
- печеночной, почечной или сердечной недостаточности;
- перенесенных инфекций;
- тромбоцитоза;
- болезней сосудов (варикоз, венозная недостаточность), щитовидки.
Аллергическая реакция возникает на укусы животных, насекомых, змей и ящериц. От попадания внутрь яда пчел, ос может наступить анафилактический шок. Нанесенные раны опухают и болят.
Воспаление и боль в щиколотках могут возникнуть по причине прямого заражения патогенными микробами через открытые повреждения кожи или путем попадания инфекции с коленного сустава.
Одной из причин, почему появилась боль в области лодыжки, является склонность к образованию тромбов.
Предрасполагающими факторами становятся:
- алкоголизм и табакокурение;
- гормональные нарушения;
- лишний вес;
- заболевания сердца и системы кровообращения.
Лечится недуг комплексно. Прописываются медикаменты, физиопроцедуры, хирургическое вмешательство. Больным назначается ношение компрессионного белья. В качестве дополнения используются народные средства лечения.
Лимфодема (слоновость) связана с нарушением оттока лимфы, которая скапливается в ногах. В результате конечности сильно отекают, увеличиваются в размерах.
Развивается заболевание медленно. Причинами его возникновения являются:
- генетические и онкологические патологии кости или мягких тканей;
- вирусные и паразитарные инфекции;
- обморожения;
- облучение радиоактивными лучами.
Артрит голеностопного сустава проявляет себя характерными признаками. О его наступлении свидетельствуют:
- высокая температура на пораженном участке;
- покраснения кожных покровов возле травмированной зоны;
- резкая острая боль в области лодыжки;
- общая слабость, недомогание;
- отек щиколотки;
- болезненность в области щиколотки.
Страдает латеральная и проксимальная стороны голени, сухожилия и связки.
Если болят щиколотки ног, то причины их появления может установить травматолог. Постановка диагноза проводится посредством:
- визуального осмотра и сбора анамнеза (жалоб пациента);
- рентгенографического обследования пораженного участка;
- УЗИ щиколоток.
Если болит нога в области щиколотки, то выбор методов лечения зависит от полученных результатов полного медицинского обследования. Боль в щиколотке, возникающая при ходьбе и вызванная естественными причинами, не требует медикаментозного лечения и проходит после устранения факторов, которые ее вызвали.
Лечение болей в щиколотке при ходьбе с помощью лекарств проводится в случае, когда дискомфорт является результатом развития заболеваний суставов. С этой целью назначаются также физиопроцедуры, массаж, специальный комплекс лечебных упражнений. Хорошим дополнением являются народные рецепты.
Правом рекомендовать и определять методы терапии обладает только врач.
Если человек повредил ногу в области щиколотки, у него появилась боль в лодыжке при ходьбе, первое правило – вызов скорой медицинской помощи. До ее приезда следует обеспечить полный покой больной конечности, освободить ее от обуви и одежды, наложить тугую повязку. Снизить отек поможет холодный компресс, который накладывается около травмированного места. Купировать сильную боль можно, приняв обезболивающий препарат (предварительно нужно обязательно установить наличие аллергии на данный вид лекарственного средства).
Препараты назначаются, исходя из установленного диагноза. Болеутоляющий эффект оказывают мази и кремы для наружного применения:
Больному прописывается прием:
- нестероидных противовоспалительных средств (Ибупрофен, Кетопрофен, Диклофенак);
- хондроротекторов («Дона», «Структум») в случае, если диагностирован артроз, артрит, и требуется восстановление хряща.
При сильных травмах, переломах и деформации показана хирургическая операция.
Боли, возникающие в щиколотке при ходьбе, связанные с переутомлением мышц, не требуют медикаментозного лечения. Отекшие и уставшие ноги нужно обработать мазями и гелями на основе конского каштана (подобные средства стимулируют кровообращение, убирают припухлость и боль), хороший эффект оказывают ванночки с теплой водой.
Чтобы избавиться от болевых ощущений при травмировании щиколотки, рекомендуют использовать наружные мази и растирки, приготовленные на основе сабельника, живокости, золотого уса: они способствуют восстановлению поврежденного хряща.
Если появилась боль в лодыжке при ходьбе, быстро устранит ее средство на основе скипидара: его смешивают со спиртом и оливковым маслом в соотношении 1:1:1, добавляют немного камфоры. Можно сделать спиртовой компресс.
Нетрадиционные методы не лечат болезнь, а лишь помогают справиться с ее симптомами, являются дополнением к основной терапии. Применение их должно быть согласовано с врачом и осуществляться под его контролем.
Меры по предупреждению болей в щиколотках:
- Избегание падений, ударов, ушибов конечности. Необходимо ходить по ровной поверхности, носить удобную обувь на низком каблуке.
- Своевременное выявление и лечение заболеваний опорно-двигательного аппарата.
- Ведение здорового образа жизни, регулярное выполнение физических упражнений, занятия гимнастикой.
- Организация правильного питания с потреблением достаточного количества витаминов, белков, недопущение ожирения.
Нужно помнить, что если болит лодыжка или появились неприятные ощущения за щиколоткой, то следует обязательно обратиться за консультацией к специалисту.
источник
Появилась боль в ноге за щиколоткой, конечность опухла – это сигналы требуют обязательного и незамедлительного обращения за медицинской помощью. Подобные признаки свидетельствуют о протекании патологических процессов в суставах. Их игнорирование часто приводит к серьезным нарушениям опорно-двигательного аппарата, а в тяжелых и запущенных ситуациях происходит полная или частичная инвалидизация пациента.
Рассматриваемое явление провоцируется различными факторами.
В случае, если болит лодыжка, а травм не было, то можно говорить о наличии заболеваний ног. Болезненные ощущения возникают вследствие:
- перелома или вывиха конечности в районе голеностопа;
- артритов, артрозов, развившихся после неудачного падения, сильного удара;
- онкологических изменений, происходящих в соединительной ткани (ревматоидный артрит);
- растяжений связок;
- подагры (воспаления суставов, вызванные избыточным содержанием мочевой кислоты);
- тендинита (болезненные ощущения, припухлость, связанные с чрезмерными физическими нагрузками).
Боль в лодыжках также возникает по причине сильного переутомления.
Когда болит нога в области лодыжки, а травм не было, подобное состояние может быть вызвано физиологическими причинами. Болит щиколотка с внешней стороны под воздействием определенных факторов: усиленная работа скелета во время вынашивания ребенка, перенапряжение мышц вследствие активного движения, укусы насекомых или животных, сильно обтягивающая и сдавливающая конечности одежда, ношение обуви на высоком каблуке и т.д. Боль пройдет, когда действие «провокатора» будет прекращено.
Женский детородный орган, в котором находится и развивается плод – матка – увеличивается в размерах по мере роста ребенка. Она оказывает давление на ноги, ввиду чего область щиколотки сильно опухает и болит.
Боль в щиколотке после пробежки возникает по причинам:
- неподготовленность организма к усиленным продолжительным нагрузкам;
- неправильно подобранная обувь, причиняющая дискомфорт во время движения.
При укусе насекомых в кровь поступают ядовитые вещества. Они вызывают раздражение пораженного участка, место опухает, ноет. Чтобы снизить отечность, можно приложить к щиколотке лед или холодный компресс. Если боль и отек не проходят или усиливаются, нужно обратиться за медицинской помощью.
Боли, возникающие в лодыжках при ходьбе, могут быть вызваны неправильно подобранной одеждой или обувью. Излишне узкие, плотно обтягивающие брюки и тесные туфли сковывают движения, не позволяют коже свободно дышать, провоцируют возникновение боли и отека.
Чтобы исключить возможность появления неприятных ощущений, следует:
- для занятий сортом использовать спортивный костюм, кроссовки или кеды;
- выбирать удобные модели соответствующего размера, обувь, оснащенную плотными задниками;
- применять ортопедические стельки, супинаторы (для левой и правой стоп).
Часто боль в щиколотке с внутренней стороны сопровождает заболевания скелета, разрывы сосудов, кровоизлияния. Своевременное обращение к врачу и эффективно проведенная диагностика позволят установить истинную причину недуга, помогут назначить корректное лечение и избавят от развития серьезных осложнений.
Травмы могут проявляться в виде:
Основными причинами их возникновения являются:
- большая нагрузка;
- избыточная масса тела;
- бытовые падения, ушибы, удары, переломы;
- неправильный кровоток;
- неудобная обувь;
- нарушения координации движения.
У людей, больных сахарным диабетом, часто развивается сопутствующая патология – диабетическая стопа. Заболевание характеризуется снижением болевого порога, на подошве образуются трещины, раны, царапины, через которые проникают в кровь болезнетворные микроорганизмы, способные привести к сепсису. Неблагоприятный прогноз – ампутация конечности.
Хронически протекающая болезнь, которая сопровождается деструктивными процессами, протекающими в хрящевой ткани, связках и суставах. При игнорировании недуг лишает возможности свободно передвигаться, способен привести к потере трудоспособности.
Риску возникновения и развития патологии наиболее подвержены люди пожилого и старческого возраста, пациенты, страдающие от ожирения, имеющие аномальное строение голеностопа и стопы (врожденное или приобретенное).
Заболевание проходит три стадии развития и проявляется в постепенной потере подвижности, хрустах и потрескиваниях в суставе, ощущениях боли в лодыжке при ходьбе.
Артрит щиколотки – воспалительный процесс в голеностопном суставе, который приводит к гиперемии, деформированию, сращению суставных поверхностей. Выделяют несколько видов заболевания:
- Ревматоидный: обусловлен протеканием аутоиммунных процессов в организме. Параллельно с поражением щиколотки страдают мелкие суставы рук и ног.
- Дегенеративный: характеризуется быстрым разрушением хряща, воспалениями щиколотки, нарушениями движений, выраженным болевым синдромом.
- Посттравматический – разрушение хрящевой ткани, спровоцированное воспалением.
- Гнойный: связан с инфицированием сустава путем попадания в него болезнетворных бактерий.
- Подагрический: возникает в результате отложения кристаллов мочевой кислоты, локализующихся вокруг суставных поверхностей, на стопе, вызывающих боль и сковывающие движения. Образуется болезненная косточка сбоку.
Если отекают щиколотки, то это явный признак присутствия серьезных внутренних патологий:
- печеночной, почечной или сердечной недостаточности;
- перенесенных инфекций;
- тромбоцитоза;
- болезней сосудов (варикоз, венозная недостаточность), щитовидки.
Аллергическая реакция возникает на укусы животных, насекомых, змей и ящериц. От попадания внутрь яда пчел, ос может наступить анафилактический шок. Нанесенные раны опухают и болят.
Воспаление и боль в щиколотках могут возникнуть по причине прямого заражения патогенными микробами через открытые повреждения кожи или путем попадания инфекции с коленного сустава.
Одной из причин, почему появилась боль в области лодыжки, является склонность к образованию тромбов.
Предрасполагающими факторами становятся:
- алкоголизм и табакокурение;
- гормональные нарушения;
- лишний вес;
- заболевания сердца и системы кровообращения.
Лечится недуг комплексно. Прописываются медикаменты, физиопроцедуры, хирургическое вмешательство. Больным назначается ношение компрессионного белья. В качестве дополнения используются народные средства лечения.
Лимфодема (слоновость) связана с нарушением оттока лимфы, которая скапливается в ногах. В результате конечности сильно отекают, увеличиваются в размерах.
Развивается заболевание медленно. Причинами его возникновения являются:
- генетические и онкологические патологии кости или мягких тканей;
- вирусные и паразитарные инфекции;
- обморожения;
- облучение радиоактивными лучами.
Артрит голеностопного сустава проявляет себя характерными признаками. О его наступлении свидетельствуют:
- высокая температура на пораженном участке;
- покраснения кожных покровов возле травмированной зоны;
- резкая острая боль в области лодыжки;
- общая слабость, недомогание;
- отек щиколотки;
- болезненность в области щиколотки.
Страдает латеральная и проксимальная стороны голени, сухожилия и связки.
Если болят щиколотки ног, то причины их появления может установить травматолог. Постановка диагноза проводится посредством:
- визуального осмотра и сбора анамнеза (жалоб пациента);
- рентгенографического обследования пораженного участка;
- УЗИ щиколоток.
Если болит нога в области щиколотки, то выбор методов лечения зависит от полученных результатов полного медицинского обследования. Боль в щиколотке, возникающая при ходьбе и вызванная естественными причинами, не требует медикаментозного лечения и проходит после устранения факторов, которые ее вызвали.
Лечение болей в щиколотке при ходьбе с помощью лекарств проводится в случае, когда дискомфорт является результатом развития заболеваний суставов. С этой целью назначаются также физиопроцедуры, массаж, специальный комплекс лечебных упражнений. Хорошим дополнением являются народные рецепты.
Правом рекомендовать и определять методы терапии обладает только врач.
Если человек повредил ногу в области щиколотки, у него появилась боль в лодыжке при ходьбе, первое правило – вызов скорой медицинской помощи. До ее приезда следует обеспечить полный покой больной конечности, освободить ее от обуви и одежды, наложить тугую повязку. Снизить отек поможет холодный компресс, который накладывается около травмированного места. Купировать сильную боль можно, приняв обезболивающий препарат (предварительно нужно обязательно установить наличие аллергии на данный вид лекарственного средства).
Препараты назначаются, исходя из установленного диагноза. Болеутоляющий эффект оказывают мази и кремы для наружного применения:
Больному прописывается прием:
- нестероидных противовоспалительных средств (Ибупрофен, Кетопрофен, Диклофенак);
- хондроротекторов («Дона», «Структум») в случае, если диагностирован артроз, артрит, и требуется восстановление хряща.
При сильных травмах, переломах и деформации показана хирургическая операция.
Боли, возникающие в щиколотке при ходьбе, связанные с переутомлением мышц, не требуют медикаментозного лечения. Отекшие и уставшие ноги нужно обработать мазями и гелями на основе конского каштана (подобные средства стимулируют кровообращение, убирают припухлость и боль), хороший эффект оказывают ванночки с теплой водой.
Чтобы избавиться от болевых ощущений при травмировании щиколотки, рекомендуют использовать наружные мази и растирки, приготовленные на основе сабельника, живокости, золотого уса: они способствуют восстановлению поврежденного хряща.
Если появилась боль в лодыжке при ходьбе, быстро устранит ее средство на основе скипидара: его смешивают со спиртом и оливковым маслом в соотношении 1:1:1, добавляют немного камфоры. Можно сделать спиртовой компресс.
Нетрадиционные методы не лечат болезнь, а лишь помогают справиться с ее симптомами, являются дополнением к основной терапии. Применение их должно быть согласовано с врачом и осуществляться под его контролем.
Меры по предупреждению болей в щиколотках:
- Избегание падений, ударов, ушибов конечности. Необходимо ходить по ровной поверхности, носить удобную обувь на низком каблуке.
- Своевременное выявление и лечение заболеваний опорно-двигательного аппарата.
- Ведение здорового образа жизни, регулярное выполнение физических упражнений, занятия гимнастикой.
- Организация правильного питания с потреблением достаточного количества витаминов, белков, недопущение ожирения.
Нужно помнить, что если болит лодыжка или появились неприятные ощущения за щиколоткой, то следует обязательно обратиться за консультацией к специалисту.
Щиколотка ноги состоит из множества сухожилий и 3 основных костей: таранной, большеберцовой и малоберцовой. Любое повреждение становится причиной смещения таранной кости и появления боли в щиколотке с внутренней или внешней стороны. Но если вы знаете точную причину повреждения, то устранить этот неприятный недуг будет несложно с помощью лекарственных средств. О том, как лечить боль в щиколотке, вы узнаете из нашей статьи.
В некоторых случаях определить причину боли в области щиколотки можно, внимательно отследив симптоматику боли. Это возможно сделать, если болевые ощущения вызваны травмой.
Если нога быстро отекла, образовалось кровоизлияние, а вы испытали резкую боль в щиколотке, то это указывает на растяжение связок щиколотки. При пальпации пострадавший чувствует резкую болезненность. Как правило, это происходит при подвертывании стопы вовнутрь. При переломе симптомы остаются теми же. Однако при пальпации боль чувствуется в лодыжке или чуть ниже.
Вывих в щиколотке характеризуется увеличением щиколотки и пятки, сильной деформацией этой области. Также отмечается кровоизлияние с тыльной стороны стопы, пятка вывернута вовнутрь.
Боли в щиколотке ног могут возникать при переломе пяточной кости. Пятка увеличивается в размерах, вывернута в наружную сторону. Человек не может встать на ногу из-за сильной боли в щиколотке.
Если на тыльной стороне стопы образовалась большая гематома, продольный свод стопы уплощился, а пальпация в области щиколотки вызывает резку боль, то, возможно, это связано с переломом диафизов плюсневых костей.
Вопрос, интересующий многих людей, связан с тем, почему болит щиколотка. Ответов здесь несколько. Рассмотрим основные причины болей в области щиколотки:
- Неудобная обувь, высокие каблуки – причины боли в щиколотке при ходьбе. Она возникает из-за неравномерного распределения нагрузки на мышцы опорно-двигательного аппарата. Особенно часто с этой проблемой сталкивается прекрасная половина человечества;
- Травмы, описанные выше, спровоцированные неудачным приземление после прыжка, неосторожностью, падением тяжелого предмета и т.д. Это может быть растяжение, перелом, разрыв мышц;
- Артрит – воспалительное заболевание, характеризующееся поражением суставов. Возникает из-за нарушения обмена веществ, дегенеративных заболеваний. У пожилых людей вследствие возрастного изнашивания поверхности суставов развивается остеоартрит;
- Остеоартроз, возникающий вследствие частых травм костей стопы, лишнего веса, ношения неудобной обуви. Человек при этом испытывает боли в щиколотке в состоянии покоя и при ходьбе;
- Ревматоидный артрит возникает из-за поражений соединительной ткани суставов;
- Подагра – болезнь, характерная преимущественно для мужчин в пожилом возрасте. Она возникает вследствие накопления мочевой кислоты в крови. Как результат – отложение мочевой кислоты на поверхности подагрических узлов.
Помимо болевых ощущений, многие люди, преимущественно женщины, также отмечают, что их щиколотки отекают и болят при ходьбе. Обычно это происходит в конце дня. Ежедневная боль в области щиколотки и отек связана с чрезмерными нагрузками, усталостью ног. Чаще всего с такими симптомами сталкиваются люди, которые много времени проводят «на ногах» или много сидят. Например, кассиры, учителя, офисные работники. Начните лечение боли в щиколотки с ношения удобной обуви, теплых ванночек для ног, массажа.
Почему болят и отекают щиколотки? Причины боли в щиколотках и отека могут крыться в следующих заболеваниях: варикоз, плоскостопие, заболевания почек, сердечно-сосудистой системы, нарушения обмена веществ.
Щиколотки опухают из-за строгих диет и во время беременности. Так как в организме женщины происходит гормональная перестройка, нарушается кровообращение. Боль в щиколотках ног нужно начинать лечить с помощью специального компрессионного трикотажа.
При растяжениях, переломах и проявлении боли в щиколотке с внешней или внутренней стороны из-за травм важно правильно и своевременно оказать пострадавшему человеку первую медицинскую помощь. Конечно, желательно незамедлительно доставить его в травмпункт или вызвать скорую помощь.
До прибытия медицинской помощи следите за тем, чтобы пострадавший находился в состоянии покоя, обязательно снимите обувь. По возможности зафиксируйте ногу при помощи тугой повязки, эластичного бинта. На щиколотку также важно оказать воздействие холодом. Для этого используйте холодный компресс (бутылка с холодной водой, лед, снег или любой холодный предмет).
Выбрать метод лечения боли в области щиколотки можно только после диагностирования и выявления причины – почему болит щиколотка. Для начала обратитесь к травматологу или ревматологу. При необходимости врач сделает вам рентгенологический снимок, проведет биохимическое исследование. Данные методы диагностики необходимы для точной постановки диагноза.
Лечение боли в области щиколотки из-за травмы проводится путем наложения гипса. Если наблюдается смещение костей, то потребуется хирургическое вмешательство. Вам также могут назначить лекарства для ускорения сращивания костей (витамин D, кальций, мумие), предотвращения отеков.
Если причина кроется в переутомлении, чрезмерных нагрузках, то следует делать контрастные ванночки для ног, холодные обливания. Не забывайте про отдых, используйте кремы на основе экстракта конского каштана или гепарина. Они помогут улучшить кровообращение, снимут припухлость. Лечение боли в области щиколотки и отека можно проводить при помощи мочегонных препаратов.
В случае лишнего веса стоит перейти на правильное питание, сесть на диету, регулярно посещать спортивный зал, не забывать про физические нагрузки. Это поможет улучшить метаболизм, сбросить лишние килограммы, прийти в форму.
Используйте мази для лечения боли в щиколотке. Хорошо зарекомендовали себя следующие препараты: гепариновая мазь, Лиотон, Долобене. Если вы подвернули ногу, то используйте следующие мази для лечения боли в области щиколотки: Троксерутин, Гирудовен, Индовазин.
Артриты, артрозы и другие заболевания, вызывающие боли в области щиколотки, лечатся нестероидными противовоспалительными препаратами. Боль помогут снять Ибупрофен, Диклофенак, Кетопрофен. А для регенерации хрящевой ткани используется глюкозамин, хондроитин и другие хондопротекторы.
- Предпосылки боли в ступнях ног, щиколотках
- Симптомы боли в ступнях ног, щиколотках
- Диагностика боли в ступнях ног, щиколотках
- Исцеление боли в ступнях ног, щиколотках
Жалобы на боли в ступнях ног, щиколотках встречаются достаточно нередко посреди пациентов. Строение ступни позволяет человеку ходить на 2-ух ногах и задерживать равновесие, как следует, ступня испытывает самую томную нагрузку из всего опорно-двигательного аппарата. И, как следствие, она подвержена различного рода болезням и травмам.
Нередко предпосылкой возникновения болей является неловкая, узконосая обувь, очень высочайшие каблуки, плоская подошва в итоге принужденной деформации стопы. Давление на стопы значительно возрастает при лишней массе тела, болевыми чувствами часто сопровождается плоскостопие. У лежачих нездоровых отмечается соединение костей, мускул, сухожилий в области ступни, что тоже проявляется болями.
Системные либо приобретенные заболевания в анамнезе имеют определенное воздействие на весь организм хворого, в том числе и на опорно-двигательный аппарат. Например, остеопороз приобретенный либо развившийся в итоге травмы, является предпосылкой диффузных болей в ступне, локальные боли, обычно, являются следствием целого ряда болезней. Трудности с сосудистой системой почаще выражаются противными болезненными чувствами.
Боли в пятке и в области свода стопы свойственны для подошвенного фасцита, который при отсутствии исцеления приводит к смещению пятки и возникновению пяточной шпоры. Заболевания ревматоидного либо сосудистого генеза, также защемление либо воспаление нерва, ортопедические препядствия вызывают болевой синдром в ступнях ног и щиколотках. Нарушение обычного функционирования в итоге возрастных либо биохимических конфигураций приводят к возникновению болей.
При ношении узенькой обуви, обычно, развивается неврома, что проявляется разрастанием ткани нерва вокруг самого нерва. В большинстве случаев боль возникает у основания 3 и 4 пальцев стопы. Травмы либо вывихи деформируют ступни, приводят к разрыву связок, сухожилий, перелому либо сплющиванию костей, что также сопровождается сильными болями. На месте травмы возникает опухоль. отеки, гематомы, что нарушает двигательную функцию. Проявление симптоматики находится в зависимости от степени и нрава повреждения.
Очередной всераспространенной предпосылкой боли в ступнях ног и лодыжек считается плоскостопие, или обретенное, или травматическое. Пациенты сетуют на чувство жжения в области ступни, временами появляющиеся боли при ходьбе и беге. В особенности склонны к этому заболеванию люди, у каких работа связана с довольно большой и длительной нагрузкой на ноги, другими словами те, кто огромную часть денька проводит в движении. Ухудшает ситуацию наличие избыточного веса у хворого.
Долгая ходьба, резкие повороты, наклоны содействуют появлению болей в щиколотках, а наличие больших каблуков, неуравновешенных супинаторов, тесноватой обуви с узенькими носами увеличивают риск появления разных болезней лодыжек.
Мужчины в возрасте 30-45 лет почаще подвержены развитию эритромелелгаии, являющейся следствием целого ряда болезней сосудистого либо неврологического нрава, аллергии на медикаменты, заболевания крови либо перегрева ступни. Приступы жжения в ступне и боли в пальцах ног являются в большинстве случаев реакцией на гипертермию.
Но в большинстве случаев боли в ногах возникают в итоге мозолей на стопе, при вросшем ногте. Предпосылкой возникновения всех этих болезней стоп является неловкая обувь. Подошвенные бородавки имеют вирусную этиологию и внешним обликом напоминают мозоли с черным пятнышком посреди, болезненные при надавливании.
Диагностика проводится исходя из наружного осмотра, кропотливого расспроса хворого, предъявляемых жалоб и наличия других болезней в анамнезе, провоцирующих появление боли в ступнях, щиколотках. Рекомендуемым и действенным способом обследования при данной патологии является рентгенологическое.
Наличие боли неизменного нрава гласит о том, что пора начинать поменять стиль жизни. Профилактикой поражения сосудов будет являться отказ от курения, уменьшение употребления жирной еды, что является предпосылкой развития атеросклероза. Постоянные занятия физической культурой и умеренные физические нагрузки помогают сделать кровообращение в ногах. Принципиальное значение придается выбору обуви с неплохими супинаторами и амортизирующими стельками.
Отлично расслабляют ноги и восстанавливают обычное кровообращение в стопах массаж и ножные ванночки. Снять напряжение и уменьшить проявления болевого синдрома при нарушении кровообращения помогают эластичные бинты и чулки. Рекомендуется скинуть избыточный вес. В любом случае нужна консультация доктора, самолечение может быть небезопасно и приводит к различного рода осложнениям.
Ноги подвержены постоянным физическим нагрузкам, которые могут усугубляться излишним весом человека, хождением на высоких каблуках или поднятием различных тяжелых грузов. При этом основное воздействие приходится на голеностопный сустав. Являясь подвижным соединительным звеном костей голени и стопы, лодыжка выполняет важную функцию в опорно-двигательной системе. Но болят щиколотки не только от усталости, вызванной чрезмерными нагрузками. Недомогания часто связаны со сложным анатомическим строением голеностопного сустава, стабилизирующей частью которого являются внутренняя и наружная щиколотки. Сухожилия и связки соединяют и фиксируют кости голеностопного сустава, а мышцы обеспечивают движение в нем, отведение стопы и подошвенное сгибание. Кровоснабжение осуществляется передней и задней большеберцовой и малоберцовой артериями. Ветви седалищного нерва выполняют его иннервацию. Функциональное нарушение каждого из элементов этой сложной структуры может вызвать её заболевание, при этом понять, почему болят щиколотки очень сложно.
Ели болит щиколотка при ходьбе, это может быть сопряжено как с ношением неудобной обуви, так и с наличием серьезных заболеваний, при этом не всегда связанных непосредственно с ногами. Установить точную причину появления неприятных ощущений можно только при учете характера болевых ощущений и сопутствующих им симптомов. Щиколотки болят при следующих заболеваниях:
- Растяжение связок, разрыв мышц, перелом одной или обеих лодыжек. Травма может наступить в результате неудачного прыжка с высоты или резкого подвертывания ноги при ходьбе или падении. Сильные болевые ощущения всегда сопровождаются отеком пораженного участка;
- Остеоартроз. Деформация суставов вызывается поражением их хрящевой ткани. Наиболее частыми причинами этого процесса являются лишний вес и неудобная обувь. Боли могут быть при ходьбе и в состоянии покоя. Проявления заболевания различны: щиколотка опухла и болит, нарушена походка, ограничена подвижность сустава, а запущенная форма может привести к полной невозможности его работы;
- Артрит. Различного вида поражения суставов, вызванные воспалительными процессами, нарушением метаболизма, дегенеративными заболеваниями. Различают остеоартрит, при котором происходит возрастное изнашивание поверхности суставов, он характерен для пожилых людей, при этом щиколотки болят в любом положении ноги. Посттравматический развивается, как правило, после повреждений и ушибов. Ревматоидный – чаще наследственное воспаление тканей, ведущее к разрушению суставов;
- Подагра. Заболевание, связанное с накоплением в крови мочевой кислоты, что ведет к её кристаллическим отложениям на суставах в виде образования на их поверхности подагрических узлов. Вызвано нарушением работы почек, клинически проявляется как острый артрит. Считается болезнью пожилых людей, чаще мужчин, так как синтез мочевой кислоты может быть спровоцирован повышенным приемом алкогольных напитков, в том числе пива;
- Тендинит ахиллова сухожилия. Воспаление, возникающее в результате длительного перенапряжения. В этом случае щиколотка болит вдоль сухожилия, а около пятки наблюдается припухлость. Длительное угнетенное воспаление может даже привести к разрыву сухожилий. Болезнь возникает при занятиях спортом, сопряженным с резким увеличением нагрузок на голеностопный сустав, у женщин – при ношении обуви с неудобной колодкой на высоком каблуке. Профилактикой болезни могут стать упражнения, направленные на растяжку мышц и сухожилий и улучшение их эластичности;
- Переломы костей пятки и стопы. Щиколотка опухает и болит, при этом болевые ощущения могут быть невыносимыми и сопровождаться видимой деформацией конечности, кровоизлияниями и отечностью.
Для того чтобы терапия была эффективна, необходимо точно диагностировать причину – почему болят щиколотки.
В случае если боль возникла в результате переутомления, полезно сделать контрастные ванночки для ног, заканчивать процедуру при этом всегда необходимо холодным обливанием. Следует отдохнуть, подержав ноги в приподнятом положении, а для улучшения кровообращения можно использовать специальные кремы на основе экстракта конского каштана. При этом стараться не злоупотреблять перегрузкой ног неудобной обувью, что может вызвать серьёзные их заболевания.
Если щиколотка болит вследствие постоянных нагрузок, вызванных лишним весом человека, необходимо работать над причиной. Переход на правильный рацион питания будет способствовать не только снижению веса, но и улучшит обменные процессы во всем организме, в том числе и в голеностопных суставах. Если есть избыточная масса тела, то для фиксации и укрепления суставов стоп и уменьшения нагрузки на них можно воспользоваться эластичным бинтом.
При любых травмах ног важно немедленно обращаться за помощью в медицинское учреждение, заниматься самолечением не стоит. Только рентгеновский снимок может определить степень повреждения и служить основанием для назначения соответствующего лечения. До приезда скорой помощи, чтобы уменьшить боль, можно воспользоваться холодным компрессом на очаг, но при этом важно не допустить в панике обморожения тканей. Следует также зафиксировать голеностопный сустав, обеспечив ему полный покой.
Лечение болей в щиколотке, вызванных заболеванием суставов, мышечных тканей или сухожилий должно проходить под пристальным наблюдением лечащего врача. Но на основании визуального осмотра невозможно точно выявить фактор недомогания. Поэтому только проведение специальных исследований, таких как магнитная томография, рентген, комплекс лабораторных анализов, поможет установить причину, по которой болят щиколотки.
В любом случае если часто при ходьбе болит щиколотка, это должно служить поводом для безотлагательного визита к доктору. Поскольку несвоевременное лечение может привести к хронической форме различного рода заболеваний, каждое из которых имеет разрушительный характер, и в дальнейшем, вероятно, станет причиной инвалидности.
Видео с YouTube по теме статьи:
источник
Если болит нога в области щиколотки, лечение требуется не всегда. Причиной боли в щиколотки может стать временное неблагоприятное воздействие внешних факторов. Но если боль сохраняется долго, или появляются часто, то следует обратиться за помощью. Рассмотрим, почему может болеть щиколотка и когда необходимо посетить врача.
Частая травма, связанная с большой нагрузкой на голеностопный сустав. Чаще всего страдает ахиллово сухожилие.
Провоцирует травму подворот ноги во время бега или прыжка, может возникнуть при неудачном падении.
Иногда причиной разрыва является прямой удар по связке.
Симптоматика нарастает быстро. В области голеностопного сустава появляется:
Если травма спровоцирована ушибом, то появимся гематома.
Боль распространяется на стопу и щиколотку, усиливается при движении.
Интенсивность симптомов зависит от тяжести повреждений. При легких растяжениях связок пострадавший жалуется, что больно ходить, а при тяжелых повреждениях человек не может наступить на ногу.
Для обеспечения неподвижности поврежденной конечности накладывают фиксирующую повязку или используют ортезы. В первые сутки, для снижения отека, прикладывают холодовые компрессы.
Для устранения боли и профилактики воспаления назначают:
- анальгетики;
- НПВС;
- обезболивающие и противовоспалительные мази.
Через несколько дней после травмы для ускорения выздоровления проводят физиотерапевтические процедуры.
При осложненных разрывах показано хирургическое лечение. Во время операции восстанавливается целостность связки, а затем проводится восстановительная терапия.
Если болит щиколотка из-за повреждения голеностопного сустава, то поможет травматолог.
Появление инфекционных или неинфекционных воспалительных процессов в суставной ткани называется аритритом.
Заболевание вызывают несколько факторов:
- Инфекции. Чаще воспаление провоцирует бактериальная микрофлора, реже – грибы или вирусы.
- Аутоиммунные процессы. Обычно артрит является осложнением СКВ или ревматизма, реже причиной становятся другие болезни, провоцирующие выработку антител к хрящевой ткани.
- Псориаз. При запущенной форме болезни происходит псориатическое поражение хрящей и связок.
Псориатическая форма артрита встречается редко.
Основным признаком болезни является боль. Щиколотки болят постоянно и болезненные ощущения усиливаются при ходьбе или попытке пошевелить ногой.
Пораженный артритом голеностопный сустав начинает опухать из-за скопления экссудата, кожа приобретает крановато-синюшный оттенок и становится горячей на ощупь. Подвижность голеностопного сустава сильно ограничена.
Если больные не обращаются за помощью, то воспаление постепенно стихает и заболевание переходит в хроническую форму. При этом болят щиколотки ног умеренно, и болезненный дискомфорт усиливается при движении.
Для устранения возникшей симптоматики применяют:
В тяжелых случаях проводится гормонотерапия.
Если причиной артрита стали патогенные микроорганизмы, то подбираются антибиотики, противовирусные или противогрибковые средства.
Если заболели щиколотки из-за артрита, то надо посетить ревматолога.
Щиколотки ног болят из-за того, что нарушается плотность костной ткани на отдельных участках.
Спровоцировать заболевание могут:
- нарушение обменных процессов;
- гормональные сбои;
- однообразное питание;
- ранее наступление климакса (у женщин);
- затянувшаяся лактация (долгое грудное вскармливание вредно для женского организма);
- курение и злоупотребление спиртным.
Остеопороз сначала поражает крупные суставы (чаще позвоночник), а затем более мелкие сочленения. Если у человека, имеющего в анамнезе остеопороз, заболели щиколотки, то необходимо пройти обследование, чтобы подтвердить или исключить остеопорозный процесс голеностопного сустава.
Характерных признаков болезни, позволяющих поставить диагноз при осмотре и опросе пациента – нет. Обычно люди жалуются, что болит в области щиколоток и при ходьбе болеть начинает сильнее. Чаще поражаются обе конечности.
Для укрепления костной ткани прописывают прием витаминов и минералов.
Но чтобы устранить признаки остеопороза, требуется лечить основное заболевание, спровоцировавшее нарушение плотности костей. Если этого не делать, то симптоматическая терапия принесет только временное облегчение и щиколотки начнут болеть снова.
Выбор лечащего доктора зависит от того, почему развился остеопороз. Если заболели щиколотки без видимой причины, то надо посетить ортопеда и пройти обследование. При необходимости врач направит к другому специалисту.
Воспаление суставной сумки вызывает сильные боли в щиколотках.
Провоцирующие боли в щиколотке причины могут быть связаны с воздействием неблагоприятных внешних факторов или появляться, как осложнение уже имеющихся заболеваний.
Возникать бурсит может по следующим причинам:
- ушибы и переломы в месте голеностопного сустава;
- ревматоидный фактор (осложнения ревматических болезней);
- инфицированные раны щиколотки;
- переохлаждение.
В некоторых случаях инфекция попадает с током крови или лимфы из других очагов воспаления в организме.
В группе риска находятся люди, страдающие болезнями опорно-двигательного аппарата и лица или аутоиммунными болезнями.
Проявления болезни нарастают быстро, и человек жалуется, что болит нога в области щиколотки так сильно, что почти невозможно ходить.
При внешнем осмотре у больного заметны изменения в области щиколотки:
- отечность;
- покраснение;
- местное повышение температуры.
При тяжелых формах бурсита появляется лихорадка, слабость, головная боль и другие признаки интоксикации.
Боли в щиколотке усиливаются при нажатии на пораженную область и при попытке пошевелить стопой.
Чтобы предотвратить появление боли, связанной с движением, на щиколотку накладывают фиксирующие ортезы. Передвигаться пациенту рекомендуют при помощи костылей или в инвалидном кресле.
Терапия подбирается с учетом провоцирующего фактора. Больным могут назначить:
- НПВС;
- гормонотерапию;
- обезболивающие средства:
- антибиотикотерапию (если причина – бактериальное воспаление).
При сильной отечности сустава проводят пункцию для удаления излишков внутрисуставной жидкости.
После устранения признаков воспаления и снижения боли, для восстановления подвижности конечности в области щиколотки показаны ЛФК и физиотерапевтические процедуры.
Если щиколотка отекла и больно наступать на ногу, то следует посетить хирурга.
Появление болевого синдрома провоцируют разные причины и лечение боли в щиколотке зависит от характера болезни. Подобрать необходимую терапию сможет только доктор после обследования пациента.
Причины боли в щиколотке не всегда связаны с развитием заболевания. Нередко болезненные ощущения вызываются внешними факторами:
- Мышечная перегрузка. Если непривыкший к нагрузкам человек много бегает или прыгает, то на следующее утро у него из-за скопления молочной кислоты будут болеть щиколотки.
- Отказ от специальной обуви при плоскостопии. Сглаживание свода стопы приводит к тому, что нагрузка распределяется неравномерно и появляется в суставе щиколотки ног боль из-за мышечного перенапряжения.
- Неудобная обувь. Постоянное сдавление или натирании щиколотки жестким краем туфлей приводит к появлению болей
- Лишний вес. У тучных людей повышается нагрузка на суставы и к вечеру нередко болят щиколотки.
- Изменение высоты каблука. Это встречается у женщин, когда они долго ходят в туфлях на высоком каблуке, а затем надевают ботинки на плоской платформе. Изменение привычного распределения нагрузки на стопу приводит к появлению болей в щиколотке.
Отличительная особенность внешнего воздействия заключается в том, что появившаяся при ходьбе боль в щиколотке в состоянии покоя постепенно исчезает без применения медикаментозных средств.
Помощь специалиста потребуется, когда помимо болей, в области щиколотки появляется:
- отечность;
- гиперемия;
- гипертермия;
- изменение конфигурации сустава.
Появление одного или более перечисленных признаков указывает на развитие дегенеративного или острого воспалительного процесса.
Еще одним показанием станет постоянное появление болей в щиколотке при движении. Если, вне зависимости от обуви, всегда больно ходить, то причиной окажется заболевание хрящей или связок.
Необходимо медицинское обследование и при острой боли, даже если нет внешних изменений на щиколотке – вызванный внешними факторами болевой синдром всегда умеренный и причиняет незначительный дискомфорт.
Не стоит игнорировать и когда болит косточка на ноге сбоку на щиколотке. Причиной может оказаться натирание выступающей части сустава жестким краем обуви, но если боль сохраняется долго или усиливается при надавливании на выступающий участок щиколотки, то стоит пройти обследование, чтобы исключить развитие подагры или образование шпоры.
Если заболела щиколотка, то это не всегда указывает на развитие болезни. Но если болит долго или боль появляется часто, то следует обратить внимание на возникшую симптоматику и посетить врача.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
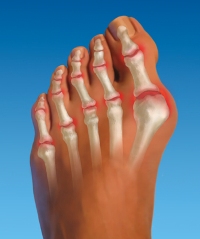
Подагра – заболевание, обусловленное нарушением обмена пуринов. Характеризуется увеличением количества мочевой кислоты в крови, и отложениями ее солей (уратов) в суставных тканях.
Обычно подагрический приступ начинается как раз с появления болей в суставе большого пальца ноги. При развитии заболевания патологический процесс может распространяться на все большее число суставов – возникает полиартрит. Но чаще всего при подагре поражаются суставы именно нижних конечностей: коленные, голеностопные, суставы стоп. А наиболее выраженные нарушения и боли наблюдаются в суставах пальцев ног.
Приступы подагры начинаются преимущественно в ночное время. Характеризуется такой приступ быстрым нарастанием местной температуры вокруг сустава, и его покраснением. Быстро увеличивается его отечность и болезненность. Мучительная жгучая боль распространяется от пальцев вверх по ноге. Воспаление может захватывать и мягкие ткани, формируя клиническую картину флебита или целлюлита. Средняя продолжительность подагрических атак составляет несколько суток, а иногда и недель. После стихания признаков сустав постепенно приобретает свою нормальную форму.
При подагре обострения наблюдаются от двух до шести раз в год, а факторами, провоцирующими начало приступа, являются:
- злоупотребление алкогольными напитками;
- погрешности в рационе в виде большого количества мясных или жирных блюд;
- злоупотребление кофе, какао или крепким чаем;
- интенсивные банные процедуры.
Еще одним характерным симптомом подагры являются тофусы, которые выглядят как очаги патологических уплотнений, расположенные в подкожной клетчатке. Локализуются они обычно над пораженными суставами, на разгибательных поверхностях голени и бедер, на ушных раковинах, на ахилловых сухожилиях или на лбу.
- ревматизма;
- системной красной волчанки;
- псориаза;
- нарушения обмена веществ;
- аутоиммунных патологий.
Изолированные поражения пальцев ног при артритах встречаются довольно редко. Чаще всего у таких пациентов воспалительный процесс распространяется и на другие суставы. Кроме того, для артритов очень характерны симметричные болевые ощущения, то есть поражения одинаковых суставов на обеих ногах.
Артритная боль в воспаленном суставе обычно имеет весьма выраженную интенсивность. Появляется она не только при движениях, но и в покое. Также на пораженных артритом суставах возникают сильные отеки и припухлости. Кожный покров над воспаленными областями приобретает красный, багровый оттенок, увеличивается местная температура.
Помимо болевых ощущений, симптомами артрита также являются:
1. Ограничение движений в суставе.
2. Изменения его формы.
3. Неестественный хруст при нагрузках.
При разных видах артрита болевые ощущения развиваются в различных пальцах. Например, для псориатического и реактивного артрита более характерно поражение именно больших пальцев ног.
Остеоартроз – это дегенеративно-дистрофическое заболевание сустава, развивающееся в результате разрушения хрящевых тканей на суставной поверхности. При этой патологии боль сначала возникает периодически, только после физической нагрузки, и быстро пропадает в покое. Но с развитием заболевания интенсивность болей увеличивается, они не исчезают после отдыха, и могут появляться в ночное время.
Признаками остеоартроза являются следующие симптомы:
- утренняя скованность;
- болезненные уплотнения на краях суставной щели;
- ограничение движений в суставе;
- характерный хруст при движениях.
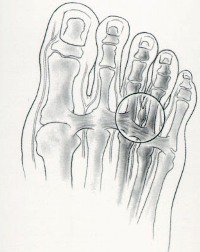
Артрозом пальцев ног страдают, в основном, женщины. Возникновение заболевания провоцируется ношением модельной обуви с острым носом на протяжении многих лет. В результате происходит деформация большого пальца, и его искривление в сторону второго пальца. Кроме того, начинает выпирать его косточка, которая натирается поверхностью обуви, и со временем также подвергается деформации. В итоге искривляются и увеличиваются в размерах все суставы большого пальца ноги. Это провоцирует появление болей и ограничение подвижности.
Если артроз прогрессирует, то палец может менять свою изначальную форму настолько, что его не удается вернуть в начальное положение, применив даже значительные физические усилия.
Осложнением артроза большого пальца является еще и то, что вслед за ним деформации подвергаются второй и третий палец ноги. В результате возникает комбинированная деформация стопы. Кроме того, из-за постоянного трения и травматизации сустава 1-го пальца в нем развивается бурсит.
Воспаление суставной сумки большого пальца ноги со скоплением в ее полости жидкости (экссудата) носит название бурсит. Эта патология характеризуется отеком, болевыми ощущениями, покраснением и жаром в районе большого пальца.
Основное проявление бурсита – наличие подвижной округлой припухлости в области пораженного сустава, имеющей мягкую консистенцию. Такая припухлость довольно болезненна при ощупывании, и легко определяется визуально.
Кроме того, увеличивается местная температура в области воспаления, и кожа приобретает багровый оттенок. При длительном течении бурсит может перейти и в хроническую форму. К воспалению в подобных случаях присоединяется отложение кальциевых солей, что вызывает появление постоянных болевых ощущений.
Если причиной бурсита была травма большого пальца ноги, то к воспалительному процессу может присоединяться и патологическая микрофлора. Возникает гнойный бурсит, а все симптомы становятся более выраженными:
- сильные боли во всей стопе;
- повышение общей температура тела;
- головная боль;
- слабость;
- тошнота и т.д.
При переломе фаланги пальца стопы в первые часы после получения травмы определяются:
- болезненность в месте перелома при ощупывании;
- значительная припухлость;
- боль при нагрузках на поврежденный палец;
- боли при пассивных движениях пальца;
- кровоподтеки на боковой и тыльной поверхности.
Боль и хромота при переломе сохраняются длительное время. Характерным симптомом является то, что для уменьшения болей человек обычно старается перенести опору на пятку. Часто повреждается также и ногтевое ложе, которое впоследствии служит местом проникновения инфекции.
Нарушения функций при переломах II, III, IV и V пальцев стопы могут быть не особо заметны. Поэтому пациент поначалу может даже и не подозревать о наличии перелома. Лишь через некоторое время, при нарастании болевых ощущений, человек обращается к врачу.
Остеомиелит – это гнойно-некротический процесс, который возникает в кости и костном мозге, затрагивая окружающие мягкие ткани. Причина этой патологии – проникновение в организм микрофлоры, продуцирующей гной. Зачастую остеомиелит в пальцах ног развивается в виде осложнения различных костных патологий, к примеру, при открытых переломах.
Острый остеомиелит начинается с резкого увеличения температуры тела до 39-40 o С.
Состояние пациента сильно ухудшается, что обусловлено нарастающей интоксикацией организма. Проявляется это заболевание также следующими симптомами:
- резкая боль в стопе;
- ознобы;
- головные боли;
- неоднократная рвота;
- иногда потери сознания и бред;
- возможна желтуха.
В первые несколько суток появляется сильная боль в стопе, которая может распространяться и на голень. В пораженных костях и суставах развиваются болевые контрактуры. Активное движение пальцами ног невозможно, а пассивное – сильно ограничено. Быстро нарастают отечные явления в мышцах и мягких тканях стопы и голени. Кожа над зоной поражения приобретает багровый цвет, сильно напряжена. Нередко на ней появляется выраженный венозный рисунок.
При переходе заболевания в хроническую форму самочувствие пациента может несколько улучшаться, выраженность боли в стопе снижается, а сама боль приобретает ноющий характер. Пропадают признаки интоксикации организма, и температура тела возвращается к норме. Зачастую в области поражения формируются свищи со скудными гнойными выделениями. Несколько таких свищей могут образовывать сеть подкожных каналов, которые впоследствии открываются на большом удалении от патологического очага. В дальнейшем возникает стойкая неподвижность суставов стопы и искривление костей пальцев.
Болевые ощущения при этом могут иметь довольно выраженную интенсивность. Кроме того, характерно покраснение кожи вокруг вросшего ногтя, ее отек, а также присоединение инфекций.
Вальгусная деформация – это искривление плюснефалангового сустава, при котором большой палец отклоняется в сторону своих соседей. Основная причина развития данного нарушения – плоскостопие и слабость сухожильно-связочного аппарата. Дополнительные факторы, способствующие возникновению вальгусной деформации, а соответственно и увеличению боли – ношение узкой обуви или обуви с чрезмерно высокими каблуками.
В подобных случаях возникновение болевых ощущений в пальцах ног связано с нарушениями опорно-двигательного аппарата в виде косолапости той или иной степени выраженности. Вследствие неправильного расположения стопы при хождении происходит неравномерное распределение нагрузки на нее. Большой палец постепенно оттесняется кнаружи и вверх, смещая за собой и остальные.
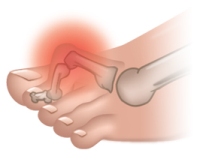
Так как сухожилия в области свода стопы пытаются ее стабилизировать, на мышцы, которые ответственны за подвижность пальцев, приходится дополнительная нагрузка. Пальцы оттягиваются назад и поджимаются, что приводит к значительному выпячиванию их суставов. Это и ведет к возникновению молоткообразной деформации. Кроме того, на выступающих вперед суставах быстро образовываются болезненные костные мозоли.
Деформированные молоткообразные пальцы упираются в обувь в различных местах и подвергаются трению. В тех областях, где искривленные пальцы прикасаются к поверхности обуви, возникает раздражение. Продолжающееся раздражение и трение может даже приводить к возникновению кожных изъязвлений в области поражения. По мере усиления таких деформаций пациенту становится все больнее и труднее передвигаться.
Наросты отмерших клеток, образующие плотные затвердения на коже, называются мозолями. В большинстве случаев подобные наросты возникают на подушечках пальцев стопы, на пятках или на боковых поверхностях большого пальца. Часто такое затвердение имеет длинное основание в виде глубоко проникающего в ткани корня. Мозоли обычно безболезненны в покое, но обладают выраженной болевой интенсивностью при нагрузках, ходьбе и давлении на пораженную область.
Вследствие ущемления нервов развивается травматический неврит. Воспаление носит хронический характер, что приводит к возникновению постоянной болезненности под пальцами ног.
Боль при этом заболевании обычно локализуется в области основания второго, третьего и четвертого пальцев стопы. Она имеет тенденцию к нарастанию при длительной ходьбе и ношении тяжестей. Кроме того, она часто отдает и в сами пальцы, а также вверх, в голень.
Одним их распространенных симптомов сахарного диабета являются изменения чувствительности и боль в пальцах ног, появляющаяся при ходьбе. Также при диабете часто наблюдается жжение в ступнях, преимущественно в ночное время. Причиной этих состояний служит нарушение кровообращения в нижних конечностях и поражения нервных окончаний.
Болевые ощущения в пальцах ног могут быть проявлением поражений артериальных сосудов нижних конечностей. Общие симптомы для таких заболеваний – это:
1. Побеление пальцев ног.
2. Боль при физических нагрузках.
3. Боль при переохлаждениях.
Две основные патологии, для которых характерна подобная симптоматика – это облитерирующий эндартериит и атеросклероз артерий нижних конечностей.
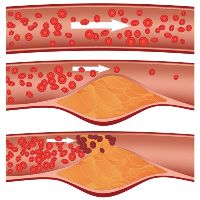
Для этого заболевания характерно уплотнение сосудистой стенки, которое проявляется ощущением сжимающих болей в мышцах ног и в стопе. Болевые ощущения нарастают при ходьбе. Кроме того, характерный признак атеросклероза артерий нижних конечностей – ощущение холодных стоп вне зависимости от времени года.
Болевой синдром в пальцах ног, особенно в промежутках между ними, может быть следствием дерматологических заболеваний. Чаще всего это массивные грибковые поражения стоп.
Кроме боли между пальцами ног, подобные нарушения проявляются также:
- зудом и жжением на коже стопы;
- покраснениями ногтей и изменением их формы;
- припухлостью кончиков пальцев;
- нарушениями окраски кожных покровов.
Боль в пальцах ног обуславливается широким спектром различных заболеваний, а потому данный симптом оказывается поводом к обращению к разным врачам-специалистам, в сферу компетенции которых входит диагностика и лечение спровоцировавшего их заболевания. Таким образом, ответ на вопрос, к какому врачу обращаться при боли в пальцах ног, зависит от того, какое именно заболевание предполагается у человека. А предположение заболевания основывается не только на боли в пальцах ног, но и на основании других имеющихся симптомов. Таким образом, очевидно, что выбор врача, к которому нужно обращаться в конкретном случае боли в пальцах ног, зависит от других имеющихся у человека симптомов. Ниже умы укажем, к докторам каких специальностей необходимо обращаться в зависимости от сопутствующих симптомов.

Если человека беспокоит сильная боль в любых пальцах ног, появляющаяся не только при движении, но и присутствующая в покое, сочетающаяся с отеком, припухлостью, разогреванием (кожа наощупь горячая), багровой окраской кожи в области болезненности, хрустом при физической нагрузке и ограничением движений в суставе, то подозревается артрит. В таком случае необходимо обращаться к ревматологу.
Когда боль в пальцах ног возникает периодически и всегда после физической нагрузки, а после отдыха может уменьшаться или вовсе исчезать, сочетается со скованностью стопы по утрам, хрустом при движении, ограничением подвижности и, возможно, деформацией больного пальца, то подозревается артроз. В таком случае необходимо обращаться к врачу травматологу-ортопеду (записаться).
Если боли в пальцах ног сочетаются с симптомами тендинита (боли в пальцах при ходьбе и при ощупывании сухожилий, хруст при движении, покраснение и разгоряченность кожи над областью болей) или бурсита (отек, боль, покраснение (кожа багровая) и горячая кожа в области большого пальца, сочетающиеся с мягкой припухлостью около сустава, и иногда с болями во всей стопе, повышенной температурой тела, слабостью и тошнотой), то необходимо обращаться к травматологу-ортопеду.
Если боль в пальцах ног ощущается после любого травматического воздействия на них (например, удар о твердый предмет, падение тяжелого на ногу, сдавление стопы дверьми с автоматическим закрыванием-открыванием и т.д.), то следует обращаться к врачу травматологу-ортопеду или, в его отсутствие, к общему хирургу (записаться).
Если боль в пальцах ног возникает на фоне резкого повышения температуры тела до 39 – 40 o С, сочетается с резкой болью во всей стопе (иногда также и в голени), отеком и багровой окраской кожи стопы и голени, с невозможностью пошевелить пальцами, ознобом, рвотой, головной болью, возможно желтой окраской кожи и склер глаз, потерей сознания, а через некоторое время боль стихает, общее состояние улучшается, но формируются свищи, из которых вытекает гной, то подозревается остеомиелит. В таком случае необходимо обращаться либо к травматологу-ортопеду, либо к хирургу.
Если боль в каком-либо пальце ноги (чаще большом) интенсивная и сочетается с покраснением кожи и отеком в области края ногтя, то подозревается врастание ногтя, и в таком случае необходимо обращаться одновременно к дерматологу (записаться) и хирургу. Врач-дерматолог будет заниматься консервативным лечением (без операции) вросшего ногтя, но если это невозможно, то направит к хирургу для его удаления. Если же человек не желает лечить вросший ноготь нехирургическими методами, а хочет удалить его хирургически, то можно сразу обращаться к хирургу.
Если боль в области пальца связана с мозолью, то необходимо обращаться к врачу-дерматологу.
Если боль в пальцах ног обусловлена вальгусной деформацией (большой палец наклонен к другим пальцам и сбоку стопы выступает «косточка»), косолапостью или молоткообразной деформацией пальцев ног (согнутые пальцы с сильным выпячиванием суставов), то следует обращаться к врачу-ортопеду (записаться).
Если человек страдает болями и нарушением чувствительности в пальцах ног, ощущаемыми при ходьбе, которые сочетаются с жжением в ступнях, постоянной жаждой, обильным и частым мочеиспусканием, повышенным аппетитом, потливостью, то подозревается сахарный диабет. В таком случае необходимо обращаться к врачу-эндокринологу (записаться).
Когда, помимо болей в пальцах ног, человека беспокоят признаки «перемежающейся хромоты» (боли, онемение и тяжесть в ногах, возникающие через некоторое время после начала ходьбы, заставляющие человека останавливаться, чтобы переждать боль, и только после этого снова продолжать движение) или атеросклероза сосудов ног (сжимающие боли в мышцах ног и стопы, ощущение холодных стоп в любую погоду), то следует обращаться к врачу-ангиологу (записаться), сосудистому хирургу (записаться) или флебологу (записаться). Если попасть к этим специалистам по каким-либо причинам невозможно, то следует обратиться к общему хирургу.
Когда человека беспокоит боль в пальцах ног и межпальцевых промежутках в сочетании с зудом и жжением, покраснением ногтей и изменением их формы, припухлостью кончиков пальцев, ненормальной окраской кожи на отдельных участках стопы, то подозревается грибковое заболевание, и в таком случае необходимо обращаться к врачу-дерматологу.
Поскольку боль в пальцах ног провоцируется разными патологиями, то в каждом случае при данном симптоме врач может назначать различные анализы и обследования, которые он выбирает в зависимости от предполагаемого заболевания. Соответственно, перечень обследований всегда будет зависеть от предположительного диагноза, который ставится врачом на основании других имеющихся у человека симптомов, помимо болей. Поэтому ниже мы укажем, какие анализы и обследования может назначить врач при боли в пальцах ног в зависимости от того, с какими другими симптомами она сочетается.
Когда эпизодически появляются болевые ощущения в пальцах ног в сочетании с их покраснением, отечностью и разогреванием (пальцы горячие наощупь), отдающие вверх по ноге, продолжающиеся в течение нескольких часов или недель, а после нескольких болевых приступов приводящие к формированию уплотнений (тофусов) над суставами пальцев, то подозревается подагра. В таком случае врач назначает следующие анализы и обследования:
- Общий анализ крови (записаться);
- Биохимический анализ крови (записаться) (мочевая кислота, общий белок, белковые фракции, серомукоид, фибрин, сиаловые кислоты, гаптоглобин, билирубин (записаться), мочевина, креатинин, холестерин, АсАТ, АлАТ, амилаза);
- Рентген суставов (записаться);
- Пункция воспаляющихся суставов с микроскопическим исследованием и бактериологическим посевом (записаться) суставной жидкости;
- Пункция тофусов с микроскопическим исследованием содержимого;
- УЗИ почек (записаться).
При подозрении на подагру врач обычно назначает все вышеперечисленные анализы, так как они необходимы для подтверждения предполагаемого диагноза. Наиболее важными для диагностики подагры исследованиями является определение концентрации мочевой кислоты в крови, выявление кристаллов солей мочевой кислоты в суставной жидкости и содержимом тофусов. По результатам УЗИ почек могут выявляться уратные камни. На рентгеновских снимках изменения, характерные для подагры, становятся видны только через пять лет после начала болевых приступов в суставах.
- Общий анализ крови;
- Анализ крови на ревматоидный фактор (записаться) и С-реактивный белок;
- Биохимический анализ крови (общий белок, белковые фракции, серомукоид, сиаловые кислоты);
- Анализ крови на концентрацию иммуноглобулинов IgG, IgA (записаться);
- Анализ крови на циркулирующие иммунные комплексы (ЦИК);
- Увеличивающий рентген стопы (записаться);
- УЗИ стопы (записаться);
- Томография (компьютерная и магнитно-резонансная) стопы;
- Термография стопы;
- Сцинтиграфия стопы;
- Пункция суставов (записаться) кисти с анализом внутрисуставной жидкости.
В первую очередь при подозрении на артрит назначаются анализы крови (общий, биохимический, на С-реактивный белок, ревматоидный фактор, на ЦИКи, на иммуноглобулины), так как это необходимо для подтверждения воспалительной природы заболевания. Так, если анализы крови в норме, то речь идет не об артрите, и врачу придется дополнительно еще раз подробно побеседовать и осмотреть больного, чтобы поставить другой предположительный диагноз.
Но если анализы крови не в норме (повышено СОЭ, количество серомукоида, сиаловых кислот, ЦИКов, иммуноглобулинов, С-реактивного белка и ревматоидного фактора), то речь идет об артрите, и в таком случае в зависимости от показателей анализов врач назначает следующие обследования, необходимые для постановки правильного окончательного диагноза. Так, если выявлена повышенная концентрация иммуноглобулинов и ЦИКов на фоне отсутствия ревматического фактора, то врач ставит диагноз неревматоидного артрита, и для оценки состояния тканей сустава и характера воспаления назначает рентген (записаться) и анализ внутрисуставной жидкости, получаемой путем пункции. Если имеется техническая возможность, то рентген заменяется компьютерной томографией, так как она дает несколько больше информации.
Если же в крови выявлено наличие С-реактивного белка и ревматоидного фактора, то врач ставит диагноз ревматоидного артрита, и назначает для оценки состояния сустава и характера воспаления рентген, магнитно-резонансную томографию и пункцию суставной жидкости с последующим ее анализом.
При ревматоидном и неревматоидном артрите в качестве метода дополнительной диагностики может назначаться УЗИ (записаться), которое позволяет выявить выпот в суставной полости и оценить степень тяжести патологических изменений в тканях, окружающих сустав. Если необходимо оценить активность воспалительного процесса и реакцию костной ткани на него, то назначается сцинтиграфия. А термография рассматривается в качестве только дополнительного метода самого артрита, так как позволяет зафиксировать характерное для патологии повышение температуры тела в области больных суставов.
- Общий анализ крови;
- Анализ крови на С-реактивный белок и ревматоидный фактор;
- Рентген стопы;
- УЗИ стопы;
- Компьютерная томография стопы;
- Магнитно-резонансная томография стопы (записаться).
В первую очередь для исключения возможного артрита врач назначает общий анализ крови и анализ крови на С-реактивный белок и ревматоидный фактор. Если все анализы в норме, то речь идет об артрозе, и уже для его диагностики врач в первую очередь назначает рентген и УЗИ. Если имеется техническая возможность, то рентген лучше заменить компьютерной томографией, так как она позволяет получить больше данных. Как правило, после проведения УЗИ и рентгена/томографии обследование не продолжают, так как результатов этих обследований оказывается достаточно для точной постановки диагноза. Но если артроз привел к сильной деформации суставов пальцев ног, воспалению суставной сумки, связок или сухожилий, или же имеется необходимость проведения операции, то дополнительно назначается магнитно-резонансная томография.
Когда боль в пальцах ног указывает на тендинит (боль ощущается при ходьбе и ощупывании сухожилий, при движении пальцами слышен характерный хруст, кожа в области боли красная и горячая) или бурсит (в области большого пальца имеется отек и боль, кожа горячая и багровая, около сустава большого пальца видна мягкая и болезненная при прощупывании припухлость, иногда отмечаются боли во всей стопе, повышенная температура тела, слабость и тошнота) – врач назначает рентген и УЗИ. Рентген в таких случаях необходим для исключения переломов костей, а УЗИ необходимо для оценки состояния и степени выраженности воспаления в сухожилиях и суставной сумке, а также для отличения бурсита от тендинита. Если имеется техническая возможность, то в дополнение к УЗИ назначается магнитно-резонансная томография.
Когда боли в пальцах ног появляются после любой травмы (например, удар о твердый предмет, падение тяжелого на ногу, сдавление стопы дверьми с автоматическим закрыванием-открыванием и т.д.), то врач обязательно произведет осмотр и назначит рентген для выявления возможных переломов костей. Если переломов не обнаруживается, то рентген может быть назначен для оценки степени патологических изменений мягких тканей. Других обследований при травматических болях в пальцах ног обычно не назначают, так как в этом нет необходимости.
Когда боль в пальцах ног возникает фоне резкого повышения температуры тела до 39 – 40 o С, сочетается с резкой болью во всей стопе (иногда также и в голени), отеком и багровой окраской кожи стопы и голени, с невозможностью пошевелить пальцами, ознобом, рвотой, головной болью, но через некоторое время боль стихает, общее состояние улучшается, зато формируются свищи с истечением гнойного содержимого, тогда врач подозревает остеомиелит и назначает в обязательном порядке рентген для подтверждения диагноза. Если имеется техническая возможность, то рентген заменяют компьютерной томографией, дающей более полную информацию. Если нужно оценить также и состояние мягких тканей стопы и степень их вовлечения в патологический процесс, то назначается магнитно-резонансная томография или, если томография недоступна, простое УЗИ. Если имеются свищи, то назначается фистулография (записаться), чтобы определить их расположение, длину, сообщение с костью и т.д.
Когда боли в одном пальце ноги (обычно большом) сильные, сочетаются с покраснением и отеком кожи в области болезненности и локализуются у края ногтя, то подозревается врастание ногтя. В таком случае врач не назначает каких-либо анализов и обследований, а производит только осмотр, на основании которого диагноз и так очевиден.
Когда боль на пальце стопы обусловлена мозолью – врач производит осмотр, надавливает на нее и покручивает, чтобы отличить мозоль от подошвенной бородавки, болезни Мортона и др. Диагноз ставится на основании осмотра, дополнительные обследования не назначаются.
Когда боли в пальцах ног связаны с вальгусной деформацией (большой палец наклонен к другим пальцам и сбоку стопы выступает «косточка»), косолапостью или молоткообразной деформацией пальцев ног (согнутые пальцы с сильным выпячиванием суставов), то врач диагностирует заболевание на основании данных внешнего осмотра. Однако для оценки состояния суставов, костей и измерения различных размеров стопы врач может назначить рентген, плантографию (записаться) и подометрию.
Если боль локализуется под вторым, третьим и четвертым пальцами ног, присутствует постоянно, усиливается при ходьбе и сжимании стопы, отдает в пальцы и голень, то подозревается неврома Мортона, и в таком случае врач назначает следующие обследования:
- Рентген стопы;
- УЗИ стопы;
- Магнитно-резонансная томография (записаться).
Обычно в первую очередь назначается рентген и УЗИ. Рентген позволяет выявить деформации костей, а УЗИ – саму невриному. Именно поэтому оптимальным методом диагностики невриномы Мортона является УЗИ. Томография назначается редко, так как она, хотя и позволяет выявлять невриному, но ее информативность ниже, чем у УЗИ.
- Определение концентрации глюкозы в крови (записаться) натощак;
- Определение глюкозы в моче;
- Определение уровня гликозилированного гемоглобина в крови;
- Определение уровня С-пептида и инсулина в крови;
- Тест толерантности к глюкозе (записаться);
- УЗИ почек;
- Реоэнцефалография (записаться);
- Реовазография (записаться) сосудов ног.
Для диагностики диабета в обязательном порядке назначаются анализ на уровень глюкозы в крови и моче и тест толерантности к глюкозе, результатов которых достаточно для постановки диагноза. Другими анализами можно и пренебречь, если их невозможно выполнить, так как они относятся к дополнительным. Так, уровень С-пептида в крови позволяет различать первый и второй типы диабета (но это можно сделать и без анализов), а концентрация гликозилированного гемоглобина дает возможность оценить риск развития осложнений. Если врач подозревает наличие осложнений диабета (а при болях в пальцах ног их вероятность высока), то назначается УЗИ почек, реоэнцефалография мозга и реовазография сосудов ног.
Если боли в пальцах ног сочетаются с признаками эндартериита (во время ходьбы в ногах появляется сильная боль, онемение и тяжесть, так что человек должен останавливаться и ждать, пока боль не успокоится, и только после этого он может продолжать движение) или атеросклероза сосудов ног (в мышцах ног или стоп всегда присутствуют сжимающие боли, а стопы холодные в любую погоду), то врач назначает следующие анализы и обследования:
- Выслушивание тонов сердца стетофонендоскопом (записаться);
- Измерение артериального давления (записаться);
- Определение пульсации артерий ног руками;
- Биохимический анализ крови (холестерин, триглицериды, липопротеины высокой и низкой плотности);
- Артериография сосудов;
- Ангиография (магнитно-резонансным или мультиспиральным томографическим методом) (записаться);
- УЗИ сосудов конечностей (записаться);
- Допплерография сосудов конечностей (записаться);
- Реовазография конечностей (для оценки скорости кровотока);
- Термография;
- Капилляроскопия (записаться);
- Функциональные пробы (записаться) (термометрическая, Гольдфлама, Шамовой, паранефральная или паравертебральная блокада поясничных ганглиев).
Сначала врач измеряет давление, выслушивает тоны сердца, определяет пульсацию артерий ног, после чего обязательно назначает УЗИ, допплерографию, артериографию и реовазографию сосудов нижних конечностей. На практике, в большинстве случаев, этих исследований вполне достаточно для постановки диагноза и различения эндартериита и атеросклероза, но в случае сомнений врач может назначить дополнительно и другие обследования из вышеуказанных. Так, для подтверждения атеросклероза назначается ангиография, а эндартериита – термография, капилляроскопия и функциональные пробы.
Если человек страдает от болей в пальцах ног и межпальцевых промежутках, которые сочетаются с зудом и жжением, покраснением ногтей, изменением формы ногтей, припухлостью кончиков пальцев, изменением нормальной окраски кожи на стопе, то подозревается грибковая инфекция, и в таком случае врач назначает следующие анализы и обследования:
- Дерматоскопия (записаться);
- Осмотр пораженных участков под лампой Вуда;
- Определение рН кожи;
- Микроскопия соскобов с кожи и ногтя;
- Посев соскоба с кожи и ногтей на питательные среды.
Обычно врач назначает в первую очередь дерматоскопию, осмотр под лампой Вуда и микроскопию соскоба с кожи и ногтей, так как именно эти исследования позволяют поставить диагноз в большинстве случаев. Однако если поставить точный диагноз не удалось, то врач назначает посев соскоба с кожи и грибка на питательные среды, чтобы определить возбудителя грибковой инфекции и поставить диагноз.
Автор: Пашков М.К. Координатор проекта по контенту.
источник





