Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Артроз тазобедренного сустава (коксартроз) — хроническое заболевание, при котором происходит разрушение хряща этого сустава с уменьшением подвижности в нем.
Если знать, какими симптомами проявляется эта непростая болезнь, можно вовремя обратиться к врачу за помощью и начать лечение, избежав серьезных осложнений этой болезни.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Симптомы
Что происходит с хрящом при болезни
Первичный коксартроз
Вторичный коксартроз
Степени болезни
Как врач ставит такой диагноз
Чаще всего симптомы деформирующего артроза (ДОА) тазобедренного сустава начинаются постепенно и незаметно — в виде сначала очень слабых болей или просто дискомфортных ощущений в области сустава, начинающихся при ходьбе, и которые прекращаются в покое. Боли эти могут возникать не только в области самого тазобедренного сустава, но и в колене и даже в паховой области.
На этом этапе болезни пациенты еще не спешат обращаться к врачу: «само пройдет», «поболит и перестанет». Но, по иронии судьбы, это как раз самое подходящее время для обращения к врачу, когда коксартроз находится на ранней стадии и его легко лечить.
Вместе с болезненными ощущениями появляется и еще один очень важный симптом недуга, который врачи называют «утренняя скованность». Он выражается в том, что в утреннее время, а также после длительного сидения или лежания, когда человек находился в покое, при движениях отмечается некоторая напряженность, скованность, когда больному требуется время (от 15 минут до часа), чтобы «расходиться», после чего сустав начинает работать в обычном режиме. Вместе с тем к болям при ходьбе присоединяются хруст в суставе при движениях, а также характерные «скрипы» костей в это время.
Чаще всего даже в таких случаях человек еще не обращается к врачу, поэтому выраженность симптомов продолжает постепенно усиливаться. Постепенно боли при ходьбе в области бедра начинают усиливаться и часто присутствуют все время, пока человек двигается. Тогда больной старается щадить ногу, и вскоре у него появляется хромота: человек начинает ходить, немного припадая на больную ногу.
После того, как начала изменяться походка, автоматически начинают возникать нарушения и в других органах и тканях. Движения становятся более ограниченными и доставляют все больше боли при этом. В это время нормальная ось движения видоизменяется. В связи с этим связки, которые поддерживают сустав и придают его прочность, начинают перенапрягаться. В мышцах бедра также начинает формироваться участки перенапряжения, которые вскоре сменяются атрофией мышц — по мере того, как нога все меньше принимает участия в ходьбе и нагрузка на нее уменьшается. Обычно на этом этапе для передвижения человеку уже требуется использовать трость.
По мере дальнейшего прогрессирования заболевания боли становятся все сильнее, а хромота и ограничение в работе сустава — все больше. В самых запущенных стадиях болезни сустав почти полностью перестает работать, а боли, которые раньше были только во время ходьбы, возникают уже сами по себе, в покое, особенно по ночам, и лекарства для облегчения этой боли помогают все меньше и меньше.
Передвигаться человек может только на костылях, и единственный способ улучшить ситуацию на этом этапе только хирургический — замена износившегося тазобедренного сустава на искусственный.
В норме хрящ в суставе представляет собой упругую гелеобразную пластинку, которая покрывает ту часть кости, которая участвует в суставе. Полость сочленения омывается синовиальной жидкостью, которая осуществляет питание хрящевой ткани. Упругость хряща помогает амортизировать движения человека при ходьбе и делает их плавными.
При появлении коксартроза тазобедренного сустава эта ситуация изменяется. Хрящ начинает разрушаться, омертвевшие кусочки хрящевой ткани отрываются от суставных поверхностей и свободно плавают в синовиальной жидкости, при этом попадая в пространство между сочленяющимися костями и причиняя болевые ощущения.
На далекозашедших стадиях болезни хрящи на поверхности костей полностью исчезают, и «обнаженные», безхрящевые поверхности костей в суставе взаимодействуют между собой, доставляя сильную боль.
Артроз тазобедренного сустава бывает первичный и вторичный. У возникновения каждого из них свои причины и разные способы их профилактики и лечения.
Первичный коксартроз возникает без каких-то выраженных причин, словно сам по себе. Иными словами, механизм возникновения этой формы болезни пока еще недостаточно выяснен. При первичной форме обычно поражаются сразу оба сустава, то есть формируется двухсторонний коксартроз. Как правило, он возникает у людей зрелого или старшего возраста.
До 40-летнего возраста болезнь почти не встречается, однако вероятность заболеть ею после 60-65 лет возрастает до 60-70%. При этом первичный остеоартроз составляет самую часто встречаемую форму этой болезни.
Кроме того, отмечена и наследственная предрасположенность к данному заболеванию, передающаяся, как правило, по женской линии. Если вы — женщина, имеете избыток веса и ваша мать страдала первичным ДОА, то вероятность заболеть такой болезнью у вас существенно выше. Об этом нужно помнить и постараться предупредить развитие заболевания: при возникновении даже несильно выраженных болей в суставе при физических нагрузках обязательно обратитесь к врачу!
Вторичная форма ДОА бедра возникает как последствие каких-то других заболеваний. К таким болезням относятся врожденные и приобретенные болезни (например, врожденный вывих бедра и дисплазия тазобедренного сустава), травмы бедра и костей таза (перелом шейки бедра, перелом костей таза), воспалительные заболевания в области сустава — туберкулез костей и суставов, воспаление сустава (коксит) и др. Во всех этих случаях такая болезнь становится пусковым фактором возникновения остеоартроза, который в дальнейшем прогрессирует самостоятельно.
Основные причины заболевания — это врожденный вывих бедра (составляет до 20-25% всех случаев заболевания), врожденные нарушения строения сустава (дисплазии) и другие врожденные и приобретенные болезни (например, синдром гипермобильности и болезнь Пертеса).
Кроме того, коксартроз тазобедренного сустава часто может возникать из-за различных травм — переломов, вывихов связок, костей таза и бедренной кости.
Третья важная группа причин — возникновение болезней или состояний, при которых так или иначе нарушается кровоснабжение тазобедренного сустава. Например, такое часто бывает в пожилом возрасте у людей, страдающих сахарным диабетом 2 типа, у которых болезнь может выражаться в ухудшении работы сосудов ног.
Также остеоартрозу бедра подвержены спортсмены. Поскольку нагрузки на суставы ног у них на порядки выше, чем у остальных людей, им приходится расплачиваться за это проблемами с хрящами в различных суставах тела.
Выделяют три стадии, или степени, ДОА таза.
На этой стадии боли обычно не очень сильно выражены или возникают только при значительной физической нагрузки на ноги — например, при беге или длительной интенсивной ходьбе. В этот период на биохимическом уровне ткани хряща испытывают кислородное голодание, питание хряща ухудшается, но в целом он вполне удовлетворительно функционирует.
На этой стадии болезни нарушение питания хрящей уже настолько значительное, что они уже начинают разрушаться. Омертвевшие частицы хряща свободно плавают в синовиальной жидкости сустава, усиливая боль. Боли на этой стадии уже ярко выражены, но самое главное — нормальный механизм движения костей в суставе начинает нарушаться, и нормальная траектория движения в нем постепенно изменяется.
На костях, образующих сустав, начинают образовываться особые костные выросты — остеофиты, которые дополнительно усиливают боль при коксартрозе. Из-за перенапряжения мышц и связок начинает сильно меняться походка, появляется выраженная хромота, больной начинает ходить с тростью, чтобы по возможности снизить нагрузку на сустав.
В это время еще возможно использование различных методов безоперационного лечения — как медикаментозных (хондропротекторами), так и нелекарственных (физиотерапия).
При этой стадии заболевания хрящи в суставе уже полностью разрушены. Сустав деформирован, и нормальные движения в нем уже практически невозможны: сформировалась почти полная неподвижность в суставе (контрактура сустава) или же движения в нем совершаются по патологической траектории — не так, как в норме.
Боли присутствуют уже постоянно — и в покое тоже, часто появляясь в начале и середине ночи. Лекарства, помогающие снимать боли, на этой стадии могут перестать помогать.
На третьей стадии болезни применять какие-либо лекарства, кроме обезболивающих, бессмысленно: единственный способ лечения — эндопротезирование с заменой больного сустава на искусственный.
Чтобы поставить диагноз «коксартроз тазобедренного сустава», врачу обычно достаточно провести тщательный сбор информации у пациента о симптомах болезни, проверить возможность движений в суставе, а также сделать рентгенограмму. На ней можно увидеть образовавшиеся остеофиты, сужение суставной щели и другие признаки (в зависимости от стадии заболевания).
В некоторых случаях для постановки диагноза проводится ультразвуковое исследование сустава, а также, при необходимости — артроскопия.
После того, как диагноз поставлен, необходимо начать комплексное лечение. Узнать больше о методах лечения деформирующего остеоартроза вы можете в статье Как вылечить коксартроз: советы пациенту.
Чем раньше при обнаружении симптомов вы обратитесь к врачу, чем раньше пройдете необходимое обследование и получите адекватное, правильное лечение, тем больше шансов остановить развитие этого грозного заболевания и сохранить возможность самостоятельно ходить.
Берегите свое здоровье — обратитесь к врачу!
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
Когда болят колени при приседаниях, лучше всего обратиться к врачу. Неприятные ощущения чаще всего объясняются высокой нагрузкой на коленные сочленения.
Причины, когда больно выполнять спортивные упражнения, состоят в чрезмерности этих упражнений, наличии травм или заболеваниях суставов.
К первой группе повреждений относятся механические травмы. Они связаны с разрывами, повреждениями связок, ударами и ушибами костей. Человеку становится больно после или во время приседаний.
Часто появляется припухлость, отечность, а также увеличение температуры кожи в области коленного сустава.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Вторая группа повреждений – различные заболевания суставов. Боли объясняются местными воспалениями, вызванными:
- артрозом,
- артритом,
- бурситом,
- болезнью Осгуда-Шлаттера.
Вследствие этих заболеваний происходит изнашивание (деградация) хрящей и последующее его полное разрушение. Почему больно сразу после приседания? Ответ прост: имеется воспалительный процесс. Характерна ноющая боль.
Колено это сложное соединение, которое работает по принципу шарнирного механизма. На эту часть конечности приходится максимум нагрузки при беге, ходьбе, пряжках, поэтому часто колену бывает больно.
Костная масса, хрящи и связки не всегда могут без последствий выдержать вес своего же тела, что со временем приводит к хрустам и болям в колене после приседаний.
Стоит ли тревожиться, если болят колени при приседании и вставании или дискомфорт пройдет сам по себе? Врачи советуют изучить характер боли и постараться определить, почему она появляется.
Если увеличение болевого синдрома не связано с выполнением физических упражнений, то это неприятное явление нельзя игнорировать. Следует своевременно обратиться за помощью к врачу, который назначит лечение и подробно объяснит, что делать.
Если после приседания колени болят, то нужно более тщательно разработать совместно с тренером технику выполнения упражнений, а также на некоторое время уменьшить силовую нагрузку.
Почему появляются осложнения? Чаще всего это происходит, когда человек занимается самолечением. Как только чувствуется дискомфорт в колене, важно незамедлительно обратиться:
Только с помощью профессионального медицинского обследования ставится диагноз и назначается оптимальное лечение.
Характерный признак артроза — разрушение хрящевой ткани. В начале показательным симптомом патологии выступают боли во время бега, ходьбы и приседаний на корточки.
При артрозе коленного сустава наблюдается сильная скованность в движениях, особенно по утрам. В дальнейшем человек начинает испытывать сильные боли ночью, изменяется наружная форма сустава. Все это в результате ведет к ограниченности движений в суставе.
В большинстве случаев артрозом страдают люди пожилого и старшего возраста. Именно у этой категории пациентов чаще всего есть:
- гипертония,
- лишняя масса тела,
- нарушение кровообращения.
Более того, малоподвижный образ жизни усугубляет развитие заболевания.
Вследствие нарушения обменных процессов в организме, невозможно правильно напитывать хрящевую ткань. Она изменяется на молекулярном уровне, поскольку не получает необходимых веществ, особенно кальция. Если не принять мер, то хрящ начинает истончаться, расслаиваться и окончательно разрушаться.
Лечение заболевания проходит с использованием нестероидных противовоспалительных средств:
- бутадион,
- пироксикам,
- мелоксикам,
- кетопрофеин и другие.
Кроме этого, действенны локальные наружные средства – растирки, гели и мази.
На начальных этапах они применяются как основное средство, если сустав разрушен сильно, растирки можно делать в сочетании с пероральными лекарствами и внутрисуставными инъекциями.
Когда болят колени при приседаниях, это может быть вызвано воспалением седалищного нерва. Как правило, заболевание обостряется несколько раз в год, сопровождаясь сильным дискомфортом.
После исчезновения критического периода, многие забывают о нем. Такое игнорирование проблем со здоровьем приводит к тяжелым последствиям.
Врачи выделяют основные причины появления заболевания, это:
- переохлаждение,
- последствия инфекции: туберкулез, грипп и т.д,
- разнообразные травмы позвоночника,
- разрушение межпозвоночных дисков,
- грыжи и остеохондроз.
Седалищный нерв начинается в поясничном отделе позвоночного столба, заканчиваясь в зоне стопы. Ишиас проявляет себя не только дискомфортом в пояснице, но и болью в коленях при приседании.
Как правило, заболевание поражает лишь одну ногу, однако этого бывает достаточно, чтобы походка человека утратила свою симметричность.
При появлении первых признаков воспаления необходимо начать лечение. Прежде всего, нужно избавить человека от воспалительного процесса и спазмов.
Для этого пациенту назначают противовоспалительные и болеутоляющие средства.
Такое лечение может применяться и в острую фазу. Чтобы получить стойкий эффект важно включить в лечение мануальную терапию и сеансы массажа.
Если болит колено при приседании во время спортивных тренировок, то, скорее всего, неправильно выполняется техника выпадов и поднятия тяжестей. В этих случаях важно прислушаться к рекомендациям опытных тренеров:
- на первых минутах тренировки должен быть выполнен непродолжительный комплекс упражнений для разогрева мышц,
- при приседаниях важно следить за постановкой своих коленей. Коленные суставы не должны выступать за переднюю часть стопы, колени располагаются строго по центру нижней конечности,
- начинающие спортсмены не должны делать сложные упражнения, пока не приобретена хорошая растяжка и достаточная гибкость. Игнорирование данного фактора, обычно становится ключевой причиной повреждения в коленном суставе,
- не нужно делать множество приседаний, особенно, когда тело не подготовлено. Лучше выполнить поменьше, но с оптимальной нагрузкой и без боли.
В выполнении любого упражнения, которое направлено на тренировку мышц ног — исключить чрезмерную нагрузку на коленный сустав.
При появлении любых дискомфортных ощущений в суставе, необходимо сразу снизить интенсивность упражнений и вернуться на предыдущий уровень занятий.
Чтобы лечить ткани сустава, потребуются:
- теплые ванны,
- аппликации озокерита,
- гидромассаж.
В данном случае лечение лекарственными фармакологическими препаратами не нужно.
Как известно, спортивные тренировки подразумевают и силовые нагрузки, таким образом, появляется риск получения травмы нижней конечности. Если есть такие повреждения, то у людей часто болит колено при приседании.
Появившаяся острая боль в суставе, как правило, внезапна и длится всего несколько секунд. Ее отличительной чертой выступает резкий характер.
В этом случае есть подозрение на наличие следующих нарушений:
- повреждение мениска,
- выпадение, вывих коленной чашечки,
- вывих коленного соединения,
- растяжение связок или коленных сухожилий, которые участвуют в фиксации коленной чашечки.
Травмы данной разновидности, кроме боли, всегда сопровождаются отеками, покраснением и повышением температуры в области повреждения. Обязательно следует обратиться к врачу, чтобы определить причины, вызвавшие боли в колене в процессе приседаний.
Лечение каждого из перечисленных выше повреждений, будет проходить по-разному. Как лечить боль, можно будет узнать только после проведения тщательной диагностики.
Подробнее о коленной боли в видео в этой статье с доктором Бубновским.
Здоровые суставы – один из основополагающих факторов счастливой жизни. Ведь возможность двигаться, безболезненно подвергая организм физической нагрузке, является для многих несбыточной мечтой. Поэтому одно из востребованных медикаментов — лекарство от боли в суставах.
Ассортимент препаратов увеличивается из года в год, порой найти нужное средство довольно сложно.
Суставная боль многообразна, имеет разные причины. Соответственно, лечиться она должна по-разному. Один из важных принципов любого лекарственного препарата – не навредить. Чтобы этого не произошло, но был достигнут положительный эффект, нельзя заниматься самолечением.
Своевременное обращение к врачу – шанс победить болезнь «верным оружием».
Подвижность суставов обеспечивается наличием здоровых связок. При возникновении неприятных ощущений вопрос выбора нужного препарата становится наиболее остро. Голеностоп, колени, локти, предплечье, позвоночник – место локализации боли может быть любым. Суставная боль возникает при таких заболеваниях:
Это далеко не весь список. Как подобрать лекарство самостоятельно, даже не зная основную проблему, вызвавшую боль? Только специалист сможет разобраться в причинах и назначить верный препарат. Это могут быть обезболивающие препараты при болях в спине и суставах, противовоспалительные мази и гели, таблетки, хондропротекторы, БАДы.
Многим кажется, что, купив мазь, можно решить проблему раз и навсегда. Особенно «подпитывает» такое мнение реклама. Действительно, мазей и гелей для наружного применения очень много. Но каждая из них дает эффект и избавляет от суставной боли в определенных случаях. Купленное «наобум» лекарство принесет больше вреда, чем пользы. Заболевание костей бывает разной этиологии, потому требует корректного выбора лекарственного препарата.
Перед применением любого препарата читать инструкцию обязательно!
Нестероидные противовоспалительные средства для наружного применения действуют непосредственно на болевой участок. В основе мазей и гелей содержатся различные обезболивающие действующие вещества.
Лекарственные препараты, содержащие диклофенак, уменьшают болевой синдром, отечность, увеличивают амплитуду движений. Применяются при воспалительных процессах в суставах рук, ног, позвоночнике, ревматизме, невралгии. К этой группе относятся такие препараты:
- Вольтарен Эмульгель;
- Диклофенак мазь;
- Мазь Ортофен;
- Диклоран плюс и др.
Мази на основе ибупрофена обладают местным анальгезирующим действием при болях в спине, артритах, повреждениях связок, при травмах у спортсменов. Препараты:
Обладает противовоспалительным, обезболивающим действием. Применяется при ревматоидном артрите, подагре, острых болях в мышцах рук и ног.
- Индометацин-Акри;
- Индометацин Софарма;
- Индовазин.
Высокий анальгезирующий эффект. Показания: заболевания опорно-двигательного аппарата воспалительного характера, растяжения связок у спортсменов.
- Быструмгель.
- Кетонал.
- Кетопрофен Врамед.
- Фастум гель и др.
Еще есть ряд других препаратов для лечения хрящей и костей, действующим веществом которых является Нимесулид (Найз гель), пироксикам (Финалгель).
Все перечисленные средства доступны в аптечной сети, но без предварительной консультации врача принимать их не стоит. При всей своей относительной безопасности они имеют ряд противопоказаний и возможные побочные реакции.
Для лечения болезней суставов наряду с другими лекарствами применяются согревающие препараты. Лечебный эффект достигается за счет усиления кровоснабжения тканей. Это способствует полноценному снабжению кислородом, питательными веществами хрящей и связок сустава. Список лекарственных препаратов:
- Никофлекс;
- Капсин;
- бальзам Звездочка;
- Финалгон;
- Апизартрон;
- Випросал и др.
Имея в составе такие компоненты, как змеиный или пчелиный яд, экстракт жгучего перца, они способны вызвать аллергическую реакцию. При имеющихся явно выраженных кожных заболеваниях применение согревающих средств противопоказано. В период сильного воспаления костей лечение согревающими мазями нежелательно — это приведет к усилению симптомов.
Суставная поверхность костей покрыта хрящевой тканью, которая способна регенерироваться. В значительной мере этому помогают хондропротекторные средства. Применяются они для лечения артроза тазобедренных, коленных суставов, при нарушениях подвижности рук и ног.
Главные компоненты хондропротекторов — хондроитина сульфат и глюкозамин. Они корректируют метаболизм в тканях хрящей и костей. Стоят такие препараты недешево. К ним относятся:
- Терафлекс.
- Хондролон.
- Хондроитин-Акос.
- Артра.
- Эльбона.
- Препарат Дона.
- Структум.
Выпускаются данные лекарственные средства как для внутримышечных инъекций, так и в виде капсул для перорального приема.
Конечно, ждать чуда от применения данных лекарств не стоит. Лечение должно быть длительным и комплексным. Переносятся хондропротекторы легко, наибольший обезболивающий эффект дают при болях в коленях, вызванных артрозом.
Наряду с гелями и уколами для лечения суставов и хрящей применяются таблетки. Лекарство назначается лечащим врачом. Названия таблеток часто схожи с названиями мазей:
- Ибупрофен;
- Нурофен;
- Диклофенак;
- Вольтарен;
- Кетонал;
- Кетопрофен и др.
Таблетки обладают противовоспалительным, обезболивающим и жаропонижающим эффектами. Применяются при болях в суставах ног и рук, при ломоте костей, травмах у спортсменов.
Довольно дорогие, поэтому не всем доступные средства. Действуют быстро за счет локального введения лекарства в полость больного сустава. Благотворно влияют на состояние костей. Торговые названия глюкокортикостероидов:
Такие обезболивающие инъекции делают не чаще 3-4 раз в год.
Биологически активные добавки входят в общий комплекс лечения суставных заболеваний. Они состоят из натуральных компонентов, имеют широкий спектр воздействия. Здесь и противовоспалительные травы, и витамины, активизирующие метаболический процесс, и минералы, укрепляющие костную ткань, предотвращающие разрушение костей. Но при всей «полезности» биологически активные вещества имеют ряд противопоказаний.
Перед началом приема БАДов консультация врача обязательна!
Нетрадиционная медицина имеет в своем арсенале много рецептов, и народные средства успешно используются для лечения опорно-двигательного аппарата, особенно при воспалении суставов рук или ног. Только народные средства — не панацея. Зато вместе с другими способами восстановления двигательных функций они дадут результат.
- две чайные ложки травы тысячелистника и одну столовую ложку зверобоя измельчить. Растопить на водяной бане 50 г вазелина, смешать с травяным сбором. Перед сном растирать таким лекарством суставы конечностей.
- смешать спирт, камфору, сухую горчицу в равных частях. Наносить тонким слоем на воспаленные суставы. Укутать. Применяется также для лечения растяжения связок.
Свежий капустный лист нагреть над огнем, смазать тонким слоем меда. Сделать компресс на больной участок, например, на колено при артрозе, используя компрессную бумагу и шерстяной платок. Эффективность процедуры ощущается уже на второй день. Делать на ночь. Отличное обезболивающее средство.
Отваренный в кожуре картофель размять, не очищая и не выливая воду, в которой он варился. Оставить на два часа. Слить верхний слой отвара. Принимать лекарство трижды в день по 1/3 граненого стакана. Хорошо помогает при лечении воспаления костей.
Кроме комплексного лечения, проводимого под наблюдением врача, необходимо изменить образ жизни, пересмотреть рацион. Дополнительные мероприятия помогут упростить и ускорить механизм выздоровления. Что может сделать каждый:
- Избавиться от лишнего веса.
- Есть больше свежих овощей, фруктов.
- Умеренно нагружать суставы: утренняя гимнастика, пешие прогулки, плавание.
- Носить ортопедическую обувь.
- Избегать долгого нахождения в неудобной позе.
- Не поднимать тяжести.
- Не принимать лекарства без назначения врача.
- Отказаться от употребления жирного, копченого, соленого.
Здоровье суставов – не фантастика, а упорный труд. Слаженные действия врача и пациента помогут надолго сохранить подвижность, забыть о заболеваниях опорно-двигательного аппарата. Какие лечебные методы требуется предпринять, решается строго индивидуально.
( 0 голосов, рейтинг статьи: 0 из 5)
источник
Боль в колене в положении сидя – распространенная жалоба людей после длительного вождения автомобиля, пребывания в пассажирском транспорте или продолжительной сидячей работы за компьютером. Дискомфорт, со временем перерастающий в болевые ощущения, может беспокоить как подростков, так и людей старшего возраста.
Колени и ступни человека каждый день испытывают колоссальную нагрузку, исполняя роль своеобразного амортизатора. Причиной болезненных ощущений могут быть как травмы коленного сустава, так и хронические заболевания. Изначально боль тревожит при ходьбе, беге и выполнении прочих физических упражнений. Со временем дискомфорт появляется и в состоянии полного покоя. Например, при длительном сидении на стуле или за рулем.
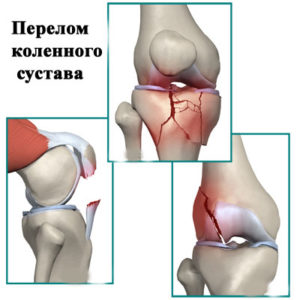
- Перелом. Возникает при падении на согнутую ногу. Сопровождается болью спереди колена, появлением отека и гематомы. Надколенник при надавливании западает внутрь.
- Растяжение или разрыв связок. Развивается при падении, резких движениях и чрезмерных физических нагрузках. Кроме боли над коленом или под ним, тревожит снижение подвижности ноги: ее достаточно сложно сгибать и разгибать.
- Разрушение мениска. Причиной также становятся удары, падение или резкие движения. Болевые ощущения зависят от степени повреждения хрящевой ткани.
Последствия травмы обычно сразу проявляются болью в колене при ходьбе и после долгого сидения.
Причиной боли в коленном суставе могут быть хронические заболевания. На начальных стадиях некоторых из них пациент может и не знать о развитии патологии, особенно в состоянии покоя. Важно обращать внимание на малейшие неприятные ощущения и хруст в коленях.
Это одна из патологий, при которой болят колени, когда долго сидишь. Хрящевые ткани коленного сустава теряют физиологическую эластичность и постепенно разрушаются. Болевые ощущения локализуются в центре колена, справа или слева от него. Боль сопровождается отечностью сустава и хрустом при движении.
Хондромаляция часто возникает в подростковом возрасте из-за активного роста и у профессиональных спортсменов. Причиной могут быть и врожденные особенности организма – высокое положение надколенника и слабость коленных связок.
В качестве терапии назначается прием обезболивающих и нестероидных противовоспалительных средств.
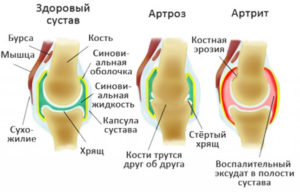
К группе риска относятся люди преклонного возраста из-за нарушения обменных процессов в организме. Малоподвижный образ жизни также способствует развитию заболевания.
В лечении используются преимущественно нестероидные противовоспалительные препараты, мази, гели и растирки.
Процесс провоцирует боль в коленях во время приседания и длительного сидения. Как правило, неприятные ощущения беспокоят пациентов не каждый день: заболевание обостряется несколько раз в год.
Причины воспаления седалищного нерва:
- переохлаждение;
- осложнения после перенесенных инфекционных заболеваний;
- травмы позвоночника;
- разрушение межпозвоночных дисков;
- грыжи и остеохондроз.
Для лечения используют противовоспалительные и обезболивающие средства. Терапию целесообразно дополнить сеансами массажа.
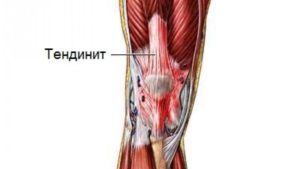
- Тендинит – воспалительное заболевание сухожилий надколенника. Поражает связки, принимающие участие в разгибании колена. Причинами заболевания становятся чрезмерные нагрузки на сустав, возрастные изменения или инфекции.
- Остеопороз, причиной которого являются нарушения обменных процессов. Хруст и тупая ноющая боль беспокоит пациентов постоянно.
- Подагра. Развивается вследствие повышения мочевой кислоты в крови из-за нарушений метаболизма. Для этой патологии характерно внезапное усиление боли, гиперемия, отек и покраснение кожи над коленом.
Болезненные ощущения при этих хронических заболеваниях зачастую невыносимы при сгибании и любом прикосновении. Пациентам больно вставать на ноги после длительного отдыха.
Поводом для возникновения болезненных ощущений в коленях может быть нарушение локального кровообращения и прочие патологии сосудов. Чаще всего болят суставы обеих ног, которые реагируют на изменение погодных условий и холод.
Для облегчения неприятных симптомов применяются мази с анестетиками и мази раздражающего действия. Достаточно эффективен массаж и физиопроцедуры.
Помимо физических перегрузок и травм коленной чашечки причиной боли суставов в подростковом возрасте может стать интенсивный рост ребенка. Кровеносные сосуды не обладают достаточной эластичностью и могут развиваться медленнее костей и прочих составляющих сустава. Циркуляция крови нормально осуществляется только при активном движении, а в состоянии покоя с замедлением тока крови ноги подростка могут начать болеть.
Если колени болят, когда приходится долго находиться в положении сидя, оставлять без внимания такую симптоматику нельзя.
Стоит незамедлительно обращаться к врачу, если:
- ноющая боль беспокоит больше 2-3 недель;
- возникает неожиданная острая боль;
- коленный сустав хрустит;
- больно становиться на ноги после длительного сидения;
- поднимается высокая температура;
- колено начинает опухать или отекать.
В первую очередь нужно обратиться к терапевту, который после общего обследования направит к специалистам узкого профиля.
Для постановки точного диагноза и выдачи направления к профильному специалисту, терапевту потребуются данные исследований:
- МРТ;
- УЗИ;
- рентген;
- артроскопия колена (при необходимости);
- общие анализы крови и мочи.
Только полное обследование пациента позволит назначить корректное лечение для каждого отдельного случая заболевания.
Не стоит заниматься самолечением и полагаться на обезболивающие средства, чтобы не усугубить состояние больного. Необходимо выяснить причину дискомфорта и подобрать соответствующее лечение.
Облегчить боль можно с помощью народных средств. Полезны теплые ванночки с морской солью или с отваром трав, оказывающих противовоспалительное действие. Широко используются листья березы, ромашка, зверобой и шалфей.
Препараты, назначаемые при болях в колене:
- антибиотики – Миноцинлин, Доксициклин, Офлоксацин;
- нестероидные противовоспалительные средства – Аспирин, Ибупрофен и Диклофенак;
- обезболивающие – Анальгин, Кетанов, Кетопрофен;
- хондропротекторы – Артра, Терафлекс, Дона, Хондралор.
Помимо вышеперечисленных медикаментов целесообразно применять иммуномодуляторы и поливитаминные комплексы для укрепления иммунитета.
Физиотерапия направлена на закрепление результата медикаментозного лечения.
- ультразвук;
- магнитотерапия;
- тепловые процедуры;
- электрофорез;
- динамические токи;
- парафинотерапия.
Процедуры уменьшают боль и улучшают циркуляцию крови в проблемной области.
В дополнение к медикаментозному лечению используется лечебная физкультура и массаж. Все движения гимнастики должны выполняться максимально плавно.
Массаж полезен большинству пациентов, однако есть у него и ряд противопоказаний. Если нет возможности посещать профессионального массажиста систематически, необходимо сходить к нему хотя бы раз. Специалист объяснит, что делать и как правильно выполнять процедуру в домашних условиях.
Операции на коленных суставах проводятся достаточно редко: только в особо запущенных случаях, когда медикаменты и прочее лечение не приносят ожидаемых результатов.
Если боль в колене после долгого сидения возникает из-за скопившейся в полости жидкости, врачу придется ее удалить.
Если причиной стал вывих сустава, специалист вправит кости на место. После этого колено фиксируется плотной повязкой, ортезом или накладывается гипс.
При необходимости хирург может полностью заменить наколенник или весь сустав имплантом. Такая процедура называется эндопротезирование.
Чтобы все системы организма работали слаженно и правильно, питание должно быть полноценным и сбалансированным. Для профилактики боли в коленях особое внимание следует уделить продуктам, способствующим выработке суставной жидкости и восстановлению хрящевой ткани.
Полезными для суставов считаются продукты, содержащие:
- витамин А – морковь, тыква, облепиховое масло;
- витамин Е – кукурузное и подсолнечное масло, орехи, бобовые;
- витамины группы В – печень, почки, яйца, говядина;
- омега-3 жирные кислоты – жирные сорта морской рыбы, тыквенные семечки, льняное масло.
Отдельным пунктом стоит упомянуть молочные продукты, богатые кальцием. Именно этот элемент несет ответственность за то, чтобы кости организма были крепкими и прочными.
источник
Люди с сидячей работой – за рулем автомобиля или в офисе перед монитором компьютера – часто стакиваются с проблемой болей в суставах во время рабочего дня или вообще пребывания в сидячем положении. Поэтому вопрос, почему болят колени, когда долго сидишь, и что с этим делать, актуален для большинства людей совершенно разных профессий.
Причиной болей в коленном суставе могут являться разные недуги и патологии, и тогда симптом будет свидетельствовать о том, что проблема достаточно развилась – в начальной стадии заболевания не причиняют выраженной болезненности.
В каждом случае лечение и контролирующий его медицинский работник будет отличаться.
- Неприятные ощущения возникают как последствия механических повреждений в суставе – ушибов, ударов, переломов и проч. Они проявляются после длительного сидения на одном месте и иногда во время движения.
- Хондропатия надколенника – распространенный провокатор болей в колене. В ходе ее прогрессирования хрящи медленно трескаются, стираются насквозь и исчезают, оставляя открытую кость без защиты. Дефект характерен для подростков в фазе активного роста, когда за развитием костей конечностей не успевают формироваться прочие элементы скелета. Также от хондропатии страдают пенсионеры, чей опорно-двигательный аппарат разрушается со временем, и профессиональные спортсмены, подвергающие свое тело огромным нагрузкам.
- Если после долгого сидения болят колени, их трудно согнуть и разогнуть после изменения положения, может иметь место артроз. Он негативно влияет на структуру суставов, в т.ч. коленных, голеностопных. Больные этим недугом преимущественно престарелого возраста, либо страдающие от ожирения, сахарного диабета и физических перегрузок.
- Один из факторов, вызывающих дискомфорт – проблемы с местным кровотоком внутри сустава. Как и в ситуации с хрящами, это может быть обусловлено недостаточным питанием растущего организма от кровеносных сосудов. Часто к окончанию периода полового созревания ноги перестают беспокоить юных пациентов.
Игнорировать очевидные неполадки со здоровьем, когда сидение на стуле причиняет сильную боль, или заниматься самолечением не стоит. Существуют признаки недомогания, после обнаружения которых следует немедленно записаться на прием к врачу-терапевту, чтобы получить от него направления на дальнейшее обследование:
- Не проходящий дискомфорт не покидает больше 3 недель.
- Болевые ощущения возникают внезапно и резко.
- Во время ходьбы и при вставании с места слышится хруст.
- Мучения настигают, даже если больной находился в сидячем положении совсем непродолжительное время.
- Общее самочувствие заметно ухудшается, возникает лихорадка, растет температура тела.
- Колени отекли, покраснели, кожа вокруг них стала горячее.
Если не заняться лечением проблемы своевременно, она может прогрессировать в серьезное отклонение, требующее длительной комплексной терапии.
Чаще всего пациентам, жалующимся на неприятные ощущения в суставе, выписываются:
- Антибиотики, когда симптомы вызваны инфицированием пораженной области вирусами или болезнетворными бактериями.
- Противовоспалительные нестероидного типа – ибупрофен или аспирин.
- Обезболивающие для облегчения повседневной жизнедеятельности больного.
- Укрепители иммунитета для борьбы с вирусами и ускорения естественной регенерации после повреждений.
- Хондропротекторы, восстанавливающие ткань хряща и кости, на которую оказывали дегенерирующий эффект патологии, в т.ч. артрит.
Часто медик формирует систему лечения и регенерации, состоящую из препаратов разных классов и назначений. Она как избавляет от внешних проявлений недуга, так и лечит от первопричины возникновения боли.
Перед их использованием рекомендуется провести дополнительную консультацию с лечащим врачом и уточнить, какие рецепты подойдут для терапии конкретного заболевания. Пациентам с гонартрозом рекомендуют употреблять внутрь:
- Растительный настой. 250 г корня сельдерея либо крапивы смешивают со 120 г чеснока и 3 лимонами. Все компоненты прокручивают в мясорубке и складывают в трехлитровую банку, заливают кипящей водой. Емкость закрывают и заматывают в теплую ткань, чтобы смесь настоялась. Когда она достигнет комнатной температуры, можно приступать к потреблению. Начальная доза – 100 мл средства ежедневно, со временем она увеличивается втрое и разделяется на три приема. Готовую настойку держат в холодильнике.
- Отвар с натуральными желирующими компонентами. Берутся копыта и кости, колени говяжьи, из них варится холодец до того момента, пока кусочки мяса не будут легко и целиком отделяться. Твердые элементы извлекают, а желе пьется за 30 мин. до еды по 100 мл за раз.
В качестве меры реабилитации может назначаться массаж или специальный комплекс гимнастических упражнений.
Заниматься физкультурой можно лишь в тех случаях, если активность не причиняет боли. Все элементы выполняются с плавностью и без резких движений.
При плохом самочувствии или дискомфорте от выполнения ЛФК лучше отказаться. При отсутствии возможности заниматься гимнастикой врачи советуют больше гулять пешком.
Массаж улучшает кровоснабжение и снимает усталость. Выполнять процедуру можно и самостоятельно, но перед этим рекомендуется провести несколько сеансов у профессионального массажиста, чтобы понаблюдать, как именно он растирает и разминает пораженный участок. Это поможет избежать неправильного выполнения манипуляции и, как следствие, ее бесполезности.
Боли в коленях после сидения на месте могут сигнализировать о развитии серьезных патологий, что в дальнейшем снизит качество жизни. Симптому стоит уделить внимание и своевременно обратиться за помощью – это предотвратит ухудшение ситуации и избавит от дискомфорта.
источник
Причины болей в ногах различны. Боли в ногах распространены среди людей пожилого возраста, детей, молодых, спортсменов, беременных женщин. Источник боли рассматривается отдельно, так как боль – симптом заболевания. Ноги могут болеть после операции, травмы, перед родами, в результате ушиба, перелома, по внутренним причинам. Болевые ощущения различаются по интенсивности, продолжительности, характеру, локализации.
Перед определением боли, важно проследить, когда она возникает: во время физической нагрузки или в состоянии покоя. По характеру боль бывает жгучая, острая, стреляющая, пульсирующая. Если боль настойчива, длится долго, требуется срочно обратиться к врачу. Игнорировать не следует. Если боль возникает редко, но приносит физический дискомфорт, она купируется медикаментозно. , связках, стопе после сидения, часто появляется в результате длительной гиподинамии и начала движения.
К первичным причинам боли в ногах относятся неприятные ощущения, возникающие в результате механической травмы нижних конечностей или заболеваний ног. Локализация – стопы, икра, мышцы, колени, тазобедренные суставы, голень, пятка.
К вторичным причинам болей в нижних конечностях относят заболевания. Часто к врачам обращаются пожилые люди. В этом возрасте начинается развитие болезней, спровоцированных множеством факторов. Уже после 30 лет мужчины и женщины страдают болями в ногах.
- Артериальная недостаточность. Сопровождается болью при движении. Возникает из-за распада в мышцах продуктов обмена. Боль возникает во время сна, приходит спонтанно. Показано хирургическое лечение, терапия.
- Варикозное расширение вен. Причины различны. Провоцируют у пациента болевой синдром. Варикоз появляется в нижних отделах ног. Болезнь и боль прогрессируют. Появляются неприятные ощущения в ногах, обычно в конце дня. Диагностика точно определяет степень болезни. Игнорировать боль во время варикоза противопоказано!
- Тромбофлебит. Опасное острое заболевание, характеризующееся воспалением вен и образованием тромба. При тромбофлебите болят мышцы, мерзнут стопы. Жгучая, неприятная боль возникает спонтанно или при движении. Синюшный оттенок кожного покрова, отек ног. Опасное состояние, требующее незамедлительного решения. Диагностика, лечение должны быть своевременными, тромбофлебит приводит к инсультам и инфарктам.
- Лимфостаз. Относится к разряду врожденных и приобретенных. Причина – нарушение оттока лимфы. Симптомами лимфостаза является отёчность и боль в икре, лодыжке, стопе, верхней (нижней) части ноги. Лимфостаз — следствие частых травм, инфекций, врожденных пороков.
Боли провоцируют и другие причины. Они имеют отношение к нижним конечностям, от их здоровья зависит состояние организма человека. После 30 лет болезни нижних конечностей прогрессируют. Это зависит от образа жизни пациента, рациона питания, вредных привычек.
Боли в нижних конечностях появляются в результате ожирения, миопатий, нарушения обмена веществ, болезни нервов, ампутации, онкологии, инсульта, операции, курения. Причины различные. Найти главную поможет обследование и опытный врач. Потребуется консультация терапевта, онколога, травматолога, эндокринолога, кардиолога, невролога, флеболога. Появление неприятных ощущений в связках, сведение мышц (постоянно) – поводы для консультации.
Самые серьезные и тяжелые боли – фантомные. Возникают там, где были конечности. Ощущения трудно объяснить и купировать. Этот болевой синдром не изучен, хотя страдают многие пациенты. Вылечить фантомные боли сложно. Синдром появляется после удаления конечности. Больной продолжает ощущать ее, как раньше.
Фантомные боли имеют множество вариаций, складываются из определенных факторов. Обладают конкретными свойствами: неопределенные по времени, распространяются на здоровые участки тела и ткани, покидают больного на несколько недель и возвращаться снова.
Фантомные ощущения носят колющий, режущий, ноющий, пульсирующий характер. Когда пациент предоставит полную картину ощущений, врач сможет назначить терапевтическое лечение. Лечить синдром нужно в комплексе. Важно воздействовать на фактор боли: физический — воспаленный седалищный нерв или психологическую причину – депрессию.
Пациенту назначается медикаментозное лечение противовоспалительными средствами. Анальгетики, обезболивающие, электростимуляция, физиотерапия. В основном, фантомные боли настигают пожилых людей, тяжелых больных с сопутствующими проблемами. К ним относятся поврежденный седалищный нерв, ампутации, онкологии.
Провоцируют боли в нижних конечностях факторы, напрямую не связанные с ногами. Причины неприятных ощущений кроются в курении, гиподинамии, радикулите, неврите, воспалениях, дистрофических процессах, нарушенном обмене веществ, отложении солей в организме.
Трудно справиться с болью в ногах пожилым людям, особенно после операции, ампутации, инсульта. Фантомные ощущения, навязчивые и беспокойные, появляются в этом возрасте. У молодых, здоровых людей боли в ногах — следствие высокой нагрузки, длительного стояния, сидения, курения, беременности, контрацепции.
Если ноги сводит, они мерзнут, причина — переохлаждение и неудобная обувь. Полезно делать гимнастику, ванночки, массаж, носить ортопедическую обувь. Курение провоцирует возникновение атеросклеротических бляшек, закупорку сосудов, ослабление стенок. Результатом курения становится варикоз, атеросклероз, ослабление мышц, эндоартрит. Самое тяжелое последствие курения – ампутации.
Воспаление седалищного нерва, сопровождающие боли в ногах — следствие остеохондроза, грыжи, спондилеза, беременности, редко – онкологии, инсульта. Больной чувствует онемение, сведение конечности, слабость, затрудненность в движении, жжение, покалывание, боль в спине, отдающую в ногу. Седалищный нерв воспален, есть патологические нарушения, которые вовремя нужно исправить.
Седалищный нерв лечить средствами народной медицины самостоятельно не рекомендуется. Хотя она способна улучшить самочувствие больного и дополнить основную терапию. Рекомендуется изменить образ жизни, рацион питания, наладить режим труда и отдыха. Если болит нерв, нельзя поднимать тяжести, сидеть на мягких стульях, физически перетруждаться. Рекомендуется спать на умеренно твердой постели, принимать противовоспалительные, прикладывать к больному месту холодные компрессы.
Почему мерзнут ноги и болят? Ответ в индивидуальных особенностях организма, нарушенном кровообращении, болезнях сердца, бывает симптомом онкологии. В организме человека все взаимосвязано. Здоровье ног имеет прямое отношение к внутренним органам и определяет самочувствие. Нижние конечности мерзнут и по внешним причинам: не сезонная обувь, переохлаждение, некачественная одежда. От качества продукции зависит здоровье ног. Если часто мерзнут, не запускайте болезнь, занимайтесь профилактикой.
Перед началом приема народных рецептов, необходима консультация профессионала. Возможна отрицательная реакция на компоненты растений, противопоказан алкоголь, входящий в состав настоек. Совмещение медицинских препаратов и настоек на травах способно вызвать аллергическую реакцию, ухудшить состояние пациента.
Беременность — фактор возникновения болей в нижних конечностях. Перед родами обостряются неприятные ощущения. Нижние конечности немеют, образуется сосудистая сеточка, может развиться варикоз, появиться слабость в мышцах. Перед родами не рекомендуется много ходить, подниматься по лестницам. Показано ношение компрессионного трикотажа, легкий массаж нижних конечностей, ступней, лечебная гимнастика. Перед родами беременным женщинам нужно быть осторожными!
Что делать, если столкнулись с болью? Если боль постоянная с попеременным облегчением, не откладывайте посещение врача.
Диагностика – первый этап корректной терапии. Лечащий врач назначает обследование пациентам с подобными жалобами:
Перед окончательным диагнозом, лечащий врач отправит пациента на консультацию к узким специалистам. Средства и методы лечения болей в ногах зависят от вызвавшей неприятный симптом причины.
Лечение болей состоит из множества индивидуальных моментов. Это операции, средства народной медицины, медикаментозная терапия, физиотерапия, лазерные процедуры, магнитотерапия, электростимуляция.
Боли в ногах часто становятся симптомами многих заболеваний. Причины болевого синдрома различны. Купируют его и народной медициной. Помогают лечебные травы. Перед использованием народных рецептов проконсультируйтесь с врачом.
Лечение народными средствами эффективно, если лечить правильно. После операции, ампутации, онкологии, инсульта, перед родами, между медикаментозными процедурами применять домашние рецепты следует с осторожностью!
Поставить точный диагноз, и ответить, почему лечить болезнь нельзя самостоятельно, может врач в условиях клиники. Промедление и несвоевременность приводит к тяжелым последствиям. В этом случае не избежать инсульта, онкологии, ампутации, операции, тромбоза, гангрены. Результат лечения, зависит от пациента.
Сайт — медицинский портал онлайн консультации детских и взрослых врачей всех специальностей. Вы можете задать вопрос на тему «боль в ноге при сидении» и получить бесплатно онлайн консультацию врача.
В эпоху сплошной компьютеризации проблема глазных заболеваний, связанных с многочасовым просиживанием за монитором, становиться как никогда актуальной. От работы за компьютером отказаться нереально — это ясно всем, но как при этом сохранить зрение?
Синдром беспокойных ног: недооцененная реальность
тематический номер: НЕВРОЛОГИЯ, ПСИХИАТРИЯ, ПСИХОТЕРАПИЯ «Чтобы установить диагноз какого-либо заболевания, необходимо, по крайней мере, знать о его существовании!» – эта фраза, сказанная как-то профессором А.М. Вейном, как.
Синкопальные состояния – одна из важнейших проблем современной медицины, эти часто встречающиеся патологические состояния заслуженно привлекают внимание врачей разных специальностей. Популяционные исследования показали, что примерно 50% взрослых людей.
Анальная трещина, если говорить обычным языком, это разрыв сфинктера ануса. Так как данное повреждение имеет линейную форму, то его называют трещиной. Как правило, этот разрыв имеет не более 2 см длины и от сфинктера уходит в анальный канал.
Йога (санскрит – «единение, осознание единства») – самый древний и наиболее основательно разработанный в философском и практическом отношениях метод осознанного гармоничного самосовершенствования человека. Существует распространенное представление о йоге
Спрашивает Нила Александровна :
Здравствуйте.12.09 2013 сломана шейка бедра.18.09.2013 сделан остеосинтез.Вначале все шло неплохо.Вскоре ходила по дому на ходунках,а с 26 июня 2014 иногда тдаже ходила по двору с одной палочкой.Делала ренген-говорили все хорошо,иногда-обезбаливающие.Болели мышцы,колено.Ступня ноги постоянно отекает и синеет(при стоячем и сидячем положении),за ночь все более-менее проходит.Врач посоветовал делать массаж.Но мне почемуто кажется что именно после массажа у меня начались проблемы.Сказали сильно уменьшается суставная щель,развился,а может он и был в моем возрасте,артроз,кость размягчается.Сильные боли в области бедра,паха,могу лежать только на здоровом боку.на спине не могу.болит ягодица.При сидении мне кажется что я ощущаю что там что-то есть.Хожу(прыгаю)с двумя палочками.Сейчас сделали ренген и врач предлагает вынимать винты и делать укол в сустав.Если чесно сказать то я уже не очень уверенна в том что говорит врач.Почему он не предупредил меня что в моем возрасте надо было ставить эндопротез а не остеосинтез.Рядом с моим городком Львов,Черновцы-там ставят протезы.Ведь мне было 73 года и кости не срастаются.Сейчас мне приходится принимать 2-3 таблетки обезбаливающих и стараться поменьше нагружать ногу.Я очень активный человек.На что мне еще можно надеяться?Надо ли вынимать эти винты?Можно ли еще ставить протез?Пожалуйста,подскажите что делать дальше.Заранее благодарна.С уважением Нила Александровна.
Отвечает Полулях Михаил Васильевич :
Нила Александровна, вопрос о том, почему Вас не предупредили о возможности протезирования, задайте оперировавшему Вас врачу. А, если есть показания, винты можно удалить сейчас и выполнить эндопротезирование тазобедренного сустава. Все зависит от Вашего физического состояния. Такие операции выполняем пациентам и после 90 лет. Звоните, контактный тел. 067-731-53-13
прошу помочь определиться с диагнозом и способом лечения.
история болезни: в 2010 г. (весной) появилась боль при сидении (работа сидячая) в области нижней части ягодиц и анального отверстия, обратился к проктологу, который диагностировал геморрой 2-й степени. лечился от геморроя консервативно, после того, как не помогло, в начале 2011 г. сделал THD (трансанальную геморроидальную деартерилизацию). к апрелю 2011 г. боль прошла, но через 1,5 месяца снова появилась и не проходит по сей день. по части проктологии проблем нет — обращался к нескольким врачам, подтвердили.
кроме того, летом 2012 прошел курс лечения у невропатолога (включая 2 блокады) в крестцовую область. не помогло.
делал МРТ крестцово-копчикового отдела. явных проблем с копчиком не видно, но ортопеды-хирурги предполагают, что проблема именно в нем.
могу выслать снимки (2 файла 215 Кб и 494 Кб).
симптомы сейчас: боль начинается при сидении на любой поверхности (на твердой быстрее) где-то через 15-20 минут. ощущается в области седалищных бугров, нижней части ягодиц, анального отверстия, в области соединения таза с бедром (внутренняя часть бедра и нижняя часть таза). в течении рабочего дня боль нарастает — приходится периодически вставать, т. к. постоянно сидеть уже не могу. характер боли — жжение и иногда покалывание, все время хочется изменить позу. дома подкладываю на стул ногу и сижу таким образом.
при ходьбе, и стоя боль в этой области постепенно проходит.
при долгом лежании на спине боль возникает, но значительно меньше по силе.
какое ваше мнение о диагнозе? может быть проблема в копчике? возможно ли лечение без его удаления (например, физические упражнения)?
с уважением, Евгений (32 года)
Здравствуйте.Очень прошу помочь мне.Более 10 месяцев назад появилась боль при сидении.Лёжа,при ходьбе и других движениях боль не беспокоила.Затем,резко ножницеобразным движением перепрыгнула через ограждение и у меня появилась тянущая боль от ануса под ягодицу справа.Через несколько часов возникла боль,которая была во внутренней части правой ягодицы от аноректальной перегородки до крестцогокопчикого сочлинения.Стало очень больно сидеть,ходить.В положении лёжа боль ослабевает.Усиливается при натуживании,стоя при резком отведении ноги в сторону.Боль носит ноющий,ломящий характер.При обследовании на МРТ таза были признаки парапрактита,но при неоднократном обследовании проктологом никаких признаков заболеваниия нет.Анализы крови,мочи — нормальные.Неоднократно осматривалась нейрохирургом,неврологом,гинекологом,травмотологом.
Возможен ли отёк или воспаление параректальной клетчатки при травмировании связок промежности.На данный момент, при повторном проведении МРТ таза никаких изменений пар.клетчатки нет,но боль при ходьбе и сидении сохраняется.
Отвечает Лукашевич Илона Викторовна :
Уважаемая Светлана, чаще всего аналогичные жалобы сопровождают неврологические заболевания связанные с травмой или ущемлением корешков нервов в месте их выхода из позвоночного столба. Но если вы выполняли МРТ малого таза и пояснично-крестцовой области с контрастированием, грыжи межпозвоночных дисков или другая причина неврологических болей должны быть видны, также может быть причина в суставах, но болевые ощущения при такой патологии хоть и иррадиирует в ягодицу, но для промежностных болей это не типично. Возможно это функциональная травма связочного аппарата тазобедренного сустава в сочетании с какими-то неврологическими нарушениями (на мой взгляд). Если хотите, приходите на очный осмотр к проктологу, возьмите с собой оба заключения со снимками МРТ, давайте попробуем разобраться на очной консультации, мой моб. 067-504-73-78.
Здравствуйте. Мне 25 лет,мужского пола, работа сидячая.Суть проблемы: жена сдавала анализ на бакпосев, в результате обнаружено стрептококки 10 в 5 степени и уреплазма 10 во 2 степени. 22 ноября 2011г ей и мне гинеколог назначал лечение: орнизол 1т/2 р в день – 4 дня. Как только начал пить эти таблетки почувствовал появление боли в правом яичке, оно как-то высоко поднялось, было не комфортно при ходьбе и сидении, оно “как-будто мешало”. Далее по прошествии 4 дней нужно было пить атрикан 1 раз в день, пропил только три дня, т.к. боль в яичке усилилась, перед сном появлялась ноющая, пульсирующая с подергиванием в двух яичках, отдавала в бок и ногу. Сразу прекратил пить атрикан. Далее через день после этого, после мочеиспускания появилась боль (щипение) в облости головки в мочеиспускательном канале.
У жены по результатам анализов, была определена чувствительность бактерий (стрептокок) к антибиотикам, среди них был ампициллин, его и начал принимать, по 1 таблетке 2 раза в день,пропил 4 дня. После этого боль и все вышеперечисленные симптомы в яичках прошли.
Затем через 2 дня, был половой акт с женой в презервативе. После него,сразу же, при первом походе в туалет по маленькому почувствовал жжение в мочеиспускательном канале в облости головки, через некоторое время жжение проходило, но затем появлялось,когда хотелось пойти в туалет, шел в туалет, но мочи выходило мало. Заметил, что с 14 декабря пропала эрекция по утрам,пробовал стимулировать, но она была слабой. Один день, как-то появлялась боль в боках, по переменно слева/справа, в облости почек, так что невозможно было на боках лежать.
Затем через пару дней жжение в облости головки после мочеиспускания уменьшилось, но появилось между ног в промежности при сидении и нажатии. Далее после всего этого обратился к урологу, он отправил на УЗИ предстательной железы, из заключения которого следует: размеры предстательной железы 28х26х34 не увеличины, V=17,23 см.куб., форма: симметричная, контуры: ровные, капсула: четкая, структура: однородная, сосудистый рисунок: неизменен, семенные пузырьки: неизменены. Заключение: патологии не выявленно. Сдал так же мазок из уретры и мазок на уреплазму (результат отрицательный). Анализ бактериальный флоры по мазку из уретры: слизь +11; эпителий НО; лейкоциты 2-3; кокки: единичны. Далее обратился к урологу с этим, на что он мне сказал сделать узи яичек, сдать анализ мочи, сдать мазки на хламидии, микоплазмы, герпес, трихомонады. Это все я еще не сдавал.
Далее: 30 декабря, был половой акт с женой в презервативе, была эрекция после стимуляции полового члена, но не сильная, была эякуляция (по ощущениям,показалось, что сперма не выстреливала), после мочеиспускания почувствовал неприятные ощущения в мочеиспускательном канале в облости головки,ощущения не знаю как описать, ни жжение, ни резь, просто не приятно, похоже на жжение, но не так что бы четко сказать, что это жжение,можно сказать что не большое печение,похоже на такое состояние ”когда идешь в туалет по маленькому и в момент мочеиспускания тебя прервут, отвлекут, что приостанавливается мочеиспускание и затем появляются неприятныйе ощущения в облости головки” . Теперь,даже, когда лежу в спокойном состоянии, чувтсвую это печение в облости головки, оно слабее чем сразу после мочеиспускания.Эрекции по прежнему по утрам нет, при стимуляции слабая,стоит перестать стимулировать, сразу пропадает.
Что можете сказать о моей проблеме?
Стоит ли сдавать мазки на хламидии, микоплазмы, герпес, трихомонады, если жена не раз сдавал анализ на ИППП, и у нее этого всего обнаружено не было?
Спасибо.
Отвечает Кльофа Тарас Григорьевич :
Однозначно Вам следует обследоваться на Вами перечисленные инфекции. Поскольку такая реакция на первое лечение протитрихомонаднимы препаратами вызывает предостережение — о возможности наличии инфекции у Вас. Единственное — до обследования постарайтесь не принимать протибактериальних препаратов по крайней мере 3 недели.
У меня был тромбоз гемороидального узла. Прошло уже 5 недель, тромб рассосался, болей нет. Продолжаю пить детралекс. Но остается несильное жжение, дискомфорт при сидении, длительном пребывании на ногах. Возле входа в ан. канал висит как бы небольшой пустой мешочек. После туалета он вправляется, но очень скоро опять вылазит. Постоянно мажу раст. маслом, чтобы не травмировать его трением. Похоже, это внешний узел. У меня и раньше постоянно после родов был растянутый узел, который виднелся из ан. канала. Но он меня сильно не беспокоил. Скажите, если это внешний узел, то это обязательно 3-4 стадия? Как наименее травматично можно его удалить? Какая по времени реабилитация? Поможет ли в этом лазерный скальпель? Можно ли в таком состоянии идти на осмотр к проктологу? 2 года назад в стадии обострения проктолог сделал мне пальцевой осмотр, так у меня на 2-ой день образовался такой тромб (а было просто воспаление), что мне даже повернуться на кровати было больно! Теперь боюсь идти к врачу!
Отвечает Лукашевич Илона Викторовна :
Уважаемая Людмила, однозначно ответить на вопрос какая у вас стадия геморроя можно только после очного осмотра, это однозначно. Наименее травматично (на первый взгляд) местное иссечение узла, однако это не допустимо при геморрое 3 или 4 ст., т.к. в этом случае нет радикализма — не прошивается питающий геморроидальный комплекс сосуд (что обязательно выполняется при стандартной геморроидектомии), т.е. в послеоперационном периоде травмируется внутренний геморроидальный узел (часть единого геморроидального комплекса) и ружно выполнять радикальную операцию уже в скоропомощном порядке. Иссечение лазером (по моему личному мнению) вам не показано. на осмотр к проктологу нужно идти в любом случае, а ухудшение состояния с геморроем не зависит от того как вас посмотрел проктолог, а зависит от наличия или отсутствия той или иной патологии. И если есть такие узлы, которые в принципе могут тромбироваться, то будь то палец проктолога или плотный кал с затрудненным опороднением, узел все равно бы тромбировался, т.к. первая часть этой лигической цепочки уже была (воспаление о котором вы упоминали). Не бойтесь идти к врачу. Пока без очного осмотра ничего из лечения не могу посоветовать, единственное, что напомню — не пользуйтесь туалетной бумагой после дефекации, подмывайтесь водой комнатной температуры.
Будьте добры, проконсультируйте пожалуйста.
У мужа больше месяца была боль в левой ноге, жаловался на ее быструю утомляемость при ходьбе. Затем она напухла. Обратились в районную больницу к хирургу. Врач отправила на обследование в больницу им.Мечникова г.Днепропетровск. Мужу сделали допплерогафию вен нижних конечностей, но в больнице г.Днепродзержинска. Общая бедренная вена слева сужена до 3,5мм, нельзя. (что-то неразборчиво) признаки реканализации. Заключение: Тромбоз общей бедренной вены левой конечности с признаками реканализации в подколенном сегменте. Такого обследования и заключения недостаточно для назначения лечения? Врач к которому обратились за помощью отказывается назначать лечение и отправляет все-таки в больницу им.Мечникова. Почему это может быть так принципиально? Нам неудобно туда добираться. Один раз поехали врача не оказалось. Побывав в трех больницах г.Днепропетровска, уехали ни с чем. Может Вы сможете посоветовать лечение для мужа по выше изложенному диагнозу. Мазал ногу гелем «троксерутин», опухоль и боль прошли, но при ходьбе более часа боль опять возникает. Что делать?
Мы чп, почти все время сидим, от длительного сидения стала замечать, что у меня появилась тяжесть в ногах и чуство жжения, как-будто кто-то сзади по венам горячую кровь льет, по всей длине ног, особенно внизу в голени. После родов (16 лет назад) образовалась мелкая сосудиста сетка под коленками, а в последние 3-5 лет и полностью по всем ногам очагами 3-4см в диаметре. Можно как-то с эти бороться и избавиться от этого? Подскажите, пожалуйста.
Отвечает Воронич Василий Мирославович :
Добрый день, на счёт Вашего мужа — нужно пройти адекватный курс консервативного лечения тромбоза. Лечение стационарное. Обратитесь к сосудистому хирургу. А с венозной «сосудистой сеткой» бороться можно и избавиться от неё тоже возможно. Для этого есть определённые методики.
Мне 55 лет.Я много работаю с компьютером, управляясь при этом «мышкой». Около года назад неожиданно возникла резкая боль в суставе правой кисти в области большого пальца. Кисть сверху опухла. Боль держалась несколько дней, трудно было писать, усиливалась при положении руки, свободно опущенной вниз.
Позже боль прошла, но возобновилась с начала года. Боль постоянная, резкая при попытке, к примеру, завинтить кран, или вращать пальцем, или при нажатии на сустав у основании большого пальца правой руки.
В марте лечилась в санатории (почки), где прошла хорошее обследование. При рентгене рентгенологом был поставлен предположительный диагноз «артрит». Знаю, что у меня также остеохондроз: при длительном сидении или после ночного сна требуется время, чтобы «расходиться», т.к. первые движения даются с трудом, кажется, будто ноги отекли.
Дополнительные заболевания: гипотиреоз, нарушение обмена веществ.
Подскажите, пожалуйста, к какому врачу мне следует обратиться для постановки точного диагноза и назначения лечения?
Заранее благодарна.
Здравствуйте. Я Елена, мне 49 лет, вес 70 кг при росте 164 см. Гипертоник по наследству, 2 года принимаю АРИФОН, ТЕВЕТЕН — давление 115-125 /60-75. Так же имею наследственную предрасположенность к гиперлипидемии, коэффициент эторогенности 3, 5-4. Принимаю НОРКАЛУТ (недостаточность второго цикла), переодически сосудистые препараты, ФЛЕБОДИЯ (очень отекают ноги при долгом стоянии или сидении).
Неприятные ощущения в области сердца беспокоют давно, больше сжимающего характера (но не боль как такова). Нагрузку переношу, в принципе, неплохо-на 8 этаж поднимаюсь без проблем, хотя и учащается дыхание и болят ноги. Часто по вечерам очень низкий пульс 46-52. Четыре года назад на ЭХОкг не было никаких видимых изменений. Вчера сделала ЭХОкг (аппарат Toshiba Aplio XG) .
КСО 30,0 см/л
КДО 85,0 см/л
Инд. КДО 48,0
Тмжп 1,0
Тзс 1,0
ОТС 0,43
ФИ 65%
ПЖ не увеличен
ЛП 3,4 см, S 13см
ПП S 13 см
АК упл., Со 1/4 + дельта Р 8мм
КЛА N дельта Р 7мм
МК незн. упл. обратный ток (+)
ТК N обратный ток (+)
Ао 1,8-2,7см
ЛА 1,8см СДЛА 23 мм
ЛВ N S > D, Am > Ap
Перикард листки уплотнены, спаяны
Доп-е E/A > 1
Заключение: начальные проявления аортосклероза, относительная МН и ТН
Скажите пожалуйста, что значит «клапаны уплотнены» и насколько это опасно? А так же, ответьте пожалуйста, если 4 года назад этих отклонений не было, то какая вероятность того, что ещё через 4 года, скажем, обратный ток крови не станет три плюса? Что мне придпринимать сейчас?
Посоветуйте пожалуйста хороший статин (имеется ввиду с минимальными побочными эффектами). Спасибо
Отвечает Лишневская Виктория Юрьевна :
Здравствуйте. Начнем с последнего: хорошие статины Крестор и Липримар, но Аторис тоже не плохой генерик, ориентируйтесь на доступный для Вас цене, потому что принимать статины нужно длительно и регулярно.
Уплотнение клапанов может быть связано с начальными проявлениями «обызвествления», т.е. того же атеросклероза.
Что касается обратного тока крови — в принципе, если Вы контролируете давление и не изнуряете себя физически, он прогрессировать не должен. Но можно сделать исследование еще где-нибудь, чтобы убедиться в наличии противотока как такового.
Добрый день! Сильно болит голень правой ноги, внутренняя часть. Сразу снизу от косточки стопы пульсирующая боль вверх в икру ноги, при чем в разные стороны. Там же есть венозная сетка. Она есть по всем ногам. Не только правая, но и левая нога немеет, ощущение ползанья мурашек. Правая нога болит и при ходьбе, и при сидении. Недавно было что-то вроде воспаления под кожей с противоположной стороны икры, может вены или артерии воспалились, а может мышца или нерв, дотронуться нельзя, боль как после синяка. Две недели не проходила, хоть я и мажу постоянно мазями, бальзамами для ног на основе гингко-билобы и конского каштана. При сидении ощущение зажатия то ли вены (или артерии), то ли нерва выше колена сзади, при этом по всей ноге сверху вниз ощущаю онемение постоянно. Нога то резко начинает печь внутри, то охлождается. Не знаю, что же с ногами реально. Болит также позвоночник — остоеохондроз. Был ушиб в пояснично-крестцовом отделе 3 года назад. Хочу сделать УЗИ сосудов ног. На реовазографии сказали, что ток крови в ногах нормальный. Есть ренген пояснично-крестцового отдела, но невропатолог в моей поликлинике не захотел мне помочь. Куда обратиться к грамотному невропатологу и на УЗИ сосудов в Киеве, не знаю. Сказали ещё сделать МРТ позвоночника, но оно такое дорогое (по 600 грн. за каждый отдел). Подскажите, что же у меня может быть, куда обратиться и чем мазать? Заранее благодарю за ответ.
Нередко боль в колене появляется вследствие синдрома перенапряжения. Это происходит, если человек в течение многих лет выполняет тяжелую физическую работу, много ходит, бегает и т.д. Проходит время, организм стареет, а человек продолжает выполнять чрезмерные нагрузки. В результате у него начинают болеть колени, особенно при сгибании или при резком подъеме после долгого сидения.
Часто причиной боли в суставе является одна из разновидностей артрита. Его общими признаками являются постепенно развивающаяся боль, скованность и опухание, затруднение сгибания и разгибания ноги. Боль может появляться после нервного перенапряжения или респираторных заболеваний. При остеоартрите, больше характерном для людей среднего или пожилого возраста, происходит истощение суставного хряща. Ревматоидный артрит может быть у человека любого возраста. Его вызывает воспалительный процесс, разрушающий суставный хрящ. В этом случае, как правило, оба . Посттравматический артрит развивается после травм – трещин, повреждений связок или разрыва мениска.
Одна из самых распространенных причин боли в коленях – гонартроз. В быту это еще называют отложением солей. При этом соли в действительности могут откладываться в тканях колена, но главное в этой болезни – постепенное хряща в бедренной и большеберцовой костях. И начинается это с кровообращения в костных сосудах. Страдают артрозом коленного сустава чаще люди пожилого возраста, и особенно предрасположены к нему те, кто имеет повышенную массу тела.
Если нарушается кровообращение в коленных суставах, тоже может появиться боль. Но в отличие от артрозной боли, сосудистая не влияет на подвижность суставов. Боль чувствуется в обоих коленях, часто возникает при перемене погоды, на холоде, после физических нагрузок или при простудных заболеваниях. Страдающие от боли люди жалуются на то, что у них «крутит ноги».
Боль в колене может также возникнуть непосредственно после травмы — ушиба, растяжения связок или трещины кости.
Еще одной причиной боли в коленных суставах может быть деформация, вызванная вирусными болезнями, перенесенными в детстве (например, рахит). Форма ног в этом случае напоминает букву О. До поры до времени это человека не беспокоит, и проявляется болью уже через много лет.
Болеть колено может при воспалении седалищного нерва – ишиасе. Ущемление подкожных веточек нервов тоже приводит к боли в колене при его сгибании. Это характерно для любительниц ношения высоких узких сапог.
Такой симптом может появиться и вследствие воспаления сухожилия. К нему приводит выполнение однообразных повторяющихся движений. Боль в этом случае появляется в верхней части надколенника при прыжках или других активных движениях.
Это только небольшая часть тех причин, от которых могут болеть колени. Но правильный диагноз может установить только доктор. Если заболело колено, ограничьте движения. Можете приобрести мазь, которая снимет болевые ощущения. Но если и через два дня это продолжает вас беспокоить, стоит проконсультироваться с врачом.
источник