Болезненность суставов пальцах ног — одно из самых распространенных состояний. С такой проблемой сталкиваются большинство людей. Это может быть следствием обычной усталости в конце рабочего дня или свидетельствовать о развитии серьёзных патологий. Прислушиваясь к подсказкам собственного организма, можно практически сразу определить степень опасности.
Анатомическая структура стопы сложная, включает в себя множество элементов. Поэтому возникновение дискомфорта или болезненности в суставах пальцев ног может быть связано с разнообразными негативными процессами. Для того чтобы понимать, какие нарушения могут вызывать неприятное состояние, следует иметь представление о строение стопы, в частности пальцев.
Пальцы стопы состоят из трех фаланг — проксимальной, средней и дистальной. Исключение составляют большие пальцы, в них находятся только две фаланги (проксимальная и дистальная). По сути фаланги это трубчатые кости, покрытые на концах гиалиновым хрящом. В основании каждой кости имеется уплощенная выемка, для образования сустава. Таким образом, очагом болевого синдрома могут стать сами кости, соединения, хрящевая и мышечная ткань, сухожилия.
Анатомия стопы не предусматривает упор на фаланги. При ходьбе, точками опоры служат пяточные и плюсневые кости. Несмотря на это, пальцы подвергаются ежедневной нагрузке. Главная, конечно же, ношение обуви. Естественная необходимость, в большинстве случаев, дает нежелательные осложнения и способствует развитию воспалительных процессов. Которые, в свою очередь, могут спровоцировать развитие опасных патологий.
Помимо ношения обуви, причин для появления болевых ощущений в пальцах ног очень много. Это могут быть как внешние факторы, так и внутренние патологии, обострения которых выражается отечностью и болью в суставах. Как правило, воспалительный процесс начинается после получения травм разного рода. Это могут быть случайные ушибы, переломы, зажатие в узком носке обуви, повышенные нагрузки (в частности, у танцоров) и т.д.
Ревматологи выделяют следующие факторы, которые чаще всего, становятся причиной боли в мелких суставах пальцев ног:
- Вальгусное искривление стопы — плоскостопие, может вызывать боль. Серьезное нарушение опорно-двигательного аппарата, которое в любом случае отразится на пальцах. Обострение происходит в среднем возрасте, когда в суставах уже наблюдается естественный износ.
- Ревматоидный артрит. Опасная патология характеризуется поражением мелких суставов скелета. Долгое время может находится в «спящем» режиме, когда больной даже не подозревает о наличии заболевания. Инфекции, переохлаждения, травмы дают мощный толчок и болезнь начинает прогрессировать.
- Остеоартроз. Болезнь больше свойственна людям преклонного возраста, когда гиалиновый хрящ теряет эластичность и начинает разрушаться.
- Полиартриты. Множественное поражение суставов может затрагивать и мелкие соединения фалангов пальцев ног.
- Подагра. Заболевание в 80% случаев наследственное и может развиваться в любом возрасте. Нарушение обмена веществ способствует раннему проявлению.
- Бурсит. Ненормированные нагрузки на пальцы (высокие каблуки, профессиональные занятия спортом) способствуют появлению шишек в области суставов. Чрезмерное скопление синовиальной жидкости вызывает воспалительные процессы.
- Заболевания кровеносных сосудов. Нарушение кровообращения в стопе сказывается на все анатомические элементы, в том числе и пальцы. Онемение, изменение цвета, болевые приступы — следствие кислородного голодания и недостаточного получения питательных элементов.
- Сахарный диабет. Клиническая картина болезни включает в себя поражения всех суставов опорно-двигательного аппарата. Поэтому при появлении дискомфорта в пальцах ног следует сдать кровь на сахар.
Крайне редко диагностические мероприятия проводятся на первичных этапах развития болезни. Как правило, люди не спешат обращаться к врачу из-за «мелкой» проблемы — боль в пальцах ног именно так воспринимается подавляющим большинством. То, что это может свидетельствовать о серьезном заболевании мало кто задумывается.
Не стоит игнорировать симптомы и терпеть боль, особенно если это длится долгое время или имеет регулярный характер. Своевременное обращение к хирургу, травматологу или ревматологу способно предотвратить нежелательные осложнения и быстро восстановить двигательную функцию.
На основании жалоб пациента составляется анамнез болезненного состояния и назначаются соответствующие диагностические мероприятия. Это может быть только внешний осмотр или комплексные анализы, включающие лабораторные и аппаратные исследования. При механических травмах назначается рентгенограмма, при подозрении на суставные патологии — УЗИ, общий и специфические анализы крови, при системных заболеваниях — КТ, МРТ, кровь на ревматоидный фактор.
В тяжелых случаях может понадобиться биопсия синовиальной жидкости, анализ ДНК, пробы на онкологические новообразования, уровень гемоглобина и другие специфические исследования для уточнения или исключения опасных заболеваний.
При болях в пальцах стопы, в большинстве случаев, достаточно поменять обувь. Практически сразу состояние улучшится. Уже через несколько дней боль полностью уйдет. Следует обращать внимание на качество материалов, колодку и каблук. Обувь должна быть максимально приближена к ортопедическим стандартам.
В более тяжелых случаях назначается медикаментозная терапия. Прежде всего она направлена на снятие болевых ощущений и воспаления. Препараты подбираются в зависимости от тяжести состояния и индивидуальных особенностей (личная непереносимость, возраст, сопутствующие заболевания и т.д.).
Стандартная схема лечения состоит из следующих групп медикаментов:
- Анестетики. Обезболивающие средства могут быть в самых разных формах — таблетки, мази, гели, пластыри. В зависимости от интенсивности болевых ощущений больному назначается тот или иной вид. «Анальгин», «Метомизол», «Кеторал» — проверенные средства, быстро устраняющие суставную боль.
- Нестероидные противовоспалительные. Доступные препараты, такие как «Аспирин», «Парацетамол», «Диклофенак», «Нимесулид» — выполняют двойную роль — обезболивают и снимают воспаление.
- Антибиотики. Если воспалительный процесс запущен и возникают гнойные образования, тогда показан прием антибиотиков. Для подавления инфекций и негативной деятельности бактерий назначаются «Эритромицин», «Доксициклин», «Азитромицин».
- Кортикостероиды. Скорректировать выработку гормонов и предупредить аномальную функцию иммунной системы против суставных тканей возможно при помощи гормональных препаратов. «Гидрокартизон» в виде мазей, таблеток или инъекций — самое популярное средство для решения этой проблемы.
- Хондропротекторы.
Ускорить процесс выздоровления помогут методы аппаратной терапии. Физиотерапия назначается только врачом, вид полностью зависит от анамнеза заболевания и индивидуальных особенностей пациента. Чаще всего назначается электрофорез с обезболивающими средствами, магнитотерапия, ультразвуковое воздействие, парафиновые аппликации, грязетерапия и т.д.
Следует помнить, что для проведения вспомогательной физиотерапии существует множество ограничений. Категорически противопоказано проведение процедур больным, у которых существуют патологии сердечно-сосудистой системы, онкологические новообразования, психические расстройства (например, эпилепсия), аллергия или псориаз определенной формы.
Полностью исключить появление болей в суставах пальцев ног вряд ли получится. Жизнь предполагает двигательную активность и выполнение повседневных задач, в процессе которых можно получить травму. Но свести к минимуму развитие серьезных патологий вполне по силам каждому человеку.
Следует только придерживаться несложных правил:
- Обувь. Носить хорошие туфли, сапоги, ботинки или кроссовки должно стать обязательной привычкой. Выбирая очередную пару обуви необходимо обращать внимание, в первую очередь, не на внешний вид, а на ортопедические показатели — правильная колодка, анатомическая стелька, натуральная кожа или искусственные материалы высокого качества. Суставы оценят заботу и навсегда перестанут беспокоить.
- Ограничение нагрузки на пальцы ног. Высокие каблуки, остроносые туфли должны стать не повседневностью, а редким исключением по особым случаям. Если профессиональная деятельность связана с повышенными нагрузками — спортсмены, танцоры, следует проконсультироваться с ортопедом, для подбора обуви и сбалансированного сочетания активности — отдыха.
- Вовремя пролечивать травмы. Это на первый взгляд рана, ушиб или вывих пальца — не стоящий внимания пустяк. Вполне возможно, что в суставах уже запущен разрушительный процесс. Поэтому оперативная обработка, применение мазей, гелей или кремов существенно снижают риск развития патологий.
- Правильное питание. Богатая витаминами, минералами и белками пища укрепляет суставы, способствует их нормальному функционалу до глубокой старости.
Боли в суставах пальцев ног — неоднозначное состояние, которое может быть как признаком обычной усталости, так и первыми симптомами опасных заболеваний. Поэтому пренебрегать болью не следует. Своевременная диагностика и лечение помогут избежать проблем с суставами в будущем.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института заболеваний суставов: «Вы будете поражены, насколько просто можно вылечить суставы просто принимая каждый день.
Практически каждый человек в своей жизни сталкивался с проблемой, когда болит палец на ноге при ходьбе. Причин этой боли может быть много. Важно вовремя понять, почему ощущается боль и какое заболевание вызывает неприятное чувство.
Диагностика заболеваний заключается в оценке характера боли и наличии сопутствующих симптомов.
Стопа является важной частью опорно-двигательного аппарата. Именно эта часть тела отвечает за сохранение равновесия и распределения массы тела при ходьбе. Пальцы ног несут опорную функцию. Кости пальцев соединены между собой мышцами и сухожилиями. Каждая кость оплетена сосудистой сеткой и нервными волокнами. Их повреждение неизменно вызывает боль пальцев при ходьбе. Наиболее частые причины боли:
Описание
Чаще всего растяжение связок пальцев ног происходит во время занятия спортом. В первые часы боль имеет острый локализованный характер. Если конечность обездвижена, боль становится тупой и тянущей.
Болевые ощущения сопровождаются отеком и покраснением в месте повреждения. Наблюдается ограничение подвижности пальца. Боль в пальцах ног при ходьбе значительно усиливается.
Обратиться нужно к ортопеду или травматологу.
Диагноз растяжение связок ставится на основании осмотра и опроса пациента.
Растяжение не требует специфического лечения и ограничивается наложением тугой повязки с обезболивающей мазью. Особое внимание нужно уделить, если растяжение связок пальца на ноге произошло у ребенка. В детском возрасте эта травма может повлечь за собой дефект ростовой пластины. При травме ребенка обязательно нужно показать врачу.
Описание
Растяжение сухожилий пальцев ног может произойти от чрезмерной нагрузки. Патология характеризуется микроскопическими разрывами сухожилий и нервных волокон, при этом болят пальцы ног при ходьбе. Такие травмы чаще всего случаются у людей, не привыкших к серьезным нагрузкам, у спортсменов, детей и пациентов пожилого возраста.
Растяжение сухожилий сопровождается отеком, кровоизлиянием и ограничением подвижности пальца. Боль появляется при любом напряжении стопы, в том числе и при ходьбе.
Обратиться нужно к хирургу или ортопеду — травматологу.
Диагностика должна проводиться опытным врачом с применением аппаратных методов. Чтобы исключить возможность перелома или полного разрыва сухожилия необходимо сделать УЗИ сухожилий, рентген или МРТ.
Лечение назначается врачом в зависимости от серьезности повреждения. Терапия может быть как консервативной, так и оперативной. Операция показана пациентам с полным разрывом сухожилия. Обязательной мерой является обездвиживание стопы. Срок реабилитации колеблется от нескольких недель до нескольких месяцев.
К травмам пальцев ног можно отнести переломы, ушибы и другие повреждения тканей при которых может болеть палец на ноге при ходьбе. Травмы классифицируются по тяжести и локализации нарушений. Самыми тяжелыми считаются оскольчатые переломы с размозжением мягких тканей. Характер боли зависит от тяжести травмы. При переломах боль резкая, острая, нестерпимая.
Симптоматика травм пальцев ног довольно разнообразна. В зависимости от степени повреждения может проявляться отеком, гематомой, ограничением подвижности, болью при любом движении.
При сильных травмах пациенту необходимо вызвать неотложную помощь.
Для диагностики характера и тяжести травм пальцев ног используются аппаратные методы, такие как УЗИ, рентген, МРТ.
Терапия назначается специалистом. Тяжелые травмы с переломами костей требуют наложения гипсовой повязки. Ушибы средней тяжести требуют ограничение подвижности стопы и применение обезболивающих и рассасывающих мазей. Почему лечение должно проводиться под четким контролем врача?
Ожоги бывают термическими, химическими, ультрафиолетовыми и радиационными. Чаще всего встречаются термические ожоги, которые возникают из-за попадания на пальцы горячих жидкостей. На первом этапе поражаются клетки тканей, которые непосредственно подверглись термическому ожогу. Далее возникает вторичный некроз клеток. На этой стадии страдают соседние клетки от попадания в них компонентов уже разрушенных тканей. Таким образом, со временем область поражения увеличивается, а болевые ощущения нарастают.
Термический ожог характеризуется покраснением, возникновением волдыря, сильной болью. Химический ожог проявляется симптомами в зависимости от вещества, попавшего на кожу. При ожоге кислотой на коже формируется корочка, которая препятствует дальнейшему повреждению тканей. Щелочной ожог характеризуется глубоким расплавлением тканей.
При обширных ожогах нужно срочно вызвать скорую помощь. При локализованных повреждениях легкой и средней тяжести надо обратиться за помощью к хирургу в районную поликлинику.
Диагноз выставляется на основании опроса и осмотра пациента.
Лечение ожогов должен проводить только врач, почему? Данное повреждение опасно развитием сепсиса. Даже небольшие ожоги нужно показывать специалисту, он и назначит лечение.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Обморожение пальцев ног возникает от локального воздействия холода. Боль при обморожении возникает лишь, когда человек опять оказывается в тепле, ведь холод блокирует нервные окончания. Боль при этом резкая, жгучая, схожая с ощущением при ожоге, пациент не может ходить.
Симптоматика обморожения зависит от степени повреждения тканей. При легком обморожении наблюдается отечность, онемение кожи, зуд и покалывания.
При сильном обморожении нужно вызывать неотложную помощь и получать лечение в стационаре. При легкой степени поражения обратитесь к хирургу. Стоит помнить, что обморожение может стать причиной некроза тканей с последующей ампутацией.
Диагноз ставится на основании опроса и осмотра пациента.
При легкой степени обморожения врач пропишет специальные мази, которые способствуют регенерации кожи. В тяжелых случаях назначается хирургическое лечение.
Эта патология характеризуется воспалением лимфатического узла в районе пальца ноги. Болеть при этом может вся стопа. Состояние это довольно редкое.
Главным симптомом патологии является локализованная припухлость в месте воспаления. Опухоль похожа на шишку с гладко очерченными краями. Образование имеет плотную эластичную консистенцию. Боль усиливается при ходьбе и пальпации уплотнения. Вокруг уплотнения появляется отечность. Могут присутствовать симптомы интоксикации, лихорадка, боль в голове. Хроническая форма отличается подвижностью уплотнений. Боль слабая или отсутствует.
В первую очередь нужно обратиться к терапевту. Он назначит необходимые анализы и даст направление к узкому специалисту.
Диагностика поверхностной формы не составляет труда. Сложнее выявить очаг воспаления, который и послужил возникновению патологии. Для диагностики применяется биохимия крови, УЗИ, рентген и другие необходимые меры.
Чаще всего применяется консервативная терапия. Применение противовоспалительных средств, антибиотиков и мазей для снятия отека.
Описание
Патология развивается на фоне имеющегося Лимфаденита. Это воспаление сосуда лимфатического узла. Свидетельствует о ослаблении именной системы и неспособности организма бороться с воспалительным процессом. Боль возникает при сдавливании нервных окончаний увеличенными стенками сосуда. Боль имеет тянущий характер, усиливается при пальпации и ходьбе.
Среди симптомов можно выделить отечность и покраснение в месте воспалительного процесса, признаки интоксикации.
Биохимия крови, осмотр пациента, аппаратное обследование.
Лечение заключает в себе прием антибиотиков, противовоспалительных средств, наложение мазей. При нагноении требуется хирургическое вскрытие фурункулов с последующей противомикробной обработкой.
Патология возникает из-за нарушения концентрации пуринов. Повышенная концентрация мочевой кислоты способствует отложению солей в суставах пальцев ног.
Симптомы
Боль имеет приступообразный характер. Чаще всего приступ развивается в ночное время. Сустав пальца отекает, кожа краснеет. Боль острая, жгучая, поднимается от пальца вверх, усиливается при любом движении. Приступ может длиться до нескольких недель.
При возникновении приступа нужно обратиться к терапевту, ортопеду, ревматологу или хирургу.
Диагноз ставится на основании внешних симптомов и результатов биохимического анализа крови. Может понадобиться рентген или УЗИ сустава.
В первую очередь выясняется причина нарушения пуринового обмена. Применяются препараты для вывода мочевой кислоты.
Описание
Патология развивается на фоне закупорки сосудов холестериновыми бляшками. Заболевание развивается постепенно. Симптоматика нарастает. Боль в ступнях на ранних стадиях возникает только после физической нагрузки. После отдыха болевые ощущения пропадают. Боль может возникать в пальцах ног стопе и голени. Боль тянущая, начинающаяся с покалываний и неприятных ощущений.
Атеросклероз долгое время может протекать бессимптомно. Сосуды закупориваются постепенно. Сначала возникает чувство тяжести в ногах, появляются отеки.
В первую очередь нужно посетить терапевта. Он назначит необходимые анализы. В запущенных случаях может понадобиться помощь хирурга, чтобы восстановить просвет сосуда.
Диагноз выставляется по результатам УЗИ сосудов и биохимического анализа крови.
В первую очередь пациенту рекомендуется снизить холестерин в крови. Для этого применяются статины и специальная диета.
Описание
Это группа аутоиммунных заболеваний, которые характеризуются поражением суставов, сосудов и соединительной ткани пальцев ног. Боли при ревматических болезнях нарастают по мере развития поражения. На ранних стадиях боль умеренная, тянущая неприятная. Далее боль набирает интенсивность, при этом появляются другие характерные симптомы.
Деформация суставов – явный признак ревматического заболевания. При этом наблюдается активный воспалительный процесс с сильной болью и ограничением подвижности сустава.
За помощью нужно обратиться к ревматологу.
Ревматические заболевания диагностируются после комплексного обследования. Необходим анализ крови, рентген, УЗИ.
Лечение должен назначать только опытный врач. Препараты подбираются индивидуально в соответствии с разновидностью болезни.
Описание
Заболевание возникает из-за утолщения нерва стопы. Боль ощущается между 3 и 4 пальцами ног. Чаще всего патология поражает женщин. Боль имеет приступообразный характер. Чувствуется прострел между 3 и 4 пальцем. Боль сильная, острая, возникает внезапно.
Помимо боли присутствуют такие симптомы, как чувство дискомфорта при ходьбе, ощущение постороннего предмета в обуви, жжение, покалывания, боль после нагрузок.
Патология диагностируется при помощи рентгена и МРТ.
На начальных стадиях используется консервативное лечение, которое заключается в физиопроцедурах, смене обуви, ношении ортопедических стелек. В сложных случаях требуется операция. Техника оперативного лечения подбирается индивидуально. Это может быть удаление нерва, рассечение поперечной плюсневой связки, перелом головки четвертой плюсневой кости.
Описание
Остеомиелит или воспаление костного мозга с нагноением. Может развиваться на фоне травм пальцев или заражением костного мозга с кровотоком. Характер боли при данном заболевании ярко выражен. Боль сильная, нестерпимая.
Помимо острой боли у пациентов наблюдается высокая температура тела, озноб, головная боль, холодный липкий пот. При несвоевременно оказанной помощи, развиваются неврологические нарушения, такие как судороги, угнетение сознания, бред.
При подозрении на остеомиелит нужно срочно вызвать карету неотложной помощи.
При поступлении в стационар пациенту проводятся анализ крови, анализ мочи, УЗИ, рентген, пункция, инфракрасное сканирование.
Обязательно хирургическое лечение в сочетании с антибактериальной терапией.
Описание
Эта патология возникает при попадании вредоносных бактерий в волосяной фолликул на пальце ноги. Развивается гнойный процесс с характерной симптоматикой.
Симптомы фурункула ярко выражены. Кожа в месте поражения краснеет и отекает. У пациента может повышаться температура. Наблюдается ограниченность движения. При палпации боль резко усиливается.
За помощью нужно обращаться к хирургу.
Патология диагностируется по внешнему осмотру пациента и лабораторным исследованиям.
Лечение хирургическое. Вскрытие фурункула приводит к исчезновению боли.
Это состояние возникает от неправильной гигиены ног. При подстрижке ногтевой пластины остается острый угол, который и врастает в ногтевое ложе. Боль при данном состоянии острая, усиливается при ходьбе и пальпации.
Сильная боль, нагноение в месте вросшего ногтя.
Также носит название корешковый синдром. Развивается на фоне сдавливания корешков спинных нервов пластинами позвоночного столба. Боль при данной патологии острая, резкая. При смене положения тела боль может усиливаться или стихать. Пациент подсознательно выбирает наиболее безболезненное положение тела.
Ограничение подвижности, резкая боль, отсутствие воспаления, изменение характера боли при перемене позы.
Для диагностики сдавливания нервных окончаний проводится осмотр и опрос пациента. Также применяется аппаратная диагностика при помощи МРТ, КТ.
Лечение заключается в снятии воспаления нервных окончаний. Применяются противовоспалительные и обезболивающие препараты.
Описание
Возникает на фоне спазма периферических сосудов неизвестного происхождения. Характеризуется сильными болями из-за нехватки кислорода в тканях. Патология часто наблюдается при системных патологиях соединительных тканей. Во время спазма пациент испытывает сильную боль и онемение пальцев.
Одним из ярких симптомов является побеление или посинение пальцев ног при холодных температурах. Чаще всего патологии подвержены женщины. Не нужно путать синдром и болезнь Рейно.
Терапевт даст направление к сосудистому хирургу или другому узкому специалисту, если причиной стала другая патология.
Диагноз ставится на основании опроса и осмотра пациента, УЗИ сосудов.
Специфического лечения не существует. В основном применяются средства для снятия спазма.
Это инфекционное заболевание, которое вызывается бактерией лепры. Характеризуется постоянной болью в пальцах ног. Может поражать другие отделы скелета.
Ранним симптомом проказы является неприятное ощущение при прикосновении к пораженному участку. На поздних стадиях боль сменяется потерей чувствительности. Часто патология сопровождается нагноением.
Инфекционист, терапевт, хирург.
Проказа диагностируется по соскобу из пораженного участка, биохимическому анализу крови и внешним симптомам.
Лечение лепры длительное и сложное. Пациент должен быть помещен в специальный стационар, все родственники должны пройти обследование. Терапия заключается в приеме медикаментов.
Причиной болей в пальцах одной ноги может крыться в травме, вросшем ногте, фурункуле или корешковом синдроме. Аутоиммунные и ревматические заболевания чаще всего поражают обе конечности, однако на ранних стадиях боль может ощущаться только в пальцах правой или левой ноги.
Срочно обратиться к врачу нужно при:
- Сильной резкой боли.
- Возникновении отека.
- Изменении цвета кожи.
- Ограничении подвижности.
- Структурных изменениях кожного покрова.
Дополнительно посмотрите видео на эту тему
Первую помощь нужно оказать пациенту при травме пальца. При растяжении и отеке надо наложить холодную повязку и вызвать врача. При ожоге или обморожении нельзя накладывать мази или народные средства, вызовите скорую помощь. При ревматических и сосудистых заболеваниях следуйте назначениям специалиста.
Если вас беспокоят боли в пальцах ног не часто и они не интенсивные, можно попробовать сменить обувь. Также при возникновении боли в конце дня рекомендуется использовать такие мази как троксивазин. В любом случае при боли в пальцах ног нужно обратиться к врачу. Самолечение в отдельных случаях может привести к инвалидности и развитию серьезных патологий.
Стоит отметить, что чаще всего болят пальцы на ногах у женщин. Это связано с ношением неудобной обуви или патологическим состоянием. Для того чтобы избавиться от неприятных ощущений, нужно установить причину боли. Это может сделать только опытный врач.
Если болит сустав ноги у стопы, природа боли многим бывает неизвестна. Более точное название проблемы — боль в голеностопном суставе.
- подвывих сустава;
- артритное воспаление;
- подагрическая деформация сустава;
- деформирующий артроз;
- перелом малоберцовой, большеберцовой, таранной кости, костей плюсны.
Чтобы разобраться, что именно стало причиной боли в конкретном случае, необходимо вспомнить, в какое время возникает дискомфорт. Приступы артрита происходят ночью в 3-4 часа, днем при ходьбе боль стихает. Для всех остальных причин такой зависимости нет. Очень важно, что случилось до появления неприятных симптомов. Всем видам переломов предшествовала хорошо запоминающаяся травма.
Немного по-другому обстоят дела с вывихом. Вывихи голеностопного сустава чаще всего происходят у очень толстых людей или у людей с деформированными связками. Человек подворачивает ногу, после чего чувствует боль, постепенно формируется отек. Отек является характеристикой, по которой можно отделить одно заболевание от другого. Так, при вывихе отекает сустав и прилежащие области.
При переломе отек сильный и может быть синюшный. Если перелом открытый, то могут быть видны отломки кости, в этом случае справиться с болью самостоятельно крайне сложно. При переломе таранной кости стопа уплощается, движения невозможны, отек может подниматься на лодыжку. Стопа с внутренней стороны похожа на подушку. При деформирующем артрозе болевым ощущениям предшествовала серьезная травма. Деформирующий артроз является осложнением вывиха или перенесенного ранее перелома. При артрите поражаются и другие суставы. Так как артрит начинается с мелких кистевых суставов, то к моменту поражения голеностопного сустава диагноз уже известен. То же относится и к подагрическому поражению сустава. Сначала деформируется большой палец ноги и гораздо позже голеностопный сустав. Что делать, если вы пропустили начало заболевания? Нужно обратиться к специалисту, он назначит необходимое обследование и по его результатам лечение.
Отдельно стоит отметить поражения других органов, приводящие к отеку голени без травматической составляющей. Это болезни сердечно-сосудистой системы, тромбозы, тромбофлебиты в ногах, некоторые инфекционные заболевания. В этом случае срок появления припухлости достаточно длительный и носит симметричный характер.
На приеме у врача пациенту с жалобой на то, что болит нога, назначат рентгенологическое исследование. Оно информативно, так как покажет перелом, если он есть, а еще отметит деформацию сустава. Для исследования состояния сосудов нижних конечностей проводят реовазографию. Могут назначить сдачу венозной крови.
Врач обязательно осматривает поврежденную конечность и расспрашивает пациента, пальпирует сустав.
Лечение назначает врач, после того как вы его посетите, в зависимости от причины поражения голеностопного сустава.
Если это подвывих, то больную конечность необходимо обездвижить эластичным бинтом, снизить нагрузку. В течение 2-3 недель состояние улучшается значительно, за 4 недели наступает полное выздоровление.
Если поставлен диагноз перелом, то под наркозом производят сопоставление осколков и накладывают гипсовую повязку. Назначают обезболивающие препараты на 5-7 дней. Чем меньше дней прием обезболивающих препаратов, тем лучше, так как они нарушают работу печени и почек, но не стоит заменять их народными средствами борьбы с болью. Гипсовую повязку снимают через 4-12 недель в зависимости от тяжести перелома. Назначают и хондропротекторы, препараты для восстановления хрящевой ткани.
Если это артрит или артроз, назначают обезболивающие мази финалгон, иногда фастум-гель и другие, а также назначают препараты для лечения основного заболевания. То же относится и к подагрическим болям.
Для возвращения функций больному суставу назначают физиолечение.
Это может быть электрофорез с лекарственными препаратами, магнитотерапия, фонофорез. Полезно санитарно-курортное лечение, оно дополняет основной курс терапии грязелечением, теплыми водами, массажем и т. д.
Существуют также и народные средства для снятия боли в суставах, но к ним можно обращаться только после визита к врачу. Если у вас болит сустав стопы — не стоит заниматься самолечением, так как очень часто это приводит к ухудшению состояния здоровья и дополнительным денежным затратам. Хотя народные методы и могут снять боль, но на причину заболевания они повлиять не могут. Нет ни одного средства эффективнее профилактики. В чем же профилактика боли в суставе голени?
Если у вас подагра или предрасположенность к ней, то необходимо соблюдать диету. А именно употреблять как меньше мяса, не употреблять продукты, содержащие щавелевую кислоту. Есть овощи, фрукты и кисломолочные продукты. Если вы страдаете от избыточного веса или склонны к полноте, то тоже следует пересмотреть свой рацион. По возможности проконсультироваться у диетолога. Причины высокого веса могут быть весьма разнообразны, и не во всех случаях это переедание. При большой массе увеличивается давление на колено и стопу.
Если у вас ревматоидный артрит, то стоит регулярно проходить курсы лечения, отказаться от приема алкоголя. Он снижает эффективность противоревматоидных препаратов. Это не говоря о пагубном влиянии на весь организм. Регулярные занятия спортом помогут вам чувствовать себя лучше и предотвратят появление избыточного веса.
Можно изготовить в домашних условиях настой на березе. Для приготовления вам потребуется взять 5 г сухих листьев березы, 5 г коры ивы, 5 г сухих цветов черной бУЗИны. Листья березы необходимо собирать в апреле-мае, в то же время следует собирать кору ивы. Цветы черной бУЗИны собирают в период цветения. Приготовленное сырье заливают 250 мл кипящей воды и настаивают в течение 8 часов. Пить по 50 г три раза в день в течение 14 дней, также раствором можно делать компресссы.
Еще готовят каштановую растирку. Для этого вам потребуются спелые плоды каштанов, которые собирают в конце сентября, и водка. Необходимо собрать пакет каштанов, около 2 кг. Далее очистить от плотной оболочки. Ядра измельчить на мясорубке. В пол-литровую банку набрать полученную смесь и залить 250 мл водки. Готовить на водяной бане 20 минут, не кипятить. Смазывать больные суставы. Желательно измельчить каштаны в муку, так как крупные частицы могут травмировать кожу.
Эти же средства можно использовать при болях в коленях.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Подагра – заболевание, обусловленное нарушением обмена пуринов. Характеризуется увеличением количества мочевой кислоты в крови, и отложениями ее солей (уратов) в суставных тканях.
Обычно подагрический приступ начинается как раз с появления болей в суставе большого пальца ноги. При развитии заболевания патологический процесс может распространяться на все большее число суставов – возникает полиартрит. Но чаще всего при подагре поражаются суставы именно нижних конечностей: коленные, голеностопные, суставы стоп. А наиболее выраженные нарушения и боли наблюдаются в суставах пальцев ног.
Приступы подагры начинаются преимущественно в ночное время. Характеризуется такой приступ быстрым нарастанием местной температуры вокруг сустава, и его покраснением. Быстро увеличивается его отечность и болезненность. Мучительная жгучая боль распространяется от пальцев вверх по ноге. Воспаление может захватывать и мягкие ткани, формируя клиническую картину флебита или целлюлита. Средняя продолжительность подагрических атак составляет несколько суток, а иногда и недель. После стихания признаков сустав постепенно приобретает свою нормальную форму.
При подагре обострения наблюдаются от двух до шести раз в год, а факторами, провоцирующими начало приступа, являются:
- злоупотребление алкогольными напитками;
- погрешности в рационе в виде большого количества мясных или жирных блюд;
- злоупотребление кофе, какао или крепким чаем;
- интенсивные банные процедуры.
Еще одним характерным симптомом подагры являются тофусы, которые выглядят как очаги патологических уплотнений, расположенные в подкожной клетчатке. Локализуются они обычно над пораженными суставами, на разгибательных поверхностях голени и бедер, на ушных раковинах, на ахилловых сухожилиях или на лбу.
- ревматизма;
- системной красной волчанки;
- псориаза;
- нарушения обмена веществ;
- аутоиммунных патологий.
Изолированные поражения пальцев ног при артритах встречаются довольно редко. Чаще всего у таких пациентов воспалительный процесс распространяется и на другие суставы. Кроме того, для артритов очень характерны симметричные болевые ощущения, то есть поражения одинаковых суставов на обеих ногах.
Артритная боль в воспаленном суставе обычно имеет весьма выраженную интенсивность. Появляется она не только при движениях, но и в покое. Также на пораженных артритом суставах возникают сильные отеки и припухлости. Кожный покров над воспаленными областями приобретает красный, багровый оттенок, увеличивается местная температура.
Помимо болевых ощущений, симптомами артрита также являются:
1. Ограничение движений в суставе.
2. Изменения его формы.
3. Неестественный хруст при нагрузках.
При разных видах артрита болевые ощущения развиваются в различных пальцах. Например, для псориатического и реактивного артрита более характерно поражение именно больших пальцев ног.
Остеоартроз – это дегенеративно-дистрофическое заболевание сустава, развивающееся в результате разрушения хрящевых тканей на суставной поверхности. При этой патологии боль сначала возникает периодически, только после физической нагрузки, и быстро пропадает в покое. Но с развитием заболевания интенсивность болей увеличивается, они не исчезают после отдыха, и могут появляться в ночное время.
Признаками остеоартроза являются следующие симптомы:
- утренняя скованность;
- болезненные уплотнения на краях суставной щели;
- ограничение движений в суставе;
- характерный хруст при движениях.
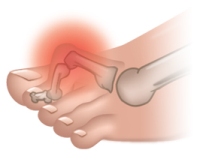
Артрозом пальцев ног страдают, в основном, женщины. Возникновение заболевания провоцируется ношением модельной обуви с острым носом на протяжении многих лет. В результате происходит деформация большого пальца, и его искривление в сторону второго пальца. Кроме того, начинает выпирать его косточка, которая натирается поверхностью обуви, и со временем также подвергается деформации. В итоге искривляются и увеличиваются в размерах все суставы большого пальца ноги. Это провоцирует появление болей и ограничение подвижности.
Если артроз прогрессирует, то палец может менять свою изначальную форму настолько, что его не удается вернуть в начальное положение, применив даже значительные физические усилия.
Осложнением артроза большого пальца является еще и то, что вслед за ним деформации подвергаются второй и третий палец ноги. В результате возникает комбинированная деформация стопы. Кроме того, из-за постоянного трения и травматизации сустава 1-го пальца в нем развивается бурсит.
Воспаление суставной сумки большого пальца ноги со скоплением в ее полости жидкости (экссудата) носит название бурсит. Эта патология характеризуется отеком, болевыми ощущениями, покраснением и жаром в районе большого пальца.
Основное проявление бурсита – наличие подвижной округлой припухлости в области пораженного сустава, имеющей мягкую консистенцию. Такая припухлость довольно болезненна при ощупывании, и легко определяется визуально.
Кроме того, увеличивается местная температура в области воспаления, и кожа приобретает багровый оттенок. При длительном течении бурсит может перейти и в хроническую форму. К воспалению в подобных случаях присоединяется отложение кальциевых солей, что вызывает появление постоянных болевых ощущений.
Если причиной бурсита была травма большого пальца ноги, то к воспалительному процессу может присоединяться и патологическая микрофлора. Возникает гнойный бурсит, а все симптомы становятся более выраженными:
- сильные боли во всей стопе;
- повышение общей температура тела;
- головная боль;
- слабость;
- тошнота и т.д.
При переломе фаланги пальца стопы в первые часы после получения травмы определяются:
- болезненность в месте перелома при ощупывании;
- значительная припухлость;
- боль при нагрузках на поврежденный палец;
- боли при пассивных движениях пальца;
- кровоподтеки на боковой и тыльной поверхности.
Боль и хромота при переломе сохраняются длительное время. Характерным симптомом является то, что для уменьшения болей человек обычно старается перенести опору на пятку. Часто повреждается также и ногтевое ложе, которое впоследствии служит местом проникновения инфекции.
Нарушения функций при переломах II, III, IV и V пальцев стопы могут быть не особо заметны. Поэтому пациент поначалу может даже и не подозревать о наличии перелома. Лишь через некоторое время, при нарастании болевых ощущений, человек обращается к врачу.
Остеомиелит – это гнойно-некротический процесс, который возникает в кости и костном мозге, затрагивая окружающие мягкие ткани. Причина этой патологии – проникновение в организм микрофлоры, продуцирующей гной. Зачастую остеомиелит в пальцах ног развивается в виде осложнения различных костных патологий, к примеру, при открытых переломах.
Острый остеомиелит начинается с резкого увеличения температуры тела до 39-40 o С.
Состояние пациента сильно ухудшается, что обусловлено нарастающей интоксикацией организма. Проявляется это заболевание также следующими симптомами:
- резкая боль в стопе;
- ознобы;
- головные боли;
- неоднократная рвота;
- иногда потери сознания и бред;
- возможна желтуха.
В первые несколько суток появляется сильная боль в стопе, которая может распространяться и на голень. В пораженных костях и суставах развиваются болевые контрактуры. Активное движение пальцами ног невозможно, а пассивное – сильно ограничено. Быстро нарастают отечные явления в мышцах и мягких тканях стопы и голени. Кожа над зоной поражения приобретает багровый цвет, сильно напряжена. Нередко на ней появляется выраженный венозный рисунок.
При переходе заболевания в хроническую форму самочувствие пациента может несколько улучшаться, выраженность боли в стопе снижается, а сама боль приобретает ноющий характер. Пропадают признаки интоксикации организма, и температура тела возвращается к норме. Зачастую в области поражения формируются свищи со скудными гнойными выделениями. Несколько таких свищей могут образовывать сеть подкожных каналов, которые впоследствии открываются на большом удалении от патологического очага. В дальнейшем возникает стойкая неподвижность суставов стопы и искривление костей пальцев.
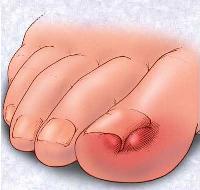
Болевые ощущения при этом могут иметь довольно выраженную интенсивность. Кроме того, характерно покраснение кожи вокруг вросшего ногтя, ее отек, а также присоединение инфекций.
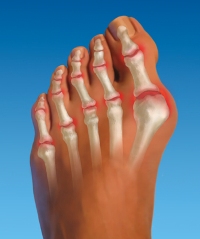
Вальгусная деформация – это искривление плюснефалангового сустава, при котором большой палец отклоняется в сторону своих соседей. Основная причина развития данного нарушения – плоскостопие и слабость сухожильно-связочного аппарата. Дополнительные факторы, способствующие возникновению вальгусной деформации, а соответственно и увеличению боли – ношение узкой обуви или обуви с чрезмерно высокими каблуками.
В подобных случаях возникновение болевых ощущений в пальцах ног связано с нарушениями опорно-двигательного аппарата в виде косолапости той или иной степени выраженности. Вследствие неправильного расположения стопы при хождении происходит неравномерное распределение нагрузки на нее. Большой палец постепенно оттесняется кнаружи и вверх, смещая за собой и остальные.
Так как сухожилия в области свода стопы пытаются ее стабилизировать, на мышцы, которые ответственны за подвижность пальцев, приходится дополнительная нагрузка. Пальцы оттягиваются назад и поджимаются, что приводит к значительному выпячиванию их суставов. Это и ведет к возникновению молоткообразной деформации. Кроме того, на выступающих вперед суставах быстро образовываются болезненные костные мозоли.
Деформированные молоткообразные пальцы упираются в обувь в различных местах и подвергаются трению. В тех областях, где искривленные пальцы прикасаются к поверхности обуви, возникает раздражение. Продолжающееся раздражение и трение может даже приводить к возникновению кожных изъязвлений в области поражения. По мере усиления таких деформаций пациенту становится все больнее и труднее передвигаться.
Наросты отмерших клеток, образующие плотные затвердения на коже, называются мозолями. В большинстве случаев подобные наросты возникают на подушечках пальцев стопы, на пятках или на боковых поверхностях большого пальца. Часто такое затвердение имеет длинное основание в виде глубоко проникающего в ткани корня. Мозоли обычно безболезненны в покое, но обладают выраженной болевой интенсивностью при нагрузках, ходьбе и давлении на пораженную область.
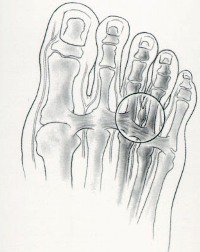
Вследствие ущемления нервов развивается травматический неврит. Воспаление носит хронический характер, что приводит к возникновению постоянной болезненности под пальцами ног.
Боль при этом заболевании обычно локализуется в области основания второго, третьего и четвертого пальцев стопы. Она имеет тенденцию к нарастанию при длительной ходьбе и ношении тяжестей. Кроме того, она часто отдает и в сами пальцы, а также вверх, в голень.
Одним их распространенных симптомов сахарного диабета являются изменения чувствительности и боль в пальцах ног, появляющаяся при ходьбе. Также при диабете часто наблюдается жжение в ступнях, преимущественно в ночное время. Причиной этих состояний служит нарушение кровообращения в нижних конечностях и поражения нервных окончаний.
Болевые ощущения в пальцах ног могут быть проявлением поражений артериальных сосудов нижних конечностей. Общие симптомы для таких заболеваний – это:
1. Побеление пальцев ног.
2. Боль при физических нагрузках.
3. Боль при переохлаждениях.
Две основные патологии, для которых характерна подобная симптоматика – это облитерирующий эндартериит и атеросклероз артерий нижних конечностей.
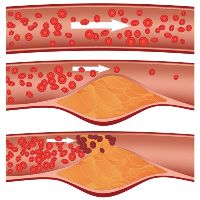
Для этого заболевания характерно уплотнение сосудистой стенки, которое проявляется ощущением сжимающих болей в мышцах ног и в стопе. Болевые ощущения нарастают при ходьбе. Кроме того, характерный признак атеросклероза артерий нижних конечностей – ощущение холодных стоп вне зависимости от времени года.
Болевой синдром в пальцах ног, особенно в промежутках между ними, может быть следствием дерматологических заболеваний. Чаще всего это массивные грибковые поражения стоп.
Кроме боли между пальцами ног, подобные нарушения проявляются также:
- зудом и жжением на коже стопы;
- покраснениями ногтей и изменением их формы;
- припухлостью кончиков пальцев;
- нарушениями окраски кожных покровов.
Боль в пальцах ног обуславливается широким спектром различных заболеваний, а потому данный симптом оказывается поводом к обращению к разным врачам-специалистам, в сферу компетенции которых входит диагностика и лечение спровоцировавшего их заболевания. Таким образом, ответ на вопрос, к какому врачу обращаться при боли в пальцах ног, зависит от того, какое именно заболевание предполагается у человека. А предположение заболевания основывается не только на боли в пальцах ног, но и на основании других имеющихся симптомов. Таким образом, очевидно, что выбор врача, к которому нужно обращаться в конкретном случае боли в пальцах ног, зависит от других имеющихся у человека симптомов. Ниже умы укажем, к докторам каких специальностей необходимо обращаться в зависимости от сопутствующих симптомов.

Если человека беспокоит сильная боль в любых пальцах ног, появляющаяся не только при движении, но и присутствующая в покое, сочетающаяся с отеком, припухлостью, разогреванием (кожа наощупь горячая), багровой окраской кожи в области болезненности, хрустом при физической нагрузке и ограничением движений в суставе, то подозревается артрит. В таком случае необходимо обращаться к ревматологу.
Когда боль в пальцах ног возникает периодически и всегда после физической нагрузки, а после отдыха может уменьшаться или вовсе исчезать, сочетается со скованностью стопы по утрам, хрустом при движении, ограничением подвижности и, возможно, деформацией больного пальца, то подозревается артроз. В таком случае необходимо обращаться к врачу травматологу-ортопеду (записаться).
Если боли в пальцах ног сочетаются с симптомами тендинита (боли в пальцах при ходьбе и при ощупывании сухожилий, хруст при движении, покраснение и разгоряченность кожи над областью болей) или бурсита (отек, боль, покраснение (кожа багровая) и горячая кожа в области большого пальца, сочетающиеся с мягкой припухлостью около сустава, и иногда с болями во всей стопе, повышенной температурой тела, слабостью и тошнотой), то необходимо обращаться к травматологу-ортопеду.
Если боль в пальцах ног ощущается после любого травматического воздействия на них (например, удар о твердый предмет, падение тяжелого на ногу, сдавление стопы дверьми с автоматическим закрыванием-открыванием и т.д.), то следует обращаться к врачу травматологу-ортопеду или, в его отсутствие, к общему хирургу (записаться).
Если боль в пальцах ног возникает на фоне резкого повышения температуры тела до 39 – 40 o С, сочетается с резкой болью во всей стопе (иногда также и в голени), отеком и багровой окраской кожи стопы и голени, с невозможностью пошевелить пальцами, ознобом, рвотой, головной болью, возможно желтой окраской кожи и склер глаз, потерей сознания, а через некоторое время боль стихает, общее состояние улучшается, но формируются свищи, из которых вытекает гной, то подозревается остеомиелит. В таком случае необходимо обращаться либо к травматологу-ортопеду, либо к хирургу.
Если боль в каком-либо пальце ноги (чаще большом) интенсивная и сочетается с покраснением кожи и отеком в области края ногтя, то подозревается врастание ногтя, и в таком случае необходимо обращаться одновременно к дерматологу (записаться) и хирургу. Врач-дерматолог будет заниматься консервативным лечением (без операции) вросшего ногтя, но если это невозможно, то направит к хирургу для его удаления. Если же человек не желает лечить вросший ноготь нехирургическими методами, а хочет удалить его хирургически, то можно сразу обращаться к хирургу.
Если боль в области пальца связана с мозолью, то необходимо обращаться к врачу-дерматологу.
Если боль в пальцах ног обусловлена вальгусной деформацией (большой палец наклонен к другим пальцам и сбоку стопы выступает «косточка»), косолапостью или молоткообразной деформацией пальцев ног (согнутые пальцы с сильным выпячиванием суставов), то следует обращаться к врачу-ортопеду (записаться).
Если человек страдает болями и нарушением чувствительности в пальцах ног, ощущаемыми при ходьбе, которые сочетаются с жжением в ступнях, постоянной жаждой, обильным и частым мочеиспусканием, повышенным аппетитом, потливостью, то подозревается сахарный диабет. В таком случае необходимо обращаться к врачу-эндокринологу (записаться).
Когда, помимо болей в пальцах ног, человека беспокоят признаки «перемежающейся хромоты» (боли, онемение и тяжесть в ногах, возникающие через некоторое время после начала ходьбы, заставляющие человека останавливаться, чтобы переждать боль, и только после этого снова продолжать движение) или атеросклероза сосудов ног (сжимающие боли в мышцах ног и стопы, ощущение холодных стоп в любую погоду), то следует обращаться к врачу-ангиологу (записаться), сосудистому хирургу (записаться) или флебологу (записаться). Если попасть к этим специалистам по каким-либо причинам невозможно, то следует обратиться к общему хирургу.
Когда человека беспокоит боль в пальцах ног и межпальцевых промежутках в сочетании с зудом и жжением, покраснением ногтей и изменением их формы, припухлостью кончиков пальцев, ненормальной окраской кожи на отдельных участках стопы, то подозревается грибковое заболевание, и в таком случае необходимо обращаться к врачу-дерматологу.
Поскольку боль в пальцах ног провоцируется разными патологиями, то в каждом случае при данном симптоме врач может назначать различные анализы и обследования, которые он выбирает в зависимости от предполагаемого заболевания. Соответственно, перечень обследований всегда будет зависеть от предположительного диагноза, который ставится врачом на основании других имеющихся у человека симптомов, помимо болей. Поэтому ниже мы укажем, какие анализы и обследования может назначить врач при боли в пальцах ног в зависимости от того, с какими другими симптомами она сочетается.
Когда эпизодически появляются болевые ощущения в пальцах ног в сочетании с их покраснением, отечностью и разогреванием (пальцы горячие наощупь), отдающие вверх по ноге, продолжающиеся в течение нескольких часов или недель, а после нескольких болевых приступов приводящие к формированию уплотнений (тофусов) над суставами пальцев, то подозревается подагра. В таком случае врач назначает следующие анализы и обследования:
- Общий анализ крови (записаться);
- Биохимический анализ крови (записаться) (мочевая кислота, общий белок, белковые фракции, серомукоид, фибрин, сиаловые кислоты, гаптоглобин, билирубин (записаться), мочевина, креатинин, холестерин, АсАТ, АлАТ, амилаза);
- Рентген суставов (записаться);
- Пункция воспаляющихся суставов с микроскопическим исследованием и бактериологическим посевом (записаться) суставной жидкости;
- Пункция тофусов с микроскопическим исследованием содержимого;
- УЗИ почек (записаться).
При подозрении на подагру врач обычно назначает все вышеперечисленные анализы, так как они необходимы для подтверждения предполагаемого диагноза. Наиболее важными для диагностики подагры исследованиями является определение концентрации мочевой кислоты в крови, выявление кристаллов солей мочевой кислоты в суставной жидкости и содержимом тофусов. По результатам УЗИ почек могут выявляться уратные камни. На рентгеновских снимках изменения, характерные для подагры, становятся видны только через пять лет после начала болевых приступов в суставах.
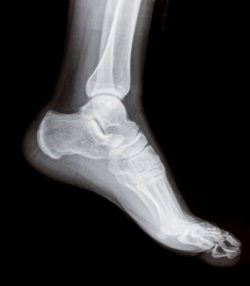
- Общий анализ крови;
- Анализ крови на ревматоидный фактор (записаться) и С-реактивный белок;
- Биохимический анализ крови (общий белок, белковые фракции, серомукоид, сиаловые кислоты);
- Анализ крови на концентрацию иммуноглобулинов IgG, IgA (записаться);
- Анализ крови на циркулирующие иммунные комплексы (ЦИК);
- Увеличивающий рентген стопы (записаться);
- УЗИ стопы (записаться);
- Томография (компьютерная и магнитно-резонансная) стопы;
- Термография стопы;
- Сцинтиграфия стопы;
- Пункция суставов (записаться) кисти с анализом внутрисуставной жидкости.
В первую очередь при подозрении на артрит назначаются анализы крови (общий, биохимический, на С-реактивный белок, ревматоидный фактор, на ЦИКи, на иммуноглобулины), так как это необходимо для подтверждения воспалительной природы заболевания. Так, если анализы крови в норме, то речь идет не об артрите, и врачу придется дополнительно еще раз подробно побеседовать и осмотреть больного, чтобы поставить другой предположительный диагноз.
Но если анализы крови не в норме (повышено СОЭ, количество серомукоида, сиаловых кислот, ЦИКов, иммуноглобулинов, С-реактивного белка и ревматоидного фактора), то речь идет об артрите, и в таком случае в зависимости от показателей анализов врач назначает следующие обследования, необходимые для постановки правильного окончательного диагноза. Так, если выявлена повышенная концентрация иммуноглобулинов и ЦИКов на фоне отсутствия ревматического фактора, то врач ставит диагноз неревматоидного артрита, и для оценки состояния тканей сустава и характера воспаления назначает рентген (записаться) и анализ внутрисуставной жидкости, получаемой путем пункции. Если имеется техническая возможность, то рентген заменяется компьютерной томографией, так как она дает несколько больше информации.
Если же в крови выявлено наличие С-реактивного белка и ревматоидного фактора, то врач ставит диагноз ревматоидного артрита, и назначает для оценки состояния сустава и характера воспаления рентген, магнитно-резонансную томографию и пункцию суставной жидкости с последующим ее анализом.
При ревматоидном и неревматоидном артрите в качестве метода дополнительной диагностики может назначаться УЗИ (записаться), которое позволяет выявить выпот в суставной полости и оценить степень тяжести патологических изменений в тканях, окружающих сустав. Если необходимо оценить активность воспалительного процесса и реакцию костной ткани на него, то назначается сцинтиграфия. А термография рассматривается в качестве только дополнительного метода самого артрита, так как позволяет зафиксировать характерное для патологии повышение температуры тела в области больных суставов.
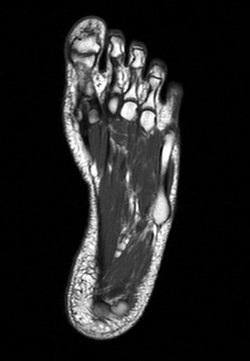
- Общий анализ крови;
- Анализ крови на С-реактивный белок и ревматоидный фактор;
- Рентген стопы;
- УЗИ стопы;
- Компьютерная томография стопы;
- Магнитно-резонансная томография стопы (записаться).
В первую очередь для исключения возможного артрита врач назначает общий анализ крови и анализ крови на С-реактивный белок и ревматоидный фактор. Если все анализы в норме, то речь идет об артрозе, и уже для его диагностики врач в первую очередь назначает рентген и УЗИ. Если имеется техническая возможность, то рентген лучше заменить компьютерной томографией, так как она позволяет получить больше данных. Как правило, после проведения УЗИ и рентгена/томографии обследование не продолжают, так как результатов этих обследований оказывается достаточно для точной постановки диагноза. Но если артроз привел к сильной деформации суставов пальцев ног, воспалению суставной сумки, связок или сухожилий, или же имеется необходимость проведения операции, то дополнительно назначается магнитно-резонансная томография.
Когда боль в пальцах ног указывает на тендинит (боль ощущается при ходьбе и ощупывании сухожилий, при движении пальцами слышен характерный хруст, кожа в области боли красная и горячая) или бурсит (в области большого пальца имеется отек и боль, кожа горячая и багровая, около сустава большого пальца видна мягкая и болезненная при прощупывании припухлость, иногда отмечаются боли во всей стопе, повышенная температура тела, слабость и тошнота) – врач назначает рентген и УЗИ. Рентген в таких случаях необходим для исключения переломов костей, а УЗИ необходимо для оценки состояния и степени выраженности воспаления в сухожилиях и суставной сумке, а также для отличения бурсита от тендинита. Если имеется техническая возможность, то в дополнение к УЗИ назначается магнитно-резонансная томография.
Когда боли в пальцах ног появляются после любой травмы (например, удар о твердый предмет, падение тяжелого на ногу, сдавление стопы дверьми с автоматическим закрыванием-открыванием и т.д.), то врач обязательно произведет осмотр и назначит рентген для выявления возможных переломов костей. Если переломов не обнаруживается, то рентген может быть назначен для оценки степени патологических изменений мягких тканей. Других обследований при травматических болях в пальцах ног обычно не назначают, так как в этом нет необходимости.
Когда боль в пальцах ног возникает фоне резкого повышения температуры тела до 39 – 40 o С, сочетается с резкой болью во всей стопе (иногда также и в голени), отеком и багровой окраской кожи стопы и голени, с невозможностью пошевелить пальцами, ознобом, рвотой, головной болью, но через некоторое время боль стихает, общее состояние улучшается, зато формируются свищи с истечением гнойного содержимого, тогда врач подозревает остеомиелит и назначает в обязательном порядке рентген для подтверждения диагноза. Если имеется техническая возможность, то рентген заменяют компьютерной томографией, дающей более полную информацию. Если нужно оценить также и состояние мягких тканей стопы и степень их вовлечения в патологический процесс, то назначается магнитно-резонансная томография или, если томография недоступна, простое УЗИ. Если имеются свищи, то назначается фистулография (записаться), чтобы определить их расположение, длину, сообщение с костью и т.д.
Когда боли в одном пальце ноги (обычно большом) сильные, сочетаются с покраснением и отеком кожи в области болезненности и локализуются у края ногтя, то подозревается врастание ногтя. В таком случае врач не назначает каких-либо анализов и обследований, а производит только осмотр, на основании которого диагноз и так очевиден.
Когда боль на пальце стопы обусловлена мозолью – врач производит осмотр, надавливает на нее и покручивает, чтобы отличить мозоль от подошвенной бородавки, болезни Мортона и др. Диагноз ставится на основании осмотра, дополнительные обследования не назначаются.
Когда боли в пальцах ног связаны с вальгусной деформацией (большой палец наклонен к другим пальцам и сбоку стопы выступает «косточка»), косолапостью или молоткообразной деформацией пальцев ног (согнутые пальцы с сильным выпячиванием суставов), то врач диагностирует заболевание на основании данных внешнего осмотра. Однако для оценки состояния суставов, костей и измерения различных размеров стопы врач может назначить рентген, плантографию (записаться) и подометрию.
Если боль локализуется под вторым, третьим и четвертым пальцами ног, присутствует постоянно, усиливается при ходьбе и сжимании стопы, отдает в пальцы и голень, то подозревается неврома Мортона, и в таком случае врач назначает следующие обследования:
- Рентген стопы;
- УЗИ стопы;
- Магнитно-резонансная томография (записаться).
Обычно в первую очередь назначается рентген и УЗИ. Рентген позволяет выявить деформации костей, а УЗИ – саму невриному. Именно поэтому оптимальным методом диагностики невриномы Мортона является УЗИ. Томография назначается редко, так как она, хотя и позволяет выявлять невриному, но ее информативность ниже, чем у УЗИ.
- Определение концентрации глюкозы в крови (записаться) натощак;
- Определение глюкозы в моче;
- Определение уровня гликозилированного гемоглобина в крови;
- Определение уровня С-пептида и инсулина в крови;
- Тест толерантности к глюкозе (записаться);
- УЗИ почек;
- Реоэнцефалография (записаться);
- Реовазография (записаться) сосудов ног.
Для диагностики диабета в обязательном порядке назначаются анализ на уровень глюкозы в крови и моче и тест толерантности к глюкозе, результатов которых достаточно для постановки диагноза. Другими анализами можно и пренебречь, если их невозможно выполнить, так как они относятся к дополнительным. Так, уровень С-пептида в крови позволяет различать первый и второй типы диабета (но это можно сделать и без анализов), а концентрация гликозилированного гемоглобина дает возможность оценить риск развития осложнений. Если врач подозревает наличие осложнений диабета (а при болях в пальцах ног их вероятность высока), то назначается УЗИ почек, реоэнцефалография мозга и реовазография сосудов ног.
Если боли в пальцах ног сочетаются с признаками эндартериита (во время ходьбы в ногах появляется сильная боль, онемение и тяжесть, так что человек должен останавливаться и ждать, пока боль не успокоится, и только после этого он может продолжать движение) или атеросклероза сосудов ног (в мышцах ног или стоп всегда присутствуют сжимающие боли, а стопы холодные в любую погоду), то врач назначает следующие анализы и обследования:
- Выслушивание тонов сердца стетофонендоскопом (записаться);
- Измерение артериального давления (записаться);
- Определение пульсации артерий ног руками;
- Биохимический анализ крови (холестерин, триглицериды, липопротеины высокой и низкой плотности);
- Артериография сосудов;
- Ангиография (магнитно-резонансным или мультиспиральным томографическим методом) (записаться);
- УЗИ сосудов конечностей (записаться);
- Допплерография сосудов конечностей (записаться);
- Реовазография конечностей (для оценки скорости кровотока);
- Термография;
- Капилляроскопия (записаться);
- Функциональные пробы (записаться) (термометрическая, Гольдфлама, Шамовой, паранефральная или паравертебральная блокада поясничных ганглиев).
Сначала врач измеряет давление, выслушивает тоны сердца, определяет пульсацию артерий ног, после чего обязательно назначает УЗИ, допплерографию, артериографию и реовазографию сосудов нижних конечностей. На практике, в большинстве случаев, этих исследований вполне достаточно для постановки диагноза и различения эндартериита и атеросклероза, но в случае сомнений врач может назначить дополнительно и другие обследования из вышеуказанных. Так, для подтверждения атеросклероза назначается ангиография, а эндартериита – термография, капилляроскопия и функциональные пробы.
Если человек страдает от болей в пальцах ног и межпальцевых промежутках, которые сочетаются с зудом и жжением, покраснением ногтей, изменением формы ногтей, припухлостью кончиков пальцев, изменением нормальной окраски кожи на стопе, то подозревается грибковая инфекция, и в таком случае врач назначает следующие анализы и обследования:
- Дерматоскопия (записаться);
- Осмотр пораженных участков под лампой Вуда;
- Определение рН кожи;
- Микроскопия соскобов с кожи и ногтя;
- Посев соскоба с кожи и ногтей на питательные среды.
Обычно врач назначает в первую очередь дерматоскопию, осмотр под лампой Вуда и микроскопию соскоба с кожи и ногтей, так как именно эти исследования позволяют поставить диагноз в большинстве случаев. Однако если поставить точный диагноз не удалось, то врач назначает посев соскоба с кожи и грибка на питательные среды, чтобы определить возбудителя грибковой инфекции и поставить диагноз.
Автор: Пашков М.К. Координатор проекта по контенту.
источник
