Многие современные люди сталкиваются с различными проблемами со здоровьем, которые могут возникнуть внезапно, причиняя массу неудобств, как с точки зрения острых симптомов, так и с точки зрения ограничения физической активности. К примеру, когда болят суставы стопы, человек зачастую не знает, следует ли обратиться к специалисту, либо же лечить симптомы на дому
К сожалению, на сегодняшний день очень многие пациенты обращаются к специалистам-медикам с вопросом: болят суставы стопы, что делать? В современном мире участились случаи заболеваний опорно-двигательного аппарата, к которым относят и болезни суставов. Кроме того, происходит омоложение данной группы заболеваний. Если ранее по статистике число большее число заболевших были пожилого возраста или от 50-ти лет, то теперь подобного рода недугами стали страдать и молодые люди, встречается патология стопы даже у юношей, подростков и детей.

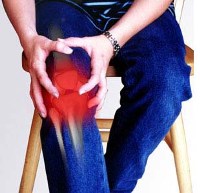
Боль в суставе стопы сильно ухудшает качество жизни: ограничивает подвижность, уменьшает двигательную активность, доставляет физический дискомфорт, провоцирует обращение к вспомогательным средствам передвижения (трости, палки, инвалидной коляски), полностью обездвиживает человека. Конечно, это крайний случай, однако, люди склонны затягивать с лечением. Большинство пациентов предварительно игнорировали болевую симптоматику, хруст, отечность, покраснение и появление локальной температуры. Только в экстренных случаях, когда болевой синдром становился нестерпимым, что закрывать на него глаза просто в дальнейшем невозможно, наши люди обращаются за консультацией с вопросом: болят суставы рук и ног что делать.
Заболевание суставов стопы при этом переходит в острую стадию или в хроническую, соответственно, такие формы недуга требуют более комплексного, основательного и интенсивного подхода. Ведь всем известно, что лучшая мера по лечению заболевания – это профилактика, как правило, случаи обращения ничего общего с профилактикой не имеют, иногда ситуации настолько критичны, что болезни суставов стопы ног требуют уже радикальной терапии – хирургического вмешательства, операции.
На сегодняшний день боль в стопах могут быть спровоцированы множеством заболеваний, классификация, созданная специалистами-артрологами весьма обширна. Но она в большинстве объединяет две основных группы патологи – артрозы и артриты. Также медики выделяют смешанную группу. В том случае, если существует первичное заболевание, например, артроз, его прогрессирование или обострение может спровоцировать развитие артрита, как вторичного заболевания. Или же ревматизм может повлиять на образование ревматоидной формы артрита, артрит при этом является вторичной формой недуга. Боли в суставах стопы явление все более распространенное. Это обусловлено рядом важных факторов, прежде всего: неправильный образ жизни, наличие вредных привычек, употребление алкоголя, гиподинамия и недостаточная двигательная активность. Также на формирование артрозов и артритов может влиять избыточная активность, чрезмерные нагрузки, постоянное нахождение «на ногах», ожирение, нездоровый рацион. Все это в конечном итоге приводит к тому, что данная категория заболеваний «омолаживается».
Заболевания суставов стопы требуют безотлагательного терапевтического воздействия, чем раньше будет дифференцирован диагноз, тем большие шансы на полное выздоровление, поскольку опасность это группы болезней заключается в том, что они переходят в хронические формы, которые практически не поддаются коррекции. В этом случае можно говорить лишь о ремиссии и временном приостановлении острых фаз.
Как было сказано выше, медики-специалисты выделяют две больших категории данных болезней: артриты и артрозы.
Артрит – это заболевание, которое характеризуется выраженным воспалительным процессом в суставе, который поражает суставные элементы – костные, хрящевые, связочные и сухожильные ткани. В силу этого появляется дегенерация и дистрофия (изнашивание) сустава. В том случае, если артрит не подвергается терапевтическому лечению, то сустав теряет свою функциональность, подвижность, происходит разрушение отдельных его частей, вызывая множество неудобств пострадавшему.
Болят суставы стопы – основная жалоба всех тех, кто обращается за помощью. Это и есть главный симптом течения болезни. Боль на ранних стадиях может проявлять себя невыражено, после отдыха и вовсе исчезать. Однако со временем боли в суставах пальцев рук и ног становятся интенсивнее. Чрезмерная активность по типу бега, ходьбы провоцирует резкую, простреливающую боль, отдых лишь несколько унимает разыгравшиеся болевые ощущения. Боль при этом становится ноющей, нередки жалобы боле на погоду.
источник
Стопа человека – это важный элемент опорно-двигательной системы. Она предназначена для передвижения и поддержания тела в вертикальном положении. На эту часть ноги приходится колоссальная нагрузка статического и динамического характера, выдерживать которую помогают стабильные суставы, развитые мягкие ткани, крепкие мышцы и связки. Воспаление суставов стопы возникает в результате травм, инфекций, сильной перегрузки, ношения неудобной обуви. Оно провоцирует сильную боль. Несмотря на неприятные ощущения, люди не спешат обращаться к врачу, а отсутствие своевременного лечения приводит к серьезным проблемам даже у молодежи.
Стопа, для выполнения возложенных на нее функций, имеет стабильную и прочную структуру. Она состоит из 26 костей, 33 суставов и больше сотни связок, мышц и сухожилий. Стопа обеспечивает:
- равновесие и опору при стоянии;
- поглощение энергии удара во время приземления, и придание телу вертикального положения в момент отталкивания от опоры;
- защиту опорно-двигательной системы от перегрузок и травм.
- предплюсны – она имеет две крупные кости: таранную и пяточную;
- плюсны – содержит пять трубчатых костей;
- фаланги пальцев – трубчатые кости (большой палец состоит из двух, остальные – из трех).
Для функциональности все кости стопы соединены суставами. Лекари Востока считают, что стопа является индикатором организма человека. По ее состоянию можно определить все недуги человека. Нездоровые ощущения в этой области не должны оставаться без внимания.
Почему болит сустав стопы? Причин этому явлению много. Самыми распространенными являются:
- Ношение неудобной и тесной обуви – ежедневное использование туфель на высоких каблуках, сдавливающих ногу, приводит к перенапряжению мышц и уменьшению кровотока.
- Избыточная масса тела – постоянно давит на суставы ступней.
- Плоскостопие – модификация формы стопы в результате опущения поперечного и продольного свода.
- Травмы: вывих, перелом плюсневых костей, ушибы, разрыв и растяжение связок.
- Повышенная физическая нагрузка.
Все эти факторы способствуют увеличенной нагрузке на плюснефаланговые суставы стопы. Кроме них, на болезненные ощущения влияют системные нарушения, происходящие в организме. К ним относятся:
- Инфекционные болезни – происходит поражение тканей и суставов при воспалении кишечника, мочеполовой и дыхательной системы, сифилисе, гонорее.
- Остеопороз – вымывание кальция и фосфора из костей.
- Артрит – он поражает людей в любом возрасте и является системным заболеванием.
- Артроз суставов стопы – это возрастное заболевание.
- Подагра – вследствие нарушения обменных процессов в суставах происходит отложение мочевой кислоты.
- Диабетическая стопа – осложнение сахарного диабета. В результате нарушения обменных процессов ухудшается кровоток в мелких сосудах, и происходят изменения стопы.
- Синовит – воспаление синовиальной оболочки.
- Периостит – острое воспаление надкостницы.
- Псориатический полиартрит – наступает после длительного лечения кожных заболеваний, а в редких случаях опережает их, и перед кожными высыпаниями начинают болеть суставы стопы.
- Варикозная болезнь – является следствием врожденных нарушений строения венозной стенки, длительного пребывания в положении сидя или стоя, сердечной недостаточности.
- Лигаментит – воспаление связок.
- Боли в мышцах – зачастую похожи на суставную боль. Миозит может быть вызван инфекцией или иметь другое происхождение.
При появлении сильной боли в суставах ног человек пробует все лекарственные средства, что есть под рукой, лишь бы избавиться от нее. Некоторые, попробовав эту мазь, получают положительный эффект и рекомендуют ее своим знакомым. Многие врачи относятся отрицательно к применению ветеринарных препаратов для лечения людей, считая, что они содержат увеличенную концентрацию веществ, которые способны вызвать раздражение, аллергию и ожоги кожи. Производитель за побочные явления не несет никакой ответственности, так как мази изготовлены для животных, и использовать их надо по назначению. Другие медицинские работники склонны считать, что мазь «Лошадиная сила» оказывает терапевтическое действие. Ее химический состав аналогичен соответствующим лекарственным препаратам для человека. Лошадиную мазь для животных используют для уменьшения у них болевого синдрома, развившегося в результате травмы или заболевания ног. Ее применяют и в профилактических целях при интенсивных физических нагрузках. Мазь содержит только натуральные компоненты. В ее состав входит:
- Витамин E – отличный антиоксидант. Он замедляет старение клеток, содействует быстрому заживлению ран, предотвращает образование тромбов.
- Масло лаванды – оно придает упругость коже и смягчает ее.
- Эфирное масло мяты – оказывает охлаждающее действие, снимает напряжение мышц.
- Вспомогательные вещества: карбопол, пропилпарабен, метилпарабен, соевое масло, глицерин, вода.
Помимо этого, мазь «Лошадиная сила» производит согревающий эффект за счет экстракта каштана и перца. Люди наносят ее на кожу тонким слоем и втирают массирующими движениями. Процедуру проводят дважды в день. Для усиления эффекта от препарата, больной сустав заматывают теплым шарфом. Максимальное облегчение наступает через две недели, улучшение отмечают после двух применений.
При поражении сустава и отсутствии соответствующей терапии процесс начинает прогрессировать и захватывает околосуставные ткани, возможно присоединение и вторичной инфекции. Со временем происходит деформация и, например, на суставе стопы большого пальца может появиться косточка. Выделяют несколько специфических признаков недуга:
- Боль в суставе – сначала присутствует легкий дискомфорт, которой списывают на усталость, затем болезненность усиливается и начинает ограничивать ходьбу.
- Уменьшается объем движений в суставе.
- Наблюдается покраснение кожных покровов в области поражения, и повышение температуры.
- Отек постепенно распространяется на ткани, окружающие сустав.
Каждое конкретное заболевание суставов стопы имеет свои особенности, рассмотрим некоторые из них:
- Артроз. Чаще встречается у пожилых людей. Он поражает суставы пальцев стопы, и при отсутствии лечения приводит к полному обездвиживанию. Болевые ощущения на ранней стадии возникают только после большой физической нагрузки, отмечается хруст плюснефаланговых суставов, с развитием заболевания он усиливается. Присутствует тупая ноющая боль, усиливающаяся после нагрузки. Она затихает к утру и вновь возникает вечером. С развитием недуга каждый приступ боли может длиться более суток.
- Артрит – поражает не только опорно-двигательный аппарат, но и жизненно важные внутренние органы. При этом заболевании поражены мелкие суставы стопы. Они характеризуются отечностью, болезненностью и покраснением кожи над пораженной областью. Движения суставов ограничены, боль усиливается утром, к вечеру она стихает, при этом скованность движений уменьшается.
- Подагра – заболевание, связанное с суставом большого пальца ноги. В результате неправильной работы печени происходит отложение солей пуриновой кислоты в суставе, что вызывает боль. Начальная стадия недуга никак себя не проявляет. Со временем появляются боли приступообразного характера, которые затем становятся постоянными. Сустав большого пальца опухает, наблюдается отечность, поднимается температура тела до 39 градусов. Самая сильная боль возникает в ночное время.
- Остеопороз – недостаточное содержание кальция и фосфатов в костях стопы. Болезненные ощущения появляются в состоянии покоя и усиливаются при физических нагрузках.
- Травмы стопы – наблюдается сильная боль, нарушения или невозможность движения, отек, кровоизлияние.
- Ревматизм – боли отмечают в области подъема стопы, возникает покраснение над воспаленной областью, температура, сильные боли могут возникать в разных суставах и быстро проходить.
Пациенту, когда болит сустав стопы, следует обратиться в учреждение здравоохранения к участковому врачу или хирургу. Он соберет анамнез заболевания, проведет тщательный осмотр больного сустава и назначит следующие диагностические процедуры:
- Общий анализ крови – будет определена скорость оседания эритроцитов и содержание лейкоцитов для выявления воспалительного процесса. А также выявят количество эозинофилов, что определит аллергию.
- Биохимический анализ – покажет ревматический фактор и C-реактивный белок.
- Рентгенограмма – уточнит выраженность патологического процесса и поможет исключить травмы сустава.
- Компьютерная или магниторезонансная томография позволит уточнить нюансы болезни.
- Пункция для исследования суставной жидкости.
- УЗИ области сустава.
- При подозрении на туберкулез для исследования берут специальные пробы.
После получения всех результатов обследований, а при необходимости и консультации у других специалистов (инфекциониста, ревматолога, гематолога, эндокринолога, фтизиатра), врач назначит курс терапии.
Особое внимание при проведении диагностики состояния стопы следует уделить магнитно-резонансной томографии. Она является безопасной и безболезненной процедурой, которая прекрасно подходит для обследования детей и беременных женщин. Очень важно отметить, что данные, полученные в результате МРТ по исследованию стопы, имеют высокую точность. На снимках стопа видна в разных плоскостях. Это помогает диагностировать опухоли, установив их размеры с точностью до миллиметра, надрывы, растяжения, субхондральные кисты, инородные тела, находящиеся в области сустава. МРТ можно проводить, как контрольное исследование при лечении, то есть намного чаще, чем компьютерную томографию или рентген.
Главными показаниями к МРТ суставов служат:
- переломы, которые сложно диагностировать, вывихи, растяжения, разрывы связок и сухожилий;
- опухоли доброкачественного и злокачественного характера;
- невыясненного генезиса боли в районе сустава, ограничения маневренности, отеки;
- чужеродные тела в области сустава;
- недуги аппарата связок;
- зажатие нерва;
- повреждения капсулы сустава;
- артрозы и артриты.
Специальной подготовки для проведения МРТ стопы не требуется. Магнитному полю подвергается только часть тела. Эта процедура служит одним из методов диагностики. Только с ее помощью нельзя поставить окончательный диагноз, но в некоторых случаях без МРТ не обойтись.
Для устранения симптомов и лечения суставов стопы врач в зависимости от причины, вызвавшей патологию, назначит следующие препараты:
- нестероиды: «Диклофенак», «Индометацин», «Ибупрофен»;
- антибиотики: цефазолинового и пенициллинового ряда;
- гормоны: «Дексаметазон», «Триамцинолон», «Преднизолон», «Гидрокортизон»;
- препараты, способствующие восстановлению структуры тканей: «Глюкозамин», «Хондроитин»;
- обезболивающие медикаменты: «Новокаин», «Кеторолак», «Лидокаин»;
- лекарственные средства, регулирующие концентрацию щелочи и кислоты в крови: «Регидрон», раствор 4% натрия гидрокарбоната.
При некоторых заболеваниях суставов необходимо использовать антивирусные препараты, гормоны для коррекции работы поджелудочной и щитовидной железы, противотуберкулезные средства.
Болят суставы, чем лечить? В этом помогут процедуры физиотерапии, которые используют совместно с медикаментозным лечением. Наиболее часто назначают следующие:
- Магнитотерапия – воздействие магнитного поля на ткани пораженной области улучшает в них микроциркуляцию, уменьшает отечность, хрящи и надкостница восстанавливаются быстрее.
- Электрофорез – данный метод позволяет доставить лекарственные средства в подкожный слой, откуда они постепенно воздействует на пораженную область стопы.
- УВЧ – ультравысокие частоты оказывают благоприятное воздействие на ткани нижних конечностей, улучшая в них обмен веществ.
Благотворное влияние физиопроцедур неоспоримо, но данные процедуры подходят не всем. Противопоказанием являются заболевания сердечно-сосудистой системы, злокачественные опухоли, нарушения психики и возраст пациента старше 65 лет.
При комплексном подходе к лечению суставов используют мази с перцем. Они оказывают раздражающее и согревающее действие, расширяя сосуды. В околосуставную область усиливается приток крови, кислорода и питательных веществ. Происходит нормализация обменных процессов, больной чувствует облегчение. В основе лучших мазей для суставов жгучий перец, змеиный и пчелиный яд, салициловая кислота. Следует помнить, что согревающие мази нельзя применять детям до пятилетнего возраста, при дерматитах и открытых ранах, а людям с почечной недостаточностью противопоказаны растирания с салициловой кислотой.
Мази с капсаицином (алкалоидом, который содержится в разных видах стручкового перца) обладают следующим эффектом:
- расширяют сосуды;
- уменьшают воспаление;
- заживляют и регенерируют ткань;
- снимают отеки;
- нормализуют питание тканей;
- обладают бактерицидным действием;
- оказывают антиоксидантное воздействие.
Кроме всех перечисленных свойств, растирки с перцем доступны по цене, считаются лучшими мазями для суставов и пользуются спросом. Перед применением средства необходимо проконсультироваться с врачом.
Артрит – это аутоиммунное заболевание, поражающее мелкие суставы кистей рук и стоп. Его провоцируют чрезмерные физические нагрузки, бактериальные и вирусные инфекции, стрессовые ситуации. Больной испытывает сильные постоянные боли, возникает скованность движений, отеки. Это приводит к расстройствам нервной системы и депрессиям. При появлении боли необходимо как можно быстрее обратиться за квалифицированной помощью. На ранних стадиях болезни можно воспользоваться для лечения суставов кремом «Цитралгин». Его назначают пациентами любого возраста, и средство почти не имеет противопоказаний. Крем «Цитралгин» при артрите:
- уменьшает воспалительный процесс;
- снижает болевые ощущения и отеки;
- нормализует движения;
- уменьшает скованность суставов после ночи.
Применение обезболивающих мазей, гелей и кремов для лечения суставов совместно с назначенной врачом терапией, поможет существенно облегчить состояние больного.
Оперативный метод используют в том случае, когда консервативное лечение не дает результатов или не эффективно, например, при разрыве связок. При позднем обращении к врачу операцию делают и при удалении шишки на первой фаланге. В результате ее разрастания происходит деформация суставов других пальцев, поэтому измененный участок спиливают, и фрагменты кости фиксируют металлической конструкцией в правильном положении. После реабилитации проводят повторную операцию, в процессе которой устройство вынимают. Данная методика лечения считается эффективной.
При систематических болях необходимо принимать адекватное лечение. Диагноз может поставить только врач и лишь потом назначить нужную терапию, но можно и в домашних условиях облегчить свое состояние. Для этого необходимы:
- Разгрузка и отдых. Всем следует носить удобную обувь по ноге. Женщинам лучше отказаться от постоянного использования обуви на высоком каблуке. Не стоит ходить пешком на значительные расстояния и продолжительное время стоять на ногах.
- Теплые ванны. Они снимут ноющие боли и утомление после трудового дня. Всевозможный массаж: ручной с использованием масла, хождение по специальному коврику, песку, мелким камушкам – все это облегчит состояние, если болит сустав стопы.
- Препараты кальция и витамины. Периодический прием кальция и витаминных комплексов поможет наполнить костную ткань необходимыми веществами.
- Специальная обувь. Ортопедическая обувь и специальные стельки являются эффективными средствами борьбы с болями в ступнях.
Необходимо помнить, что домашними средствами можно только временно облегчить болезненность суставов, но не излечить заболевание. При сильных и постоянных болях желательно обратиться к доктору, который после тщательного обследования поставит верный диагноз и пропишет курс лечения при воспалении сустава стопы. Очень важно на ранней стадии болезни обратиться за квалифицированной помощью.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Основные суставы нижних конечностей – это:
1. Тазобедренный, соединяющий бедренную и тазовую кость.
2. Коленный, соединяющий большеберцовую кость, бедренную кость и надколенник.
3. Голеностопный – соединение малоберцовой, большеберцовой и таранной костей.
4. Суставы стопы и пальцев ног.
Нарушений, следствием которых является появление боли в суставах ног, довольно много. Поэтому удобнее всего их описать, разделив на патологии, которые могут возникнуть в любом из перечисленных суставов, и заболевания, характерные для конкретной области.
Общие заболевания, вызывающие боли в суставах ног:
- артрит;
- остеоартроз;
- воспаление связок и сухожилий суставов;
- поражения позвоночника;
- остеомиелит;
- формирование остеофитов;
- опухоли суставов;
- хондрокальциноз;
- бурсит;
- диффузный фасциит;
- синовиальный хондроматоз;
- гемофилия.
Поражения конкретных суставов:
- вывихи в бедре, колене и голеностопном суставе;
- повреждения собственной связки надколенника;
- повреждения коленного мениска;
- разрыв подколенной кисты;
- повреждения ахиллова сухожилия;
- повреждения собственных связок голеностопного сустава;
- плоскостопие.
- псориаз;
- системная красная волчанка;
- ревматизм;
- аутоиммунные патологии;
- нарушение обмена веществ.
Различают 2 формы артрита:
1. Острая, характеризующаяся резкой болезненностью, отеком, повышением температуры в районе сустава, и покраснением кожных покровов.
2. Хроническая, протекающая медленно, не выражено, и вызывающая боль периодически, изредка.
Эта неявность симптомов во втором случае – фактически основная опасность хронической формы артрита. Пациент не обращает внимания на имеющееся заболевание на протяжении длительного времени, и таком образом может довести больной сустав до полного разрушения.
Артритная боль в суставах нижних конечностей чаще всего имеет довольно выраженную интенсивность. Она возникает не только при движениях, но и в покое. Помимо этого, при любых артритах наблюдаются сильные отеки и припухлости пораженной области. Кожный покров над воспаленным суставом приобретает красный или багровый оттенок. Также увеличивается местная температура. Для артрита также характерно ограничение подвижности в суставе: нарушается его сгибание и разгибание.
Причиной ревматоидного артрита является то, что иммунная система больного по неизвестной причине воспринимает клетки собственного организма, как чужие, и пытается их уничтожить. Это приводит к воспалению, нарушению функций, и в результате – к развитию заболевания.
Течение ревматоидного артрита — обычно хроническое. Воспаление сначала захватывает суставы кистей или пальцев стоп, а затем распространяется по конечностям, постепенно поражая все суставы снизу вверх на ногах и руках.
Самым характерным признаком данного заболевания является симметричность поражения суставов. Это значит, что воспалительный процесс развивается в одних и тех же суставах на обеих конечностях одновременно (например, беспокоить начинают оба коленных или оба тазобедренных сустава).
В областях, пораженных заболеванием, наблюдается отечность и покраснение кожных покровов. Конечности не двигаются в них в полном объеме. А сами суставы приобретают характерную веретенообразную форму.
Боли бывают постоянными или периодическими. Резкие, выраженные боли для этого заболевания не характерны. Они достаточно ощутимы, но вполне терпимы. Человек отмечает скованность – затруднение в движении на протяжении нескольких часов после сна. Больной говорит, что ему нужно «расходиться». После физической нагрузки боль несколько снижается.
При отсутствии своевременного лечения в пораженных суставах могут развиваться вывихи и подвывихи. Различают две основные причины таких состояний:
1. Связки и суставные капсулы разрушаются, что лишает суставы устойчивости. В то же время сухожилия продолжают оказывать тягу. Это и приводит к возникновению деформации.
2. Могут разрушаться сухожилия, в которых также развивается воспаление. Они замещаются рубцовой тканью и рвутся в тех местах, где подвергаются трению и давлению.
Псориатический артрит в большинстве случаев развивается у пациентов, уже имеющих псориатические бляшки на коже – сухие красноватые шелушащиеся пятна на поверхности тела и волосистой части головы.
Для псориатического поражения суставов нижних конечностей, особенно на пальцах, характерно «осевое воспаление». Поражаются сразу все мелкие суставы пальца, он краснеет и приобретает сосискообразную форму. Кроме того, для данного заболевания не характерна симметричность процесса.
Подагра – это заболевание, обусловленное нарушением обмена веществ, в частности, пуринов. Вызвано оно увеличением концентрации мочевой кислоты в крови, и отложением ее солей (уратов) в суставных тканях.
Чаще всего первым признаком подагрического приступа является боль в суставе большого пальца ноги. Но при прогрессировании поражения патологический процесс постепенно вовлекается все большее количество суставов. Это состояние называется полиартритом.
Приступ подагры начинается преимущественно в ночное время. Он характеризуется быстрым ростом местной температуры вокруг пораженного сустава, и его покраснением. Также быстро нарастает его отек и болезненные ощущения. Мучительная жгучая боль может распространяться от пальцев вверх по ноге. В среднем продолжительность типичной подагрической атаки составляет от нескольких суток до нескольких недель.
Обострения при данном заболевании наблюдаются 2-6 раз за год. Факторами, способными спровоцировать начало приступа, служат:
- погрешности в рационе питания в виде большого количества мясной или жирной пищи;
- злоупотребление алкогольными напитками;
- злоупотребление крепко заваренными чаем, кофе или какао;
- интенсивные банные процедуры.
Еще один характерный признак подагры – тофусы, имеющие вид очагов патологических уплотнений, расположенных в подкожной клетчатке. Обычно они формируются над пораженными суставами, на разгибательных поверхностях голени и бедер, на ахилловых сухожилиях, на ушных раковинах или на лбу больного.
Подробнее об артритах
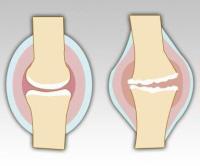
Боли при остеоартрозе чаще наблюдаются в коленных, а также в тазобедренных суставах. Но данная патология может поражать и мелкие суставы стоп.
Классические симптомы остеоартроза:
- боль при физическом напряжении;
- боли при надавливании на область сустава;
- ограничение движений в нем.
Боль при остеоартрозе обычно тупая, усиливается днем, особенно при физическом напряжении. Ее интенсивность гораздо меньше по утрам и после длительного отдыха. Периодически в суставах можно услышать характерные пощелкивания и похрустывания. По мере развития заболевания болевой синдром усиливается. Боль не прекращается после отдыха, и может появляться даже ночью. Течение остеоартроза — волнообразное: иногда обострение длится несколько месяцев, а иногда приступ может прекратиться всего через пару дней.
Тендинитами, или тендинозами, называется группа воспалительных поражений сухожилий. Если процесс распространяется на сухожилие и оболочку, которая его окружает, то говорят о тендовагините. И то, и другое заболевание характеризуются болью и нарушениями двигательных функций.
Суставы нижних конечностей фиксируются довольно большим количеством связок и сухожилий. Поэтому воспалительные процессы в них всегда будут приводить к появлению боли в самом суставе. Кроме того, при воспалениях сухожилий уменьшается их прочность. Это создает опасность появления разрывов, а значит, и суставных вывихов.
Основными симптомами воспаления сухожилий являются:
- боли при активных движениях с участием пораженного сухожилия;
- относительная безболезненность таких же пассивных движений (т.е. тех, которые совершает с суставом больного другой человек);
- боль при надавливании на воспаленное сухожилие;
- увеличение температуры кожи и покраснение над пораженным сухожилием;
- похрустывание при движении в суставе с пораженным сухожилием.
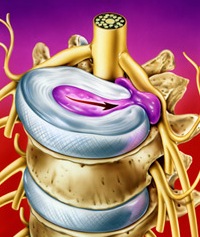
Основное отличие от непосредственно суставных поражений состоит в характере болевых ощущений:
1. Боль, спровоцированная повреждениями позвоночника, беспокоит пациента не только при движениях ног, но и в покое, а в некоторых случаях даже может разбудить ночью.
2. Болезненные ощущения не отмечаются строго в области пораженного сустава, а распространяются в него из области поясничной области, как бы пронзая всю ногу.
Причиной подобных болевых ощущений может стать ущемление нервных путей при межпозвоночных грыжах или остеохондрозе позвоночника. Эти нарушения приводят также к развитию радикулита – воспалению нервных корешков, выходящих из спинного мозга.
Основной симптом радикулита – болезненность по ходу вовлеченных нервов, изменения чувствительности в сторону ее повышения или снижения. Иногда присоединяются и двигательные нарушения. При пояснично-крестцовом радикулите поражается седалищный нерв, который иннервирует всю нижнюю конечность. Это заболевание также носит называние ишиас. Чаще всего это заболевание развивается при остеохондрозе поясничного отдела позвоночника. Причем сам позвоночник может и не беспокоить – человек будет ощущать боль только по ходу седалищного нерва.
При ишиасе болевые ощущения наблюдаются в пояснице и области крестца, а также ягодицах. Боль усиливается при движениях и «отдаёт» в суставы бедра, голени и стопы. Симптом, характерный для ишиаса – это сгибание и поджимание больной ноги в постели. Такие манипуляции приводят к некоторому уменьшению боли. Часто болевой синдром сопровождает похолодание конечности, онемение кожи и «ползание мурашек».
Для пояснично-крестцового радикулита характерно следующее:
- боли в ягодичной области, распространяющиеся от поясницы до стопы;
- нарастание болей при длительном сидении, а также чихании или кашле;
- онемение или жжение в ноге;
- усталость, «ватность», слабость и/или тяжесть в ногах;
- атрофия мышц нижней конечности.
Острый остеомиелит встречается в основном в детском возрасте. Заболевание начинается с резкого повышения температуры до 39-40 o С. Самочувствие больного быстро ухудшается, потому что организм страдает от интоксикации. Выражены следующие симптомы:
- головная боль;
- неоднократная рвота;
- озноб;
- желтуха;
- иногда встречаются потери сознания и бред.
Первые 2 дня заболевания характеризуются появлением сильных болей в области поражения. Больная конечность находится в положении, которое облегчает состояние. Больной не может двигать самостоятельно пораженной ногой. Быстро нарастает отек тканей. Кожа над местом поражения — покрасневшая, напряжена, часто наблюдается повышение местной температуры и выраженный венозный рисунок. Далее может присоединиться артрит суставов, расположенных рядом.
Если заболевание переходит в хроническую форму, самочувствие больного улучшается, интенсивность боли в конечности уменьшается. Исчезают признаки интоксикации организма, температура тела нормализуется. В месте поражения формируются свищи (каналы, соединяющие кость с внешней средой) с необильным гнойным отделяемым. Несколько свищей могут образовать целую сеть, выходы из которой будут открываться на значительном удалении от очага поражения. При остеомиелите в дальнейшем развивается неподвижность суставов, укорочение пораженной конечности и искривление костей.
Подробнее об остеомиелите
Хондрокальцинозом называется заболевание, связанное с отложением кальцинатов в хрящах сустава. Соли кальция нарушают подвижность в суставе, ведут к появлению боли и припухлости. Различают несколько форм данной патологии:
Псевдоподагра. Она характеризуется внезапным началом с болью, отеком, покраснением кожных покровов и ограничением подвижности в суставе. Приступ боли обычно сопровождается повышением температуры тела, и может длиться до нескольких недель. Подобные приступы у некоторых пациентов появляются после оперативного вмешательства (часто — при удалении паращитовидной железы), при острых сосудистых патологиях (инсульт, инфаркт миокарда) или травмах.
При отсутствии приступов все перечисленные симптомы исчезают практически полностью.
Псевдоревматоидный артрит. Данное заболевание характеризуется скованностью по утрам, припухлостью, нарастающей деформацией суставов и ограничением их подвижности.
Деструктивная форма. Чаще встречается у женщин старше 60 лет. Данная форма протекает в виде полиартрита, то есть поражает несколько суставов сразу. В заболевание могут вовлекаться как тазобедренные, коленные и голеностопные суставы, так и суставы локтя или плеча. Деструктивная форма хондрокальциноза сопровождается сильной болью и выраженными нарушениями двигательных функций.
Латентная форма. Отложение солей кальция в ткани хряща может никак не проявляться. В этом случае болевой синдром отсутствует, а заболевание выявляется рентгенологически.
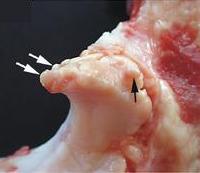
Появление остеофитов сопровождается ограничением суставной подвижности. К тому же эти образования всегда являются причиной интенсивных болей, возникающих в результате повреждения окружающих тканей при движениях в суставе.
Бурсит — это воспаление околосуставной сумки, сопровождающееся скоплением в ней жидкости.
Бурсит встречается как самостоятельное заболевание, как результат хронических травм, или может быть осложнением артрита. Основным симптомом данного заболевания является подвижная округлая припухлость, размером до куриного яйца, в области пораженного сустава. Это образование имеет мягкую консистенцию. Данная припухлость обычно хорошо заметна, и болезненна при прикосновении.
В области поражения повышается температура мягких тканей, а кожа становится багровой. Бурсит практически всегда в той или иной степени нарушает движения в конечности. При выраженной длительности болезнь может перейти в хроническую форму.
К воспалению может присоединиться болезнетворная микрофлора. Тогда развивается гнойный бурсит, и все симптомы становятся более выраженными.
Подробнее о бурситах
Диффузный фасциит – это воспалительное заболевание, поражающее соединительнотканную оболочку мышц, прикрепляющихся к суставу. Характеризуется ограничением подвижности, тянущими болями в суставе и снижением мышечной силы.
Также данное заболевание проявляется изменением свойств кожи над пораженной областью. Она грубеет, теряет эластичность, становится похожей на апельсиновую корку. Под такой кожей часто можно прощупать очаги уплотнений.

Плоскостопие проявляется ощущением «свинцовой» тяжести в мышцах, боли в суставах при движении и быстрой утомляемостью при ходьбе. Кроме того, увеличиваются и нагрузки на позвоночник, поскольку удары и толчки при движении организму нужно как-то компенсировать.
Основные симптомы плоскостопия:
- стоптанность и изношенность обуви с внутренней стороны;
- очень быстрая утомляемость и появление боли в мышцах и суставах ног при ходьбе и длительном нахождении в вертикальном положении;
- тяжесть в ногах, появление судорог и отеков их к концу дня;
- отечность голеностопных суставов;
- увеличение размера стопы в ширину.
Подробнее о плоскостопии
При появлении постоянных болевых ощущений в суставах нижних конечностей не стоит заниматься самодиагностикой и самолечением. Всегда есть риск неправильно оценить степень возникших повреждений, а значит – спровоцировать развитие осложнений и хронизации процесса. Вам необходимо обязательно посетить консультацию специалиста.
При боли в суставах ног нужно обратиться к травматологу, ревматологу, неврологу или вертебрологу. Только квалифицированный врач, после проведения тщательного осмотра и всех необходимых инструментальных обследований, способен точно установить диагноз и назначить адекватное лечение.
Автор: Пашков М.К. Координатор проекта по контенту.
источник
Если часто ноют и болят суставы стопы при ходьбе или в состоянии покоя, не стоит откладывать визит к врачу и ждать, что ситуация решится сама по себе. Часто суставная боль в костях ступни может свидетельствовать о протекании в организме опасных патологий, требующих адекватного и своевременного лечения. В противном случае осложнений не избежать, и больной даже в молодом возрасте рискует стать инвалидом.
Острая болезненность подошвенной части стопы не возникает сама по себе, а является симптомом развития в организме заболевания, влияющего на функционирование опорно-двигательного аппарата.
Самостоятельно, без помощи врача, невозможно выяснить, что за причина вызывает боль в ступне на правой или левой ноге. Поэтому если человеку продолжительное время очень больно ходить, после нагрузок отекают пальцы, а жжение в стопе не проходит после отдыха, нужно срочно посетить врача, выяснить диагноз и начать адекватное лечение.
Хроническое, дегенеративно-дистрофическое заболевание, при котором сначала поражаются мягкие ткани, затем разрушения затрагивают кости стопы. Больного беспокоит ноющая боль в области сустава, также отекает и болит верх стопы, где находится таранная кость. После ходьбы и физических нагрузок симптомы обостряются, в запущенных случаях сустав ноги деформируется, больной больше не может нормально стоять на подошве, функциональность конечности очень сильно ограничивается.
Так называется патология, развивающаяся вследствие нарушения в организме обменных процессов и образования в суставных структурах кристаллов солей мочевой кислоты. При прогрессировании заболевания, когда солевые наросты увеличились в размерах, беспокоят жгучие боли внутри сустава, развивается воспаление. На поверхности стопы образуются наросты, из-за чего она деформируется. Полностью вылечить подагру невозможно, но устранить острые симптомы при адекватном лечении реально.
Это заболевание дегенеративно-дистрофической природы, провоцирующее боль в ногах, которая отдает в верхнюю часть конечности — от стопы до бедра. Сначала разрушаются хрящевые ткани, затем деформируются и болят кости в своде стопы. Появляется отек пальцев ног, из-за чего на конечность при движении больно наступать. Со временем стопные структуры деформируются, больной приобретает инвалидность.
Такие подошвенные нарушения зачастую диагностируются у ребенка в период активного роста. Патология обусловлена слабостью связок стопы и мышечных тканей конечности, из-за чего ступня правой и левой ноги формируется неправильно. Из-за неравномерной нагрузки головки плюсневых костей с внутренней стороны ступни деформируются, начинает беспокоить резкая боль, на ноге образуется припухлость. Подошвенная часть стопы уплощается, косточка большого пальца деформируется.
Острая боль в стопе часто провоцируется плантарным фасциитом, при котором болезненность локализована возле пятки. Патология возникает вследствие чрезмерных физических нагрузок, подъема тяжестей, прогрессирования плоскостопия, травм. Если своевременно не приступить к лечению, сзади ступни вырастает длинная пяточная шпора, из-за которой при движении болят ступни, и нормальное передвижение человека ограничено.
Если у взрослого или ребенка болит нога в стопе и опухла, при этом наблюдается деформация конечности, возможно в организме развивается один из перечисленных ниже синдромов:
- «Лошадиная стопа». При такой патологии суставы стопы деформируются так, что нагрузка концентрируется с одной стороны — тыльной, в пятке или в передней части. Причины заболевания могут быть врожденными и приобретенными. Если не лечить суставы, больной станет полностью обездвиженным.
- «Стопа диабетика». Если неправильно лечить сахарный диабет и не следить за уровнем глюкозы в крови, в нижних конечностях нарушается кровообращение, в результате чего кожа снизу и сверху ступни воспаляется, образуется отечность, больной жалуется на ощущение, будто ломит в костях.
- «Маршевая стопа». Зачастую является следствием прогрессирования тендовагинита — воспаления сухожилий и связок. При таком синдроме болит сустав голеностопа и верхняя часть свода стопы, ближе к фалангам образуется отечность. Проверить деформацию и подтвердить диагноз можно после рентгенографии.
Вернуться к оглавлению
Не только заболевания суставов являются причинами болей сверху, снизу или в середине ступни. Режущая, острая болезненность часто свидетельствует о переломе, вывихе или ушибе нижней части конечности. Если случилась такая травма, боль появляется резко, мгновенно. Поврежденная стопа опухает, на нее больно становиться, при переломах появляется слабость в коленях, пострадавший становится полностью обездвижен.
Спровоцировать острые боли, и нарушение подвижности могут редкие болезни суставов стопы, например, такие:
- Метатарзалгия. Этот стопный дефект зачастую возникает у пожилых людей и связан с разрушением жировой прослойки на подошве, из-за чего появляются боли и дискомфорт при движении.
- Неврома Мортона. В основном диагностируется у женской половины, предпочитающей носить неудобную обувь на высоком каблуке. Из-за неравномерного распределения нагрузки образуется опухоль доброкачественной природы. Стопа больше всего болит сверху, беспокоит жжение, онемение и покалывание пальцев.
- Эритромелалгия. Патология, при которой наблюдается расстройство иннервации кровеносных сосудов. Больного беспокоят сильные болевые приступы. Фактором, влияющим на ее развитие, может быть перегревание конечностей, малоподвижный образ жизни, гипертония, злоупотребление лекарственными препаратами определенных групп.
- Фуникулярный миелоз. Основная причина возникновения — недостаток витамина В12. Патология чаще встречается у людей, постоянно сидящих на диетах и скудно питающихся. А также заболевание диагностируется у пациентов, страдающих патологиями ЖКТ. При фуникулярном миелозе беспокоят режущие, невыносимые боли, локализованные в стопах, тянет левую ногу или правую.
Вернуться к оглавлению
Если у мужчины или женщины заболели стопы и симптомы нарастают, необходимо посетить врача и пройти ряд диагностических исследований. На начальном этапе диагностирования проводится внешний осмотр, пальпация и сбор анамнеза. После пациенту дается направление на прохождение таких исследований, как:
- рентгенография;
- КР или МРТ;
- УЗИ с допплером;
- общий и биохимический анализ крови.
Вернуться к оглавлению
После того как врач установил, из-за чего болит левая стопа или правая, он назначит схему терапии, с помощью которой удастся снять неприятные симптомы и облегчить состояние. Уменьшить воспаление и отечность помогут препараты группы НПВС:
Избавиться от боли в стопе помогут таблетки анальгетики:
При аутоиммунных нарушениях используются цитостатики:
Дополнительно назначаются глюкокортикостероиды:
- «Преднизолон»;
- «Бетаметазон».

В домашних условиях рекомендуется делать лечебные упражнения, чтобы ускорить восстановление, стоит записаться на курс мануального массажа и физиотерапевтических процедур, например, таких как:
Если у человека сильно заболела ступня, и состояние через 2—3 дня не улучшается, опасно игнорировать проблему и заниматься самолечением. Только своевременное обращение за медицинской помощью улучшает прогноз на успешное восстановление и помогает избежать негативных последствий.
Если боль в подошве вызвана различными заболеваниями опорно-двигательного аппарата, необходимо сначала убрать первопричину, после купировать сам болевой синдром. Большинство патологий полностью не излечиваются, но благодаря здоровому образу жизни удастся продлить ремиссию на долгие годы. Для этого рекомендуется регулярно делать упражнения, употреблять жидкость в достаточном количестве, правильно питаться, своевременно лечить инфекционные и другие болезни.
источник
Нижние конечности принимают на себя вес всего тела, поэтому страдают от травм, различных нарушений они чаще прочих участков опорно-двигательного аппарата. Особенно это актуально для стоп, ежедневно получающих ударную нагрузку при ходьбе: они уязвимы, а потому появляющиеся в них болевые ощущения могут говорить о целом перечне заболеваний или патологий. Какие суставы страдают чаще остальных и как им помочь?
Кости в этой зоне человеческого тела протянуты от пятки до самых кончиков пальцев и их насчитывается 52 шт., что составляет ровно 25% от всего количества костей скелета человека. Традиционно стопу делят на 2 отдела: передний, состоящий из зон плюсны и пальцев (включая фаланги скелета стопы), и задний, сформированный костями предплюсны. По форме передний отдел стопы похож на пясти (трубчатые кости кисти) и фаланги пальцев рук, но он менее подвижен. Общая же схема выглядит так:
- Фаланги – набор из 14-ти трубчатых коротких костей, 2 из которых относятся к большому пальцу. Остальные собраны по 3 шт. для каждого из пальцев.
- Плюсна – короткие трубчатые кости в количестве 5-ти шт., которые находятся между фалангами и предплюсной.
- Предплюсна – оставшиеся 7 костей, из которых самой крупной является пяточная. Остальные (таранная, ладьевидная, кубовидная, клиновидные промежуточная, латеральная, медиальная) значительно меньше.
Подвижные сочленения – соединенная пара звеньев, обеспечивающих движение костей скелета, которые разделены щелью, на поверхности имеют синовиальную оболочку и заключены в капсулу или сумку: такое определение дают суставам в официальной медицине. Благодаря им стопа человека подвижна, поскольку они располагаются на участках сгибания и разгибания, вращения, отведения, супинации (вращения кнаружи). Движения совершаются при помощи скрепляющих эти сочленения мышц.
Фаланги, составляющие сегменты пальцев стопы, имеют межфаланговые сочленения, которые связывают между собой проксимальные (ближние) с промежуточными, а промежуточные – с дистальными (дальние). Капсула межфаланговых суставов очень тонкая, имеет нижнее укрепление (подошвенные связки) и боковое (коллатеральные). В отделах плюсны стопы насчитывается еще 3 вида суставов:
- Таранно-пяточный (подтаранный) – представляет собой сочленение из таранной и пяточной костей, характеризуется формой цилиндра и слабым натяжением капсулы. Каждая кость, формирующая таранно-пяточный сустав, облачена в гиалиновый хрящ. Укрепление осуществляется 4-мя связками: латеральной, межкостной, медиальной, таранно-пяточной.
- Таранно-пяточно-ладьевидный – имеет шаровидную форму, собран из суставных поверхностей 3-х костей: таранной, пяточной и ладьевидной, находится перед подтаранным сочленением. Головку сочленения формирует таранная кость, а остальные присоединяются к ней впадинами. Фиксируют его 2 связки: подошвенная пяточно-ладьевидная и таранно-ладьевидная.
- Пяточно-кубовидный – формируется задней поверхностью кубовидной кости и кубовидной поверхностью пяточной кости. Функционирует как одноосный (хотя имеет седловидную форму), обладает тугим натяжением капсулы и изолированной суставной полостью, укреплен 2-мя видами связок: длинной подошвенной и пяточно-кубовидной подошвенной. Играет роль в увеличении амплитуды движений отмеченных выше сочленений.
- Поперечный сустав предплюсны – является сочленением пяточно-кубовидного и таранно-пяточно-ладьевидного суставов, имеющим S-образную линию и общую поперечную связку (благодаря которой и происходит их объединение).
Если же рассматривать зону плюсны, здесь кроме уже упомянутых межфаланговых сочленений присутствуют межплюсневые. Они тоже очень маленькие, необходимые для соединения оснований плюсневых костей. Каждое из них зафиксировано 3-мя видами связок: межкостными и подошвенными плюсневыми и тыльными. Кроме них в зоне предплюсны имеются такие сочленения:
- Плюсне-предплюсневые – представляют собой 3 сустава, которые служат связующим элементом между костями зон плюсны и предплюсны. Расположены они между медиальной клиновидной костью и 1-ой плюсневой (седловидное сочленение), между промежуточной с латеральной клиновидными и 2-ой с 3-ей плюсневой, между кубовидной и 4-ой с 5-ой плюсневой (плоские сочленения). Каждая из суставных капсул фиксируется к гиалиновому хрящу, а укрепляется 4-мя видами связок: предплюснево-плюсневыми тыльной и подошвенной, а межкостными клиноплюсневыми и плюсневыми.
- Плюснефаланговые – шаровидной формы, состоят из основы проксимальных фаланг пальцев стопы и 5-ти головок плюсневых костей, у каждого сочленения имеется собственная капсула, фиксирующаяся к краям хряща. Ее натяжение слабое, укрепление с тыльной стороны отсутствует, с нижней обеспечивается подошвенными связками, а с боковых сторон фиксацию дают коллатеральные. Дополнительно стабилизацию дает поперечная плюсневая связка, проходящая между головок одноименных костей.
Нижние конечности подвергаются нагрузкам ежедневно, даже если человек ведет не самый активный образ жизни, поэтому травматизация суставов ног (в особенности стоп, принимающих вес тела) происходит с особой частотой. Сопровождается она деформацией и воспалением, приводит к ограничению двигательной активности, увеличивающейся по мере прогрессирования заболевания. Определить, почему болят суставы стопы, способен только врач на основании проведенной диагностики (рентген, МРТ, КТ), но самыми частыми являются:
- Растяжение – травмирование не суставов, а связок, которое происходит ввиду повышенной нагрузки на них. Преимущественно от этой проблемы страдают спортсмены. Боль в стопе наблюдается у голеностопного сустава, усиливается во время ходьбы, ограничение движения среднее. При слабом растяжении присутствует только дискомфорт с болезненностью при попытках переноса веса на ногу. Поврежденная зона может отечь, нередко на ней наблюдается обширная гематома.
- Вывих – нарушение конфигурации сустава посредством выхода содержимого суставной капсулы наружу. Болевой синдром острый, препятствует движению полностью. Управлять суставом невозможно, стопа остается зафиксирована в том положении, которое получила на момент повреждения. Без помощи специалиста проблему не решить.
- Перелом – нарушение целостности кости, преимущественно ввиду воздействия на нее ударной силы. Боль острая, резкая, приводит к полной невозможности движения. Стопа деформируется, отекает. Могут наблюдаться гематомы, покраснение кожи (гиперемия). Определить перелом и его характер (открытый, закрытый, со смещением) можно только посредством рентгена.
- Артроз – дегенеративный процесс в хрящевой ткани суставов, постепенно затрагивающий соседние мягкие ткани и кости. На фоне постепенного уплотнения капсулы сочленения происходит уменьшение амплитуды движения сустава. Боль при артрозе стоп ноющая, в состоянии покоя ослабевает. При ходьбе ощущается хруст суставов.
- Артрит – воспалительный процесс суставов, который не поддается полной остановке. Спровоцировать артрит могут травмы, инфекции, диабет, подагра, сифилис. Не исключена аллергическая природа. Болевой синдром присутствует только в периоды обострения, но проявляет себя с такой силой, что человек неспособен двигаться.
- Бурсит – воспаление суставов стопы в области околосуставных сумок, преимущественно возникающее ввиду избыточных нагрузок на ноги (с высокой частотой диагностируется у спортсменов). Затрагивает преимущественно голеностоп, при вращении которого боль усиливается.
- Лигаментит – воспалительный процесс в связках стопы, который спровоцирован травмой (может развиться на фоне перелома, вывиха или растяжения), либо инфекционным заболеванием.
- Лигаментоз – редкая (относительно перечисленных выше проблем) патология, затрагивающая связочный аппарат стоп и носящая дегенеративно-дистрофический характер. Характеризуется разрастанием волокнистой хрящевой ткани, из которой состоят связки, и последующим ее кальцифицированием.
- Остеопороз – распространенная системная патология, затрагивающая весь опорно-двигательный аппарат. Характеризуется повышением ломкости костей за счет изменений в костной ткани, частым травмированием суставов (вплоть до переломов от минимальной нагрузки).
Боль в суставе ноги у стопы могут вызывать не только приобретенные заболевания, но и некоторые патологии, подразумевающие деформацию ступни. Сюда относят плоскостопие, развивающееся на фоне ношения неправильно подобранной обуви, ожирения или остеопороза, полую стопу, косолапость, являющуюся преимущественно врожденной проблемой. Последняя характеризуется укорочением ступни и подвывихом в области голеностопа.
Основным признаком проблем с сочленениями стопы является болевой синдром, но он может свидетельствовать буквально о любом состоянии или патологии, от травмы до врожденных нарушений. По этой причине важно правильно оценить характер боли и увидеть дополнительные признаки, по которым удастся точнее предположить, с каким заболеванием столкнулся человек.
По силе боли в области воспаленных зон бурсит сложно сравнить с остальными заболеваниями, поскольку она интенсивная и острая, особенно в момент вращения голеностопа. Если проводить пальпацию пораженного участка, болевой синдром тоже обостряется. Дополнительными симптомами бурсита являются:
- локальная гиперемия кожного покрова;
- ограничение объема движений и снижение их амплитуды;
- гипертонус мышц пораженной конечности;
- локальный отек ноги.
На фоне увеличения ломкости костей, обусловленной снижением массы костной ткани и изменениями ее химического состава, главным симптомом остеопороза становится повышенная уязвимость сочленений и нижних конечностей в целом. Характер боли приступообразный, острый, усиление ее происходит при пальпации. Дополнительно присутствуют:
- перманентная боль ноющего характера;
- быстро наступающая усталость при нагрузке;
- затруднения при выполнении привычной двигательной активности.
Воспалительный процесс затрагивает все сочленения, находящиеся в стопе, и он может носить первичный или вторичный характер. При наличии дополнительных заболеваний, на фоне которых развился артрит, симптоматика будет шире. Примерный перечень признаков, по которым можно определить эту болезнь, следующий:
- отек зоны пораженного сочленения или больной стопы полностью;
- гиперемия кожных покровов в области воспаления;
- боль постоянная, имеет ноющий характер, накатывает приступами до полной блокировки движения;
- деформация стопы на поздних стадиях болезни;
- утрата функций пораженных суставов;
- общее недомогание – повышение температуры, головные боли, нарушения сна.
Медленное течение дегенеративных процессов в хрящевой ткани на начальной стадии человеком почти не замечается: болевые ощущения слабые, ноющие, вызывают только легкий дискомфорт. По мере усиления разрушения тканей и увеличения области поражения (с вовлечением костной ткани) появляются следующие симптомы:
- хруст в суставах при их активности;
- острая боль при физических нагрузках, стихающая в состоянии покоя;
- деформация пораженного участка;
- увеличение сочленения на фоне отека мягких тканей.
При воспалительном процессе, протекающем в связочном аппарате, болевые ощущения умеренные, преимущественно обостряются при переносе веса на поврежденную ногу и движении. Заболевание выявляется исключительно при проведении УЗИ или МРТ, поскольку по симптоматике лигаментит схож с травматическим повреждением связок. Признаки такие:
- ограничение двигательной активности стопы;
- появление отека в области поражения;
- ощущение онемения пальцев пораженной ноги;
- повышение чувствительности (при прикосновениях) области воспаления;
- невозможность полностью согнуть или разогнуть конечность в больном суставе (контрактура).
Единой терапевтической схемы для всех причин болевого синдрома в стопах не существует: некоторые ситуации требуют немедленной госпитализации или обращения в травмопункт, а с рядом проблем можно справиться амбулаторно (на дому). Главной врачебной рекомендацией является обеспечение покоя пострадавшему участку, максимальное снижение нагрузки на него и уменьшение двигательной активности. Остальные моменты решаются согласно конкретной проблеме:
- В случае остеопороза важно укрепить костную ткань, для чего в рацион питания вводятся источники фосфора и кальция (не исключен дополнительный прием минеральных комплексов), витамина Д. Дополнительно могут назначаться кальцитонин (замедляет резорбцию – разрушение костей), соматотропин (активатор костеобразования).
- При травмировании (перелом, вывих, растяжение) обязательна иммобилизация сочленения эластичным бинтом – преимущественно ее выполняют на голеностоп. При переломе после по необходимости хирург возвращает кости на место, а после применяется наложение гипсовой ленты.
- При наличии гематом, отеков (растяжения, ушибы) местно используют нестероидные противовоспалительные препараты (Диклофенак, Найз, Кетонал), прикладывают охлаждающие компрессы.
- Вывихнутый сустав на место вправляет травматолог или хирург (под анестезией), после пациентам преклонного возраста назначают функциональное лечение: ЛФК, массаж.
- При сильном воспалении с денегеративно-дистрофическими процессами (свойственно артриту, артрозу, остеопорозу) врач назначает анальгетики местно инъекционно, нестероидные противовоспалительные препараты наружно и внутрь, миорелаксанты.
- При артрозе на последней стадии, когда движение становится заблокировано, единственным выходом является установка эндопротеза, поскольку денегеративные нарушения необратимы.
Отдельной разновидностью терапевтического воздействия являются физиопроцедуры: ударно-волновая терапия, электрофорез, УФО-терапия, аппликации парафином. Данные методики назначаются на ранних стадиях артроза, при лигаментозе, лигаментите, бурсите, могут применяться по отношению к травматическим поражениям, но, в любой ситуации, это только дополнение к основной схеме лечения.
источник
