Люди разного возраста и профессий часто задаются вопросом: почему болят ноги без видимой причины?
Причин для такого явления моет быть множество: от наследственности до рода деятельности человека. Если вовремя определить причину и провести необходимые действия, то боли могут пройти за короткий срок.
Самая частая фраза и последующий ей вопрос, которые слышат терапевты и ревматологи на приеме от пациентов – болят ноги, каковы причины этой неприятности?
Все факторы, влияющие на появление боли, можно разделить на три вида: по месту локализации болезненности, по возможной первопричине и по заболеванию, ставшему толчком для возникновения боли.
Неприятные ощущения могут постоянно проявляться в одной из трех частей ноги: в ступне, голени или бедре. Но нельзя забывать о коленях – их суставы могут также вызывать ноющие боли, расходящиеся по всей конечности.
К возможным первым причинам относят:
- суставные болезни – артрит, деформирующий остеоартроз, воспаления сухожилий;
- неврогенные болевые синдромы;
- сосудистые нарушения;
- поражения мышечных тканей;
- костные боли.
Также причиной боли в ногах, которая систематично проявляется, могут стать заболевания разной природы.
Например, к таким относят сахарный диабет, радикулит, остеохондроз, варикозное расширение вен. У девушек и женщин, недавно родивших ребенка, может болеть внутренняя часть бедер или даже икры, ступни. Такое проявление не считается патологией, ведь во время родовой деятельности кости таза расширяются.
Через 5-9 месяцев после родов все возвращается в норму.
Причиной дискомфорта в ногах иногда становится пяточная шпора, которая проявляется резкой острой болью в пятке во время ходьбы. Врачи не рекомендуют применять медикаментозное лечение, а заняться ездой на велосипеде и плаваньем.
Если регулярное недомогание в ступнях, голенях или бедрах стало последствием перелома, то следует носить специальное ортопедическое приспособление – ортез.
Если у пациента ранее поставлен диагноз «подагра», то лечение патологии сводиться к диете: необходимо исключить из рациона мясные и рыбные блюда, жирные наваристые бульоны, грибы, бобовые, чай, кофе и шоколад.
Эндартериит – еще одно заболевание кровеносной системы, при котором воспаляются внутренние оболочки артерий. Почти всегда течение заболевания усугубляет никотин, поэтому первое, что нужно сделать – отказаться от сигарет. Это же действие поможет устранить дискомфорт в нижних конечностях при атеросклерозе артерий, артрите и тромбофлебите.
Если стали сильно болеть и отекать ноги, то причиной этого могут быть заболевания. Чаще всего это связано с патологиями сердечно-сосудистой системы. Это случается из-за нарушения оттока крови по венам, при застойных образованиях, следствием чего становится повышение давления в сосудах.
Одно из распространенных заболеваний, при котором сильно болят ноги, – тромбофлебит. Для него характерны: тяжесть в ногах, пульсирующая боль в области икр, чувство жжения под кожей.
Еще одной патологией, которая провоцирует болезненность в нижних конечностях, является атеросклероз артерий. При данной болезни пациенты жалуются на сдавливающие боли в икроножных мышцах независимо от времени суток. Дискомфорт увеличивается при ходьбе, во время физических нагрузок.
Заболевания опорно-двигательного аппарата также вызывают боли в ногах разной природы. К таким патологиям относят: ишиас (радикулит), грыжи, остеохондроз. При ишиасе боль ощущается во всей конечности, начиная от верха бедра. Позвоночные грыжи и остеохондроз не поражают ноги, а только вызывают иррадиирущие боли (которые отдают на нижние конечности).
Еще один «провокатор» для здоровых ног – болезни суставов, ярчайшим представителем группы которых является подагра. Именно это нарушение вызывает синдром выкручивания ног, отчего человек не может спокойно спать.
Данное явление обостряется в дни перемены погоды, особенно перед выпадением осадков (дождь, снег), в сырую туманную погоду и по сезону (при таянии снега, перед наступлением холодов).
Заболевания нервов периферической нервной системы также могут вызвать болезненность в ногах. Невралгии вызывают приступообразные боли, похожи на судороги. Если дискомфорт ощущается постоянно, то причиной тому может быть плоскостопие. В данном случае тяжесть, иногда невозможность передвигаться усиливается после длительной ходьбы или бега.
Болезненность в области бедер в 87 % случаев является симптомов заболеваний мочеполовой системы, параллельно с которой всегда болит внизу в области мочевого пузыря, а также болезненно о себе напоминают почки.
В таком случает, женщины могут обратиться за помощью к гинекологу, а мужчины – к урологу.
Не только болезни могут стать причиной недомогания в нижних конечностях.
Поводом для дискомфорта часто становятся:
- Длительные физические нагрузки – многочасовая ходьбы, тренировка в спортзале, посещение бассейна. При мышечном перенапряжении чаще всего болят икры по той причине, что клеткам не хватает кислорода, из них перестает выводиться молочная кислота. Длительное лечение в таком случае ни к чему – нужно просто прилечь и несколько часов дать ногам отдохнуть.
- Беременность – в данном случае по мере вырастания живота увеличивается нагрузка на опорно-двигательный аппарат, в частности – ноги, что приводит к дискомфорту. Избавится от проблемы полностью можно только после родов, а до этого будущей маме нужно больше отдыхать в положении лежа.
- Лишний вес также дает нагрузку на нижние конечности, избавиться от проблемы можно только методом похудения.
Если чувствуется резкая боль в ноге, то это может быть сопровождающим симптомом устранения организма, что часто возникает у женщин и мужчин после 45 лет. Но, если с данной проблемой в специалисту обращаются молодые люди, то причина кроется в другом.
Первое — боли на фоне остеохондроза, который повреждает даже подростков.
Второе — сильные эмоциональные стрессы, на фоне которых возникает миозит – мышечная боль.
Третье — переохлаждение и как результат – нарушение кровообращения, при восстановлении которого появляется болезненность.
Еще одна причина, по которой часто болят нижние конечности – синдром хронической усталости и витаминное голодание. Это нередко становится причиной нарушения двигательной деятельности. В запущенных случаях необходимо лечение в стационаре под наблюдением врача.
В любом случае – и при наличии патологии, и при обычных болях в ногах стоит перекроить свой образ жизни: отказаться от вредных привычек (курение, регулярное употребление крепкого алкоголя, прием стероидов), исключить из рациона жирную пищу, регулярное употребление которой вызывает атеросклероз.
Для сохранения здоровья ног необходимо ежедневно заниматься физкультурой, гулять (неспешно) на чистом воздухе и ограничить себя от стрессов.
Если не удалось сохранить здоровье ног, они ноют и болят, то можно попробовать вылечить их народными средствами:
- Эликсир из сока алоэ и смеси эфирных масел. Рецепт: по 15 капель сока алоэ (можно отжать самостоятельно или приобрести в магазине), масла эвкалипта, гвоздики, ментола, камфары и зимолюбки зонтичной размешать и поставить в теплое прохладное место. Втирать средство в болезненные участки икр, бедер и ступней 2-3 раза в день, затем надевать теплое белье и поверх него – эластичный бинт или льняную повязку.
- Настой пижмы. Для приготовления нужно залить 1 ст. л. измельченного сырья 200 мл кипятка, настаивать 2-2,5 час, затем принимать в такой дозировке: утром, днем и вечером за 15 минут до еды по 1 ст. л. на протяжении 14-20 дней.
- Целебное желе для выведения солей из организма. Вкусное и полезное блюдо, которое избавит от болей в ступнях и коленях готовится так: 25 г. желатина залить теплой водой (50-70 мл) до набухания, затем поставить на маленький огонь и добавить 200 мл свежего сока тыквы, 100 мл малинового варенья и 100 мл черничного сиропа. Проварить 5 минут, затем остудить, разлить по формам и поставить в холодильник до полного застывания. Чтобы результат не заставил себя ждать, нужно съедать по 1 порции желе ежедневно на протяжении минимум 1 месяца.
Если болят пальцы ноги, то можно принять ванну из настоев лекарственных растений. Для этого пригодны такие травы: ромашка, полевой хвощ, девясил, мята, крапива и зверобой. Для приготовления ванны достаточно смешать по 1 ст. л. каждой травы, залить 1 л. кипятка, настоять 1 час и влить в емкость с водой для купания. Периодичность процедуры – 1-2 раза в неделю.
Первое, что может порекомендовать специалист в ответ на жалобу о болезненности в ногах – сдать все необходимые анализы (общий анализ крови, мочи, сделать рентген конечности). Далее, если по данным исследований врач не определит серьезного сопутствующего заболевания, можно использовать обезболивающие мази (например «Долобене», «Диклофенак», «Вольтарен»).
Не менее эффективными могут стать компрессы из капусты, лопуха и водочные (спиртовые) настойки мать-и-мачехи, барбариса, березовых почек. Для приготовления нужно залить по 1 ст. л. каждого ингредиента 120 мл водки, настоять 2 дня и натирать больные участки, после чего укутывать их на ночь изделиями из шерсти.
Чтобы снизить к минимуму дискомфорт и болезненность в ногах, не применяя дорогостоящее лечение, можно придерживаться профилактических мер: избегать физических перегрузок, очищать организм и не употреблять вредные продукты (копчености, соленья и сладости).
При малейших болях в конечностях и перед тем, как лечить себя народными средствами, лучше всего обратится к специалисту – ревматологу или терапевту.
источник
Одним из наиболее ярких симптомов целого ряда заболеваний являются боли в нижних конечностях. Боли в ногах (нижних конечностях) – это болевые ощущения различной интенсивности, локализации и характера в нижних конечностях, связанные с физической нагрузкой или возникающие в покое.
Боль может возникнуть в любой части ноги и причины этих болей крайне разнообразны.
В статьях «Боль в тазобедренном суставе», «Боль в колене», «Боль в пятке» подробно рассмотрены причины боли именно в этих областях нижних конечностей.
Боль в нижних конечностях (если она кратковременная и нерегулярная) может быть связана не только с заболеванием, но и с длительным физическим напряжением, переутомлением и чаще всего возникают в икроножной мышце. Мышцы ног начинают испытывать кислородное голодание, из них перестают выводиться продукты распада, в частности, молочная кислота. Результатом этого и является боль в мышцах ног. Чтобы устранить их, рекомендуется расслабить мышцы. Для этого достаточно лечь или сесть, изменив тем самым положение конечности, и сильно растереть руками сведённую мышцу.
Тупые, ноющие и колющие боли в икроножных мышцах, судороги часто бывают после длительной стоячей или сидячей работы. Когда из-за длительного застоя в венах нижних конечностей не происходит нормального кровообращения венозной и артериальной, возникает кислородное голодание.
Довольно часто боли в ногах являются проявлением заболеваний артерий или вен нижних конечностей, но нередко их причиной бывают заболевания позвоночника, нервной системы и обмена веществ. Боль может возникать при заболеваниях костей и суставов, мышц и сухожилий, лимфатических узлов и сосудов.
Рассмотрим возможные причины, приводящие к возникновению болей в нижних конечностях.
Ушибы ног – наиболее частые повреждения нижних конечностей. Могут быть как самостоятельными, так и в сочетании с другими повреждениями (ушиб внутренних органов, вывихи суставов и др.). При ушибе больной отмечает связь между травмой и возникновением боли. На месте ушиба имеется припухлость и гематома (синяк). Нарушение функции конечности зависит от локализации ушиба, его интенсивности и объема повреждённого участка.
Переломы костей нижних конечностей – это нарушение целостности кости, а иногда и сустава. Не все переломы костей вызываются травмами. Так, например, людей, страдающих остеопорозом, кости настолько хрупкие, что переломы могут возникать при минимальной нагрузке. В зависимости от выраженности перелома (открытый или закрытый, со смещением или без него) боль в мышцах ноги будет иметь различную интенсивность. Выделяют две группы признаков перелома нижних конечностей. Вероятные: болевые ощущения, усиливающиеся при любых движениях; отёк и наличие припухлости в травмированной области; ограничение движений в ноге; возникновение подкожных кровоизлияний. Достоверные: неестественное положение конечности; патологическая подвижность ноги в тех местах, где нет суставов; крепитация (хруст) трущихся костных отломков; визуально определяемые отломки при открытых переломах (в этих случаях присоединяется кровотечение и травматический шок). Кроме того, при травме сосудисто-нервного пучка будут наблюдаться признаки нарушения кровоснабжения голени и стопы, неврологические расстройства.
Растяжение мышц нижней конечности может возникать при беге трусцой, быстрой ходьбе, занятиях любым активным видом спорта, а иногда даже при ношении плохо подобранной обуви. Первые болевые ощущения обычно возникают сразу же, или в течение суток после непривычно интенсивных мышечных нагрузок. Мышцы выглядят вздувшимися, напряжёнными и отяжелевшими. Пациенты предъявляют жалобы на болезненность, иногда достаточно ярко выраженную, возникающую при ощупывании мышц. В некоторых случаях к ней присоединяется отёк мышечной ткани, что проявляется значительным увеличением размеров поражённой области. Боль и болезненность при ощупывании сохраняются на протяжении нескольких суток, а иногда и недель. Болевые ощущения усиливаются при движениях, особенно при сгибании коленного и голеностопного сустава.
Разрывы мышц. Обычно такое повреждение локализуется на небольшом участке мышцы, в районе ее соединения с сухожилием. Однако в некоторых случаях возможно возникновение и достаточно больших разрывов, иногда даже сопровождаемые полным отделением мышцы от сухожилия. Как правило, такие повреждения возникают при резких сгибаниях конечности в направлении, противоположном действующей силе. Примером может служить момент резкого старта или, наоборот, внезапной остановки во время бега. Разрыв мышц всегда сопровождается внезапной сильной болью в нижней конечности. Болевой синдром может на некоторое время затихать, но потом всегда возвращается, боль становится постоянной и усиливается по мере нарастания гематомы и развития мышечного спазма. При ощупывании травмированной конечности отмечаются местные болевые ощущения. Иногда на ощупь можно определить набухание, вызванное обширным кровоизлиянием. При возникновении полного разрыва (то есть отрыва мышцы в районе ее прикрепления к сухожилию) удаётся даже нащупать промежуток, который возникает между связкой и мышцей. Такие травмы всегда сопровождаются сильным отёком в области поврежденной мышцы и значительным снижением объёма движений.
Синдром длительного раздавливания (СДР, краш-синдром) мягких тканей – это своеобразное патологическое состояние развивается в результате длительного (4-8 часов и более) раздавливания мягких тканей конечностей обломками разрушенных зданий, сооружений, глыбами грунта при обвалах в шахтах и т. п. Краш-синдром возникает при чрезвычайных ситуациях (землятресение, обвал зданий и др.).
Разновидностью СДР является синдром позиционного сдавления (СПС) мягких тканей, осложняющий течение острых экзогенных отравлений или других критических состояний, сопровождающихся развитием комы. Позиционный синдром развивается вследствие длительного сдавления мягких тканей конечностей и туловища массой собственного тела. Наиболее частыми причинами его развития являются отравления алкоголем и его суррогатами, препаратами наркотического и снотворного действия, отравления угарным или выхлопными газами. Пострадавший жалуется на боли и невозможность совершать движения повреждённой конечностью, слабость, тошноту, жажду. Он бледен, вяло реагирует на окружающее. Повреждённая конечность быстро отекает, объём ее увеличивается, ткани приобретают деревянистую плотность вследствие отёка мышц. На коже в зоне раздавливания видны кровоизлияния, ссадины, пузыри, наполненные серой или кровянистой жидкостью. Движения в суставах невозможны из-за болей, обусловленных повреждением мышц и нервных стволов. Чувствительность в области повреждения и ниже расположенных тканях утрачивается. Пульсация сосудов в этой области ослаблена или совсем не определяется из-за возрастающих отёков. Артериальное давление снижается.
Ноющая боль в мышцах ног при спонтанных гематомах. Иногда пациенты, которые получают лечение антикоагулянтами, могут отмечать у себя появление внезапных кровоизлияний в мышцах нижних конечностей. Такая патология характеризуется ноющими болями и увеличением размеров пораженной области. Образуются подобные гематомы вне связи с предшествующими травмами, или в результате очень незначительных повреждений.
Хроническая артериальная недостаточность нижних конечностей сопровождается характерным болевым синдромом, возникающим при ходьбе на ограниченное расстояние (до 500 м). В ряде случаев дистанция безболевой ходьбы составляет всего лишь десятки метров. Возникающая боль, связанная с накоплением в мышечной ткани недоокисленных продуктов обмена (лактатов, пируватов и др.), вынуждает пациента остановиться, дождаться исчезновения болевых ощущений и лишь затем продолжить движение. Этот симптом носит название «перемежающей хромоты» и его выявление требует лишь внимательного опроса пациента. В ряде случаев ишемическая боль в нижних конечностях возникает и в ночное время, заставляя пациента свешивать ноги вниз. Уточнить диагноз позволяет измерение лодыжечно-плечевого индекса (см. обследование). Уменьшение этого показателя до 0,8 и ниже характерно для хронической артериальной недостаточности. Хроническая артериальная недостаточность с короткой дистанцией безболевой ходьбы или болью в покое служит показанием к госпитализации пациента в сосудистое хирургическое отделение для ангиографического обследования и хирургического лечения.
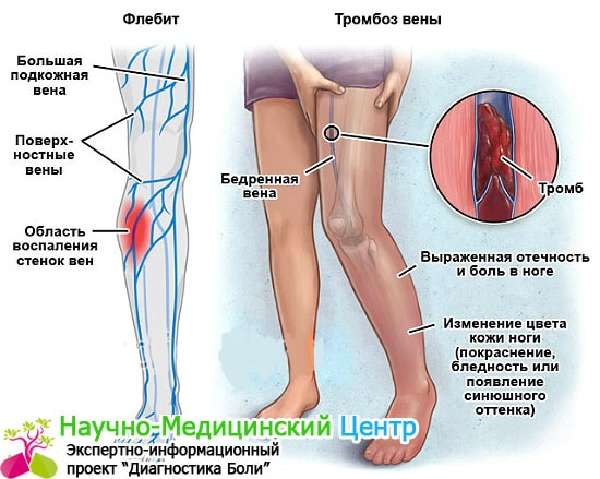
Хроническое заболевание вен (ХЗВ, варикозное расширение вен) возникает как следствие недостаточности клапанного аппарата поверхностной венозной системы. Боль при ХЗВ локализуется в конечных отделах ног, носит распирающий характер и нередко сочетается с другими симптомами, такими как чувство жара, беганья мурашек и покалывания. Боль появляется в конце дня, после длительных статических нагрузок как в положении стоя, так и сидя. Провоцируют венозную боль нагревание (тёплые полы, горячая ванна, баня, сауна, жаркое время года и др.), изменение гормонального фона (боль усиливается во вторую фазу менструального цикла, а также при использовании гормональных контрацептивов, в том числе и интравагинальных). Уникальной чертой венозной боли служит её уменьшение или исчезновение в результате активных движений в голеностопном суставе, а также после подъёма конечности выше горизонтали. Варикозное расширение вен развивается довольно медленно – в течение лет, а иногда и десятилетий. Её прогрессу способствуют: длительные статические нагрузки на нижние конечности при нахождении в вертикальном положении; малоподвижный образ жизни; избыточная масса тела; длительное нахождение в положении сидя (например, при частых долгих поездках или перелётах); использование гормональных контрацептивов или заместительной гормональной терапии; беременность. Необходимо помнить, что наиболее известные симптомы варикозного расширения вен в виде выпячивания венозных узлов и сосудистых звездочек не являются первыми признаками заболевания. Начало патологии в большинстве случаев не проявляется видимыми кожными изменениями. Первыми симптомами чаще всего являются боль, тяжесть, напряженность в мышцах ног, усталость и отёки. При возникновении таких жалоб лучше всего сразу обратиться к специалисту-флебологу. Развёрнутая клиническая картина варикозного расширения вен нижних конечностей включает: набухшие, узловатые, выступающие над поверхностью кожи и просвечивающие через неё расширенные вены; интенсивная боль в мышцах ног; воспаление кожи над областью вен; тромбофлебит; появление плохо заживающих язв и кровотечений.
Тромбофлебит – острое воспаление стенок вены с образованием тромба в её просвете. Симптомы зависят от локализации тромбоза. Различают тромбофлебит поверхностных (преимущественно варикозно расширенных) вен и тромбофлебит глубоких вен нижних конечностей. Острый тромбофлебит поверхностных вен нижних конечностей развивается, как правило, в варикозно изменённой вене. Чаще всего поражается большая подкожная вена. По ходу тромбированной вены возникают острые тянущие боли, местное повышение температуры, гиперемия кожи и плотный болезненный тяж при пальпации, возможно повышение температуры тела до 37,5 — 38 °С. Проявления острого тромбофлебита глубоких вен голени зависит от протяжённости и локализации тромба, числа вовлеченных в процесс вен. Заболевание начинается обычно остро, с болей в икроножных мышцах, появления чувства распирания в голени, особенно при опускании её вниз, повышения температуры тела. В дистальных отделах голени появляется отёк, кожа приобретает слегка синюшный оттенок, а через 2—3 дня появляется сеть расширенных поверхностных вен на голенях, бёдрах, животе. При тыльном сгибании стопы появляются резкие боли в икроножных мышцах. Возможно появление болезненности при глубокой пальпации (прощупывании) икроножной мышцы. Ранними диагностическими признаками глубокого тромбофлебита являются:
• симптом Хоманса: заключается в появлении или значительном усилении болей в икроножных мышцах при тыльном сгибании стопы в голеностопном суставе;
• проба Мозеса, которая выполняется выполняют в два приёма: а) сдавление голени в переднезаднем направлении; б) сдавление голени с боков. Тест считается положительным, если болезненность возникает только при первом приеме;
• проба Ловенберга, проводимая при помощи сфигмоманометра. Пневматическую манжету накладывают на среднюю треть голени и медленно доводят в ней давление до 150 мм рт. ст. Проба считается положительной в случае появления болей в икроножных мышцах при давлении ниже этого уровня.
Положительный результат даже одного из перечисленных выше тестов определяет необходимость проведения ультразвукового обследования. Наиболее грозным осложнением данного заболевания является риск отрыва тромба от внутренних стенок венозного сосуда. Этот сгусток свернувшейся крови может перемещаться по кровеносному руслу организма, и стать причиной закупорки жизненно важных сосудов. Самой частой причиной тромбоэмболии легочных артерий, развития инфаркта миокарда или острой сосудистой патологии головного мозга служит именно оторвавшийся кровяной сгусток при тромбофлебите нижних конечностей.
Лимфостазом называют врождённое или приобретенное заболевание, связанное с нарушением оттока лимфы от лимфатических капилляров и периферических лимфатических сосудов конечностей и других органов до основных лимфатических коллекторов и грудного протока. Больные жалуются на отёки нижних конечностей, боли, тяжесть и утомляемость в конечности, появление трофических нарушений на коже. У детей лимфедема (лимфостаз) развивается, как правило, в результате врожденного порока лимфатических сосудов. У взрослых основными причинами лимфедем являются инфекционные (стрептококковая инфекция, вызывающая рожистое воспаление) и паразитарные заболевания (филярии, токсоплазма и др.), последствия различных травм или хирургических вмешательств.
Тянущие боли в мышцах ног при миоэнтезитах и паратенонитах. Под этими названиями объединяют группу комбинированных воспалительных поражений мышц и связок нижних конечностей. Данные патологии являются следствием хронического перенапряжения мускулатуры ног при высоких и интенсивных нагрузках, и сопровождаются микротравмами мышц и связок. Дополнительными факторами риска являются общее утомление, хронические заболевания, переохлаждения и т.д. Миоэнтезит – это воспаление в месте перехода мышцы в сухожилие, паратенонит – поражение клетчатки вокруг сухожилия, инсерцит – воспалительный процесс в месте прикрепления связки к кости. Все эти патологии часто сочетаются друг с другом, и проявляются болью в мышцах ног и припухлостью в соответствующей области. При хроническом течении этих заболеваний и продолжающихся нагрузках могут возникать надрывы мышц, а иногда – их полные отрывы от мест прикрепления.
Воспаление мышц (миозит) проявляется локальной мышечной болью, усиливающейся при надавливании на мышцы или при движении. Эта боль становится причиной напряжения поражённых мышц и ограничивает подвижность суставов. Иногда миозит может проявляться припухлостью или покраснением кожи на больном месте. Также к симптомам миозита относят нарастающую мышечную слабость, при которой больному становится трудно выполнять простые и привычные для него действия. Причинами миозита могут быть инфекционные заболевания (ОРВИ, грипп, хронический тонзиллит), воздействие токсических веществ, травмы, нарушение обмена веществ, переохлаждение, чрезмерное напряжение мышц, профессиональная деятельность (в группе риска развития миозита скрипачи, пианисты, операторы ПК, водители), мышечные судороги, паразиты (трихинеллез, цистицеркоз). При открытых травмах и попадании в рану инфекции может развиваться гнойный миозит. Он проявляется: повышением температуры тела; постепенным усилением мышечной боли; ознобом; отёком, напряжением и уплотнением мышцы.
Злокачественные опухоли имеют богатую клиническую картину. Можно выделит такие симптомы как слабость и потеря аппетита, повышение температуры тела, истощение, анемия (малокровие) на поздних стадиях заболевания, вялость, адинамия, нарушающая сон. К местным проявлениям относятся сильная боль, которую можно охарактеризовать как упорную, постоянную, усиливающуюся с течением времени и по ночам, которая плохо снимается или совсем не снимается обезболивающими препаратами. Нарушается функции сустава при околосуставном расположении процесса, нередко возникает патологический перелом (то есть не связанный с травмой или повреждением, а возникающий самопроизвольно, при поднятии тяжести, поворотах или даже в покое), может наблюдаться симптом «головы медузы» (расширение венозной сети над опухолью), повышение местной температуры над опухолью. Также при развитии злокачественных опухолей нижних конечностей, одним из симптомов может быть хромота.
Одной из причин постоянных болей в мышцах нижних конечностей может служить плоскостопие. При данной патологии происходит уплощение свода стопы – она становится более плоской, что вызывает нарушение ее амортизирующих функций. Плоскостопие проявляется ощущением «свинцовой» тяжести, боли в мышцах ног и быстрой утомляемостью при ходьбе. Также при данной патологии сильно страдают коленные суставы, так как именно на них приходится большая часть нагрузки. Кроме того, увеличивается нагрузка на позвоночник, поскольку удары и толчки при движении организму приходится каким-то образом компенсировать. Основные симптомы плоскостопия являются стоптанность и изношенность обуви с внутренней стороны; очень быстрая утомляемость и появление боли в мышцах ног при ходьбе и длительном нахождении в вертикальном положении; тяжесть в ногах, их судороги и отёки к концу дня; отёчность лодыжек; увеличение размера стопы в ширину.
Костно-суставной туберкулёз проявляется симптомами туберкулезной интоксикации и местным поражением костно-суставной системы. Степень выраженности туберкулёзной интоксикации может быть самой различной в зависимости от активности и распространенности туберкулёзного процесса. Во многом она зависит от туберкулёза других органов, и в первую очередь — от туберкулёза легких. Симптомы местного поражения различны в зависимости от его локализации и этапа развития туберкулёзного воспаления. Больных беспокоят периодические боли в спине или в суставе, усталость, напряжение мышц. Основные клинические формы костно-суставного туберкулёза: туберкулёзный остит, туберкулёз позвоночника и туберкулез суставов.
Рожа — инфекционное заболевание, вызываемое стрептококками. Заболевание начинается остро с появления озноба, общей слабости, головной боли, мышечных болей, в ряде случаев – тошноты и рвоты, учащения сердцебиения, а также повышения температуры тела. На коже появляется небольшое красное или розовое пятно, которое в течение нескольких часов превращается в характерное рожистое покраснение. Покраснение представляет собой чётко отграниченный участок кожи с неровными границами в виде зубцов, «языков». Кожа в области покраснения напряжена, горячая на ощупь, умеренно болезненная при ощупывании, отёчная.
Остеомиелит. Можно выделить общие и местные симптомы заболевания. Общая картина заболевания, обусловленная присутствием бактерий в крови (бактериемией), такова: после короткого периода недомогания появляется озноб, температура поднимается от 37,5°С до 40°С, учащается пульс (выше 90 ударов в минуту). На этой стадии остеомиелит можно принять за обычную острую респираторную инфекцию (например, грипп). На 2-3 день болезни появляются местные признаки в виде локальной боли над поражённым участком, ограничения подвижности и отёка мягких тканей сегмента конечности, покраснения кожи. Наиболее часто поражаются кости нижних конечностей (бедренная и большеберцовая).
Так как артрит тазобедренного и коленного суставов были уже рассмотрены в соответствующих статьях, остановимся на поражении голеностопного сустава и суставов пальцев ног. Артрит – это воспаление суставов, которое может протекать как в острой (сильная боль, отёчность голеностопного сустава и пальцев ног), так и в хронической форме (длительно протекающие неинтенсивные боли в суставах). Однако, симптомы заболевания специфичны для каждой конкретной патологии. Остеоартрит — вызывает разрушение суставных хрящей, тем самым вызывая боль и воспаление. У таких больных движения затруднены и болезненны. Во время ходьбы боль и отёк усиливаются, а после отдыха возникает скованность движений. Подагрический артрит — в основном поражает нижние конечности, но воспаление может локализоваться и на руках. Кристаллы мочевой кислоты откладываются в суставе большого пальца ноги, так как именно он больше всего напрягается при ходьбе или беге. Этот вид артрита вызывает нестерпимую боль, которая возникает во время напряжения. Ревматоидный артрит — весьма тяжелое хроническое заболевание, которое поражает все суставы. Спустя некоторое время из-за постоянного воспаления суставы деформируются, и поэтому часто больные становятся инвалидами. Деформация стопы сопровождается изменением сразу нескольких суставов, что мешает людям ходить, а возникающая боль не дает покоя.
Типичными симптомами являются ощущение «бегания мурашек», жжения, боли в голенях и стопах, ночные судороги мышц. При неврологическом обследовании выявляются ослабление ахилловых рефлексов, нарушение чувствительности по типу «носков» и «чулок», снижение мышечно-суставной чувствительности. При несвоевременно начатом лечении и неэффективности терапии развиваются такие осложнения диабетической полинейропатии, как трофические язвы стоп, которые могут приводить к омертвению, гангрене (диабетическая стопа) и часто к ампутациям. Пациенты с СД нуждаются в ежегодном неврологическом и клиническом обследовании стопы.
Боль, связанная с пояснично-крестцовым остеохондрозом, локализуется по задней поверхности бедра от ягодицы до подколенной ямки, то есть по ходу седалищного нерва. Часто эти боли появляются внезапно и могут значительно ограничивать двигательную активность пациента. В качестве провоцирующих факторов могут выступать подъём тяжестей или резкие движения туловищем. Характерно и то, боль усиливается при движении, спуске по лестнице.
Заболевания периферических нервов могут также провоцировать боли икроножных мышцах. При невралгиях боли носят приступообразный характер и возникают по ходу нервных волокон. В перерывах между приступами боль практически отсутствует, а сам болевой приступ может длиться от нескольких секунд до нескольких минут. При болезни Рейно может наблюдаться боль в пальцах ног после их «онемения».
Если у человека нет неврологических отклонений, то болезненный мышечный синдром вызывают воспалительные или метаболические миопатии.
Согласно международной классификации, миопатии бывают трёх типов: 1) вызванные лекарствами и токсинами, 2) идиопатические воспалительные, 3) вызванные инфекциями. 95% идиопатических воспалительных миопатий сставляют полимиозит, миозит, дерматомиозит, которые возникают как следствие системных заболеваний соединительной ткани. Причиной боли может также быть миозит с внутриклеточными включениями и паранеопластический миозит. Во всех этих случаях необходима консультация ревматолога, чтобы предупредить или определить системное заболевание, следствием которого и стала боль в икрах ног. Такой вид миопатии, как лекарственная, чаще всего бывает связан с приёмом фибратов и статинов.
Водно-электролитный дисбаланс. При некоторых нарушения водно-солевого баланса больные могут жаловаться на боли и судороги в мышцах нижних конечностей. Подобное состояние встречается при обезвоживании организма, которое вызвано длительными поносами, обильной рвотой или приёмом мочегонных средств. Так как нарушения водно-солевого баланса не являются самостоятельным заболеванием, а возникают вследствие какой либо патологии, то и симптомы будут различны, однако основными считают постоянную жажду и распространенные отёки. Также возможно снижение артериального давления, появление сердцебиений и нарушений сердечного ритма.
Патология подкожной жировой клетчатки. Панникулит — прогрессирующее поражение подкожной жировой клетчатки воспалительного характера, приводящее к разрушению жировых клеток и замещению их соединительной тканью с образованием узлов, бляшек или инфильтратов. Основным проявлением спонтанного панникулита являются узловые образования, расположенные в подкожной жировой клетчатке на различной глубине. Чаще всего они появляются на ногах и руках. После разрешения узлов панникулита остаются очаги атрофии жировой клетчатки, которые выглядят как округлые участки западения кожи. Узловой вариант панникулита характеризуется появлением в подкожной клетчатке типичных отдельно расположенных узлов размером от 3-4 мм до 5 см. Кожа над узлами может иметь окраску от обычной до ярко-розовой. Бляшечный вариант панникулита представляет собой отдельные скопления узлов, которые, срастаясь, образуют бугристые конгломераты. Цвет кожи над такими образованиями бывает розовым, бардовым или бардово-синюшным. В некоторых случаях конгломераты узлов распространяются на всю клетчатку голени или бедра, сдавливая при этом сосудистые и нервные пучки, что обуславливает выраженную болезненность и отёк конечности, приводит к лимфостазу. Инфильтративный вариант панникулита протекает с расплавлением узлов или их конгломератов. При этом в области узла или бляшки, как правило, ярко красного или бардового оттенка, появляется флюктуация, типичная для абсцесса или флегмоны. Однако при вскрытии узлов из них выходит не гной, а маслянистая масса желтого цвета. На месте вскрывшегося узла образуется длительно не заживающее изъязвление. Кроме местных проявлений при панникулите могут быть и общие, такие как слабость, недомогание, потеря аппетита, лихорадка, тошнота и рвота.
Боль в мышцах ног у тучных людей. Причиной возникновения болевого синдрома в мышцах нижних конечностей может быть и ожирение. Если человек обладает излишней массой тела, то на нижние конечности ложится дополнительная нагрузка, и они испытывают повышенное давление. Это неизбежно приводит к возникновению болей в мышцах ног, особенно при небольших размерах стопы.
Анализ клинических данных является первым этапом диагностического процесса у пациентов с жалобой на боль в нижних конечностях, от которого зависит его дальнейший алгоритм, направленный на установления диагноза и определения тактики лечения.
Лабораторно-инструментальные методы обследования
1. общий анализ крови (умеренный нейтрофильный лейкоцитоз со сдвигом влево, анэозинофилия, умеренно повышенная скорость оседания эритроцитов при роже и других инфекционно-воспалительных заболеваниях);
2. электролиты, мочевина, креатинин (оценка водно-электролитных нарушений);
3. глюкоза крови (нормальные показатели 3,3-5,5 ммоль/л, повышение уровня глюкозы говорит о вероятности сахарного диабета);
4. Биохимический анализ крови: увеличение мочевой кислоты при подагре, повышение уровня холестерина при атеросклеротическом поражении сосудов;
5. Микробиологическое исследование (например, соскоб из уретры на хламидии при подозрении на реактивный артрит);
6. Рентгеновское исследование – выявляются специфические изменения, характерные для конкретной патологии;
7. Исследование на онко-маркеры при подозрении на злокачественное новообразование;
8. Серологический анализ: ревматоидный фактор при ревматоидном артрите;
9. Пункционная биопсия кости при подозрении на костный туберкулёз и остеомиелит: материал для посева получают с помощью аспирации гноя из кости или мягких тканей либо проводят биопсию кости;
10. УЗДГ (дуплексное сканирование) сосудов нижних конечностей позволяет выявить заболевания сосудов на доклиническом уровне;
11. Ангиографию сосудов нижних конечностей проводят при подозрении на хроническую венозную недостаточность, атеросклероз сосудов нижних конечностей и др.;
12. Магнитно-резонансная томография и компьютерная томография (забалевания нервной системы, лимфостаз и др.);
13. Реовазография артерий нижних конечностей (хроническая артериальная недостаточность нижних конечностей);
14. Сцинтиграфия скелета – при поиске метастатических очагов рака;
15. Лодыжечный индекс давления (ЛИД, отношение давления в артериях на лодыжке к давлению в плечевой артерии, в норме 1 – 1,2) снижение этого показателя говорит о наличии сужения в артериях нижней конечности.
Поскольку боль в нижних конечностях является симптомом большого количества разнообразных по своей природе и симптомам заболеваний, метод лечения зависит от вызвавшей её причины. Однако для своевременного предупреждения появления боли в мышцах ног нужно соблюдать некоторые правила:
1. При сосудистых патологиях необходимо ограничить в своем рационе содержание жирной, богатой холестерином пищи. Полезно будет сбросить лишний вес, а также регулярно выполнять специальный комплекс упражнений, направленный на предупреждение развития варикозного расширения вен. Например:
— Полное поочередное сгибание и разгибание ног в голеностопном суставе до ощущения достаточного напряжения мышц голени 10-20 раз.
— Круговые движения стопы в голеностопном суставе 10-20 раз.
— Боковые повороты стопы 10-20 раз.
— Сгибание и разгибание пальцев стоп 10-20 раз.
Постарайтесь избегать длительного нахождения в статичном, сидячем или стоячем положении. Если этого требует ваш вид деятельности, то необходимо регулярно делать перерывы, разминки, и менять положение тела, во время рабочего перерыва выполняйте следующие упражнения:
— стоя, 8-12 раз перекаты с пятки на носок;
— в течение 30 — 60 секунд ходьба на месте с высоким подниманием голени.
2. При заболеваниях позвоночника или суставов нужно обратить внимание на своевременное лечение этих патологий, и выполнение рекомендаций врача.
3. Периодические упражнения, направленные на укрепление мускулатуры живота, приведут к снятию напряжения мышц в нижних отделах спины, что снизит вероятность возникновения иррадиирующей боли из поясницы.
Во всех случаях продолжительной или периодически повторяющейся боли в нижних конечностях следует обратиться к врачу для прохождения необходимого обследования по выявлению болезни, вызвавшей данное состояние.
При отсутствии своевременных диагностики и лечения под контролем врача происходит прогрессирование заболевания и развиваются осложнения. Одно из самых грозных осложнений поражения артерий и вен: развитие гангрены, при которой показана ампутация нижней конечности. При нелеченном тромбозе глубоких вен возможно развитие тромбоэмболии легочной артерии.
Терапевт, травматолог — в зависимости от того, была ли травма. Может понадобиться помощь следующих врачей: инфекционист, паразитолог, ревматолог, сосудистый хирург, онколог, эндокринолог, невролог, дерматолог.
источник
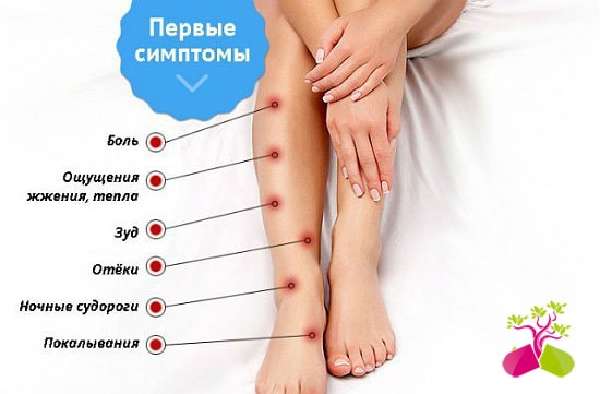
Одним из симптомов многих заболеваний является ломота в ногах, что проявляется болевыми ощущениями разной интенсивности, месторасположения и характера, которые возникают как во время физических нагрузок, так и в состоянии покоя. Ломота нижних конечностей является в настоящее время проблемой многих людей. Пациенты жалуются врачам, что такое состояние наблюдается в ночное время и начинается неожиданно. Это может быть связано не только с проблемами мышц и суставов, но и часто является признаком наличия других болезней в организме. Так, боль в ногах, ломота может сопровождаться судорогами, отеком, покраснением или жжением конечности. Если данное явление не проходит через трое суток, необходимо обратиться к специалисту.
Ломота – это неприятные ощущения, которые локализируются в костях, суставах и мышцах. Человек находится в постоянном дискомфорте, что влияет на качество его жизни. Так, ломота в ногах представляет собой один из видов боли, которую человеческий организм воспринимает несколько иначе. При этом возникают ощущения сдавливания, растягивания и скручивания тканей. Такое явление принято ассоциировать с простудой или интоксикацией, но при этом должна подниматься температура. Но в зависимости от месторасположения и времени проявления недуга причины могут быть разными.
Ломота в ногах причины может иметь различные, при этом наблюдаются дополнительные симптомы:
- Нехватка в организме микроэлементов в результате диеты или нарушения деятельности ЖКТ. Ноги быстро устают, их крутит и сводит.
- Физическое переутомление, длительное пребывание в одном положении, занятия спортом.
- Продолжительное употребление глюкокортикоидов, мочегонных лекарств, а также тех, что снижают уровень холестерина.
- Травмирование конечностей.
- Наличие воспалительного процесса в мышцах нижних конечностей, при котором появляется не только ломота в ногах (причины и лечение рассматриваем в данном материале), но и покраснение, сыпь и пигментные пятна.
- Патологии сосудов ног: развитие атеросклероза, тромбоза, варикоза, остеопороза, васкулита или узелкового периартериита, лимфостаза. При этом могут наблюдаться сыпь, покраснение кожи, синяки, сосудистые сеточки, пигментные пятна, жжение.
- Возникновение остеомиелита у детей, артроза или артрита у взрослых.
- Патологии нервных волокон при сахарном диабете (полинейропатия), остеохондрозе или межпозвоночной грыже, а также у курильщиков и алкоголиков. При этом наблюдается ломота в руках и ногах, покраснение кожи, образование вмятин и т. д.
- Ревматические поражения тканей, их сжатие или судороги.
- Наличие доброкачественных или злокачественных опухолей, заболевание Педжета.
- Появление аллергических реакций, сопровождающихся сыпью, жжением и покраснением.
По ночам ломота в конечностях может быть причиной синдрома беспокойных ног, сильных физических нагрузок на протяжении дня. Неудобная обувь или одна и та же поза продолжительное время провоцирует появление болей в ногах по ночам. Патологической причиной может выступать наличие фибромиалгии, плоскостопия или лимфостаза.
У некоторых людей как бы «выкручивает» ноги при ходьбе. Особенно синдром обостряется, когда происходит смена погодных условий. На серьезных стадиях недуг может приобрести постоянный характер, при котором ломота будет казаться просто мучительной для человека. Особенно это относится к приступам боли при подагре.
Медики выделяют несколько опасных болезней, при которых наблюдается сильная ломота в ногах. Поэтому необходимо незамедлительно обращаться к врачу для постановки точного диагноза и назначения эффективного лечения, так как последствия могут быть очень серьезными, вплоть до ампутации конечностей. К таким заболеваниям относят:
- Варикоз, который проявляется в виде расширения вен, отечности ног, тяжести, монотонных болевых ощущениях, судорог. Если недуг запущен, то появляются синяки на кожном покрове, жжение и прочее.
- Тромбоз сосудов (венозный или артериальный), который склонен стремительно развиваться. В этом случае рекомендуется незамедлительно обратиться к специалисту, так как через четыре дня может начаться некроз и гангрена. Заболевание сопровождается отеком и покраснением конечностей, появлением пигментных пятен, появляется ломота в ногах. Артериальный тромбоз развивается на протяжении нескольких часов и характеризуется болевыми ощущениями, бледностью и онемением ног, гангрена может развиться спустя четыре часа.
- Атеросклероз, который характеризуется появлением постоянных болевых ощущений, вмятин и синяков на кожных покровах конечностей, образуется сыпь. Если заболевание вовремя не лечить, образуется некроз и гангрена, что приведет к ампутации ног.
Если ломота появляется независимо от физических нагрузок, необходима консультация специалиста. Для этого в первую очередь требуется обратиться к семейному врачу, который после проведения исследований даст направление к специалисту узкого профиля (эндокринологу, хирургу, невропатологу или травматологу).
При жалобах пациентов на ломоту и боль в нижних конечностях врач должен провести анализ клинических данных, от результатов которого будет зависеть план действий по установке диагноза и назначения лечения. Для этого применяются лабораторные методы диагностирования. Пациент должен сдать анализы крови (общий, биохимический, водно-электролитный, на глюкозу). Затем проводится микробиологическое исследование, серологический анализ и рентгеноскопия. При подозрении на рак, туберкулез или остеомиелит применяют онкомаркеры, пункционную биопсию или биопсию кости. Также врач может назначить УЗДГ, МРТ и КТ, ангиографию сосудов и реовазографию артерий ног, ЛИД и сцинтиграфию скелета. Таким образом, если человека беспокоит ломота ног по ночам, сопровождающаяся различными дополнительными симптомами, необходимо пройти медицинское обследование для постановки точного диагноза и только потом приступать к лечению, которое назначит специалист.
Методы лечения зависят от причин, которые вызвали ломоту в конечностях. Терапия проводится исходя из результатов обследования и постановки диагноза. Если у человека наблюдаются сосудистые патологии, ему рекомендуются физические упражнения (прогулки, плавание и прочее) для предупреждения появления варикоза, из рациона нужно исключить жирную пищу, алкоголь, необходимо избегать длительных нагрузок на нижние конечности, переутомления, переохлаждения. При патологиях позвоночника и суставов рекомендуется проводить лечение основных заболеваний. Часто медики назначают антидепрессанты для снятия напряжения, противовоспалительные средства, стероиды. Помогает убрать неприятные ощущения массаж, гимнастика, иглоукалывание и т. д. Таким образом, лечение ломоты в ногах проводится в соответствии с основным недугом. Как отдельный симптом она не лечится, основная терапия сводится к трем параметрам:
- Прием медикаментов, что направлено на ликвидацию причины заболевания. Пациенту выписываются необходимые лечебные средства, а также витамины, микроэлементы и противовоспалительные препараты. Это могут быть, например, «Актовегин», «Кавинтон», «Ибупрофен» и другие.
- Физиотерапия, которая также включает массаж, лечебную гимнастику, контроль веса.
- Хирургическое вмешательство. Проводится в экстренных и запущенных случаях заболевания.
Конечно, как было сказано выше, лечением должен заниматься опытный специалист. В домашних условиях можно применять народные методы, если ломота в ногах возникает от физических нагрузок. Так, когда ноги устают, народная медицина рекомендует семь больших луковиц нарезать в большую емкость (тазик) и потоптаться на них около двадцати минут, после чего ноги промыть водой и растереть маслом растительным, массажируя. Такие процедуры необходимо проводить два раза в неделю.
Некоторые советуют делать компрессы из одуванчика. Его толкут и прикладывают получившуюся кашицу к конечностям, перемотав их бинтом или марлевой повязкой. Можно вместо этого растирать ноги касторовым маслом на ночь. Также эффективно использование при ломоте смеси таких трав, как зверобой, толокнянка, бессмертник, семена моркови, плодоножки вишни, листья березы. Одну ложку состава заливают кипятком и настаивают одну ночь в термосе. Употребляют настой по одной ложке столовой три раза в день.
Если своевременно не диагностировать заболевание и не пройти курс соответствующего лечения, возможно прогрессирование недуга и появление негативных последствий. Одним из опасных осложнений является гангрена при патологии вен и артерий, что грозит ампутацией конечности. Если наблюдается тромбоз, его необходимо обязательно лечить, поскольку возникает риск развития тромбоэмболии артерии легких.
Методы профилактики должны быть различными при ломоте в конечностях. Прежде всего рекомендуется вести правильный образ жизни во избежание появления сердечно-сосудистых патологий. Чтобы нормализировать кровообращение в ногах, нужны физические нагрузки. При заболеваниях позвоночника рекомендуется укреплять мышцы живота при помощи лечебной физкультуры.
Необходимо правильно питаться, следить за состоянием ног, не перегружать организм, контролировать вес. Главное, не упустить тот момент, когда нужно обратиться за помощью к врачу, чтобы не возникло осложнений со стороны здоровья. Важным здесь является правильно поставленный диагноз, от которого зависит метод лечения и дальнейший прогноз. Медики рекомендуют следить за своим здоровьем. При появлении ломоты в ногах, причины и лечение которой описаны в данном материале, необходимо пройти обследование.
источник
На боли в ногах часто жалуются люди разных возрастов. Это связано с тем, что причиной синдрома могут стать многие заболевания и состояния. Некоторые из них наносят серьезный вред здоровью и без своевременного лечения представляют опасность для жизни. Во избежание развития осложнений при возникновении боли в ногах необходимо обратиться к врачу за консультацией. Самостоятельное лечение при этом недопустимо.
В зависимости от возраста человека те или иные причины болевого синдрома в ногах являются более вероятными. Пожилые люди чаще страдают дегенеративными заболеваниями разных систем организма. Наиболее распространенными причинами болей в ногах у них являются:
- венозная недостаточность;
- артериальная недостаточность;
- поражение периферических нервов (полинейропатия);
- остеохондроз;
- заболевания суставов.
Чаще всего хроническая венозная недостаточность является следствием варикозной болезни. В этом случае возникают жалобы на боли в ногах, появляющиеся обычно к вечеру после длительного пребывания в вертикальном положении. Многие пациенты отмечают, что ноги сильно отекают к концу дня и с трудом входят в обувь.
Облегчает состояние пребывание в положении лежа с приподнятыми выше уровня тела конечностями. При осмотре обычно удается определить под кожей варикозное расширенные вены, а при длительном существовании патологии — пигментацию и даже трофические язвы.
Острый болевой синдром может быть связан с развитием тромбофлебита. Это заболевание иногда возникает спонтанно, но чаще оно появляется у лежачих больных в послеоперационном периоде (например, после удаления матки и других вмешательств). Это состояние требует неотложного лечения, так как может осложняться тромбоэмболией легочной артерии, приводящей к летальному исходу.
Хроническая артериальная недостаточность часто развивается из-за облитерирующего атеросклероза сосудов нижних конечностей. Обычно это состояние сочетается с плохо контролируемым повышенным давлением, гиперхолестеринемией и длительным стажем курения. Другой возможной причиной артериальной недостаточности является облитерирующий эндаартериит — аутоиммунное заболевание. При этих недугах боли возникают во время физической нагрузки ( даже при обычной ходьбе), так как приток крови по суженным сосудам в этот момент является неадекватным.
Клиническая картина характеризуется развитием перемежающейся хромоты. Это означает, что после определенного объема физической нагрузки (индивидуального в каждом случае) возникает болевой синдром, для купирования которого человеку необходимо остановиться и немного отдохнуть. После компенсации кислородной недостаточности ощущения стихают, пациент может продолжить движение. Кожа на вид бледная (реже багрово-красная из-за расширения подкожных сосудов в ответ на гипоксию), холодная на ощупь, пульсация на артериях ног снижена.
К патологиям, вызывающим мучительный болевой синдром в ногах, относится и полинейропатия. Это нарушение работы периферических нервов проявляется по-разному:
- метаболическая полинейропатия (диабетическая, уремическая и др.);
- токсическая (алкогольная);
- алиментарная (дефицит витамина В1);
- наследственная (полинейропатия Шарко-Мари-Тута и др.);
- аутоиммунная (полинейропатия Гиена-Барре);
- инфекционно-токсическая (поражение периферических нервов при дифтерии).
Наиболее распространенными являются метаболические полинейропатии, особенно при сахарном диабете. Для клинической картины характерны различные симптомы — боли в ногах в состоянии покоя (сводит икры), особенно по ночам, ощущение зябкости, покалывания, ползания мурашек, возможно возникновение дискомфорта при легком прикосновении к коже. Ноги при полинейропатии теплые, пульсация на артериях нижних конечностей сохранена. Характерны уменьшение всех видов чувствительности ниже колен как спереди, так и сзади, и атрофические явления в мышцах стопы.
Для более детального ознакомления с темой, прочитайте эту статью: Что из себя представляет полинейропатия
Боли в ногах могут возникать из-за остеохондроза поясничного и крестцового отделов позвоночника. В этом случае простреливающие ощущения распространяются с задней поверхности бедра на передне-боковую сторону голени и тыл стопы.
Усиление болевого синдрома происходит при попытке наклона туловища вперед. Выпадает рефлекс с ахиллова сухожилия, происходит снижение чувствительности кожных покровов.
Причиной болей в ногах могут быть многочисленные заболевания суставов. Наиболее распространенным недугом является деформирующий остеоартроз. Неприятные ощущения возникают в этом случае при движении, особенно вначале (например, вставании со стула). Многие пациенты жалуются на постоянные ноющие боли («ломит ноги») при смене погоды. При длительном существовании заболевания происходит деформация. Наиболее часто поражаются крупные суставы ног (коленные, тазобедренные).
При повышенном содержании в крови мочевой кислоты развивается подагра, протекающая с чередованием острых атак и периодов ремиссии. Часто поражается первый плюсне-фаланговый сустав стопы.
Встречается и такое аутоиммунное заболевание, как ревматоидный артрит, нападающий преимущественно на мелкие суставы стопы и кисти. Синдром в этом случае возникает после длительного отдыха (по утрам) и характеризуется скованностью в суставах. После выполнения гимнастики болевые ощущения постепенно проходят. При длительном существовании заболевания возникают типичные деформации.
Хроническая патология в более раннем возрасте встречается намного реже, но нельзя полностью исключать возможность причин, характерных для пожилых людей.
Наиболее часто у детей и молодых боли в ногах носят временный функциональный характер. Например, возникают после запредельных нагрузок (при быстром и/или длительном беге, многократных приседаниях).
У женщин боли в ногах часто связаны с изменением размеров матки и нарушением анатомических взаимоотношений между тазовыми нервными сплетениями при беременности и во время месячных.
Серьезной причиной неприятных ощущений у ребенка может оказаться остеомиелит — гнойная инфекция, поражающая все слои кости, в том числе костный мозг. При ней возникают интенсивные боли, ограничивающие движение, выраженные интоксикация и лихорадка.
Поставить диагноз самостоятельно без дополнительного обследования невозможно даже при явной клинической картине. Для выяснения причины болевого синдрома необходимо обратиться к врачу.
При варикозной болезни вен нижних конечностей необходима консультация хирурга или флеболога. Дополнительно проводится ультразвуковая допплерография (УЗДГ) сосудов ног. На длительный прием назначаются венотоники (Детралекс, Флебодия и др.) или рекомендуется оперативное лечение.
При развитии артериальной недостаточности необходимо получить консультацию сосудистого хирурга и провести УЗДГ сосудов ног. В зависимости от степени стеноза может быть рекомендовано консервативное (антиагреганты, антикоагулянты, препараты простогландинов) или оперативное лечение.
К неврологу нужно обратиться при полинейропатии и остеохондрозе. В первом случае иногда проводится электромиография, во втором — МРТ позвоночника. Терапией полинейропатии являются метаболические препараты (витамины группы В, тиоктовая кислота), с целью уменьшения болевого синдрома назначают антидепрессанты (Амитриптиллин, Дулоксетин), антиконвульсанты (Габапентит, Прегабалин) или сильнодействующие препараты (Трамадол). Важна также компенсация основного заболевания (сахарного диабета, хронической почечной недостаточности). При остеохондрозе позвоночника проводится комплексное лечение, включающее консервативную терапию (нестероидные противовоспалительные препараты (НПВП ), глюкокортикостероиды, витамины группы В), массаж, гимнастику. В тяжелых случаях требуется оперативное вмешательство.
Патологиями суставов занимается ревматолог. Обязательно проводится рентгенологическое исследование пораженных областей, определяется уровень ревматоидного фактора и мочевой кислоты в крови. При выраженном болевом синдроме при любой суставной патологии назначают НПВП. Специфическая терапия ревматоидного артрита включает глюкокортикостероиды, цитостатики и другие препараты. При деформирующем артрозе назначают хондропротекторы (Дона, Структум и др.), в запущенных случаях производят протезирование суставов. При подагре лечением является прием Аллопуринола.
Остеомиелит — хирургическая патология. При подозрении на это заболевание обязательно производят рентгенологическое исследование пораженной конечности. Требуется антибактериальная и дезинтоксикационная терапии, оперативное вмешательство с удалением гнойного очага в кости.
источник
Ноющие боли в ногах хотя бы один раз в жизни беспокоили каждого человека. Неприятные ощущения создают дискомфорт при ходьбе и в состоянии покоя.
Единичные случаи, после интенсивного бега или прыжков, не вызывают опасения, гораздо серьезнее, если ноют ноги систематически. Под незначительным, на первый взгляд, симптомом может скрываться серьезная патология.
Болят и ноют ноги в области голени от переутомления, травмы, или данный признак может быть симптомом заболевания. В здоровом состоянии ноги от бедра до стопы болят после физических упражнений, интенсивно выполненных в большом объеме.
Во время быстрого сокращения мышечной ткани происходят биохимические реакции с выделением молочной кислоты, скопление которых в голени и вызывают болезненные ощущения. При этом ноют ноги по ночам и в течение дня с одинаковой интенсивностью. Симптом проходит без лечения через несколько дней после появления.
Но бывают случаи, что боль появляется без всякой причины, а виной всему становятся патологические состояния:
- Облитерирующий атеросклероз является причиной, если постоянно ноют голени. Хроническое заболевание артерий появляется при нарушении белкового и липидного обмена. На стенках сосудов скапливается холестерин, образуя бляшки, перекрывающие просвет сосуда. Изменения приводят к нарушению кровообращения, что вызывает ноющие боли в ногах, онемение и чувство покалывания в икрах. Болезненность усиливается при нагрузке и стихает после продолжительного отдыха. Нелеченые формы переходят в стадию острого недостатка кровотока, ткани испытывают кислородное голодание и острую нехватку питательных веществ. Все это приводит к появлению трофических язв и некрозу тканей.
- Миозит характеризуется воспалением мышечной ткани, связок и синовиальных сумок, возникающим при переохлаждении. Нижние конечности болят ниже колен, преимущественно по задней части голени. Если воспалительные процессы не лечить, симптоматика усиливается, что заставляет страдать больного.
- Травматические повреждения (растяжения, ушибы, разрывы икроножных мышц) сопровождаются болью до полного заживления.
- Недостаточное поступление в организм калия и магния вызывает ответную реакцию организма, когда икры ночью ноют, а по утрам появляются судорожные сокращения. Восполнение организма недостающими элементами полностью решает проблему.
- Артрит сопровождает ноющая боль в правой ноге, если патология локализуется в правой конечности. Болевой синдром появляется во второй стадии заболевания, когда в суставе прогрессируют дегенеративные процессы.
- Варикозное расширение вен первой стадии проявляется болями ниже колен, которые начинаются вечером после проведения долгого времени на ногах или застоя крови в венах при сидении на стуле в течение долгого времени. Одним из отличительных симптомов варикоза является появление сосудистой сетки на ногах. При ухудшении состояния ноги гудят постоянно, даже в ночное время, отеки становятся стойкими и исчезают только к утру, после ночного сна.
- Тромбоз. Образование тромба может произойти как в артерии, так и в венозном сосуде. Если ноет левая нога, процесс развился в левой нижней конечности. При венозном тромбозе патология начинается постепенно, кожные покровы над местом локализации тромба становится багровой, боль в левой ноге становится нестерпимой. Появление сгустка крови в артерии проявляется резким началом, процесс происходит стремительный, обращаться за медицинской помощью необходимо в срочном порядке.
- Остеопороз представляет собой патологию, при которой образуются пустоты в костях из-за нехватки кальция. Боль ниже колен периодически появляется у больного. Заболеванием страдают чаще женщины в период гормональной перестройки.
- Полинейропатия. Поражение нервных окончаний, которое проявляется нарушением чувствительности и полной или частичной потерей функциональности. Ноги ноют по ночам, а днем при нагрузке боль становится интенсивнее. Полинейропатия часто развивается, как осложнение у больных сахарным диабетом.
- Остеомиелит. Гнойно-некротический процесс в костях, вызванное микобактериями, тяжелое заболевание с длительным лечением. Резкая боль ниже колен пульсирующего характера – один из симптомов гнойного воспалительного процесса.
- Болезнь Педжета. Нарушение обменных процессов негативно влияет на синтез костной ткани. В костях появляются пораженные участки, в которых здоровая костная ткань замещается на неполноценную, при этом развивается деформирующий остеит. Ноги постоянно ноют, причем нагрузка не может переноситься естественным способом.
Кроме заболеваний, есть состояния, которые являются причиной, почему болят ноги:
- медикаментозная терапия, назначаемая длительно, гормональными, диуретическими препаратами, которые вымывают кальций и калий из организма, что становится причиной, если ноют ноги;
- патологии ревматического характера;
- при образовании межпозвоночной грыжи появляется ноющая боль в правом колене;
- злокачественные патологии;
- болят ноги при беременности, когда вес тела значительно увеличивается, что создает дополнительную нагрузку на ноги;
- плоскостопие является причиной, когда появляется болезненность ног перед сном;
- симфизит, если ноют ноги при беременности легко заподозрить, если возникает ноющая боль в крестце.
Болевой синдром, возникающий по разным причинам, всегда сопровождается дополнительными симптомами, которые указывают на различные состояния и необходимость обращения в лечебное учреждение за помощью.
- отечность вокруг пораженного участка;
- цвет кожи может меняться от ярко-красного до сине-багрового;
- ограничение движения, появление контрактуры в пораженном суставе;
- гнойное поражение кожных покровов;
- местное повышение температуры над пораженной частью;
- незаживаю щи етрофические язвы;
- видимый рисунок капилляров или выпячивание вен;
- сильный отек всей голени.
Характер ноющих болевых ощущений меняться от еле заметных проявлений до нестерпимой дергающей боли. Локализация иногда ограничивается очагом, в других случаях ноги постоянно ноют от бедра до стопы.
Чтобы забыть о боли, нужно разобраться, почему ноют ноги. Для постановки точного диагноза рекомендуется обратиться к медицинскому специалисту для проведения полного обследования. На приеме врач изначально проводит опрос со сбором анамнеза, расспрашивая о жалобах и наследственных патологиях, которые передались от близких родственников.
Следующим этапом будет визуальный осмотр:
- если обнаруживается выраженный рисунок вен, можно предположить наличие варикозного расширения;
- припухлые колени и отекший голеностопный сустав свидетельствуют о воспалительном процессе в подвижном сочленении;
- при просьбе пройти, больной прихрамывает на одну, возможно есть дегенеративные изменения в суставах;
- яркая ограниченная краснота по ходу сосудов может появиться при опасном тромбозе;
- сильный отек одной или обеих ног появляется при выраженном варикозе или нарушении оттока лимфатической жидкости;
- кожные изъязвления мокнущего характера – проявление запущенной стадии сахарного диабета.
Для подтверждения предположений, врач назначает следующие обследования:
- общий анализ крови для выявления скрытого воспаления в организме;
- ультразвуковое исследование поможет выявить сосудистые патологии;
- рентгенологический снимок покажет дистрофические изменения в костях и суставах;
- МРТ для детального обследования суставных патологий и последствий травм;
- компьютерная томография;
- биопсия клеток на подтверждение онкологического диагноза;
- артроскопия сустава и серологическое исследование синовиальной жидкости.
При получении всех результатов, доктор может с уверенностью поставить диагноз и назначить эффективные терапевтические мероприятия.
Для избавления от ноющей боли и получения стойкого результата от лечения, необходимо соблюдать в точности рекомендации врача. Лечение носит комплексный характер, включая в себя медикаментозную терапию, физиопроцедуры, лечебную гимнастику.
- Нестероидные противовоспалительные препараты (Диклофенак, Ибупрофен, Индометацин) эффективно уберут боль и окажут противовоспалительное действие. Кроме того, НПВС нормализуют общую температуру тела. Назначаются препараты в форме таблеток, растворов для инъекций и мазей для наружного использования.
- Обезболиваающие (Анальгин, Баралгин, Темпалгин) окажут временное анестезирующее действие, могут использоваться, как препараты «скорой помощи».
- Глюкокортикостероиды (Преднизолон, Дипроспан) назначаются при сильных воспалениях, аллергических реакциях, угрозе болевого шока. При необходимости вводятся внутрь сустава или синовиальной сумки для непосредственного воздействия на очаг воспаления, могут использоваться для анестезирующих блокад.
- Если ноющая боль появилась в результате разрушения суставов, необходимо длительно принимать хондропротекторы (Хонда, Артра, Терафлекс) для предупреждения дальнейшего развития дистрофических процессов и постепенного восстановления тканей хряща.
- При варикозном расширении вен назначают венопротекторы (Детралекс, Флебодиа, Венарус) для приема внутрь для улучшения состояния сосудов, а также в форме мазей или гелей ( Венолайф, Траксевазин, Лиотон) для местного укрепления сосудистой стенки и снятия отеков.
- Диуретические препараты (Фуросемид, Диувер), чтобы вывести лишнюю жидкость из организма.
- Препараты, нормализующие показатели глюкозы в крови (Диабетон, Глюкофаж) при сахарном диабете, инсулин для подкожного введения.
- Для профилактики образования тромбов антиагреганты (Кардиомагнил, Аспирин).
- Витамины с достаточным содержанием минералов и микроэлементов для улучшения иммунных сил организма, нормализации обменных процессов.
- Миорелаксанты (Мидокалм, Мивакрон) снимут мышечные спазмы, что часто бывает причиной болезненности ног.
Электрофорез проводится в кабинете физиотерапии. С помощью высокочастотных электрических токов можно добиться глубокого проникновения лекарства и усиления его действия.
Магнитотерапия использует магнитный импульсный ток, который проникает вглубь тела до 12 см. Для достижения положительного результата лечение должно проводиться курсами с точным соблюдением указаний физиотерапевта.
Сеансы проводятся как в поликлинике, так и в домашних условиях при использовании специализированной медицинской техники Алмаг 1, Алмаг 2.
При лазерном лечении используются пучки лучей лазера, которые направляются на пораженные участки. Парафиновые аппликации способствуют насыщению недостающими химическими элементами. Грязевые ванны оказывают подобное действие, снимают усталость, помогают избавиться от отеков.
Сеансы массажа рекомендуется проводить в период затихания симптоматики. Проводится курсами, помогает улучшить кровообращение, нормализовать тонус мышц, устранить боль. Противопоказанием является варикозное расширение и наличие тромбов в сосудах.
Занятия лечебной физкультурой проводятся под наблюдением инструктора, который индивидуально составит комплекс упражнений, разъяснит технику выполнения и дозирует физическую нагрузку.
Правильное питание – важный аспект для скорейшего выздоровления. В рацион должны быть включены продукты, помогающие сохранить красоту ног надолго:
Под запретом соленые и копченые блюда, консервы и полуфабрикаты, жирное мясо и наваристые бульоны, бобовые, кондитерские изделия, шоколад, газировка, алкогольные напитки.
При ноющих болях запрещается нагружать ноги интенсивными упражнениями или работой, связанной с тяжелой физической нагрузкой. Излишнее перенапряжение негативно влияет на здоровье ног, и может дать осложнения.
Для профилактики суставов от нагрузки необходимо использовать ортопедические бандажи. Ношение ортопедических стелек поддерживает ноги в оптимальном состоянии. Во время сна хорошо использовать специальную ортопедическую подушку для ног, которая поможет снять болевые ощущения, избавиться от отеков, хорошо отдохнуть.
Если обнаружили варикозное расширение, врач назначает компрессионные изделия для вен. Специализированный трикотаж служит своеобразным корсетом для сосудов, который не дает образовываться отечности и боли.
Ноют ноги при беременности, значит, потребуется:
- дородовой бандаж, поддерживающий растущий живот, для предотвращения давления на бедренную вену, чтобы не было поражения сосудов;
- ортопедические стельки снизят нагрузку на стопы и окажут амортизирующий эффект для профилактики патологий суставов;
- профилактический компрессионный трикотаж предупредит отеки, варикозное расширение вен и боли.
Если ноги болят и ноют, что делать и как лечить подскажет огромный опыт народных целителей, передаваемый из поколения в поколение простыми народными средствами. Прежде чем применять данный метод, следует проконсультироваться со специалистом, чтобы исключить наличие противопоказаний.
- Расслабляющие ножные ванны с использованием ромашки липы, мяты успокоят боль, расслабят мышцы, устранять тяжесть в ногах.
- Мед давно зарекомендовал себя, как противовоспалительное средство для использования в компрессах. На ночь ноги от стопы до колен смазывают свежим медом, накрывают пленкой и укутывают теплым одеялом. Компресс можно оставлять на всю ночь.
- Спиртовая настойка из каштана готовится следующим образом: 50 грамм плодов каштана заливают 600 мл медицинского спирта и оставляют на месяц настаиваться в темном прохладном месте. Готовым раствором необходимо растирать ноги при ноющих болях.
Для того чтобы ноги не болели до глубокой старости нужно соблюдать нехитрые правила:
- вести активный образ жизни;
- соблюдать диету и не допускать появления лишних килограммов;
- подбирать правильную удобную обувь;
- не допускать тяжелых физических нагрузок;
- при появлении неприятных ощущений незамедлительно обращаться к врачу за консультацией.
источник