Плоскостопие (плоская стопа) – это патология формы ступни, при которой ее своды (совокупности арок, поперечные и продольные) опускаются, утрачивается их амортизирующая (смягчающая удары при ходьбе) функция. Боль в стопе при плоскостопии провоцирует искривление позвоночника, приводит к изменению осанки, нарушениям в работе системы кровообращения, нормального функционирования суставов и других органов. Недуг начнет деформировать кости конечности, из-за чего стопа приобретет неправильную форму, вытянется в длину или в ширину.
Патология развивается постепенно и незаметно поначалу. Первые ее проявления:
- начинает причинять дискомфорт обувь;
- появляются болевые ощущения в спине;
- из-за плоскостопия появляются боли в коленях, бедрах, стопах, вросший ноготь, трудно долго стоять и сидеть;
- становится тяжело садиться на корточки и держать равновесие;
- появляются тяжесть в походке, косолапость;
- при плоскостопии происходит деформация стопы (она изменяется в размере, вытягивается в длину или в ширину);
- мышцы ног и голени развиваются неравномерно;
- отекают лодыжки;
- образуются натоптыши, косточка (кость плюсны выпячивается в сторону).
Представляет собой изменение продольного свода стопы, при котором вся подошва касается пола, вытягивается в длину.
Характерно для возраста 16-25 лет.
- I (углы свода от 131 до 140 градусов, высота 35-25 мм.);
- II (параметры соответственно 141-155, 24-17);
- III (градус от ста пятидесяти пяти, по высоте меньше семнадцати), становятся заметны внешние перемены конечности. В этом случае рекомендована операция.
- при плоскостопии болит стопа, ощущается усталость после нагрузки, появляется отечность;
- беспокоит поясница;
- затрудняют движение коленный, голеностопный суставы;
- будет деформироваться свод (он менее заметен), образуется распластанность пятки.
Данный вид – патология, при которой неправильный, низкий поперечный свод приводит к увеличению передней части стопы и укорачиванию задней.
Выделяют также три стадии:
- первая — отклонение большого пальца в 20 градусов (и больше);
- вторая – до 30, образуются мозоли;
- третья – от 35.
Развитие недуга сопровождается болью, на последней стадии видоизменяются очертания стопы. Чаще развивается у людей 35-50 лет.
Факторами, влияющими на развитие плоскостопия, являются:
- ношение дискомфортной (тесной или слишком узкой, на высоких каблуках и платформах) обуви;
- лишний вес и ожирение;
- беременность (увеличиваются нагрузки на ноги);
- слабый мышечно-связочный аппарат (может быть врожденным, генетически предрасположенным);
- травмы нижних конечностей;
- рахит (слабость и мягкость костного аппарата)
- последствия перенесенного полиомиелита (дисфункция мышц голени, подошвы);
- недостаток физической активности, малоподвижная работа.
- избыточная нагрузка на конечности (продолжительное стояние, длительные занятия спортивным бегом, прыжками).
Выявить патологию возможно при визуальном осмотре у врача-ортопеда. Для достоверности предположений применяется метод рентгенографии, проводится анализ полученных результатов и ставится окончательный диагноз.
Дополнительно проводят плантографию (позволяет сделать отпечаток стопы на бумаге), электромиографию (определяет состояние мышц), компьютерно-аппаратные комплексы (уточняют форму, ширину, длину, другие параметры).
Терапевтическое избавление от недуга возможно только на двух первых стадиях развития. На третьей показано хирургическое вмешательство.
В терапевтическое лечение при плоскостопии входит:
- прием лекарств;
- прохождение физиопроцедур;
- лечебная физкультура (ЛФК);
- массаж.
Прием лекарств при лечении заболевания направлен на снятие воспалительного процесса, уменьшение болевого синдрома.
С этой целью принимаются нестероидные противовоспалительные средства. Снять боли при плоскостопии помогают Диклофенак, Индометацин, Вольтарен и т.д. Они могут приниматься как в виде кремов, мазей, так и в таблетированной форме.
Для лечения плоскостопия второй степени проводят комплекс специальных процедур.
Подразумевается накладывание компонентов на больное место. Способы (первый можно применять самостоятельно дома, два других практикуются только в больнице, под наблюдением врача):
- «лепешка» (расплавленный воск выливается в форму, а потом прикладывается к проблемному участку);
- использование марли (ткань смачивается жидкой смесью, делается компресс);
- нанесение смеси при помощи кисти.
- опухоли;
- болезни почек;
- неврозы;
- инфекции;
- сахарный диабет;
- варикозное расширение вен;
- цирроз печени;
- туберкулез;
- атеросклероз (сосудов мозга или сердца);
- тиреотоксикоз;
- гепатит;
- болезни сердца и сосудов;
- кистозные образования;
- эпилепсия;
- открытые раны;
- нагноения;
- повышенная температура тела;
- нарушение термочувствительности.
Одновременное воздействие ультразвука и лекарства на ткани организма. Процедура позволяет телу насытиться кислородом, активирует метаболизм, оказывает противовоспалительное воздействие, регенерирует клетки, снижает отеки.
Из медикаментов используются гидрокортизон, карипаин, лидаза, гиалуроновая кислота.
Нельзя прописывать больным с проблемами кожи, онкологией, тяжелыми эндокринными дисфункциями, артериальной гипертензией (третьей стадии), обострением воспалений, беременным (начиная со второй половины гестации).
Представляет собой постоянное воздействие электрического тока на определенные участки тела в сочетании с введением лекарственных препаратов. Успокаивает, активирует иммунную систему, приводит в норму мышечный тонус, улучшает циркуляцию жидкости и т.д.
- опухолях;
- наличии кардиостимулятора;
- плохой свертываемости крови;
- бронхиальной астме;
- повышенной температуре тела;
- болезнях кожи;
- непереносимости электрического тока;
- аллергии на лекарство.
Воздействие магнитного поля на проблемный участок. Противопоказания аналогичны предыдущим процедурам.
Также применяются плавание, грязевые ванны и другие физиопроцедуры.
Главное назначение лечебной физкультуры при лечении плоскостопия – укрепление ослабленных связок и мышц. Для достижения результата занятия нужно выполнять каждодневно (примерно 15 минут).
Упражнения, которые делаются стопами, сидя:
- сведение и разведение пяток (носки не отрываются от пола);
- сгибание и разгибание, захват мяча, поднятие его;
- скольжение при помощи пальцев (вперед и обратно);
- сжатие резинового мяча;
- собирание пальцами коврика или полотенца;
- прокатывание палки.
- поворот туловищем;
- перекатывание с носка на пяточный отдел, в обратную сторону;
- приседания (на носках);
- лазания по веревочным лестницам;
- ходьба по гимнастической палке (бруску с наклонными плоскостями, ребристой доске, массажному коврику).
Массаж хорошо снимает боль, отек, нормализует кровообращение и лимфоток, оказывает укрепляющий эффект на мышцы нижних конечностей. Полный курс включает 12 (при легкой форме заболевания) или 20 (при тяжелой) сеансов. Противопоказание к проведению – варикозное расширение вен.
Массажное воздействие при плоскостопии оказывается в четкой последовательности на мышцы:
- икроножные;
- ахиллово сухожилие;
- внешняя сторона голени;
- тыльная часть стопы;
- подошвы.
Во время сеанса выполняются приемы:
- поглаживания (прямолинейные, попеременные);
- выжимания (клювовидные, поперечные);
- разминания (ординарные, двойные кольцевые, комбинированные, кругообразные)
Что делать при плоскостопии — знает народная медицина, являющаяся альтернативой традиционным терапевтическим методам лечения недуга. В борьбе с патологией используются дубовая кора, цветки бессмертника, мята перечная, настой с липовым цветом и пр.
Листья полыни моют, прикладывают к стопе, фиксируют. Компресс позволяет быстро снять болевые ощущения.
Йод (3%) смешивают с соком лимона (в одинаковом объеме) и аспирином (несколько таблеток). Делают компресс на стопу (не более 3 дней). Через неделю процедуру можно повторить.
Из раствора (в литре воды растворяется столовая ложка натрия двууглекислого) делают ванночки (длительность — 20 минут). Это помогает расслабиться, снизить спазмы, укрепляет костную ткань, восстанавливает сон.
Чередование ванночек с холодной и горячей водой (нужно держать ноги не более 15 секунд в каждой). Не проводятся во время менструации. Рекомендован десятидневный курс, затем следует один месяц перерыва.
Делают ванну: кору дуба (один килограмм) заваривают в воде (объем – 5 литров), кипятят 0,5 часа.
Пихтовое масло (пол чайной ложки) добавляют в теплую воду. Держат ноги в ванне 30 минут. Повторять процедуру несколько дней (от 10 до 12).
Операция на плоскостопии малотравматична, период реабилитации достаточно быстрый и составляет от трех недель до двух месяцев в зависимости от степени заболевания и сложности случая.
Не проводится детям, а также взрослым до 20 лет, при наличии дыхательной (или сердечной) недостаточности.
Показания к оперативному вмешательству:
- третья степень плоскостопия;
- неэффективность терапии.
Выделяют операции на мягких и твердых тканях, комбинированные.
При заболевании применяют ортопедический прием лечения — использование специальных стелек-супинаторов, которые имеют утолщения на внутренней стороне стопы. Они смягчают удары во время ходьбы, снижают болевые симптомы. Применимы супинаторы при всех видах патологии.
Перед тем, как начать носить супинаторы, необходимо проконсультироваться с ортопедом. Он поможет выбрать правильный вариант.
В самых тяжелых случаях их можно изготовить и приобрести на заказ, исходя из индивидуальных особенностей пациента.
С целью предупреждения плоскостопия рекомендуется предпринимать следующие меры:
- выбирать удобную и комфортную обувь (достаточно широкая, оптимальной высоты каблук или платформа, без узкого носика);
- больше сидя отдыхать (если основная работа предполагает длительное стояние);
- самостоятельно проводить растирания и массаж нижних конечностей (это поможет улучшить циркуляцию крови, не допустит застоя лимфы в сосудах, обеспечит полноценное питание тканей полезными веществами);
- совершение пеших прогулок босиком по неровным поверхностям (песку, гравию, траве);
- выполнять физические упражнения, направленные на укрепление и развитие мышечной ткани ног;
- детский вариант предупреждения болезни – недопущение рахита, а также использование специальной гимнастики (бег, прыжки, подъемы по веревочным лестницам, попеременная ходьба на пятках и носках), плавание;
- профилактические мероприятия, комплекс физических упражнений нужно проводить регулярно и постоянно.
Болезнь плоской стопы приводит к серьезным последствиям:
- патологии суставов и позвоночного столба (межпозвоночная грыжа, артрозы, артриты);
- сильные боли в ступнях, невозможность свободно ходить;
- развивается сколиоз (искривляется позвоночник);
- появление и развитие плоскостопия у детей приводит к возникновению шаркающей походки.
Плоскостопие – коварный недуг, игнорирование которого может привести к серьезным проблемам со здоровьем. По тому, как болят ноги из-за плоскостопия, можно судить о степени его развития. Чем раньше начать его лечить, тем меньшая будет вероятность развития всевозможных осложнений.
источник
Родители нередко слышат, как ребенок жалуется на боли в ногах. Особенно часто с такой симптоматикой сталкиваются дети в возрасте от 3 до 10 лет. Днем, как правило, малыша ничего не беспокоит. Но к вечеру либо ночью появляется неприятный дискомфорт. Многие родители относят такие симптомы к обычному переутомлению и не придают им должного значения. Подобное отношение недопустимо, а иногда чревато развитием серьезных патологий. Рассмотрим, почему может возникать боль в ногах, и в каких случаях следует обращаться к врачу.
Это самая распространенная причина. Неприятные ощущения спровоцированы высоким темпом роста и активным обменом веществ. Дискомфорт может продолжаться до полового созревания. Ведь рост крохи в это время увеличивается в результате удлинения ног. При этом наиболее интенсивно растут стопы и голени. Именно эти области нуждаются в усиленной циркуляции крови.
Сосуды, отвечающие за кровоснабжение, в этом возрасте еще недостаточно эластичны. Поэтому лучше всего они функционируют под нагрузками. Таким образом, пока ребенок двигается, он не испытывает дискомфорта. Но во время отдыха происходит снижение тонуса артерий и вен. Циркуляция крови ухудшается. В результате именно этой причины чаще всего болят ноги у ребенка по ночам.
Заботливые родители должны обязательно прислушаться к жалобам крохи. Ведь боли роста можно несколько снизить. Для этого необходимо просто помассировать голени и стопы малыша. В результате усилится кровообращение, и дискомфорт значительно снизится либо полностью исчезнет.
Различные патологии, связанные с опорно-двигательным аппаратом, относят к достаточно частым явлениям у малышей. Это могут быть:
- неправильная осанка;
- плоскостопие;
- сколиозы;
- врожденный недуг тазобедренных суставов.
Нередко в результате именно таких нарушений болят ноги у ребенка. Причины заключаются в смещении центра тяжести. Нагрузка неравномерно распределяется на нижние конечности. Чаще всего страдает один определенный участок детской ножки: стопа, бедро, голень либо сустав.
Постоянное давление приводит к тому, что у ребенка болят ноги.
Для энергичного и активного малыша такие явления, скорее, норма. В большинстве случаев ушибы, растяжения совершенно незначительны. Как правило, ребенок жалуется на боли в ногах пару дней. Затем все проходит самостоятельно.
Однако в некоторых ситуациях дело обстоит сложнее. И если серьезную травму видно с первых минут, то существуют еще микротравмы, незаметные человеческому глазу. Подобные состояния зачастую провоцируют чрезмерные физические нагрузки, ведь современные малыши посещают множество секций и кружков.
Опасность состоит в том, что микротравма незаметна для окружающих, и о ней может не подозревать даже сам ребенок. А именно она способна впоследствии привести к серьезным осложнениям.
Резкие боли в суставах либо мышцах сигнализируют о повреждениях тканей. Если к дискомфорту присоединяется отечность или покраснение, а также местное повышение температуры, обязательно обратитесь к специалисту. Такое состояние нуждается в тщательной диагностике. Ведь могла попасть и инфекция. В этом случае у ребенка может развиться септический артрит. Неадекватное лечение способно привести к необратимым повреждениям сустава.
Иногда причины, почему у ребенка болят ноги, могут скрываться в носоглотке. К подобному состоянию приводят:
- тонзиллит;
- аденоидит;
- множественный кариес.
Крайне важно своевременно выполнять необходимые меры профилактики:
- посещать стоматолога, отоларинголога;
- лечить проблемные зубы;
- следить за гигиеной ротовой полости.
В некоторых случаях боль в ногах является первым симптомом развивающегося ревматизма либо ревматоидного артрита.
Подобная клиника может возникнуть на фоне патологий эндокринной системы:
- болезней надпочечников;
- диабета;
- заболеваний паращитовидной железы.
Эти недуги сопровождаются нарушением минерализации костей. Иногда дискомфорт в ногах является первым признаком некоторых патологий крови. Поэтому, если боли носят постоянный характер, родители обязательно должны показать малыша врачу.
Это заболевание, которое проявляется расстройствами сердечно-сосудистой, дыхательной систем. Малыш, у которого наблюдается данная патология, крайне плохо переносит любые физические нагрузки.
Чаще всего при таком диагнозе родители замечают, что болят ноги у ребенка по ночам. Симптоматика довольно часто сопровождается следующей клиникой:
- головная боль;
- нарушенный сон;
- дискомфорт в животе;
- боль в сердце;
- чувство нехватки воздуха.
Дискомфорт в ногах — это клинический симптом подобных недугов. Врожденный порок артериального клапана либо коарктация аорты приводит к недостаточному кровоснабжению в конечностях. В результате ребенок испытывает боль.
Таким малышам трудно ходить, они часто падают, спотыкаются, очень быстро утомляются. При данных состояниях пульс на руках можно прощупать, а вот на ногах он практически отсутствует.
Такая патология также является врожденной. Она характеризуется недостаточностью тканей, которые входят в состав сердца, вен, связок.
Кроме болезненных ощущений в конечностях, подобное состояние может привести к:
- плоскостопию;
- нефроптозу;
- нарушению осанки;
- заболеваниям суставов;
- варикозу.
Иногда на фоне простудных недугов ребенок жалуется на боли в ногах. Грипп, ОРЗ часто характеризуются ломотой в суставах, упадком сил. Дискомфорт ноющего характера может охватывать все тело.
Такое состояние не считается аномальным. Поэтому в особом внимании не нуждается. Как правило, ребенку при суставном дискомфорте назначают препарат «Парацетамол». Он снимает неприятные ощущения.
После выздоровления такая симптоматика полностью исчезает.
Нередко родители, дети которых достигли 3-летнего возраста, замечают, что у ребенка болят икры ног. Подобную симптоматику может спровоцировать недостаток в организме таких веществ, как кальций, фосфор, калий. Костные ткани начинают интенсивно расти, а полноценного питания они не получают.
Данное состояние может быть спровоцировано неправильной пищей. Но иногда дефицит веществ вызван плохим усвоением данных элементов. Такая картина может сигнализировать о вторичном рахите.
Недуг чаще всего диагностируется у ребят старшего возраста либо подростков. При данном заболевании у ребенка болят ноги ниже колена. При этом дискомфорт носит острый характер. Обратите внимание, какой именно участок беспокоит вашего ребенка.
Болезнь Шляттера вызывает болезненный дискомфорт в передней области коленного сочленения, в месте, где берцовая кость соединена с сухожилием коленной чашечки. Характерной особенностью патологии является постоянство ощущений. Независимо от того, чем занят ребенок, боль не утихает. Дискомфорт беспокоит днем, ночью, во время движения, в состоянии отдыха.
В результате чего появляется такой недуг, врачи не готовы сказать. Но медики отмечают, что чаще всего болезнь диагностируется у ребят, занимающихся спортом.
Если у ребенка болят ноги, обязательно уделите необходимое внимание возникающей симптоматике. Иногда подобный дискомфорт может свидетельствовать о развитии системного, достаточно тяжелого недуга – болезни Стилла.
Как правило, патология сопровождается:
- периодическими прострелами;
- болезненным синдромом в ногах;
- общим недомоганием.
Если вы заметили у ребенка такие клинические проявления, то обратитесь к медикам. Иногда такие признаки указывают на начальную стадию заболевания Стилла либо лейкемию.
При ненадлежащем лечении у ребенка могут возникнуть серьезные последствия. Болезнь Стилла способна привести к значительному ухудшению зрения.
Итак, если ребенок жалуется на боли в ногах, следует четко понимать, когда дискомфорт спровоцирован серьезными причинами, и в каких случаях поводов для беспокойства нет.
Боли роста легко устраняются массажем и принятием теплой ванны. Если малыш после таких процедур полностью избавился от дискомфорта, то причин для паники нет. Однако не забывайте, частый болевой синдром в ногах – это повод для посещения педиатра, ортопеда, хирурга. Такое мероприятие, в большинстве случаев поможет родителям убедиться, что у малыша патологий не выявлено. Просто кроха интенсивно растет.
Дискомфорт в ногах может являться «звоночком» развивающихся недугов, если он сопровождается симптоматикой:
- высокой температурой;
- припухлостью конечностей;
- начинающейся хромотой;
- болью, возникающей утром, а также в течение дня;
- утратой аппетита и веса;
- хронической усталостью.
Если вы заметили хоть один симптом из перечисленных выше, обязательно посетите врача. Не дайте шанса развиться в организме ребенка неприятному недугу.
источник
По утверждению медицинской статистики, уже в первый год жизни часто у детей обнаруживается предрасположенность к плоскостопию. Как лечится уплощение сводов стопы, родители должны знать во всех подробностях, чтобы контролировать длительный процесс коррекции.
Факторы, препятствующие нормальному формированию стопы:
- генетические отклонения, связанные с неправильным развитием соединительной ткани на фоне других нарушений опорно-двигательного аппарата;
- травмы лодыжки, предплюсны (совокупности костей стопы);
- разрыв связок, сухожилий на своде;
- паралич мышц стопы и голени;
- рахит, искажающий структуру костной и связочной ткани из-за дефицита витамина Д3.
Более 80% случаев деформации детской стопы, утраты ею амортизирующей способности сопряжено с тучностью, неправильно подобранной обувью, несоответствующими возрасту физическими нагрузками.
Уплощение сводов стопы бывает врожденное и приобретенное.
Кроме этого заболевание классифицируется по видам расширения ступни:
- продольное – по оси пятка-пальцы;
- поперечное – по оси вдоль основания пальцев;
- комбинированное – одновременно в 2-х направлениях.
Плосковальгусная деформация без надлежащего лечения неумолимо прогрессирует:
- I степень – слабо выраженная. Нормальные по форме ступни отекают, болят после ходьбы, но после отдыха восстанавливаются. Высота свода – 25-35 мм.
- II степень – перемежающаяся. Ступни заметно расширены, продольные и/или поперечные своды опущены до 25-17 мм, причем уменьшение их высоты заметнее к вечеру; походка нарушается, возникает косолапость; вследствие деформации крупных суставов боль становится продолжительнее, распространяется до колена.
- III степень – высота свода ниже 17 мм, наблюдается плоско-вальгусное искривление стопы с опорой на внутреннюю часть, заболевание всего опорно-двигательного аппарата; интенсивность болей выше, переносимость нагрузок минимальная.
До 3-летнего возраста ступня ребенка еще не имеет подъемов в опорной зоне. Слабые мышцы, связки, кости не могут образовать крепкие своды. Плоскостопие у детей, как лечить его – эта проблема возникает в 4-5 лет, когда малыши уже активно и много двигаются.
В норме физические нагрузки, прибавление массы тела укрепляют мышцы, связки, стимулируют формирование продольного и поперечного сводов. Если ноги ребенка пострадали от врожденных или приобретенных негативных факторов, стопы не могут приобрести амортизирующих свойств.
Малышу 4-5 лет ставят диагноз «плоскостопие», потому что он прихрамывает, выворачивает стопы, не способен бегать наравне со сверстниками, постоянно жалуется на усталость. Плоскостопие у детей, как лечить его нужно решать в 7-летнем возрасте, поскольку в ближайший период с 10 до 12 лет без корректирующих мероприятий деформация усугубляется до III степени.
Наблюдается заваливание ступней внутрь, выраженная Х-образная кривизна в зоне пяток по вальгусному типу. Одновременно происходит отклонение больших пальцев внутрь, а суставных косточек в их основании – наружу. Головки плюсен обрастают слоями хрящевой ткани, что приводит к выпячиванию шишки. Втесненные со своего места большие пальцы ложатся внахлест на соседние.
Отсутствие амортизации в неразвитых сводах усиливает нагрузку на тазобедренные суставы и позвоночник, что провоцирует сильную боль в этой области.
Лечение плоскостопия у детей, как вовремя и правильно организованный комплекс корректирующих мероприятий, убережет от непоправимых осложнений:
- смещения пятки внутрь (варус), наружу (вальгус);
- невритов, шпор, мозолей;
- дистрофических и дегенеративных изменений ножных суставов в виде артроза, артрита;
- искривления позвоночника (сколиоз), межпозвоночных грыж, остеохондроза;
- постоянных болей в опорно-двигательном аппарате, пояснице, спине, голове.
Признаки плоскостопия, которые должны насторожить родителей:
- жалобы на усталость, боль в ногах не только после бега, но и после ходьбы, длительного стояния;
- стирание внутренних краев обуви, появление устойчивых натоптышей, что говорит о развитии неправильного наклона стоп;
- прихрамывание;
- уменьшение к вечеру нормального подъема стопы.
Первым врачом, который проконсультирует по поводу плоскостопия, будет педиатр. На основании анамнеза развития ребенка, его жалоб, визуального осмотра он оценивает предварительную клиническую картину и принимает решение о направлении к специалистам.
Как лечить плоскостопие у детей в каждом конкретном случае, решают ортопеды, хирурги. Могут быть привлечены другие профильные врачи, к чьей компетенции относятся причины, спровоцировавшие заболевание.
В 5-летнем возрасте признаки деформации у малыша будут заметны даже родителям без медицинского образования. Самым показательным является отпечаток ступней. Для этого подошвы смазывают подсолнечным маслом или акварельной краской и просят малыша постоять полминуты на чистой бумаге.
Посредине между отпечатками нужно провести вертикальную ось симметрии. От нее к самому узкому закрашенному месту прокладывается перпендикулярная линия до внешнего края отпечатка.
Сравнение простое:
- горизонтальный отрезок в непрокрашенной зоне длиннее, чем в прокрашенной, значит подъем достаточно высокий;
- закрашенная зона шире, значит свод опускается;
- отпечаталась полностью вся ступня, значит степень уплощения максимальная.
Поперечную деформацию таким способом обнаружить трудно. Этот вид плоскостопия заметен, когда ступни уже расширены в переднем отделе и возникли проблемы с обувью.
В детской диагностике плоскостопия используется несколько методик:
- подография при помощи обуви с чувствительными контактами фиксирует прямолинейность движения, угол разворота стопы, ширину шага, продолжительность каждой его фазы;
- электромиография исследует активность, тонус мышц;
- компьютерное тестирование при ходьбе босиком по специальной платформе отслеживает биомеханику движения.
Если врачу недостаточно этих методов, назначается рентгенография.
Плоскостопие у детей, как лечить его без операции – эта задача реализовалась в ортопедических ковриках: из мягкого каучука для малышей до 3-х лет, из более упругого силикона или с натуральной галькой для старших детей. В первом случае они применяются с профилактической целью, во втором – с корректирующей.
Разноцветные, яркие изделия производят в различных вариациях по размеру, форме, количеству массажных выпуклостей и ворсинок. Коврики можно стыковать между собой как пазлы, создавая длинные дорожки с чередующимся мелким и крупным рельефом. В спальне малыша ортопедические блоки соединяют в напольный ковер.
Важный момент – ребенку не должно быть больно. Перед выбором ортопедических изделий стоит посоветоваться с врачом, какой тип и высота рифления соответствуют состоянию ног в конкретном случае.
Хождение, легкий бег по ортопедическим коврикам нужно проводить минимум по 5-10 мин. ежедневно. За 1-1,5 года укрепятся мышцы, связки, суставы. Ребенок приучится к ритмичному движению, избавится от болей, отеков, судорог. Ортопедические коврики дают свою часть эффекта в рамках комплексной программы назначенного лечения.
Корректирующая детская обувь на протяжении дня удерживает опорно-двигательный аппарат в естественном положении. Благодаря этому не пережимаются сосуды, не накапливаются отеки, повышается устойчивость ног к нагрузке ходьбой.
Выбирать обувь нужно по строгим критериям:
- натуральные материалы (кожа, замша, нубук, сочетание текстиля с кожей), нетоксичное окрашивание;
- жесткие берцы выше щиколотки, обеспечивающие правильное положение пятки, голеностопного сустава;
- только наружные швы;
- мягкая окантовка верха, внутренние смягчители по бокам как защита от натирания;
- плотная фиксация стопы ремешками-липучками;
- объем внутреннего пространства, позволяющий размещать стельки, супинаторы нужной высоты изгиба;
- каблук Томаса – широкий, равномерно распределяющий нагрузку, с продленной внутренней стороной, не допускающей заваливания, кручения;
- подошва – пружинящая, с перекатом для правильной походки, не скользкая, безвредная (полиуретановая Техногел, термокаучуковая ТЭП, этиленвинилацетатная EVA);
- отверстия для доступа воздуха, боковой клапан на каблуке;
- запас по длине не более 1 см.
Ребенку должно быть удобно в корректирующей обуви дома и на улице. Больший комфорт достигается за счет индивидуально подобранного вкладыша-супинатора. При этих условиях формируются правильные своды.
Качественные ортопедические модели для всех сезонов производят турецкие компании ТМ «Ortopedia», Minimen; российские – Тотто, Скороход, Ортодонт. При соблюдении всех требований к ортопедии цена этих марок ниже европейских. Ношение специальной обуви необходимо сочетать с босыми прогулками по сыпучим поверхностям – песку, мелким гладким камешкам.
Корректирующий массаж дает ощутимый положительный результат у детей, поскольку их костная система еще отвердилась. В случае врожденной патологии начинать можно с 1,5-2 месяцев. Для детей, имеющих легкую деформацию потребуется не менее 12 сеансов через день, при тяжелых нарушениях – не менее 20. Они проводятся по 7-20 мин. дважды в день, по 1 курсу на каждый квартал года.
Массаж вызывает прилив крови к мягким и твердым тканям, обеспечивая их питание, насыщение кислородом. Воздействие руками, массажными ковриками, мячиками активирует лимфоток, выводящий отеки, застои. Массаж улучшает обменные процессы, передачу нейросигналов, тонизирует и успокаивает двигательные мышцы, укрепляет суставы, снимает боль.
Родители могут выполнять только простой вид массажа, которому обучают у ортопеда. При сложных деформациях, затрагивающих и стопы и другие отделы, доверять здоровье ребенка можно только опытным массажистам, которые хорошо знают анатомию ног, умело контролируют силу надавливания и реакцию пациента.
Профессиональные процедуры начинают со спины, где сосредоточены нервные узлы. Далее обрабатывают всю поверхность бедер, голени и в конце – стопы.
В домашних условиях допускаются следующие приемы ручного массажа:
- в горизонтальном положении ребенка выполнять растирание, похлопывание, поглаживание каждой ногу от лодыжки до паха, т. е. от периферии к центру;
- от пальцев до щиколотки проходить круговыми растирающими движениями кончиков пальцев;
- поочередно растирать подошвы в поперечном направлении ребром ладони;
- сжав кулак, гребнем костяшек совершать выдавливающие движения вверх по своду стопы;
- приподнимая поочередно ноги ребенка, согнутые в колене, массировать пятку и нижнюю сторону пальцев обеими руками, опираясь большими пальцами на свод стопы.
Интенсивность нажима не должна причинять боль.
Плоскостопие у детей, как лечить так и предупреждать, удается с помощью ежедневных упражнений. Комплекс составляется индивидуально врачом-ортопедом и врачом лечебной физкультуры. В первый год жизни гимнастика пассивная – с помощью маминых рук.
Основу ЛФК составляют опробованные долгой практикой упражнения:
- Сидя утвердить пятки на полу. Синхронно поджимать и расслаблять пальцы на обеих ногах.
- Усложнив задачу, пальцами присобрать ткань, захватить мелкий предмет с пола и переставить.
- Покатать всей ступней круглую гладкую палку, мяч.
- Большим пальцем левой ноги провести вверх-вниз по голени правой ноги. Повторить, сменив ноги.
- Сидя на полу с вытянутыми и расставленными ногами вращать стопами вправо, затем влево.
- Встать, руки на поясе, ноги немного расставлены. Несколько раз подняться на носки, опуститься на всю ступню. Затем покачаться с пятки на носок.
- Походить на внутренних, потом на наружных ребрах стоп.
- Пройтись боком по длинному узкому брусу или канату, уложенному на пол.
Зарядку начинают с 3-4 повторений, добавляя еженедельно по 1. Под веселую музыку 10-20 минут гимнастики пройдут намного интересней.
Эффективно дополняют программу лечения плосковальгусной стопы:
- электростимуляция;
- электрофорез;
- магнитотерапия;
- ударно-волновая терапия (УВТ);
- парафиновые, озокеритные аппликации.
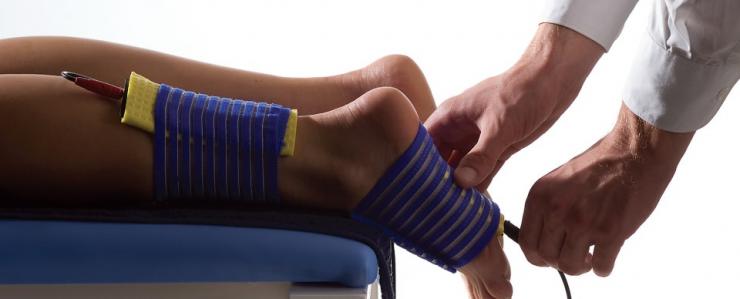
Электростимуляция выполняется слабыми токами. На ноги крепятся контакты, во время сеанса видно сокращение мышц, которые будут поддерживать своды и всю стопу. Процедура длится несколько минут, ее параметры назначают индивидуально. Проводят в среднем 10 сеансов через день.

Электрофорез использует токи для транспортировки лекарств во внутренние ткани. Препараты назначают индивидуально. Для детей, страдающих поперечной деформацией с пережатием сосудов, подходит Трентал. Он активирует крово- и лимфоток, борется с отеками воспалением. Часто применяют препараты с кальцием.
Бинт, пропитанный лекарством, прикладывается к стопе, сверху помещается пластина-электрод. За 5-10 минут нужная зона насыщается лечебными веществами.
При магнитотерапии на ногах фиксируются соленоиды – катушки, создающие магнитное поле за счет подаваемого импульсного тока. За 12-15 сеансов по 20-30 мин. в тканях активируются все процессы, необходимые для наращивания мышц, укрепления связок и хрящей, формирования правильной стопы.
УВТ – лечение акустическими низкочастотными волнами. Импульсное воздействие создает серии ударов по плотным соединениям типа солей, улучшает кровообращение, метаболизм, обновление клеток. 5 процедур проводят раз в неделю по 15-30 мин.
Парафиновые, озокеритные компрессы глубоко прогревают нижние отделы конечностей, улучшая кровообращение, обмен веществ, избавляя от воспаления и боли. Процедура длится около часа. 15-20 курсовых сеансов проводятся ежедневно или через день.
Цель вертебролога – вправить смещения костно-хрящевого аппарата, освободив зажатые сосуды, нервы, мягкие ткани. В течение 10-15 сеансов происходит планомерное воздействие руками не только на стопы, но и на точки тела, которые влияют на состояние ног.
При этом одни мышцы расслабляются после снятия излишней нагрузки, другие активируются к работе, кости получают нормальную подвижность, уходят боли. Оживившаяся циркуляция в крупных и мелких сосудах создает условия для регенерации тканей, повышения прочности сухожилий и связок.
Прикладывание чистых медицинских пиявок помогает справиться с артрозными, артрозными изменениями суставов:
- усиливается кровоток;
- повышается местный иммунитет;
- рассасывается воспаление;
- восстанавливается энергетический потенциал клеток;
- образуются эластичные структуры;
- исчезает боль.
Благотворное действие гирудотерапии основано на обогащении крови ферментами, содержащимися у пиявок. Кровососов прикладывают по несколько штук на больной сустав, шишку, отечные и болезненные места. Нередко облегчение чувствуется уже после первого сеанса. На усмотрение врача назначается до 10 процедур. После 2-2,5 месяцев курс может быть повторен.
Гирудотерапия при необходимости может применяться в раннем детском возрасте, но предпочтительнее с 10 лет, когда реакция организма на ферменты более предсказуема.
Плоскостопие у детей, как лечить высокую степень деформации, Х-образное искривление – эти задачи решаются оперативным путем:
- удлинение, уменьшение, укрепление сухожилий;
- пластика плюсневых (пальцевых) костей;
- артроэрез подтаранного сустава – установка на 1-1,5 года внутреннего супинатора для формирования правильного положения пятки.
К операциям прибегают не ранее 8-летнего возраста, но не позднее 17 лет. Этот период считается оптимальным, поскольку уже достаточно сформировался иммунитет, а пластичность костей еще позволяет корректировать их положение.
Реабилитационные мероприятия аналогичны программе консервативной терапии. На длительное время ребенку устанавливается режим, включающий физиотерапию, ЛФК, массаж, правильное питание, ношение ортопедической обуви.
Плосковальгусная деформация излечима в ранних стадиях – слабой, умеренной. При тяжелом патогенезе дегенеративные и дистрофические изменения затрагивают область позвоночника, поэтому гарантий на полное выздоровление медицина не дает. Хотя всегда остается шанс для чуда.
О правильной походке нужно позаботиться до того, как малыш начал ходить. Для этого через полгода и год после рождения его должен осмотреть ортопед или хирург. Опытному глазу специалиста видны даже малозаметные предпосылки к заболеванию.
В раннем возрасте важно не допустить рахита. С этой целью ребенку необходимо получать достаточное количество витамина Д. Солнечный свет, проникающий в кожу во время прогулок, обеспечивает природный синтез витамина. В холодное пасмурное время года дефицит возмещает аптечный аналог. Его дозировку назначает педиатр.
Нельзя раньше времени побуждать малыша к самостоятельному сидению, стоянию, хождению. Организму виднее, когда мягкие и твердые ткани будут готовы к подобной нагрузке. Самый показательный период для плосковальгусных изменений – 3-7 лет. В этом возрасте хотя бы раз в 1-2 месяца нужно проводить дома тестирование отпечатками, визуальным сравнением симметричности ног в положении стоя.
Питание ребенка также имеет немаловажное значение в профилактике искривлений. Малыш должен быть сытым, но без переедания и накопления жира.
Растущему организму для построения новых, прочных тканей необходимы в полном объеме:
Особенно рекомендованы детям все виды молочных продуктов. Они в большом количестве поставляют белок и кальций, молекулы которых встраиваются в коллагено-эластиновые волокна, костно-хрящевую структуру суставов и укрепляют их.
Для правильного формирования стоп полезны легкие сорта мяса и рыбы, бобовые, гречневая крупа, богатые белками. Нужны блюда из продуктов с высоким содержанием коллагена, желирующих веществ – холодец из говяжьих хвостов, голяшки, десерты с натуральным желатином.
Фрукты, овощи, крупы, насыщенные сложными углеводами, дают клеткам много энергии. В отличие от них быстрые углеводы из сдобы, конфет, сладких напитков способствуют накоплению жировых отложений, поэтому употребление сладостей нужно ограничивать.
Защищают малышей от возможной деформации стоп физическая активность, удобная обувь, хождение босиком. Родители должны помочь ребенку выработать правильную осанку и походку – научить держать ровно спину, ориентировать носки вперед, не заваливать стопы вбок.
Нужно предоставить ребенку возможность хотя бы часть дня ходить дома без обуви, устраивать ему прогулки босиком по пляжу, тропам здоровья, где чередуются разные неровные поверхности из природных материалов, мостики в виде бревна или натянутого каната.
Родителям нужно выбрать удобную повседневную обувь, которая не давит, не болтается на ноге. Обязателен каблук высотой 1/14 от длины ступни, выступ под стелькой для поддержания свода. Можно вкладывать пружинящие, эластичные супинаторы Быкова. Они работают как рессоры у автомобиля, активируя работу связочно-мышечной системы и не давая ногам утомляться.
Понимание родителями значения профилактики и раннего лечения плоскостопия у детей, как считают ортопеды, существенно снизит статистику заболеваемости.
Доктор Комаровский о детском плоскостопии:
Как распознать плоскостопие у ребенка, советы специалиста:
источник
Плоскостопие является распространенной патологией, возникающей чаще всего в результате недостаточной или избыточной физической нагрузки, травм и некоторых заболеваний. В большинстве случаев нарушение развивается еще в раннем детстве, но часто долгое время остается незамеченным из-за отсутствия выраженных симптомов. Явные признаки патологии обычно отмечаются при значительной деформации стопы. Рассмотрим, какие существуют виды боли при плоскостопии, и как бороться с неприятными ощущениями.
Стопа здорового человека представляет собой сложную конструкцию, состоящую из 26 костей, соединенных между собой мышцами, связками и суставами. Внутренняя и наружная арки, расположенные вдоль подошвы, формируют продольный свод, а предплюсневые и плюсневые кости – поперечный. Их роль заключается в амортизации и физиологическом распределении нагрузки на позвоночник и ноги во время ходьбы, бега и стояния.
В норме при нахождении в вертикальном положении стопа опирается только на три точки: первую и пятую плюсневые кости и пяточный бугор. Нередко под воздействием различных неблагоприятных факторов мышцы, поддерживающие эту сложную рессорную конструкцию, ослабляются, в результате чего происходит постепенное уплощение сводов и деформация суставов, а нижние конечности утрачивают свои основные биомеханические функции. В зависимости от области локализации патологических изменений выделяют продольное, поперечное или комбинированное плоскостопие.
Развитие болезни сопровождается множеством неприятных симптомов, в том числе дискомфортом и болью разного характера. Характер и интенсивность проявления патологии зависят от ряда факторов. Рассмотрим, что болит при плоскостопии в зависимости от вида и степени нарушения.
- Поперечное плоскостопие является самым распространенным нарушением, часто сочетающимся с другими патологиями опорно-двигательной системы. По мере развития нарушения поперечный свод стопы постепенно сглаживается, а нагрузка при ходьбе и стоянии начинает распределяться между всеми плюсневыми костями, а не только первой и пятой. Верхняя часть ступни становится визуально более плоской и компенсаторно утолщается. В результате потери амортизирующих свойств стопы пациенты сначала отмечают дискомфорт при длительной ходьбе, а затем жалуются на постоянную боль. Неприятные ощущения обычно локализуются в области пальцев ног и голеней. Дополнительными симптомами являются:
- Отеки в области голеностопного сустава;
- Жжение в икрах, сопровождающееся ночными судорогами;
- Формирование мозолей и натоптышей, с трудом поддающихся лечению;
- Деформация большого пальца ноги (кожа с боковой поверхности грубеет и утолщается, появляется болезненная «косточка», затрудняющая выбор обуви).
- Продольное плоскостопие сопровождается формированием стойких отеков с тыльной поверхности ступни и резкой болью при надавливании на центр подошвы. За счет уплощения продольного свода стопа значительно удлиняется, походка становится тяжелой. Чаще всего боль в ногах при плоскостопии такого вида носит ноющий эпизодический характер и быстро проходит во время отдыха. На начальных стадиях неприятные ощущения обычно отсутствуют.
- Комбинированное плоскостопие сочетает в себе проявления продольного и поперечного. Стопа уплощается и деформируется в обоих направлениях. В результате значительных патологических изменений дискомфорт в ногах появляется даже при непродолжительном стоянии или ходьбе, возникают отеки, судороги.
При появлении первых признаков плоскостопия следует немедленно обратиться к ортопеду. Заболевание устраняется консервативным путем только на начальном этапе, в запущенном случае может потребоваться хирургическое вмешательство.
Выделяют три степени нарушения:
- I степень – изменения строения стопы носят скорее косметический характер. Своды практически не изменены, но поддерживающие их связки значительно ослаблены. Болезненные ощущения в большинстве случаев отсутствуют, но многие пациенты могут жаловаться на усталость ног, особенно после долгой ходьбы или физических нагрузок;
- II степень – происходит деформация суставов стопы, своды опускаются на 15-25 мм относительно нормального показателя. Болезненные ощущения возникают при ходьбе или беге и обычно проходит после непродолжительного отдыха. Изменяется походка, появляются отеки и другие признаки патологии;
- III степень – деформация резко выражена, высота сводов составляет менее 16 мм. Все симптомы патологии усиливаются, боль в ногах из-за плоскостопия становится постоянной.
От полноты выполнения биомеханических функций стопы напрямую зависит состояние всего опорно-двигательного аппарата. Если нижние конечности теряют амортизирующую способность, позвоночник вынужден формировать дополнительные изгибы для компенсации возрастающей нагрузки на организм. Это приводит к его искривлению и нарушению осанки, видимым изменениям походки.
При плоскостопии импульс от шагов во время ходьбы или бега распространяется вверх по скелету. Чем грубее нарушения строения стопы, тем выше локализуются патологические изменения позвоночника. Так, на начальных стадиях уплощения сводов многие пациенты отмечают дискомфорт и тяжесть в области поясницы. При дальнейшем развитии заболевания появляются болезненные ощущения в области грудной клетки, лопаток и шеи. В тяжелых случаях импульсы во время движения доходят до основания черепа, что является причиной головных болей. Чаще всего позвоночник страдает при продольном и комбинированном плоскостопии.
При подозрении на патологию недопустимо самолечение и бесконтрольный прием медикаментов. Болевой синдром, ощущение тяжести в ногах и другие симптомы могут быть признаками не только плоскостопия, но и других серьезных заболеваний (варикоза, артрита, артроза, некоторых доброкачественных и онкологических образований).
Многих волнует вопрос, как снять боль при плоскостопии у взрослых и пожилых пациентов. Для облегчения самочувствия и предотвращения дальнейшего развития деформации необходимо выполнять следующие рекомендации:
- Носить только качественную ортопедическую обувь, подходящую по размеру и изготовленную из натуральных материалов;
- Пользоваться ортопедическими стельками, силиконовыми разделителями, накладками для пальцев и другими приспособлениями по рекомендации специалиста;
- Регулярно принимать контрастный душ и делать ножные ванночки с добавлением морской соли или настоев лекарственных трав (шалфея, ромашки, бессмертника, мяты, коры дуба);
- Ежедневно массировать стопы и голени, начиная с мягких поглаживающих движений и постепенно увеличивая их интенсивность;
- Перекатывать ногами мячики с шипами, скалки или другие предметы, ходить босиком по гальке или песку.
Чтобы облегчить боль, необходимо соблюдать щадящую физическую нагрузку и выполнять следующие упражнения:
- Ходить босиком попеременно на носках и на цыпочках, внешнем и внутреннем сводах стопы, слегка согнув ноги в коленях;
- Невысоко подпрыгивать на носочках в среднем темпе 20-30 раз, стараясь сохранить ровное дыхание;
- Сидя на стуле, поднять обе ноги и совершать вращающие движения ступнями в противоположных направлениях по 30-40 раз;
- В положении сидя или стоя поднимать пальцами босых ног мелкие предметы, разбросанные по полу;
- В положении стоя плавно перекатываться с носка на пятку и наоборот.
Если болят ноги при плоскостопии, можно говорить о том, что патология зашла далеко и продолжает прогрессировать. Для предотвращения серьезных осложнений и устранения неприятных симптомов необходимо обратиться за медицинской помощью.
источник
Плоскостопие за болезнь-то никто не считает. Если хирург на профосмотре говорит: «У вас плоскостопие», то 90 % людей об этом сразу же забывают – подумаешь, нога плоская, как у тюленя ласты. Ну и что? Это же не холецистит и не язва желудка, какие от этого могут быть неприятности? А боли в ногах, появившийся неведомо откуда артрит и остеохондроз будем связывать с чем угодно, но только не с вердиктом хирурга. А теперь поговорим о плоскостопии.
ОТКУДА НАПАСТЬ?
В некоторой степени плоскостопие – наша расплата за достижения цивилизации и вообще за идею стать прямоходящим существом. Встав на две ноги, человек изменил баланс сил, действующих на свод стопы. В силу этого это место стало одним из самых слабых звеньев в нашем организме. И если от природы связочный аппарат слаб, то риск развития плоскостопия увеличивается. Конечно, будет оно не у всех. А у тех, кто генетически к этому предрасположен, – у кого слабость связок передается по наследству.
Далее. Мы ходим по поверхностям, к которым природа нас не приспосабливала, в силу чего бесконечно травмируем ноги. Любой коневод скажет, что для лошадей скакать по асфальту вредно – это повреждает их связки и деформирует их. Но не менее вредно ходить по асфальту и людям – наш костно-связочный аппарат был разработан под землю и траву. А если ходить по асфальтовым дорожкам на каблуках да еще носить лишних 10-20 кг в виде соцнакоплений, то развитие плоскостопия – вопрос ближайшего времени.
Итак, плоскостопие может быть врожденным и приобретенным. Врожденное плоскостопие поражает тех, у кого в роду слабые связки и соединительные ткани, а также тех, у кого наблюдались аномалии внутриутробного развития. Врожденное плоскостопие проявляется в раннем детском возрасте. Приобретенное плоскостопие развивается из-за неправильного обращения с ногами. Ношение неправильной, деформирующей обуви, хождение на высоких каблуках или, напротив, в обуви с плоской подошвой способствует развитию деформации стопы. Но, по мнению ряда исследователей, и приобретенное плоскостопие в основном поражает тех, у кого имеется врожденная недостаточность соединительной ткани. Просто негативные факторы в этом случае быстрее приводят к болезни.
Здоровая стопа в результате встречается лишь у 50 % людей. И большинство страдающих плоскостопием составляют женщины, чей связочный и мышечный аппарат более слаб, чем у мужчин. Кроме того, именно они в большей степени подвержены сильным нагрузкам на стопы в результате беременности, следования моде и особенностей анатомии.
Иные причины, приводящие к плоскостопию:
профессиональная деятельность – работа, связанная с длительным стоянием. В группе риска – учителя, продавцы, парикмахеры, рабочие-станочники, хирурги;
беременность.
МЕХАНИЗМ РАЗВИТИЯ ПЛОСКОСТОПИЯ
Период интенсивного роста приходится на 3, 6 месяцев, 1, 3 и 5 лет. Это вехи наибольшего риска развития плоскостопия, ибо в это время одновременно происходит дифференциация формы и структуры костей и рост нагрузки на них. Мышцы еще слабые, кости неокрепшие, соединены более растяжимыми, чем у взрослых связками. Все это в совокупности является причиной больших колебаний высоты продольного свода стопы при нагрузке. Поэтому, как только ребенок начинает опираться на ноги и учиться ходить, риск развития плоскостопия растет.
Развитие плоскостопия могут спровоцировать дисфункция центральной нервной системы, эндокринные нарушения, инфекции первого года жизни, генетическая предрасположенность. Мы писали, как избежать простуды и иных заболеваний – теперь поговорим, как избежать плоскостопия. В норме стопа имеет выгнутую сферическую форму. Мощные мышцы и связки формируют 3 свода стопы – один поперечный, внутренний и наружный продольные. Эти своды призваны гасить колебания стопы и, соответственно, передачу сотрясений на позвоночник и суставы ног. Это защищает суставы от перегрузок, деформации и разрушения. Стопа выступает в качестве амортизатора. Нарушение формы стопы приводит к тому, что ее амортизирующие свойства начинают стремиться к нулю.
В норме в стоячем положении человека опора происходит в основном на пяточную кость, вернее на внутренний бугорок пяточной кости, а вес тела проецируется на средний отдел пятки. При нарушении мышечного равновесия и ослабления мышц в силу повышенной нагрузки нарастает деформация, и развивается плоско-вальгусное плоскостопие.
ПОСЛЕДСТВИЯ ПЛОСКОСТОПИЯ
Мало кто знает, что последствия считаемого всеми безобидного плоскостопия являются катастрофичными. Эти болезни будут считать болезнями старости, следствиями инфекций, неправильного образа жизни и неправильного питания. Между тем причиной их появления и пусковым механизмом является плоскостопие, а вернее неисполнение стопой своих амортизирующих функций.
Комплекс анатомо-функциональных нарушений в стопе является причиной патологии опорно-двигательного аппарата и жизненно важных внутренних органов и систем, ибо все они в конечном счете связаны со здоровьем позвоночника. А позвоночник в данном случае сильно страдает от бесконечных микроударов во время каждого шага.
Первоначальные симптомы мало кто замечает. Боль в ногах, жжение в стопах, утомляемость списываются на обычную усталость от долгого стояния или хождения. Появляющиеся в это время боли в голеностопном суставе и голени должны насторожить и заставить вплотную заняться лечением и профилактикой плоскостопия.
Еще тревожные признаки наличия плоскостопия и его последствия:
появление мозолей и натоптышей;
деформации пальцев и передней части стопы;
появление так называемых косточек.
По мере развития плоскостопия нагрузку принимают на себя коленные суставы, которые начинают играть несвойственную им роль амортизатора. В суставах, подвергающихся ежедневной стартовой нагрузке, происходят изменения, которые рано или поздно приводят к развитию артроза. Появляются и признаки артроза тазобедренных суставов – коксартроза.
Затем к процессу присоединяется позвоночник, который все время испытывает микроудары. Первыми тревожными признаками являются боль и усталость в спине, усталость мышц спины и их спазмы – всевозможные затвердения, болезненные ощущения.
Далее развиваются уже серьезные заболевания – остеохондроз, грыжи межпозвоночных дисков, радикулит, искривления позвоночника – сколиоз и кифоз. Диски, постоянно амортизируя при ходьбе, начинают истончаться. В результате человек становится ниже ростом. Но это не самый главный минус. Истончение дисков приводит к постепенной деформации позвонков, грыжам, защемлениям нервов. А это – уже серьезные заболевания, имеющие болезненные проявления.
У детей плоскостопие очень быстро приводит к искривлению позвоночника и развитию сколиоза. По типу плоскостопия можно даже определять тот тип искривления позвоночника, который грозит ребенку в будущем, если не будет адекватного лечения.
БЕРЕМЕННОСТЬ И ПЛОСКОСТОПИЕ
Во время беременности вес женщины за короткое время увеличивается примерно на 10-20 кг. Связки и мышцы стопы не успевают приспособиться к изменившемуся весу, и стопа может начать деформироваться. Центр тяжести в это время изменяется и смещается вперед. Это также вызывает перераспределение нагрузки на ноги и возрастание давления в стопах. Стопа уплощается под весом, и развивается плоскостопие.
От излишней пронации (уплощения стопы) можно избавиться, используя ортопедические стельки. Также в качестве профилактических средств используются правильно подобранная обувь на низком каблуке, регулярная ходьба, гимнастика, диета с ограничением соли.
ПЛОСКОСТОПИЕ И ДЕТИ
Врач может обнаружить плоскостопие у малыша на самых ранних стадиях, когда ребенок еще только учится ходить. Известно, что стопа формируется до возраста 5 лет. Поэтому чем раньше будет диагностировано плоскостопие и начато лечение, тем больше шансов не допустить развития процесса. После достижения 5-летнего возраста окончательно излечить плоскостопие сложно, в ряде случаев уже невозможно. Однако при помощи специального лечения, гимнастики и ношения ортопедических стелек – супинаторов можно приостановить развитие плоскостопия и не допустить деформации позвоночника.
Заподозрить наличие плоскостопия у маленького ребенка можно, если он не хочет долго ходить сам, часто просится на ручки, жалуясь, что устали ноги. Признаками развивающегося плоскостопия у детей являются неровные голени, неправильная постановка пяток.
В качестве главного профилактического средства выступает правильный уход за ребенком до года. Важно делать укрепляющий массаж стоп ежедневно. Также стоит предостеречь ретивых родителей от раннего обучения ходьбе. Если ребенок сам еще не встает на ноги, не надо ставить его и учить ходить. Мышечно-связочный аппарат ребенка еще не окреп и слаборазвит, поэтому такая торопливость увеличит риск микротравм тканей стопы, растяжения связок, замедления развития стопы и ускорит развитие плоскостопия.
НЕБЛАГОПРИЯТНЫЕ ФАКТОРЫ
Несмотря на то что в основе болезни лежат внутренние причины, провоцирующим фактором являются причины внешние. И в первую очередь это неправильная обувь. Увы, по данным врачей, около 65 % детей к школьному возрасту в той или иной степени страдают от плоскостопия.
Засилье дешевой обуви, изготовленной без учета анатомического строения стопы, привело к тому, что за последние 10-15 лет заболеваемость увеличилась на 35 %. Для стопы крайне вредна обувь, абсолютно лишенная каблуков. Любовь к балеткам и кроссовкам играет дурную службу в этом случае.
Детская обувь, как, впрочем, и любая правильная обувь, должна иметь небольшой каблук, жесткий задник и рессорный супинатор. Последний обеспечивает правильное формирование сводов стопы.
КАК БОРОТЬСЯ
Плоскостопие у взрослого человека практически неизлечимо. Однако это не означает, что нельзя ничего сделать и последствия плоскостопия неотвратимы, как наступление осени после лета.
На самом деле можно не только затормозить развитие дегенеративных процессов в стопе, но и значительно улучшить состояние стоп, а вместе с тем и общее состояние организма. И не допустить появления остеохондроза, артроза и прочих «прелестей».
Одним из самых действенных способов является ношение супинаторов. Мы уже писали про модели и особенности выбора супинаторов более подробно. Как ни странно, это простое средство имеет гораздо больший эффект, чем все иные способы лечения. Правильный анатомический супинатор обеспечивает правильное положение стопы во время ходьбы и помогает стопе исполнять амортизирующую роль в полном объеме. К слову сказать, в тех странах, где супинаторы распространены, как зубные щетки, процент больных остеохондрозом заметно ниже, чем в нашей стране.
Ежедневная гимнастика, ходьба, ходьба по траве и земле являются прекрасным профилактическим и лечебным средством, стимулирующим и укрепляющим связочный аппарат. Ходить по земле, траве, песку, камням надо босиком – это укрепляет мышцы и улучшает кровообращение в стопах.
Ступни – зеркало здоровья. Поэтому заботиться о них надо с самого младенчества. И перестать считать плоскостопие безобидным косметическим дефектом.
Модели и особенности выбора стелек-супинаторов
Рекомендацию носить ортопедические стельки-супинаторы получают не только люди, у которых диагностировано плоскостопие. Подобный совет актуален для женщин, предпочитающих обувь на высоком каблуке, людей, имеющих избыточный вес, работников, чья профессия обязывает к длительному стоянию на ногах или постоянной ходьбе. Стельки назначаются беременным женщинам, взрослым и детям в период реабилитации после травм ног или позвоночника, а также тем, кто страдает от отечности и хронической венозной недостаточности.
Поддержка продольного и поперечного сводов стопы необходима для полноценного ее функционирования в условиях повышенной или неравномерной нагрузки. Правильно подобранные стельки-супинаторы способствуют снижению ударной нагрузки на позвоночник, обеспечивают достаточную работу мышечно-венозной помпы голени и, соответственно, хороший кровоток.
После травмы ноги ослабленный мышечно-связочный аппарат восстанавливается постепенно, поэтому здоровая конечность функционирует почти за двоих – следовательно, риск развития плоскостопия актуален для обеих ног.
Поэтому не стоит удивляться, что рецепт на приобретение стелек выдаст не ортопед, а хирург, вертебролог или акушер-гинеколог. Наряду с компрессионным трикотажем, стельки рекомендуют флебологи.
Разновидности стелек
Стельки серийного производства используются с целью профилактики плоскостопия, а также в случае, если своды обеих ног требуют одинаковой поддержки. В случае если наблюдается функциональное или анатомическое укорочение конечности, заваливание одной стопы внутрь или наружу, различная степень уплощения, рекомендуется индивидуальное изготовление.
На всю длину стопы рассчитаны полные стельки-супинаторы. Они не требуют фиксации в обуви, просто укладываются. 3/4 (от пятки до плюсны), полустельки (от мыска до середины стопы) и вкладыши, как правило, нуждаются в приклеивании двусторонним скотчем. Исключение – модели на основе вспененного латекса, так как он не скользит.
В зависимости от врачебной рекомендации и типа используемой обуви предлагаются каркасные и гибкие (мягкие) стельки. По корригирующим возможностям различают продольные, поперечные и комбинированные.
При пяточной шпоре, диабетической стопе и в ряде других случаев назначаются силиконовые стельки. Они обычно не имеют выраженной поддержки стопы в области сводов, а их функция заключается в амортизации при ходьбе и снижении болевых ощущений за счет упругости и мягкости силикона.
По размеру стопы или по размеру обуви?
Серийные стельки изготавливаются с учетом пропорций стопы, поэтому неправильный подбор гарантирует дискомфорт, нарушения в работе опорно-двигательного аппарата и даже боль(. ).
Продольный супинатор должен находиться строго в отведенном ему месте, поэтому главенствующее значение имеет именно размер стопы, а не обуви. Когда стелька комбинированная, действует то же правило выбора. В случае с одиночным поперечным супинатором важно именно расположение «подушечки», поэтому допустимы вариации в размерах в зависимости от высоты каблука, степени отечности и т.д. Эти нюансы определяются в процессе примерки нескольких стелек или уточняются у консультанта салона. Выбирая стельки детям, ни в коем случае нельзя брать на вырост, иначе их ношение будет бессмысленным, а то и вредным.
Стельки в туфли на высоком каблуке
Под каблук выше четырех сантиметров идут только гибкие (мягкие) стельки с поперечным супинатором, так как из-за приподнятой пятки нагрузка переходит на плюсневые кости. Комбинированный вариант непрактичен для «лодочек», так как нога попросту не удержится в туфлях. Но если речь идет об относительно просторных зимних сапогах или ботильонах на шпильке, то целесообразно примерить продольно-поперечную полустельку. Но, опять же, гибкую, бескаркасную.
Вкладыши в открытую обувь
Сандалии, сабо, босоножки и прочая открытая обувь не позволяет закрепить полную, а зачастую даже и полустельку. На летний сезон предлагается вкладыш-«поперечник», иногда называемый «Капля». При правильном вклеивании он полностью закрывается стопой и становится невидимым. Обратитесь к продавцу-консультанту, чтобы узнать, почувствовать и запомнить, где именно должен оказаться такой супинатор: не под костями, которые болят после долгой ходьбы, а ближе к середине стопы, в углублении!
Как долго служат стельки-супинаторы при ежедневном ношении?
Обычно гарантийный срок эксплуатации составляет 6 месяцев. Учитывая ярко выраженную сезонность на большей части территории восточнославянских стран, люди переобуваются примерно четыре раза в год. То есть, приобретя супинаторы для сапог, ботильонов, босоножек и др., можно идти за новыми через два года. Если масса тела человека способствует быстрой деформации даже жестких каркасных стелек, то замену рекомендуется производить по мере уменьшения корригирующих свойств. Стельки для спортивной обуви (синие, на фото) используются не так часто, поэтому при регулярном проветривании служат несколько сезонов.Тучные люди (130 кг и выше) зачастую укладывают под продольный супинатор своей стельки еще и упругий вкладыш.
Правильный уход за стельками-супинаторами
Пренебрежение гигиеническими нормами влечет к ухудшению здоровья и отношений с окружающими. Об этом не понаслышке знают люди, страдающие от потливости ног. Чтобы стельки прослужили долго и выглядели аккуратно, стоит помнить о своевременном уходе.
Изделия из натуральной кожи допускается протирать и проветривать, но не мыть. Силиконовые – споласкивать в теплой воде с мягким моющим средством. Искусственная кожа и вспененная резина от воды не страдают.
Сушка и вентилирование – только вдали от отопительных приборов, обработка антибактериальными растворами и спреями нежелательна.
Фиксирующиеся за счет прилипания стельки обычно имеют на обратной стороне двусторонний скотч. Ежедневное переклеивание из одной пары в другую приводит в негодность как сам скотч, так и внутреннюю поверхность обуви. Для каждой часто используемой обуви желательно иметь отдельные стельки-супинаторы или вкладыши.
Грамотно подобранные, комфортные в эксплуатации ортопедические стельки-супинаторы обеспечивают разгрузку стопы, нормализацию венозного оттока, снижение ударной нагрузки на позвоночник, улучшение осанки, испорченной вследствие привычек ходить в неправильной обуви и подолгу сидеть. И носить стельки даже в модельной обуви совсем не зазорно. Стыдно сутулиться, косолапить, стонать от боли в ногах и при этом никак не пытаться исправить текущее положение дел.
Отправляясь в крупный ортопедический салон, покупатель вправе рассчитывать, что ему предложат стельки-супинаторы и вкладыши для всех типов обуви: спортивной, модельной, открытой, на каблуке, повседневной уличной и домашней.
источник