Крестец – это особая треугольная кость, находящаяся в основании позвоночника. Она состоит из 5 сросшихся между собой позвонков. Среди всех болезненных проявлений в позвоночнике боли в крестце, отдающие в ноги, обычно характеризуются как самые сильные.
К сожалению, у женщин подобная патология (именуемая в медицине сакродинией) встречается намного чаще, чем у мужчин. Как считают исследователи, это связано с тем, что мышечная ткань у представительниц прекрасного пола слабее мужской, а во время беременности, например, нагрузки на позвоночник оказываются довольно сильными.
Прежде чем мы перейдем к описанию симптомов разных недугов, вызывающих такого рода дискомфорт, нужно учесть одну немаловажную деталь. Не нужно путать боли в крестце, отдающие в ноги, с болью в поясничном отделе позвоночника. Как дифференцировать схожие ощущения?
Для этого попробуйте себя обследовать. Сильно надавливайте кулаком или пальцами на остистые отростки описываемой кости, не пропуская и промежутков между ними. В случае если крестец здоров, то дополнительных болевых ощущений от такого обследования не должно быть. Еще один признак наличия проблем с основанием позвоночника – невозможность лежать на спине, особенно на твердой поверхности.
Сильная боль в крестце, отдающая в ногу, может быть вызвана разными причинами:
- травмами, вследствие которых происходит смещение тазовых и, как следствие, крестцовых костей позвоночника;
- наличием у пациента остеохондроза;
- тромбофлебитом тазовых и подвздошных вен;
- стафилококковой инфекцией или туберкулезом;
- серьезными нарушениями обмена веществ;
- развитием злокачественных или доброкачественных опухолей;
- гинекологическими проблемами (например, неправильным расположением матки);
- наличием хронического простатита у мужчин;
- расширением сигмовидной кишки;
- а также сильными психоэмоциональными нагрузками (такие боли характеризуют как психогенные).
Из всего перечисленного становится понятно, что рассматриваемый нами болевой синдром – это всегда лишь один из признаков какой-либо патологии, имеющейся у пациента. А значит, при его появлении нужно обязательно обратиться к врачу для детального обследования и постановки точного диагноза.
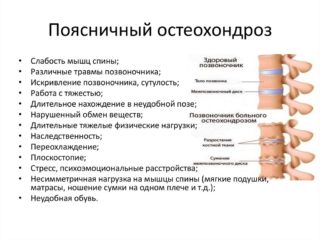
Теперь мы подробнее рассмотрим, как проявляются заболевания, основным симптомом которых оказалась описываемая боль. Одной из причин, вызывающих ее, может оказаться остеохондроз. И, как правило, боли в области крестца, отдающие в ногу – это не единственный признак данной патологии. Названное заболевание проявляется ощущением сильного напряжения и скованности в спине, покалыванием и онемением нижних конечностей в области стопы и голени. У пациента возникают проблемы при попытке наклониться.
Усиление болей может вызвать и межпозвоночная грыжа, возникающая как следствие остеохондроза. В таком случае боль может отдавать в паховую область и в обе или одну нижнюю конечность. А особенно сильно этот симптом проявляется в первой половине дня, стихая к вечеру.
Еще одной причиной, вызывающей боль в основании позвоночника, может оказаться смещение костей в крестцовой области влево или вправо. Такая патология в медицине определяется как нарушение функций крестцово-подвздошного сочленения.
В том случае, когда смещение происходит в правую сторону, пациента беспокоят боли в крестце, отдающие в правую ногу (такая иррадиация вызывается нарушением кровообращения в конечности). Они часто сопровождаются судорогами и болью в мышцах.
Кроме этого, у человека заметно ухудшается работа печени и ЖКТ (появляется тяжесть в желудке, нарушается пищеварение, в результате больной страдает постоянными поносами), снижается и общий тонус. Пациенты часто при этом теряют в весе, а у женщин развиваются гинекологические патологии.
При левостороннем смещении у людей наблюдается не только боль в крестце, отдающая в левую ногу, но и нарушения работы сердца и легких (результат — частые простудные заболевания). Кроме того, для названной патологии характерна прибавка лишнего веса у пациента и склонность к постоянным запорам.
Иногда в результате воспалительных процессов в органах малого таза, хирургического вмешательства или в послеродовом периоде у пациентов может развиться осложнение в виде тромбофлебита малого таза. Часто он является следствием распространения этого заболевания с нижних конечностей.
К симптомам, представляющим его клиническую картину, можно отнести в некоторых случаях и болезненные ощущения в области мочевого пузыря, влагалища и поясницы. Например, больные могут жаловаться, что боль в крестце слева отдает в ногу, или что в конечности появилось ощущение ползающих мурашек.
В связи с обильным разветвлением венозной сети патологический процесс часто захватывает обе стороны, и у пациента наблюдаются отеки обеих ног и расширение в них вен.
Иррадиация крестцовой боли в нижние конечности происходит и в случае некоторых заболеваний тазовых органов.
Так, наличие хронического простатита у мужчин может проявляться не только частым мочеиспусканием, ощущением жжения и снижением потенции – пациенты часто жалуются на то, что у них с одной стороны ноет и болит крестец и отдает в ногу (как правило, в противоположную сторону). Нередко боль охватывает и наружные половые органы, появляется в прямой кишке или в надлобковой области. Она может оказаться и едва выраженной, и настолько сильной, что лишает сна.
Кстати, нередко в случае, когда болевые ощущения локализуются в крестцовом отделе, мужчины безуспешно пытаются лечить себя домашними средствами, думая, что у них радикулит.
А женщин крестцовая боль может беспокоить во время менструаций. Она при этом имеет слабую локализацию и обладает свойством иррадиировать в нижние конечности. Ее источником в данном случае являются крестцово-маточные связки.
У некоторых же представительниц слабого пола матка отклонена назад и располагается так, что, увеличиваясь перед менструацией, давит на нервные окончания в районе крестца. Это вызывает сильную боль, которая распространяется и на низ живота, и на поясницу.
Если человек регулярно испытывает боли в крестце, отдающие в ноги, ему следует обязательно показаться невропатологу, травматологу, ортопеду, урологу или гинекологу для точного определения основного заболевания.
Чтобы поставить правильный диагноз и понять, что же именно вызвало названный синдром, врачу необходимо выяснить, связаны ли ощущения пациента с патологией именно в данной кости, или же они являются следствием какого-то отдельного заболевания. С этой целью проводится осмотр и подробный опрос больного. А для уточнения данных, как правило, используют рентген и компьютерную томографию, позволяющую исключить или подтвердить наличие опухолей, а также предметно рассмотреть состояние тазовых костей и крестцового отдела позвоночника. Для женщин лучшим способом диагностики (при наличии гинекологических проблем) являются результаты МРТ-исследования.
Понятно, что в случаях, когда болит крестец и отдает в ногу, так же, как и при болях в этой области без иррадиации, в первую очередь следует устранить основное заболевание. Вместе с ним уйдет и изматывающий симптом.
Но если пациент пребывает в таком состоянии, что ему требуется дополнительное обезболивание, врачи назначают анальгетики и нестероидные противовоспалительные средства (например, «Диклофенак») в виде таблеток и внутривенных инъекций. В некоторых случаях эффективным оказывается применение новокаиновых блокад. Последние представляют собой введение определенных препаратов («Новокаин», «Лидокаин», «Кеналог» и т. п.) в позвоночный канал, полость подвздошного сустава, а также в болевые точки мышц, окружающих пораженную область.
Еще одним способом, которым снимается боль в ягодице/крестце, отдающая в ногу, является иглоукалывание и массаж, которые позволяют восстановить нормальное положение органов таза, если было обнаружено смещение, снять напряжение в мышцах, а также нормализовать кровообращение и отток лимфы.
При любых болях в районе крестца врачи запрещают больному делать резкие движение и подвергаться тяжелым физическим нагрузкам. Для того чтобы укрепить костный и мышечный аппарат, больной должен полноценно питаться, получая полный объем витаминов и минералов. В рационе каждого пациента обязательно должны присутствовать кисломолочные продукты, орехи, овощи и фрукты.
Чтобы уменьшить боли в крестце, отдающие в ноги, и любой другой дискомфорт в этой области, пациенту рекомендуют носить полужесткий крестцово-поясничный корсет. Он несколько ограничивает движения позвоночника в названном отделе, обеспечивая ему, таким образом, покой и способствуя выздоровлению.
Корсет подбирается строго по размеру, что позволяет его носить под одеждой на работу (и в домашних условиях) до тех пор, пока боль не исчезнет. Но его применение обязательно должно быть оговорено с лечащим врачом. Будьте здоровы!
источник
Крестец – образованная пятью сросшимися позвонками единая крупная кость клиновидной формы, по бокам соединенная с костями таза. Крестцовым отделом позвоночника принято называть его нижний отдел, в верхней части присоединенный к последнему поясничному позвонку, а в нижней – к копчиковой кости. Эта область позвоночника выполняет амортизационную функцию, принимая на себя удары при движении. Постоянные нагрузки, травмы и воспалительные процессы становятся причиной развития сакродинии – боли в крестцовой области.
Причинами развития сакродинии могут быть травмы и патологические процессы, протекающие в костной и хрящевой ткани крестцового сочленения, а также заболевания органов малого таза, нарушения кровообращения и иннервации различной этиологии.
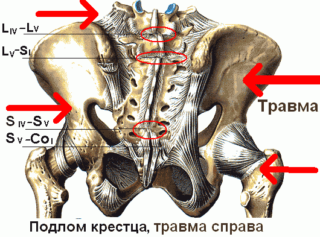
Падения с большой высоты на ягодицы могут стать причиной более серьезной травмы – поперечного перелома крестца или нарушения целостности тазового кольца. Подобные травмы представляют серьезную угрозу для жизни пострадавшего, так как в большинстве своем сопровождаются обширным кровотечением в брюшную полость.
- стреляющие боли в области поясницы и крестца, отдающие в ногу, усиливающиеся при движении, наклонах, кашле, чихании;
- расстройства чувствительности в нижних конечностях, ощущение онемения, жжения, зуда;
- снижение тонуса мышц и связок ног;
- перемежающаяся хромота, ограничение подвижности.
Осложнение остеохондроза – грыжа межпозвоночного диска – также может стать причиной возникновения болевых ощущений в области крестца. В этом случае боль иррадиирует в конечность, особенно сильно ощущается в первой половине дня и слегка ослабевает к вечеру.
Хронический воспалительный процесс в хрящевых тканях сопровождается их дегенеративными изменениями. Причинами развития артроза могут быть травмы, хронические воспалительные процессы, генетическая предрасположенность, аутоиммунные заболевания. Боль в крестце в этом случае может носить ноющий характер, усиливаться при ходьбе, наклонах, длительном сидении в неудобной позе, переохлаждении и стихать в состоянии покоя.
Поражение костных и хрящевых тканей крестца пиогенными микроорганизмами (стафилококками, бактериями группы кишечных палочек, палочкой Коха – возбудителем туберкулеза) может стать причиной развития воспалительно-гнойных процессов и, как следствие, возникновения болей.
Болевые ощущения при инфекционном поражении могут варьироваться от неявно выраженных до острых. Помимо боли, симптомами патологии являются отечность, покраснение и болезненность мягких тканей крестцовой области при пальпации, общее ухудшение самочувствия, повышение температуры тела, потливость, повышенная утомляемость.

- травмы и чрезмерные нагрузки;
- заболевания аутоиммунного характера;
- наследственная предрасположенность;
- бактериальные и вирусные агенты, принесенные из другого очага инфекции с кровотоком;
- хроническое переохлаждение.
- выраженные боли в области крестца, отдающие в ягодицы, бедра, колени;
- ограничение подвижности в крестцово-поясничном отделе, невозможность наклониться, повернуть корпус;
- повышение температуры тела, общее ухудшение самочувствия.
- нарушение мочеиспускания;
- затрудненное и болезненное мочеиспускание;
- ощущение переполненности мочевого пузыря;
- визуальное изменение мочи, примеси в ней крови или гноя;
- эректильная дисфункция.
Метастатические очаги в области крестца возникают при злокачественных заболеваниях внутренних органов:
- легких,
- щитовидной железы,
- молочных желез,
- желудка,
- кишечника,
- почек,
- предстательной железы.
Патологии злокачественной природы вызывают постоянные боли, не проходящие после отдыха, имеющие тенденцию к нарастанию со временем.
Помимо болей могут наблюдаться характерные симптомы:
- повышенная утомляемость, апатия, недомогание;
- немотивированная потеря веса;
- повышение температуры тела.

Ущемление корешков седалищного нерва в области крестца может стать причиной резких болей, иррадиирущих в ягодицу и бедро. Болевые ощущения сопровождаются признаками нарушения иннервации:
- онемение, жжение, покалывание;
- снижение и утрата чувствительности в нижних конечностях;
- слабость мышц и связок;
- бледность кожных покровов;
- изменения походки, перемежающаяся хромота.
В особо тяжелых случаях к вышеперечисленным симптомам могут добавляться нарушения функций мочеиспускания и дефекации.
- общий клинический и биохимический анализ крови;
- иммунологические и серологические исследования;
- рентгенография нижних отделов позвоночника и таза для уточнения целостности и состояния костной и хрящевой ткани;
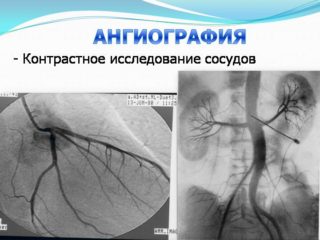
- ангиографическое исследование с применением контрастного вещества для оценки состояния русла глубоких сосудов крестцово-подвздошной области и таза;
- ультразвуковое исследование мягких тканей для обнаружения возможных очагов воспаления, уточнения их состояния на предмет патологических изменений;
- МРТ и КТ для получения максимально точной и полной трехмерной картины области поражения.
На основании результатов обследования могут быть назначены консультации травматолога, невролога, уролога, флеболога, онколога.
Тактика лечения болей в области крестца напрямую зависит от характера патологии, являющейся первопричиной их возникновения.

В случае нарушения целостности костей может понадобиться оперативное вмешательство с целью репозиции отломков. Для фиксации костных отломков используются спицы, пластины, штифты и винты из химически и биологически инертных сплавов.
Сроки иммобилизации зависят от степени и тяжести повреждений, составляют от нескольких недель до нескольких месяцев. Как правило, с целью иммобилизации используются тугие повязки, специальные ортопедические корсеты или гипс.
На этапе реабилитации после травм с целью ускорения процессов регенерации и восстановления функций опорно-двигательного аппарата назначается физиолечение: лечебная физкультура, массаж, электрофорез с препаратами, гидрокинезиотерапия, бальнеотерапия и др.
В зависимости от причин возникновения болей в крестцовой области могут использоваться следующие препараты:
- нестероидные противовоспалительные вещества или глюкокортикостероиды для уменьшения болевых ощущений и купирования воспалительных процессов;
- хондропротекторы и препараты гиалуроновой кислоты для стимуляции регенерационных процессов хрящевой ткани и улучшения прочности и эластичности связок;
- препараты кальция и витамин Д3 для стимуляции процесса остеогенеза и ускорения консолидации костной ткани при травмах;
- спазмолитики и миорелаксанты для устранения мышечных спазмов;
- прямые и непрямые антикоагулянты для нормализации процессов кровообращения при тромбозах глубоких вен;
- антибиотики для устранения очагов бактериальной инфекции;
- витаминные и минеральные комплексы для укрепления общего иммунитета.
После завершения острой стадии заболевания, на этапе ремиссии хронического заболевания или в период реабилитации после травм пациентам назначается физиолечение с целью улучшения кровообращения, ускорения процессов регенерации, снятия отечности и восстановления функций опорно-двигательного аппарата. Наиболее эффективными при болях в крестцовой области признаны:
- лечебная физкультура,
- массаж,
- мануальная терапия,
- электрофорез с препаратами,
- иглоукалывание,
- бальнеотерапия,
- гидрокинезиотерапия,
- УВЧ-прогревания,
- микротоковая терапия.
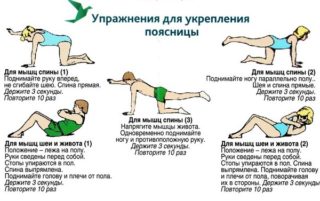
- В положении лежа на спине подтягивайте колени к груди, помогая себе руками. Следите, чтобы при этом поясница не отрывалась от пола.
- Лежа на спине, поочередно сгибайте и подтягивайте согнутые в коленях ноги к груди, при необходимости помогая себе руками.
- Стоя на четвереньках, опустить голову и выгнуть спину, затем запрокинуть голову и прогнуться в области поясницы.
Все упражнения необходимо выполнять максимально плавно, без резких рывков и ускорений, напрягая мышцы на вдохе и расслабляя на выдохе.
Комплекс профилактических мер, направленных на предупреждение возникновения заболеваний крестцового отдела позвоночника, включает в себя:
- регулярную посильную физическую активность, позволяющую укрепить мышечно-связочный аппарат и снизить риск травматизации в быту;
- контроль массы тела, предупреждение развития ожирения, создающего дополнительную нагрузку на опорно-двигательный аппарат;
- полноценное и рациональное питание, предполагающее присутствие в рационе продуктов, богатых белком, кальцием, витаминами и необходимыми микроэлементами;
- избегание травм и чрезмерных нагрузок при занятиях спортом и иными видами физической деятельности;
- выполнение обязательной разогревающей разминки перед тренировками;
- выбор ортопедически правильного матраса в соответствии со своей комплекцией;
- своевременное и адекватное лечение любых инфекционных и воспалительных заболеваний, адекватная терапия при хронических патологиях;
- при необходимости, ношение специального корсета, позволяющего поддержать мышцы и связки крестцово-поясничной области; корсет подбирается индивидуально, с учетом особенностей пациента, только по рекомендации и после консультации с врачом-специалистом.
Если болит спина в области крестца, не стоит ждать и заниматься самолечением. Своевременное обращение к врачу, ранняя диагностика и всесторонняя терапия позволит устранить неприятные симптомы, предупредить развитие осложнений заболевания и свести к минимуму риски его рецидива.
источник
Дискомфорт или болевой синдром в нижней части спины – один из признаков нарушений опорно-двигательного аппарата. Чтобы выявить причины патологии и назначить правильное лечение, нужно определить характер и особенности неприятных ощущений. Что же означает боль в ягодице справа, отдающая в ногу, и как от нее избавиться?
Боль в пояснице и ягодичной области справа или слева, которая отдает в одну, реже в обе ноги по ходу седалищного нерва, носит название люмбоишиалгия.
Обычно боль распространяется от крестца по ягодичной мышце, задней поверхности бедра, переходя в области голени на боковую и переднюю часть нижней конечности, не достигая кончиков пальцев. Она носит жгучий, пульсирующий или ноющий характер.
Неприятные ощущения усиливаются при резких движениях, поднятии тяжестей или просто при смене положения тела. При ходьбе человек старается щадить больную ногу, из-за чего возникает прихрамывающая походка с опорой на здоровую конечность.
В некоторых случаях, стоя, человек вынужден принимать специфическое положение, наклонившись вперед или согнувшись.
Основная причина, вызывающая боли в ягодице подобного характера с правой или с левой стороны – раздражение корешков седалищного нерва, которое возникает под воздействием следующих факторов:
- деформация межпозвоночных дисков (грыжи, протрузии), костные наросты на позвонках вследствие развивающегося остеохондроза;
- механические травмы позвоночника в поясничном отделе;
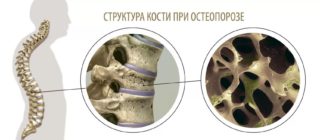
- заболевания костей и суставов (остеопороз, остеоартроз, фасеточный синдром);
- мышечные патологии;
- болезни ревматического характера;
- инфекционные и воспалительные заболевания, поражающие нервные волокна, сосуды и ткани;
- сахарный диабет;
- вирус герпеса, опоясывающий лишай;
- новообразования позвоночника;
- переохлаждение;
- лишний вес;
- беременность.
В зависимости от вышеперечисленных факторов, люмбоишиалгия может быть мышечно-скелетной, невропатической, ангиопатической или смешанной. Каждый из видов ишиалгии имеет свой механизм возникновения.
- Невротическую форму вызывает защемление и воспаление спинномозговых нервных корешков.
- Ангиопатическая форма возникает при поражении крупных кровеносных сосудов поясничного отдела позвоночника и нижних конечностей.
- При мышечной-скелетной форме боль в ягодице с иррадиацией в ногу развивается вследствие воздействия на мышечные волокна.
Постановка диагноза при болях в ягодице, отдающих в ногу, начинается со сбора анамнеза и внешнего осмотра больного, в ходе которого невролог исследует позвоночник, седалищный нерв и ткани ягодиц.
При подозрении на травмы или новообразования позвоночника, ревматические заболевания или сосудистые патологии, больному требуется консультация узких специалистов – ревматолога, онколога, хирурга, флеболога.
Рентгеновское обследование пораженного отдела позвоночника проводится для выявления дефектов межпозвонковых дисков, травм позвоночника, инфекционных или воспалительных процессов.
В случаях, когда рентген не позволяет поставить точный диагноз, больному назначается МРТ или КТ – исследования, позволяющие составить точную картину состояния позвоночных дисков и нервных корешков.
Для выявления патологий в брюшной полости и органах малого таза проводится УЗИ, а для диагностики воспалительных процессов в организме – общий и биохимический анализ крови.
При подозрении на злокачественные опухоли и метастазы в позвоночнике проводится сцинтиграфическое обследование.
Симптомы люмбоишиалгии, в именно боль в ягодице справа или слева, отдающая в ногу, нередко возникает внезапно в самый неподходящий момент. При первых проявлениях заболевания человеку нужно обеспечить полный покой и исключить физические нагрузки. Лучше всего лечь на жесткую поверхность, слегка приподняв нижние конечности – это позволит добиться максимального расслабления мышц ягодиц и ног, уменьшить болевые ощущения.
Можно надеть бандаж для спины, плотно замотать больное место теплым платком.
В качестве медикаментозных средств при люмбоишиалгии можно использовать спазмолитические препараты Спазмалгон, Баралгин, Спазган.
Вместе со спазмолитиками обычно применяются нестероидные противовоспалительные средства в форме таблеток или мазей (Диклофенак, Дилакса, Вольтарен, Мелоксикам и т.д.) или миорелаксанты, снимающие мышечный спазм.
Для уменьшения отека рекомендуется принять любой антигистаминный или мочегонный препарат.
Чтобы не ухудшить состояние, при сильных болях в ягодице и других проявлениях люмбоишиалгии не рекомендуется:
- принимать горячую ванну или ходить в сауну;
- самостоятельно делать массаж или гимнастику;
- снимать болевые ощущения таблетками в сочетании с алкоголем;
- вводить какие-либо препараты внутримышечно без назначения врача (игла может попасть в пораженную мышцу или нервный корешок).
Достаточно эффективны при болях в ягодице, отдающих в ногу, и народные средства – компрессы и мази на основе спирта, змеиного и пчелиного яда, настоев лекарственных растений. Применять подобные рецепты следует с большой осторожностью (некоторые из них вызывают сильные аллергические реакции) после консультации со специалистом.
Важно помнить, что медицинские препараты и другие средства, применяющиеся в домашних условиях, могут снять неприятные симптомы, но не избавляют от люмбоишиалгии полностью, поэтому больному нужно как можно скорее обратиться к врачу.
Игнорировать боли в ягодице с иррадиацией в ногу нельзя, так как со временем состояние будет ухудшаться, а заболевание перейдет в хроническую форму.
Существует ряд случаев, когда медицинская помощь при люмбоишиалгии необходима незамедлительно. Нужно вызвать «Скорую помощь», если болевые ощущения в ягодицах и ногах сопровождаются следующими проявлениями:
- повышение температуры;
- иррадиация не только в ногу, но и в живот, верхнюю часть спины, грудь и другие части тела;
- полное или частичное обездвиживание;
- отек или покраснение в районе позвоночника;
- сильное онемение пораженного участка;
- боли при мочеиспускании или дефекации;
- недержание мочи или кала.
Лечение люмбоишиалгии направлено на устранение ее основной причины. Чаще всего это патологии позвонков и межпозвонковых дисков, которые корректируются массажем, физиопроцедурами, лечебной физкультурой, а по показаниям и хирургическим вмешательством.
Инфекционные и воспалительные заболевания мышц и сосудов требуют антибактериальной или противовоспалительной терапии, патологии костей – приема препаратов, укрепляющих костную ткань и активизирующих обменные процессы.
Процедуры должны осуществляться под контролем специалиста и при отсутствии у больного противопоказаний. Для улучшения обмена веществ и работы иммунной системы рекомендуется курс витаминотерапии.
Чтобы избежать появления хронических болей в пояснице, ягодичной области справа или слева, распространяющихся на ноги, нужно придерживаться следующих правил:
- при продолжительной работе за компьютером или стоянии на ногах делать перерывы, разминать ноги и поясницу (это касается и водителей, которые вынуждены в течение долгого времени пребывать за рулем);
- сидеть на стуле с высокой спинкой, под поясницу можно подкладывать валик;
- не сутулиться, следить за осанкой;
- по возможности избегать серьезных физических нагрузок и переохлаждения;
- следить за собственным весом;
- не носить обувь на каблуке выше 4-7 см;
- отказаться от вредных привычек, вести здоровый образ жизни;
- спать на умеренно жесткой постели (оптимальным вариантом будет ортопедический матрас);
- регулярно проходить профилактические осмотры у врача.
В 95% случаев люмбоишиалгия имеет благоприятный прогноз. При своевременном лечении и соблюдении профилактических мер от боли в ягодице, отдающей в ногу, и других неприятных проявлений заболевания можно избавиться без следа.
источник
Сакродиния – научное название болей в крестце, отдающих в ягодицу. Крестец – это одна из наиболее крупных костей, которая находится внизу спины. Сверху он соединяется с самой последней костью в пояснице, а внизу – с копчиковой. По строению крестец – это пять косточек позвоночника, которые срослись между собой у человека еще в подростковом возрасте.
Многие боли внизу спины схожи. Причинами болей не всегда является сам позвонок. Установить точную симптоматику боли, может только профессионал.
Боли в крестце, которые отдают в ягодицу, возникают по нескольким причинам:
- Травмы. Появляется боль от ушиба, перелома крестца, мышечных повреждений околокрестцовой области.
- Костная мозоль. Из-за наличия старых повреждений, образуются наросты в виде отложения солей, которые ограничивают движения сустава.
- Нестандартное развитие позвоночника. Такие изменения могут быть, как врождёнными, так и приобретаются со временем. В отделе крестца или поясницы позвонок формируется нестандартным способом. Факторами такого формирования могут быть прыжки, падения, повышенные нагрузки на область спины или резкие, крученые движения.
- Остеохондроз. Комплекс хрящевых нарушений. Процесс отложения солей, страдают диски между позвонками.
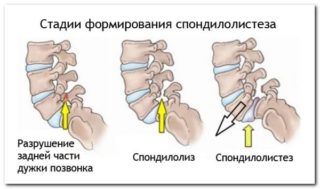
- Спондилолистез. Образуется, когда последний позвонок в отделе поясницы изменяет положение.
- Гинекологические недуги. Боль в области крестца, отдающая в ягодицу у женщин, образуются из-за болезней половой системы. Задний параметрит, маточная онкология, наружный эндометриоз. Также, если органы половой системы не на месте или слабость связок.
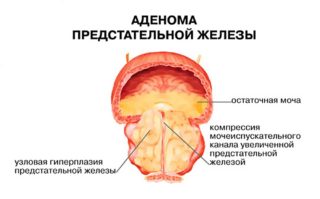
- Болезни органов таза. У мужчин – простатит или аденома простаты.
- Менструация.
- Инфекции. Туберкулёз и стафилококк.
- Новообразования (злокачественные, доброкачественные).
- Нарушение работы метаболической системы (обмена веществ).
- Беременность. Боли в крестце и ягодицах у беременных появляются из-за частого изменения положения ребёнка, давление плода на кости, смещения центра тяжести, гипертонуса матки.
- Тромбофлебит тазовых и подвздошных вен. Возникают после операций или родов.
- Сосудистые нарушения. Плохая работа сердечно-сосудистой системы.
- Кишечные заболевания. Хронический колит, запоры, образование камней.
- Защемление нервов.
- Стресс.
- Большие нагрузки на низ спины.
- Односторонние боли. Появляются из-за смещения костей в одну сторону. Сопровождаются болями в той ягодице, куда смещена кость и мышечными спазмами. Иногда проявляются судороги. Также отмечаются у мужчин — простатит, у женщин — гинекологические болезни.
- Приступообразная боль. При менструации и овуляции её характер приступообразный и острый.
- Циклическая (связанная с циклом) боль. При эндометриозе.
- Болевые ощущения из-за нагрузки физического характера. Ощущается при наличии параметрита. Также при ушибах.
- Боль ноющего характера.
- При инфекциях, онкологии, спондилолистезе, костных наростах, нестандартном развитии позвоночника. При беременности, перед родами – прострелы.
Боль в крестце, отдающая в ягодицу, ноющая, иногда повышается из-за сильного охлаждения организма или при высоких физических нагрузках.
Если человек часто испытывает боли в области крестца, отдающие в ягодицу, то нужно пойти к врачам:
- терапевт (он направит к тому врачу, которому необходимо),
- травматолог (установит, есть ли повреждения костей),
- невропатолог (обследует ткани позвоночника),
- ортопед (выявит наличие проблем с опорно-двигательной системой),
- уролог (определит проблемы мочеполовой системы) или гинеколог (обследует половую систему у женщин).
Врач опросит и осмотрит пациента, чтобы определить характер боли. Также при необходимости назначаются рентген позвоночника, МРТ и КТ, ультразвуковое исследование суставов, анализ мочи, крови.
Чтобы уменьшить боль самостоятельно можно воспользоваться препаратами, которые снимают воспаление и обезболивают, это «Диклофенак». Он продается в аптеках в трёх формах: мазь, таблетки, уколы.
Если боль от этого препарата не успокаивается, то следует обратить внимание на новокаиновые блокады. Это «Лидокаин», «Новокаин», «Кеналог». Эти вещества вводят в позвоночник и в больные места.
Ещё одним способом облегчить боль в крестце и ягодицах является массаж или физические упражнения из йоги. Массаж нормализует положение органов, вызывает отток лимфы и приток крови, тем самым обезболивая, убирая мышечную напряженность.
Упражнения нужно выполнять те, которые способствуют вытяжению этой области.
- Лягте на спину, согните и обхватите ноги руками так, чтобы они были прижаты к груди, подержите себя в таком положении на протяжении нескольких секунд, не отрывая поясницу от пола.
- Лягте на спину, согните ногу так, чтобы она была прижата к груди, задержитесь в таком положении. Повторите на другую сторону.
- Встаньте на четвереньки, выгните спину вверх, подобно кошке, опустите голову. Втяните живот и прогните спину вниз, аккуратно запрокидывая голову.
к содержанию ↑
Народные способы никогда не заменят квалифицированной помощи от врачей и медикаментозное лечение, но в сумме с ними, может хорошо помочь.
- Необходимо растворить в одном литре кипящей воды сто грамм соли. Смочить в составе марлю или ткань. Накладываем компресс на больное место, обматываем полотенцем или шарфом. Компресс нужно держать всю ночь. Следует сделать 10 процедур.
- Такой же компресс можно сделать из опилок. Для этого свежие опилки следует залить кипящей водой и настоять 20-30 минут. Слить воду, отжать опилки, разложить их на ткани и укрыть тёплой вещью. Процесс наложения идентичен первому.
- Очистить крупную редьку, натереть. Ткань смочить в подсолнечном масле, уложить на неё тертую редьку. Наложить на больное место. Держать по ощущениям. Компресс должен жечь, но если вам уже невыносимо терпеть, снимите его, протрите мокрой марлей место, где был компресс, затем полотенцем. Смажьте кожу успокаивающим кремом.
Боли в крестце бывают различного характера. Для того, чтобы подобрать медикаментозное лечение, необходима консультация врача. Не пренебрегайте советами врачей. Не занимайтесь самолечением, советы, написанные здесь, лишь дополнение к основному лечению.
При смещении костей таза в левую сторону, кроме болей может наблюдаться стремительный набор веса, начинаются запоры. Также отмечается ухудшения в работе сердца и легких.
При одностороннем смещении начинаются проблемы с желудочно-кишечным трактом и печенью. У женщин нарушается работа половой системы. При тромбофлебите происходит отек ног, расширение вен.
Боль в крестце и ягодицах достаточно сложная тема, для того, чтобы полностью в ней разобраться, необходимо консультироваться со специалистами. Всё, что вы можете сделать самостоятельно, это проводить для себя профилактику. Правила просты – это занятия спортом, хотя бы 3-4 раза в неделю, правильное питание и здоровый образ жизни. Будьте здоровы!
источник
Крестец – крупная, треугольная кость в основании позвоночного столба. Вместе с костями малого таза образует верхнюю долю полости таза. Верхняя часть крестцовой кости соединена с поясничным нижним позвонком, нижняя – с копчиковой костью.
У детей крестец отсутствует. Он образуется при спаивании нижних пяти позвонков (начинается в 15, заканчивается в 25 лет), приобретая форму клинка.
Крестец разделяется на доли:
- передняя поверхность;
- задняя поверхность;
- боковые края;
- основание (широкая часть, смотрящая вверх);
- вершина (смотрящая вниз узенькая часть).
По сторонам крестцовой кости располагаются четыре отверстия, через которые пролегают спинномозговые сосуды и нервы.
Нарушения в работе правого соединения. Девиация делает невозможным кровоток правой ноги, что чревато болями в мышечной ткани, частыми судорогами. Могут сместиться правые кости таза. Смещение давит на крестец, человек сбрасывает вес, открывается диарея, болит печень. У женщин добавляются гинекологические заболевания.
Смещение костей малого таза в левую сторону вызывает постоянные простудные заболевания, запоры, дисфункцию лёгких, часто болит сердце. Человек набирает вес.
От этой патологии чаще страдают женщины. Связано со слабостью мышц ягодиц, тяжестью физических нагрузок, к примеру, при вынашивании ребёнка.
Боль в крестце, сопровождаемая аномальными процедурами в полости малого таз, и примыкающих к нему областях, называется сакродиния.
Это симптом болезни. Иногда это пролапс соединяющего диска, новообразования злокачественной этимологии, нарушения васкулярные, неврологические, висцеральные. Понятие «боль в крестце», обрисовывает симптомы боли, касающиеся соединительного диска, находящихся рядом связок и суставов межпозвоночных связок, из-за которых появляется боль. Объясняют его модификацией анатомического строения.
Осложнения, связанные с крестовой костью, порождают боли в ногах и спине. Они усиливаются при оживлении — вставание, подъем тяжестей, наклоны.
Боли не бывает одновременно в крестце и пояснице. Обратившиеся к врачу, часто копчиковые боли принимают крестцовые. Проведите самоанализ: кулаком сильно нажать на крестец. Если от надавливания не болит, крестец здоров. Обратите внимание, возникают ли ощущения боли от лежания на жёсткой поверхности. При заболеваниях позвоночника невозможно лежать на спине.
Боль в крестцовой зоне, переходящая в ногу, вызывается причинами:
- травмы, вызывающие смещение костей таза, крестцовых костей позвоночного столба;
- остеохондроз;
- воспаление с образованием тромбов в подвздошных и тазовых венах;
- туберкулёз, стафилококк;
- дисфункций обменной системы организма;
- появление новообразований (доброкачественных или злокачественных);
- нестандартное формирование гинекологических органов;
- простатит;
- неправильное развитие сигмовидной кишки;
- психоэмоциональная нестабильность.
Крестцовая боль — одно из перечисленных заболеваний. При появлении боли в области крестца, срочно обращайтесь к врачу.
Отдающая в ногу крестцовая боль – признак остеохондроза. Ощущается чувство скованности в мышцах спины, крестцовом отделе, покалывание, онемение в мышечных тканях нижних конечностей (особенно в стопе и голени). Человеку трудно нагнуться. Ощущения боли проявляются в утренние и дневные часы, к вечеру смолкают.
Сдвиг крестцовых костей вызывает боль, отдающую в ноги. Это случается в результате расстройства работы крестцово-подвздошного соединения. Если сдвиг костей в крестце с наклоном вправо, боль отдаёт вправо (провоцирует расстройство кровотока в ноги). Кроме болевых ощущений появляются болевые судороги. Происходят сбои в работе желудочно-кишечного тракта, печени (начинается несварение, тянущие боли в желудке, открывается понос), происходит угнетение общего состояния организма. Происходит резкое снижение веса, у дам начинаются гинекологические отклонения.
При сдвиге костей в крестцовом отделе в левую сторону, начинается болевой синдром с переходом в левую ногу и дезорганизация работы органов левой и центральной стороны организма (первыми дают сбой сердечная мышца и лёгкие). Появляются запоры и резкий набор веса.
В исключительных случаях, при островоспалительных процессах в органах, размещённых в малом тазу, оперативном незамедлительном вмешательстве, затяжном периоде после родов, появляются новые проблемы, зачастую это тромбофлебит вен малого таза, поэтому болит крестец. Начинает развиваться с конечностей нижней части тела. К симптомам, связанным с тромбофлебитом, добавляются боли, отдающие в поясницу, мочевой пузырь и влагалище.
Пациенты сетуют на крестец, на боль, зарождающуюся в ноге и нижней части поясницы и «бегающие» мурашки. Так как в нижних конечностях большое количество вен, аномальные процессы распространяется на обе стороны, что чревато сильными отёками ног, расширением просвета вен.
Боль, отдающая в ноги — спутник заболеваний органов, находящихся в одной из частей малого таза.
К примеру, простатит в запущенной форме чреват не только болевым синдромом в крестцовом отделе позвоночного столба, но и частыми позывами к испражнению, чувством казулгии и угнетением мужской силы.
Мужчины сетуют на боли в крестце, переходящие в ногу (как правило — противоположную). Иногда болит прямая кишка, лобковая зона и даже наружные половые органы. Часто мужчины ставят себе диагноз «радикулит», и соответственно лечатся, часто народными снадобьями.
У дам боли в крестце усиливаются во время критических дней, и переходят в ноги. Причина в крестцово-маточных связках. У небольшого процента женщин матка чуть отклонена от стандартного положения и в подходящий момент легко увеличивается перед месячными и болит, потому что давит на нервные волоски в крестцовом соединении. Это порождает боли нижней части тела.
При регулярных и многократных болях в крестце запишитесь на приём к невропатологу, травматологу, ортопеду или урологу (гинекологу). Врач, проведя осмотр и беседу, поставит точный диагноз. Для подтверждения, пациента направляют на компьютерную томографию или рентген, чтобы исключить опухолевые новообразования, рассмотреть костные ткани в крестцовом отделе позвоночного столба. Женщины проходят МРТ органов малого таза.
Для снятия ощущений боли в нижнем отделе позвоночного столба избавляются от заболеваний, их провоцирующих. Боли отдающие в ноги, закончатся вместе с окончанием курса лечебной терапии.
Бывает, боль в крестце, отдающая в ногу, становится невыносимой, тогда лечащий врач назначает обезболивающие, анальгезирующие или нестероидные противовоспалительные средства в таблетированной форме или в виде инъекций. Их делает профессионал, потому как вводятся они либо в позвоночный канал в крестцовом отделе позвоночного столба, либо в полость сустава, либо в болевые мышечные точки, находящие рядом с болевой областью.
В случае не сильных болей, переходящих в ноги, назначают массаж или иглоукалывание. Они помогут привести в стандартную позу органы, находящиеся в верхней части малого таза, снимут мышечную напряжённость. Придёт в норму кровоток и отток лимфатической жидкости.
Какие бы ни были причины болей, избегайте резких движений и тяжёлых физических нагрузок, чтобы не перенапрягать крестец.
Врачи рекомендуют укреплять мышечный аппарат спины. Выстроить правильную систему питания и приступить к курсу лечебной гимнастики. Для снятия болевого синдрома можно, по рекомендации врача, приобрести полужёсткий корсет на область крестца.
источник
Боль в крестце отдающая в ногу — это последствие воспалительного процесса, иногда происходит от механического воздействия корешков спинного мозга и седалищного нерва. Одинаково часто встречается и у мужчин, и у женщин в возрасте 40–45 лет. Кожные покровы в поясничном отделе и ногах немеют. Причиной может быть остеопороз, остеофиты, травмы отделов позвоночника.
Возникать боли, иррадиирующие в ногу, могут из-за тромбофлебита тазовых вен, новообразований, старых травм позвоночника. Причиной может быть врождённая патология позвоночника, инфекция, нарушение обменных процессов в организме пациента.
У женщин эта болезненность бывает следствием гинекологических болезней или может быть предвестником приближающейся менструации. У пациентов мужского пола боли и дискомфорт провоцирует простатит, постоянные стрессы и эмоциональные перегрузки.
Клиническая картина заболевания: болевые ощущения в крестце, иррадиирующие в ноги; тонус мышц спины; скованность движений. Немеют ног, возникают «мурашки» в ладонях. Больно наклоняться, а при грыже боли становятся ещё сильней. Они отдают в пах или ноги. Чаще всего дискомфорт проявляется утром, а к вечеру неприятные ощущения ослабевают.
Если кости в области крестца смещены влево или вправо, то нарушается кровоснабжение конечностей. При смещении в правую сторону кости крестца отдавать может в правую ногу и наоборот. Ноги сводит судорогой, болят мышцы. Помимо этих симптомов, у пациента отмечается нарушение функционирования ЖКТ и печени. Результатом становится нарушение стула, человек теряет вес. У женщин появляются проблемы в области гинекологии.
Если смещена кость крестца в левую сторону, то ухудшается функционирование сердца, лёгких; человек часто простывает. При таком смещении человек прибавляет лишние килограммы. У него начинаются запоры.
Тромбофлебит бывает следствием операции, появляется у женщин после родов, при воспалительном процессе в органах малого таза.
Иногда тромбофлебит тазовых и подвздошных вен наступает из-за распространения болезни, начинающейся в ногах. Симптоматика: болезненность во влагалище, мочевом пузыре, поясничном отделе. Она может ирригировать в ноги. Человек обращает внимание на появившееся ощущение «мурашек» в конечностях. Они отекают, вены на них расширяются.
Болевые ощущения начинаются и из-за болезней органов таза. Например, при простатите мужчина чувствует жжение при мочеиспускании, ухудшается потенция. Болевые ощущения ирригируют в ногу, болят половые органы, начинается дискомфорт в прямой кишке. Характер боли разный: от ноющей до острой спазматической боли. При острых приступах у пациента просто не получается спать.
Нередко человек подозревает, что развивается радикулит и пытается лечиться растирками и мазями.
Нередко боли в крестце беспокоят женщин накануне менструации. Неприятные ощущения, словно разливаются по всей брюшной полости, отдают в крестец, поясницу, бедра. Возникает дискомфорт из-за отклонения матки. Она перед критическими днями увеличивается в размерах, давит на нервы в области крестца.
Кроме предменструальной боли, причинами возникающего дискомфорта бывает эндометриоз, параметрит, онкологическое заболевание, изменение положения матки (опущение, отклонение, выпадение) или расслабление маточно-крестцовых связок.
Если характер боли ноющий, становится сильней при ходьбе или других движениях, то нередко причиной становится ущемление седалищного нерва.
Если защемление произошло с одной стороны или воспаление локализуется в одном месте, то болевые ощущения будут с левой или правой стороны.
При защемлении корешков с обеих сторон, боли сильней и ирригируют в таз. Кожные покровы немеют, ухудшается двигательная активность, ноги слабеют, человек тянет ногу при ходьбе. Пациент жалуется на то, что ноги перестают слушаться и будто отнимаются. В особо сложных случаях нарушается дефекация и мочеиспускание.
Если неприятные ощущения повторяются периодически, то пациенту следует показаться врачу, например, гинекологу, невропатологу или травматологу. Врач выявит точную причину и назначит лечение.
Прежде всего, доктор попытается понять, в чём причина: в самой болезни отдела позвоночника или это другое заболевание. Он осмотрит больного, выслушает жалобы пациента. Для более точной диагностики используют томографию и рентген. Эти методы помогут исключить новообразования, посмотреть состояние костей таза и крестца. Женщин исследуют с помощью МРТ.
Основной целью лечащего врача должно быть устранение основной болезни, которое вызвало боль и дискомфорт. Для этого требуется комплексный подход, сочетающий в себе несколько методик лечения.
Если боли острые, то врач назначает приём пероральных анальгетиков, которые купируют болезненность или инъекций. Реже используется блокада лидокаина, кеналога или новокаина. Блокада делается в позвоночник, суставы, другие места, где локализуется воспалительный процесс.
Врач может назначить пациенту процедуры по мануальной терапии, лечение иглоукалыванием или курсы массажа. Эти методики блокируют боль, устраняют смещение органов, снимают тонус в мышцах. Они улучшают кровоснабжение в поражённом участке, провоцируют отток лимфы.
УВЧ, СМТ и другие процедуры снимают отёчность мягких тканей, снимают воспаление. После них пациент чувствует восстановление двигательной активности в поясничном отделе и мышцах ягодиц. Курс физиотерапии подбирается индивидуально и зависит от поставленного диагноза, наличия или отсутствия осложнений и других факторов.
В период восстановления, когда снята острая боль, врачи рекомендуют заниматься лечебной физкультурой. Это могут быть упражнения на растяжку. Делаются они спокойно, без резких движений и ритмично. Количество повторов каждого упражнения варьируется от 8 до 12 раз. С каждой неделей количество подходов увеличивается.
- Ложимся на пол, переворачиваемся на спину, сгибаем ноги в коленках. Притягиваем их к грудной клетке. При этом поясница не должна отрываться от пола.
- Ложимся на пол. Лёжа на спине, сгибаем одну ногу, берём её руками и тянем к груди. Разгибаем, делаем то же самое со второй ногой.
- Встаём на пол на четвереньки, сгибаем спину. Голова согнута. Медленно поднимаем голову и запрокидываем её назад. Живот втянут, выгибаем спину.
В особо сложных случаях при опухолях спинного мозга и грыже лечение осуществляется только с помощью хирургического вмешательства.
Если не получается вылечить заболевание до конца или боли снова и снова возвращаются, врачи рекомендуют носить пояснично-крестцовый корсет со средней степенью жёсткости. Подбирается такой корсет индивидуально. Он слегка ограничивает движения пациента, но снимает лишнюю нагрузку с позвоночника. Надевать его можно в домашних условиях, работать в нём или ездить за рулём автомобиля. Когда боли прекращают беспокоить пациента, то корсет снимают.
К выбору и ношению корсета следует подходить правильно:
- Выбирать изделие из натуральных материалов
- Обязательно мерить при покупке
- Не носить более 6 часов в день
- Не надевать на голое тело
- Не спать в корсете
Для лечения болей в области крестца могут использоваться рецепты народной медицины, основанные на натуральных продуктах. Такое лечение не сможет заменить медикаментозное, то может входить в комплекс мер для купирования болезненных ощущений.
- Берём сто грамм соли и растворяем его в литре горячей воды. Мочим в нём ткань или марлю, слегка отжимаем. Укладываем солевой компресс, укутываем платком или шарфом. Он должен пролежать на поражённом участке всю ночь. Курс лечения: десять процедур.
- Чистим крупный плод редьки от кожуры, трём на тёрке. Накладываем на поражённый участок ткань, предварительно смоченную подсолнечным маслом. Выкладываем натёртую кашицу. Укрываем плёнкой, накладываем махровое полотенце или оборачиваем тёплым шерстяным платком. Будет жечь, но жжение терпимое. Держится компресс до тех пор, пока есть силы терпеть. Если стало невозможно, снимите компресс, протрите марлей, смоченной в тёплой воде, обсушите полотенцем. Кожу смазываем увлажняющим детским кремом.
- Берём свежие опилки, заливаем их кипящей водой и настаиваем в ёмкости, накрыв крышкой на протяжении 20–30 минут. После чего сливаем воду, отжимаем опилки, выкладываем на ткань, накрываем марлей и укрываем тёплой вещью. Компресс оставляем на всю ночь.
- Хорошим средством при болях и дискомфорте в крестцовом отделе станет курс ванн на основе скипидара. Готовим состав для ванны: берём 3 флакона касторки, 40 грамм едкого натра и 250 грамм дистиллированной воды. Добавляем 225 грамм олеиновой кислоты и 0, 75 литра очищенного скипидара. Перемешиваем все ингредиенты и выливаем в тёплую ванну. Температура воды налитой в неё должна быть не более 38–39 градусов. Такую процедуру проводят пятнадцать-двадцать минут.
источник
Боли в пояснице и ягодицах могут проявляться не только при заболеваниях позвоночника, но и при нарушениях работы внутренних органов.
Определить причину неприятных ощущений в таких случаях достаточно сложно, поэтому при постановке диагноза следует учитывать характер и особенности болевого синдрома, а также сопутствующие симптомы.
Что могут означать боли в пояснице, которые отдают в ягодицу, и можно ли избавиться от них самостоятельно?

Механизм его развития связан с тем, что позвоночный столб, кости, ближе к тазу, правая и левая нижние конечности – представляют собой единую систему, и патология в одной ее части вызывает нарушения работы остальных.
Кроме того, структуры поясничного, крестцового и копчикового отдела позвоночника, а также органы брюшной полости иннервируются одними нервами.
Соответственно, раздражение одной ветви нерва вызывает возбуждение других ветвей и болевые ощущения справа и слева в близлежащих тканях.
Источник неприятных ощущения при боли в пояснице и ягодицах может локализоваться как в позвоночнике или мышцах поясничного отдела, так и во внутренних органах тазовой области, и иногда даже сам больной не может определить, что именно у него болит.
Один из важных критериев при постановке диагноза при болях в пояснице и ягодицах – сопутствующие симптомы. Как правило, в их число входят неврологические проявления, нарушения со стороны разных органов и систем, ухудшение общего самочувствия.
- Кишечное кровотечение. Один из наиболее опасных признаков, который наблюдается при патологиях ЖКТ, которые требуют хирургического вмешательства, иногда немедленного. Они могут быть достаточно сильными, умеренными или даже скрытыми (кровь в кале незаметна невооруженным глазом, но каловые массы часто приобретают зеленоватый или черный оттенок), и сопровождаются болями в животе, пояснице и ягодицах.
- Слабость мышц при болях в пояснице и ягодицах может наблюдаться как в нижнем отделе позвоночника, так и в ногах. Чаще всего подобный комплекс симптомов наблюдается при остеохондрозе, радикулите, сколиозе.
- Неврологические нарушения и параличи. Онемение, ощущение покалывания, ползающих «мурашек» и параличи – признаки дегенеративных процессов в костных и хрящевых тканях позвоночника (протрузии, грыжи). На первых стадиях боль и другие симптомы, как правило, выражены слабо, но в запущенных случаях возможна частичная или полная утрата подвижности.
Они – наиболее распространенная причина болевого синдрома в пояснице с иррадиацией в ягодицы. Патологический процесс в таких случаях чаще всего поражает поясничный, крестцовый или копчиковый отдел позвоночного столба.
Разрушение фиброзного кольца межпозвонкового диска с выходом наружу студенистого содержимого его ядра называется межпозвонковой грыжей. Переходящая боль при этой патологии острая и сильная, локализуется в ягодичной мышце или пораженном месте поясничного отдела, а потом спускается в область бедра.
Сопутствующие симптомы включают неврологические нарушения, слабость и онемение нижних конечностей, проблемы с мочеиспусканием и дефекацией.

Основное проявление – боль перешла в ягодицы и усиливается при ходьбе, переохлаждении, резких движениях.
Может добавляться напряжение и ущемление ягодичной мышцы, боли в ногах, покалывания и мышечная слабость.
В большинстве случаев дегенеративные процессы в позвоночнике лечатся консервативно, но при наличии параличей и нарушений со стороны выделительной системы больному требуется хирургическое вмешательство.
Ишиас, или воспаление седалищного нерва возникает вследствие других заболеваний опорно-двигательного аппарата, переохлаждений или травм. Состояние проявляется ноющей болью в области седалищного нерва – нижняя часть поясницы, ягодицы, верхняя часть бедра.
Как правило, она локализуется с одной стороны тела, иногда в процесс вовлекаются обе ягодицы или ноги, и усиливается в ночное время. На поздних стадиях болевой синдром приобретает настолько большую интенсивность, что человек не может согнуться и выполнять элементарные движения.
Смещение позвонков, которое в народе ошибочно называют смещением дисков, представляет собой сдвиг тел позвонков относительно друг друга. Если патология локализуется в пояснично-крестцовом отделе, у человека возникает болевой синдром ноющего или простреливающего характера, который распространяется на ягодицы и усиливается после физических нагрузок. К неприятным ощущениям может добавляться онемение ног и спины, мышечная слабость, симптомы воспаления нервных волокон.
Механические повреждения области поясницы и таза происходят при падениях, автомобильных авариях или сильных ударах (наиболее опасное из них – переломы позвонков). Интенсивность и характер болевого синдрома в подобных случаях зависит от особенностей, локализации и масштаба повреждения.
Иногда больной чувствует легкий дискомфорт в области поясницы и ягодиц, а в некоторых случаях боль настолько сильная, что мешает нормально двигаться. Сопутствующие симптомы – неврологические нарушения, парезы и параличи, расстройства работы пищеварительного тракта.
Поражение нервных волокон пояснично-крестцового отдела возникает вследствие совокупности негативных факторов – в их число входят дегенеративные процессы, снижение иммунитета, переохлаждения, неправильные физические нагрузки и т.д.
Оно проявляется ноющими и тянущими болями в пояснице, которые носят постоянный характер, отдают в ягодицы и ноги усиливаются при ходьбе, напряжении, после физических нагрузок. Вторичные признаки включают:
- жжение и покалывание кожных покровов,
- отек мягких тканей,
- повышенное потоотделение,
- мышечную слабость и дрожь,
- покраснение кожи над пораженным местом.

Как правило, заболевание начинается остро, сильными болевыми «прострелами» в пояснице и ягодицах, которые возникают после физических нагрузок или резких движений.
Через некоторое время боль может исчезнуть, но потом возвращается с еще большей интенсивностью.
Второй распространенный симптом радикулита – частичная или полная потеря чувствительности в области пораженных нервов, которая может сопровождаться жжением, покалыванием, онемением конечностей, мышечной слабостью.
Боль в пояснице и ягодицах встречается при заболеваниях внутренних органов. В проекции нижней части позвоночника расположен кишечник, мочевой пузырь, почки, матка и яичники у женщин, поэтому патологические процессы, связанные с их работой, могут вызывать соответствующие симптомы.
Анальным абсцессом или парапроктитом называется заполненная полость в зоне заднего прохода и прямой кишки, которая заполнена гнойным содержимым.
Она возникает вследствие воспалений желез, которые расположены внутри ануса.
Болевые ощущения при данном заболевании носят острый характер, распространяются на поясницу и ягодицы, усиливаются при ходьбе, кашле, пальпации пораженной области.
Геморрой – одно из наиболее распространенных заболеваний среди взрослых людей. На первых стадиях патологии сильная боль, как правило, отсутствует – человек может ощущать зуд, жжение и дискомфорт в области анального отверстия.
По мере развития патологического процесса появляется болевой синдром в области ануса, ягодиц и поясницы, который пациентов характеризует как продолжительный и интенсивный, усиливающийся после опорожнения кишечника.
Вместе с неприятными ощущениями появляется кровоточивость, выпадение геморроидальных узлов, запоры и другие симптомы.
Геморрой может значительно ухудшить качество жизни больного, а кроме того, в запущенных стадиях ведет к серьезным осложнениям – тромбозам, некрозу и инфицированию тканей.

Особенности болевого синдрома при данной патологии зависят от клинического течения – острые формы сопровождаются интенсивной, мучительной болью, которая локализуется в паху, распространяется на ягодицы и поясницу.
При вялом и хроническом течении преобладают тупые, ноющие боли в паховой области, с наружной стороны бедра и ягодицах, которые ограничивают двигательную активность.
Сопутствующие симптомы – отек и покраснение сустава, ухудшение общего самочувствия, лихорадка.
Злокачественные опухоли тазовых костей опасны тем, что на первых стадиях могут протекать бессимптомно. По мере развития патологии у 70% больных возникает болевой синдром в области паха, ягодиц и поясницы.
Сначала он обладает низкой интенсивностью и может самопроизвольно исчезать, но со временем становится более сильным и продолжительным, усиливается в ночное время суток и плохо купируется анальгетиками.
Помимо боли, у онкобольных наблюдается кратковременное повышение температуры, отек и покраснение пораженной области, ограничение подвижности сустава.
Раковые опухоли тазовых костей чаще встречаются у мужчин, чем у женщин, и имеют вполне благоприятный прогноз – при обнаружении патологии на первых стадиях пятилетняя выживаемость составляет около 90%.
Воспалительные процессы в мочеполовых органах в большей степени характерны для женщин, но могут встречаться и у представителей сильного пола.
Их причина – попадание бактерий в мочевой пузырь и репродуктивные органы, вследствие чего появляются определенные симптомы, в том числе боль. Она носит тянущий или ноющий характер, локализуется в области поясницы, низа живота и таза, усиливается при половом акте и мочеиспускании.
Колиты и энтероколиты, вызванные попаданием в просвет кишечника патогенных микроорганизмов, почти всегда сопровождаются не только лихорадкой, интоксикацией, нарушением стула и рвотой, но и болевым синдромом в животе, пояснице и области ягодиц.
Его характер и интенсивность зависят от клинического течения заболевания. При дизентерии, например, боль, как правило, приступообразная: больные испытывают тянущие и ноющие ощущения в нижней части живота и спины, а острые боли возникаю только при дефекации.
Так как причинами болевых ощущения в пояснице и ягодицах могут выступать разные заболевания, для постановки точного диагноза необходимо обратиться к врачу и пройти комплексное исследование организма.
Определение причин неприятных ощущений начинается с первичного осмотра, пальпации пораженной области, сбора жалоб и анамнеза, после чего назначаются клинические и инструментальные диагностические процедуры.
- Анализы. Общий анализ мочи, биохимические и клинические анализы крови проводятся для определения воспалительных и инфекционных процессов в организме. При подозрении на поражения мочевого пузыря и почек больным рекомендуется дополнительно сдать специальные анализы мочи – по Зимницкому, Нечипоренко и т.д.
- УЗИ органов брюшной полости. Ультразвуковое исследование позволяет оценить состояние мочевого пузыря, репродуктивных органов, почек, поджелудочной железы, селезенки и других органов.
- Рентгенография. Рентген чаще всего проводится в тех случаях, когда болевой синдром и другие симптомы указывают на заболевания позвоночника. Иногда больным требуется рентген грудной клетки, почек и других органов с применением контрастного вещества.
- КТ и МРТ. Наиболее информативные методы диагностики, с помощью которых можно выявить даже незначительные дефекты и патологии в костных и мягких тканях.
- Электромиография. Процедура дает возможность изучить функциональное состояние нервных и мышечных волокон при дегенеративных процессах в позвоночнике и близлежащих тканях.
Постановкой диагноза и назначением терапии должен заниматься врач, специализирующийся на лечении определенных заболеваний – уролог, гинеколог, вертебролог, гастроэнтеролог и т.д.
Самостоятельно ставить диагноз и назначать лечение при болях в пояснице и ягодицах категорически не рекомендуется, так как это может привести к серьезным осложнениям.
Тактика лечения зависит от клинического течения и особенностей заболевания, а также общего состояния и возраста больного.
Для устранения болей в пояснице и ягодицах, используются следующие группы лекарственных средств:
- анальгетики (Кеторол, Кетанов, Темпалгин);
- нестероидные противовоспалительные средства – Ибупрофен, Индометацин, Нурофен;
- спазмолитики – Но-шпа, Папаверин, Дротаверин;
- наркотические обезболивающие (например, Трамадол).
Вышеперечисленные препараты могут применяться в форме таблеток, мазей или инъекций. Они относятся к средствам симптоматической терапии, снимают болевой синдром и облегчают состояние больного, но не влияют на причину патологии. Для ее устранения необходимо комплексное лечение, которое включает не только лекарственные препараты, но и физиотерапию, лечебную гимнастику, массаж и т.д.
Лечебная физкультура чаще всего рекомендуется при заболеваниях позвоночника, но иногда подобный метод используют при других – она улучшает кровообращение в пораженных тканях и нормализует работу внутренних органов.
Упражнения назначаются после купирования острых симптомов (боль, отек, лихорадка и т.д.), и выполняются под наблюдением специалиста. Для получения необходимого результата занятия лечебной физкультурой должны быть регулярными, продолжаться не менее месяца.
Физиотерапевтические методы – еще один эффективный способ лечения, который используется при нарушениях работы разных органов и систем.

- электрофорез с лекарственными препаратами;
- УВЧ;
- магнитотерапия;
- электростимуляция;
- лазерная терапия;
- гальванотерапия;
- ультразвуковое воздействие;
- озокеритовые, грязевые и парафиновые аппликации.
Как и лечебная физкультура, физиотерапия назначается в период выздоровления – проводить подобные процедуры при болях, температуре или других симптомах категорически запрещено.
Витаминотерапия – неотъемлемая часть лечения любых заболеваний. Витамины можно применять в виде инъекций (при заболеваниях позвоночника назначаются уколы витаминов В2, В6, В12) или специальных аптечных комплексов.
Кроме того, для быстрого восстановления организма больному необходима специальная диета с содержанием свежих фруктов, овощей и других продуктов, богатых витаминами и микроэлементами.
Иглотерапия (акупунктура) – один из наиболее эффективных методов лечения болей в области поясницы. Воздействие осуществляется непосредственно на нервные окончания, поэтому процедура быстро устраняет неприятные ощущения и воспалительный процесс, освобождает зажатые нервы и мышцы, снимает отечность тканей.
Согласно отзывам пациентов, иглотерапия дает хороший эффект при дегенеративных процессах в позвоночнике, нарушениях работы мочевыводящей системы и репродуктивных органов у женщин и мужчин. Курс лечения определяется специалистом – как правило, для улучшения состояния требуется 7-10 сеансов.
источник


