Боль в ногах появляется в силу самых разных причин, от нее страдают как мужчины, так и женщины. Избавиться от недуга возможно лишь тогда, когда будет достоверно установлен фактор, спровоцировавший недомогание.
Болезненность в нижних конечностях вызывают как внешние, так и внутренние факторы.
Часто к вечеру болят («гудят») ноги по причине:
- физической усталости организма ввиду продолжительного хождения, бега или стояния;
- длительного нахождения тела в неудобной позе, частого сидения в течение дня;
- сильных физических тренировок, неравномерного распределения нагрузки на конечности;
- ношения тяжестей.
Если проявился подобный симптом, а скрытой или явной патологии не выявлено, то в таком случае человеку необходимо просто отдохнуть и расслабиться. Полезно сделать теплую расслабляющую ванночку для ног с добавлением эфирных масел.
Если ноги болят постоянно, то источник неприятных ощущений может быть связан с заболеваниями внутренних органов и их систем. Для избавления от недуга необходимо воздействовать на первопричину, вызвавшую недомогание.
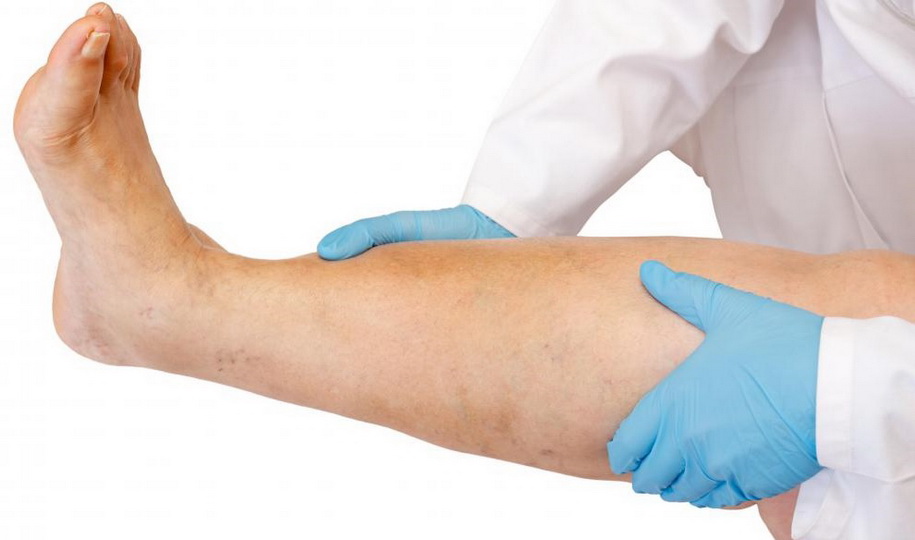
Если ноги болят по ночам, то причиной может быть венозная недостаточность – патология, возникающая из-за неправильного функционирования венозных клапанов. В результате этого нарушается нормальное движение крови по сосудам, она застаивается, наступает варикозное расширение вен.
Ночные боли в ногах, связанные с патологией сосудов, характеризуются:
- чувством распирания и тяжести;
- болезненностью;
- образованием видимой кровеносной сеточки под кожей.
В зависимости от того, какие сосуды поражены, выделяют недостаточность:
- хроническую – связана с травмированием поверхностных вен;
- клапанную – охватывает перфорантные сосуды, объединяющие верхние и глубокие вены;
- острую – обусловлена аномальной работой глубоко расположенных кровеносных сосудов.
Сильные боли в ногах наиболее часто беспокоят:
- беременных;
- пожилых людей;
- подростков;
- женщин, принимающих гормональные контрацептивны.
Венозная недостаточность способна вызывать появление тромбозов и закупорку сосудов. Поражение крупных артерий или аорты может спровоцировать смерть пациента.
Заболевание, при котором наблюдается сужение просвета внутри артерий. Оно приводит к тому, что ткани нижних конечностей перестают насыщаться кислородом, наступает ишемия, мышцы начинают постепенно отмирать. Кислородное голодание и омертвение клеток ведет к ухудшению состояния пациента. Если человеку своевременно не оказать помощь, то в дальнейшем может понадобиться ампутация больной конечности.
Симптоматика заболевания, проявляющаяся в зависимости от степени его развития:
- ощущение покалывания и онемения, побледнение кожных покровов, повышенное потоотделение в области ступней (состояние, обусловленное уменьшением сосудистого просвета);
- затруднение при передвижении, появление боли в ногах и хромоты;
- возникновение болезненности в состоянии покоя (беспокоит в ночное время);
- появление трофических язв и омертвевших участков на стопах.
Ишемия нижних конечностей пагубно влияет на организм и может привести к появлению различного рода осложнений (гангрена, сепсис, почечная и полиорганная недостаточность, интоксикация, мышечный паралич и отечность).
К возникновению частых, но кратковременных болевых ощущений в районе нижних конечностей ведет защемление седалищного нерва – крупного иннервирующего волокна, которое протягивается вдоль всей конечности от поясничной зоны позвоночника до подошвы и обеспечивает чувствительность всех мышечных волокон, расположенных здесь.
Неврологические боли в ногах возникают при наличии:
- межпозвонковых грыж;
- заболеваний позвоночного столба, характеризующихся сдавливанием межпозвонковых дисков (остеохондроз);
- беременности (увеличивающаяся в размере матка начинает давить на позвоночник и провоцирует сдавливание нервных окончаний);
- перенесенных травмирований, онкологических болезней, опухолей.
Повышают риск возникновения аномалии:
- переохлаждения спины;
- туберкулез поясничной области;
- опоясывающий герпес;
- сахарный диабет;
- рассеянный склероз;
- воспалительные процессы, охватывающие органы малого таза;
- поражения, удары поясничной зоны позвоночника.
Характерными признаками поражения седалищного нерва являются:
- Острый болевой синдром – начинается в спине, затем спускается ниже, к пятке. Локализуется в задней части бедра и голени. Чувствуется боль во всей ноге при ходьбе, усиливается при чихании или кашле.
- Ограничение двигательных способностей.
- Изменение физиологичности походки.
- Судороги.
Часто стреляющая боль является симптомом заболевания позвоночника – остеохондроза. Симптом ощущается в бедре и голени, отдает в коленный сустав, не всегда проявляется в пояснице. Чтобы достоверно установить причину недуга, нужно провести всестороннюю корректную диагностику.
Постоянная боль в ногах появляется в случае, когда поражены крупные сочленения. Страдать может только правая или левая конечности либо обе одновременно. Наиболее подвержены риску суставы:
- тазобедренный – боль локализуется в бедре;
- коленный – охватывается область колена;
- голеностопный – ощущается дрожь и слабость в стопе.
Колющая боль является признаком ревматоидного артрита, поражающего мелкие суставы.
Недомогание и болезненность ощущаются тогда, когда травмированы связки или сухожилия.
В случае получения травмы больному показано прохождение МРТ или рентгенографии больных участков.
Остеомиелит – заболевание, связанное с разрушением костного мозга. Воспалительный процесс, провоцируемый инфекционными заболеваниями, протекает внутри костной ткани и приводит к тому, что поражаются все элементы кости (наиболее часто поражается самая крупная – бедренная – кость).
Болезнь проявляется в нескольких формах исходя из условий ее происхождения:
- посттравматическая;
- огнестрельная;
- послеоперационная;
- контактная.
Судя по интенсивности проявления, выделяют острое и хроническое течение болезни.
Характерными признаками патологии становятся:
- внезапная резкая боль в области ног, одновременно с этим кости ломит и выкручивает;
- формирование сквозного свища в кости;
- появление гнойных выделений из образовавшегося отверстия или появление гнойника внутри кости.
При осложнении недуга происходит деформация костей и суставов, формирование злокачественных образований.
Часто аномалия проявляется ввиду полученной травмы опорно-двигательного аппарата. При несвоевременном выявлении и отсутствии полноценного направленного лечения заболевание способно спровоцировать летальный исход.
Миозит, или воспаление мускульных волокон, возникает из-за перенесенной инфекции. Заболевание способно поражать различные участки тела. Основными симптомами недуга становятся ноющая боль в ногах (в пальцах стопы), мышечная слабость, появление отечности в пораженном месте.
Больного может беспокоить повышенная температура, общее недомогание, головная боль. При пальпации страдающей зоны ощущается наличие под кожей твердых уплотнений из инородной ткани.
Заболевание протекает в острой и в хронической формах. Первая возникает в процессе длительной физической нагрузки. Вторая характеризуется периодическим проявлением болезненности умеренного характера. Часто неприятные ощущения локализуются в икроножных мышцах.
Связаны с болью в суставах, обусловленной наследственным фактором. Для аномалии характерно саморазрушение хрящевой ткани ввиду присутствия в теле человека активных антител. Болезнь протекает периодами, имеются стадии ремиссии и обострения.
Недуг обусловлен формированием неправильных сводов стопы (костных выступов), в результате чего они уплощаются и деформируются. Если у здорового человека подошва имеет анатомические подъемы и опущения, то у больного, страдающего плоскостопием, их нет.
Патология бывает врожденной, связанной с неправильным внутриутробным развитием плода, и приобретенной, возникающей в процессе жизнедеятельности пациента.
Основными признаками болезни становятся:
- активное изнашивание обуви с внутренней стороны подошвы;
- быстрая утомляемость ног при ходьбе;
- чувство усталости, ломота в стопах в конце дня;
- болевые ощущения;
- деформация костей.
Часто плоскостопие развивается:
- у женщин, предпочитающих обувь на высоком каблуке;
- у людей, ведущих малоактивный образ жизни, страдающих от избыточного веса и ожирения;
- у работников, чья профессиональная деятельность связана с ношением тяжестей, неправильным распределением физической нагрузки.
Уплощение сводов приводит к нарушению нормальной амортизации туловища во время ходьбы. Ввиду этого тело испытывает удары при передвижении, страдают внутренние органы. При тяжелом развитии болезни человек может потерять возможность нормально ходить и становится инвалидом.
Острая боль сопровождает переломы, вывихи, растяжения, когда травмируется малая или большая берцовая кость. В случае получения травмы колена пораженная нога болит спереди и внизу, под коленной чашечкой, опухает, ощущается аномальная подвижность надколенника.
При ушибе конечности на ее передней или задней поверхности появляются гематомы и синяки, может происходить разрыв мягких тканей.
Одна из самых частых причин, почему ломит ноги, является застой крови в сосудах конечности ввиду снижения ее мышечного тонуса. Патология провоцируется малой подвижностью, в результате чего мышцы перестают получать питательные вещества и кислород, наступает ишемия тканей. Мускулы болят, возникает онемение в ногах.
- общей слабостью и вялостью мышц;
- сонливостью (бессонницей);
- перепадами настроения, раздражительностью, неустойчивым психическим состоянием;
- потерей аппетита;
- снижением работоспособности и апатией.
На физиологическом уровне нарушается обмен веществ, уменьшается синтез белка, наблюдаются дистрофические изменения костной и мышечной ткани.
Чтобы облегчить самочувствие пациента и снизить боль, отечность, судорожные проявления в ногах, рекомендуют:
- снижать физическую нагрузку медленно, постепенно;
- приложить холодный компресс со льдом: он способствует выведению избытка воды из организма;
- при получении травмы поднять конечность вверх на несколько минут;
- если болезненность вернется через пару часов после повреждения конечности, можно положить на больное место грелку или принять теплую ванну;
- сделать массаж пораженного участка;
- когда конечности сводит судорогой, то рекомендуют встать стопами на прохладную поверхность, уколоть спазмированную мышцу острым предметом;можно лежа вытянуть ноги и упереться стопой в спинку кровати;
- подготовить контрастную ванночку для ног;
- втирать в больные места пихтовое масло.
Если болезненность проявляется регулярно и усиливается, то необходимо обязательно обратиться к специалисту-медику.
Чтобы выяснить, почему болят ноги, первоначально следует посетить терапевта. Врач назначит необходимые анализы, выявит существующую проблему. В зависимости от результатов обследования могут понадобиться консультации сосудистого хирурга (флеболога), травматолога-ортопеда, дерматолога, ревматолога, невролога.
Чтобы установить источник возникновения патологии, пациенту показано прохождение:
- ультразвукового исследования суставов, мышечных волокон, сосудов;
- рентгена нижних конечностей;
- КТ и МРТ;
- электромиографии.
Данные методы позволяют увидеть и оценить состояние всех структурных частей нижних конечностей, определить местонахождение патологии, тяжесть поражения.
Методы устранения болезненности зависят от выявленной патологии. Определять тактику лечения и выписывать лекарственные средства должен только лечащий врач.
Подбор лекарственных препаратов обусловлен характером и местом локализации боли. Так, чтобы оперативно снять острый болевой синдром в мышцах и суставах ног, прописывают:
- обезболивающие средства (Кетонал, Ибупрофен);
- хондропротекторы, восстанавливающие хрящевую ткань (Хондроитин, Артра, Структум, Дона, Терафлекс);
- противовоспалительные медикаменты (Фастум, Вольтарен-гель).
Если у человека болят ноги или имеются другие яркие симптомы сосудистой аномалии, то в этом случае показан прием лекарств, улучшающих кровообращение:
Если требуется снизить уровень холестерина в крови, то прописывают:
- Хелестирамин;
- Ловастатин;
- никотиновую кислоту;
- мазь, созданную на основе софоры лекарственной.
При миозите необходимо принимать обезболивающие средства, а также медикаменты, препятствующие воспалению в костях и мышцах (Долекс, Апизатрон, Фаниган). Если в организме присутствует инфекция, то подключают антибиотики.
Физическая активность способствует снятию мышечного напряжения, нормализует работу мускулов и всего опорно-двигательного аппарата, предупреждает гиподинамию и атрофию мышечных волокон.
Чтобы избавиться от неприятных болезненных ощущений в ногах, советуют выполнять следующие приемы:
- сидя, вытянуть ноги перед собой, охватить подошву обеими руками и потянуть ее вниз, потом вернуть в исходное положение;
- захватить стопу пальцами и повернуть вправо;
- сесть на стул, катать по полу босой стопой мячик.
Для профилактики плоскостопия полезно ходить босыми ногами по неровным поверхностям, песку, гальке, траве. С той же целью можно применять массажный коврик.
Заниматься физкультурой советуют ежедневно. При продолжительной сидячей работе необходимо периодически делать гимнастику, совершать неспешные пешие прогулки.
Массажные движения благоприятно воздействуют на мышцы конечностей:
- снимают напряжение;
- улучшают самочувствие и настроение;
- стимулируют кровообращение;
- купирует воспалительные процессы;
- препятствуют образованию жидкостных застоев в тканях.
Начинается массаж с легких поглаживаний, затем включает в себя хлопки, пощипывания, растирания. Во время выполнения процедуры нужно следить за тем, чтобы не возникло болезненных ощущений. Если они появились, то манипуляцию следует немедленно прекратить.
Не назначают массаж при наличии кожных заболеваний, ран, ожогов, обморожений, тромбоза, варикоза, воспалений, нарушений свертываемости крови.
Физиотерапевтические методы являются наиболее высокоэффективными, влияют на организм мягко и точечно, обладают небольшим количеством побочных эффектов.
Если болят ноги, назначаются:
- магнитотерапия – лечение с помощью магнитного поля;
- электрофорез – введение лекарства посредством использования электрического тока;
- лазеротерапия – воздействие на пораженную зону лазерным лучом.
Не назначается физиолечение при наличии онкологических заболеваний, легочных и сердечно-сосудистых патологий, болезней почек и печени, поражений кожи, острых инфекций.
Не допускается производить подобные лечебные сеансы беременным, а также людям, имеющим психические расстройства.
Для избавления от часто возникающих ночью сильных болей в ногах рекомендуют использовать следующие рецепты:
- Компрессы с медом. Веществом смазывают больную конечность, накладывают повязку, носят в течение суток. Лечатся подобным способом ежедневно до тех пор, пока не наступит облегчение.
- Контрастные ванны с липовым цветом и солью (снимают тяжесть и усталость в стопах).
- Настойку из лопуха. Листья растения пропускают через мясорубку, смешивают с водкой или спиртом в равных пропорциях, настаивают, затем обрабатывают больные колени.
- Примочки из мокрицы. Пригоршня свежей травы заливается стаканом кипятка, настаивается. В получившемся составе смачивается ткань, прикладывается к больным суставам.
Нетрадиционные методы целесообразно применять лишь как дополнение к основному лечению. Чтобы народные рецепты были эффективными и не усугубили ситуацию, предварительно нужно проконсультироваться с врачом.
На ранней стадии варикоза и заболеваний суставов применяются малоинвазивные способы лечения:
- Артроскопия – введение в полость сустава специального прибора с камерой, с помощью которого доктор проводит визуальный осмотр пораженного участка, удалят травмированные части сустава, суставные мыши и т.д.
- Склеротерапия – лечение пораженных варикозом вен посредством применения склерозанта – вещества, под действием которого патологические вены склеиваются и постепенно самоустраняются.
- Лазерная коагуляция – влияние на больные зоны лазерным лучом.
- Криофлебэкстракция – воздействие холодом на травмированные сосуды.
Малоинвазивное лечение обеспечивает:
- минимальное травмирование тканей организма: все манипуляции выполняются через один небольшой разрез (прокол) или без нарушения целостности кожи;
- безболезненное и быстрое осуществление операции: вся процедура занимает от 15 до 30 минут;
- отсутствие риска появления рецидивов.
Если выбранная тактика лечения не помогает и боли в ногах не уходят, а также на тяжелых стадиях развития болезни прибегают к хирургическому удалению вен.
Операцию назначают в случае обнаружения тяжелого перелома конечности с присутствием множественных костных осколков (части кости составляют вручную), разрывов связок или нервных волокон.
Боль в ногах, вызванная патологическими причинами, требует немедленного реагирования. При несвоевременно оказанной медицинской помощи могут наблюдаться:
- сепсис (заражение крови ввиду подключения инфекции);
- появление трофических язв;
- гангрена;
- потеря чувствительности и двигательной активности.
Запущенная болезнь чревата для пациента инвалидизацией или даже летальным исходом.
Профилактика болезненности в нижних конечностях включает в себя:
- предупреждение травмирований, плоскостопия, соматических заболеваний, лишнего веса;
- равномерное распределение нагрузки;
- избегание стрессов и нервных перенапряжений;
- ведение здорового образа жизни: исключение вредных привычек, соблюдение правильного питания;
- ведение активного образа жизни;
- своевременное выявление и лечение скрытых патологий;
- ношение качественной одежды и обуви из натуральных материалов;
- соблюдение режима сна и отдыха (спать следует не менее 8 часов в сутки).
Чтобы ноги не болели, а человек выглядел и чувствовал себя здоровым, нужно следить за своими ощущениями, при появлении первых тревожных признаков обращаться за квалифицированной помощью к врачу. Он подробно расскажет, при каких именно заболеваниях болят ноги, установит конкретную причину, назначит лечение.
Не стоит заниматься самоврачеванием, так как это может ухудшить физическое состояние и привести к плачевным последствиям.
источник
Ноги могут болеть, когда человек долго находится в движении, при серьезных физических нагрузках. Но иногда болезненные ощущения в ногах появляются ночью, в состоянии покоя. Боль и дискомфорт не дают спокойно уснуть, накапливается усталость.
Подобное состояние вызывают как банальные факторы вроде неудобной обуви, так и серьезные заболевания. Рассмотрим причины, почему болят ноги по ночам и в каких случаях следует обратиться к врачу.
Боль в ногах ночью в положении лежа возникает как у взрослых, так и у детей. В первую очередь подобный симптом связан с образом жизни человека.
Факторы, которые провоцируют возникновения боли в ногах:
- чрезмерные физические нагрузки из-за занятий спортом или специфики работы;
- сидячая работа;
- неправильное питание и, соответственно, лишний вес;
- неудобная обувь;
- беременность и послеродовый период у женщин.
Нижняя конечность (нога) имеет три части: бедро, стопа и голень. Болевой синдром появляется как в бедре, так и в голени или пятке. Некоторые люди вовсе не знают, где именно у них ночью локализуется боль — симптоматика не имеет определенной локализации.
К патологическим состояниям, вызывающим ночные боли в нижних конечностях, относятся:
- заболевания позвоночника и спинного мозга: позвоночные грыжи, ущемление нервов при остеохондрозах;
- ревматизм, ревматоидный артрит, подагра;
- сосудистые заболевания: варикоз вен нижних конечностей, атеросклеротические изменения, геморрой;
- системные заболевания: сахарный диабет, интоксикация, хроническая нейропатия;
- травмы нижних конечностей;
- дефицит минералов в организме, авитаминоз (в частности недостаток магния, кальция и их сочетания);
- синдром беспокойных ног.
Неврологи отмечают увеличение частоты обращения пациентов с синдромом беспокойных ног (синдром Экомба). Проявляется он тем, что ноют ноги перед сном, когда человек ложится в постель.
Из-за неприятных ощущений пациент не находит себе места: возникает навязчивое желание встать и походить. Стоит это сделать – и дискомфорт исчезает. Но по возвращении в постель все начинается снова. Если даже удалось уснуть, то во время сна появляются подергивания конечностей, в некоторых случаях доходящие до 60 раз в час.
Проблема связана с накопившимся за день напряжением. Выходит оно через сильную потребность организма совершать движения ногами. При обследовании больного какие-либо патологические изменения не выявляются. Это состояние мешает отдыхать, лишает нормального сна и значительно ухудшает качество жизни пациента.
Ночные боли в ногах у пожилых также связаны с синдромом беспокойных ног. Перенесенные травмы, артрозы суставов ног, артриты, сосудистые нарушения и неврологические заболевания вызывают ночной дискомфорт и приводят пожилых пациентов к врачу.
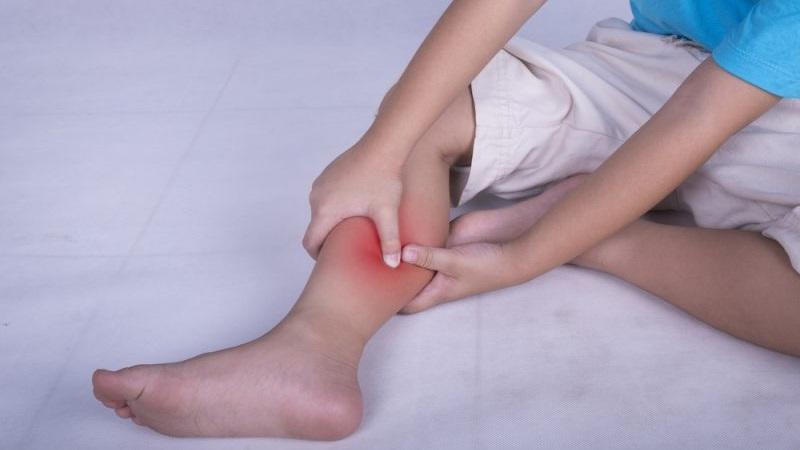
Примечание. У детей боли в ногах в ночное время появляются при остеохондрозе, дисплазии тазобедренного сустава, дефиците различных элементов, неврологических патологиях и по ряду других причин. У подростков боли связаны с быстрым ростом костей. Мышечная система при этом немного запаздывает в росте, мышцы и сухожилия растягиваются и сжимают суставы.
Болевой синдром в нижних конечностях может сопровождаться сильной судорогой, покраснением, жжением, припухлостью. Не стоит ждать, пока все симптомы пройдут самостоятельно, обращайтесь за срочной помощью специалиста, если:
- ноги онемели, опухли, потеряли чувствительность;
- кожа на нижних конечностях огрубела и поменяла цвет;
- сильные боли не проходят длительное время;
- боль не купируется обезболивающими препаратами;
- боль ощущается не только в ногах, но и в других частях тела;
- была травма.
Если болевой синдром беспокоит более трех дней, это серьезный повод посетить врача. Обратитесь к терапевту в поликлинике. Он проведет обследование и направит на консультации к узким специалистам.
Важно! Не пытайтесь поставить себе диагноз самостоятельно. Последствия бесконтрольного лечения могут оказаться куда серьезнее первопричины ломоты в ногах.
Пациенты часто задают такие вопросы врачу: что делать, когда ноют ноги по ночам или болят ноги, когда лежу? Лечение зависит от первопричины и симптомов заболевания.
Внимание! Тактику лечения определяет только лечащий врач после обследования пациента.
Синдром беспокойных ног на начальной стадии лечат успокаивающими препаратами: «Валериана», «Глицин», «Ново-пассит», «Персен». При средней и тяжелой степени нарушений применяют дофаминергические средства, транквилизаторы и антиконвульсанты. Эти препараты может назначить только врач.
Для купирования болевого синдрома при артрозах, артритах, остеохондрозе и защемлении нервов назначают нестероидные противовоспалительные средства (НПВС) в таблетках и мазях: «Ибуклин», «Кетонал «, «Индометацин » и другие.
Пероральные НПВС раздражают чувствительную слизистую желудка, поэтому запивать их необходимо значительным объемом жидкости (лучше всего подходит обычная вода в объеме не менее 1 стакана). Они противопоказаны при заболеваниях органов ЖКТ (язва, колит, гастрит, энтероколит, повышенная кислотность и т. д.), почек и печени, а также при сердечно-сосудистых патологиях. Не следует принимать их без рекомендации врача.
В случае варикозного заболевания вен нижних конечностей лучше принять положение лежа, чтобы ноги находились выше уровня головы. Также рекомендуется носить медицинский трикотаж, обладающий разными степенями компрессии: колготки, чулки или гольфы. В качестве профилактики варикоза либо при лечении заболевания на начальной стадии используют мази: «Гепарил», «Троксевазин», «Меновазин». При выраженных симптомах нужно обратиться к врачу и получить полноценное лечение.
Если на нижней конечности есть раны, в том числе гнойные, их обрабатывают перекисью водорода или «Хлоргексидином». Такую антисептическую обработку надо делать 3 раза в день. Ни в коем случае не пытайтесь использовать народные средства, так вы можете ухудшить свое состояние. Обязательно обратитесь за квалифицированной медицинской помощью.
При растяжении мышц в первые 3 дня травмированной конечности обеспечивают покой и холод, затем рекомендуется делать согревающие компрессы или использовать противовоспалительные кремы, гели или мази: «Найз», «Диклофенак «, «Долгит » и другие.
Справиться с ноющими болями помогут народные рецепты:
- Прикладывать к ноге компресс из мягкого прополиса: размягчить на водяной бане, сформировать компресс и приложить на всю ночь к больному месту. Перевязать сухой повязкой. Делать процедуру каждый день до выздоровления. Кусочек прополиса использовать для 3-4 процедур.
- При заболеваниях суставов заваривать вместо черного чая малиновые листья с ягодами, веточками.
- Чтобы снять усталость ног, делают ванночки из липового цвета и мяты. Для этого заваривают горсть липового цвета и мяты в 1 л кипятка. Содержимое настаивают 30 минут, выливают в таз с теплой водой и держат в нем ноги 15 минут. Такие ванны полезны для предупреждения варикозного расширения вен.
- От отеков поможет обертывание творогом. Разомните творог без добавок, оберните отечный участок, подержите 4-5 часов. Курс – 4-5 процедур.
- Эффективно и быстро снимают боли в ногах ванночки из сосновой хвои. Для приготовления необходимо залить 1 л холодной воды 100 г хвои и довести до кипения, после чего поставить на водяную баню на 30 минут. Дать раствору остыть и процедить. Отвар вылить в прохладную воду, после чего держать в нем ноги 15 минут.
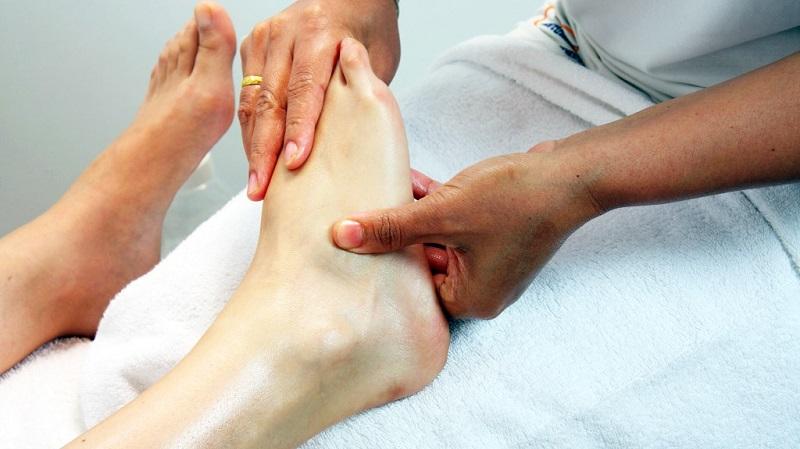
Усталость ног после физической нагрузки или неудобной обуви хорошо устраняет массаж, который одновременно улучшает циркуляцию крови. Также для этого хорошо принять теплую ванну. Массаж ног одинаково необходим как людям, которые много времени проводят на ногах, так и тем, кто мало двигается.
Малоподвижный образ жизни вызывает застой крови, который приводит к дискомфорту в ногах. Процедура расслабит мышцы после физической активности, воспрепятствует развитию заболеваний со стороны опорно-двигательной системы. Это отличное профилактическое средство от варикоза и плоскостопия.
Массаж нижних конечностей можно делать самостоятельно. Применение ароматических масел усилит расслабляющий эффект. Лучше всего делать массаж ног сидя на диване или на полу. Все движения производятся по направлению снизу вверх, от лодыжки к колену. Затем переходят к стопе. После массажа рекомендуется принять удобное горизонтальное положение, подняв ноги.
Боли в ногах по ночам – распространенная проблема. Она встречается как у взрослых, так и у детей. Причины этого связаны как с банальной усталостью, так и с различными заболеваниями. Если болевые ощущения беспокоят в течение нескольких дней и сопровождаются дополнительными симптомами, необходимо обратиться к врачу.
Для предупреждения сильных болей в ногах делайте зарядку, совершайте небольшие пешие прогулки, следите за рационом и весом, носите удобную обувь, откажитесь от курения, делайте массаж. Любое заболевание легче предотвратить, чем лечить.
источник
На боли в ногах часто жалуются люди разных возрастов. Это связано с тем, что причиной синдрома могут стать многие заболевания и состояния. Некоторые из них наносят серьезный вред здоровью и без своевременного лечения представляют опасность для жизни. Во избежание развития осложнений при возникновении боли в ногах необходимо обратиться к врачу за консультацией. Самостоятельное лечение при этом недопустимо.
В зависимости от возраста человека те или иные причины болевого синдрома в ногах являются более вероятными. Пожилые люди чаще страдают дегенеративными заболеваниями разных систем организма. Наиболее распространенными причинами болей в ногах у них являются:
- венозная недостаточность;
- артериальная недостаточность;
- поражение периферических нервов (полинейропатия);
- остеохондроз;
- заболевания суставов.
Чаще всего хроническая венозная недостаточность является следствием варикозной болезни. В этом случае возникают жалобы на боли в ногах, появляющиеся обычно к вечеру после длительного пребывания в вертикальном положении. Многие пациенты отмечают, что ноги сильно отекают к концу дня и с трудом входят в обувь.
Облегчает состояние пребывание в положении лежа с приподнятыми выше уровня тела конечностями. При осмотре обычно удается определить под кожей варикозное расширенные вены, а при длительном существовании патологии — пигментацию и даже трофические язвы.
Острый болевой синдром может быть связан с развитием тромбофлебита. Это заболевание иногда возникает спонтанно, но чаще оно появляется у лежачих больных в послеоперационном периоде (например, после удаления матки и других вмешательств). Это состояние требует неотложного лечения, так как может осложняться тромбоэмболией легочной артерии, приводящей к летальному исходу.
Хроническая артериальная недостаточность часто развивается из-за облитерирующего атеросклероза сосудов нижних конечностей. Обычно это состояние сочетается с плохо контролируемым повышенным давлением, гиперхолестеринемией и длительным стажем курения. Другой возможной причиной артериальной недостаточности является облитерирующий эндаартериит — аутоиммунное заболевание. При этих недугах боли возникают во время физической нагрузки ( даже при обычной ходьбе), так как приток крови по суженным сосудам в этот момент является неадекватным.
Клиническая картина характеризуется развитием перемежающейся хромоты. Это означает, что после определенного объема физической нагрузки (индивидуального в каждом случае) возникает болевой синдром, для купирования которого человеку необходимо остановиться и немного отдохнуть. После компенсации кислородной недостаточности ощущения стихают, пациент может продолжить движение. Кожа на вид бледная (реже багрово-красная из-за расширения подкожных сосудов в ответ на гипоксию), холодная на ощупь, пульсация на артериях ног снижена.
К патологиям, вызывающим мучительный болевой синдром в ногах, относится и полинейропатия. Это нарушение работы периферических нервов проявляется по-разному:
- метаболическая полинейропатия (диабетическая, уремическая и др.);
- токсическая (алкогольная);
- алиментарная (дефицит витамина В1);
- наследственная (полинейропатия Шарко-Мари-Тута и др.);
- аутоиммунная (полинейропатия Гиена-Барре);
- инфекционно-токсическая (поражение периферических нервов при дифтерии).
Наиболее распространенными являются метаболические полинейропатии, особенно при сахарном диабете. Для клинической картины характерны различные симптомы — боли в ногах в состоянии покоя (сводит икры), особенно по ночам, ощущение зябкости, покалывания, ползания мурашек, возможно возникновение дискомфорта при легком прикосновении к коже. Ноги при полинейропатии теплые, пульсация на артериях нижних конечностей сохранена. Характерны уменьшение всех видов чувствительности ниже колен как спереди, так и сзади, и атрофические явления в мышцах стопы.
Для более детального ознакомления с темой, прочитайте эту статью: Что из себя представляет полинейропатия
Боли в ногах могут возникать из-за остеохондроза поясничного и крестцового отделов позвоночника. В этом случае простреливающие ощущения распространяются с задней поверхности бедра на передне-боковую сторону голени и тыл стопы.
Усиление болевого синдрома происходит при попытке наклона туловища вперед. Выпадает рефлекс с ахиллова сухожилия, происходит снижение чувствительности кожных покровов.
Причиной болей в ногах могут быть многочисленные заболевания суставов. Наиболее распространенным недугом является деформирующий остеоартроз. Неприятные ощущения возникают в этом случае при движении, особенно вначале (например, вставании со стула). Многие пациенты жалуются на постоянные ноющие боли («ломит ноги») при смене погоды. При длительном существовании заболевания происходит деформация. Наиболее часто поражаются крупные суставы ног (коленные, тазобедренные).
При повышенном содержании в крови мочевой кислоты развивается подагра, протекающая с чередованием острых атак и периодов ремиссии. Часто поражается первый плюсне-фаланговый сустав стопы.
Встречается и такое аутоиммунное заболевание, как ревматоидный артрит, нападающий преимущественно на мелкие суставы стопы и кисти. Синдром в этом случае возникает после длительного отдыха (по утрам) и характеризуется скованностью в суставах. После выполнения гимнастики болевые ощущения постепенно проходят. При длительном существовании заболевания возникают типичные деформации.
Хроническая патология в более раннем возрасте встречается намного реже, но нельзя полностью исключать возможность причин, характерных для пожилых людей.
Наиболее часто у детей и молодых боли в ногах носят временный функциональный характер. Например, возникают после запредельных нагрузок (при быстром и/или длительном беге, многократных приседаниях).
У женщин боли в ногах часто связаны с изменением размеров матки и нарушением анатомических взаимоотношений между тазовыми нервными сплетениями при беременности и во время месячных.
Серьезной причиной неприятных ощущений у ребенка может оказаться остеомиелит — гнойная инфекция, поражающая все слои кости, в том числе костный мозг. При ней возникают интенсивные боли, ограничивающие движение, выраженные интоксикация и лихорадка.
Поставить диагноз самостоятельно без дополнительного обследования невозможно даже при явной клинической картине. Для выяснения причины болевого синдрома необходимо обратиться к врачу.
При варикозной болезни вен нижних конечностей необходима консультация хирурга или флеболога. Дополнительно проводится ультразвуковая допплерография (УЗДГ) сосудов ног. На длительный прием назначаются венотоники (Детралекс, Флебодия и др.) или рекомендуется оперативное лечение.
При развитии артериальной недостаточности необходимо получить консультацию сосудистого хирурга и провести УЗДГ сосудов ног. В зависимости от степени стеноза может быть рекомендовано консервативное (антиагреганты, антикоагулянты, препараты простогландинов) или оперативное лечение.
К неврологу нужно обратиться при полинейропатии и остеохондрозе. В первом случае иногда проводится электромиография, во втором — МРТ позвоночника. Терапией полинейропатии являются метаболические препараты (витамины группы В, тиоктовая кислота), с целью уменьшения болевого синдрома назначают антидепрессанты (Амитриптиллин, Дулоксетин), антиконвульсанты (Габапентит, Прегабалин) или сильнодействующие препараты (Трамадол). Важна также компенсация основного заболевания (сахарного диабета, хронической почечной недостаточности). При остеохондрозе позвоночника проводится комплексное лечение, включающее консервативную терапию (нестероидные противовоспалительные препараты (НПВП ), глюкокортикостероиды, витамины группы В), массаж, гимнастику. В тяжелых случаях требуется оперативное вмешательство.
Патологиями суставов занимается ревматолог. Обязательно проводится рентгенологическое исследование пораженных областей, определяется уровень ревматоидного фактора и мочевой кислоты в крови. При выраженном болевом синдроме при любой суставной патологии назначают НПВП. Специфическая терапия ревматоидного артрита включает глюкокортикостероиды, цитостатики и другие препараты. При деформирующем артрозе назначают хондропротекторы (Дона, Структум и др.), в запущенных случаях производят протезирование суставов. При подагре лечением является прием Аллопуринола.
Остеомиелит — хирургическая патология. При подозрении на это заболевание обязательно производят рентгенологическое исследование пораженной конечности. Требуется антибактериальная и дезинтоксикационная терапии, оперативное вмешательство с удалением гнойного очага в кости.
источник
Статьи
Ноющие или тянущие боли в области ног, которые возникают внезапно и мучают человека на протяжении всего дня — это не редкий симптом, свидетельствующий о целом списке возможных болезней. Почему же появляется боль в ногах в положении лежа, и как с ней можно справиться?
Причины появления боли в ногах
Остеохондроз, воспаление, элементарная усталость — вот те причины, по которым боль в ногах может появиться. Зачастую подобный симптом проявляется в вечерние часы, когда человек после тяжелого рабочего дня возвращается домой. Приняв положение лежа, человек может почувствовать резкую боль в ногах, которая будто разливается от пальцев до бедер. Возможно, причина подобной боли в элементарной усталости, но если симптом повторяется каждый день, даже если нагрузок не было, следует искать другую причину возникновения неприятных ощущений.
Может ли радикулит или остеохондроз проявляться в виде ноющих болей в области ног? Разумеется, и эти болезни могут стать причиной появления неприятных ощущений. При остеохондрозе боль в ногах пульсирующая, проявляется она внезапно и не исчезает в течение нескольких часов. При радикулите человека беспокоят боли в области поясницы, которые отдают в бедра и колени.
Еще одно заболевание, напрямую влияющее на появление болевых ощущений — это остеопороз. Такая болезнь чаще всего мучает заядлых курильщиков, а главным симптомом становится именно боль в области колен и тазобедренных суставов. Чаще всего заболевание поражает женщин, достигших менопаузы, но может стать проблемой и для мужчины. Сильнее всего боль проявляется именно тогда, когда человек занимает положение лежа, расслабляя все мышцы.
Боль в лодыжках и коленях может быть симптомом болезненного развития сахарного диабета. При этом ноги не только болят, но еще и начинают опухать в районе лодыжек. Человек чувствует легкие покалывания в больных местах, после чего болевой порог немного снижается, а по ногам растекается онемение. Это очень опасные и серьезные симптомы, которые нельзя игнорировать. Зачастую они свидетельствуют о серьезных осложнениях в развитии заболевания, которые напрямую угрожают жизни.
Остеохондроз, радикулит и остеопороз — не единственные болезни, из-за которых у человека может появиться боль в ногах, но, пожалуй, именно эти диагнозы чаще всего ставятся пациентам. Риск возникновения болезни суставов повышается в том случае, если у человека недавно была диагностирована подагра. Зачастую боль появляется лишь при смене погодных условий, но оказывается такой мучительной, что человеку становится трудно передвигаться.
Такая боль может напрямую свидетельствовать о разрушении хрящевых тканей. В случае, если боль в коленях очень острая и не отступает в течение нескольких дней, человеку необходимо как можно быстрее обратиться к врачу.
Резкие боли в ногах в положении лежа могут быть вызваны повреждением седалищного нерва. Данная проблема зачастую возникает при развитии остеохондроза. Болевые ощущения пронизывают все тазовую область, после чего переходят на внутреннюю часть бедер. Повреждение седалищного нерва может возникнуть и в том случае, если у человека были обнаружены опухоли на позвоночнике.
Варикозное расширение вен — еще одна частая причина возникновения тупых, тянущих болей. Обычно человек чувствует боль только в одной ноге, и она носит регулярный характер. Развивается варикозное расширение у тех пациентов, которые много стоят на работе, оказывают на ноги слишком большое давление. Любые нарушения в работе кровеносных сосудов могут стать прямой причиной возникновения сильных болей в ногах.
Тромбофлебит — еще одно сосудистое заболевание, из-за которого человек испытывает сильную, пульсирующие боль в ногах. Обычно, если первые болевые потуги игнорируются, неприятные ощущения сопровождаются еще и резким жжением. Боль в процессе развития такого заболевания носит постоянный характер, но сильнее всего проявляется именно в положении лежа, когда человек отдыхает.
Элементарные повреждения мышц также могут стать причиной ноющей и постоянной боли в ногах.
Обнаружив у себя столь неприятный симптом, человеку не стоит медлить. Необходимо как можно быстрее обратиться к врачу, описав ему свои симптомы. Только профессионал может рассказать про причину возникновения симптома, описав весь алгоритм дальнейших действий. В ожидании профессиональной помощи, человеку следует прикладывать холодные компрессы к ногам, чтобы снизить уровень болевых ощущений.
Чувствуя боль в ногах в положении лежа, человек зачастую игнорирует симптом, считая, что он не свидетельствует ни о чем плохом и носит временный характер. Однако вовремя выявив причину таких болевых ощущений и начав грамотное решение, удастся предотвратить развитие заболевания, вернув своим ногам прежнее здоровое состояние.
Статья «Почему могут болеть ноги? Вероятные причины боли в ногах в положении лежа» и другие медицинские статьи по теме «Хирургия» на сайте ЙОД.
Ломота в ногах по ночам является проблемой для многих людей. Многие жалуются медикам, что это состояние приходит ночами, часто совершенно неожиданно. Этот феномен может быть объяснен не только наличием проблем в мышцах или связках, но зачастую является симптомом других заболеваний. Болевой синдром в ногах может сопровождаться сильной судорогой, покраснением, жжением, припухлостью. Если такое состояние продолжается более 3 суток, надо срочно обратиться за медицинской помощью.
Причины, по которым ночью болят ноги, в большинстве ситуаций зависят от местонахождения болевого ощущения. Чаще всего боли возникают из-за повреждений мышечного аппарата или костей, нарушения работы некоторых суставов. Ночная боль обычно проявляется из-за вывиха или растяжения связок, застарелых травм, различных переломов, ушибов. Лечение этого феномена надо начинать с распознавания причины, которая может иметь следующее происхождение:
- Боли, возникающие в правой ноге, особенно характерны для левостороннего сколиоза.
- Боли, которые появляются в левой ноге, соответственно, могут быть симптоматикой появления правостороннего сколиоза.
- Если болят ноги ночью и эти ощущения имеют стреляющий характер, то они могут означать, что человек заболел остеохондрозом, который способен вызвать серьезные нарушения из-за возникновения дистрофических процессов, поражающих хрящи суставов.
- Если ночью у больного развиваются в ногах ноющие боли, то в этом случае причины недуга — такие заболевания, как артроз или артрит.
- Сахарный диабет, возникающий из-за поражения эндокринной системы, может давать на ноги не только болезненные ощущения, но и судороги. Практически всегда такие боли осложняются судорогами и покалываниями.
- Поражения сердечно-сосудистой системы в качестве симптома дают болезненные ощущения. Чаще всего такая проблема беспокоит тех пациентов, которые злоупотребляют спиртными напитками или много курят.
- При различных нарушениях в циркуляции кровяной плазмы в организме человека могут появиться признаки заболевания в виде болезненных состояний в стопе или голени.
- Сильный болевой синдром в ночное время может указывать на развитие варикозного венозного расширения или появление тромбов (тромбофлебит) в нижних конечностях.
- Болевой синдром появляется в ногах у людей с невралгическими проблемами, при различных заболеваниях на позвоночнике или просто от перенапряжения мышечных структур.
Основные факторы развития такого состояния следующие:
- У пациента возникла дисплазия на тазобедренном суставе, или он болен плоскостопием. В этих случаях болезненные ощущения проявятся в зоне икр после долгой ходьбы.
- При отклонениях или искривлениях позвоночного столба болевой синдром в нижних конечностях может вызвать сколиоз, ущемление нервных волокон, выпадение межпозвоночных дисков, остеохондроз.
- Если женщина беременна, то это вызывает ощутимую прибавку в весе, тогда вся нагрузка переходит на ноги, что вызывает их перенапряжение. Такие перегрузки могут спровоцировать развитие варикоза — расширение венозных структур на нижних конечностях.
- При инфицировании различными бактериями могут наблюдаться болезненные ощущения, которые переходят на ноги. Особенно больной чувствует в такое время повышение температуры и ломоту в костях.
- Болеть ноги могут из-за профессионального недуга, если работа человека неразрывно связана со стоячим или сидячим положением.
- Болезненность ноги может проявиться из-за постоянного курения, наличия хронического воспалительного процесса в организме, в качестве последствий перенесенной аллергии или гангрены.
- При сахарном диабете ноги могут опухнуть.
- Во время артроза или артрита при заболевании суставов поражение особо ощущается больным при смене погодных условий, или болезненные ощущения локализуются около большого пальца ноги. Это бывает особенно часто у женщин, так как они ходят в обуви на высоких каблуках. Тогда надо срочно обратиться за помощью к медикам, иначе могут начаться осложнения.
- Перенапряжение на мышечных структурах ноги может проявиться не только при больших физических нагрузках, во время стресса или психологического перенапряжения.
Так как сразу определить причину болезни ноги нельзя, то надо срочно обратиться к врачу, особенно если нижние конечности или слишком охладевают, или, наоборот, нагреваются. Возможно, что случится онемение ноги и болезненность пациентом не будет ощущаться. Бывают случаи, когда деформируется кожный покров, на нем появляются пузыри или воспаленные места, черные, красные или синюшные пятна. Поэтому в любом случае при ночной болезненности в ноге надо срочно пройти обследование в медицинском учреждении.
Методы терапии зависят от симптомов заболевания. Если на нижней конечности есть раны, в том числе и гнойные, их обрабатывают перекисью водорода. Такую антисептическую обработку надо делать 3 раза в день. Нельзя самовольно наносить на такие раны керосин, мочу и т. д., так как это может привести к развитию воспалительного процесса и новым осложнениям.
Если мышечные ткани получили растяжение, то рекомендуется делать компрессы (согревающие) или использовать противовоспалительные кремы, гели или мази. Усталость в нижних конечностях хорошо устраняет массаж, который одновременно улучшает циркуляцию крови. Также для этого хорошо принять теплую ванну.
В других случаях при болезненности в нижних конечностях из-за какого-нибудь заболевания, например при остеохондрозе, артрите, артрозе, сахарном диабете, пациенту нужна срочная медицинская помощь.
Врачи его обследуют и назначат адекватное лечение сообразно симптоматике недуга, который будет обнаружен у больного.
Health-ua.org — медицинский портал онлайн консультации детских и взрослых врачей всех специальностей. Вы можете задать вопрос на тему ‘боль в ногах ночью в положении лежа’ и получить бесплатно онлайн консультацию врача.
Неотложная помощь в психиатрии
В психиатрической практике неотложные состояния определяются не интенсивностью переживаний больного, а психомоторными проявлениями заболевания или ожидаемыми действиями и поведением пациента. Экстренная помощь при психических заболеваниях наряду с…
Здравствуйте!у меня диабет 1 тип,стаж 10 лет,мне 22 года,поставлен диагноз диабетическая полинейропатия в июне,никаких симптомов не было,ноги почти никогда не болели,через месяц появились сильные боли в ступнях,особенно по ночам,а позже по всему телу стала ощущать резкие покалывания,острые,будто бъет током,стала невыносимо ходить в любой обуви,тяжело ходить на длительные расстояния. Стала бегать в парке,но от этого стало только хуже.принимаю берлитион,нейромультивит уже долгое время,не помогает.проблемы с кишечником,не опорожняется длительное время.аппетит пропал,почти ничего не ем.ночами не сплю из за сильных болей и покалываний.постоянно болит поясница,особенно в положении лежа.сахар либо повышен, в пределах 10-12,либо понижен 2-3 ммоль…слезно прошу,помогите пожалуйста,так очень тяжело жить, подскажите что можно сделать.
Отвечает Васкес Эстуардо Эдуардович:
Здравствуйте, Ксения Да, по всей видимости идут явления диабетической полинейропатии, которые необходимо контролировать только с учетом Вашего основного заболевания. Ваши основные консультанты терапевт и эндокринолог, лекарств против болей минимальны, т.к они могут ухудшать со временем состояние Вашего ЖКТ, в частности поджелудочной железы.
около 3 месяцев назад у меня появилась сильна боль в ногах (ноющего и свердлящего характера), совпало это с простудой.Боль беспокоила в основном ночью, днем становилось легче. Затем подключились руки (в основном запьястья). Я немного занималась бегом. Сильная боль отошла. Но уже некоторое время беспокоит боль мигрирующего характера, не очень сильная. Все было бы ничего, но уже 2 день меня беспокоит спина. Ноет, особенно в положении лежа, чувство распирания. Температуры нет. Кстати все это время переодически появлялась боль в груди, очень кратковременная и в течении дня много раз. Иногла проходила просто при нажатии на эту область. Это ревматизм? Какие анализы нужно сдать для установления диагноза. Я очень переживаю относительно спины.
Отвечает Васкес Эстуардо Эдуардович:
Здравствуйте Татьяна! Не знаю Вашего возраста, но предполагаю, что больше 40. Описанная Вами картина может быть на фоне начинающегося дефицита кальция (это не значит, что говорим о остеопорозе) и потому реагирует вся костная система + невралгии. Витамино-Кальций терапия + гимнастика, возможно и массаж (лёгкий) позвоночника должны постепенно нормализовать Ваше состояние. Зная подробности о Вас, Ваш доктор назначит (или нет) обследования, если при непосредственном обследовании появятся другие подозрения — они сугубо индивидуальны!.
Здравствуйте! Уже почти два года моему сыну (23 года) не могут поставить диагноз, а соответственно и помочь. В начале начались проблемы с проглатыванием пищи, доходило до того, что и слюну проглотить не мог. Все походы к терапевтам, гастроэнтерологам, отоларингологам, неврологам, эндокринологам, УЗИ, анализы и т.д. — в пределах нормы. А когда от истощения не смог встать с кровати — первое за что ухватились уже — в психушку, где с помощью ужасных лекарств, кое-как поставили на ноги, с диагнозом неврастения выписали и сказали, что ничем больше помочь не могут. Все это время так и живет: глотает ТОЛЬКО мягкую пищу, сухой надоедающий кашель, который усиливается ночью или в положении лежа, постоянное желание что-то отхаркивать, особенно после еды, отсутствие аппетита, неустойчивый стул, сильное похудение, раздражение, частые головные боли, слабость. До недавнего времени верили диагнозу психиатров, но решили обратиться еще в одну клинику, где предложили сдать кровь на паразитов и нашли токсокары, превышающие норму в 2,5 раза. Могут ли паразиты так влиять на организм? Ведь раньше никто не предлагал нам пройти это обследование. Помогите!
Отвечает Агабабов Эрнест Даниелович:
Здравствуйте Светлана, отсканируйте или отфотографируйте все проделанное обследование и пришлите мне на почту — [email protected], это позволит объективно оценить Вашу ситуацию.
Здравствуйте, доктор! У меня такая проблема. Я лечилась по гинекологии, большим количеством лекарств в том числе антибиотиками, после чего у меня развилась аллергичаская реакция на коже и учащённое мочеиспускание(анализ мочи в норме). Я сняла эту реакцию зиртеком и диетой, т.к. реакция была уже на продукты питания. После у меня началась молочница и я стала принимать дифлюкан, метронидазол. На 5-й день, в ночь я почувствовала жар в области позвоночника, сковало затылок и слабость в ногах с подёргиванием отдельных участков мышц, как током. Затем в течении месяца появилось онемение проходящее в ногах и пальцах рук, подёргивание мышц в ногах и в животе, в руках, особенно в положении лёжа,покалывание, слабость в руках и ногах,жжение в коже рук. При приёме любого лекарственного средства — симптомы усиливаются и появляются боли в руках и ногах. Даже от зиртека и супрастина. От продуктов питания — молочного особенно. У меня дисбактериоз, грибы в кишечнике и молочница,после антибиотиков.Высыпания на коже в виде крапивницы на ногах((( Которые я не могу пролечить из-за реакции на лекарства.Я никогда не была аллергиком, аллергические пробы-отрицательные. Такая ситуация длится уже 1,5 месяца, без улучшения.При осмотре: Гипотония мышц, дистальный гипергидроз, коленные рефлексы-оживлены, остальние-живые.
Мрт головного мозга: Данных за объёмный процесс вещества головного мозга нет. Выявлены единичные мелкие очаги субкортикальной локализации, расширение периваскулярных пространств и боковых желудочков могут быть проявлением энцефалопатии.Данных за деминиелинизирующее заболевание не получено.
Обследование переферических нервов:
Нарушения моторных и сенсорных волокон исследованных переферических нервов не выявлено. Нарушения быстропроводящих волокон саматосенсорных, слыховых и зрительных путей не выявлено.
Биохимия крови-все микроэлементы в норме.(правда на магний не брали)
Что со мной? Это пройдёт? Как мне это снять? В больнице выписывали только антигистаминные от которых мне только хуже. Что делать в моей ситуации?
Отвечает Качанова Виктория Геннадиевна:
Врач невропатолог, психотерапевт
Здравствуйте, Мария. Вы описали довольно подробно свое состояние, но, к сожалению, без осмотра и живой беседы мне трудно сделать конкретные выводы и дать рекомендации. Из обследований я порекомендовала бы сдать кровь на гельминты и ВИЧ.
Здраствуйте Федот Генадьевич,еще раз скомпоновал свою ситуацию в более-менее компактную форму.
Диагноз Хр.геморрой III ст.
IXC ас кардиосклероз,CH0,язв.болезнь луковицы ДПК в стадии рубцевания.
Операция Трансан.гемор.деартеризация (THD) 12.01.2011 КОКБ.
Спустя 1,5 месяца после операции мог удовлетворительно ходить,стоять.
На работе проводил по 5 часов в основном на ногах.Была проблема сидеть.
Стала болезненно чувствительная область непосредственно анального канала.
Левый сектор сразу от анального отвертвия при ощупывании снаружи в удовлетворительном состоянии.
Правая сторона при пальпации снаружи от анального канала болезненна.Опухлостей , покраснений нет.
Сидеть мог очень мало, нарастало чувство давления и болезненности.
Периодически возникали чувство инородного тела,умеренного жжения.
Принимал Детралекс .Проктогливенол и Постеризан принимать не мог из-за гиперчувствительной реакции, что было согласовано с врачом (сказал что по этой причине должно зажить за 1,5 месяца, но уже прошло более 2 мес.От свечи постеризана через 2 часа возникло очень сильное чувство жжения.
Из субъективных ощущений послеоперационного периода:
Сразу после операции на сутки был поставлен тугой тампон.Несколько раз ночью просыпался от сильнейших болезненных спазмов сфинктера.
Спустя 2 мес. оперировавший хирург провел пальцевое обследование внутри ануса.Сказал что все в норме,
в т.ч. на предмет : узлы , трещины, отклонений он не видит, крипты не воспалены.
Болевых ощущений в процессе пальцевого обследования непосредственно внутри ануса при этом не было.
Однако болезненность определяется мной при умеренным надавливанием пальцами снаружи от ануса ,сразу справа возле ануса Оперировавший хирург рекомендовал обратится к невропатологу ,и в том числе отмеченное мной ощущение когда на третий день после операции возникло кратковременное ощущение словно от ануса по внутренней стороне и внутри бедра потекло что-то горячее отнеся на предмет реакции по части нерва. Состояние после пальцевого обследования только ухудшилось.На работу ходить уже не могу.
Сделал анализ МРТ , был у невролога. Невролог допустил болезненность ануса по причине туннельного компрессионного синдрома нерва, однако отметил вторичность данного явления. Прописал уколы Диклак,Сирдалуд и т.п.Чувствительность нерва снижается однако,
Однако болезненность все равно имеет место.Плюс к вечеру, особенно в лежачем положении появляется чувство существенного жжения (иногда нарастающего давления) в районе анального канала(сектор 11-12-1 часов в положении лежа на спине с линией боли от этого места к внутренней стороне правого бедра.
Готов явится на прием но уже паталогически боюсь любых манипуляций внутри анального канала
Получается картина что после каждого пальцевого обследования и введения тех или иных мазей следует обострение и только хуже. Единственно что переносится нормально клизмы с рафинированным маслом при утренней дефекации , временно пропадает чувство жжения при этом.Есть ли какие либо методики обследования предполагающие меньшую последующую болезненность и можно ли их у вас пройти?
Отвечает Ткаченко Федот Геннадьевич:
Врач проктолог высшей категории, к.м.н.
Здравствуйте, Александр. Ситуация действительно сложна и неоднозначная. Свяжитесь со мной по тел. 050-358-43-23, буду рад Вам помочь.
Здравствуйте! Прокомментируйте, пожалуйста, ситуацию. Приняли с друзьями амфетамин. Почувствовал явное замедление чсс по пульсу + отчетливо неровный ритм. Объективно ничего не беспокоило. Сидели дома, не бегали, много курили, пили много минералки ессентуки 17. Позже добавили еще чуть-чуть психостимулятора. Спустя несколько часов после второго раза положение именно лежа стало труднотерпимым — очень неприятные ощущения в области сердца, не боль, а какая-то тяжесть и сильные сердцебиения. Сидя — нормально. Когда кто-то курил в комнате — ощущался явный дефицит кислорода. Выхожу на балкон — все отлично, ничего не беспокоит. Надоедает там стоять несколько часов, идем опять в комнату — опять не могу лежать.
Днем вышли на улицу — там становится совсем прекрасно, хотя если приложить руку к груди — все та же брадиаритмия.
Поездка домой на метро прошла нормально, только немного не хватало воздуха, сознание не нарушалось.
Дома констатировал небольшие симметричные отеки лодыжек и голени. И по ногам какие-то «ползающие» ощущения. На ступне констатировал явное сужение вены, которая после тромбоза у меня была тощиной с мизинец и очень хорошо контурировалась. Поехал на узи вен — все нормально.
К ночи все прошло окончательно. Желание экспериментировать с психостимуляторами отпало напрочь. Скажите, пожалуйста, доктор —
на что это могло быть похоже в тот день- острая сердечная недостаточность или я просто минералки перепил — и из-за этого отеки?
Спасибо за ответ!
Отвечает Майкова Татьяна Николаевна:
Врач-невропатолог высшей категории, к.м.н.
Боль в бедре при лежании на боку — распространенная жалоба на приеме у хирурга, ортопеда. Симптом характерен для людей различных возрастных категорий. Развивается вследствие повреждения генеза мягкой ткани, травматических, дегенеративных поражений в тазобедренном суставе, области анатомической или хирургической шейки бедра, поясничном и крестцовом отделах позвоночного столба.
Болезненность в бедре при лежании или сидении, возникает после тренировки с неправильно подобранной нагрузкой, при подъеме по лестнице, после внутримышечного укола или прививки у ребёнка. У женщин медиальная часть бедра болит после родов, поверхности ноги болят сильнее при сидении. Страдают медиальная широкая, латеральная и четырёхглавая мышцы бедра.
Доктор обследует, выясняя причины, вызвавшие появление боли в положении лежа.
Приятное положение для отдыха
Для установления причины боли в боковой поверхности бедра и тазобедренном суставе, при сидении и лежании на боку, проводят исследования:
- Аппаратные методы. Включают компьютерную и магниторезонансную томографию, рентгенологическое обследование суставов и позвоночника. Рентгенографический снимок делается в трех проекциях.
- Инструментальные методы – артроскопия, с одновременным проведением биопсии пораженной ткани.
- Лабораторные анализы выявляют признаки воспаления в суставах, обменные нарушения. Выявляется причина разрушения суставов.
Для постановки диагноза учитываются сопутствующие симптомы патологии суставов и позвоночника. При первичном обращении врач обнаруживает патологические признаки:
- Боль в бедре, острая, хроническая, блуждающая, перманентная.
- Дискомфорт в бедре зависит от времени суток.
- Иррадиация при болях бывает в область паха, поясничный отдел спины, по нижней конечности.
- Боль лежа на боку меняет характер при переворачивании или сидении. При поворотах, наклонах, во время ходьбы, бега боль стихает, либо усиливается.
- Болезненные ощущения поражают поверхность одного бедра, или обоих сразу.
Женщины указывают на наличие осложненных родов, интенсивные тренировки. У ребёнка причиной боли бывает сделанная прививка.
Причины болей в бедре характерны для людей молодого возраста. Инфекционные процессы в суставах, спортивные тренировки, состояния после родов у женщин. Для людей пожилого возраста характерны аутоиммунные остеоартрозы, деформирующий остеоартроз тазобедренного сустава.
Существует ряд причин болей ног, паха, неприятных ощущений в боковой поверхности бедра лежа на боку и сидении. Тазобедренный сустав функционально объединяет составные части тазовой области. Анатомическая структура тазобедренного сустава включает кости таза и бедра, основные группы мышц (чаще четырёхглавая и бицепс бедра), связочный аппарат, бедренную вену и нервы. Повреждение одной части приводит к болям в области суставов в положении лежа.
Причины условно делят на три группы:
- Травматические повреждения костей и мягких тканей – переломы, вывихи, растяжения связочного аппарата и сухожилий в четырёхглавой мышце бедра, ушибы мягких тканей. Часто во время родов костные элементы малого таза смещаются, чтобы прошла головка ребёнка. Страдает медиальная мышца бедра, латеральная широкая мышца, также четырёхглавая.
- Воспалительные процессы, инфекционного, и асептического характера.
- Дегенеративно-дистрофические состояния, развивающиеся в суставах – остеоартроз суставов, остеохондроз позвоночника.
У людей, связанных с тяжелым физическим трудом, болят ноги с одной стороны. Землекопы жалуются на боли в бедре справа. У тяжелоатлетов болят ноги с двух сторон, при приседании с поднятиями тяжестей. Этим обусловлена распространённость поражений мягких тканей. Часто, после тренировки, болит или немеет четырёхглавая мышца.
Механизм появления боли связан с образованием в мышечных волокнах молочной кислоты. Чтобы снять болевые ощущения делают легкий массаж мышц. После отдыха боль в бедре утихает самопроизвольно. Часто болит и немеет широкая латеральная мышца бедра.
Травмы встречаются у активных молодых людей и подростков. Часто повреждения шейки бедра, тазобедренного сустава встречаются у пожилых людей, чьи кости от остеопороза становятся хрупкими, истончаются. Для пожилых людей достаточно незначительной физической нагрузки, неловкого движения, падения с высоты собственного роста. Часто у людей преклонного возраста страдает область хирургической шейки бедра, наиболее тонкая часть бедренной кости. Травма требует долгосрочного лечения, проведения операции остеосинтеза, реабилитации. Часто, в силу соматических заболеваний, возникают противопоказания к операции, за пациентом осуществляется уход, назначают консервативное лечение.
При травмах клинические проявления носят односторонний характер.
- При переломах шейки бедренной кости пациент жалуется на боль в бедре на стороне, на которую упал, усиливающуюся при попытке лечь на поврежденный бок, при ходьбе. Конечность теряет опорную функцию, пострадавший не в состоянии передвигаться без посторонней помощи. Болят область паха и медиальная, латеральная широкая мышца бедра.
При травмах лечение начинают с консервативных методов:
- Назначается постельный режим, накладывается гипс или скелетное вытяжение для лечения шейки бедра. Лечение включает массаж на область стопы и здоровую ногу для улучшения кровообращения, профилактики пролежней.
- Для купирования приступа боли назначаются обезболивающие препараты из группы нестероидных противовоспалительных. Лекарственные средства используются перорально, в инъекциях, в виде ректальных свечей.
- Скелетное вытяжение назначается при переломах шейки бедра со смещением бедренной кости. Часто ручная репозиция позволяет обойтись без операции.
- Добавляют в комплекс лечение народными средствами, физиотерапию, массаж, ЛФК.
Сложные, многооскольчатые переломы, переломы с деформацией шейки бедренной кости или её тела, лечатся оперативным путем. Для сращения отломков пациенту вставляются титановые пластины, специальные болты.
В реабилитационном периоде, после операции остеосинтеза, выполняется комплекс лечебных упражнений для восстановления объема движений и функций сустава. Первые тренировки начинают с минимальных нагрузок, избегая дискомфорта в суставах и мышцах. У женщин, после родов, происходит травма симфиза, приводящая к нарушениям при ходьбе и сидении.
Часто воспалительный процесс поражает хрящевую и костную ткань. Воспаление не бывает изолированным синдромом, а проявляется в виде осложнения инфекционного заболевания.
Возбудитель остеомиелита — гнойная бактериальная флора или туберкулезная палочка. Этот процесс осложняет травмы шейки бедренной кости. Заболевание начинается с ухудшения общего состояния. Повышается температура, развивается недомогание и головная боль. При ангинах возникает блуждающая боль в четырёхглавой мышце и суставах. Появляется боль в ягодичной и бедренной поверхности после внутримышечного укола. У ребёнка причиной боли может быть прививка.
У мышечного воспаления следующие клинические симптомы:
- Боль разливается по всей поверхности бедра. Четырёхглавая мышца вызывает боль в передней поверхности на ноге.
- Боль отдает в спину или ногу.
- Объём движений в ноге ограничен.
- Кожа на бедре гиперемирована, горячая на ощупь. На месте внутримышечного укола или прививки у ребёнка образовывается абсцесс при нарушении правил антисептики. В воспалительный процесс бывает вовлечена подкожная вена.
Воспаление сухожилий проявляется более стерто:
- Боль в ноге носит локальный характер.
- При пальпации болит и немеет задняя часть бедра.
- Объём движений в ноге не страдает.
Состояние пациента страдает редко.Болит или немеет задняя часть бедра, медиальная широкая и латеральная широкая мышца бедра. Отмечается отёк нижней конечности и паха. Причиной отёка бывает тромбированная бедренная вена.
Для устранения воспаления назначаются антибиотики, противовоспалительные препараты. После снятия острого периода назначается физиотерапевтическое лечение. Снимаются боль и отёк в четырёхглавой мышце и народными средствами. Боль от укола или прививки у ребёнка лечится компрессами с мятной настойкой или сульфатом магния. Делается легкий массаж области инъекции для ускорения рассасывания инфильтрата.
Если болит или немеет нога у ребёнка после прививки, используйте жаропонижающие и обезболивающие свечи. Остеомиелит лечится антибиотиками. Иногда возникает необходимость операции. Если воспаление носит негнойный характер, прибегают к лечению народными средствами.
Эти заболевания трудно выявить и лечить. Артрозы и артриты в ноге не имеют специфической симптоматики.
Боль в суставе отдает в пах и усиливаться при сидении или лежании на боку. Подвижность в суставе ограничена. Специфический признак ревматоидного артрита — скованность по утрам. Деформирующий артроз заявляет о себе переваливанием во время ходьбы и бега и ограничением объёма движений.
Консервативное лечение заключается в назначении противовоспалительной терапии нестероидными препаратами или гормональными инъекциями. Вводится Дипроспан или Кеналог. Последний вводится путем укола в полость сустава. Для восстановления функции и структуры пораженного хряща назначается длительное лечение хондропротекторами. Воспаление и суставная боль лечатся народными средствами. При запущенных случаях артрозов проводят операции эндопротезирования. После операции по восстановлению функции сустава назначается массаж области сустава, избегая пах и подколенную область, где проходят крупная вена и артерия. В позднем восстановительном периоде после операции проводят тренировки на растяжку мышц.
Патология крестцового и поясничного отделов позвоночника вызывает жгучие боли в бедре и районе паха. Такое осложнение случается после физиологических родов, при смещении костей малого таза и крестца. Боль обусловлена ущемлением крупных нервных стволов между спазмированными мышцами или поверхностями позвонков. Кожа в месте, где проходят пораженные нервы, немеет и теряет чувствительность, пациент может не ощущать укола и прикосновения. Для снятия спазма мышц и улучшения кровообращения назначается лечебный расслабляющий массаж.
Лечат с помощью нестероидных противовоспалительных препаратов и витаминов из группы В, а также народными средствами.
После родов назначается лечебная физкультура, для восстановления функции ходьбы и бега. Очень эффективен лечебный массаж. Тренировки начинают под руководством инструктора или врача ЛФК. Первое время воздержитесь от бега и значительных нагрузок.
источник