Тромбофлебит нижних конечностей – это заболевание вен нижних конечностей воспалительного характера, сопровождающееся образованием в их просвете тромбов. В общей структуре заболеваемости тромбофлебитом на долю этой локализации патологии приходится примерно 80-90%, т. е. подавляющее большинство случаев.
Патогенез тромбофлебита нижних конечностей достаточно сложен. В нем одновременно принимает участие несколько факторов:
- повышение вязкости и свертывания крови;
- замедление венозного кровотока;
- повреждение клапанного аппарата или стенки вены;
- присоединение инфекции.
Наиболее опасен тромбофлебит глубоких вен нижних конечностей. Это связано с особенностями формирующегося здесь тромба. Резкое замедление тока крови в системе пораженной вены в сочетании с повышенной свертываемостью крови становится причиной формирования красного тромба, состоящего из эритроцитов, незначительного числа тромбоцитов и нитей фибрина. Тромб одной стороной прикрепляется к венозной стенке, в то время как его второй конец свободно плавает в просвете сосуда. При прогрессировании патологического процесса тромб может достигать значительной длины (20–25 см). Его головка в большинстве случаев зафиксирована возле венозного клапана, а хвост заполняет практически всю ветвь вены. Такой тромб называется флотирующим, т. е. плавающим.
В первые несколько суток от момента начала образования тромба его головка плохо фиксируется к стенке вены, поэтому существует высокий риск его отрыва, что, в свою очередь, может привести к развитию тромбоэмболии легочной артерии или ее крупных ветвей.
Через 5-6 дней от начала тромбообразования в пораженной вене начинается воспалительный процесс, который способствует лучшей адгезии кровяного сгустка к венозной стенке и снижению риска тромбоэмболических (вызванных отрывом тромба) осложнений.
При отсутствии адекватного лечения в 20% случаев заболевание заканчивается развитием тромбоэмболии легочной артерии, которая становится причиной летального исхода у 15-20% пациентов.
Предрасполагающими факторами к развитию тромбофлебита нижних конечностей являются:
- варикозное расширение вен нижних конечностей;
- венозный стаз, обусловленный длительным постельным режимом, опухолями малого таза, беременностью, излишней массой тела;
- местная или системная бактериальная инфекция;
- послеродовой период;
- прием пероральных контрацептивов (в этом случае особенно повышается риск у курящих женщин);
- злокачественные новообразования (рак поджелудочной железы, желудка, легких);
- синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром);
- посттромбофлебитическая болезнь;
- травмы;
- хронические заболевания сердечно-сосудистой системы;
- состояние после аборта или иного хирургического вмешательства;
- длительная катетеризация вен;
- системные заболевания.
Тромбофлебит нижних конечностей в зависимости от активности воспалительного процесса подразделяется на острый, подострый и хронический. Хроническая форма заболевания протекает с периодически сменяющимися стадиями ремиссии и обострения, поэтому ее обычно называют хроническим рецидивирующим тромбофлебитом нижних конечностей.
В зависимости от локализации патологического процесса выделяют тромбофлебит поверхностных и глубоких вен нижних конечностей.
Клиническая картина тромбофлебита нижних конечностей во многом определяется формой заболевания.
Острый тромбофлебит поверхностных вен нижних конечностей возникает внезапно. У пациента резко повышается температура тела до 38-39 °С, что сопровождается сильным ознобом (сотрясающий озноб). При пальпации пораженная вена прощупывается как болезненный тяж. Кожные покровы над ним нередко гиперемированы. Подкожная клетчатка может быть уплотненной, что объясняется формированием инфильтрата. Паховые лимфатические узлы на стороне поражения увеличиваются.
Симптомы тромбофлебита нижних конечностей в подострой форме менее выражены. Заболевание обычно протекает при нормальной температуре тела (у некоторых пациентов в первые дни может отмечаться незначительная лихорадка до 38 °С). Общее состояние страдает мало. При ходьбе возникают умеренно выраженные болезненные ощущения, но местных признаков активного воспалительного процесса нет.
Рецидивирующая хроническая форма тромбофлебита поверхностных вен нижних конечностей характеризуется обострением ранее возникшего воспалительного процесса или втягиванием в него новых участков венозного русла, т. е. имеет признаки, схожие с острым или подострым течением. В период ремиссии симптоматика отсутствует.
При хроническом рецидивирующем тромбофлебите нижних конечностей необходимо ежеквартально проводить превентивное лечение заболевания, направленное на предотвращение возникновения обострений.
Тромбофлебит глубоких вен нижних конечностей у половины пациентов протекает бессимптомно. Заболевание диагностируется, как правило, ретроспективно уже после развития тромбоэмболических осложнений, чаще всего тромбоэмболии легочной артерии.
У остальных 50% пациентов признаками заболевания являются:
- чувство тяжести в ногах;
- стойкий отек голени или всей пораженной нижней конечности;
- распирающие боли в области икроножной мышцы;
- повышение температуры тела до 39-40 °С (при острой форме тромбофлебита нижних конечностей);
- симптом Пратта (глянцевая кожа над очагом поражения, на которой отчетливо виден рисунок подкожной венозной сети);
- симптом Пайра (боль распространяется по внутренней поверхности бедра, голени и стопы);
- симптом Хоманса (тыльное сгибание стопы сопровождается возникновением боли в икроножной мышце);
- симптом Лювенберга (сдавление голени манжетой от тонометра при создании давления 80–100 мм ртутного столба приводит к возникновению болевых ощущений, хотя в норме они должны появляться при давлении свыше150–180 мм ртутного столба);
- пораженная конечность на ощупь холоднее, чем здоровая.
Диагностика тромбофлебита поверхностных вен нижних конечностей не представляет сложностей и осуществляется на основании данных характерной клинической картины заболевания, объективного осмотра пациента и результатов лабораторных анализов (в крови отмечается увеличение протромбинового индекса, лейкоцитоз со сдвигом лейкоцитарной формулы влево, повышение СОЭ).
Тромбофлебит поверхностных вен нижних конечностей дифференцируют с лимфангитом и рожистым воспалением.
Наиболее точным диагностическим методом тромбофлебита глубоких вен нижних конечностей является дистальная восходящая флебография. Рентгенконтрастное вещество водят инъекционным путем в одну из подкожных вен стопы ниже уровня жгута, сдавливающего лодыжку, что позволяет перенаправить его в систему глубоких вен, после чего проводят рентгенографию.
Также в диагностике этой формы заболевания применяют следующие методы инструментальной диагностики:
- допплеровское ультразвуковое исследование;
- импедансная плетизмография;
- сканирование с использованием фибриногена, меченного изотопом йода 125.
В общей структуре заболеваемости тромбофлебитом на долю нижних конечностей приходится примерно 80-90%, т. е. подавляющее большинство случаев.
Тромбофлебит глубоких вен нижних конечностей необходимо дифференцировать с целым рядом других заболеваний и, прежде всего, с целлюлитом (воспалением подкожной клетчатки), разрывом синовиальной кисты (кисты Бейкера), лимфатическим отеком (лимфедемой), сдавлением вены извне увеличенными лимфатическими узлами или опухолью, разрывом или растяжением мышц.
Лечение тромбофлебита нижних конечностей может быть хирургическим или консервативным.
Консервативная терапия начинается с обеспечения пациенту постельного режима на 7-10 суток. Пораженную конечность бинтуют эластичными бинтами, что позволяет снизить риск отрыва тромба и развития тромбоэмболических осложнений и придают ей возвышенное положение. Длительное сохранение постельного режима неоправданно. Как только воспаление начнет стихать, двигательный режим пациента следует постепенно расширять. Физическая активность и мышечные сокращения улучшают отток крови по глубоким венам, снижают риск образования новых тромбов.
Местно применяют компрессы с мазью Вишневского, полуспиртовые или масляные компрессы, а также мази и гели с гепарином.
С противовоспалительной целью назначают нестероидные противовоспалительные средства. При высокой температуре тела или развитии гнойного тромбофлебита нижних конечностей применяют антибиотики широкого спектра действия.
Фибринолитические препараты могут использоваться только на самых ранних стадиях заболевания, которые обычно остаются не диагностированными. В дальнейшем попытки тромболиза могут привести к фрагментации тромба и развитию тромбоэмболии легочной артерии. Поэтому проведение тромболитической терапии у пациентов без установленных кава-фильтров противопоказано.
В схеме консервативного лечения тромбофлебита нижних конечностей немалая роль отводится антикоагулянтным препаратам, которые уменьшают время свертывания крови и тем самым снижают риск образования тромбов. Если у пациента имеются противопоказания к назначению антикоагулянтов (открытая форма туберкулеза, язвенная болезнь желудка и двенадцатиперстной кишки, свежие раны, геморрагические диатезы), то в этом случае возможно проведение гирудотерапии (лечения пиявками).
Для улучшения состояния венозной стенки у пациентов с тромбофлебитом нижних конечностей применяют венотонизирующие средства.
При образовании флотирующего тромба, сопровождающегося высоким риском развития тромбоэмболических осложнений, показано проведение хирургического вмешательства, целью которого является установка кава-фильтра в нижнюю полую вену на уровне ниже почечных вен.
При гнойном тромбофлебите поверхностных вен нижних конечностей выполняют операцию Троянова – Тренделенбурга.
После стихания острых воспалительных явлений пациентов с тромбофлебитом нижних конечностей направляют на санаторно-курортное лечение (показана аппаратная физиотерапия, радоновые или сероводородные ванны).
Правильно организованное питание создает необходимые предпосылки для улучшения состояния пациентов, сокращает сроки реабилитации, снижает риск рецидивов. Диета при тромбофлебите нижних конечностей должна обеспечивать:
- укрепление венозной стенки;
- улучшение реологических свойств крови;
- нормализацию массы тела пациента.
Пациентам необходимо тщательно соблюдать водный режим. В течение суток следует выпивать не менее двух литров жидкости. Особенно важно контролировать объем потребляемой жидкости в жаркую погоду, так как обильное потоотделение может стать причиной сгущения крови.
В рационе пациентов с тромбофлебитом нижних конечностей в достаточном количестве должны быть включены свежие овощи и фрукты, которые обеспечивают организм витаминами и микроэлементами, что необходимо для улучшения тонуса венозной стенки.
Диета при тромбофлебите нижних конечностей включает в себя следующие продукты:
- растительные масла холодного отжима (желательно ежедневно для заправки салатов использовать льняное масло);
- бахчевые культуры (арбуз, дыня, тыква);
- имбирь, корица;
- лук, чеснок, листовые овощи;
- какао, шоколад;
- все виды фруктов, ягоды;
- жирные сорта морской рыбы.
Особенно полезны при тромбофлебите нижних конечностей вишня и малина. Они содержат природное противовоспалительное вещество – салициловую кислоту, которая не только снижает активность воспалительного процесса, но и оказывает некоторое антикоагулянтное действие.
Осложнениями тромбофлебита нижних конечностей могут стать:
- тромбоэмболия легочной артерии;
- стрептококковый лимфангит;
- белая болевая флегмазия (связана со спазмом идущей рядом с тромбированной веной артерии);
- синяя болевая флегмазия (развивается в пораженной конечности при практически полной блокировке венозного оттока крови);
- гнойное расплавление тромба, что может привести к формированию абсцесса, флегмоны, а в тяжелых случаях стать причиной сепсиса.
Прогноз при тромбофлебите нижних конечностей серьезен. При отсутствии адекватного лечения в 20% случаев заболевание заканчивается развитием тромбоэмболии легочной артерии, которая становится причиной летального исхода у 15-20% пациентов. В тоже время своевременное назначение антикоагулянтной терапии позволяет снизить смертность более чем в 10 раз.
Полезны при тромбофлебите нижних конечностей вишня и малина. Они содержат природное противовоспалительное вещество – салициловую кислоту, которая снижает активность воспалительного процесса и оказывает некоторое антикоагулянтное действие.
Профилактика развития тромбофлебита нижних конечностей должна включать следующие мероприятия:
- своевременное выявление и активное лечение заболеваний вен нижних конечностей;
- санация очагов хронической инфекции в организме пациента;
- ранняя активизация пациентов в послеоперационном периоде;
- активный образ жизни;
- правильное питание;
- соблюдение водного режима;
- обязательное ношение компрессионного трикотажа при варикозной болезни вен нижних конечностей.
При хроническом рецидивирующем тромбофлебите нижних конечностей необходимо ежеквартально проводить превентивное лечение заболевания, направленное на предотвращение возникновения обострений. Оно должно включать в себя назначение флебопротекторов и физиотерапевтические процедуры (лазерную, магнитную терапию).
Видео с YouTube по теме статьи:
источник
Отечность при заболеваниях вен, в частности при тромбозе, является признаком обострения патологии. Хроническое течение тромбоза, который поражает глубокие вены, характеризуется слабовыраженными симптомами. Такая же недостаточно выраженная симптоматика и у другого схожего заболевания — тромбофлебита, задевающего поверхностные венозные сосуды.
Зачастую внешние проявления тромбоза настолько малозначительны, что больные не обращаются к врачу за помощью.
При подвздошно-бедренном тромбозе болевой синдром — прямое следствие увеличивающейся отечности в ноге. Сначала отек нижней конечности отличается высокой плотностью: отечность настолько плотная, что при нажатии пальцем на кожу на ней не остается никакого следа. Отек постепенно уменьшается по мере растягивания подкожной клетчатки с помощью транссудата.
Кожные покровы остаются гладкими и напряженными, а при пальпации над костными образованиями в течение долгого времени остается углубление. В зависимости от масштаба отечности возрастает периметр пораженной ноги по сравнению со здоровой нижней конечностью.
Равномерность отека зависит от того, насколько проксимально располагается венозная окклюзия при тромбозе (чем выше проксимальность, тем равномернее отек). Если образование тромбов началось в дистальных отделах вен и распространяется в проксимальном направлении, отек становится ассиметричным, идущим от стопы и голени к бедру.
В случае высокой окклюзии вен отечность распространяется не только по всей ноге, но может охватывать и переднюю брюшную стенку, ягодицы, наружные половые органы. При этом внешний вид отекших частей тела претерпевает соответствующие изменения, а паховая складка сглаживается. Скорость распространения отечности ног и степень ее выраженности во многом зависят от того, насколько быстро разовьется тромботическая окклюзия.
Также большое значение имеет состояние венозных коллатералей: патология протекает легче, если венозный отток хорошо компенсируется. Гораздо тяжелее для больного ощущается течение патологического процесса, если имеет место высокая проксимальность локализации тромбоза, а также тотальная окклюзия магистрали вен с участием коллатеральной сети сосудов.
Если болезнь протекает легко, небольшой отек нижней конечности развивается ориентировочно за 2-3 дня. В связи с постепенностью нарастания отечности, больные обычно не ощущают распирания ноги. По сравнению со здоровой ногой отекшая конечность увеличивается в окружности примерно на 2-4 сантиметра.
В случае с отеком средней тяжести процесс развивается значительно быстрее. Уже по итогам первых суток отек достигает максимума. Он распространяется уже не только на ногу, но и охватывает ягодичную область и наружные половые органы. Отекшая нога может на 5-8 сантиметров превышать в объеме здоровую конечность. Примерно спустя трое суток наступает уменьшение отека — это происходит в результате формирования коллатералей вен.
Обратите внимание! Отечность развивается не столь интенсивно, если нижняя конечность находится в приподнятом положении.
Если тромбоз развивается тяжело, отечность наступает крайне быстро: уже спустя несколько часов наступает пик процесса. При этом отек не спадает при любом расположении пораженной ноги. Разница в диаметре здоровой и больной ноги (где накапливается до 2-3 литров крови) может достигать 10 и более сантиметров. Процесс сопровождается тяжело протекающей гиповолемией и развивается на протяжении 5-8 суток. Затем отечность снижается, как только сформировывается обширная сеть подкожных вен в местах локализации окклюзии.
В случае двусторонних отеков при застойной сердечной недостаточности, а также при наличии заболеваний почек процесс прогрессирует медленно, а болевой синдром незначителен или отсутствует. Когда же речь идет о патологии, вызванной острым илеофеморальным тромбозом вен, болевые ощущения ярко выражены, а кроме того, наблюдаются изменения цвета кожи.
В зависимости от плотности, площади и скорости развития отека принято отделять венозную окклюзию от лимфостаза. Последний вызывается воспалением или онкологическим заболеванием и безболезнен. Если лимфостаз протекает достаточно долго, возможно развитие лимфостатического дерматита с отшелушиванием кожи, а также повышенной пигментации и лихенификации кожных покровов.
Отечность — один из симптомов тромбоза. Поэтому лечению подлежит не собственно отечность, а все заболевание в целом. Терапевтические мероприятия могут проходить как в стационарных, так и в амбулаторных условиях. Если речь идет о начальной стадии тромбоза, госпитализация, скорее всего, не потребуется. Однако в случае, когда имеет место обширный процесс, грозящий значительными последствиями (например, тромбоэмболией легочной артерии), лечение может осуществляться только в условиях стационара.
При лечении заболевания могут применяться следующие методы:
- медикаментозная терапия;
- компрессионное белье;
- правильно откорректированный рацион питания;
- холод (в первые дни отека);
- хирургическое вмешательство.
Конкретный способ лечения выбирается в зависимости от данных, полученных в ходе диагностического обследования пациента. Большое значение при определении тактики лечения имеет общее состояние больного и наличие у него сопутствующих заболеваний.
Лечебные процедуры подразумевают соблюдение определенного режима. Как правило, серьезное ограничение движений не предусматривается. Однако в случаях, когда врач посчитает, что существует высокая вероятность отрыва тромба, назначается постельный режим.
Компрессионная терапия представляет собой ношение специального утягивающего белья в течение всего дня. Степень компрессии определяется врачом. Обычно после двухнедельного ношения больному разрешается сократить время ношения трикотажа до 12 часов в сутки.
Лечение препаратами включает использование следующих лекарственных групп:
- Антикоагулянтов. Позволяют уменьшить свертываемость крови и наладить кровоток, тем самым снизив отечность. Среди препаратов можно выделить Гепарин и Гепатромбин.
- Нестероидных противовоспалительных препаратов. Уменьшают воспалительный процесс, оказывают обезболивающее действие. Популярные препараты этой группы – Диклофенак, Вольтарен, Мелоксикам.
- Ангиопротекторов. Укрепляют сосудистые стенки, снимают воспалительный процесс и отечность, уменьшают проницаемость стенок. К препаратам данной группы относятся, например, Детралекс и Венорутон.
- Полиэнзимных лекарственных средств. Уменьшают отеки, воспаления, расщепляют тромбы, выводят иммунные комплексы из сосудов. Назначаются такие препараты, как Флогэнзим и Вобэнзим.
- Дезагрегантов. Улучшают параметры крови, что также способствует уменьшению отеков. К препаратам этого типа относятся Аспирин, Трентал и некоторые другие аналоги.
Дозировки определяются врачом в зависимости от стадии заболевания и общего состояния пациента.
При тромбозе, сопровождающемся отеками нижних конечностей, необходимо потреблять достаточное количество продуктов, снижающих вязкость крови и укрепляющих сосуды:
- каш, зерновых продуктов;
- овощей и фруктов (особенно сухофруктов, огурцов, арбузов и кисловатых яблок);
- кисломолочных продуктов;
- орехов;
- нежирной рыбы и морепродуктов;
- масла растительного происхождения.
Следует избегать таких продуктов:
- маринадов;
- мясных продуктов (особенно печени);
- бананов, черной смородины, шиповника, бобовых, брокколи, шпината;
- крепкого кофе;
- алкоголя;
- кондитерских изделий;
- животных жиров.
к содержанию ↑
При лечении отечности на фоне тромбоза используются следующие виды физиопроцедур:
- Электрофорез. Уменьшает воспалительный процесс, разжижает кровь.
- УВЧ-терапия. Снижает отечность, улучшает кровообращение и лимфатический отток, а также купирует воспалительный процесс.
- Магнитотерапия. Снимает болевой синдром и отечность.
- Парафиновые аппликации. Уменьшают отеки, улучшают метаболизм.
- Гирудотерапия (применение медицинских пиявок). Разжижает кровь, снимает болевые ощущения, улучшает обмен веществ.
Длительность физиотерапевтических процедур зависит от их вида, но обычно назначается по 10-15 сеансов, каждый из которых продолжается по 10-15 минут.
Обратите внимание! Средства народной медицины также могут применяться для устранения отечности при тромбозе. Однако следует помнить, что народные средства не могут выступать в качестве единственного способа лечения. Народная медицина — лишь вспомогательное средство в комплексном лечении.
Если отечность характеризуется тяжелым течением и процесс быстро развивается, может понадобиться хирургическая операция.
Используются следующие методики радикального решения проблемы:
- установка кава-фильтра в вену;
- перевязка вен;
- эндоваскулярная тромбэктомия.
Если отечность развивается на фоне гнойной формы заболевания, понадобится удаление вены, чтобы избежать сепсиса. Важно не допустить развития циркуляторной гангрены, при которой единственным выходом будет ампутация ноги.
Также в качестве оперативного метода может использоваться лазерная коагуляция, сущность которой состоит в устранении патологических вен из системы кровотока. Для этого проблемные вены вначале спаиваются, а затем постепенно рассасываются.
Отечность — признак обостренной стадии тромбоза. В случае обнаружения этого симптома следует незамедлительно обратиться к врачу для диагностики и лечения заболевания.
источник
Для каждого вида тромбофлебита нижних конечностей симптомы и лечение различаются. Рассматриваемая патология может привести к образованию тромба.
Специалисты различают два вида расположения венозной сети:
Тромбофлебит нижних конечностей поражает глубокие и подкожные вены. Основные причины развития рассматриваемой патологии кроются в следующих факторах:
На начальном этапе симптомы образования тромба отсутствуют. Самое опасное состояние — попадание кровяного сгустка в КС легких. Данное явление вызывает внезапную смерть. Тромбофлебит нижних конечностей может развиваться при замедленном токе крови у беременных, при длительном постельном режиме и в результате нарушений в работе сердца. Самостоятельно тромб рассасывается редко. Возможно образование венозных камней.
Острое течение недуга может иметь асептическую либо инфекционную природу. Асептически протекает тромбофлебит Бюргера. Чтобы устранить признак инфекционного заболевания, требуется прием антибиотиков. Факторы, провоцирующие патологию:
Чтобы устранить симптомы при тромбофлебите глубоких вен нижних конечностей, лечение требуется срочное. В противном случае крупный сгусток спровоцирует тромбоэмболию.
- люди, которые ведут сидячий образ жизни;
- пациенты, перенесшие операцию;
- люди, страдающие варикозом;
- пациенты с ускоренной свертываемостью крови;
- беременные;
- пенсионеры.
Ранняя симптоматика болезни проявляется в следующем:
- появление вен на ногах;
- чувство тяжести;
- отек в ногах;
- при сгибании стопы появляется боль.
В 90% случаев у пациентов возникает посттромбофлебитическая патология. В венозных стенках происходят необратимые изменения, поэтому существует высокая вероятность рецидива. В области локализации сгустка появляются болевые уплотнения.
При отсутствии терапии формируются трофические язвы.
При поражении глубоких вен используются мази с гепарином. Они препятствуют образованию кровяных сгустков, одновременно расширяя капилляры. Чтобы усилить эффект, используется повязка с Гепариновой мазью. Такая процедура делается перед сном на протяжении 14 дней.
Чтобы снять воспаление и спровоцировать склеивание тромбоцитов, назначают нестероидные мази с противовоспалительным эффектом (Найз, Индовазин). Местная терапия дополняется приемом медикаментов. Таблетки Стрептокиназ эффективно очищают просвет вены. Дополнительно проводятся физиопроцедуры. С помощью УВЧ и электрофореза рассасывается воспалительный очаг, повышается иммунитет.
Симптоматика недуга ярко проявляется при остром его течении. Пациент жалуется на резкую боль, возникающую вдоль направления движения крови по пораженной вене. При этом изменяется цвет кожи. Острый тромбофлебит может быстро перейти в гангренозную либо ишемическую форму. При таких осложнениях усиливается и нарастает боль. Кожа постепенно приобретает фиолетовый оттенок.
В таком случае требуется срочная помощь врача. До приезда скорой помощи запрещено заниматься самолечением. В противном случае может оторваться тромб. Терапия подбирается с учетом состояния сосудов и локализации сгустка.
Чаще назначается консервативная терапия. При остром тромбофлебите голени показано амбулаторное лечение. В остальных случаях пациент госпитализируется. Местная терапия включает в себя:
- наложение гепариновой, бутадионовой либо мази Вишневского;
- применение полуспиртового компресса либо холода;
- прием препаратов, улучшающих микроциркуляцию крови (Трентал, Теоникон);
- прием ингибиторов (Курантил, Аспирин);
- чтобы откорректировать нарушение кровотока, используется Эскузан, Венарутон;
- обезболивающие и противовоспалительные медикаменты (Бутадион, Реопирин);
- для десенсибилизации используют Супрастин и Димедрол.
Если воспаление устранено, тогда лечение направлено на повышение эффективности рассасывания сгустка. В этом случае показана физиотерапия лампой-соллюкс и УВЧ. Можно использовать ионофорез и Гепарин с Трипсином. При этом одновременно принимают флебодинамические средства.
Операция назначается в следующих случаях:
- восходящий подкожный тромбофлебит в области бедра;
- эмболия легочной артерии;
- расплавление сгустка гнойным экссудатом.
Для терапии восходящего тромбофлебита применяется лазерная облитерация — прогревание стенки вен выше сгустка. Такая методика направлена на удаление патологических венозных узлов. При этом останавливается разрастание сгустка и воспаление. При восходящей форме показана кроссэктомия — операция, не позволяющая тромбу развиваться. Манипуляция проводится под местной анестезией, в условиях амбулатории.
При проведении склерозации может нарушиться техника выполнения компрессионной склеротерапии. При этом возникает воспаление на участке инъекции. Затем формируется тромб, который может перейти в эмболию. Такое осложнение называется постинъекционным тромбофлебитом. Чтобы предотвратить его, усиливается компрессия с помощью специальных подушек и бинтов.
Недостаточная компрессия может привести к интравенозной гематоме и острому тромбофлебиту. Лечить заболевание можно специальными мазями, повязками, лекарственными средствами. При необходимости в вену делается инциз-укол, с помощью которого удаляются кроваво-склерозантные массы.
Хронический тромбофлебит нижних конечностей, в отличие от острой формы, имеет слабо выраженную симптоматику. Пациент испытывает периодические боли. Для лечения используется специальная мазь с эластичной компрессией, лечебная физкультура, грязелечение, физиотерапия.
Варикозный тромбофлебит — распространенная форма недуга, которая сопровождается интенсивным болевым синдромом, покраснением. В области вены со сгустком появляется выраженный отек, который может перейти на глубокие вены. Основной признак — боль во время передвижения и при прикосновении к вене.
Тромбофлебит и варикоз — это взаимосвязанные патологии. Часто последнее заболевание провоцирует тромбофлебит, при котором замедляется скорость течения крови в главных узлах. Диагностика недуга включает ультразвуковую допплерографию (оценка кровотока и проходимости вен) и КТ-ангиографию (детальная оценка сосудов). В крови выявляется лейкоцитоз.
Для лечения болезни показана противовоспалительная терапия, которая снимает боль, уменьшает воспаление. Пациенту прописывают гормональные мази, спиртные компрессы, суппозитории с Бутидионом и Диклофенаком.
Чтобы уменьшить отеки и воспаление, применяются медикаменты, улучшающие кровообращение.
К таким средствам относится Детралекс. Ограничение к приему — первый триместр беременности. Детралекс состоит из растительных компонентов. Он не влияет на состав крови, а только повышает тонус стенок КС.
Рекомендуется принимать Детралекс в комплексе с дезагрегантами и тромболитическими медикаментами. Этот препарат часто назначается после операции при тромбофлебите, в качестве длительного лечения.
Хирургическая операция назначается при нарастании сгустка по ходу большой подкожной вены выше бедра. Манипуляция проводится под местной, проводниковой, перидуральной, внутривенной или интубационной анестезией.
При восходящей форме болезни применяется метод Троянова-Тренделенбурга. Флеболог-хирург выполняет косой разрез ниже паха. Если сгусток может перейти в просвет бедренной вены, выполняется вертикальный разрез.
В ходе операции следует учитывать такие технические моменты:
- хирург выделяет, пересекает и перевязывает ствол большой подкожной вены в области ее устья;
- если вена вскрыта, а тромб выходит за уровень остирального клапана, пациент должен задержать дыхание на вдохе;
- при необходимости используется катетер, проводится тромбэктомия;
- культя вены прошивается и перевязывается.
На втором этапе оперативного вмешательства удаляется тромбированный узел. Подобная манипуляция проводится в течение 5-90 дней. Такая операция предотвращает нагноение раны после первого этапа. Для этого перевязываются перфорантные вены.
Чтобы большой сгусток не попал в кровяное русло, в нижнюю полую вену устанавливается зонтик. Его функции: пропускать кровь, но задерживать крупные сгустки крови. Такая операция назначается пациентам с больным сердцем.
В период беременности повышается риск возникновения тромбофлебита. Это связано с высоким внутриутробным давлением. Максимальную опасность болезнь представляет в первые дни после родов. Это объясняется такими факторами:
- ребенок пережимает вены таза;
- снижение и расширение тонуса стенок вен.
Все вышеописанные явления нарушают естественный кровоток в ногах, формируя тромб. Первые признаки заболевания требуют срочной консультации флеболога. Беременные должны профилактировать тромбофлебит следующими методами:
- ношение компрессионного белья (чулки, колготки);
- выполнение лечебной гимнастики;
- ежедневные прогулки перед сном;
- ограничение потребление жидкости.
Чтобы избавиться от боли, применяется веноцентез — прокол проблемного узла для удаления сгустка. Манипуляция проводится после местной туменесцентной анестезии.
Терапия тромбофлебита народными средствами облегчает течение недуга, уменьшая боль и отечность в ногах.
Из прополиса и меда можно приготовить следующие лечебные средства:
- настойка — весной старые пчелы отмирают — это подмор. Его собирают и заливают водкой. Состав настаивается 2 недели, процеживается;
- медовый компресс с каланхоэ;
- мазь — прополис измельчается и перемешивается с теплым сливочным маслом.
При тромбофлебите можно использовать яблочный уксус, разбавленный водой. Чтобы изготовить эффективную мазь, потребуется гусиный жир и корень окопника. Средство нагревается и процеживается.
- настойку крапивы — она положительно влияет на кровеносную систему, оздоравливая и укрепляя организм;
- квас из крапивы — изготавливается из свежей травы. Предварительно ее скашивают, промывают и ошпаривают кипятком. Крапива закладывается в 3-литровую банку. Трава заливается кипятком. В состав добавляется 3 ст.л. сахара. Горловина банки обвязывается марлей и хранится в теплом месте в течение 3-4 дней. Рекомендуется пить квас 3 раза в день до еды;
- настойка из соцветий конского каштана;
- чай из высушенных головок клевера.
Прежде чем применять народные средства, рекомендуется проконсультироваться с лечащим флебологом. Использовать их необходимо в комплексе с медикаментозным лечением.
При обострении показан постельный режим. В этот период запрещены теплые ванны и массаж. После окончания терапии можно выполнять упражнения, которые повышают эластичность венозных стенок, улучшая кровообращение.
Упражнения в лежачем положении:
- «рыбка» — расслабиться, вибрируя телом, имитируя движение рыбы в воде. Упражнение выполняется 1-2 минуты;
- «ножницы» — поднять ноги, раздвигая их в стороны и сдвигая вместе.
В стоячем либо сидячем положении можно выполнять круговые движения стопами. Упражнения в положении стоя:
- носочки-пятки — по 15 подъемов и опусканий;
- поднять правую ногу, предварительно ее согнув. Затем нога выпрямляется и опускается на пол. Аналогичные движения выполняется левой ногой.
Вышеописанные упражнения массируют вены. Так как к причинам развития болезни относится ожирение, необходимо питаться правильно. В рацион включаются диетические продукты: крольчатина, индюшатина. Можно кушать свежие фрукты и овощи. Исключение: фасоль, горох и бананы. Зимой нужно принимать поливитамины. Лица, входящие в группу риска, должны внимательно относиться к состоянию своих ног. Необходимо вести активный образ жизни. Противопоказано обезвоживание .
источник
Тромбофлебит глубоких вен нижних конечностей – это воспаление стенок вен, залегающих под мышцами, которое сопровождается появлением тромба. Заболевание проявляется болью, отеком конечности, синюшностью кожи и повышением температуры над пораженным участком вены.
Выделяют 4 основные причины его появления:
- Повреждение внутренней оболочки вены (инфекционное, аллергическое, механическое)
- Очаг воспаления возле вены (гнойная рана, абсцесс, фурункул, ушиб);
- Нарушение свертываемости крови (сгущение крови в результате обезвоживания, гормонального сбоя или повышение числа тромбоцитов – клеток, которые отвечают за свертываемость);
- Нарушение движения крови по венам (варикозное расширение вен, плохая работа венозных клапанов, сдавливание вены).
По статистике тромбофлебитом чаще страдают представительницы прекрасной половины человечества. Этот факт связывают с ношением обуви на каблуках, беременностью и применением гормональных противозачаточных средств.
Воспаление в вене может возникнуть у молодых людей, но самым опасным считается возраст 40-50 лет. Именно в этот период ухудшается состояние сосудов, и они чаще воспаляются.
Болезнь в подавляющем большинстве случаев поражает нижние конечности. Выделяют тромбофлебит поверхностных и глубоких вен, причем последний считается более опасным. Он чаще приводит к отрыву тромба из-за того, что вена сдавливается окружающими ее мышцами. Сгусток крови закупоривает жизненно важные артерии, и спасти человека может только экстренная операция. «Глубокий» тромбофлебит имеет еще несколько неприятных особенностей: он протекает более скрыто, может быстро распространяться по вене и чаще переходит в хроническую форму.
В большинстве случаев болезнь начинается остро, симптомы развиваются за несколько часов. Чем выше расположен воспаленный участок вены, и чем он обширнее, тем тяжелее протекает заболевание: больше выражен отек, сильнее боли и тем выше опасность осложнений.
| Симптом | Его проявления | Механизм развития |
| Распирающие боли в ногах | Чувствуется тяжесть, ноющая боль и чувство переполнения в больной ноге. Боли в икрах усиливаются при движении ноги в голеностопном суставе. | Воспаление в вене распространяется на чувствительные нервные волокна, которые проходят вдоль сосудов. |
| Отеки нижних конечностей | Пораженная нога отекает на тыльной стороне стопы и на лодыжке. Если надавить пальцем над костью, то на коже несколько секунд остается углубление. | Кровь плохо оттекает из конечности, переполняя ее сосуды. Жидкая составляющая крови выходит сквозь стенки капилляров и скапливается в ткани, заполняя промежутки вокруг клеток. |
| Боль при прощупывании пораженной вены | Если вы будете прощупывать больной участок, то обнаружите, что неприятные ощущения возникают по ходу вены. При надавливании на нее боль усиливается. Но этот симптом появляется не у всех больных из-за глубокого расположения вены. | Воспаление распространяется по вене, охватывая окружающие ткани, богатые нервными окончаниями. |
Синюшность кожи 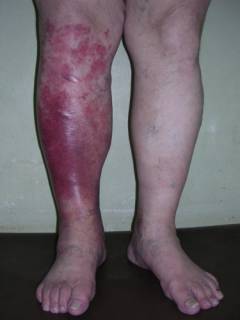 | Изменение цвета кожи на обширных участках, а не только по ходу вены. Появляется синюшный оттенок. | Синюшность связана с тем, что происходит застой крови в расширенных кровеносных капиллярах. Появление синеватого оттенка связано с тем, что в эритроцитах содержится много ненасыщенного кислородом гемоглобина. Кровообращение в участках кожи нарушается, что часто приводит к появлению трофических язв. |
| Местное повышение температуры | Кожа над воспаленной веной становится горячая на ощупь. На остальных участках кожа становится бледной и холодной из-за нарушения кровообращения в конечности. | Воспаление вызывает усиленный обмен веществ в клетках, и они при этом вырабатывают больше тепла. |
Набухание поверхностных вен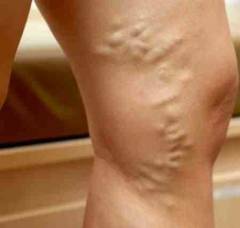 | Под кожей становятся хорошо видны поверхностные вены. | Из-за того, что нарушен кровоток по глубоким венам, большая часть крови перераспределяется в поверхностные. Этот дополнительный объем вызывает переполнение сосудов. |
| Повышение температуры до 38С. | Подъем температуры сопровождается ознобом | Повышение температуры тела – защитная реакция организма на воспаление. Повышенная температура активирует работу иммунитета и усиливает приток крови к больному участку. |
Физикальное обследование
Предварительный диагноз «тромбофлебит глубоких вен нижних конечностей» опытный врач может поставить даже без дополнительных обследований. Он уточнит ваши жалобы и проведет осмотр.
Врач попросит вас раздеться и осмотрит внутреннюю и наружную сторону каждой ноги от стопы до паха. При этом могут быть выявлены такие признаки болезни:
- набухшие поверхностные вены;
- отечность стопы и голени;
- синюшность кожи на отдельных участках;
- болезненный участок по ходу вены;
- гипертермия (повышенная температура) отдельных участков кожи.
Функциональные пробы
Тромбофлебит глубоких вен может протекать скрытно, но такие пробы позволяют врачу выявить нарушения работы вен без инструментального исследования.
Симптом Хоманса
Вы ложитесь на кушетку на спину. Ноги полусогнуты в коленном суставе. Если движение в голеностопном суставе (вращение стопы) вызывает боль и дискомфорт, то это говорит о болезни.
Проба Мозеса
- врач сдавливает ладонями вашу голень спереди и сзади;
- врач сдавливает голень с боков.
При поражении глубоких вен боль появляется только в первом случае.
Проба Ловенберга
На среднюю часть голени накладывают манжету сфигмоманометра, это аппарат которым измеряют давление. Манжету накачивают до 150 мм рт. ст. При тромбофлебите глубоких вен вы ощутите боль ниже манжеты.
Проба Опитца-Раминеса
Эта проба отличается от предыдущей тем, что манжету накладывают выше колена. При сдавливании боль чувствуется под коленом и в икроножных мышцах.
Признак Лувеля
Если при кашле или чихании вы чувствуете боль в нижней конечности, то это говорит о воспалении глубоких вен.
УЗИ/доплер сосудов (допплеровская ультрасонография)
Эта процедура необходима для уточнения диагноза. Она объединяет УЗИ сосудов и исследование потока крови. С ее помощью можно визуализировать стенку вены. При допплеровской ультрасонографии выявляются такие признаки тромбофлебита:
- суженные участки по ходу вены из-за воспаления ее стенок;
- расширенные, переполненные кровью варикозные участки вены;
- тромб в просвете вены;
- обратный ток крови через венозные клапаны.
УЗИ/доплер сосудов не инвазивная процедура. Это значит, что нет необходимости делать разрез и нарушать целостность вен. Вы просто ложитесь на кушетку, врач наносит на кожу специальный гель для лучшего контакта датчика с кожей. После этого проводят исследование: датчик медленно двигается по коже с разных сторон ноги.
При исследовании бедренной и подколенной вен, чувствительность УЗИ/доплер сосудов выше 90%, но при исследовании вен голени, этот показатель несколько ниже.
В большинстве случаев лечение острого тромбофлебита глубоких вен проводят в стационаре. Это связано с высоким риском отрыва тромба.
Мази для лечения тромбофлебита глубоких вен
Мази на основе гепарина: Гепариновая и Гепаноловая
Составляющие мазей оказывают обезболивающее, противовоспалительное действие, препятствуют свертыванию крови и образованию тромбов. А эфир никотиновой кислоты расширяет поверхностные капилляры, что помогает мази глубже проникать в ткани.
Мазь наносят тонким слоем на участок над воспаленной веной и легко втирают. Процедуру повторяют 2-3 раза в день. Для усиления эффекта применяют повязки с гепариновой мазью или с желе троксевазина. Нанесите средство на бинт, приложите к ноге. Накройте сверху вощеной бумагой и зафиксируйте эластичным бинтом. Делайте такую процедуру на ночь. Ногу подложите на подушку, чтобы улучшить приток крови. Курс лечения 14 дней.
Нестероидные противовоспалительные мази: Диклофенакол, Нурофен гель, Индовазин, Найз.
Действующее вещество этих препаратов подавляет выработку простагландинов – веществ вызывающих воспаление и склеивание тромбоцитов. Мази также оказывают мощное обезболивающее действие.
Мази и гели наносят только на неповрежденную кожу. Их нельзя использовать для компрессов. Небольшое количество препарата необходимо распределить тонким слоем над больной веной. Повторять 2-3 раза в сутки. Длительность лечения 7-14 дней.
Необходимо отметить, что хотя мази помогают обезболить, уменьшить воспаление и снизить свертываемость крови, но при тромбофлебите глубоких вен они эффективны меньше, чем при воспалении поверхностных сосудов. Поэтому местное лечение необходимо дополнить приемом препаратов в таблетках.
Общее лечение тромбофлебита
В последнее время стараются не применять антибиотики для лечения тромбофлебита глубоких вен нижних конечностей. Эти препараты вызывают сгущение крови и появление новых тромбов. К тому же было установлено, что большинство случаев воспаления вен вызвано не микроорганизмами, а другими причинами. Но если при посеве крови выявили бактерии, то без антибиотиков не обойтись.
Антикоагулянты: Гепарин, Стрептокиназа 
Гепарин вводят внутривенно или внутримышечно. Первые дни дозировка 20 000- 50 000 ЕД в сутки. Это количество разделяют на 3-4 части и вводят через равные промежутки времени. Гепарин разводят в 10 мл физиологического раствора. Через несколько дней дозу уменьшают.
Стрептокиназу (250 000 ME) вводят вместе с 50 мл изотонического раствора внутривенно капельно, по 30 капель в минуту.
Такое лечение проводят только в стационаре. Врач индивидуально подбирает дозировку и раз в 2-3 дня контролирует уровень свертываемости крови.
Нестероидные противовоспалительные средства: Бутадион, Ортофен, Индометацин
Препараты распределяются с кровью по организму и помогают снять воспаление и боль даже в глубине тканей, куда не проникают мази. Средства противопоказаны людям с язвенной болезнью желудка и патологией печени.
Принимают по 1 таблетке 2-3 раза в день после еды. Длительность лечения до 2 недель.
Ангиопротекторы: Троксерутин, Докси-Хем
Прием ангиопротектора повышает тонус вен, укрепляет их стенку, снижает проницаемость капилляров. Благодаря этому удается снизить воспаление и уменьшить отеки.
Принимают по 1 капсуле 2-3 раза в день. Курс лечения 5-7 недель.
Физиопроцедуры
УВЧ – ультравысокочастотная терапия
Вы размещаетесь в удобном положении на кушетке или в кресле. Конденсаторные пластины устанавливают с обеих сторон от пораженной вены или вдоль ее. Во время сеанса вы будете испытывать приятное тепло. Процедура длится около 10 минут, курс состоит из 6-12 сеансов.
Лечебный эффект УВЧ основан на действии электрического поля ультравысокой частоты. Ткани преобразовывают электрическую энергию в тепловую. Такое лечение приводит к рассасыванию воспалительного очага и уменьшению отеков. Улучшается работа иммунитета, кровообращение и отток лимфы в пораженном участке, быстрее проходит восстановление.
Электрофорез с лекарственными средствами
С помощью электрического тока через кожу вводят лекарственные препараты, которые уменьшают воспаление и помогают растворить тромбы. Для этих целей используют гепарин, 5% раствор ацетилсалициловой кислоты, фибринолизин, 2% раствор трентала, 5% раствор теоникола, 1% раствор никотиновой кислоты.
Вы располагаетесь на кушетке. Лекарства наносят на прокладку электрода и размещают на коже по ходу вены. Во время процедуры вы будете ощущать легкое жжение. Если покалывание станет сильным, сообщите об этом медсестре, иначе может возникнуть ожег. Процедура длится около 15 минут ежедневно, курс10-15 сеансов.
Магнитотерапия 
Магнитные поля глубоко проникают в ткани и обладают противовоспалительным, обезболивающим и противоотечным эффектом. Улучшается состояние и характеристики крови.
Парафиновые аппликации
Лечение парафином не проводят при остром тромбофлебите. Парафиновые аппликации помогают улучшить состояние сосудов, кровообращение в пораженной конечности и обмен веществ в коже. Эта процедура очень полезна людям, склонным к появлению трофических язв.
Если на ноге обильно растут волосы, то потребуется сбрить их и смазать кожу вазелином. Нагретый парафин наливают в противни слоем в 1 см. Он застывает и превращается в густую мягкую массу, которую удобно использовать для аппликаций. Слой парафина накрывают клеенкой, а сверху одеялом. Это позволяет надолго сохранить тепло. Процедура длится около получаса, курс лечения составляет 15-20 сеансов.
Гирудотерапия или лечение пиявками 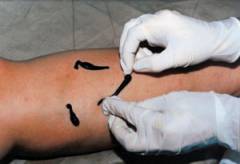
Перед процедурой кожу моют без мыла. Места, куда будут прикрепляться пиявки, смазывают раствором глюкозы. Их размещают, отступая 1 см в строну от вены в шахматном порядке, на расстоянии 5 см одна от другой. Пиявки присасываются и начинают увеличиваться в размерах, а потом сами отпадают. Их используют только 1 раз, поэтому вы не можете заразиться никакими болезнями от предыдущего пациента. Хотя процедура не очень приятная с эстетической стороны, но практически безболезненная.
При укусе пиявки в кровь попадают вещества, которые препятствуют ее сворачиванию и образованию сгустков, устраняют спазмы сосудов и улучшают кровоток. Применение пиявок снимает боль и воспаление, улучшает обменные процессы.
Показания к хирургическому лечению тромбофлебита
- Восходящий тромбофлебит – воспаление распространяется вверх по вене.
- Есть угроза тромбоэмболии легочной артерии.
- У вас были приступы острого тромбофлебита.
- Тромб оторвался от стенки вены и приближается к сафено-феморальному соустью – месту, где соединяются поверхностные и глубокие вены. В этом случае нужна срочная операция.
Противопоказания
- Поздняя стадия варикоза глубоких вен.
- Рожистое воспаление, экзема или другие воспалительные процессы на ногах.
- Тяжелые заболевания сердца.
- Старческий возраст.
- Беременность.
Операцию проводят под спинальным наркозом, когда лекарство вводят в поясничный отдел позвоночника. Такая процедура переносится легче, чем общая анестезия. Сама операция длится до 3 часов. В стационаре придется провести 2-5 дней.
Виды операций
Установка металлического кава-фильтра внутрь нижней полой вены
Для того чтобы не пропустить большой тромб в кровяное русло, в нижнюю полую вену устанавливают металлический фильтр в виде зонтика, птичьего гнезда или песочных часов. Он свободно пропускает кровь, но задерживает крупные тромбы.
Во время операции на коже и в стенке вены делают небольшой разрез, через который вводят фильтр внутрь сосуда и там его раскрывают. Если через несколько недель опасность исчезнет, то фильтр можно удалить.
Показания:
- наличие крупного тромба в просвете нижней полой вены;
- опасность тромбоэмлолии легочной артерии;
- человек не переносит антикоагулянтную терапию (лекарства разжижающие кровь)
- профилактика тромбоэмболии у людей с больным сердцем.
Недостаток – если тромб оторвется и застрянет в фильтре, то кровообращение в ноге резко ухудшиться и может понадобиться операция.
Прошивание нижней полой вены
Если нельзя установить фильтр внутрь вены, то хирург прошивает ее или накладывает снаружи специальный зажим – клипсу. Таким образом, вена перекрывается не полностью, а остаются узкие каналы, через которые может проходить кровь.
Показания
- множественные тромбы в глубоких венах;
- повторное появление тромбов;
- невозможность удалить тромбы катетером.
Недостаток – прошивание ухудшает отток крови из нижней конечности.
Эндоваскулярная катетерная тромбэктомия нижней полой и подвздошной вен
Тромбэктомия – это очистка вены от тромба и восстановление в ней нормального кровотока. Для этого используют специальные приспособления – катетеры. Через разрез 3-4 мм в вену вводят узкую гибкую трубку и с ее помощью извлекают тромб наружу или измельчают его.
Показания
- высокий риск тромбоэмболии легочной артерии;
- неэффективность медикаментозного лечения;
- тромб расположен высоко и нет возможности установить фильтр;
- онкологические заболевания, которые привели к появлению тромбофлебита.
Недостатком такого метода считается возможность повторного появления тромба на этом участке.
В некоторых случаях проводят комбинированные операции, а изредка удаляют пораженный участок вены. Тактика хирурга зависит от результатов УЗИ, состояния ваших вен и расположения тромба.
После любой операции на венах необходимо носить компрессионные чулки. Первые 3 дня их нельзя снимать, иначе высока вероятность появления новых тромбов.
| Как приготовить лекарство | Способ применения | Эффект от применения лекарства |
| Чеснок и мед. 250 г очищенного и измельченного чеснока залейте 300 г жидкого меда. Если он загустел, то растопите на водяной бане. Средство перемешайте и настаивайте 1 неделю при комнатной температуре. | Принимать по столовой ложке каждый раз перед едой. Курс лечения 40 дней. | В чесноке и меде содержатся микроэлементы и вещества, которые оказывают противовоспалительный эффект и укрепляют сосудистую стенку. |
| Отвар из шишек хмеля. 2 ст. л. шишек хмеля залить 2 стаканами кипятка и прогревать на водяной бане 15 минут. Дать настояться 30 минут. | Принимать по полстакана 3 раза в день на голодный желудок. Курс лечения 20 дней. | Эфирные масла, органические кислоты и фитонциды оказывают болеутоляющее и противовоспалительное действие, и улучшают работу нервной системы. |
| Отвар коры дуба. Столовую ложку сухой коры залить стаканом воды и прокипятить на маленьком огне 25 минут. Дать настояться в течение часа, затем процедить. | Пить 3-4 раза в день по столовой ложке перед едой. Принимать 2 недели. | В коре дуба содержатся дубильные вещества, которые снимают воспаление и укрепляют венозную стенку. |
| Листья и цветки клевера + донник. Смещать сухие травы в равных количествах и использовать для приготовления отвара. 2 чайных ложки сбора залить 300 мл крутого кипятка и дать настояться полчаса. | Принимают по 100 мл 3 раза в день после еды. Курс лечения от 10 дней до месяца. | Сбор оказывает противовоспалительное, болеутоляющее действие. Препятствует свертыванию крови, улучшает кровоснабжение тканей. |
Профилактика особенно важна для людей, которые уже сталкивались с этой проблемой, потому что тромбофлебит склонен к рецидивам. В зоне риска также люди с варикозным расширением вен, лишним весом, беременные женщины, лежачие больные, а также те, кто ведет малоактивный образ жизни и употребляет мало жидкости.
Гигиена ног
Если в конце дня вы чувствуете тяжесть в ногах, то вам помогут водные процедуры. Самая простая – контрастный душ. Обливайте ноги то теплой, то прохладной водой в течение 5-10 минут. Можете опустить ноги на несколько минут в таз с водой комнатной температуры. Хорошо бы добавить в нее несколько ложек морской соли, но подойдет и обычная поваренная соль.
Закаливание
Для профилактики тромбофлебита используют:
- контрастный душ: разница температур 3-10°С;
- обливания: в первые дни температура воды 30°С, ежедневно понижайте на градус пока не доведете до 10°С;
- обтирания прохладной водой: обтирайте тело ежедневно холодной водой с помощью небольшого махрового полотенца;
- плаванье в бассейне или в открытых водоемах;
- хождение босиком по песку или гальке.
Все эти процедуры укрепляют организм в целом, улучшают работу сосудов и помогают укрепить иммунитет. Но помните, что начинать закаляться необходимо постепенно, чтобы не вызвать ухудшения состояния.
Упражнения
Если у вас «стоячая» или «сидячая» работа, вы страдаете от варикоза, то обязательно ежедневно выполняйте несколько упражнений для профилактики тромбофлебита.
- Разгрузка вен. Положите ноги на подушку, чтобы они были приподняты под углом 20 градусов. Поглаживайте их от ступней к бедрам. Это упражнение подходит даже беременным женщинам и больным, которые вынуждены соблюдать постельный режим.
- Велосипед. Лежа на спине, крутите воображаемые педали велосипеда.
- Вращение стопами. Лежа на спине, поднимите ноги вертикально вверх. Поочередно или одновременно вращайте стопами.
- Ножницы. Лежа на спине или сидя на стуле, приподнимите ноги. Попеременно скрещивайте и разводите их.
- Шевелите пальцами. В положении сидя или лежа выпрямите ноги. Сгибайте и разгибайте пальцы ног.
- Подъем на носки. Встаньте ровно, ноги вместе, ладони прижаты к бедрам. Во время вдоха поднимайтесь на носки, а во время выдоха опускайтесь в исходное положение.
Выполняйте каждое упражнение по 3-5 раз утром и вечером.
Компрессионный трикотаж 
Диета для профилактики тромбофлебита
Первое правило – не допускайте обезвоживания. Для этого выпивайте около 2,5 литров жидкости в сутки. Это поможет не допустить сгущения крови.
Основой рациона должны стать овощи, фрукты и кисломолочные продукты. Мясо и рыба – источники незаменимых аминокислот и не стоит отказываться от них полностью. Эти продукты рекомендуют употреблять 2-3 раза в неделю в вареном, тушеном или запеченном виде.
Лишний вес – значительно повышает вероятность тромбофлебита. Поэтому старайтесь не переедать. По возможности откажитесь от кондитерских изделий, богатых жирами и углеводами.
Есть еще несколько рекомендаций, которые помогут избежать тромбофлебита:
- откажитесь от курения;
- своевременно лечите очаги инфекции (воспаленные гланды, гайморит, кариес, абсцессы)
- избегайте переохлаждения ног;
- по возможности избегайте ситуаций, когда нужно сидеть или стоять долгое время;
- если вы заметили под кожей расширенные вены, то откажитесь от посещения саун и старайтесь не проводить много времени на солнце;
- в некоторых случаях необходимо принимать препараты-ангиопротекторы: Гинкор Форт, Детралекс, Эскузан. Они улучшают состояние венозной стенки и кровообращение в окружающих тканях, не дают развиться воспалению.
Лечение тромбофлебита в домашних условиях возможно, если болезнь не вышла за пределы голени, и нет опасности перехода тромба в глубокую венозную систему. Определить это может только врач, поэтому прежде чем приступить к самостоятельному лечению проконсультируйтесь со специалистом.
Если болезнь началась остро, то соблюдайте постельный режим, следите, чтобы нога была приподнята. Для усиления эффекта сочетайте народные методы лечения с местной медикаментозной терапией.
Местное лечение
- Мази, содержащие гепарин: Лиотон–гель, Гепатромбин. Улучшают кровообращение, изгоняют жидкость, которая застаивается в тканях, препятствуют росту тромба. Наносят на больной участок 2-3 раза в день.
- Мази с нестероидными противовоспалительными средствами: Индометациновая мазь, Дип-рилиф, Индовазин. Избавляют от боли, эффективно снимают воспаление. Используют небольшое количество препарата 3-4 раза в день. Курс лечения не должен превышать 10 дней.
- Мази с рутозидом: Венорутон, Рутозид. Улучшают состояние венозной стенки, уменьшают отечность, снижают болезненность. Применяют 2 раза в день, небольшое количество геля втирают до полного впитывания. После того, как наступит улучшение, мазь или гель используют 1 раз в день.
- 10 г плодов конского каштана без кожуры (1 небольшой каштан) измельчите и залейте 100 мл водки. Оставьте настаиваться на 7 дней в темном месте. Принимают по 30 капель 3 раза в день за полчаса до еды.
- Ножные ванны с конским каштаном. 50 г измельченных плодов или цветков каштана прокипятить 5 минут в 1 литре воды. Остудить и использовать для ванночек.
- Снять воспаление помогут свежие листья сирени. Их нужно прикладывать к больному месту на ночь в виде компресса.
- 2 столовые ложки бодяги залить 500 мл крутого кипятка. Настоять в течение часа. Смочить в настое марлю и приложить к воспаленному участку. Сверху покрыть целлофаном и слоем ваты или шерстяной тканью. Зафиксировать эластичным бинтом и оставить компресс на ночь.
- Участки тромбофлебита растирайте на ночь яблочным уксусом, разведенным напополам с водой.
Если через 4-5 дней вы не заметили улучшения или признаки воспаления распространяются выше, то срочно обратитесь к врачу.
Для того чтобы поддерживать вены в тонусе и не допустить рецидива болезни, необходимо ежегодно весной и осенью в течение месяца проводить курс лечения народными средствами.
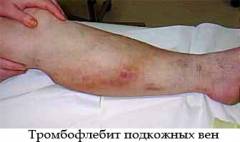
Подкожный тромбофлебит часто возникает у людей с варикозным расширением вен. Спровоцировать воспаление в венах может инфекция, травма, аллергическая реакция, длительное пребывание в стоячем или сидячем положении.
Симптомы подкожного тромбофлебита:
- под кожей прощупывается болезненный и узловатый тяж;
- кожа над веной краснеет;
- в месте воспаления появляется отек, который не распространяется на всю ногу;
- кожа над веной горячая на ощупь.
Лечение подкожного тромбофлебита
Во время болезни нужно соблюдать постельный режим. Для местного лечения используют мази и гели. На протяжении недели 3 раза в день осторожно наносят Гепариновую мазь.
На ночь можно положить спиртовой компресс для уменьшения воспаления. Сложенную в несколько слоев марлю смачивают водкой, сверху накрывают целлофаном, потом кладут слой ваты и фиксируют компресс эластичным бинтом.
Днем для уменьшения воспаления прикладывают пластиковую бутылку со льдом, завернутую в полотенце.
Когда через несколько дней воспаление спадет, можно будет ходить. Каждое утро бинтуйте ногу эластичным бинтом или надевайте компрессионные чулки, которые улучшают кровообращение и снижают риск распространения воспаления в другие участки вен.
При подкожном тромбофлебите назначают
- Детралекс, Аспирин (по 1/4 таблетки 2 раза вдень) для улучшения венозного кровообращения;
- Супрастин, Тавегил (по 1 таблетке 2 раза вдень) снижают риск появления новых тромбов из-за аллергии;
- Гепарин, Фенилин (по 1 таблетке 3 раза в день). Эти препараты должен назначать и дозировать только врач!
При этом 1-2 раза в неделю необходимо контролировать свертываемость крови.
Тромбофлебит серьезное заболевание, которое требует квалифицированной медицинской помощи. Поэтому не увлекайтесь самолечением. Обращайтесь к врачу при первых симптомах тромбофлебита и ваши вены скоро вновь станут здоровыми.
источник