Иногда даже у относительно здорового человека болят кости. В ревматологии патологическое состояние, когда пациента болят кости — это остеоалгия. Все кости и суставы могут болеть из-за разных причин, среди которых инфекции, процессы дистрофии, дегенерации.
Почему болят костные, суставные, мышечные ткани? В человеческом организме больше 200 разных костей, соединенных суставами, связанных миоволокнами со связками, питающихся сосудистыми тканями. Если нарушена функция какой-либо структуры организма, то возникнет боль в костях и суставах.
Боль в суставах, в костях чаще не будет резкой, он она изнуряет человека постоянно, анальгетики устранят ее на небольшой период. Если не будут устранены причины боли, то неприятные ощущения быстро вернутся. Только специалист поможет человеку установить правильный диагноз и назначит лечение.
Когда у пациента болят кости ног, рук, одновременно еще болят суставы, то обстоятельства, вызывающие боль, могут быть разными:
- Человек перетренировался или изнурительно работал физически.
- В организме не хватает витаминов Д, ряда В, кальциевых, магниевых, калиевых соединений.
- Нарушен метаболизм, имеется избыточная масса тела.
- Произошел сбой функций эндокринной системы.
- Нарушены микроциркуляторные процессы.
- У пациента болит кость из-за того, что он лечился гормональными средствами.
- Ломоту во всем теле вызывает долгая обездвиженность, вызванная тяжелыми патологиями.
- Ломит кости, ломят суставы у людей из-за того, что они долго ходят, стоят. Дети страдают болезненностью чаще из-за того, что они активно растут.
- Если человек переутомился, переохладился, страдает долго от стрессов, то у него также появятся неприятные ощущения.
- Дискомфорт возникнет из-за влияния пагубных привычек.
Болевые ощущения могут возникнуть из-за того, что пациент ушибся и травмировался, из-за чего косточка треснула, переломалась, сочленение вывихнулось, связки растянулись, разорвались. Еще болевой синдром всех костных тканей возникнет потому, что человек страдает:
- Остеомиелитом, артритом, ревматизмом, оститом и иными воспалительными, инфекционными процессами костных тканей.
- Остеопорозом.
- Тромбофлебитом, варикозным расширением венозных сосудов, васкулитом, атеросклерозом, облитерирующим эндартериитом и иными сосудистыми патологиями.
- Сахарным диабетом.
- Онкологией.
- Дифференцированной формой унаследованной недостаточности соединительной ткани, проявляющейся патологиями сердца, сосудов, костей (синдром Марфана), остеопетрозом, гиперостозом и иными генетическими отклонениями.
- Плоскостопием.
- Патологиями паратиреоидных желез, приводящих к нарушенному кальциевому метаболизму.
- От интоксикации разных токсических соединений, включая свинец.
- Психическими отклонениями, заболеваниями ЦНС.
- Иными патологиями.
Болевой синдром конечностей возникнет тогда, когда человек долго работал физически. Перегружаются из-за избыточной массы тела, беременности ступни, также происходит перегрузка коленей, позвоночного столба. Нарушается микроциркуляция, развивается варикоз с эндартериитом, атеросклеротическими изменениями.
Если человек изнурительно работает физически, носит тяжелые предметы, то у него страдают руки. Верхние конечности будут болеть из-за патологических процессов в связках, нервах, миоволокнах. Бедренная зона чаще болезненна из-за артрозных, остеопорозных изменений.
У некоторых больных имеются жалобы на болевой синдром ног, проявляющийся в спокойном состоянии при нажатии. Резкий дискомфорт проявится во время надавливания на пораженную зону из-за травмы, когда пациент сломал руку, ногу, растянул или разорвал связки, повредил кожу. Неприятные ощущения при надавливании вызываются инфекционными процессами, недостатком витаминных, минеральных компонентов, патологиями костных тканей, реберным хондритом (синдром Титце).
При такой боли пациент не может точно сказать, где конкретно у него болит, это значит, что болевой синдром не имеет четкой локализации. Так проявляется блуждающий артрит, который чаще диагностируется у стариков. Болевые ощущения сопровождаются отеками, гиперемией.
Этот патологический процесс может развиваться медленно или стремительно, осложняется полиартритом. Возникает из-за изменений, связанных с возрастом, инфекционных патологий, воздействия низких температур, отягощенной наследственности, нарушенной работы эндокринной системы, травмирования, патологий ЦНС.
Когда неприятные ощущения чувствуются ночью внутри кости, то высока вероятность того, что пациент страдает деформирующим оститом. Человека будет болеть каждая часть тела, поражаются все костные ткани, они деформируются, нарушается процесс их перестройки, возникают неврологические расстройства.
Патология провоцируется гиподинамией, нарушенным водным, солевым метаболизмом, истощенными стенками органов пищеварения. При прогрессировании заболевания кишечный тракт, желудок не будет упругим, нарушатся функции этих органов. При костной деструкции всасывается большой объем солей, они будут накапливаться, удерживаться организмом.
Если кость травмирована, то возникнет острый болевой синдром. При ушибах он минимален, когда кость переломана, то он интенсивный. Кроме боли, пораженная зона становится менее подвижной, отечной, появятся кровоизлияния, когда травма открытая, то появится геморрагия. Чаще травмируются и болят конечности. При черепно-мозговой травме человек может утратить сознание, его заболит и закружится голова, будет тошнить, рвать.
Тазовые кости с грудиной, позвонками, ребрами, иные костные ткани болезненны из-за патологических процессов в крови, органах кроветворения, красном костном мозгу. При множественной миеломе красный костный мозг поражается злокачественным новообразованием. Повышается хрупкость костных тканей, позвонки становятся более восприимчивыми к механической нагрузке, что проявится компрессионными переломами, ущемленными нервами.
При остром лейкозе наблюдается ноющий характер болевых ощущений в различных костных структурах. Больной будет вялым, у него появится гипертермия, увеличатся лимфоузлы с селезенкой. При хроническом миелолейкозе кроме болевых ощущений в костных тканях наблюдаются инфекционные процессы, печень с селезенкой увеличены, пациент сильно потеет.
Характеризуется гнойными, некротическими воспалительными процессами костей, вызванными патогенными бактериальными микроорганизмами. Инфицируются костные ткани, иногда происходит поражение костного мозга. К поврежденной бактериями кости присоединяются лейкоцитарные клетки крови. После ферментационных процессов кость разлагается.
При септикопиемическом типе заболевания, кроме ломящих болевых ощущений, в костных тканях наблюдается гипертермия с гемолитической желтухой, пациента знобит, его сильно болит голова, он рвет. При локальном остром остеомиелите наблюдается болезненность костных тканей, контрактура, из-за которой сгибание, разгибание суставов не будет полным. При гематогенном остеомиелите токсической формы кроме болевого синдрома развивается сильная интоксикация.
Причина костной размягченности, ломкости костей, заключается в дефиците витамина Д, иных полезных компонентов, нарушенном метаболизме. Дефицит минералов в костных тканях возникает из-за высокой фильтрации почек, нарушено всасывание минералов кишечным трактом. У пациента болят кости с суставами, уменьшен тонус миоволокон, наблюдается их гипотрофия. В будущем скелет деформируется.
Редкая генетическая патология, характеризуется болезненностью костных, суставных тканей. Кроме ноющего болевого синдрома, у пациента нарушено дыхание, ослаблены мышцы, также наблюдается судорожный синдром с нефрокальцинозом.
Чтобы правильно установить диагноз, пациенту требуется пройти диагностику:
- Рентгенография.
- УЗИ.
- КТ, МРТ.
- По показаниям проводят пункцию, биопсию костей.
- Проводят общий, биохимический анализ крови. Определяется кровь на глюкозный, кальциевый уровень, также определяют параметр С-реактивного белка.
Что делать при болезненности костей. Когда установлена причина симптомов, назначаются лечебные меры. Хондропротекторные средства нормализуют трофику суставных, костных тканей. Лечение долгое, не менее 3 месяца. Показаны витаминные комплексы, наружные средства. Антибактериальные средства ликвидируют патогенные бактерии, применяют при открытой травме, сифилисе, костном туберкулезе.
Фосфорные, кальциевые препараты с витамином Д3 показаны при сниженной плотности костей, рахите. С помощью венотоников укрепляются стенки сосудов. Цитостатические, химиотерапевтические средства нужны при онкологии. Диетический рацион больного должен быть обогащен витаминными, минеральными компонентами. Больной должен питаться сбалансированно. Алкоголь употреблять запрещено.
Благодаря наколенникам, ортезам, корсетам пациенту легче переносить нагрузки. Показаны физиотерапевтические процедуры:
- Электрофорез: под кожу вводится лекарство с помощью электрического тока определенной частоты.
- Криотерапия: применяется холодный азот.
- С помощью солевых, натриевых ванн устранится болевой синдром.
- Лазеротерапия обезболит пораженные участки.
- ЛФК (лечебная физкультура) с массажем.
Народные средства применяются дополнительно к основной терапии, перед применением этих методов требуется проконсультироваться с доктором. Измельчается лавровый лист 25–30 г., заливается стаканом кипящей воды, настаивают от 3 до 4 часов. Принимают по 100 г 5 или 7 суток, за день выпивают 2 раза.
Смешивается сок из листков золотого уса с каким-либо кремом согревающего воздействия, наносят на пораженные зоны. Неприятные ощущения исчезнут через 2 или 3 сеанса. Берут 50 г. сока алоэ со 100 г. меда, 150 г. водки. Ингредиенты досконально перемешиваются, наносят на марлю, прикладывают к пораженной зоне. Применяют перед сном.
Берут 200 г. водки, 3 белка из яйца, 1 столовую ложку горчичного порошка с камфорным маслом. Компоненты перемешиваются, настаиваются не более 2 часа. Обрабатывают пораженные зоны за день не более 2 раз. Берут пару частей меда с одной частью сока лимона, одной частью скорлупы яйца. Настаивают в холодильной камере, принимают по 2 чайные ложки за сутки.
При суставных воспалениях измельчается скорлупа яйца. Молоко смешивают с полученным порошком. Компресс наносят на пораженную область перед сном, применяют неделю. При артрозе применяют растирку, основу которой составляет яблочный уксус с медом. Компоненты смешиваются в одинаковом соотношении, настаиваются 3 часа. Применяют наружно на пораженные участки не менее 3 недель.
Требуется избегать перепада температур. Надо контролировать физическую нагрузку, после которой требуется отдыхать. Питаться следует сбалансировано продуктами, богатыми витаминными, минеральными компонентами, от пагубных привычек надо полностью отказаться. Если у человека избыточный вес, то его надо снизить.
При возникновении неприятных ощущениях в костях надо не игнорировать проблему, а обращаться к доктору, который назначит диагностику, индивидуальное лечение. Если больной будет лечиться самостоятельно, то он сильно рискует своим здоровьем, жизнью. Возникнут необратимые патологические изменения, вылечить которые не всегда возможно.
источник
Определенная тревога и беспокойство появляются у человека, который ощущает боль в костях. Страх перед опасным заболеванием заставляет обратиться к врачу. Мало кто знает, что симптом не всегда имеет патологическое начало. Сильные перегрузки во время интенсивной физической активности могут стать одной из причин появления болезненности. Конечно, множество болезней проявляются костной болью различного характера и интенсивности. Для успешного лечения потребуется точная диагностика причины болевых импульсов. В терапию традиционно входят препараты, физиотерапия, массаж и ЛФК.
Одной из основных жалоб, которую можно услышать на приеме у доктора – ломота или боль в костях. Внезапная или хроническая ноющая болезненность может стать последствием травм, инфекционных заболеваний или патологий основного характера.
Нередко неприятное болевое чувство появляется у метеочувствительных людей. Особенно внимательно нужно отнестись к подобному симптому у людей после 60 лет, когда дегенерация костной ткани может стать закономерным процессом.
Человеческий скелет насчитывает более двухсот костей, соединенных в одно целое при помощи соединительной ткани. От здоровья костной системы зависит состояние всех органов и систем организма. Деформационные изменения различного характера могут повлиять не только на походку или осанку человека, но и вызвать сбои в работе сердца или центральной нервной системы.
Для поддержания костной структуры в оптимальном состоянии потребуется слаженность кровеносной системы и обменных процессов. Кровь выполняет транспортную функцию и доставляет к костям не только питательные вещества и кислород, но и «строительные» соединения, которые являются непосредственными участниками реакций костеобразования. Обменные сбои, нарушения иннервации различной этиологии вызывают боль в костях, которая свидетельствует о патологическом процессе, который необходимо срочно устранить.
Боль в костях – полиэтиологический симптом. Болевая реакция может поражать любую части тела человека. Дискомфортные ощущения становятся результатом неправильного питания или опасного заболевания, которое не зависит от образа жизни.
К основным причинам боли в костях относят следующие факторы:
- Перегрузка опорно-двигательного аппарата во время занятий фитнесом. Такое явление появляется у нетренированных людей, которые внезапно решили заняться спортом, или при непривычно повышенной нагрузке на кости и суставы.
- Дефицит микроэлементов (магния, кальция) и витаминов группы B, D.
- Малоподвижный образ жизни, ожирение.
- Травматизм стоит на одном из первых мест при появлении болевой реакции. Повреждения с нарушением анатомической целостности тканей или без него являются источником синдрома, который может отличаться по силе и длительности.
- Патологические изменения, связанные с воспалительными или инфекционными процессами с вовлечением костной ткани.
- Нарушение кроветворения и иммунных процессов с поражением красного костного мозга.
- Дегенерация тканей, вызывающая деформацию и разрушение костной ткани, или сбой в обменных процессах, что часто является следствием друг друга.
- Опухолевидные разрастания, локализующиеся в костях, которые имеют злокачественную природу происхождения.
Отметив особенность проявления болезненных ощущений можно предположить причину негативной реакции организма. При локальном раздражении нервная система передает закодированный сигнал, который преобразуется в болевой синдром.
Если боли предшествовала интенсивная нагрузка при занятиях спортом, тяжелой физической работе, подъеме тяжестей, болезненность может появиться не сразу, а спустя непродолжительное время. В первые дни симптом может отличаться интенсивностью, а позднее становиться слабее. Такие боли не беспокоят ночью, но напоминают о себе при физической активности.
В некоторых случаях боль в костях появляется при нажатии, но не беспокоит в спокойном состоянии. Такая особенность наблюдается в посттравматический период, после инфекционных процессов, при дефиците минеральных веществ. Резкая болезненность при пальпации костной структуры «говорит» о повреждении ее анатомической целостности (при переломах).
Развитие воспалительного процесса в суставах (артрит) дает эффект блуждающей болезненности. При такой реакции больной не может определенно указать болезненную точку, болевой эффект распространяется на всю поверхность кости. Прогрессирующий артрит, как и любое воспаление, всегда сопровождается характерной симптоматикой: отечностью, гиперемией, потерей функциональности.
Беременные женщины нередко жалуются на болевое чувство в бедре, голени, стопы и области малого таза. Взаимосвязь наблюдается во время ежедневно растущей нагрузки на кости и сочленения при физиологическом наборе веса. При болях беременных достаточно применения ортопедических изделий для разгрузки опорно-двигательного аппарата: дородовой бандаж, ортопедические стельки, компрессионное белье.
Ночные боли в костях требуют пристального внимания. Симптом может быть признаком развивающегося остита (воспаление костной ткани) или злокачественных новообразований. Боли, беспокоящие в любое время суток, часто сопровождают хронические процессы стойкой дегенерации тканей.
Теоретически боль в костях ощущается на пораженном участке. В действительности это не совсем верное предположение, болезненность может быть иррадиирующей, а очаг патологического процесса удаленным от места боли. В большинстве случаев человек может четко указать, где его беспокоит болевое чувство, что помогает в предварительной диагностике.
Основные участки расположения боли в костях:
- Нижние конечности подвергаются болевой атаке чаще всего. Виной данной локализации является ежедневная нагрузка, которую испытывают ноги. Поэтому появление болезненности при непродолжительной физической активности может указывать на наличие остеопороза, а боль, которая сопровождается расстройством чувствительности и перемежающейся хромотой, о прогрессировании атеросклероза. Бедренная кость болит при артрозах или асептическом некрозе головки бедренной кости. Ступни страдают при плоскостопии, невроме Мортона, пяточной шпоре, подошвенном фасциите. Болезненность голени чаще имеет этиологию специфического характера: ночные боли при сифилисе, проявление остеохондропатии – синдром Остгуда-Шлаттера, варикозное заболевание вен, атеросклероз, облитерирующий эндартериит, при траншейной лихорадке, возбудителем который являются платяные вши.
- Кости малого таза болят при дегенеративных (коксартроз) или инфекционных заболеваниях (туберкулез), остеопорозе или болезни Пертеса в юном возрасте. К непатологической причине относится нагрузка и гормональная перестройка во время периода вынашивания ребенка, когда плод растет и оказывает давление на малый таз.
- В области грудной клетки болезненность может возникать по ходу ребер, а также в ключичной кости, грудины или сегментах грудного отдела позвоночника. Болевые ощущения грудной клетки часто бывают результатом остеохондроза, грудного спондилеза. Интенсивная болезненность, напоминающая покалывания, сопровождает воспалительный синдром Титце (реберный хондрит). Острой нейрогенной болью проявляется межреберная невралгия, а изнуряющие боли постоянного характера – при остеосаркоме (онкологии).
- Боль в костях черепа чаще бывает следствием дегенерации шейных позвонков (остеохондроза), при которой болевое ощущение распространяется на область черепной коробки. Гипоксия клеток головного мозга, как результат нарушения кровообращения, сопутствует многим заболеваниям. Быстрорастущие опухоли онкологической этиологии приводят к хронической болезненности, купирование которых невозможно без наркотических анальгетиков.
- Кости верхних конечностей подвергаются активной двигательной нагрузке, поэтому появляющаяся болезненность ухудшает качество жизни человека. Плечо может болеть при растяжении связок или мышц, воспалении синовиальной сумки (бурсите) или при разрастании опухолей, что случается очень редко. Боль в костях предплечья обычно связана с остеомиелитом или эпикондилитом (боль в надмыщелках плечевой кости), также появление симптома обусловлено нарушением иннервации, поражением соединительной и мышечной ткани. В многочисленных костях кистей рук болевая реакция возникает при поражении суставов ревматизмом, подагрой, дегенеративно-дистрофическими процессами.
Болевой симптом появляется при патологических преобразованиях и всегда сопровождается дополнительными признаками. Так, если человек жалуется на ломоту и боль в костях при проявлениях простудного заболевания (насморк, кашель, гипертермия), в данном случае болевое ощущение является одним из проявлений гриппа или вирусного заболевания.
Если синдром возникает в ночное время, сочетается с отечностью и деформацией больной кости, подозрение падает на развитие онкологического заболевания. Локализация болезненности в любой части тела, сопровождающаяся частыми переломами костей, повышенной потливостью, увеличением лимфатических узлов и живота, возможно развитие лейкемии (рака крови).
Пронзительная боль на фоне лихорадочного состояния, сильной отечности, потерей двигательной способности, покраснения и формировании свища, из которого вытекает гной, – явный признак остеомиелита. Сочетание боли с увеличением уровня глюкозы в крови, раздражительностью, широко раскрытыми глазами, тахикардией (учащением пульса), повышением артериального давления возможны проблемы эндокринного характера (гипертиреоз).
Боль в костях, при которой отмечаются красные щеки, угри на лице, большой живот, ожирение в верхней части туловища, подавленным состоянием вероятно присутствие гиперкортицизма (увеличение синтеза гормонов надпочечников). Выраженные деформации позвоночника, частые переломы настораживают и предполагают развитие остеопороза.
Нарушение походки в сочетании с ограничением подвижности в суставе может стать следствием остеохондропатии бедренной кости (асептического некроза). Если клиническая картина осложняется увеличением в размере сустава, который краснеет и становится горячим наощупь, вероятнее всего в суставных тканях развивается воспаление – артрит, синовит.
Появление болевого ощущения в костях не выделяется в качестве самостоятельного синдрома. Чаще всего болевая реакция является одним из симптомов многочисленных патологий. К числу болезней, являющихся первопричинами костной боли, относят не только патологии опорно-двигательного аппарата, но и заболевания кровеносной, иммунной системы, а также обмена веществ.
Частые патологии, провоцирующие боль в костях:
- Остеомиелит – гнойный процесс с образованием некротических участков в костной структуре. Причиной может стать инфицированная рана, в результате проникновения возбудителя гематогенным путем (через кровь), при выполнении медицинских процедур в антисанитарных условиях (пломбирование зубов, эндопротезирование). Заболевание имеет яркую клиническую картину: пульсирующую боль, высокую температуру тела (до 40 градусов), рвоту, помутнение сознания (бред, галлюцинации), рвоту. Характерным признаком является образование свищей, из которых сочится гнойный экссудат.
- Артрит – воспалительное заболевание сустава, которое сопровождает боль в костях, отек, покраснение и частичная утрата функции движения. Выраженность симптоматики зависит от динамики воспалительной реакции.
- Остеопороз – динамично развивающаяся болезнь с нарушением метаболических реакций, которая приводит к снижению прочности костной ткани. Среди причин можно выделить наследственный фактор, скудное питание, эндокринные нарушения и другие. Основным признаком является повышенная ломкость костей из-за отсутствия достаточного количества кальция, результатом которой являются частые переломы.
- Туберкулез костей – инфекционная патология, возбудителем которой является палочка Коха. В начале развития у больного наблюдается повышение температуры до субфебрильных значений (37,1 – 37,3 градусов), вялость, тянущие боли. С переходом патологии в артритическую фазу появляется лихорадка, уменьшение длины пораженной конечности, хромота, деформация позвоночника, выраженная болезненность.
- Болезнь Осгуда — Шлаттера – остеохондропатия бугристости большеберцовой кости. Болезни подвергаются юноши и мальчики подросткового возраста. Патология развивается после травматизации голени. В группу риска входят дети, активно увлекающиеся спортом. Первыми признаками являются боли при сгибательных движениях, при надавливании на место поражения ощущается болезненность, при ухудшении болевой синдром становится выраженнее и иррадиирует в переднюю мышцу бедра.
- Бурсит – воспаление синовиальной сумки с образованием болезненного уплотнения (бурсы, наполненной экссудатом). К причинам относят травмы, инфицирование из отдаленных участков поражения. Проявляется клиникой, характерной для воспаления: отечностью, гиперемированными участками, местным повышением температуры тела.
- Асептический некроз головки бедренной кости – дистрофия эпифиза при резком ограничении циркуляции крови в области тазобедренного сустава. Патология относится к разряду остеохондропатий. Некротическое расслоение костной ткани происходит без участия патогенных микроорганизмов. Проявляется сильной болью, контрактурой тазобедренного сустава, нарушением походки, укорочением конечности. При отсутствии лечения осложняется деформирующим коксартрозом, исеривлением позвоночника (сколиозом).
- Синдром Титце – воспалительная реакция, локализующаяся в хрящевой ткани в передней части грудной клетки. Причиной патологии могут стать травмы, инфекции, аллергический фактор, заболевания верхних дыхательных путей (пневмония, бронхит), скудное питание, приводящее к дистрофии. Ноющая боль появляется в месте воспаления и иррадиирует в верхние конечности, постепенно усиливаясь при чихании или кашле.
Целью диагностических манипуляций является установка точной причины, чтобы узнать, почему появляется боль в костях. От правильности диагноза зависит полное избавление от неприятной болезненности в костном аппарате. Первым этапом является посещение медицинского специалиста (терапевта, ортопеда, травматолога при травмах). На приеме доктор проводит осмотр и собирает подробный анамнез.
Чтобы оценить общее состояние и выявить скрытые процессы, назначается лабораторное исследования крови и мочи. При подозрении на онкологию проводится биопсия. Для определения возбудителя гнойного воспаления показан забор внутрисуставного экссудата во время диагностической пункции.
Аппаратное исследование проводится следующими методами:
- рентгенография;
- магнитно-резонансная томография;
- допплерография;
- артроскопия;
- дискография или миелография.
Боль в костях доставляет много неприятных моментов. Избавиться от дискомфортного состояния поможет комплексное лечение, основанное на обезболивании лекарственными препаратами, физиотерапевтическими процедурами, назначением массажа и комплекса лечебных упражнений. Важен отказ от вредных привычек (курения и употребления алкогольной продукции), а также составление рациона сбалансированного диетического питания, которое восполнит дефицит витаминов и микроэлементов.
Медикаментозная терапия заключается в назначении НПВС (Кеторол, Некст, Ибупрофен), чтобы снять боль и уменьшить воспаление. Анальгетики (Темпалгин, Баралгин) обладают обезболивающим действием, избавляя от болезненности на непродолжительной срок. При сильном воспалении, если терапевтический эффект от нестероидных препаратов недостаточный, используют глюкокортикостероиды (Гидрокортизон, Преднизолон, Депо-Медрол). Для остановки дегенерации хрящевой и костной ткани проводят длительное лечение, используя хондропротекторы (Терафлекс, Дона, Хонда). Подбором препарата и его дозировки должен заниматься лечащий врач, самолечение чревато негативными последствиями.
Боль в костях не появится, если регулярно проводить курс массажа и заниматься лечебной физкультурой. Комплекс упражнений ЛФК составляет доктор после полного обследования пациента. Сеансы проходят под наблюдением инструктора ЛФК, который обучит технике выполнения и проконтролирует соблюдение терапевтической нагрузки.
Физиотерапевтическое лечение назначается в фазу стойкой ремиссии. Для улучшения кровообращения, восстановления обменных процессов и регенерации тканей используют лечебные свойства низкочастотных электрических токов, магнитного поля, лазерных лучей.
Предупредить боль в костях полностью невозможно. Патологические процессы невыясненной этиологии могут поразить любого человека, но соблюдая общеизвестные правила можно снизить риск болезненности в костной структуре. Правильное питание и здоровый образ жизни без вредных привычек сохранит здоровье не только костной системе, но всему организму в целом.
Лечение хронических заболеваний и плановая профилактика осложнений, которая заключается в контроле жизненно важных показателей АД, глюкозы, холестерина, не допустит развития осложненных состояний. Обращение к врачу должно стать нормой, если появилась боль в костях, чтобы провести обследование и начать эффективное лечение.
источник
Болеть кость на ноге может по самым разным причинам. Это очень частая жалоба пациентов ортопеду, ревматологу, травматологу, артрологу. У женщин это чаще всего жалобы на боли в большом пальце стопы. Во время беседы нередко врач выясняет их привычку ходить на высоких каблуках. Конечно, это красиво, но угроза искривления первого пальца в таких случаях обязательно имеется.
Головка плюснефалангового сустава большого пальца (косточка) начинает выпирать наружу и называется это «вальгусная деформация стопы» или «халюс вальгус стоп». Причем большой палец настолько отклонен в сторону, что перекрывает второй палец на ноге.
Подвержены этой патологии женщины, потому что связки у них более слабые, чем у мужчин, которые, хотя и не ходят на каблуках, но также могут испытывать нагрузку на стопы.
В 70 % случаев имеет место наследственный фактор. Хрящ, который в норме должен быть эластичным и прочным, в результате генных нарушений покрыт мутированным коллагеном, от этого развитие сустава нарушается, растет внутренняя косточка.
Второй причиной можно назвать всевозможные патологии суставов, когда в них происходят дегенеративные процессы, воспаления, кровоизлияния в суставную сумку, рост остеофитов, остеопороз и пр.
Еще одна причина – эндокринные нарушения, такие как диабет или ожирение (они увеличивает износ суставов).
Помимо этого, должны быть и провоцирующие факторы:
- обувь не по размеру, высокий каблук, что приводит к длительному неестественному положению стопы, из-за чего сумка большого пальца воспаляется;
- ревматизм (запускается наследственностью);
- травмы и микротравмы стопы с нарушениями связок (приводят к отеку и воспалению косточки);
- поперечное плоскостопие;
- пожилой возраст (с годами синтез коллагена практически прекращается и сустав становится нестабильным);
- климакс (снижение эстрогена повышает холестерин и вызывает развитие атеросклеротических бляшек на стенках сосудов, ведет к остеопорозу);
- профессиональные нагрузки и усиленные занятия спортом;
- дефицит витаминов А, Д, С, Е;
- нехватка минералов (магния).
- покраснение большого пальца сбоку;
- быстрая утомляемость ноги и отеки на ней;
- около большого пальца кость на ноге болит на протяжении дня;
- мозоли большого пальца;
- утренний подъем сопровождается острой болью в стопе;
- у основания пальца появляется утолщение.
Далее боль появляется при ходьбе или стоянии. При передвижении возникает хромота, на подошвенной стороне фаланг появляются натоптыши. Даже в покое ощущается постоянный дискомфорт в стопе, пальцы искривляются.
Отклонение пальца в норме не должно превышать 10 градусов. При патологии градус увеличивается. В суставном хряще появляются остеофиты, они нарушают амортизацию стопы, из-за чего возникает воспаление. Суставной хрящ постепенно отекает, краснеет и болит.
- Первая степень. Смещение большого пальца менее 20 градусов. Визуально он не изменен, кроме почти незаметного утолщения. Неудобство не столько физическое, сколько эстетическое. После длительных нагрузок появляется небольшой дискомфорт.
- Вторая степень. Смещение пальца – 20-30 градусов. Из симптоматики: косточка краснеет, дискомфорт становится частым, долгая ходьба вызывает небольшую болезненность.
- Третья степень. Смещение – до 30-50 градусов. Симптоматика: косточка болит, она припухает и краснеет, подвижность сустава ограничена. Боль терпимая, хотя и постоянная.
- Четвертая степень. Смещение – свыше 50 градусов. Симптоматика: очень болит кость на пальце ноги при ходьбе, может быть хромота. Появляются мозоли на верхних кончиках пальцев. Обувь становится подобрать сложно из-за болей.
Когда болит кость на ноге, многие это игнорируют, но осложнения не заставят себя ждать:
- множественное поражение суставов ног с развитием артроза;
- увеличение деформации пальца;
- нарушения осанки.
Лечение вальгусной деформации стопы занимает много времени, целью терапии становится замедление прогрессирования процесса и улучшение функции сустава. Сама эффективность лечения зависит в первую очередь от возраста больного, его активности и степени смещения пальца.
Артрит или артроз требуют длительной медикаментозной терапии. При инфекционном артрите лечение антибактериальное, при иммунологических патологиях применяют супрессоры.
Снятие боли и воспалений при местном лечении проводится путем применения нестероидных противовоспалительных кортикостероидных мазей.
При затихании острого процесса назначают хондропротекторы для нормализации обмена веществ в суставах. В последнее время для этого рекомендуют часто «Хондролон». Действующее вещество этого иммунопрепарата — хондроитина сульфат. Производится лекарство в России.
В составе препарата «Хондролон» содержатся протеогликаны, которые обеспечивают защиту хряща, подавляют активность фермента, разрушающего его, также они улучшают обмен веществ в пораженных тканях. Лекарство снимает боль и воспаление, восстанавливает хрящевую поверхность, регулирует секрецию синовиальной жидкости.
Также для лечения применяют парафиновые ванны, ЛФК, массаж, витаминотерапию. При 1-2 степени смещения эффективно консервативное лечение. Это использование ортопедических фиксаторов, стелек и межпальцевых пластин. Они равномерно распределяют нагрузку на стопу и не дают пальцу искривляться, облегчают ходьбу и снимают боль.
Массаж стоп в виде спиралевидного разминания косточки улучшает кровообращение и активирует поступление питательных веществ в сустав, способствует расслаблению мышц и связок. Курс составляет 10 дней по 20 минут, затем перерыв на 3 недели.
Специальные упражнения выполняются ежедневно. Они постепенно восстанавливают подвижность и укрепляют сустав.
- собирание пальцами ног мелких предметов с пола;
- рисование карандашом в пальцах ноги цифр или букв;
- расправление скомканной ткани на полу пальцами ног;
- хождение на носочках.
Также улучшают состояние травяные ванночки и ограничения нагрузок на стопы.
Хирург-ортопед принимает решение об операции после изучения снимка рентгена. Исправление деформации называется остеотомией. Обычно это происходит при неэффективности консервативного лечения.
Существует более 150 методов корректировки вальгусной деформации стопы: шевронная остеотомия, удаление остеофитов, артродезирование и пр. Вид операции выбирается врачом. Остеотомия бывает закрытая и открытая.
Закрытая проводится без разрезов через проколы, это малотравматичный способ. Больной выписывается на другой день после процедуры.
Лечение косточки на ноге в домашних условиях предполагает использование фиксатора, стелек и пластин между пальцами.
- на 1-2 стадии патологии, когда нет еще постоянных болей;
- при ожирении на время, пока больной нормализует вес;
- после операции во время реабилитации фиксатор обеспечивает стопе покой.
- Обувь должна соответствовать размеру. Она должна быть из натурального материала, с плотной подошвой, в меру просторной, с супинатором.
- Чаще следует ходить босиком.
- Вечером можно делать массаж ног и солевые ванночки.
- Не допускайте дефицита кальция.
- Меньше стоять, а больше ходить.
Почему болят кости на ногах ниже колена? Виновны в этом:
- Сильное физическое перенапряжение мышц ног, например, при перетренированности. Это приводит к миалгиям и судорогам.
- Боль в костях может возникать из-за растяжения или разрыва связок.
- Ее может спровоцировать ушиб.
- Боль в костях ниже колена может возникнуть из-за сильного ушиба. Через пару дней к этому добавится отечность и гематома.
- Болят кости ног от колена до ступни при заболеваниях артритом, артрозом или при воспалении мениска колена. Боль внизу колена ближе к стопе бывает чаще всего обусловлена варикозом вен и тромбозом.
- Кость на ноге болит из-за нарушения водно-солевого баланса, когда развивается воспалительная реакция в подкожном жире, например, при радикулите и беременности.
Сухожилиям противопоказано сильно и длительно растягиваться, даже если они прочные.
Болевые ощущения под коленом спереди могут возникать и из-за воспаления сухожилий (тендинит). Это особенно чувствуется при физических нагрузках или подъеме (спуске) по ступенькам.
Болит кость ноги спереди при таком неприятном последствии артрита, как киста коленного сустава, она причиняет сильную боль.
Могут порваться мениски при больших физических нагрузках. Мениски выполняют роль подушечек-амортизаторов.
Боли под коленом могут возникнуть из-за перелома чашечки, находящейся в этой области.
Если непонятно, почему болит нога ниже колена спереди, то подумайте о возможном вывихе при падении, ДТП, во время тренировки и пр. Ожирение также может вызывать дискомфорт в ногах ниже колена. При нормализации веса боль уходит сама.
Очень сильно болит нога ниже колена спереди и тогда, когда происходит отслоение надкостницы. Коленный сустав может начать болеть из-за нарушений в тазобедренном суставе или ущемления нервов. Но это не единственные причины.
Почему болят кости на ногах еще? Например, из-за слабости медиальной головки мышцы-разгибателя, которая давит на коленную чашечку и вызывает боль при движениях.
Они бывают самыми разными:
- Травмы: ушибы, переломы, вывихи. Чаще других возникают скрученные переломы большеберцовой кости и лодыжек.
- Опухоли костей. Они могут быть в самих костях или являться метастазами.
- Заболевания системы крови. В трубчатых костях находится красный костный мозг. Его поражение дает также боли в костях.
- Воспалительные и инфекционные заболевания. Это в первую очередь гематогенный остеомиелит. При этом заболевании развивается гнойно-некротический процесс не только в костном мозге, но и в кости.
- Даже при обычной простуде кости и мышцы могут болеть при попадании в них циркулирующего в крови вируса.
- Костные боли отмечаются при сифилисе (по ночам) и туберкулезе.
- Гиповитаминоз. При недостатке витаминов D и B1 периферические нервные окончания разрушаются, а это вызывает боли и чувство жжения в мышцах и костях голеней и стоп.
- Болезнь Осгуд-Шлаттера. Суть ее в том, что происходит рассасывание бугристости большеберцовой кости. Это то место в верхней части кости, к которому прикрепляются мышцы. У некоторых подростков происходит замедление роста сосудов на ноге, нарушается питание кости и кровоснабжение. Итогом становится рассасывание бугристости. Особой катастрофы в этом нет, но боли в костях голени возникают сильные. Позже кровоснабжение восстанавливается, поэтому лечение амбулаторное у ортопеда. Показано физиотерапевтическое лечение. Когда рассасывание бугристости заканчивается, негативные проявления полностью проходят.
- У людей преклонного возраста боли в голеностопе часто вызываются нервными расстройствами или сосудистыми патологиями. Все эти заболевания имеют общее проявление в виде перемежающейся хромоты.
- Также редко, но встречается боль в костях голени из-за волынской лихорадки. Она вызывается платяными вшами. Проявляется ознобом, потливостью, гипертермией.
- Избыточное продуцирование паратгормона (в паращитовидных железах), гормонов в ЩЖ и коре надпочечников приводит к остеопорозу.
- Рентген. Занимает до 30 минут, точность около 70 %.
- УЗИ. Время проведения 30 минут, точность около 60 %;
- КТ. Занимает около 15 минут, точность от 60 до 80 %;
- МРТ. Время проведения 20 минут, точность 97 %.
Каждый из перечисленных диагностических методов способен дать ту или иную информацию о состоянии мышц, костей, сосудов и сухожилий, а также кожи.
Самый дешевый метод – УЗИ. Дорогие исследования оправданы большой точностью. При подозрении на сосудистые патологии в ногах дополнительно показана ангиография сосудов, а также радионуклидная диагностика.
Терапию проводят при помощи лекарств от боли в костях, физиопроцедур, лечебной физкультуры. Первые 3 дня для снятия отека применяют холодные компрессы и протирание кусочком льда, сустав должен быть зафиксированным.
Также можно пить обезболивающие при болях в костях. Например, препараты НПВС: «Ибупрофен» или «Диклофенак». При тяжелых заболеваниях применяют кратким курсом глюкокортикостероиды.
Это рецептурный препарат, выпускается в ампулах. Производитель – Россия. Действующие вещества: бетаметазона динатрия фосфат, относящийся к ГКС. Характеризуется повышенной глюкокортикоидной и в меньшей степени минералокортикоидной активностью. Средство обладает противовоспалительным, антиаллергическим и иммунозащитным действием. Обладает выраженным эффектов в отношении обмена веществ. Выводится из организма посредством почек. Показания к применению: патологии костей и мышц.
Инструкция по применению уколов «Дипроспан» гласит, что его используют для введения внутримышечно, внутрисуставно, околосуставно, интрабурсально, внутрикожно. Препарат внутривенно и подкожно не назначают.
При инфекционной этиологии показано лечение антибиотиками. Очень хорошо укрепляет мышцы и стабилизирует сустав физиотерапия. Полезно выполнять лечебную физкультуру, которая даст мышцам нужный тонус и приостановит развитие атрофии. При серьезных и запущенных травмах лечение хирургическое.
Для профилактики боли в ноге ниже колена рекомендуется:
- носить защитные наколенники во время занятий спортом;
- при монотонности движений ногами периодически обязательно давать им отдых и делать разминку;
- избегать переохлаждения нижних конечностей.
При сидячей работе нельзя ноги сгибать и закидывать одна на другую. Периодически следует делать зарядку, вставая и разминаясь. Также важен здоровый образ жизни и щадящие занятия спортом. Желательно отказаться от вредных привычек, ведь они становятся причиной множества заболеваний.
Боли в костях ног могут говорить о различных патологиях. Чтобы выявить точную причину, необходимо посетить медицинское учреждение. Только специалист сможет поставить правильный диагноз и назначить соответствующую терапию. Самолечение без консультации врача недопустимо.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
После интенсивных физических нагрузок возникают боли в суставах, костях и мышцах. Они беспокоят пациента по ночам или в те моменты, когда он напрягает те или иные группы мышц, совершает те или иные движения. Особенно часто беспокоят подобные боли в костях ног, потому что нижние конечности всегда подвергаются наиболее интенсивным нагрузкам.
Подобные болевые ощущения устраняются достаточно быстро. Необходим полноценный отдых, покой перетруженной конечности, можно использовать обезболивающие и согревающие мази для спортсменов.
Если боли в костях не проходят в течение длительного времени, то нужно обратиться к врачу.

- нарушение движений в поврежденной области тела;
- припухлость, отек;
- подкожная гематома (синяк);
- при открытой травме отмечается кровотечение.
Чаще всего возникают травмы и боль в костях рук и ног. Распространены и черепно-мозговые травмы, которые сопровождаются характерными симптомами (потеря сознания, тошнота, рвота, головная боль, головокружение). При переломах ребер и грудины отмечается боль в костях грудной клетки.
Если имеется подозрение на то, что боль в кости связана с переломом, то нужно немедленно зафиксировать поврежденную часть тела и отправить пострадавшего в травмпункт. Также можно ввести обезболивающие лекарственные препараты.
Метастазы в костях из опухолей, расположенных в других органах, проявляются примерно аналогичным образом. Кроме того, имеются признаки, которые характерны для основной опухоли.
Иногда костные боли провоцируют препараты, которые используют для лечения рака. Вообще, боли в костях после проведенной химиотерапии – распространенное явление.
Боль в костях и их повышенная ломкость могут стать следствием банальной нехватки в организме кальция и других веществ. Например, это отмечается при строгой веганской диете.
Основными заболеваниями обмена веществ и желез внутренней секреции, при которых отмечаются боли в костях, являются:
- Гиповитаминоз витамина D в результате редкого пребывания на солнце, патологий печени, почек, сахарного диабета.
- Гиповитаминоз витамина B 1 : при нехватке этого витамина начинается разрушение находящихся на периферии нервных окончаний, что проявляется в виде болей и чувства жжения в костях голеней и стоп, в мышцах.
- Избыточная выработка паратгормона (гормона паращитовидных желез), гормонов щитовидной железы и коры надпочечников.
- Если пациент длительное время обездвижен (при тяжелых травмах, инсультах, нахождении в коме и пр.), то образование костной ткани замедляется.
- Костные боли и повышенная ломкость бывают вызваны применением некоторых лекарственных препаратов, например, гормональных.
- Врожденные нарушения обмена веществ, в результате которых процессы образования костной ткани неполноценны или протекают медленнее.
При облитерирующем атеросклерозе отмечаются костные боли в бедре, голени и стопе, которые связаны нарушением кровообращения в артериях. Это заболевание приводит к болям в мышцах и костях ног у мужчин. Заболевание сопровождается такими симптомами, как:
- перемежающаяся хромота;
- во время длительной ходьбы возникают сильные боли в костях и мышцах голеней и стоп, которые проходят после короткого отдыха;
- кожа ног приобретает бледный, а затем синюшный оттенок;
- отмечаются неприятные ощущения в виде покалываний, чувства «ползания мурашек».
Лечением болей в костях при облитерирующем атеросклерозе занимается терапевт, сосудистый хирург.
Боли в бедренной кости
Наиболее распространенными причинами боли в бедренной кости являются:
1. Артроз (связанный с преждевременным изнашиванием) тазобедренного сустава. При этом отмечаются ноющие боли в самом суставе и костях ноги.
2. Асептический некроз головки бедренной кости характеризуется практически полным рассасыванием проксимального (ближайшего к телу) конца, который образует тазобедренный сустав. Это состояние сопровождается сильными болями и выраженными нарушениями функции нижних конечностей.
Боли в костях голеней
Боли в костях голеней бывают вызваны следующими специфическими причинами:
- Ночные боли весьма характерны для сифилиса. Если вас беспокоит данный симптом в сочетании с другими проявлениями инфекций, передающихся половым путем, то нужно как можно скорее посетить дерматовенеролога.
- Болезнь Осгуд-Шлаттера. В верхней части большеберцовой кости, спереди под кожей находится возвышение, к которому прикрепляются мышцы – так называемая бугристость большеберцовой кости. Иногда у подростков в результате слишком медленного роста сосудов эта бугристость лишается кровоснабжения и рассасывается. В этом состоянии нет ничего страшного, но оно сопровождается сильными болями в костях голени. Патология лечится в поликлинике врачом-ортопедом. Назначают физиотерапию. Когда рассасывание бугристости большеберцовой кости заканчивается, симптомы полностью проходят.
- У людей старшего возраста боли в костях голени часто связаны с сосудистыми и нервными расстройствами. К ним приводят такие заболевания, как варикозная болезнь, уже упомянутый выше облитерирующий атеросклероз, облитерирующий эндартериит (встречается у курильщиков), полиневрит. Общим симптомом для этих патологий, помимо костных болей, является перемежающаяся хромота.
- Так как мышцы голени интенсивно работают во время ходьбы и бега, часто встречаются надрывы и воспаления в сухожилиях. Они имитируют боли в костях голени.
- Из травм костей голени часто встречаются скрученные переломы большеберцовой кости, лодыжек.
- Относительно редко в настоящее время встречается боль в костях голени, вызванная волынской лихорадкой – инфекцией, которая распространяется платяными вшами. При этом сильно повышается температура тела, возникает озноб, повышенная потливость.
Боли в костях стопы
Одна из самых распространенных причин болей в костях, суставах и мышцах стопы – плоскостопие. Чем сильнее выражено нарушение формы свода стопы, тем сильнее нарушения взаиморасположения костей, натяжение связок, напряжение мышц. Болевые ощущения, как правило, возникают во время физических нагрузок.
Также боли в костях стопы нередко возникают при следующих заболеваниях:
- Так же, как и боли в голенях, они бывают вызваны сосудистыми и нервными нарушениями, особенно у людей старшего возраста.
- Боль в головках плюсневых костей носит название метатарзалгии. Она возникает преимущественно у людей старшего возраста, и связана с тем, что истончается подкожный слой жира, который защищает головки плюсневых костей от чрезмерного давления во время ходьбы.
- Боль в 5-й плюсневой кости нередко является следствием ее травм, которые имеют место относительно часто.
- Боли в костях стоп бывают связаны с поражением соседних анатомических структур: суставных сумок (воспалительный процесс – бурсит, часто приводит к болям в первой плюсневой кости и костях большого пальца стопы), связок (лигаментиты и лигаментозы), суставов (артриты).
- Наиболее распространенная причина болей в пяточной кости – пяточная шпора. Это заболевание, при котором происходит обызвествление той части подошвенной фасции, которая прикрепляется к пяточной кости. Проявляется сильными болями во время ходьбы.
Характерны боли в костях таза во время беременности. В большинстве случаев это бывает связано с тем, что матка с плодом увеличивается в размерах и в весе. В результате:
1. Кости таза и поясничные позвонки начинают испытывать повышенные нагрузки.
2. Матка начинает сдавливать сосуды тазовой области, в том числе и те, что кровоснабжают кости.
В большинстве случаев для того, чтобы успешно бороться с болью, женщине достаточно побольше отдыхать, заниматься специальной гимнастикой, правильно лежать в постели на боку, в удобной позе.
Иногда боли в тазовых костях связаны с нехваткой в организме беременной женщины кальция. Как правило, это отмечается на поздних сроках беременности. С этим состоянием поможет справиться полноценное питание, прием витаминов и препаратов кальция, которые назначит врач женской консультации.
Костный остов грудной клетки состоит из ребер, грудины, ключиц, грудных позвонков.
Боль костей ребер
Среди специфических причин возникновения болей в ребрах можно выделить следующие:
1. Синдром Титце – заболевание, при котором воспаляются передние части ребер, состоящие из хряща. Проявляется в виде острых клюющих болей, напоминающих стенокардию. Если нажать на грудину, то боль усилится. Приступы обычно резкие, неожиданные.
2. Межреберная невралгия – острые боли, возникающие в результате защемления межреберных нервов. Они могут возникать в результате травм, грудного остеохондроза, чрезмерного напряжения мышц плечевого пояса и грудной клетки.
3. Из злокачественных опухолей ребер чаще всего встречаются остеосаркомы .
Боль в грудине
Боль, которая связана с непосредственно поражением грудной кости, обычно вызвана травмами, заболеваниями системы кроветворения или инфекционными процессами. Другие причины встречаются относительно редко.
Боль в ключице
Боль в ключице имеет в основном две причины: либо перелом, либо вывих одного из ее концов (внутренний конец соединяется с грудиной, наружный – с лопаткой). При таких травмах болевые ощущения выражены не очень сильно.
Основные причины развития болей в плечевой кости — следующие:
1. Этот симптом является одним из самых распространенных среди бодибилдеров. Иногда из-за слишком интенсивных нагрузок плечевая кость болит так сильно, что некоторые упражнения становится вообще невозможно выполнять.
2. Среди поражений непосредственно плечевой кости чаще всего встречаются травмы – ушибы, переломы, трещины, вывихи в плечевом суставе. Опухоли и другие патологии отмечаются значительно реже.
3. Часто жалобы на боль в плечевой кости связаны с поражением связок и сумки плечевого сустава, сухожилий мышц в области плеча.
Боли в костях предплечья
Боль в костях предплечья может возникать вследствие таких причин:
1. Переломы и вывихи локтевой и лучевой кости. Причем, они могут встречаться в разных сочетаниях. В зависимости от того, какова была сила травмы и в каком направлении она действовала, могут иметь место изолированные переломы плечевой или лучевой кости, перелом обеих костей, различные варианты переломовывихов.
2. Кости предплечья могут поражаться остеомиелитом.
3. Другие виды костных патологий в данной области встречаются относительно редко. Намного чаще боль в костях предплечья бывает связана с поражением нервов, суставов и связок, спазмом мышц.
Боли в костях кисти
Скелет кисти составляют кости запястья, пясти, фаланги пальцев.
Переломы пальцев кисти и пястных костей достаточно распространены, но они не сопровождаются сильными болями, и быстро срастаются. Чаще всего встречается перелом V пястной кости – так называемый «боксерский перелом».
В остальных случаях боли в костях кисти практически всегда связаны с уставными заболеваниями: ревматоидным и подагрическим артритом, остеоартрозом, различными воспалительными процессами в суставах.
источник
Стопы человека с возрастом могут деформироваться. Часто косточка большого пальца на стопе сбоку изменяет форму, образуя шишку. Чаще всего эта патология косточки на ноге поражает женщин старшего возраста.
Обладательницы это дефекта часто смиряются с неприятным изменением, приобретая широкую обувь и смиряясь с болью, которую им приносит косточка на стопе. В реальности вальгусная деформация косточки поддается лечению.
Деформация косточки большого пальца на ноге в официальной медицине может носить сразу несколько наименования. Она называется вальгусная деформация, халюс вальгус или экзостоз.
При такой патологии сустав изменяется, косточка деформируется. Начинает расти и выпирать шишка в районе косточки стопы большого пальца, которая постепенно увеличивается и начинает вызывать болевые ощущения.
При этой патологии происходит искривление большого пальца в сторону остальных пальцев стопы. При развитии заболевания и без должного лечения он просто может «уйти» под остальные пальцы, практически под углом 90 градусов. Стопа изменяет форму и требует лечения.
Появление шишки (косточки) на большом пальце на стопе ноги относится к вариантам частых изменений. Особенно этой патологии подвержены женщины старшего возраста.
В числе факторов:
- Заболевания суставов и избыточная масса тела.
- Генетическая предрасположенность, в семье уже были случаи увеличения косточки с образованием шишки в районе косточки на стопе.
- Постоянное ношение узкой обуви. Особенно модельных туфель на шпильке, переводящей нагрузку всей массы тела на переднюю часть стопы.
- К изменению мышечного тонуса и появлению косточки приводит также плоскостопие поперечного типа, приводящее к перераспределению нагрузки на переднюю часть стопы.
Еще одной формой деформации пальцев на ногах является её молоткообразный вариант. В этой ситуации изменяется внешний вид второго и третьего пальца стопы ноги. Их форма на самом деле становится аналогичной молотку.
Патологию вызывает нарушение уровня подвижности суставов на стопе ноги. Когда фаланговые суставы теряют подвижность, палец фиксируется в согнутом положении. Со временем связки и сухожилия атрофируются.
Чаще всего патология развивается на фоне вальгусной деформации, при котором косточка начинает причинять боль. По мере развития болезни изменения могут поражать все пальцы, которые сгибаются внутрь стопы.
В числе причин возникновения также отмечаются:
- Неудобная обувь на высоком каблуке.
- Длительный период неподвижности или наоборот высокая двигательная активность.
- Травмирование связок, сухожилий, суставов, удары и растяжения.
- Заболевания, к возникновению которых приводит слабость костно-мышечного аппарата.
Еще одним местом появления шишки (косточки) становится мизинец ноги.
Такая неприятная внешне и болезненная деформация, которой также необходимо лечение, возникает в случае:
- Такого заболевания как подагра.
- Увлечения ношением узкой обуви, в которой неудобно перемещаться.
- Косточка на мизинце может вырасти, если развивается поперечное плоскостопие.
Основанием предположения начала развития вальгусной деформации и начала её лечения становится появление неприятных ощущений в суставах стопы:
- На начальной стадии болезни сустав, когда лечение еще не начато, начинает немного ныть, ношение узкой обуви доставляет неприятные ощущения, стопы устают. Косточка на стопе еще не очень заметна. Стопа не деформирована.
- Без обращения к специалисту болевые ощущения развиваются. Шишка на косточке увеличивается. В районе большого пальца начинаются изменения, требующие направления к специалисту на лечение. Он начинает медленно загибаться внутрь стопы, формируется шишка, которая активно разрастается и увеличивается.
- Далее стартует деформация остальных пальцев, которые расположены рядом и сворачиваются внутрь. Ходьба доставляет все большую боль, которая успокаивается в состоянии покоя. Нарушается походка. Косточка начинает часто болеть.
- Косточка на стопе ноги заметна довольно сильно. Внешний вид стопы изменяется и без лечении я может остаться в этом измененном состоянии. Косточка на этой стадии может опухнуть и воспалиться.
На первом этапе появления только зачатков косточки пациент старается отказаться от использования узкой модельной обуви. За счет опущения свода стопы нога становится длиннее и шире. На этом этапе косточка не так заметна и позволяет без проблем передвигаться.
Первым специалистом, к которому потребуется обратиться за лечением, становится районный терапевт. Именно он проводит первичное исследование и дает при необходимости направление к ортопеду на лечение, если подтверждается предположение на наличии косточки на ноге и её развития.
Диагностирование проблемы осуществляется комплексно, аналогично проводится и лечение:
- Обязательно назначается рентгенография стопы в месте расположения изменяющейся косточки.
- Выполнение снимка позволяет визуально определить степень поражения больного сустава, что становится определением комплекса лечения косточки большого пальца на ноге.
- Используется исследования отпечатка стопы, выполняемый с использованием компьютерной плантографии. Тоже помогает определить вариант успешного лечения.
В этой ситуации пациенту назначаются медикаменты, проводится ЛФК, используются пластыри и ортопедические методы, которые помогут сделать косточку на ноге менее заметной и болезненной. Лечение обычно позволяет избавляться от косточки успешно и не доставляет лишних хлопот при проведении процедур.
Использование медикаментов в лечении косточки большого пальца на ноге и других проявлений вальгусной деформации используется введение непосредственно в пораженный участок гормональных препаратов с помощью инъекций: Гидрокортезон, Дипроспан и Метипред.
Кроме инъекций, препараты могут использоваться в виде таблеток, мазей, растираний, кремов и гелей, применяемых в лечении:
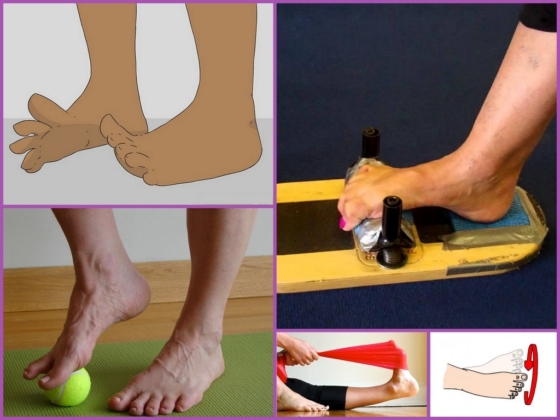
Положительного эффекта в лечении шишки косточки большого пальца на ноге можно добиться обязательным и регулярным выполнением упражнений:
- Самым простым становится простой сжимание и разжимание пальцев ног с напряжением мышц. Разведение их в разные стороны, веером.
- Укрепить мышцы стопы и вернуть подвижность суставам поможет упражнение «бумажный комочек». Во время его выполнения нужно пробовать пальцами ног ухватить и поднять с пола небольшой предмет. Например, на самом деле комочек бумаги.
- Лечь на кровать, немного оторвать стопу от поверхности и рисовать пальцами стоп буквы алфавита от А до Я.
- Укрепить мышцы поможет пружинящее приподнимание на пальцах, словно в танце.
- Размять стопу поможет катание бутылки. Для его выполнения достаточно просто положить на пол бутылку с водой и перекатывать её, стараясь действовать пальцами ног.
- Сидя, поставив ноги на пол, двигать стопы, используя только силу пальцев ног.
Помощь в терапии и лечении поражения с образованием шишки большого пальца ноги и других пальцев стоп помогает применение пластырей и ортопедических средств:
- Используется китайский магнитный пластырь. Магнитное поле, которое он создает, помогает снизить боль от шишки большого пальца, обеспечивает доставку в больную зону лекарственных средств, ускоряет лечение.
- Обеспечивает кровоток к пораженной зоне перцовый пластырь, что тоже делает лечение быстрым и успешным.
- В список ортопедических средств входят фиксаторы для пальцев. Они могут надеваться на большой палец стопы, на котором начинает формироваться шишка, возвращая ему правильно положение. Ортопедические шины могут надеваться на все пальцы стопы, исправляя деформацию.
Использование всех этих приспособлений и методов в лечении должно выполняться в регулярном режиме. Следует исключить негативные факторы.
В том числе отказаться от ношения узкой обуви, туфель, каблук которых выше 5 сантиметров. В обувь кладут специальные ортопедические стельки, обеспечивающие физиологичное положение стопы в обуви.
Неприятной особенностью процесса лечения шишки на больном пальце ноги становится низкая действенность безоперационного лечения при сильном развитии деформации. В такой ситуации пальцы уже заметно искривлены, шишка становится большой, мешает в ходьбе.
Щадящим вариантом вмешательства становится удаление шишки большого пальца с помощью лазера, ее преимущества:
- Она относится к щадящим. Выполняется под местной анестезией.
- Может проводиться сразу на обеих ногах.
- Пораженный участок удаляется.
- Вставать можно уже через сутки. Возвращаться на рабочее место можно через две недели.
Применение малоинвазивной остеотомии:
- Пораженный участок удаляется через небольшие проколы.
- Через разрезы в 1-3 мм проводится перепиливание костей. Деформация устраняется за счет изменения оси пораженного пальца, в том числе большого.
- Операция эффективна на 2-3 степени деформации. Далее не действенна.
- Проколы заживают быстро.
Реконструктивные операции открытого типа:
- В случае высокой степени поражения проводится открытая операция.
- В этом случае выполняется большой надрез. Он заживает достаточно долго, до 15 дней. После этого снимают швы.
- Окончательно больной участок, где располагалась шишка, заживает только через 2-3 месяца.
При сильной стадии поражения может использоваться только вариант полной замены пораженного сустава — эндопротезирование.
Операция на втором пальце ноги при молоткообразной деформации:
- Она необходима при сильной деформации. Проводится под местной или проводниковой анестезией.
- В случае, когда мозоль пальца приводит к его удлинению, пальцу возвращается естественная форма.
- Может быть выполнена фиксация (артродез) пальца в правильной форме для срастания костей по физиологичному принципу. Выздоровление наступает примерно через 1 месяц.
В состав комплексной терапии и лечения могут включаться народные средства. Введение каждого варианта в курс терапии и лечения согласовывается с лечащим врачом-ортопедом. Методы лечения используются в домашних условиях.
Народные рецепты рекомендованы на ранних стадиях лечения развития поражения и начала образования шишки на косточке большого пальца:
- Соленую воду можно замораживать в кубиках и протирать больные участки в ходе лечения.
- На деформированный сустав в ходе лечения также можно наносить смесь из йода и аспирина. Достаточно растолочь 5 таблеток лекарства и залить их препаратом.
- В домашних условиях при лечении может применяться йод, которым наносится сетка на больной участок. Перед процедурой для исключения появления ожога кожа обрабатывается камфорным маслом.
- Косточку на ноге можно лечить с использованием обертываний из фольги. Пораженный участок обертывают и заматывают бинтом. Компресс оставляют на ночь. Курс должен длиться минимум 14 дней.
Также рекомендованы во время лечения обертывания с дополнением цветок одуванчика, картофельной шелухи. Их можно укладывать в компресс из фольги.
Самым простым и финансово доступным способом становится использование в лечении простой поваренной или морской соли:
- Соль насыпают в глубокую емкость большого диаметра (таз) и заливают теплой водой, температура которой составляет примерно 37 градусов.
- Солевую ванну, снимающую воспаление и боль, делают два-три раза в сутки.
- Продолжительность процедуры составляет порядка 15 минут. Курс длится около 14 дней.
В некоторых случаях шишка на большом пальце ноги может начать расти и у ребенка. Причиной возникновения патологии чаще всего становится наследственная предрасположенность. Чтобы исключить потенциальную патологию у ребенка, требуется как можно раньше начинать профилактику.
Для этого требуется:
- Использование удобной, в том числе, ортопедической, обуви.
- Упражнения для укрепления свода стопы, повышения подвижности суставов.
- Контроль веса ребенка.
- Исключение травм стопы.
Использование профилактических процедур рекомендовано всем, кто может предполагать у себя наследственную предрасположенность образования шишки на большом пальце ноги и изменения других пальцев.
Для исключения начала болезни рекомендуется:
- Использование только комфортной и удобной обуви, контроль массы тела, так как большой вес становится причиной перераспределения нагрузки на пальцы ног.
- В питании должны присутствовать витамины. В том числе витамин Е.
- Проведение упражнений, способствующих укреплению стоп.
- Следует исключить возможные травмы сухожилий и суставов стопы, обеспечение необходимой физической нагрузки.
Шишка большого пальца ноги на ранних этапах образования хорошо поддается лечению. В большинстве случаев при раннем начале комплексной терапии пациенту в дальнейшем не требуется выполнение оперативного вмешательства, чтобы удалить косточку на ноге.
Врач-ревматолог с многолетним стажем и автор сайта nehrusti.com. Более 20 лет помогает людям эффективно бороться с различными заболеваниями суставов.
Что говорят врачи о лечении суставов и позвоночника? Дикуль В.И., доктор медицинский наук, профессор: Работаю ортопедом уже много лет. За это время мне пришлось столкнуться с разными болезнями спины и суставов. Рекомендовал своим пациентам только лучшие препараты, но все же результат одного из них меня поразил! Он абсолютно безопасен, прост в применении, а главное – действует на причину. В результате регулярного использования средства боль проходит за сутки, а за 21 день болезнь и вовсе отступает на все 100%. Его однозначно можно назвать ЛУЧШИМ средством 21-ого века. .
источник