Болевые ощущения в стопах, и пальцах в частности, способны доставлять значительные неудобства, особенно при ходьбе. Непосредственная причина боли – раздражение нервных окончаний. Выяснить, что к этому привело, – основная задача, решение которой позволит начать правильное лечение.
В отличие от своих соседей, имеющих по три фаланги, первый палец состоит из двух костей – проксимальной (первой) и дистальной (второй). Проксимальная фаланга соединяется с плюсневой костью посредством первого плюснефалангового сустава, между ней и дистальной фалангой находится межфаланговый сустав.
Первый плюснефаланговый сустав также отличается от других и является блоковидным, выполняющим исключительно сгибательно-разгибательные движения. Остальные четыре плюснефаланговых сустава и все межфаланговые – шаровидные, способные смещаться в стороны и делать небольшие ротационные (вращательные) движения.
Капсула 1-го плюснефалангового сустава, в которую заключены сочленяющиеся кости, состоит из соединительной ткани. Ее подошвенная часть наиболее плотная за счет связочного аппарата. Суставная капсула межфалангового сустава гораздо тоньше, но ее также укрепляют подошвенные связки.
В капсуле есть два слоя: наружный и внутренний. Внутренний слой выстилает сустав изнутри и вырабатывает синовию – жидкость, необходимую для свободного скольжения костей. Наружный слой за счет своей плотности обладает высокой устойчивостью к механическим воздействиям. Краевые поверхности плюсневой и фаланговой кости покрывает гиалиновый хрящ, получающий питание из синовиальной жидкости.
Именно такая система обеспечивает стабильную работу сочленения, которая может нарушаться под действием различных факторов. Стоит отметить, что боль в суставе большого пальца ноги может быть обусловлена воспалением как внутри сустава, так и вне его.
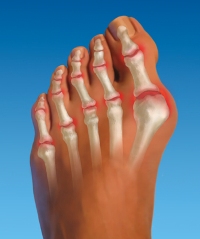
Отклонение большого пальца внутрь стопы, обусловленное длительным нарушением биомеханики, называют вальгусной деформацией. Ее развитие может быть связано с врожденным или приобретенным плоскостопием, слабыми связками и другими факторами. Деформация сустава нередко сопровождается артрозо-артритом.
Характерными симптомами вальгуса являются следующие:
- боль в суставе большого пальца ноги;
- быстрая утомляемость конечностей;
- смещение большого пальца в сторону соседних;
- увеличение «косточки» в основании;
- молоткообразное искривление других пальцев.
Развившуюся деформацию исправить невозможно, поэтому лечение направлено на предотвращение дальнейшего искривления. На ранних стадиях используются ортопедические изделия – стельки, подпяточники, ночные ортезы и межпальцевые прокладки.
В случае сильной деформации прибегают к операции, наиболее популярным является метод МакБрайда. Хирургическое вмешательство по Макбрайду подразумевает работу с мягкими тканями стопы. Его делают только на ранних стадиях вальгуса. Если угол отклонения большого пальца составляет боле 20°, выполняют остеотомию (удаление части кости), экзостэктомию (частичное иссечение головки кости плюсны) или артродез (тотальное удаление сустава).
Подагра – это метаболическое заболевание, которое характеризуется нарушением пуринового обмена и отложением солей в суставных тканях. Клиническая картина подагры развивается в несколько стадий, отличающихся приступообразным течением. Во время приступов болит большой палец на ноге, поскольку именно первый плюснефаланговый сустав поражается наиболее часто.
Болезнь начинает атаковать неожиданно, в ночное время. Приступ продолжается как минимум несколько часов и отличается сильнейшей болезненностью. Воспаляется не только сам сустав, но и ткани около него – возникает покраснение, ограничивается подвижность пальца, кожа становится горячей. Любое прикосновение лишь усиливает боль.
Подагрический приступ заканчивается так же внезапно, как и начался. Функция сустава полностью восстанавливается, болезненность отсутствует. Однако это очень коварная болезнь, и при определенных условиях она обязательно возвращается.
Основным условием успешной терапии является правильное питание, в котором не должно быть пуриносодержащих продуктов. Во время приступов рекомендуется принимать противовоспалительные нестероидные препараты, в межприступный период – антиподагрические (Колхицин, Аллопуринол).
Хороший эффект дают средства местного действия – аппликации с Димексидом, втирание согревающих мазей, компрессы с парафином и озокеритом, физио- и бальнеотерапия. Приветствуются и народные средства – настои, отвары, растирки и ножные ванночки.
В течение всего периода лечения необходимо контролировать уровень уратов в крови. Для этого пациент должен регулярно сдавать анализы крови и мочи. Измерения можно делать и дома с помощью специального прибора – анализатора уратов.
Воспаление сустава большого пальца может иметь аутоиммунное, инфекционное, аллергическое происхождение, а также развиваться на фоне псориаза. Артрит заявляет о себе постепенно, исподволь и начинается с легкого недомогания и быстрого утомления. Затем появляется боль в суставе, которая сначала имеет волнообразный характер и беспокоит преимущественно во второй половине ночи и утром.
После пробуждения признаки воспалительного процесса особенно выражены – из-за отечности возникают трудности при сгибании, на палец больно наступать, подвижность резко ограничивается.
При ревматическом артрите болят обычно оба пальца, поскольку этот тип заболевания отличается симметричным поражением. Для псориатического артрита характерен синюшный оттенок кожи над суставом и сильное опухание. В большинстве случаев суставы воспаляются спустя несколько лет после начала псориаза, но у 1-2 пациентов из 10 именно артрит стартует первым. Болезнь может поражать как один, так и несколько пальцев – от большого до мизинца.
Инфекционный артрит сопровождает такие болезни, как туберкулез, гонорея, дизентерия. Острое воспаление может развиться на фоне ангины, пневмонии, цистита, пиелонефрита и сепсиса. Попадание в суставные элементы грибковой инфекции вызывают актиномикоз, аспергиллез, бластомикоз и кандидоз. Встречаются и паразитарные артриты, вызванные глистной инвазией, а также вирусные – при краснухе, свинке, гепатите В и С, некоторых формах мононуклеоза.
Если опух не один палец, а несколько – можно предположить аллергический артрит. Наиболее часто он развивается при сывороточной болезни вследствие вакцинации или приема некоторых препаратов (например, цитостатиков или пенициллина).
Лечение любого вида артрита начинается со снятия воспаления, для чего применяются нестероидные противовоспалительные, кортикостероидные и обезболивающие средства. При инфекционном артрите проводится антибактериальная терапия, аллергическая форма лечится с помощью антигистаминных средств.
Лечение ревматоидного артрита включает прием базисных лекарств, действие которых основано на специфической противовоспалительной активности и способности угнетать иммунитет. В эту группу входят Метотрексат, Неорал, Арава, Имуран, Солганал, Ревматрекс, Плаквенил и др.
При болях в суставе возможны мышечные спазмы, которые устраняются при приеме миорелаксантов. Спазм – это своего рода защитная реакция организма от чрезмерного давления на сустав и его разрушения. Именно поэтому лекарства данной группы назначаются с осторожностью, по индивидуальной схеме. Более того, миорелаксанты выписывают только в комплексе с хондропротекторами. Наиболее популярны Мидокалм, Баклофен и Сирдалуд.
Хондропротекторы – это средства, которые ускоряют восстановительные процессы в хрящах, стимулируют синтез внутрисуставной жидкости и улучшают ее качество. Курс лечения этими препаратами обычно длительный и может составлять несколько лет. Чаще всего назначаются Структум, Дона, Артра и Хондроитин.
Артроз представляет собой деструктивное заболевание, разрушающее хрящевую ткань и вызывающее необратимые изменения во всех структурных элементах сустава. Почему это происходит и каковы причины артроза? Запустить патологический процесс способны такие факторы, как лишний вес, физические перегрузки, врожденные аномалии скелета, травмы и воспаление суставов (артрит). Однако основной причиной являются обменные нарушения.
Мелкие суставы стоп поражаются артрозом нечасто и вовлекаются уже после начавшейся деструкции в коленях или голеностопе. Развитие артроза происходит в 3 стадии: сначала меняется состав синовиальной жидкости, питающей хрящи. Из-за нехватки питания хрящ теряет эластичность и становится шершавым, в результате чего уже не может выдерживать прежние нагрузки.
Уже на первой стадии под влиянием физической нагрузки – например, после долгой ходьбы, – сустав воспаляется и болит. Трение между костями усиливается, что вызывает болевые ощущения при движениях.
Патологический процесс медленно, но неуклонно прогрессирует, разрушая суставные элементы. В качестве компенсаторной реакции организма возникают костные разрастания – остеофиты, – и смещается ось конечности. Сустав деформируется, и боль переходит в хроническую. В тяжелых, запущенных случаях в суставе происходит сращение, и наступает полная неподвижность.
Артроз лечится амбулаторно, исключение составляют только последние стадии заболевания, когда требуется операция. Лечащий врач назначает лечебную гимнастику, физиопроцедуры, а также рекомендует снизить нагрузки на ноги и носить ортопедическую обувь или специальные вкладыши. Такими мерами можно добиться значительного улучшения состояния и замедлить патологический процесс. Всем пациентам с любой стадией артроза очень полезно санаторно-курортное лечение.
Стоит отметить, что важнейшей задачей ЛФК является дозирование физических нагрузок. Слишком нагружать сустав нельзя, поскольку это приведет к обострению, а кратковременное воздействие не принесет желаемого результата. В связи с этим схема лечения подбирается строго индивидуально и зависит от стадии болезни и субъективных особенностей человека.
Для восстановления хрящевой ткани назначают хондропротекторы, эффективные только на 1-2 стадии. При болях используются средства из группы НПВП – Диклофенак, Нимесулид, Ибупрофен и пр.
Если сустав разрушен артрозом полностью, консервативные методы не применяются, и производится эндопротезирование – тотальная замена сустава.
Под синовитом понимают воспаление синовиальной оболочки, выстилающей сустав изнутри, и скопление жидкости в его полости. Чаще всего это заболевание поражает коленный сустав, однако встречаются и другие локализации. На стопе в большинстве случаев воспаляется первый сустав большого пальца.
Причиной воспалительного процесса может быть травма, аллергия, инфекция или нарушение обмена веществ. Чаще всего синовит развивается вследствие травмы, причем повредиться может не стопа, а, например, колено или голень. Ушибы, переломы, растяжения и разрывы связок и менисков – все это способно спровоцировать синовит сустава стопы.
Внимание: независимо от причины, появление синовита свидетельствует о чрезмерных нагрузках на ноги. Люди, ведущие малоподвижный, сидячий образ жизни, крайне редко сталкиваются с этим заболеванием.
Внутрисуставные инъекции делают при артрозе, артрите и синовите, поскольку они обеспечивают наиболее быстрый эффект.
Синовит может протекать в острой и хронической формах. Его симптомами являются типичные признаки воспаления – боль, отечность и покраснение, а также частичная потеря мобильности. Инфекционный синовит сопровождается повышением температуры тела и головной болью.
При хроническом синовите отека нет, зато присутствует резкий болевой синдром, усиливающийся при активных движениях. В пальце ощущается скованность, вследствие растяжения связок возможны вывихи.
Вылечить синовит несложно при условии своевременного обращения за помощью, поскольку болезнь может давать осложнения. При попадании инфекции на фиброзную мембрану развивается гнойный артрит, справиться с которым гораздо труднее. Самым тяжелым последствием синовита является сепсис.
Если сустав воспалился из-за травмы, то рекомендуется делать холодные компрессы или прикладывать к больному месту лед. Необходимо также наложить давящую повязку и зафиксировать палец в неподвижном положении.
При небольшом скоплении патологической жидкости проводится электрофорез с Новокаином, ультрафиолетовое облучение или УВЧ. Пациентам следует придать ноге возвышенное положение и исключить любые физические нагрузки.
Если жидкости много и сустав сильно опух, проводится пункция. В ходе процедуры содержимое откачивается и вводятся лечебные средства.
Вторичные синовиты лечатся параллельно с основным заболеванием. В случае затяжных и рецидивирующих форм болезни выполняется частичная или полная синовэктомия.
Диагностикой и лечением артрита занимаются врачи-ревматологи. К ним можно обращаться и при подагре, поскольку это заболевание является одной из разновидностей артрита. Если наблюдается явное смещение пальца внутрь стопы – вальгусная деформация, – нужна консультация ортопеда. При подозрении на артроз или синовит следует посетить хирурга.
В качестве превентивных мер, предотвращающих боли в суставах, врачи советуют вести активный образ жизни, избегая экстремальных видов спорта и не перегружая конечности. Очень важно поддерживать нормальную массу тела, носить удобную и качественную обувь и не забывать о гигиене. Будьте здоровы!
источник
Отеки, болезненные ощущения, тяжесть в ногах , которые периодически испытывают большинство людей, вносит дисгармонию и нарушает привычный ритм жизни. Неудобная обувь, особый режим работы, спортивные нагрузки, травмы могут стать причиной дискомфорта. Пятка или свод стопы, голеностопный сустав, пальцы ног – под прицелом различных заболеваний. Почему болит большой палец на ноге и как с этим бороться – один из злободневных вопросов современного ритма жизни.
Неудобная обувь, неправильное питание, излишки веса, травмы и удары при занятиях спортом приносят боль, онемение нижним конечностям. Наличие шишки сбоку стопы, дискомфорт при сгибании, припухлости ногтевых зон или подушечек стопы могут быть вызваны следующими причинами:
- Бытовые травмы. Падение тяжелых предметов на ногу, вывихи и растяжения связок зачастую становятся источником того, что большой палец на ноге распух и болит.
- Усиленные физические нагрузки при недостаточной спортивной подготовке. Сидячий образ жизни, лишние килограммы веса дают дополнительную нагрузку.
- Профессиональные занятия спортом. Вывихи суставов у большого пальца как на правой ноге, так и на левой ноге спортсменов легкоатлетов зачастую связаны с усиленной нагрузкой при толчке.
- «Неправильная» обувь.
- Особенности работы. Восьмичасовой рабочий день без возможности присесть грозит тяжестью снизу стопы, отеками больших пальцев.
- Некачественный педикюр.
- Врожденные или приобретенные заболевания.
Воспаление любого сустава человеческого организма носит название артрит. Если у вас болит большой палец ноги, появилось покраснение или припухлость этой зоны, снизилась подвижность плюсневой фаланги, необходимо обязательно обратиться к врачу. Артрит бывает:
- Инфекционный. Невылеченные до конца вирусные заболевания снижают общий иммунитет. Стрептококки проникают внутрь сустава, разрушая хрящевидную ткань. Начинается бессимптомно, постепенно переходя в ноющую, колющую боль. Приступы сильнее ночью, постепенно стихают к утру.
- Дефицитный (избыточный). Недостаток, как и переизбыток минералов, витаминов, солей приводит к нарушению обменных процессов. Результатом становится накапливание вредных отложений в районе большого пальца ноги, который чаще болит при нагрузке.
Причинами изменения строения, действия суставов большого пальца являются такие заболевания, как:
- Артроз. Это нарушения мягких тканей и негативные изменения хрящей.
- Остеопороз. Уменьшение костной ткани, усиливающее хрупкость костей. Вызывается дефицитом кальция и фосфора.
- Бурсит большого пальца ноги. Воспаление межсуставного мешочка – сумки. Причины: избыток солей в организме, деформация стоп, иммунные расстройства.
- Плосковальгусная деформация стопы. Заболевание, называемое подагрой, «косточкой на ноге». Это смещение больших пальцев ног внутрь, при этом они резко теряют подвижность, болят.
- Неврома Мортона. Защемление нервов, в результате чего происходит утолщение мягких тканей вокруг них. Жжение кончиков конечностей, судороги и покалывания – симптомы болезни.
- Повреждение голеностопного сустава. Надрыв связок, вывихи, растяжения нарушают кровообращение стопы, большие пальцы ног немеют, отекают.
- Сахарный диабет. При таких заболеваниях любая боль конечностей – повод обратиться к специалисту. Нарушение кровообращения стопы без оперативного лечения приводит к гангрене и ампутации.
Образование припухлости у начала фаланги большого пальца часто становится началом больших неприятностей. Необходимо выяснить причину образования на косточке:
- Подагра. Возникает в результате накопления в суставе солей мочевой кислоты. Они постепенно кальцинируются, становясь причиной роста боковой шишки на ногах.
- Hallux valgus – деформирование большого пальца. Физиологическими причинами является внутренний наклон стопы, который вызывает значительный рост косточки сбоку и смещение (отклонение) в сторону. Считается «женской болезнью».
- Бурсит способствует росту болезненно красной, опухшей шишки у фаланги первого пальца за счет разрастания и несвоевременного избавления от суставной жидкости в «сумке».
Боли в суставе большого пальца обусловлены артрозом или артритами. Своевременный визит к специалисту поможет избавиться от дискомфорта. Иначе, сустав будет постепенно «изнашиваться», потребуется хирургическое вмешательство. Причиной жжения, ноющей боли у основания большого пальца ноги становится повреждение голеностопных связок в результате значительной физической нагрузки или веса.
От чего болит зона вокруг ногтя большого пальца ноги в покое или при ходьбе? Неудачный педикюр, повреждение кутикулы ногтевой пластины, грибковые поражения, антисанитария, вросшие уголки ногтей зачастую становятся толчком возникновения красноты, отечности и болей разного характера. Если произошло гнойное заражение, предпочтительней обратиться к хирургу во избежание поражения суставов.
Неудобная обувь с острым носком, несоответствие размеров туфлей и стопы вызывают механическое воздействие на большой палец, сдавливая его; хождение на каблуках усиливает давление на подушечки, ущемляя нервные окончания.
Чтобы понять, что делать если большой палец на ноге опух и болит, надо выяснить причину. Часто основанием болевых ощущений является физическая травма, когда на месте ушиба, удара, растяжения возникает отек. Обеспечьте стопе покой на несколько дней, для облегчения симптомов используйте анестетики, сосудовосстанавливающие мази.
Вросший ноготь, который гноится, вызывает острую, дергающую боль внутри сустава и появление опухоли. Теплые ванночки солевого раствора, антисептики, народные средства – чистотел, ромашка – помогут избавиться от воспаления. Неудобная обувь, высокие каблуки в сочетании с работой «на ногах» — нередкая причина отека как подушечки стопы, так и больших пальцев.
При болях в больших пальцах на ногах желательно обратиться к специалистам. Общими рекомендациями для профилактики будут следующие:
- ношение удобной обуви с каблуком 3–5 см;
- приобретение ортопедической обуви;
- соблюдение бессолевой диеты, минимум жирного, острого, сладкого;
- снижение веса;
- выбор проверенных маникюрных салонов;
- ношение специальной обуви в местах общего пользования: бассейнах, на пляжах, спортивных клубах.
Разрушение хряща вокруг сустава в результате быстрого старения, износа приводит к возникновению трещин, а то и полному разрушению. Как следствие, происходит деформация суставной ткани и обнажается кость. Если болит большой палец ноги, следует уменьшить физическую нагрузку при обострении. Процедуры физиотерапии – электрофорез, УВЧ, магнитная терапия – помогают снять болезненные ощущения. Хондрозащитные мази, противовоспалительные лекарства, обезболивающие средства неизменные спутники лечения деформирующего остеоартроза.
Отложение солей мочекаменных кислот чревато болезненным воспалением и ростом шишки сбоку стопы. Острый приступ боли снимается в домашних условиях прикладыванием льда. На время выздоровления резко ограничьте прием белковой пищи. Обращение к ревматологу поможет определить степень развития подагры. Чтобы купировать приступ, врач подберет противовоспалительные нестероидные препараты, лекарства, быстро выводящие мочевую кислоту из организма. Важнейшим средством борьбы с заболеванием станет строгая бессолевая диета с ограниченным употреблением белка.
Микозные поражения самостоятельно вылечить сложно. Рекламируемые препараты общего спектра действия зачастую убирают симптомы, но не лечат болезнь. Припухлости, воспаления вокруг ногтевой пластины, покраснение эффективно ликвидировать после сдачи анализов и консультации врача-миколога. Определив вид поражающего грибка, площадь заражения, степень тяжести, специалист назначает противомикозные препараты, иммуностимуляторы, мази и кремы. Дома хорошим подспорьем будут мыльно-содовые ванночки, травяные отвары.
Врастание ногтевой пластины становится причиной того, почему болят ногти на ногах больших пальцев. Острые приступы боли ликвидируются хирургическим вмешательством. Начальная стадия этой болезни излечима в домашних условиях:
- Солевые размягчающие ванночки помогут снять напряжение. Мягкая кожа, кутикула «высвобождают» вросший ноготь большого пальца ноги.
- Длина ногтевой пластины должна достигать кончика пальца. Откажитесь от короткого педикюра и покрытия обычными лаками.
- Форма ногтя – прямая. Придается острыми ножницами. Пилочкой убираются острые углы.
- Травяные настои выполняют роль антисептика, снимают опухоль и воспаление.
Если болит большой палец ноги длительное время, боль острая, с трудом утихает – это повод обратиться к специалисту. Терапевт проведет первичный осмотр, а при необходимости – направит к узкопрофильному врачу. Исключить заболевания сердца поможет визит к кардиологу и ревматологу. Гормональные нарушения – в ведении эндокринолога. Бороться с артритом, артрозом и другими нарушениями стопы будет хирург-ортопед. Травматолог подскажет, как избавиться от боли в больших пальцах ног из-за растяжений, ушибов, вывихов.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Подагра – заболевание, обусловленное нарушением обмена пуринов. Характеризуется увеличением количества мочевой кислоты в крови, и отложениями ее солей (уратов) в суставных тканях.
Обычно подагрический приступ начинается как раз с появления болей в суставе большого пальца ноги. При развитии заболевания патологический процесс может распространяться на все большее число суставов – возникает полиартрит. Но чаще всего при подагре поражаются суставы именно нижних конечностей: коленные, голеностопные, суставы стоп. А наиболее выраженные нарушения и боли наблюдаются в суставах пальцев ног.
Приступы подагры начинаются преимущественно в ночное время. Характеризуется такой приступ быстрым нарастанием местной температуры вокруг сустава, и его покраснением. Быстро увеличивается его отечность и болезненность. Мучительная жгучая боль распространяется от пальцев вверх по ноге. Воспаление может захватывать и мягкие ткани, формируя клиническую картину флебита или целлюлита. Средняя продолжительность подагрических атак составляет несколько суток, а иногда и недель. После стихания признаков сустав постепенно приобретает свою нормальную форму.
При подагре обострения наблюдаются от двух до шести раз в год, а факторами, провоцирующими начало приступа, являются:
- злоупотребление алкогольными напитками;
- погрешности в рационе в виде большого количества мясных или жирных блюд;
- злоупотребление кофе, какао или крепким чаем;
- интенсивные банные процедуры.
Еще одним характерным симптомом подагры являются тофусы, которые выглядят как очаги патологических уплотнений, расположенные в подкожной клетчатке. Локализуются они обычно над пораженными суставами, на разгибательных поверхностях голени и бедер, на ушных раковинах, на ахилловых сухожилиях или на лбу.
- ревматизма;
- системной красной волчанки;
- псориаза;
- нарушения обмена веществ;
- аутоиммунных патологий.
Изолированные поражения пальцев ног при артритах встречаются довольно редко. Чаще всего у таких пациентов воспалительный процесс распространяется и на другие суставы. Кроме того, для артритов очень характерны симметричные болевые ощущения, то есть поражения одинаковых суставов на обеих ногах.
Артритная боль в воспаленном суставе обычно имеет весьма выраженную интенсивность. Появляется она не только при движениях, но и в покое. Также на пораженных артритом суставах возникают сильные отеки и припухлости. Кожный покров над воспаленными областями приобретает красный, багровый оттенок, увеличивается местная температура.
Помимо болевых ощущений, симптомами артрита также являются:
1. Ограничение движений в суставе.
2. Изменения его формы.
3. Неестественный хруст при нагрузках.
При разных видах артрита болевые ощущения развиваются в различных пальцах. Например, для псориатического и реактивного артрита более характерно поражение именно больших пальцев ног.
Остеоартроз – это дегенеративно-дистрофическое заболевание сустава, развивающееся в результате разрушения хрящевых тканей на суставной поверхности. При этой патологии боль сначала возникает периодически, только после физической нагрузки, и быстро пропадает в покое. Но с развитием заболевания интенсивность болей увеличивается, они не исчезают после отдыха, и могут появляться в ночное время.
Признаками остеоартроза являются следующие симптомы:
- утренняя скованность;
- болезненные уплотнения на краях суставной щели;
- ограничение движений в суставе;
- характерный хруст при движениях.
Артрозом пальцев ног страдают, в основном, женщины. Возникновение заболевания провоцируется ношением модельной обуви с острым носом на протяжении многих лет. В результате происходит деформация большого пальца, и его искривление в сторону второго пальца. Кроме того, начинает выпирать его косточка, которая натирается поверхностью обуви, и со временем также подвергается деформации. В итоге искривляются и увеличиваются в размерах все суставы большого пальца ноги. Это провоцирует появление болей и ограничение подвижности.
Если артроз прогрессирует, то палец может менять свою изначальную форму настолько, что его не удается вернуть в начальное положение, применив даже значительные физические усилия.
Осложнением артроза большого пальца является еще и то, что вслед за ним деформации подвергаются второй и третий палец ноги. В результате возникает комбинированная деформация стопы. Кроме того, из-за постоянного трения и травматизации сустава 1-го пальца в нем развивается бурсит.
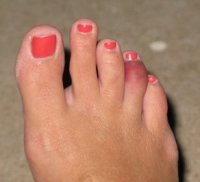
Воспаление суставной сумки большого пальца ноги со скоплением в ее полости жидкости (экссудата) носит название бурсит. Эта патология характеризуется отеком, болевыми ощущениями, покраснением и жаром в районе большого пальца.
Основное проявление бурсита – наличие подвижной округлой припухлости в области пораженного сустава, имеющей мягкую консистенцию. Такая припухлость довольно болезненна при ощупывании, и легко определяется визуально.
Кроме того, увеличивается местная температура в области воспаления, и кожа приобретает багровый оттенок. При длительном течении бурсит может перейти и в хроническую форму. К воспалению в подобных случаях присоединяется отложение кальциевых солей, что вызывает появление постоянных болевых ощущений.
Если причиной бурсита была травма большого пальца ноги, то к воспалительному процессу может присоединяться и патологическая микрофлора. Возникает гнойный бурсит, а все симптомы становятся более выраженными:
- сильные боли во всей стопе;
- повышение общей температура тела;
- головная боль;
- слабость;
- тошнота и т.д.
При переломе фаланги пальца стопы в первые часы после получения травмы определяются:
- болезненность в месте перелома при ощупывании;
- значительная припухлость;
- боль при нагрузках на поврежденный палец;
- боли при пассивных движениях пальца;
- кровоподтеки на боковой и тыльной поверхности.
Боль и хромота при переломе сохраняются длительное время. Характерным симптомом является то, что для уменьшения болей человек обычно старается перенести опору на пятку. Часто повреждается также и ногтевое ложе, которое впоследствии служит местом проникновения инфекции.
Нарушения функций при переломах II, III, IV и V пальцев стопы могут быть не особо заметны. Поэтому пациент поначалу может даже и не подозревать о наличии перелома. Лишь через некоторое время, при нарастании болевых ощущений, человек обращается к врачу.
Остеомиелит – это гнойно-некротический процесс, который возникает в кости и костном мозге, затрагивая окружающие мягкие ткани. Причина этой патологии – проникновение в организм микрофлоры, продуцирующей гной. Зачастую остеомиелит в пальцах ног развивается в виде осложнения различных костных патологий, к примеру, при открытых переломах.
Острый остеомиелит начинается с резкого увеличения температуры тела до 39-40 o С.
Состояние пациента сильно ухудшается, что обусловлено нарастающей интоксикацией организма. Проявляется это заболевание также следующими симптомами:
- резкая боль в стопе;
- ознобы;
- головные боли;
- неоднократная рвота;
- иногда потери сознания и бред;
- возможна желтуха.
В первые несколько суток появляется сильная боль в стопе, которая может распространяться и на голень. В пораженных костях и суставах развиваются болевые контрактуры. Активное движение пальцами ног невозможно, а пассивное – сильно ограничено. Быстро нарастают отечные явления в мышцах и мягких тканях стопы и голени. Кожа над зоной поражения приобретает багровый цвет, сильно напряжена. Нередко на ней появляется выраженный венозный рисунок.
При переходе заболевания в хроническую форму самочувствие пациента может несколько улучшаться, выраженность боли в стопе снижается, а сама боль приобретает ноющий характер. Пропадают признаки интоксикации организма, и температура тела возвращается к норме. Зачастую в области поражения формируются свищи со скудными гнойными выделениями. Несколько таких свищей могут образовывать сеть подкожных каналов, которые впоследствии открываются на большом удалении от патологического очага. В дальнейшем возникает стойкая неподвижность суставов стопы и искривление костей пальцев.
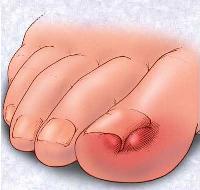
Болевые ощущения при этом могут иметь довольно выраженную интенсивность. Кроме того, характерно покраснение кожи вокруг вросшего ногтя, ее отек, а также присоединение инфекций.
Вальгусная деформация – это искривление плюснефалангового сустава, при котором большой палец отклоняется в сторону своих соседей. Основная причина развития данного нарушения – плоскостопие и слабость сухожильно-связочного аппарата. Дополнительные факторы, способствующие возникновению вальгусной деформации, а соответственно и увеличению боли – ношение узкой обуви или обуви с чрезмерно высокими каблуками.
В подобных случаях возникновение болевых ощущений в пальцах ног связано с нарушениями опорно-двигательного аппарата в виде косолапости той или иной степени выраженности. Вследствие неправильного расположения стопы при хождении происходит неравномерное распределение нагрузки на нее. Большой палец постепенно оттесняется кнаружи и вверх, смещая за собой и остальные.
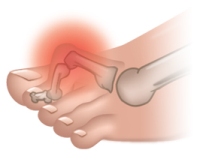
Так как сухожилия в области свода стопы пытаются ее стабилизировать, на мышцы, которые ответственны за подвижность пальцев, приходится дополнительная нагрузка. Пальцы оттягиваются назад и поджимаются, что приводит к значительному выпячиванию их суставов. Это и ведет к возникновению молоткообразной деформации. Кроме того, на выступающих вперед суставах быстро образовываются болезненные костные мозоли.
Деформированные молоткообразные пальцы упираются в обувь в различных местах и подвергаются трению. В тех областях, где искривленные пальцы прикасаются к поверхности обуви, возникает раздражение. Продолжающееся раздражение и трение может даже приводить к возникновению кожных изъязвлений в области поражения. По мере усиления таких деформаций пациенту становится все больнее и труднее передвигаться.
Наросты отмерших клеток, образующие плотные затвердения на коже, называются мозолями. В большинстве случаев подобные наросты возникают на подушечках пальцев стопы, на пятках или на боковых поверхностях большого пальца. Часто такое затвердение имеет длинное основание в виде глубоко проникающего в ткани корня. Мозоли обычно безболезненны в покое, но обладают выраженной болевой интенсивностью при нагрузках, ходьбе и давлении на пораженную область.
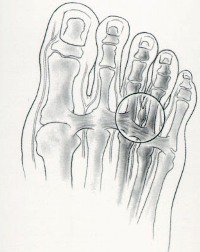
Вследствие ущемления нервов развивается травматический неврит. Воспаление носит хронический характер, что приводит к возникновению постоянной болезненности под пальцами ног.
Боль при этом заболевании обычно локализуется в области основания второго, третьего и четвертого пальцев стопы. Она имеет тенденцию к нарастанию при длительной ходьбе и ношении тяжестей. Кроме того, она часто отдает и в сами пальцы, а также вверх, в голень.
Одним их распространенных симптомов сахарного диабета являются изменения чувствительности и боль в пальцах ног, появляющаяся при ходьбе. Также при диабете часто наблюдается жжение в ступнях, преимущественно в ночное время. Причиной этих состояний служит нарушение кровообращения в нижних конечностях и поражения нервных окончаний.
Болевые ощущения в пальцах ног могут быть проявлением поражений артериальных сосудов нижних конечностей. Общие симптомы для таких заболеваний – это:
1. Побеление пальцев ног.
2. Боль при физических нагрузках.
3. Боль при переохлаждениях.
Две основные патологии, для которых характерна подобная симптоматика – это облитерирующий эндартериит и атеросклероз артерий нижних конечностей.
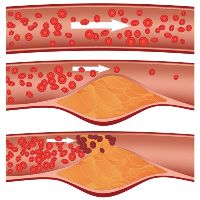
Для этого заболевания характерно уплотнение сосудистой стенки, которое проявляется ощущением сжимающих болей в мышцах ног и в стопе. Болевые ощущения нарастают при ходьбе. Кроме того, характерный признак атеросклероза артерий нижних конечностей – ощущение холодных стоп вне зависимости от времени года.
Болевой синдром в пальцах ног, особенно в промежутках между ними, может быть следствием дерматологических заболеваний. Чаще всего это массивные грибковые поражения стоп.
Кроме боли между пальцами ног, подобные нарушения проявляются также:
- зудом и жжением на коже стопы;
- покраснениями ногтей и изменением их формы;
- припухлостью кончиков пальцев;
- нарушениями окраски кожных покровов.
Боль в пальцах ног обуславливается широким спектром различных заболеваний, а потому данный симптом оказывается поводом к обращению к разным врачам-специалистам, в сферу компетенции которых входит диагностика и лечение спровоцировавшего их заболевания. Таким образом, ответ на вопрос, к какому врачу обращаться при боли в пальцах ног, зависит от того, какое именно заболевание предполагается у человека. А предположение заболевания основывается не только на боли в пальцах ног, но и на основании других имеющихся симптомов. Таким образом, очевидно, что выбор врача, к которому нужно обращаться в конкретном случае боли в пальцах ног, зависит от других имеющихся у человека симптомов. Ниже умы укажем, к докторам каких специальностей необходимо обращаться в зависимости от сопутствующих симптомов.

Если человека беспокоит сильная боль в любых пальцах ног, появляющаяся не только при движении, но и присутствующая в покое, сочетающаяся с отеком, припухлостью, разогреванием (кожа наощупь горячая), багровой окраской кожи в области болезненности, хрустом при физической нагрузке и ограничением движений в суставе, то подозревается артрит. В таком случае необходимо обращаться к ревматологу.
Когда боль в пальцах ног возникает периодически и всегда после физической нагрузки, а после отдыха может уменьшаться или вовсе исчезать, сочетается со скованностью стопы по утрам, хрустом при движении, ограничением подвижности и, возможно, деформацией больного пальца, то подозревается артроз. В таком случае необходимо обращаться к врачу травматологу-ортопеду (записаться).
Если боли в пальцах ног сочетаются с симптомами тендинита (боли в пальцах при ходьбе и при ощупывании сухожилий, хруст при движении, покраснение и разгоряченность кожи над областью болей) или бурсита (отек, боль, покраснение (кожа багровая) и горячая кожа в области большого пальца, сочетающиеся с мягкой припухлостью около сустава, и иногда с болями во всей стопе, повышенной температурой тела, слабостью и тошнотой), то необходимо обращаться к травматологу-ортопеду.
Если боль в пальцах ног ощущается после любого травматического воздействия на них (например, удар о твердый предмет, падение тяжелого на ногу, сдавление стопы дверьми с автоматическим закрыванием-открыванием и т.д.), то следует обращаться к врачу травматологу-ортопеду или, в его отсутствие, к общему хирургу (записаться).
Если боль в пальцах ног возникает на фоне резкого повышения температуры тела до 39 – 40 o С, сочетается с резкой болью во всей стопе (иногда также и в голени), отеком и багровой окраской кожи стопы и голени, с невозможностью пошевелить пальцами, ознобом, рвотой, головной болью, возможно желтой окраской кожи и склер глаз, потерей сознания, а через некоторое время боль стихает, общее состояние улучшается, но формируются свищи, из которых вытекает гной, то подозревается остеомиелит. В таком случае необходимо обращаться либо к травматологу-ортопеду, либо к хирургу.
Если боль в каком-либо пальце ноги (чаще большом) интенсивная и сочетается с покраснением кожи и отеком в области края ногтя, то подозревается врастание ногтя, и в таком случае необходимо обращаться одновременно к дерматологу (записаться) и хирургу. Врач-дерматолог будет заниматься консервативным лечением (без операции) вросшего ногтя, но если это невозможно, то направит к хирургу для его удаления. Если же человек не желает лечить вросший ноготь нехирургическими методами, а хочет удалить его хирургически, то можно сразу обращаться к хирургу.
Если боль в области пальца связана с мозолью, то необходимо обращаться к врачу-дерматологу.
Если боль в пальцах ног обусловлена вальгусной деформацией (большой палец наклонен к другим пальцам и сбоку стопы выступает «косточка»), косолапостью или молоткообразной деформацией пальцев ног (согнутые пальцы с сильным выпячиванием суставов), то следует обращаться к врачу-ортопеду (записаться).
Если человек страдает болями и нарушением чувствительности в пальцах ног, ощущаемыми при ходьбе, которые сочетаются с жжением в ступнях, постоянной жаждой, обильным и частым мочеиспусканием, повышенным аппетитом, потливостью, то подозревается сахарный диабет. В таком случае необходимо обращаться к врачу-эндокринологу (записаться).
Когда, помимо болей в пальцах ног, человека беспокоят признаки «перемежающейся хромоты» (боли, онемение и тяжесть в ногах, возникающие через некоторое время после начала ходьбы, заставляющие человека останавливаться, чтобы переждать боль, и только после этого снова продолжать движение) или атеросклероза сосудов ног (сжимающие боли в мышцах ног и стопы, ощущение холодных стоп в любую погоду), то следует обращаться к врачу-ангиологу (записаться), сосудистому хирургу (записаться) или флебологу (записаться). Если попасть к этим специалистам по каким-либо причинам невозможно, то следует обратиться к общему хирургу.
Когда человека беспокоит боль в пальцах ног и межпальцевых промежутках в сочетании с зудом и жжением, покраснением ногтей и изменением их формы, припухлостью кончиков пальцев, ненормальной окраской кожи на отдельных участках стопы, то подозревается грибковое заболевание, и в таком случае необходимо обращаться к врачу-дерматологу.
Поскольку боль в пальцах ног провоцируется разными патологиями, то в каждом случае при данном симптоме врач может назначать различные анализы и обследования, которые он выбирает в зависимости от предполагаемого заболевания. Соответственно, перечень обследований всегда будет зависеть от предположительного диагноза, который ставится врачом на основании других имеющихся у человека симптомов, помимо болей. Поэтому ниже мы укажем, какие анализы и обследования может назначить врач при боли в пальцах ног в зависимости от того, с какими другими симптомами она сочетается.
Когда эпизодически появляются болевые ощущения в пальцах ног в сочетании с их покраснением, отечностью и разогреванием (пальцы горячие наощупь), отдающие вверх по ноге, продолжающиеся в течение нескольких часов или недель, а после нескольких болевых приступов приводящие к формированию уплотнений (тофусов) над суставами пальцев, то подозревается подагра. В таком случае врач назначает следующие анализы и обследования:
- Общий анализ крови (записаться);
- Биохимический анализ крови (записаться) (мочевая кислота, общий белок, белковые фракции, серомукоид, фибрин, сиаловые кислоты, гаптоглобин, билирубин (записаться), мочевина, креатинин, холестерин, АсАТ, АлАТ, амилаза);
- Рентген суставов (записаться);
- Пункция воспаляющихся суставов с микроскопическим исследованием и бактериологическим посевом (записаться) суставной жидкости;
- Пункция тофусов с микроскопическим исследованием содержимого;
- УЗИ почек (записаться).
При подозрении на подагру врач обычно назначает все вышеперечисленные анализы, так как они необходимы для подтверждения предполагаемого диагноза. Наиболее важными для диагностики подагры исследованиями является определение концентрации мочевой кислоты в крови, выявление кристаллов солей мочевой кислоты в суставной жидкости и содержимом тофусов. По результатам УЗИ почек могут выявляться уратные камни. На рентгеновских снимках изменения, характерные для подагры, становятся видны только через пять лет после начала болевых приступов в суставах.
- Общий анализ крови;
- Анализ крови на ревматоидный фактор (записаться) и С-реактивный белок;
- Биохимический анализ крови (общий белок, белковые фракции, серомукоид, сиаловые кислоты);
- Анализ крови на концентрацию иммуноглобулинов IgG, IgA (записаться);
- Анализ крови на циркулирующие иммунные комплексы (ЦИК);
- Увеличивающий рентген стопы (записаться);
- УЗИ стопы (записаться);
- Томография (компьютерная и магнитно-резонансная) стопы;
- Термография стопы;
- Сцинтиграфия стопы;
- Пункция суставов (записаться) кисти с анализом внутрисуставной жидкости.
В первую очередь при подозрении на артрит назначаются анализы крови (общий, биохимический, на С-реактивный белок, ревматоидный фактор, на ЦИКи, на иммуноглобулины), так как это необходимо для подтверждения воспалительной природы заболевания. Так, если анализы крови в норме, то речь идет не об артрите, и врачу придется дополнительно еще раз подробно побеседовать и осмотреть больного, чтобы поставить другой предположительный диагноз.
Но если анализы крови не в норме (повышено СОЭ, количество серомукоида, сиаловых кислот, ЦИКов, иммуноглобулинов, С-реактивного белка и ревматоидного фактора), то речь идет об артрите, и в таком случае в зависимости от показателей анализов врач назначает следующие обследования, необходимые для постановки правильного окончательного диагноза. Так, если выявлена повышенная концентрация иммуноглобулинов и ЦИКов на фоне отсутствия ревматического фактора, то врач ставит диагноз неревматоидного артрита, и для оценки состояния тканей сустава и характера воспаления назначает рентген (записаться) и анализ внутрисуставной жидкости, получаемой путем пункции. Если имеется техническая возможность, то рентген заменяется компьютерной томографией, так как она дает несколько больше информации.
Если же в крови выявлено наличие С-реактивного белка и ревматоидного фактора, то врач ставит диагноз ревматоидного артрита, и назначает для оценки состояния сустава и характера воспаления рентген, магнитно-резонансную томографию и пункцию суставной жидкости с последующим ее анализом.
При ревматоидном и неревматоидном артрите в качестве метода дополнительной диагностики может назначаться УЗИ (записаться), которое позволяет выявить выпот в суставной полости и оценить степень тяжести патологических изменений в тканях, окружающих сустав. Если необходимо оценить активность воспалительного процесса и реакцию костной ткани на него, то назначается сцинтиграфия. А термография рассматривается в качестве только дополнительного метода самого артрита, так как позволяет зафиксировать характерное для патологии повышение температуры тела в области больных суставов.
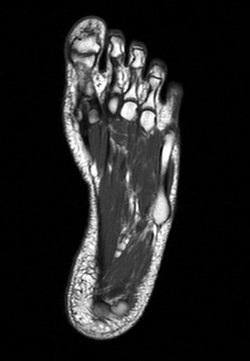
- Общий анализ крови;
- Анализ крови на С-реактивный белок и ревматоидный фактор;
- Рентген стопы;
- УЗИ стопы;
- Компьютерная томография стопы;
- Магнитно-резонансная томография стопы (записаться).
В первую очередь для исключения возможного артрита врач назначает общий анализ крови и анализ крови на С-реактивный белок и ревматоидный фактор. Если все анализы в норме, то речь идет об артрозе, и уже для его диагностики врач в первую очередь назначает рентген и УЗИ. Если имеется техническая возможность, то рентген лучше заменить компьютерной томографией, так как она позволяет получить больше данных. Как правило, после проведения УЗИ и рентгена/томографии обследование не продолжают, так как результатов этих обследований оказывается достаточно для точной постановки диагноза. Но если артроз привел к сильной деформации суставов пальцев ног, воспалению суставной сумки, связок или сухожилий, или же имеется необходимость проведения операции, то дополнительно назначается магнитно-резонансная томография.
Когда боль в пальцах ног указывает на тендинит (боль ощущается при ходьбе и ощупывании сухожилий, при движении пальцами слышен характерный хруст, кожа в области боли красная и горячая) или бурсит (в области большого пальца имеется отек и боль, кожа горячая и багровая, около сустава большого пальца видна мягкая и болезненная при прощупывании припухлость, иногда отмечаются боли во всей стопе, повышенная температура тела, слабость и тошнота) – врач назначает рентген и УЗИ. Рентген в таких случаях необходим для исключения переломов костей, а УЗИ необходимо для оценки состояния и степени выраженности воспаления в сухожилиях и суставной сумке, а также для отличения бурсита от тендинита. Если имеется техническая возможность, то в дополнение к УЗИ назначается магнитно-резонансная томография.
Когда боли в пальцах ног появляются после любой травмы (например, удар о твердый предмет, падение тяжелого на ногу, сдавление стопы дверьми с автоматическим закрыванием-открыванием и т.д.), то врач обязательно произведет осмотр и назначит рентген для выявления возможных переломов костей. Если переломов не обнаруживается, то рентген может быть назначен для оценки степени патологических изменений мягких тканей. Других обследований при травматических болях в пальцах ног обычно не назначают, так как в этом нет необходимости.
Когда боль в пальцах ног возникает фоне резкого повышения температуры тела до 39 – 40 o С, сочетается с резкой болью во всей стопе (иногда также и в голени), отеком и багровой окраской кожи стопы и голени, с невозможностью пошевелить пальцами, ознобом, рвотой, головной болью, но через некоторое время боль стихает, общее состояние улучшается, зато формируются свищи с истечением гнойного содержимого, тогда врач подозревает остеомиелит и назначает в обязательном порядке рентген для подтверждения диагноза. Если имеется техническая возможность, то рентген заменяют компьютерной томографией, дающей более полную информацию. Если нужно оценить также и состояние мягких тканей стопы и степень их вовлечения в патологический процесс, то назначается магнитно-резонансная томография или, если томография недоступна, простое УЗИ. Если имеются свищи, то назначается фистулография (записаться), чтобы определить их расположение, длину, сообщение с костью и т.д.
Когда боли в одном пальце ноги (обычно большом) сильные, сочетаются с покраснением и отеком кожи в области болезненности и локализуются у края ногтя, то подозревается врастание ногтя. В таком случае врач не назначает каких-либо анализов и обследований, а производит только осмотр, на основании которого диагноз и так очевиден.
Когда боль на пальце стопы обусловлена мозолью – врач производит осмотр, надавливает на нее и покручивает, чтобы отличить мозоль от подошвенной бородавки, болезни Мортона и др. Диагноз ставится на основании осмотра, дополнительные обследования не назначаются.
Когда боли в пальцах ног связаны с вальгусной деформацией (большой палец наклонен к другим пальцам и сбоку стопы выступает «косточка»), косолапостью или молоткообразной деформацией пальцев ног (согнутые пальцы с сильным выпячиванием суставов), то врач диагностирует заболевание на основании данных внешнего осмотра. Однако для оценки состояния суставов, костей и измерения различных размеров стопы врач может назначить рентген, плантографию (записаться) и подометрию.
Если боль локализуется под вторым, третьим и четвертым пальцами ног, присутствует постоянно, усиливается при ходьбе и сжимании стопы, отдает в пальцы и голень, то подозревается неврома Мортона, и в таком случае врач назначает следующие обследования:
- Рентген стопы;
- УЗИ стопы;
- Магнитно-резонансная томография (записаться).
Обычно в первую очередь назначается рентген и УЗИ. Рентген позволяет выявить деформации костей, а УЗИ – саму невриному. Именно поэтому оптимальным методом диагностики невриномы Мортона является УЗИ. Томография назначается редко, так как она, хотя и позволяет выявлять невриному, но ее информативность ниже, чем у УЗИ.
- Определение концентрации глюкозы в крови (записаться) натощак;
- Определение глюкозы в моче;
- Определение уровня гликозилированного гемоглобина в крови;
- Определение уровня С-пептида и инсулина в крови;
- Тест толерантности к глюкозе (записаться);
- УЗИ почек;
- Реоэнцефалография (записаться);
- Реовазография (записаться) сосудов ног.
Для диагностики диабета в обязательном порядке назначаются анализ на уровень глюкозы в крови и моче и тест толерантности к глюкозе, результатов которых достаточно для постановки диагноза. Другими анализами можно и пренебречь, если их невозможно выполнить, так как они относятся к дополнительным. Так, уровень С-пептида в крови позволяет различать первый и второй типы диабета (но это можно сделать и без анализов), а концентрация гликозилированного гемоглобина дает возможность оценить риск развития осложнений. Если врач подозревает наличие осложнений диабета (а при болях в пальцах ног их вероятность высока), то назначается УЗИ почек, реоэнцефалография мозга и реовазография сосудов ног.
Если боли в пальцах ног сочетаются с признаками эндартериита (во время ходьбы в ногах появляется сильная боль, онемение и тяжесть, так что человек должен останавливаться и ждать, пока боль не успокоится, и только после этого он может продолжать движение) или атеросклероза сосудов ног (в мышцах ног или стоп всегда присутствуют сжимающие боли, а стопы холодные в любую погоду), то врач назначает следующие анализы и обследования:
- Выслушивание тонов сердца стетофонендоскопом (записаться);
- Измерение артериального давления (записаться);
- Определение пульсации артерий ног руками;
- Биохимический анализ крови (холестерин, триглицериды, липопротеины высокой и низкой плотности);
- Артериография сосудов;
- Ангиография (магнитно-резонансным или мультиспиральным томографическим методом) (записаться);
- УЗИ сосудов конечностей (записаться);
- Допплерография сосудов конечностей (записаться);
- Реовазография конечностей (для оценки скорости кровотока);
- Термография;
- Капилляроскопия (записаться);
- Функциональные пробы (записаться) (термометрическая, Гольдфлама, Шамовой, паранефральная или паравертебральная блокада поясничных ганглиев).
Сначала врач измеряет давление, выслушивает тоны сердца, определяет пульсацию артерий ног, после чего обязательно назначает УЗИ, допплерографию, артериографию и реовазографию сосудов нижних конечностей. На практике, в большинстве случаев, этих исследований вполне достаточно для постановки диагноза и различения эндартериита и атеросклероза, но в случае сомнений врач может назначить дополнительно и другие обследования из вышеуказанных. Так, для подтверждения атеросклероза назначается ангиография, а эндартериита – термография, капилляроскопия и функциональные пробы.
Если человек страдает от болей в пальцах ног и межпальцевых промежутках, которые сочетаются с зудом и жжением, покраснением ногтей, изменением формы ногтей, припухлостью кончиков пальцев, изменением нормальной окраски кожи на стопе, то подозревается грибковая инфекция, и в таком случае врач назначает следующие анализы и обследования:
- Дерматоскопия (записаться);
- Осмотр пораженных участков под лампой Вуда;
- Определение рН кожи;
- Микроскопия соскобов с кожи и ногтя;
- Посев соскоба с кожи и ногтей на питательные среды.
Обычно врач назначает в первую очередь дерматоскопию, осмотр под лампой Вуда и микроскопию соскоба с кожи и ногтей, так как именно эти исследования позволяют поставить диагноз в большинстве случаев. Однако если поставить точный диагноз не удалось, то врач назначает посев соскоба с кожи и грибка на питательные среды, чтобы определить возбудителя грибковой инфекции и поставить диагноз.
Автор: Пашков М.К. Координатор проекта по контенту.
источник
Практически каждый человек время от времени жалуется на дискомфорт в стопах при ходьбе. При этом чаще всего болит сустав большого пальца ноги. Чтобы определить, как и чем лечить недуг, необходимо установить его причину. Болезненность может быть вызвана как простым ушибом пальца или неудобной обувью, так и серьезной суставной патологией. Если симптом постоянно игнорировать или купировать боли анальгетиками, то заболевание не только разрушит сустав, но и приведет к нарушению функций всего опорно-двигательного аппарата организма.
Незначительное, на первый взгляд, чувство дискомфорта в области большого пальца стопы в дальнейшем может обернуться серьезными проблемами. Причины, по которым болят и воспаляются суставные сочленения в больших пальцах стопы, очень многочисленны и разнообразны. Остановимся на основных причинах воспаления.
Болезненные ощущения в области стопы не всегда являются признаком недуга. В некоторых случаях так проявляется реакция организма на чрезмерную нагрузку на нижние конечности:
- продолжительная ходьба в неудобной обуви (маленький размер, высокий каблук, узкий носок, сдавливающий пальцы);
- избыточная масса тела;
- плоскостопие;
- спортивные нагрузки;
- сухая мозоль в области соприкосновения сустава и обуви;
- продолжительное нахождение в положении стоя, например, на своем рабочем месте.
В случае, если палец опух, покраснел и это сопровождается сильным болевым синдромом, то физиологические причины можно смело исключить.
Момент получения микротравмы можно и не заметить. Мелкие повреждения возникают намного чаще, чем нам кажется. Достаточно оступиться или запнуться, чтобы появился отек и воспаление из-за полученной травмы. Наиболее часто причиной боли становится:
- вывих сустава;
- растяжение связок;
- ушиб стопы;
- трещина кости или перелом.
При травме пальца обычно появляются ярко выраженные внешние симптомы, по которым нетрудно определить характер повреждения самостоятельно. Однако выявить степень повреждения, поставить точный диагноз и назначить лечение может только травматолог.
Помимо рассмотренных причин, болезненность большого пальца стопы может возникнуть при множестве заболеваний. В основном это различные суставные болезни. Чаще всего именно они являются причиной воспалений и отеков суставов и окружающих тканей.
Сочленение на большом пальце ноги наиболее часто поражается следующими недугами:
- Артрит.
- Артроз и остеоартроз.
- Ревматоидный артрит и другие аутоиммунные заболевания.
- Обменные нарушения, поражающие суставные структуры (подагра).
Все эти заболевания имеют схожие симптомы. Пациент страдает от резкой боли, особенно во время движения, у него меняется походка и появляются трудности с подбором удобной обуви. Обратив внимание на сопутствующие симптомы, проведя обследование пациента, специалист выявит причину недомогания и составит схему лечения.
Лечение суставных недугов любой этиологии назначается только после тщательного сбора анамнеза и полного медицинского обследования. При этом основной задачей проводимых мероприятий является снятие болевого синдрома.
При сильных болях и воспалении в плюсневом суставе крайне нежелательно долгое время самостоятельно принимать анальгетики, откладывая посещение доктора.
Лечение должно быть комплексным, его цель — восстановить функцию сустава и здоровье близлежащих тканей.
Если заболевание носит инфекционный характер, назначается прием антибиотиков широкого спектра действия, в том числе Азитромицина, Доксициклина. При болях и выраженном воспалительном процессе доктор обязательно назначит нестероидные противовоспалительные средства в таблетках или внутримышечных инъекциях. В запущенных случаях возможно внутримышечное введение кортикостероидных гормонов коротким курсом.
Нередко при артритах аутоиммунной этиологии пациенту проводят очистку некоторого количества плазмы крови, которая называется плазмафорез.
Считается целесообразным включать в схему лечения артритов любого происхождения лекарства, защищающие и восстанавливающие хрящевую ткань. Наиболее широко применяются следующие хондропротекторы:
- Препараты 1 поколения — Алфлутоп, Румалон. Они содержат вытяжку из хрящей и связок животных, рыб. Хорошо усваиваются, но иногда вызывают аллергию.
- Хондропротекторы 2 поколения основаны на легкоусвояемых формах глюкозамина и хондроитина: Мукосат, Структум.
- Лекарства 3 поколения содержат комплекс витаминов, микроэлементов, противовоспалительных компонентов, хондроитин и глюкозамин — Терафлекс, Мовекс.
Хондропротекторы, как и другие медикаменты, назначаются специалистом. Схему терапии и дозировку средств определяет доктор на основании данных обследования и состояния пациента. Длительность курса составляет не менее 4–6 месяцев.
Помимо хондропротекторов, для облегчения состояния больного нередко применяют внутрисуставное введение производных гиалуроновой кислоты (Остенил, Синвиск, Гиастат).
В период лечения суставных заболеваний необходима профилактика остеопороза, основанная на повышенном употреблении кальция. Для этого применяется диета, богатая молоком, рыбой и творогом.
Для заболевания характерно разрушение хрящевой ткани. Чтобы приостановить этот процесс, используют хондропротекторы и внутрисуставные инъекции гиалуроновой кислоты. Для купирования боли и воспаления назначают анальгетики и нестероидные противовоспалительные лекарства, в том числе в виде мазей, гелей (Гиалгель, Траумель, Цель-Т, Вольтарен в форме геля, индометациновая мазь).
Во время терапии необходимо уменьшить физическую нагрузку на пораженный сустав. При обострении суставной патологии на больное сочленение накладывается бандаж, который фиксирует палец и исключает его перегрузку. Пациенту назначается физиотерапия, вносятся коррективы в рацион (рекомендуется диета, обогащенная продуктами, содержащими кальций).
Главная задача восстановительного периода — предупредить формирование контрактуры и разработать поврежденный сустав.
Пациент с обострением данного заболевания должен лечиться в стационаре. Период интенсивной терапии составляет 1–2 недели. За это время с помощью грамотно подобранного лечения удается локализовать болевой синдром, снять отечность и воспаление. После выписки пациент продолжает наблюдаться у терапевта и ревматолога.
Лекарства от подагры подбирает лечащий специалист исходя из индивидуальных особенностей пациента и выраженности патологии. Часто доктору приходится комбинировать различные методики, применяя комплексные схемы лечения.
В начальной стадии заболевания больному назначают Колхицин. Средство влияет на обмен мочевой кислоты в организме и оказывает выраженное обезболивающее и противовоспалительное действие при остром приступе подагры.
Основным препаратом для лечения подагры на всех стадиях считается Аллопуринол. Средство предупреждает образование и накопление уратных отложений в суставных тканях и способствует их растворению и выведению из организма.
При любых суставных патологиях больших пальцев ног существует несколько советов, следуя которым можно снизить интенсивность болевых приступов:
- При возникновении боли и воспаления в суставах следует зафиксировать палец в неподвижном положении до выяснения причин недомогания.
- Свести к минимуму любые нагрузки на больное сочленение — не ходить пешком, отказаться от «стоячей» работы, прекратить занятия спортом.
- Носить удобную или специально подобранную ортопедическую обувь.
- Уменьшить дискомфорт, снять отек и воспаление помогут теплые ножные ванны с лекарственными травами или эфирными маслами.
- Для снижения нагрузки на больной сустав можно применять ортопедические прокладки, которые продаются в любой аптеке.
Лечение большого пальца ноги должно быть комплексным. Помимо таблеток и инъекций, на больной сустав следует ежедневно наносить противовоспалительные и обезболивающие мази, делать физиопроцедуры: магнитотерапию, аппликации озокерита и лечебных грязей, воздействие лазером.
При артрите и остеоартрозе первого пальца стопы хорошо помогают примочки с медицинской желчью и Бишофитом.
В незапущенных случаях можно попытаться вернуть (репозировать) поврежденный сустав на свое место. Если деформация сочленения выраженная, единственным способом лечения станет хирургическая операция.
Боли в суставе большого пальца ноги являются признаком многих, иногда опасных заболеваний. Каждый случай заслуживает самого пристального внимания и консультации специалиста. Только врач может установить верный диагноз и посоветовать, как лечить патологию суставов.
источник
