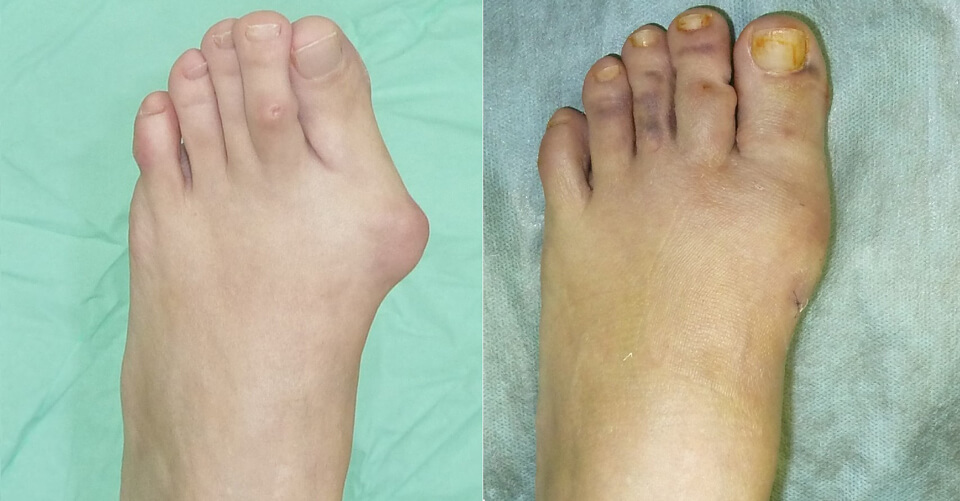
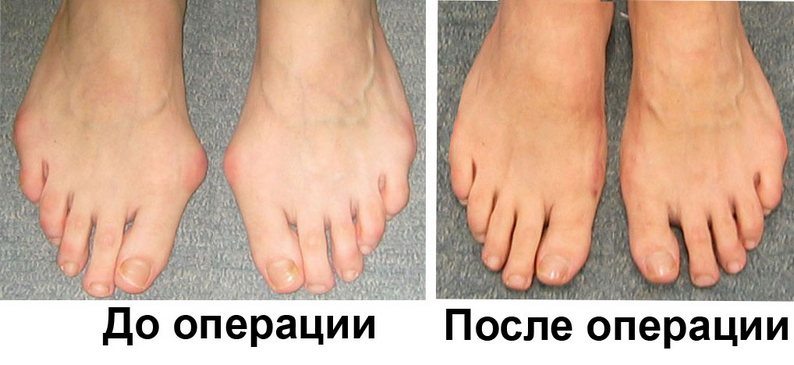
Состояние, когда болит косточка на ноге около большого пальца, доставляет ежедневный дискомфорт во время движения. Причиной боли является плоскостопие, воспаление или дистрофия тканей сустава. Лечится болевой симптом при помощи применения ортопедических изделий, лекарственных препаратов и рецептов народного лечения.
Нарушение биомеханики стопы, следствием чего являются деформационные отклонения в суставе, приводят к тому, что болит косточка на ноге. Болевой синдром тревожит человека во время движения или при легком нажатии, при ревматоидной природе приступ боли носит постоянный характер. Для лечения потребуется ежедневно использовать ортопедические изделия и проводить медикаментозное лечение для устранения боли и воспаления.
Патологическое изменение структуры и строения плюснефалангового сустава большого пальца приводит к разрастанию косточки. Косметологический дефект не является просто эстетическим недостатком. Вальгусное образование может сильно болеть и вызывать неприятные ощущения во время ходьбы и в спокойном состоянии.
Во время передвижения небольшая площадь стопы выдерживает колоссальную нагрузку собственного тела. Сложное анатомическое строение обеспечивает функцию опоры и амортизации. Своды стопы не дают подошве уплощаться, при этом во время ходьбы ступня соприкасается с поверхностью, опираясь всего на три точки.
Под влиянием лишнего веса, врожденных патологий или наследственной предрасположенности к нарушениям скелетного остова стопы, устойчивая конструкция сводов не выдерживает давление и прогибается. Патологические изменения наблюдаются в своде стопы, который проходит по головкам плюсневых костей. При возникновении таких нарушений диагностируется начальное плоскостопие.
Вальгусное изменение начинает появляться при развитии плоскостопия с опущением поперечного свода. Подошва дистального отдела ноги расширяется в переднем отделе. Постоянное давление на суставы, расположенные около большого пальца, приводит к вынужденному отклонению фалангов пальца вовнутрь.
Физиологические изменения способствуют увеличению плюснефалангового сустава, который деформируется за счет дегенеративных изменений в клетках сустава. Развивающиеся патологии приводят к раздражению болевых рецепторов и другим признакам воспалительных реакций.
Если болит косточка около большого пальца, виной этому могут быть активные физические движения или патология, прогрессирующая в пораженном суставе. К основным причинам, симптомом которых является боль, относят следующие патологии.
- Плоскостопие. Опущение сводов стопы критически влияет не только на мелкие суставы стопы, но и усиливает нагрузку на позвоночник, тазобедренный, коленный и голеностопные суставы. Во время длительной прогулки или интенсивного выполнения упражнений, связанных с прыжками или бегом, плюснефаланговый сустав начинает болеть. В норме пальцы ноги не задействованы во время движения. Несвойственное для сустава напряжение приводит к ответу болевых рецепторов на раздражение.
- Остеоартроз. Деструктивные изменения у людей старшего возраста, когда естественные процессы старения изменяют структуру суставных тканей. Выраженная деформация в форме косточки сигнализирует о застарелом процессе, когда хрящевая ткань значительно истончилась, а на костях появились наросты (остеофиты). Трение поверхностей костей, входящих в состав подвижного сочленения приводит к боли.
- Артрит. Воспалительный ответ на раздражение в плюснефаланговом суставе проявляется сильной болью, гиперемией и отечностью. Причиной артрита могут стать инфекции, простудные заболевания, механическое повреждение при травмах. Заболевание прогрессирует при постоянном раздражении и давлении во время ходьбы в обуви.
- Подвывих. Нарушение физиологических особенностей стопы, связанное с уплощением подошвы ноги, приводит к неполному смещению суставных поверхностей костей в суставе большого пальца. Данное состояние, когда функции сустава нарушаются, называется подвывихом. Легкая травматизация вызывает резкую боль и воспалительную реакцию.
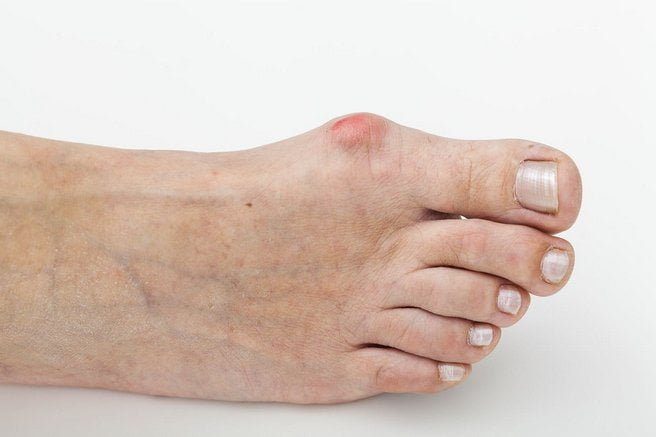
- Синовит. Внутренняя оболочка сустава большого пальца воспаляется вследствие дегенеративных изменений или травмирования. Костное разрастание отекает после давления на стенки суставной капсулы скопившегося экссудата. Кожа над косточкой становится красного цвета. Яркость симптоматики зависит от характера выпота, наполняющего больной сустава.
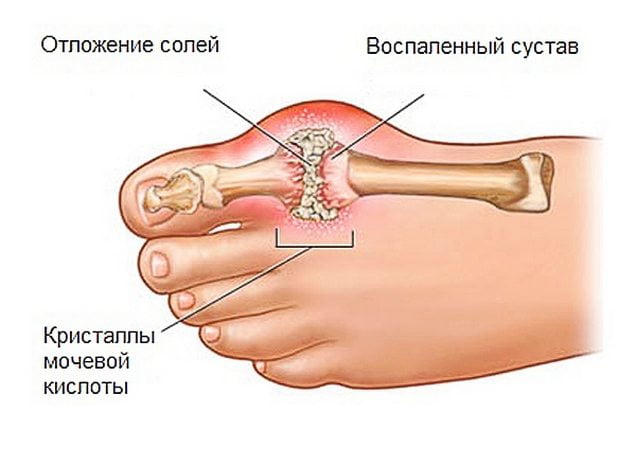
- Подагра. Чрезмерное насыщение организма мочевой кислотой, которая кристаллизуется в мелкий песок и накапливается в плюснефаланговом суставе, является причиной развития подагры. Сбой в биохимических процессах в совокупности с питанием, насыщенного пуриновыми соединениями, запускают процесс развития патологии. При подагре болит косточка непостоянно. Неожиданный приступ резкой боли появляется внезапно ночью. Длительность приступа варьируется от пары часов до нескольких суток.
- Ревматоидный артрит. Один из симптомов ревматизма, который локализуется в суставе большого пальца, вызывает болезненность, которая носит летучий характер. Это означает, что боль может внезапно появиться и пропасть без направленного лечения. Ревматизму подвержены люди с генетическим кодом предрасположенности к аутоиммунным процессам. После перенесенной инфекции, возбудителем которой был гемолитический стрептококк, иммунитет запускает процесс уничтожения здоровых клеток собственного организма. Суставы подвергаются иммунной агрессии одновременно с сердечной мышцей, кожей и легкими.
- Межпальцевая невралгия. Возникновение резкой боли во время ходьбы может быть связано с ущемлением нервного ствола между головками плюсневой кости. Косточка болит при раздражении нервных рецепторов. Характерным признаком при данном виде боли является жгучие покалывания кожи пальца, сопровождающиеся неполной потерей чувствительности. Причиной нервного раздражения является выбор тесной обуви для постоянного ношения, дистрофия липидной ткани в переднем отделе стопы вследствие плоскостопия.
- Спондилоартропатия. Скованность в ноге в утренние часы, сильная боль, выраженная отечность сустава большого пальца, его покраснение – общие симптомы спондилоартропатии.
В комплекс заболеваний входит:
- псориатический артрит, как осложнение при псориазе;
- реактивный артрит аутоиммунной этиологии, связанный с инфекциями мочевыводящих путей и желудочно-кишечного тракта;
- анкилозирующий спондилит — системное воспалительное заболевание, часто передающееся по наследству;
- ювенильный артрит, проявляющийся сильной болью в подростковом возрасте.
Видоизменение формы стопы в области большого пальца происходит постепенно. Чаще всего плюснефаланговый сустав разрастается у женщин старшего возраста с повышенной массой тела и увеличенным содержанием глюкозы в крови.
Небольшие отклонения с едва заметной патологией не доставляют большого беспокойства, болезненность может возникать только после чрезмерной нагрузки на ступни. Если проблема остается без внимания, процесс усугубляется под влиянием: большого веса, беременности, работы на ногах.
Параллельно с разрастанием косточки происходит перемещение большого пальца стопы ко второму с постепенным наложением на него. На данном этапе боль во время нагрузки присутствует постоянно. С увеличением косточки обувь становится тесной в носовой части и является дополнительным источником натирания и сжатия увеличенного сустава.
При появлении отечности, постоянной боли, усиливающейся при нажатии, покраснении кожи на косточке можно предположить о присоединившихся воспалительных реакциях. Особую выраженность приобретает симптоматика при внедрении гноеродных бактерий.
Определение причины боли поможет избавиться от неприятного симптома на длительный срок. Для проведения дифференциальной диагностики потребуется осмотр у ортопеда, который может направить на дополнительную консультацию к ревматологу, аллергологу или иммунологу.
Из лабораторных исследований назначается сдача крови и мочи на выявление воспаления, ревматоидного фактора или обнаружение антител, выработанных во время борьбы с инфекционными возбудителями. Рентгеновский снимок проводится в двух проекциях для исключения дистрофических отклонений.
Диагностическая пункция из плюснефалангового сустава необходима для бактериологического и цитологического исследования экссудата или синовиальной жидкости.
Когда болит косточка на ноге около большого пальца, избавиться от неприятного состояния поможет правильное лечение, составленное после обследования. При соблюдении всех рекомендаций облегчение наступает уже через короткий промежуток времени.
Комплексное консервативное лечение направлено на снятие боли и остановки прогрессирования патологического состояния, которое вызвало рост косточки на пальце.
Срочно снять боль можно, приняв обезболивающие средства (Анальгин, Баралгин, Темпалгин). Данная мера носит временный анальгезирующий эффект, поэтому чтобы добиться стойких результатов, необходимо применять нестероидные противовоспалительные препараты (Диклофенак, Индометацин, Нурофен). Выписывать препараты может только врач.
Лекарства избавят не только от боли, но и будут устранять воспалительные процессы. НПВС назначаются в форме таблеток, уколов или гелей для местного применения. Вольтарен, Фастум гель, Найз, Долобене наносятся на больную косточку для обезболивания, а также снятия отечности.
Сильные воспаления вынуждают применять стероидные гормоны – Преднизолон, Гидрокартизон. Препараты вводят как инъекционным методом, так и с помощью внутрисуставного введения для промывания больного сустава. При подагрическом приступе боли назначается Колхицин параллельно с соблюдением диеты с исключением продуктов, увеличивающих синтез мочевой кислоты.
Чтобы сустав не разрушался, для длительного приема рекомендуется применение хондропротекторов (Артра, Дона, Терафлекс) с восполнением хондроитина и глюкозамина для поддержания хрящевой и костной ткани в оптимальном состоянии.
Остановить рост косточки и предупредить боль помогут медицинские изделия, разработанные для коррекции и создания определенного комфорта людям с больными стопами:
- Ортопедические стельки при правильном выборе принимают нагрузку на себя, разгружая стопу и суставы нижней конечности. Своды стопы принимают правильное положение, передний отдел перестает уплощаться.
- Предотвратить механическое повреждение косточки в обуви поможет силиконовый бурсопротектор, защищающий сустав и мягко разделяющий деформированные пальцы. Данное изделие не является лечебным, выполняет вспомогательную роль против натираний и мозолей.
- Ортез для большого пальца стопы остановит прогресс роста косточки в ночное время. Противопоказанием для применения является появление болезненности при отодвигании большого пальца.
Опыт лечения больной косточки целителями собран в рецептах народной медицины, которые с успехом применяются и в настоящее время:
- Противовоспалительные свойства меда используются для постановки медово-капустного компресса. Лист капусты хорошо промыть, обильно смазать медом и приложить к увеличенной косточке. Для фиксации можно использовать пищевую пленку. Компресс можно оставить на всю ночь.
- Лечебная ножная ванночка с морской солью и йодом может применяться ежедневно в течение одного месяца. В небольшую емкость налить воду, подогретую до температуры пятьдесят градусов. На пять литров воды потребуется сто грамм соли и пятьдесят капель йодового раствора. После перемешивания расположить ноги в воде и наслаждаться процедурой пятнадцать минут. По окончании процедуры обмыть ступни в теплой воде, обтереть и смазать увлажняющим кремом.
- Эффективная растирка для больного сустава готовится из цветков одуванчика и спиртового раствора йода. Один стакан цветов высыпать в стеклянную посуду с темными стенками и заливается йодом. Через пять дней смесь можно процедить и смазывать болезненное разрастание на ноге каждый вечер при появлении боли и припухлости.
Состояние, можно предотвратить, если заранее позаботиться о здоровье стоп:
- Чтобы исключить появление плоскостопия нужно носить правильную обувь с удобной колодкой и небольшим каблуком, для длительных прогулок использовать профилактические стельки.
- Правильное питание обеспечит поступление необходимых минералов и микроэлементов к суставам, а также предупредит появление лишнего веса.
- При визуальном изменении формы стопы и появления болезненности во время ходьбы или бега, необходимо обратиться к ортопеду для проверки стоп.
источник
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
У человека развивается остеохондроз позвоночника, происходит изменение в суставах ног, ухудшается общее самочувствие, его мучают головные боли. Причин заболеваний может быть множество: неправильное питание, лишний вес, малоподвижный образ жизни. Проанализировать можно всё, но о ногах, а именно о стопах, почему-то мало кто думает. А ведь от здоровья стоп зависит состояние всего организма человека.
- Что такое поперечное плоскостопие
- Симптомы поперечного плоскостопия
- Методы тестирования стопы
- Почему развивается плоскостопие
- Лечение поперечного плоскостопия
- Массаж
- Гимнастика
- Ортопедические приспособления
- Народные средства
Стопы выполняют очень важную функцию. Они принимают общую нагрузку тела при движении и распределяют её по всему двигательному аппарату: ногам, позвоночнику, суставам. Благодаря стопам человек может удерживать равновесие, шагая по неровной дороге. Стопы — это амортизаторы, которые смягчают удары о землю при беге или при ходьбе. Все кости, сухожилия, своды делают комфортными движения человека. Изменение в элементах стоп приводит к заболеваниям позвоночника, суставов коленей и таза.
Одним из таких изменений может быть поперечное плоскостопие. У 60% взрослых людей поперечное плоскостопие возникает в возрасте после 35 лет. Необходимо правильно определить симптомы заболевания, чтобы вовремя принять определённые меры.
У взрослого человека мышцы и сухожилия ступней с возрастом становятся слабыми, пальцы ног расходятся веером, большой палец отклоняется от своего сустава — развивается поперечное плоскостопие.
При поперечном плоскостопии ступня у взрослого человека постепенно становится шире, будто бы расплющивается. Нагрузка, которую брала на себя здоровая стопа, распределяется на все суставы опорно-двигательного аппарата человека, а они к такой работе не приспособлены. Пациент с поперечным плоскостопием может обнаружить у себя следующие симптомы.
- Привычная удобная обувь становится мала: нога стала шире, большим пальцам стало некомфортно.
- Новую обувь подобрать сложно: привычные модели и размеры не подходят. Приходится выбирать туфли размером больше. В узких «лодочках» давит большой палец, мешает выросшая «косточка».
- Приводя в порядок ботинки, вдруг обнаруживается, что их внутренняя сторона сильно сносилась, особенно в области каблука.
- Тяготит даже невысокий каблук: ноги сильно устают, в конце рабочего дня сильно болит поясница.
- Болит ступня. Со временем боль переходит на мышцы голени и бёдер. Часто боль не отпускает даже во время ночного отдыха. Говорят, что ноги «крутит».
- Развивается сильная отёчность ног. Каждый шаг даётся с трудом.
- Меняется походка и появляется сутулость.
- На ступнях кожа уплотняется, обнаруживаются мозоли и натоптыши: особенно страдает зона под большим пальцем.
- Появляется шишка около большого пальца: 1 кость плюсны, сустав соединяет её с большим пальцем. Ортопед порекомендует ортопедическую накладку на сустав или хирургическую операцию.
- Может появиться вросший ноготь на большом пальце.
Если заболевание находится на ранней стадии развития, то боли в ногах и в спине быстро проходят, стоит лишь немного отдохнуть, но лучше проконсультироваться с хирургом, ортопедом или подологом, специалистом по стопе. Они проведут тестирование и дадут рекомендации.
Чтобы определить плоскостопие у взрослого человека, проводят осмотр ступни и обуви пациента, делают измерение сводов стопы, угла отклонения пальцев ног относительно стопы.
Доктор проведёт внешний осмотр ступней. На поперечное плоскостопие укажет:
- синюшный цвет кожи, потому что происходит застой венозной крови, или бледность кожи, если кровоснабжение нарушено;
- шишка над большим пальцем; говорят, что на ноге выросла «косточка»;
- огрубевшая кожа на внутренней стороне ступни;
- в положении стоя, пальцы ног расходятся веером;
- пациент жалуется на сильную боль в ступнях, в мышцах ног, в пояснице;
Если у специалиста есть сомнения в постановке диагноза, то существует плантография для более точного исследования. Ортопед может сделать отпечаток контура ступней. Такое тестирование легко провести в домашних условиях.
- Положить на пол лист чистой бумаги.
- Намазать ступни красящим веществом: тушью, зелёнкой.
- Встать на чистый лист так, как привычно и удобно.
- Сойти с листа: на бумаге останутся отпечатки стоп.
Доктор проведёт 2 линии на контуре: от середины пятки до середины основания большого пальца и от середины пятки до середины основания 2 пальца. В норме линии не должны заходить на контур ступни. При плоскостопии на отпечатке будут находиться одна или обе черты.
Плоскостопие можно определить по походке человека. Данный метод называется подография. На пациента надевают специальную обувь. В носочной и пяточной области находятся пластины с электрическими контактами. Пациенту предлагают пройти по дорожке 10 м. Анализ движения проводит компьютер. Оценивается нагрузка на стопы, позвоночник, фазы переката с пятки на носок, двойной шаг. Подографию используют как дополнительный метод при анализе плоскостопия.
Если молодому человеку предстоит служба в армии, то для диагностики степени плоскостопия назначают рентген. При поперечном исследовании могут быть получены следующие результаты:
- патологии нет — угол отклонения большого пальца менее 15 градусов, угол между 1-2 пальцами менее 10 градусов;
- 1 степень — угол отклонения большого пальца до 20 градусов, угол между костями пальцев ног до 12 градусов; лечение в домашних условиях;
- 2 степень — угол отклонения большого пальца до 30 градусов, угол между пальцами — до 15 градусов; лечение в домашних условиях с ношением ортопедической обуви, стелек или накладки на большой палец, если появилась шишка;
- 3 степень — угол отклонения большого пальца до 40 градусов, между пальцами — до 20 градусов; назначают лечение в домашних условиях с обязательным использованием ортопедической обуви;
- 4 степень — большой палец отклоняется на угол не менее 41 градус, угол между пальцами — более 20 градусов; лечение в стационаре; возможно хирургическое вмешательство;
Если у призывника определили 3-4 степень поперечного плоскостопия, то на службу его не берут. Доктора относят его в группу «Д» — не годен к военной службе. В МВД, ФСБ, МЧС с плоскостопием 3-4 степени на службу не возьмут.
Появление патологического изменения стопы взрослого человека может иметь вполне определённые причины:
- особенности строения костной системы стопы;
- слабые соединительные ткани;
- плохо развиты мышцы стопы и голени; преобладают у людей, которые долгое время проводят в положении сидя: программисты, бухгалтера, офисные работники;
- усиленные нагрузки на ноги; чаще всего поперечным плоскостопием страдают парикмахеры, консультанты в торговых точках; учителя;
- повышенная общая нагрузка на ноги: избыточный вес, постоянное поднятие тяжестей; в группе риска беременные женщины;
- обувь на высоком каблуке; если каблук выше 4 см, то центр тяжести при движении смещается, угол в голеностопном суставе увеличивается, передний отдел ступни испытывает слишком большие нагрузки;
- обувь на плоской подошве; чтобы избежать плоскостопия, каблук необходим; его высота у взрослых не должна превышать 4 см, а у ребёнка — 1,5 см.
- частое ношение кроссовок; обувь предназначена для уменьшения нагрузок на стопу; кроссовки берут часть задач ступней на себя; со временем мышцы стоп ослабляются и перестают нормально функционировать;
Чтобы избежать поперечного плоскостопия, необходимо тщательно выбирать обувь для повседневной ходьбы. Высокий каблук украшает женщину, но носить туфли на шпильках можно лишь пару часов в день. Кроссовки не должны становиться обувью на каждый день. Оптимальный вариант — туфли, ботинки на каблуке до 4 см.
Плоскостопие 1-2 стадии лечат в домашних условиях. Ортопед может назначить взрослому человеку лечебную гимнастику и массаж для ступней, предписать ношение ортопедических стелек. Если патология ступней значительна, то прибегают к хирургическому вмешательству.
Для того чтобы снять болевой синдром, принимают анальгетики: «Парацетамол», «Диклофенак», «Ибупрофен». Можно использовать «Индометоциновую мазь», «Метиндол», гель «Найз». Чтобы снять сильную боль назначают электрофорез с «Новокаином».
Массаж ступней рекомендуют делать через день. Продолжительность — 10 мин. Комплекс состоит из следующих приёмов:
- поглаживания; выполняют большими пальцами обеих рук, ладонью или пальцами, сжатыми в кулак; выполняется поглаживание ступни от пятки к пальцам;
- разминание; выполняют пощипывания поперечного и продольного свода стопы, разминают бугорки пальцев;
- растирание; выполняется кончиками пальцев; делаются круговыми движениями от пятки к пальцам;
- вибрация; используют приём «рубления» ладонями, «поколачивания» кулаком, выполняют потряхивание всей стопы;
- сгибание и разгибание пальцев; поочерёдно, все пальцы вместе;
Массаж можно начинать с голени, выполняя все основные приёмы, и переходить к ступне и пальцам. Перед процедурой лучше сделать ванночку для ног. Для массажа можно использовать смягчающий крем для ног.
Если нет навыка выполнения массажа, то используют массажные коврики. На ковриках находится объёмный рельеф. Вместо встроенного рельефа часто используют мелкую гальку. По коврику рекомендуют ходить 10 мин. Снимается напряжение мышц ступней и голени, уходит отёчность, боль в ногах.
Упражнения направлены на укрепления мышц стопы и голени. Можно выбрать пару упражнений и выполнять их и с утра, и после долгого нахождения в положении стоя или сидя.
- Снимите обувь, разложите на полу мелкие предметы, попытайтесь схватить их пальцами ног.
- Сожмите пальцы ног и одновременно подтяните к ним пятку. Упражнение — «гусеница».
- Оторвите пятки от пола, затем носки. Выполните упражнение поочерёдно.
- Сделайте несколько приседаний на носках.
- Поднимите внутреннюю часть стопы, плотно прижимая к полу внешнюю зону. Затем, наоборот, внешнюю часть стопы поднять, прижимая внутреннюю зону к полу.
- Сделайте круговые движения стопами.
- Если на улице тепло походить босиком по траве.
Упражнения снимут боль в ступнях, выправят походку. Эффективность несложных упражнений высокая, если выполнять их каждый день. Гимнастику для стоп рекомендуют не только для лечения плоскостопия, но и для профилактики заболевания.
- Стельки призваны поддержать поперечный свод стопы. Доктор посоветует, какой формы покупать стельки, с каким рельефом.
- Для плоскостопия 2-3 степени рекомендуют носить ортопедическую обувь. Она поддержит суставы голени и стопы, будет способствовать улучшению кровообращения, снизит нагрузки на позвоночник и суставы. Обувь откорректирует деформацию ступней.
- Фиксаторы для большого пальца. Их используют для коррекции сустава, «косточки», на большом пальце. Они призваны откорректировать положение большого пальца. Для повседневного ношения можно приобрести силиконовый фиксатор. На ночь его меняют на пластиковую модель. Курс лечения до 3 месяцев.
Чтобы уменьшить размер «косточки» над большим пальцем, прибегают к лечению в домашних условиях народными средствами.
- Берут небольшой кусочек прополиса, измельчают его и прикладывают к повреждённому месту, фиксируют повязкой. Лечение продолжается до месяца.
- Понадобится 10 мл йода и 5 таблеток «Аспирина». Таблетки измельчают, смешивают с йодом и наносят на «косточку». Лечение продолжается месяц: 3 дня терапия, 3 дня перерыв.
- На «косточку» можно нанести мёд, закрыть повреждённую зону капустным листом, зафиксировать повязкой: результат появится через месяц. Лучше компресс делать на ночь.
Если поперечное плоскостопие заметить на начальной стадии, то лечение в домашних условиях будет иметь положительные результаты.
Почему болит стопа снизу возле пальцев? На этот вопрос пациенту ответит лечащий врач.
Стопы ног очень часто подвергаются большим нагрузкам. Это не может не сказаться на их состоянии в конце дня. Обычно человек чувствует слабость, легкие боли, усталость. Эти признаки являются физиологическими и проходят быстро и бесследно. Однако если стопа начинает болеть слишком часто и долго, то стоит задуматься о посещении врача, ведь это может быть началом какой-то болезни. Почему болят подушечки под пальцами ног?
Боли в стопах могут возникать по множеству причин. К группе риска относятся беременные, люди, занимающиеся физически трудной стоячей работой. Боль в подушечке стопы может возникнуть по следующим причинам:
- Плоскостопие. Это очень распространенная проблема современных людей. Она характеризуется опусканием свода стопы, что влечет за собой нарушение рессорной функции. Данное явление проявляется плоскостопием — образованием одной сплошной точки опоры вместо трех (обычно это точки возле пальцев и одна — на пятке). Такая патология приводит к большой нагрузке на ступню, как следствие появляется боль в подошве, в подушечках пальцев.
- Травмы. Очень часто после падений с большой высоты люди жалуются на боль в ступне возле пальцев. Это происходит из-за того, что человек старается приземлиться на носки, смягчив удар. Зачастую помогает, однако при падении с большой высоты это чревато последствиями. В результате у человека болит под большим пальцем ноги на подошве. Растяжения мышц и связок тоже влияют на походку. Из-за их перенапряжения или растяжения пациент может ощущать боль в стопе под пальцами при ходьбе.
- Также стоит отметить травмы острыми предметами. Ранения в области подошвы могут вызвать инфекционное заражение и последующую цепочку патологических процессов, обостряющих положение.
- Неправильная обувь. Почему болят подушечки пальцев и подошва? Нередко люди носят неудобную обувь. Натирается стопа, подушечки пальцев, пятки. В свою очередь, это может приводит к возникновению «косточки» на пальце. Она проявляется болями при подъеме на носки, быстрой и сильной усталостью ног. На конечностях могут образоваться раны, что вызывает развитие инфекции.
- Возникновение шпор (остеофитов). Такое явление может доставлять немало трудностей при ходьбе. Болит подушка стопы. Человек не может наступить на ногу из-за резкой и сильной боли.
- Инфекционное заражение. Как упоминалось выше, данное явление может возникнуть при любом нарушении целостности кожного покрова. При занесении патогенного агента в рану она начинает гноиться. Процесс распространяется на прилегающие ткани, что влечет боль в подушечке стопы и серьезные негативные последствия в виде воспаления костной ткани, сухожилий, суставов и мышц.
Почему болит подушечка большого пальца на ноге? Такое явление сегодня встречается довольно часто и вызывает много проблем. Подушечки пальцев на ногах болят практически по тем же причинам, что и стопы. Однако наиболее распространенный фактор такого явления — вросший ноготь. Очень часто можно встретить случаи с врастанием ногтя большого пальца в прилегающие ткани. Подушечка под большим пальцем становится чувствительной к нагрузкам, появляются боли.
Метатарзалгия — еще одна причина возникновения болей в подушечках пальцев. В связи с травмой ногтя или пальца может образоваться гематома, которая давит на прилегающие ткани, вызывая болевые ощущения.
Боль — основной симптом многих патологий. В случае с нижней частью стопы можно назвать еще несколько признаков:
- боли в подушечках пальцев, невозможность наступить на ногу;
- сильная усталость, слабость в ногах;
- смена цвета пальцев и ступни;
- появление локального покраснения;
- изменение формы ступни и пальцев.
Все это общепринятые симптомы, их можно отнести к большинству болезней. Из специфических проявлений следует выделить: развитие новообразований, гнойные проявления, сильные деформации и ранения, иррадиация болей в ногу.
При проведении обследования врачи обычно задают вопросы о самочувствии, образе жизни, качестве питания, наличии вредных привычек, среде проживания и месте работы. Далее доктор приступает к осмотру. Врач может попросить пациента встать на ногу, приподняться на носок, сделать круговые движения. Тот, в свою очередь, должен описывать ощущения (больно ли делать движения, ходить и т.д).
После проведения внешнего осмотра и составления анамнеза больного, его направляют на дополнительное обследование. Туда можно включить анализы крови и мочи (если идет речь об инфекционном заражении). Из инструментальных методов часто используют рентгенографию. Если случай запущенный или этиология неясна, то могут провести компьютерную и магнитно-резонансную томографию, ультразвуковую допплерографию и т.д. Все зависит от тяжести случая.
Как осуществляется лечение? Терапия и выбор препаратов напрямую зависят от причины болей, их длительности и сложности. В тяжелых случаях врачи назначают оперативное вмешательство. Такой метод применяют при серьезных травмах ног, шпорах, новообразованиях. Проводят и мелкие операции, например, удаление вросшего ногтя в палец ноги.
Помимо хирургических вмешательств доктора назначают лечение различными медикаментами. В первую очередь делают все, чтобы предотвратить развитие и распространение инфекции. Лечить ее надо противовоспалительными средствами (в сложных случаях дают стероидные препараты), антибиотиками, иммуностимуляторами.
Далее устраняют симптоматику: применяют обезболивающие, отвлекающую терапию (метод локального медикаментозного охлаждения), дают мочегонные средства (для снятия отеков). Для поддержания эффективности лечения используют витаминотерапию. Также назначают курс физиотерапии, массажа, лечебной физкультуры.
Очень важно начать лечение как можно быстрее. Таким образом возрастает шанс избежать лишних осложнений и последствий. Обычно лечение проводят около недели. Облегчение больной начинает чувствовать на 2-3 день после начала терапии. Если все обошлось без осложнений, то пациент в скором времени может возвращаться к привычному образу жизни.
Лучшее лечение болезни — профилактика. Чтобы избежать осложнений, следует придерживаться нескольких несложных правил:
- Правильное питание. Множество проблем с суставами, связками, иммунитетом напрямую связано с рационом. Нельзя допускать попадания в организм большого количества солей, вредных жиров, алкогольных напитков. Это плохо влияет на состояние человека. В рацион нужно ввести фрукты, овощи, мясо (приготовленное на пару, вареное или запеченное), рыбу, кисломолочные продукты и достаточное количество воды (3 л в день минимум).
- Удобная обувь. Правильный выбор обуви очень важен. Не стоит пренебрегать этим правилом. Носить нужно то, что хорошо сидит на ноге, не давит и не трет. Если есть проблема с плоскостопием, то нужно обратиться к ортопеду. Он выпишет специальные стельки, которые помогут в решении проблемы.
- Образ жизни. Гиподинамия до добра никого не доводит. Она сильно ослабляет ноги, делая их уязвимыми к травмам. Тяжелая стоячая работа требует некоторой тренировки ног. Следует начать заниматься спортом. Принесет пользу физкультура, легкая атлетика, фитнес.
Боль в ступне возле пальцев — лишь симптом, указывающий на наличие серьезной патологии. Не стоит игнорировать факт ее присутствия, иначе все может обернуться серьезными осложнениями. Необходимо в обязательном порядке посетить врача и следовать всем его указаниям.
- Терапевтические мероприятия
- Медикаментозная терапия
- Упражнения
- Другие методы
Шишки на пальцах рук – это патологическое проявление многих суставных заболеваний. Заболеванием они не являются, но очень часто их наличие отмечают люди, которые страдают артритом, артрозом и другими болезнями суставов. Однако это далеко не единственная причина появление этого симптома.
Основная причина появления – нарушения обменных процессов и гормональная патология. Всё это приводит к возникновению патологии водно-солевого баланса. В результате этого чаще всего на большом пальце стопы или руки, реже на среднем пальце, возникают шишечки. Обычно на их формирование влияют и такие факторы:
- Неправильное питание, в котором преобладает жирная, жареная, солёная и мясная пища.
- Длительный контакт с водой или холодным воздухом.
- Подагра, когда в суставах накапливаются соли мочевой кислоты, что приводит к их деформации.
- Отложение солей.
- Артроз, при котором происходит изменение структуры суставной ткани.
Такие образования на пальцах приносят многочисленные неудобства, так как пациент постоянно испытывает боли, которые особенно ощутимы в ночное время. Это приводит к ограничению гибкости в суставах, а также к их неподвижности и снижению работоспособности.
Первое, что надо сделать — обратиться к специалисту для уточнения диагноза и проведения всех необходимых исследований. Когда будет поставлен диагноз, врач сможет назначить правильное и единственно эффективное лечение. Лечение шишки на пальцах рук следует проводить только под контролем специалиста. Если дефект только начинает развиваться, то будет достаточно массажа и физиопроцедур.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Если заболевание было диагностировано в поздней стадии, а шишка выросла до больших размеров, то помочь может только оперативное вмешательство. Также шишки можно вылечить и такими популярными и действенными методами, как ультрафиолетовое лечение, парафиновых аппликаций, электрофореза.
Если в новообразовании скапливается жидкость, то может потребоваться прокалывание капсулы. Помогает в борьбе с дефектом и специальная мазь, в состав которой входит полынь, олений жир и оливковое масло.
Основное лечение должно быть направлено на причину болезни. Так, например, если причиной появления шишек стали заболевания суставов, то рекомендуется применять противовоспалительные средства. Если причина в нарушении обмена веществ, то и здесь можно найти решение и наладить правильное питание при помощи диет. Если причиной появления шишек стала подагра, то особое внимание человек должен уделить пище. Сделать это проще всего с помощью специалиста – диетолога, который точно подскажет, что обязательно должно быть исключено из рациона.
Шишка на суставе на пальце руки может быть излечена и многочисленными медикаментозными средствами, среди которых особой популярностью пользуются такие методы, как:
- Анальгин и другие анальгетические препараты, которые следует использовать в виде местных примочек. Заливать растолчённые таблетки следует 10% спиртовой настойкой, после чего болезненные места следует на ночь и в течение дня смазывать полученным средством.
- Использование противовоспалительных мазей и кремов на первоначальном этапе помогает бороться с этим дефектом. Одним из таких средств является мазь глюкозамин, которая не только устраняет воспалительный процесс, но и помогает восстанавливать хрящевую ткань при её разрушении, что и является причиной болей в суставах.
- Также при воспалительных заболеваниях суставов и наличии шишек можно использовать самые разные противовоспалительные средства, которые входят в группу НПВС.
Все указанные выше методы можно использовать только после консультации специалиста. Самостоятельное лечение может привести к тому, что заболевание будет только прогрессировать и приведёт к потере подвижности суставов.
Шишка на суставе пальца руки – это провод для того, чтобы начать выполнять некоторые упражнения, которые помогут восстановить подвижность суставов. Этот комплекс состоит из простых занятий, которые необходимо выполнять несколько раз в течение дня.
Первое упражнение. Исходное положение стоя или сидя с вытянутыми перед собой руками и ладонями, которые следует повернуть к полу. Затем пальцы необходимо растопырить как можно сильнее, чтобы расстояние между ними достигало максимально возможного. После этого сжать пальцы в кулак и снова повторить.
Второе упражнение проводится с ручным экспандером, который необходимо сжимать и разжимать не менее одной минуты.
Третье упражнение направлено на сгибание и разгибание запястий внутрь и наружу. За один раз следует выполнить несколько подходов.
Шишки на пальцах рук можно вылечить и народными методами. Однако прежде, чем приступать к такой терапии, следует обязательно проконсультироваться со специалистом, так как некоторые способы могут больше навредить, чем на самом деле помочь. Среди наиболее проверенных средств лечения можно отметить следующие:
- Использование компрессов из голубой глины, которую можно купить в аптеке.
- Использовать медовый компресс после предварительного разогревания руки в тазике с водой.
- Капустный сок, который следует принимать по половине стакана натощак до двух раз в сутки.
- Использование компрессов из полыни, мёда и капустных листьев.
- Можно воспользоваться медной монетой, которую после нагревания следует накладывать на больное место и держать в виде компресса некоторое время. Через несколько сеансов дефекты пройдут сами по себе.
В самых тяжёлых случаях, когда все описанные средства, как лечебные, так и народные, были испробованы, а шишка всё равно болит, стоит обязательно посетить хирурга, который точно скажет, стоит ли удалять это новообразование или бороться с ним можно ещё какими-то другими, более современными методами, используют которые только в условиях стационара.
источник
Неприятные ощущения в области большого пальца ноги – последствие деформации суставов. Заболеванию предшествует долговременное использование тесной, неудобной обуви, в том числе – на высоком каблуке. Положение стопы способствует ослаблению связок и сухожилий, повышению риска расхождения костей. Результат – появление вальгусной деформации, при которой болит косточка на большом пальце ноги. Отклонение от нормы биомеханических свойств первого плюснефалангового сустава влечёт поперечное плоскостопие, патологии связочного аппарата. Лечение проводит врач-ортопед.
Величина аномального нароста прямо пропорциональна градусу отклонения большого пальца от естественного положения. В медицинской практике существует классификация заболевания. Она основывается на интенсивности смещения большого пальца на определенное количество градусов:
- От 10 до 20 – возникает боль, состояние стопы тревожит исключительно по эстетическим соображениям, воспаление отсутствует.
- От 20 до 30 – болевые ощущения присутствуют после длительной ходьбы.
- От 30 до 50 – суставы стопы ограничены в движении, боль тупая и продолжительная, косточка периодически краснеет, отекает.
- Свыше 50 – симптоматика характеризуется сильными болевыми ощущениями при ходьбе, частыми мозолями, «натоптышами». Усложняется подбор подходящей обуви.
Боли в области стопы обусловливаются чрезмерным давлением в головке плюсневой кости. Их усиление при ходьбе характерно для течения вальгусной деформации стопы.
Мужчины имеют достаточно крепкие сухожилия. Деформация стопы у них возможна исключительно вследствие травмы. У женщин связочный аппарат слабее – выпирание косточки с одновременным смещением большого пальца встречается вдвое чаще. Наблюдаются случаи перекрещивания большого и указательного пальца. Этиология заболевания включает:
- Остеопороз, ревматический артрит, эндокринные болезни (включая сахарный диабет)
- Наследственную предрасположенность
- Ожирение, лишний вес, чрезмерную нагрузку на ноги
- Ношение тесной обуви, выбранной не по размеру
- Травмы стоп, нарушающие целостность связок и сухожилий
Вероятность возникновения вальгусной деформации повышается у пациентов с расстройствами обменных процессов. Развитию патологии способствуют вредные привычки, неблагоприятные экологические условия. Неблагоприятно сказывается и низкокачественное питание, вызывающее дефицитов витаминов и ослабление суставов.
Нарушает амортизирующие функции стопы, что способствует неравномерному распределению нагрузки при ходьбе, чрезмерным колебаниям позвоночника. Подобные изменения вызывают повреждение целостности связок, смещение плюсневых костей пальцев ног. Под воздействием прогиба свода стопы формируется поперечное плоскостопие. Болевые ощущения, сопровождающие подвывих большого пальца и возникновение косточки, – не редкость.
Быстрая изношенность суставов ног из-за лишней массы тела приводит к нестабильности их функционирования, смещению. Женщинам с подобными проблемами не рекомендуется носить обувь на каблуке, подвергать себя чрезмерным нагрузкам, поднимать тяжести.
Чаще развитию проблем с косточкой на стопе способствует ревматоидная форма артрита. Это аутоиммунная патология, при которой антитела поражают хрящевую ткань. Прогрессирующее воспаление ухудшает работоспособность суставов, провоцирует формирование костных наростов. Артрит приводит к дегенеративным изменениям хрящевой ткани. Болезни подвержены взрослые и дети. Симптомы – боль, отёк стопы, покраснение её кожного покрова, отсутствие возможности полноценно передвигаться.
При выявлении артрита нужно точно придерживаться советов специалиста для предотвращения патогенно-дистрофических последствий. Это позволит добиться ремиссии, минимизировать неприятные ощущения, восстановить двигательную активность ноги.
Заболевание вызвано дестабилизацией обменных процессов костной ткани. Патология с локализацией возле большого пальца характеризуется полной или частичной потерей его подвижности. Болевые ощущения, непривлекательный внешний вид, сложности с подбором обуви – спектр основных проблем, вызванных артрозом. Среди главных причин выделяют перегрузки связочного аппарата или его преждевременное изнашивание. Симптоматика становится выраженной по мере прогрессирования болезни:
- На начальной стадии ощущается онемение, ломота в области большого пальца после длительной ходьбы. Нередко диагностируется быстрая утомляемость ног, слабые покалывающие боли, частые замерзания суставов, утолщения стопы по краям.
- Второй этап развития болезни обусловлен неопровержимыми внешними признаками. К ним относится мозоль, покраснение, отёк стопы, увеличение сустава большого пальца в объёме. Каждый шаг сопровождается болью различной интенсивности, периодическим хрустом в области плюсневых костей.
- Тяжёлая стадия возникает при длительном отсутствии лечения. Симптомы – острая боль в области косточки, значительная деформация всей ступни, костные наросты (остеофиты).
Артроз большого пальца на ноге влечёт дегенеративно-костные изменения всей стопы, искажение походки. В тяжелых случаях обезболивающие препараты неэффективны. При обнаружении крепитации, скованности пальцев необходимо начать лечение. Своевременное вмешательство предотвратит полное разрушение костно-хрящевой ткани. Другие показания для обращения к врачу – появление хромоты, болевых ощущений в передней части стопы.
Доброкачественная опухоль круглой формы, локализованная на тыльной поверхности стопы и наполненная серозным содержимым.
Гигрома не провоцирует значительный болевой синдром, но доставляет дискомфорт при ношении обуви. Причина – постоянное натирание приводит к повреждению её целостности, вызывает воспалительные реакции. После повреждения опухоли боль принимает систематический характер. Патогенная жидкость наполняет сумку сустава, прилегающие мышцы, поэтому распространены случаи нарушения их иннервации. Проводимость нервных импульсов в близлежащие мягкие ткани также может изменяться. В 1 случае из 50 гигрома способствует защемлению кровеносных сосудов.
Происхождение патологии не установлено полностью. Развитию новообразования подвержены женщины от 19 до 34 лет. Потенциальные причины: бурсит, тендовагинит, физические перегрузки ног, травмы, наследственная предрасположенность. В лечении шаровидной опухоли методом выбора является хирургический подход. Целесообразно провести иссечение гигромы, несмотря на изначально безобидную симптоматику.
Развитие вальгусной деформации стопы влечёт не только закрытый или открытый перелом голеностопного сустава. Систематические микротравмы плюсневых костей способствуют появлению шишки на большом пальце. Проявления типичны – искажение стопы, болевой синдром, трудности с подбором обуви. Подобные повреждения провоцируют трещины костей из-за неудобной обуви. 20% пациентов с заметной косточкой имеют различные виды травм в анамнезе.
Основной фактор – хождение на каблуках, при котором:
- давление перемещается с пятки на переднюю часть стопы
- нагрузка на мизинцы – незначительна
- расплющивание стопы влечёт смещение плюсневой кости большого пальца к внутренней стороне, а его самого – к противоположной
Строение связочного аппарата у женщин не подразумевает долговременного использования подобной обуви при наличии провоцирующих факторов. Ношение каблуков способствует развитию переднего плоскостопия, а затем – вальгусной деформации стопы.
К группе риска относятся женщины с высокой нагрузкой на ноги, а также при характерном строении ступни (когда большой палец длиннее указательного). Такой тип стопы называется египетским. Женщинам с указанным видом строения ступни и лишней массой тела целесообразно пользоваться обувью на каблуке менее 4 см. Эта предосторожность поможет избежать перегрузок компенсаторных функций ноги, поперечного плоскостопия.
Болезненность косточки возможна при подагре. Мочевая кислота депонируется внутри суставов из-за чрезмерного употребления белка животного происхождения, алкоголя. Неприятные ощущения нарастают и уменьшаются с определенной периодичностью. В момент обострения плюснефаланговый сустав отекает, кожа краснеет, а прикосновения к нему вызывают резкую боль.
Появлению косточки на ноге предшествует следующая симптоматика:
- Частые мозоли, натоптыши, покраснения эпидермиса вблизи большого пальца
- Быстрая усталость ног, систематическая отёчность
- Боль в стопе после резкого перехода из горизонтального положения в вертикальное Дискомфорт вокруг большого пальца в течение дня
Обнаружив первые симптомы, нужно начинать реализацию назначенных терапевтических методик. Это позволит минимизировать вероятность хирургического вмешательства.
Развитие вальгусной деформации стопы – длительное явление, видимые симптомы выявляются спустя несколько лет после начала дегенеративных изменений. При появлении начальной симптоматики следует записаться к терапевту. Изучив сведения медицинской карты и анамнеза, врач предварительно установит этиологию заболевания. После осмотра и соответствующих заключений терапевт направит к ортопеду или травматологу. Эти специалисты лечат патологии опорно-двигательной системы.
При тяжёлых стадиях вальгусной деформации стопы, подагрического артрита пациенту потребуется визит к хирургу. Симптоматика подагры требует консультации эндокринолога. Специалист занимается генетическими патологиями, провоцирующими нарушения обмена веществ.
Обследование пациента предполагает получение результатов:
- общего анализа мочи
- клинического и биохимического исследования крови
- индекса свёртываемости крови
- рентгенологического исследования (выполняют в 3 проекциях) – определяет степень деформации стопы, необходимость проведения операции
Проводя первичный осмотр, врач наблюдает за походкой пациента, определяет уровень болезненности при движении, степень отклонения большого пальца. О патологических изменениях свидетельствует наличие мозолей, припухлости, покраснения. Учитывается наличие неестественной амплитуды движения 2, 3,4, 5 пальца. Кератоз говорит о длительном натирании обувью. Отсутствие момента крепитации большого пальца при сгибании – симптом синовита.
Выяснение симптоматики заболевания основывается на факторах, провоцирующих боль в стопе. Учитывают анамнез, в котором потенциально присутствуют травмы или наследственные патологии.
На начальных стадиях прогрессирования патологии, когда угол смещения большого пальца составляет менее 30 градусов, достаточно ортопедических методик лечения. Используют:
- Специальные вставки между пальцами (снимают часть нагрузки со стоп).
- Фиксирующий бандаж для большого пальца, вальгусная шина или корректор (используются перед сном).
- Стельки из особого материала – они принимают форму подошвы ноги (облегчают функционирование плюснефалангового сустава).
- Ортопедические «стяжки», накладываемые на область образования косточки (фиксируют большой палец в правильном положении).
Перечисленные манипуляции эффективны в комплексном применении. Они изготавливаются индивидуально под мониторингом врача-ортопеда, соответственно строению стопы. При тяжёлых стадиях вальгусной деформации применяют методики ударно-волновой терапии, направленные на разрушение лишнего костного нароста.
Медикаментозные препараты (особенно НПВС) в виде таблеток, мазей, инъекций аннигилируют боль, воспалительные реакции, отёк. В качестве эффективного лечения зарекомендовал себя электрофорез. Упражнения лечебной гимнастики укрепляют мышцы ног, улучшают подвижность суставов. Если консервативные методики не обеспечивают положительного результата – выполняют оперативное вмешательство.
Резекция проводится с целью устранения косточки, восстановления физиологического вида стопы. Тип операции зависит от показаний, анамнеза, степени деформации. Он подразделяется на закрытый (выполняют незначительный прокол без последующих рубцов) и открытый вид. Во втором случае предполагается рассечение мягких тканей. В медицинской практике распространена остеотомия, восстанавливающая нормальное положение большого пальца укорочением плюсневой кости.
Закрытая остеотомия – малотравматичный метод хирургического вмешательства. Он не предполагает спиливание кости, приём высоких дозировок обезболивающих средств, долгий восстановительный период. На следующий день после манипуляции пациент выписывается из больницы, находится на домашнем лечении.
Открытый способ операции выполняется пошагово:
- Экзостозэктомия – иссечение шишки (экзостоза), воспаленной суставной сумки. Тяжёлые случаи предполагают реконструкцию передней части стопы.
- Укорочение плюсневой кости с помощью проксимальной или дистальной остеотомии.
- Рассечение связки, прикрепленной к большому пальцу.
- Резекция проксимальной фаланги, фиксируемой титановым винтом на усмотрение хирурга.
На область рассечения накладывают стерильную повязку. После происходит период реабилитации в специализированной обуви, облегчающей нагрузку на передний отдел стопы. Потенциальные осложнения: инфицирование мягких тканей, асептический некроз сустава, рецидив патологии. Встречается неполное сращение костей, нарушение иннервации, смещение винтов. Соблюдение рекомендаций врача минимизирует вероятность наступления неблагоприятного исхода.
При выборе операции возраст пациента не является ограничивающим фактором. Успешность вмешательств объясняется реализацией малотравматичных видов хирургического лечения.
Следующие методы – наиболее широко применяемые:
- Резекционная артропластика стопы – частичная ампутация суставной плоскости с последующим заполнением образовавшихся полостей соединительной тканью.
- Артродез. Проводится при значительном разрушении костно-хрящевой ткани большого пальца. Поскольку полностью удаляется плюснефаланговый сустав, методика не гарантирует полного восстановления функционирования стопы.
- Экзостектомия – спиливание косточки, прилегающих мягких тканей. Походка восстанавливается в послеоперационном периоде, но не исключены рецидивы.
- Резекция поперечного свода стопы, при которой корректируются мягкие ткани с пересадкой сухожилия мышцы большого пальца. Терапия эффективна исключительно на ранних этапах развития болезни.
Существует более 100 видов операций по удалению вальгусной деформации стопы. Среди них распространены остеотомии Scarf, Chevron, Akin. Выполняют коррекцию положения плюсневой кости в различных интерпретациях. Их основная задача – восстановление физиологического положения стопы и полноценного функционирования. Эффективные способы реконструкции передней части стопы: метод Крамаренко и Боярской, ЦИТО, Коржа и Еременко, эндопротезирование.
Применяется на любом этапе заболевания, но основные показания – тяжёлая стадия его развития. Высокая температура луча испаряет костную ткань до нужных пропорций, после чего остается незначительный рубец. Шлифовка косточки лазерным излучением через надрез в коже – один из видов применения методики. Лазер используют в остеотомии, экзостозтэктомии, резекционной артропластике. Преимущества метода:
- Отсутствие противопоказаний, вреда для окружающих тканей.
- Минимальный риск инфицирования во время операции. Лазерный луч не взаимодействует со слизистой оболочкой, кровью, обеззараживает открытую рану.
- Незначительная потеря крови во время манипуляции.
- Содействие скорейшему заживлению.
Лазерное удаление косточек на ногах – современная безболезненная методика. Её проводят под местной анестезией на протяжении 1 часа. Отличительная черта применения лазера – возможность быстрого восстановления.
Для предотвращения появления косточки на большом пальце ноги рекомендуется выбирать удобную обувь. При правильном подборе она не сдавливает пальцы, оснащена супинатором, ортопедическими стельками. Важно минимизировать время использования обуви на каблуках выше 3 см.
Другие профилактические меры:
- Систематически выполнять массажные техники в области стоп. Результат – улучшается кровоток, функционирование мышц, связок, сухожилий.
- Укреплять ступню за счет гимнастических упражнений. Среди них: поднятие разбросанных предметов или расправление смятой ткани пальцами ног, хождение на носках.
- Придерживаться здоровой диеты, которая положительно отражается на состоянии суставов. Употребление нежирных продуктов, содержащих достаточное количество белка, витаминов группы A, E, C укрепит связочный аппарат.
Соблюдение элементарных правил избавляет от поперечного плоскостопия, не допускает ослабления соединительных тканей. Если не удастся избежать боли косточки на большом пальце ноги посредством профилактических методов – поможет вовремя начатое лечение.
источник
Болит косточка на ноге около большого пальца: лечение, причины и симптомы заболевания, как лечить недуг
Боли в ступнях могут быть обусловлены большим количеством причин. Наиболее частой жалобой пациентов является костная шишка возле большого пальца, доставляющая дискомфорт в покое и при ходьбе.
Жалобы пациентов на то, что болит косточка на ноге около большого пальца, часто вызваны деформацией свода стопы, развивающейся в течение длительного периода и при отсутствии лечения приводящей к дисфункции ног.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Человеческая стопа имеет два свода: поперечный и продольный, амортизирующие при движении. Нормальная стопа обладает плюсневыми костями пальцев, расположенными параллельно друг другу. Если на мышечно-связочный аппарат стопы влияют негативные факторы, он слабеет, своды стопы становятся плоскими, нагрузка на стопу неправильно распределяется, что ведет к деформации костей и появлению костного выроста около большого пальца.
Есть несколько внешних и внутренних причин, почему может появиться нарост на большом пальце:
- наследственность, генетическая предрасположенность – нередко искривление стоп с косточкой на большом пальце наблюдается в одной семье;
- остеопороз, когда деформация костей обусловлена дегенеративными процессами в костной ткани;
- патологии эндокринной системы, сахарный диабет, ожирение и другие;
- болезни суставов – хронический бурсит (воспаление суставной сумки), ревматоидный артрит, деформирующий артроз и другие.
- плоскостопие с нарушениями амортизации, уплощением стопы, деформацией плюсневых костей, подвывихом в фаланговых суставах большого пальца.
Факторы, которые могут привести к возникновению перечисленных патологий и усугубить их проявления:
- Неудобная обувь, высокий каблук.
- Травмы стопы, затрагивающие связки.
- Физические и профессиональные нагрузки.
- Ожирение.
- Авитаминоз, в частности, нехватка витаминов А, С, Е.
Рост косточки на первом пальце наблюдается чаще всего у женщин, что обусловлено ношением обуви на каблуках и большей эластичностью и слабостью связок и мышц. Костная шишка на большом пальце наблюдается и у детей, чаще у девочек-подростков. Также у женщин в возрасте развивается остеопороз, который может быть причиной развития костной деформации.
Косточка растет постепенно, с усугублением симптоматических проявлений. Физиологическое отклонение большого пальца от плюсневой кости – 10 градусов.
- Начальный этап изменений в суставе и кости пальца отмечается незначительным его смещением примерно на 20 градусов. Боли и дискомфорта это не доставляет, разве что является эстетическим недостатком;
- смещение достигает 30 градусов, растущая косточка начинает доставлять некоторый дискомфорт – слегка болят ноги после ходьбы;
- при продолжающемся смещении большого пальца до 50 градусов косточка начинает болеть, кожа над ней покрасневшая и опухшая, сустав ограничен в подвижности;
- отклонение больше, чем на 50 градусов, доставляет серьезный дискомфорт – пациенты сообщают о сильной боли, проблемах с движением, им сложно подобрать обувь.
Дискомфорт обусловлен давлением на головку первой плюсневой кости, особенно когда стопа находится в обуви.
Можно распознать появление косточки по первоначальным признакам: повышенной утомляемости ног, стопы отекают, в области пальца наблюдается гиперемия и ноющая, почти постоянная боль, по утрам при попытке встать с кровати стопа реагирует острой болью, образование частых мозолей. На этом этапе уже желательно обратиться за квалифицированным лечением.
Когда болит сустав на большом пальце ноги, это может быть вызвано не только деформацией плюсневых костей стопы из-за уплощения сводов, но и при некоторых других заболеваниях (которые при этом могут сочетаться с ростом косточки):
- Бурсит – воспаление суставной сумки пальца стопы. Травмы суставных сочленений пальцев стопы достаточно частое явление, как и хронизация их воспаления, что приводит к выраженным болевым явлениям в большом пальце и всей стопе.
- Подагрический артрит – заболевание, обусловленное нарушением обмена солей мочевой кислоты, кристаллы которых откладываются в суставах. Подагра, как правило, начинает проявляться очень сильной болью и воспалением в больших пальцах, переходящей в дальнейшем на остальные суставы конечностей. Большой палец опухает, кожа становится гиперемированной. При развитии болезни костная ткань суставов атрофируется, появляются специфические узлы – тофусы – в мягких тканях стопы.
Если пациент обратится на начальных этапах развития смещения костей стопы, можно приостановить заболевание ортопедическими средствами и снять воспаление консервативными методами лечения.
- Отводящий бандаж, накладываемый на ночь, фиксирующий палец в физиологическом положении.
- Перегородки между пальцами, предотвращающие деформацию стоп и облегчающие хождение.
- Специальные прокладки с функцией защиты плюсневой кости от давления и корректирующие положение большого пальца.
- Ортопедические стельки с функцией распределения нагрузки на стопу, убирающие излишнее напряжение с суставов.
Ортопедические приспособления рекомендованы на начальных стадиях роста косточки, изготавливать их желательно индивидуально, по назначению врача-ортопеда.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
На начальных этапах развития деформации стопы и при переходе острой стадии в хроническую рекомендуется делать массаж стоп – для снятия воспаления, устранения мышечного спазма, стимуляции кровотока в стопе и восстановлении подвижности суставов. Массаж назначается, как дополнительное к ортопедии средство лечения. Выполняется он точечным методом, воздействуя на активные точки стопы. Регламент массажных сеансов обычно составляет 20 минут ежедневно, курс — 10 дней с трехнедельным перерывом и дальнейшим повтором.
В начале болезни рекомендуется перейти на ношение обуви из натуральных материалов с круглым носом, каблуком не выше 4 см, супинатором и плотной подошвой. Обувь носится с ортопедическими стельками.
При проблемах с костями и суставами пациенту изменяют рацион: из меню устраняются жареные и копченые блюда, сладкое, бобовые, жирное – они способствуют развитию воспалительных явлений в суставном аппарате. В рационе должны быть продукты с высоким содержанием витаминов А, Е, С.
Лечебная гимнастика
Также эффективный метод при начальных проявлениях болезни. Упражнения гимнастики для стоп при регулярном выполнении возвращают подвижность суставам, снимают спазмы мышц, укрепляют свод стопы.
Рекомендуется делать следующее:
- Поднимать с пола лист бумаги и небольшие предметы пальцами ног и класть их в руку.
- Разводить пальцы ног так, чтобы они не прикасались друг к другу в течение минуты, сгибать пальцы и разгибать.
- Напрягать свод стопы с удержанием его в таком состоянии около 40 минут.
- Рисовать карандашом буквы или цифры, удерживая его в пальцах ног.
- Перекатывать бутылку с водой или скалку стопой в течение двух минут.
- Расправлять пальцами ног скомканную на полу ткань.
- Ходить босиком и на носочках.
При всей простоте гимнастики ее регулярное выполнение один раз в день дает хорошие результаты.
На запущенных стадиях болезни косточку возле большого пальца лечить приходится с помощью следующих методов:
- Курс нестероидных противовоспалительных препаратов, снимающих боль, воспаление, отек мягких тканей. Как правило, это препараты на основе индометацина и диклофенака, назначаются они в виде инъекций и таблеток, а также локально в виде мазей (Диклофенак-гель или мазь, Индометациновая мазь).
- Физиотерапия, в частности, ударно-волновая терапия, разрушающая костно-хрящевой нарост и способствующая восстановлению тканей и функций сустава. При очень выраженных болях на область растущей косточки воздействуют рентгенотерапией, применяют также фонофорез и электрофорез.
- Лечебная физкультура со специально разработанными упражнениями для укрепления мышц стопы и возвращения суставам подвижности.
В случае неэффективности консервативного лечения и при наличии интенсивных болевых явлений нарост устраняют хирургическим путем.
Методик удаления косточки возле большого пальца существует достаточно много, выбираются они в зависимости от показаний. Чаще всего применяется остеотомия, заключающаяся в укорочении плюсневой кости и восстановлении большого пальца в его обычное положение. Может быть закрытой, когда манипуляции с костью проводятся через небольшой прокол и не оставляют в дальнейшем рубцов, и открытой – с разрезом кожи и мягких тканей.
Реабилитация после хирургической операции длится примерно три месяца, когда пациент должен носить специальную обувь, после чего перейти на ортопедические модели.
Народные средства
Лечение косточки народными средствами применяется для стихания боли и воспаления.. Причину роста они не убирают, поэтому могут рекомендоваться как временные способы облегчения состояния:
- Настойка из йода и цветов одуванчика: 100 г слегка просушенных цветков заливается йодом, настаивается 5 дней в темноте. Наносить настойку на больное место нужно, предварительно распарив ноги, ежедневно, курс — две недели.
- Ванночка для ног из морской соли и йода: на 1 литр теплой воды кладется 2 столовых ложки морской соли и добавляется 10 капель 5% йодной настойки. Держать ноги в ванночке нужно 15 минут, всего 30 дней. После нее на стопы можно нанести йодную сеточку.
- Компресс из капусты и меда: на распаренные в теплой ванночке ноги наносится мед – в область выросшей косточки. Кладется размягченный капустный лист, компресс фиксируется бинтом и оставляется на ночь. Утром ноги ополоснуть теплой водой. Повторять компресс примерно месяц.
После избавления от косточки на стопах пациентам рекомендуется также продолжать носить соответствующую обувь с ортопедическими стельками, придерживаться диеты, повторять курс гимнастики.
источник