Чаще всего боли в пальцах рук вызывают:
- полиостеоартроз пальцев рук;
- ревматоидный артрит;
- псориатический артрит;
- подагра, или подагрический артрит;
- теносиновит де Кервена;
- ризартроз.
Кроме того, боли в пальцах рук (вкупе с их онемением) вызывают синдром запястного канала и синдром Рейно. В сумме синдром запястного канала и синдром Рейно дают примерно 30-35 % случаев болей в пальцах рук.
Наверное, прочитав весь приведенный выше обширный перечень, вы сейчас с ужасом думаете о том, что разобраться в таком количестве болезней и понять, какой из них вызваны боли в ваших палъцах, будет очень тяжело. Но на самом деле это не так. Разобраться будет не слишком трудно.
Например, две болезни сразу выделяются из общего списка — это синдром запястного канала и синдром Рейно, они всегда протекают с онемением рук.
Поэтому, если боли в пальцах рук сочетаются у вас с их онемением, прочитайте статьи о синдроме запястного канала и синдроме Рейно.
Если же у вас есть боли в пальцах, но нет явного онемения рук, можете смело выключить синдром запястного канала и синдром Рейно из рассматриваемого списка. Остальные болезни пальцев рук имеют настолько характерные симптомы, что отличить одну болезнь от другой чаще всего бывает совсем нетрудно. И ниже я расскажу вам об этих характерных симптомах. Вам остается только внимательно читать и сравнивать свои ощущения с моими описаниями. Итак:
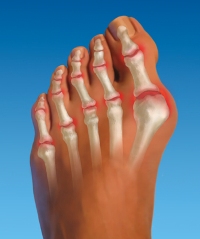
Полиостеоартроз пальцев рук дает примерно 40 % всех случаев болей в пальцах рук. Болеют люди не моложе 40-45 лет (люди моложе 40 лет болеют этим заболеванием в исключительно редких случаях), но особенно часто полиостеоартрозом пальцев рук болеют люди в возрасте 50-55 лет и старше. Женщины болеют значительно чаще мужчин.
Для полиостеоартроза пальцев рук характерно возникновение особых узелков (так называемых узелков Гебердена) на тыльной или боковой поверхности тех суставов, что расположены ближе к ногтям. Узелки Гебердена чаще всего развиваются симметрично, т. е. на правой и левой руках одновременно и в одних и тех же местах. При этом они могут образоваться на любых пальцах рук, от больших до мизинцев.
В период формирования узелков Гебердена в суставах под ними могут возникать жжение и боль; иногда эти суставы припухают и краснеют. Но у трети больных формирование узелков Гебердена происходит бессимптомно, без боли и жжения.
Помимо узелков Гебердена при полиостеоартрозе возникают малоболезненные узелки на тех суставах, которые расположены примерно посередине пальцев (проксимальных межфаланговых суставах). Это узелки Бушара. Они имеют веретенообразную форму, развиваются очень медленно и за редким исключением почти не болят.
Ревматоидный артрит — примерно 5-7 % всех случаев болей в пальцах рук. Болеют люди любого возраста, но чаще всего те, кому за тридцать. Женщины болеют примерно в 5 раз чаще мужчин. Заболевание развивается, как правило, после тяжелого стресса либо после гриппа, сильных простуд, инфекций или переохлаждения.
Ревматоидный артрит чаще всего начинается с воспаления и припухания пястно-фаланговых суставов указательного и среднего пальцев рук (т. е. с воспаления суставов, находящихся у основания этих пальцев, в области выпирающих косточек сжатого кулака). Воспаление пястно-фаланговых суставов в большинстве случаев сочетается с воспалением и припуханием лyчезапястных суставов.
Воспаление пальцев и лучезапястных суставов при ревматоидном артрите симметричное, т. е.если поражены суставы на правой руке, то почти обязательно поражены такие же суставы на левой руке. У большинства болеющих в процесс часто вовлекаются и другие суставы пальцев рук и ног, а также крупные суставы — коленные, локтевые, голеностопные и т. д.
При этом для ревматоидного артрита наиболее типичен воспалительный ритм болей: боли в суставах усиливаются во второй половине ночи, под утро. Днем и вечером боли обычно несколько ослабевают.
Очень часто перечисленные симптомы сопровождаются у ревматоидных больных чувством слабости, повышением температуры, похудением и ознобами, т. е. болезнь нередко приводит к общему ухудшению самочувствия заболевшего.
Псориатический артрит — менее 5 % всех случаев болей в пальцах рук. Заболевание поражает чаще всего людей в возрасте 20-50 лет. В большинстве случаев (но не всегда) заболевание развивается у людей, уже имеющих кожные псориатические проявления — сухие шелушащиеся красноватые пятна на теле или на волосистой части головы (псориатические бляшки).
Для поражения пальцев при псориатическом артрите характерно так называемое «осевое воспаление, когда на каком-либо пальце вспухают сразу все его суставчики. Сам палец при этом краснеет и становится похож на сосиску. Подобная патология так и называется — «сосискообразный» палец.
При псориатическом артрите осевое воспаление может возникнуть в любом пальце. Но заметьте, что при данном заболевании воспаление пальцев на правой и левой руках чаще всего бывает несимметричным, т. е. поражаются, как правило, пальцы на одной руке; а иногда сразу на двух руках, но тогда на одной руке воспаляются одни пальцы и суставы, а на второй руке — совсем другие.
Более подробно о псориатическом артрите — в главе 19.
Подагра, или подагрический артрит- менее 5 % всех случаев болей в пальцах рук.
В народе принято называть подагрой деформацию большого пальца стопы, которая обычно развивается у женщин. Но на самом деле это не подагра, а артроз большого пальца стопы. А вот «классическая», настоящая подагра (подагрический артрит) чаще случается у мужчин. Женщины болеют подагрой в несколько раз реже.
И хотя настоящая подагра действительно часто (но отнюдь не всегда) начинается с многострадальных больших пальцев ног, она может поражать любые суставы, как на руках, так и на ногах.
Подагрический артрит обычно проявляется в возрасте 20-50 лет. Первыми, как уже говорилось, чаще воспаляются суставы пальцев ног либо коленные или голеностопные суставы. На руках чаще других воспаляются суставы больших пальцев (но могут воспаляться и любые другие пальцы — как на одной руке, так и на обеих).
Воспаление суставов при подагре происходит в виде приступов. В большинстве случаев подагрический приступ случается совершенно неожиданно: обычно он начинается на фоне полного здоровья, чаще всего ночью. Боль в суставах при подагрическом приступе часто бывает очень острой: по рассказам пациентов, «от нее хочется лезть на стену». Пораженный сустав при таком приступе краснеет, кожа над ним становится ярко-красной или багряной и горячей на ощупь.
Хотя у некоторых пациентов, особенно у женщин, приступы протекают мягче, без покраснения сустава и без такой острой боли. Но в любом случае приступ при подагре возникает неожиданно и длится от 3 до 10 дней; затем он вдруг проходит, будто ничего и не было. Однако спустя какое-то время приступ так же внезапно повторяется вновь.
Вот такое приступообразное течение болезни и является визитной карточкой подагрического артрита.
Теносиновит де Кервена — примерно 5 % всех случаев болей в пальцах рук. Это воспаление связок и «малых» мышц в области исключительно большого пальца руки. Другие пальцы при теносиновите де Кервена не воспаляются.
Теносиновит де Кервена может возникнуть в любом возрасте как у мужчин, так и у женщин. Характерные симптомы: боли у основания большого пальца и под ним, там, где большой палец соприкасается с лучезапястным суставом.
Боли могут возникать спонтанно, «на ровном месте», но чаще всего они появляются при нагрузке на большой палец, при попытке надавить большим пальцем на что-то или при попытке захватить что-то большим и указательным пальцами. Кроме того, боли усиливаются при разгибании большого пальца на себя, т. е. в сторону локтя.
Более подробно о теносиновите де Кервена — в главе 6.
Ризартроз — примерно 5 % всех случаев болей в пальцах рук. Ризартроз поражает сустав, расположенный в основании большого пальца и соединяющий пястную кость большого пальца с лучезanястным суставом.
Обычно ризартроз бывает одним из проявлений полиостеоартроза пальцев рук, и тогда поставить диагноз не представляет труда. Но примерно в 20-30 % случаев ризартроз возникает как самостоятельное заболевание, обычно у людей, постоянно сильно нагружающих или однажды крайне перегрузивших большой палец. В этом случае бывает довольно трудно отличить ризартроз от теносиновита де Кервена, поскольку симптомы этих болезней совпадают почти на 90 %.
В такой ситуации нам поможет отличить ризартроз от теносиновита де Кервена деформация косточек больного сустава, которая явно заметна при осмотре и отчетливо фиксируется на рентгеновском снимке (при теносиновите де Кервена на рентгене можно обнаружить только изменение мягких тканей над суставом — да и то крайне редко).
Более подробно о ризартрозе — в главе, посвященной полиостеоартрозу пальцев рук.
Статья доктора Евдокименко© для книги «Боль и онемение в руках», опубликована в 2004 году. Отредактирована в 2011г.
источник
Строение рук человека отличает его от представителей других биологических видов. Благодаря им мы можем не только сами себя обслуживать, но и выполнять разнообразнейшую работу. Пальцы руки человека — это части верхних конечностей, которые в процессе развития получили весьма важную функциональную нагрузку. Вот почему, когда болят пальцы рук, становится затруднительно держать вилку или ложку, набирать тексты на ПК, приготовить еду и даже просто зашнуровать обувь.
Причины, по которым болят пальцы рук, могут быть разными. Помимо того, что они подвержены травмам, существует целый ряд заболеваний, от которых может пострадать их подвижность. Помимо этого, причиной боли в суставах пальцев рук могут быть воспалительные процессы (артриты).
Если вы хотите узнать, почему болят пальцы на руках, обращайтесь в Клинику боли ЦЭЛТ. У нас работают опытные специалисты разных профилей, которые проведут диагностическое исследование и назначат оптимальный курс лечения, благодаря которому вы снова сможете жить полноценной жизнью.
Такая травма, как ушиб пальца руки, возможна при падении с небольшой высоты или ударе рукой о тупой предмет. В зависимости от силы удара могут быть повреждены кожный покров и кровеносные сосуды, что приведёт к образованию гематомы; возможен также перелом кости.
Развитие синдрома запястного канала провоцирует компрессия срединного нерва, в нём расположенного. Клинические проявления этого заболевания включают в себя:
- боль, которая локализуется на внутренней поверхности большого пальца;
- боль в указательном пальце;
- ощущение онемения кожи ладони;
- уменьшение объёма мышц в районе возвышения первого пальца;
- уменьшение точности мелкой моторики кисти.
При отсутствии своевременного лечения нерв больше не сможет выполнять свои функции, что приведёт к невозможности выполнения мелких движений пальцами и даже инвалидности.
Синдром Рейно — частый спутник таких патологий, как ревматоидный артрит, склеродермия, и других болезней соединительной ткани. Он возникает из-за нарушения тонуса капилляров и мелких артерий пальцев и характеризуется следующей симптоматикой:
- резкое сужение сосудов, приводящее к бледности кожного покрова пальцев и онемению, которое нередко ощущается как боль;
- резкое расширение сосудов, приводящее к покраснению кожного покрова пальцев (вплоть до синюшности) и ощущение жгучей боли, отёк.
Суставы пальцев болят при такой патологии, как полиостеоартроз. Чаще всего она возникает у женщин в возрасте после 45-ти лет. Помимо болевых ощущений в мелких суставах, она характеризуется следующим:
- наличие узелковых образований, которые появляются симметрично на обеих кистях;
- деформация кистей рук;
- периодическое воспаление, покраснение и отекание поражённых суставов, которое начинается после перенапряжения.
Ещё одно заболевание, при котором болят суставы больших пальцев рук, — ризартроз. Оно поражает сустав большого пальца и сопровождается болью, которая становится интенсивнее во время совершения движений, хрустом сустава, деформацией косточки большого пальца, ограниченностью движений в поражённом суставе.
Такая патология, как ревматоидный артрит, выражается в воспалительных процессах пястно-фаланговых суставов указательного и среднего пальцев. Она может возникать вследствие стресса, переохлаждения или острого респираторного заболевания и характеризуется следующими клиническими проявлениями:
- интенсивные болезненные ощущения, нередко симметричные на обеих руках и которые особенно проявляются в утреннее время и во второй половине ночи;
- отёк и покраснение суставов и локальное повышение температуры кожи над ними;
- невозможность сжать руку в кулак;
- ограниченность движений в кистях.
В случае, если больной не прошёл курс лечения, кисть может деформироваться, а её функциональность полностью утратится.
Одним из ответов на вопрос «Почему болят пальцы на ногах?» может быть ответ: «Из-за подагрического артрита». В большинстве случаев из отложения солей страдает сустав 1-го пальца стопы, но нередко это заболевание поражает и суставы рук. Симптоматика включает в себя:
- острую боль в пальцах ног и рук;
- воспаления, возникающие приступообразно, длящиеся от 3-х до 10-ти дней;
- покраснение и отёк сустава;
- синюшный оттенок кожи над поражённым суставом.
Если пустить болезнь на самотёк, она может стать причиной разрушения суставов и деформирования кисти.
источник
Заболевания суставов очень распространены в современном обществе. С возрастом риск их появления увеличивается, возникает скованность, боли, ограничения в движениях. Многие настолько привыкают к подобным ощущениям, что не придают им значения, хотя на самом деле боль в суставах пальцев рук или ног — это тревожный признак, с которым необходимо обратиться к доктору.
Существует множество причин появления болезненности в суставах пальцев:
- подагра;
- травмы;
- ревматоидный артрит;
- артроз;
- синдром Рейно;
- остеохондроз позвоночника;
- псориатический артрит.
При ревматоидном артрите симметрично поражаются мелкие суставы. Заболевание проявляется утренней скованностью в суставах, вовлечением в патологический процесс кистей, стоп, запястий, локтей, коленей. Внутри суставов скапливается экссудат, возникает отечность, появляется локальная гиперемия.
Боль в суставах пальцев при ревматоидном артрите сочетается с двигательными ограничениями, суставными деформациями, контрактурами, что без лечения приводит к алкирозированию, частичной или полной обездвиженности (при отсутствии эффективного лечения).
Остеохондроз позвоночника часто сопровождается простреливающими болями в позвоночном столбу, которые нередко отдают в стопы, кисти и пальцы и напоминают суставные боли. На самом деле неприятные ощущения возникают из-за защемления нервных окончаний костными выростами и фрагментами межпозвоночных дисков.
При защемлении нервных корешков шестого и седьмого шейного позвонка возникает боль в суставе большого пальца, шее и руке. При поражении восьмого позвонка появляются характерные простреливающие ощущения в шее, иррадиирующие в мизинец верхних конечностей.
При подагре отмечается отложение кристаллов мочевой кислоты в суставах и почках. В основе этого заболевания лежат метаболические нарушения. Как правило, подагра диагностируется у мужчин после 40 лет. Обострение болезни возникает на фоне переохлаждения, злоупотребления алкоголем или жирной пищей. Для подагры характерно поражение суставных структур, как правило наблюдается боль в суставах пальцев ног, чаще в области большого пальца, в коленях.
Дискомфортные ощущения настолько сильны, что пациенты не могут заснуть по ночам и спокойно работать днем. Болезнь изматывает. Пораженные суставы опухают, краснеют, возникает ограничение подвижности. Боль максимально сильная в ночное время суток.
- биохимическое исследование крови;
- рентгенография суставов;
- суставная пункция;
- микроскопический анализ синовиальной жидкости;
- УЗИ почек;
- магнито-резонансная томография суставов.
Боль в суставах пальцев требует консультации ревматолога и травматолога. При обращении к доктору вам назначат комплексное обследование, по результатам которого будет поставлен диагноз. Лечебные мероприятия подбираются в зависимости от причинного заболевания и выраженности клинических симптомов.
Боли в пальцах ног и рук возникают чаще всего при подагре, ревматоидном артрите, артрозе, и лечение требует комплексных мероприятий. Для купирования болевого приступа используют нестероидные противовоспалительные средства, обезболивающие препараты и медикаменты, восстанавливающие поврежденные клетки хрящевой ткани.
При подагре больные придерживаются строгой диеты, исключающей употребление мясных, рыбных блюд, субпродуктов, алкогольной продукции. Проводится терапия по ускорению выведения мочевой кислоты из организма и снижению ее синтеза с помощью приема урикозурических средств. Питание при подагре должно быть легким, с преимущественным содержанием углеводистых продуктов, снижением количества употребляемой соли и повышением питьевого режима.
При скоплении большого количества внутрисуставного выпота его удаляют посредством пункции. На протяжении лечения подагры запрещены посещения бань, саун, должны быть исключены и переохлаждения. Физиотерапевтические манипуляции проводятся только в стадии ремиссии.
При ревматоидном артрите помимо противовоспалительной терапии, внутрисуставных блокад применяются инновационные методики: лечение стволовыми клетками, экстракорпоральная гемокоррекция (обработка крови вне организма человека), направленная на очищение организма от токсических веществ и компонентов, провоцирующих появление инфекционно-воспалительного поражения суставов.
Хорошим терапевтическим эффектом при артрите обладают специальная лечебная физкультура, курортотерапия, успокаивающие водные процедуры. Иногда для восстановления функциональных способностей суставов требуются хирургические вмешательства (артроскопия, операции по эндопротезированию).
- Настойка из соцветий сирени. Во время цветения сирени соберите цветы, промойте, немного подсушите и наполните ими бутылку из темного стекла. Залейте сырье до края качественной водкой и закройте. Пусть смесь настаивается в темном месте на протяжении 2-3 недель. Ежедневно бутылку хорошенько встряхивайте. По истечении срока процедите настойку и используйте для растирания больных суставов перед сном.
- Делайте медовые аппликации на воспаленные суставы. Можно мед смешивать с разведенным спиртом или водкой.
- Вымытые перегородки грецких орехов залейте водкой и поставьте на 14 дней в прохладное затемненное место. Готовое средство процедите и употребляйте перед каждым приемом пищи за 20-30 минут на протяжении нескольких месяцев.
- Растворите горсть морской соли в 1 литре воды и хорошенько перемешайте. Отдельно соедините 90 мл нашатырного спирта и столовую ложку камфорного спирта. Полученные смеси соедините и взболтайте. Закройте посуду со средством и долго трясите, пока характерные белые хлопья не исчезнут. Когда появится боль в суставах пальцев, делайте компрессы из приготовленной микстуры, прикрыв марлю, смоченную в теплом средстве полиэтиленовой пленкой или согревающей тканью.
- Свежие капустные листы, смазанные медом, прикладывайте в больным суставам на ночь, обернув их эластичным бинтом. Сверху можно обвязать конечность теплым вязаным шарфом.
- Ванночки для рук и ног с морской солью. Делайте их по вечерам. Они успокаивают, снимают боль, помогают быстрее заснуть. В них можно капнуть немного противовоспалительных эфирных масел (чайное дерево, базилик, мускат, шалфей, гвоздика, эвкалипт). Они являются хорошими антиоксидантами и отлично релаксируют.
Боли в суставах пальцев могут свидетельствовать о развитии опасных заболеваний, которые нередко приводят к инвалидизации или выраженным ограничениям в движениях. Своевременная медицинская помощь позволит избежать оперативного вмешательства и осложнений, поэтому не занимайтесь самолечением, а при появлении дискомфортных ощущений и скованности в суставах незамедлительно обращайтесь к докторам.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Временами, занимаясь рутинными делами, заботами либо отдыхая, вы испытываете боль в кончиках пальцев? Как реагировать, если эта боль периодически повторяется? О чем свидетельствуют такие болевые моменты? Что делать и как с этим бороться?
Кисть человека насчитывает 14 суставов, соединяющих фаланги пальцев. Каждый сустав – подобие маленького шарнира, который приводится в действие с помощью системы мышц предплечья и сложнейшей системы сухожилий, которые располагаются по ладони до лучезапястного сустава. Потому, с руками нужно обращаться бережно, не допускать воспалений или повреждений суставов, поскольку подобные травмы могут привести к утрате возможности шевелить ими.
Болезни, развивающиеся в суставах пальцев, бывает крайне трудно вылечить. Да и после успешных курсов лечения может проявляться остаточное явление – некая тугоподвижность, дискомфорт или боль в кончиках пальцев. В некоторых случаях после перенесенные травмы могут отобразиться на внешнем виде пальцев – они могут остаться искривленными или неправильно двигающимися.
Так, если кончики пальцев или средние фаланги опухают, то это говорит о появлении в вашей жизни заболевания, именуемого деформирующим остеоартритом. Подобное заболевание проявляется в основном у пожилых людей и проявляется как «узлы» на пальцах. Обычно эта болезнь не вызывает особого дискомфорта и лечится с помощью курса обычных упражнений на подвижность и мелкую моторику рук.

Боль в кончиках пальцев нужно локально разделить на два лагеря – руки и ноги, — поскольку причины боли в кончиках пальцев ног и рук отличаются и свидетельствуют о разных заболеваниях.
Однако смело можно утверждать, что причины боли в кончиках пальцев – это проблема не только механического характера в виде ушиба или другой травмы, но чаще это проявление какой-то внутренней болезни, которая умело маскируется.

Симптомы боли в кончиках пальцев могут быть достаточно разнообразными. Временное онемение фаланг пальцев, жжение либо покалывание могут предвещать надвигающуюся болевую волну. Также при возможном скором наступлении боли в кончиках пальцев может нарушаться привычный цвет кожи фаланг пальцев. Ломота в суставах или в местах перенесенных ранее переломов также может предвещать скорую боль в кончиках пальцев.
В зависимости от заболевания пальцы и вся ладонь могут отекать. Также о запущенной болезни может свидетельствовать изменение формы суставов, их выпирание. В таком случае боль в кончиках пальцев, а также и в других фалангах неизбежна.
Причины боли в кончиках пальцев рук крайне разнообразны и характеризуют более десятка разнообразных общих заболеваний организма, болезней суставов и сосудов.
Синдром карпального канала, он же синдром запястного канала или стенозирующий лигаментит поперечной связки запястья, которому подвержены преимущественно женщины после 40 лет, проявляется онемением и жжением во всех пальцах кисти, кроме мизинца. Начинается боль и онемение в пучках пальцев, тянется до основания ладони, но не концентрируется в районе суставов. Боль в кончиках пальцев и по поверхности ладони может усиливаться в ночное время или под утро. В дневное время подобные болевые ощущения наблюдаются редко. Визуально форма суставов и самих пальцев не меняется, однако может возникать некоторая синюшность либо наоборот бледность всей кисти, легкий отек тканей.
Воспаления в суставах пальцев, которые сопровождаются болью, отеками, покраснением и нарушением двигательной способности, могут сигнализировать об артрите. Чаще других встречается ревматоидный артрит, который проявляется в трех и более мелких суставах кисти и протекает дольше трех месяцев. В процесс протекания этой болезни могут быть вовлечены симметричные суставы рук, то есть, например, средние суставы средних пальцев обеих рук. Об этой болезни может сказать некая скованность движений в затронутых суставах, которая становится менее заметной в течении дня. Подобное заболевание при отсутствии нужного и своевременного лечения поражает со временем все больше суставов рук, что затрудняет выполнение обычных рутинных дел.
Ревматоидный артрит может наблюдаться не только на суставах рук, но и на голеностопных суставах либо на суставах пальцев ног. Однако этот вид артрита не наблюдается в больших суставах, таких как коленный, тазобедренный либо плечевой. Помимо суставов артрит может поражать и внутренние органы – почки, легкие, сосудистую систему и прочие. Потому лечение этого заболевание крайне важно.
Синдром Рейно, или же ангиоспастические периферические кризы, можно определить по синюшности либо побледнению, а также похолоданию пальцев рук, ощущению мурашек под кожей, покалываниям либо онемению фаланг. Подобное расстройство может происходить несколько раз в день и длиться несколько минут. К нему могут привести переохлаждение либо психическая травма.
При заболеваниях сосудов рук также могут наблюдаться боль в кончиках пальцев и по их всей длине, судороги, периодическое онемение, утомляемость в пальцах. При этом наблюдается побледнение и охлаждение конечностей, редеет волосяной покров, происходит утолщение ногтевых пластин. С течением болезни уменьшается просвет в артериях верхних конечностей, что приводит к нарушениям кровотока. Боли в пальцах и кистях становятся хроническими, руки быстрее утомляются, пульс прощупывается слабо.
Боли в кончиках пальцев рук могут возникать также при вибрационной болезни, которая появляется у лиц, работающих с ручными механизированными инструментами. Дискомфорт начинается тогда, когда появляются периодические несильные боли, онемения, покалывания в пальцах рук. В дальнейшем эти симптомы усиливаются, приобретают постоянный характер и влияют на тонус сосудов. Вибрационная болезнь может повлечь за собой развитие вегетативно-сосудистой дистонии и астении.
Боли и парестезии в безымянном пальце и мизинце, при их сдавливании, могут свидетельствовать о проявлении невропатии локтевого нерва. Эта болезнь возникает при механическом повреждении локтевого или лучезапястного сустава. С течением болезни могут возникать затруднения с двигательной способностью, атрофией мышц и формированием «когтистой кисти».
Если вы повредили шейный отдел позвоночника, то в одной из рук может появиться дискомфорт, онемение, снизиться болевой порог. Обычно боль и онемение в таком случае наблюдается либо во всех пальцах, либо концентрируется на безымянном и мизинце.
Если вы вывихнули палец, то в нем появится резкая боль, положение его будет слегка неправильным, палец может выглядеть искривленным, выпирать из сустава. Чаще всего при вывихе палец обездвижен. Обычно вывихи случаются на больших (первых) пальцах рук.
Воспаление тканей кончика пальца, или панариций, возникает в организме вследствие развития инфекции, занесенной при проведении маникюра либо при возникновении ссадин в околоногтевом пространстве. Боль дергающая, усиливается постепенно. Поврежденная конечность покрасневшая, часто опухшая и болит. Иногда повышается температура тела. В таких случаях обратитесь к хирургу, дабы не довести себя до заражения крови.
При полицитемии – количественном увеличении красных кровяных телец – также может наблюдаться онемение и периодическая боль в кончиках пальцев в соединении с головной болью, зудом, бессонницей. В организме нарушается микроциркуляция.
Также неприятные онемение, зябкость, «ползающие мурашки» и прочие симптомы могут указывать на развитие шейного остеохондроза. Ночью подобные боли усиливаются, снижается подвижность поврежденного места позвоночника.
Нередко боли в кончиках пальцев наблюдаются при подагре, ревматизме, лопаточно-плечевом периартрите и других болезнях.
Боль в кончиках пальцев ног может проявляться в меньшем количестве случаев. Большинство болевых моментов – признаки физиолого-механических повреждений.
Артрит характерен особым воспалительным ритмом болей, который припадает на 3-4 часа ночи. Стоит отметить, что различные формы артритов воздействуют на разные пальцы ног. Так, боли в большом пальце ноги свидетельствует о подагре, реактивном или псориатическом артрите. Остальные пальцы ног расскажут о ревматоидном артрите, реже о псориатическом.
Артроз, именуемый в народе подагрой, хотя ничего общего с ней не имеет, поражает, как писалось ранее именно большой палец ноги у женщин. При артрозе большой палец сильно прислоняется ко второму пальцу, сустав начинает сильно выпирать в сторону и получившийся бугор часто натирается обувью. Сустав деформируется, становится практически неподвижным. К такому заболеванию приводит долгое ношение обуви с узким мыском. При дальнейшей деформации сустава могут выталкиваться в сторону и остальные пальцы ступни. Лечится терапевтическими методами.
Также у женщин встречается заболевание неврома Мортона. При этом боль начинается у основания пальцев стопы, защемляется нерв. Чаще всего перерастает в хроническую форму, нерв утолщается и обретает большую чувствительность и болезненность. Болит у основания второго, третьего и четвертого пальцев.
Онемение ступней и пальцев в частности может говорить о диабете. В таком случает особенно по ночам появляется жжение, что объясняется повышенной активностью нервных окончаний.
Побледнение кожи пальцев ног, а также боли при физической нагрузке могут сказать о проблемах, связанных с кровеносными сосудами, а в особенности – артериями ног. В ткани ног поступает недостаточное количество кислорода и питательных веществ, потому ноги начинают болеть, волосы на них редеют, кожа и ногти портятся и возникает повышенная чувствительность к холоду.
Если палец сильно болит, покраснел или отек, скорее всего, у вас врос ноготь. Подобные случаи встречаются при некачественном педикюре или при хождении в неудобной обуви.
Когда кожа на ступнях грубеет, уплотняется, это тоже может вызвать боль в пальцах ног. Затвердевшие и омертвевшие клетки обычно располагаются на пятках и на подушечках ног, вызывают боль при давлении на них.
Для установления необходимого лечения нужно провести диагностику боли в кончиках пальцев.
Так, при травматических болях в кончиках пальцев обычно видны гематомы или ссадины, которые видны при осмотре.
При появлении инфекционных болезней с воспалительными реакциями может наблюдаться несколько признаков. Кожа может становиться отечной, периодически может выделяться гной. При запущенном гноении может начаться некроз тканей, воспалению сухожильного влагалища или остеомиелиту кончика пальца. При воспалении сухожильного влагалища наблюдаются та же отечность, гиперемия и резкая боль при пальпации.
Неопластические боли могут быть определены методом прощупывания или осмотром, при котором видны пурпурно-красные пятна. Они свидетельствуют о появлении гломусных опухолей.
Дегенеративными болями называют боли при ревматоидном артрите, которые характеризуются изменением формы кончиков пальцев, суставы деформируются, наблюдаются аномальные межфланговых суставов, атрофируются мышцы кисти.
Если боли в пальцах характеризуются как сосудистые, то они могут проявляться в двух случаях. Если произошло отморожение дорсальных или боковых поверхностей пальцев, то будет наблюдаться характерная иссиня-красная кожа, отеки. Могут появляться волдыри или язвочки з коркой.
При диагностике заболеваний мелких сосудов наблюдается бледность конечностей, цианотичность либо гангрена, могут появляться язвы, атрофироваться подушечки. Для проверки проверьте ритм сердца.
Метаболические боли в пальце, вызываемые подагрой, можно определить по состоянию кожу вокруг сустава – она становится натянутой, покрасневшей, блестящей. Диагноз возможно подтвердить, если нащупать подагрические узлы возле сустава.
При склеродермии, которая говорит о аутоиммунном характере болей, кожа рук становится восковой, изрядно побледневшей, утолщенной. Пальцы кажутся отекшими, подушечки могут утратить чувствительность. При диагностике склеродермии обратите внимание и на лицо больного – кожа лица также похожа на восковую, возле рта скапливается множество морщин. Больной может выглядеть изрядно исхудавшим.
Если вы подозреваете, что боли в кончиках пальцев иррадирующие – проверьте чувствительность пальцев, рефлексы на верхних конечностях, объем и характер движений в шейных позвонках.

Для того, чтобы боли в кончиках пальцев не повторялись, избегайте движений, которые могут спровоцировать или обострить их. Для улучшения состояния сосудов и суставов растягивайте, гните руки и пальцы, делайте несложные упражнения на сжатие/разжатие рук, придумайте себе комплекс упражнений.
При определении типа боли могут назначаться ибупрофен, как противовоспалительный препарат, при дистрофическом поражении лечение изначально направляется на восстановление хрящей в суставе, для чего назначаются хондропротекторы, а также рекомендуется массаж. Если боль в суставе невыносимая, назначаются уколы, мази или таблетки.
Хондропротекторы (к ним относятся глюкозамин и хондроитинсульфат) – это наиболее действенная группа препаратов, которые назначаются при лечении артроза. Они не только устраняют симптомы боли, но и непосредственно влияют на восстановление хрящевой ткани пораженного сустава, способствуют выделению жидкости, смазывающей сустав.
Хонропротекторы, с их комплексным воздействием на суставы, незаменимы при борьбе с артрозом, однако их эффективность значительно снижается при переходе болезни в последнюю стадию, когда сустав разрушается. Все дело в том, что вылечить боль в кончиках пальцев или восстановить свойства смазывающей сустав жидкости они могут, а вот нарастить новый сустав или вернуть правильную форму деформированным костям с помощью препарата невозможно.
Хондропотекторы действенные в борьбе с болью в кончиках пальцев и нарушениями в суставах, однако, для достижения эффекта нужно пройти 2-3 полных курса лечения. Эти курсы могут растянуться на полтора года.
На данный момент хондропротекторе на рынке медикаментов представлены следующими лекарственными препаратами:
- Артра – страна производитель США, таблетированная форма, принимается по 2 таблетки в день;
- Дона – страна производитель Италия, формы: инъекционная, порошковая или капсульная; курс лечения — 3 укола в неделю, либо 1 пакетик порошка в день, либо 4-6 капсул в день;
- Структум – страна производитель Франция, капсульная форма, принимается 4 таблетки по 250 мг либо 2 таблетки по 500 мг в день;
- Терафлекс – страна производитель Великобритания, форма капсульная, принимается по 2 таблетки в день;
- Хондроитин АКОС – страна производитель Россия, капсульная форма, принимается не менее 4 таблеток в день;
- Хондролон — страна производитель Россия, форма инъекционная, курс из 20-25 инъекций;
- Эльбона — страна производитель Россия, форма инъекционная, курс предполагает 3 внутримышечных инъекции в неделю.
В медицинской практике чаще всего назначается Дона в инъекционной форме.
Хондропротекторы практически не имеют противопоказаний в лечении боли в кончиках пальцев и проблем с суставами. Из побочных эффектов в крайне редких случаях наблюдаются аллергические реакции, боли в животе, вздутие, запор или диарея, и в единичных случаях – головные боли, боли или отеки ног, сонливость, бессонница либо тахикардия.
Наиболее приемлемый курс лечения хондропротекторами – 3-5 месяцев при ежедневном приеме. Курс необходимо повторять через полгода.
В качестве анестетиков и противовоспалительных, дополняющих лечение боли в кончиках пальцев и в суставах, назначаются салицилаты (походные от диклофенака), парацетамол или индометацин. Неплохим обезболивающим эффектом обладают местные средства – мази, в состав которых входит новокаин, анестезин либо мази на основе ментола.
Диклофенак – форма таблетированная, принимается на начальном этапе – 100-150 мг/сутки, разделенные на несколько приемов.
Индометацин – форма таблетированная, капсульная, инъекционная, суппозиторная. Суточная доза – до 100-150 мг, разделенная на 3-4 приема. Курс лечения боли в кончиках пальцев и в суставах нужно проходить полностью, иначе существует возможность обновления болезни.
Для снятия острых приступов подагры назначается по 0,05 г трижды в день. Для лечения острых состояний или обострения хронического процесса 1-2 раза в день вводится по 60 мг внутримышечно на протяжении 7-14 дней либо по 1 свече дважды в день.
Что же касается кортикостероидов, то они назначаются для лечения синдрома карпального канала – сдавливании срединного нерва внутри запястного канала.
Симптомы карпального синдрома убираются с помощью 1-2 инъекций кортизона с низкой дозировкой, проводимых в области запястья. Подобное лечение не обладает побочными эффектами.
Если стадия заболевания запущенная, тогда для лечения синдрома запястного канала и боли в кончиках пальцев необходимо хирургическое вмешательство. При проведении операции, как в виде открытого доступа с использованием местной анестезии, так и в случае микроинвазивного доступа, задача медиков – снизить сдавливание срединного нерва. Проводится пересечение поперечной связки запястья, что помогает открыть запястный канал.
Для лечения боли в кончиках пальцев при подагрическом артрите наиболее часто назначаются описанный выше индометацин, напроксен, фенилбутазон и фенипрофен.
Дозы приема индометацина уменьшаются с каждым приемом: первый прием – 75 мг, последующие сутки – по 50 мг каждые 6 часов, далее сутки – по 50 мг каждые 8 часов, последующее лечение — по 25 мг каждые 8 часов.
К побочным эффектам этого лекарства относят расстройства работы желудочно-кишечного тракта, симптомы нарушений работы центральной нервной системы, задержка натрия в организме. Не смотря на всевозможные побочные эффекты препарата, наблюдающиеся в 60% случаев, индометацин предпочтительней колхицина. Также при острых приступах подагры эффективным лекарственным средством является системное или местное инъекционное введение глюкокортикоидов в сустав. Обычно для лечения боли в кончиках пальцев и суставных болях назначаются умеренные дозы глюкокортикоидов на протяжении нескольких дней, поскольку концентрация лекарства в организме резко сокращается и эффект ослабевает. Внутрисуставные инъекции препарата помогают прекратить приступы бурсита или моноартрита на сутки-полтора. Такое лечение преимущественно назначается при невозможности прохождения полного курса лечения.
Для лечения болей в кончиках пальцев и суставах можно также использовать и народные средства:
- морозник кавказский в составе мази. Для приготовления мази необходимо смешать 20 г сухого морозника, 20 г меда, 10 г растительного масла и 5 г сухой горчицы. Растопить все компоненты на водяной бане и перемешать до однородной массы. Переложите в темный сосуд и остудите. Для снятия болей смазывайте суставы на ночь;
- используя фруктовый уксус, делайте компрессы на болезненные суставы;
- небольшое количество прополиса смешать с подсолнечным или кукурузным маслом. Наносить как мазь;
- нарежьте листья лопуха и плотно утрамбуйте в банку, оставьте на окно, в которое постоянно светит солнце. Когда листья превратятся в дурно пахнущую кашицу и покроются плесенью накладывайте их в качестве компресса на суставы. Листьями лопуха можно также можно обворачивать суставы на ночь;
- 100 г камфорного масла, 100 г сухой горчицы, 2 белка от свежих куриных яиц взбить до однородной пенной массы, перелить в банку, закройте плотно крышкой и поставьте в темное место. Натирайте этой смесью суставы и делайте компрессы, накрывая целлофаном и чем-то теплым сверху для согревающего эффекта;
- губку с веток бодяги срезать, промыть и просушить, прогреть в духовке и истереть в порошок. Натирайте порошком с каплей растительного масла болезненное место. Можете испытывать легкое жжение в намазанном месте;
- цветок каланхоэ перемолоть через мясорубку, добавить на 0,5 литра кашицы 1 л водки. Настоять от 3 до 5 дней, втирать в места суставов. Также эффективное средство измельченный через мясорубку каланхоэ смешать с натертым мелом до густой смеси и наносить ее как компресс, укутывая целлофаном и чем-то теплым;
- нужно натирать больные суставы природным жиром – после бани втирайте натуральный свиной жир в сустав, который болит. Повторять процедуру следует несколько месяцев;
- 1 стакан клейких березовых почек настаивайте на 0,5 л спирта или самогона 2 недели в темном месте, периодически встряхивая. Затем втирайте настой в суставы, которые болят.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Подагра – заболевание, обусловленное нарушением обмена пуринов. Характеризуется увеличением количества мочевой кислоты в крови, и отложениями ее солей (уратов) в суставных тканях.
Обычно подагрический приступ начинается как раз с появления болей в суставе большого пальца ноги. При развитии заболевания патологический процесс может распространяться на все большее число суставов – возникает полиартрит. Но чаще всего при подагре поражаются суставы именно нижних конечностей: коленные, голеностопные, суставы стоп. А наиболее выраженные нарушения и боли наблюдаются в суставах пальцев ног.
Приступы подагры начинаются преимущественно в ночное время. Характеризуется такой приступ быстрым нарастанием местной температуры вокруг сустава, и его покраснением. Быстро увеличивается его отечность и болезненность. Мучительная жгучая боль распространяется от пальцев вверх по ноге. Воспаление может захватывать и мягкие ткани, формируя клиническую картину флебита или целлюлита. Средняя продолжительность подагрических атак составляет несколько суток, а иногда и недель. После стихания признаков сустав постепенно приобретает свою нормальную форму.
При подагре обострения наблюдаются от двух до шести раз в год, а факторами, провоцирующими начало приступа, являются:
- злоупотребление алкогольными напитками;
- погрешности в рационе в виде большого количества мясных или жирных блюд;
- злоупотребление кофе, какао или крепким чаем;
- интенсивные банные процедуры.
Еще одним характерным симптомом подагры являются тофусы, которые выглядят как очаги патологических уплотнений, расположенные в подкожной клетчатке. Локализуются они обычно над пораженными суставами, на разгибательных поверхностях голени и бедер, на ушных раковинах, на ахилловых сухожилиях или на лбу.
- ревматизма;
- системной красной волчанки;
- псориаза;
- нарушения обмена веществ;
- аутоиммунных патологий.
Изолированные поражения пальцев ног при артритах встречаются довольно редко. Чаще всего у таких пациентов воспалительный процесс распространяется и на другие суставы. Кроме того, для артритов очень характерны симметричные болевые ощущения, то есть поражения одинаковых суставов на обеих ногах.
Артритная боль в воспаленном суставе обычно имеет весьма выраженную интенсивность. Появляется она не только при движениях, но и в покое. Также на пораженных артритом суставах возникают сильные отеки и припухлости. Кожный покров над воспаленными областями приобретает красный, багровый оттенок, увеличивается местная температура.
Помимо болевых ощущений, симптомами артрита также являются:
1. Ограничение движений в суставе.
2. Изменения его формы.
3. Неестественный хруст при нагрузках.
При разных видах артрита болевые ощущения развиваются в различных пальцах. Например, для псориатического и реактивного артрита более характерно поражение именно больших пальцев ног.
Остеоартроз – это дегенеративно-дистрофическое заболевание сустава, развивающееся в результате разрушения хрящевых тканей на суставной поверхности. При этой патологии боль сначала возникает периодически, только после физической нагрузки, и быстро пропадает в покое. Но с развитием заболевания интенсивность болей увеличивается, они не исчезают после отдыха, и могут появляться в ночное время.
Признаками остеоартроза являются следующие симптомы:
- утренняя скованность;
- болезненные уплотнения на краях суставной щели;
- ограничение движений в суставе;
- характерный хруст при движениях.
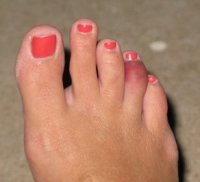
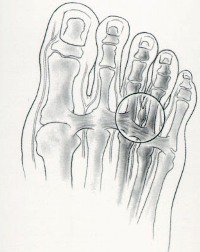
Артрозом пальцев ног страдают, в основном, женщины. Возникновение заболевания провоцируется ношением модельной обуви с острым носом на протяжении многих лет. В результате происходит деформация большого пальца, и его искривление в сторону второго пальца. Кроме того, начинает выпирать его косточка, которая натирается поверхностью обуви, и со временем также подвергается деформации. В итоге искривляются и увеличиваются в размерах все суставы большого пальца ноги. Это провоцирует появление болей и ограничение подвижности.
Если артроз прогрессирует, то палец может менять свою изначальную форму настолько, что его не удается вернуть в начальное положение, применив даже значительные физические усилия.
Осложнением артроза большого пальца является еще и то, что вслед за ним деформации подвергаются второй и третий палец ноги. В результате возникает комбинированная деформация стопы. Кроме того, из-за постоянного трения и травматизации сустава 1-го пальца в нем развивается бурсит.
Воспаление суставной сумки большого пальца ноги со скоплением в ее полости жидкости (экссудата) носит название бурсит. Эта патология характеризуется отеком, болевыми ощущениями, покраснением и жаром в районе большого пальца.
Основное проявление бурсита – наличие подвижной округлой припухлости в области пораженного сустава, имеющей мягкую консистенцию. Такая припухлость довольно болезненна при ощупывании, и легко определяется визуально.
Кроме того, увеличивается местная температура в области воспаления, и кожа приобретает багровый оттенок. При длительном течении бурсит может перейти и в хроническую форму. К воспалению в подобных случаях присоединяется отложение кальциевых солей, что вызывает появление постоянных болевых ощущений.
Если причиной бурсита была травма большого пальца ноги, то к воспалительному процессу может присоединяться и патологическая микрофлора. Возникает гнойный бурсит, а все симптомы становятся более выраженными:
- сильные боли во всей стопе;
- повышение общей температура тела;
- головная боль;
- слабость;
- тошнота и т.д.
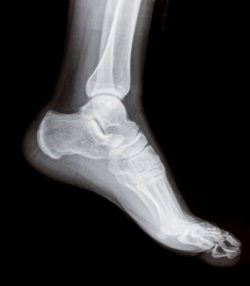
При переломе фаланги пальца стопы в первые часы после получения травмы определяются:
- болезненность в месте перелома при ощупывании;
- значительная припухлость;
- боль при нагрузках на поврежденный палец;
- боли при пассивных движениях пальца;
- кровоподтеки на боковой и тыльной поверхности.
Боль и хромота при переломе сохраняются длительное время. Характерным симптомом является то, что для уменьшения болей человек обычно старается перенести опору на пятку. Часто повреждается также и ногтевое ложе, которое впоследствии служит местом проникновения инфекции.
Нарушения функций при переломах II, III, IV и V пальцев стопы могут быть не особо заметны. Поэтому пациент поначалу может даже и не подозревать о наличии перелома. Лишь через некоторое время, при нарастании болевых ощущений, человек обращается к врачу.
Остеомиелит – это гнойно-некротический процесс, который возникает в кости и костном мозге, затрагивая окружающие мягкие ткани. Причина этой патологии – проникновение в организм микрофлоры, продуцирующей гной. Зачастую остеомиелит в пальцах ног развивается в виде осложнения различных костных патологий, к примеру, при открытых переломах.
Острый остеомиелит начинается с резкого увеличения температуры тела до 39-40 o С.
Состояние пациента сильно ухудшается, что обусловлено нарастающей интоксикацией организма. Проявляется это заболевание также следующими симптомами:
- резкая боль в стопе;
- ознобы;
- головные боли;
- неоднократная рвота;
- иногда потери сознания и бред;
- возможна желтуха.
В первые несколько суток появляется сильная боль в стопе, которая может распространяться и на голень. В пораженных костях и суставах развиваются болевые контрактуры. Активное движение пальцами ног невозможно, а пассивное – сильно ограничено. Быстро нарастают отечные явления в мышцах и мягких тканях стопы и голени. Кожа над зоной поражения приобретает багровый цвет, сильно напряжена. Нередко на ней появляется выраженный венозный рисунок.
При переходе заболевания в хроническую форму самочувствие пациента может несколько улучшаться, выраженность боли в стопе снижается, а сама боль приобретает ноющий характер. Пропадают признаки интоксикации организма, и температура тела возвращается к норме. Зачастую в области поражения формируются свищи со скудными гнойными выделениями. Несколько таких свищей могут образовывать сеть подкожных каналов, которые впоследствии открываются на большом удалении от патологического очага. В дальнейшем возникает стойкая неподвижность суставов стопы и искривление костей пальцев.
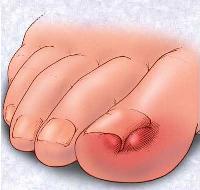
Болевые ощущения при этом могут иметь довольно выраженную интенсивность. Кроме того, характерно покраснение кожи вокруг вросшего ногтя, ее отек, а также присоединение инфекций.
Вальгусная деформация – это искривление плюснефалангового сустава, при котором большой палец отклоняется в сторону своих соседей. Основная причина развития данного нарушения – плоскостопие и слабость сухожильно-связочного аппарата. Дополнительные факторы, способствующие возникновению вальгусной деформации, а соответственно и увеличению боли – ношение узкой обуви или обуви с чрезмерно высокими каблуками.
В подобных случаях возникновение болевых ощущений в пальцах ног связано с нарушениями опорно-двигательного аппарата в виде косолапости той или иной степени выраженности. Вследствие неправильного расположения стопы при хождении происходит неравномерное распределение нагрузки на нее. Большой палец постепенно оттесняется кнаружи и вверх, смещая за собой и остальные.
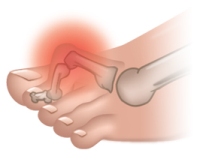
Так как сухожилия в области свода стопы пытаются ее стабилизировать, на мышцы, которые ответственны за подвижность пальцев, приходится дополнительная нагрузка. Пальцы оттягиваются назад и поджимаются, что приводит к значительному выпячиванию их суставов. Это и ведет к возникновению молоткообразной деформации. Кроме того, на выступающих вперед суставах быстро образовываются болезненные костные мозоли.
Деформированные молоткообразные пальцы упираются в обувь в различных местах и подвергаются трению. В тех областях, где искривленные пальцы прикасаются к поверхности обуви, возникает раздражение. Продолжающееся раздражение и трение может даже приводить к возникновению кожных изъязвлений в области поражения. По мере усиления таких деформаций пациенту становится все больнее и труднее передвигаться.
Наросты отмерших клеток, образующие плотные затвердения на коже, называются мозолями. В большинстве случаев подобные наросты возникают на подушечках пальцев стопы, на пятках или на боковых поверхностях большого пальца. Часто такое затвердение имеет длинное основание в виде глубоко проникающего в ткани корня. Мозоли обычно безболезненны в покое, но обладают выраженной болевой интенсивностью при нагрузках, ходьбе и давлении на пораженную область.
Вследствие ущемления нервов развивается травматический неврит. Воспаление носит хронический характер, что приводит к возникновению постоянной болезненности под пальцами ног.
Боль при этом заболевании обычно локализуется в области основания второго, третьего и четвертого пальцев стопы. Она имеет тенденцию к нарастанию при длительной ходьбе и ношении тяжестей. Кроме того, она часто отдает и в сами пальцы, а также вверх, в голень.
Одним их распространенных симптомов сахарного диабета являются изменения чувствительности и боль в пальцах ног, появляющаяся при ходьбе. Также при диабете часто наблюдается жжение в ступнях, преимущественно в ночное время. Причиной этих состояний служит нарушение кровообращения в нижних конечностях и поражения нервных окончаний.
Болевые ощущения в пальцах ног могут быть проявлением поражений артериальных сосудов нижних конечностей. Общие симптомы для таких заболеваний – это:
1. Побеление пальцев ног.
2. Боль при физических нагрузках.
3. Боль при переохлаждениях.
Две основные патологии, для которых характерна подобная симптоматика – это облитерирующий эндартериит и атеросклероз артерий нижних конечностей.
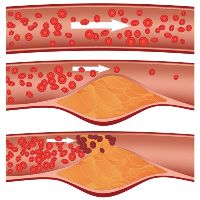
Для этого заболевания характерно уплотнение сосудистой стенки, которое проявляется ощущением сжимающих болей в мышцах ног и в стопе. Болевые ощущения нарастают при ходьбе. Кроме того, характерный признак атеросклероза артерий нижних конечностей – ощущение холодных стоп вне зависимости от времени года.
Болевой синдром в пальцах ног, особенно в промежутках между ними, может быть следствием дерматологических заболеваний. Чаще всего это массивные грибковые поражения стоп.
Кроме боли между пальцами ног, подобные нарушения проявляются также:
- зудом и жжением на коже стопы;
- покраснениями ногтей и изменением их формы;
- припухлостью кончиков пальцев;
- нарушениями окраски кожных покровов.
Боль в пальцах ног обуславливается широким спектром различных заболеваний, а потому данный симптом оказывается поводом к обращению к разным врачам-специалистам, в сферу компетенции которых входит диагностика и лечение спровоцировавшего их заболевания. Таким образом, ответ на вопрос, к какому врачу обращаться при боли в пальцах ног, зависит от того, какое именно заболевание предполагается у человека. А предположение заболевания основывается не только на боли в пальцах ног, но и на основании других имеющихся симптомов. Таким образом, очевидно, что выбор врача, к которому нужно обращаться в конкретном случае боли в пальцах ног, зависит от других имеющихся у человека симптомов. Ниже умы укажем, к докторам каких специальностей необходимо обращаться в зависимости от сопутствующих симптомов.

Если человека беспокоит сильная боль в любых пальцах ног, появляющаяся не только при движении, но и присутствующая в покое, сочетающаяся с отеком, припухлостью, разогреванием (кожа наощупь горячая), багровой окраской кожи в области болезненности, хрустом при физической нагрузке и ограничением движений в суставе, то подозревается артрит. В таком случае необходимо обращаться к ревматологу.
Когда боль в пальцах ног возникает периодически и всегда после физической нагрузки, а после отдыха может уменьшаться или вовсе исчезать, сочетается со скованностью стопы по утрам, хрустом при движении, ограничением подвижности и, возможно, деформацией больного пальца, то подозревается артроз. В таком случае необходимо обращаться к врачу травматологу-ортопеду (записаться).
Если боли в пальцах ног сочетаются с симптомами тендинита (боли в пальцах при ходьбе и при ощупывании сухожилий, хруст при движении, покраснение и разгоряченность кожи над областью болей) или бурсита (отек, боль, покраснение (кожа багровая) и горячая кожа в области большого пальца, сочетающиеся с мягкой припухлостью около сустава, и иногда с болями во всей стопе, повышенной температурой тела, слабостью и тошнотой), то необходимо обращаться к травматологу-ортопеду.
Если боль в пальцах ног ощущается после любого травматического воздействия на них (например, удар о твердый предмет, падение тяжелого на ногу, сдавление стопы дверьми с автоматическим закрыванием-открыванием и т.д.), то следует обращаться к врачу травматологу-ортопеду или, в его отсутствие, к общему хирургу (записаться).
Если боль в пальцах ног возникает на фоне резкого повышения температуры тела до 39 – 40 o С, сочетается с резкой болью во всей стопе (иногда также и в голени), отеком и багровой окраской кожи стопы и голени, с невозможностью пошевелить пальцами, ознобом, рвотой, головной болью, возможно желтой окраской кожи и склер глаз, потерей сознания, а через некоторое время боль стихает, общее состояние улучшается, но формируются свищи, из которых вытекает гной, то подозревается остеомиелит. В таком случае необходимо обращаться либо к травматологу-ортопеду, либо к хирургу.
Если боль в каком-либо пальце ноги (чаще большом) интенсивная и сочетается с покраснением кожи и отеком в области края ногтя, то подозревается врастание ногтя, и в таком случае необходимо обращаться одновременно к дерматологу (записаться) и хирургу. Врач-дерматолог будет заниматься консервативным лечением (без операции) вросшего ногтя, но если это невозможно, то направит к хирургу для его удаления. Если же человек не желает лечить вросший ноготь нехирургическими методами, а хочет удалить его хирургически, то можно сразу обращаться к хирургу.
Если боль в области пальца связана с мозолью, то необходимо обращаться к врачу-дерматологу.
Если боль в пальцах ног обусловлена вальгусной деформацией (большой палец наклонен к другим пальцам и сбоку стопы выступает «косточка»), косолапостью или молоткообразной деформацией пальцев ног (согнутые пальцы с сильным выпячиванием суставов), то следует обращаться к врачу-ортопеду (записаться).
Если человек страдает болями и нарушением чувствительности в пальцах ног, ощущаемыми при ходьбе, которые сочетаются с жжением в ступнях, постоянной жаждой, обильным и частым мочеиспусканием, повышенным аппетитом, потливостью, то подозревается сахарный диабет. В таком случае необходимо обращаться к врачу-эндокринологу (записаться).
Когда, помимо болей в пальцах ног, человека беспокоят признаки «перемежающейся хромоты» (боли, онемение и тяжесть в ногах, возникающие через некоторое время после начала ходьбы, заставляющие человека останавливаться, чтобы переждать боль, и только после этого снова продолжать движение) или атеросклероза сосудов ног (сжимающие боли в мышцах ног и стопы, ощущение холодных стоп в любую погоду), то следует обращаться к врачу-ангиологу (записаться), сосудистому хирургу (записаться) или флебологу (записаться). Если попасть к этим специалистам по каким-либо причинам невозможно, то следует обратиться к общему хирургу.
Когда человека беспокоит боль в пальцах ног и межпальцевых промежутках в сочетании с зудом и жжением, покраснением ногтей и изменением их формы, припухлостью кончиков пальцев, ненормальной окраской кожи на отдельных участках стопы, то подозревается грибковое заболевание, и в таком случае необходимо обращаться к врачу-дерматологу.
Поскольку боль в пальцах ног провоцируется разными патологиями, то в каждом случае при данном симптоме врач может назначать различные анализы и обследования, которые он выбирает в зависимости от предполагаемого заболевания. Соответственно, перечень обследований всегда будет зависеть от предположительного диагноза, который ставится врачом на основании других имеющихся у человека симптомов, помимо болей. Поэтому ниже мы укажем, какие анализы и обследования может назначить врач при боли в пальцах ног в зависимости от того, с какими другими симптомами она сочетается.
Когда эпизодически появляются болевые ощущения в пальцах ног в сочетании с их покраснением, отечностью и разогреванием (пальцы горячие наощупь), отдающие вверх по ноге, продолжающиеся в течение нескольких часов или недель, а после нескольких болевых приступов приводящие к формированию уплотнений (тофусов) над суставами пальцев, то подозревается подагра. В таком случае врач назначает следующие анализы и обследования:
- Общий анализ крови (записаться);
- Биохимический анализ крови (записаться) (мочевая кислота, общий белок, белковые фракции, серомукоид, фибрин, сиаловые кислоты, гаптоглобин, билирубин (записаться), мочевина, креатинин, холестерин, АсАТ, АлАТ, амилаза);
- Рентген суставов (записаться);
- Пункция воспаляющихся суставов с микроскопическим исследованием и бактериологическим посевом (записаться) суставной жидкости;
- Пункция тофусов с микроскопическим исследованием содержимого;
- УЗИ почек (записаться).
При подозрении на подагру врач обычно назначает все вышеперечисленные анализы, так как они необходимы для подтверждения предполагаемого диагноза. Наиболее важными для диагностики подагры исследованиями является определение концентрации мочевой кислоты в крови, выявление кристаллов солей мочевой кислоты в суставной жидкости и содержимом тофусов. По результатам УЗИ почек могут выявляться уратные камни. На рентгеновских снимках изменения, характерные для подагры, становятся видны только через пять лет после начала болевых приступов в суставах.
- Общий анализ крови;
- Анализ крови на ревматоидный фактор (записаться) и С-реактивный белок;
- Биохимический анализ крови (общий белок, белковые фракции, серомукоид, сиаловые кислоты);
- Анализ крови на концентрацию иммуноглобулинов IgG, IgA (записаться);
- Анализ крови на циркулирующие иммунные комплексы (ЦИК);
- Увеличивающий рентген стопы (записаться);
- УЗИ стопы (записаться);
- Томография (компьютерная и магнитно-резонансная) стопы;
- Термография стопы;
- Сцинтиграфия стопы;
- Пункция суставов (записаться) кисти с анализом внутрисуставной жидкости.
В первую очередь при подозрении на артрит назначаются анализы крови (общий, биохимический, на С-реактивный белок, ревматоидный фактор, на ЦИКи, на иммуноглобулины), так как это необходимо для подтверждения воспалительной природы заболевания. Так, если анализы крови в норме, то речь идет не об артрите, и врачу придется дополнительно еще раз подробно побеседовать и осмотреть больного, чтобы поставить другой предположительный диагноз.
Но если анализы крови не в норме (повышено СОЭ, количество серомукоида, сиаловых кислот, ЦИКов, иммуноглобулинов, С-реактивного белка и ревматоидного фактора), то речь идет об артрите, и в таком случае в зависимости от показателей анализов врач назначает следующие обследования, необходимые для постановки правильного окончательного диагноза. Так, если выявлена повышенная концентрация иммуноглобулинов и ЦИКов на фоне отсутствия ревматического фактора, то врач ставит диагноз неревматоидного артрита, и для оценки состояния тканей сустава и характера воспаления назначает рентген (записаться) и анализ внутрисуставной жидкости, получаемой путем пункции. Если имеется техническая возможность, то рентген заменяется компьютерной томографией, так как она дает несколько больше информации.
Если же в крови выявлено наличие С-реактивного белка и ревматоидного фактора, то врач ставит диагноз ревматоидного артрита, и назначает для оценки состояния сустава и характера воспаления рентген, магнитно-резонансную томографию и пункцию суставной жидкости с последующим ее анализом.
При ревматоидном и неревматоидном артрите в качестве метода дополнительной диагностики может назначаться УЗИ (записаться), которое позволяет выявить выпот в суставной полости и оценить степень тяжести патологических изменений в тканях, окружающих сустав. Если необходимо оценить активность воспалительного процесса и реакцию костной ткани на него, то назначается сцинтиграфия. А термография рассматривается в качестве только дополнительного метода самого артрита, так как позволяет зафиксировать характерное для патологии повышение температуры тела в области больных суставов.
- Общий анализ крови;
- Анализ крови на С-реактивный белок и ревматоидный фактор;
- Рентген стопы;
- УЗИ стопы;
- Компьютерная томография стопы;
- Магнитно-резонансная томография стопы (записаться).
В первую очередь для исключения возможного артрита врач назначает общий анализ крови и анализ крови на С-реактивный белок и ревматоидный фактор. Если все анализы в норме, то речь идет об артрозе, и уже для его диагностики врач в первую очередь назначает рентген и УЗИ. Если имеется техническая возможность, то рентген лучше заменить компьютерной томографией, так как она позволяет получить больше данных. Как правило, после проведения УЗИ и рентгена/томографии обследование не продолжают, так как результатов этих обследований оказывается достаточно для точной постановки диагноза. Но если артроз привел к сильной деформации суставов пальцев ног, воспалению суставной сумки, связок или сухожилий, или же имеется необходимость проведения операции, то дополнительно назначается магнитно-резонансная томография.
Когда боль в пальцах ног указывает на тендинит (боль ощущается при ходьбе и ощупывании сухожилий, при движении пальцами слышен характерный хруст, кожа в области боли красная и горячая) или бурсит (в области большого пальца имеется отек и боль, кожа горячая и багровая, около сустава большого пальца видна мягкая и болезненная при прощупывании припухлость, иногда отмечаются боли во всей стопе, повышенная температура тела, слабость и тошнота) – врач назначает рентген и УЗИ. Рентген в таких случаях необходим для исключения переломов костей, а УЗИ необходимо для оценки состояния и степени выраженности воспаления в сухожилиях и суставной сумке, а также для отличения бурсита от тендинита. Если имеется техническая возможность, то в дополнение к УЗИ назначается магнитно-резонансная томография.
Когда боли в пальцах ног появляются после любой травмы (например, удар о твердый предмет, падение тяжелого на ногу, сдавление стопы дверьми с автоматическим закрыванием-открыванием и т.д.), то врач обязательно произведет осмотр и назначит рентген для выявления возможных переломов костей. Если переломов не обнаруживается, то рентген может быть назначен для оценки степени патологических изменений мягких тканей. Других обследований при травматических болях в пальцах ног обычно не назначают, так как в этом нет необходимости.
Когда боль в пальцах ног возникает фоне резкого повышения температуры тела до 39 – 40 o С, сочетается с резкой болью во всей стопе (иногда также и в голени), отеком и багровой окраской кожи стопы и голени, с невозможностью пошевелить пальцами, ознобом, рвотой, головной болью, но через некоторое время боль стихает, общее состояние улучшается, зато формируются свищи с истечением гнойного содержимого, тогда врач подозревает остеомиелит и назначает в обязательном порядке рентген для подтверждения диагноза. Если имеется техническая возможность, то рентген заменяют компьютерной томографией, дающей более полную информацию. Если нужно оценить также и состояние мягких тканей стопы и степень их вовлечения в патологический процесс, то назначается магнитно-резонансная томография или, если томография недоступна, простое УЗИ. Если имеются свищи, то назначается фистулография (записаться), чтобы определить их расположение, длину, сообщение с костью и т.д.
Когда боли в одном пальце ноги (обычно большом) сильные, сочетаются с покраснением и отеком кожи в области болезненности и локализуются у края ногтя, то подозревается врастание ногтя. В таком случае врач не назначает каких-либо анализов и обследований, а производит только осмотр, на основании которого диагноз и так очевиден.
Когда боль на пальце стопы обусловлена мозолью – врач производит осмотр, надавливает на нее и покручивает, чтобы отличить мозоль от подошвенной бородавки, болезни Мортона и др. Диагноз ставится на основании осмотра, дополнительные обследования не назначаются.
Когда боли в пальцах ног связаны с вальгусной деформацией (большой палец наклонен к другим пальцам и сбоку стопы выступает «косточка»), косолапостью или молоткообразной деформацией пальцев ног (согнутые пальцы с сильным выпячиванием суставов), то врач диагностирует заболевание на основании данных внешнего осмотра. Однако для оценки состояния суставов, костей и измерения различных размеров стопы врач может назначить рентген, плантографию (записаться) и подометрию.
Если боль локализуется под вторым, третьим и четвертым пальцами ног, присутствует постоянно, усиливается при ходьбе и сжимании стопы, отдает в пальцы и голень, то подозревается неврома Мортона, и в таком случае врач назначает следующие обследования:
- Рентген стопы;
- УЗИ стопы;
- Магнитно-резонансная томография (записаться).
Обычно в первую очередь назначается рентген и УЗИ. Рентген позволяет выявить деформации костей, а УЗИ – саму невриному. Именно поэтому оптимальным методом диагностики невриномы Мортона является УЗИ. Томография назначается редко, так как она, хотя и позволяет выявлять невриному, но ее информативность ниже, чем у УЗИ.
- Определение концентрации глюкозы в крови (записаться) натощак;
- Определение глюкозы в моче;
- Определение уровня гликозилированного гемоглобина в крови;
- Определение уровня С-пептида и инсулина в крови;
- Тест толерантности к глюкозе (записаться);
- УЗИ почек;
- Реоэнцефалография (записаться);
- Реовазография (записаться) сосудов ног.
Для диагностики диабета в обязательном порядке назначаются анализ на уровень глюкозы в крови и моче и тест толерантности к глюкозе, результатов которых достаточно для постановки диагноза. Другими анализами можно и пренебречь, если их невозможно выполнить, так как они относятся к дополнительным. Так, уровень С-пептида в крови позволяет различать первый и второй типы диабета (но это можно сделать и без анализов), а концентрация гликозилированного гемоглобина дает возможность оценить риск развития осложнений. Если врач подозревает наличие осложнений диабета (а при болях в пальцах ног их вероятность высока), то назначается УЗИ почек, реоэнцефалография мозга и реовазография сосудов ног.
Если боли в пальцах ног сочетаются с признаками эндартериита (во время ходьбы в ногах появляется сильная боль, онемение и тяжесть, так что человек должен останавливаться и ждать, пока боль не успокоится, и только после этого он может продолжать движение) или атеросклероза сосудов ног (в мышцах ног или стоп всегда присутствуют сжимающие боли, а стопы холодные в любую погоду), то врач назначает следующие анализы и обследования:
- Выслушивание тонов сердца стетофонендоскопом (записаться);
- Измерение артериального давления (записаться);
- Определение пульсации артерий ног руками;
- Биохимический анализ крови (холестерин, триглицериды, липопротеины высокой и низкой плотности);
- Артериография сосудов;
- Ангиография (магнитно-резонансным или мультиспиральным томографическим методом) (записаться);
- УЗИ сосудов конечностей (записаться);
- Допплерография сосудов конечностей (записаться);
- Реовазография конечностей (для оценки скорости кровотока);
- Термография;
- Капилляроскопия (записаться);
- Функциональные пробы (записаться) (термометрическая, Гольдфлама, Шамовой, паранефральная или паравертебральная блокада поясничных ганглиев).
Сначала врач измеряет давление, выслушивает тоны сердца, определяет пульсацию артерий ног, после чего обязательно назначает УЗИ, допплерографию, артериографию и реовазографию сосудов нижних конечностей. На практике, в большинстве случаев, этих исследований вполне достаточно для постановки диагноза и различения эндартериита и атеросклероза, но в случае сомнений врач может назначить дополнительно и другие обследования из вышеуказанных. Так, для подтверждения атеросклероза назначается ангиография, а эндартериита – термография, капилляроскопия и функциональные пробы.
Если человек страдает от болей в пальцах ног и межпальцевых промежутках, которые сочетаются с зудом и жжением, покраснением ногтей, изменением формы ногтей, припухлостью кончиков пальцев, изменением нормальной окраски кожи на стопе, то подозревается грибковая инфекция, и в таком случае врач назначает следующие анализы и обследования:
- Дерматоскопия (записаться);
- Осмотр пораженных участков под лампой Вуда;
- Определение рН кожи;
- Микроскопия соскобов с кожи и ногтя;
- Посев соскоба с кожи и ногтей на питательные среды.
Обычно врач назначает в первую очередь дерматоскопию, осмотр под лампой Вуда и микроскопию соскоба с кожи и ногтей, так как именно эти исследования позволяют поставить диагноз в большинстве случаев. Однако если поставить точный диагноз не удалось, то врач назначает посев соскоба с кожи и грибка на питательные среды, чтобы определить возбудителя грибковой инфекции и поставить диагноз.
Автор: Пашков М.К. Координатор проекта по контенту.
источник