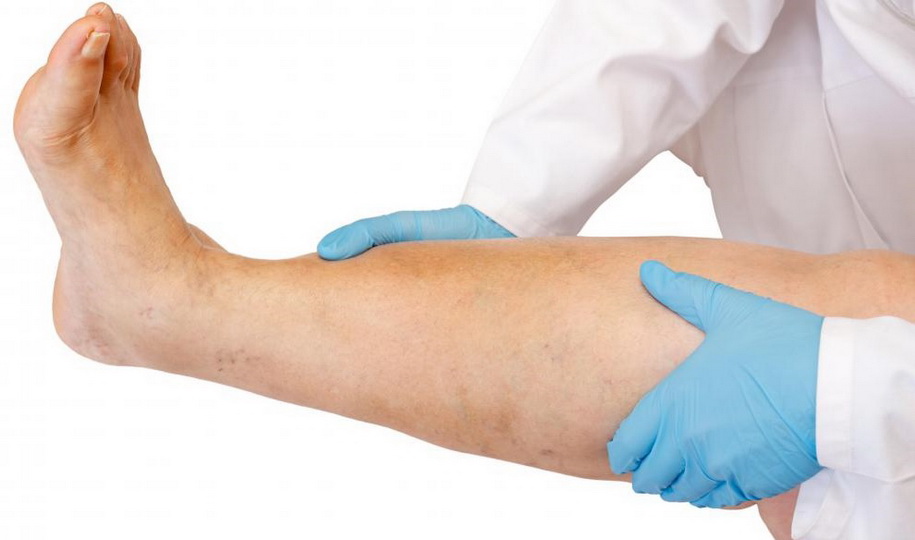
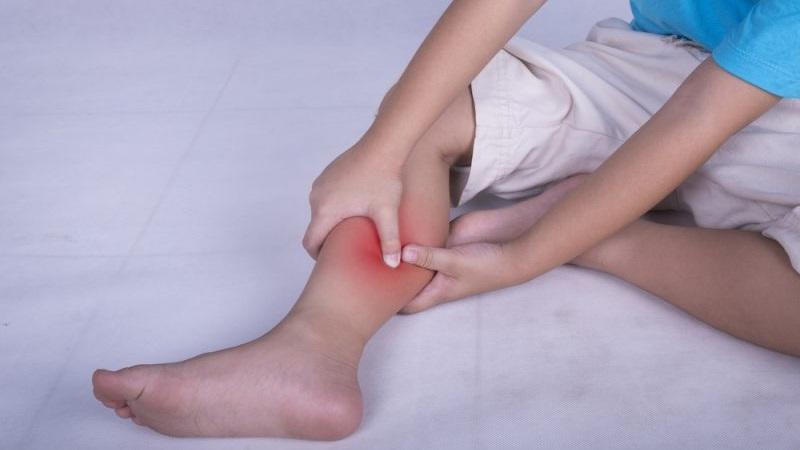
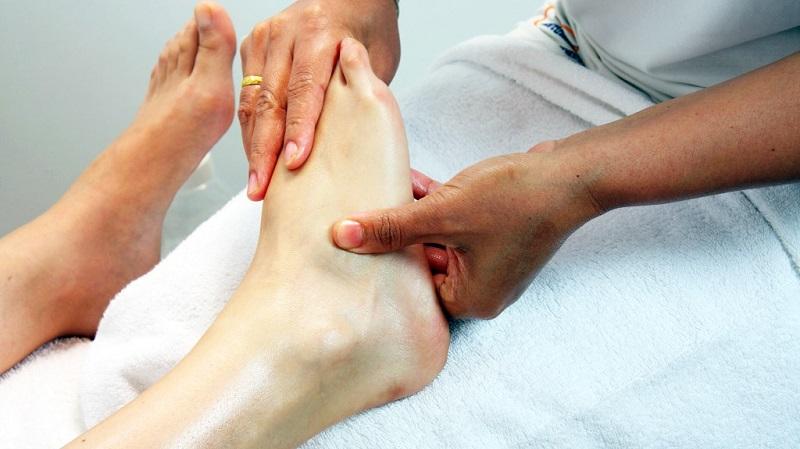
Боли в ногах – это достаточно распространенная проблема, которая актуальна для многих современных людей. Данное явление может возникать по разным причинам. В любом случае, если болят ноги по ночам, это не дает человеку не только уснуть, но и нормально отдохнуть, чтобы набраться сил перед новым днем. А значит, это нужно лечить.
Ощущения, когда нижние конечности ломит или выкручивает, и все это сопровождается тянущей, ноющей или стреляющей болью в голенях, ступнях, даже суставах, знакомы многим. Ничего привлекательного в этом нет. Беспокойные ноги по ночам – это значительный дискомфорт. Вряд ли человек сможет насладиться долгожданным отдыхом, если он не сможет лежать на одном месте из-за раздражающих болей.

Данное явление достаточно часто сопровождается отечностью нижних конечностей, ощущением тяжести, а также раздражением кожного покрова. Все это говорит о том, что с данной проблемой обязательно нужно бороться. Ноют ноги по ночам – что делать? Во многом это зависит от того, какая именно причина спровоцировала неприятные ощущения. Их, на самом деле, может быть достаточно много:
| Причина | Описание |
| Физическое перенапряжение | Самая банальная причина. Возможно, вы просто долгое время были на ногах, из-за чего мышцы элементарно устали. В пользу этого варианта говорит сравнительно быстрое исчезновение неприятных симптомов. Человеку достаточно немного полежать, чтобы ноги успокоились, а боль прошла. Если проблема связана с переутомлением, то она не будет проявляться слишком часто, даже если вы каждый день много ходите. Дело в том, что со временем мышцы ног привыкнут к подобным нагрузкам. |
| Обезвоживание | Если выкручивает ноги по ночам, причины могут крыться не столько в самих ногах, сколько во всем организме. Если ему не хватает жидкости, то множества проблем не избежать. Особенно ярко такая ситуация проявляется при:
|
| Менструация | Почему крутит ноги по ночам? Вполне возможно, что это предвестник приближающихся месячных. Иногда боли могут появляться и во время менструации. Связано это с серьезными гормональными перестройками в организме женщины. Многое зависит от индивидуальной чувствительности организма, и такие боли, соответственно, могут считаться нормой. Как правило, они быстро проходят. |
| Беременность | Мышечные боли, причем не только в нижних конечностях – это достаточно частый спутник беременности. Все дело в том, что организму может не хватать некоторых полезных веществ, в частности – магния. Так что, если вы ощущаете дискомфорт в ногах, впору задуматься о приеме препаратов на основе этого элемента. |
| Психосоматические расстройства | Это целый комплекс проблем, диагностировать которые может только профильный специалист. Если говорить понятными словами, то если ломит ноги по ночам, причины заключаются в особенностях центральной нервной системы. В большинстве случаев это расстройство связано с нарушением иннервации нижних конечностей, то есть, например, нервные окончания в ногах реагируют на какие-то внешние раздражители совершенно не так, как надо в норме. |
Неприятные ощущения в ногах, как правило, проявляются в вечернее или ночное время суток. Ситуация, при которой человеку очень сложно расслабиться, в виду того, что нижние конечности тянет, выкручивает и т.д., называется синдромом беспокойных ног.
Необходимо отметить, что это, по-большому счету, собирательное название многие симптомов. Почему ноют ноги по ночам? Причины могут быть разными, но для удобства их можно объединить с помощью емкого термина. В медицине, вопреки распространенному мнению, такого диагноза не существует. Синдром беспокойных ног для специалистов – это лишь симптом.
Многие считают, что данная аномалия является разновидностью психосоматического расстройства. Для синдрома беспокойных ног характерна следующая симптоматика:
- болевые ощущения могут распространяться от коленных суставов до стопы (с ее охватом);
- онемение ног;
- тянущие, ноющие или стреляющие боли;
- ощущение «мурашек»;
- жжение;
- покалывание;
- окаменение икр.
Во многих случаях основной причиной синдрома беспокойных ног является физическое переутомление. Достаточно качественным образом отдохнуть, и эта аномалия исчезнет сама по себе. Но что делать, если выкручивает ноги, казалось бы, без какой-либо причины, даже если вы, например, целый день лежали на кровати? В этом случае обязательно следует посетить врача, который изучит сложившуюся ситуацию, поставит диагноз и назначит эффективное лечение.
Что делать, когда крутит ноги? Естественно, нужно избавляться от данной проблемы. Современная медицина располагает множеством средств, которые помогут улучшить состояние пациента, и забыть о таком неприятном явлении.
Если проблема связана с вышеперечисленными причинами, назначают, как правило, медикаментозное лечение. Оно основано на приеме препаратов, которые разжижают кровь, улучшают кровоснабжение, снимают мышечное напряжение, лечат проблемы с суставами и связками. В большинстве случаев этого будет достаточно. Но если крутит ноги по ночам – что делать, если причина заключается в каком-либо сложном заболевании, например, плоскостопии, остеомиелите, лимфатических отеках, тромбозе и т.д.? Здесь уже потребуется длительное и комплексное лечение, и в некоторых случаях обычными медикаментами не обойтись.

Что касается народных средств, то их применение тоже может дать позитивный результат. Но важно помнить, что от заболеваний такие препараты, изготовленные собственными руками, не помогут.
Главная задача народной медицины – это снятие болевых ощущений и усталости, благодаря чему мышцы расслабляются, не болят, не ноют и не дергаются, а значит, человек сможет нормально отдохнуть.
Несмотря на то, что такая рецептура подразумевает использование преимущественно лечебных трав и прочей растительности, перед началом применения таких средств обязательно нужно проконсультироваться с лечащим врачом.
Вот несколько наиболее популярных рецептов, зарекомендовавших себя исключительно с положительной стороны:
- настойка каштана — необходимо взять и мелко измельчить 50 г плодов каштана, после чего залить их бутылкой водки. Далее нужно настоять полученную смесь в темном месте в течение нескольких недель. Готовая настойка используется для ежедневного протирания ног. Однако ее так же можно принимать внутрь, но для этого требуется разводить 45 капель на 1 столовую ложку воды. Длительность лечения – 14 дней;
- ванночки из сосновой хвои – возьмите один литр воды, добавьте в нее несколько веточек хвои, после чего поставьте на огонь и доведите до кипения. Далее делается водяная баня, на протяжении получаса. Обязательно нужно дать отвару остыть, после чего его потребуется тщательно процедить. Средство смешивается с прохладной водой в тазике. Длительность применения – около 15 минут;
- настой сушеницы. Возьмите одну столовую ложку сушеницы и залейте ее 1 литром кипятка. Наставить средство нужно на протяжении часа. После этого вылейте настой в прохладную воду в тазике и принимайте ванночку примерно 15-20 минут;
- ингредиенты – 2 литра горячей воды, натертое хозяйственное мыло, по 2 столовых ложки соли и пищевой соды, 10 капель йода. Все это смешивается и тщательно перемешивается до полного растворения компонентов. Вода в ванночке обязательно должна быть горячей. Ноги рекомендуется парить около 20 минут. Всего рекомендуется пройти хотя бы 10 таких процедур;
- бальзам на основе эфирного масла. Возьмите небольшое количество растительного масла и добавьте в него 10 капель эфирного масла. Подойдет практически любое – эвкалиптовое, пихтовое, чайного дерева, лимона, лаванды и т.д. Ингредиенты тщательно перемешиваются и переливаются в темную емкость. Средство наносится на ноги ежедневно, по два раза в день, на протяжении трех недель;
- настой перечной мяты — для того, чтобы приготовить данное средство, вам понадобится взять 2 чайных ложки цветков липы, 3 чайных ложки листьев мяты, 2 чайных ложки цветков аптечной ромашки, 3 чайных ложки цветков черной бузины. Все это тщательно смешивается и перемешивается. Полученная смесь заливается стаканом кипятка, после чего настаивается 40 минут;
- медовые компрессы – возьмите медицинский бинт или вату, или же чистое полотенце, смочите их в меде, после чего прикладывайте к болезненным зонам. Это очень популярный и действенный метод.
Если ноги крутит, что делать? Помогают также настойки из ромашки, крапивы, мать-и-мачехи, липовая вода, отвар из бузины и ивовой коры. На самом деле рецептов существует огромное множество. Конечно, все их испробовать не получится. Выбирайте по своему усмотрению, ориентируясь на доступность ингредиентов и сложность приготовления лекарственного средства. Если оно не помогает – приготовьте новое, это несложно.
Почему крутят ноги ночью? Причин очень много. Но вы должны понимать, что справиться можно со всеми провоцирующими факторами, ведь главное – это ваше желание.
источник
Ломота в ногах по ночам является проблемой для многих людей. Многие жалуются медикам, что это состояние приходит ночами, часто совершенно неожиданно. Этот феномен может быть объяснен не только наличием проблем в мышцах или связках, но зачастую является симптомом других заболеваний. Болевой синдром в ногах может сопровождаться сильной судорогой, покраснением, жжением, припухлостью. Если такое состояние продолжается более 3 суток, надо срочно обратиться за медицинской помощью.
Причины, по которым ночью болят ноги, в большинстве ситуаций зависят от местонахождения болевого ощущения. Чаще всего боли возникают из-за повреждений мышечного аппарата или костей, нарушения работы некоторых суставов. Ночная боль обычно проявляется из-за вывиха или растяжения связок, застарелых травм, различных переломов, ушибов. Лечение этого феномена надо начинать с распознавания причины, которая может иметь следующее происхождение:
- Боли, возникающие в правой ноге, особенно характерны для левостороннего сколиоза.
- Боли, которые появляются в левой ноге, соответственно, могут быть симптоматикой появления правостороннего сколиоза.
- Если болят ноги ночью и эти ощущения имеют стреляющий характер, то они могут означать, что человек заболел остеохондрозом, который способен вызвать серьезные нарушения из-за возникновения дистрофических процессов, поражающих хрящи суставов.
- Если ночью у больного развиваются в ногах ноющие боли, то в этом случае причины недуга – такие заболевания, как артроз или артрит.
- Сахарный диабет, возникающий из-за поражения эндокринной системы, может давать на ноги не только болезненные ощущения, но и судороги. Практически всегда такие боли осложняются судорогами и покалываниями.
- Поражения сердечно-сосудистой системы в качестве симптома дают болезненные ощущения. Чаще всего такая проблема беспокоит тех пациентов, которые злоупотребляют спиртными напитками или много курят.
- При различных нарушениях в циркуляции кровяной плазмы в организме человека могут появиться признаки заболевания в виде болезненных состояний в стопе или голени.
- Сильный болевой синдром в ночное время может указывать на развитие варикозного венозного расширения или появление тромбов (тромбофлебит) в нижних конечностях.
- Болевой синдром появляется в ногах у людей с невралгическими проблемами, при различных заболеваниях на позвоночнике или просто от перенапряжения мышечных структур.
Основные факторы развития такого состояния следующие:
- У пациента возникла дисплазия на тазобедренном суставе, или он болен плоскостопием. В этих случаях болезненные ощущения проявятся в зоне икр после долгой ходьбы.
- При отклонениях или искривлениях позвоночного столба болевой синдром в нижних конечностях может вызвать сколиоз, ущемление нервных волокон, выпадение межпозвоночных дисков, остеохондроз.
- Если женщина беременна, то это вызывает ощутимую прибавку в весе, тогда вся нагрузка переходит на ноги, что вызывает их перенапряжение. Такие перегрузки могут спровоцировать развитие варикоза – расширение венозных структур на нижних конечностях.
- При инфицировании различными бактериями могут наблюдаться болезненные ощущения, которые переходят на ноги. Особенно больной чувствует в такое время повышение температуры и ломоту в костях.
- Болеть ноги могут из-за профессионального недуга, если работа человека неразрывно связана со стоячим или сидячим положением.
- Болезненность ноги может проявиться из-за постоянного курения, наличия хронического воспалительного процесса в организме, в качестве последствий перенесенной аллергии или гангрены.
- При сахарном диабете ноги могут опухнуть.
- Во время артроза или артрита при заболевании суставов поражение особо ощущается больным при смене погодных условий, или болезненные ощущения локализуются около большого пальца ноги. Это бывает особенно часто у женщин, так как они ходят в обуви на высоких каблуках. Тогда надо срочно обратиться за помощью к медикам, иначе могут начаться осложнения.
- Перенапряжение на мышечных структурах ноги может проявиться не только при больших физических нагрузках, во время стресса или психологического перенапряжения.
Так как сразу определить причину болезни ноги нельзя, то надо срочно обратиться к врачу, особенно если нижние конечности или слишком охладевают, или, наоборот, нагреваются. Возможно, что случится онемение ноги и болезненность пациентом не будет ощущаться. Бывают случаи, когда деформируется кожный покров, на нем появляются пузыри или воспаленные места, черные, красные или синюшные пятна. Поэтому в любом случае при ночной болезненности в ноге надо срочно пройти обследование в медицинском учреждении.
Методы терапии зависят от симптомов заболевания. Если на нижней конечности есть раны, в том числе и гнойные, их обрабатывают перекисью водорода. Такую антисептическую обработку надо делать 3 раза в день. Нельзя самовольно наносить на такие раны керосин, мочу и т. д., так как это может привести к развитию воспалительного процесса и новым осложнениям.
Если мышечные ткани получили растяжение, то рекомендуется делать компрессы (согревающие) или использовать противовоспалительные кремы, гели или мази. Усталость в нижних конечностях хорошо устраняет массаж, который одновременно улучшает циркуляцию крови. Также для этого хорошо принять теплую ванну.
В других случаях при болезненности в нижних конечностях из-за какого-нибудь заболевания, например при остеохондрозе, артрите, артрозе, сахарном диабете, пациенту нужна срочная медицинская помощь.
Врачи его обследуют и назначат адекватное лечение сообразно симптоматике недуга, который будет обнаружен у больного.
источник
Боль в ногах появляется в силу самых разных причин, от нее страдают как мужчины, так и женщины. Избавиться от недуга возможно лишь тогда, когда будет достоверно установлен фактор, спровоцировавший недомогание.
Болезненность в нижних конечностях вызывают как внешние, так и внутренние факторы.
Часто к вечеру болят («гудят») ноги по причине:
- физической усталости организма ввиду продолжительного хождения, бега или стояния;
- длительного нахождения тела в неудобной позе, частого сидения в течение дня;
- сильных физических тренировок, неравномерного распределения нагрузки на конечности;
- ношения тяжестей.
Если проявился подобный симптом, а скрытой или явной патологии не выявлено, то в таком случае человеку необходимо просто отдохнуть и расслабиться. Полезно сделать теплую расслабляющую ванночку для ног с добавлением эфирных масел.
Если ноги болят постоянно, то источник неприятных ощущений может быть связан с заболеваниями внутренних органов и их систем. Для избавления от недуга необходимо воздействовать на первопричину, вызвавшую недомогание.
Если ноги болят по ночам, то причиной может быть венозная недостаточность – патология, возникающая из-за неправильного функционирования венозных клапанов. В результате этого нарушается нормальное движение крови по сосудам, она застаивается, наступает варикозное расширение вен.
Ночные боли в ногах, связанные с патологией сосудов, характеризуются:
- чувством распирания и тяжести;
- болезненностью;
- образованием видимой кровеносной сеточки под кожей.
В зависимости от того, какие сосуды поражены, выделяют недостаточность:
- хроническую – связана с травмированием поверхностных вен;
- клапанную – охватывает перфорантные сосуды, объединяющие верхние и глубокие вены;
- острую – обусловлена аномальной работой глубоко расположенных кровеносных сосудов.
Сильные боли в ногах наиболее часто беспокоят:
- беременных;
- пожилых людей;
- подростков;
- женщин, принимающих гормональные контрацептивны.
Венозная недостаточность способна вызывать появление тромбозов и закупорку сосудов. Поражение крупных артерий или аорты может спровоцировать смерть пациента.
Заболевание, при котором наблюдается сужение просвета внутри артерий. Оно приводит к тому, что ткани нижних конечностей перестают насыщаться кислородом, наступает ишемия, мышцы начинают постепенно отмирать. Кислородное голодание и омертвение клеток ведет к ухудшению состояния пациента. Если человеку своевременно не оказать помощь, то в дальнейшем может понадобиться ампутация больной конечности.
Симптоматика заболевания, проявляющаяся в зависимости от степени его развития:
- ощущение покалывания и онемения, побледнение кожных покровов, повышенное потоотделение в области ступней (состояние, обусловленное уменьшением сосудистого просвета);
- затруднение при передвижении, появление боли в ногах и хромоты;
- возникновение болезненности в состоянии покоя (беспокоит в ночное время);
- появление трофических язв и омертвевших участков на стопах.
Ишемия нижних конечностей пагубно влияет на организм и может привести к появлению различного рода осложнений (гангрена, сепсис, почечная и полиорганная недостаточность, интоксикация, мышечный паралич и отечность).
К возникновению частых, но кратковременных болевых ощущений в районе нижних конечностей ведет защемление седалищного нерва – крупного иннервирующего волокна, которое протягивается вдоль всей конечности от поясничной зоны позвоночника до подошвы и обеспечивает чувствительность всех мышечных волокон, расположенных здесь.
Неврологические боли в ногах возникают при наличии:
- межпозвонковых грыж;
- заболеваний позвоночного столба, характеризующихся сдавливанием межпозвонковых дисков (остеохондроз);
- беременности (увеличивающаяся в размере матка начинает давить на позвоночник и провоцирует сдавливание нервных окончаний);
- перенесенных травмирований, онкологических болезней, опухолей.
Повышают риск возникновения аномалии:
- переохлаждения спины;
- туберкулез поясничной области;
- опоясывающий герпес;
- сахарный диабет;
- рассеянный склероз;
- воспалительные процессы, охватывающие органы малого таза;
- поражения, удары поясничной зоны позвоночника.
Характерными признаками поражения седалищного нерва являются:
- Острый болевой синдром – начинается в спине, затем спускается ниже, к пятке. Локализуется в задней части бедра и голени. Чувствуется боль во всей ноге при ходьбе, усиливается при чихании или кашле.
- Ограничение двигательных способностей.
- Изменение физиологичности походки.
- Судороги.
Часто стреляющая боль является симптомом заболевания позвоночника – остеохондроза. Симптом ощущается в бедре и голени, отдает в коленный сустав, не всегда проявляется в пояснице. Чтобы достоверно установить причину недуга, нужно провести всестороннюю корректную диагностику.
Постоянная боль в ногах появляется в случае, когда поражены крупные сочленения. Страдать может только правая или левая конечности либо обе одновременно. Наиболее подвержены риску суставы:
- тазобедренный – боль локализуется в бедре;
- коленный – охватывается область колена;
- голеностопный – ощущается дрожь и слабость в стопе.
Колющая боль является признаком ревматоидного артрита, поражающего мелкие суставы.
Недомогание и болезненность ощущаются тогда, когда травмированы связки или сухожилия.
В случае получения травмы больному показано прохождение МРТ или рентгенографии больных участков.
Остеомиелит – заболевание, связанное с разрушением костного мозга. Воспалительный процесс, провоцируемый инфекционными заболеваниями, протекает внутри костной ткани и приводит к тому, что поражаются все элементы кости (наиболее часто поражается самая крупная – бедренная – кость).
Болезнь проявляется в нескольких формах исходя из условий ее происхождения:
- посттравматическая;
- огнестрельная;
- послеоперационная;
- контактная.
Судя по интенсивности проявления, выделяют острое и хроническое течение болезни.
Характерными признаками патологии становятся:
- внезапная резкая боль в области ног, одновременно с этим кости ломит и выкручивает;
- формирование сквозного свища в кости;
- появление гнойных выделений из образовавшегося отверстия или появление гнойника внутри кости.
При осложнении недуга происходит деформация костей и суставов, формирование злокачественных образований.
Часто аномалия проявляется ввиду полученной травмы опорно-двигательного аппарата. При несвоевременном выявлении и отсутствии полноценного направленного лечения заболевание способно спровоцировать летальный исход.
Миозит, или воспаление мускульных волокон, возникает из-за перенесенной инфекции. Заболевание способно поражать различные участки тела. Основными симптомами недуга становятся ноющая боль в ногах (в пальцах стопы), мышечная слабость, появление отечности в пораженном месте.
Больного может беспокоить повышенная температура, общее недомогание, головная боль. При пальпации страдающей зоны ощущается наличие под кожей твердых уплотнений из инородной ткани.
Заболевание протекает в острой и в хронической формах. Первая возникает в процессе длительной физической нагрузки. Вторая характеризуется периодическим проявлением болезненности умеренного характера. Часто неприятные ощущения локализуются в икроножных мышцах.
Связаны с болью в суставах, обусловленной наследственным фактором. Для аномалии характерно саморазрушение хрящевой ткани ввиду присутствия в теле человека активных антител. Болезнь протекает периодами, имеются стадии ремиссии и обострения.
Недуг обусловлен формированием неправильных сводов стопы (костных выступов), в результате чего они уплощаются и деформируются. Если у здорового человека подошва имеет анатомические подъемы и опущения, то у больного, страдающего плоскостопием, их нет.
Патология бывает врожденной, связанной с неправильным внутриутробным развитием плода, и приобретенной, возникающей в процессе жизнедеятельности пациента.
Основными признаками болезни становятся:
- активное изнашивание обуви с внутренней стороны подошвы;
- быстрая утомляемость ног при ходьбе;
- чувство усталости, ломота в стопах в конце дня;
- болевые ощущения;
- деформация костей.
Часто плоскостопие развивается:
- у женщин, предпочитающих обувь на высоком каблуке;
- у людей, ведущих малоактивный образ жизни, страдающих от избыточного веса и ожирения;
- у работников, чья профессиональная деятельность связана с ношением тяжестей, неправильным распределением физической нагрузки.
Уплощение сводов приводит к нарушению нормальной амортизации туловища во время ходьбы. Ввиду этого тело испытывает удары при передвижении, страдают внутренние органы. При тяжелом развитии болезни человек может потерять возможность нормально ходить и становится инвалидом.
Острая боль сопровождает переломы, вывихи, растяжения, когда травмируется малая или большая берцовая кость. В случае получения травмы колена пораженная нога болит спереди и внизу, под коленной чашечкой, опухает, ощущается аномальная подвижность надколенника.
При ушибе конечности на ее передней или задней поверхности появляются гематомы и синяки, может происходить разрыв мягких тканей.
Одна из самых частых причин, почему ломит ноги, является застой крови в сосудах конечности ввиду снижения ее мышечного тонуса. Патология провоцируется малой подвижностью, в результате чего мышцы перестают получать питательные вещества и кислород, наступает ишемия тканей. Мускулы болят, возникает онемение в ногах.
- общей слабостью и вялостью мышц;
- сонливостью (бессонницей);
- перепадами настроения, раздражительностью, неустойчивым психическим состоянием;
- потерей аппетита;
- снижением работоспособности и апатией.
На физиологическом уровне нарушается обмен веществ, уменьшается синтез белка, наблюдаются дистрофические изменения костной и мышечной ткани.
Чтобы облегчить самочувствие пациента и снизить боль, отечность, судорожные проявления в ногах, рекомендуют:
- снижать физическую нагрузку медленно, постепенно;
- приложить холодный компресс со льдом: он способствует выведению избытка воды из организма;
- при получении травмы поднять конечность вверх на несколько минут;
- если болезненность вернется через пару часов после повреждения конечности, можно положить на больное место грелку или принять теплую ванну;
- сделать массаж пораженного участка;
- когда конечности сводит судорогой, то рекомендуют встать стопами на прохладную поверхность, уколоть спазмированную мышцу острым предметом;можно лежа вытянуть ноги и упереться стопой в спинку кровати;
- подготовить контрастную ванночку для ног;
- втирать в больные места пихтовое масло.
Если болезненность проявляется регулярно и усиливается, то необходимо обязательно обратиться к специалисту-медику.
Чтобы выяснить, почему болят ноги, первоначально следует посетить терапевта. Врач назначит необходимые анализы, выявит существующую проблему. В зависимости от результатов обследования могут понадобиться консультации сосудистого хирурга (флеболога), травматолога-ортопеда, дерматолога, ревматолога, невролога.
Чтобы установить источник возникновения патологии, пациенту показано прохождение:
- ультразвукового исследования суставов, мышечных волокон, сосудов;
- рентгена нижних конечностей;
- КТ и МРТ;
- электромиографии.
Данные методы позволяют увидеть и оценить состояние всех структурных частей нижних конечностей, определить местонахождение патологии, тяжесть поражения.
Методы устранения болезненности зависят от выявленной патологии. Определять тактику лечения и выписывать лекарственные средства должен только лечащий врач.
Подбор лекарственных препаратов обусловлен характером и местом локализации боли. Так, чтобы оперативно снять острый болевой синдром в мышцах и суставах ног, прописывают:
- обезболивающие средства (Кетонал, Ибупрофен);
- хондропротекторы, восстанавливающие хрящевую ткань (Хондроитин, Артра, Структум, Дона, Терафлекс);
- противовоспалительные медикаменты (Фастум, Вольтарен-гель).
Если у человека болят ноги или имеются другие яркие симптомы сосудистой аномалии, то в этом случае показан прием лекарств, улучшающих кровообращение:
Если требуется снизить уровень холестерина в крови, то прописывают:
- Хелестирамин;
- Ловастатин;
- никотиновую кислоту;
- мазь, созданную на основе софоры лекарственной.
При миозите необходимо принимать обезболивающие средства, а также медикаменты, препятствующие воспалению в костях и мышцах (Долекс, Апизатрон, Фаниган). Если в организме присутствует инфекция, то подключают антибиотики.
Физическая активность способствует снятию мышечного напряжения, нормализует работу мускулов и всего опорно-двигательного аппарата, предупреждает гиподинамию и атрофию мышечных волокон.
Чтобы избавиться от неприятных болезненных ощущений в ногах, советуют выполнять следующие приемы:
- сидя, вытянуть ноги перед собой, охватить подошву обеими руками и потянуть ее вниз, потом вернуть в исходное положение;
- захватить стопу пальцами и повернуть вправо;
- сесть на стул, катать по полу босой стопой мячик.
Для профилактики плоскостопия полезно ходить босыми ногами по неровным поверхностям, песку, гальке, траве. С той же целью можно применять массажный коврик.
Заниматься физкультурой советуют ежедневно. При продолжительной сидячей работе необходимо периодически делать гимнастику, совершать неспешные пешие прогулки.
Массажные движения благоприятно воздействуют на мышцы конечностей:
- снимают напряжение;
- улучшают самочувствие и настроение;
- стимулируют кровообращение;
- купирует воспалительные процессы;
- препятствуют образованию жидкостных застоев в тканях.
Начинается массаж с легких поглаживаний, затем включает в себя хлопки, пощипывания, растирания. Во время выполнения процедуры нужно следить за тем, чтобы не возникло болезненных ощущений. Если они появились, то манипуляцию следует немедленно прекратить.
Не назначают массаж при наличии кожных заболеваний, ран, ожогов, обморожений, тромбоза, варикоза, воспалений, нарушений свертываемости крови.
Физиотерапевтические методы являются наиболее высокоэффективными, влияют на организм мягко и точечно, обладают небольшим количеством побочных эффектов.
Если болят ноги, назначаются:
- магнитотерапия – лечение с помощью магнитного поля;
- электрофорез – введение лекарства посредством использования электрического тока;
- лазеротерапия – воздействие на пораженную зону лазерным лучом.
Не назначается физиолечение при наличии онкологических заболеваний, легочных и сердечно-сосудистых патологий, болезней почек и печени, поражений кожи, острых инфекций.
Не допускается производить подобные лечебные сеансы беременным, а также людям, имеющим психические расстройства.
Для избавления от часто возникающих ночью сильных болей в ногах рекомендуют использовать следующие рецепты:
- Компрессы с медом. Веществом смазывают больную конечность, накладывают повязку, носят в течение суток. Лечатся подобным способом ежедневно до тех пор, пока не наступит облегчение.
- Контрастные ванны с липовым цветом и солью (снимают тяжесть и усталость в стопах).
- Настойку из лопуха. Листья растения пропускают через мясорубку, смешивают с водкой или спиртом в равных пропорциях, настаивают, затем обрабатывают больные колени.
- Примочки из мокрицы. Пригоршня свежей травы заливается стаканом кипятка, настаивается. В получившемся составе смачивается ткань, прикладывается к больным суставам.
Нетрадиционные методы целесообразно применять лишь как дополнение к основному лечению. Чтобы народные рецепты были эффективными и не усугубили ситуацию, предварительно нужно проконсультироваться с врачом.
На ранней стадии варикоза и заболеваний суставов применяются малоинвазивные способы лечения:
- Артроскопия – введение в полость сустава специального прибора с камерой, с помощью которого доктор проводит визуальный осмотр пораженного участка, удалят травмированные части сустава, суставные мыши и т.д.
- Склеротерапия – лечение пораженных варикозом вен посредством применения склерозанта – вещества, под действием которого патологические вены склеиваются и постепенно самоустраняются.
- Лазерная коагуляция – влияние на больные зоны лазерным лучом.
- Криофлебэкстракция – воздействие холодом на травмированные сосуды.
Малоинвазивное лечение обеспечивает:
- минимальное травмирование тканей организма: все манипуляции выполняются через один небольшой разрез (прокол) или без нарушения целостности кожи;
- безболезненное и быстрое осуществление операции: вся процедура занимает от 15 до 30 минут;
- отсутствие риска появления рецидивов.
Если выбранная тактика лечения не помогает и боли в ногах не уходят, а также на тяжелых стадиях развития болезни прибегают к хирургическому удалению вен.
Операцию назначают в случае обнаружения тяжелого перелома конечности с присутствием множественных костных осколков (части кости составляют вручную), разрывов связок или нервных волокон.
Боль в ногах, вызванная патологическими причинами, требует немедленного реагирования. При несвоевременно оказанной медицинской помощи могут наблюдаться:
- сепсис (заражение крови ввиду подключения инфекции);
- появление трофических язв;
- гангрена;
- потеря чувствительности и двигательной активности.
Запущенная болезнь чревата для пациента инвалидизацией или даже летальным исходом.
Профилактика болезненности в нижних конечностях включает в себя:
- предупреждение травмирований, плоскостопия, соматических заболеваний, лишнего веса;
- равномерное распределение нагрузки;
- избегание стрессов и нервных перенапряжений;
- ведение здорового образа жизни: исключение вредных привычек, соблюдение правильного питания;
- ведение активного образа жизни;
- своевременное выявление и лечение скрытых патологий;
- ношение качественной одежды и обуви из натуральных материалов;
- соблюдение режима сна и отдыха (спать следует не менее 8 часов в сутки).
Чтобы ноги не болели, а человек выглядел и чувствовал себя здоровым, нужно следить за своими ощущениями, при появлении первых тревожных признаков обращаться за квалифицированной помощью к врачу. Он подробно расскажет, при каких именно заболеваниях болят ноги, установит конкретную причину, назначит лечение.
Не стоит заниматься самоврачеванием, так как это может ухудшить физическое состояние и привести к плачевным последствиям.
источник
Ноги могут болеть, когда человек долго находится в движении, при серьезных физических нагрузках. Но иногда болезненные ощущения в ногах появляются ночью, в состоянии покоя. Боль и дискомфорт не дают спокойно уснуть, накапливается усталость.
Подобное состояние вызывают как банальные факторы вроде неудобной обуви, так и серьезные заболевания. Рассмотрим причины, почему болят ноги по ночам и в каких случаях следует обратиться к врачу.
Боль в ногах ночью в положении лежа возникает как у взрослых, так и у детей. В первую очередь подобный симптом связан с образом жизни человека.
Факторы, которые провоцируют возникновения боли в ногах:
- чрезмерные физические нагрузки из-за занятий спортом или специфики работы;
- сидячая работа;
- неправильное питание и, соответственно, лишний вес;
- неудобная обувь;
- беременность и послеродовый период у женщин.
Нижняя конечность (нога) имеет три части: бедро, стопа и голень. Болевой синдром появляется как в бедре, так и в голени или пятке. Некоторые люди вовсе не знают, где именно у них ночью локализуется боль — симптоматика не имеет определенной локализации.
К патологическим состояниям, вызывающим ночные боли в нижних конечностях, относятся:
- заболевания позвоночника и спинного мозга: позвоночные грыжи, ущемление нервов при остеохондрозах;
- ревматизм, ревматоидный артрит, подагра;
- сосудистые заболевания: варикоз вен нижних конечностей, атеросклеротические изменения, геморрой;
- системные заболевания: сахарный диабет, интоксикация, хроническая нейропатия;
- травмы нижних конечностей;
- дефицит минералов в организме, авитаминоз (в частности недостаток магния, кальция и их сочетания);
- синдром беспокойных ног.
Неврологи отмечают увеличение частоты обращения пациентов с синдромом беспокойных ног (синдром Экомба). Проявляется он тем, что ноют ноги перед сном, когда человек ложится в постель.
Из-за неприятных ощущений пациент не находит себе места: возникает навязчивое желание встать и походить. Стоит это сделать – и дискомфорт исчезает. Но по возвращении в постель все начинается снова. Если даже удалось уснуть, то во время сна появляются подергивания конечностей, в некоторых случаях доходящие до 60 раз в час.
Проблема связана с накопившимся за день напряжением. Выходит оно через сильную потребность организма совершать движения ногами. При обследовании больного какие-либо патологические изменения не выявляются. Это состояние мешает отдыхать, лишает нормального сна и значительно ухудшает качество жизни пациента.
Ночные боли в ногах у пожилых также связаны с синдромом беспокойных ног. Перенесенные травмы, артрозы суставов ног, артриты, сосудистые нарушения и неврологические заболевания вызывают ночной дискомфорт и приводят пожилых пациентов к врачу.
Примечание. У детей боли в ногах в ночное время появляются при остеохондрозе, дисплазии тазобедренного сустава, дефиците различных элементов, неврологических патологиях и по ряду других причин. У подростков боли связаны с быстрым ростом костей. Мышечная система при этом немного запаздывает в росте, мышцы и сухожилия растягиваются и сжимают суставы.
Болевой синдром в нижних конечностях может сопровождаться сильной судорогой, покраснением, жжением, припухлостью. Не стоит ждать, пока все симптомы пройдут самостоятельно, обращайтесь за срочной помощью специалиста, если:
- ноги онемели, опухли, потеряли чувствительность;
- кожа на нижних конечностях огрубела и поменяла цвет;
- сильные боли не проходят длительное время;
- боль не купируется обезболивающими препаратами;
- боль ощущается не только в ногах, но и в других частях тела;
- была травма.
Если болевой синдром беспокоит более трех дней, это серьезный повод посетить врача. Обратитесь к терапевту в поликлинике. Он проведет обследование и направит на консультации к узким специалистам.
Важно! Не пытайтесь поставить себе диагноз самостоятельно. Последствия бесконтрольного лечения могут оказаться куда серьезнее первопричины ломоты в ногах.
Пациенты часто задают такие вопросы врачу: что делать, когда ноют ноги по ночам или болят ноги, когда лежу? Лечение зависит от первопричины и симптомов заболевания.
Внимание! Тактику лечения определяет только лечащий врач после обследования пациента.
Синдром беспокойных ног на начальной стадии лечат успокаивающими препаратами: «Валериана», «Глицин», «Ново-пассит», «Персен». При средней и тяжелой степени нарушений применяют дофаминергические средства, транквилизаторы и антиконвульсанты. Эти препараты может назначить только врач.
Для купирования болевого синдрома при артрозах, артритах, остеохондрозе и защемлении нервов назначают нестероидные противовоспалительные средства (НПВС) в таблетках и мазях: «Ибуклин», «Кетонал «, «Индометацин » и другие.
Пероральные НПВС раздражают чувствительную слизистую желудка, поэтому запивать их необходимо значительным объемом жидкости (лучше всего подходит обычная вода в объеме не менее 1 стакана). Они противопоказаны при заболеваниях органов ЖКТ (язва, колит, гастрит, энтероколит, повышенная кислотность и т. д.), почек и печени, а также при сердечно-сосудистых патологиях. Не следует принимать их без рекомендации врача.
В случае варикозного заболевания вен нижних конечностей лучше принять положение лежа, чтобы ноги находились выше уровня головы. Также рекомендуется носить медицинский трикотаж, обладающий разными степенями компрессии: колготки, чулки или гольфы. В качестве профилактики варикоза либо при лечении заболевания на начальной стадии используют мази: «Гепарил», «Троксевазин», «Меновазин». При выраженных симптомах нужно обратиться к врачу и получить полноценное лечение.
Если на нижней конечности есть раны, в том числе гнойные, их обрабатывают перекисью водорода или «Хлоргексидином». Такую антисептическую обработку надо делать 3 раза в день. Ни в коем случае не пытайтесь использовать народные средства, так вы можете ухудшить свое состояние. Обязательно обратитесь за квалифицированной медицинской помощью.
При растяжении мышц в первые 3 дня травмированной конечности обеспечивают покой и холод, затем рекомендуется делать согревающие компрессы или использовать противовоспалительные кремы, гели или мази: «Найз», «Диклофенак «, «Долгит » и другие.
Справиться с ноющими болями помогут народные рецепты:
- Прикладывать к ноге компресс из мягкого прополиса: размягчить на водяной бане, сформировать компресс и приложить на всю ночь к больному месту. Перевязать сухой повязкой. Делать процедуру каждый день до выздоровления. Кусочек прополиса использовать для 3-4 процедур.
- При заболеваниях суставов заваривать вместо черного чая малиновые листья с ягодами, веточками.
- Чтобы снять усталость ног, делают ванночки из липового цвета и мяты. Для этого заваривают горсть липового цвета и мяты в 1 л кипятка. Содержимое настаивают 30 минут, выливают в таз с теплой водой и держат в нем ноги 15 минут. Такие ванны полезны для предупреждения варикозного расширения вен.
- От отеков поможет обертывание творогом. Разомните творог без добавок, оберните отечный участок, подержите 4-5 часов. Курс – 4-5 процедур.
- Эффективно и быстро снимают боли в ногах ванночки из сосновой хвои. Для приготовления необходимо залить 1 л холодной воды 100 г хвои и довести до кипения, после чего поставить на водяную баню на 30 минут. Дать раствору остыть и процедить. Отвар вылить в прохладную воду, после чего держать в нем ноги 15 минут.
Усталость ног после физической нагрузки или неудобной обуви хорошо устраняет массаж, который одновременно улучшает циркуляцию крови. Также для этого хорошо принять теплую ванну. Массаж ног одинаково необходим как людям, которые много времени проводят на ногах, так и тем, кто мало двигается.
Малоподвижный образ жизни вызывает застой крови, который приводит к дискомфорту в ногах. Процедура расслабит мышцы после физической активности, воспрепятствует развитию заболеваний со стороны опорно-двигательной системы. Это отличное профилактическое средство от варикоза и плоскостопия.
Массаж нижних конечностей можно делать самостоятельно. Применение ароматических масел усилит расслабляющий эффект. Лучше всего делать массаж ног сидя на диване или на полу. Все движения производятся по направлению снизу вверх, от лодыжки к колену. Затем переходят к стопе. После массажа рекомендуется принять удобное горизонтальное положение, подняв ноги.
Боли в ногах по ночам – распространенная проблема. Она встречается как у взрослых, так и у детей. Причины этого связаны как с банальной усталостью, так и с различными заболеваниями. Если болевые ощущения беспокоят в течение нескольких дней и сопровождаются дополнительными симптомами, необходимо обратиться к врачу.
Для предупреждения сильных болей в ногах делайте зарядку, совершайте небольшие пешие прогулки, следите за рационом и весом, носите удобную обувь, откажитесь от курения, делайте массаж. Любое заболевание легче предотвратить, чем лечить.
источник
Отеки – одна из основных причин появления болей в ногах в пожилом возрасте
Причин появления болей в ногах множество. На данный момент существует около 100-110 заболеваний, в связи с наличием которых могут возникать подобные состояния. Как правило, выяснить истинную причину могут лишь квалифицированные специалисты после проведения соответствующего обследования. Однако некоторые рекомендации и советы дать все же можно.
В данной статье мы поговорим о том, какие же синдромы и заболевания могут приводить к болям в ногах в пожилом возрасте. Также кратко рассмотрим этиологию и разберемся в причинах. Подробнее читайте https://eldercare.ru/boli-v-nogax-u-pozhilyx-lyudej-vozmozhnye-prichiny-i-lechenie/
Как уже было сказано, причин может быть немало. Однако существует ряд наиболее распространенных.
- Плоскостопие достаточно распространено. Причем не только у пожилых людей, но и у молодых. Основные симптомы: тяжесть в икрах, стопах, жжение. Нередко подобное заболевание вызывает образование многим известной косточки, что, по сути, является деформацией стопы.
Причины плоскостопия: ношение неудобной обуви, а также обуви на высоком каблуке. Как правило, для развития заболевания нужен многолетний подобный опыт, что вовсе не редкость. Последствия могут быть следующими: помимо подвывихов и вывихов случаются нарушения осанки, возможны болезни позвоночника.
В качестве профилактики помогут: босое хождение по ровной поверхности, избавление от неудобной обуви, приобретение и использование специализированных супинаторов.
Что представляет собой плоскостопие
- Остеоартроз (Артроз), а также артрит. Несмотря на то, что названия указных заболеваний достаточно схожи, причины их появления различны. Общее – одно: оба вызывают болезненные ощущения в ногах, а также спине.
Артрит – воспалительная болезнь суставов, признаком которой является, в основном, скованность при движении, так называемая «ватность». В последствии возникает также жжение, кажется будто-то суставы не слушаются. Многие люди списывают данные факты на сон в неудобном положении, что, разумеется, вовсе необоснованно. При появлении первых признаков, особенно людям, находящимся в пожилом возрасте, следует обратиться к врачу.
Артрит суставов: как это выглядит
Остеохондроз – не менее распространен. Заболевание встречается примерно у 60% населения, перешедшим возрастной рубеж в 65 лет. Артроз, о сути, это повреждение костной ткани и хрящей. Проявляется заболевание по-разному: появляются специфические боли, усталость мышц при подъеме и иной нагрузке.
- Пяточные шпоры – это заболевание, которое возникает вследствие солевых отложений. Причиной последних может стать нарушение обмена веществ. Как правило, при этом человеку становится трудно передвигаться. Для облегчения состояния применяют разгрузочный валик.
- Периартрит – также нередкая причина возникновения болей в ногах. При этом поражаются сухожилия и воспаляются суставы.
- Бурсит характеризуется воспалением околосуставной сумки.
- А от сосудистых заболеваний возникают, помимо болей, склеротические изменения сосудов.
Помимо вышеуказанных заболеваний, существуют и другие, которые также могут вызывать острые боли в ногах и иных суставах.
- Миеломное заболевание. По сути – эта болезнь затрагивает, в первую очередь, кровь. При ней прогрессирует рост плазмоцидов. В кости появляются участки, которые заполняются миеломами (клетками ее), что и вызывает болевые ощущения.
- Варикоз. При наличии данного заболевания боли наступают при длительном перемещении и постоянном нахождении в вертикальном положении. Чаще всего больные описывают свои ощущения как тяжесть или чрезмерное утомление.
- Тромбоз вен. Сопровождается острой болью в связи с появлением отечности голени. Нередко боль локализуется и в другие области.
- Полинейропатия диабетическая возникает при наличии сахарного диабета.
- Ишиалгия и люмбоишиалгия сопровождаются ноющей или тянущей болью. Могут возникать на фоне остеохондроза, межпозвонковой грыжи и иных заболеваний.
источник
Боль в ногах – одна из самых частых жалоб пожилых людей. В той или иной форме заболеваниями ног страдает около 50% возрастных пациентов. Болевой синдром не только значительно ухудшает качество жизни, но и резко ограничивает двигательную активность пожилых людей, тем самым усугубляя течение сопутствующих болезней, затрудняет способность к самообслуживанию, нарушает его социальные взаимодействия.
Причины болей в ногах разнообразны и могут затрагивать как костно-мышечную систему, так и стать следствием сосудистых и нервных заболеваний.
Болезни сосудов
Болезни нервной системы
Раньше эта болезнь называлась «остеоартроз», но поскольку в ее развитии обязательно присутствует вялотекущее хроническое воспаление, в современной литературе используют название «остеоартрит». Это самая частая причина боли в ногах у пожилых, и связана она с дегенеративно-дистрофическими изменениями в суставах. Характерные признаки боли при остеоартрозах:
- наличие стартовой боли (возникающей в начале движения);
- ночные боли;
- усиление боли при длительной нагрузке на сустав;
- отсутствие или уменьшение болевых ощущений в покое и при пассивных движениях в суставе.
Наблюдается усиление болевого синдрома при смене погоды. При прогрессировании артроза развиваются деформации и контрактуры. Характерной особенностью является периодическое заклинивание в суставе.
Боль локализуется в области паховой складки, распространяется по переднебоковой поверхности бедра и отдает в коленный сустав и ягодицу. В начале заболевания болевые ощущения возникают лишь после значительной физической нагрузки и быстро проходят после отдыха, несколько затруднен подъем по лестнице.
По мере прогрессирования заболевания появляются стартовые боли при вставании, в начале ходьбы, резком изменении положения тела. Больные заметно прихрамывают, вынуждены использовать трость. Постепенно развивается ограничение подвижности в суставе — больному сложно отводить, сгибать ногу, выполнять вращательные движения.
Последняя стадия коксартроза сопровождается сильнейшей болью в тазобедренном суставе, усиливающейся при незначительных движениях. Из-за развившейся мышечной контрактуры возможны лишь качательные движения в суставе. Отмечается укорочение пораженной конечности, нога фиксирована в патологическом положении – приведена и развернута наружу.
В начале заболевания беспокоят периодические боли в коленном суставе различной интенсивности при ходьбе вниз по лестнице, при вставании со стула, в сырую и холодную погоду. При присоединении синовиита (воспаления суставной сумки) боли становятся острыми, развивается отек. Движения в суставе сопровождаются хрустом. Боль усиливается при пальпации и смещении надколенника, при ротации голени. Периодически развивается заклинивание в суставе – резкое ограничение его подвижности. Со временем сустав деформируется. Ходьба становится мучительной.
Артроз голеностопного сустава.
Для начальной стадии характерно появление небольшого отека и умеренной боли по передней поверхности сустава и в области лодыжек во второй половине дня, позднее боли становятся постоянными, при ходьбе слышен хруст, периодически сустав заклинивает. В исходе заболевания подвижность сустава резко ограничивается.
Лечение этой патологии начинают с нестероидных противовоспалительных: парацетамола, ибупрофена, нимесулида. Довольно часто рекомендуют и хондропротекторы: глюкозамин и хондроитин, как по отдельности, так и в комбинации. Но к этим препаратам отношение неоднозначное: в 2014 году они были удалены из европейских рекомендаций по лечению остеоартрита после пересмотра данных исследований, а в американские никогда не включались, так как эксперты США не сочли убедительными доказательства эффективности. Тем не менее, в российские клинические рекомендации хондропротекторы входят, стоит ли их принимать – вопрос взаимного доверия врача и пациента. Считается, что действие препарата развивается минимум в течение месяца, а курс лечения – 3 месяца с перерывом в полгода.
Артрит – воспаление сустава и околосуставных тканей.
Боль при воспалении постоянная, усиливается при активных и пассивных движениях в суставе. Болевой синдром сопровождается отеком, гиперемией (покраснением) и локальным повышением температуры над пораженным суставом.
У людей пожилого и старческого возраста среди воспалительных заболеваний суставов наиболее распространены ревматоидный артрит и подагра.
Ревматоидный артрит
Системное заболевание соединительной ткани с преимущественным поражением суставов. Чаще встречается у женщин.
Деформация пальцев стоп при ревматоидном артрите
Это аутоиммунная патология, при которой организм воспринимает собственные ткани как чужеродные. Возникает она после перенесенной ангины: антигены бета-гемолитического стрептококка, вызывающего эту болезнь сходы по структуре с белками соединительной ткани.
Для ревматоидного артрита характерно симметричное поражение суставов, при этом первыми в процесс вовлекаются мелкие суставы кистей и стоп. Больные отмечают утреннюю скованность, которая длится не менее часа. Воспаляются одновременно 3 и более суставных зон.
Лечение ревматоидного артрита пожизненное. Назначаются нестероидные противовоспалительные: диклофенак, ибупрофен, нимесулид.
Воспаление суставов, обусловленное отложением кристаллов мочевой кислоты. Страдают преимущественно мужчины. Это врожденное нарушение обмена веществ, передается по наследству, но может проявляться с разной степенью интенсивности.
Так выглядит конечность при подагрическом приступе
Для подагры характерно развитие моноартритов, реже отмечается несимметричное воспаление нескольких суставов.
Классическая подагрическая атака протекает с воспалением плюснефалангового сустава большого пальца стопы, реже воспаление развивается в голеностопном, коленном, лучезапястном суставе. Вечером или ночью возникает острая нестерпимая боль в суставе, которая усиливается при малейшем движении, касании одеяла. Боль практически не реагирует на прием противовоспалительных препаратов. Кожа над суставом натянута, блестящая, ярко-красная, позже приобретает цианотичную (синюшную) окраску, отмечается умеренный отек мягких тканей. Первые приступы могут длиться несколько дней, потом их продолжительность увеличивается, порой до нескольких недель.
Приступ провоцируют погрешности в диете (употребление алкоголя, мяса, шоколада, кофе и других продуктов, богатых пуринами). Но вызвать обострение может и переутомление, эмоциональный стресс или простуда.
При хроническом течении подагры вокруг суставов формируются характерные подкожные узелки – тофусы. Они могут вскрываться с выделением меловидных кристаллов – отложений уратов.
Острый приступ снимают колхицином: по 1 мг внутрь каждые 2 часа до исчезновения симптомов или появления тошноты. Максимальная дозировка – 7 мг за 48 часов. Также рекомендуются нестероидные противовоспалительные – на 2 – 3 дня. Врач может провести аспирацию (откачивание) синовиальной жидкости, после чего в сустав вводятся кортикостероиды (преднизолон). Возможно, что дополнительно понадобятся рецептурные обезболивающие.
Во время приступа пациенту необходим покой и обильное питье. На время обострения отменяются средства для снижения концентрации мочевой кислоты в крови (о которых будет рассказано далее).
При подагре очень важна диета: исключается жирное мясо и субпродукты (мозги, печень, почки); мясные и рыбные бульоны, сыры, колбасы, мясные и рыбные консервы, икра, копчености. Запрещены также бобовые, малина, брусника, щавель, шпинат, хрен, горчица. черный перец, шоколад, какао, крепкий чай и кофе.
Осторожно нужно относиться и к лекарствам: категорически противопоказаны при подагре препараты кальция, спровоцировать приступ может прием мочегонного.
Рекомендуется обильное питье, в том числе щелочные минеральные воды.
Лекарственную терапию подагры должен назначать врач. Обычно применяются пробенецид, сульфинпиразон, аллопуринол. В первые недели после начала терапии, направленной на снижение количества мочевой кислоты в крови может возникать обострения – в этом случае прием препаратов не прекращается. Постоянная терапия не только предупреждает подагрические приступы, но и защищает почки от образований уратных камней, а также способствует рассасыванию тофусов (если они не успели сформировать плотную соединительнотканую оболочку).
Плоскостопие у пожилых людей в большинстве случаев связано со слабостью мышц стопы, связочного аппарата, костей.
Беспокоит боль в области свода стопы и в мышцах передней поверхности голени, которые возникают к концу дня или после длительной нагрузки.
У женщин частой патологией является поперечное плоскостопие с отклонением большого пальца стопы кнаружи (вальгусная деформация). Заболевание в большинстве случаев связано с ношением узкой обуви на высоком каблуке в подростковом и среднем возрасте.
Поперечный размер стопы при этом увеличивается, по внутреннему краю стопы отмечается значительное выпирание головки I плюсневой кости. В районе II и III пальцев формируется натоптыш. При ходьбе в области натоптыша возникает острая боль.
Чтобы облегчить состояние при плоскостопии можно использовать специальные ортопедические стельки для обуви.
Ревматическая полимиалгия — системное воспалительное заболевание неясной этиологии, встречающееся у людей пожилого возраста, характеризующееся болями и скованностью мышц. Пик заболевания приходится на возраст 65-75 лет. Значительная часть случаев ревматической полимиалгии связана со злокачественными новообразованиями внутренних органов, поэтому данную патологию часто рассматривают в рамках паранеопластического синдрома.
Заболевание характеризуется поражением синовиальной оболочки, суставной капсулы, фасций, сухожилий.
Симптомы возникают остро. Пациент ложится в постель здоровым, а утром не может подняться с кровати из-за сильной боли и скованности в суставах. Боль всегда двухсторонняя, режущего, тянущего характера, локализуется в тазобедренных суставах и мышцах бедра, обязательным условием является одновременное поражение шеи или плечевого пояса. Заболеванию часто предшествует лихорадка, которая сохраняется и к моменту появления боли. Болевые ощущения уходят в состоянии покоя, а при движениях усиливаются, по утрам отмечается скованность в суставах. Часто боль беспокоит и ночью, нарушая при этом сон.
Из общих симптомов наблюдается снижение веса вплоть до истощения, отсутствие аппетита, общая слабость, нередко развивается депрессия. Длительность заболевания не менее 2-х месяцев.
Лечение – длительный (не менее 8 месяцев) курс низкодозированных кортикостероидов (преднизона и т.д.). При необходимости крус лечения может быть продлен до 2 лет.
Эта патология может быть отнесена к болезная, поражающим костно-мышечную систему лишь косвенно. Миеломная болезнь – злокачественное заболевание крови, при котором отмечается избыточный рост плазмоцитов в костном мозге. В большинстве случаев множественная миелома развивается в пожилом возрасте, чаще у мужчин.
Рентгенограмма таза при миеломной болезни: видны множественные округлые участки остеопороза
При этом заболевании в костях образуются участки деструкции, заполненные клетками миеломы, что проявляется болевым синдромом.
Боль локализуется в бедренных и тазовых костях. Она не постоянная, возникает самопроизвольно при движениях и пальпации, усиливается в положении лежа.
При поражении опухолью поясничного отдела позвоночника с ущемлением нервных корешков, болевой синдром развивается по типу люмбоишиалгии: боль в пояснице отдает по ходу ноги.
Кроме бедренных костей и позвоночника поражаются ключицы, грудина, ребра, лопатки, плечевые кости. При прогрессирующем течении возможны спонтанные переломы костей, при этом боли становятся постоянными.
Заболевание протекает с лихорадкой, выраженным интоксикационным синдромом. В анализе крови отмечается резкое ускорение СОЭ, увеличение уровня белка с нарушением соотношения его фракций. Появляется белок в моче.
На рентгенограмме появляются признаки остеопороза, заметны округлые дефекты костей.
Лечение миеломной болезни – прерогатива гематолога-онколога.
При хронических заболеваниях вен болевой синдром появляется рано и на начальных стадиях является единственным симптомом, что значительно затрудняет диагностику.
Боль в икрах появляется или усиливается к концу дня, после длительного пребывания на ногах, или сидя, носит распирающий характер. Воздействие тепла (горячие ванны, жаркая погода, баня, теплый пол) провоцирует боль. Болевой синдром часто сопровождается неприятными ощущениями «мурашек», неопределенным дискомфортом, ощущением жара в конечностях.
Боль при венозной недостаточности проходит после прогулки или гимнастики: работа мышц улучшает венозный отток.
Варикозная болезнь.
Боль в ногах при варикозном расширении вен, как правило, нарастает к вечеру, а также при длительном нахождении в вертикальном положении. Иногда пациенты описывают ее как тяжесть или чувство распирания. Ночью нередко беспокоят судороги в мышцах голеней.
«Паучки» и «звездочки» — первые признаки варикозной болезни
На коже голеней и бедер расширенные вены выглядят как сосудистые «звездочки» или небольшие внутрикожные узелки, в тяжелых случаях под кожей отчетливо видны крупные извитые венозные стволы, выбухающие узлы.
Основной метод лечения варикозной болезни – постоянное ношение компрессионных гольфов или чулок (в зависимости от распространенности поражения вен). Компрессионный трикотаж становится своего рода протезом для венозной стенки, поддерживая сосуды в тонусе и не позволяя крови застаиваться. Как дополнительное средство могут быть полезны флеботоники — препараты для приема внутрь (детралекс, венотоник и др.). Обычно их назначают летом, когда многие пациенты отказываются от компрессионного белья, курсом в 1 – 3 месяца. Местные средства – кремы, мази – при варикозной болезни неэффективны, хотя могут приносить временное облегчение за счет охлаждающего действия.
Единственный способ окончательно избавиться от варикозных вен – удаление либо склерозирование пораженного сосуда. Восстановить уже измененную структуру венозной стенки невозможно.
Посттромбофлебитический синдром/
Развивается после перенесенного тромбоза глубоких вен. Боль в пораженной ноге неинтенсивная, тупая, тянущая, усиливается при длительном пребывании на ногах. Нередко ночью появляются судороги в икроножных мышцах. К концу дня нарастают отеки, которые уменьшаются, но полностью не проходят после ночного сна. Со временем могут появиться трофические язвы.
В зависимости от уровня поражения вен боль и отек могут локализоваться на стопе и голени или захватывать всю ногу. У 70 % пациентов развивается вторичное варикозное расширение вен.
Таким пациентам необходимо диспансерное наблюдение флеболога. Кроме компрессионного белья и лечебной физкультуры назначают флеботоники.
Довольно распространенное заболевание у лиц старшей возрастной группы, особенно при сопутствующей патологии системы кровообращения, при сахарном диабете, злокачественных опухолях, ожирении.
Тромбоз глубоких вен голени сопровождается возникновением резкой боли, чувства напряжения и распирания в конечности, выраженным отеком голени. Отмечается ухудшение общего состояния больного, повышается температура. При тромбозе бедренной вены отек распространяется выше коленного сустава. При илеофеморальном тромбозе боль и отек локализуются в области икры, на передневнутренней поверхности бедра и достигает паховой складки и переходит на ягодицу. Пораженная конечность увеличена в объеме, цвет кожи от бледного до синюшного, поверхностные вены расширены, набухшие.
Через 3-4 дня боль и отечность постепенно спадают. Из-за затруднения оттока крови по глубоким венам, происходит переполнение поверхностных вен, что проявляется усилением венозного рисунка на пораженной конечности.
В некоторых случаях тромбоз глубоких вен голени в первые двое суток протекает скрыто. Отмечаются лишь незначительные боли в икроножных мышцах, которые нарастают при движениях и пальпации. Наблюдается небольшой отек в нижней трети голени.
Характерным симптомом тромбоза глубоких вен является резкое усиление боли при тыльном сгибании стопы.
Необходима срочная госпитализация, постельный режим, курс антикоагулянтов (гепарин, варфарин), дозировки которых должен подбирать врач под контролем состояния свертывающей системы крови.
Развивается у мужчин старше 40 лет вследствие атеросклероза артерий.
Классическим симптомом болезни является «перемежающая хромота». Суть этого симптома заключается в том, что больной проходит определенную дистанцию, после чего в пораженной конечности развивается сильная боль, заставляющая его остановиться. После отдыха болевые ощущения уходят, и пациент продолжает движение до следующего приступа. Если в начале заболевания больной может пройти без остановки более 1000м, то по мере прогрессирования — это расстояние сокращается до 25м. На последних стадиях сильная боль беспокоит и в покое, для ее облегчения больные занимают вынужденное положение – лежа с опущенной ногой.
Кроме болей, беспокоит зябкость, судороги, парестезии в пораженной конечности. Кожа становится бледной или мраморной, холодной на ощупь, позже присоединяются трофические нарушения в виде сухости, шелушения, нарушением роста волос и ногтей. На поздних стадиях на пораженной ноге появляются глубокие болезненные трещины, язвы, постепенно развивается гангрена.
Чтобы замедлить прогрессирование болезни рекомендуют нормализовать питание, отказаться от курения и алкоголя. Назначаются препараты для коррекции артериального давления, средства для снижения уровня холестерина крови (статины). Для уменьшения вязкости крови рекомендуют антиагреганты (ацетилсалициловая кислота), для улучшения микроциркуляции – средства на основе никотиновой кислоты, спазмолитики.
Хирургическое лечение может быть направлено на восстановление просвета артерии (установка стента) либо создание обходных путей кровотока (шунтирование).
В результате закупорки просвета сосуда тромбом или эмболом нарушается проходимость артерий и развивается острая ишемия тканей. Чаще всего тромбозы встречаются у лиц с заболеваниями сердечно-сосудистой системы, сахарным диабетом, облитерирующим атеросклерозом, при переломах конечностей.
Боль острая, возникает внезапно в одной из конечностей, спустя 2-4 часа она несколько слабеет, а к болевым ощущениям присоединяется онемение, похолодание и выраженная слабость в ноге. Кожа на пораженной конечности мертвенно-бледная, по ходу вен из-за их запустевания отмечаются характерные впавшие бороздки, нарушается чувствительность. Больной не может встать на ногу. В тяжелых случаях развивается мышечная контрактура с резким ограничением пассивных движений в суставе.
Необходима срочная госпитализация и назначение тромболитических препаратов.
Болевой синдром, связанный с ущемлением нервов может развиваться на фоне остеохондроза, при межпозвонковых грыжах, синдроме грушевидной мышцы, компрессионных переломах, связанных с остеопорозом.
Отмечается глубинная тупая тянущая или ноющая боль в ноге и пояснице, которая усиливается при резких движениях, перемене положения туловища, при длительной вынужденной позе, и уменьшается в горизонтальном положении. В зависимости от уровня поражения боль может распространяться по задней поверхности бедра до подколенной ямки или захватывать всю ногу, достигая большого пальца стопы.
При ходьбе больной щадит ногу. Нередко из-за боли пациенты не могут сидеть.
Возникновению болевого синдрома часто предшествует подъем тяжестей, работа в согнутом положении.
При необходимости назначается постельный режим. Если это невозможно, облегчить состояние помогает ортопедический корсет. Назначаются нестероидные противовоспалительные, местно – согревающие мази.
Симптомы нарастают соответственно возрасту больного и стажу его заболевания. При сахарном диабете страдают мелкие сосуды, нарушение микроциркуляции приводит к нарушению питания нервных волокон и, в конечном счете – их гибели.
Первые симптомы диабетической полинейропатии
Поражаются в первую очередь дистальные отделы ног (пальцы, стопы, голени).
Беспокоит онемение, чувство ползания мурашек, жгучая боль в обеих ногах, которая усиливается во время ночного сна и при ходьбе. Больной перестает чувствовать прикосновения. Развивается мышечная слабость, нарушается походка. Возможны судороги.
Эффективное лечение диабетической полинейропатии невозможно без нормализации уровня сахара крови. Кроме этого назначают витамины группы B, антиоксиданты (альфа-липоевую кислоту), препараты магния и цинка.
Боли в ногах могут быть признаком множества совершенно различных заболеваний, и перечисленными патологиями возможные причины не исчерпываются. Поэтому не нужно ставить себе диагноз самостоятельно – необходимо обследоваться и только после определения причины боли начинать лечение.
источник