Люди с сидячей работой – за рулем автомобиля или в офисе перед монитором компьютера – часто стакиваются с проблемой болей в суставах во время рабочего дня или вообще пребывания в сидячем положении. Поэтому вопрос, почему болят колени, когда долго сидишь, и что с этим делать, актуален для большинства людей совершенно разных профессий.
Причиной болей в коленном суставе могут являться разные недуги и патологии, и тогда симптом будет свидетельствовать о том, что проблема достаточно развилась – в начальной стадии заболевания не причиняют выраженной болезненности.
В каждом случае лечение и контролирующий его медицинский работник будет отличаться.
- Неприятные ощущения возникают как последствия механических повреждений в суставе – ушибов, ударов, переломов и проч. Они проявляются после длительного сидения на одном месте и иногда во время движения.
- Хондропатия надколенника – распространенный провокатор болей в колене. В ходе ее прогрессирования хрящи медленно трескаются, стираются насквозь и исчезают, оставляя открытую кость без защиты. Дефект характерен для подростков в фазе активного роста, когда за развитием костей конечностей не успевают формироваться прочие элементы скелета. Также от хондропатии страдают пенсионеры, чей опорно-двигательный аппарат разрушается со временем, и профессиональные спортсмены, подвергающие свое тело огромным нагрузкам.
- Если после долгого сидения болят колени, их трудно согнуть и разогнуть после изменения положения, может иметь место артроз. Он негативно влияет на структуру суставов, в т.ч. коленных, голеностопных. Больные этим недугом преимущественно престарелого возраста, либо страдающие от ожирения, сахарного диабета и физических перегрузок.
- Один из факторов, вызывающих дискомфорт – проблемы с местным кровотоком внутри сустава. Как и в ситуации с хрящами, это может быть обусловлено недостаточным питанием растущего организма от кровеносных сосудов. Часто к окончанию периода полового созревания ноги перестают беспокоить юных пациентов.
Игнорировать очевидные неполадки со здоровьем, когда сидение на стуле причиняет сильную боль, или заниматься самолечением не стоит. Существуют признаки недомогания, после обнаружения которых следует немедленно записаться на прием к врачу-терапевту, чтобы получить от него направления на дальнейшее обследование:
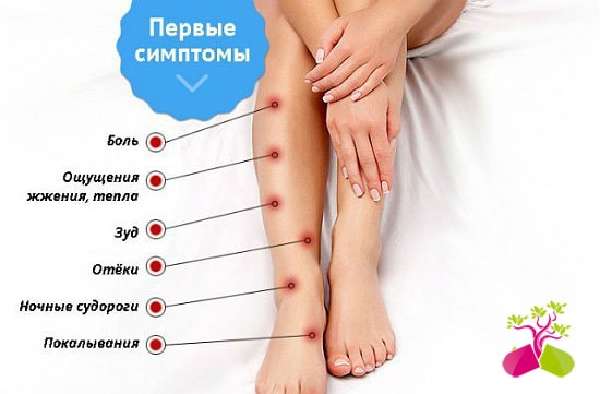
- Не проходящий дискомфорт не покидает больше 3 недель.
- Болевые ощущения возникают внезапно и резко.
- Во время ходьбы и при вставании с места слышится хруст.
- Мучения настигают, даже если больной находился в сидячем положении совсем непродолжительное время.
- Общее самочувствие заметно ухудшается, возникает лихорадка, растет температура тела.
- Колени отекли, покраснели, кожа вокруг них стала горячее.
Если не заняться лечением проблемы своевременно, она может прогрессировать в серьезное отклонение, требующее длительной комплексной терапии.
Чаще всего пациентам, жалующимся на неприятные ощущения в суставе, выписываются:
- Антибиотики, когда симптомы вызваны инфицированием пораженной области вирусами или болезнетворными бактериями.
- Противовоспалительные нестероидного типа – ибупрофен или аспирин.
- Обезболивающие для облегчения повседневной жизнедеятельности больного.
- Укрепители иммунитета для борьбы с вирусами и ускорения естественной регенерации после повреждений.
- Хондропротекторы, восстанавливающие ткань хряща и кости, на которую оказывали дегенерирующий эффект патологии, в т.ч. артрит.
Часто медик формирует систему лечения и регенерации, состоящую из препаратов разных классов и назначений. Она как избавляет от внешних проявлений недуга, так и лечит от первопричины возникновения боли.
Перед их использованием рекомендуется провести дополнительную консультацию с лечащим врачом и уточнить, какие рецепты подойдут для терапии конкретного заболевания. Пациентам с гонартрозом рекомендуют употреблять внутрь:
- Растительный настой. 250 г корня сельдерея либо крапивы смешивают со 120 г чеснока и 3 лимонами. Все компоненты прокручивают в мясорубке и складывают в трехлитровую банку, заливают кипящей водой. Емкость закрывают и заматывают в теплую ткань, чтобы смесь настоялась. Когда она достигнет комнатной температуры, можно приступать к потреблению. Начальная доза – 100 мл средства ежедневно, со временем она увеличивается втрое и разделяется на три приема. Готовую настойку держат в холодильнике.
- Отвар с натуральными желирующими компонентами. Берутся копыта и кости, колени говяжьи, из них варится холодец до того момента, пока кусочки мяса не будут легко и целиком отделяться. Твердые элементы извлекают, а желе пьется за 30 мин. до еды по 100 мл за раз.
В качестве меры реабилитации может назначаться массаж или специальный комплекс гимнастических упражнений.
Заниматься физкультурой можно лишь в тех случаях, если активность не причиняет боли. Все элементы выполняются с плавностью и без резких движений.
При плохом самочувствии или дискомфорте от выполнения ЛФК лучше отказаться. При отсутствии возможности заниматься гимнастикой врачи советуют больше гулять пешком.
Массаж улучшает кровоснабжение и снимает усталость. Выполнять процедуру можно и самостоятельно, но перед этим рекомендуется провести несколько сеансов у профессионального массажиста, чтобы понаблюдать, как именно он растирает и разминает пораженный участок. Это поможет избежать неправильного выполнения манипуляции и, как следствие, ее бесполезности.
Боли в коленях после сидения на месте могут сигнализировать о развитии серьезных патологий, что в дальнейшем снизит качество жизни. Симптому стоит уделить внимание и своевременно обратиться за помощью – это предотвратит ухудшение ситуации и избавит от дискомфорта.
источник
Боль в ногах и конкретно боль в ноге при сидении являются ярким симптомом ряда заболеваний. Интенсивность, локализация и характер боли могут быть различными, но почти всегда это веский повод обратиться за врачебной помощью в клинику. Именно такой совет дают сотрудники клиники «Креде Эксперто».
| Почему возникает боль в ноге при сидении? |
Возникновение боли при длительном сидении, в большинстве случаев, напрямую связано с развитием хронической венозной недостаточности. Поясним: растяжение коллекторных вен стопы при ходьбе, сокращение икроножных мышц при сгибании ноги в голеностопном суставе – все это влияет на ток венозной крови от периферии к сердцу.
У больных варикозом при длительном сидении возникает болевой синдром. Это следствие увеличения объема крови в патологически измененных венах нижних конечностей.
Именно от положения тела человека, его физической активности во многом зависит венозное давление. В положении лежа оно минимально, а в положении стоя и сидя, наоборот, максимально. Если здоровый человек находится в неподвижном состоянии, то давление в поверхностных и глубоких венах выравнивается.
При варикозе же этот механизм дает сбой, возникает обратный заброс крови в вены, так называемый рефлюкс. В свою очередь это становится причиной возникновения застоя крови, повышения периферического венозного давления и болевого синдрома. Длительное нахождение человека в положении сидя приводит к значительному воздействию венозного давления на сосудные стенки. Нарушения в них, имеющие характер патологии, становятся более выраженными.
Как было отмечено, боль в ноге при сидении может быть разной. Специфическая черта боли в ноге – уменьшение или исчезновение ее в результате активной работы голеностопного сустава.
Боль может утихнуть и даже пройти и в результате подъёма ног выше горизонтали. Однако исчезновение симптома вовсе не означает, что Вы победили болезнь. Нет, она затаилась, а в ряде случаев продолжает развиваться незаметно от Вашего внимания.
Люди, столкнувшиеся с болью в ноге при сидении, можно порекомендовать в течение дня делать паузы, поместив ноги на возвышение. Это поможет уменьшить длительность роста венозного давления.
Специальная гимнастика для стоп и голеней также имеет важное значение. Но куда более значимую роль играет вовремя нанесенный визит к врачу-флебологу.
Наше здоровье зачастую полностью зависит от нас самих:
- Активный образ жизни;
- Скорректированное питание;
- Удобная одежда и обувь;
- Выполнение специальных гимнастических упражнений;
- Нормальный вес тела.
| Все это хорошие вспомогательные методы лечения заболеваний сосудов ног. Но наиболее обстоятельный ответ на вопрос, как унять боль в ноге при сидении, может дать лишь специалист-флеболог. Врачи клиники «Креде Эксперто» помогут Вам справиться с проблемой. Пройдите консультацию у опытных специалистов! |
Заместитель главного врача .Хирург-флеболог.
Врач УЗД.
Кандидат медицинских наук.
Врач-хирург.
Cердечно-сосудистый хирург.
Флеболог.
источник
На боли в ногах часто жалуются люди разных возрастов. Это связано с тем, что причиной синдрома могут стать многие заболевания и состояния. Некоторые из них наносят серьезный вред здоровью и без своевременного лечения представляют опасность для жизни. Во избежание развития осложнений при возникновении боли в ногах необходимо обратиться к врачу за консультацией. Самостоятельное лечение при этом недопустимо.
В зависимости от возраста человека те или иные причины болевого синдрома в ногах являются более вероятными. Пожилые люди чаще страдают дегенеративными заболеваниями разных систем организма. Наиболее распространенными причинами болей в ногах у них являются:
- венозная недостаточность;
- артериальная недостаточность;
- поражение периферических нервов (полинейропатия);
- остеохондроз;
- заболевания суставов.
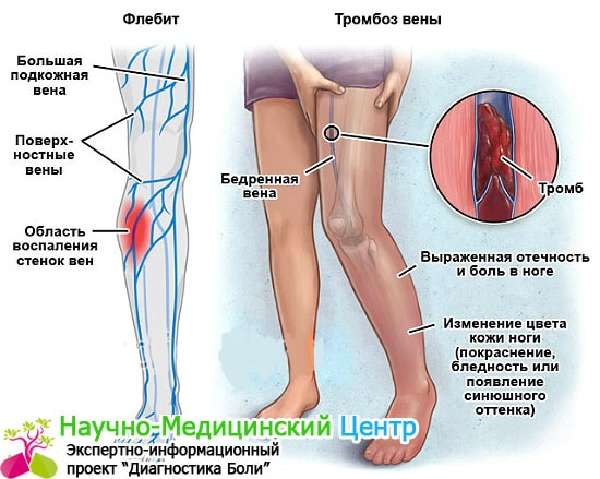
Чаще всего хроническая венозная недостаточность является следствием варикозной болезни. В этом случае возникают жалобы на боли в ногах, появляющиеся обычно к вечеру после длительного пребывания в вертикальном положении. Многие пациенты отмечают, что ноги сильно отекают к концу дня и с трудом входят в обувь.
Облегчает состояние пребывание в положении лежа с приподнятыми выше уровня тела конечностями. При осмотре обычно удается определить под кожей варикозное расширенные вены, а при длительном существовании патологии — пигментацию и даже трофические язвы.
Острый болевой синдром может быть связан с развитием тромбофлебита. Это заболевание иногда возникает спонтанно, но чаще оно появляется у лежачих больных в послеоперационном периоде (например, после удаления матки и других вмешательств). Это состояние требует неотложного лечения, так как может осложняться тромбоэмболией легочной артерии, приводящей к летальному исходу.
Хроническая артериальная недостаточность часто развивается из-за облитерирующего атеросклероза сосудов нижних конечностей. Обычно это состояние сочетается с плохо контролируемым повышенным давлением, гиперхолестеринемией и длительным стажем курения. Другой возможной причиной артериальной недостаточности является облитерирующий эндаартериит — аутоиммунное заболевание. При этих недугах боли возникают во время физической нагрузки ( даже при обычной ходьбе), так как приток крови по суженным сосудам в этот момент является неадекватным.
Клиническая картина характеризуется развитием перемежающейся хромоты. Это означает, что после определенного объема физической нагрузки (индивидуального в каждом случае) возникает болевой синдром, для купирования которого человеку необходимо остановиться и немного отдохнуть. После компенсации кислородной недостаточности ощущения стихают, пациент может продолжить движение. Кожа на вид бледная (реже багрово-красная из-за расширения подкожных сосудов в ответ на гипоксию), холодная на ощупь, пульсация на артериях ног снижена.
К патологиям, вызывающим мучительный болевой синдром в ногах, относится и полинейропатия. Это нарушение работы периферических нервов проявляется по-разному:
- метаболическая полинейропатия (диабетическая, уремическая и др.);
- токсическая (алкогольная);
- алиментарная (дефицит витамина В1);
- наследственная (полинейропатия Шарко-Мари-Тута и др.);
- аутоиммунная (полинейропатия Гиена-Барре);
- инфекционно-токсическая (поражение периферических нервов при дифтерии).
Наиболее распространенными являются метаболические полинейропатии, особенно при сахарном диабете. Для клинической картины характерны различные симптомы — боли в ногах в состоянии покоя (сводит икры), особенно по ночам, ощущение зябкости, покалывания, ползания мурашек, возможно возникновение дискомфорта при легком прикосновении к коже. Ноги при полинейропатии теплые, пульсация на артериях нижних конечностей сохранена. Характерны уменьшение всех видов чувствительности ниже колен как спереди, так и сзади, и атрофические явления в мышцах стопы.
Для более детального ознакомления с темой, прочитайте эту статью: Что из себя представляет полинейропатия
Боли в ногах могут возникать из-за остеохондроза поясничного и крестцового отделов позвоночника. В этом случае простреливающие ощущения распространяются с задней поверхности бедра на передне-боковую сторону голени и тыл стопы.
Усиление болевого синдрома происходит при попытке наклона туловища вперед. Выпадает рефлекс с ахиллова сухожилия, происходит снижение чувствительности кожных покровов.
Причиной болей в ногах могут быть многочисленные заболевания суставов. Наиболее распространенным недугом является деформирующий остеоартроз. Неприятные ощущения возникают в этом случае при движении, особенно вначале (например, вставании со стула). Многие пациенты жалуются на постоянные ноющие боли («ломит ноги») при смене погоды. При длительном существовании заболевания происходит деформация. Наиболее часто поражаются крупные суставы ног (коленные, тазобедренные).
При повышенном содержании в крови мочевой кислоты развивается подагра, протекающая с чередованием острых атак и периодов ремиссии. Часто поражается первый плюсне-фаланговый сустав стопы.
Встречается и такое аутоиммунное заболевание, как ревматоидный артрит, нападающий преимущественно на мелкие суставы стопы и кисти. Синдром в этом случае возникает после длительного отдыха (по утрам) и характеризуется скованностью в суставах. После выполнения гимнастики болевые ощущения постепенно проходят. При длительном существовании заболевания возникают типичные деформации.
Хроническая патология в более раннем возрасте встречается намного реже, но нельзя полностью исключать возможность причин, характерных для пожилых людей.
Наиболее часто у детей и молодых боли в ногах носят временный функциональный характер. Например, возникают после запредельных нагрузок (при быстром и/или длительном беге, многократных приседаниях).
У женщин боли в ногах часто связаны с изменением размеров матки и нарушением анатомических взаимоотношений между тазовыми нервными сплетениями при беременности и во время месячных.
Серьезной причиной неприятных ощущений у ребенка может оказаться остеомиелит — гнойная инфекция, поражающая все слои кости, в том числе костный мозг. При ней возникают интенсивные боли, ограничивающие движение, выраженные интоксикация и лихорадка.
Поставить диагноз самостоятельно без дополнительного обследования невозможно даже при явной клинической картине. Для выяснения причины болевого синдрома необходимо обратиться к врачу.
При варикозной болезни вен нижних конечностей необходима консультация хирурга или флеболога. Дополнительно проводится ультразвуковая допплерография (УЗДГ) сосудов ног. На длительный прием назначаются венотоники (Детралекс, Флебодия и др.) или рекомендуется оперативное лечение.
При развитии артериальной недостаточности необходимо получить консультацию сосудистого хирурга и провести УЗДГ сосудов ног. В зависимости от степени стеноза может быть рекомендовано консервативное (антиагреганты, антикоагулянты, препараты простогландинов) или оперативное лечение.
К неврологу нужно обратиться при полинейропатии и остеохондрозе. В первом случае иногда проводится электромиография, во втором — МРТ позвоночника. Терапией полинейропатии являются метаболические препараты (витамины группы В, тиоктовая кислота), с целью уменьшения болевого синдрома назначают антидепрессанты (Амитриптиллин, Дулоксетин), антиконвульсанты (Габапентит, Прегабалин) или сильнодействующие препараты (Трамадол). Важна также компенсация основного заболевания (сахарного диабета, хронической почечной недостаточности). При остеохондрозе позвоночника проводится комплексное лечение, включающее консервативную терапию (нестероидные противовоспалительные препараты (НПВП ), глюкокортикостероиды, витамины группы В), массаж, гимнастику. В тяжелых случаях требуется оперативное вмешательство.
Патологиями суставов занимается ревматолог. Обязательно проводится рентгенологическое исследование пораженных областей, определяется уровень ревматоидного фактора и мочевой кислоты в крови. При выраженном болевом синдроме при любой суставной патологии назначают НПВП. Специфическая терапия ревматоидного артрита включает глюкокортикостероиды, цитостатики и другие препараты. При деформирующем артрозе назначают хондропротекторы (Дона, Структум и др.), в запущенных случаях производят протезирование суставов. При подагре лечением является прием Аллопуринола.
Остеомиелит — хирургическая патология. При подозрении на это заболевание обязательно производят рентгенологическое исследование пораженной конечности. Требуется антибактериальная и дезинтоксикационная терапии, оперативное вмешательство с удалением гнойного очага в кости.
источник
Люди разного возраста и профессий часто задаются вопросом: почему болят ноги без видимой причины?
Причин для такого явления моет быть множество: от наследственности до рода деятельности человека. Если вовремя определить причину и провести необходимые действия, то боли могут пройти за короткий срок.
Самая частая фраза и последующий ей вопрос, которые слышат терапевты и ревматологи на приеме от пациентов – болят ноги, каковы причины этой неприятности?
Все факторы, влияющие на появление боли, можно разделить на три вида: по месту локализации болезненности, по возможной первопричине и по заболеванию, ставшему толчком для возникновения боли.
Неприятные ощущения могут постоянно проявляться в одной из трех частей ноги: в ступне, голени или бедре. Но нельзя забывать о коленях – их суставы могут также вызывать ноющие боли, расходящиеся по всей конечности.
К возможным первым причинам относят:
- суставные болезни – артрит, деформирующий остеоартроз, воспаления сухожилий;
- неврогенные болевые синдромы;
- сосудистые нарушения;
- поражения мышечных тканей;
- костные боли.
Также причиной боли в ногах, которая систематично проявляется, могут стать заболевания разной природы.
Например, к таким относят сахарный диабет, радикулит, остеохондроз, варикозное расширение вен. У девушек и женщин, недавно родивших ребенка, может болеть внутренняя часть бедер или даже икры, ступни. Такое проявление не считается патологией, ведь во время родовой деятельности кости таза расширяются.
Через 5-9 месяцев после родов все возвращается в норму.
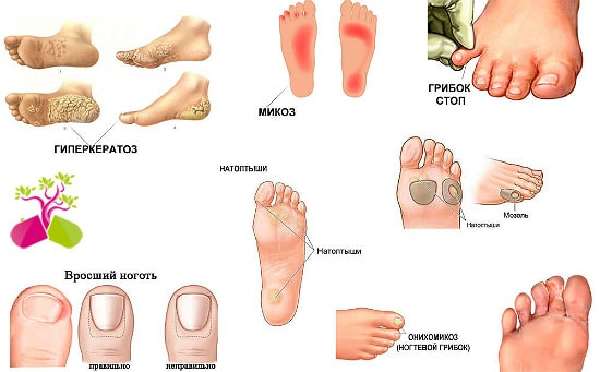
Причиной дискомфорта в ногах иногда становится пяточная шпора, которая проявляется резкой острой болью в пятке во время ходьбы. Врачи не рекомендуют применять медикаментозное лечение, а заняться ездой на велосипеде и плаваньем.
Если регулярное недомогание в ступнях, голенях или бедрах стало последствием перелома, то следует носить специальное ортопедическое приспособление – ортез.
Если у пациента ранее поставлен диагноз «подагра», то лечение патологии сводиться к диете: необходимо исключить из рациона мясные и рыбные блюда, жирные наваристые бульоны, грибы, бобовые, чай, кофе и шоколад.
Эндартериит – еще одно заболевание кровеносной системы, при котором воспаляются внутренние оболочки артерий. Почти всегда течение заболевания усугубляет никотин, поэтому первое, что нужно сделать – отказаться от сигарет. Это же действие поможет устранить дискомфорт в нижних конечностях при атеросклерозе артерий, артрите и тромбофлебите.
Если стали сильно болеть и отекать ноги, то причиной этого могут быть заболевания. Чаще всего это связано с патологиями сердечно-сосудистой системы. Это случается из-за нарушения оттока крови по венам, при застойных образованиях, следствием чего становится повышение давления в сосудах.
Одно из распространенных заболеваний, при котором сильно болят ноги, – тромбофлебит. Для него характерны: тяжесть в ногах, пульсирующая боль в области икр, чувство жжения под кожей.
Еще одной патологией, которая провоцирует болезненность в нижних конечностях, является атеросклероз артерий. При данной болезни пациенты жалуются на сдавливающие боли в икроножных мышцах независимо от времени суток. Дискомфорт увеличивается при ходьбе, во время физических нагрузок.
Заболевания опорно-двигательного аппарата также вызывают боли в ногах разной природы. К таким патологиям относят: ишиас (радикулит), грыжи, остеохондроз. При ишиасе боль ощущается во всей конечности, начиная от верха бедра. Позвоночные грыжи и остеохондроз не поражают ноги, а только вызывают иррадиирущие боли (которые отдают на нижние конечности).
Еще один «провокатор» для здоровых ног – болезни суставов, ярчайшим представителем группы которых является подагра. Именно это нарушение вызывает синдром выкручивания ног, отчего человек не может спокойно спать.
Данное явление обостряется в дни перемены погоды, особенно перед выпадением осадков (дождь, снег), в сырую туманную погоду и по сезону (при таянии снега, перед наступлением холодов).
Заболевания нервов периферической нервной системы также могут вызвать болезненность в ногах. Невралгии вызывают приступообразные боли, похожи на судороги. Если дискомфорт ощущается постоянно, то причиной тому может быть плоскостопие. В данном случае тяжесть, иногда невозможность передвигаться усиливается после длительной ходьбы или бега.
Болезненность в области бедер в 87 % случаев является симптомов заболеваний мочеполовой системы, параллельно с которой всегда болит внизу в области мочевого пузыря, а также болезненно о себе напоминают почки.
В таком случает, женщины могут обратиться за помощью к гинекологу, а мужчины – к урологу.
Не только болезни могут стать причиной недомогания в нижних конечностях.
Поводом для дискомфорта часто становятся:
- Длительные физические нагрузки – многочасовая ходьбы, тренировка в спортзале, посещение бассейна. При мышечном перенапряжении чаще всего болят икры по той причине, что клеткам не хватает кислорода, из них перестает выводиться молочная кислота. Длительное лечение в таком случае ни к чему – нужно просто прилечь и несколько часов дать ногам отдохнуть.
- Беременность – в данном случае по мере вырастания живота увеличивается нагрузка на опорно-двигательный аппарат, в частности – ноги, что приводит к дискомфорту. Избавится от проблемы полностью можно только после родов, а до этого будущей маме нужно больше отдыхать в положении лежа.
- Лишний вес также дает нагрузку на нижние конечности, избавиться от проблемы можно только методом похудения.
Если чувствуется резкая боль в ноге, то это может быть сопровождающим симптомом устранения организма, что часто возникает у женщин и мужчин после 45 лет. Но, если с данной проблемой в специалисту обращаются молодые люди, то причина кроется в другом.
Первое — боли на фоне остеохондроза, который повреждает даже подростков.
Второе — сильные эмоциональные стрессы, на фоне которых возникает миозит – мышечная боль.
Третье — переохлаждение и как результат – нарушение кровообращения, при восстановлении которого появляется болезненность.
Еще одна причина, по которой часто болят нижние конечности – синдром хронической усталости и витаминное голодание. Это нередко становится причиной нарушения двигательной деятельности. В запущенных случаях необходимо лечение в стационаре под наблюдением врача.
В любом случае – и при наличии патологии, и при обычных болях в ногах стоит перекроить свой образ жизни: отказаться от вредных привычек (курение, регулярное употребление крепкого алкоголя, прием стероидов), исключить из рациона жирную пищу, регулярное употребление которой вызывает атеросклероз.
Для сохранения здоровья ног необходимо ежедневно заниматься физкультурой, гулять (неспешно) на чистом воздухе и ограничить себя от стрессов.
Если не удалось сохранить здоровье ног, они ноют и болят, то можно попробовать вылечить их народными средствами:
- Эликсир из сока алоэ и смеси эфирных масел. Рецепт: по 15 капель сока алоэ (можно отжать самостоятельно или приобрести в магазине), масла эвкалипта, гвоздики, ментола, камфары и зимолюбки зонтичной размешать и поставить в теплое прохладное место. Втирать средство в болезненные участки икр, бедер и ступней 2-3 раза в день, затем надевать теплое белье и поверх него – эластичный бинт или льняную повязку.
- Настой пижмы. Для приготовления нужно залить 1 ст. л. измельченного сырья 200 мл кипятка, настаивать 2-2,5 час, затем принимать в такой дозировке: утром, днем и вечером за 15 минут до еды по 1 ст. л. на протяжении 14-20 дней.
- Целебное желе для выведения солей из организма. Вкусное и полезное блюдо, которое избавит от болей в ступнях и коленях готовится так: 25 г. желатина залить теплой водой (50-70 мл) до набухания, затем поставить на маленький огонь и добавить 200 мл свежего сока тыквы, 100 мл малинового варенья и 100 мл черничного сиропа. Проварить 5 минут, затем остудить, разлить по формам и поставить в холодильник до полного застывания. Чтобы результат не заставил себя ждать, нужно съедать по 1 порции желе ежедневно на протяжении минимум 1 месяца.
Если болят пальцы ноги, то можно принять ванну из настоев лекарственных растений. Для этого пригодны такие травы: ромашка, полевой хвощ, девясил, мята, крапива и зверобой. Для приготовления ванны достаточно смешать по 1 ст. л. каждой травы, залить 1 л. кипятка, настоять 1 час и влить в емкость с водой для купания. Периодичность процедуры – 1-2 раза в неделю.
Первое, что может порекомендовать специалист в ответ на жалобу о болезненности в ногах – сдать все необходимые анализы (общий анализ крови, мочи, сделать рентген конечности). Далее, если по данным исследований врач не определит серьезного сопутствующего заболевания, можно использовать обезболивающие мази (например «Долобене», «Диклофенак», «Вольтарен»).
Не менее эффективными могут стать компрессы из капусты, лопуха и водочные (спиртовые) настойки мать-и-мачехи, барбариса, березовых почек. Для приготовления нужно залить по 1 ст. л. каждого ингредиента 120 мл водки, настоять 2 дня и натирать больные участки, после чего укутывать их на ночь изделиями из шерсти.
Чтобы снизить к минимуму дискомфорт и болезненность в ногах, не применяя дорогостоящее лечение, можно придерживаться профилактических мер: избегать физических перегрузок, очищать организм и не употреблять вредные продукты (копчености, соленья и сладости).
При малейших болях в конечностях и перед тем, как лечить себя народными средствами, лучше всего обратится к специалисту – ревматологу или терапевту.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Многим людям знакомы боли в пояснице или в спине слева, справа и сбоку. Для того чтобы вылечить ноющую спину, необходимо установить правильный диагноз, что осложняется наличием множества болезней со схожим симптомом: дегенеративные заболевания в нижнем отделе позвоночника, защемление нервов, осложнение после травм и даже киста яичника. После нагрузок ситуация ухудшается, и тогда боль в спине отдает в ногу, порой так сильно, что это мешает ходить.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Помимо болей с правой, или с левой стороны спины может беспокоить общая слабость в ногах, частое появление «мурашек», лёгкое онемение и судороги ночью. Сильнее страдает та нога, куда боль иррадирует больше.
Елена Малышева и ее помощники рассказывают о причинах возникновения боли в спине, отдающей в ногу:
Обратите внимание на то, что иногда болезненность низа спины и ног имеют разные происхождения и ничем не связаны. Внимательно осмотрите сосуды на ногах: боль может появиться из-за плохого кровоснабжения.
Согласно статистике, наиболее подвержены появлению боли внизу спины пожилые люди и те, кто ведут малоподвижный образ жизни: работники офисов, водители, активные пользователи компьютеров.
Чтобы определить, что именно требуется лечить, необходима консультация квалифицированного специалиста. Есть множество заболеваний, характеризующихся болью в спине, отдающей в ногу, и вот некоторые из них:
Проявляется в компрессии спинномозговых корешков (нервов). Наиболее распространённой причиной возникновения данного синдрома является остеохондроз, то есть разрушение позвоночника, от межпозвонковых суставов и дисков, до самих тел позвонков. По мере развития патологии и увеличению участков воспаления возле корешков спинного мозга снижается чувствительность некоторых участков кожи и увеличивается болевой синдром.
Как считают неврологи, в большинстве случаев именно дегенеративные заболевания позвоночника являются источником боли внизу спины.
Развитие симптомов и их проявление зависит от размещения патологии. Если у вас болит спина и отдает в ногу, то воспаление протекает в пояснично-крестцовом отделе вашего позвоночника, отвечающего за функционирование и чувствительность мышц ног.
Образуется своеобразная цикличность процесса: возникающий при боли мышечный спазм ведет к увеличению компрессии нерва, которая усиливает боль.
Выделяют несколько причин появления корешкового синдрома помимо остеохондроза:
- Травмы позвоночника.
- Грыжи межпозвоночных дисков и их протрузии. Проявляются в выбухании или выпадении некоторых участков межпозвоночных дисков за край позвонков.
- Наследственность.
- Специфические инфекции, приводящие к воспалению. Примером подобных инфекций является туберкулез позвоночника и сифилис.
Не является самостоятельным заболеванием. Скорее это комплекс симптомов, вызванных дегенеративными изменениями в позвоночнике. Из-за сдавливания корешков седалищного нерва пациент может испытывать болезненные ощущения по всей длине нерва: в боку, в бедрах, под коленом, в голеностопе.
Несмотря на то что патология развивается в пояснично-крестцовом отделе, боль концентрируется в месте выхода седалищного нерва – ягодице.
При ишиасе больной испытывает затруднение в выполнении физических упражнений, не способен сделать упор на поражённую ногу, а простые наклоны и приседания становятся невозможными. Также возможно лёгкое онемение больной ноги, способное распространиться до кончиков пальцев.
Острая боль в спине, отдающая в ногу, появляется из-за чрезмерных физических нагрузок с последующим резким охлаждением организма. Даже незначительные физические усилия только ухудшают состояние, часто пациент не способен даже самостоятельно передвигаться.
Пара дней отдыха снимут прострел, хотя и не смогут полностью излечить от него.
В популярной телепрограмме о здоровье «Жить здорово» освятили проблему люмбаго. Подробнее смотрите в этом видео:
Сопровождается болями в нижней части спины, отёками мягких тканей около позвоночника и снижением чувствительности ног. Появляется из-за стирания межпозвоночных дисков после тяжёлых травм или продолжительных нагрузок на позвоночник.
Сильная и резкая боль ограничивает человека в движениях и не даёт встать на ногу. Изменяется осанка: тело наклоняется вперёд, спина сгибается в грудном отделе. Патология сопровождается появлением онемения в правой или левой ноге и чувством тяжести в конечности.
Люмболизация и сакрализация
Обе патологии являются врождённым дефектом:
- При люмболизации число позвонков уменьшено из-за того, что они срастаются в районе поясницы и крестца.
- При сакрализации количество позвонков увеличивается.
Ноющие ощущения в спине проявляются к 20 годам и усиливаются при физических нагрузках на дефектные области позвоночника.
Защемление седалищного нерва
Седалищный нерв самый крупный в нашем организме, поскольку он формируется из нервных корешков крестцового и поясничного отделов позвоночника.
Причиной возникновения защемления являются следующие факторы:
- травмы и некорректное их лечение;
- переохлаждение;
- физические нагрузки;
- прогрессирование спинной грыжи и остеохондроза.
При лечении защемления прежде всего устраняются спазмы мышц и боль. Медикаментозное лечение назначается врачом и включает в себя различные препараты, снимающие боль: противовоспалительные средства, миорелаксанты и другие. Для дальнейшего восстановления назначается физиотерапия и дозированные физические упражнения.
Боли в спине, отдающие в ногу, не всегда связаны с поражениями позвоночника. Причинами появления данного симптома могут стать:
- Почечные патологии.
- Гинекологические заболевания у женщин (воспаление придатков, киста яичника).
- Тяжёлые инфекционные заболевания (ВИЧ-инфекции).
- Долговременные контакты с ядохимикатами, радиацией.
- Определённые хирургические заболевания.
- Злоупотребление алкоголем и наркотическими средствами.
Также данный симптом встречается у беременных женщин, причем достаточно часто.
Боль в спине, отдающая в ногу появляются на ранних сроках беременности и зачастую проходит только после родов.
Прежде всего, в данном случае болезненность спины справа или слева обусловлена повышенной нагрузкой на позвоночник из-за возросшей массы и смещения центра тяжести живота из-за развития плода. Однако если боль долгое время не проходит даже после родов, то следует обратиться к врачу.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
К сожалению, иногда обратиться за помощью к специалисту не представляется возможным. В таком случае есть несколько способов, которые могут облегчить состояние больного:
- Пассивный отдых. Один из самых важных пунктов. Если вас донимают боли в спине, отдающие в правую или левую ногу, необходимо отказаться от любых нагрузок на позвоночник.
- Коррекция питания. Сбалансированная диета предоставит вашему организму необходимые ему питательные вещества. Благодаря устранению клеточного голодания у вас появятся силы для борьбы с болезнью.
- Массажи. Главной задачей массажа становится снятие воспаления и напряжения мышц спины и ног. Массаж улучшит кровоснабжение тканей, что положительно скажется на состоянии здоровья.
- Разогревающие процедуры. Грелки, мази и тёплые ванны помогут снизить боль.
- Дозированная нагрузка. Лечебная физкультура, плавание и растяжка разработают проблемные зоны и улучшат их кровообращение. Внимательно следите за своими ощущениями во время выполнения упражнений: вы не должны чувствовать боли, а при её появлении нужно немедленно снизить степень нагрузки.
Несмотря на эффективность «домашних» методов, если у вас болит спина и отдаёт в ногу, то наилучшим выходом остаётся обращение к специалисту. По результатам полной диагностики врач выявит причину появления заболевания. Самым эффективным методом борьбы с болезнью будет комплексный подход: сочетание медикаментов, правильного питания, гимнастики и мазей даст наилучший результат.
В дополнение к рекомендациям врача избегайте переохлаждения, подъёма тяжестей и лишних нагрузок на позвоночник. Это позволит не дать болезни перейти в фазу её обострения и снизит боль.
Лечение суставов Подробнее >>
Предупредить развитие болезни всегда легче, чем лечить её. Профилактические меры помогут вам избежать заболевания позвоночника и закрепить полученный от лечения результат.
Чтобы не испытывать ноющих болей внизу спины, достаточно выполнять всего два условия:
- Регулярные занятия физкультурой. Займитесь йогой, плаванием, пилатесом, больше ходите пешком или просто делайте каждое утро разминку. Бег, степ и другие активные виды спорта лучше отложить, поскольку резкое движение может принести боль.
- Приём хондропротекторов. Данный вид препаратов содержит те же вещества, которые есть в хряще. Хондропротекторы защищают межпозвоночные диски и замедляют разрушение хрящевой ткани.
Помните, здоровье человека исключительно в его руках! Простые упражнения, частые осмотры у врачей и купирование болезни на ранних стадиях помогут вам никогда больше не вспоминать о болях внизу спины. Но, к сожалению, если у вас нет желания вылечиться, то вам не поможет и самый лучший врач.
О методах лечения болей в спине и седалищном нерве в данном видео рассказывает Валерий Владимирович Крамар, врач невролог-вертебролог, врач мануальный терапевт, гомеопат, ведущий специалист многопрофильной клиники «Союз»:
Если окунуться в историю анатомии человека, то очевидно, что раньше все намного больше двигались, бегали, прыгали. Таким образом, позвоночник изменялся с целью совершенствования образа жизни. Со временем сфера деятельности человечества сильно изменилась, что пагубно сказалось на его здоровье.
Люди в последнее время все чаще жалуются на то, что у них болит спина от сидячей работы. Если раньше такая проблема была исключительно у людей преклонного возраста, то теперь она встречается у совсем молодых юношей и девушек.
Причина этого недуга — малоподвижный образ жизни. В эру компьютерных технологий прогулки на улице, занятия физкультурой, общение с родственниками и друзьями, покупки в магазине заменяются ноутбуками, смартфонами и планшетами. Что делать в такой ситуации? Сначала следует разобраться со всеми причинами такого явления.
Различают первичные и вторичные причины болевых ощущений в спине. Первичными причинами называют те, которые связаны непосредственно с позвонками либо межпозвоночными дисками. Вторичные причины связывают с инфекциями, опухолями, травмами.
Иногда врачу трудно поставить диагноз и разобраться в истинных причинах того, почему может болеть спина. Часто много работающий человек не сознается в собственных ошибках и говорит о том, что ему продуло спину, потянуло мышцу и тому подобное. Однако, истинные причины иные. Раздражающими факторами, приводящими к невыносимым либо умеренным болевым ощущениям в спине, могут быть:
- Нарушения нормальной работы мышечной ткани (к примеру, во время мышечного спазма).
- Различные заболевания позвоночника, к которым в первую очередь нужно отнести остеохондроз, сколиоз, межпозвоночную грыжу, остеопороз, протрузию.
- Инфекционные заболевания.
- Воспалительные процессы.
- Лишний вес.
- Неправильная осанка.
Остеохондроз — дегенеративное заболевание позвоночно-двигательного сегмента, при котором постепенно разрушается межпозвонковый диск и другие отделы позвоночника. Сколиоз — 3-плоскостная деформация позвоночного отдела человека. Такое искривление позвоночника может быть не только приобретенным либо посттравматическим, а и врождённым. Межпозвоночной грыжей называют смещение пульпозного ядра межпозвоночного диска, при этом происходит разрыв фиброзного кольца.
При остеопорозе происходит быстрое снижение плотности костей, что увеличивает вероятность переломов. Остеопороз появляется в результате дисбаланса между двумя процессами – синтеза и разрушения.
Протрузией называют одну из стадий остеохондроза, при котором выбухает в позвоночный канал межпозвонковый диск. При протрузии не наблюдается разрыва фиброзного кольца, а поясничный отдел – место ее локализации.
Если у вас часто при сидении болит спина, то не стоит заниматься самолечением. Согревание либо растирания какой-либо части спины может только ухудшить ситуацию. Лучшее решение — своевременная медицинская помощь.
При установке диагноза используют разные методики:
- Физикальный осмотр.
- Томография.
- Рентгенография.
Под физикальным осмотром подразумевается общий осмотр пациента (теста на выявление ущемленного нервного окончания, сенсорное, моторное тестирование).
Рентгенография позволяет оценить состояние, структуру позвоночника.
Благодаря томографии можно получить трехмерное изображение позвоночника в разных плоскостях.
При диагностировании боли разного характера в спине поможет следующая информация:
- История болезни.
- Выявление хронических заболеваний.
- Факт инвалидности.
- Возраст. Пожилые пациенты больше подвержены остеохондрозу либо остеоартрозу. К тому же с возрастом растет риск различных злокачественных новообразований. Позвоночник молодых людей может пострадать от незначительных спортивных травм. Если боль в спине наблюдается у ребенка в возрасте до 10 лет, то, скорее всего, нарушена работа почек.
- Сторона боли. Если болевые ощущения наблюдаются с 2 сторон, то возможно наличие остеохондропатии. При односторонней боли в пояснице у пациента может быть остеохондроз.
- Характер боли. Если болит поясница внезапно и интенсивно, то наблюдается кровоизлияние в забрюшинную клетчатку либо разрыв аневризмы брюшной аорты. Такая ситуация не терпит отлагательств и требует срочной помощи врачи.
- Изменение боли в покое либо при каком-либо движении. Если боль более интенсивная в положении лежа, а при движении постепенно проходит, то наблюдается спондилоартропатия. При остеохондрозе же ситуация кардинально противоположная: боли нет только в положении лежа, а при движении и когда сидишь она появляется.
- Время суток. Если боль постоянная и днем, и ночью, то, скорее всего речь идет о наличии злокачественных новообразований либо остеомиелите позвоночника. При других заболеваниях боли могут наблюдаться либо ночью, либо днем.
При определении диагноза боли в пояснице особенно внимательно следует обследовать пациентов по онкопрограмме.
При интенсивных болях в спине рекомендуется медикаментозное лечение. Оно включает применение противовоспалительных, обезболивающих средств, а также препаратов для улучшения кровообращения непосредственно в позвоночнике. Если интенсивные болевые ощущения в спине устранены, то впоследствии применяется физиотерапевтические методы. Хорошо себя зарекомендовали такие методы лечения, как массаж, лазерное, грязевое лечение, магнитотерапия.
После диагностирования заболевания следует незамедлительно заняться лечением. Современные технологии, оборудование облегчат эту задачу. Только при лечении обязательно стоит учитывать некоторые противопоказания. К примеру, медикаментозное лечение болей в пояснице противопоказано беременным женщинам.
У многих людей, которые долгое время страдают от остеохондроза, спондилоартроза, спондилеза, протрузии, грыжи межпозвоночного диска, иногда могут возникать интенсивные боли в пояснице. Если ощущения настолько болезненные, что тяжело даже пошевелится, то лучше:
- Лечь на твердую и идеально ровную поверхность. Только лежачее положение следует принять очень медленно и осторожно. Затем следует принять положение на боку.
- После того как боль немного утихнет, лечь на спину и положить ноги на стул либо коробку (угол = 90 º) на 15 минут. Таким образом, получится максимально расслабить мышцы спины.
- После того, как боль в пояснице практически полностью уйдет, можно вставать. Для этого понадобится осторожно и не спеша повернуться на бок и стать на четвереньки. Затем подползти к опоре, ухватится за нее и подняться. При этом спину можно разгибать в последнюю очередь.
- В конце понадобиться обмотать спину эластичным бинтом либо платком как можно туже. Кроме того, обязательно нужно будет выпить 1 таблетку для снятия боли и незамедлительно обратиться за медицинской помощью.
Острые болевые приступы развиваются внезапно, поэтому так важно знать о правилах оказания первой медицинской помощи самому себе.
Для предотвращения боли разного характера в спине следует соблюдать такие правила:
- Обувь на высоком каблуке не рекомендуется носить более 2 часов. Если же у вас нет выбора, то каждый час дайте ногам отдохнуть. Для этого понадобиться просто поднять ноги на 2–5 минут.
- Если вам требуется несколько часов подряд стоять на ногах, то найдите опору для снятия нагрузки с позвоночника (например, благодаря стене либо шкафу).
- Носить тяжести нужно правильно. В одной руке можно нести не больше 3 кг женщине и 5 кг мужчине, а лучше равномерно распределяя нагрузку на обе руки. Категорически запрещается поднимать тяжести, в положении согнувшись либо рывком. Лучше поднимать тяжести с ровной спиной, приседая и очень плавно разгибая ноги. Сумки следует держать поближе к туловищу, а тяжести при повороте тела поднимать нельзя.
- Идеальная осанка. В положении сидя, не следует сильно откидываться назад либо наклонятся вперед. Постарайтесь ходить и сидеть только с идеально прямой спиной.
Для профилактики боли в пояснице следует как можно больше двигаться. При малоподвижном образе жизни болезненные ощущения в спине появляются даже у совсем молодых людей.
О здоровье собственной спины позаботиться можете только вы. Для этого потребуется правильно спать и сидеть:
- Нельзя спать на мягком матрасе, лучше отдайте предпочтение жесткой кровати либо дивану. О высоких подушках лучше забыть, а выбрать — ортопедические подушки. Если вы слишком долго спите либо лежите, то старайтесь чаще менять позы.
- Если правильно выбирать рабочее место, то после сидения не должно быть неприятных ощущений в теле. Если высота стула такова, что колени находятся ниже бедер, то вам должно быть удобно. У стула обязательно должна быть высокая спинка. Если вы сидите очень много в течение дня, то лучше сидеть не на слишком мягком стуле.
- Разминка. Не рекомендуется долгое время оставаться в одном и том же положении. Для человека любой профессии будет полезно выполнять разминки в перерывах между работой. Регулярные занятия физкультурой, а особенно плавание оказывают лучший профилактический эффект при болевых ощущениях в пояснице.
Позвоночник — это большая и массивная кость. В сидячем положении, согнувшись либо наклонившись, происходит сильная нагрузка на позвоночник. В результате постоянной нагрузки на него может разрушаться межпозвоночный диск и появляется остеохондроз.
Если Вы сидите долго, то это нужно правильно. Для этого желательно каждые пятнадцать минут менять позы, при этом не забывайте делать простые упражнения (наклониться либо потянутся). Каждый час полезно будет вставать и немного походить.
Кроме того, спать на спине полезно для позвоночника. Ведь, если человек спит на животе, то во сне он много раз поворачивает голову и нарушает состояние шейных позвонков.
Укрепление мышц спины, а также растяжка полезны не только как профилактика, но и в качестве лечения. Упражнения лучше делать два раза в день:
- Лечь на живот. Тянутся назад, упор на руки. Повторить упражнение 8-10 раз.
- Положение стоя. Встать напротив стены на расстояние около 25 см. Вытянуть руки вверх и смотреть на свои ладони. Подбородком и грудью нужно дотронуться до стены, опираясь при этом на руки. Прикасаться поочередно щеками, поворачивая шею то влево, то вправо.
- Упереться о стену правым боком. Вытянуть назад правую руку и медленно к ней повернуться всем телом. Немного задержаться в таком положении и снова повторить упражнение.
- Очень полезно будет повисеть две минуты в день на шведской стене либо турнике.
- Лечь на спину, согнуть колени. Ступни стоят на полу, а руками подтягивайте поочередно колени к груди с перерывом в 20 секунд.
- Лежа на спине и плотно прижимая лопатки к полу, свести колени вместе и постепенно наклонять их вправо. После перерыва в 10 секунд, сделать такое же упражнение, но в левую сторону.
Иногда люди жалуются: «Когда сижу слишком долго, то появляется боль в пояснице». Сидячая работа очень часто приводит к болезненным ощущениям в спине, но прежде чем приступать к упражнениям, обязательно стоит проконсультироваться с ортопедом. Болезненные ощущения в спине могут быть следствием серьезных заболеваний, при которых категорически противопоказаны многие упражнения.
Если боль в пояснице отдает в ногу, в первую очередь думают о люмбаго (ишиасе) или радикулите. Особенно, если пальцы немеют, и нога «подволакивается» и ноет. Чаще всего так и бывает. И мало кто помнит, что подобная симптоматика может быть и при других заболеваниях, например, при остром аппендиците.
Важно: О редких заболеваниях, приводящих к появлению описываемого нами синдрома, забывать не следует.
Болевой синдром в пояснице, связанный с заболеванием позвоночника и распространяющийся на нижнюю конечность, называется люмбоишиалгией.
При дегенеративном процессе в поясничном отделе позвоночного столба боль чаще всего развивается из-за сдавления нервных корешков и отдает в нижнюю конечность по основному нерву пояснично-крестцового сплетения — седалищному, который делится на малоберцовый и большеберцовый. Последний дает в подколенной ямке начало нервам голени.
Сдавление нервных корешков происходит при разрушении межпозвоночного хряща на фоне дегенеративно-дистрофических реакций. При этом уменьшается расстояние между соседними позвонками, и, соответственно, становятся меньше отверстия для спинномозговых корешков. При межпозвоночной грыже они раздражаются непосредственно грыжевым выпячиванием, при опухоли — патологическими тканями новообразования, при спондилезе — костными разрастаниями, которые называются остеофитами.
На фоне патологического процесса всегда развивается воспалительная реакция в виде отека и нарушения функции окружающих тканей, ухудшается кровообращение пораженной области, угнетаются нормальные обменные процессы. Следствием чего является повышение мышечного тонуса в зоне иннервации ущемленных корешков, что ведет к усилению болевого синдрома.
Развитие изменений в позвоночнике обычно отмечается с окончанием процессов окостенения примерно с 25 лет и считается нормальным физиологическим явлением. Такое раннее старение костно-хрящевых структур можно приостановить, если соблюдать принципы правильного питания и укреплять мышцы спины специальными упражнениями.
Болезни позвоночника проявляются следующим типами люмбоишиалгии:
- Мышечно-тоническая — проявляется сильным резким спазмом, при этом развивается компенсаторное искривление позвоночника, движения в пояснице ограничены;
- Вегетативно-сосудистая — болевой синдром жгучего характера сопровождается чувством онемения в области стопы, может появляться чувство зябкости или жара в конечности особенно при попытке изменить положение тела. Так реагирует сосудистая система на патологический процесс;
- Нейродистрофическая — развивается жгучий спазм преимущественно ночью, иногда кожа над патологическим очагом истончается.
Важно: Чаще всего болевой синдром носит смешанный характер. Какая-то одна форма люмбоишиалгии в чистом виде наблюдается редко.
- При остеохондрозе болевой синдром может быть острым и хроническим. Острая боль возникает после резкого движения или поднятия тяжести. Часто при этом немеют обе ноги, ломит область тазобедренных суставов, а движения в пояснице резко ограничены.
Хроническая боль является почти постоянным спутником жизни, к которому почти привыкаешь, так как светлый промежуток очень мал. При этом тянет в поясничной области и по ходу ветвей седалищного нерва.
- При межпозвоночной грыже, локализованной в поясничном отделе, болей может не быть совсем, но нарушается функция тазовых органов: чаще тянет «по-маленькому в туалет», может развиться недержание мочи, в ногах отмечается покалывание и «ползание мурашек».
При развитии болевого синдрома может развиться паралич нижних конечностей, обусловленный полным сдавлением двигательных корешков. Но чаще до таких тяжелых последствий патологический процесс все-таки не доходит.
- При радикулите прострел в пояснице отдает в ногу, при этом появляется хромота, мышцы ломит и тянет. Может снизиться чувствительность по заднебоковой поверхности голени и на тыльной стороне стопы. Облегчение наступает в положении лежа, спина при этом должна быть расслаблена. Иногда болевой синдром ослабляется в «позе эмбриона».
Часто боли в пояснице, отдающие в ногу, являются проявлением патологии внутренних органов. Конечность при этом немеет, по ходу нерва тянет, а боль может также отдавать в пах.
- Мочекаменная болезнь может проявляться описанным симптомокомплексом, когда камень идет по мочеточнику;
- При спаечной болезни нервы могут сдавливаться спайками;
- Сальпингоофорит, миома матки, эндометриоз также проявляются дискомфортом в пояснично-крестцовом сегменте и ноге на стороне поражения;
- Острый аппендицит при нетипичном расположении червеобразного отростка (забрюшинное по задней поверхности слепой кишки) проявляется тянущей болью в поясничной области справа, отдающей в правую ногу. Если в положении лежа на спине попробовать поднять прямую правую ногу, то она непроизвольно согнется и развернется кнаружи.
Подобные явления объясняются особенностями иннервации органов малого таза и ног.
Купирование боли — это основной момент в лечении многих заболеваний. Но не всегда облегчение состояния приведет к излечению! Поэтому заниматься самоврачеванием не стоит.
Важно не принимать обезболивающих препаратов при остром аппендиците, так как это затруднит диагностику и оттянет время необходимого хирургического вмешательства. Чем больше времени от начала заболевания, тем больше вероятность развития перитонита — воспаления всей брюшины.
- В лечении патологии позвоночника применяют консервативные и хирургические методы. К консервативным способам относят применение противовоспалительных препаратов, обладающих анальгезирующим действием (Диклофенак, Ибупрофен, Вольтарен), миорелаксантов (Мидокалм), физиотерапевтических средств (электрофорез с лекарственными препаратами, магнитотерапия, лазеролечение и тому подобных), мягких мануальных и остеопатических техник. В случае необходимости (межпозвоночная грыжа больших размеров, опухоли, остеомиелит) показано хирургическое вмешательство.
- При мочекаменной болезни применяют спазмолитики, анальгетики и литолитические препараты (препараты, разрушающие конкременты). В экстренных случаях показана операциия — пиелолитотомия или цистолитотомия.
- При воспалительных процессах в половых органах у женщин назначается противовоспалительные препараты.
При остром аппендиците вариантов нет — только аппендэктомия (операциия, при которой удаляют воспаленный отросток).
источник
Случалось ли вам, поднявшись утром с постели, ощущать покалывание или тупую боль в бедре и голени. Иногда эти неприятные ощущения возникают после интенсивной тренировки или длительного сидения. Причиной дискомфорта является защемление седалищного нерва. Почему это происходит и как решить эту проблему рассказывает йогатерапевт Игорь Казачинский.
Тянущая боль в бедре и голени имеет под собой целую цепь причин. Дискомфортные ощущения возникают из-за защемления седалищного нерва. Седалищный нерв, в свою очередь, зажимается из-за перенапряжения грушевидной мышцы ягодицы. А ягодицы находятся в гипертонусе из-за типичной проблемы в пояснице — межпозвоночной грыже L5-S1. Опорно-двигательный аппарат человека — целостная система, и если вас беспокоит боль в ноге, первопричиной обычно является не нога, и даже не ягодичные мышцы, а поясничный отдел позвоночника.
Проблемы в пояснице вызывают два фактора: образ жизни и травма. Как правило, одно следует за другим.
Длительное сидение, со скругленной спиной, когда не поддерживается естественный прогиб в пояснице (лордоз), перерастягивает мышцы в этой области. Они ослабляются и уже не могут эффективно выполнять свою функцию защиты и поддержки дисков. Для человека, который не работает специально над укреплением мышц вокруг позвоночника уже к 30 годам, после 10 лет сидения в школе, 5 лет в институте и еще 5 лет в офисе ослабление поясничных мышц гарантировано. Так, эта область становится очень уязвимой для травм.
Травма поясницы происходит, когда человек наклонившись поднимает нечто тяжелое и одновременно поворачивается в сторону. У женщин несколько десятков лет назад крайне распространенной причиной травмы поясницы была ручная стирка белья и мытье полов без швабры. У мужчин крайне опасной была и остается ситуация смены колеса на автомобиле, когда человек долго находится в наклоне разбортируя колесо, затем поднимает его немалый вес и совершает поворот корпуса откладывая колесо в сторону. В межпозвоночном диске L5-S1 происходит травма, которая через некоторое время проявит себя болью в ноге.
Несмотря на то, что корнем проблемы является слабость мышц поясницы и травма в этом отделе, первое, в чем нуждается человек — снять неприятные симптомы, убрать боль. Для этого лучше всего подойдут мягкие растягивающие упражнения, снимающие напряжение с грушевидной мышцы ягодицы, которая пережимает седалищный нерв.
Простым и очень эффективным упражнением для расслабления грушевидных мышц является поза голубя. Одна нога сгибается, а стопа направляется под бедро вытянутой ноги. Можно опустить корпус на коврик. Эта поза для релаксации и отдыха. Она очень полезна после интенсивной тренировки, но может выполняться и как самостоятельное упражнение вечером или в течение дня.
Иногда для снятия боли достаточно несколько минут глубоко расслабиться в позе голубя, чтобы убрать дискомфортные показывания в ноге. В среднем йога-терапевтическая работа по снятию болевого синдрома занимает при данной проблеме в среднем от нескольких дней до пары недель.
Несмотря на то, что снять симптомы можно очень быстро, если не разобраться с их первопричиной, боль скоро снова вернется. Поэтому, от тактической задачи, нужно перейти к стратегической.
Стратегия работы с поясничным отделом будет отличаться в зависимости от типа нарушений в поясничном отделе. Это может быть, как уплощение поясничного лордоза, так и чрезмерный лордоз. Почти всегда, в данном случае, имеет место грыжа поясничного отдела.
Если мышцы поясницы растянутые и слабые, их необходимо укрепить, если они укорочены, нужно мягко растянуть их, а затем опять таки укрепить. Основная работа должна быть направлена на квадратные мышцы поясницы и пояснично-подвздошную мышцу. Также важно укрепление мышц пресса, которые в некоторых случаях работают как синергисты мышц поясницы (помогая поддерживать корпус), а, в остальных, как антагонисты (выполняя движения сгибания/разгибания).
Работа по укреплению и оздоровлению поясницы требует больше времени. Обычно это несколько месяцев самостоятельной практики, по 15-20 минут каждый день.
При йогатерапии поясничного отдела наиболее эффективны силовые прогибы. Прогибы должны быть не глубокими и без захватов, выполняться статично и с длительными фиксациями. Отлично подойдет стандартная базовая поза Саранчи (Шалабхасана), многими нелюбимая, но очень полезная для мышц поясницы.
Для людей, вынужденных вести сидячий образ жизни, возможно снизить риск травм поясничного отдела. Для этого, в первую очередь, йога-терапевты рекомендуют ежедневно работать над укреплением мышц поясницы и расслаблением ягодиц. Можно использовать упражнения, приведенные выше. Конечно, прекрасно справляются с этой задачей регулярные занятия йогой с профессиональным инструктором.
Во время рабочего дня, садясь на стул, отодвигайте ягодицы назад, помогая пояснице поддерживать естественный лордоз и старайтесь сохранять это положение как можно дольше. Вначале это может быть 3-5 минут. По мере укрепления мышц, вы сможете поддерживать правильное положение поясницы длительное время.
Чтобы избежать перенапряжения ягодиц, особенно если кресло довольно жесткое, очень полезно сидеть на небольшой удобной подушке.
О том, как вернуть здоровье пояснице и забыть о неприятных симптомах yogasecrets.ru рассказывал йогатерапевт Игорь Казачинский.
Игорь Казачинский практикует йогу с 1992 году. Участник семинаров Рейнхарда Гаментхаллера, Андрея Сидерского, Сергея Агапкина, Дениса Зикеева. Сертифицирован как преподаватель Yoga23 в 2008 году. С 2009 преподает техники Йога-Нидры (в варианте Yoga23, в классическом варианте Сатьянанда СвамиСарасвати, в авторском варианте “Йога нидра2.0”). Практикующий йога-терапевт с 2013 года.
источник