После того, как ребеночек рождается, каждой мамочке нужно время для восстановления всей системы организма. Этот процесс для всех проходит по-разному. По статистике, около 80% молодых мам на протяжении первых нескольких месяцев могут столкнуться с одной из самых распространенных проблем – появление отечности после родов, которую явно видно на лице, фигуре, может даже увеличиться размер ноги. Больше всего нагрузки приходятся, конечно же, на область ног и тазобедренную часть. В первую очередь, женщине необходимо успокоиться, и с помощью специалистов разобраться в данной ситуации. Врачи подскажут, по каким причинам могут возникать послеродовые отеки и как с этим быть.
Такие естественные процессы как беременность и роды вынуждают девушку выдерживать нереальные нагрузки, которые доводят ее до полного изнеможения (боль, стрессы, внутренние и внешние разрывы и усталость). Помимо этого, в самые первые дни после рождения крохи очень тяжело передвигаться, поскольку ноги становятся дряблыми, иногда они даже немеют. В чем же причины появления ноющих болей? Почему мамы испытывают такой дискомфорт?
Самым простым объяснением может быть то, что в процессе самих родов у женщины растягиваются мышечные ткани тазовой части, позвоночника, связок сочленения лобка (это не касается тех, кому проводили кесарево сечение). В дальнейшем, это приводит к появлению нестерпимых болей в области поясницы, которые после этого постепенно переходят на ноги и ступни. Некоторые мамочки болевые ощущения ног связывают с набранными килограммами (10-15 кг и более).
Более веской причиной возникновения болей в ногах может быть варикозное расширение вен. Это говорит о том, что еще при беременности увеличивается объем циркулирующей крови, а также создается все большее давление матки, которая постоянно растет, на вены (они становятся шире и длиннее). Так, сосуды организма не способны справиться с такой нагрузкой, что способствует застою крови в нижней части ног. В специализированных магазинах продаются специальные чулки для того, чтобы вены оставались в своем прежнем состоянии. Чулки способны предотвратить болезнь только в том случае, если девушка будет их надевать на ножки по утрам, когда боль и отеки еще не успели достичь своего максимального уровня.
С появлением первых признаков болезненных ощущений в ногах следует сразу же обратиться к врачу. В противном случае, девушке не избежать дальнейшего развития опасного заболевания под названием тромбофлебит.
Некоторые мамы сталкиваются и с другими последствиями появления болей – судорогами. Их возникновение напрямую связано с дефицитом кальция в организме девушки. Мамочка сама может спровоцировать данное состояние следующими действиями:
- частое употребление напитков, содержащих кофеин;
- неправильный режим питания;
- девушка мало употребляет продуктов, которые содержат достаточное количество железа (это может привести к анемии).
Что делать, если судороги становятся более частым явлением в жизни мам? Доктора не рекомендуют заниматься самолечением, в качестве профилактики и лечения они могут назначить необходимый комплекс витаминов и микроэлементов. Это поможет справиться с недугом.
В первую очередь, отек может возникнуть по причине скопления в организме человека большого количества жидкости. Состоявшаяся мама может самостоятельно определить, есть отечность или нет. Для этого нужно надавить пальцем на опухлость, при наличии нежелательного симптома появляется небольшая ямка. У всех девушек может наблюдаться абсолютно разная степень тяжести отека. Бывает так, что данное состояние приводит к болезненности груди, развивается сухость и чувствительности сосков. Это вызывает дискомфорт при кормлении новорожденного.
Отеки могут возникать по следующим причинам:
- употребление большого количества воды до и после родов;
- скопление в организме солей натрия;
- заболевание почек и мочеиспускательной системы (еще один симптом – сухость);
- болезни сердечно-сосудистой системы человека (отеки, судороги, красные пятна по телу);
- физическая нагрузка на ноги (при этом они крутят и ноют);
- изменение гормонального фона;
- дефицит железа в крови (развитие гипотиреоза);
- давление матки провоцирует закупорку оттока крови от нижних конечностей;
- наличие венозной недостаточности;
- злоупотребление жареной, жирной, соленой и острой пищей;
- побочные явления вследствие внутривенных вливаний препаратов;
- присутствие инфекции.
Все возникшие проблемы легко решаемы, если вовремя обратиться к специалистам, которые подскажут что делать.
Если врач, после проведения тщательного обследования, определил, что отечность не связана с какой-либо патологией, тогда помогут общие рекомендации:
- нужно как можно больше гулять на свежем воздухе, при этом ходьба улучшает движение крови по сосудам;
- специалисты советуют избегать длительности в положении стоя и сидя;
- в моменты отдыха ноги лучше поднимать вверх так, чтобы они были выше уровня головы;
- ограничить потребление соли.
Самое главное – без назначения доктора ни в коем случае нельзя использовать слабительные и мочегонные препараты. Это может привести к обезвоживанию и нанести еще больший вред.
Существует и медикаментозное лечение препаратами от создавшихся отеков и болей. Их применение заключается в следующем:
- при выявлении патологии кровеносной или же мочеполовой систем назначается специальная терапия не менее одного месяца;
- при запущенной болезни варикозного расширения вен курс лечения назначается на полгода и даже больше;
- если есть наличие половых инфекций или отека влагалища, тогда не обойтись без антибиотиков;
- часто маме рекомендуют принимать специальные витамины для поддержания нормального состояния всего организма.
Если правильно определить причины послеродовых отеков, то это поможет женщине быстрее восстановиться и прийти в нужную норму.
Варикозное заболевание чаще всего проявляется на последних месяцах беременности, а также после родов. Этому способствует множество факторов: изменение гормональных показателей в системе организма, образование более вязкой крови, снижение тонуса стенок сосудов и другие причины.
К основным факторам того, что у мамочки болят суставы ног после родов, можно отнести такие причины:
- наследственность (является самым распространенным фактором);
- пониженная активность опорно-двигательной системы;
- неправильное питание;
- быстро набранный вес (более 18 кг);
- физическая нагрузка на спину и ноги (они начинают сильно болеть);
- внешние факторы: слишком жаркая погода;
- давление плода на вены нижней части тела и т.д.
Стоит помнить, что запущенная степень хронической венозной недостаточности может послужить противопоказанием к наступлению беременности. Поэтому необходимо заранее позаботиться обо всех мерах предосторожности.
Что делать и к кому обратиться, если болезнь наступает? Уже ни для кого не секрет, что на смену бинтам пришли удобные, стильные и красивые чулки или колготки, которые нужно носить на протяжении всего дня (только так можно добиться нужного эффекта). Это поможет улучшить кровообращение в ногах, уменьшить отечность и препятствует развитию синяков на ногах после родов. Укрепления стенок сосудов, снижения их проницаемости и снятия общего воспаления, можно достичь при помощи лекарственных препаратов. Только специализирующийся на этом врач может дать правильные назначения, поскольку кормящим мамам не все препараты можно использовать. При необходимости врачи также советуют воспользоваться разжижающими кровь лекарствами и теми, которые улучшают микроциркуляцию.
Следует не забывать, что с появлением начальных признаков варикозного расширения вен после родов, необходимо вовремя обратиться к такому доктору, как флеболог.
Более радикальные методы лечения: способ электрокоагуляции (воздействие импульсов электрического тока на стенки сосудов) и хирургическое вмешательство (операцию проводят с целью перевязки или частичного удаления вены).
источник
В послеродовой период молодая мама сталкивается со многими проблемами, которые иногда затрудняют уход за малышом в столь важный период. Все девять месяцев организм подвергается возрастающей нагрузке и особенно часто страдают нижние конечности. Многих женщин мучает вопрос о том, почему же после родов болят ноги? И в этой статье мы рассмотрим самые распространенные причины.
Возникновение данной болезни (в некоторых случаях — ухудшение течения) связано с гормональными изменениями, которые влияют на тонус сосудов, а также с растущей маткой, которая сдавливает соседние подвздошные вены, ухудшая кровоток в ногах. Все эти процессы приводят к тому, что возникают боли, отёки и ноют ноги. Со временем сначала появляются сосудистые «звёздочки», а потом вены расширяются и становятся видны на поверхности кожи. В запущенных случаях их можно прощупать не прилагая усилий.
Варикозное расширение вен чаще всего визуально проявляется на ногах, но изменения могут также располагаться в любом отрезке сосудистой сети, что составляет главную проблему (например, варикозное расширение вен влагалища или прямой кишки). Кроме того, заболевание может сопровождаться грозным осложнением — тромбофлебитом, когда воспаляется стенка вены и образуется тромб, который, оторвавшись, может закупорить сосуды сердца или лёгких и привести к летальному исходу.
Поэтому если болят ноги после родов , их ломит и ходить становится тяжело , то это веские причины для обращения к профильному врачу (сосудистому хирургу или флебологу), так как среди них могут таиться опасности для здоровья молодой мамы.
Главное, что стоит помнить — варикоз можно предупредить, но для этого стоить знать о факторах риска, которые могут привести к возникновению или дальнейшему развитию болезни:
- наследственность;
- анатомические особенности строение вен;
- применения оральных контрацептивов старого поколения;
- тяжелый физический труд;
- хронические запоры или заболевания кишечника, приводящие к ним;
- хронические легочные заболевания, сопровождающиеся кашлем;
- нахождение в сидячем или вертикальном положении в течение длительного времени.
При выявлении заболевания на ранней стадии (так называемой «компенсации») болезнь легко предупредить, особенно если она отсутствовала до беременности. Тогда после своевременного лечения велика вероятность того, что симптомы исчезнут, а вот в запущенных формах сделать это сложно и часто единственным выходом становится хирургическое вмешательство.
После появления на свет новорожденного вся жизнь крутится вокруг него и самая большая нагрузка ложится на плечи его мамы, которая, по статистическим данным, может поднимать ребёнка больше ста раз за день! Не стоит забывать и о 10-15 килограммах, которые обычно набираются во время вынашивания плода. Конечно, если она имеет отменное здоровье и занималась физическими упражнениями во время беременности, то это вряд ли навредит. Но если она не стала этого делать и оказалась неподготовленной к таким тяжестям, то это будет достаточно травматично для её суставов.
Если это единственная причина почему больно ходить после родов , то она не несёт какой-либо опасности, особенно если отсутствуют какие-либо другие симптомы. В целом, разводить панику не стоит, так как применение профилактических моментов поможет убрать или сократить неприятные ощущения до минимума. К ним относят:
- физический отдых;
- небольшие физические упражнения для поддержания тонуса мышц;
- массаж ступней и голеней;
- тёплые ванны для расслабления и снятие перенапряжения мышц.
Вне зависимости от состояния здоровья многие врачи настоятельно советуют пить мультивитаминные комплексы с набором разнообразных микроэлементов все девять месяцев. Это связанно с большой потребностью маленького организма в строительном материале для будущих тканей, которые впоследствии должны формироваться в полноценные и здоровые органы. Но не всегда к данным рекомендациям прислушиваются, что и становится основой причиной , приводящей в итоге к разнообразным проблемам.
Часто это приводит к тому, что сводит ноги или присоединяются полноценные судороги, которые чаще всего проявляются в ночное время. Такие признаки свидетельствуют о недостатке одного из важных элементов — магния, кальция или калия. Особенно важным является недостаток кальция, так как он просто «вымывается» организмом из костей, делая их хрупкими и ломкими.
Часто ухудшение состояние начинается при грудном вскармливании, когда все витамины и минералы направляются женским организмом в молоко для обеспечения его достаточной питательности, калорийности и полезности.
По среднестатистическим показателям около 50% беременных женщин страдают оттого, что болят ноги после родов и связывают это с проблемами позвоночника. Естественно, что у тех, кто страдал патологиями позвоночного столба, это состояние может ухудшиться, но часто это обусловлено глобальными изменениями и перестройками в организме.
Одной из них является выработка гормона под названием Релаксин, который приводит к расслаблению мышц тела, в том числе и спины, таза, ног. Все это делается с целью обеспечить большую эластичность мышц, которое отыгрывает важную роль при рождении малыша, а также легче происходить расхождение тазовых костей, которые обеспечивают оптимальное протекание родов.
После появления ребёнка на свет мышцы, которые были расслаблены, уже хуже удерживают опорно-двигательный аппарат в правильной позиции. Поэтому кроме естественного смещения во время беременности, после может происходить патологическое, что приводит к смещениям или грыжам межпозвоночных дисков. Всё это приводит к тому, что ноют ноги или появляется боль в спине, отдающая в поясницу или область ног.
Вот мы и рассмотрели основные причины почему может быть больно ходить после родов , но стоит обратить внимание на один важный момент: боль — это симптом того, что в организме случилась какая-то «поломка». Важная она или нет — сможет определить только специалист на консультации, а игнорирование симптомов может навредить вашему здоровью и ребёнку.
источник
Болят ступни ног по утрам при наступании. Причины жжения, после родов, долгой ходьбы, сна. Лечение народными средствами, препараты
Усиливающийся при наступании дискомфорт в области нижних конечностей зачастую ошибочно игнорируется людьми всех возрастов. Болезнь ступней ног по утрам может свидетельствовать не только о временных нарушениях в функционировании организма, проходящих сами собой, но и о серьезных патологиях общего здоровья человека.
Изучив нижеприведенную статью, больной не только сможет предположить, что спровоцировало возникновение дискомфорта данного типа, но и поймет, как можно предотвратить появление подобной боли в нижней части конечностей.
Болят ступни ног по утрам (при наступании, как правило, боль усиливается) обычно в двух случаях: при имеющихся внешних или внутренних обстоятельствах.
Наиболее часто среди внешних причин, провоцирующих возникновение дискомфорта в нижних конечностях, встречаются:
1. Плоскостопие:
- жжение или онемение стопы;
- частое ношение неудобной или малой обуви в течение долгого времени:
- боль при внешнем воздействии на подушечки пальцев или онемение стопы;
2. физическое перенапряжение, например, вследствие продолжительного пребывания человека в вертикальном положении накануне:
- жжение или дискомфорт при наступании на подушечки пальцев или пятку;
3. нарушение целостности кожного покрова ступни:
- острая боль, локализующаяся в месте пореза, прокола, трещины и так далее;
- наличие образований любого типа на пятке, подушечках или тыльной поверхности стопы: бородавки, мозоли, натоптыши, трещины;
4. вросший ноготь:
- болезненность концентрируется в районе поврежденного пальца и преумножается в момент наступания на ногу;
- ушиб, перелом кости или сустава;
- застарелые травмы ступни.
При наличии острого дискомфорта в ступнях человеку необходимо проанализировать последние события и определить, были ли среди них те, что стали своеобразными катализаторами в возникновении боли в нижних конечностях. Однако, даже несмотря на факт обнаружения подобных обстоятельств, больному следует незамедлительно обратиться к врачу для назначения грамотного лечения.
В противном случае боль может обостриться и спровоцировать появление осложнений, которые зачастую требуют не только длительного медикаментозного лечения, но и физиотерапевтических процедур.
Болят ступни ног по утрам при наступании также у тех людей, чей организм имеет врожденные или приобретенные с течением временем внутренние патологии.
Болевые ощущения после сна могу носить различный характер, например:
При обнаружении любых из вышеперечисленных болей, человеку целесообразно проконсультироваться с квалифицированным специалистом, способным назначить дополнительное обследование организма. Первостепенной целью подобной оценки состояния здоровья является обнаружение серьезных заболеваний, провоцирующих боль в нижней части ног.
К их числу относят:
- болезненные ощущения после продолжительной физической нагрузки;
- регулярное увеличение площади конечности, охватываемой болью сразу после пробуждения;
- локальное покраснение кожи;
- возникновение отеков;
- остеопороз:
- резкие приступы сильной боли;
- дискомфорт обычно проявляется при внешнем воздействии на верхнюю часть ступни;
3. авитаминоз, в частности острая нехватка калия:
- сопутствующие боль судороги и периодическое онемение конечностей на протяжении всего периода активности;
4. ослабление венозных стенок:
- отеки ног;
- отчетливое появление очертаний сосудистой сеточки или внутреннего сплетения вен;
5. искривление позвоночника:
- постоянное напряжение мускулатуры спины;
- острые приступы боли в пояснице или между лопатками;
6. болезнь Бехтерева и другие отклонения в состоянии составляющих позвоночного столба:
- нарушение осанки, боль внизу спины, шейном или грудном отделе позвоночника;
- повышение нормальной температуры тела;
- возникновение местного отека;
- усиление дискомфорта в ступне при выполнении физической нагрузки;
- значительное уменьшение подвижности суставного свода;
- наличие пяточного нароста, в народе известного как шпора
- резкая тупая болезненность в районе нижней части ступни, отдающая при воздействии на конечность, в голень и кончики пальцев ног;
8. воспаление нервных волокон, концентрирующихся в тыльной части ступни, например, неврома:
- жжение и покалывание во внутреннем своде ступни;
- онемение кончиков пальцев ног;
- фантомное ощущения наличия инородного тела в стопе.
Своевременно распознав симптомы течения внутренних заболеваний, человек сможет не только непосредственно избавиться от боли в ступнях, являющейся следствием активного развития конкретной патологии, но и избежать последствий, связанных с отсутствием должного лечения серьезной дисфункции организма.
Болят ступни ног по утрам (при наступании на пятку дискомфорт усиливается или становится невыносимым) по ряду обстоятельств.
Среди самых распространенных из них:
- дискомфорт обычно усиливается при нахождении ступней в неподвижном состоянии на протяжении долгого времени;
- возникновение отечности в нижней части ноги;
2. артрит различного типа:
- боль становится невыносимой при движении;
- резкая схваткообразная боль, при чем не только в утренние, но и ночные часы;
- локальное изменение цвета кожных покровов;
- постоянное ощущение повышенной температуры кожи ступни;
- формирование отеков, обычно концентрирующихся в зоне одного из пальцев или непосредственной самой пятки;
4. тендинит сухожилия:
- значительное повышение температуры травмированного участка кожи;
- потемнение и отек в области пяточной зоны;
5. сахарный диабет:
- повышенное артериальное давление;
- низкие регенеративные свойства кожи;
- отклонения в общем анализе крови;
6. остеомиелит:
- острая продолжительная боль, как бы сверлящая пятку изнутри;
- опухание пятки;
- локальное покраснение кожного покрова;
7. туберкулез кости:
- резкие приступы боли в ступне при физической нагрузке;
- нарушение походки;
- деформация ноги;
- ухудшение общего состояния здоровья больного.
Болезненные ощущения в ступнях ног по утрам могут возникать не только при наступании на пятку, но и на подушечки пальцев.
В подобном случае больному целесообразно убедиться в отсутствии у него:
- боль в ступне сопровождается внешними изменениями кожного покрова;
- дискомфортные ощущения притупляются после продолжительного отдыха;
2. остеопороза:
- острые приступы боли при передвижении;
- хрупкость костей, суставов и сухожилий;
- распирающий дискомфорт, обостряющийся при длительном нахождении человека в вертикальном положении;
- внешняя деформация сустава большого пальца ноги;
- усиление болевых ощущений во время продолжительной ходьбы;
4. доброкачественных образований, например, бородавок или папиллом:
- нарушение целостности кожного покрова;
- локальное покраснение кожи;
- покалывание в травмированных областях;
5. застарелых или свежих травм, например, трещины, ушибы, переломы и так далее:
- возникновение гематом;
- формирование местной отечности;
- снижение подвижности сустава;
- ноющая боль, сохраняющаяся даже при нахождении ноги в состоянии покоя;
6. необходимости нахождения ноги в неудобном положении длительное время:
- дискомфорт быстро проходит после пробуждения человека;
- боль усиливается при непосредственном нажатии на подушечки пальцев ног.
Болят ступни ног по утрам при наступании в результате ходьбы или другой нагрузки не только по причине мышечного перенапряжения, но и вследствие наличия прогрессирующих заболеваний в организме человека, например:
1. варикозное расширение вен:
- локальное изменение цвета кожного покрова нижних конечностей;
- формирование бугристости икр за счет выступания вен;
- ощущение тяжести в ногах;
- распирающий изнутри дискомфорт;
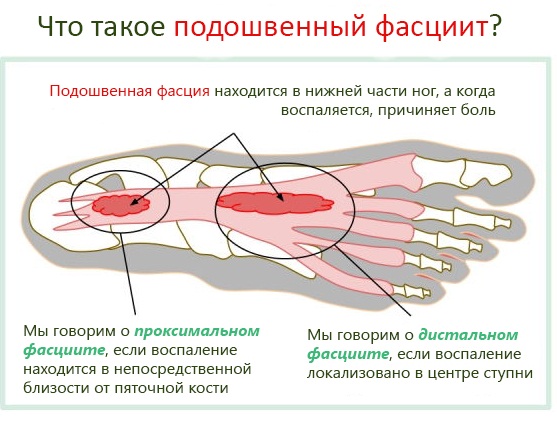
2. подошвенный фасциит:
- формирование отечности;
- незначительное локальное покраснение ног;
- острая боль ноющего характера;
3. эндартериит:
- острые приступы боли в стопах, утихающие после непродолжительной остановки;
- дискомфорт в области икроножных мышц;
- тянущие болевые ощущения в области подушечек пальцев;
4. плоскостопие:
- искривление позвоночника;
- видимая деформация стопы;
- ощущения покалывания по всей ноге;
- формирование отечности большого пальца на ноге;
- покраснение некоторых пальцев;
- обострение боли при внешнем воздействии на большой палец стопы;
6. лимфостаз:
- быстрая утомляемость конечностей;
- распирающие боли в ступнях, активизирующиеся даже при непродолжительной физической нагрузке;
- просвечивание сосудов через кожный покров.
Чувство жара в стопах в утренние часы, как правило, наблюдается при чрезмерном переутомлении нижних конечностей накануне. Однако игнорировать данное обстоятельство опрометчиво.
Помимо безобидной усталости описываемый дискомфорт может наблюдаться у людей, страдающих от:
1. дисфункции почек:
- сильная отечность;
- частые циститы;
- боли при мочеиспускании;
- отклонения от референсных значений показателей общего анализа мочи;
2. авитаминоза, в частности нехватки витаминов группы B:
- общая ослабленность организма;
- быстрая утомляемость;
- боли в спине;
3. грибковых инфекций:
- нарушение целостности кожного покрова;
- зуд;
- локальное покраснение;
4. дисфункции системы кровообращения:
- замедленный обмен веществ;
- склонность к кровотечениям;
- ослабление иммунных функций организма;
5. аллергических реакций:
- зуд;
- шелушение кожи;
- в редких случаях рвота или диарея;
6. вегетососудистой дистонии:
- метеозависимость;
- головная боль;
- скачки артериального давления;
7. варикозного расширения вен:
- наличие сосудистой сеточки на нижних конечностях;
- тяжесть в ногах;
- распирающие ощущения в районе икр после продолжительного нахождения человека в вертикальном положении;
8. сахарного диабета:
- снижение регенеративных свойств кожного покрова;
- отклонения от норм показателей общего анализа крови;
- частое повышение артериального давления.
Во время беременности женский организм претерпевает значительные изменения, что обуславливает возникновение различных дискомфортных ощущений, а зачастую даже боли.
Боль в ступнях при наступании на них в период вынашивания малыша обычно бывает вызвана:
- ощущение сдавливания в нижней части ног;
- снижение выносливости и силы нижних конечностей;
- внешняя деформация стопы);
- приступы острой боли во время продолжительной ходьбы;
- судороги в ночное время суток;
- локальная припухлость;
- получением травм различного рода:
- сильная боль при смене положения конечностей;
- видимая деформация стопы;
- возникновение отечности;
- посинение конечности;
3. плоскостопием:
- периодические боли в спине;
- стаптывание обуви;
- быстрая утомляемость ног;
- онемение стоп;
- стремительным набором весом;
4. варикозной болезнью:
- выпирание вен в отдельных областях нижних конечностей;
- возникновение отеков;
- локальное изменение цвета кожного покрова;
5. недостатком кальция, магния и железа в организме будущей мамы:
- снижение защитных функций организма;
- частые болезни;
- чрезмерная общая утомляемость беременной;
- хрупкость суставов и костей;
- судороги;
6. метаталзаргией:
- приступы острой боли в результате долгосрочного пребывания беременной на ногах;
- онемение ног;
- локальное повышение температуры кожи в травмированной области.
В абсолютном большинстве случаев причиной дискомфорта в ступнях при наступании на них у женщин, недавно ставших матерями, служит общая ослабленность организма и недостаток питательных веществ, которые поглощаются и передаются малышу от мамы с грудным молоком.
Квалифицированные специалисты не рекомендуют игнорировать подобные ощущения, так как они могут быть симптомом серьезного заболевания, опасного для уязвимого организма новоявленной матери.
Среди подобных отклонений, провоцирующих боль в ступнях у женщин после родов, наиболее часто встречаются:
1. растяжение мускулатуры тазового дна и мышц, удерживающих позвоночный столб:
- боль в пояснице;
- слабость в ногах;
- тянущая боль в нижних конечностях;

2. закупорка венозных токов:
3. хронические или приобретенные до беременности заболевания внутренних органов:
- симптоматика зависит от типа конкретной болезни.
При медикаментозном лечении боли в ступнях максимально эффективным станет прием лекарственных препаратов, нацеленных на устранение причины ее возникновения. Обезболивающие быстро избавят от дискомфорта, однако, спустя период действия препарата, боль вернется и, зачастую, вдвое усилившись.
Препараты для укрепления венозных стенок, нормализации кровообращения в нижних конечностях, снятия отечности и усталости ног
Обезболивающие препараты для немедленного снятия болезненных симптомов в области ступней
Народная медицина имеет несколько способов борьбы с болью:
- В 1 л воды добавить 3 ст. л. морской соли. Поставить на огонь и довести до кипения. Растворить соль в воде, после чего, выдержав 10-15 мин., снять получившуюся смесь с огня. Дать остыть до комнатной температуры. Поместить стопы в соленую воду и оставить их там на 15-20 мин. Данную процедуру необходимо повторять ежедневно в течение 1-2 месяцев.
- В 1 л кипящей воды добавить 2 ст. л. пищевой соды. Тщательно перемешать и дать остыть до комнатной температуры. В полученном растворе обмакнуть небольшой кусок марли и приложить к пораженному участку нижней конечности. Спустя 7-10 мин. снять компресс с ноги. Описанные манипуляции необходимо делать ежедневно 1-2 раза в день в течение 2-3 месяцев.
- В 100 мл водки добавить 10 г мелко измельченных плодов конского каштана. Тщательно перемешать и дать настояться 2 недели в темном сухом теплом месте. Небольшим количеством полученной настойки растирать стопы 1 раз в день на протяжении месяца. После растираний важно обработанные ноги держать в тепле.
- Небольшое количество свежего меда нанести на стопу равномерным слоем. Смазанную область перевязать обычным бинтом и оставить примочку на 24 ч. Спустя сутки, снять повязку и ополоснуть конечность водой, избавившись от излишков лекарства.
Разной интенсивности боли в ступнях в утренние часы может быть обусловлена не только очевидным перенапряжением ног или получением травмы соответствующей области, но и развитием серьезного внутреннего заболевания.
Усиление дискомфорта при наступании должно послужить поводом для консультации с квалифицированным специалистом. Именно врач способен определить причину происходящего и принять решение о допустимости лечения народными средствами или необходимости медикаментозного вмешательства в каждом конкретном случае.
Оформление статьи: Владимир Великий
Елена Малышева расскажет о причинах болей в ступнях и лечении:
источник
Жалобы пациентов на то, что болит стопа или ступня, во врачебной практике встречаются достаточно часто. Что может быть причиной боли в стопе? Причины и заболевания, из-за которых болят стопы ног, весьма многообразны. По своему характеру боли в стопах ног могут быть общими и диффузными, а по степени распространения – охватывать всю стопу или только ее ограниченный участок. Диффузные боли в стопах ног чаще всего связаны с перенапряжением – при этом возникают боли в стопе при ходьбе, но возможны диффузные боли и в состоянии покоя.
Если болит стопа только при ходьбе или при нагрузке, но других поводов для беспокойства не наблюдается, это может быть одним из проявлений хронического недостатка кальция (остеопатии) и связанных с ним заболеваний – рахита, старческого остеопороза, остеомалации. Характерный признак для этих заболеваний – боль, возникающая при легком надавливании на все кости.
Также болят стопы ног в условиях, когда человек вынужден подолгу находиться в неподвижном состоянии. Боли в этом случае носят диффузный характер, но связаны они не с костями, а с атрофией мышц и связок. Еще две причины диффузной боли в стопах ног – резкое увеличение массы тела за короткий период времени, либо долговременная сильная физическая нагрузка на ноги.
Боли в стопах ног в состоянии покоя могут быть особенно сильными при остеопорозе. Это заболевание вызывается травмами, и может сопровождаться воспалительными процессами в костях, суставах и мягких тканях ноги от голеностопа до стопы. Воспалительные изменения в тканях при остеопорозе могут повлечь практически полную потерю опорной функции стопы. Сильно выраженные диффузные боли в стопе при ходьбе могут возникнуть при поражениях сосудов функционального и органического генеза – в этом случае боли могут быть долговременными или приступообразными.
Если стопа болит лишь в определенной ограниченной зоне, то причины также могут быть самыми разными. Чтобы точнее определить характер заболевания и поставить диагноз применяют ощупывание стопы методом надавливания кончиком пальца в типичных местах.
1. Подошвенный фасциит – наиболее распространенная причина того, что болит ступня или стопа при ходьбе. Широкий участок соединительной ткани на подошве стопы называют подошвенной фасцией. Она располагается по длине от пяточной кости до переднего отдела стопы вплоть до головок плюсневых костей. Одной из причин подошвенного фасциита может быть излишнее подворачивание стопы внутрь (пронация), возникающая вследствие растяжения связок подошвенной фасции. Спровоцировать фасциит и разнообразные боли в стопе при ходьбе могут излишний вес, сильные физические нагрузки на ноги (бег, ходьба), неудобная обувь.
Воспаление подошвенной фасции вызывает чувство боли в своде стопы или в области пятки. Особенно сильно болит стопа при ходьбе с утра, когда человек только встал с постели. Если натяжение связки фасции в районе пяточной кости происходит длительное время, то может развиться осложнение – пяточная шпора. Это костный выступ, который трудно поддается лечению, поэтому имеет смысл лечить функциональные нарушения в связках до развития серьезных последствий.
2. Когда стопа болит, это может быть в результате повреждения нервов, может сопровождаться артритами, сдавлением нервов между пальцами ног, изменением формы плюсневых костей, нарушением кровообращения и т.п. Боли в стопах ног, вызванные возрастными изменениями в строении стопы называют метатарзалгией.
Метатарзалгия сопровождается ощутимой болью в плюсневых костях стопы. Причина возрастных изменений в стопе – это уменьшение амортизирующей функции жировой прослойки в районе головок плюсневых костей. Как следствие может развиться сдавление головок плюсневых костей и воспаление околосуставных сумок – бурсит. Если воспаление возникает в суставах, то возникает ревматоидный артрит. Эта болезнь также может быть причиной того, что болят ступни и стопы ног.
3. Онкологическая причина боли в стопах ног – это доброкачественная опухоль нервной ткани, или неврома. Так называемая neuroma plantaris встречается у основания третьего или четвертого пальца стопы, другое ее название – неврома Мортона. Этим заболеванием чаще болеют женщины. Вначале возникают жалобы на чувство жжения, покалывания и умеренной боли в районе указанных пальцев стопы. Причины невромы до конца не выяснены, но предполагается, что они могут быть связаны с ношением тесной обуви на высоком каблуке.
Если неврома прогрессирует, то боли в стопе и ступне усиливаются вне зависимости от вида носимой обуви. Может развиться ощущения окаменелости в области стопы.
4. Болят стопы ног и ступни и вследствие травматических повреждений следующих видов:
- Вывих сустава Лисфранка или костей плюсны относится к чрезвычайно редким травматическим повреждениям. По характеру вывих может быть полным или неполным. При неполном вывихе со своих нормальных мест смещаются не все кости, а лишь некоторые из костей плюсны. Пациент чувствует острые боли в стопе. Главный диагностический признак – изменение формы стопы, ее укорочение по длине и расширение в переднем отделе. При вывихе кости на поверхности стопы просматривается выпячивание, похожее на ступеньку. Исследование с помощью рентгена окончательно уточняет диагноз.
- Также редко встречаются вывихи костей предплюсны и сустава Шопара. При резком повороте стопы пациент неожиданно чувствует резкую боль, которая усиливается при движении. В области стопы наблюдается отек, который быстро увеличивается со временем, ниже места вывиха ухудшается кровообращение в тканях. Пациенту с такой травмой нужно дать обезболивающий препарат и срочно доставить в больницу для вправления вывиха.
- Еще одна редкая разновидность вывиха – подтаранный вывих в таранно-пяточном или таранно-ладьевидном суставе. Вывих этого рода может возникнуть при внезапном резком подворачивании стопы в любую сторону. Таранная кость при этом смещается из нормального положения. Вывих сопровождается разрывом связок с противоположной от смещения таранной кости стороны. У пациента резко болят стопы ног, форма стопы изменяется. Доля исключения перелома костей стопы проводится рентгеновское исследование.
- Вывих стопы в голеностопном суставе чаще встречается в комплексе с другими повреждениями стопы – переломом лодыжек, разрывом связок голеностопного сустава, повреждениями капсулы сустава, другими суставными переломами. Стопа может быть вывихнута в любую сторону – к тылу, в наружную сторону, вперед, назад или вверх. При вывихе наблюдается сильная деформация и утолщение голеностопного сустава в области пятки. При вывихе костей предплюсны и плюсневых костей вследствие сдавления возникает деформация, при которой вывихнутые кости выступают к тылу или в сторону. Вывихи сопровождаются обширным отеком тыла стопы. Подвывих голеностопа может случиться у людей с избытычным весом или при слабости связочного аппарата. При слабых связках при ходьбе человек подворачивает ногу. При этом болят стопы ног в месте травмирования сустава, возникает травматический отек. При слабых связках подвывихи голеностопного сустава могут повторяться и становиться привычными. Это, в свою очередь, повреждает хрящи сустава и может привести к деформирующему остеоартрозу.
5. Пяточная шпора – довольно часто встречающееся заболевание, при котором болят стопы ног и ступни. В районе прикрепления сухожилия образуется костный вырост, который приводит к болезненным явлениям в подошве стопы. Причины наростов на пяточной кости – чрезмерное натяжение сухожилия. В начальной стадии развития пяточной шпоры боли в стопе могут отсутствовать. Боли в пятке возникают как результат возникновения воспаления в мягких тканях вследствие их травматизации костями. Пяточная шпора проявляет себя, когда человек наступает на пятку утром после пробуждения, либо когда встает после долгого сидения. Больные сравнивают свои ощущения с наступлением на гвоздь или «иглу в пятке». Факторы развития пяточной шпоры – лишний вес, продольное плоскостопие, травмы пяточной кости, избыточные спортивные нагрузки.
6. Плоскостопие – еще одна частая причины симптоматических болей в стопе и ступне. При плоскостопии свод стопы опускается и становится плоским, а стопа утрачивает свою амортизирующую при ходьбе функцию. Боль и усталость стопы при плоскостопии возникают не только при ходьбе и беге, но и при стоянии. Врожденное плоскостопие встречается крайне редко, чаще бывает приобретенное. К плоскостопию приводят перегрузки ног, ношение тяжестей, недостаток витаминов в период роста организма (рахит).
Приобретенное плоскостопие во взрослом возрасте чаще развивается у лиц, профессия которых подразумевает многочасовое пребывание на ногах (продавцы, парикмахеры). Избыточный вес тела – еще один существенный фактор развития плоскостопия.
Профилактика приобретенного плоскостопия: лечение искривлений позвоночника в детском возрасте, правильный подбор обуви (мягкая подошва, умеренный каблук), массаж стопы, выполнение специального комплекса упражнений, ношение ортопедических стелек, избавление от лишнего веса.
После перелома костей стопы или лодыжки может развиться травматическое плоскостопие. Причем при переломе ноги травматическое плоскостопие в дальнейшем может проявиться на противоположной ноге.
7. Еще одно редкое заболевание, от которого болят стопы ног – эритромелалгия. Чаще всего оно поражает мужчин среднего возраста. Причины первичной эритромелалгии на сегодняшний день неизвестны. Предполагается, что заболеванию способствует перегревание конечности или нахождение в вынужденном положении. Болезнь сопровождается покраснением стопы, жгучей болью, жжением в конечности.
Часто симптомы болезни могут слабо проявлять себя в течение нескольких лет, но иногда происходит нарастание тяжести состояния, что ведет к инвалидности пациента. Эритромелалгия может сопутствовать повышенному кровяному давлению, тромбоцитозу, полицетемии, может быть реакцией на введенный лекарственный препарат. Заболевание также может предшествовать миелопролиферативным заболеваниям (нарушениям кроветворной функции костного мозга, разновидностям лейкемии).
Приступ боли облегчают местным охлаждением стопы, покоем, приподнятым положением конечности. Если эритромелалгия является симптомом, проводят лечение основного заболевания. При первичных формах заболевания эффективно назначение умеренных доз аспирина, облегчить состояние больного также может применение сосудосуживающих препаратов.
8. Боли в стопе или ступне могут быть симптомом повреждения мягких тканей – врастания ногтя, бурсита, мозолей, подошвенных бородавок.
При появлении болезненных симптомов в стопе рекомендуется консультация у врачей: травматолога, оротопеда, невролога, сосудистого хирурга, ревматолога, хирурга.
Когда наши ступни болят после тяжелого трудового дня или после ношения неудобной обуви, это кажется нам вполне привычным и понятным, но что делать, если боли в ступнях появляются по утрам, после отдыха? Оказывается, причин для возникновения таких болей – множество и почти всегда больному требуется квалифицированная врачебная помощь.
- Травмы и суставные заболевания – регулярно возникающие ноющие или тянущие боли в ступнях могут быть связаны с обострением хронического заболевания или с последствиями травмы.
- Перенапряжение мышц – боль из-за повышения содержания молочной кислоты в мышцах знакома всем, кто занимался спортом. При усиленной физической нагрузке активизируется анаэробный путь получения энергии, во время которого образуется молочная кислота, которая и становится причиной неприятных ощущений. Усиленные нагрузки на бедро, голень и стопу всегда сопровождаются болью в мышцах. Постепенно, по мере адаптации мышечной ткани, боли исчезают самостоятельно.
- Недостаток кальция и магния – тянущие боли, судороги, буквально «перекручивающие» икры и ступни в ночные и утренние часы возникают у женщин в период беременности, кормления грудью, во время климакса. Реже нехватка витаминов и минералов становятся причиной ночных и утренних болей в ступнях у детей и подростков в период активного роста и у пожилых людей.
- Подошвенный фасциит – лишний вес, ношение неудобной обуви, постоянное нахождение на ногах и просто возрастные изменения могут привести к растяжению и воспалению подошвенной фасции – соединительной ткани, покрывающей снаружи свод стопы от пяточной кости до костей пальцев. Боли в ступнях появляются или усиливаются сразу после пробуждения и постепенно исчезают при ходьбе.
- Лишний вес и остеопороз – избыточный вес и возрастные изменения, обуславливающие вымывание кальция из костей часто вызывают сильные боли в нижних конечностях и, в частности, в ступнях. Здесь причиной патологии в превышении допустимой нагрузки на суставы стопы.
- Артриты и артрозы – воспалительные изменения в суставах стопы обычно сопровождаются сильными болями в вечернее время и после нагрузки, но иногда отек, покраснение и боли в ступнях начинают беспокоить больного именно в утренние часы.
- Варикозное расширение вен – в начале заболевания, до появления видимых признаков варикоза, у больных часто болят и отекают ступни в утренние часы.
- Метатарзалгия – уменьшение амортизирующей функции жировой прослойки развивается с возрастом и может стать причиной возникновения сильных болей в ступнях ног по утрам.
У детей, причины боли в ступнях в утренние часы, могут быть совсем другими:
- боли «роста» — в период активного роста, когда малыш прибавляет по несколько сантиметров ежемесячного, у детей могут появиться сильные боли в нижних конечностях, вызванные тем, что мышцы, нервы и сосуды «не успевают» за костями. Мышцы и сосуды чрезмерно растягиваются, сдавливают нервные волокна и у ребенка возникают тянущие боли в покое, часто в ночные часы и по утрам;
- гипотония – вегетососудистая дистония, анемия, чрезмерные физические и нервные нагрузки могут стать причиной болей в ногах в утренние часы. Они возникают ночью из-за ухудшения кровоснабжения в нижних конечностях, это так называемые «ишемические» боли. Также ребенок может жаловаться на нехватку воздуха, боли в груди, повышенную утомляемость, головные боли и нарушение сна;
- ревматоидный артрит – причиной этого заболевания может стать перенесенная недавно простуда или ангина, возбудителем которой был стрептококк. Ревматоидный артрит обычно клинически проявляется через 10-14 дней после перенесенного заболевания, у больного повышается температура тела, краснеют и отекают суставы и могут возникнуть боли в ступнях в утренние часы.
Если боли в ногах появляются регулярно и не связаны с увеличением физических нагрузок, необходимо проконсультироваться с лечащим врачом, чтобы исключить такие неприятные заболевания, как артрит, фасциит или остеопороз.
А если обследование не выявило никаких патологий или до обращения к врачу рекомендуется:
- носить удобную обувь, на небольшом устойчивом каблуке, не более 4-х см;
- уменьшить нагрузку на ступни;
- при необходимости, снизить вес;
- обогатить рацион продуктами, содержащими кальций, магний и витамины или начать прием поливитаминных препаратов;
- каждый день делать контрастные ванночки для ступней – при условии, что боли не вызваны ревматоидным артритом и другими суставными заболеваниями;
- при сильных болях можно лечь, ноги поместить на возвышение и принять обезболивающее – кеторол, парацетамол, ибупрофен, диклофенак, нурофен и так далее.
Если боли в ногах вызваны активным ростом у детей, необходимо пересмотреть рацион ребенка и объяснить ему, что ничего страшного не происходит.
Большинство людей, испытывающих боли в ступнях ног по утрам, привыкли считать это обычным явлением, списывая на усталость и неудобную обувь. Режущие, ноющие и колющие боли могут возникать после пробуждения, а могут и являться спутниками в течение всего рабочего дня. Как не пропустить заболевание, которое проявляет себя подобными симптомами и чем помочь в конкретной ситуации, разберем далее.
Если неприятные ощущения возникают после тяжелого рабочего дня или сильных физических нагрузок, и проходят самостоятельно, значит, речь идет о непатологических причинах, к которым также можно отнести следующие проявления:
- Лишний вес, оказывающий повышенную нагрузку на стопы ног.
- Ношение неудобной обуви, которая сдавливает стопу, натирает и приводит к неправильному ее анатомическому положению, в результате чего имеет место быть постоянное напряжения мышц и связок.
- Длительное нахождение в вертикальном положении.
- Чрезмерные физические нагрузки.
К наиболее распространенным патологиям, при которых болят стопы ног после сна, относят:
- Артрит – воспалительный процесс в теле сустава, при котором отмечается его деформация и атрофия. Воспалительный процесс, возникающий в сумке сустава, приводит к формированию застойных процессов в близлежащих тканях, что приводит к увеличению площади воспаления.
- Бурсит большого пальца стопы – воспаление околосуставной сумки плюснефалангового сустава, при котором он выпирает в бок, приводя палец в неправильное анатомическое положение.
- Артроз – воспаление хрящевой ткани стоп, которое провоцирует скованность движений, а также снижение эластичности суставов.
Самые сильные боли в утренние часы наблюдаются при артрозе. Они проявляются в виде скованности и жжения всей поверхности стопы, онемение пальцев. При бурсите боль простреливающая, ноющая и жгучая. При наличии артрита неприятные ощущения проявляются в виде онемения стопы, покалывания и резей, отдающих в область коленного сустава.
При бурсите боль локализуется в области большого пальца, растекаясь на площадь всей стопы. Артрит и артроз определяется наличием боли во всей стопе, с присоединением отечности и покраснения.
Определить наличие дегенеративных процессов в стопе можно с помощью таких методов исследования, как:
- Рентгенография конечности.
- УЗИ суставной сумки и самого сустава в целом.
- МРТ и КТ.
- Лабораторные исследования:
- анализ крови (общий, развернутый и биохимический);
- пункция суставной жидкости;
- выявление фибриногена.
Если воспалительный процесс спровоцировали патогенные микроорганизмы, подбирают антибактериальные препараты, способные подавить их жизнедеятельность: пенициллины и цефалоспорины. Уменьшить воспалительный процесс помогут препараты группы НПВС: Нурофен, Ибупрофен, Наклофен, Диклофенак, Диклак. Снизить концентрацию солей позволяют Милурит и Аллопуринол. Хондропротекторы, которые способствуют регенерации хрящевой ткани: Артрадол, Терафлекс, Глюкозамин. Для наружного применения используют мази и крема, обладающие замораживающим эффектом. Также хорошо помогают компрессы на основе Димексида, которые обеспечивает беспрепятственное попадание лекарственных препаратов в болевой очаг.
В качестве вспомогательных методов лечения используют:
- массаж и прогревание;
- ЛФК;
- грязевые компрессы и ванночки;
- воздействие ультразвуком и сухим теплом;
- соблюдение диеты.
Выделяют три заболевания поясничного отдела позвоночника, прогрессирование которых приводит к тому, что болят ступни ног по утрам при наступании:
- Спондилолистез – нарушение плотности сочленения позвонков между собой, что приводит к ущемлению нервов, вызывающих боль в стопе.
- Грыжа поясничного отдела – появление новообразования в виде выпячивания содержимого позвоночного диска, приводит к сдавливанию корешковых нервов, что вызывает их раздражение.
- Стеноз позвоночного канала – провоцируется при наличии повышенной компрессии между позвонками.
Боль острая, преимущественно появляется после длительного отдыха или ночного сна.
Обычно при наличии проблем с позвоночником неприятные ощущения, передающиеся в область стопы, локализуются в области пальцев и пятки, не затрагивая фасцию (соединительную связку).
В случае иррадиирующих болей, которые имеют взаимосвязь с позвоночником, потребуется консультация травматолога или хирурга. В качестве диагностики используют такие методы:
- Рентгенография.
- МРТ и КТ.
- УЗИ межпозвонкового пространства.
В особо сложных случаях, когда болезни поясничного отдела сулят человеку потерей двигательной активности, может потребоваться оперативное вмешательство. Во всех остальных случаях медикаментозной терапии, дополненной физиотерапевтическими процедурами, будет вполне достаточно.
Снять острую боль помогают анальгетики, а также новокаиновые блокады, которые вводятся непосредственно в очаг боли. Для снижения воспалительного процесса используют препараты группы НПВС. Важно носить бандаж, который помогает позвоночнику принимать правильное положение, устраняя компрессию позвонков и ущемление нервных корешков.
Варикоз и тромбофлебит крупных сосудов стопы приводят к нарушению кровообращения, что влечет за собой недостаточность питания клеток стопы. Развивается варикоз из-за недостаточной эластичности стенок сосудов, что приводит к их выпячиванию и снижению к сокращению. Тромбофлебит объясняется наличием в просвете сосудов кровяного сгустка – тромба, который плотно прикрепляется к внутренней стенке сосуда, перегораживая кровоток.
Обострение боли приходится именно на первые часы после пробуждения, когда за время неподвижности к стопе доставлялось минимум полезных веществ. Боль ноющая, колющая, усиливается при наступании на ровную поверхность.
Болит вся стопа, а также голеностоп и икроножная мышца. Четко определяется отечность стопы.
Определить наличие патологий сосудистой системы нижних конечностей и стоп способен врач-флеболог. В качестве диагностики используют:
Для укрепления стенок сосудов используют венотоники: Троксерутин, Троксевазин, Эскузан, Детралекс. Нормализовать кровоток помогают такие препараты, как: Радомин, Тренпентал, Агапурин. При наличии воспалительного процесса инфекционной природы используют антибиотики. Болевой синдром устраняют анальгетики и НПВС.
Причина неприятных ощущений в стопе по утрам может быть связана с наличием травмы, которая бывает трех видов:
- Растяжение сухожилия – возникает при резких движениях, когда стопа не успевает амортизировать и подстроиться под человека, что бывает при резких скачках, прыжках на месте и падениях с небольшой высоты.
- Разрыв сухожилия – если прыжок с высоты был сильным, а сухожилие хрупким, соединительные волокна очень легко рвутся, лишая стопу подвижности.
- Перелом – чаще всего возникает перелом пяточной кости, поскольку она более уязвима, особенно при падениях с большой высоты и неудачных прыжках.
Больному не удается встать на стопу, а любые движения провоцируют неимоверную боль. Она может быть сковывающей, простреливающей и покалывающей.
Пик боли приходится на то место, где отмечается повреждение целостности стопы. Также неприятные ощущения могут распространяться на всю стопу и голеностоп, частично обездвиживая человека.
Определить наличие травматического повреждения стопы способен травматолог, который изначально осматривает больную конечность, а также сопоставляет полученные данные от пациента о произошедшем происшествии. Для установления диагноза требуется рентген снимок, который покажет целостность костей и сухожилий, подтвердит или опровергнет перелом.
Снизить проявление боли способны комплексные анальгетики: Темпалгин, Пенталгин, Копацил. Для восстановления сухожилий потребуются препараты хондропротекторы, а также гепаринсодержащие мази. В обязательном порядке больному накладывается гипс или тугая повязка, позволяющая обездвижить и зафиксировать конечность в одном положении.
Расстройства нервной системы, которые провоцируют боль в стопе, следующие:
- Эритромелалгия – расширение в объеме сосудов, что вызывает острую, нестерпимую боль.
- Судороги – развиваются при недостатке витаминов группы В, определяются самопроизвольными сокращениями тканей, что вызывает сковывающую боль.
При эритромелалгие боль характеризуется высокой интенсивностью, приливом жара в место возникновения, а также спазмом.
Боль распространяется по всей стопе, но максимально сильно болят пальцы и область под ними.
Для того, чтобы поставить диагноз, достаточно разглядеть клиническую картину и опросить пациента о типах боли. Требуется консультация невропатолога, который на основании ряда опытов с нервными окончаниями, способен оценить всю ситуацию, а также поставить максимально точный диагноз.
Больному назначают комплексную медикаментозную терапию, которая включает такие препараты, как:
- витамины группы В;
- обезболивающие и седативные препараты;
- венотоники;
- препараты с гепарином.
В особо сложных ситуациях может быть произведена резекция поврежденных кровеносных сосудов.
Болезнь развивается при повреждении подошвенной связки – фасции, которая соединяет пяточную кость с головками плюсневых костей. Остеофит (новообразование), который и является пяточной шпорой, оказывает давление на фасцию, раздражая ее ткани.
Острая, сковывающая, простреливающая боль, которая усиливается при малейших движениях стопой и наступании на нее.
Болевой очаг находится именно в пятке, где располагается остеофит, но от ярко выраженных болевых ощущений страдает вся стопа.
Выявить патологию стопы можно с помощью рентген снимка, который укажет на наличие новообразования, провоцирующего боль. Для подтверждения диагноза могут потребоваться дополнительные методы исследования:
- анализ мочи и крови;
- МРТ;
- пальпация области пятки и оценка болевых ощущений.
Консервативное лечение, которое используется на начальных этапах заболевания, предполагает использование медикаментов, способных снять боль, воспаление и отечность мягких тканей фасции. Также эффективны физиотерапевтические процедуры:
- магнитотерапия;
- электроволновая терапия;
- сухое тепло;
- лазерная терапия.
Патология определяется наличием воспалительного процесса в суставной сумке стопы. Бурсит может локализоваться в суставах пальцев стопы и ахиллового сухожилия. В результате нарастания воспалительного процесса стопа приобретает неправильную форму, а любые нагрузки на нее сопровождаются сильной болью, отечность и покраснением.
Боль острая, сковывающая, простреливающая.
Очаг боли находится в месте воспалительного процесса (палец, ахиллово сухожилие), а остальная часть стопы лишь незначительно вовлечена в нарастание боли.
Диагноз ставится преимущественно на основании внешних проявлений: острая боль, деформация сустава, покраснение кожи возле сустава. Для подтверждения диагноза назначают рентгеноскопию, а для выявления возбудителя воспалительного процесса требуется исследование экссудата, взятого из околосуставной сумки.
Первым, что необходимо сделать при лечении бурсита – это зафиксировать сустав в одном положении, ограничив его движения. Это поможет снизить воспалительный процесс, а также не допустить его распространение на соседние ткани.
Устранить отечность помогут НПВС, которые также способствуют снижению боли. Когда неприятные ощущения невозможно терпеть, могут использоваться новокаиновые блокады. Уколы в сумку сустава более эффективны, но проявляют кратковременную эффективность. Физиотерапия, грязевые компрессы и покой стопы ускорят процесс лечения.
В том случае, когда стопа не имеет характерного подъема, развивается плоскостопие. Эта патология не опасна для жизни и в большинстве случаев является врожденной. Однако, при наличии плоскостопия нагрузка всего тела неправильно распространяется на стопу, что чревато развитием других заболеваний: болезни позвоночника, суставов и поясницы.
После чрезмерных нагрузок человек ощущает как «гудят» ноги, отекают и становятся каменными.
Сильнее всего болит именно в том месте, где находится подъем и продольная фасция соприкасается с кожным покровом, но страдает от этого вся стопа и голеностоп, отдавая болями в колено и поясницу.
Выявить плоскостопие способен врач-ортопед, либо хирург, осматривая подошву пациента. Для постановки более точного диагноза и выявления степени плоскостопия может потребоваться рентген снимок.
Обычно лечение плоскостопия основывается на ношении специальной обуви с супинатором, способным придавать стопе правильную анатомическую обувь. Снизить болевые проявления способны мази и крема на основе диклофенака и гепарина.
Неврома – это воспалительный процесс подошвенного нерва, который находится между третьим и четвертым пальцем стопы. Самая распространенная причина – это ношение высоких каблуков и чрезмерные физические нагрузки на стопу.
Пациент изначально чувствует покалывание под пальцами, которое перерастает в жжение в промежности между четвертым и третьим пальцем стопы. При запущенной стадии может наблюдаться онемение всей стопы, а также снижение ее чувствительности.
Жжение возникает между третьим и четвертым пальцем, после чего боль растекается на всю подошву.
Неврома Мортона диагностируется на основании пальпации болезненного участка стопы, а также опроса пациента об ощущениях. Для подтверждения предположений и дифференциации с артритом и артрозом может назначаться рентген снимок или МРТ.
На начальных этапах болезни используют консервативное лечение, направленное на облегчение работы стопы, а также снижение нагрузки на область пальцев. В запущенных ситуациях может потребоваться хирургическое вмешательство, при котором воспаленный участок нерва иссекают.
Эта патология связана с деформацией плюсневых костей стопы, что вызвано чрезмерными физическими нагрузками. В результате плюсневые кости становятся более плоскими, а стопа визуально кажется шире. Маршевая стопа чаще всего развивается у людей, которые не имеют физической подготовки, но испытывают физические перенапряжения в виде длительного хождения или стояния на одном месте.
При хроническом течении недуга боль умеренная, жгучая и покалывающая.
Больше всего страдает средняя доля стопы, поскольку на нее приходится самая большая нагрузка.
В качестве диагностических мер используют осмотр стопы и рентген снимок.
Самый правильный и эффективный подход в лечении маршевой стопы – это полный покой конечности. Снизить боль помогают анальгетики и НПВС.
Выделяют несколько симптомов, появление которых говорит о необходимости немедленного обращения к специалисту:
- Невыносимая боль в стопе, не позволяющая расслабиться и полноценно отдыхать.
- Повышение температуры тела.
- Изменение цвета кожи вокруг очага боли.
- Появление сильной отечности и гематомы.
Не стоит ждать и надеяться, что боль уйдет сама. Ее появление – это сигнал, что стопе требуется помощь специалиста.
Обязательно посмотрите следующее видео
В случае появления острой боли после сна, можно воспользоваться следующими рекомендациями:
- Сделать контрастные ванночки для стопы с морской солью и содой.
- Принять таблетку болеутоляющего.
- Поместить стопы выше уровня головы, полежав в таком положении 20-30 минут.
Таким образом, болезненные и неприятные ощущения в стопе могут возникать не только из-за травмы и перенапряжения. Выделяют ряд патологий, прогрессирование которых вызывает подобные симптомы. Важно не затягивать с диагностикой, а также минимизировать самолечение. Только комплексный подход к проблеме позволит устранить ее быстро и с минимальными потерями для здоровья.
источник