Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
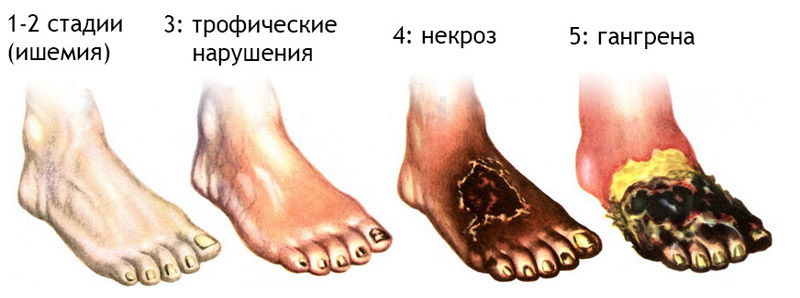
Осложнения сахарного диабета нередко проявляются сосудистыми и неврологическими нарушениями, которые затрагивают нижние конечности. Поэтому всем больным диабетом рекомендуется ежедневно осматривать ступни и голени, чтобы не пропустить начальные проявления диабетической нейропатии.
Любые симптомы в виде покраснения, нарушения чувствительности или мелкие травмы могут быть сигналом о развитии такого тяжелого заболевания, как диабетическая стопа.
Она по данным статистики возникает у 15% диабетиков после 5-6 лет болезни.
При плохой компенсации диабета к полинейропатии присоединяется гнойная инфекция, а также может развиться гангрена, вызывающая необходимость ампутации.
В мире 70% проведенных ампутаций связаны с диабетической нейропатией.
Повреждения сосудов ног при сахарном диабете связаны с избытком глюкозы в крови, которая не может попасть в клетки из-за инсулиновой недостаточности. Ток крови по сосудам снижается, проведение нервных импульсов тормозится. В условиях слабой иннервации и пониженного питания страдает чувствительность тканей, замедляется заживление ран.
Мелкие кожные повреждения в виде трещин, порезов или ссадин превращаются в открытые язвенные дефекты, а под слоем ороговевшего эпителия образуются скрытые язвы. Все это может не замечаться больными, так как не доставляет дискомфорта при низкой чувствительности. Чаще всего язвы образуются в местах повышенной нагрузки, возникающей при ходьбе.
Такие повреждения могут усиливаться при ношении тесной обуви, повышенной сухости кожи и утолщении рогового слоя, при травмировании во время педикюра или хождения босиком.
Закупорка кровеносного сосуда связана с отложением холестерина и кальция, формирующих атеросклеротическую бляшку. Такие изменения при сахарном диабете имеют несколько клинических особенностей:
- Поражение возникает в нижних частях нижних конечностей – в стопе и голени.
- Страдают обе ноги и в нескольких участках.
- Начало в более раннем возрасте, чем у больных без диабета.
- Сопровождается отмиранием тканей
- Язвы могут возникнуть без травм и механических воздействий.
Кожные покровы у больных сахарным диабетом отличаются сухостью и истонченностью, они часто травмируются, особенно в области пальцев. Пусковым механизмом развития неврологических и сосудистых поражений могут быть грибковые инфекции, проведение грубого педикюра или хирургическое удаление вросшего ногтя.
Так как формирование диабетической стопы имеет очень тяжелые последствия в виде ампутации ноги или смерти от сепсиса, который развился вследствие гнойного осложнения, то выявление первых признаков диабетического поражения ног может спаси больному жизнь.
Самым первым признаком является понижение вибрационной чувствительности, затем температурной, болевая и тактильная нарушаются позже. Настораживающим симптомом может быть отечность на ноге ниже икры, в области стоп. Если ноги становятся горячими или холодными, то это значит, что нарушено кровообращение или присоединилась инфекция.
Причиной обратиться к хирургу или подиатру могут быть такие изменения:
- Утомляемость при ходьбе повышена.
- Возникает боль в голенях разной интенсивности при ходьбе или ночью.
- В стопах появились покалывания, жжение, повысилась зябкость.
- Цвет кожи на ногах красный или синюшный.
- Снизился волосяной покров на ногах.
- Ногти стали утолщенными, деформированными, пожелтели.
- Под ногтевой пластинкой возник кровоподтек.
- Палец внезапно покраснел или стал отечным.
Больные также могут отмечать, что ранки или мозоли вместо недели заживают в течение месяца или двух. После затягивания ран остается темный след.
На стопах могут возникнуть язвы, иногда довольно глубокие.
В зависимости от преобладания нарушений иннервации или снабжения кровью выделяют три формы синдрома диабетической стопы. При недостатке проводимости в нервных клетках развивается нейропатическая форма. Для нее характерным признаком является легкое определение пульсации артерий. На ногах появляются выраженные и стойкие отеки.
Стопы при такой форме теплые, цвет кожи обычный или слегка бледный, язва расположена (как на фото) в зоне повышенной нагрузки – в области плюсневых костей. Болевой синдром слабо выражен. Рана влажная, края утолщенные. Чаще поражает молодых людей с сахарным диабетом 1 типа, предрасполагающим фактором может быть злоупотребление алкоголем.
Покраснение ноги при сахарном диабете на фото может быть признаком ишемической формы полинейропатии, при которой нарушения кровоснабжения определяют симптоматику диабетической стопы.
При таком варианте ноги холодные, пульс определить сложно, стопы могут приобретать синюшный оттенок.
Расположена язва в местах самого плохого кровоснабжения – пятки, внешний край стопы, большой палец. Кожа вокруг раны тонкая. При этом больных беспокоит боль в состоянии покоя, усиливающаяся ночью, при ходьбе они часто вынуждены останавливаться из-за сильной боли.
Смешанная форма чаще всего диагностируется у больных диабетом, в ней комбинируются симптомы ишемии и неврологические нарушения. Факторами риска развития диабетической стопы являются:
- Длительность диабета более 10 лет.
- Декомпенсированный или лабильный сахарный диабет.
- Курение.
- Больные, перенесшие инфаркт или инсульт.
- Злоупотребление алкоголем.
- При склонности к образованию тромбов.
- Выраженное ожирение.
- Варикозная болезнь.
Для диагностики степени поражения больным проводят полное обследование: анализы крови на содержание глюкозы и биохимический анализ, определение функции почек, рентгенологические и ангиографические исследования. Невропатолог проводит проверку сохранности рефлексов и чувствительности к боли, прикосновениям, вибрации и температуре.
Для определения кровотока проводится допплерометрия, измеряется давление в сосудах ног. При наличии язвы берется посев на микрофлору и чувствительность к антибактериальным препаратам.
Лечение диабетической стопы начинается с приведения уровня глюкозы в крови к целевым показателям. Если больной получал таблетки для снижения сахара, то его полностью переводят на инсулин или комбинируют введение пролонгированного инсулина и антидиабетических препаратов в таблетках.
Снятие болевого синдрома при диабетической полинейропатии проводится такими препаратами:
- Противосудорожные (Финлепсин, Габалепт).
- Обезболивающие (Дексалгин, Нимесулид).
- Антидепрессанты (Венлафаксин, Клофранил).
- Крем с лидокаином.
Лечение препаратами тиоктовой кислоты (Тиогамма, Берлитион), а также инъекциями витаминов группы В (Мильгамма, Нейробион) помогает восстановить чувствительность тканей и ускорить заживление язвенного дефекта. Для улучшения кровообращения применяются препараты Дипиридамол, Актовегин, Пентоксифиллин.
Кроме этого, проводится обработка язв, разгрузка пораженной конечности. При язвах на голени нужно стараться чаще находиться в горизонтальном положении. Используются также специальные ортопедические приспособления для снятия нагрузки на стопу. В борьбе с данным заболеванием физиотерапия при сахарном диабете в комплексном лечении дает положительные результаты.
При присоединении инфекции назначается лечение антибиотиками на длительный срок до заживления язвы.
Также проводится интенсивная терапия для лечения сопутствующих болезней, затрудняющих восстановление больных: анемии, поражений почек, печени.
Для больного сахарным диабетом осмотр ног при ежедневных гигиенических процедурах является важным методом профилактики осложнений нейропатии. Все ранки или порезы нужно обработать Мирамистином или Хлоргексидином, водным раствором фурацилина. Нельзя использовать спиртсодержащие растворы.
Для лечения язв используются гель Солкосерил, Актовегин, Ируксол. При проведении педикюра нельзя пользоваться лезвиями, лучше использовать аппаратные методики. Ноги нужно смазывать детским кремом для предотвращения сухости или специальными мазями для диабетиков: Бальзамед, Альпресан.
При надевании обуви ее нужно осмотреть на целостность стелек, отсутствие камешков, жестких складок или рубцов, которые могут травмировать кожу стопы. Обувь должна быть подобрана точно по размеру и высоте подъема. При этом нельзя использовать узкие носки, сжимающие пальцы. Для домашнего ношения выбираются тапки с закрытой пяткой и носком.
Также рекомендуются такие меры профилактики развития диабетической стопы:
- Полный отказ от курения и алкоголя.
- Нельзя допускать переохлаждения ног.
- При проведении ножных ванночек их температура должна быть около 36 градусов.
- При плохом зрении нельзя самостоятельно обрезать ногти.
- Не рекомендуется ходить босиком даже в домашних условиях.
- Не использовать грелки, батареи и калориферы для согревания ног.
Главным методом профилактики всех осложнений сахарного диабета является контроль за уровнем сахара в крови. Для этого нужно ежедневно использовать прибор для измерения глюкозы в крови а также раз в три месяца определять уровень гликированного гемоглобина и посещать эндокринолога для коррекции лечения. Не реже раза в год рекомендуется консультация педиатра и невропатолога.
В видео в этой статье подробно рассказано о диабетической нейропатии.
- Стабилизирует уровень сахара надолго
- Восстанавливает выработку инсулина поджелудочной железой
Узнать больше…
Если у вас диабет, внимательно следите за своими ногами. Ваш лечащий врач тоже обязан проводить тщательный осмотр, а не верить на слово пациенту. Дело в том, что некоторые люди могут и не подозревать, что подвергаются риску.
Каждый человек, страдающий сахарным диабетом, должен ежегодно обращаться к специалисту для проверки состояния ног.
Если врачи обнаружат какие-либо изменения, вам придется посещать лечебные учреждения как минимум в два раза чаще.
Главным симптомом появляющихся осложнений является снижение чувствительности ног. Чаще всего – это температурная, болевая, вибрационная и тактильная чувствительность.
Вас должны побеспокоить такие признаки:
- Появление любых открытых ран (причем независимо от степени их серьезности и размера).
- Мозоли и раны, которые либо долго заживают, либо совсем не затягиваются (это относится и костным повреждениям).
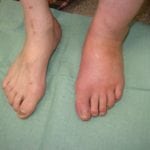
- Отёк ног при сахарном диабете (стопы и колени).
- Кожа нижних конечностей приобретает синеватый, красный или чёрный оттенок.
- После заживления порезов или ранок остаются коричневые или синеватые следы.
- Резко уменьшается волосяной покров на ногах.
- Пациент испытывает болезненные ощущения при ходьбе и даже во время отдыха.
- Даже мелкие царапинки заживают очень долго (1-2 месяца).
- При сахарном диабете сильно мёрзнут ноги.
- По ночам и в моменты отдыха не дают покоя сильные болевые ощущения в голенях.
Нижнюю часть стопы и пятки можно проверить на предмет трещин и порезов тщательно ощупав эти места. Чтобы определить наличие ранок на пальцах ноги и верхней части стопы нужно проводить тщательный осмотр.
Не забывайте про область между пальцев, правда, там трудно заметить повреждения, поэтому вам пригодиться зеркало.
Если при сахарном диабете наблюдается отёчность ног, есть опасность появления нейропатии, приводящей как к онемению пальцев и ступней, так и к опуханию конечностей.
Также есть вероятность развития первой стадии диабетической нефропатии, в результате возникновения которой происходит патология почек, скапливание жидкости в организме и возникновение отеков.
Появлению отёков ног при сахарном диабете сопутствуют самые разнообразные причины. Зачастую пациент может страдать сердечной недостаточностью, как раз вызывающей подобные побочные действия.
Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Иногда отёчность ног возникает из-за варикозного расширения вен. Поражённые диабетом почки также характеризуются тем, что по утрам у больного опухают ноги. Чтобы поставить верный диагноз врачи настоятельно рекомендуют пациентам проходить обследование.
При употреблении лекарств, используемых для терапии болезней суставов с целью избавления от боли в конечностях, результат будет нулевым.
Лишь правильный диагноз, грамотно подобранные способы лечения, хорошая диета, плюс курс оздоровительных физических упражнений помогут вам избежать осложнений.
Подобная болезнь ног характеризуется ещё одним неприятным симптомом – мёрзнущими конечностями. Может появиться лёгкое покалывание или онемение кончиков пальцев.
Бывает, что ноги немеют полностью. В таких случаях создаётся ощущение, будто они «наливаются свинцом». Рекомендуем записаться на прием в кабинет диабетической стопы, чтобы избежать развития осложнений.
К диабетической нейропатии относятся такие признаки:
- Боль при передвижении.
- Судороги (обычно по ночам).
- «Пекут» подошвы.
- Болевые ощущения во время отдыха.
При таком заболевании ног врачи назначают специальные препараты, снимающие боль.
Для профилактики выписывают лекарства альфа-липоевой кислоты:
Они эффективно снимают все симптомы диабетической полинейропатии (список) и повышают чувствительность. В сочетании с этими препаратами назначают витамины группы В – нейровитан, мильгамма, нейрорубин.
В домашних условиях для согревания ног можно воспользоваться обычными шерстяными носками.
- Принимать горячие ванны для ног.
- Использовать электрическую грелку.
- Греть ноги возле каминов и печей.
Из-за низкой чувствительности конечностей, есть большая вероятность получения ожога. Поэтому лучше не рисковать.
Существует масса способов лечения ног при сахарном диабете. Однако перед тем как действовать, нужно знать – что можно делать, а чего нельзя ни под каким предлогом.
- Для получения положительного и эффективного результата профилактики необходимо постоянно следить за тем, чтобы уровень сахара в крови был в норме (читать про нормы тут). Благодаря этому вы сможете избежать таких серьёзных неприятностей, как гангрена и флегмона.
- При появлении малейших проявлениях нарушений кожи используйте антимикробные растворы вроде мирамистина и хлоргексидина.
- Не вздумайте лечить повреждения стоп самостоятельно. Особенно, этот запрет распространяется на попытки применять «народные средства». Лучше обратится за помощью к профессионалам.
- Немедленно отправляйтесь в больницу в случае (даже малейшего) воспаления конечностей. Или при появлении новых симптомов.
- При необходимости лечения стоп обратитесь к подиатру, а если требуется операция на сосуды ног – к ангиологу.
Если пренебрегать этими правилами, можно получить инфекцию или повреждение стопы, которые в результате приведут к ампутации.
Больные сахарным диабетом испытывают острое нарушение кровообращения в конечностях, что часто приводит к страшному осложнению – гангрене ног.
Некротическое поражение тканей на начальном этапе остается незамеченным. Не начатое своевременно лечение способствует дальнейшему развитию некроза, и в результате пациент рискует лишиться нижней конечности и даже жизни.
Основной причиной возникновения гангрены является повышенное содержание сахара в крови, который негативно влияет на проводимость нервных импульсов и на состояние сосудов.
Количество кислорода, поступающего в пораженные конечности, становится недостаточным, кожа теряет чувствительность и ткани начинают отмирать.
На поверхности появляются ранки и трофические язвы, через которые в ослабленный организм попадают инфекции.
Факторами, провоцирующими гангрену, могут выступать:
- полинейропатия;
- снижение проходимости сосудов, вызванное образованием атеросклеротических бляшек;
- снижение иммунитета. Организм не в состоянии справиться с инфекцией;
- низкая скорость регенерирующих процессов в тканях;
- инфицирование бактериями;
- нарушение кровоснабжения мозга, сердца и легких;
- тромбофлебит.
Привести к омертвению тканей способны и такие причины, как:
- курение — никотин сужает сосуды и способствует появлению тромбов;
- ожирение;
- большая кровопотеря, вызванная травмами ног;
- интоксикация ядовитыми веществами;
- термическое поражение тканей конечностей;
- обувь, нарушающая кровообращение в стопе.
При сахарном диабете больше половины пациентов замечают признаки развития диабетической стопы, когда процесс некротизации запущен и медикаментозное лечение уже неэффективно.
Различают два вида диабетической стопы – сухая и влажная.
Сухая гангрена (см. фото) чаще возникает сразу на двух конечностях в результате недостаточного питания мышечных волокон. Такой вид некроза развивается длительно, в течение нескольких лет и характерен для больных с нормальной или недостаточной массой тела.
Уменьшение объема кровоснабжения вызывает усыхание мышц, что в дальнейшем приводит к омертвению, почернению и мумифицированию пальцев стопы и их самостоятельной ампутации.
Сухая гангрена не оказывает отравляющего действия на организм больного и не представляет опасности для жизни.
Влажная гангрена (см. фото) прогрессирует быстро, иногда для ее развития достаточно нескольких часов. Причиной возникновения становится инфицирование пораженной конечности на фоне острого кислородного голодания тканей.
Занесенная инфекция может привести развитие сухой гангрены во влажный некроз. Это происходит у людей с избыточной массой тела, склонных к отекам.
Стремительное воспаление сопровождается сильной болью и вызывает отекание и потемнение ноги. Начинается загнивание конечности, что может закончиться заражением крови.
Влажная гангрена – опасное осложнение, требующее незамедлительного лечения из-за способности привести к летальному исходу.
Также существуют различия в типах происхождения некрозного процесса:
- остеопатический – возникают повреждения костных тканей и опорно-двигательной системы;
- нейропатический – результат нарушения функций нервных клеток;
- ангиопатический – появляется на фоне деструктивного изменения сосудов;
- смешанный – объединяет разные виды осложнения.
Чтобы не пропустить развитие гангрены необходимо обращать внимание на такие возможные ее проявления, как:
- потеря чувствительности ног;
- ощущение онемения или покалывания;
- конечности часто мерзнут в результате нарушения кровообращения;
- бледный цвет кожи на ступнях, позже нога краснеет или синеет;
- ноги часто устают;
- изменяется цвет и структура ногтей, повышается их ломкость и восприимчивость к грибковым инфекциям;
- появляется неустойчивая походка с выраженной хромотой;
- могут возникнуть лихорадка и приступы тошноты.
Обнаружив подобные признаки, стоит, не откладывая, пройти обследование и начать лечение.
По изменению окраски кожных покровов ног можно заметить, как начинается некротическое поражение тканей конечностей.
При сухом некрозе происходят следующие изменения:
- наблюдается покраснение пальцев;
- краснота спадает, и кожа бледнеет;
- появляется синюшный оттенок;
- отмирающие пальцы становятся черными;
- видна отчетливая граница между пораженными и здоровыми тканями.
Прогрессирующая патология уже не может оставаться незамеченной.
Признаки отмирания становятся выраженными:
- на фоне нормального самочувствия беспокоят болевые ощущения в ногах;
- конечности становятся бесчувственными к внешним воздействиям;
- более четко различаются отмирающие и здоровые ткани;
- пропадает пульс в ноге;
- происходит деформация стопы и ее усыхание.
Влажная гангрена проявляется несколько иначе:
- на бледной коже становится заметна венозная сетка;
- конечности опухают;
- на начальном этапе отсутствует разница между больными и неповрежденными участками.
Отчетливо заметными симптомами проявляет себя запущенная влажная гангрена:
- интенсивная боль, не поддающаяся обезболиванию;
- кожа чернеет и покрывается пузырями, содержащими гной;
- из язв и ран появляется неприятный запах;
- наблюдается высокая температура и низкое давление, усиливается тахикардия;
- возникает рвота, дрожь в ногах, приступы судорог.
Видео-сюжет об этапах развития некроза при сахарном диабете:
Лечение осложнения зависит от вида гангрены и от степени запущенности некроза. Сухая гангрена на ранних этапах легче поддается медикаментозной терапии. Первостепенная задача консервативного лечения заключается в снижении уровня глюкозы в крови и в восстановлении кровообращения в конечностях.
Влажная гангрена способна привести к заражению крови и летальному исходу, поэтому является показанием к ампутации конечности для сохранения жизни пациента.
Консервативное лечение направленно на достижение таких результатов:
- Нормализация и контроль содержания сахара в крови.
- Обезболивание. Могут применяться инъекции новокаина, спазмолитики.
- Восстановление кровоснабжения. Назначаются Актовегин, Трентал.
- Устранению тромбов поможет Гепарин.
- Блокировать инфекционное заражение способны антибиотики.
- Устраняются последствия отравления организма продуктами гниения.
- Для устранения нагрузки на конечности соблюдается постельный режим.
- Восстановят иммунитет комплексы витаминов.
В комплексе проводят антисептическую обработку язв, снимают отеки, корректируют питание.
В консервативной терапии используются и нетрадиционные способы лечения ран:
- Немного шокирующим методом является использование мух для затягивания язв. Личинки, помещенные в рану, съедают поврежденные гниением ткани и обеззараживают ее, что приводит к быстрому заживлению.
- Применение кислородной камеры. Пораженная конечность обрабатывается кислородом в специальном аппарате, после чего раны затягиваются.
При влажном некрозе показано хирургическое вмешательство. В тяжелых случаях приходится удалять пораженную конечность с захватом значительной части здорового участка. Например, при гниении пальца ампутируется вся стопа. Такие радикальные методы не исключают вероятности летального исхода через некоторое время, особенно у пациентов преклонного возраста.
По возможности хирурги стараются сохранить ногу и применяют удаление только поврежденных участков, очищая и восстанавливая прилегающие ткани. После операции проводиться противовоспалительное лечение антибиотиками и гормонами.
Если процесс некроза находится в начальной стадии, могут применяться менее травмирующие методы:
- Шунтирование. В результате пораженный бляшкой или тромбом сосуд не препятствует нормальному процессу кровообращения. Ткани получают достаточно питания и развитие гангрены удается купировать.
- С помощью аппаратного воздействия можно удалить образовавшийся тромб из сосуда.
- Стенирование. Устанавливают стен, расширяющий узкий просвет артерии.
Эти способы помогут избежать ампутации и сохранят подвижность ноги.
В качестве вспомогательных мер можно попробовать обратиться к средствам народной медицины. Гангрена является опасным осложнением, поэтому полагаться только на целебные мази и снадобья нельзя.
Весь комплекс терапии должен быть согласован с врачом, иначе самолечение может повлечь за собой ухудшение состояния.
- Хлеб из ржаной муки посыпать солью и хорошо пережевать. Из кашицы сделать компресс на пораженный участок.
- Свежую говяжью печень прикладывать на длительное время к больным местам. Должны образоваться нарывы, которые следует проткнуть простерилизованной иголкой. Такой компресс помогает даже в самых тяжелых случаях.
- Клубни картофеля с розовой кожурой мелко измельчить и каждые два часа делать компрессы.
- Приготовить простоквашу, лучше из натурального жирного молока, смачивать в ней ткань, сложенную в несколько слоев и наматывать на больной участок. Сверху обернуть целлофаном и сухой тканью. Оставить компресс на всю ночь. Повторять процедуру 4 недели.
- Измельчить в кашу листья алоэ и соединить с солью в пропорции 1:9. Поврежденную конечность обильно промыть перекисью водорода и приложить алоэ. Оставить на двое суток. Повторять 10 раз.
- Свиной жир, подсолнечное масло, канифоль, мед и мыло хозяйственное соединить в равных долях и прокипятить. После остывания смешать с измельченными зубчиками чеснока, луком и листьями алоэ (тоже в равных пропорциях). В теплом виде наносить на больные места.
- Промыть пораженный участок перекисью водорода. Смазать березовым дегтем. Если гангрена сухая, то заменить на масло облепихи. Смешать пузырек рыбьего жира с 10 ч. л. меда и пропитать кусок ткани. Ткань наложить на смазанный дегтем участок. Повязку закрепить и оставить до утра. Утром повязку снять и через полчаса наложить новую. Медовую смесь нужно держать в прохладном месте.
Эти средства облегчат течение заболевания и ускорят выздоровление, но только в сочетании с медикаментозным лечением, назначенным врачом.
Видео-материал о лечении диабетической стопы лекарственными и народными средствами:
Больным сахарным диабетом необходимо внимательно контролировать состояние своих ног.
Соблюдение несложных правил значительно снизит вероятность развития гангрены:
- Следить за уровнем глюкозы в крови.
- Чаще двигаться. Ходьба или легкие пробежки способствуют улучшению кровотока. Имитировать движения можно и на кровати.
- Каждый день устраивать ногам холодный душ. После него жестко растереть полотенцем.
- Полезны будут теплые ванночки с морской солью или горчицей.
- Регулярный прием разжижающих кровь препаратов предупредит развитие тромбов.
- Осторожно обращаться с мозолями и ранками на ногах, не допуская проникновения в них инфекций.
- Носить подходящую по размеру обувь.
- Избегать грибкового поражения ступней.
источник
Как сахарный диабет 1 и 2 типа влияет на ноги, почему сильно болят конечности при диабете, что нужно делать, какое необходимо проводить лечение? Если присутствует постоянное повышение глюкозы в крови, организм начинает искать альтернативные пути выведения ее избытка.
Это приводит к ухудшению проводимости нервных импульсов к периферическим тканям и разрушению структуры нейронов. Нарушается кислородное питание тканей, из-за снижения кислотно-щелочного баланса кровь густеет, могут образовываться тромбы.
Все это приводит к кислородному голоданию тканей, снижению чувствительности конечностей и поражению ног нейропатией, гангреной при сахарном диабете, на фото пациент с заболеванием диабетической стопы.
Большой палец ноги состоит из фаланг, межфаланговых суставов и плюсневой кости. Также имеются сосуды, мягкие ткани, ноготь. Все это может болеть при травмах, заболеваниях и т.д.
По локализации боли можно сделать первоначальный диагноз:
- болит подушечка – к этому может привести мозоль, гематома, заноза;
- опух большой палец у ногтя – возможно врастание в мягкие ткани, нагноение;
- болит сустав – причинами могут выступать тесная обувь, физическая нагрузка, травмирование пальца, но нельзя исключить и патологию сустава.
При неправильном срезе ноготь начинает врастать в мягкие ткани большого пальца, что создает ощутимую боль при ходьбе. Если не устранить вросший ноготь, ходить становится все труднее, верхний участок пальца начинает краснеть и опухать.
Вросший ноготь необходимо срезать. Но доверить это дело лучше хирургу, который сделает это профессионально и практически безболезненно. В дальнейшем необходимо научиться правильно срезать ноготь при педикюре или же обращаться в салон к профессионалу.
Заболевание, при котором происходит искривление плюсневого сустава большого пальца. Возможные причины:
- плоскостопие;
- генетика;
- эндокринные нарушения.
При вальгусной деформации помогают ортопедические накладки, не позволяющие сместиться суставу с помощью фиксатора. Могут быть назначены обезболивающие и противовоспалительные средства.
Могут помочь облегчить боль деформированного пальца отвары и настои из прополиса. Широко известны в применении скипидарные ванны, а также прикладывание мазей из желчи, смеси из острого перца с нашатырем.
Глина широко известна в народной медицине как отличное средство для снятия воспаления, раздражения и жжения кожи. В лечении вальгусной деформации она тоже известна. Рецепт:
- красная глина – 50 гр;
- морская соль – 1 ст. ложка;
- скипидар – 6 капель.
Такую смесь нужно приложить к больному суставу большого пальца ноги и держать до ее затвердевания. Курс – 2 недели.
1. В большинстве случаев боли в пальцах ног бывают вызваны такими заболеваниями: артритом, артрозом или нарушением кровообращения.
Болевые ощущения в пальцах ног могут быть вызваны целым рядом нарушений, среди которых можно выделить следующие:
- подагра;
- дерматологические заболевания.
Больному диабетом необходимо ежедневно делать осмотр ноги, чтобы вовремя заметить наступление беды. Вот какие признаки диабетического поражения сосудов нижних конечностей.
- Кожа на ногах иссушается, и на ней появляются участки шелушения. Из-за постоянной сухости кожи больного беспокоит зуд.
- На коже появляются участки побеления или, наоборот, повышенной пигментации.
- У мужчин на голенях выпадают волосы.
- Кожа становится бледной и холодной.
- Иногда она может приобретать синеватый оттенок.
Когда пациенты жалуются на боль в пальцах ног, необходимо помнить, что это только один из вероятных симптомов заболевания, но в то же время его можно считать основным. Поэтому для начала нужно детализировать симптомы, которые озвучиваются на приеме врача. Если мы говорим о боли, то нужно дать ей подробную характеристику:
- Острая или тупая.
- Локальная или распространенная.
- Умеренная, сильная или слабая.
- Периодическая или постоянная.
- Длительная или кратковременная.
Как правило, болевые ощущения усиливаются при ходьбе, беге или других движениях с нагрузкой на стопу. Часто они сохраняются и в покое.
Такая ситуация нередко сопровождается местными проявлениями: покраснение, отек в области пальца. Все это приводит к нарушению его двигательной функции, а пациент испытывает затруднения в повседневной и профессиональной деятельности.
В зависимости от причины, могут присутствовать и другие симптомы. Для их рассмотрения следует подробнее исследовать наиболее распространенные заболевания, при которых беспокоят нижние конечности и говорят, что болит или опух палец на стопе.
Что делать, если при сахарном диабете болят ноги, как снять боль в конечностях, какое необходимо принимать лечение? Прежде всего, у пациентов стабилизируют уровень гликемии. Для этого назначают введение инсулина короткого действия или препараты, понижающие сахар в крови.
Для уменьшения вязкости крови назначают лечение медикаментами, способствующими ее разжижению. Для исключения риска закупорки сосудов, прописывают сосудорасширяющие средства. Больные диабетом должны исключить из рациона животные жиры, которые способствуют накоплению вредного холестерина в крови. Нельзя отменять низкоуглеводную диету.
Как можно избавиться от болей при сахарном диабете? Для нормализации обменных процессов, работы сердечно-сосудистой системы и восполнения дефицита микроэлементов необходимо принимать витаминный комплекс, есть побольше свежих фруктов и овощей. Болевой синдром снимают нестероидными противовоспалительными препаратами. Вывести избытки глюкозы из нервных тканей помогает Альфа-липоевая кислота.
Язвы и раны обрабатывают антисептиками, противовоспалительными мазями, дополнительно назначают лечение антибиотиками, если присутствует гнойный процесс. Показаны регулярные физические нагрузки, проведение лечебной физкультуры, массажа конечностей.
Полностью вылечить патологию нельзя, лечебные мероприятия направлены на улучшение самочувствия пациента, снятие острых симптомов, предотвращение инвалидности и потери конечности.
Больной диабетом должен помнить о том, что только адекватное лечение основного заболевания поможет избавиться от болей в ногах и от других осложнений. В первую очередь, необходимо производить тщательный контроль уровня сахара. Без этого успешное лечение болезней ног невозможно. Лечение диабетической стопы необходимо и для того, чтобы не допустить ампутации и тем самым сохранить возможность ходить.
Часто хирург может предлагать удалить омертвевшие ткани. Нельзя отказываться от такого лечения. Иначе образовавшиеся язвочки могут инфицироваться, что усложнит течение диабета.
Любая причина, приводящая к появлению боли и опухоли в большом пальце ноги, требует своевременного и адекватного лечения. Особенно важно это для заболеваний кровеносной системы, оказывающих негативное влияние на весь организм. В каждом случае лечение должно подбираться индивидуально, с учетом степени тяжести и характера патологии.
Когда опух и болит большой палец на ноге или другие суставы стопы, нужно активно лечить выявленное заболевание. После необходимого диагностического обследования врач разрабатывает индивидуальную терапевтическую программу. Она направлена на устранение причины патологии и нормализацию нарушенных процессов в организме.
Если опух первый палец стопы из-за подагры, развился сахарный диабет или остеоартроз, то необходимо уделить большое внимание лечебному питанию. Такая диета должна исключать прием жирных сортов мяса, наваристых бульонов, сладостей, солений и маринадов.
Лучше избегать жареных и копченых продуктов, а обогащать рацион свежими овощами, несладкими фруктами, зеленью. Всегда следует пить достаточное количество жидкости.
Это очень поможет в лечении.
Чаще всего проблемы с пальцами на ногах начинают лечить медикаментозно. Для этого применяют различные средства, которые будут воздействовать на многие звенья патологического процесса. Исходя из клинической ситуации, выбирают определенные препараты:
- Нестероидные противовоспалительные (диклофенак, мелоксикам).
- Сосудистые (Солкосерил).
- Улучшающие микроциркуляцию (пентоксифиллин).
- Антиагреганты (аспирин).
- Витамины ( Мильгамма ).
- Антиоксиданты (мексидол).
- Противоотечные (L-лизина эсцинат).
В отдельных случаях необходимы противодиабетические и противоподагрические средства.
Любой препарат должен применяться в строгом соответствии с рекомендациями врача и в предписанных дозировках.
Когда болят пальцы на ногах, в комплекс лечения включают физические методы. Они помогают уменьшить воспаление и отек, улучшить кровоток и нервную проводимость, ускорить регенерацию. Часто используют электрофорез с различными лекарствами, парафино- и магнитотерапию, лазерное и волновое лечение. При хронических болезнях показана санаторно-курортная терапия.
Любая патология костно-суставной системы требует использования элементов лечебной гимнастики. Для стопы также разработаны специальные упражнения, которые будут улучшать функцию ходьбы и опоры.
Но следует помнить, что к занятиям можно приступать только после того, как исчезнет воспалительная опухоль и остальные признаки обострения. Кроме того, лечение должно включать и массаж, который пациенты даже могут проводить самостоятельно.
Когда беспокоят боли в нижних конечностях, следует прежде всего определить их причину. После этого врач сможет назначить адекватное лечение выявленного заболевания.
При воспалении сустава на ноге, как правило, снижается возможность двигаться, сустав отекает или опухает, и в нем появляется боль не только при ходьбе и в спокойном состоянии. Это общие симптомы для самых разных заболеваний.
Почему болят пальцы ног? В этой статье вы узнаете о возможных причинах того, почему болит большой палец на ноге и что нужно делать в таком случае.
Как лечить больные ноги при сахарном диабете в домашних условиях? Пациентам необходимо носить удобную обувь, которая не натирает пальцы. Необходимо регулярно проверять состояние конечностей, пальцев, стоп, так как появление ран может протекать безболезненно из-за потери чувствительности.
Полезно совершать ежедневные пешие прогулки, делать массаж конечностей. Следует осторожно принимать ванну, температуру воды нужно пробовать рукой, чтобы не допустить ожога.
Полезно делать теплые ванночки для ног с добавлением целебных трав, это способствует притоку крови и улучшению ее циркуляции. После этого необходимо надевать теплые носки. Противопоказаны такие процедуры при наличии гнойных язв, воспалительного процесса.
Диетотерапия позволяет контролировать уровень гликемии, что в разы снижает возможность развития осложнений, поражающих нижние конечности. Нельзя нарушать питательный режим, пропускать прием медикаментов или инъекции инсулина.
Для профилактики проблем с ногами и развития нейропатии или ангиопатии следует регулярно посещать врача, проводить поддерживающее лечение. Режим питания, отказ от вредных привычек, здоровый образ жизни помогут предотвратить диабетические осложнения.
Профилактика болезненности первого пальца ноги заключается в выполнении некоторых правил. Важно:
- Приобретать только удобную обувь, правильно подобранную по размеру.
- Носить высокие каблуки не более 2-3 часов в сутки.
- Не увлекаться жирной пищей, алкоголем, курением.
- Избегать всевозможных травм.
- Своевременно ухаживать за ногами, правильно состригать ногти.
Нормализация веса не менее важна для правильной циркуляции крови и работы суставов ног.
» alt=»»>
Боль в большом пальце ноги может быть симптомом серьёзного заболевания. Обязательно обратитесь к доктору и используйте народные методы только при согласовании с ним. Внимательное отношение к своему организму и своевременное обращение к врачу – главный рецепт для здоровья ног.
источник
Осложнения сахарного диабета нередко проявляются сосудистыми и неврологическими нарушениями, которые затрагивают нижние конечности. Поэтому всем больным диабетом рекомендуется ежедневно осматривать ступни и голени, чтобы не пропустить начальные проявления диабетической нейропатии.
Любые симптомы в виде покраснения, нарушения чувствительности или мелкие травмы могут быть сигналом о развитии такого тяжелого заболевания, как диабетическая стопа.
Она по данным статистики возникает у 15% диабетиков после 5-6 лет болезни.
При плохой компенсации диабета к полинейропатии присоединяется гнойная инфекция, а также может развиться гангрена, вызывающая необходимость ампутации.
В мире 70% проведенных ампутаций связаны с диабетической нейропатией.
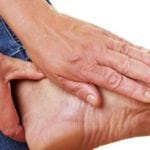
Мелкие кожные повреждения в виде трещин, порезов или ссадин превращаются в открытые язвенные дефекты, а под слоем ороговевшего эпителия образуются скрытые язвы. Все это может не замечаться больными, так как не доставляет дискомфорта при низкой чувствительности. Чаще всего язвы образуются в местах повышенной нагрузки, возникающей при ходьбе.
Такие повреждения могут усиливаться при ношении тесной обуви, повышенной сухости кожи и утолщении рогового слоя, при травмировании во время педикюра или хождения босиком.
Закупорка кровеносного сосуда связана с отложением холестерина и кальция, формирующих атеросклеротическую бляшку. Такие изменения при сахарном диабете имеют несколько клинических особенностей:
- Поражение возникает в нижних частях нижних конечностей – в стопе и голени.
- Страдают обе ноги и в нескольких участках.
- Начало в более раннем возрасте, чем у больных без диабета.
- Сопровождается отмиранием тканей
- Язвы могут возникнуть без травм и механических воздействий.

Так как формирование диабетической стопы имеет очень тяжелые последствия в виде ампутации ноги или смерти от сепсиса, который развился вследствие гнойного осложнения, то выявление первых признаков диабетического поражения ног может спаси больному жизнь.
Самым первым признаком является понижение вибрационной чувствительности, затем температурной, болевая и тактильная нарушаются позже. Настораживающим симптомом может быть отечность на ноге ниже икры, в области стоп. Если ноги становятся горячими или холодными, то это значит, что нарушено кровообращение или присоединилась инфекция.
Причиной обратиться к хирургу или подиатру могут быть такие изменения:
- Утомляемость при ходьбе повышена.
- Возникает боль в голенях разной интенсивности при ходьбе или ночью.
- В стопах появились покалывания, жжение, повысилась зябкость.
- Цвет кожи на ногах красный или синюшный.
- Снизился волосяной покров на ногах.
- Ногти стали утолщенными, деформированными, пожелтели.
- Под ногтевой пластинкой возник кровоподтек.
- Палец внезапно покраснел или стал отечным.
Больные также могут отмечать, что ранки или мозоли вместо недели заживают в течение месяца или двух. После затягивания ран остается темный след.
На стопах могут возникнуть язвы, иногда довольно глубокие.
Стопы при такой форме теплые, цвет кожи обычный или слегка бледный, язва расположена (как на фото) в зоне повышенной нагрузки – в области плюсневых костей. Болевой синдром слабо выражен. Рана влажная, края утолщенные. Чаще поражает молодых людей с сахарным диабетом 1 типа, предрасполагающим фактором может быть злоупотребление алкоголем.
Покраснение ноги при сахарном диабете на фото может быть признаком ишемической формы полинейропатии, при которой нарушения кровоснабжения определяют симптоматику диабетической стопы.
При таком варианте ноги холодные, пульс определить сложно, стопы могут приобретать синюшный оттенок.
Расположена язва в местах самого плохого кровоснабжения – пятки, внешний край стопы, большой палец. Кожа вокруг раны тонкая. При этом больных беспокоит боль в состоянии покоя, усиливающаяся ночью, при ходьбе они часто вынуждены останавливаться из-за сильной боли.
Смешанная форма чаще всего диагностируется у больных диабетом, в ней комбинируются симптомы ишемии и неврологические нарушения. Факторами риска развития диабетической стопы являются:
- Длительность диабета более 10 лет.
- Декомпенсированный или лабильный сахарный диабет.
- Курение.
- Больные, перенесшие инфаркт или инсульт.
- Злоупотребление алкоголем.
- При склонности к образованию тромбов.
- Выраженное ожирение.
- Варикозная болезнь.

Для определения кровотока проводится допплерометрия, измеряется давление в сосудах ног. При наличии язвы берется посев на микрофлору и чувствительность к антибактериальным препаратам.
Лечение диабетической стопы начинается с приведения уровня глюкозы в крови к целевым показателям. Если больной получал таблетки для снижения сахара, то его полностью переводят на инсулин или комбинируют введение пролонгированного инсулина и антидиабетических препаратов в таблетках.
Снятие болевого синдрома при диабетической полинейропатии проводится такими препаратами:
- Противосудорожные (Финлепсин, Габалепт).
- Обезболивающие (Дексалгин, Нимесулид).
- Антидепрессанты (Венлафаксин, Клофранил).
- Крем с лидокаином.
Лечение препаратами тиоктовой кислоты (Тиогамма, Берлитион), а также инъекциями витаминов группы В (Мильгамма, Нейробион) помогает восстановить чувствительность тканей и ускорить заживление язвенного дефекта. Для улучшения кровообращения применяются препараты Дипиридамол, Актовегин, Пентоксифиллин.
Кроме этого, проводится обработка язв, разгрузка пораженной конечности. При язвах на голени нужно стараться чаще находиться в горизонтальном положении. Используются также специальные ортопедические приспособления для снятия нагрузки на стопу. В борьбе с данным заболеванием физиотерапия при сахарном диабете в комплексном лечении дает положительные результаты.
При присоединении инфекции назначается лечение антибиотиками на длительный срок до заживления язвы.
Также проводится интенсивная терапия для лечения сопутствующих болезней, затрудняющих восстановление больных: анемии, поражений почек, печени.
Для больного сахарным диабетом осмотр ног при ежедневных гигиенических процедурах является важным методом профилактики осложнений нейропатии. Все ранки или порезы нужно обработать Мирамистином или Хлоргексидином, водным раствором фурацилина. Нельзя использовать спиртсодержащие растворы.
Для лечения язв используются гель Солкосерил, Актовегин, Ируксол. При проведении педикюра нельзя пользоваться лезвиями, лучше использовать аппаратные методики. Ноги нужно смазывать детским кремом для предотвращения сухости или специальными мазями для диабетиков: Бальзамед, Альпресан.
При надевании обуви ее нужно осмотреть на целостность стелек, отсутствие камешков, жестких складок или рубцов, которые могут травмировать кожу стопы. Обувь должна быть подобрана точно по размеру и высоте подъема. При этом нельзя использовать узкие носки, сжимающие пальцы. Для домашнего ношения выбираются тапки с закрытой пяткой и носком.
Также рекомендуются такие меры профилактики развития диабетической стопы:
- Полный отказ от курения и алкоголя.
- Нельзя допускать переохлаждения ног.
- При проведении ножных ванночек их температура должна быть около 36 градусов.
- При плохом зрении нельзя самостоятельно обрезать ногти.
- Не рекомендуется ходить босиком даже в домашних условиях.
- Не использовать грелки, батареи и калориферы для согревания ног.
Главным методом профилактики всех осложнений сахарного диабета является контроль за уровнем сахара в крови. Для этого нужно ежедневно использовать прибор для измерения глюкозы в крови а также раз в три месяца определять уровень гликированного гемоглобина и посещать эндокринолога для коррекции лечения. Не реже раза в год рекомендуется консультация педиатра и невропатолога.
В видео в этой статье подробно рассказано о диабетической нейропатии.
источник
Чем лечить раны при сахарном диабете? Этот вопрос волнует многих, так как они при данном недуге заживают очень плохо. Наибольшую угрозу представляют гнойные поражения кожных покровов. Процесс заживления гноящихся ран сложный и долгий. Причина такого явления заключается в том, что иммунная система больного диабетом не справляется со своей функцией.
Организм не может противостоять воспалительным процессам и пересыханию кожи. Как только рана немного подсыхает и заживает, она трескается. Дальше в нее проникает инфекция, которая продолжает гноиться. Даже из самой небольшой ранки или пореза может образоваться рана, которую будет трудно вылечить.
Раны на ногах или лодыжках считаются очень опасными. В ряде случаев врачам приходится прибегать к радикальной мере, а именно ампутации одной или двух нижних конечностей.

Если же поджелудочная железа вырабатывает инсулин, но организм не реагирует на него должным образом, то это означает, что у человека развился диабет II типа, или инсулинонезависимый диабет. Повышенное содержание глюкозы в крови называется гипергликемией. Симптомы диабета проявляются по-разному (в зависимости от того, какой тип болезни развился).
Диабет I типа требует постоянных инъекций инсулина. Его вводят одновременно с приемом еды. Инсулин в таблетках при данном типе диабета не дает эффекта, так как он разрушается в ЖКТ. Поэтому больной сам делает себе укол, после чего нужно сразу же поесть. При диабете I типа требуется соблюдать строгую диету с полным исключением сладостей, жирных и жареных блюд.
Сахарный диабет II типа развивается незаметно, так как в организме присутствует инсулин и он частично выполняет свою функцию по контролю сахара в крови. Симптомы не проявляются ярко выраженным образом, поэтому часто такой вид диабета обнаруживается случайно, при обследовании из-за других жалоб. Не всегда требуется прием инсулина в таблетках. Сначала больному назначается диета для снижения веса и устранения повышенного уровня питательных веществ в организме. Если этого недостаточно, тогда врач устанавливает, какую дозу инсулина нужно принимать в таком случае.

Все это негативно влияет на заживление ран. Особенно страдают ноги. На фоне плохой циркуляции крови нарушается нервная регуляция. Больной может даже не испытать особой боли при порезе или иной травме ног. Самыми распространенными осложнениями при сахарном диабете считаются:
- диабетическая нейропатия;
- диабетическая ангиопатия;
- гангрена.
Диабетическая нейропатия характеризуется разрушением нервных окончаний. Из-за этого кожа теряет свою эластичность и чувствительность. По причине сухости кожи раны или порезы долго гноятся. Кожа на ногах трескается, открывая путь различным инфекциям. Даже оттого, что больной натрет мозоль неудобной обувью, может образоваться рана, которую потребуется лечить некоторый период. Человек может заметить проблему лишь тогда, когда состояние раны уже сильно ухудшилось по причине потери чувствительности.
Диабетическая ангиопатия – это поражение сосудов, в основном капилляров. В стенках сосудов нарушается тромбоцитарно-сосудистый процесс. Данная патология вызывает у диабетиков боли в ногах во время ходьбы. Развивается мышечная атрофия, кожа приобретает синюшный вид. Из-за плохого кровотока конечности остаются холодными, а образовавшиеся раны не могут зажить. Со временем повреждаются суставы и хрящи.

- ожогов;
- обморожения;
- грибковых инфекций;
- вросших ногтей;
- мозолей.
Патология сопровождается очень сильными болями и в запущенном состоянии требует ампутации конечностей. Поэтому диабетикам советуется любые ссадины сразу же обрабатывать, не допуская дальнейшего распространения инфекции.
Лечение ран при сахарном диабете требует неотложности и аккуратности. При появлении малейшей царапины нужно сразу ее продезинфицировать антисептиком. Если у больного наблюдается повышение температуры, а вокруг раны образовались отек или покраснение, то требуются дополнительные меры. При появлении гноя назначается прием антибиотиков и витаминов. Важно применять средства, которые помогут подсушить рану.

- стерильный бинт;
- мазь с содержанием антибиотика;
- тампоны для промокания ран;
- антисептические средства (фурацилин, перманганат калия, мирамистин, диоксидин 1%);
- стерильная вата.
После того как рана подсохнет, можно применять лечебные кремы на жирной основе. Гнойные раны иногда лечат путем хирургического вскрытия. Но такая процедура может повлечь за собой повторное заражение и сепсис. Диабетикам также назначают прием антибиотиков перорально. Не рекомендуется использовать для перекись водорода, йод, зеленку или салициловую кислоту.
При повреждении ноги требуется уменьшить нагрузку на нее. Это поможет снять отечность и воспрепятствует проникновению пыли и грязи в трещины. Кроме химических средств, лечение ран у диабетиков можно производить народными способами.

Хорошо воздействует на язвы сок свежего лопуха. Готовится он следующим образом: соберите листья лопуха и перекрутите их на мясорубке. С помощью марли отделите сок от мякоти. Намочите соком ватный тампон и протирайте раны. Лечение следует осуществлять до полного заживания.
Противовоспалительным эффектом обладают ромашка, календула. Смешайте травы в равных долях и заварите. Когда отвар остынет, промывайте им пораженные конечности. Кроме трав, допустимо употреблять сборы, которые понижают уровень сахара и улучшают кровообращение.
Такое двойное использование трав значительно улучшит состояние диабетика и поспособствует заживлению порезов или язв.

- листья земляники;
- хвощ полевой;
- зверобой;
- семена льна;
- цветки липы;
- спорыш;
- пустырник.
При стабилизации сахара в крови значительно уменьшится риск образования ран. К травам, которые способствуют улучшению кровообращения, относятся боярышник, василек синий, листья почечного чая, крапива, листья брусники.
Диабетикам нужно ежедневно осматривать конечности. Малейшие ушибы, ссадины требуется обработать. Не принимайте долго ванну. Длительное пребывание в воде приводит к набуханию кожи и легкому повреждению. Диабетику следует отказаться от вредных привычек. Хотя диабет способен причинить много проблем, но больной может облегчить течение болезни правильным поведением.
Лечение ран на ногах при сахарном диабете является широко распространенной проблемой. Те, которые трудно заживают, могут значительно ухудшить качество жизни пациента.
Сахарный диабет со временем приводит к развитию ряда осложнений, которые вызывают плохое заживление ран.
У больных диабетом быстрее образуются атеросклеротические бляшки в артериях, которые замедляют приток крови. Плохое кровообращение приводит к уменьшению количества поступающего кислорода и факторов, ускоряющих заживление.
При трудно заживающих ранах лечение длительное и требует систематичности. Независимо от размера повреждения, при сахарном диабете пациенты должны соблюдать ниже приведенные советы:
- 1 Сначала необходимо промыть рану под проточной водой, чтобы удалить загрязнения. Не используйте при этом мыло, перекись водорода, йод. Они могут вызвать раздражение. После очистки водой рекомендуется нанести на рану тонким слоем мазь с антибиотиком, чтобы предотвратить инфекцию. Затем защитить поврежденную кожу стерильным бинтом. Повязку нужно менять каждый день, используя мыло вокруг раны. Она должна поглощать экссудат, прилегать ко всей поверхности повреждения, поддерживать подходящую влажность и ликвидировать запах. Сегодня применяются коллагеновые повязки или с серебром. Последние обладают антибактериальными свойствами.
- 2 Ежедневно следует наблюдать, не развивается ли инфекция. Лучше как можно скорее показать врачу даже небольшие раны, ожоги и подозрительные покраснения, прежде чем дойдет до развития серьезного воспаления.
- 3 Избегайте давления на рану во время заживления. Если повреждение находится на подошве, необходимо по возможности меньше стоять на больной ноге, чтобы обеспечить наилучшие условия заживления.
Доктор подскажет, чем . Для ускорения заживления используется трофодермин, солкосериловая и метилурациловая мази. Первый обладает противомикробным и смягчающим кожу действием. Мазь не рекомендуется использовать длительное время, так как возможна токсическая и аллергическая реакция кожи.
Ноги и лодыжки особенно уязвимы к развитию осложнений, связанных с заживлением. Динамика этого процесса ниже колена другая, чем в остальных частях тела. Это связано с большей подверженностью этих областей к отекам, которые могут препятствовать заживлению ран. Кроме того, нижнюю конечность гораздо труднее зафиксировать и не использовать ее, чем, например, предплечье.
Множество людей с сахарным диабетом имеет нарушение зрения как осложнение. В связи с этим они могут не заметить маленькой ранки, пока она не перерастет в более серьезное воспаление кожи и тканей.
Расстройство чувствительности, вызванное повреждением нервов, приводит к уменьшенной степени ощущения боли или температуры у лиц с синдромом . Эта дисфункция в сочетании с неправильной нагрузкой на ноги (вызванной, например, неудобной обувью) ведет к возникновению ссадин, мозолей в местах постоянного угнетения. Полученные таким образом раны трудно заживают и склонны к грибковой инфекции. Кроме того, нарушения кровообращения вызывают недостаточное кровоснабжение и окисление тканей, что может в результате привести не только к язве, но и к некрозу. Лечение этого заболевания является длительным и обременительным для пациента и требует консультации и сопровождения многих специалистов (диабетолога, физиотерапевта, ортопеда, а иногда и хирурга).
Лучший способ избежать осложнений, связанных с ранами при сахарном диабете, — профилактика травм кожи. Чтобы свести к минимуму риск развития ран, необходимо выполнять несложные правила:
- 1 Нужно каждый день осматривать ноги, искать мозоли, волдыри, ссадины и покрасневшие места.
- 2 В случае проблем со зрением следует попросить другого человека о помощи.
- 3 Обращайте внимание даже на малейшие изменения кожи, воспаление волосяных фолликулов или покраснение вокруг ногтей. В случае, если вы заметили тревожные изменения, следует как можно скорее обратиться в поликлинику, чтобы вас осмотрел лечащий врач.
- 4 Поддержание надлежащего увлажнения ног позволяет сохранить эластичность кожи и предотвратить высыхание, которое способствует образованию раздражений, порезов, царапин и инфекции.
- 5 Не следует применять лосьоны, увлажняющие крема между пальцами, так как это может привести к развитию микозов.
- 6 Необходимо носить соответствующую обувь. Сапоги должны быть хорошо подобранными и удобными, чтобы предотвратить образование волдырей. Ношение закрытых туфель снижает риск повреждений пальцев. Ежедневно проверяйте обувь. Ведь часто случается, что больные диабетом ходят весь день с камешком в ботинке, не осознавая этого (низкая чувствительность). Следует также проверять, нет ли в обуви каких-либо острых краев, которые могут раздражать ноги.
- 7 Нужно выбирать правильные носки. В настоящее время вы можете купить такие, которые отводят влагу с кожи. Доступны специальные носки без швов для диабетиков.
- 8 Ежедневно необходимо мыть ноги. После этого следует тщательно их высушить, в том числе пространства между пальцами. Больные диабетом должны регулярно использовать кремы и гели для предотвращения грибка и потливости ног. Важно держать ногти подстриженными и чистыми, вросшие могут стать проблемой и привести к развитию инфекций и язв.
Правильное имеет решающее значение. Это означает поддержание уровня глюкозы крови, контроль артериального давления и холестерина, соблюдение диеты, заботу о физической форме, отказ от сигарет и регулярные визиты к врачу.
Самое главное — это профилактика возникновения ран, так как их развитие может вызвать ряд серьезных последствий, в том числе ампутацию конечностей.
Если вы когда-нибудь пытались вылечить САХАРНЫЙ ДИАБЕТ, то наверняка столкнулись со следующими трудностями:
- медикаментозное лечение, назначаемое врачами, решая одну проблему создает другие;
- препараты заместительной терапии, попадающие в организм извне помогают только на время приема;
- регулярные инъекции инсулина не всегда удобно делать и сами по себе они малоприятны;
- жесткие ограничения, которые задает лечение диабета портят настроение и не дают наслаждаться жинью
- БЫСТРЫЙ НАБОР ВЕСА и проблемы связанные с ожирением;
А теперь ответьте на вопрос: Вас это устраивает? Разве в таком сложном механизме, как ваше тело не предусмотрены механизмы самоисцеления? А сколько денег вы уже «слили» на неэффективное лечение? Правильно — пора с этим кончать! Согласны? Именно поэтому мы решили опубликовать эксклюзивный метод Елены Малышевой, в котором она раскрыла простой секрет борьбы с диабетом. Вот её метод.
Поражение нервов при диабете называется нейропатия, когда высокий сахар способствует постепенному повреждению нервных окончаний стоп. У них нарушается чувствительность и диабетик перестает ощущать давление, боль и температуру.
При утрате этой способности довольно легко пропустить появление раны или даже язвы на ногах.
Поскольку ноги у диабетиков не болят при нейропатии, то они всегда опаздывают с обращением к врачу.
Существует и диабетическое поражение сосудов под названием ангиопатия, при которой во всем организме ухудшается функция кровеносных сосудов. Особенно эта патология касается поражения периферических мелких сосудов ног, что чревато нарушением микроциркуляции и гипоксией клеток. Показателем этого является сухая и неэластичная кожа ног диабетиков. Подобную патологическую сухость не снимает даже увлажняющий крем и она становится причиной возникновения и развития трещин, опасных, в том числе и тем, что в них попадает инфекция. Появившиеся раны вследствие дефицита микроциркуляции весьма долго заживают.
При диабетическом поражение суставов возникает артропатия, и это имеет прямое отношение к пальцам на ногах. Обмен глюкозы белков при этом нарушается, что ведет к нарушению хрящевой ткани и развитию гиперостозов. Неудивительно, что у диабетиков нередко болят суставы нижних конечностей, что особенно ощущается при ходьбе. Артропатия начинается с покраснения и отека стопы, а со временем становится заметной деформация пальцев, а отек стопы становится более выраженным. В более тяжелой форме случаются вывихи, переломы, подвывихи, что приводит к укорачиванию и уширению стопы.
Сахарный диабет – сложная хроническая болезнь, провоцирующая развитие множества патологий внутренних систем и органов человека. Диабет нередко является причиной ухудшения зрения, заболеваний кровеносных сосудов, сердца, а также приводит к необратимым изменениям периферической и центральной нервной систем.
Поэтому люди, страдающие этим недугом, обычно имеют целый «букет» сопутствующих болезней, которые возникают практически сразу же. У многих больных появляются большие проблемы, в частности страдают пальцы при диабете: снижается их чувствительность, а на ощупь они становятся холодными.
При сахарном диабете кровообращение и нервная проводимость стоп нарушаются, что приводит к онемению пальцев. Подобные симптомы можно объяснить постоянным высоким уровнем сахара в крови, оказывающим разрушительное воздействие на сосуды и неблагоприятно влияющим на гемостаз.
В результате этого в конечностях ухудшается микроциркуляция крови, что приводит к нарушению процессов обмена в тканях. Именно поэтому немеют пальцы при диабете, а зачастую и ступни. Помимо этого, недостаточное кровообращение является причиной замерзания ног у диабетиков, даже летом.
Нехватка питательных веществ приводит к тому, что в нижних конечностях постепенно отмирают нервные волокна, из-за чего головной мозг не может нормально получать нервные импульсы. Со временем наступает частичная или полная потеря чувствительности ног, а это существенно увеличивает риск травматизации. Поэтому больным сахарным диабетом нужен специальный уход за своими ногами.
Лечение онемения пальцев ног при сахарном диабете может быть эффективным только в начале развития патологии. Вовремя обратив внимание на тревожные симптомы, больной увеличивает шансы спасти нервные окончания.
В таких случаях необходимо тщательно контролировать уровень сахара в крови, поскольку его снижение поможет восстановить нормальное функционирование нервной системы и работу нервных импульсов.
Хирургическое вмешательство обычно не требуется. Необходимо выведение из организма вредных веществ и токсинов. Очень важно соблюдение минерализованной и витаминизированной диеты.
При диабете онемение пальцев ног лечится при помощи ежедневной физиотерапии, бальнеологических ванн, а также выполнения специального комплекса физических упражнений. В случае отёчности ног врач может рекомендовать проведение лечебного массажа. Кроме этого, лечение пальцев ног при сахарном диабете заключается в:
- приёме препаратов, которые содержат витамины группы В;
- проведении обезболивающих процедур;
- приёме лекарственных средств, которые снимают судороги;
- проведении специальных процедур, задача которых – стимулировать нервные окончания.
Основной причиной развития различных патологий, которые ведут к почернению ногтевых пластин и пальцев ног при сахарном диабете (фото), является нарушенный обмен веществ. Его усугубляет сахар в крови, уровень которого постоянно изменяется.
На этом фоне диабетики склонны к грибковым инфекциям, которые в большинстве случаев поражают пальцы ног. Возбудителем грибка в этом случае является трихофитон. Наряду с потемнением ногтевой пластины, у диабетиков на пальцах появляется красная сыпь с маленькими светлыми пузырьками.
Такие высыпания нельзя игнорировать, поскольку без адекватного лечения пузырьки быстро потемнеют, что будет означать присоединение инфекции.
Под влиянием сахарного диабета происходит изменение структуры ногтей: они становятся очень хрупкими и ломкими. Кроме этого, возможно развитие отягощённого варикозного расширения вен или нарушение проходимости сосудов. Все эти патологии могут неблагоприятно отразиться на состоянии пальцев и ногтей.
Обычно все эти состояния у диабетиков не сопровождаются болезненными или другими признаками. Однако без соответствующего лечения у диабетика общее самочувствие постепенно ухудшается: появляется слабость, которая в некоторых случаях сопровождается потерей сознания. Этот признак свидетельствует о присоединении инфекции или развитии более серьёзных патологий.
Сахарный диабет на пальце руки или ноги нередко сопровождается врастанием ногтей в мягкие ткани. Такая патология объясняется слабой работой мышц, которая приводит к плохой циркуляции крови в ступне. Неправильное и неудобное положение пальцев во время ходьбы провоцирует вхождение края ногтевой пластины в кожу, что приводит к покраснению и припухлости.
Спустя время, из-за вросшего ногтя может начаться нагноение, перерастающее в инфицирование мягких тканей пальцев. Такая ситуация грозит больному серьёзными проблемами: удаление ногтя или даже всего пальца хирургическим путём и появление диабетической стопы.
Поэтому диабетики должны уделять особое внимание уходу за ногтями: обрезать их очень осторожно, оставляя уголки, подпиливать, используя специальную пилочку, а также еженедельно делать косметический педикюр.
С целью предотвращения давления на ногти, следует приобретать удобную обувь, желательно из натуральных материалов и строго по размеру. Женщинам необходимо избегать ношения модных туфель или босоножек с узким носком и высоким каблуком.
В случае если болят пальцы ног при сахарном диабете, не стоит откладывать визит к врачу – своевременное устранение причины боли избавят от возникновения более серьёзных проблем.
К сложным последствиям сахарного диабета можно отнести сухую и влажнею гангрену. Развитие первой происходит достаточно медленно – процесс занимает месяцы и даже годы. Вначале больной чувствует холод в пальцах. К этому ощущению постепенно добавляется боль и жжение. Со временем поражённые участки утрачивают чувствительность.
Локализация сухой гангрены обычно наблюдается на пальцах нижних конечностей: формируется некротический очаг, который характеризуется бледностью кожи. В некоторых случаях возможен розовый или синий оттенок.
Кожный покров очень сухой, отмечается его шелушение. С развитием заболевания происходит мумификация поврежденных тканей и их отторжение. При сухой гангрене опасности для жизни обычно нет, однако в большинстве случаев ампутация пальца ноги при сахарном диабете в таких случаях проводится. Таким образом снижается риск возможных осложнений.
Развитие влажной гангрены происходит стремительно. Её очень легко распознать по зеленоватому или сине-фиолетовому цвету пораженного пальца, гнилостному резкому запаху, образованию пузырей на участке с отмершими тканями.
Также патология характеризуется нейтрофильным лейкоцитозом и повышенным СОЭ. Поражаются кожа, кости, мышцы, подкожная клетчатка, сухожилия. При этом у диабетика высокая температура, а общее состояние требует незамедлительного хирургического вмешательства. В таких ситуациях жизнь человека находится под угрозой.
Хирургическое вмешательство при влажной гангрене заключается в иссечении мертвых тканей повыше участка некроза. Это делается для того, чтобы гангрена, вызванная сахарным диабетом на пальце, не привела к необходимости ампутировать всю стопу. Помимо хирургического вмешательства, важно выполнить рад мероприятий, предотвращающих развитие инфекций и интоксикацию. С этой целью:
- назначается приём антибиотиков с широким спектром действия;
- проводится переливание крови;
- назначают дезинтоксикационное лечение.
Важно помнить, что намного проще выполнять предписания врача при лечении пальца при сахарном диабете, нежели устранять тяжёлое последствие патологии – гангрену. Чтобы не допустить её развития, необходимо постоянно контролировать уровень сахара в крови, соблюдать специальную диету, постоянно принимать препараты для снижения сахара или, при необходимости, инсулин. Любые, даже незначительные повреждения кожи нужно лечить своевременно.
Обязательным должен быть ежедневный осмотр кожи ног и пальцев. Это позволит вовремя обнаружить мозоль, вросшую ногтевую пластину или иное малоощутимое повреждение, которое может стать причиной серьёзных осложнений. Своевременное обращение к врачу и правильное лечение помогут избежать диабетику множества проблем, а зачастую – сохранить жизнь.
источник