Итак, подошли к концу мучительные недели, а то и месяцы ограничения подвижности. Кости срослись, осталось только снять гипс — и здравствуй, свобода! Вы уже предвкушаете, как снова будете передвигаться по дому без посторонней помощи, лестницы больше не будут вызывать у вас панику и беспросветную тоску, и вскоре вы сможете вернуться к своим любимым видам спорта и активной жизни.
Однако уже в кабинете врача вы сталкиваетесь с печальной реальностью: сняли гипс, но наступать на больную ногу практически невозможно. Приходится задумываться о том, как начать ходить, когда сняли гипс с ноги. Есть только один путь сделать это грамотно и без негативных последствий для здоровья — плановая реабилитация.
Чтобы не навредить еще не окрепшим костям и мышцам, когда сняли гипс, нужно четко понимать, какие движения вам запрещены, а какие жизненно необходимы. Самое важное — слушать врача: он знает, что лучше всего подойдет при вашем типе перелома. Есть ряд универсальных советов, которым нужно следовать вне зависимости от вида травмы.
Под запретом усиленные тренировки, бег, прыжки. О велосипеде, лыжах и роликовых коньках придется забыть на долгое время. Длительные пешие прогулки для вас пока тоже недоступны. Для слабых суставов сейчас это слишком большая нагрузка. Придется отказаться от обуви на высоком каблуке.
Что делать, если после снятия гипса с ноги больно ходить? Основная проблема – это потеря тонуса мышц. За счет регулярной гимнастики он медленно восстанавливается. Сначала упражнения делаются всего несколько раз, затем постепенно увеличивают обороты и сложность. Нужно начинать ходить, недолго, с остановками для отдыха, но каждый день.
Справка! Полезно шагать по наклонной плоскости. Не исключено, что для начала вам потребуются костыли или трость. Не рекомендуется использовать их больше 2 недель, чтобы не осталась хромота.
В зависимости от места перелома составляют комплекс тренировок. Вся гимнастика направлена на укрепление мышц, восстановление подвижности конечности и борьбу с хромотой.
Сначала гимнастику нужно выполнять без нагрузки на ногу, то есть сидя:
- подъем от пола и опускание пяток, носки остаются на земле;
- подъем и опускание носков, когда пятки на полу;
- перекатывание палки ступнями;
- брать пальцами ног что-то небольшое с пола;
- круговые махи ступнями.
Когда получено разрешение от доктора наступать на больную конечность, упражнения постепенно усложняются:
- ходьба на носочках;
- ходьба на пятках;
- прыжки на одной и двух ногах;
- легкий бег приставным шагом;
- подъем и спуск по лестнице.
После того как сняли гипс, все нагрузки сводятся к медленному вращению и движению суставов:
- сгибание и разгибание стопы;
- движение пальцами ног;
- нагрузка на коленный сустав;
- напряжение мышц больной конечности.
На втором этапе добавляются:
- отведение ноги в разные стороны;
- опускание и подъем конечности;
- приседания у стенки.
Вся гимнастика сначала выполняется с поддержкой близкого человека. И только после нескольких сеансов можно пробовать выполнять ее самостоятельно.
Справка! Ускорить процесс восстановления после перелома поможет бассейн. Специальные комплексы упражнений в воде и просто плавание благотворно влияют на укрепление мышц.
Важнейший метод восстановления ноги после гипса — массаж. Благодаря ему циркуляция крови в травмированной части тела улучшается, что способствует восстановлению тканей. Наиболее эффективна работа профессионала, но домашний самомассаж, выполняемый по всем правилам, помогает быстрее вернуть себе прежнюю форму.
Массаж выполняют, используя специальные масла или мази. Сначала нужно разогреть ткани и мышцы без применения силы. Затем постепенно увеличивать нажим. Полезно использовать различные приспособления для массажа – это повысит эффективность.
На вопрос о том, что делать после снятия гипса с ноги дальше, врач перечислит все необходимые действия. Курс физиотерапевтических процедур будет обязательным пунктом на пути к выздоровлению. Он направлен на улучшение срастания костей, укрепление мышечного каркаса ноги после гипса, способствует восстановлению подвижности травмированной конечности.
Мероприятия проводятся в стенах больничных учреждений под контролем медицинского персонала:
- Электрофорез – ввод лекарственных средств с помощью тока сквозь кожу пациента. Уменьшает отечность и воспаление, нормализует обмен веществ, улучшает метаболизм клеток.
- Ультразвук положительно влияет на кровоснабжение тканей суставов, уменьшает мышечные спазмы.
- Магнитотерапия снижает болевые ощущения, уменьшает отечность тканей, повышает способность мышц к регенерации.
- УВЧ-прогревание улучшает циркуляцию крови в месте перелома.
Важно выполнять все рекомендации врача и отнестись со всей серьезностью к процессу восстановления. Факт наложения гипса еще не гарантирует успешного устранения перелома. Многое зависит от поведения и ответственности пациента.
Нельзя допускать пропуски контрольных посещений врача, так как на них при проведении осмотра могут быть выявлены отклонения от нормального течения процесса заживления.
- Образование ложного сустава. Это происходит, когда поврежденные кости недостаточно соприкасаются друг с другом. Патологию исправляют хирургическим путем.
- Хромота после травмы может остаться на всю жизнь, если кости срослись неправильно или произошла деформация суставов. Поможет только повторная операция.
- Посттравматический артроз возникает при неправильной фиксации суставов. Появляется хруст при движении, кожа синеет, боль усиливается.
- Чувствительность к изменению погоды. Порой даже давно зажившие конечности начинают реагировать на погоду: появляются болевые ощущения и дискомфорт. Однако врачи считают, что при здоровом образе жизни, регулярных тренировках, правильном питании метеочувствительность вас не побеспокоит.
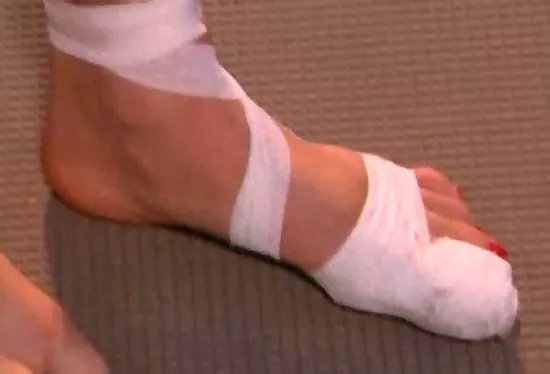
Самая распространенная проблема в процессе восстановления после снятия гипса – это борьба с отеками. Если во время ношения гипсовой повязки травмированная конечность не разрабатывалась, то опухание будет достаточно сильным (фото). Чем мазать ногу после снятия гипса, чтобы ускорить заживление? Есть медицинские средства для уменьшения отечности и народные.
К медицинским относятся:
- противовоспалительные лекарства: «Артрозан», «Ибупрофен«, «Мовалис»;
- охлаждающие мази: «Лиотон гель», «Гепариновая мазь», «Троксевазин»: холод снимет боль с травмированного участка после повязки;
- согревающие гели: «Финалгон«, «Никофлекс» — улучшают приток крови к поврежденным тканям;
«Трентал» — чтобы избежать нарушения циркуляции крови; - мочегонные препараты, такие как «Торасемид», «Диакарб» для ускорения процесса вывода жидкости из организма после травмы.
Народные средства:
- использование тугой повязки эластичным бинтом;
- компрессы из голубой глины;
- ванны для ног с отваром из веток пихты;
- мочегонные травяные чаи и настойки;
- компрессы с сырым тертым картофелем или капустными листьями.
Для успешной регенерации мышечной и костной тканей после снятия гипсовой повязки необходимы витамины и питательные вещества в течение всего периода восстановления.
Поэтому важно уделить внимание своему питанию:
- Организм в первую очередь нуждается в белке. Птица, мясо, рыба обязательно должны присутствовать в рационе.
- Чтобы укрепить кости, жизненно необходимы кальций и кремний. Разбавляем свое питание творогом, овсянкой, петрушкой, оливками, свеклой, сыром и кунжутом.
- Необходимые витамины: D (рыбий жир, рыба, печень, крапива, картофель), B (бананы, сардины, бобы), С (болгарский перец, киви, цитрусовые фрукты).
К запрещенным продуктам относятся алкоголь, сладкая газированная вода. Желательно уменьшить употребление чая, кофе, шоколада.
Заживление перелома – процесс длительный и трудоемкий. После снятия гипса важно соблюдать все рекомендации врача, посещать назначенные процедуры, направленные на ускорение восстановления организма.
Решающую роль играет дисциплина – регулярные тренировки, порой сквозь боль, и массаж необходимы для возобновления работоспособности вашего тела. Правильное питание поможет организму быстрее справиться с этой нелегкой задачей.
источник
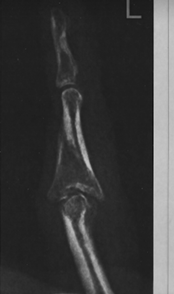
Переломы фаланг пальцев – нередкая травма. В случае несмещенных «простых» переломов неплохо работает консервативное лечение – иммобилизация в гипсе или индивидуальном ортезе на 4 недели недели и пациент здоров.
Гораздо сложнее обстоит дело в случае с повреждением суставной поверхности, сочетанием переломов с вывихами, а так же при значимом смещении отломков. Трудность в лечении переломов фаланг в том, что концентрация значимых анатомических образований (сосуды, нервы, сухожилья, связки, кости, хрящ) очень велика на единицу объема. Любой неточный или чрезмерный разрез приводит к формированию рубцовой ткани, которая не позволит в последствие двигать полноценно пальцем. А даже небольшое смещение отломков может существенно осложнять функцию пальца.
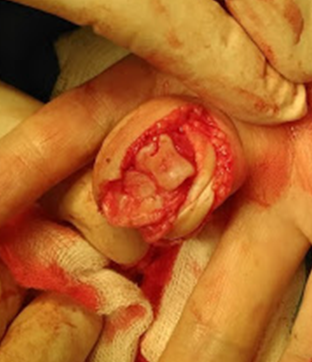
Я хочу рассказать об интересном случае лечения неправильно сросшегося перелома основания средней фаланги пальца.
С пациенткой предварительно мы общались по электронной почте, поэтому для описания ситуации я воспользуюсь цитатой из переписки:
Травма произошла в ноябре 2016 года (при резком рывке пальца влево зацепившимся поводком), приложили холод и — в травмпункт, где сделали снимок
Наложили гипс (три пальца вместе, сломанный в середине), рекомендовали сделать контрольный рентген на седьмые сутки и направили к хирургу. Хирург был обеспокоен, если можно так выразиться, внешним видом сустава пальца, назначил гель нимулид и направил к ортопеду в областную больницу.
Нимулид я применила всего несколько раз, так как сразу слезала шкурка (может после гипса) и, как оказалось, были противопоказания. Пока ждала наступления даты приема у ортопеда раздутость пальца в области сустава уменьшилась (я только светила биоптроном). Ортопед взглянул, выслушал и сказал: «А чего вы хотели, теперь так и будет. Если туда лезть можно ещё хуже сделать. Разрабатывайте, но не переусердствуйте.»
Чтобы хуже было, понятное дело, никому не хочется. Я и разрабатывала, убеждая себя, что эстетика, в данном случае, не самое главное, но поскольку некоторые моменты в состоянии моего пальца меня беспокоили, я просматривала информацию по теме в интернете, где и нашла handclinic.pro.
А беспокоит меня вот что:
Конечно, палец не сгибается в кулак, но, как я поняла доктора, потому и нужно разрабатывать палец, а некоторая боль при разрабатывании после перелома дело естественное, но:
-очень явно изменена ось направления пальца
-при сгибании внутри пальца часто ощущается легкий щелчок
-палец болит в состоянии покоя (терпимо, но постоянно);
-палец болит сильно, если несла что-нибудь весомое в руке и отпустила, или если поработала руками (держала или тянула, взявшись рукой);
-бывает больно сжать пальцами другой руки сверху и снизу сустав травмированного пальца (при растирании)
-больно при резком, но легком задевании пальца, встряхивании (даже хлопке по левой ладони)
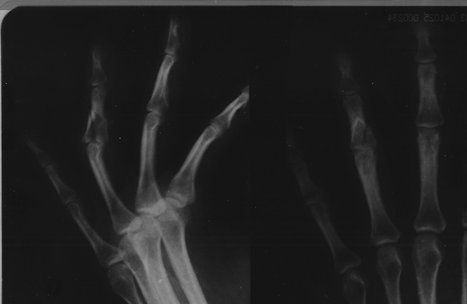
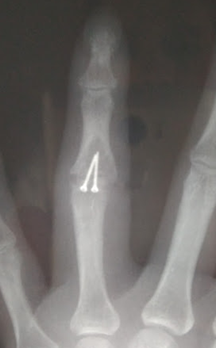
На первичном снимке виден перелом средней фаланги 4 пальца с несколькими фрагментами, смещенными друг относительно друга. Главный момент: нарушена целостность суставной поверхности, а это значит, что ожидать безболезненных движений в суставе не приходится при таком положении вещей. Такой перелом без операции не имел шансов на хорошую функцию после сращения.
Более подробные жалобы через полгода после перелома по завершении курса реабилитации:
Если рука в покое, в пальце тянущее ощущение где-то от середины ладони, он будто тяжелее остальных, или как-будто затёкший, это не беспокоит, просто заметно.
При вибрации, встряхивании пальца больно от слегка до очень, например, если задеть рукой что-нибудь (не стукнуться, а легко) — за одежду зацепиться, рукой об руку, мебель — это уже больно, морщусь, но терпимо.
Муж неожиданно за руку взял — аж вскрикнула, резкая боль.
Держать в руке весомый (салатница, книга) предмет (4 пальца внизу большой сверху) больно, сразу перехватываю другой рукой.
Разжимаю кулак после того как пакет из магазина принесу и пару минут перетерпеть надо пока боль утихнет — хотя нагрузка вроде больше на другие пальцы, и нести было не больно.
При этом сгибать-разгибать палец больно, только если стараться сделать это с усилием, дальше, чем у него самого получается.
Да, и при сгибании в кулак в суставе ощущается легкий щелчок (вроде в суставе средней фаланги, но отдаёт и в пястно-фаланговый).
А еще один момент вызывает вопрос — палец в районе сустава первой фаланги стал тоньше, чем до травмы, будто палец сплюснут, и в этом суставе палец самостоятельно недоразгибается (с помощью можно доразогнуть, а сам будто не управляется).
Много можно разных ситуаций описать, когда боль напоминает о том, что палец травмирован и не все может, что раньше мог, но боль не «до слез» или кратковременная, и приспособиться к неполноценности левой руки, наверняка, возможно. Только мне нужно знать и понимать ситуацию, вдруг что-то можно или даже нужно сделать. На данный момент я даже не совсем понимаю что именно болит в пальце — то травмированный сустав, то первый, то вся фаланга… если стукнуться именно этим пальцем, то вообще в глазах темнеет от ощущений.
Вот так выглядел палец на рентгене на сроке в полгода после травмы. Мы видим сращение отломков, прямую ровную ось фаланги, но сохраняется нарушение суставной поверхности.
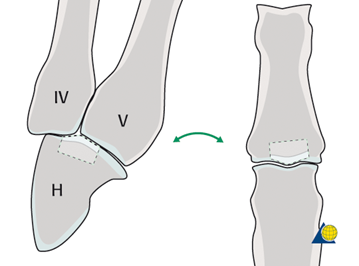
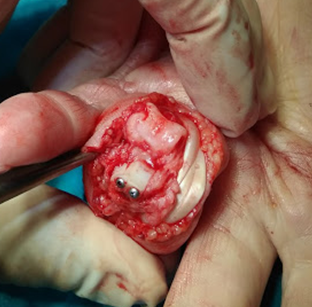
Моим выбором для восстановления этого повреждения стала пластика костно-хрящевым блоком из крючковидной кости.
В англоязычной литературе эта методика называется hemihamate arthroplasty. Впервые я увидел эту операцию в Балтиморе в Curtis National Hand Center. Подробно схема операции доступна ЗДЕСЬ
Признаюсь честно, первый мой опыт выполнения данной манипуляции был неудачным, в последующем удалось учесть все недочеты и получить хороший результат.
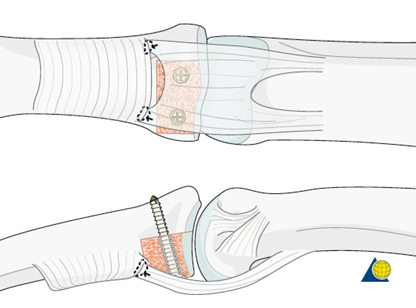
Суть операции заключается в заборе блока кости с хрящом на запястье и установке его в специально подготовленное ложе в основании средней фаланги.
Основные трудности следующие:
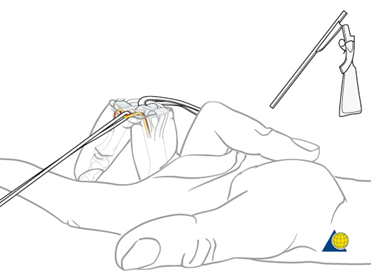
- Надо точно локализовать место забора блока и взять фрагмент несколько больше, чем он может понадобиться. Для забора необходимо использовать специальную миниосциллирующую пилу с самым узким и тонким лезвием.
- Доступ к суставу выглядит весьма травматичным и непростым, но на самом деле выполняется без особенных трудностей, местная анестезия вполне неплохо обеспечивает обезболивание для данной манипуляции. На рисунке раскрытие сустава сравнивается с перезарядкой ружья (shotgun approach).
- На суставной поверхности необходимо той же узкой и тонкой пилой очень аккуратно подготовить ложе в форме кресла для костно-хрящевого трансплантата.
- Для фиксации блока необходимы винты 1-1,2 мм в диаметре, найти такие оказалось непросто. Ходовые винты 1,5 мм толстоваты для данной операции. Спицы однозначно не годятся, т.к. необходимы полноценные активные движения сразу после операции.
На фото видна размозженная суставная поверхность средней фаланги, а затем установленный костный блок, фиксированный двумя винтами. Это костный блок идеально подходит для основания средней фаланги, на нем по середине есть возвышение, которое отлично ложится в вырезку между мыщелками проксимальной фаланги.
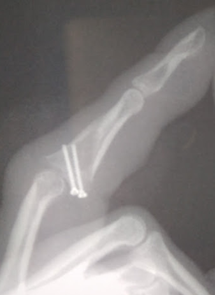
Вот так выглядят послеоперационные снимки. Обязательно проведение винтов на всю ширину кости, но без выхода за тыльный кортикальный слой. Направление следует держать близко к параллели к суставной поверхности.
После операции никакой иммобилизации выполнять нельзя. Требуется активное сгибание и разгибание, чтобы не возникло проблем со скольжением глубокого сгибателя. Швы сняты через 14 дней.
А вот отзыв через 3 месяца после операции:
Жалко себя и палец свой до жути, хоть и понимала, что как новенький он уже не будет, но понимать одно, а пережить, оказалось, другое. Во всяком случае, для меня (в части внутренней плаксы). Думала я, что лучше справлюсь, не хотела письмо-панику Вам отправлять, но даже на сегодня ещё по-существу отчитаться плохо получается, похоже надо глицинчику попринимать )))
Все действия, которые не могла делать рукой до операции из-за боли в пальце, выполняю без проблем, слегка болезненные ощущения только когда пытаюсь до конца согнуть его и сразу до конца разгибаю и наоборот, но боль не резкая и сразу проходит.
Комплекс реабилитационных упражнений, который мне показала доктор в handclinic, начинала потихоньку — теперь намного активнее выполняю, сила в пальце практически наравне с остальными, плюс руль (хороший тренажёр на сжатие), плюс сумки-портфели — рукой действую активно, даже мышца предплечья левого уже выровнялась с правой, а то я их в августе сравнила нечаянно, весьма удивилась, насколько за полгода после перелома левая рука ослабла ).
А мораль всей этой истории такова: даже если после первичного лечения результат вас не устраивает, это не значит, что ситуация непоправима.
источник
Перелом пальцев на ноге легко получить при падении, неудачном прыжке и ударе тяжелым предметом. Травма нарушает работу плюснефаланговых суставов, после нее развиваются отдаленные последствия – вторичные артрозы и плоскостопие. Повреждение считается довольно распространенным явлением, а реабилитация после перелома пальца на ноге занимает 6-8 недель.
Помимо травматического воздействия, конечность бывает сломана из-за нарушения прочности костной ткани, такое случается при туберкулезе и остеопорозе.
Распознать перелом пальца стопы можно по следующим признакам:
- боль;
- отечность и деформация поврежденной фаланги;
- кровоизлияние под кожу или ногтевую пластину;
- местное повышение температуры;
- вынужденное положение пальца;
- нарушение двигательной функции;
- постукивание по фаланге вызывает острую болезненность.
Некоторые люди не спешат обращаться за медицинской помощью, считая повреждение пальца несерьезной травмой. Между тем, отсутствие лечебных мероприятий приведет к осложнениям. Это:
- формирование ложного сустава;
- остеомиелит;
- хрящевые наросты;
- деформация пальца;
- анкилоз плюснефалангового сустава.
Травма других пальцев стопы протекает с менее выраженными клиническими признаками. Например, если поломан мизинец, это не сразу будет заметно. Иногда человек обращается за помощью на следующий день, когда боль усиливается.
После перелома большого пальца появляется отек и посинение, которые захватывают соседние пальцы и распространяются на всю стопу.
Операция необходима в случае смещения обломков, при открытой травме, многооскольчатом переломе. Во всех остальных случаях можно обойтись иммобилизацией и консервативным лечением.
После травмы накладывается гипсовая шина не только на сам палец, но и на всю стопу, с захватом нижних участков голени. Если сломана ногтевая фаланга, иммобилизация ограничивается наложением лейкопластырной повязки. При имеющемся смещении репозицию отломков проводят с помощью спицы оперативным путем.
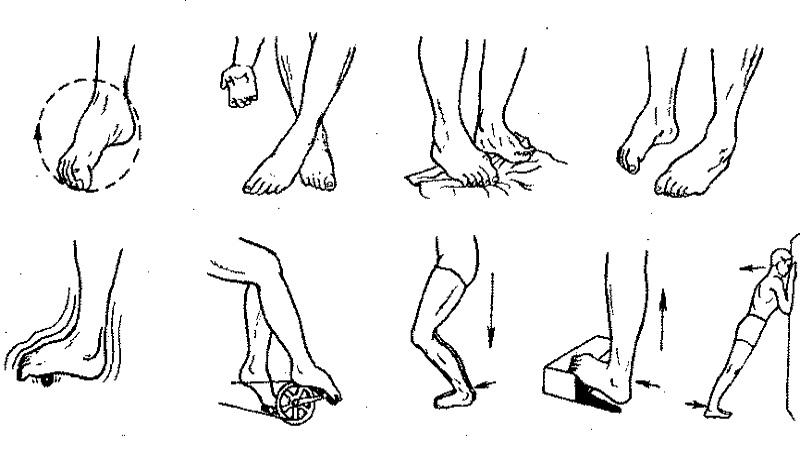
Поскольку в гипсовой повязке придется ходить 1-1.5 месяца, происходит атрофия мышц, нарушается подвижность суставов. Разрабатывать придется всю стопу, а не только один палец. Применяются реабилитационные мероприятия:
К реабилитации следует приступать после того, как кости окончательно срастутся. Сроки консолидации (полного восстановления костных структур) зависят от тяжести травмы и возраста пациента. Например, реабилитация после перелома пальца руки у пожилых людей продолжается более длительное время, чем у подростков.
Лечебная физкультура показана после снятия гипсовой лонгетки. Сначала человек может почувствовать некий дискомфорт, а пальцы ему покажутся непослушными. Гимнастика поможет устранить неприятные ощущения. Несложные упражнения выполняются ежедневно в течение 15-20 минут.
Рекомендуемый комплекс упражнений:
- Раздвиньте фаланги пальцев, через несколько секунд их соедините, расслабьте мышцы.
- Потяните носочки на себя, затем согните пальцы к подошвам.
- Встаньте, обопритесь руками о спинку стула. Приподнимитесь на носочки как можно выше, опуститесь на стопу. Затем оторвите пальцы от пола, постойте несколько секунд на пятках.
- Сядьте на стул, делайте круговые движения стопами в разных направлениях.
- Собирайте пальцами мелкие предметы: карандаши, камешки, болтики.
- Перекатывайтесь с пятки на носок и в обратном направлении.
- Следующее упражнение требует определенной сноровки. Поставьте ногу на пятку перед собой. На вдохе поднимите вверх только большой палец, другие пальцы согните в сторону подошвы. На выдохе опустите вниз большой палец, а остальные поднимите наверх. Сначала сложно будет выполнять это движение, но со временем все получится.
После снятия гипсовой шины нельзя нагружать больную ногу. Продолжительность занятий увеличивают постепенно. После перелома большого пальца ноги упражнения выполняются для всей стопы, также следует дополнительно тренировать коленные и голеностопные суставы – сгибать и разгибать конечности, делать вращательные движения.
Для восстановления мышц и улучшения кровообращения используются массажные ролики для ног, которые продаются в ортопедических салонах. Имеющиеся уплотнения растирают пальчиком, не оказывая чрезмерного давления на ткани.
Если имеется возможность, лучше нанять профессионала и приступать к сеансам как можно раньше после снятия шины. Движения рук должны быть аккуратными, используются приемы поглаживания и растирания ребром ладони. Сначала проводят поверхностное воздействие, затем усиливают давление, чтобы добраться до связок и мышц.
Допускается использование ароматических масел во время массажа. Положительное воздействие окажут пихтовое и сосновое масло. После процедуры рекомендуется сделать теплые ванночки для ног.
Вылечить травму стопы поможет солевой раствор умеренной концентрации. Для его приготовления в литре горячей воды растворяют 1 ст. ложку соли, лучше для этих целей взять морскую. Она оказывает противовоспалительное действие и благотворно влияет на костную ткань. Оптимальная температура воды – 37-38 градусов. Теплая ванна хорошо прогреет больное место и ускорит восстановление. После нее наступает положительный эффект – мышцы расслабляются, снижается чувствительность нервных окончаний.
Солевую ванночку принимайте 10-15 минут, после нее обмывать ноги не нужно. Промокните их сухой салфеткой и дайте ногам отдохнуть. Для усиления воздействия в воду добавляют отвары лечебных растений, пихтовых веток.
Во время процедуры конечность должна свободно располагаться в тазике, чтобы у человека была возможность ею подвигать.
В реабилитационный период показаны процедуры:
- УВЧ. Используется с целью прогревания тканей и усиления микроциркуляции. Улучшает обменные и репаративные процессы, ускоряет формирование костной мозоли.
- Магнитотерапия. Сеансы начинаются через несколько дней после травмы, при этом гипсовая повязка и металлические стержни не являются препятствием для их проведения. Процедура усиливает минерализацию костей, улучшает обмен кальция и фосфора, снимает отечность. Курс состоит из 10-15 сеансов.
- Интерференционные токи. На пораженный участок накладывают электроды, которые подают ритмичные импульсы различной частоты (от 0 до 100 Гц). После воздействия током улучшается кровообращение, трофика тканей, уменьшается болевой синдром, ускоряется движение лимфы.
- Парафиновые или озокеритовые аппликации. Тепловая процедура улучшает кровоток и ускоряет восстановление костной ткани. Кроме того, на коже стоп имеется более 70 нервных окончаний. Их раздражение положительно влияет на сердечно-сосудистую и эндокринную систему.
После снятия шины или лонгеты первое время нельзя сильно нагружать больную ногу, поскольку это может привести к новой травме неокрепшей стопы. Однако и полное бездействие также не рекомендуется. В раннем периоде восстановления придется передвигаться с опорой на палочку.
Заранее побеспокойтесь об удобной обуви без каблуков. Ее следует носить не только дома, но и на улице. Высокий каблук приводит к избыточной нагрузке на пальцы ног, а это чревато формированием большой костной мозоли и искривлением пальцев. Полезны специальные ортопедические стельки: они придадут ступне физиологическое положение и улучшат кровообращение.
Избежать перелома помогут элементарные меры безопасности, которые следует соблюдать при переносе тяжестей, катании на коньках и роликах.
источник
Бывает, что палец после перелома не сгибается. Этому может способствовать множество причин, в которых стоит разобраться и искоренить проблему. Все методы по возвращению подвижности зависят от того, какая часть конечности сломана. В данной статье мы подробно рассмотрим тему восстановления подвижности суставов после травмы рук и ног.
У многих пациентов после снятия гипса остается слабость в поврежденной области, так как достаточно долгое время она была недвижима. При правильном срастании кости в норме может оставаться легкая боль, которая со временем уходит.
Часто встречается проблема неподвижности пальцев: одного или сразу всех. Если проводить восстановительные процедуры, можно вернуть прежнюю активность за 3 недели, ежедневно выполняя специальные упражнения.
Независимо от того, какая часть руки и ноги сломана, необходимо начинать процедуры после полного восстановления травмированного участка. Боль должна уйти, потом стоит приступать к домашним процедурам. Врач при выписке должен показать несложные манипуляции, которые помогут реабилитироваться.
Чтобы эффект был заметен через короткий промежуток времени, нужно выполнять упражнения не меньше 3 раз в день, около 10-15 минут. Перед началом стоит подержать руки или ноги в теплой воде с морской солью, так мышцам будет легче работать.
Каждое занятие должно начинаться с разминки:
- хорошо растереть травмированную поверхность;
- сделать вращательные движения в обе стороны;
- вытянуть фаланги вперед;
- соединить их между собой;
- плавно прогнуть всю ладонь с помощью поверхности стола.
Травма большого пальца руки встречается часто. К восстановительному периоду следует отнестись с ответственностью, ведь разрабатывать необходимо всю конечность.
Если после перелома палец на руке не сгибается, требуется выполнять следующие несложные упражнения, в которых основную роль выполняет пострадавшая часть.
- Нужно сжимать в кулак травмированную кисть, чередовать, чтобы поломанная фаланга находилась то внутри, то снаружи кулака.
- Представить, что в руке находится зажигалка, которую нужно зажечь. Прокручивание воображаемого колесика — действенный метод.
- В исходном положении ладонь должна находиться на столе. Нужно имитировать движения, когда требуется взять щепотку сыпучего продукта и посолить.
- Если палец плохо сгибается после перелома, можно выполнять щелчки. Такое упражнение дает нагрузку на все фаланги.
- Можно перебирать пальчиками, выполнить это упражнение, перескакивая через один, ускоряя темп.
- Вращать большим по кругу. Для удобства можно нагнуть оставшуюся часть руки.
За подвижность рук отвечает большой и указательный персты. Остальные оказывают поддерживающую функцию, поэтому для их восстановления подойдут стандартные упражнения, после разминки.
Если не сгибается указательный палец после перелома, для разработки его и оставшихся трех потребуются следующие манипуляции:
- Сжимание кисти в кулак и разжимание.
- Собирание ладони в замок, выгибание ее в обратную сторону.
- Растягивание конечностей с помощью воображаемого веера. Нужно тянуть каждую мышцу до упора.
- По аналогии с предыдущим упражнением нужно из веера собрать фаланги в кучку, затем опять расправить.
- Передвигаться на ладонях по поверхности, имитируя своеобразный ход. Затем можно усложнить задачу: ставить ладошку на кончики пальцев, резко опускать на стол. Повторяя такое действие, заметно, как рука стремится вперед.
- Если после перелома пальцы не сгибаются в кулак, нужно выполнить упражнение по растяжке: потянуть по отдельности фаланги другой рукой, соединить две ладони тыльной стороной, делая щели между сомкнутыми перстами, до чувства натяжения мышц.
- Хорошей разминкой считается стучать по поверхности, ладошки должны стоять неподвижно на месте.
- Необходимо сминать губку. Все пальцы, кроме большого смыкаются между собой, а при сжатии остаются прямыми.
СОВЕТ: если после перелома не сгибается палец на руке, хорошо помогает перед разминкой делать разогревающий массаж самостоятельно. Необходимо растереть руки, ускоряя кровообращение.
Чтобы травмированная кость вернула подвижность, начала двигаться в суставах, можно ежедневно использовать методы, положительно влияющие на мелкую моторику:
- перебирать и сортировать крупы, другие мелкие детали;
- играть на фортепиано;
- собирать конструкторы;
- рассыпать и складывать коробок спичек;
- печатать на клавиатуре;
- заниматься рукоделием: вышивкой, вязанием;
- сминать пластилин;
- приобрести эспандер в спортивном магазине.
Если после перелома лучевой кости не сгибаются пальцы, нужно активно разрабатывать их, выполняя следующие манипуляции:
- Опираться на верхние конечности, держать предплечье прямо, в месте запястья склонять руку.
- Сложить ладони вместе, оказывая сопротивление, давить ими друг на друга.
- Держа руку на столе, скользить ею, разводить веером пальчики до натяжения мышц.
- Играть на воображаемом клавишном инструменте.
- Щелкать большим пальцем по всем остальным.
Когда после перелома запястья не сгибается палец, необходимо сразу начать восстанавливающие занятия. При правильно сросшейся кости и отсутствии боли, выполнять легкие нагрузки можно уже через 2 суток после снятия гипса.
Ключевым моментом в разработке затвердевших суставов после травмы запястья будет работа с мячами и эспандером.
- Использование резиновых мячей разной жесткости: сжимания, перекатывания, невысокие подбрасывания.
- Работа эспандером.
- Эксплуатация пластилина или теста для раскатывания жгутов, скатывания шариков. Сминать любой пластичный материал полезно.
Если после перелома запястья пальцы не сгибаются, для упражнений используют массажный мячик с шипами. Он обладает разогревающим эффектом, при работе с ним происходит двойная польза.
Травмирование пястной кости происходит при падении на прямую ладонь. Гипс накладывают на поврежденную поверхность, остальная часть остается свободной. Если не сгибается палец после перелома пястной кости, нужно выполнять упражнение по восстановлению движения. Совместно разработается вся нижняя часть руки.
- После разминки и разогревающего массажа выполняют круговые движения ладони в разные стороны.
- Сжимание каждого перста по очередности отлично помогает возвратить прежнюю активность суставам.
- Наклоны в тыльную сторону всей кисти – хороший способ осторожно воздействовать на все мышцы.
- Выполняются полуобороты расправленной кистью в разные стороны.
- Еще один метод — вращение запястья вокруг своей оси.
- Нужно раздвигать и сдвигать в кучу конечности.
Многие спрашивают: «Может ли при переломе сгибаться палец?». Ответ на этот вопрос положительный. При сломанной пястной кости, если пальчики сохранили небольшую подвижность, можно начать осторожно тренироваться при наличии гипса.
Реабилитация включает в себя следующее:
- сжимание и разжимание;
- касание большим пальцем остальных;
- наклон верхней фаланги с помощью свободной руки.
При травме на ноге может случиться та же проблема, и хоть наша работоспособность не зависит от подвижности пальчиков нижних конечностей, все равно вопрос «Почему после перелома не сгибается палец?» должен настораживать.
Не стоит ждать улучшения, требуется после снятия гипса начинать работу над подвижностью.
- Начинать разминку стоит с растирания всей стопы и каждого отростка в отдельности.
- Делать круговые вращения в обе стороны, поочередно каждой ногой, в течение 5 минут.
- Фаланги следует смыкать и размыкать, не торопясь, оставаться в каждом положении по 10 секунд.
- Можно загибать носок к стопе и обратно, сильнее выгибая его.
- Самым действенным упражнением считается вставать на носочки, затем на пятки, протягивая стопу.
- Ногами можно собирать мелкие детали, желательно трубчатой формы (пластиковые трубочки, карандаши или ручки), для удобного захвата.
После травмирования нижних конечностей стоит подумать об обуви: она должна быть свободной и не сковывать движения.
СОВЕТ: если при выполнении упражнений больно сгибать палец после перелома, стоит тут же прекратить их выполнение до лучшего самочувствия. Если боль не прекращается долгое время, необходимо обратиться в больницу.
Методики, рассмотренные выше, можно использовать дома, эффективность их использования будет зависеть от частоты их выполнения и точности движения. Важными остаются курсы реабилитации после снятия гипса, которые не дадут суставам и мышцам застояться. Что делать если после перелома палец не сгибается?
Таблица – Методы профилактики после перелома:
| Наименование | Описание |
| Профессиональный массаж | Массажист быстро восстановит подвижность конечности с помощью правильного воздействия на определенные точки, ускорит кровообращение. |
| Электрофорез | Электрофорез с кальцием помогает костям укрепляться, улучшить кровоток. Прогревание электрическим током уменьшит болевые ощущения после травмы. |
| ЛФК | Под присмотром специалиста выполняются лечебно-профилактические упражнения, с разрешенной нагрузкой. |
| Магнитотерапия | Это воздействие пассивного магнитного поля на поврежденные участки. Если после перелома палец не сгибается в суставе, эта процедура поможет увеличить силу мышц, улучшить координацию и реакцию. |
| Диета | Предлагается увеличить потребление продуктов, богатых кальцием. |
| Иглоукалывание | Воздействие на определенные точки с помощью игл ускорит движение крови, уменьшит болевой синдром, расслабит напряженные мышцы. |
Во многих клиниках данные виды терапии проводятся бесплатно. Если придется воспользоваться платными услугами, а цена на них пугает, не нужно экономить на здоровье. Обязательно стоит применить методики по восстановлению, ведь на кону работоспособность конечностей.
Подробнее об этой теме можно узнать, посмотрев видео в этой статье.
Здравствуйте, меня зовут Светлана. После повреждения запястья прошло 1,5 месяца, гипс сняли, а палец на руке после перелома не сгибается, и рука отекает. Что можно сделать, чтобы избавиться от этого, вернуть движение?
Здравствуйте, Светлана. То, что пальчик неподвижен – это норма, необходимо выполнять специальные упражнения, которые помогут с этим справиться. Отек свидетельствует о том, что внутри происходит скопление жидкости от плохого кровотока. Необходимы физиопроцедуры, массаж и ЛФК, которые вам назначит доктор.
Здравствуйте, меня зовут Маргарита. У меня травма пястной кости, с гипсом ходить еще приблизительно 2 недели. Могу ли я заранее позаботиться о разработке двигательной активности руки в целом? Есть ли инструкция, которая поможет мне?
Здравствуйте, Маргарита. Чтобы ответить на вопрос, мне важно знать: сгибается ли палец при переломе? В случае, если фаланги остаются подвижными, вы можете в гипсе выполнять несложные процедуры, которые облегчат жизнь после снятия гипса. Стоит заниматься наклонами фаланги, перебиранием конечностей больной руки.
источник
Перелом конечности надолго выбивает человека из привычной жизни. Бывает так, что после снятия гипса с ноги больно ходить и сильный отек. Очень часто это вполне естественное явление, которое проходит спустя небольшое количество времени. Но также подобный эффект может говорить о развитии патологических состояний, требующих незамедлительного вмешательства врача.
Чтобы исключить такую возможность, нужно сразу же, после снятие гипса, провести тщательное обследование. Если нет ничего серьезного, то врач может посоветовать процедуры, которые пациент может произвести самостоятельно.
Существует несколько причин, почему возникает отек после перелома. Список достаточно обширный:
-
Самая главная причина – это патологическое нарушение лимфообращения и задержка лимфы в тканях. Отек сопровождается уплотнением кожных тканей и самой кожи в смете перелома.
- Гипсовая повязка была наложена не надлежащим образом либо в связи с неправильным использованием тугой повязки после того, как гипс был снят. Кроме отека, на коже могут возникнуть синяки, появляются болевые ощущения, пальца плохо двигаются.
- Стопа была плохо разработана после того, как гипсовая повязка была снята.
- Во время наложения гипсовой повязки конечность находилась в покое. Это привело к тому, что мышцы ноги подверглись атрофированию.
- После снятия гипса, наложенного из-за серьезной травмы, нога также опухает, так как сложный перелом вызвал повреждение кровеносных сосудов. Кровоток в травмированной конечности нарушается.
- Опухоль конечности может стать следствием повреждений связок, например, при растяжении.
- Отек возникает после снятия гипса на ноге и в том случае, если у пациента наблюдается открытая форма перелома. В этом случае есть риск развития воспаления.
- Появление опухоли часто связано с тем, что сразу после того, как гипс был снят, пациент начинает активно двигаться и тем самым подвергает еще больную конечность большой нагрузке.
Перелом и последующий гипс приводят к тому, что в конечности начинаются патологические изменения. Период покоя сказывается на состоянии мышечной системы, ухудшении кровотока и лимфоотока. Какие неприятные последствия могут возникнуть, когда наложен гипс после перелома, и отекает нога?
Неправильное лечение после перелома ведет к возникновению патологии состояния мышц, их тонус снижается, уменьшается объем мускулатуры. Возникает отек ноги, на нее становится трудно наступать. Как только появилось подозрение на наличие осложнения, надлежит сразу же принимать необходимые меры.
Какие симптомы говорят о том, что тонус мускулатуры в плохом состоянии:
- Конечность немеет;
- Постоянно хочется чесать поврежденный участок;
- Появляются мышечные боли;
- «Ломит» суставы.
Чем отличаются мышечная и суставная боли? Все просто. Когда конечность движется, появляется мышечная боль. Если возникают болевые ощущения при нахождении конечности в покое, то это «ломка» суставов. Как только у пациента начинаются такие симптомы, необходимо незамедлительно посетить лечащего врача, иначе исправить ситуацию будет очень сложно.
Бывает так, что нога находится в гипсе, но она все равно отекает и синеет, появляются вышеперечисленные признаки. Это может говорить о том, что повязку наложили неправильно, неровно. Если гипс с ноги сняли раньше положенного срока, то когда спадет опухоль? Отек спадет за несколько дней.
Главное – правильно ухаживать за ногой. Сначала требуется наложить тугую повязку и постараться как можно меньше двигать конечность. Окончательное восстановление мускулатуры, повышение ее тонуса произойдет в течение двух недель после снятия гипса.
Если гипс был наложен слишком туго, без небольшого зазора между ним и кожей, то конечность оказывается сдавленной. Из-за неправильной укладки гипсовой повязки в венах ухудшается циркуляция крови, возникает застой.
Как определить, что в сломанной ноге нарушился кровоток?
- Конечность немеет;
- Выставляющиеся из-под гипса участки кожи становятся неестественного цвета;
- Появляется ощущение мурашек на коже под гипсовой повязкой.
Не всегда опухает нога после перелома по какой-то одной причине. Если после снятия гипса нога опухла, а отек долго не проходит, это говорит о том, что циркуляция крови в пораженной конечности была нарушена и, возможно, даже произошла закупорка вены.
Отек ноги при переломе и после снятия гипсовой повязки может говорить о том, что сустав сросся неправильно, неровно. Чтобы это определить, надлежит пройти рентгеновское исследование.
Еще одной причиной возникновения отечности и изменения оттенка кожи на неестественный может стать инфекция, попавшая в рану. В этом случае пациенту назначают курс антибиотиков после определения, какой именно вирус стал причиной заражения.
Как убрать отек, возникший при переломе ноги? Первое, что необходимо сделать, — это сделать холодный компресс и приложить его к поврежденному месту. Лучше оставить его на двадцать четыре часа. Затем повязку следует заменить, пропитав ее мазями с согревающим эффектом. Накладывается такая повязка два раза в день.
Массаж в этот период проводить не рекомендуется во избежание осложнений.
Меры лечения отека ноги после снятия гипса зависят от того, насколько этот самый отек силен. Традиционно используются медикаментозные препараты, физиопроцедуры, средства народной медицины.
Как после перелома убрать отек ноги с помощью медикаментозных препаратов?
- Гели Троксевазин, Лиотон, Гепатромбин используются при плохом кровотоке, улучшают циркуляцию лимфатической жидкости.
В качестве одного из методов снятия отеков с поврежденной конечности является комплекс физиопроцедур:
- Сеанс прогрева поврежденной ткани с помощью ультрафиолетовых лучей. Процедура занимает десять-пятнадцать минут.
- Сеанс воздействия электротоком малой мощности. Такая процедура помогает улучшить состояние поврежденных тканей и устранить отек при переломе.
- Сеансы электрофореза и фонофореза дают положительный результат при лечении отечности.
- Сеансы с применением согревающих составов (озокерит, специальный воск).
- Гидромассажные процедуры в виде ручного душа-массажа активизируют кровоток и снимают отечность.
- Лечебная физкультура также помогает, если пациента интересует, как снять отек после перелома лодыжки.
Также к традиционным методам лечения можно отнести сеансы пелоидотерапии (лечение грязями), рефлексотерапии (иглоукалывание), магниотерапии. Все эти процедуры способствуют улучшению состояния кровоснабжения, ускоряют процесс выздоровления.
Снять отек в домашних условиях вполне возможно. Как помочь себе, если возникла опухоль после перелома? Травники рекомендуют несколько рецептов:
- Берется 50 граммов сосновой смолы, половина чайной ложки муки, лучше ржаной, два яичных белка, одна чайная ложка молотого корня живокости. Приготовленный состав накладывается на опухший участок и забинтовывается.
Чтобы жидкость не скапливалась в поврежденной конечности после перелома и нахождения в гипсе, необходимо принять все меры, чтобы снять отек ноги после его снятия.
- Как только гипсовая повязка будет снята, надлежит сразу же уложить конечность выше уровня расположения тела, например, на небольшой валик;
- Нельзя опираться на больную ногу сразу же, как только гипс будет снят;
- После отрезания гипса ногу лучше всего закрепить повязкой из эластичного бинта;
- Требуется тщательно соблюдать все предписанные врачом процедуры, пропивать лекарственные средства;
- Укреплять мышцы, улучшать кровоток при помощи лечебной физкультуры;
- Стараться пить как можно меньше.
Если, несмотря на принятые меры, после снятия гипса нога все равно отекает, нельзя терпеть неприятные ощущения, а сразу же обратиться к врачу.
источник
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Перелом костей – довольно серьезная травма, которая долго заживает.
В человеческом организме находится более двухсот костей, любая из которых в определенной ситуации может не выдержать нагрузки и повредиться.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Чаще всего подвергаются опасности переломов конечности — как наиболее уязвимая часть тела.
И, в частности, самым распространенным видом перелома является перелом пальца стопы.
Пальцы ног являются очень важной составляющей двигательного аппарата человека, так как они вместе со стопой выдерживают вес тела и дают ему возможность перемещаться, помогая при этом сохранять равновесие.
Каждый палец на кисти и стопе состоит из нескольких костей, которые называют фалангами. Они соединены между собой подвижными межфаланговыми суставами, что позволяет сгибать и разгибать пальцы.
В обыденной жизни порой случается так, что возникают переломы пальца на ноге – при падении, сильном ушибе о твердые предметы, неудачных прыжках с высоты. Также причиной может послужить подворачивание стопы, падение на ногу тяжелого предмета и тому подобные ситуации воздействия на стопу.
Перелом характеризуется повреждением целостности кости, а иногда и кожного покрова вокруг нее.
Переломы пальца ноги можно условно разделить на такие виды:
- Травматический перелом – возникает в результате механического воздействия на стопу, как то ушиб, компрессия, подворачивание.
- Патологический – возникает в результате некоторых заболевай, нарушающих прочность костной ткани и делающих ее слишком хрупкой. К таким болезням можно отнести остеопороз, рак костей, дисфункция щитовидной железы, туберкулез, опухоль и других.
Второй характеристикой перелома является его вид и состояние:
- открытый – когда нарушена целостность кожного покрова и сквозь рану можно увидеть часть сломанной кости;
- закрытый – при котором сохраняется целостность мягких тканей;
- со смещением – в результате воздействия на палец силы, ставшей причиной травмы, происходит смещение поврежденных костей. При этом может возникать ущемление нервов, сосудов или мышц, расположенных рядом.
- без смещения;
- полный – при котором кость ломается на две и более части;
- неполный – образуется трещина в костной ткани;
- оскольчатый – возникает при раздроблении кости, в результате чего осколки попадают в рану.
По расположению перелом можно классифицировать как:
- на ногтевой фаланге;
- на средней фаланге;
- на основной фаланге;
- сочетающийся перелом – когда были повреждены две или более фаланги пальцев.
Отличие большого пальца от остальных заключается в том, что он имеет две фаланги вместо трех. При ходьбе этот палец испытывает основную нагрузку, поддерживая вес человека, и зачастую он имеет больше шансов получить перелом, так как больше выступает вперед.
Причем посинение и отек могут распространиться с большого пальца на всю стопу и смежные пальцы, в результате чего становится больно ступить на ногу или пошевелить нею.
Для лечения при переломе большого пальца ноги потребуется наложение гипса от верхней трети голени до пальца, которую нужно носить примерно 5 – 6 недель.
Симптомы при переломе пальца на ноге делится на абсолютную и относительную.
Относительные признаки травмы лишь позволяют сделать предварительный вывод о травме. К ним относятся:
- острая боль;
- отек поврежденного пальца;
- может возникнуть кровоизлияние под ноготь или кожу;
- наблюдается нарушение функции конечности;
- при движении в пальце ощущается резкая боль.
На большом пальце гематома и отек проявляются сильнее, а нога при этом опухает и болит во время движения пальцами. Перелом II, III, IV и V пальцев может быть менее заметен, потому как на них идет небольшая нагрузка. Пострадавший даже не сразу замечает травму и обычно идет к врачу лишь на следующий день, когда боль усилится.
Абсолютные признаки точно указывают собой на наличие перелома. Среди них можно выделить такие:
- патологическая подвижность пальца;
- неестественное положение конечности;
- хруст осколков при надавливании на пораженный участок.
При переломе пальца ноги необходимо обратиться к травматологу. На основании небольшого опроса, выявления относительных и абсолютных признаков перелома, а также рентгеновских снимков он сможет поставить правильный диагноз.
Даже если палец поначалу не очень болит, все же после получения травмы лучше сходить в больницу, не откладывая на потом.
Как поступить в случае данной травмы?
Первую помощь может оказать в принципе любой человек. Во-первых, нужно иммобилизовать стопу, то есть обездвижить ее. Сняв обувь, необходимо забинтовать стерильной повязкой поврежденную конечность, если там есть рана. Это делается для того, чтобы не занести туда инфекцию.
Потом надо найти любой твердый предмет, который бы выступил в роли шины, и прибинтовать его к стопе. Только нужно помнить, что при накладывании повязки на рану руки должны быть чистыми.
В результате таких действий рана не будет заново повреждаться обломками костей, а боль должна уменьшиться.
При лечении перелома пальца ноги нужно учитывать его локализацию:
- Так, при травме ногтевой фаланги пальца необходимо обезболить ее. При повреждении дистальной ногтевой фаланги проводится иммобилизация кости. Для этого перфорируют ноготь, удаляя из-под него скопившуюся кровь, фиксируют пластырем поломанные осколки и присоединяют их к расположенным рядом фалангам. Если же подногтевая гематома слишком большая, то нужно удалить ноготь.
- Перелом средней и основной фаланги пальцев – довольно частое явление, так как эти пальцы мало защищены от внешнего воздействия. Их лечение обычно проводится амбулаторно. Если повреждение было без смещения, то на больной участок накладывается липкий пластырь, примерно на две недели. Нельзя даже небольшой перелом оставлять без иммобилизации, так как он может неправильно зажить.
При множественных переломах накладывается гипсовая «туфля», которую нужно носить примерно 2 – 3 недели.
Если при повреждении пальца произошло смещение, к нему применяется вытяжение по оси за больной палец или же накладывается шина Черкес-Заде.
Если смещение было большим, то проводится ручная репозиция отломков кости до восстановления их первоначального положения, после чего примерно через 1- 2 недели накладывается гипсовая повязка в виде «туфли». Ее нужно носить до полного заживления раны. Трудоспособность при этом восстанавливается примерно через три – четыре недели.
Если вы выбрали домашний вариант лечения, то в первую очередь нужно выполнить такие действия:
- Наложить на поврежденный участок холодный компресс для уменьшения отека. Делать это необходимо по 10 – 15 минут каждый час, и повторять один – два дня. Но при этом нужно соблюдать меру, чтобы не возникло обморожения.
- Ногу, на которой был сломан палец, нужно поднять выше уровня сердца, чтобы таким образом уменьшить отечность и болезненность.
- Также для устранения боли рекомендуется принимать ибупрофен либо другое обезболивающее, которое посоветует доктор.
- Для обездвижения больного пальца необходимо с помощью эластичного бинта сделать жгут, присоединив, поврежденный участок к соседнему пальцу и подложив между ними ватку для выравнивания. С помощью марли закрепляется жгут.
При открытом переломе проводится восстановление кости из осколков, иммобилизуется стопа, вводится антирабическая вакцина и назначается антибактериальная терапия, чтобы избежать развития вторичной инфекции.
А лучше, не мешкая обратиться за лечением в больницу, где вам:
- Сделают рентген, чтобы узнать характер перелома. Могут также наложить гипс.
- При необходимости устранят смещение (когда два края пальца находятся не на своих местах), или искривление, при котором палец загнут не в ту сторону. Вставив палец на место, врач наложит на поврежденный участок шину, чтобы обеспечить ему неподвижность до выздоровления.
- Иногда врач может посоветовать вам носить специальную поддерживающую обувь, которая благотворно влияет на избавление от отека.
- Если при переломе вы раздерли кожу, вам сделают прививку от столбняка, чтобы избежать инфекции.
В течение примерно шести недель после перелома необходимо беречь поврежденный палец, не перенапрягать его. Это подразумевает, что противопоказаны долгие прогулки, и тем более занятия спортом. При ходьбе внимательно смотрите под ноги, чтобы не задеть больной палец.
Процесс реабилитации включает в себя физпроцедуры, лечебный массаж и специальную гимнастику, а также выполнение рекомендаций врача. В свой рацион нужно включить продукты, богатые на белок и кальций.
Чтобы избежать переломов пальцев, нужно:
- Носить удобную обувь с устойчивой подошвой.
- Поменьше употреблять продукты, вымывающие из организма кальций, отвечающий за прочность костей, как то кофе, сладкая газировка, алкогольные напитки.
- Рекомендуется употреблять продукты, содержащие кальций. Это не только кисломолочные продукты, но также и фасоль, горох, яблоки, абрикосы, виноград, картофель, яйца, морковь, капуста, ржаной хлеб и многие другие.
- Также нужно соблюдать осторожность в местах, где на ноги может упасть тяжелый предмет, либо там, где на полу размещено много предметов, о которые легко удариться ногой.
Из всего вышесказанного можно сделать вывод, что нельзя пренебрегать своим здоровьем, потому что лечиться потом будет довольно неприятно и долго.
Кисть руки имеет очень сложное строение. На протяжении жизни человека она совершает огромную работу, подвергается существенным нагрузкам и различным травмам. В результате сухожилия кисти руки могут воспаляться, а травмы приводят к их разрыву.
Содержание статьи:
Строение
Причины болезней и их симптомы
Методы лечения
Немедикаментозная терапия
Чтобы передавать усилие мышц и обеспечивать работу пальцев существуют сухожилия сгибателей и разгибателей. Первые располагаются вдоль ладони, а вторые на тыльной стороне кисти.
На каждый палец идет по одному сухожилию разгибателя. Сгибательную функцию обеспечивают по два сухожилия мышц-сгибателей. Одно из них расположено поверхностно, а второе лежит в более глубоких слоях.
Поверхностные сухожилия имеют по две ножки, которыми крепятся к средней фаланге каждого пальца. Глубокое сухожилие проходит между этими ножками, а прикрепляется к ногтевой фаланге.
Для скольжения каждое сухожилие имеет свой канал. При сокращении мышц предплечья, сухожилиями тянутся соответствующие фаланги и совершается работа пальцев.
Кольцевидными связками каждое сгибательное сухожилие удерживается в своем канале. Поэтому движения происходят плавно, а кожа не натягивается.
Сухожилия кисти находятся очень близко к поверхности, а сверху прикрыты лишь небольшим слоем кожи и подкожной клетчатки. Из-за этого они довольно легко повреждаются.
По механизму возникновения, заболевания кистевых сухожилий делятся на два основных типа:
- воспалительные (тендиниты);
- травматические.
Основные причины тендинита:
- травмы;
- частые однообразные движения;
- инфекции;
- поражение при ревматизме;
- болезни иммунной и эндокринной системы.
Из-за большой работы кисти, постоянных частых перегрузок, тендиниты наиболее часто развиваются у спортсменов, строителей, операторов компьютерного набора.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Тендинит проявляется болью, которая возникает резко или постепенно. Боль носит постоянный характер, усиливается при нагрузках. В пораженной области возникает отек. Из-за воспаления нарушается двигательная функция, кожа над местом воспаления краснеет.
Во время травм кисти наиболее часто повреждаются сгибательные сухожилия в быту и на работе. Достаточно неглубокой раны ладони, чтобы с большой долей вероятности повредить их.
Это происходит при работе с инструментом, соскальзывании руки на лезвие ножа, падении открытой ладонью на стекло. При падениях из-за механического перерастяжения может произойти разрыв сухожилий кисти руки.
Симптомы проявляются в зависимости от объема травмы. При порезах и разрывах глубоких сгибательных сухожилий, больной не может согнуть палец в суставе между ногтевой и средней фалангами.
Травма поверхностных сухожилий проявляется невозможностью сгибания пальца в суставе между средней и основной фалангой. Если повредились оба сухожилия сгибателей, отсутствует сгибание пальца в обоих суставах.
Грыжа (или киста) сухожилия – это шишкообразное выпячивание под кожей. Обычно грыжа образуется на тыльной стороне запястья и заполнена жидкостью.
Суставы кисти окружены капсулами, а внутри для смазки омываются синовиальной жидкостью. Из-за травм или дистрофических заболеваний жидкость выдавливает капсулу и образуется грыжа.
Грыже (или гигроме) подвержены людей с частыми стереотипными движениями: машинистки, швеи, вязальщицы, музыканты, спортсмены. Также она возникает из-за врожденной расположенности, после травм.
Вначале грыжа вызывает больше косметический дефект. Она растет довольно медленно, но иногда быстро увеличиваться в размерах. Кожа над грыжей краснеет, появляется отек. Появляется тупая боль при нагрузке на сустав, а позже и в покое.
Жидкость из кисты может сама переместиться в полость сустава, что вызывает мнимое выздоровление. Но полость кисты со временем снова наполняется жидкостью, выпячивание возобновляется.
Важно лечить заболевания сухожилий кисти в начале заболевания. Чем раньше началось лечение, тем благоприятнее прогноз. Запущенные случаи могут приводить к серьезным нарушениям функции кисти, атрофиям мышц, что трудно поддается терапии.
Самолечение тендинитов недопустимо и грозит осложнениями в виде необратимых нарушений функции кисти.
С лечебной целью применяется комплекс медицинских мероприятий: медикаментозная терапия, хирургическое лечение, физиотерапия, не медикаментозные методы.
В острой фазе воспаления используются различные противовоспалительные препараты. Обычно применяют нестероидные лекарства. В случае выраженного воспаления и их неэффективности назначаются гормональные препараты.
Для устранения боли применяются анальгетики. Быстро побороть болевой синдром можно с помощью новокаиновых блокад.
В случае инфекционных тендинитов или инфицирования раны больному назначается курс антибактериальных препаратов.
Дополнительно используют витамины, лекарства для улучшения питания нервов, кровообращения, иммуномодулирующие лекарства, противоотечные средства.
В случае легких форм кистевой гигромы применяется пункция. Стерильную иглу вводят в полость кисты и отсасывают содержимое. Таким способом также исследуется жидкость на наличие опухолевых клеток.
Однако, такой метод применяется все реже из-за частых рецидивов. Из-за того, что капсула остается на месте, возможно повторное наполнение ее синовиальной жидкостью и рецидив грыжи.
Самостоятельное прокалывание кисты в домашних условиях очень опасно заносом инфекции и образования гнойного воспаления.
Преимущественным лечением гигромы является операция. Существует два ее способа:
При традиционной операции капсула кисты удаляется, а здоровые ткани подшиваются к подкожно-жировой клетчатке. Процедура длится около 30 минут под местным обезболиванием.
После операции кисть бинтуют тугой повязкой. Через 7-10 дней швы снимают.
Современный способ лечение гигром кисти – это удаление их лазером. Преимущество такого метода: не страдают здоровые ткани, реабилитация проходит быстро, редкие случаи рецидивов.
При разрыве сухожилий поврежденные концы не соприкасаются, поэтому самостоятельное сращение невозможно. Лечение таких травм только хирургическое.
Операция должна быть проведена не позже суток с момента травмы. Это повышает шанс на восстановление работы пальцев.
Операция по сшиванию сухожилий кисти проводится под местной анестезией, как правило, не нуждается в госпитализации. Для раскрытия раны используется специальный зигзагообразный шов, который не оставляет стягивающих рубцов.
Если разрыв произошел вследствие резаной раны, хирург обрабатывает ее растворами антисептиков. Для сшивания применяется специальный шов конец в конец, не допускающий деформации сухожилия.
После оперативного лечения накладывается стерильная повязка, гипсовая лангета или специальная пластиковая шина. Пальцы при этом фиксируются в согнутом положении для минимального растяжения сухожилий и ограничения движений. Носить лангету нужно в течение трех недель до полного сращения сухожилий.
В периоде реабилитации используются различные физиотерапевтические методики: ультразвук, УВЧ, электрофорез, импульсные токи, индуктофорез.
С помощью ультразвука и электрофореза противовоспалительные лекарства доставляют вглубь очага воспаления и создают там их накопление. Это снимает воспаление и боль, стимулируется заживления, проводится профилактика контрактур.
УВЧ обладает прогревающим эффектом, используется в периоде реабилитации.
Физиотерапия является важным звеном комплексного лечения тендинитов и послеоперационного восстановления подвижности сухожилий.
В послеоперационном периоде крайне важную роль играют специальные упражнения. Спустя два дня после операции назначаются простые пассивные движения пальцев.
Их выполнение вызывает небольшие скольжения сухожилий в своих каналах, что необходимо для профилактики спаек.
После снятия гипсовой лангеты необходимо сразу приступать к постепенному разрабатыванию пальцев и постепенных активных движений. Если игнорировать упражнения и длительно щадить руку, образуются спайки, подвижность сухожилий существенно ограничивается и приходится проводить повторную операцию.
Современной методикой ХИЛТ-терапия, оказывающая быстрое обезболивание, заживляющий эффект и стойкое действие.
Травмы и воспаления сухожилий оказывают серьезное влияние на нормальную работу кисти руки. Любые патологические проявления в сухожилиях кисти являются поводом для немедленного обращения к врачу.
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
Повреждения опорно-двигательного аппарата крайне редко протекают незаметно для организма – даже небольшое растяжение сразу же влияет на физическую активность человека. А поражение костной ткани и вовсе нарушает хрупкое равновесие, так как именно к костям прикрепляются мягкие ткани – мышцы и связки. По статистике, среди этих травм первое место занимает перелом лучевой кости, который одинаково распространён среди всех возрастов.
Такая частота обусловлена достаточно сложным строением лучезапястного сустава, которые у человека приспособлены для выполнения точных и сложных движений. Поэтому прочность костей в этом отделе невелика – иначе люди не смогли бы осуществлять всю свою повседневную работу. Это создаёт наиболее слабое и типичное для перелома место – чуть выше соединения предплечья и кисти (лучезапястного сустава).
Сама травма является лишь мгновением, а вот её лечение занимает достаточно продолжительное время. Но и после снятия гипса или проведения операции оно не заканчивается – ещё долго продолжаются мероприятия по восстановлению. Реабилитация, вопреки заблуждениям, является важнейшим этапом помощи, так как именно она позволяет вернуть конечности прежнюю силу и подвижность.
Перелом луча в типичном месте происходит по одной простой причине – расположенный рядом сустав окружен множеством связок и мышц. Они придают ему достаточную эластичность, поэтому внезапный удар передаётся на ближайшую структуру кость. Её гибкости не всегда бывает достаточно, что приводит к развитию перелома.
Вне зависимости от механизма, всегда учитывается расположение костных отломков поле травмы. Каждый вариант будет требовать выбора определённой тактики лечения и восстановления:
- Если повреждение произошло без смещения, то разрушенные участки костной ткани находятся достаточно близко друг к другу. Их аккуратного сближения и фиксации гипсовой повязкой обычно достаточно, чтобы обеспечить адекватное и быстрое заживление.
- Перелом лучевой кости со смещением гораздо хуже в плане прогноза, так как не всегда удаётся сблизить отломки между собой. Тогда приходится соединять их хирургически – с помощью стержней, винтов или скоб. После такого вмешательства проводятся длительные курсы укрепляющих упражнений или массажа, чтобы вернуть руке прежнюю силу.
В зависимости от механизма травмы выделяются два основных варианта травмы, зависящие от положения кисти в момент удара.
Этот вид повреждения наблюдается гораздо чаще, что связано с физиологическим положением конечностей во время падения. Человек старается упасть именно на ладонь, чтобы немного смягчить удар. Поэтому перелом Коллеса считается разгибательным по своему направлению:
- Резкое и чрезмерное давление всего веса туловища на лучезапястный сустав приводит к его значительному отклонению назад.
- При этом, пытаясь обратно вытащить его из такого положения, стремительно сокращаются мышцы-сгибатели предплечья.
- Мягкие ткани благодаря эластичности выдерживают такой напор – в них лишь возникают незначительные разрывы и растяжения.
- А вот для костной ткани многообразное воздействие может стать фатальным. На неё одновременно (и с разных сторон) давят сила тяжести тела, а также мышцы и связки, тянущие её к себе.
- Если она не выдерживает, то ломается прямо над запястьем – при этом угол между отломками оказывается открытым назад.
В плане осложнений этот перелом лучевой кости опаснее, так как смещение острых фрагментов кости может приводить к повреждению нервных пучков, идущих к кисти.
Эта разновидность травмы обычно является результатом неловкости, когда падение происходит совершенно внезапно. При этом предплечье и кисть могут очутиться прямо под падающим телом, резко сгибаясь при ударе. Тогда происходит перелом Смита, имеющий сгибательный механизм повреждения:
- Вес туловища человека своим механическим воздействием буквально «впечатывает» кисть, резко прижимая её к передней поверхности предплечья.
- Связки в направлении сгибания обычно гораздо гибче, что нередко спасает костную ткань от разрушения. Они значительно растягиваются, не позволяя движению приобрести патологическую амплитуду.
- Но в этом случае травмирующие факторы действуют немного иначе – давление на кость происходит практически в поперечном направлении.
- Для осуществления перелома достаточно резкого сокращения мышц, которые тянут отломок по направлению к себе. Поэтому смещение открывается углом вперёд – вслед за сгибанием кисти.
Этот вид повреждения может вызывать трудности при восстановлении, так как ошибки в лечении приводят к стойким изменениям в мышцах и связках.
Помощь при любом типе травмы всегда имеет последовательный характер, чтобы создать условия, способствующие правильному сращению кости. При этом соблюдается следующий алгоритм действий:
- Начинается лечение перелома лучевой кости с обезболивания, которое позволяет значительно снизить неприятные ощущения. Следовательно, уменьшается и местный спазм мышц, мешающий правильно сопоставить отломки.
- После подготовки осуществляется репозиция – вправление перелома. Именно на этом этапе важен механизм перелома, так как лечебные действия обязательно должны иметь обратный характер.
- Если отломки надёжно сведены между собой, то осуществляется консервативное ведение повреждения. На несколько недель накладывается гипсовая повязка, обеспечивающая неподвижность в области травмы.
- Если смещение по какой-либо причине устранить не удаётся, то начинается подготовка к операции. Через открытый доступ разрушенная кость с левой и правой стороны фиксируется с помощью металлических конструкций.
Восстановление утраченных функций начинается уже в раннем периоде после травмы, чтобы не допустить синдрома Зудека, атрофии мышц предплечья и кисти. Для этого применяется целый комплекс методов – развивающие упражнения, массаж, а также процедуры физиотерапии.
Даже небольшой перелом лучевой кости является значительным стрессом для организма, что мобилизует все его силы для полноценного восстановления. Для этого ему требуется повышенное количество питательных веществ и энергии с помощью полезных продуктов. Поэтому в рационе больного в период реабилитации должны присутствовать следующие продукты:
- Красное мясо содержит большое количество белка и витаминов, необходимых для улучшения процессов роста тканей. Его достаточное количество также благотворно влияет на иммунную систему, удаляющую разрушенные ткани из области перелома.
- Молочные продукты содержат кальций и фосфор в сбалансированных количествах, что ускоряет формирование костной мозоли. Лучше употреблять больше кефира, творога, сметаны – из них полезные минералы усваиваются лучше.
- Для получения необходимого количества биологически активных веществ и витаминов следует обогатить питание большим количеством овощей и фруктов. Антиоксиданты, содержащиеся в них, хорошо ускоряют процессы роста в повреждённых тканях.
Питание всегда занимало важное место при восстановлении после любой патологии, так как оно обеспечивает организм необходимым количеством «строительного материала».
Реабилитация после перелома лучевой кости обязательно стартует с применения лечебной физкультуры. Упражнения помогают не только сохранить нормальный тонус мышц, но и улучшить процессы обмена в области повреждения. Стандартная программа занятий обычно включает следующие этапы:
- Первые две недели разрешены только изометрические упражнения – они не сопровождаются активными движениями в суставах. Несколько раз в день пациент медленно напрягает и расслабляет мышцы плечевого пояса, что позволяет поддерживать их в нормальном тонусе.
- Затем уже начинаются активные тренировки – сначала они лишь включают в себя работу суставов кисти. Руку медленно сжимают в кулак, после чего вновь разгибают пальцы.
- Одновременно выполняют упражнения и в локтевом суставе, делая в нём постепенные сгибания и разгибания. При этом движения, напоминающие поворот ключа на этом этапе запрещены.
- Через 6 недель можно приступать к активным нагрузкам – к тренировкам подключаются резиновый мячик, а также жгут. С помощью них указанные выше упражнения выполняются с дополнительным сопротивлением.
- В последнюю очередь включаются вращательные движения в предплечье, которые сначала нужно выполнять с осторожностью.
После полноценной физической реабилитации можно включать в тренировки использование гантелей и жёстких эспандеров, развивающих мышцы предплечья и кисти.
Для полноценного восстановления активных занятий бывает недостаточно, поэтому на помощь пациенту приходит массаж. Внешнее механическое воздействие на мышечную ткань также улучшает в ней кровообращения, не допуская развития в ней атрофических процессов. Перелом лучевой кости руки обычно требует проведения следующих манипуляций:
- Чтобы не спровоцировать болевой синдром, массаж сначала должен иметь поверхностный характер. Равномерные поглаживания кожи обладают отвлекающим эффектом, плюс расширяют сосуды кожи, улучшая местное кровообращение в тканях.
- Постепенно массаж должен становиться разогревающим, то есть проникать в глубину. При этом воздействие направлено в основном на мышцы – механическое раздражение способствует повышению их тонуса.
- В завершении реабилитации массаж обязательно сочетается с лечебной гимнастикой. Такое воздействие позволяет не только укрепить мышечную ткань, но обеспечить её достаточное растяжение. Это исключит возможность появления скованности при движениях кисти на стороне поражения.
Массаж может применяться как в непрерывном режиме, так и в форме курсов – всё зависит от возможностей и желания пациента.
Дополнительно в реабилитации используются местные прогревающие процедуры, ускоряющие сращение костных отломков. К ним относятся следующие лечебные методики:
- В раннем периоде после травмы активно применяются аппликации с тёплым парафином или озокеритом. Они обладают рефлекторным действием, уменьшая ноющие боли в области перелома.
- Лазер позволяет улучшить процессы кровообращения в области перелома, позволяя организму быстрее начать заживление.
- При электромиостимуляции на мышечную ткань подаются небольшие импульсы, вызывающие её сокращение. Эта процедура препятствует развитию в ней атрофических процессов.
Все методы рекомендуется применять через две или три недели после травмы, чтобы не спровоцировать усиление отёка над участком повреждения. Все перечисленные методики отлично сочетаются с активными способами восстановления мышечной силы – массажем и физкультурой, одновременно усиливая и дополняя их действие.
источник


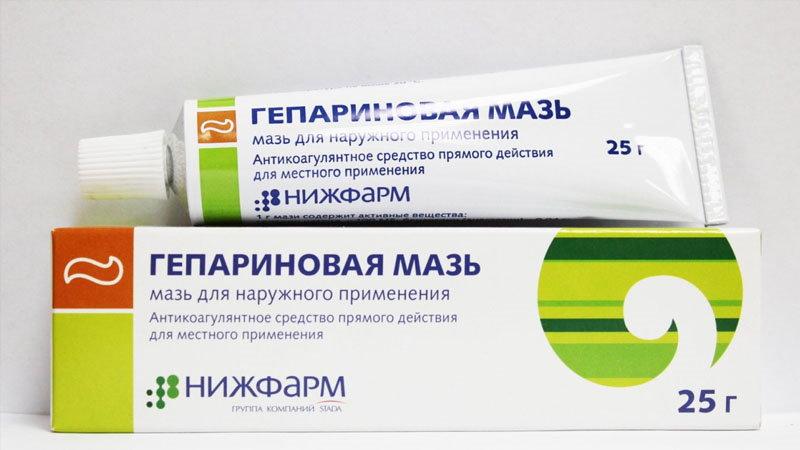




 Самая главная причина – это патологическое нарушение лимфообращения и задержка лимфы в тканях. Отек сопровождается уплотнением кожных тканей и самой кожи в смете перелома.
Самая главная причина – это патологическое нарушение лимфообращения и задержка лимфы в тканях. Отек сопровождается уплотнением кожных тканей и самой кожи в смете перелома.