Зуд кожи ног – неприятная проблема, которая может доставить будущей маме уйму проблем и омрачить счастливую пору беременности. Это дискомфортное состояние возникает у беременных очень часто. И не всегда настолько безобидно, как кажется на первый взгляд.

В результате растяжения кожи. Набор веса является естественным состоянием на протяжении всей беременности. При приближении к родам у беременной женщины расширяются тазовые кости, увеличивается объём подкожно-жировой клетчатки в области бёдер, ягодиц, рук и ног. Кожные покровы растягивается, и это приводит к тому, что во время беременности чешутся ноги, руки.
Определить, что неприятные ощущения связаны именно с этой причиной, не трудно: обычно при чрезмерном растяжении кожи на её поверхности образуются растяжки – дефекты кожи, похожие на шрамы.
При изменении гормонального баланса. В организме будущей мамы происходят значительные перестройки, увеличивается количество прогестерона и эстрогена – «гормонов беременности». Уменьшается количество вырабатываемого кожного сала, отвечающего обычно за увлажнение кожи. Это сказывается на состоянии кожи: она становится сухой, слишком чувствительной и тонкой.
Если не ухаживать за кожей и не увлажнять её, ощущение стянутости скоро дополнится зудом.
Как проявление аллергии. Происходящие при беременности изменения затрагивают, в том числе, иммунную систему будущей мамы – иначе, она просто не смогла бы выносить малыша. Внешне это может проявиться в виде неожиданной реакции на, казалось бы, привычные вещи: еду, косметические средства, бытовую химию, даже на воду и солнце.
Аллергия зачастую проявляется именно на конечностях: начинают чесаться руки и ноги, появляются красные пятна, кожа становится чувствительной и шелушится.
При проблемах с печенью. Холестаз – распространённый среди беременных диагноз, связанный, собственно, с их состоянием. Генетические факторы, чрезмерная выработка эстрогена, характерная для периода вынашивания ребёнка, отрицательно сказывается на работе желчного пузыря. А растущий живот смещает внутренние органы и не даёт им функционировать полноценно. Как результат – застой желчи, с которым печень не справляется.
Это довольно опасное заболевание развивается на последнем триместре беременности и протекает практически без симптомов. Зуд – как раз один из немногих.
Если у будущей мамы на позднем сроке беременности чешутся стопы, пальцы ног, кисти рук, и зуд усиливается в ночное время – это повод сообщить о своём состоянии врачу и сдать анализ на количество желчи.
При отклонениях в работе внутренних систем организма. Зуд, на самом деле, является симптомом довольно большого числа внутренних нарушений и заболеваний. Если чешутся руки, ноги, это может сигнализировать о развитии сахарного диабета, проблемах с щитовидной железой (гипотиреоз). Важна своевременная диагностика, чтобы развитие болезни не повредило маме и малышу.
Как симптом кожной экземы. Во время беременности могут проявиться кожные болезни. В зоне риска находятся женщины, которые испытывали подобные проблемы до своего положения. Но на фоне гормональных изменений и ослабленного иммунитета болезни кожи иногда начинаются и у женщин, которые ранее никогда не сталкивались с ними.
Помимо зуда, заболевания кожи сопровождаются другими симптомами. Поэтому если во время беременности чешутся ноги, стоит поискать, не появились ли в местах зуда высыпания, участки сухой и шелушащейся кожи, мокнущие ранки.
Как реакция на стресс. Нормально, когда будущая мама в ожидании малыша испытывает волнение, особенно при первой беременности. Плохо, если на фоне стресса у неё начинаются проблемы со сном, зуд, кожные высыпания. В этом случае поможет только психолог.
Специфическая проблема, которая характерная для будущих мам, особенно на поздних сроках беременности: часто на 37-39 неделях чешутся ноги. В это время женщина набрала свой максимальный за всю беременность вес, и малыш уже вырос и готов появиться на свет. Последние недели переносятся особенно тяжело физически, и нередко страдают ноги, на которые приходится большая нагрузка.
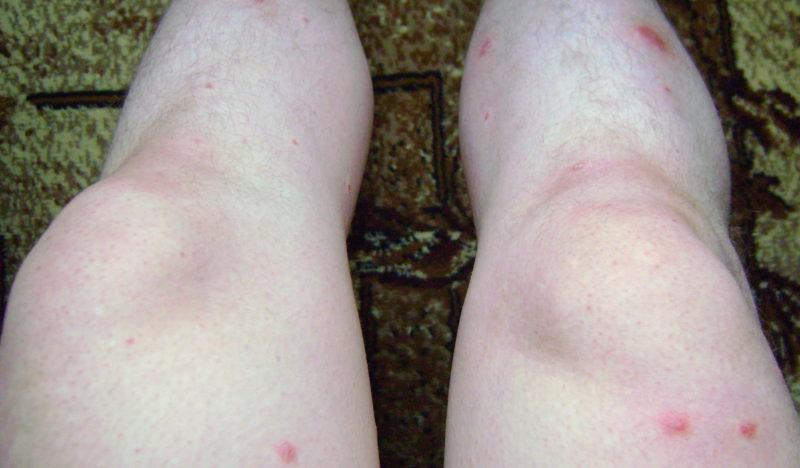
Вследствие варикозной болезни возникают отёки нижних конечностей в районе голеней и лодыжек. Из-за скопления жидкости происходит перерастяжение кожи и образуются микротравмы. Такое состояние неизбежно проявляется в виде зуда, преследующего женщину до самых родов.
В первую очередь важно понимать, что если зуд вызван заболеваниями внутренних органов или кожи, неправильным питанием, стрессом, то сам по себе он не лечится. Нужно решить проблему, из-за которой при беременности чешутся ноги и руки.
А вот неприятные ощущения на коже, вызванные самим состоянием беременной женщины, можно устранить при соблюдении простых рекомендаций:
- От отёков ног помогают мочегонные растительные препараты (никакого самолечения – только после консультации врача!).
- Для сухой и чувствительной кожи лучше выбирать интенсивные увлажняющие и питательные средства для ухода.
- Соблюдение режима, правильное и сбалансированное питание, достаточный отдых – всё это поможет устранить такие возможные состояния, как усталость, стресс, аллергия.
- Употребление достаточного количества питьевой воды снизит риск появления отёков и восполнит недостаток жидкости в организме.
- Отказ от декоративной косметики с не натуральным составом и аккуратное использование бытовой химии, а также защита кожи от солнца или мороза на улице снизят риск появления аллергии и кожных болезней.
Средства Ла-Кри обеспечат комплексный уход за чувствительной кожей, склонной к сухости, шелушению, покраснению, раздражению и зуду.
Вся косметика по уходу за кожей Ла-Кри разработана на основе натуральных компонентов: экстрактов целебных растений, ценных для кожи масел и пантенола. Она не содержит отдушек, красителей, парабенов и гормонов, поэтому идеально подходит во время беременности.
источник
Периодически у каждого человека выступают на ногах красные пятна. Причин появления таких пятнышек есть множество. Важно своевременно заметить высыпания и обратиться к специалисту за помощью.
Только врач сможет поставить точный диагноз, назвать причину образования и каким методом проводить излечение.
Безупречный эпидермис является огромным дивом. Возникновение сыпи на коже не считается патологией. Но некоторые типы экзантем могут говорить о развитии какого-либо недуга. Также высыпания могут указывать на заражение, возникновение аллергической реакции или иные недомогания.
В общем виде пятнышки – это участки, которые разнятся от близлежащей дермы своей окраской. На ощупь такие высыпания обычно гладкие, но бывают случаи, когда они немного шероховаты. Такие изменения на коже можно разделить на 3 основные группы:
- Сосудистые. Обычно имеют розовый оттенок либо красноватый. Это предопределено структурой кровеносных капилляров.
- Пигментные. Такие высыпания имеют коричневатый или белый окрас. Образовываются из-за нехватки меланина.
- Неестественного происхождения. Этот вид является итогом внедрения под кожу красящего вещества.
Лишай является самым часто встречаемым кожным заболеванием. Сопровождается типичными видоизменениями дермы. Обычно возникают по причине ослабленной иммунной системы. Есть разные типы лишая, которые приводят к образованию сыпи:
- розовый лишай Жибера – розоватые высыпания или четко очерченные красные зоны, которые могут вызывать свербеж эпидермиса и вылущивание;
- красный плоский лишай – сыпь лилового оттенка, которые возникают не только на покрове, но и на слизистой;
- опоясывающий лишай – красноватые воспаленные участки, которые покрываются пузырями;
- отрубевидный вид – бледные высыпания, которые могут шелушиться;
- стригущий лишай – пятнышки, которые сильно зудят и чешутся, а также вызывают выпадение волос на месте появления.
Узнайте из этой статьи, что делать, если лопнула вена на ноге.
С такой проблемой встречался абсолютно каждый человек. Такие высыпания могут быть спровоцированы целым рядом причин. Если недуг сопутствуют подъем температуры, вылущивание, отечность, боли в голове, свербеж, жжение и иные видимые признаки, то нужна незамедлительная помощь специалиста.
Возникновение пятнышек, которые немного светлее, чем весь покров, приносят очень много переживаний. Обычно такие дефекты являются следствием зарубцевания ран и ссадин. Но в некоторых случаях они могут иметь достаточно серьезные первопричины.
Такой вид пятен может иметь разнообразные оттенки. Подобные пятнышки бывают:
- Гиперпигментированные. Образовываются при сильном увеличении пигментации.
- Гипопигментированные. Появляются из-за уменьшения меланина. Этот тип может быть взаимосвязан с прогрессированием различных болезней.
Если на ноге появилось красное пятно, фото можно сравнить с руководством для определения первопричины.
У многих возникает вопрос о том, почему на ногах появляются красные пятна. Красные пятнышки могут появляться по самым различным причинам. Большие красные пятна на ногах могут возникать по причине развития микоза. Это грибок, которому сопутствуют свербеж и вылущивание эпидермиса.
Васкулит – это заболевание ревматоидного характера, следствием которого является пятно на ноге. Красное пятнышко сопровождается болью в суставах и свербежом.
Сахарному диабету свойственны красные пятна на икрах ног. Во время протекания данного недуга повреждаются стенки сосудов. Если не заняться своевременным лечением, то пятнышки будут становится коричневыми.
При варикозе появляются сосудистые пятна на ногах, фото которых можно увидеть ниже. Если не придать значения лечению, то начнут образовываться трофические изменения. При этом чешутся ноги и появляются красные пятна. Фото позволяют определить заболевание для начала своевременного излечения.
Появляться могут красные пятна на стопах и это говорит о развитии иных недугов. Такие высыпания не несут опасности, но портят эстетический вид.
Узнайте из этой статьи, по каким причинам возникают сосудистые звездочки.
Что такое гиперемия, и как она лечится? Читайте по ссылке.
Мелкие красные точки на ногах ниже колен могут появиться вследствие неудачной эпиляции либо промерзания. Но бывают исключения, когда они свидетельствуют о прогрессировании серьезных болезней. Такие высыпания могут свидетельствовать о:
- начальной стадии сахарного диабета;
- атопическом дерматите;
- псориазе;
- микозе;
- розовом лишае.
При неправильном лечении такие точки начнут превращаться в большие красные высыпания. Помимо этого, неверно подобранные медикаменты вызовут инфицирование кожного покрова.
Если появляются красные пятна на ногах, причины которых разнообразны, то первым делом следует посетить терапевта. Для лечения таких пятнышек используется мазь от красных пятен на ногах. Если же появление высыпаний сопровождается головными болями, повышением температуры, то необходима незамедлительная помощь дерматолога.
Важно! Любая сыпь, которая появляется у детей требует срочного осматривания специалистом. В тяжелом случае потребуется стационар.
Для выявления первопричин образования высыпаний нужно:
- сдать анализы крови и мочи;
- глюкоза крови;
- УЗИ сосудов ног;
- бактериальный посев с инфицированных участков;
- биохимия крови.
Только специалист сможет провести тщательный осмотр, продиагностировать недуг, поставить диагноз и назначить необходимое лечение. Не нужно заниматься самолечением, так как можно нанести вред своему здоровью и усугубить всю ситуацию. При несвоевременном излечении недуг может начать прогрессировать и перерасти в более тяжелую форму. В этом случае начнут поражаться и внутренние органы.
Красная сыпь на ногах может свидетельствовать о развитии ряда заболеваний. Поэтому они не всегда безобидны, как это кажется. При появлении каких-либо симптомов следует обратиться за помощью к специалисту.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Гиперемия кожных покровов возникает по многим причинам. Рассмотрим основные факторы вызывающие красные пятна на ногах, симптомы, методы их диагностики и лечения.
Кожа – это особый орган, который выполняет множество функций, основная – защита организма. Эпидермис выступает своеобразным индикатором, изменение его цвета указывает на нежелательное внутреннее или наружное воздействие. Особенно настораживает появление красных пятен на ногах, руках и других частях тела, их зуд, жжение и шелушение. При этом сыпь может отличаться интенсивностью окраски, формой, степенью выпуклости.
Причиной появления данного дефекта на конечностях могут быть как используемые косметические средства, так и аллергические реакции или проявление патологий внутренних органов. Именно поэтому врачи не рекомендуют игнорировать даже незначительные кожные расстройства. Чтобы определить, что стало причиной изменений и как это устранить, следует обратиться к дерматологу и пройти комплексную диагностику.

Подробно о причинах появления различных видов пятен на ногах читайте в этой статье.
От такой дерматологической реакции, как красные пятна на ногах, никто не застрахован. Факторы риска их появления условно делят на три группы:
- Физиологические – естественные процессы в организме, к примеру, старение. Аллергические реакции из-за ношения некачественной (синтетической, тесной) одежды или обуви, высыпания из-за непереносимости определенных продуктов.
- Медицинские – различные расстройства и патологии.
- Экологические – жесткость воды, солнечное излучение, воздух в помещении, климат.
В большинстве случаев высыпания связаны с такими факторами, как:
- Аллергия – на ногах, а чаще всего и на других участках тела, появляются отметины, которые могут зудеть и шелушиться. В некоторых случаях они превращаются в водянистые пузырьки. Подобная реакция может быть связана с непереносимостью определенных косметических средств или бытовой химии, ткани из которых изготовлены брюки, материал колготок или носков. В некоторых случаях неприятные симптомы дают о себе знать при употреблении каких-либо продуктов или напитков.
- Гормональные сбои и нарушения работы внутренних органов – в этом случае, сыпь является первым признаком проблемы. Если оставить ее без лечения, то приходят более серьезные проблемы.
- Несбалансированное питание – в некоторых случаях, для того чтобы устранить проблему, достаточно откорректировать рацион. Исключить из меню острое, специи, жареное, копченное, жирное и алкоголь.
Спровоцировать расстройство может дефицит витаминов, укусы насекомых, различные нарушения. Если изменения эпидермиса имеют врожденный характер, то следует проконсультироваться с сосудистым хирургом и флебологом.

Такой симптом как красные пятна на ногах возникает из-за действия различных факторов. Статистика указывает на то, что чаще всего высыпания связаны с такими причинами:
- Аллергические реакции.
- Инфекционные заболевания.
- Неправильное питание.
- Гормональные нарушения.
- Поражения сердечно-сосудистой системы.
- Дерматологические заболевания.
- Частые стрессы и нервные перенапряжения.
- Патологии аутоиммунного характера.
- Паразитарные и бактериальные болезни.
Исходя из этого, можно сделать вывод, что действие различных аллергенов является основным фактором, провоцирующим патологические кожные реакции.

Появление пятен на ногах может сопровождаться дополнительной клинической картиной. Симптомы полностью зависят от причины высыпания и особенностей организма больного. Если сыпь связана с аллергической реакцией или нервным перенапряжением, то возникают такие симптомы:
- Локальное повышение температуры.
- Зуд, сухость и шелушение кожных покровов.
- Пятна превращаются в пузырьки с жидкостью.
- На месте красных отметен формируются корочки.
- Сыпь приобретает коричневый оттенок.
Красные пятна на ногах, вызванные ухудшением функционирования печени, сопровождаются такими симптомами:
- Желтый оттенок кожи.
- Частые приступы тошноты и рвота.
- Повышенное потоотделение.
- Болевые ощущения в области печени.
- Нарушения стула.
- Изменения аппетита.
- Горький привкус во рту.
- Повышенная температура тела.
- Коричневый цвет языка и появление трещин.
Если расстройство связано с инфекционным процессом в организме, то клиническая картина проявляется такими симптомами:
- Повышенная температура тела.
- Головные боли и головокружение.
- Тошнота и приступы рвоты.
- Лихорадочное состояние и озноб.
- Повышенная сонливость, слабость и утомляемость.
- Выраженный зуд по всему телу.
Кроме вышеперечисленной симптоматики, кожные реакции при инфекционных патологиях могут появляться не только на ногах, но и на других участках, постепенно поражая все тело. К примеру, при краснухе сыпь начинается с верхних и нижних конечностей, потом переходит на лицо, спину, грудь.
Подробно о видах пятен на ногах читайте в этой статье.
Клиническая картина дерматологических нарушений основана на степени действия факторов, которые ее спровоцировали. Первые признаки в большинстве случаев проявляются ухудшением общего самочувствия. Возникают головные боли, возможно, повышение температуры, в том числе и в области высыпаний, зуд и жжение.
Появление подобной симптоматики уже является поводом для обращения взрослого или ребенка за медицинской помощью. Своевременная диагностика и лечение позволят предупредить дальнейшее прогрессирование симптомов и устранить первопричину болезненного состояния.

Чтобы точно определить, что стало причиной высыпаний, следует обратиться к дерматологу. Диагностика красных пятен на ногах состоит из таких методов:
- Сбор анамнеза и опрос пациента. Врач определяет субъективные ощущения и жалобы пациента в порядке их значимости. Выясняет когда появились первые признаки расстройства, предшествовало ли этому какое-то заболевание, применение новых косметических препаратов, лекарств или продуктов питания. Также учитываются условия жизни, пребывание в эндемических очагах, возраст пациента и особенности его организма. Перенесенные и сопутствующие заболевания, и другие факторы.
- Осмотр и пальпация. Врач оценивает внешний вид пятен, цвет, локализацию, структуру, наличие сопутствующей симптоматики.
- Лабораторные исследования. Пациенту назначают анализ крови с лейкоцитарной формулой для определения аллергической природы заболеваний. Также показан бактериологический посев для подтверждения микробной природы высыпаний.
- Инструментальная диагностика. Проводится дерматоскопия, то есть визуальное исследование состояния кожи. Еще один распространенный информативный метод – это соскоб. Он используется для выявления паразитарных и грибковых заболеваний.
Вышеописанный алгоритм диагностики красных пятен позволяет определить наиболее вероятные причины болезненного состояния.
Кроме базового осмотра у дерматолога, пациенту могут потребоваться дополнительные консультации у смежных специалистов. Так, венеролог поможет выявить венерологические заболевания, к примеру, СПИД. Гастроэнтеролог связывает дерматологические изменения с заболеваниями пищеварительной системы. При подозрении на нарушения в работе эндокринной системы, необходима консультация эндокринолога. Если нарушения указывают на онкологический процесс, то диагностикой занимается онколог.

Все необходимые лабораторные исследования для установления причины кожных изменений назначает врач. Анализы проводятся как при первой диагностике, так и в процессе терапии, для определения ее эффективности.
Комплекс анализов при высыпаниях на коже:
- Общий анализ крови – выявляет воспалительные процессы и аллергические реакции в организме. Позволяет исключить обезвоживание, определить уровень гемоглобина и общее состояние иммунной системы.
- Биохимический анализ крови – проводится для определения разных показателей, которые влияют на состояние здоровья. К примеру, уровень сахара в крови, количество белка и другое. С его помощью можно установить псориатическую природу сыпи или воздействие ревматоидного фактора.
- Анализ мочи – выявляет заболевания почек и других внутренних органов, состояние водно-солевого баланса и функционирование мочеполовой системы.
- Капрограмма – анализ кала провидится для выявления гельминтов, которые оказывают токсическое действие на организм, снижают иммунитет, негативно влияют на работу органов желудочно-кишечного тракта и вызывают кожные расстройства.
- Биопсия – с места поражения берется кусочек тканей, которые исследуются на различные вредоносные микроорганизмы, грибки.
Вышеперечисленные анализы позволяют подтвердить диагноз и назначить лечение или провести ряд дополнительных исследований.

Для более детального обследования и точного определения причин появления красных пятен на ногах, проводится инструментальная диагностика. Она состоит из таких методов:
- Дерматоскопия – осмотр пораженных тканей с помощью дерматоскопа или лупы. Позволяет выявить наличие чесоточных ходов при чесотке и другие особенности кожного покрова.
- Трансиллюминация – процедура проводится в темном помещении под косыми лучами света. Ее назначают для определения кожного рельефа и его придатков.
- Люминесценция – исследование с помощью лампы Вуда. Позволяет выявить грибковые поражения.
- Граттаж – поскабливание для выявления скрытого шелушения, серозных колодцев или отеков. Выявляет псориаз, экзему, мастоцитоз.
- Диаскопия – с помощью специального стекла врач надавливает на кожу. Это необходимо для определения истинного оттенка эпидермиса и устранения гиперемии. Определяет сосудистые, пигментные, геморрагические изменения.
Все вышеперечисленные исследования назначаются для уточнения диагноза и проводятся в лабораторных условиях.
источник
Под аллергией подразумевают реакцию организма на факторы-провокаторы, роль которых может выполнять всё, что угодно: от продуктов питания до пыльцы растений. Чаще всего иммунная система реагирует на встречу с аллергеном поражениями кожи. Особенно ярко признаки проявляются на ногах. Аллергические высыпания нельзя оставлять без должного внимания: необходимо обратиться к врачу, который определит аллерген и назначит эффективное лечение.
Аллергия на ногах у беременной случается вследствие ответа иммунной системы на вещество, воспринимаемого ей, как чужеродное, опасное. Организм начинает бороться с ним, выделяя гистамин, который и обеспечивает появление аллергических высыпаний на коже ног и других признаков аллергии.
- Продукты питания.
- Медицинские препараты.
- Домашняя пыль
- Пыльца растений.
- Средства бытовой химии и косметические составы.
- Частицы, включённые в состав эпидермиса, слюны, продуктов жизнедеятельности животных.
Ослабленный организм будущей мамы, перетерпливающий к тому же сильную гормональную перестройку, является особенно подверженным к аллергии. В группе риска будущие мамы, беременность которых протекает с осложнениями.
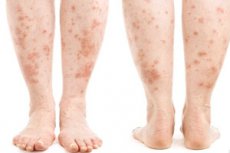
Симптоматика аллергической реакции у будущей мамы может возникать как через несколько секунд после контакта с аллергеном, так и спустя несколько часов. Высыпания на коже ног, как правило, напоминают ожоги, которые остаются после контакта с крапивой. Такую сыпь так и называют – крапивница.
Но не обязательно сыпь проявляется в виде волдырей, иногда это шелушащиеся пятна, или аллергия имеет вид мокнущей экземы.
Любые проявления на коже, включая и аллергию на ногах у беременной, характеризуются ощущением зуда, раздражения, иногда очень значительного, иногда – терпимого.
Диагностировать аллергию на ногах позволяет комплексный поход. В первую очередь врач изучает анамнез заболевания, выслушивает жалобы пациентки, спрашивает будущую маму, когда впервые она заметила сыпь на коже ног, после чего, что перед этим ела и т д.
После этого производится детальный осмотр беременной.
Для более точной диагностики понадобится сдача крови на иммуноглобулины класса Е.
Каждая будущая мама, заметив у себя аллергию на ногах, беспокоится в первую очередь о том, как аллергические проявления скажутся на её малыше, который находится у неё в утробе. Здесь опасения по большей части беспочвенны. Но опасность для организма непосредственно самой беременной существует.
Аллергия на ногах может быть только началом реакции организма. Если не исключить аллерген и не изменить образа жизни, не подключить диетотерапию, то симптомов станет намного больше. Кожная сыпь может перейти в мокнущую экзему хронической формы, которую будет очень трудно вылечить с учётом положения больной, которой запрещены агрессивные медикаментозные средства. Среди них могут появиться и такие, которые будут нести прямую угрозу жизни будущей мамы-аллергика. Такими осложнениями аллергической реакции являются:
- Отёк гортани.
- Анафилактический шок (резкое падение артериального давления).
Здесь уже не идёт речи о жизни и развитии плода, приходится при помощи реанимационных действий спасать пациентку, поскольку вышеназванные последствия могут привести к смерти.
Впрочем, при внимательном отношении будущей мамы к собственному здоровью такого, как правило, не случается и аллергию на ногах можно устранить.
Если вы заметили аллергическую реакцию на ногах, не стоит паниковать и волноваться, требуется как можно скорее посетить врача-аллерголога или дерматолога. Только профессиональная медицинская помощь принесёт желаемый эффект. К тому же не все антигистаминные препараты разрешено принимать беременным, поэтому самолечение может привести к тяжёлым последствиям для малыша, развивающегося в утробе.
Единственное, что можно сделать для облегчения своего состояния, если вы подозреваете, какой аллерген был причиной возникновения такой реакции организма, это полностью исключить его из своего рациона (при пищевой аллергии) или избавить себя от контакта с ним (при поллинозе, реакции на пыль или экскременты домашнего питомца).
Врач после установки точного диагноза – аллергии, назначает симптоматическое лечение.
Предпочтительными в период вынашивания являются препараты, которые не имеют значительного влияния на организм в целом. Это средства местного действия, которые производятся в виде мазей, гелей и кремов.
Но главным способом забыть об аллергии во время беременности и после рождения ребёнка является исключение аллергена из жизни будущей мамы. Это наиболее действенное решение, которое позволит не испытывать аллергической реакции. Ведь до конца вылечить аллергию невозможно, можно лишь избежать её проявлений посредством определённого поведения и образа жизни.
Диетотерапия тоже может быт включена в программу лечения аллергии на ногах, если доказано, что аллергеном выступает какой-либо продукт или пищевой компонент ряда продуктов.
Предотвратить аллергию можно, но лишь частично. Никто из нас не может быть застрахован от возникновения аллергической реакции, тем более в период вынашивания ребёнка, когда организм пребывает в состоянии стресса.
Но попытаться всё-таки стоит. Определённые профилактические меры помогут снизить риск появления аллергии на ногах у будущей мамы.
- Не стоит увлекаться употреблением цитрусовых, шоколада и мёда в больших количествах,
- В помещении, где находится беременная, всегда должно быть чисто, поэтому рекомендуется регулярная влажная уборка.
- Важно соблюдать правила личной гигиены, всегда мыть руки после улицы, после общения с животными.
- Будущая мама должна вести здоровый образ жизни без вредных привычек, укреплять иммунитет приёмом специальных поливитаминов для беременных.
- Следует проявлять осторожность с бытовой химией,
- Желательно носить одежду из натуральных тканей и пользоваться только качественной косметикой и парфюмом.
источник
При беременности часто бывает варикоз и аллергия, из-за чего ноги покрываются красными пятнами и характерной сыпью в виде точек. Причины, конечно же, могут быть самыми различными. На некоторых влияют погодные условия, на других – рацион. При встрече организма с факторами-провокаторами и появляется аллергическая сыпь. Ноги подвержены аллергии больше всего.

Организм становится нестабильным и воспринимает все окружающие его вещества как потенциальную опасность, из-за чего выделяется гистамин, провоцирующий сыпь на теле и другие симптомы.
Особенно сильно аллергия будет проявляться, если есть какие-либо проблемы с плодом или осложнения беременности, поскольку в этих случаях в организме происходит больше всего изменений.
Аллергическую реакцию могут вызвать:
- рацион;
- лекарства;
- пыль, оседающая на мебели;
- растения и их пыльца;
- пух;
- бытовая химия;
- косметика;
- частицы, которые включены в эпидермис и слюну животных.
Иногда причиной могут стать инфекционные заболевания или болезни внутренних органов. В данном случае вам обязательно нужно обратиться к специалисту.
Возможные болезни:
Первая аллергия может проявиться по разному – через время после столкновения с раздражителем или сразу в момент столкновения с ним.
Виды высыпаний могут немного отличаться друг от друга:
- Точки, похожие на волдыри после соприкосновения с крапивой.
- Красные пятна, которые шелушатся.
- Пятна, которые похожи на мокнущую экзему.
Но все эти виды объединяются общими симптомами:
- зудом (может быть как терпимым, так и сильным);
- раздражением;
- шелушением (в некоторых случаях появляется сразу, в других — позже).
При возникновении аллергической реакции на коже во время вынашивания ребенка женщине необходимо показаться врачу, чтобы в дальнейшем не было никаких осложнений и последствий.
Этапы диагностики:
- врач проводит опрос (спрашивает о рационе женщины, о том времени, когда появилось раздражение и т.д.);
- врач осматривает пациентку;
- назначаются дополнительные анализы, зачастую анализ крови, который покажет количество иммуноглобулина класса Е.
Беременные, у которых появляется аллергическая реакция, начинают беспокоиться о жизни своего младенца. Однако не стоит волноваться. На плод покраснения абсолютно никак не повлияют, а вот на саму женщину — запросто.
Если не выявить причину появления красных пятен на ногах при беременности и не начать лечение, зуд и высыпания перейдут в хроническую форму. Но это всего лишь половина проблемы. Женщину могут мучить и другие осложнения – отек гортани, резкое падение артериального давления.
Дальнейшее ухудшение в состоянии беременной может привести и к летальному исходу. Поэтому женщине нужно в первую очередь волноваться о своей жизни.
Важно! Если все симптомы начнут переходить в хронические, то их уже вряд ли получится вылечить.
Есть два варианта лечения – самостоятельное и по рекомендациям врача. Самостоятельным лечением заниматься не рекомендуется, поскольку этим вы можете только навредить своему организму и плоду. Поэтому стоит незамедлительно обратиться к специалисту.
Однако если вы знаете, что ваша аллергия основана на каком-то определённом продукте, то обязательно исключите его из своего рациона.
Важно! Если красные точки и пятна так и не прошли, то вам всё-таки стоит сходить в больницу.
Мази, которыми можно пользоваться без предварительной консультации:
В домашних условиях вы можете воспользоваться маслом чайного дерева, детской присыпкой, кокосовым или оливковым маслом, соком алоэ вера.
Если же ваши пятна очень чешутся, то вам могут помочь теплые компрессы, которые выполняются и в домашних условиях. Компрессы смягчают кожу, убирают боль и зуд.
Способ применения:
- налейте тёплую воду в небольшой пакет;
- оберните этот пакет полотенцем;
- положите конструкцию на участок с покраснениями;
- сидите в таком положении около 10 минут (в зависимости от конкретной ситуации).
После проверки вашего состоянии и сдачи необходимых анализов доктор установит причину вашей аллергической реакции и назначит решение. Скорее всего, это будут лекарства (гели, мази и кремы), которые не будут оказывать на организм никакого влияния, но помогут в борьбе с сыпью.
Также вам, скорее всего, дадут некоторые рекомендации, например, об исключении аллергена из своего рациона, поскольку постоянный контакт с раздражителем будет ухудшать состояние и вызовет повторную аллергическую реакцию.
Внимание! Аллергия никогда не вылечивается окончательно, поэтому следует избегать любых возможных причин её возникновения.
При выборе лечение нельзя забывать о сроке беременности. Если речь идет о первом триместре, то ни в коем случае нельзя принимать антигистаминные препараты. Если второй, то их можно пить лишь в крайних случаях (обязательно проконсультируйтесь с врачом!).
Антигистаминные препараты, которые могут помочь:
Если у вас прошла аллергия на ногах, то вам следует производить профилактику, чтобы болезнь не появилась в дальнейшем.
Советы, которые дают специалисты:
-
не употребляйте много цитрусов и других продуктов, которые содержат витамин С;
- не употребляйте много сладкого;
- регулярно производите уборку в жилом помещении;
- пользуйтесь антисептиком, чтобы дезинфицировать руки;
- придерживайтесь ЗОЖ (здорового образа жизни);
- будьте осторожны при использовании бытовой химии.
Не стоит бояться аллергии при беременности, ведь это совершенно нормально! Такое бывает с каждой второй мамочкой. Однако не стоит забывать о мерах предосторожности и важности похода к врачу, ведь именно специалист может точно выявить все причины раздражений и выписать правильное лечение.
источник
Достаточно частое заболевание у беременных. Если у вас наследственная предрасположенность к этой болезни, беременность усиливает ее. Вероятность варикозного расширения вен увеличивается с возрастом, в группу риска входят также те, кто долгое время проводит стоя.
При этом заболевании на венах появляются варикозные узлы – расширения, наполненные кровью. Они располагаются преимущественно на ногах, но могут и распространиться на наружные половые органы. Усиление циркуляции крови и давление матки обостряют течение заболевания и могут доставить вам массу неприятностей.
В большинстве случаев с развитием беременности болезнь прогрессирует: узлы становятся заметнее, боль усиливается, особенно если вы много времени проводите на ногах.
Симптомы заболевания могут быть различны. У некоторых женщин на ногах появляются красно-фиолетовые пятна, особых недомоганий они не ощущают, разве только к вечеру немного устают ноги. У других вены сильно вздуваются, ноги отекают, вечером им приходится долго держать ноги в поднятом положении.
Для лечения варикозного расширения вен – носите одежду, которая не мешает свободному кровообращению в ногах и паху, старайтесь как можно меньше времени проводить стоя, чаще лежите (обязательно на боку) или сидите, ноги при этом поднимайте вверх. Это помогает дренированию вен. Многим помогают специальные медицинские чулки или эластичные бинты.
Носите свободную обувь. Сидя не кладите ногу на ногу, так как это препятствует нормальной циркуляции крови. Эти меры позволят вам уменьшить отечность ног.
На более поздних сроках беременности отеки ног вас будут беспокоить меньше, хотя узлы и не исчезнут. В тяжелых случаях варикозного расширения пораженные вены удаляют хирургическим путем, но беременным операции не проводят.
Симптомы появления тромбов – отек ног, сопровождаемый болью, покраснением или жжением пораженного участка. Это осложнение носит разные названия: венозный тромбоз, венозная тромбоэмболия, тромбофлебит, тромбоз глубоких вен голени. Эти заболевания вызваны изменения в кровообращении, замедлением тока крови по сосудам ног из-за давления матки (называемый стаз), изменениями в составе крови и действии тромбообразующих механизмов.
Есть разница между тромбозом поверхностных вен и тромбозом глубоких вен. Если сгусток крови – тромб — образуется в поверхностной вене, это не так страшно. Такой тромб обычно заметен, его можно прощупать. Необходимо держать ногу в приподнятом положении, бинтовать ее или носить специальные поддерживающие чулки. Тромбоз глубоких вен намного серьезнее и требует серьезной диагностики и лечения. Заболевание начинается быстро и резко, сопровождается сильной болью и отеком ноги и бедра. Нога может быть бледной и холодной, но чаще пораженный участок горячий и отекший, его чувствительность повышена. Кожа в районе вены красная, иногда она покрыта красными полосами, проходящими по тем венам, где расположены тромбы. Сдавливание ноги, особенно икры, вызывает сильную боль, боль может причинять даже ходьба. Диагностируется данное заболевание обычно с помощью рентгена и внутренних инъекций. Сейчас используются методы, в которых вместо рентгена используют ультразвук. Для лечения обычно применяется гепариновая терапия, которую проводят в больнице. Гепарин – противосвертывающее средство. Вводиться только внутривенно. Он разжижает кровь, и тромб рассасывается. При лечении гепарином необходим постельный режим. Больную ногу держат в приподнятом положении, иногда назначают прогревания. Курс лечения в больнице длится 7-10 дней. Но после этого нужно продолжить прием гепарина или других противосвертывающих препаратов. Гепарин безопасен и не действует на ребенка. Но следует помнить, что при приеме этого препарата может понадобиться повышенная доза кальция. Другой препарат, используемый при тромбозе глубоких вен – это варфарин, применяется через рот. Во время беременности его не назначают, так как он проникает в плаценту и может нанести вред ребенку. Самая большая опасность, связанная с тромбозом – легочная эмболия : тромб отрывается и движется к легким. Во время беременности случаи легочной эмболии редки: один случай на 3000-7000 беременных.
источник
Кожа человека выполняет в первую очередь защитную функцию. Она является индикатором как внешнего воздействия, так и внутренних нарушений. Появление красных пятен – это не просто косметический дефект, это признак заболевания, которое может быть связано как с инфекцией, так и с сосудистой патологией.
Игнорировать появление красных плотных пятен нельзя. Это сигнал, что в организме есть проблемы и их необходимо решить. В случае появления подобных симптомов нужно обратиться к врачу и пройти обследование.
Красные твердые пятна на ногах могут быть признаком серьезной патологии
Возникновение сыпи или пятен – это защитная реакция организма на какое-либо воздействие. Причиной такого состояния часто служат сосудистые заболевания, аллергия, грибки или вирусы. Достоверно определить первопричину возникновения красных пятен может только врач.
Красные твердые пятна на ногах указывают на наличие отеков или подкожных узлов. При появлении такого симптома необходимо обратиться за медицинской помощью. В этом случае рекомендуется посетить терапевта или дерматолога. Врач оценивает размер и количество пятен, их локализацию, оттенок и контуры, уплотнения и болезненность, назначает дальнейшее обследование.
К наиболее частым причинам появления пятен на ногах относят:
- Аллергический дерматит. При воздействии аллергена сосуды в области непосредственного контакта расширяют, образуется красное пятно. Кожа в этом месте отекает, поэтому пятно кажется плотным. Чаще всего пятно одно или же несколько, но они могут сливаться. Аллергический дерматит может возникать при контакте с пыльцой, красителями, тканью, шерстью и т.д.
- Узловатая эритема. Это заболевание чаще встречается у молодых людей, в большинстве случаев – у девушек. Подкожные сосуды воспаляются, в результате на коже появляются бордовые или красные пятна. Возникновение узловатой эритемы, как правило, связано с инфекцией, аллергией или наследственной склонностью к сосудистым заболеваниям. При этом заболевании пятна локализуются в области голеней.
- Трофические нарушения. Подобные нарушения связаны с артериальной или венозной недостаточностью. На ногах образуются красные пятна, которые начинают темнеть. Волосы на них отсутствуют. Если лечения нет, пятна со временем превращаются в трофические язвы.
- Гемангиома. По сути гемангиома представляет собой постоянное расширение сосуда. Это пятно напоминает крупную родинку. Локализация может быть любой. Никаких особых симптомов и осложнений в этом случае не бывает. Это доброкачественное новообразование, которое чаще всего образуется у младенцев. У взрослых оно встречается редко.
Также к образованию красных пятен на ногах может приводить грибок, лишай, экзема. Нередко красные пятна на месте ссадины возникают при сахарном диабете.
Дополнительные симптомы помогут поставить диагноз
При возникновении красных плотных пятен на ногах нужно обращать внимание и на другие признаки заболевания. Чаще всего присутствуют дополнительные симптомы, которые помогут в диагностике.
Наличие других признаков зависит от самого заболевания. Так, например, при аллергическом дерматите нередко возникают симптомы аллергии – зуд, шелушение, слезотечение. При сосудистых заболеваниях может появляться боль в ногах, отеки.
К дополнительным симптомам, сопровождающим образование красных пятен на ногах, относятся:
- Гипертермия. Повышение температуры нередко сопровождает рожистые воспаления (сами пятна в этом случае тоже будут горячими), инфекционные заболевания, лишай. У больного появляется озноб, мышечная слабость, вялость, сонливость.
- Зуд. Зуд может возникать при аллергии, трофических нарушениях, экземе. Сильный зуд приводит к еще большему покраснению и шелушению пятна.
- Отек. Как правило, ноги отекают при заболеваниях сосудов. Жидкость скапливается в тканях, вызывая отеки. Заметить их не всегда удается сразу. Считается, что отек присутствует, если после надавливания на кожу некоторое время остается небольшая вмятина. Если отек возникает только в области пятна, появляется небольшой, но заметный бугорок.
- Усталость в ногах. При варикозе, венозных и сосудистых заболеваниях возникает усталость в ногах к концу дня. Есть ощущение, что ноги «ноют». Через некоторое время, если заболевание прогрессирует, неприятная тяжесть в ногах появляется и без физических нагрузок, в состоянии покоя, но усиливается при ходьбе.
- Болезненность. Боль при надавливании на пятно говорит о наличии воспалительного процесса. Причиной часто служат сосудистые заболевания, травмы и повреждения.
Даже если помимо образования самого пятна ничего больше не беспокоит, не стоит оставлять его без внимания. Это может быть начальный этап какого-либо заболевания. Упускать время лечения может быть опасно.
Опасным симптомом является образование подкожных шишек в области пятна. Такие уплотнения могут быть признаком серьезного заболевания. Если причиной пятен является метаболическое нарушение (например, сахарный диабет), со временем могут образоваться хронические трофические язвы, которые остаются на всю жизнь.
Чем раньше начать лечение, тем благоприятнее прогноз
Лечение пятен на ногах зависит от причин, которые их спровоцировали. Если это симптом внутреннего заболевания, то устранять необходимо в первую очередь первопричину.
Врач назначит ряд анализов, в том числе анализ крови, мочи, УЗИ внутренних органов, чтобы выявить патологию. После определения диагноза назначается лечение. Он может быть как общим, так и местным. При инфекционных поражениях сосудов нередко назначаются антибиотики.
Лечение красных пятен на ногах может включать в себя:
- Антигистаминные препараты. При аллергическом дерматите назначаются антигистаминные препараты, которые блокируют рецепторы, реагирующие на аллерген. В результате устраняются все симптомы аллергии: зуд, сыпь, покраснение, кашель и т.д.
- Нестероидные противовоспалительные препараты. Препараты типа Ибупрофена, Диклофенака назначаются для снятия воспалительного процесса. Они помогают бороться с инфекцией и уменьшают болевой синдром, нормализуют температуру тела.
- Противовоспалительные мази. Могут назначаться Гидрокортизоновая, Эритромициновая и другие мази. Они действуют на местном уровне, снимая воспаления, отек и облегчая боль. Однако лечение не должно ограничиваться применением мазей, так как они дают временный эффект, но не всегда воздействуют на первопричину заболевания.
- Народные средства. В случае с экземой или лишаем народные рецепты могут быть весьма эффективны, но в совокупности с медикаментозным лечением. Можно использовать ополаскивания отварами трав, домашние мази, компрессы, но после консультации врача.
- Диета. При сосудистых и кожных заболеваниях правильное питание играет не последнюю роль. Необходимо исключить из рациона аллергенные продукты, уменьшить употребление кофе, алкоголя, сладостей.
Стоит помнить, что эффективность лечения зависит от многих факторов: возраста и состояния организма пациента, стадии заболевания. С определенными трудностями можно столкнуться при лечении заболеваний во время беременности. Многие препараты в это время противопоказаны, но при этом наличие воспаления или инфекции может быть опасно для ребенка.
Важно! Любое нарушение кожной пигментации – повод пройти обследование
При своевременном и правильном лечении осложнений можно избежать. В некоторых случаях последствия касаются только косметических дефектов кожи, в других – происходят серьезные нарушения в работе сердечно-сосудистой системы и внутренних органов.
К последствиям заболеваний, которые приводят к возникновению красных пятен на ногах, относятся:
- Вирусная пневмония. Если воспалительный процесс продолжит распространяться по организму, будут поражаться другие внутренние органы, в том числе легкие. Это приводит к развитию вирусной пневмонии, которая сопровождается сильным кашлем, слабостью, повышенной температурой тела. В дальнейшем может присоединяться бактериальная инфекция.
- Менингит. Это опасное заболевание, при котором поражаются ткани головного мозга. Менингит может возникать как последствие лишая или воспалительного заболевания сосудов. Менингит сопровождается сильной головной болью, тошнотой и рвотой, потерей сознания. При отсутствии лечения заболевание может привести к летальному исходу.
- Слоновая болезнь. При этом заболевании происходят патологические изменения в лимфатической системе. В результате конечности (обычно ноги) увеличиваются в размере. Причиной может быть нарушение кровообращения или инфекционное заболевание. На последней стадии заболевания конечности становятся настолько огромными, что человек не может ходить, начинается некроз тканей.
- Лимфаденит. При этом заболевании поражаются лимфоузлы. В этом случае на ногах появляются болезненные узлы, которые мешают ходить. Со временем узелки сливаются, образуя плотный отечный мешок. Одним из последствий лимфаденита является тромбофлебит.
- Сепсис. При присоединении бактериальной инфекции она может попадать в кровь, вызывая воспаление различных органов и тканей.
Подробнее о причинах появления красных пятен на коже можно узнать из видео:
Чтобы избежать неприятных последствий, необходимо придерживаться правил профилактики: правильно питаться, поддерживать иммунитет, вовремя лечить инфекционные заболевания, избегать контактов с зараженными людьми, заниматься физическими упражнениями для укрепления сосудов.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
источник
Сыпь при беременности видится у большинства дам. Как правило так проявляются гормональные трансформации в организме. Но обстоятельства сыпи смогут быть не только физиологическими, но и патологическими. Высыпания на коже смогут появляется при разных инфекционных болезнях, страшных для самой дамы и ее будущего ребенка.
К чаще всего видящимся обстоятельствам сыпи при беременности относятся:
- Дерматоз. Предположительно дерматоз появляется из-за гормональных трансформаций в организме беременной. Значительно чаще, он появляется в последнем триместре. Сыпь появляется в основном в области растяжек и имеет форму узелков и бляшек. В будущем элементы высыпаний смогут сливаться, образуя бляшки громадных размеров, и распространяться на ягодицы, грудь, ноги и спину. По окончании родов, в большинстве случаев, дерматоз исчезает. Особенной опасности для дамы и малыша он не воображает. Лечение содержится в устранении зуда и покраснений, для чего беременной подбирается подходящая мазь либо крем, чаще гормональный.
- Краснуха. Это заболевание пагубно воздействует на плод. Наиболее страшным считается первый триместр беременности. Проявляется краснуха увеличением температуры, головной болью, тошнотой и бледно-розовой сыпью. Данное заболевание может привести к формированию у будущего ребенка катаракты, глухоты, пороков сердца, помимо этого, оно поражает нервную систему плода. Исходя из этого при выявлении у дамы краснухи в первом триместре беременность в большинстве случаев прерывают.
- Корь. Заболевание начинается при отсутствии иммунитета к ней равно как и краснуха. Перенесенная в первом триместре корь может вызвать у ребенка слабоумие и другие патологии нервной системы. Симптомами заболевания являются высыпания в виде бугорков, появляющиеся поэтапно: сперва поражается шея и лицо, после этого — туловище и руки, а позже – ноги. Перенесенная корь в первые 12 недель беременности – предлог для ее прерывания. При наличии риска заразиться заболеванием либо контакте с больным выполняют обязательную вакцинацию иммуноглобулином, дабы не допустить развития заболевания.
- Герпес. Эта зараза чаще всего делается обстоятельством врожденных болезней. При первичном заражении герпесом в период беременности возможность инфицирования плода 50 %, при обострении уже имеющегося заболевания риск существенно ниже – около 4%. Заразиться вирусом герпеса возможно половым методом, через поцелуи, предметы обихода, при переливании крови, и вероятен воздушно-капельный путь заражения. Проявляется герпес небольшой пузырьковой сыпью, которая сопровождается жжением, покраснением и зудом. Спустя некоторое время, пузырьки начинают лопаться, оставляя язвочки. Очень пагубное действие оказывает герпес в первом триместре беременности, он может вызвать умственную отсталость и болезни сердечно-сосудистой системы. Заражение этим вирусом в третьем триместре может привести к энцефалиту, гепатиту, пневмонии и другим патологиям.
- Ветряная оспа. Громаднейшую опасность воображает данное заболевание в первом и последнем триместре беременности. В первом – оно может стать обстоятельством выкидыша либо тяжелых пороков развития. Ветряная оспа, перенесенная в третьем триместре, ведет к внутриутробному инфицированию, пневмонии и кислородному голоданию. Проявляется заболевание высыпаниями в виде розовых пятен, на которых после этого образуются пузырьки с прозрачной жидкостью, в будущем пузырьки подсыхают, покрываясь корочками. Сыпь сопровождается выраженным зудом. Для лечения употребляются противовирусные препараты, а элементы высыпаний обрабатываются антисептиками. При серьёзном течении заболевания для предотвращения осложнений больного помещают в условия стационара в изолированную палату.
- Чесотка. Это заболевание проявляется в виде пузырьков и бугорков с заметными чесоточными ходами. Кроме сыпи, отмечается сильный нестерпимый зуд. Опасности для матери и ребенка чесотка не воображает. Лечение назначает доктор, в большинстве случаев, оно содержится в применении особых противопаразитарных препаратов.
- Аллергия. Одной из самых нередких обстоятельств сыпи при беременности есть аллергическая реакция на какое-либо вещество. Наряду с этим такая реакция может появиться в период ожидания ребенка кроме того на те аллергены, на каковые до беременности никакой реакции не было. Сыпь имеет форму маленьких пузырьков с прозрачным содержимым. Она может размещаться на ограниченном участке тела либо распространяться на всю кожу.
При появлении высыпаний в области живота на протяжении ожидания ребенка лучше обратиться к доктору для постановки диагноза и определения лечения. Сыпь на животе при беременности может появляться как последствие гормональной перестройки организма, связанной с беременностью. В таких случаях высыпания в основном локализуются на животе, но смогут захватывать и другие участки тела – руки, спину, ягодицы, бедра, грудь.
Другой не меньше нередкой обстоятельством сыпи на животе при беременности считается аллергия. Вызвать ее смогут продукты питания, средства бытовой химии, косметика, пыльца растений, ткань, из которой сшита одежда, шерсть животных, пыль и другое. Аллергия может быстро прогрессировать и осложняться, помимо этого, пузырьки лопаются, что формирует риск вторичного инфицирования.
В летний период сыпью в области живота может проявляться потница. Особенно довольно часто она отмечается у дам, носящих бандаж, предпочитающих синтетическую одежду и не уделяющих должное внимание своей гигиене.
Сыпь на животе при беременности может появляться и при разных инфекционных болезнях, и при нарушении обычного функционирования внутренних органов.
Изменение гормонального фона и некоторое ослабление иммунной системы может приводить к появлению сыпи на руках при беременности, как результата аллергической реакции, обострения либо развития кожных болезней.
Высыпания на руках смогут быть одним из показателей аллергии. Причем вызвать ее может кроме того крем для рук, который дама до этого применяла неизменно. При появлении аллергических высыпаний необходимо распознать аллерген и устранить контакт с ним. В другом случае вероятно ухудшение ситуации и присоединение вторичной инфекции бактериального характера. Кроме этого существует возможность перехода аллергического процесса в хроническую форму и развития экземы.
Изменение кожи на ладонях возможно связано с эритемой и телеангиэктазией. Обстоятельство таких трансформаций – увеличение в крови эстрогенов. Трансформации являются стойкое расширение небольших сосудов. Высыпания имеют вид красных точек, черточек, звездочек и т.д. При появлении таковой сыпи необходимо показаться доктору, поскольку она может сказать о патологиях печени.
Основные обстоятельства появления сыпи на ногах при беременности те же, что и на других частях тела – дерматоз, инфекции, аллергия. Громаднейшую опасность из них воображают инфекционные заболевания, такие как ветряная оспа, краснуха и корь. Исходя из этого при образовании на ногах высыпаний стоит посетить доктора, лишь он сможет решить о необходимости и составе лечения.
В период беременности может появляться угревая сыпь на лице, напоминающая акне подросткового периода. На щеках, подбородке и лбу образуются маленькие холмики и прыщики. Они в большинстве случаев не причиняют никаких неудобств, не считая эстетических. Такая сыпь на лице при беременности связана с гормональной перестройкой организма и не воображает опасности.
Но сыпь на лице не всегда бывает надёжной. Высыпания в данной области смогут появляться и при инфекционных болезнях. Так, сыпью на лице проявляется ветрянка, герпес, краснуха, корь.
Обстоятельство красной сыпи при беременности, значительно чаще, — дерматоз. Эта патология достаточно надёжна для дамы и ребенка. Проявляется она высыпаниями и зудом, появляется в последнем триместре беременности. Дерматоз в основном поражает дам, беременных в первоначальный раз, ожидающих двойню либо очень сильно прибавивших в весе. Снаружи такая сыпь выглядит как маленькие красные холмики. По окончании родов высыпания быстро исчезают, не оставляя следов.
Небольшая сыпь при беременности как правило оказывается результатом крапивницы. Область локализации ее – ягодицы, пузо, бедра, грудь, руки и другие части тела. Высыпания сопровождаются сильным зудом и дискомфортом. Обстоятельством крапивнице чаще становятся пищевые продукты, являющиеся известными аллергенами: шоколад, цитрусовые, клубника, малина и другое. При выявлении крапивницы прежде всего необходимо выяснить аллерген и устранить его из питания беременной. В большинстве случаев этого оказывается достаточно, но в случае если сыпь сохраняется, то может потребоваться прием особых антигистаминных препаратов, назначающихся доктором.
Еще одной обстоятельством небольшой сыпи может стать недостаток гигиены на фоне повышенной потливости, и гормональные трансформации в организме дамы.
Обстоятельство угревой сыпи при беременности – увеличение уровня прогестерона, содействующего усиленного выделению кожного жира. Свою роль может сыграть и токсикоз первого триместра, вызывающий обезвоживание организма. Помимо этого, в период ожидания ребенка иммунитет понижается, что позволяет активизироваться патогенным микробам.
Угри при беременности нельзя выдавливать, прикасаться к ним нечистыми руками, использовать какие-либо средства без переговоры с доктором. Все это может привести к присоединению инфекции и формированию осложнений.
Аллергическая сыпь при беременности имеет форму маленьких опухолей, сопровождается сильным зудом, что может приводить к бессоннице, раздражительности и нервозности. Чаще всего реакцию приводят к пищевым продуктам, лекарственные средства, но вероятны и другие факторы. Аллергия связана с трансформацией количества половых гормонов в организме, что может привести кроме этого к гестозу, исходя из этого при происхождении высыпаний направляться в обязательном порядке посетить доктора. Помимо этого, может случиться переход заболевания в хроническую форму, при которой высыпания не проходят сами кроме того по окончании устранения контакта с аллергеном. В таких случаях доктором назначается медикаментозное лечение.
Для предотвращения появления аллергической сыпи при беременности даме направляться придерживаться особенной диеты, исключив из рациона шоколад, цитрусовые, морепродукты, кофе и другие подобные продукты.
Лечение сыпи при беременности инфекционного характера должен назначать лишь доктор, исходя из личных изюминок и срока беременности. Часто при вирусных болезнях на ранних сроках делается аборт по медицинским показаниям. Своевременное обращение за медпомощью окажет помощь избежать развития последствий и осложнений.
Базой лечения сыпи при беременности делается лечение заболевания, вызвавшего ее появление. Кроме этого доктором смогут назначаться средства для ускорения заживления кожи, увеличения иммунитета, устранения зуда и дискомфорта.
источник





 не употребляйте много цитрусов и других продуктов, которые содержат витамин С;
не употребляйте много цитрусов и других продуктов, которые содержат витамин С;