Люди с сидячей работой – за рулем автомобиля или в офисе перед монитором компьютера – часто стакиваются с проблемой болей в суставах во время рабочего дня или вообще пребывания в сидячем положении. Поэтому вопрос, почему болят колени, когда долго сидишь, и что с этим делать, актуален для большинства людей совершенно разных профессий.
Причиной болей в коленном суставе могут являться разные недуги и патологии, и тогда симптом будет свидетельствовать о том, что проблема достаточно развилась – в начальной стадии заболевания не причиняют выраженной болезненности.
В каждом случае лечение и контролирующий его медицинский работник будет отличаться.
- Неприятные ощущения возникают как последствия механических повреждений в суставе – ушибов, ударов, переломов и проч. Они проявляются после длительного сидения на одном месте и иногда во время движения.
- Хондропатия надколенника – распространенный провокатор болей в колене. В ходе ее прогрессирования хрящи медленно трескаются, стираются насквозь и исчезают, оставляя открытую кость без защиты. Дефект характерен для подростков в фазе активного роста, когда за развитием костей конечностей не успевают формироваться прочие элементы скелета. Также от хондропатии страдают пенсионеры, чей опорно-двигательный аппарат разрушается со временем, и профессиональные спортсмены, подвергающие свое тело огромным нагрузкам.
- Если после долгого сидения болят колени, их трудно согнуть и разогнуть после изменения положения, может иметь место артроз. Он негативно влияет на структуру суставов, в т.ч. коленных, голеностопных. Больные этим недугом преимущественно престарелого возраста, либо страдающие от ожирения, сахарного диабета и физических перегрузок.
- Один из факторов, вызывающих дискомфорт – проблемы с местным кровотоком внутри сустава. Как и в ситуации с хрящами, это может быть обусловлено недостаточным питанием растущего организма от кровеносных сосудов. Часто к окончанию периода полового созревания ноги перестают беспокоить юных пациентов.
Игнорировать очевидные неполадки со здоровьем, когда сидение на стуле причиняет сильную боль, или заниматься самолечением не стоит. Существуют признаки недомогания, после обнаружения которых следует немедленно записаться на прием к врачу-терапевту, чтобы получить от него направления на дальнейшее обследование:
- Не проходящий дискомфорт не покидает больше 3 недель.
- Болевые ощущения возникают внезапно и резко.
- Во время ходьбы и при вставании с места слышится хруст.
- Мучения настигают, даже если больной находился в сидячем положении совсем непродолжительное время.
- Общее самочувствие заметно ухудшается, возникает лихорадка, растет температура тела.
- Колени отекли, покраснели, кожа вокруг них стала горячее.
Если не заняться лечением проблемы своевременно, она может прогрессировать в серьезное отклонение, требующее длительной комплексной терапии.
Чаще всего пациентам, жалующимся на неприятные ощущения в суставе, выписываются:
- Антибиотики, когда симптомы вызваны инфицированием пораженной области вирусами или болезнетворными бактериями.
- Противовоспалительные нестероидного типа – ибупрофен или аспирин.
- Обезболивающие для облегчения повседневной жизнедеятельности больного.
- Укрепители иммунитета для борьбы с вирусами и ускорения естественной регенерации после повреждений.
- Хондропротекторы, восстанавливающие ткань хряща и кости, на которую оказывали дегенерирующий эффект патологии, в т.ч. артрит.
Часто медик формирует систему лечения и регенерации, состоящую из препаратов разных классов и назначений. Она как избавляет от внешних проявлений недуга, так и лечит от первопричины возникновения боли.
Перед их использованием рекомендуется провести дополнительную консультацию с лечащим врачом и уточнить, какие рецепты подойдут для терапии конкретного заболевания. Пациентам с гонартрозом рекомендуют употреблять внутрь:
- Растительный настой. 250 г корня сельдерея либо крапивы смешивают со 120 г чеснока и 3 лимонами. Все компоненты прокручивают в мясорубке и складывают в трехлитровую банку, заливают кипящей водой. Емкость закрывают и заматывают в теплую ткань, чтобы смесь настоялась. Когда она достигнет комнатной температуры, можно приступать к потреблению. Начальная доза – 100 мл средства ежедневно, со временем она увеличивается втрое и разделяется на три приема. Готовую настойку держат в холодильнике.
- Отвар с натуральными желирующими компонентами. Берутся копыта и кости, колени говяжьи, из них варится холодец до того момента, пока кусочки мяса не будут легко и целиком отделяться. Твердые элементы извлекают, а желе пьется за 30 мин. до еды по 100 мл за раз.
В качестве меры реабилитации может назначаться массаж или специальный комплекс гимнастических упражнений.
Заниматься физкультурой можно лишь в тех случаях, если активность не причиняет боли. Все элементы выполняются с плавностью и без резких движений.
При плохом самочувствии или дискомфорте от выполнения ЛФК лучше отказаться. При отсутствии возможности заниматься гимнастикой врачи советуют больше гулять пешком.
Массаж улучшает кровоснабжение и снимает усталость. Выполнять процедуру можно и самостоятельно, но перед этим рекомендуется провести несколько сеансов у профессионального массажиста, чтобы понаблюдать, как именно он растирает и разминает пораженный участок. Это поможет избежать неправильного выполнения манипуляции и, как следствие, ее бесполезности.
Боли в коленях после сидения на месте могут сигнализировать о развитии серьезных патологий, что в дальнейшем снизит качество жизни. Симптому стоит уделить внимание и своевременно обратиться за помощью – это предотвратит ухудшение ситуации и избавит от дискомфорта.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Болевые ощущения в бедрах могут беспокоить постоянно или возникать периодически, а также сочетаться с другими симптомами – например, с потерей чувствительности, отеком и покраснением. У одних пациентов боль появляется при движениях, мешая ходить, у других болезненность в ногах сохраняется и в моменты отдыха.
Если болят мышцы ног выше колен и ягодицы, причины могут быть следующие:
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- травмы – ушибы, растяжения и разрывы связок, повреждения суставов;
- остеохондроз поясничного отдела;
- сосудистые патологии – тромбофлебит, варикоз, атеросклероз;
- защемление седалищного нерва, неврит;
- болезни соединительных тканей;
- воспалительные процессы в мышцах;
- перенапряжение мышц после физических нагрузок.
Наиболее распространенная причина – интенсивные тренировки, тяжелый физический труд и ушибы мягких тканей в области бедер. В большинстве случаев боль в мышцах быстро проходит, но если состояние ухудшается, необходима врачебная консультация.
Воспаление мышц, или миозит, может возникать из-за травм и переохлаждения, а также вследствие инфекционных и аутоиммунных патологий.
Нарушение венозного оттока и проблемы с венами также могут быть причиной боли в ногах выше колена. Застойные явления в венах приводят к сдавливанию окружающих тканей и ухудшению кровоснабжения. Тромбоз – это очень опасное состояние, при котором есть вероятность отрыва кровяного сгустка и закупорки жизненно важной артерии.
Болезненные ощущения в бедрах и ягодицах нередко возникают после тренировки, особенно в случае выполнения определенных упражнений. Приседания, выпады, подъемы ног из положения лежа сильно нагружают мышцы, и в них скапливается молочная кислота. Такой симптом вполне безобиден и держится не более двух дней.
Ноющую боль в мышцах выше колена может вызывать воспалительный процесс в коленном или тазобедренном суставе. При любых заболеваниях суставов нужно обращаться к врачу, поскольку отсутствие адекватной терапии приводит к разрушительным последствиям, вплоть до инвалидизации.
Точный диагноз и причину боли устанавливает доктор на основе проведенного обследования. Сразу же назначается лечение и поддерживающая терапия – ЛФК, массаж и физиопроцедуры. Самолечение и применение народных средств от боли в суставах без одобрения врача категорически не рекомендуется, так как велик риск осложнений.
Следует отметить, что боль в ногах выше колена может характеризоваться по-разному. Детализация болевого синдрома имеет приоритетное значение при постановке диагноза. Боль бывает локальной или охватывающей всю длину бедренной мышцы, а по степени интенсивности – острой, ноющей, тупой, распирающей.
Чтобы определить, почему болят ноги выше коленей, нужно обратить внимание на сопутствующие симптомы, сопровождающие боль:
- отекание свидетельствует о воспалительном процессе, сосудистых нарушениях или травматизации тканей. Отек может локализоваться спереди или сзади, в области коленного сустава или ближе к тазобедренному, а также на боковой поверхности ноги. Если отечность сохраняется в течение продолжительного периода, можно предположить поражение бедренной кости;
- потеря чувствительности кожи и ощущение мурашек наблюдается, как правило, на наружной поверхности бедер, и означает раздражение периферических нервных окончаний в месте их выхода из позвоночника;
- появление красноты в виде полосы характерно для острого тромбофлебита большой подкожной вены бедра, локальное покраснение может быть признаком гнойно-воспалительного процесса в тканях нижних конечностей. Сплошная краснота, покрывающая все бедро, является одним из симптомов рожистого воспаления или фасциита;
- повышение температуры тела – это неспецифичный признак, который может сопутствовать любой патологии, но крайне редко наблюдается при заболеваниях неврологического характера;
- плотное новообразование в бедренном сегменте в сочетании с болевым синдромом с высокой долей вероятности указывает на опухолевый процесс. Опухоль под коленом может быть кистой Бейкера – доброкачественным образованием с суставной жидкостью внутри.
Продолжительная боль острого характера является признаком серьезной проблемы в организме. Это может быть:
- гнойно-воспалительный процесс в бедренных тканях и близлежащих областях. Кроме болезненных ощущений, возникает отек, покраснение, температура тела повышается, при любых движениях ног и ходьбе боль усиливается. Симптоматика становится все более выраженной, и за несколько дней доходит до критического уровня;
- травматизация суставов, связочного аппарата, мышц и костей, расположенных в области бедра. Последствия травм могут проявиться не сразу, а спустя какое-то время. Скопившаяся жидкость или кровь вызывают боль распирающего характера в задней части бедра. При установлении причины нужно обязательно учесть факт получения травмы и ее основные признаки – гематому, синяки и ссадины.
- межпозвоночная грыжа, которая прогрессирует, часто вызывает резкую боль в соответствующем отделе позвоночника. При увеличении размеров и нестабильности грыжи пациенты чувствуют тянущую боль в ноге, возникающую по ходу защемленного нерва;
- острый тромбофлебит характеризуется сильной болью и быстрым нарастанием отека конечности. Температура тела повышается до 39-40°, отек бедра настолько сильный, что разница в размерах окружности больной и здоровой ноги может составлять от 8 до 15 см. Температура кожи в области стопы и пальцев ниже на 1.5-2°, пульс в артериях пораженной конечности сильно ослаблен или вовсе отсутствует. Острый тромбофлебит может переходить в гнойную стадию с появлением флегмон и абсцессов по ходу вен.
Боль, которая беспокоит человека на протяжении длительного периода, встречается наиболее часто. Она может появляться внезапно или при определенных условиях, носить характер ноющей или колющей, и проходить самостоятельно или после совершения каких-либо действий.
Нога может ныть по следующим причинам:
- в результате сильного физического переутомления и перенапряжения;
- при туннельно-фасциальном синдроме;
- из-за остеохондроза позвоночника;
- при варикозе нижних конечностей;
- при заболеваниях суставов дегенеративного характера.
Основными причинами варикоза являются наследственная слабость соединительной ткани и длительное нахождение в вертикальном положении, беременность и ожирение также способны спровоцировать это заболевание. Симптомы – жжение, зуд и боль по ходу вен, а также отечность в дневное и вечернее время. После ночного отдыха отеки спадают. Из-за скопления крови вены и сосуды деформируются все сильнее, их стенки теряют тонус и упругость, и снижается сократительная способность.
Нижние конечности могут болеть при заболеваниях позвоночника, когда происходит сдавливание нервных окончаний, связанных с бедренной областью. Остеохондроз поясничного или крестцового отделов является весьма распространенной причиной болевых ощущений в ногах выше коленей. В этом случае основной очаг боли находится в пояснице, но при этом наблюдается мышечная слабость и онемение в нижней конечности.
Воспалительные и дистрофические изменения в коленном и тазобедренном суставах, застарелые травмы с повреждением менисков и сухожилий могут вызывать боль в мышцах бедра и ягодиц. Это происходит из-за того, что ткани, поддерживающие устойчивость суставов, воспаляются, и возникает их перерастяжение. Кроме того, в заворотах суставной капсулы может скапливаться жидкость. В результате мягкие ткани оказываются сдавленными, и реагируют ноющей болью. Обычно болят те участки, которые расположены рядом с коленным и тазобедренным сочленением, но зачастую болит мышца всего бедра.
Мышечные боли после интенсивных тренировок или физического труда знакомы всем, причина этого явления – высокая концентрация молочной кислоты. Данное вещество образуется в результате распада глюкозы на лактат и водород. Дискомфортное состояние, вызванное молочной кислотой в мышцах, продолжается несколько дней и проходит само собой.
Бедренная фасция – соединительная ткань, покрывающая мышцы, нервы и сосуды бедра, находится на наружной поверхности. Если одна из мышц, которая натягивает бедренную фасцию, продолжительный период находится в напряжении, то происходит сдавливание нервных волокон, и нарушается кровоснабжение. В результате появляется неприятная тянущая боль, сопровождаемая чувством онемения и ползания мурашек по коже.
Нужно учитывать, что боль в секторе от колена до бедра не является специфическим признаком, и может быть симптомом многих патологий. Однако определенные отличия в характере и интенсивности болевого синдрома все же присутствуют. Если пациент подробно опишет свои ощущения, врачу будет проще поставить диагноз и направить на необходимые исследования.
Боль в любой части тела, не проходящая со временем, является лишь симптомом. Чтобы выяснить причину, необходимо посетить врача-ортопеда, ревматолога или хирурга. Терапевт тоже может выписать необходимые направления и провести первичный осмотр.
В трех случаях из ста причиной ноющей боли является артроз или коксартроз тазобедренного сустава. Данные патологии отличаются медленным развитием, но под воздействием психоэмоционального стресса, высоких физических нагрузок патологический процесс значительно ускоряется. Артроз и коксартроз тазобедренного сустава чаще встречается у представительниц женского пола после 40 лет.
При коксартрозе может поражаться одна конечность или обе, причину возникновения недуга не всегда удается установить, но чаще всего это травмы и повреждения суставов. На начальных стадиях болезнь можно остановить, но в запущенных случаях возможно только хирургическое лечение.
Причиной боли в ноге выше колена может быть некроз головки или инфаркт тазобедренного сустава. Эти два заболевания очень трудно дифференцировать, поскольку в обоих случаях происходит отмирание кости. Некроз развивается стремительно, его характерным симптомом является боль в бедренных мышцах, но подвижность сустава при этом сохраняется, и хруста при движениях нет.
Ревматическая полимиалгия характеризуется мышечными болями, которые бывают тянущими, режущими и дергающими. Такая патология встречается достаточно редко, в основном после перенесенного гриппа, и сопровождается лихорадкой, слабостью и скованностью мышц.
Характерным симптомом артрита любого типа является боль и ограничение подвижности, которые проявляются в утренние часы. В дневное время, при выполнении различных действий этих признаков не наблюдается.
Данные причины наиболее очевидны, и болезненность связана непосредственно с поврежденным органом:
- бурсит представляет собой воспалительный процесс в коленном суставе, сопровождающийся болевым синдромом выше колена. Заболевание возникает вследствие постоянных и длительных физических нагрузок с вовлечением коленных суставов, а также под воздействием давления на область сочленения;
- миозит может протекать в острой и хронической форме, в первом случае боль в мышцах сопровождается покраснением кожи, отечностью и повышением температуры. Тонус мышц при этом снижается, иногда до такой степени, что пациент не может ходить. Лечением миозита занимается невропатолог;
- системный артрит – это аутоиммунное заболевание, которое поражает преимущественно суставы. Его симптомы трудно спутать, поскольку кроме болевых ощущений, есть ряд сопутствующих признаков – кожные высыпания, расстройство сердечного ритма, нередко отмечаются поражения легких в виде плеврита и пневмонита;
- инфекционные поражения костей провоцируют воспаление окружающих тканей и сопровождаются выраженным болевым синдромом.
При вынашивании ребенка происходит увеличение массы тела, и меняется положение тазовых костей. Если прибавить к этому низкую двигательную активность, то становится понятно, отчего болят ноги выше колена.
Дополнительный вес создает нагрузку, которая распределяется неравномерно. Усугубляет ситуацию изменение осанки и походки. Из-за большого живота становится все труднее держать спину прямо, и приходится откидываться назад. Это крайне негативно сказывается на поясничном отделе позвоночника, и может приводить к защемлениям и другим проблемам.
Поскольку боли в ногах могут быть обусловлены различными заболеваниями, необходимо установить причину и пройти диагностику. По результатам обследования будет ясно, какова причина боли, и что нужно делать для избавления от нее.
Стандартные диагностические мероприятия, которые определят тактику лечения, включают:
- общий анализ крови;
- биохимические исследования крови на электролиты, мочевину и креатинин (для оценки водно-электролитного баланса и его возможного нарушения);
- кровь на сахар (для исключения либо подтверждения наличия сахарного диабета);
- биохимические анализы крови на мочевую кислоту и холестерин (показатели увеличиваются при подагре и атеросклерозе соответственно);
- микробиологические исследования – соскоб на хламидии при подозрении на реактивный артрит;
- рентгенографию;
- исследования на онко-маркеры при подозрении на онкологические патологии;
- анализ крови на ревматоидный фактор;
- пункционная биопсия костей проводится, если наблюдаются признаки костного туберкулеза и остеомиелита, забор биоматериала осуществляется путем аспирации гнойного содержимого из костей либо мягких тканей, а также с помощью биопсии кости;
- УЗДГ, дуплексное и триплексное сканирование проводят для выявления заболеваний сосудов на ранних стадиях;
- ангиография сосудов ног показана пациентам, у которых есть симптомы хронической венозной недостаточности, атеросклероза и пр.;
- МРТ, КТ необходимы при болезнях нервной системы, лимфостазе и др.;
- реовазография артерий ног – метод диагностики при хронической артериальной недостаточности;
- сцинтиграфия костей – новейший метод лучевой диагностики, позволяющий оценить функционирование различных органов и тканей и применяемый для выявления метастатических очагов злокачественных новообразований;
- лодыжечно-плечевой индекс давления, ЛИД измеряется с целью выяснить, нет ли сужения в артериях нижней конечности.
Следует отметить, что направления даются врачом только на проведение тех анализов и исследований, которые необходимы в конкретном случае. Поэтому детальное описание пациентом всех симптомов может намного ускорить процедуру диагностики и начать лечение.
Для разных патологий лечение может кардинально отличаться. При инфекционных заболеваниях назначаются антибиотики, с болью и воспалением отлично справляются противовоспалительные нестероидные препараты. Правильно подобранные лекарства помогут быстро снять дискомфортные симптомы и вылечить первичную болезнь.
При мышечных спазмах назначаются миорелаксанты, в определенных случаях не обойтись без мочегонных средств. Параллельно с медикаментозной терапией проводят физиопроцедуры, с болью в мышцах бедра особенно эффективно справляется электрофорез, магнитотерапия, лазер и УВЧ. Таким образом удается в кратчайшие сроки снять болевой синдром и воспаление, улучшить кровообращение.
В период реабилитации назначают ЛФК и массаж, чтобы укрепить мышцы и наладить функционирование поврежденного органа.
Если консервативные методы не помогают, а также в запущенных случаях проводят хирургическое вмешательство. Это может быть замена сустава на искусственный или удаление тромба – тромбэктомия. Современные операции по извлечению тромбов из сосудистой системы проводятся эндоваскулярным методом без иссечения сосудов. Эндоваскулярная тромбэктомия быстро облегчает состояние больных и восстанавливает нормальный кровоток.
Если пациент обратился к врачу вовремя, прошел обследование и выполнил все рекомендации доктора, прогноз почти всегда благоприятный. Однако запущенные формы и сложные патологии могут давать серьезные осложнения, справиться с которыми удается с большим трудом. Чтобы не допустить этого, нужно следить за своим здоровьем, прислушиваться к организму и не заниматься самолечением.
Моя спина.ру © 2012—2018. Копирование материалов возможно только с указанием ссылки на этот сайт.
ВНИМАНИЕ! Вся информация на этом сайте является лишь справочной или популярной. Диагностика и назначение лекарств требуют знания истории болезни и обследования врачом. Поэтому мы настоятельно рекомендуем по вопросам лечения и диагностики обращаться к врачу, а не заниматься самолечением. Пользовательское соглашениеРекламодателям
источник
Чтобы разобраться в происхождении болей в пояснично-крестцовом отделе, обратимся к анатомии. Крестец — кость, представляющая собой пять сросшихся позвонков. Срастание происходит постепенно. К пятнадцати годам срастаются три позвонка, а к двадцати пяти — к ним добавляются ещё два, расположенных ниже. Крестец имеет форму клина, сужающегося книзу. Через 8 отверстий (по четыре с каждой стороны) и особый канал пролегают спинномозговые нервы и сосуды, идущие книзу, ногам и в область таза.
Верхняя часть крестца соединена с последним позвонком хребта, а нижняя – с копчиком. Боли в крестце путают с болями копчика. Крестец находится ниже.
Сакродиния – что это значит? Сакродиния гнездится в крестце. Это не отдельное заболевание, а семейство симптомов, необъяснимых какой-то обусловленной причиной. Это участок локализации боли. В некоторых случаях это могут быть боли, вызванные морфологическими изменениями.
Сакродиния обусловливается нездоровыми процессами, происходящими в малом тазу. У женщин встречаются чаще. Это сопряжено с тем, что у женщин позвоночник менее прочный, а нагрузки такие же, а временами и большие.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Болевые ощущения в крестце не имеют распространения. Но в то же время они очень сильные, усиливающиеся при поднятии тяжестей, при наклонах, иногда и сидении, распространяются ниже, в поясницу и крестец справа.
Боль может быть разная: тупая, колющая, жгучая, ноющая, острая, опоясывающая, опускающаяся ниже, сопровождающаяся тошнотой. Все зависит от причины, вызвавшей её. Она сосредоточена в одной точке или на всю поясницу и отдающая в ногу и нижнюю часть живота. Она может нарастать помалу, а может возникнуть внезапно. И неважно, какая она. Главное, вовремя обратиться к врачу и начать лечение.
Острая, сосредоточенная в крестце, идущая ниже, она связана с подвижностью дисков. При смещении справа страдает правая нога, желудок и половая сфера. При смещении слева — у пациента запоры, проблемы с сердцем или лёгкими и склонность к полноте.
Причины, инициирующие боли, и их характеристики:
- Гинекологические заболевания. Имеют циклический характер и усугубляются при менструации, возникают слева, внизу или опоясывающие.
- Хронический задний параметрит. Обострение во время интенсивных движений.
- Аномалии формирования хребта (сакрализация, люмбализация, незащищенные дужки позвоночника, спондилолистез). Болезненные ощущения справа ноющие, проявляются при нагрузках, наклонах в стороны, при падениях на ноги.
- Тромбофлебит подвздошных вен и тазовых.
- Повышенное напряжение вен при беременности.
- Дисгармональные и воспалительные процессы, происходящие в малом тазу.
- Травмы крестца. Располагаются внизу спины.
- Опухоли. Болезненность локализована по центру позвоночника или с одной стороны этого позвонка, возможно, справа.
- Инфекционные болезни (колиподобные и стафилококковые бактерии). Постоянные боли, не проходящие даже во сне.
- Метаболические болезни (остеопороз и остеомаляция). Боли тупые, слабые, но длительные, иногда не заметные для пациента.
- Болезни прямой кишки. Боль тянущая и тупая, опоясывающая, периодически обостряется.
- Психогенные боли. Возникают при психологических перегрузках и имеют разный характер.
Болевые симптомы в пояснице можно систематизировать таким образом:
- ограничение двигательной функции в пояснице, боль, отдающая вниз, в ягодицы, невозможно наклониться – это симптомы растяжений;
- распространение боли ниже, на обе или одну ногу, в сопровождении онемения, ощущения «ползающих мурашек», усиливающиеся при чихании и кашле – это нервно – корешковый синдром;
- возникающая постепенно и долго не утихающая боль, усиливающаяся со временем – другие симптомы.
Раздражение нервных волокон, мышечное напряжение выражаются болью в пояснице слева. Причины возникновения — проблемы опорно-двигательного аппарата и позвоночника.
В поясничной области слева проецируются внутренние органы: желудок, поджелудочная железа, кишечник, селезёнка и у женщин яичник. И болезнь одного из этих органов может отдавать болью в пояснице слева, внизу или справа. А болевой синдром поясницы, тошнота, рвота могут оказаться последствиями язвы желудка или двенадцатипёрстной кишки. При остром аппендиците возможна тошнота, болевые ощущения не только внизу живота, но и ниже поясницы.
Болит поясница и нижняя часть живота, кровь в моче — возможен цистит. Если болит поясница и нижняя часть живота, значит, проблемы с кишечником.
Таких симптомов, когда болит спина и нижняя часть живота, у мужчин почти не бывает. Причины этих болей заключаются в проблемах с мочеполовой и пищеварительной системами. Лечение пациенту будет назначать уролог или гастроэнтеролог.
Боли в пояснице справа и низу живота должны заставить больного насторожиться и своевременно начать лечение.
На поздних сроках беременности боль слева от позвоночника говорит о напряжении пояснично – подвздошной мышцы слева.
Чтобы знать, что лечить при сильных болях внизу слева, нужно посетить врача: женщинам — гинеколога, мужчинам — уролога.
Не утихает несколько дней боль в пояснице у женщин – это сигнал к посещению врача.
Боль, вызванная недугом, это сигнал об опасности. С её помощью можно выявить патологию в самом начале, не получив ещё внешних признаков. Если у вас болит спина внизу, не откладывайте визит к врачу в согласии с мудростью Востока: «Лечи болезнь лёгкую, чтобы не пришлось лечить тяжёлую».
Внизу хребта справа болевые ощущения бывают двух типов:
Боль, ноющая, тупая, тянущая, опоясывающая, формируется после сна или долгого сидения, причина — спондилоартроз. Острая, жгучая, идущая ниже, труднопереносимая, ее причина — прострел, требуется лечение у вертебролога. Болит поясница и низ живота — лечение у уролога.
Боль опоясывающая вызывается болезнями позвоночника. Но не только болезни мышц позвоночника вызывают такую болезненность. Опоясывающая, ощущается внизу спины и живота, возникает при заболеваниях внутренних органов. При панкреатите главным симптомом является опоясывающая боль. Она опоясывающая из-за раздражения волокон диафрагмы.
Опоясывающая справа может быть причиной неврологических заболеваний, таких как: плексит, радикулит и другие.
При любых болях и симптомах обязательно нужно показаться врачу, а он после обследования решит, какой врач будет продолжать лечение пациента. Причины разные, симптомы похожие, без специалиста решить невозможно, что же лечить.
Цель лечения – устранить первопричину заболевания, инициирующую боль. Но есть комплекс целебных процедур, используемых при любом виде боли в пояснично-крестцовом отделе у женщин:
- Обезболивание медикаментами (анальгетиками). Это лечение не только таблетками. Это и парентеральные и внутримышечные уколы и блокады (введение препарата в канал позвоночника, в полость подвздошного сустава).
- СМТ, УВЧ и другие физиотерапевтические процедуры. Процедуры назначают индивидуально.
- Лечение массажем, иглоукалыванием, мануальной терапией.
- ЛФК.
При любых болях в крестце нужно уменьшить физические нагрузки и показаться врачу.
- Причины
- Симптомы
- Диагностика
- Лечение
- Профилактика
Как правило, онемение ног – это всего лишь симптом серьезной болезни, а не самостоятельный недуг, его основоположниками являются нарушения ЦНС (центральной нервной системы) и позвоночника. Во время онемения происходит спазм сосудов, прекращается кровоснабжение и начинается покалывание, нога теряет чувствительность.
Основные причины онемения ноги ниже колен:
- Неудобная, сдавливающая пальцы обувь, тормозящее кроветворение конечностей (каблуки, платформа, острые носы)
- Длительное пребывание в неудобной позе, сдавливающей сосуды. В таких случаях неприятные ощущения проходят быстро
- Переохлаждение, например, купание в холодной воде или промокание ног в сырую погоду — происходит спазм сосудов и затруднению потока крови
- Беременность. Во время вынашивания ребёнка у женщины возникают отёки в ногах, что может привести к их онемению
- Грыжа межпозвоночных дисков, в этом случае онемение проявляется лишь в запущенных стадиях, так как происходит зажатие нервных волокон, передающееся к ногам
- Сахарный диабет, приводящий к кислородному голоданию, а затем и к гангрене
- Нарушение баланса «Натрий-Калий». Эти важные макроэлементы способствуют проведению электрического импульса, при их недостатке страдают нервные окончания
- Варикоз. Если не заниматься лечением этой болезни – чувствительность ног будет утрачиваться с каждым днём
- Атеросклероз. Во время этого недуга в первую очередь страдают стопы, чаще всего бывает у людей после 50 лет
- Синдром Рейно. Является хронической формой течения болезни, сопровождается посинением пальцев, потерей чувствительности, появлением отёков
- Покалывание и ощущение мурашек
- «Окаменелость» ноги
- Частичная или полная утрата чувствительности
- Изменение цвета кожи на белый, сине-фиолетовый или багровый
- Неспособность в полной мере управлять конечностью
- Мурашки от щиколотки до бедра, в некоторых случаях по всему телу
Зачастую сложно определить локацию симптомов, они могут переходить из одной части ноги в другую, поэтому онемение ноги может быть блуждающим. Если онемение – это всего лишь предвестник болезни, то после этого могут появляться другие неприятные симптомы, например, тяжесть в ногах, отёки, зуд. В этом случае стоит понаблюдать, впоследствии чего происходит такая ситуация: после напряжённой работы, долгого сидения, переохлаждения и т.д.
В первую очередь стоит обратиться к участковому врачу, если онемение ног стало регулярным, терапевт выдаст направления на основные анализы – ОАК (общий анализ крови), анализ мочи и кала, а затем направит к более узкому специалисту – неврологу, сосудистому хирургу или ортопеду.
Для правильного установления диагноза врач должен подробно изучить амбулаторную карту пациента, чтоб выявить первопричину, произвести осмотр и пальпацию конечности, возможно, провести какие-то неврологические тесты. В домашних условиях невозможно грамотно установить диагноз, ведь основой являются результаты анализов.
Могут понадобиться более точные обследования – УЗИ сосудов, компьютерная томография, рентген позвоночника или ног, ОАК на установление анемии или анализ на содержание железа в крови.
Выявив причину, специалист назначает лечение, индивидуальное для каждого пациента, которое включает в себя не только приём лекарственных препаратов, но и массаж, ЛФК или гимнастику в домашних условиях для восстановления кровоснабжения, средства народной медицины – настои трав, компрессы, ванночки, а также физиотерапевтические процедуры – электрофорез, процедуры гальванизации, диадинамометрии, импульсивной терапии.
Главная задача в лечение онемение ног – это устранение спазмов сосудов, из-за которых происходит кислородное голодание тканей и органов, поддержание нормального кроветворения.
- Противовоспалительные препараты (Ибупрофен, Парацетамол, Найз)
- Анальгетики и спазмолитики (Диклофенак, Триган, Новиган)
- Витаминные комплексы и БАДы (Кальций, Натрий, Железо, Витамин B 12, Фолиевая кислота для женщин)
- ЛФК. Консультация с врачом-ЛФК позволит подобрать нужные вам упражнения для восстановления мышечных волокон и улучшения циркуляции крови.
- Занятия спортом. Не стоит бежать в тренажёрный зал и начинать тягать штангу, перенапряжение организму пойдёт только во вред, лучше освоить умеренные виды спорта – ходьба, плавание, велосипедные прогулки, растяжка, йога, пилатес.
- Комплекс упражнений для нормализации кровотока, подобранные врачом ортопедом или мануальным терапевтом.
- Втирание спиртовых настоек (настойка аниса, золотого уса, каштана)
- Ванночки для ног с эфирными маслами (чайного дерева, мяты, корицы) и с морской солью
- Мочегонные травяные чаи для нормализации водно-солевого баланса (Мята перечная, Почечный сбор, листья брусники, ромашка аптечная)
- Травяные чаи для нормализации сосудистого давления (Пустырник, женьшень, шиповник, цикория трава)
- Компрессы из белой и голубой глины, тёплого мёда, раствора нашатырного спирта (1 ч/л нашатырного спирта на 100 мл воды), перцовой настойки для усиления кровообращения
Любое народное средство должно быть одобрено вашим лечащим врачом, в противном случае оно только навредит.
Чтобы предотвратить онемение ног ниже колена, нужно придерживаться простых правил:
- После сна делать простые упражнения для разминки суставов и мышц.
- Следить за потреблением соли.
- Свести к минимуму потребление алкоголя.
- Отказаться от неудобной обуви, сдавливающей конечности, особенно на каблуке.
- Обогатить свой рацион макро- и микроэлементами, чаще употреблять фрукты, овощи, молочные продукты, содержащие высокое количество калия, магния, фосфора и железа
- Уберегать ноги от резких перепадов температур, переохлаждения.
- Проверять своё здоровье у специалистов хотя бы раз в год, сдавая основной набор анализов (ОАК, анализ мочи и кала)
С первого взгляда онемение ног кажется незначительным, но во многих случаях это может быть сигналом организма о чём-то серьёзном, не поленитесь сходить к врачу, ведь лучше устранить проблему на корню, чем лечить её всю жизнь.
Автор статьи: Ячная Алина, хирург-онколог, высшее медицинское образование по специальности «Лечебное дело».
- Симптомы артралгии
- Причины
- Стоит ли «лечить» боль?
- Традиционная терапия
- Лечебная физкультура
- Иглоукалывание
- Мануальная терапия
- Медицинский массаж
- Лечебные мази
- Хондропротекторы
- Диета
- Прочие методы
- Народные способы лечения
- Компрессы
- Растирка с алоэ
- Профилактика
У вас боли в суставах? Вы не одиноки. По статистике заболеваниями костно-суставного аппарата страдают более 2 млрд. людей на планете, то есть треть населения Земли. Так что у вас есть «единомышленники», но вести с ними беседы у вас нет времени – часто лечение боли в суставах требуется проводить незамедлительно. О том, какие эффективные методы терапии существуют, мы поговорим далее.
На медицинском языке суставная боль называется артралгией. Этот термин вы встретите далее в статье.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Казалось бы, определить наличие заболевания легко – по болезненным симптомам. Однако:
Поэтому если болит без видимой причины или возможная причина уже в далеком прошлом (например, был ушиб, но давно, а неприятные ощущения не исчезли), то нужно идти к врачу.
Также к доктору надо идти, если дискомфорта нет, но есть некоторые другие симптомы. Ранними признаками артралгии, которые появляются еще до болезненных ощущений, могут быть:
Такие сигналы организма нельзя игнорировать, это могут быть начальные симптомы серьезной болезни.
Причины артралгии могут быть очень разнообразными. Для некоторых заболеваний они до сих пор точно не выявлены. Обобщая, можно выделить следующие:
- малоподвижный образ жизни;
- слишком большие, частые и однообразные физические нагрузки;
- старые травмы;
- сниженный иммунитет;
- инфекции.
По характеру болезненных ощущений можно предположить наличие той или иной патологии. Например, сильные летучие боли в суставах (то есть болят постоянно разные суставы, то одни, то другие) без подъема температуры могут свидетельствовать о ревматизме. Острые болевые приступы в ночное время могут говорить о подагре. Постоянные ноющие боли, усиливающиеся после физической нагрузки и проходящие после ночного отдыха, характерны для деформирующего артроза. Для бактериального артрита типичным симптом будет резкий болевой синдром и отек в суставной области, а также общая реакция организма в виде повышения температуры тела, озноба, слабости.
Непосредственно «лечение боли» (острой или хронической), то есть обезболивание – всего лишь поверхностная процедура, которая убирает следствие, а не причину. Поэтому ее трудно называть эффективной.
Настоящее лечение – это, скорее всего, будет борьба с болезнью. Поэтому первый этап – узнать, чем вы заболели. В данной статье мы не будем расписывать варианты, как можно лечить каждую патологию, а поговорим об универсальных методах, которые могут быть использованы практически при любых проблемах с суставами, помогут снять острые симптомы.
Лечебная физкультура назначается практически на любой стадии любого заболевания. Если физические упражнения вызывают дискомфорт, то назначается обезболивание с применением мазей, таблеток или уколов (по ситуации).
ЛФК – это упражнения, разработанные специально для того, чтобы вернуть суставам здоровую подвижность и при этом не навредить им. Такие занятия с одной стороны щадящие, с другой – заставляют нужные области организма «проснуться». Также физкультура рекомендована людям из группы риска как мера профилактики.
По большей части это восточная практика, но сегодня данный метод уже принят официальной медициной и успешно применяется во многих частных и государственных клиниках. Одна проблема: профессионалов, хорошо знающих свое дело, в этой области не так много. Поэтому перед тем, как лечиться подобным способом, советуем тщательно отнестись к выбору специалиста.
Иглоукалывание воздействует на организм очень интересным образом. Вряд ли им можно полностью вылечить артралгию, но после нескольких сеансов пациенты обычно чувствуют себя существенно лучше – все симптомы ослабевают.
Мануальная терапия также не терпит дилетантства и непрофессионализма. Зато если вы попали к человеку, знающему свое дело, можете быть спокойны – результаты будут.
С помощью мануальной терапии можно убрать спазмы мышц на проблемном участке тела. В ее применении важна регулярность, проводиться процедуры могут достаточно часто – от 12 раз в год и более. К мануальной терапии есть противопоказания, в том числе и некоторые виды обострения артралгии! Назначать ее себе самостоятельно недопустимо, обратитесь к доктору – вам расскажут про эффективное лечение в вашем конкретном случае и подберут наиболее подходящие методы.
Массаж дает хорошие результаты при совмещении с другими способами терапии. Чтобы действительно правильно воздействовать на больной сустав, у массажиста должны быть необходимы медицинские знания и опыт именно медицинского (лечебного) массажа.
Всевозможных мазей в аптеках сейчас огромное количество. У каждой из них своя направленность, об этом мы уже писали здесь. Чтобы определить, какая именно мазь будет для вас максимально полезной и позволит облегчить симптомы болезни, нужно пройти обследование и выявить причину болей.
Хондропротекторы – это препараты для восстановления и питания суставного хряща.
Важно следить за своим питанием. Универсальной диеты не существует, т. к. она разрабатывается индивидуально, но чаще всего упор делается на:
Также могут использоваться:
Компрессов существует огромное количество, у каждого свой эффект и, часто, большое количество самых разных отзывов. Вот хороший проверенный рецепт:
- 250 г медицинской консервированной желчи,
- 160 мл камфорного спирта,
- 3 стручка жгучего красного перца в измельченном виде.
В посуде из темного стекла смешайте все ингредиенты и поставьте настаиваться в темное место на неделю. Затем возьмите х/б салфетки или тряпочки, смочите их в готовой смеси и приложите к больному суставу. Сверху обмотайте тканью, а затем еще шалью или теплым платком. Держите компресс не менее двух часов, можно до шести. Процедуру повторяйте каждый день в течение недели, в запущенных случаях десять дней.
Знаменитое растение алоэ часто выручает нас во время боли в суставах, оно входит в состав некоторых медицинских препаратов, которые имеют много положительных отзывов.
Существует рецепт эффективной растирки с алоэ, который вы легко можете приготовить в домашних условиях. Ингредиенты:
- 100 г алоэ старше 3 лет,
- 100 г нашатырного спирта,
- 100 г чистого медицинского спирта,
- 100 г камфорного масла,
- 100 г скипидара.
- 2 большие ампулы новокаина.
Вылейте все в темную бутылку, взболтайте и поставьте в прохладное место (но не сильно холодное – холодильник не подойдет). Взбалтывайте смесь несколько раз в день в течение пяти дней, пока она будет настаиваться до готовности.
Применять перед сном. Возьмите небольшое количество смеси, разогрейте и намажьте больное место. Затем в течение нескольких минут необходимо очень сильно втирать ее. После процедуры можно сделать перевязку, а потом лучше всего лечь спать или хотя бы полежать.
Проводя лечение боли в суставах также можно использовать:
Прежде всего, необходимо заниматься спортом! Обычные пробежки, зарядка или плавание – уже хорошая профилактика боли в суставах.
Избегайте перегрузок на работе, если вы – работник физического труда, спортсмен, музыкант, танцор. Дополнительно рекомендуется заботиться об иммунной системе, а также не запускать и вовремя лечить инфекционные болезни.
И если вас что-то беспокоит – не откладывая, идите к врачу. Не пытайтесь убежать от проблемы, лучше решите ее.
- Тазобедренный сустав болит: причины, что делать?
- Боли в суставах пальцев рук — есть ли спасение от этой напасти?
- Обзор современных мазей от боли в суставах: правда и вымысел
- Боль в плечевом суставе: симптомы, диагностика и лечение
- Болит плечевой сустав — что делать, как лечить?
источник
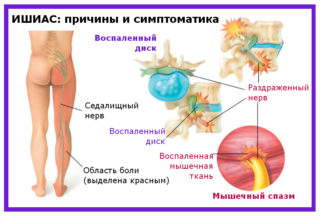
К сожалению, существует очень много патологий, которые могут повлиять на ногу и возникновение боли в левой ноге . Но многие из них разрешимы с помощью соответствующей медицинской помощи. В данной статье мы рассмотрим, какие проблемы могут повлиять на возникновение такой боли. Самая частая проблема – это боль в пояснице при зажатии седалищного нерва отражающая в ногу. Боль отдающая в левую ногу может варьироваться от слабой до сильной, появляться дискомфорт в левой ноге, который приходит и уходит или переходит в изнурительную боль, которая затрудняет сон, прогулки или занятия простой повседневной деятельностью.
Ноющие боли в левой ноге могут также сопровождаться неврологическими симптомами, такими как чувство онемения или слабости, жжения, покалывания. Слабость может быть постоянной, или это может произойти внезапно и вызывать нечувствительность ноги. Конечно, тупая боль в левой ноге,боль в голенях, может быть вызвана проблемами в мышцах, суставах, кровоснабжении, венах, связках и т.д. , но часто основная причина проблемы начинается в нижней части спины, где возникает седалищный нерв, а затем движется по пути нерва (называемого ишиасом).
Симптомы ишиаса и описание боли в левой ноге при данном заболевании:
- Боль как горение (жжение). Боль исходит из нижней части спины или ягодиц вдоль ноги или может проявляться в виде прерывистой боли, которая расширяется сверху донизу в ноге, а иногда и в стопу. В отличие от многих форм боли в спине, эта тупая боль в левой ног часто может быть продолжительной и раздражающей и иногда невыносимой. Этот тип боли горения довольно типичен, когда нервный корень в нижней части позвоночника раздражен и часто называют ишиасом.
- Боль или покалывание стопы. Онемение от поясничной проблемы может быть почти непрерывным и может серьезно повлиять на качество жизни человека. Например, может быть трудно или почти невозможно ходить или водить автомобиль. Типичные симптомы могут варьироваться от легкого покалывания, до полного онемения левой ноги и стопы.
- Слабость и тяжесть левой ноги. Здесь преобладающая жалоба заключается в том, что слабость или тяжесть левой ноги существенно мешают движению.
- Постоянная боль левой ноги. Этот тип боли обычно ощущается в области ягодиц. Этот тип боли обычно описывается как «боль нерва», резкая и пульсирующая боли. Он обычно присутствует только с одной стороны и обычно называется ишиасом или поясничной радикулопатией. Хотя боль обычно с одной стороны, но она может возникать с обеих сторон, если обе стороны затронуты.
Если болит левая нога (правая) и боль ухудшается (возрастает) при сидении, стоя или ходьбе, это может указывать на проблему с определенной частью анатомии в нижней части спины. Поиск более удобных позиций обычно облегчает боль. Для большинства симптомов боли в левой ноге тщательный диагноз основной причины проблем является важным первым шагом к достижению эффективного лечения.
Другие причины боли в левой ноге и симптомы
- Дегенеративные изменения позвоночного диска. С возрастом наши межпозвоночные диски обезвоживают (теряют воду), дегенерируют, теряют гибкость и допускают небольшие аномальные движения, которые могут вызывать боли с диска, которые могут излучать ногу. В то время как основным симптомом заболевания дегенерации поясничного диска обычно является низкая боль, боли в ногах и стопах также являются распространенными симптомами.
- Грыжа межпозвоночного диска. Имеет тенденцию оказывать давление на самую слабую точку диска, область, расположенную чуть ниже нервного корешка. Это вызывает боль, которая может излучаться по всей длине прохождения седалищного нерва по всей ноге. В зависимости от вовлеченного нервного корешков могут быть задействованы другие нервы (рядом с седалищным нервом). Симптомы грыжы межпозвоночного диска обычно меняются в зависимости от того, где находится грыжа диска.
- Спинальный стеноз в поясничной области возникает, когда спинальные нервные корни сжимаются, обычно в костном канале, где спинной мозг расположен внутри позвоночника. Стеноз позвоночника обычно, но не всегда, встречается у пожилых пациентов, где суставы позвонков расширены и деформированы из-за дегенерации позвоночного столба, который имеет тенденцию возникать с возрастом. Симптомы спинномозгового стеноза имеют тенденцию улучшаться, когда пациент наклоняется вперед, положение, которое имеет эффект вытяжения позвоночника, уменьшая давление от корней спинного нерва.
- Боль в левой ноге от спондилолистеза. Спондилолистез возникает, когда позвонок сдвигается по отношению к следующему нижнему позвонку, нарушая естественную структуру сегмента позвоночника, а также его устойчивость и гибкость. Нестабильность может привести к нерву, который защемляется или воспаляется, вызывая боль в ногах. Ишиас является симптомом проблемы в поясничной области.
- синдром piriformis и дисфункция крестцово-подвздошных суставов также могут вызывать боль в левой ноге и типичные симптомы ишиаса.
- Боль в левой ноге от проблем с сосудами. Боль в левой ноге также может быть вызвана сосудистыми проблемами. Хроническая венозная недостаточность с образованием венозных варикозов. Вызовет ощущение тяжести или горения. Если проблема находится на артериальном уровне, и есть препятствие для нормального артериального кровообращения, боль проявляется после усилия или после использования ноги в течение длительного периода. Причиной боли является нарушение кровоснабжения и недостаток кислорода, которые артериальный круг не сможет адекватно удовлетворить. Альтернативно, другой проблемой может быть образование сгустка в сосудах, которые будут вызывать боль. В этих случаях мы говорим о тромбозе глубоких вен (ТГВ).
- Боль в левой ноге от мышечных проблем. Мышечные травмы могут вызвать боль в левой ноге. Наиболее часто встречается у спортсменов , но все же возможно и у людей с малоподвижным образом жизни.
Диагностика боли в левой ноге
Точный диагноз боли в левой ноге пациента будет поставлен, если пациент сможет предоставить четкую информацию о характере боли и симптомах. Эта информация как часть полной истории болезни в сочетании с физическими и диагностическими тестами (такими как МРТ-сканирование, миелография, компьютерная томография и т. д.) позволят специалисту по более точно поставить диагноз и определиться с возможными вариантами лечения.
Лечение болей в левой ноге
Многие пациенты находят облегчение боли посредством сочетания физической терапии и отдыха во время обострения острой боли, хотя значительную нестабильность и стойкую боль можно лечить с помощью операций, целевых инъекции (блокад), чтобы помочь уменьшить воспаление от воспаленного нервного корешка.
ЛЕЧЕНИЕ В АКТИВ ЦЕНТРЕ
Актив Центр предлагает лечение боли в левой ноге при патологиях позвоночника.
- Мы применяем наиболее эффективные методики в лечение опорно двигательного аппарата консервативными методами.
- Применение комплексно несколько методик, позволяет снять болевой синдром, остановить развитие заболевания, улучшить самочувствие, скорректировать осанку и избавить пациента от болезни без медикаментов, операций.
- Команда опытных специалистов Актив Центра обеспечит безопасный вариант лечения и облегчения состояния.
- От диагноза до лечения Ваше здоровье для нас главные приоритеты.
- Наши клиенты чувствуют улучшения уже после первой недели занятий с реабилитологом.
- Мы сможем помочь Вам обратить внимание на возможные нарушения самочувствия и подсказать, с какими заболеваниями они могут быть связаны, а так же сориентироваться по диагнозу и возможным вариантам восстановления и оздоровления функций позвоночника и стопы.
- Мы добиваемся и главное закрепляем результат лечения!
До настоящего момента отзывов о данной услуге не было задано. Вы можете быть первым, заполнив форму
источник
Факторы, из-за которых может появиться боль в бедре при сидении на стуле, различны: травмирование сочленения, костей, хрящей либо разрывы и растяжения связок. Нередко одновременно возникает одеревенение и ограничение подвижности. Если неприятные ощущения повторяются и не прекращаются, необходимо выявить патологию и начать лечение. Чтобы это сделать, нужно знать симптоматику основных недугов, приводящих к болевому синдрому и методы аппаратной диагностики.
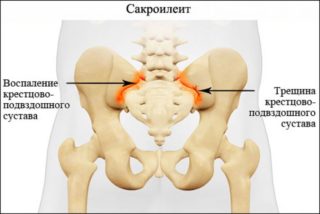
- травм;
- воспалительных процессов в мягких и костных тканях бедра;
- дегенеративных изменений в сочленениях;
- инфекционных болезней суставов;
- проблем с позвоночником;
- новообразований.
Иногда неприятные ощущения бывают не только из-за патологии. Например, возможна боль в бедре после долгого сидения в одной позе. В этом случае неприятные чувства после разминки полностью исчезают.
Не потребуют обращения к врачу недомогания в тазобедренном сочленении, спровоцированные переутомлением либо долгими физическими нагрузками. В таком случае боли несильные и быстро проходят.
Часто болят бедра, особенно при вставании, у беременных:
- создается дополнительная нагрузка на тазовые кости увеличенной маткой;
- возросшая масса тела давит на ноги;
- в организме не хватает кальция.
Изменения гормонального фона при беременности снижают эластичность мускулов, что также является причиной возникновения боли в сочленениях тазобедренного отдела.
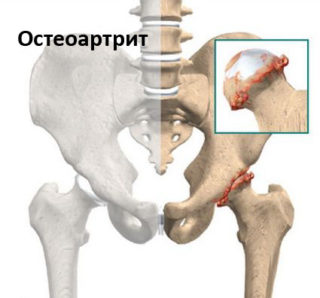
Суставные недуги дегенеративной или воспалительной природы чаще всего вызывают болезненные ощущения во время сидения или вставания:
Заболевание
Дополнительные признаки
У детей, чаще у подростков, возможной причиной суставных болей является синдром Пертеса или дистрофия костной ткани головки.
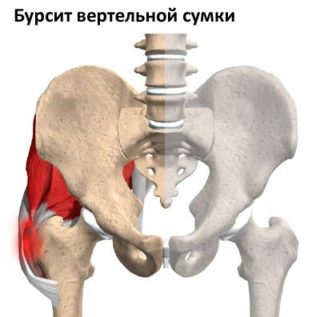
Прочие болезни провоцирующие неприятные ощущения в бедрах в сидячем положении:
- скрытые травмы – болит не сильно, но в определенном положении возникает обострение ощущений и ограничение движения;
- энтезопатия седалищного бугра – особенно неприятно при сидении на жестких поверхностях;
- защемление нервных волокон – нерегулярно появляются резкие ощущения, им может сопутствовать одеревенение конечности.
Остеохондроз поражает позвоночный столб и характеризируется дистрофически-дегенеративными изменениями в нем. Но формирование корешковых синдромов в поясничном отделе выражается также болью в области бедра. Дополнительными признаками являются: болевые ощущения в пояснице, иррадиирующие в ногу и возрастающие при движении, кашле. Порой немеют конечности, если случилось защемление нервных волокон.
По мере развития заболеваний возникают осложнения, обусловленные изменениями дегенеративного характера.
Незамедлительное обращение к врачу требуется при видимой деформации сочленения, сильной ограниченности движений, нестерпимой боли, отекании и изменении цвета кожи.
Для выяснения причины возникновения болевых ощущений в тазобедренном сочленении нужно обратиться к терапевту либо ортопеду. Специалист проведет тщательный осмотр больного, после этого определит необходимые исследования:
- МРТ;
- общий анализ крови и мочи;
- простую и мультиспиральную компьютерную томографию;
- рентген;
- УЗИ;
- тесты на сакроилеит;
- денситометрию – оценку плотности костной ткани;
- бакпосев на инфекции;
- сцинтиграфию;
- анализ на онкомаркеры.
Проведение подобных процедур помогает выявить причину заболевания и этап его развития. Ориентируясь на это, доктор определяет курс терапии.
При патологических изменениях в суставах потребуется комплексное лечение, включающее прием медикаментов, ЛФК и физиопроцедуры. Для каждого недуга и каждого пациента подбираются индивидуальный курс фармпрепаратов. Медикаменты, которые прописывают при болезнях тканей бедра чаще всего:
- Нестероидные лекарства против боли и воспаления: «Диклофенак», «Ортофен», «Нурофен», «Нимегезик», «Ибупрофен», «Целекоксиб».
- Хондропротекторы для ускорения регенерации хряща: «Дона», «Хондроитин», «Артрон», «Алфлутоп», «Румалон», «Глюкозамин».
- Введение внутрь сустава гиалуроновой кислоты для восстановления синовиальной жидкости.
- Миорелаксанты против судорог мускулов и боли в них: «Сирдалуд», «Мидокалм».
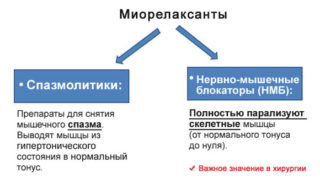
Результативна также лечебная гимнастика, позволяющая разрабатывать подвижность сочленения.
Отлично помогает массаж и мануальная терапия. Фиксируют успех основного лечения физиопроцедуры и гирудотерапия.
Самолечением заниматься не рекомендовано, так как оно может привести к ускорению развития недуга и неосуществимости его лечения консервативными методами. Единственным решением для спасения от боли станет оперативное вмешательство.
Домашние средства, выбранные с учетом мнения врача, также способны помочь при болезненных ощущениях в бедре.
- Принимают по 50 капель сиреневой настойки перед едой. Для ее изготовления 50 г цветков полторы недели выдерживают в 0,5 л водки.
- Втирают в очаг боли горчично-белковую мазь. Для ее создания два белка взбивают со стопкой спирта, 50 г камфары и семью ложками порошка горчицы.
- Делают примочки из измельченной яичной скорлупы с простоквашей. Смесь накладывают на больное место на 3–4 часа, закрыв целлофаном и утеплив.
Полезны против боли ночные примочки из листьев белокочанной капусты, смазанных гречишным медом.
Профилактика неприятных ощущений – ведение здорового образа жизни. Сюда входит правильное питание, исключение перенапряжения и щадящие физические нагрузки.
Сердечно-сосудистый хирург высшей категории, флеболог, специалист УЗИ, Заслуженный врач РФ, доктор медицинских наук
Варикоз и все проблемы, связанные с бёдрами человека.
- Варикозная болезнь нижних конечностей.
- Постфлебитический синдром.
- Острый тромбофлебит.
- Трофические язвы.
- Тромбоз глубоких вен.
- Лимфэдема нижних конечностей.
- «Сосудистые звездочки».
- Облитерирующий атеросклероз сосудов нижних конечностей.
- Синдром диабетической стопы.
- Стенозы сонных артерий.
Высшее образование:
- 1985 — Военно-медицинская академия имени С. М. Кирова (лечебно-профилактическое дело)
- 1986 — Военно-медицинская академия имени С. М. Кирова (интернатура северного флота по специальности: «хирургия», г. мурманск.)
- 1991 — Военно-медицинская академия имени С. М. Кирова (клиническая ординатура на кафедре военно-морской и госпитальной хирургии)
Повышение квалификации:
- 1992 — Тренинг по ангиографии и сосудистой хирургии в Гамбурге, Германия
- 1992 — Хирургия сосудов
- 2003 — Сердечно-сосудистая хирургия
- 2004 — Стажировка в университетской клинике Нюрнберга ( клиника сосудистой хирургии) профессор D.Raithel; Германия
- 2006 — Лимфедема и венозный отек: Европейский опыт лечения
- 2006 — Стажировка в университетской клинике Нюрнберга ( клиника сосудистой хирургии) профессор D.Raithel; Германия
- 2008 — Сердечно-сосудистая хирургия
- 2008 — Лазерная система Dornier Medilas D MultiBeam
- 2009 — «Ультразвуковые методы исследования в диагностике хирургической патологии сосудов нижних конечностей»
- 2009 — Сердечно-сосудистая хирургия
- 2009 — Тренинг во флебологической клинике; Висбаден, Германия.
- 2012 — «Рентгенэндоваскулярная диагностика и лечение»
- 2013 — «Сердечно-сосудистая хирургия»
- 2016 — «Ультразвуковая диагностика»
Опыт работы:
- 1985-1989 Большая атомная подводная лодка Северного флота
- 1989-1991 Военно-Медицинская Академия им.С.М.Кирова
- 1991-1994 Центральный военно-морской клинический госпиталь
- 1994-1998 Центральный военно-морской клинический госпиталь
- 1998-2015 Центальный военно-морской клинический госпиталь
- 2016-н. в. Многопрофильная клиника ЦЭЛТ (Центр эндохирургии и литотрипсии)
источник