Когда болит спина между копчиком и поясницей, наиболее вероятна миалгия (мышечный спазм), приводящая к раздражению седалищного нерва, который переходит из области таза на нижние конечности под ягодичной мускулатурой.
При его повреждении у человека формируется стойкий болевой синдром, а врачи называют патологию “синдром грушевидной мышцы”.
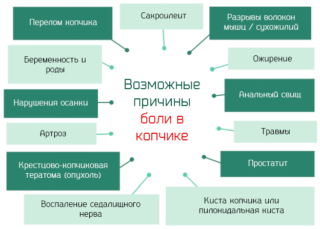
Анатомические основы формирование болей в копчике
Нижеописанные факторы самостоятельно не вызывают симптомы болезни, но при сочетании их между собой вполне могут обусловить кокцигодинию (боль в копчике).
- Деформация таза с уменьшением одной его половины и увеличением другой. При патологии скелетная мускулатура с большей стороны растягивается, а с меньшей – сокращается. Таким образом, запускается патогенетический механизм формирования синдрома грушевидной мышцы;
- Синдром «коротких ног» заключается в том, что разница в несколько миллиметров, на которую люди не обращают внимания, с течением времени приводит к серьезным осложнениям. Разница в 3 мм постепенно формирует ассиметричное положение таза, искривление позвоночника у детей. На этом фоне нередко болит копчик при длительном сидении на стуле;
- «Греческая ступня» характеризуется удлинением второй плюсневой кости. При этой патологии нога теряет амортизирующие свойства, а ее мышечная структура получает избыточную нагрузку из-за отека;
- Снижение размеров одной половины таза – патология является врожденной и часто сочетается с укорочением одной ноги. При ней скелетная мускулатура функционирует асинхронно, поэтому возникновение синдрома грушевидной мышцы является, скорее закономерностью, чем вероятностью;
- Гиперлородоз в поясничном отделе проявляется избыточным напряжением мышц и появлением ноющих болей в пояснице;
- Кокцигодиния может появляться при длительном нахождении человека в неудобной позиции. Если место работы организовано не правильно, в результате постоянного перенапряжения ягодичных мышц может возникать синдром грушевидной мышцы;
- Гинекологическая патология также проявляет себя в области поясницы сильными болями.
По клиническим признакам, когда болит спина, сложно установить причину патологии. Она может провоцироваться мышечно-фасциальными симптомами, которые развиваются при неравномерной нагрузке на мышечный корсет спины.
Результатом таких изменений является чрезмерное сокращение одних мышечных групп (гипертонус) и расслаблением других (гипотонус). Мышечно-фасциальный синдром также сопровождается нарушением кровоснабжения из-за спазмированной мускулатуры вокруг артерий и сдавлением нервных волокон, которые проходят в их толще. Из-за этого возникает сильная боль между копчиком и поясницей.
Наиболее частой причиной копчикового болевого синдрома является свежая или давняя травма. При острых травмах боль может быть достаточно сильной, но исчезать через несколько часов (при ушибе). В тоже время при неполных переломах копчика ноющая боль будет беспокоить человека около 2 недель, пока кость не заживет самостоятельно. Последствия травмы копчика заявляют о себе долго ноющими болями, появляющимися при сидении на стуле.
Патология нервных сплетений (полинейропатия) малого таза также обуславливает болевой синдром между копчиком и поясницей.
Иногда кокцигодиния может появляться при беременности. В данном случае она появляется по множеству причин, установить которые иногда даже гинекологам не удается.
Перед родами таз становится более мягким. На этом фоне возможен спазм грушевидной мышцы со сдавлением седалищного нерва.
Большие размеры плода или неправильное его положение приводят к тому, что копчик травмируется, чем и обусловлен болевой синдром.
Третьим провоцирующим фактором кокцигодинии при беременности могут стать воспалительные изменения в малом тазу.
Когда появляются болевые ощущения между поясницей и копчиковым отделом позвоночника, врачам приходится дифференцировать их локализацию по следующим признакам:
- Поскольку заболевания позвоночника являются дегенеративно-дистрофическими, выявляются они чаще всего с возрастом. Боль в пояснице на фоне остеохондроза или грыжи возникает после 30 лет. Кокцигодиния появляется в более раннем возрасте на фоне травматических повреждений;
- Как правило, копчиковый болевой синдром иррадиирует на нижнюю конечность, а поясничный – в верхние конечности;
- Установить причину патологии позволяют современные методы диагностики (компьютерная диагностика, магнитно-резонансная томография, рентген).
- В домашних условиях можно провести специальный тест. При болях между копчиком и поясницей попробуйте встать с постели. Если болевой синдром проходит самостоятельно, скорее всего, он обусловлен растяжением мышечной ткани. Если причина патологии скрывается в повреждении копчика, болевые ощущения не исчезнут;
- Если ноющая боль продолжается более 3 месяцев необходимо обратиться к специалисту, так как вероятна серьезная патология позвоночника (грыжа, опухоли).
Для устранения кокцигодинии врачи назначают противовоспалительные препараты (напроксен, ибупрофен), которые продаются без рецептов. В качестве местных средств можно использовать обезболивающие крема и мази (вольтарен, фастум-гель).
При хроническом болевом синдроме врач назначит средства для улучшения кровоснабжения, а также растительные противовоспалительные препараты.
Когда консервативные методы не приносят желательного эффекта, специалист может рекомендовать инъекции обезболивающих препаратов в ягодичную область или спинномозговую анестезию (новокаин, лидокаин).
Укрепить мышцы спины позволяет комплекс лечебной гимнастики, который подбирается индивидуально в зависимости от типа и выраженности заболевания: упражнения для растяжки, силовая гимнастика для укрепления мышечного корсета.
В заключение заметим, что надежного способа предотвращения болевого синдрома в области поясницы или копчика не существует. Каждый метод таит в себе некоторую опасность. Только после консультации с врачом для определения причины болевых ощущений между поясницей и копчиком может быть выработана эффективная тактика лечения патологии.
Помните, что другого эффективного способа, чем раннее лечение болей в пояснице и копчике не существует. Рекомендуем при данном недуге соблюдать следующие правила:
- Сохранять рекомендуемый специалистами вес тела по росту;
- Не забывать про регулярность лечебной гимнастики;
- Подниматься со стула или постели с помощью ног, а не спины;
- Организовать рабочее место удобно для вашего позвоночника.
источник
Боль в зоне копчика — распространённое явление. Причины дискомфорта в копчике разнообразны, и часто требуют обращения к врачу. Это симптом нагрузки, травмы, заболевания. Не исключение боли в области копчика, отдающие в ноги. Состояние сопровождается дискомфортом, ограничивает двигательную способность человека. Рассмотрим причины приводящие к боли.
По продолжительности проявлений, боль в копчиковой области бывает:
- острая (внезапная и непостоянная)
- хроническая (постоянная)
- в области копчиковой зоны
- рядом – выше, ниже, сбоку
Дискомфорт в копчике проявляется либо в спокойном состоянии, либо при движении:
- при сидении
- при наклоне
- при вставании
- при ходьбе
- при повороте
В зависимости от причин, боль бывает:
- связанная с нарушениями в копчике
- иррадиирующая боль (болезнь поражает другую часть тела, орган, ощущения передаются в копчиковую область)
- идиопатическая боль (внезапно появляется, внезапно исчезает, неясного происхождения).
Дискомфорт отдаёт в другие области:
- крестец
- промежность
- ноги (бедра)
- поясничный отдел
- нижнюю часть живота
1/3 дискомфорта в копчике – идиопатическая боль, следствие нарушений в организме. При подобных болях обратитесь к врачу. Игнорировать эти проявления не стоит. Чем раньше выявите причину болей, тем успешнее будет лечение.
Чтобы определить причину боли в копчике, обратитесь к доктору. Он проведёт осмотр, назначит ряд анализов. Помогут травматолог, проктолог, хирург, невропатолог.
Подобного рода иррадииирующие боли, симптомы:
- травмы
- при беременности
- аноректальная невралгия
- воспаление тазобедренных суставов
- остеохондроз
- болезни органов малого таза
- кишечные заболевания
- киста позвоночника или крестца
- геморрой
Травмы провоцируют резкую, сильную боль. Это может быть результат падения, удара ягодиц. В зависимости от силы и характера действий появляются трещины, переломы, ушибы, вывихи, смещения. Часто дискомфорт проявляется незамедлительно. Бывает, начинает болеть через годы. Человек ощущает быстро проходящий дискомфорт, не помнит о травме, появляются жгучие, сильные дискомфортные ощущения. Это осложняет диагностику.
Чувствительность в копчике проявляется приступами либо присутствует постоянно. Лечение зависит от степени повреждения и характера. Требуется тщательная работа врача.
Беременные женщины часто жалуются на боли в копчике. Болевые ощущения в спине относятся к естественным проявлениям, они провоцируются:
- появлением дополнительного веса на последних месяцах;
- смещением центра тяжести вследствие животика, тянущего вперёд;
- перестройка гормонального фона; связано с гормоном релаксином, расслабляющем мышцы таза.
Дискомфорт проявляется при сидении — в верхней части ноги, в ягодичной складке, в анусе. Болевой синдром также бывает следствием имеющегося остеохондроза, повреждения спины. Беременность усугубляет хроническую болезнь.
Так болит при «продувании», растяжении спинных мышц, болезнях органов малого таза. Проконсультируйтесь с лечащим врачом при подобных проявлениях.
Комплекс следующих действий поможет справиться с болевым синдромом в поясничной области. Не обойтись и без консультации врача.
- Следите за весом, лишние килограммы плохо влияют на здоровье будущей мамочки и крохи. Процесс проходит под руководством врача.
Это нормальное явление для женщины. Но все же, когда болит копчиковая зона, не откладывайте беседу с врачом.
Неврологическая проблема, симптом кокцигодинии (анакопчикового болевого синдрома). Наряду с кокцигодинией (боль непосредственно в копчиковой зоне) рассматривают аноректальные боли, проявляющиеся в анальном канале, в прямой кишке. Дискомфорт отдаёт в другие части тела. Боль появляется внезапно или мучает постоянно. Усиливается боль при давлении на поражённую зону, при движении. Нередки тянущие, жгучие чувства.
Аноректальная невралгия, как неврологический недуг, сопровождается разлитой болью. Отдаёт в крестец, ягодицы копчик. Не исключение и влагалище. Страдает и верхняя часть ноги, бедра.
Воспаление тазобедренного сустава. Когда болит в копчиковой части, отдавая в нижнюю конечность, не исключается воспаление суставов таза. Появляется и усиливается дискомфорт при вставании.
Киста в позвоночнике или крестце. Связана с дискомфортом в копчике, характерны иррадиирующие ощущения. Проявляется при вставании.
Заболевания кишечника, геморрой. Сопровождаются чувствительностью в области крестца. Не исключается проявление, усиление при вставании.
Остеохондроз. Распространённое заболевание. Поражает суставные хрящи. Дискомфорт появляется при вставании.
Воспаление органов малого таза. Болевые проявления характерны и для такого женского недуга. Присутствует иррадиирующий дискомфорт в области копчика. Передаётся другим частям тела.
Причин для болевого синдрома в копчиковой части много. Различается характер и лечение, зависящее от болезни. Способы лечения:
- Часто нарушения не требуют хирургического вмешательства, но при серьёзных причинах, этого не избежать.
- Для беременных необходим отдых, гимнастические упражнения. Если они не помогают, придётся терпеть боль, медикаменты беременным противопоказаны.
- Применяются обезболивающие средства разной степени действия, в зависимости от степени болевого синдрома.
- Лечатся сопровождающие болезни.
- Используется специальный резиновый круг, уменьшающий нагрузку.
- Эффективны массажи.
- Мануальная терапия помогает справиться с рядом нарушений, провоцирующих дискомфорт.
- Иглоукалывание.
- Методы физиотерапии.
- Лечебная физкультура.
- Народные средства.
Копчиковый отдел подвержен болевым ощущениям. Дискомфорт часто отдаёт в нижние конечности. Это сужает круг возможных недугов.
Спровоцированы боли не только болезнями. Частые причины – травмы. При беременности женщине трудно избежать таких проявлений. При подобных проявлениях обращайтесь к доктору, который поможет справиться с болями. Лечение дискомфортных проявлений зависит от их причины, единой панацеи нет.
источник
Копчик (по-латыни coccyx) является самым нижним отделом позвоночного столба человека. Это рудиментарный кусок, состоящий из сросшихся между собой 4 или 5 позвонков. Имеет клиновидную форму с уменьшением книзу и напоминает небольшой хвост. Несмотря на рудиментарность, копчик играет немаловажную роль в организме человека. На передние его отделы крепятся мышцы и связки. Они обеспечивают функционирование многих органов как половой и мочевыделительной систем, так и толстого кишечника.
Копчик помогает в распределении нагрузки на органы таза, служит опорой при сидении, на него оказывается воздействие при наклоне вперед и при прогибе туловища назад. Поэтому при боли в области копчика человек испытывает сильный дискомфорт.
В статье рассмотрим, почему боль в копчике отдает в ноги, каковы причины появления и как необходимо действовать, чтобы избавиться от такой проблемы, к какому врачу нужно обратиться, какие виды обследования помогут понять причину появления боли. Также дадим полезные советы, как облегчить состояние больного.
Боль в копчике отдает в ноги по самым разным причинам. Это может быть как заболевание самого отростка позвоночника, так называемая кокцигодиния, так и соседних органов, болезненность которых передается на копчик. Это псевдококцигодиния, которая возникает во время гинекологических, урологических или проктологических болезней. Заболевания данных органов часто сопровождаются состоянием, при котором боль отдает в копчик.
Перечислим некоторые из них:
- болезни прямой кишки, такие как парапроктит (воспаление и нагноение тканей кишки), грыжа (при слабости мышц), киста или полипы, прокталгия (сопровождается спазмами мышц);
- простатит у мужчин и воспаление яичников у женщин;
- воспаление суставов малого таза.
Резкая боль в копчике, отдающая в ногу, может возникнуть при защемлении седалищного нерва. Боль распространяется на область ягодиц, бедер и даже голени.
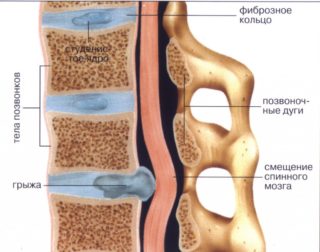
На позвоночнике в области поясницы, крестца или копчика может появиться межпозвоночная грыжа или киста, содержащая содержимое в капсуле.
Иногда боли возникают при патологических изменениях в хрящевой ткани позвоночника — остеохондрозе. Болезнь сопровождается дистрофическими изменениями в суставах позвоночника.
Иногда боль в копчике отдает в ноги из-за геморроя, когда возникает тромбоз или извитость вен, находящихся недалеко от него.
Ожирение приводит к тому, что излишний вес оказывает невероятное давление на позвоночник, а копчик страдает больше всего, так как толстые люди малоактивны, они больше времени проводят в сидячем положении. Мягкие ткани жировой прослойки приводят таз при сидении в неправильное положение, что оказывает сильное давление на копчик, а иногда и ведет к его вывихам.
Получить травму нижнего отдела позвоночника достаточно просто. Чаще всего страдают дети, женщины, пожилые люди и спортсмены. Это закрытое повреждение, в основном получаемое при падении с прямым ударом по копчику или ягодичной зоне, у женщин повреждение может стать результатом родовой деятельности.
Маленькие дети часто падают, а так как скелет еще недостаточно крепкий, то получаются гематомы, вывихи или переломы копчика. При этом боль в копчике отдает в ноги, возникает припухлость тканей.
Спортсмены тоже подвержены травмам копчика. Это люди, занимающиеся лыжным спортом или хоккеем, велосипедисты, у которых жесткое сиденье, баскетболисты и борцы, с силой падающие на твердую поверхность, футболисты.
Повреждение копчиковой зоны происходит при падениях в зимнюю пору, когда люди поскальзываются на промерзшей дороге. При падении между тканями и костью происходит резкое сдавливание, в результате которого происходят патологические изменения в тканях. Особенно страдают пожилые люди, у которых снижена плотность костной ткани.
При травмировании появляется кровоизлияние между тканями, связанное с разрывом сосудов, разрушается мышечная ткань и жировая клетчатка, что приводит к вероятным нагноениям. Иногда боль в копчике отдает в ноги не сразу, а по прошествии нескольких месяцев. Поэтому рекомендуется на всякий случай при падении на копчик обратиться к травматологу, сделать рентгеновский снимок, чтобы исключить перелом или вывих копчика.
Беременность часто сопровождается ноющей болью в копчике, отдающей в ногу. Этого бояться не стоит, так как процесс носит естественный характер. Растущий вес женщины и постепенно увеличивающийся живот приводит к смещению центра тяжести, а гормональная перестройка готовит кости малого таза к процессу родов.
Чтобы исключить более тяжелые патологии, при болях в копчике и ноге обязательно посетите врача для консультации. Если болевой синдром связан только с положением женщины, то помогут облегчить состояние следующие рекомендации.
Так как облегчить боль медикаментами при беременности нельзя, ведь это может отразиться на здоровье ребенка, врач может посоветовать только наружные средства, например мази.
Легкая лечебная гимнастика поможет укрепить мышцы нижней части спины. Женщина может делать легкими растирающими движениями массаж поясницы.
Не оставайтесь длительное время на ногах, не надевайте обувь на высоких каблуках. При болезненных ощущениях в области копчика при сидении пользуйтесь специальным резиновым кругом или небольшой подушкой. Это снимет напряжение в нижнем отделе позвоночника.
Поможет снизить давление ребенка на кости копчика бандаж. При сильных болях рекомендуется лежать на левом боку. Снимет напряжение с мышц спины принятие теплой ванны. Обязательно посоветуйтесь с лечащим врачом по поводу данного метода, так как могут быть противопоказания. Вода не должна быть горячей ни в коем случае!
К концу беременности копчик сгибается, уступая «дорогу» малышу во время родов. В некоторых случаях это приводит к растяжению связок нижней части позвоночника, отчего появляется постоянная боль. Кокцигодиния после родов — довольно частое явление.
Нередко к болям в копчике приводит длительное нахождение в сидячем положении. Люди, работающие в офисах и за компьютером, наиболее подвержены такой ситуации. Понятно, что бросить любимую работу не хочется, к тому же если за нее платят хорошие деньги. Но здоровье важнее, поэтому выход можно найти, посоветовавшись с врачом.
Первым делом все свободное время вне работы проводите за активной деятельностью, обязательно запишитесь в тренажерный зал или на фитнес. Занятия спортом укрепят мышцы спины и снимут нагрузку с позвоночника. На работе делайте частые перерывы, хотя бы на несколько минут. Поменяйте позу, сделайте несколько упражнений для спины, походите по коридору, разотрите область копчика, купите себе резиновый круг или специальную ортопедическую подушку на сиденье рабочего места.
Боли в копчике носят различный характер. Они могут быть тянущими и ноющими, колющими и жгучими, резкими или постоянными. Иногда появляется боль левее копчика, отдающая в ногу, иногда выше, ниже или сбоку копчиковой зоны.
Боль может возникать как в спокойном состоянии, так и при наклонах, вставании с места, при ходьбе или поворотах туловища в стороны, при долгом сидении. Обостряется боль при смене положения тела.
Кроме болевых ощущений в самом копчике, человек испытывает дискомфорт при дефекации или запорах, во время менструации и полового акта. Распространяется боль в другие органы, например промежность, ягодицы или прямую кишку. Часто боль в копчике отдает в правую ногу — бедро и голень. Изредка появляется небольшое онемение в нижнем отделе позвоночника.
При появлении частых или резких болей в копчике не затягивайте с посещением врача. Как вы уже поняли, причины болевых ощущений могут иметь патологический характер, так что лучше пройти обследование, чтобы исключить болезни в других сферах.
Врач проведет пальпацию, проанализирует жалобы пациента, опросит его про наследственность, были ли травмы в недавнем прошлом. Необходимо будет сдать лабораторные тесты: анализ крови и мочи, биохимию крови, копрограмму. Также необходимо сделать УЗИ органов малого таза. Это выявит проблемы с мочеполовой системой. Колоноскопия поможет понять, нет ли в кишечнике опухолей или воспалительных процессов, оказывающих давление на копчик. Рентгенография даст сведения про возможные вывихи, смещения или переломы копчика после удара или при излишнем весе больного человека. Компьютерная томография сможет обнаружить изменения в копчике посттравматического характера, например наличие кисты или новообразований.
Лечение болезненных явлений в копчике зависит от выявленных причин. Если обнаружено сопутствующее заболевание, то прежде всего лечение будет направлено на больной орган. Если боли возникают у беременных женщин, но требуется специальная гимнастика, массаж, ношение бандажа. Лекарства при таких болях не назначаются. Придется женщине испытывать неудобства некоторое время.
Если боли вызваны сидячим образом жизни, то рекомендованы частая смена позы, перерывы в работе. Помогут иглоукалывания, грязелечение, физиопроцедуры.
При сильных болях врач может прописать болеутоляющие препараты или мази, в крайнем случае новокаиновую блокаду, микроклизмы или обезболивающие свечи в прямую кишку. Желательно в этот острый период иммобилизовать больного полностью. В дальнейшем рекомендуется носить некоторое время ортопедические средства.
Из физиопроцедур врач может назначить лечение лазером или ультразвуком, УВЧ или озокерит, диадинамические токи или дарсонвализацию. В самом крайнем случае, когда ничего не помогает, хирург может принять решение про оперативное удаление копчика.
Будьте бдительны к состоянию своего здоровья, вовремя обращайтесь к врачу, не запускайте болезни до хронического состояния. Будьте здоровы!
источник
Сосредоточение большого количества нервной ткани в нижней части спины ведет к тому, что любая патология опорно-двигательного аппарата/органов малого таза ведет к возникновению характерной неврологической симптоматики. Признаки распространяются не только на спину, поясницу, но и на конечности, другие участки организма и органы. Материал рассматривает причины, по которым возникает боль в копчике, отдающая в ноги.
Причины боли в копчике, отдающей в ноги в том, что в непосредственной близости от копчика находится крестец, за которым расположен крупный нервный узел, из которого исходят нервы, осуществляющие иннервацию, в том числе, нижних конечностей. Потому любой патологический процесс, происходящий вблизи этого узла способен передавать боль в ноги. Речь идет о следующих процессах:
- Геморрой – боль эродирует в крестцовый нервный узел, а уже оттуда – в копчик, ноги. Имеет острый характер, усиливается при напряжении нижнего пресса, дефекации, в сидячем положении. Сопровождается характерной симптоматикой: кровотечение из прямой кишки, образование болезненного узла;
- Травмы копчика возникают при ударе, давлении (при падении на ягодицы). Носят различный характер – трещины, смещения, разрыв связок. Дискомфорт возникает сразу, присутствует постоянно, усиливаясь при сидении;
- Смещение копчика имеет почти ту же симптоматику, что травма, но может быть обнаружено при мануальном осмотре;
- Гинекологические патологии воспалительного характера. Боль эродирует в крестец, а оттуда – в копчик, ноги. Сопровождается болями в нижней части живота, нарушениями цикла, кровотечениями, патологическими выделениями, проблемами с зачатием;
- Новообразования в органах малого таза. Опухоль способна давить на нервную ткань, вызывая боль, распространяющуюся по нервным окончаниям;
- Беременность оказывает существенную нагрузку на пояснично-крестцовый отдел, копчик. Возникает защемление нервной ткани, спазм мышц;
- Воспаление тазобедренного сустава вызывает боль в копчике, одной ноге. Дискомфорт усиливается при движении, бывает очень интенсивным;
- Остеохондроз поясничного отдела провоцирует защемление нервной ткани, боль от которого способна эродировать в другие участки тела;
- Воспалительные процессы мочевыделительной системы, цистит. Боль усиливается при мочеиспускании, сопровождается дискомфортом в уретре, нижней части живота;
- Поясничный радикулит, корешковый синдром. Защемление происходит в области крестца. Но боль эродирует в ногу, копчик.
Если болит копчик и отдает в левую ногу, важно обратиться к врачу.
Самый информативный способ диагностики любого заболевания – МРТ. Но этот сложный, дорогостоящий метод показан не всегда. При патологиях спины проводятся:
- Мануальный осмотр позвоночника, проверка рефлексов, чувствительности в контрольных точках;
- Рентгенограмма нижних отделов позвоночника, позволяющая визуализировать прямые/косвенные признаки патологии;
- Электронейрограмма, позволяющая оценить вовлеченность в процесс нервной ткани.
При подозрении на патологию внутренних органов проводятся УЗИ брюшной полости, органов малого таза. При подозрении на геморрой показан осмотр проктолога, на гинекологические патологии – гинеколога. Скрытые воспалительные процессы, опухоли удается диагностировать только по средствам МРТ (при новообразовании также показана биопсия тканей опухоли для определения злокачественности).
Если боль в копчике отдает в правую ногу из-за патологий опорно-двигательного аппарата, быстро устранить ее помогут медикаментозные препараты. Принимайте одну таблетку нестероидного противовоспалительного средства – Ибупрофена/ Нурофена. Принимайте средство по необходимости, но не более 4 таблеток/сутки. Можно наносить НПВС-мази (Найз, Диклофенак, Вольтарен) на болезненную область 3-4 р./сутки. Если это не помогает, уколите Диклофенак однократно внутримышечно, в индивидуальной дозировке. Разрешен однократный прием одной таблетки Анальгина, если нет противопоказаний со стороны желудка, системы кроветворения.
Спазм мышц поможет снять общее тепло, местно согревающие мази (Фенистил). Но используйте метод только в случае, если точно уверены, что нет воспалительного процесса. При гинекологических патологиях помогают НПВС, при геморрое – специфические местные мази (Релиф).
Терапия назначается врачом в зависимости от причины вызвавшей патологию.
- Геморрой: применение 2-3 р./сутки антигеморроидальных средств (мази, свечи Релиф) для снятия боли, отека. Курс лечения около 7 дней. При частых рецидивах, плохом ответе на лечение рекомендовано прижигание;
- Травмы копчика: физический покой в лежачем положении, ношение ортеза, хирургическое вмешательство, вправление по необходимости, в зависимости от особенностей травмы. Физиотерапия, курс нестероидных противовоспалительных препаратов на 14 дней (1 таблетка Нурофена/Ибупрофена 2-3 р./сутки);
- Смещение: вправление, физический покой, физиотерапия;
- Гинекологические патологии воспалительного характера: антибиотики широко спектра курсом 10 дней (Амоксиклав 1000 мг 1 р./сутки), гормональные препараты (Марвелон, Регулон) при необходимости, в зависимости от типа патологии. Иногда показано хирургическое вмешательство (когда воспалилась/нагноилась киста, запущено воспаление яичника, активный процесс образования спаек);
- Новообразования в органах малого таза: хирургическое удаление опухоли. Если она злокачественная, лечение продолжается с применением лучевой терапии, химиотерапии;
- При беременности терапия болей не проводится. По согласованию с врачом показана легкая гимнастика, в остальном же женщине придется просто контролировать осанку, спать в правильной позе, на ортопедическом матрасе;
- Воспаление тазобедренного сустава, остеохондроз: стандартный курс НПВС-препаратов (как в случае с травмой), использование хондропротекторов (Хондроксида) в виде мази, наносящейся на болезненную зону 3-4 р./сутки, таблеток для перорального приема 1-2 р./сутки по 1 таблетке. Массаж, лечебная гимнастика на стадии реабилитации;
- Цистит: курс внутримышечного введения антибиотиков широкого спектра действия в индивидуальной дозировке (Цефтриаксон), уро септики (Фурагин) 3 р./сутки на срок до 1 месяца;
- Радикулит, защемление нерва: стандартный курс НПВС – препаратов местно в виде мази/перорально в таблетках. Курс дополняется физиотерапией, на стадии выздоровления – массажем, лечебной гимнастикой.
Лечение боли, которая от копчика отдает в ногу, назначает специалист. Заниматься самолечением недопустимо.
Когда болит копчик и ноги многие типы повседневной деятельности становятся значительно сложнее. Снижается качество жизни, ухудшается настроение, общее самочувствие, падает работоспособность, продуктивность. Потому терпеть такие боли нельзя. При первом же их проявлении нужно обратиться к специалисту для обнаружения и устранения их причины.
источник
Боль в копчике является симптомом травмы или различных заболеваний, связанных с внутренними органами. Причиной дискомфорта служат воспалительные процессы в прямой кишке, мочевом пузыре, предстательной железе у мужчин. Женщины испытывают неприятные ощущения вследствие гинекологических патологий или во время беременности. Если боль иррадиирует в ногу и сопровождается онемением, затронуты нервные окончания.
Травмы – наиболее распространенный фактор дискомфорта в копчике. Они возникают после падения или удара. Характер боли от резкой (при переломе и вывихе) до тупой и ноющей (от ушиба). Неприятные ощущения усиливаются при продолжительном сидении, вставании. У женщин травмы возникают во время родов. Чаще других от переломов страдают люди пожилого возраста. Если не обратиться в больницу, позвонки срастаются неправильно. Застарелая травма становится источником хронической боли.
- Остеохондроз – дистрофическое разрушение межпозвоночных хрящей приводит к сдавливанию нервных корешков, при этом немеют ноги и копчик. Болезнь провоцирует дисфункцию мышц и скованность движений.
- Спондилит – патология, приводящая к разрушению и деформации позвоночника. В поясничном отделе провоцирует воспаление седалищного нерва. Сильная боль ограничивает подвижность, на поздних стадиях образуется анкилоз.
Застой крови в области малого таза в результате долгого сидения, ношения тесного белья или одежды вызывает временное онемение копчика и ноги. Движение помогает возобновить кровоток и исправить проблему.
Новообразования на органах малого таза — мочевого пузыря, прямой кишки, матки — давят на многочисленные нервные волокна, вызывая болевые ощущения в пояснице и нижнем отделе позвоночника. Интенсивный болевой синдром возникает по ночам. Появляются кровянистые выделения из прямой кишки и влагалища, наблюдается потеря веса, слабость. Чаще всего боль ощущается левее копчика.
Злокачественные опухоли и метастазы тазовых костей на поздней стадии вызывают острую боль, сопровождаются переломами. Возникают и доброкачественные новообразования — тератомы, требующие удаления.
Длинный и толстый седалищный нерв проходит от крестца к ягодицам, далее по задней поверхности бедра до колена, где разделяется для иннервации голени и стопы. При защемлении или воспалении органа наблюдаются прострелы, жжение. Мышцы конечности сводит судорога. Приступы пронзительной боли сменяются тянущими ощущениями. Из-за нарушения нервной проводимости появляется онемение, покалывание в конечностях. Патология возникает при воспалительных и дегенеративных процессах в позвоночнике, спазме грушевидной мышцы, переломах.
Болезнь возникает при расширении или тромбозе вен наружной или внутренней части прямой кишки. Близкое расположение к копчику провоцирует распространение боли на отросток. Симптомом патологии является кровотечение во время и после дефекации. Развитию геморроя способствует ожирение, диеты, малая двигательная активность, наследственная предрасположенность.
Болезнь возникает в результате распространения клеток эндометрия с внутренней оболочки матки в другие ткани и органы. Если очаг патологии оказывается в районе копчика, болезненные ощущения проецируются на позвоночный отдел. Дискомфорт усиливается перед месячными и проходит после них.
При первичном осмотре происходит пальпация копчика. Через прямую кишку выясняется подвижность отростка, наличие опухолей. Врач составляет анамнез, учитывая возможные травмы (свежие и застарелые), образ жизни, сопутствующие заболевания. Потребуются следующие сведения:
- характер и интенсивность боли;
- в какой позе дискомфорт усиливается/уменьшается;
- время возникновения неприятных ощущений — утро, ночь, вечер;
- дополнительные симптомы;
- реакция на обезболивающие препараты.
Для установления диагноза потребуется один или несколько инструментальных методов исследования.
- Рентген – помогает выявить травмы копчика и патологии крестцового отдела позвоночника.
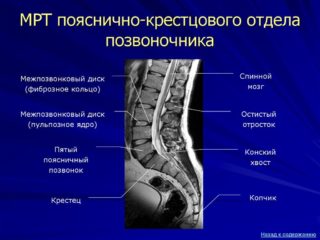
- Магнитно-резонансная томография – сканирование визуализирует патологии, провоцирующие болезненность и онемение рудиментарного отростка. МРТ показывает грыжу позвоночника, патологические процессы в органах малого таза, опухоли.
- Ультразвуковое обследование – метод наиболее информативен при обследовании мягких тканей и органов брюшины.
- Сцинтиграфия костей — исследование проводится для изучения структуры костной ткани.
Пациенту назначается лабораторный анализ крови и мочи, онкомаркер при подозрении на опухоль.

Общая схема купирования боли включает применение нестероидных противовоспалительных средств в виде таблеток и мазей: «Диклофенак», «Пирокискам», «Ибупрофен». При ущемлении седалищного нерва требуется новокаиновая блокада или использование кортикостероидов. Местные анестетики возвращают больным возможность передвигаться. В некоторых случаях пациентам, страдающим запорами, назначается слабительное.
Физиопроцедуры и массаж — составная часть консервативного лечения. Рекомендуется:
- УВЧ;
- дарсонвализация;
- парафиновые аппликации;
- лазерная и магнитная терапия.
Процедуры назначаются после снятия острой фазы заболевания. С нарушениями в позвоночнике помогает справиться мануальная терапия, иглоукалывание. Комплекс лечебной гимнастики, рекомендованный методистом, поможет восстановить подвижность суставов.
При выборе медикаментов для беременных женщин учитывается возможный вред для плода. Среди действенных рекомендаций по снижению болевых ощущений – использование ортопедической подушки во время сидения и ношение специального поддерживающего приспособления.

- Полноценный рацион, включающий витамины, микроэлементы, кисломолочные продукты, овощи и фрукты.
- Умеренная физическая активность, при сидячей работе обязательно делают перерывы на гимнастику.
- Своевременное лечение инфекционных и воспалительных процессов внутренних органов и суставов.
- Исключение поднятия тяжестей, высоких физических нагрузок.
- Людям, проводящим много времени сидя, рекомендуется постоянное использование ортопедической подушки.
Своевременное консервативное лечение копчика, патологий малого таза и позвоночника имеет благоприятный прогноз. Результат терапии зависит от нескольких факторов: желания пациента выздороветь, соблюдения им рекомендаций врача, компетентности специалиста и стадии болезни. В каждом случае, делая прогноз, учитывают возраст и общее состояние пациента.
Врач-травматолог- ортопед, вертебролог первой категории
Специализируется на травмах позвоночник, таза, онкологии.
- Дегенеративные заболевания позвоночника;
- травма позвоночника;
- воспалительные заболевания позвоночника;
- деформации позвоночника;
- онкология.
Образование:
- 2007 — Военно-медицинская академия им. С.М. Кирова
- 2008 — Военно-медицинская академия им. С.М. Кирова
- 2013 — Российская медицинская академия последипломного образования
Повышение квалификации:
- 2012 — Участвовал в обучающем курсе по теме «Сколиоз. Традиционная хирургия и передовые технологии», г. Адана, Турция
- 2013 — Провел обучающий цикл «Минимально-инвазивные технологии в хирургии позвоночника», Польша г. Варшава
- 2014 — Принимал участие в обучающем курсе по использованию современного навигационного оборудования в хирургии позвоночника, Германия, Фрайбург
- 2014 — Тематическое усовершенствование по теме «Лечение травм и заболеваний позвоночника» на базе Российской медицинской академии последипломного образования
- 2015 — Курс повышения квалификации по специальности «Хирургия»
Опыт работы:
- 2008-2010 гг. – Медицинская служба в ВС РФ, врач хирург
- 2011-2015 гг. – Центральная Клиническая Больница РАН, врач травматолог-ортопед (вертебролог)
- 2015- н.в. — Нувель Клиник, вертебролог, нейрохирург, ортопед, травматолог
источник
Боль в крестце отдающая в ногу — это последствие воспалительного процесса, иногда происходит от механического воздействия корешков спинного мозга и седалищного нерва. Одинаково часто встречается и у мужчин, и у женщин в возрасте 40–45 лет. Кожные покровы в поясничном отделе и ногах немеют. Причиной может быть остеопороз, остеофиты, травмы отделов позвоночника.
Возникать боли, иррадиирующие в ногу, могут из-за тромбофлебита тазовых вен, новообразований, старых травм позвоночника. Причиной может быть врождённая патология позвоночника, инфекция, нарушение обменных процессов в организме пациента.
У женщин эта болезненность бывает следствием гинекологических болезней или может быть предвестником приближающейся менструации. У пациентов мужского пола боли и дискомфорт провоцирует простатит, постоянные стрессы и эмоциональные перегрузки.
Клиническая картина заболевания: болевые ощущения в крестце, иррадиирующие в ноги; тонус мышц спины; скованность движений. Немеют ног, возникают «мурашки» в ладонях. Больно наклоняться, а при грыже боли становятся ещё сильней. Они отдают в пах или ноги. Чаще всего дискомфорт проявляется утром, а к вечеру неприятные ощущения ослабевают.
Если кости в области крестца смещены влево или вправо, то нарушается кровоснабжение конечностей. При смещении в правую сторону кости крестца отдавать может в правую ногу и наоборот. Ноги сводит судорогой, болят мышцы. Помимо этих симптомов, у пациента отмечается нарушение функционирования ЖКТ и печени. Результатом становится нарушение стула, человек теряет вес. У женщин появляются проблемы в области гинекологии.
Если смещена кость крестца в левую сторону, то ухудшается функционирование сердца, лёгких; человек часто простывает. При таком смещении человек прибавляет лишние килограммы. У него начинаются запоры.
Тромбофлебит бывает следствием операции, появляется у женщин после родов, при воспалительном процессе в органах малого таза.
Иногда тромбофлебит тазовых и подвздошных вен наступает из-за распространения болезни, начинающейся в ногах. Симптоматика: болезненность во влагалище, мочевом пузыре, поясничном отделе. Она может ирригировать в ноги. Человек обращает внимание на появившееся ощущение «мурашек» в конечностях. Они отекают, вены на них расширяются.
Болевые ощущения начинаются и из-за болезней органов таза. Например, при простатите мужчина чувствует жжение при мочеиспускании, ухудшается потенция. Болевые ощущения ирригируют в ногу, болят половые органы, начинается дискомфорт в прямой кишке. Характер боли разный: от ноющей до острой спазматической боли. При острых приступах у пациента просто не получается спать.
Нередко человек подозревает, что развивается радикулит и пытается лечиться растирками и мазями.
Нередко боли в крестце беспокоят женщин накануне менструации. Неприятные ощущения, словно разливаются по всей брюшной полости, отдают в крестец, поясницу, бедра. Возникает дискомфорт из-за отклонения матки. Она перед критическими днями увеличивается в размерах, давит на нервы в области крестца.
Кроме предменструальной боли, причинами возникающего дискомфорта бывает эндометриоз, параметрит, онкологическое заболевание, изменение положения матки (опущение, отклонение, выпадение) или расслабление маточно-крестцовых связок.
Если характер боли ноющий, становится сильней при ходьбе или других движениях, то нередко причиной становится ущемление седалищного нерва.
Если защемление произошло с одной стороны или воспаление локализуется в одном месте, то болевые ощущения будут с левой или правой стороны.
При защемлении корешков с обеих сторон, боли сильней и ирригируют в таз. Кожные покровы немеют, ухудшается двигательная активность, ноги слабеют, человек тянет ногу при ходьбе. Пациент жалуется на то, что ноги перестают слушаться и будто отнимаются. В особо сложных случаях нарушается дефекация и мочеиспускание.
Если неприятные ощущения повторяются периодически, то пациенту следует показаться врачу, например, гинекологу, невропатологу или травматологу. Врач выявит точную причину и назначит лечение.
Прежде всего, доктор попытается понять, в чём причина: в самой болезни отдела позвоночника или это другое заболевание. Он осмотрит больного, выслушает жалобы пациента. Для более точной диагностики используют томографию и рентген. Эти методы помогут исключить новообразования, посмотреть состояние костей таза и крестца. Женщин исследуют с помощью МРТ.
Основной целью лечащего врача должно быть устранение основной болезни, которое вызвало боль и дискомфорт. Для этого требуется комплексный подход, сочетающий в себе несколько методик лечения.
Если боли острые, то врач назначает приём пероральных анальгетиков, которые купируют болезненность или инъекций. Реже используется блокада лидокаина, кеналога или новокаина. Блокада делается в позвоночник, суставы, другие места, где локализуется воспалительный процесс.
Врач может назначить пациенту процедуры по мануальной терапии, лечение иглоукалыванием или курсы массажа. Эти методики блокируют боль, устраняют смещение органов, снимают тонус в мышцах. Они улучшают кровоснабжение в поражённом участке, провоцируют отток лимфы.
УВЧ, СМТ и другие процедуры снимают отёчность мягких тканей, снимают воспаление. После них пациент чувствует восстановление двигательной активности в поясничном отделе и мышцах ягодиц. Курс физиотерапии подбирается индивидуально и зависит от поставленного диагноза, наличия или отсутствия осложнений и других факторов.
В период восстановления, когда снята острая боль, врачи рекомендуют заниматься лечебной физкультурой. Это могут быть упражнения на растяжку. Делаются они спокойно, без резких движений и ритмично. Количество повторов каждого упражнения варьируется от 8 до 12 раз. С каждой неделей количество подходов увеличивается.
- Ложимся на пол, переворачиваемся на спину, сгибаем ноги в коленках. Притягиваем их к грудной клетке. При этом поясница не должна отрываться от пола.
- Ложимся на пол. Лёжа на спине, сгибаем одну ногу, берём её руками и тянем к груди. Разгибаем, делаем то же самое со второй ногой.
- Встаём на пол на четвереньки, сгибаем спину. Голова согнута. Медленно поднимаем голову и запрокидываем её назад. Живот втянут, выгибаем спину.
В особо сложных случаях при опухолях спинного мозга и грыже лечение осуществляется только с помощью хирургического вмешательства.
Если не получается вылечить заболевание до конца или боли снова и снова возвращаются, врачи рекомендуют носить пояснично-крестцовый корсет со средней степенью жёсткости. Подбирается такой корсет индивидуально. Он слегка ограничивает движения пациента, но снимает лишнюю нагрузку с позвоночника. Надевать его можно в домашних условиях, работать в нём или ездить за рулём автомобиля. Когда боли прекращают беспокоить пациента, то корсет снимают.
К выбору и ношению корсета следует подходить правильно:
- Выбирать изделие из натуральных материалов
- Обязательно мерить при покупке
- Не носить более 6 часов в день
- Не надевать на голое тело
- Не спать в корсете
Для лечения болей в области крестца могут использоваться рецепты народной медицины, основанные на натуральных продуктах. Такое лечение не сможет заменить медикаментозное, то может входить в комплекс мер для купирования болезненных ощущений.
- Берём сто грамм соли и растворяем его в литре горячей воды. Мочим в нём ткань или марлю, слегка отжимаем. Укладываем солевой компресс, укутываем платком или шарфом. Он должен пролежать на поражённом участке всю ночь. Курс лечения: десять процедур.
- Чистим крупный плод редьки от кожуры, трём на тёрке. Накладываем на поражённый участок ткань, предварительно смоченную подсолнечным маслом. Выкладываем натёртую кашицу. Укрываем плёнкой, накладываем махровое полотенце или оборачиваем тёплым шерстяным платком. Будет жечь, но жжение терпимое. Держится компресс до тех пор, пока есть силы терпеть. Если стало невозможно, снимите компресс, протрите марлей, смоченной в тёплой воде, обсушите полотенцем. Кожу смазываем увлажняющим детским кремом.
- Берём свежие опилки, заливаем их кипящей водой и настаиваем в ёмкости, накрыв крышкой на протяжении 20–30 минут. После чего сливаем воду, отжимаем опилки, выкладываем на ткань, накрываем марлей и укрываем тёплой вещью. Компресс оставляем на всю ночь.
- Хорошим средством при болях и дискомфорте в крестцовом отделе станет курс ванн на основе скипидара. Готовим состав для ванны: берём 3 флакона касторки, 40 грамм едкого натра и 250 грамм дистиллированной воды. Добавляем 225 грамм олеиновой кислоты и 0, 75 литра очищенного скипидара. Перемешиваем все ингредиенты и выливаем в тёплую ванну. Температура воды налитой в неё должна быть не более 38–39 градусов. Такую процедуру проводят пятнадцать-двадцать минут.
источник
Если болит поясница и копчик, то это может быть связано с деформирующими патологиями позвоночного столба. У женщин болевой синдром указывает на болезни органов репродуктивной системы.
Также существует ряд других причин, вызывающих боль в указанной области. Для ее определения нужно пройти обследование.
Причины боли в пояснице и копчике связаны с:
- заболеваниями внутренних органов;
- травмами;
- инфекционными процессами;
- травмами;
- опухолевыми новообразованиями;
- патологиями опорно-двигательного аппарата.
Болевой синдром в области копчика и поясницы возникает при таких патологиях:
- грыжа межпозвоночных дисков. Вначале болезнь заявляет о себе специфическим болевым синдромом, который называют люмбалгией: неприятные ощущения и дискомфорт возникают от стопы к ягодичной мышце при кашле или смехе;
- анкилозирующий спондилоартроз (болезнь Бехтерева). Болевой синдром имеет тянущий характер. После пробуждения наблюдается ограничение подвижности;
- остеохондроз. Боль постоянная, постепенно нарастает;
- деформирующий спондилез. Пациент жалуется на боль в пояснице и онемение этой области, сильную слабость в ногах;
- нестабильность позвоночника. Болезненность усиливается при физических нагрузках, сгибания и разгибания даются с трудом;
- синдром грушевидной мышцы. Боль связана со спазмом этой анатомической структуры. Синдром локализуется ниже поясницы, но выше копчика и может отдавать в пах или ногу;
- гинекологические болезни. У женщин болевой синдром в указанной области вызывают миома матки, кисты, воспалительные процессы яичников, эндометрит;
- геморрой. Боль из-за варикозного расширения вен прямой кишки является резкой и пульсирующей. Она усиливается при продолжительном сидении или при акте дефекации;
- злокачественные опухоли. Также боль в поясничной и крестцовой зонах возникает из-за метастаз и опухолей, развивающихся в соседних органах.
Заподозрить конкретное заболевание можно по характеру локализации боли. Если болит средняя часть поясницы, то это связывают с заболеваниями почек, нарушениями функций простаты у мужчин и эндометриозом – у женщин. Боль в срединной части поясницы возникают у беременных: по мере роста плода происходит перерастяжение мышц брюшины и повышается нагрузка на мышцы спины.
Дискомфорт и болевой синдром под копчиком характерны для патологических процессов, протекающих в прямой кишке, опущения промежности. Также клиническая картина возникает, если в области заднего прохода остались рубцы от проведенного операционного вмешательства.
Боль над копчиком появляется при болезнях невралгического происхождения, когда воспаляются нервы, отходящие от поясничного и крестцового отделов позвоночника.
Болевой синдром в копчике и пояснице – симптом, который может быть связан со многими болезнями, поэтому для выяснения точной причины может потребоваться ряд диагностических мероприятий.
Если болит поясница в районе копчика, пациенту могут назначить такие исследования:
- физикальный осмотр и пальпация. Это первичный и простой метод оценки состояния пациента позволяет выявить подвижность копчика, наличие геморроя или новообразований;
- УЗИ. Процедура необходима, если подозревают нарушения в функциях внутренних органов (обычно оценивают состояние малого таза);
- рентгенографическое исследование области копчика и поясницы для выявления застарелых и свежих травм позвоночного столба;
- лабораторные анализы крови. По их результатам определяют, протекают ли в организме воспалительные процессы;
- КТ или МРТ. Эти диагностические методы дают точное описание состояния позвоночного столба и структур, расположенных рядом с ним. Томография позволяет выявить новообразования и воспалительные процессы.
Лечение назначают после выявления точной причины появления боли в области копчика и поясницы.
Первое, что делают в домашних условиях при появлении боли, – принимают обезболивающие средства. Интенсивный болевой синдром можно подавить при помощи нестероидных противовоспалительных препаратов в форме таблеток. Это:
Если боль вызвана травмами, можно воспользоваться нестероидными противовоспалительными средствами местного действия. Это мази Найз, Вольтарен, Фастум.
Помогут такие манипуляции:
- лазерная терапия;
- лечение грязями;
- ректальная дарсонвализация;
- озокеритотерапия;
- ультравысокочастотное облучение;
- ультразвуковая терапия.
Если нет противопоказаний, назначают лечебную физкультуру. Справиться с болью в копчике и области поясницы помогут такие упражнения:
- сгибание и разгибание ног в положении лежа на спине;
- зажимание мяча между колен в положении лежа;
- поднятие таза из положения лежа с максимально напряженными ягодицами.
Нетрадиционная медицина также предлагает способы борьбы с болевым синдромом. В этом случае эффективны такие рецепты:
- глиняный компресс. 500 г голубой глины смешать с чайной ложкой натурального яблочного уксуса, перемешать. Добавить теплой воды – столько, чтобы консистенция достигла густоты сметаны, нанести полученный состав на проблемный участок. Накрыть сверху полиэтиленом и укрыть теплым шарфом. Оставить на ночь;
- компресс с настоем валерианы. Пропитать хлопчатобумажную салфетку настоем валерианы и приложить к участку, который доставляет боль и дискомфорт. Оставить на ночь;
- нанесение йодной сетки. Если перед сном нанести на больной участок немного йода, то неприятные ощущения притупятся.
Когда болит поясница и отдает в копчик, человек не может вести привычный образ жизни, испытывает сильный дискомфорт. Справиться с этим явлением можно только после определения точной его причины.
источник
Боль в копчике, отдающая в ягодицу и ногу, должна заставить задуматься о том, что проблемы могут быть связаны с поражением седалищного нерва.
Седалищный нерв – это крупнейший нерв в организме, он образуется из крестцового нервного сплетения, идет через подгрушевидное отверстие (щель между грушевидной мышцей и крестцово-остистой связкой) в ягодицу и спускается по задней поверхности бедра.
В подколенной ямке он разветвляется на большеберцовый и малоберцовый нервы и иннервирует мышцы голени и стопы.
Как правило, основной симптом – это боль. Возникает по ходу нерва, то есть в пояснице, отдает в ягодицу, идет по задней или боковой стороне бедра, распространяются на голень и стопу.
Зачастую боли у каждого пациента могут иметь различный характер – от ощущения тяжести в ноге до жжения, колющих, стреляющих болей во всех перечисленных областях.
Усиление болей провоцируется движением, чиханием и кашлем. Из-за этого страдающие невралгией седалищного нерва люди могут иметь нарушения походки, так как не могут поставить ногу на пятку или носок так, чтобы в нее не отдавало болью, и часто не способны стоять на ноге.
При ощупывании в точках выхода нерва (крестцово-ягодичная, середина бедра сзади, подколенная ямка, позади головки малоберцовой кости, на стопе) возникает резкая болезненность.
Часто наряду с болевыми ощущениями бывают парестезии (покалывания, ползание мурашек) и нарушение поверхностной и глубокой чувствительности (онемение, ощущения проваливания земли под ногой). При серьезных длительных поражениях нерва возможно развитие атрофии мышц нижней конечности.
Приступ болей провоцируется эмоциональными переживаниями, стрессами, переохлаждением, физическими нагрузками, травмами. Обычно поражения бывают односторонними.
К нарушению функции седалищного нерва может приводить большое количество патологических состояний:
- остеохондроз;
- грыжа межпозвоночных дисков поясничного отдела;
- спондилез;
- воспаления в области тазовых органов и мышц ягодиц;
- переломы костей таза;
- синдром грушевидной мышцы;
- сдавление нерва опухолью;
- диабетическая нейропатия;
- спондилолистез;
- ревматизм;
- артрит;
- длительные запоры;
- заболевания органов женской половой системы;
- туберкулез, скарлатина, герпес;
- интоксикация алкоголем, мышьяком и др.
Наиболее часто седалищный нерв поражается при дегенеративно-дистрофических процессах в поясничном отделе позвоночника – остеохондрозе, грыже межпозвоночного диска, спондилезе.
При остеохондрозе диск истончается, тела позвонков сближаются и сдавливают нерв. Спондилез характеризуется появлением на позвонках выростов (остеофитов), а при грыже образуется выпячивание вещества диска наружу, эти образования тоже могут давить на нерв, приводя к его раздражению.
Лечение в данном случае симптоматическое и этиологическое. Симптоматическое будет заключаться в снятии болей, а этиологическое – вариабельно, оно будет направлено на причину болезни.
Обезболивание можно проводить с помощью препаратов, которые должны назначаться лечащим врачом.
Самостоятельно назначать себе что-то не рекомендуется, ведь без необходимых знаний можно навредить себе.
Для снятия болевого синдрома используют нестероидные противовоспалительные препараты – это мази (Вольтарен Эмульгель, Индометацин, Быструмгель, Фастум, Найз, Финалгель), таблетки (Ибупрофен, Кетонал, Диклофенак, Напроксен, Пероксикам, Нимесин), растворы для внутримышечного введения (Мелоксикам, Рофекоксиб,Теноксикам, Ксефокам).
Высокоэффективны блокады с Новокаином или Лидокаином, либо с кортикостероидами (Кеналог, Дипроспан). При этом способе обезболивания вводится меньше лекарственного вещества, но снимаются даже сильные боли.
Могут использоваться миорелаксанты, чтобы понизить напряжение мышц и давление их на нерв. Обязательно вводятся витамины группы В для улучшения состояния нервной ткани.
С целью снижения болевых ощущений назначают постельный режим, чтобы нерв как можно меньше раздражался и травмировался.
Эффективным в борьбе с болью и воспалением является применение физиотерапевтических методов лечения – это массажи, воздействие ультрафиолетовым излучением, диадинамическими токами, магнитным полем ультравысокой частоты, магнитотерапия и др.
Используются акупунктура, мокса-терапия, мануальная терапия по показаниям.
На этапе выздоровления показана лечебная физкультура, чтобы способствовать улучшению кровообращения в пораженном отделе.
При неэффективности консервативного лечения можно применить хирургическое, например, при грыже межпозвоночного диска. Существуют такие методы оперативных вмешательств как микрохирургическая дискэктомия по Каспару, лазерная вапоризация межпозвоночного диска, пункционная эндоскопическая микродискэктомия.
После удаления грыжи диска производят стабилизацию позвоночного столба с помощью металлоконструкций. Понижение двигательной активности необходимо в течение 6 недель, потом можно вернуться к обычной жизни.
Для этиологического лечения других возможных заболеваний необходимо тщательное обследование для выяснения причины болей. Возможно, понадобится прием антибиотиков, коррекция метаболических нарушений, консультации с другими специалистами.
Неприятные ощущения в области копчика и ягодицах могут принести немало физических и моральных страданий. Однако из-за появления и внезапного исчезновения болей, многие люди не придают этому значения. А зря. Не стоит заниматься самолечением или тянуть с обращением к врачу, так как в запущенных случаях боли в ягодицах и копчике могут привести к значительному ухудшению состояния.
Довольно часто боль в районе копчика является следствием травмы ягодичной, крестцово-копчиковой или аноректальной области. Помимо травм, существуют и другие причины болевого синдрома:
- частые и длительные запоры;
- диарея;
- деформация ануса после операции;
- геморрой и воспалительные заболевания прямой и сигмовидной кишки;
- долгое сидение;
- радикулит (корешковый синдром), грыжи межпозвоночного диска;
- дисфункция крестцово-подвздошного сустава;
- остеохондроз поясничного отдела позвоночника;
- инфекционно-воспалительные заболевания органов малого таза: сальпингит, аднексит, эндометрит, простатит, а также эндометриоз.
- боли в ногах, ягодицах и внизу копчика могут являться следствием ишиалгии.
- особенности анатомии копчика (примерно у 15% людей), а также идиопатические боли.
Для уточнения диагноза необходимо обратиться к врачу — терапевту или колопроктологу. При этом необходимы будут консультации невролога, гинеколога (уролога). Истинную кокцигодинию (посттравматическую или идиопатическую) наблюдает невролог или травматолог. Анокопчиковые недуги, как правило, ведет колопроктолог, гинеколог, уролог.
При обращении к специалисту необходимо дать характеристики ощущений
- Когда возникает болевой синдром: утром, днем, вечером. Как долго длится – постоянный или приступами.
- В каком положении тела болевой синдром усиливается.
- В каком положении тела боль уменьшается.
- Что помогает — лекарства, дефекация и т. п., насколько эффективно.
- Дополнительные симптомы, сопровождающие болевой синдром (болезненные менструации, болезненный половой акт, онемение нижних конечностей и ощущение мурашек и так далее).
- Характер боли (кинжальная, острая, тупая, ноющая).
- Сила боли по шкале от 1 до 10, а также нарушение сна и обычной активности, если есть.
Данный метод обследования позволяет установить характер болей со слов пациента.
| Синдром | Клиническая картина | Иррадиация |
| Анокопчиковый болевой синдром | Боль возникает и исчезает внезапно и беспричинно. Появляется в анальном канале, прямой кишке или ниже копчика. Тупая или колющая, длится от нескольких секунд до получаса. | Отдает в промежность, бедренную область, ребра или ягодицы. |
| Кокцигодиния | Болевые ощущения усиливаются при наклоне вперед или сидении, вставании из положения лежа. Может появиться жжение в области копчика. | Отсутствует. |
| Аноректальная невралгия | Обширные (или распространенные) боли. Чаще возникают у женщин. | В область бедра, промежности, в крестец или ягодицы. |
| Боли на фоне ишиаса | Возникают в пояснице. Степень интенсивности варьируется от слабого покалывания до сильного жжения. | В низ копчика, ногу, бедро, пальцы ног или ягодицы. |
Указанный синдром ставится только при разностороннем обследовании, которое проводится в определенной последовательности.
- Пальпация для определения тактильных изменений в поясничной области и промежности. Особое внимание уделяется тому, болит ли у пациента низ копчика при надавливании.
- Рентгенография для исключения травм копчика, остеоартроза крестцово-подвздошного сустава и сакроилеита. МРТ и КТ по показаниям (неврологическая симптоматика).
- Электрофизиологическое исследование мышц таза и прямой кишки. Определяется наличие спазма мышц и тип моторики толстой кишки.
- Копрограмма.
- Пальцевое исследование прямой кишки.
- Ирригоскопия, ректороманоскопия.
- У мужчин проводится исследование предстательной железы. У женщин – органов малого таза. Исключаются воспалительные заболевания.
- УЗИ органов малого таза.
Терапия анокопчиковых болей обусловлена тем заболеванием, которое является причиной этого недуга.
Диагностики истинной кокцигодинии осуществляется согласно перечню необходимых мероприятий:
- определение характера боли и точной локализации болевого синдрома при пальцевом ректальном исследовании;
- изучение состояния прямой кишки и копчика с помощью ректороманоскопии, сфинктерометрии;
- рентгенография, КТ или МРТ – определяется наличие/отсутствие свежих и давних травм, новообразований.
Диагностика на фоне заболеваний позвоночника
В этом случае применяются следующие методы:
- наличие травм позвоночника или болезней спины в анамнезе;
- рентгенография;
- КТ или МРТ;
- осмотр травматолога и невропатолога.
Практически всегда низ копчика лечится консервативными методами (медикаментозными, физическими и физиотерапевтическими). Особое внимание уделяется беременным женщинам.
Им противопоказаны некоторые обезболивающие или противовоспалительные препараты. Для уменьшения болей используется резиновый круг или мягкая подушка.
Также его можно применять мужчинам для снижения давления во время сидения.
Обезболивание включает в себя назначение НПВС и миорелаксантов центрального действия, выполнение новокаиновых или ГКС-блокад в область параректальной клетчатки.
НПВС могут быть назначены в виде таблеток и местных форм: свечей, микроклизм. Большой популярностью пользуются ибупрофен и напроксен. Эффективными и относительно безопасными противовоспалительными препаратами являются нимесулид, мелоксикам, целекоксиб. Из миорелаксантов могут быть назначены мидокалм, сирдалуд, баклофен. Хорошим препаратом является катадолон.
Следует помнить, что препарат и его назначения должен рекомендовать лечащий врач.
Данный метод столь же популярен, как и медикаментозное лечение. Применяется разные виды:
- лечение лазером;
- электролечение;
- ультразвук;
- УВЧ;
- лечебные грязи;
- диадинамические токи;
- озокерит;
- дарсонвализация.
Физические упражнения позволяют уменьшить боль. Из гимнастки исключаются прыжки, бег или быстрая ходьба, рывки и натуживание. Пациент может самостоятельно выполнять упражнения.
- В положении лежа на спине согнуть ноги, положить ладони на внутренние части коленных суставов и развести ноги. Нужно пытаться соединить колени, препятствуя этому движению руками. Повторить 8-12 раз.
- Лежа на спине согнутыми коленями закрепить мяч, а руки положить на живот. Стараться сжать коленями мяч и руками препятствовать выпячиванию живота. Повторить 6-8 раз.
- Лежа на спине с выпрямленными ногами зажать между стопами мяч. 6-8 раз сжимать его на протяжении 5 секунд.
- В положении лежа на спине развести согнутые ноги в стороны. Нужно стараться поднять таз на пару секунд. Число повторов 6-8.
Упражнения должны выполняться не спеша, с интервалом в 10-15 секунд.
Применяется при болях, не поддающихся медикаментозной коррекции, влияющих на качество жизни пациента. Решение об операции принимается после консультации травматолога. Оперативное вмешательство заключается в удалении копчика.
- Кокцигодиния. Беленький А.Г. Русский медицинский журнал.
- Попелянский Я.Ю. Ортопедическая неврология (вертебрология). Руководство для врачей. // М. Медпресс–информ. – 2003.– с.120–121.
- Баркан М.Б. О кокцигодинии. // Клиническая медицина. – 1980.– №1.– с.96.
Боль в копчике у женщин возникает не только после ушиба или падения, но и на фоне заболеваний мочеполовой сферы, родовой травмы, при дефиците минеральных веществ, поражении костных структур. Кокцигодиния доставляет дискомфорт, пациентке сложно вставать, сидеть, любые физические нагрузки усиливают неприятные ощущения.
Что делать, к какому врачу обратиться, если сильно болит копчик? Какие заболевания провоцируют болевой синдром? Ответы в статье.
Боль в зоне копчика возникает у женщин под действием негативных факторов. Дискомфорт проявляется у пациенток разного возраста.
Медики выделяют две группы причин, провоцирующих болевой синдром в копчиковой области:
- кокцигодиния. Дискомфорт развивается на фоне заболеваний копчика;
- анокопчиковые боли. Вызывают дискомфорт поражение органов и тканей тазовой зоны.
Основные причины болезненных ощущений в области копчика:
- неврологические заболевания;
- травмирование пояснично-крестцовой зоны в быту или во время тренировок в спортзале;
- ушибы, последствия аварий, падения, случайный удар о край стула;
- гинекологические заболевания;
- период менструации;
- застой крови в малом тазу при гиподинамии;
- разрушение костей при дефиците кальция;
- злокачественная либо доброкачественная опухоль;
- травма копчика во время родов;
- гнойная копчиковая киста;
- онкозаболевания тазовых костей;
- воспаление в мочевом пузыре, яичниках, уретре, внутреннего слоя матки и маточных труб;
- заболевания кишечника: болезненная трещина заднего прохода, геморрой, проктит, опасная патология – рак прямой кишки;
- стойкий запор, часто повторяющаяся диарея;
- расширение костей таза на поздних сроках беременности;
- спаечный процесс после хирургического лечения в зоне матки и придатков, мочевого пузыря или прямой кишки.
Узнайте о пользе процедуры и об особенностях проведения сеансов иглоукалывания при остеохондрозе шейного отдела позвоночника.
Как лечить межреберную невралгию в домашних условиях? Эффективные варианты терапии собраны в этой статье.
Основные признаки:
- боль в зоне копчика бывает острой или ноющей, беспокоит постоянно либо возникает периодически: когда женщина встает с кровати/стула или садится, при наклонах, физической нагрузке, после длительной ходьбы;
- при болевом синдроме на фоне остеохондроза, при защемлении седалищного нерва беспокоит не только острая боль в нижней части спины, но и появляются неврологические нарушения. Пациентка жалуется на онемение нижних конечностей и пальцев ног, ощущение покалывания, холод, снижение чувствительности по ходу пораженного нерва. Часто ограничивается подвижность, тяжело преодолевать пешком даже небольшие расстояния;
- при ушибе копчика каждое движение доставляет боль, сложно присаживаться, вставать и ложиться, анальгетики дают лишь временное облегчение;
- при воспалительных процессах в половых органах, уретре, прямой кишке, мочевом пузыре, опухолевом процессе беспокоит болезненность внизу живота и в области ануса. При инфекционно-воспалительных заболеваниях часто появляются сопутствующие симптомы: проблемы с мочеиспусканием, обильные выделения из влагалища, часто с гноем и кровью, жжение и зуд гениталий, гиперемия наружных половых органов.
Основные виды патологий:
- наружный и внутренний геморрой;
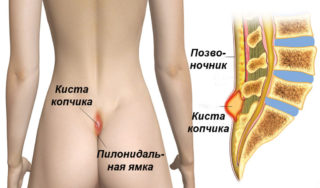
- копчиковая киста;
- проктит – воспалительный процесс инфекционной природы в прямой кишке;
- остеохондроз в пояснично-крестцовой зоне;
- онкопатологии прямой кишки;
- воспаление яичников, труб, вагинит, эндометрит, кольпит;
- уретрит, цистит;
- онкопатологии костей таза;
- травмирование зоны копчика во время родовой деятельности.
Обратите внимание! Болезненные ощущения в зоне копчика вызывают патологии различного характера. Среди болезней, как тяжелые виды, так и проблемы, с которыми справиться достаточно просто. Точную причину дискомфорта может определить только врач по результатам обследования пациента, после изучения данных рентгеновских снимков, томографии, УЗИ, данных анализов крови и мочи.
Что делать, если болит копчик? Врач назначает лечение согласно разновидности и стадии выявленной патологии.
Важные моменты:
- при травмировании либо сильном ушибе зоны копчика нужно приложить к проблемному участку холод, чтобы остановить развитие отечности, снизить болевой синдром. Обязательно посетить травматолога, сделать рентген пояснично-крестцовой зоны, чтобы исключить перелом важного участка;
- если кокцигодиния развивается при беременности, то гинеколог назначает обследование у эндокринолога, травматолога, невролога, рекомендует сделать УЗИ, сдать анализ мочи и крови для выявления причины дискомфорта. Терапию проводят с учетом выявленной патологии и учета состояния: при беременности многие лекарства и процедуры проводить нельзя, чтобы исключить негативное влияние на плод;
- появление острой или ноющей боли в области копчика после родов – признак травмы (чрезмерного отклонения костного отростка), на фоне которой появилась гематома. Чаще всего негативное состояние развивается при рождении крупного ребенка, при тяжелых родах. При выявлении родовой травмы нужна помощь специалиста, физиотерапия, анальгетики, нанесение местных средств;
- если дискомфорт в нижнем отделе позвоночника иногда развивается в период менструации, то специальные меры для устранения негативного синдрома не нужны. Повторение негативной симптоматики, интенсивные боли в копчике – повод для визита к гинекологу и неврологу. Возможно, причиной дискомфорта является опухоль в половых органах или обострился хронический воспалительный процесс;
- при нарушении функционирования сигмовидной и прямой кишки требуется помощь проктолога. Врач назначает консервативную терапию либо оперативное вмешательство в зависимости от стадии заболевания. Важно устранить предпосылки для рецидивов: по окончании периода реабилитации нужно активнее двигаться для предупреждения застоя крови, больше внимания уделять туалету гениталий и области ануса после дефекации, следить за качеством пищи, отказаться от блюд, раздражающих слизистые кишечника;
- при выявлении гинекологических и неврологических заболеваний женщина проходит курс лечения под руководством узкого специалиста. Оптимальный вариант – сочетание нескольких видов терапии: медикаментозной, физиолечения, ограничение нагрузок на позвоночник и нижние конечности, снижение риска переохлаждения и травм;
- если болезненность появилась на фоне острого дефицита минеральных веществ, то врач назначает витаминно-минеральные комплексы, эффективные препараты, содержащие магний, кальций, витамин D;
- при наличии воспалительного процесса пациентка сдает анализ крови, бакпосев из влагалища на микрофлору для выявления опасных возбудителей. По результатам теста на чувствительность доктор выписывает наиболее эффективные антибиотики, подавляющие деятельность инфекционного агента. Эффективны не только системные препараты (уколы, таблетки), но и местноанестезирующего, противовоспалительного действия: вагинальные свечи, кремы и мази;
- при развитии опухолевого процесса требуется контроль образования, своевременное удаление копчиковой кисты. Гнойные опухоли малого размера удаляют в амбулаторных условиях, при активном воспалении, обширной зоне поражения требуется госпитализация в хирургическое отделение. Далее врач иссекает гнойник под местной анестезией, далее происходит лечение с применением антибиотиков, дезинфицирующих составов, регенерирующих местных средств;
- при поражении межпозвонковых дисков, защемлении седалищного нерва, нарушении плотности костной ткани требуется лечение под руководством вертебролога или травматолога-ортопеда. При остеохондрозе пояснично-крестцовой зоны негативные изменения в редких случаях затрагивают зону копчика. Чем раньше женщина обратит внимание на онемение нижней части спины, боли в бедре, скованности при долгом нахождении в положении «сидя», тем выше шансы избежать разрушения межпозвонкового диска. Лечение поясничного остеохондроза длительное, терапия комплексная: НПВС, анальгетики, хондропротекторы (таблетки, уколы и местные средства), ЛФК, физиотерапия, иглоукалывание.
Узнайте о симптомах и методах лечения деформирующего спондилеза пояснично — крестцового отдела позвоночника.
Инструкция по применению таблеток Мовалис 15 мг для лечения заболеваний позвоночника описана на этой странице.
Перейдите по адресу http://vse-o-spine.com/bolezni/drugie/dorzalnaya-protruziya.html и прочтите о том, чем и как лечить дорзальные диффузные протрузии дисков позвоночника.
Почему болит копчик при беременности? Одна из причин дискомфорта – расширение тазовых костей в период предродовой подготовки организма к появлению ребенка. В период беременности часто болит не только зона копчика, но и другие органы, испытывающие избыточное давление растущей матки. После родов неприятные ощущения исчезают.
Среди причин болевого синдрома: неврологические нарушения, застарелые травмы, опущение промежности, рубцы в области ануса после операций, защемление нервных волокон на выходе из копчика, ортопедические патологии.
Если болевой синдром усилился, к неприятным ощущениям добавились нехарактерные выделения из влагалища, поднялась температура, беспокоят рези при мочеиспускании, то врачи подозревают проникновение инфекции, воспаление области уретры либо слизистой мочевого пузыря.
Близость к матке, яичникам повышает опасность для плода: проникновение инфекционных агентов в амниотическую жидкость и ткани растущего организма может вызвать тяжелые поражения, пороки развития на внутриутробном этапе.
Важно вовремя диагностировать заболевание, пролечить бактериальную, грибковую или вирусную инфекцию.
При жалобах на развитие кокцигодинии в период вынашивания ребенка гинеколог назначает углубленное обследование, направляет женщину к узким специалистам для установления причины дискомфорта. Далее лечение проходит в зависимости от выявленных отклонений.
Профилактика боли в области копчика – это предупреждение травм, падений, ушибов, своевременное выявление и лечение заболеваний мочеполовой сферы, двигательная активность для предупреждения застоя крови, правильное питание. Специальные упражнения для укрепления мышечного корсета предупреждают риск развития поясничного остеохондроза.
При усилении дискомфорта, частых болях в копчике женщине требуется консультация специалиста, чтобы позже не столкнуться с запущенными случаями остеохондроза, опухолевого процесса и неоперабельными стадиями онкозаболеваний прямой кишки. Особое внимание нужно проявить в период беременности: боль может свидетельствовать не только о естественном расширении костей, но и о воспалении в области малого таза.
— комплекс упражнений для лечения боли в области копчика у женщин:
Копчиком называют самые нижние недоразвитые позвонки количеством 4-5 штук, сросшиеся между собой. В процессе эволюции он стал ненужным органом у человека. Только вот лишний орган может принести его обладателю массу проблем при ушибе или любой другой травме.
Боль в копчике может иметь затяжной характер, что приводит к дискомфорту. Больной испытывает ноющую боль в районе копчика при вставании или во время ходьбы.
Нередко неприятные ощущения в нижней области больной испытывает при заболевании внутренних органов, например, кишечника или мочеполовой системы.
Поэтому при возникновении соответствующего дискомфорта следует немедленно обратиться к врачу, который назначит правильное лечение.
Существует множество причин, из-за которых возникают данные неприятности. К ним относятся:
Боль в области копчика и пояснице острая и связана с ушибом или переломом, возникшие после удара области ягодиц или при падении. Она может быть постоянной и ноющей, а может сопровождаться резкими и неожиданными приступами при вставании.
Иногда случается, что при падении человек почувствовал сильную боль в районе копчика, которая затихла через небольшой промежуток времени.
Прошло несколько лет, и ощущения возобновились снова, только к прежнему дискомфорту добавилось неприятное жжение.
Причиной служит киста в позвоночнике или крестце. Такую боль доставляет и остеохондроз. Также нередко причиной оказывается защемление нерва в пояснице или крестце.
Если человек испытывает жгучие боли выше или ниже области копчика, отдающие в ногу, то данный факт сигнализирует о защемлении седалищного нерва.
Пациент может жаловаться на болевые ощущения в крестце во время заболевания кишечника или при появлении геморроя.
Такой дискомфорт может возникнуть после травмы или из-за осложнений послеоперационного периода. После операции происходят определенные осложнения, которые сопровождаются возникновением рубцов в области промежности у женщин и спаек органов малого таза.
Здесь она возникает только при воспалительном процессе работы внутренних органов, например, цистите, колите, воспалении придатков у женщин и т.д.
Пациент может испытывать острую боль при вставании. Возникают данные болевые ощущения при остеохондрозе, при образовании кисты позвоночника или в крестце, воспалении тазобедренных суставов, во время геморроя и прочих заболеваниях прямой кишки.
Когда человек часто сидит на мягком сиденье, его копчик всегда принимает неправильно положение. Сосуды, которые снабжают кровью весь нижний отдел позвоночника, получают застои. После человек начинает испытывать ноющую боль во время сидения. У спортсменов, например, велосипедистов или наездников конного спорта, возникает характерная профессиональная болезнь.
Они при тренировках травмируют свой копчик при езде, из-за чего возникают микротравмы. На боль при сидении жалуются только что родившие женщины. У них во время родов часто происходит деформация нижних позвонков. Самая опасная причина болевых ощущений во время сидения — это дермоидная киста.
Заболевание является врожденной аномалией, которая поначалу может не тревожить человека.
Продолжительная и ноющая боль в области копчика появляется у мужчин при простатите, а также при воспалении яичников у женщин. Другой причиной может быть остеохондроз в пояснице или крестце, который отдает в ногу. Она возникает у больного при запорах, когда он вынужден долго сидеть на унитазе.
Боль в копчике или крестце при беременности спровоцирована недолеченной травмой, нехваткой кальция, заболеванием внутренних органов и прочими физиологическими изменениями, связанными с ростом плода. Боль в копчике после родов может сигнализировать о самых тяжелых последствиях, когда происходит кровоизлияние в мягкие ткани к области копчика.
Сегодня мужчины более подвержены возникновению характерных заболеваний, поскольку каждодневное сидение за рулем не проходит бесследно. Во время долгого сидения, копчик терпит большие нагрузки, поэтому часто беспокоят болевые ощущения в пояснице и крестце.
У тех мужчин, которые служили в армии, могли случаться микротравмы при езде на танках или бронетранспортерах. Иногда появляется киста или воспаление копчикового хода. Воспаление может загноиться с последующим прорывом гноя наружу.
Здесь поможет только хирургическое лечение.
При возникновении дискомфорта в нижней области следует сразу обращаться к специалистам. Они точно установят причину и назначат лечение, которое полностью зависит от диагноза. У мужчин проверят заболевания простаты.
Специалисты стараются назначить лечение покоем и приема обезболивающих препаратов. Также назначают специальный массаж, чтобы нормализовать кровообращение нижней области. Хорошую помощь оказывает мануальная терапия или лечебная физкультура.
Тяжело придется беременным женщинам, поскольку при их положении принимать какое-либо окончательное решение выставленного диагноза очень затруднительно. Им нельзя проходить рентгенодиагностику. Часто беременные терпят боль до самых родов.
Врачи могут только рассказать о способах для снижения нагрузки.
Если боль острая, то специалисты могут назначить введение новокаина. Он способствует возникновению новокаиновой блокады.
Если у больного возникают спазмы, то лечение проходит пальцевым массажем прямой кишки и мышц малого таза. Иглоукалывание также способствует лечению. Метод нормализует кровообращение и ликвидирует образовавшийся застой, благодаря чему боль значительно затихает.
Сюда входят лечение методом УВЧ, лечение ультразвуком, электролечение и т.д.
Лечение народными методами может помочь беременным и тем, кто не доверяет традиционной медицине.
При переломах или вывихах иногда нет возможности восстановить копчик до первоначального состояния. Тогда применяют оперативное лечение с последующим удалением нижних позвонков.
Копчиком называется нижний отдел позвоночника, включающий 4-5 рудиментарных позвонков.
Он участвует в распределении нагрузки на мышцы спины и органы таза, служит для прикрепления различных мышц и связок, принимает на себя значительную часть нагрузки при наклонах и приседаниях.
Неприятные ощущения могут различаться по интенсивности, длительности и сопутствующим симптомам. Существует огромное количество причин, которые способны спровоцировать нарушение самочувствия.
Ориентируясь на характер болевого синдрома, можно предварительно предположить причину его возникновения.
Травмы позвоночника – одна из наиболее распространенных причин боли в области копчика у женщин. Причин, вызывающих неприятные ощущения, существует множество: ушиб, вывих позвонков, перелом, образование гематом в мягких тканях и т.д.
Болевые ощущения при этом могут варьироваться от чувства легкого дискомфорта во время движения до острой невыносимой боли, которая сохраняется постоянно вне зависимости от положения тела.
Симптоматика
При травме болит непосредственно копчиковый отдел позвоночника. Пациентка ощущает дискомфорт в области над ягодицами. Боль может быть тупой, ноющей или стреляющей, при этом она иррадирует ниже, в район паха и ануса.
Женщина зачастую испытывает постоянное желание опорожнить кишечник и ощущения, напоминающие дискомфорт во время менструации.
Тяжелая травма, например, перелом, вызывает сильнейшую боль, которая усиливается при малейшей попытке изменить позу. Пациентка при этом не может найти положения, которое облегчало бы ее состояние. Патология может сопровождаться появлением гематомы внизу спины, тошнотой и рвотой, запором или же недержанием мочи и кала.
Травмы позвоночника, даже слабо выраженные внешне, могут привести к появлению проблем в работе опорно-двигательного аппарата.
Чтобы избежать осложнений, необходимо в течение 1 суток после повреждения копчика обратиться к врачу.
ДиагностикаЧтобы установить, какие именно повреждения вызвала травма, проводится пальпация поврежденной области.
Больной назначается рентгенография нижних отделов позвоночника в двух проекциях, компьютерная или магнитно-резонансная томография.
Всевозможные мероприятия для дифференциальной диагностики назначаются после установления предварительного диагноза.
Лечением повреждений копчика занимается травматолог. Общие принципы терапии включают обеспечение полного покоя пациентке, препараты для нормализации кровотока в малом тазу, противовоспалительные средства и анальгетики.
При необходимости проводится вправление копчика под местной анестезией.
Зачастую у женщин во время гестации появляются неприятные ощущения внизу поясницы. Дискомфорт вызывают как физиологические, так и патологические факторы. Если во время беременности болит копчик, причины у женщин могут быть следующими:
- Быстрый рост матки в конце II – начале III триместра, смещение центра тяжести, что приводит к избыточному давлению на мышцы, связки и нервы таза и повышенной нагрузке на позвоночник;
- Геморрой. Появление геморроидальных узлов – одна из наиболее распространенных проблем во время гестации. Боль при развитии геморроя зачастую иррадирует в область копчика;
- Чрезмерное расхождение костей лонного симфиза. При этом женщина испытывает довольно интенсивную боль в копчике и лобке;
- Мочекаменная болезнь, патологии выделительной системы.
Читайте так же: Что делать, если появилась шишка на копчике и болит?
При появлении дискомфорта в районе копчика во время беременности необходимо обратиться к врачу, чтобы исключить угрозу невынашивания плода.
Симптоматика
В зависимости от причин, вызвавших боль, она может быть ярко выраженной или едва заметной, проявляющейся во время принятия неудобной позы или после физической нагрузки.
Дискомфорт, возникший под влиянием физиологических факторов, уменьшается после непродолжительного отдыха или массажа поясницы.
ДиагностикаДля установления причины возникновения болей в копчике у женщин во время гестации, врач проводит осмотр, назначает УЗИ органов малого таза. При необходимости проводится КТ или МРТ. Диагностикой и лечением занимается гинеколог и, при необходимости, вертебролог или хирург-ортопед.
Если болевой синдром вызван ростом матки и повышенной нагрузкой на позвоночник, специалист прописывает пациентке массаж, отдых и травяные чаи с седативным эффектом. При обнаружении какого-либо патологического состояния терапия назначается в соответствии с диагнозом.
Эндометриоз – это патология, при которой происходит разрастание клеток эндометрия за пределы матки. Женский организм при этом при этом ежемесячно отторгают распространившиеся клетки в связи с менструальным циклом, что приводит к появлению болей.
Неприятные ощущения в копчике появляются, если эндометриозные участки сформировались в районе маточно-крестцовых связок или прямой кишки.
Симптоматика
Характерный признак эндометриоза – усиление дискомфорта перед менструацией и уменьшение после ее завершения.
Недомогание может сопровождаться чувством жжения в прямой кишке или влагалище.
ДиагностикаДиагностические мероприятия включают врачебный осмотр, проведение УЗИ и лапараскопическое исследование, во время которого также может проводиться забор тканей для анализа.
Терапию заболевания проводит гинеколог. Лечение включает применение гормональных препаратов, обезболивающих и противовоспалительных средств. По показаниям проводится оперативное удаление очагов эндометриоза.
Киста – это доброкачественное новообразование, которое локализуется в подкожно-жировой клетчатке и представляет собой свищ.
Патология проявляет себя у женщин при сидении или во время движения болевым синдромом и ощущением дискомфорта в межъягодичной области.
Симптоматика
При формировании кистозных образований в области копчика, пациентку беспокоят следующие симптомы:
- Ноющая или пульсирующая боль над ягодицами;
- Чувство жжения;
- Покраснение, инфильтрат выше межъягодичной складки;
- Гиперемия кожи над копчиком, шелушение и отеки.
ДиагностикаХарактерные проявления заболевания позволяют установить диагноз после клинического осмотра. Дополнительно врач может назначить ренгенографию и ректороманоскопию.
Лечением патологии занимается проктолог.
Копчик может болеть также из-за возникновения опухолей в прямой кишке или области заднего прохода.
Карциномы нередко развиваются скрыто и проявляются себя неявными симптомами, в том числе неприятными ощущениями в области копчика.
Болевой синдром при данной патологии начинается с эпизодического слабо выраженного дискомфорта внизу спины, анальном отверстии и малом тазу. Постепенно боль усиливается и становится интенсивной, нарывающей.
Симптоматика
Карциноматозы проявляются кровотечениями из ануса, снижением аппетита и массы тела, общим ухудшением самочувствия.
Пациентка может жаловаться на постоянную усталость, сонливость, нарушения стула, тошноту и рвоту.
Чем раньше выявлен опухолевый процесс, тем успешнее он поддается лечению. При обнаружении подобных симптомов следует как можно скорее обратиться к врачу.
Диагностика
Установить точный диагноз позволяют следующие процедуры:
- Колоноскопия;
- МРТ кишечника;
- Биопсия тканей толстой кишки;
- Рентгенография.
Терапия
Терапией опухолевых процессов в кишечнике занимается онколог и проктолог. Пациентке назначаются цитостатические средства для уничтожения патологических клеток, обезболивающие препараты. При необходимости применяются успокоительные средства.
Если существует возможность удалить опухоль частично или полностью, то проводится оперативное вмешательство.
Хронический запор, избыточные физические нагрузки и слабость геморроидальных вен могут приводить к образованию геморроя и, как следствие, анальных трещин и разрывов. Боль при этом локализуется в области ануса и иррадирует в ягодицы и копчик.
Она носит резкий, пульсирующий характер и усиливается после долгого сидения или при попытке дефекации.
Симптоматика
Типичные признаки геморроя – кровотечения из заднего прохода, отек ануса, зуд и жжение.
В ряде случаев пациентка может увидеть трещину или геморроидальный узел у входа в анальное отверстие.
ДиагностикаДля установления причины болей проктолог проводит мануальное исследование и осмотр. Эти мероприятия позволяют обнаружить признаки патологии в 90% случаев. В качестве дополнительных может быть назначено ректальное УЗИ и ректороманоскопия.
Терапевтические мероприятия включают использование средств против запора, антигеморроидальных свечей, противовоспалительных гелей и мазей. При наличии показаний проводится хирургическое вмешательство.
Излишняя масса тела приводит к чрезмерной нагрузке на позвоночник, в особенности на пояснично-крестцовый отдел и копчик.
В ряде случаев ожирение приводит к тому, что позвонки и межпозвоночные диски не выдерживают избыточного веса, истираются и разрушаются.
Симптоматика
Боль в позвоночнике у женщин, страдающих ожирением, ноющая, проявляющаяся в большей степени по утрам и в вечернее время.
Характерным симптомом является хруст позвоночника, усиление боли при длительном сидении или физической нагрузке.
ДиагностикаДля выявления патологий позвоночника при ожирении проводится рентгенография. В случае необходимости врач может назначить компьютерную или магнитно-резонансную томографию.
Лечение направлено на восстановление костной и хрящевой ткани позвоночника. Пациентке назначают хондропротекторы и анальгезирующие препараты, проводят физиопроцедуры: магнитно-волновую терапию, ректальную дарсонвализацию, грязелечение.
Парапроктит – это воспалительное заболевание, при котором патологический процесс затрагивает ткани прямой кишки. Пациентка испытывает резкую режущую боль в области заднего прохода, ягодиц и копчика.
СимптоматикаПри парапроктите нарушается процесс дефекации, у больной поднимается высокая температура, резко ухудшается самочувствие. Характерный признак данного заболевания – отечность в области ануса и формирование гнойника.
Диагностика
Проктолог проводит клинический осмотр, на основании которого устанавливает предварительный диагноз. Дополнительно пациентке назначается общий анализ крови для подтверждения гнойно-воспалительного процесса в организме.
После установления точного диагноза необходимо вскрыть гнойник и удалить его содержимое. Пациентке, перенесшей оперативное вмешательство, назначают антибактериальную, противовоспалительную и обезболивающую медикаментозную терапию.
Воспалительные и дегенеративные процессы в позвоночнике включают остеопорозы, межпозвоночные грыжи, спондилез и другие патологии. Наиболее подвержены этим заболеваниям люди старше 45 лет или обладатели избыточной массы тела.
Воспаление проявляет себя сильной стреляющей или острой болью, которая резко усиливается при наклонах, приседаниях и т.д.
СимптоматикаПатологический процесс сопровождается нарушением подвижности, хрустом и щелканьем в позвоночнике.
Зачастую пациентки жалуются на ухудшение самочувствия, чувство жжения внизу спины, слабость в ногах.
Диагностика
Диагностические мероприятия включают проведение рентгенограммы, МРТ и КТ. Также назначается анализ крови для выявления воспалительного процесса.
Лечение происходит за счет использования хондропротекторов, противовоспалительных средств и обезболивающих препаратов. Больной назначают лечебную физкультуру и физиопроцедуры.
Обратиться за медицинской помощью необходимо при появлении следующих симптомов:
- Боль в копчике интенсивная и усиливается со временем;
- Дискомфортные ощущения вызваны ушибом или иной травмой;
- Болевой синдром сопровождается иными патологическими симптомами: анальным кровотечением, резкими спазмами в животе, рвотой, потерей подвижности и т.д.;
- Боль в копчике то появляется, то исчезает в течение нескольких дней;
- Вы отмечаете ограничение подвижности, невозможность выполнять повседневные дела.
Если у вас внезапно возникла боль в копчике, то примите обезболивающий препарат, лягте удобно и обеспечьте себе полный покой. Также можно сделать легкий массаж спины и принять душ.
Боль в копчике у женщин может быть вызвана различными факторами, при этом самостоятельно установить диагноз зачастую невозможно.
Если после проведенных процедур ваше состояние не улучшилось, то следует обязательно обратиться за медицинской помощью.
Безусловно не лишним будет посмотреть следующее видео
источник






