Боль в пояснице, отдающая в правую ногу и другие части тела, является распространенной жалобой современных людей. Чаще всего от неприятных ощущений страдают старики и будущие мамы, хотя в последнее время значительно участились случаи появления проблемы в более раннем возрасте. Изначально такой симптом устраняется довольно легко, но по мере прогрессирования может приводить к нарушениям работы внутренних органов, параличу или даже летальному исходу.
Так уж сложилось, что большинство людей не знают причины боли в спине, в области поясницы и не считают их довольно серьезными, а зря. Такие симптомы могут быть довольно опасны.
Этот отдел представляет собой конечную часть позвоночника и соединяет верхнюю и нижнюю половину человеческого тела.
Как показывает медицинская практика, эта часть спины беспокоит наиболее часто, потому что на нее приходится максимальная нагрузка. Здесь собрано множество нервных окончаний, которые могут защемляться и воспаляться под воздействием различных причин.
Определить присутствие какого-либо заболевания по наличию болевого синдрома не представляется возможным.
Причины боли в спине, в области поясницы, могут быть следующими:
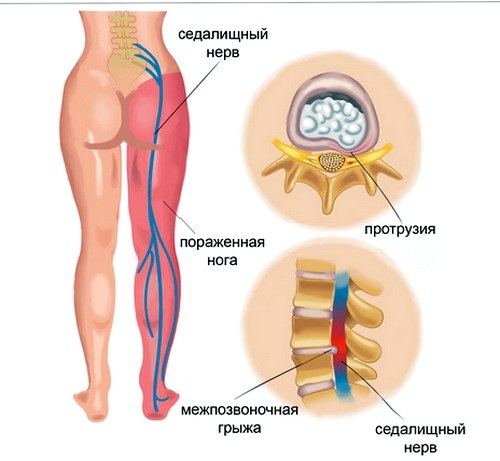
- Проблемы с седалищным нервом (люмбоишиалгия, ишиалгия).
- Патологии позвонков (люмбализация).
- Заболевания, связанные с дефектами дисков (люмбалгия).
- Воспаления нервных корешков и проблемы с позвоночным столбом на всем протяжении (корешковый радикулит).
- Новообразования (грыжи, протрузии, доброкачественные и злокачественные опухоли).
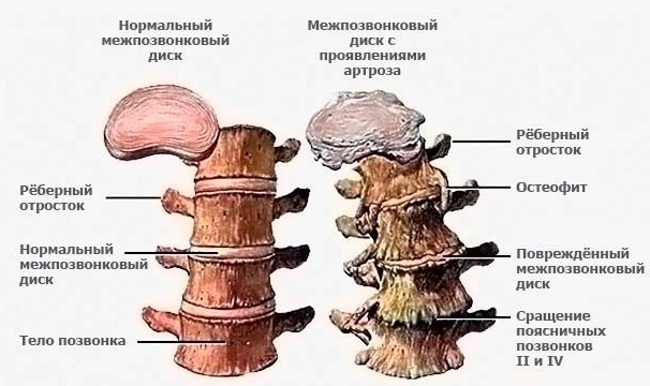
- Комплексные недуги (остеохондроз).
В некоторых случаях боль в пояснице отдает в правую ногу и может быть симптомом заболеваний:
- желудочно-кишечного тракта (колиты, геморрой, опухоли, свищи, некрозы, непроходимость кишечника);
- печени и желчевыводящих путей (гепатиты, холециститы, дискинезии, наличие камней в желчном пузыре);
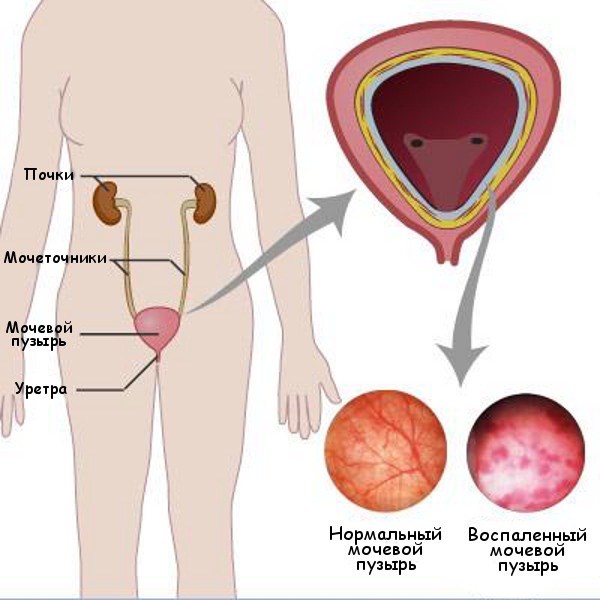
- мочевыводящей системы (циститы, кисты, пиелонефриты, камни в почках, мочеточнике);
- половых органов (простатиты, воспаление яичников, злокачественные новообразования, кисты).
Нередко симптом вызывается совокупностью вышеперечисленных причин.
Нередко боль в спине, иррадиирущая в ногу, может быть вызвана:
- недостатком витаминов и минеральных веществ;
- системным поражением костной ткани (остеопорозом);
- беременностью;
- сильными физическими нагрузками или отсутствием физической активности;
- стрессами;
- лишним весом;
- длительным пребыванием в неудобной позе;
- вирусными заболеваниями;
- вегетососудистой дистонией;
- воспалением нервных окончаний.
Перечень факторов, так или иначе связанных с развитием болевого синдрома, довольно обширен, поэтому не стоит самостоятельно ставить диагноз. Свои предположения по поводу первопричины болей можно озвучить врачу, которому они, возможно, помогут разобраться в сложившейся ситуации.
Если боль в пояснице отдает в правую ногу, это беспокоит многих. Но мало кто обращается к врачу, особенно если она незначительная и хорошо устраняется при помощи обезболивающих средств из домашней аптечки.
По этой причине большинство выявляемых заболеваний уже находятся в запущенной форме и тяжело поддаются лечению. Поэтому всем пациентам необходимо понаблюдать за своим состоянием и в обязательном порядке посетить врача, если присутствует:
- сильная пронизывающая или длительная вялотекущая боль;
- онемение конечностей;
- утрата чувствительности;
- ощущение ползания мурашек;
- прострел в правую или левую ногу, ягодицы, лопатки;
- мигрень, головокружения;
- появление черных точек перед глазами.
Такие состояния могут быть очень опасны, поэтому не стоит принимать какие-либо препараты. В большинстве случаев они снимают только симптоматические проявления, причина же остается и нередко усугубляется.
Что делать при боли в пояснице, интересует многих. Для выяснения причины и постановки точного диагноза необходимо прийти на консультацию к врачу-терапевту, который после предварительного осмотра даст дальнейшее направление на:
- рентген проблемной области;
- общий анализ крови и мочи.
Если у него возникнут дополнительные подозрения, то список может быть дополнен:
После получения всех необходимых данных пациенту будет выдано направление к следующим специалистам:
- неврологу;
- травматологу;
- нефрологу;
- венерологу;
- урологу;
- гинекологу;
- гастроэнтерологу;
- хирургу;
- онкологу.
Чаще всего наблюдается необходимость посещения сразу нескольких врачей, особенно когда диагноз под сомнением.
Лечение боли в пояснице, отдающей в ногу, требует комплексного подхода и подбирается в зависимости от многих факторов:
- основного заболевания;
- тяжести состояния;
- наличия сильных болей и воспалительных процессов;
- возраста и пола;
- наличия беременности, лактации и т. п.
- устранение причины болезни;
- снятие дискомфорта;
- уменьшение болевых ощущений;
- снятие воспаления;
- восстановление подвижности суставов;
- профилактика нервного перенапряжения.
Если причина кроется в патологиях позвоночника, то чаще всего назначаются:
- противовоспалительные средства (перорально и в виде гелей, мазей);
- обезболивающие лекарства;
- витамины и минералы;
- препараты, способствующие восстановлению хрящевой ткани.
При наличии патологии внутренних органов, лечение подбирается индивидуально и требует комплексного подхода.
Категорически запрещено применять методы народной медицины, т. к. многие патологии стремительно прогрессируют (например, рак), и пациент, не обратившийся к врачу своевременно, теряет драгоценное время.
Если появились боли в пояснице, их можно отлично устранить при помощи комплекса специальных упражнений.
Их основное действие направлено на восстановление метаболических процессов, происходящих на проблемном участке.
Правильно подобранная гимнастика позволяет:
- наладить питание пораженного отдела;
- обеспечить полноценное кровоснабжение;
- повысить упругость мышц, основной задачей которых является поддержание скелета.
Следует учитывать, что подбирать комплекс упражнений должен лечащий врач, потому что неправильные и резкие движения могут очень усугубить проблему, вплоть до необходимости проводить операцию.
Во время лечебной зарядки необходимо знать, что:
- Первые занятия проводят под контролем тренера, далее допустимо домашнее лечение.
- В случаях обострения заболевания зарядку не делают – это очень вредно. Для начала проводят обезболивающее и противовоспалительное лечение, а потом возвращаются к гимнастике. Иногда с разрешения лечащего врача можно делать несложные упражнения, не доставляющие дискомфорта.
- Нельзя добавлять и убирать движения из рекомендованного списка.
- Если во время тренировки возникает боль, об этом стоит рассказать врачу, а до этого отложить выполнение.
- Резкие рывки, повороты могут очень навредить, поэтому все упражнения делают медленно и плавно.
- Не стоит допускать возникновения отдышки.
- Нагрузки следует чередовать с отдыхом. Между каждым подходом перерыв порядка 30-60 секунд.
- Крайне полезен для позвоночника вис на турнике. Он позволяет сформировать правильную осанку, а в некоторых случаях устранить боль, связанную с ущемлением поясничного нерва.
Данные процедуры могут быть проведены в качестве дополнительной терапии остеохондроза конечного отдела спины и других дегенеративных изменений этой области.
Показаниями к использованию метода являются:
- хронические заболевания конечного отдела позвоночника;
- состояние ремиссии;
- защемление нервов;
- мышечные боли, локализованные на патологическом участке.
Абсолютным противопоказанием к проведению такого лечения является обострение. В этом случае сначала назначают симптоматическую терапию, а потом переходят к массажу.
Запрещено его проводить при:
- остеомиелите;
- онкологических и других опухолях;
- сердечно-сосудистых патологиях;
- активном туберкулезе;
- острых вирусных и бактериальных инфекциях, сопровождающихся повышенной температурой тела;
- патологиях лимфатической системы;
- варикозном расширении вен.
Процедуру осуществляют одним из методов, рекомендованных врачом.
Применяют следующие виды массажа:
Такая разновидность лечения может стать отличной подготовкой перед ежедневным комплексом упражнений.
«Что делать при боли в пояснице, если комплексное лечение не дало положительных результатов?», — часто спрашивают пациенты, прошедшие курс неэффективной терапии. В этом случае может быть проведено хирургическое вмешательство, однако врачи прибегают к этому методу в крайнем случае, когда без него никак не обойтись.
Показаниями к операции на конечном отделе позвоночника могут быть:
- Осложнения в виде нарушения работы внутренних органов.
- Параличи.
- Парезы ног.
- Невыносимые боли, не устраняемые медикаментами.
В случаях, когда обнаружена грыжа межпозвонковых дисков, операция проводится не всегда. По возможности сначала применяют консервативные методы, физиопроцедуры и прочее.
Такое вмешательство довольно опасно для пациента, т. к. всегда существует вероятность развития осложнений, которые могут стать причиной негативных последствий.
При отсутствии своевременной диагностики тянущая боль в пояснице и правой ноге может обернуться для пациента такими последствиями:
- различными параличами, парезами;
- нарушением функционирования внутренних органов малого таза;
- появлением грыж;
- серьезными проблемами со стороны костного мозга;
- спондилезом;
- спондилоартрозом;
- остеофитозом;
- хромотой.
Это очень серьезные заболевания, поэтому стоит серьезно задуматься, игнорируя очередной сигнал от своего организма.
В большинстве случаев если боль в пояснице отдает в правую ногу, то это возникает как следствие нездорового образа жизни, поэтому для предотвращения неприятного симптома необходимо соблюдать несколько несложных советов:
- Включить в свой рацион побольше продуктов, содержащих кальций, таких как цельное молоко, творог, кефир и т. п. Можно периодически пропивать курс витаминов и минералов. Именно это вещество является одним из важнейших строительных элементов человеческого скелета.
- Регулярно употреблять в пищу мясо с хрящами и сухожилиями. Такие продукты помогают восстановить собственную ткань позвоночника. Существует немало аптечных препаратов подобного действия.
- Вести активный образ жизни. Ходить побольше пешком, делать ежедневную несложную зарядку, плавать в бассейне и т. п. Это нужно для укрепления мышц спины, осуществляющих поддержку позвоночника.
- Распрощаться с вредными привычками. Алкоголь и никотин крайне губительно действуют на человеческий организм, постепенно разрушая его изнутри. Пьющий и курящий человек меньше думает о физической активности, т. к. лишние движения вызывают сильную усталость.
- Избегать тяжелых физических нагрузок. Подъем тяжестей может провоцировать серьезные заболевания.
Исходя их всего вышесказанного, можно сделать вывод: если у пациента присутствуют боли в пояснице и немеет правая нога, а также другие части тела — это может быть довольно опасным симптомом. Самолечение в данном случае противопоказано. Для того чтобы не допустить серьезных проблем в будущем, необходимо заниматься здоровьем своей спины с ранней молодости, иначе впоследствии придётся расплачиваться за нездоровый образ жизни остеохондрозами, радикулитами и прочим.
Боль в спине, пояснице, иррадиирующая в ногу — одна из самых частых жалоб населения, особенно старше 35 лет. Это заставляет задуматься о том, что современный городской житель уже с детства, молодости ведет весьма не гармоничный с природой образ жизни, производя неравномерные нагрузки на позвоночник в течении всего дня — при длительном положение сидя, стоя, состояние мышц спины всегда находится в напряжении, а расслабления не происходит.
Более того, после долгого нахождения в сидячем положении, человек может совершать резкие чрезмерные физические нагрузки в тренажерном зале, бассейне и пр. Причин возникновения боли в пояснице, отдающей в ногу очень много, и чтобы разобраться в этиологии ее появления, порой приходится обращаться сразу к нескольким специалистам — неврологу, ортопеду, остеопату, гинекологу, урологу, гастроэнтерологу.
Этот болевой синдром чаще всего бывает на фоне протрузии или пролапса межпозвоночной грыжи поясничного отдела позвоночника. Также корешковые пояснично-крестцовые боли возникают и при опухолевых процессах в крестцовом сплетении, опухолях спинного мозга, бурсите сухожилий ягодичных мышц, если к тому же возникает нарушение потоотделения, это также может быть вызвано васкулитом- нейропатии седалищного нерва (ишемического характера).
- Тупые боли в спине, пояснице и задней поверхности ноги
Это может быть синдром грушевидной мышцы — нейропатия, защемление, воспаление седалищного нерва. При этом чаще всего боль возникает в месте выхода седалищного нерва в области грушевидной мышцы и распространяется по задней поверхности бедра, вплоть до стопы. При грубой компрессии, защемлении седалищного нерва, возможно развитие атрофии ягодичной области.
- Боль в спине, отдающей в боковую область ноги
Эта локализация — лампасоподобная боль может быть обусловлена межпозвоночной грыжей, когда поражаются верхние поясничные корешки, проявляясь острым люмбаго, слабостью мышцы бедра, при патологии бедренного сустава она может сопровождаться псевдокорешковой иррадиацией. Если в боковой области бедра возникают жгучие боли — это может быть туннельный синдром наружного кожного нерва бедра — парестетическая мералгии Рота-Бернарда.
Мералгия — это боли на наружной поверхности кожи бедра из-за того, что нерв сдавлен паховой связкой или фасцией. Например, при беременности, у тучных людей, страдающих избыточным весом. Кроме болей при движении возникают парестезии (ползание мурашек, покалывание) или снижение чувствительности (онемение). В покое все симптомы, как правило, проходят.
- Боль, отдает в переднюю поверхность ноги, бедра
Такой синдром обусловлен поражением бедренного нерва, в основном возникающий после операции в нижней части живота, или грыжесечения. Эти повреждения дополнительно сопровождаются выпадением коленного рефлекса, чувствительными нарушениями, слабостью мышцы бедра. при этом двигательные нарушения будут выраженнее, чем боль. Очень сильная боль в спине, иррадиирующая в конечность может возникать одновременно с атрофией мышц бедра, которая наблюдается при лечении антикоагулянтами и развитием ретроперитонеальной гематомы (скопления крови в забрюшинном пространстве), а также при сахарном диабете если развивается асимметричная проксимальная нейропатия.
Боль на передней поверхности бедра в сочетании с нарушением работы 4-главой мышцы бедра (затруднено разгибание голени и сгибание бедра) сильно выраженная – поражения 3-4 поясничных корешков.
- Одновременная боль в области колена и поясницы
В коленном суставе боль может сочетаться с болью в пояснице при ортопедических нарушениях бедренного сустава. А также при онкологических заболеваниях женских половых органов, у мужчин при раке простаты. При переломах костей таза возникают онемение кожи, ползание мурашек и боли в области запирательного нерва, иногда иррадиируют на медиальную область сустава колена.
- Боли в верхней, средней части спины
Эти боли обусловлены чрезмерной мышечной активностью, перенапряжением, межреберной травматической нейропатией, а также болезнью Шейермана или Бехтерева, спондилита, поперечного миелита, спондилезом грудного отдела, опухолями позвоночника.
- Боли в поясничной области
Большинство таких болей вызваны заболеваниями ортопедического характера — спондилез, остеохондроз, спондилолистез, повреждения дисков поясничной области или их дегенерация. А также арахноидальной кистой в крестцовой области, локальными мышечными уплотнениями в ягодичных мышцах, при воспалении седалищного нерва. Ночные боли у молодых мужчин могут быть по причине болезни Бехтерева.
Однако, следует знать, что не во всех случаях, когда боли в пояснице, отдают в ногу, причинами служат нарушения в позвоночном столбе, существует масса других патологических процессов, вызывающих данный синдром.
Мы перечислим возможные патологические, воспалительные, дегенеративные процессы в позвоночнике, которые могут способствовать развитию компрессионных поражений сосудов, оболочек, корешков, вещества спинного мозга.
- Остеопороз
- Поясничный спондилез, спондилолистез, стеноз, анкилозирующий спондилит
- Пролапс, протрузия диска
- Перелом позвонка, миеломная болезнь, опухоли позвонков
- Болезнь Реклингаузена, болезнь Педжета, врождённые деформации
- Сакрализация, люмбализация
- Остеофиты, остеомиелит позвонка
- Фасеточный синдром
Кроме того, следующие заболевания, не связанны с нарушениями опорно-двигательного аппарата:
- Туннельные синдромы — это нейропатии различного происхождения: седалищного нерва, латерального нерва бедра, болыпеберцового, запирательного, бедренного, общего малоберцового нерва
- Постгерпетическая невралгия, герпетический ганлионит
- Метаболические полинейропатии и мононейропатии
- Невринома спинального корешка
- Опухоли спинного мозга
- Спинальный сифилис
- Эпидуральная гематома или абсцесс
- Хронический менингит или карциноматоз мозговых оболочек
- Рефлекторная симпатическая дистрофия- регионарный комплексный болевой синдром
- Плексопатии, сирингомиелия
- Клаудикация конского хвоста или перемежающаяся хромота
- Острые нарушение спинального кровообращения
Прочими причинами болей в спине, отдающей в ногу могут быть различные заболевания, такие как: гинекологические воспалительные и онкологические процессы, миеломная болезнь, туберкулез костно-суставный, туберкулез почек, женских половых органов (тубсальпингит), заболевания почек, мочевыводящих путей, сифилис, саркоидоз, окклюзия бедренной артерии, бруцеллёз, полимиозит, язва двенадцатиперстной кишки, расстраивающая аневризма аорты, панкреатит, внематочная беременность (симптомы), постинъекционные осложнения, гормональная спондилопатия, коксартроз.
На основании вышесказанно, становиться понятным, что причин таких болевых ощущений в спине, иррадиирующей в ногу может быть очень много. Если пациента беспокоит такая боль, лечение следует начинать только после тщательной диагностики. При обращении к врачу, пациенту для установления истинного диагноза, может быть предложен целый ряд различных диагностических процедур и анализов, по результату которых специалист установит заболевание и назначит соответствующее лечение:
- УЗИ органов брюшной полости
- Нейроортопедическое исследование
- Рентген, МРТ, КТ кресцового и поясничного отделов позвоночника, позитронная эмиссионная томография
- ЭМГ — электромиография
- Общий, биохимический анализ крови, общий анализ мочи
- Посев и исследование ликвора
- Иногда могут потребоваться и прочие обследования: определение толерантности к глюкозе, рентген конечности, сканирование костей, биопсия мышцы, нерва, лимфатического узла, УЗИ кровотока, ректороманоскопия, проверка артериального давления в конечностях.
Понятно, что лечение одной патологии может быть совершенно противопоказано при каком-либо другом нарушении. Только после установления точного диагноза, возможно проведение соответствующей терапии. При очень сильных болях, врач до выяснения окончательного диагноза, может назначить различные обезболивающие, противовоспалительные препараты — мази от боли в спине, уколы от боли в спине.
Любая болевая реакция организма создаёт человеку дискомфорт. От неё хочется избавиться как можно скорее. Но прежде чем принимать какие-либо меры, всегда нужно понимать, что она спровоцирована конкретной причиной или их комплексом. В нашей статье остановимся подробнее, почему боль в пояснице отдает в ногу, что её может вызвать, какие существуют методы лечения.
Проблемные ситуации со спиной в районе поясницы никогда нельзя определить как однозначные. Они возникают из-за болезней нижней области позвоночника, воспалений спинного мозга. Болевые реакции также разнообразны: в спине в районе поясницы может ныть, неметь, тянуть, а иногда больные используют в речи слово «отниматься». Только полноценное медицинское обследование поможет установить истинную причину болевого синдрома.
Всё разнообразие причин возникновения болевых реакций в пояснице, которые отзываются болью в ноге, условно делят на несколько типов.
- Мышечно-тонический тип. Так характеризуются спазмы, нарушения осанки, различная ограниченность подвижности конечностей. К причинам этого типа относятся остеохондроз, поясничные грыжи, протрузии межпозвоночных дисков. Указанные патологии вызывают воспалительные процессы в нервных окончаниях, их утолщения. Ощущения боли будут регулярными, тянущими, из-за чего человек ограничивает двигательную активность, бережно относится к ногам.
- Вегетососудистый тип. При этом типе боли в пояснице человек чувствует онемение и в ногах, а также жжение. При необходимости резкой смены положения тела из горизонтального в вертикальное, этот признак обязательно возникает. На поражённом участке тела кожный покров бледнеет и становится более прохладным.
- Нейродистрофический тип болезненности. Усиливаясь во второй половине дня и к ночи, создаёт ощущение жжения. Нейродистрофию считают крайне запущенной стадией заболевания. Она характеризуется патологическими изменениями в кровеносных сосудах, пережиманием нервных окончаний в поясничной области, что, в свою очередь, может стать причиной опухолей, воспалительных процессов в позвоночнике.
Болезненность в поясничном отделе позвоночника вызывается также и всевозможными гинекологическими заболеваниями, а также нарушениями в работе почек, мочевыделительной системы. При некоторых из них болевое ощущение в пояснице отдаёт в ягодицу и ногу.
В программе «Жить здорово» обсуждают данную проблему.
К основным причинам боли в спине в области поясницы относят следующие заболевания.- Любмоишиалгия. Эта патология развивается по причине сдавливания и воспаления седалищного нерва на выходе из позвоночника. Боль обостряется в случаях переохлаждения организма, повышенной физической нагрузки. Характеризуется как нестерпимая болезненность от поясницы и ниже, до ступни, особенно при движении.
- Ишиалгия. Заболевание похоже на предыдущее, отличительная черта – место локализации воспаления: крестец. Нижняя часть спины – поясница — начинает болеть, затем эти ощущения отдают в ягодицу и бедро. Особенно резкой боль в пояснице становится при неудачном поднятии чего-либо тяжёлого.
- Корешковый синдром или радикулопатия. Патология неврологического происхождения. Вызывается давлением на нервные окончания спинного мозга. В очаге болезненности происходит нарушение кровотока, возникает отёчность, воспаление, провоцирует боль в пояснице, сильно отдающую в ноги. Среди благоприятных условий для приступа поясничного радикулита особенное внимание стоит уделить чрезмерному переохлаждению, несоответствующему возрасту и телосложению, физическому напряжению. Бывает, что приступы вызываются простудными и вирусными заболеваниями. Они существенно усиливаются при ходьбе, смене положения тела.
- Защемлённый седалищный нерв. Боль, начинаясь от поясницы, может отдавать во всю ногу вплоть до стопы. При отсутствии своевременного лечения возможна атрофия седалищного нерва.
- Прострел (люмбаго). Достаточно часто встречающееся явление у людей старше 30 лет. Болезненность в пояснице характеризуется как стреляющая. Отдаёт в правую или левую ногу, может стать причиной обездвиживания больного.
- Зачастую у человека наблюдается сильная боль в спине, отдающая в ногу, которая обусловлена наличием основного патологические нарушения урологического и гинекологического характера. Подобная реакция организма проявляется при опухолевых заболеваниях органов малого таза. Реже и не такие сильные приступы провоцируются нефрологическими заболеваниями, а также язвенной болезнью желудка и двенадцатиперстной кишки.
- Так называемый туннельный синдром. При нём резкая болезненность, чувство жжения возникает только с одной стороны поверхности бедра. Чаще всего реакция обостряется во время двигательной активности.
- Если боль в пояснице справа отдаёт в ногу, то возможны болезни органов дыхания, печени.
Это далеко не исчерпывающий список, почему возникает болезненность в пояснице, отдающая в ногу. Но любая из этих причин требует к себе повышенного внимания.
Боли вызванные крестцово‑подвздошным синдромом, обсуждают в видео ниже.
При любой подобной ситуации ни в коем случае нельзя оставлять её без внимания, надеясь, что болевые ощущения в пояснице исчезнут сами по себе. При первых же болевых проявлениях нужно проконсультироваться у специалиста.
В случае если болит спина, а болью отзывается нога вплоть до ступни, наблюдается напряжение низа живота, то врач направит человека на всестороннее обследование. Наиболее часто назначаются следующие обследования:
- Общие анализы (мочи, крови).
- Рентгенологическое исследование тазобедренных суставов.
- Компьютерная или магниторезонансная томография пояснично-крестцового отдела позвоночника.
- УЗИ сосудов.
- Электромиография (исследование нервных волокон).
- Консультация узких специалистов: гинеколога, уролога.
Возможна помощь гастроэнтеролога, если к болезненности в пояснице справа добавляется чувство тяжести. Этот признак присущ заболеваниям желудочно-кишечного тракта. Если наблюдается отёчность конечностей, изменения в моче, то необходимо посетить нефролога для определения наличия почечных недугов.
- Ограничение физической активности.
- Соблюдение постельного режима (при этом желательно использование ортопедического матраса).
- Физиотерапевтическое лечение.
- Приём лекарств.
Применение лекарств облегчает состояние больного, снимает воспаление в пояснице. По способу действия медикаменты, которые используют в этих ситуациях, делят на следующие группы.
- Анальгетики. Снимают острые боли в пояснице, приносят временное облегчение. Возможно применение в качестве местной блокады.
- Нестероидные противовоспалительные препараты (НПВП). Обладают наиболее выраженным эффектом. Помогают устранить не только воспаление, но и отёчность. Болевой синдром в пояснице также достаточно быстро притупляется. Если нарушена работа сустава, то лекарства этой группы могут её простимулировать. Чаще всего используются в виде таблеток, кремов, мазей, но возможно и в виде инъекций.
- Миорелаксанты обезболивают, снимая мышечные спазмы и подавляя рефлексы.
- Хондропротекторы нового поколения. Они восстанавливают хрящевую ткань, регулируют обмен веществ.
- Кортикостероиды. Препараты, содержащие гормоны, снимают воспаление.
- Витамины группы В применяют в виде уколов в случае, если болезненность спины наблюдается длительное время и боль продолжает отдавать в нижние конечности.
С особым вниманием к применению медикаментов нужно отнестись женщинам во время беременности, т.к. вероятны противопоказания.
Порекомендовать приём лекарственных препаратов может только врач. При их использовании необходимо чётко соблюдать дозировку, внимательно следовать инструкции по применению.
В качестве дополнительных поддерживающих мер, если у человека болит поясница и отдаёт в ногу, используется система процедур. Они необходимы для уменьшения болезненных реакций, улучшения кровотока, восстановления процессов обмена веществ. При отсутствии противопоказаний рекомендуют:
- Дарсонвализацию.
- Общий и акупунктурный массаж.
- Грязевые ванны.
- Мануальную терапию.
- Аппликации, обертывания и компрессы.
- Мануальную терапию.
Обязательно курсовое применение любой из этих процедур, повторение курса обычно назначают через 2-3 недели.
При болях в пояснице справа или слева часто хорошо помогает ношение бандажа. Пожилые люди также с этой же целью носят согревающий пояс. Его можно сделать из обычного шарфа или платка. Ещё больное место растирают специальными средствами, которые дают согревающий эффект, они замечательно уменьшают боль.
Кроме названных мер, часто используются комплексы лечебной физкультуры. Специально подобранная система упражнений способна уменьшить или даже полностью снять болевой синдром в пояснице. Это возможно при соблюдении принципа регулярности и соответствия упражнений возрасту, телосложению.
Обязательно к просмотру видео в котором показаны упражнения для поясничного отдела.
В самых сложных случаях больному могут предложить решение проблемы с помощью операции.В стадии ремиссии медики рекомендуют комплексный подход. Он может включать в себя следующие меры.
- Применение ортопедических постельных принадлежностей.
- Стремление и максимальное соблюдение здорового образа жизни.
- Выполнение распорядка дня.
- Ходьба.
- Конные, велосипедные прогулки.
- Плавание.
- Ежедневная гимнастика, состоящая из специального комплекса. При этом необходимо исключение скручивающих упражнений.
- Профилактический (весенний и осенний) приём витаминных комплексов.
- Ограничение на поднятие тяжестей (до 3 кг), исключение резких поворотов и наклонов во время выполнения работы.
- Прогулки.
Таким образом, боль в поясничном отделе позвоночника, которая отдаёт в ногу, может оказаться симптомом серьёзного заболевания. Не оставляйте её без внимания, надеясь, что она прекратится сама. Конечно, в экстренных случаях болевой синдром на некоторое время можно ослабить самостоятельно. Но решить проблему может только врач.
Многим людям знакомы боли в пояснице или в спине слева, справа и сбоку. Для того чтобы вылечить ноющую спину, необходимо установить правильный диагноз, что осложняется наличием множества болезней со схожим симптомом: дегенеративные заболевания в нижнем отделе позвоночника, защемление нервов, осложнение после травм и даже киста яичника. После нагрузок ситуация ухудшается, и тогда боль в спине отдает в ногу, порой так сильно, что это мешает ходить.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Помимо болей с правой, или с левой стороны спины может беспокоить общая слабость в ногах, частое появление «мурашек», лёгкое онемение и судороги ночью. Сильнее страдает та нога, куда боль иррадирует больше.
Елена Малышева и ее помощники рассказывают о причинах возникновения боли в спине, отдающей в ногу:
Обратите внимание на то, что иногда болезненность низа спины и ног имеют разные происхождения и ничем не связаны. Внимательно осмотрите сосуды на ногах: боль может появиться из-за плохого кровоснабжения.
Согласно статистике, наиболее подвержены появлению боли внизу спины пожилые люди и те, кто ведут малоподвижный образ жизни: работники офисов, водители, активные пользователи компьютеров.
Чтобы определить, что именно требуется лечить, необходима консультация квалифицированного специалиста. Есть множество заболеваний, характеризующихся болью в спине, отдающей в ногу, и вот некоторые из них:
Корешковые синдромы
Проявляется в компрессии спинномозговых корешков (нервов). Наиболее распространённой причиной возникновения данного синдрома является остеохондроз, то есть разрушение позвоночника, от межпозвонковых суставов и дисков, до самих тел позвонков. По мере развития патологии и увеличению участков воспаления возле корешков спинного мозга снижается чувствительность некоторых участков кожи и увеличивается болевой синдром.
Как считают неврологи, в большинстве случаев именно дегенеративные заболевания позвоночника являются источником боли внизу спины.
Развитие симптомов и их проявление зависит от размещения патологии. Если у вас болит спина и отдает в ногу, то воспаление протекает в пояснично-крестцовом отделе вашего позвоночника, отвечающего за функционирование и чувствительность мышц ног.
Образуется своеобразная цикличность процесса: возникающий при боли мышечный спазм ведет к увеличению компрессии нерва, которая усиливает боль.
Выделяют несколько причин появления корешкового синдрома помимо остеохондроза:
- Травмы позвоночника.
- Грыжи межпозвоночных дисков и их протрузии. Проявляются в выбухании или выпадении некоторых участков межпозвоночных дисков за край позвонков.
- Наследственность.
- Специфические инфекции, приводящие к воспалению. Примером подобных инфекций является туберкулез позвоночника и сифилис.
Ишиас (ишиалгия)
Не является самостоятельным заболеванием. Скорее это комплекс симптомов, вызванных дегенеративными изменениями в позвоночнике. Из-за сдавливания корешков седалищного нерва пациент может испытывать болезненные ощущения по всей длине нерва: в боку, в бедрах, под коленом, в голеностопе.
Несмотря на то что патология развивается в пояснично-крестцовом отделе, боль концентрируется в месте выхода седалищного нерва – ягодице.
При ишиасе больной испытывает затруднение в выполнении физических упражнений, не способен сделать упор на поражённую ногу, а простые наклоны и приседания становятся невозможными. Также возможно лёгкое онемение больной ноги, способное распространиться до кончиков пальцев.
Прострел (люмбаго)
Острая боль в спине, отдающая в ногу, появляется из-за чрезмерных физических нагрузок с последующим резким охлаждением организма. Даже незначительные физические усилия только ухудшают состояние, часто пациент не способен даже самостоятельно передвигаться.
Пара дней отдыха снимут прострел, хотя и не смогут полностью излечить от него.
В популярной телепрограмме о здоровье «Жить здорово» освятили проблему люмбаго. Подробнее смотрите в этом видео:
Сопровождается болями в нижней части спины, отёками мягких тканей около позвоночника и снижением чувствительности ног. Появляется из-за стирания межпозвоночных дисков после тяжёлых травм или продолжительных нагрузок на позвоночник.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Люмбоишиалгия
Сильная и резкая боль ограничивает человека в движениях и не даёт встать на ногу. Изменяется осанка: тело наклоняется вперёд, спина сгибается в грудном отделе. Патология сопровождается появлением онемения в правой или левой ноге и чувством тяжести в конечности.
Люмболизация и сакрализация
Обе патологии являются врождённым дефектом:
- При люмболизации число позвонков уменьшено из-за того, что они срастаются в районе поясницы и крестца.
- При сакрализации количество позвонков увеличивается.
Ноющие ощущения в спине проявляются к 20 годам и усиливаются при физических нагрузках на дефектные области позвоночника.
Седалищный нерв самый крупный в нашем организме, поскольку он формируется из нервных корешков крестцового и поясничного отделов позвоночника.
Причиной возникновения защемления являются следующие факторы:
- травмы и некорректное их лечение;
- переохлаждение;
- физические нагрузки;
- прогрессирование спинной грыжи и остеохондроза.
При лечении защемления прежде всего устраняются спазмы мышц и боль. Медикаментозное лечение назначается врачом и включает в себя различные препараты, снимающие боль: противовоспалительные средства, миорелаксанты и другие. Для дальнейшего восстановления назначается физиотерапия и дозированные физические упражнения.
Другие причины
Боли в спине, отдающие в ногу, не всегда связаны с поражениями позвоночника. Причинами появления данного симптома могут стать:
- Почечные патологии.
- Гинекологические заболевания у женщин (воспаление придатков, киста яичника).
- Тяжёлые инфекционные заболевания (ВИЧ-инфекции).
- Долговременные контакты с ядохимикатами, радиацией.
- Определённые хирургические заболевания.
- Злоупотребление алкоголем и наркотическими средствами.
Также данный симптом встречается у беременных женщин, причем достаточно часто.
Боль в спине, отдающая в ногу появляются на ранних сроках беременности и зачастую проходит только после родов.
Прежде всего, в данном случае болезненность спины справа или слева обусловлена повышенной нагрузкой на позвоночник из-за возросшей массы и смещения центра тяжести живота из-за развития плода. Однако если боль долгое время не проходит даже после родов, то следует обратиться к врачу.
К сожалению, иногда обратиться за помощью к специалисту не представляется возможным. В таком случае есть несколько способов, которые могут облегчить состояние больного:
- Пассивный отдых. Один из самых важных пунктов. Если вас донимают боли в спине, отдающие в правую или левую ногу, необходимо отказаться от любых нагрузок на позвоночник.
- Коррекция питания. Сбалансированная диета предоставит вашему организму необходимые ему питательные вещества. Благодаря устранению клеточного голодания у вас появятся силы для борьбы с болезнью.
- Массажи. Главной задачей массажа становится снятие воспаления и напряжения мышц спины и ног. Массаж улучшит кровоснабжение тканей, что положительно скажется на состоянии здоровья.
- Разогревающие процедуры. Грелки, мази и тёплые ванны помогут снизить боль.
- Дозированная нагрузка. Лечебная физкультура, плавание и растяжка разработают проблемные зоны и улучшат их кровообращение. Внимательно следите за своими ощущениями во время выполнения упражнений: вы не должны чувствовать боли, а при её появлении нужно немедленно снизить степень нагрузки.
Профессиональная консультация
Несмотря на эффективность «домашних» методов, если у вас болит спина и отдаёт в ногу, то наилучшим выходом остаётся обращение к специалисту. По результатам полной диагностики врач выявит причину появления заболевания. Самым эффективным методом борьбы с болезнью будет комплексный подход: сочетание медикаментов, правильного питания, гимнастики и мазей даст наилучший результат.
В дополнение к рекомендациям врача избегайте переохлаждения, подъёма тяжестей и лишних нагрузок на позвоночник. Это позволит не дать болезни перейти в фазу её обострения и снизит боль.
Предупредить развитие болезни всегда легче, чем лечить её. Профилактические меры помогут вам избежать заболевания позвоночника и закрепить полученный от лечения результат.
Чтобы не испытывать ноющих болей внизу спины, достаточно выполнять всего два условия:
- Регулярные занятия физкультурой. Займитесь йогой, плаванием, пилатесом, больше ходите пешком или просто делайте каждое утро разминку. Бег, степ и другие активные виды спорта лучше отложить, поскольку резкое движение может принести боль.
- Приём хондропротекторов. Данный вид препаратов содержит те же вещества, которые есть в хряще. Хондропротекторы защищают межпозвоночные диски и замедляют разрушение хрящевой ткани.
Помните, здоровье человека исключительно в его руках! Простые упражнения, частые осмотры у врачей и купирование болезни на ранних стадиях помогут вам никогда больше не вспоминать о болях внизу спины. Но, к сожалению, если у вас нет желания вылечиться, то вам не поможет и самый лучший врач.
Для лечения и профилактики БОЛЕЗНЕЙ СУСТАВОВ и ПОЗВОНОЧНИКА наши читатели используют метод быстрого и безоперационного лечения, рекомендованный ведущими ревматологами России, решившими выступить против фармацевтического беспредела и представивших лекарство, которое ДЕЙСТВИТЕЛЬНО ЛЕЧИТ! Мы ознакомились с данной методикой и решили предложить её вашему вниманию. Читать подробнее.
О методах лечения болей в спине и седалищном нерве в данном видео рассказывает Валерий Владимирович Крамар, врач невролог-вертебролог, врач мануальный терапевт, гомеопат, ведущий специалист многопрофильной клиники «Союз»:
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
Хотите получить такое же лечение, спросите нас как?
источник
Многим людям знакомы боли в пояснице или в спине слева, справа и сбоку. Для того чтобы вылечить ноющую спину, необходимо установить правильный диагноз, что осложняется наличием множества болезней со схожим симптомом: дегенеративные заболевания в нижнем отделе позвоночника, защемление нервов, осложнение после травм и даже киста яичника. После нагрузок ситуация ухудшается, и тогда боль в спине отдает в ногу, порой так сильно, что это мешает ходить.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Помимо болей с правой, или с левой стороны спины может беспокоить общая слабость в ногах, частое появление «мурашек», лёгкое онемение и судороги ночью. Сильнее страдает та нога, куда боль иррадирует больше.
Елена Малышева и ее помощники рассказывают о причинах возникновения боли в спине, отдающей в ногу:
Обратите внимание на то, что иногда болезненность низа спины и ног имеют разные происхождения и ничем не связаны. Внимательно осмотрите сосуды на ногах: боль может появиться из-за плохого кровоснабжения.
Согласно статистике, наиболее подвержены появлению боли внизу спины пожилые люди и те, кто ведут малоподвижный образ жизни: работники офисов, водители, активные пользователи компьютеров.
Чтобы определить, что именно требуется лечить, необходима консультация квалифицированного специалиста. Есть множество заболеваний, характеризующихся болью в спине, отдающей в ногу, и вот некоторые из них:
Корешковые синдромы
Проявляется в компрессии спинномозговых корешков (нервов). Наиболее распространённой причиной возникновения данного синдрома является остеохондроз, то есть разрушение позвоночника, от межпозвонковых суставов и дисков, до самих тел позвонков. По мере развития патологии и увеличению участков воспаления возле корешков спинного мозга снижается чувствительность некоторых участков кожи и увеличивается болевой синдром.
Как считают неврологи, в большинстве случаев именно дегенеративные заболевания позвоночника являются источником боли внизу спины.
Развитие симптомов и их проявление зависит от размещения патологии. Если у вас болит спина и отдает в ногу, то воспаление протекает в пояснично-крестцовом отделе вашего позвоночника, отвечающего за функционирование и чувствительность мышц ног.
Образуется своеобразная цикличность процесса: возникающий при боли мышечный спазм ведет к увеличению компрессии нерва, которая усиливает боль.
- Травмы позвоночника.
- Грыжи межпозвоночных дисков и их протрузии. Проявляются в выбухании или выпадении некоторых участков межпозвоночных дисков за край позвонков.
- Наследственность.
- Специфические инфекции, приводящие к воспалению. Примером подобных инфекций является туберкулез позвоночника и сифилис.
Ишиас (ишиалгия)
Не является самостоятельным заболеванием. Скорее это комплекс симптомов, вызванных дегенеративными изменениями в позвоночнике. Из-за сдавливания корешков седалищного нерва пациент может испытывать болезненные ощущения по всей длине нерва: в боку, в бедрах, под коленом, в голеностопе.
Несмотря на то что патология развивается в пояснично-крестцовом отделе, боль концентрируется в месте выхода седалищного нерва – ягодице.
При ишиасе больной испытывает затруднение в выполнении физических упражнений, не способен сделать упор на поражённую ногу, а простые наклоны и приседания становятся невозможными. Также возможно лёгкое онемение больной ноги, способное распространиться до кончиков пальцев.
Прострел (люмбаго)
Острая боль в спине, отдающая в ногу, появляется из-за чрезмерных физических нагрузок с последующим резким охлаждением организма. Даже незначительные физические усилия только ухудшают состояние, часто пациент не способен даже самостоятельно передвигаться.
Пара дней отдыха снимут прострел, хотя и не смогут полностью излечить от него.
В популярной телепрограмме о здоровье «Жить здорово» освятили проблему люмбаго. Подробнее смотрите в этом видео:
Сопровождается болями в нижней части спины, отёками мягких тканей около позвоночника и снижением чувствительности ног. Появляется из-за стирания межпозвоночных дисков после тяжёлых травм или продолжительных нагрузок на позвоночник.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Люмбоишиалгия
Сильная и резкая боль ограничивает человека в движениях и не даёт встать на ногу. Изменяется осанка: тело наклоняется вперёд, спина сгибается в грудном отделе. Патология сопровождается появлением онемения в правой или левой ноге и чувством тяжести в конечности.
Люмболизация и сакрализация
Обе патологии являются врождённым дефектом:
- При люмболизации число позвонков уменьшено из-за того, что они срастаются в районе поясницы и крестца.
- При сакрализации количество позвонков увеличивается.
Ноющие ощущения в спине проявляются к 20 годам и усиливаются при физических нагрузках на дефектные области позвоночника.
Защемление седалищного нерва
Седалищный нерв самый крупный в нашем организме, поскольку он формируется из нервных корешков крестцового и поясничного отделов позвоночника.
Причиной возникновения защемления являются следующие факторы:
- травмы и некорректное их лечение;
- переохлаждение;
- физические нагрузки;
- прогрессирование спинной грыжи и остеохондроза.
При лечении защемления седалищного нерва прежде всего устраняются спазмы мышц и боль. Медикаментозное лечение назначается врачом и включает в себя различные препараты, снимающие боль: противовоспалительные средства, миорелаксанты и другие. Для дальнейшего восстановления назначается физиотерапия и дозированные физические упражнения.
Другие причины
Боли в спине, отдающие в ногу, не всегда связаны с поражениями позвоночника. Причинами появления данного симптома могут стать:
- Почечные патологии.
- Гинекологические заболевания у женщин (воспаление придатков, киста яичника).
- Тяжёлые инфекционные заболевания (ВИЧ-инфекции).
- Долговременные контакты с ядохимикатами, радиацией.
- Определённые хирургические заболевания.
- Злоупотребление алкоголем и наркотическими средствами.
Также данный симптом встречается у беременных женщин, причем достаточно часто. Боль в спине, отдающая в ногу появляются на ранних сроках беременности и зачастую проходит только после родов.
Прежде всего, в данном случае болезненность спины справа или слева обусловлена повышенной нагрузкой на позвоночник из-за возросшей массы и смещения центра тяжести живота из-за развития плода. Однако если боль долгое время не проходит даже после родов, то следует обратиться к врачу.
К сожалению, иногда обратиться за помощью к специалисту не представляется возможным. В таком случае есть несколько способов, которые могут облегчить состояние больного:
- Пассивный отдых. Один из самых важных пунктов. Если вас донимают боли в спине, отдающие в правую или левую ногу, необходимо отказаться от любых нагрузок на позвоночник.
- Коррекция питания. Сбалансированная диета предоставит вашему организму необходимые ему питательные вещества. Благодаря устранению клеточного голодания у вас появятся силы для борьбы с болезнью.
- Массажи. Главной задачей массажа становится снятие воспаления и напряжения мышц спины и ног. Массаж улучшит кровоснабжение тканей, что положительно скажется на состоянии здоровья.
- Разогревающие процедуры. Грелки, мази и тёплые ванны помогут снизить боль.
- Дозированная нагрузка. Лечебная физкультура, плавание и растяжка разработают проблемные зоны и улучшат их кровообращение. Внимательно следите за своими ощущениями во время выполнения упражнений: вы не должны чувствовать боли, а при её появлении нужно немедленно снизить степень нагрузки.
Профессиональная консультация
Несмотря на эффективность «домашних» методов, если у вас болит спина и отдаёт в ногу, то наилучшим выходом остаётся обращение к специалисту. По результатам полной диагностики врач выявит причину появления заболевания. Самым эффективным методом борьбы с болезнью будет комплексный подход: сочетание медикаментов, правильного питания, гимнастики и мазей даст наилучший результат.
В дополнение к рекомендациям врача избегайте переохлаждения, подъёма тяжестей и лишних нагрузок на позвоночник. Это позволит не дать болезни перейти в фазу её обострения и снизит боль.
Предупредить развитие болезни всегда легче, чем лечить её. Профилактические меры помогут вам избежать заболевания позвоночника и закрепить полученный от лечения результат.
Чтобы не испытывать ноющих болей внизу спины, достаточно выполнять всего два условия:
- Регулярные занятия физкультурой. Займитесь йогой, плаванием, пилатесом, больше ходите пешком или просто делайте каждое утро разминку. Бег, степ и другие активные виды спорта лучше отложить, поскольку резкое движение может принести боль.
- Приём хондропротекторов. Данный вид препаратов содержит те же вещества, которые есть в хряще. Хондропротекторы защищают межпозвоночные диски и замедляют разрушение хрящевой ткани.
Помните, здоровье человека исключительно в его руках! Простые упражнения, частые осмотры у врачей и купирование болезни на ранних стадиях помогут вам никогда больше не вспоминать о болях внизу спины. Но, к сожалению, если у вас нет желания вылечиться, то вам не поможет и самый лучший врач.
О методах лечения болей в спине и седалищном нерве в данном видео рассказывает Валерий Владимирович Крамар, врач невролог-вертебролог, врач мануальный терапевт, гомеопат, ведущий специалист многопрофильной клиники «Союз»:
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
источник
Согласно данным медицинской статистики, боли в спине встречаются более чем у 70% населения планеты. Из этих пациентов, больше всего жалоб на боли в области поясницы — около 90. Средний возраст пациентов 35-40 лет, независимо от половой принадлежности, то есть, трудоспособное население.
С каждым годом, заболеваемость позвоночника только возрастает. Связано это с тем, что люди ведут преимущественно малоподвижный образ жизни, отсутствуют повышенные физические нагрузки, направленные на оздоровление организма, гимнастика.
Фактически, около 80% времени человеческий позвоночник находится в полусогнутом положении, что и приводит к растяжению мышц спины и снижению их тонуса. Впоследствии, если ситуация не меняется, начинаются дегенеративно-дистрофические процессы.
Первоначальная стадия развития патологии позвоночника протекает абсолютно бессимптомно, в редких случаях пациенты жалуются на слабо выраженные проявления. Как правило, это тяжесть в области спины и шеи, скованность и напряженность в мышцах. Некоторые пациенты отмечают слабое головокружение и периодические головные боли.
Основные причины этого такие:
- дегенеративно-дистрофические патологии, артрит и артроз;
- врожденные искривления, деформации, кифоз или сколиоз, порок осанки;
- инфекционные заболевания;
- травмы;
- всевозможные воспаления;
- проблемы с внутренними органами;
- аутоиммунные патологии;
- общая интоксикация организма, новообразования.
Отсутствие своевременного и качественного лечения может привести к серьезным болезням и даже инвалидности.
Регулярные боли в области поясницы могут быть признаком развивающихся патологий во внутренних органах. Ригидность мышц исчезает, но подвижность позвоночного столба сохраняется.
Это может быть пептическая язва или новообразование на задней стенке двенадцатиперстной кисте. Дискомфорт может ощущаться в любой части спины и чаще всего после приема пищи на протяжении 2-х часов.
Негативные ощущения с правой стороны чаще подтверждают наличие проблем с поджелудочной железой с панкреатитом. Причиной тому является вовлечение в процесс головки железы.
Подобную симптоматику имеет саркома, лимфома и карцинома. Боли распространяются в нижнюю часть живота, паховую область и даже на верхнюю часть бедра.
При лимфоме и саркоме, боли опускаются ниже, в паховую область, доходя до верхней части бедра.
Нередко, область крестца болит из-за наличия в анамнезе гинекологические или урологические проблемы. Однако врачи отмечают, что только у 1/3 пациенток гинеколога есть такая проблема.
Болевые ощущения в области крестца, возникающие на фоне начала менструального цикла, имеют характер колик и могут распространяться на нижние конечности. Большая часть женщин с такой симптоматикой имеют в своем анамнезе эндометриоз или новообразования в области шейки матки, неправильное расположение самой матки.
Неутешительные пояснения урологов гласят: хронический простатит – огромная проблема с множеством симптомов, включая дискомфортные ощущения в области позвоночного столба, в особенности в области крестца.
Вторая по распространенности причина – новообразования с метастазами в половой сфере, которые сопровождаются болевыми ощущениями в поясничном и крестовом отделах.
Седалищный нерв – самый крупный нерв у человека, с огромной «сетью» разветвленных более мелких нервов, доходящих до пальцев ног. Поэтому при появлении ишиаса (защемлении нерва) беспокоит не только спина, но и появляется жжение, покалывание и онемение в нижних конечностях.
Основные причины появления ишиаса (защемления нерва) следующие:
- переохлаждение;
- воспаления в суставах;
- сильные физические нагрузки;
- травмы в области позвоночника;
- грыжи;
- диабет
- инфекции.
Вертебрологи страны отмечают большой процент обращения пациентов с люмбаго, или с прострелами. Синдром характеризуется стреляющими острыми болевыми ощущениями в области поясничного отдела. В определенный момент жизни, практически каждый человек сталкивается с этой проблемой, в особенности после тренировок. Синдром характерен для лиц в возрасте от 20 до 40 лет.
Периоды люмбаго:
- острый — до 4 недель;
- подострый — от 4 до 12 недель;
- хроническая форма — длительностью от 12 недель.
Такие приступы характерны для женщин в период вынашивания плода. Опасен приступ, который может произойти во время родов, представляет опасность, как для самой роженицы, так и для малыша.
Болезненные ощущения в спине часто появляются на фоне заболеваний НС в пояснично-крестцовом отделе, особенно в области поясницы.
Лидирует в списке заболеваний грыжа пояснично-крестцового отдела позвоночника. Основная причина появления патологии – недостаточная или наоборот чрезмерная физическая активность. Максимальная нагрузка приходится на промежуток между 5 поясничным и 1 крестцовым позвонком.
Именно на это место сочленения приходится максимальная нагрузка, даже когда человек спит. Через какое-то время утрачивается влага, фиброзное кольцо выпячивается и в итоге разрывается. В результате образовавшаяся грыжа сдавливает нервные отростки, и появляются хронические болевые ощущения.
Помимо острых болей и жжения в месте появления грыжи, снижается чувствительность нижних конечностей. У женщин появляются проблемы с малым тазом, искривляется осанка и пациент теряет равновесие практически при любых движениях.
На втором месте – остеохондроз пояснично-крестцового отдела. На первой стадии заболевания симптоматика слабая, только на второй стадии развития патологии пациент начинает жаловаться на:
- нарушение подвижности;
- мышечную слабость;
- отсутствие чувствительности конечностей;
- частичная атрофия ягодичной складки.
В итоге, появляются проблемы с малым тазом, выражающиеся в недержании мочи, у женщин и мужчин появляются проблемы в половой сфере. При этом не обязательно, чтобы абсолютно все симптомы присутствовали у одного пациента.
Третье место занимает радикулит. Корешковый синдром может поражать любой сегмент позвоночника, но чаще всего страдает именно пояснично-крестцовая область. А причины возникновения патологии все те же, избыточная масса тела, излишние физические нагрузки или наоборот их отсутствие.
Радикулит может появиться на фоне присутствующего в анамнезе сколиоза, травм, остеохондроза, новообразований или межпозвоночной грыжи.
Следующий в списке – спондилез. Как и большинство патологий пояснично-крестцового отдела, первая стадия патологии протекает в латентной форме, и выявить ее на этой стадии можно только при обращении пациента с другими проблемами, связанными с позвоночником.
Нельзя сказать, что инфекции относятся к самым распространенным причинам появления болей в спине в области поясницы, тем не менее, не стоит отбрасывать такую вероятность.

Если инфекция поражает диск, то единственным симптомом патологии будет именно острая боль в области спины, такой синдром называют дискит. Неопределенные и смутные болевые ощущения в области спины могут подтверждать наличие остеомиелита, то есть инфицирование костей позвоночника.
Эпидуральный абсцесс или нагноение в области спинномозгового канала помимо болей в спине, пациента тревожит лихорадка, дискомфорт в суставах и упадок сил.
Спинальный менингит проявляется болям в области спины, периодической лихорадкой, немеют шея, ноги и руки.
Миозит – поражение мышечных волокон с образованием твердых узелков внутри мышцы. Патология имеет хронический характер и может затрагивать мышцы ягодиц, плеч, шеи и спины.
Именно в последнем случае, пациенты жалуются на боли в области спины. Причин появления заболевания множество, от обычной ангины до хронического стресса. Даже чрезмерное переохлаждение и неправильная поза при работе за компьютером могут привести к развитию болезни.
К вторичному болевому синдрому в области поясницы, то есть не связанным с позвоночником, наряду с миозитом, относят новообразования в просвете позвоночного канала.
Болевые ощущения, как с правой, так и с левой стороны, встречаются у пациентов с одинаковой частотой.
Боль в спине с левой стороны в области поясницы чаще всего является подтверждением развивающихся патологий внутренних органов, расположенных с левой стороны.
Это почка, поджелудочная железа, селезенка или левый отдел ЖКТ. У женской воловины населения – левый яичник.
Боли справа – это возможные проблемы не только с позвоночником, но и внутренними органами.
Например, с правой почкой, кисты и новообразования, проблемы с органами малого таза.
Резкая и острая боль, прострел, чаще всего это следствие неудачного массажа или переохлаждения.
Хронические боли – это подтверждение наличия новообразования или наоборот, лишь сигнал о том, что человеку необходимо следить за осанкой.
Ноющая и тупая боль в спине в области поясницы характерна для спондилоартроза, в особенности, если они возникают ночью или после длительного сидения.
Причин появления болевых ощущений перед месячными может быть несколько:
- при сокращении матки, в разовых органах повышается напряжение;
- вегетососудистые расстройства, сопровождается метеоризмом и потливостью;
- смещенный гормональный баланс и как следствие, появившаяся отечность, давящая на нервные окончания;
- инфекционные заболевания мочеполовой системы;
- воспалительные процессы в яичниках;
- внематочная беременность;
- внутриматочная спираль;
- недостаток или избыток гормонов щитовидной железы.
Болевые ощущения могут появляться не только до начала менструального цикла, но и по его окончании. В случаях, когда врач исключает гинекологические проблемы, то болевые ощущения могут быть связаны с повышенным содержанием веществ-медиаторов, включая простагландинов.
Распространенные обращения беременных к врачам с жалобами на боли в области поясницы. Связано это с тем, что позвоночник женщины подвергается огромным нагрузкам.
Околоплодные воды, детское место, сам плод расположены перед позвонком, а увеличение массы тела у беременной может достигать 10-20 кг. В итоге, женщина непроизвольно отклоняется назад, оказывая неблагоприятное воздействие на позвоночник, диски и суставы.
Аборт – это вмешательство в «естественную природу» человека и естественно, что ни одна операция не проходит без последствий. Если боль после аборта не сильная и тянущая, то это считается нормой. Связано это с тем, что матка сокращается после искусственного прерывания беременности.
Причинами болей могут быть не только физиологические процессы, но и если в матке остались частички плодного яйца. Происходит инфицирование организма, матка не может сокращаться. Боли сначала появляются в области живота и с нарастающим эффектом отдают в поясницу и область крестца.
Часть пациенток после родов ощущают боли в спине только при резких движениях или после физических перенагрузок. Другая часть рожениц отмечают болевой синдром, который беспокоит их на постоянной основе.
К самым распространенным причинам можно отнести:
- расхождение костной ткани и растяжение мышц;
- лишний вес, который был набран во время вынашивания плода;
- восстановление внутренних органов в нормальное положение после рождения малыша;
- межпозвоночная грыжа, с обострением после родов;
- родовые травмы;
- изменение осанки, в период вынашивания плода, восстановить которую можно на протяжении 1-2 месяцев.
Цистит, являясь инфекционно-воспалительной патологией, может вызывать боли в спине, если процесс распространяется за его пределы мочевого пузыря и инфекция попала в почки.
Боли могут появляться при одновременном наличии беременности и цистита, являясь подтверждением общей интоксикации организма.
Матка расположена между боковыми стенками тазовой области, крестцом и лобковой костью. Занимая центральное место в малом тазе, этот орган не редко становится причиной болей в спине. Любое отклонение или изменение месторасположения становится причиной дискомфортных ощущений и стать причиной утраты репродуктивной функции.
Опоясывающие боли могут быть причиной внематочной беременности. А дискомфорт с левой стороны спины чаще всего вызван левосторонним воспалением придатков. Болевые ощущения часто являются симптомов развивающегося рака, эндометриоза или эндометрита.
Если острая боль настигла врасплох, то незамедлительно следует лечь на спину, на полужесткий матрас. Такое положение позволяет снять напряжение, расслабить мышцы и устранить давление на межпозвоночные диски. Как только боль слегка утихнет, необходимо намазать больной участок спины согревающими и обезболивающими мазями.
Если эти мероприятия не помогли, то принимаются нестероидные противовоспалительные препараты или миорелаксанты, то есть лекарственные средства для расслабления мышц. Не стоит греть область поражения, тем более, если причина болевых ощущений не известна. На протяжении пары дней с момента приступа необходимо снизить физическую активность.
Если острая боль не проходит на протяжении 2-3 дней, либо перетекла в хроническую и беспокоит больше 14 дней, то незамедлительно следует обратиться к неврологу.
Поход к врачу обязателен в следующих случаях:
- болевые ощущения появляются без очевидных причин, не следуют за переохлаждение или сильными физическими нагрузками;
- дискомфортные ощущения появились в бедрах, ногах, ступнях или коленках;
- болями предшествовала травма;
- на фоне дискомфорта в области поясницы поднимается температура тела, дыхание затруднено, спазмы в области желудка и груди.
Естественное желание любого человека при первых болевых ощущениях в любом органе, избавиться от них. При дискомфорте в области поясницы используются мази, крема, бальзамы и гели, являясь эффективным способ борьбы для быстрой ликвидации симптомов. Выделяют несколько групп средств для локального лечения:
- Нестероидные противоспалительные, обезболивающие. Для использования крема и гели показаны практически при всех заболеваниях связанных с болями в спине в области поясницы, от люмбаго до миозитов. Локальные лекарства данной группы обладают ярко выраженным противовоспалительным эффектом. При ряде заболеваний, миозите и радикулите, нестероидные мази оказывают лечебный эффект, в остальных случаях они снимают только болевые ощущения. Использовать препараты нельзя более 14 дней подряд.
- Защитные и восстанавливающие мази, или хондропротекторы. Используются при наличии дистрофических и дегенеративных процессов в позвоночном столбе. Данные препараты не подойдут для устранения острых периодических болей. Курс лечения длительный и может достигать 6 месяцев. Хондропротекторы чаще всего используются при остеохондрозе.
- Согревающие и местно-раздражающие. Эффект раздражение достигается за счет расширения кровеносных сосудов в месте нанесения мази, что активизирует метаболические процессы, способствуя насыщению позвоночника питательными веществами и кислородом. Тем самым уходят болевые ощущения и замеляются разрушительные патологические процессы. Средства данной группы подлежат использованию исключительно в период ремиссии.
Инъекционная терапия используются в тех случаях, если локальное лечение не дало желаемого эффекта. Растворы дают больший эффект если вводятся непосредственно в место, где появились боли.
Условно препараты разделяют на 5 групп:
- анальгетики;
- противовоспалительные средства;
- анестетики для блокад;
- кортикостероиды;
- анальгетики нейротропной группы;
- миотропные спазмолитики;
- анальгетики наркотической группы.
Самый распространенный способ прогревания в нашей стране посещение бани или сауны. После такого прогрева ускоряется метаболизм клеток, мелкие кровеносные сосуды расширяются, и появляется обильное потоотделение, способствующее выводу из организма остатков токсинов.
Альтернативой могут выступать солнечные ванны, то есть обычный прогрев на солнце.
Естественно, что необходимо соблюдать определенные правила, позволяющие снизить агрессивное влияние солнца – прогреваться в утренние часы. Пляжные процедуры позволяют увеличить выработку провитамина D3 в организме, недостаток которого является провоцирующим фактором утраты прочности костной ткани.
Физиотерапия – это стимулирующий способ лечения при многих патологиях.

- ультразвуковая терапия;
- магнитотерапия;
- массаж;
- электрофорез;
- грязевые обертывания;
- парафиновые аппликации;
- использование лазера;
- мануальная терапия.
Польза от процедур в том, что они позволяют расслабить мышцы, снять напряжение и улучшить кровообращение в области болевых ощущений, стимулируя приток лимфы.
Как только острые болевые ощущения утихли, можно переходить к лечебной физкультуре для позвоночника. Гимнастика позволит снизить болевые ощущения, и предотвратить развитие патологии.
Самый простой комплекс упражнений состоит из следующих упражнений:
- растяжка коленного сустава в положении стоя;
- выгибание и прогибание спины, по типу упражнения «Кошка и верблюд» в йоге;
- смещение таза по вертикали;
- растяжение грушевидных мышц;
- притягивание обеих колен к груди;
- повороты ног в лежачем положении;
- частичный подъем вперед;
- поднятие ног и рук по очереди, из положения на четвереньках.
Врачи однозначны в своем мнении, 80% пациентов могут избавиться от болей в спине при помощи массажа. Главное, соблюдение 3 правил при проведении процедуры:
- оптимальная интенсивность массажного воздействия;
- периодичность;
- продолжительность процедуры.
При помощи массажа можно устранить застойные процессы в пояснице, включить в процесс нервную систему и активизировать защитные силы организма. Ни в коем случае нельзя массажировать спину в предострый и острый период.
Методика проведения массажа в домашних условиях:
- на область спины и поясницы наносится массажное средство;
- вначале процедуры делаются продольные и поперечные поглаживающие движения;
- затем выжимающие движения, обхватывающие и плоскостные;
- растирание подушечками пальцев, гребнеобразные движения;
- разминание;
- вибрационные движения, поколачивание, похлопывание, перкуссия.
В зависимости от заболевания, в лечении болей в спине в поясничном отделе используют два вида поясов.
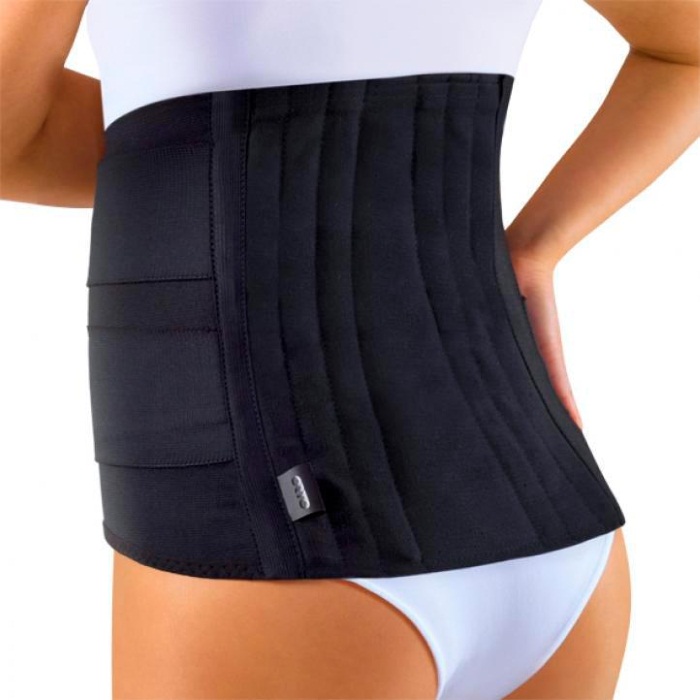
- Согревающие. Для таких вспомогательных средств используют материалы на основе натуральной шерсти. Принцип действия их простой – пояса сохраняют тепло, которое исходит от человеческого тела, тем самым улучшая микроциркуляцию в кровеносных сосудах и расслабляя мышцы. Пояс обязательно снимается на период сна.
- Ортопедические. Функция этих поясов несколько иная, они выполняют поддерживающую функцию. У приспособлений крепкая основа и чаще всего походит на корсет. За счет фиксации позвоночного столба в правильном положении устраняются болевые ощущения.
Народная медицина также предлагает множество рецептов по устранению дискомфортных ощущений в области поясницы.
Самый распространенный и эффективный способ – компресс из листьев или корней хрена. Компресс позволяет прогреть поясницу, улучшить кровоток и немного убрать воспалительный процесс. Непозволительно делать компресс детям и накладывать его на долгое время взрослым пациентам.
Для снятия острых болей используется скипидарное масло или перцовый пластырь. Свежие листья лопуха также снимают боли. Воспалительный процесс угнетается после использования змеиного или пчелиного яда. Устранить боли можно семена льна. Их предварительно настаивают до момента, пока они полностью не распарятся, затем в виде компресса прикладывают к пояснице.
Обыкновенный свиной жир улучшает кровоток в мышцах, чем снижает болевые ощущения.
Основная причина утренних болей в поясничном отделе – ослабленные мышцы. Без регулярных физических нагрузок они утрачивают эластичность, сейчас счет чего даже во время сна они не могут полностью расслабиться.
Чтобы избавиться по утро от болей, необходимо как следует потянуться. Перед тем как встать с постели, можно принять позу “кошка-собака”, попеременно выгибать и разгибать спину. После этого рекомендуется принять контрастный душ.
Ортопеды в качестве профилактики болей в спине рекомендуют спать на боку, а плечо размещать на матрасе, но не на подушке. Подушку лучше выбрать прямоугольной формы и небольшого размера. Сон на спине или животе оказывает огромные нагрузки на позвоночных столб.
Физические перезагрузки во время тренировки – распространенная причина появления болевых ощущений в области поясницы. Первое, что необходимо сделать – прекратить любые нагрузки. Тело расположить таким образом, чтобы боль была на минимуме. Приложить холодный компрессора или лед на место острой боли, никаких прогревательных процедур в таких случаях не допускается.
В качестве экстренной помощи при боли в спине в области поясницы можно использовать “Корден”, препаратом которым пользуются многие спортсмены. Не стоит забывать о разминке, которая должна предшествовать любой тренировке.
Чтобы иметь хорошее самочувствие и быть здоровым, берегите себя, занимайтесь спортом, но без надрыва, следите за своей осанкой и учите этому своих детей.
Почему болит в спине в области поясницы. Как убрать боль:
Уникальная практика против боли в спине в области поясницы:
источник