Отек ног у пожилых людей – явление довольно частое.
Многие доказывают, что случается подобное у всех стариков, связывают появление отечности с особенностями организма, поэтому бороться с недугом не спешат.
Однако врачи и народные целители утверждают обратное. Любая болезнь побеждается, если ее не запускать, проводить раннюю профилактику, своевременное лечение.
Тогда старость не окажется ужасной. И в 70 лет оптимисты путешествуют, радуют внуков, наслаждаются общением, потому что знали: о здоровье необходимо беспокоиться заранее.
Неважно, сколько вам сейчас лет, как себя чувствуете, предлагаем узнать причины отека ног у пожилых людей, как лечить заболевание, если избежать его не удалось.
Чаще всего наблюдается отек ступней ног у пожилых мужчин и женщин.
Реже наблюдается застой жидкости в области голеностопа, бедер, иногда затрагиваются только пальцы. Страдает от отечности как одна, так и две конечности.
Первым признаком отечности является увеличение конечностей в объемах. Появляется припухлость, когда косточек становится не видно.
Отмечаются другие симптомы:
- ощущение боли;
- трудности, дискомфорт при передвижении;
- быстрая усталость;
- общее недомогание.
Особо выражены симптомы в летнее время, в период обострения заболеваний, приведших к застою жидкости. Болезнь не только неприятно смотрится внешне, но и создает трудности при выборе обуви.
Известно, что с возрастом организм изнашивается. Приходят болезни, ухудшается состояние.
Тревожным сигналом, извещающим о наличии сбоев в работе организма, являются сильно отекшие ноги у пожилых женщин и мужчин.
Прежде чем начинать лечение, необходимо установить причину.
Медики называют разные причины, почему отекают ноги у пожилых. Это не только болезни, но и физиологические факторы, зависящие напрямую от поведения пенсионера, его привычек, выполняемых действий.
Нередко отеки ног у пожилых женщин вызываются неправильным подбором обуви. Несмотря на возраст, хочется пройтись на каблуках, что утомляет конечности.
Стадии развития отека ног
Приводит к отечности привычка носить тесную обувь. Сильный отек ног у пожилых, лиц предпенсионного возраста и молодых вызывает избыточный вес.
Тяжесть давит на конечности, увеличивается нагрузка на стопу, деформируются вены. Это ведет к формированию отечности к вечеру.
Отмечаются прочие физиологические факторы, вызывающие сильный отек ног у пожилых:
- неправильное питание;
- высокая температура в помещении или на улице;
- длительное стояние;
- долгое сидение в одном положении.
При устранении физиологических причин отечность быстро проходит без применения лекарственных препаратов. Если на факторы не обращать внимания, то состояние ухудшится.
Редко кому из стариков удается сохранить крепкое здоровье до преклонного возраста.
Если появился отек ног у пожилых людей, причины зачастую может установить только доктор после проведения диагностики.
Чем раньше больной окажется на приеме у специалиста, тем больше шансов на быстрое восстановление.
При запущенных состояниях, когда отечность поднялась на бедра, добавилась тахикардия, одышка, избавиться от недуга удастся в условиях стационара.
Чаще всего наблюдаются отеки ног при сердечной недостаточности у пожилых граждан.
Болевые ощущения во время отека ног
Скопление жидкости в нижней части конечностей наблюдается из-за замедления кровотока. Обнаруживается увеличение объема в области стопы, голеностопа.
При ходьбе нередко чувствуется боль. При варикозе возможно появление «припухлостей» на одной конечности. Сначала нарушается гемодинамика, затем поражаются глубинные вены.
Постепенно к отечности добавляется изменение цвета кожных покровов. Темный цвет кожи в области прохождения вен указывает на формирование тромбов. Требуется немедленная помощь для спасения конечности и жизни пациента.
Травмы конечностей, удары, растяжения мышц приводят к появлению небольшого отека ступней ног у пожилых. Чаще всего заметен он только на одной стопе.
Когда появляются отеки ног у пожилых, что делать думают и сами больные, и их родственники.
Не может быть принято правильное решение, пока не выявится причина, а для этого предстоит пройти диагностику или устранить физиологические факторы.
Выявив, от чего появились отеки на ногах у пожилых, лечение назначает специалист. Оно будет направлено не только на устранение отечности, но и на избавление от патологии, приведшей к подобному состоянию.
При варикозе назначают ношение компрессионного белья, если заболевание только начало развиваться, или использование гелей, кремов, мазей для наружного втирания (Троксевазин, Венитан, Лиотон, Венозол). Если обнаружены сердечные отеки ног у пожилых, лечение предлагается совершенно иное.
Пациенту назначаются кардиопротекторы, используются диуретики для вывода лишней жидкости.
Аспаркам — как средство от отеков
Чтобы избежать гипокалиемии, в таких случаях дополнительно назначается Аспаркам или Панангин. Отечность может появляться при повышении артериального давления.
Необходимо пройти курс лечения гипертонии. Облегчить состояние помогают препараты, снижающие АД и мочегонные лекарства.
Нельзя приобретать препараты по совету друзей, полагаясь на рекламу, по рекомендациям фармацевтов.
До прохождения диагностики можно сделать массаж при отеках ног, принять удобное положение, подняв конечности на подушку, валик, чтобы усилить отток крови.
В целях профилактики подойдут ежедневные посильные занятия физкультурой, частые прогулки.
Народная медицина предлагает проверенные способы помощи, когда отекают ноги у пожилого человека.
Целители готовят отвары травок, в домашних условиях изготавливают мази, настойки, способные уменьшить или устранить полностью отечность.
Многие методы кажутся странными, но на практике доказывают свою эффективность, поэтому заслуживают внимания.
Не употребляя таблеток, удастся облегчить состояние, если провести лечение отеков ног у пожилых народными средствами.
К числу эффективных процедур относятся:
- хождение босиком по росе;
- ванночки для конечностей с морской солью, с отваром мокрицы;
- употребление отваров петрушки, семян укропа;
- прием натуральных соков: морковный, огуречный, лимонный; контрастные ванны.
Помогает облегчить состояние массаж от отеков ног. Выполнять его можно ежедневно, 2 – 3 раза в день.
Желательно перед применением чисто вымыть конечности, нанести на кожные покровы массажный или обычный детский крем.
Массирование отекших ступней, голени помогает скорейшей нормализации циркуляции крови.
Массаж нижних конечностей при отеке
Вряд ли у кого-то найдется возможность ежедневно посещать кабинет специалиста или приглашать его домой для проведения процедуры. Достойной заменой массажиста станет массажер для ног для пожилых людей.
Небольшое устройство быстро снимает чувство тяжести, улучшает самочувствие, убирает отечность. После проведения массажа пожилым людям рекомендуется полежать на протяжении 25 – 30 минут.
Не только при кашле, но и при наличии отеков на конечностях используется сок черной редьки, смешанный с медом.
Снимает отечность за счет выведения из организма лишней жидкости, восстанавливает водно-солевой баланс.
Готовится сок из корнеплодов любой величины. Предварительно их необходимо тщательно промыть, очистить от кожицы и измельчить на терке.
Лечебные ванночки для снятия отечности ног
Полученный сок смешивается с пчелиным медом (3:1) Можно пить по ложке утром и вечером или прикладывать компрессы. Прием средства внутрь некоторым старикам противопоказан.
Нельзя использовать данный метод лечения при наличии язвы желудка, после перенесенного инфаркта. В таких случаях лучше подойдет массаж для пожилых людей.
В народе применяют лечение листьями и березовыми почками при наличии отеков, вызванных заболеваниями почек или сердца.
Готовится отвар или настой из молодых листьев или почек, которые едва начинают распускаться.
В них больше силы, чтобы победить болезнь. Обладая мощнейшим мочегонным действием, отвар быстро выводит из организма избытки воды.
Готовится настой достаточно просто. 1 ложку почек березы заливают стаканом кипятка и томят на водяной бане около 14 – 15 минут.
Затем средство должно настояться еще 1 час под крышкой. Если жидкость испарилась, то довести объем до 200 мл. Выпить на протяжении дня за 4 раза перед едой (примерно по 50 г).
Если к вечеру отекают ступни ног у пожилых, необходимо добавить днем движений. Идеальным способом безболезненного передвижения является скандинавская ходьба.
Шаги даются с легкостью, благодаря наличию опоры.
Скандинавская ходьба для лечения отечности ног
Постоянные занятия тренируют организм, вырабатывают выносливость. Постепенно снижается вес, по причине сгорания калорий при интенсивном движении.
Отечность уменьшается за счет улучшения сердечной деятельности. Со временем удастся увеличить скорость за счет улучшения работы легких.
В любом возрасте питаться необходимо правильно, а в преклонном это правило неизбежно.
Придется отрегулировать рацион питания, чтобы избежать отечности. На столе стариков должно быть больше продуктов, выводящих жидкость из организма.
Прекрасно справляются с задачей арбузы. Мочегонным эффектом обладает рябина, ежевика, плоды хурмы.
От копченостей, соленой пищи придется отказаться. Не стоит на ночь употреблять зеленый чай, морс, если появились отеки ног у пожилых женщин.
Занявшись коррекцией образа жизни, принимая вовремя назначенные доктором препараты, выполняя посильные занятия дома, на даче, старики обеспечивают себе комфортную старость, в которой не будет места вредным привычкам, отекам, болезням.
источник
Когда у человека болят мышцы ног, то он не всегда придает значение болезненности в нижних конечностях. Важно определить причины, вызывающие боль в мышцах ног. Заболеть нижние конечности могут из-за неправильно подобранной обуви, также мышечная боль вызывается длительной физической нагрузкой.
В этом случае дискомфорт пройдет после того, как человек отдохнет. Но если боль в мышцах ног мучает человека постоянно, нарастает, значит, в организме происходят патологические процессы, которые требуется срочно лечить.
Почему болят мышцы ног? Когда человек слабо развит физически, но долго будет ходить, бегать, у него появятся мышечные боли в ногах из-за накапливающейся в миоволокнах молочной кислоты. Она не успевает вывестись из мышечных тканей, поэтому люди чувствуют мышечную боль. Это ноющая болезненность, она будет усиливаться тогда, когда ноги сильно устали.
Болевой синдром может поражать разные мышцы нижних конечностей. Когда человек приседает, то болезненны бедренные миоволокна спереди. Если долго стоять на носках, то болеть будут икры. Болевой синдром в ноге проявится тогда, когда правая и левая нижняя конечности долго были в одной позиции, например, если у человека «сидячая» или «стоячая» работа.
Кровь в венозных сосудах застаивается, в тканевых структурах происходит накопление эндотоксинов, нарушены микроциркуляторные процессы, миоволокна испытывают гипоксию, происходит активизация болевых рецепторов на стенках вен. Таков механизм развития болевого синдрома. Миалгиям в нижних конечностях подвержен человек, страдающий от избыточной массы тела, и пациент, который страдает инфарктом, инсультом, он также чувствителен к перемене погоды.
Еще от болевых ощущений мучаются беременные. У этих женщин симптомы проявляются в поздний период беременности из-за того, что меняется центр тяжести, увеличен вес с компрессией головки плода, поэтому перегружаются нижние сегменты позвоночного столба с сосудами ног. Ноги у человека напряжены, болят из-за:
- Вертеброгенных, суставных патологий.
- Заболеваний сосудов, периферических нервов.
- Травмирования.
- Нарушенного метаболизма.
Болевой синдром в нижних конечностях проявляется тогда, когда пациент страдает:
- Фибромиалгией. Наблюдается поражение всей мускулатуры ног. Болевые ощущения тупого, блуждающего характера.
- Судорогами. Они возникают из-за дефицита в кровотоке кальциевых, магниевых, калиевых элементов при дегидратации. Страдают икры, миоволокна становятся резко скованными, нога ноет, боль постепенно нарастает.
- Миозитом. Мышечные ткани часто воспаляются после того, как пациент перенес вирусную инфекцию, долго работал физически. Болевой синдром тупой, нарастает в миоволокнах ниже колена.
- Остеомиелитом. Когда инфицированы костные ткани, то гнойное содержимое распространится на мышцы. Наблюдается резкая невыносимая болезненность.
- Невралгией. Если ущемлены нейроны, то проявится пронзительный, стреляющий болевой синдром в четырехглавой бедренной мышце. Пароксизм начнется в момент, когда больной неосторожно или резко двигал ногой, а также при резком вставании с места.
- Грыжей диска. Пароксизм от поясничного сегмента распространяется на бедренные участки. Нога онемеет полностью или частично.
Суставная болезненность проявляется при подагре, остеопорозных, артрозных, артритных изменениях, из-за которых происходит деструкция хрящевых тканей. Сустав хрустит, тугоподвижен, функционально ограничен. Такая боль не является внезапной.
Костные боли возникают при открытом, закрытом травмировании ноги. Сопровождаются хроническими патологиями, давними травмами. Интенсивность болевых ощущений зависит от вида и места поражения. Этот вид болей точно локализован в пораженном участке кости. Способен распространяться на иные ткани. В участке перелома наблюдается отечность с гиперемией, гематомами. Нога может иметь ограниченную подвижность или будет недвижимой.
Костные боли провоцируются еще:
Неврогенный болевой синдром наблюдается при остеохондрозе, межпозвоночной грыже и иных заболеваниях вертеброгенного генеза. Если позвонки деформированы, позвоночник искривлен, то возникает пароксизм, распространяющийся на мышечные, костные, суставные ткани ноги. У пациента также болит поясница с крестцом, при спокойном состоянии дискомфорт не исчезает, нижние конечности немеют, покалывают, возникают судороги.
Боль бывает разной, это напрягающая болезненность, она может быть тянущего, жгучего, стреляющего, режущего характера. При усугублении патологического процесса она нестерпимая, наблюдается постоянно. Сосудистые боли возникают из-за патологических процессов в артериях, венах. Такие болевые ощущения часто локализованы ниже колен. Во время бега, ходьбы они будут усиливаться, в спокойном состоянии становятся менее интенсивными.
Часто проявляются вечером, сопровождаются расширением венозных сосудов, отеками, также эти боли наблюдаются при гипотрофии голенной области. К болевым ощущениям мускулов ноги, когда человек ходит, присоединяется судорожный синдром. Дискомфорт усиливается после долгой статической нагрузки, снизится тогда, когда человек будет отдыхать лежа, приподняв ноги.
Пароксизм при патологиях сосудов происходит из-за того, что сосудистый просвет сужен, к мышечным тканям кровь меньше притекает. Сосудистые боли наблюдаются у тех, кто курит, страдает гипертонической болезнью или сахарным диабетом, инфарктом или инсультом.
У молодого или пожилого человека суставная болезненность воспринимается как боли в мышечных тканях. Под мышечную боль маскируются деформирующие остеоартрозные изменения с ревматоидным артритом, подагра с остеопорозом. Патологические процессы в позвоночном столбе поясничного сегмента также сопровождаются болезненностью стопы или всей ноги, такие боли часто меняют походку человека.
Дискомфорт провоцируется остеохондрозом, деформация межпозвоночного диска приводит к сдавлению, ущемлению нейронов. Сильнейший болевой синдром в виде прострела может поражать заднюю голенную, бедренную поверхность, пациент ощущает, что боль подобна электрошоку. Пациент застывает в той позиции, в которой болезненность его настигла, через 15 или 20 минут она уменьшается, становится ноющей.
Когда нейроны раздражаются остеофитами либо ущемляются грыжей диска, находящегося между позвонками, болевые ощущения становятся хроническими. Они всегда мучают пациента, усиливаются во время двигательной активности.
Атеросклеротические изменения артериальных сосудов вызваны суженным сосудистым просветом, нарушена микроциркуляция ног, из-за чего пациент страдает симптомом перемежающейся хромоты. Когда человек идет, у него болят икры, он останавливается, немного отдыхает и снова начинает идти. Такая симптоматика свидетельствует о сосудистом атеросклерозе нижних конечностей, мышечной атрофии.
На ногах выпадает волосяной покров, ногу тянет, человек ощущает, что каждая ступня холодная. При варикозной патологии вены воспалены хронически, ослабевает клапанный аппарат сосудов, венозная кровь плохо оттекает, ноги ломит. Часто это патологическое состояние наблюдается у беременных. Если патологию не лечить, то могут образоваться тромбы или присоединится воспалительный процесс.
источник
Отеки – одна из основных причин появления болей в ногах в пожилом возрасте
Причин появления болей в ногах множество. На данный момент существует около 100-110 заболеваний, в связи с наличием которых могут возникать подобные состояния. Как правило, выяснить истинную причину могут лишь квалифицированные специалисты после проведения соответствующего обследования. Однако некоторые рекомендации и советы дать все же можно.
В данной статье мы поговорим о том, какие же синдромы и заболевания могут приводить к болям в ногах в пожилом возрасте. Также кратко рассмотрим этиологию и разберемся в причинах. Подробнее читайте https://eldercare.ru/boli-v-nogax-u-pozhilyx-lyudej-vozmozhnye-prichiny-i-lechenie/
Как уже было сказано, причин может быть немало. Однако существует ряд наиболее распространенных.
- Плоскостопие достаточно распространено. Причем не только у пожилых людей, но и у молодых. Основные симптомы: тяжесть в икрах, стопах, жжение. Нередко подобное заболевание вызывает образование многим известной косточки, что, по сути, является деформацией стопы.
Причины плоскостопия: ношение неудобной обуви, а также обуви на высоком каблуке. Как правило, для развития заболевания нужен многолетний подобный опыт, что вовсе не редкость. Последствия могут быть следующими: помимо подвывихов и вывихов случаются нарушения осанки, возможны болезни позвоночника.
В качестве профилактики помогут: босое хождение по ровной поверхности, избавление от неудобной обуви, приобретение и использование специализированных супинаторов.
Что представляет собой плоскостопие
- Остеоартроз (Артроз), а также артрит. Несмотря на то, что названия указных заболеваний достаточно схожи, причины их появления различны. Общее – одно: оба вызывают болезненные ощущения в ногах, а также спине.
Артрит – воспалительная болезнь суставов, признаком которой является, в основном, скованность при движении, так называемая «ватность». В последствии возникает также жжение, кажется будто-то суставы не слушаются. Многие люди списывают данные факты на сон в неудобном положении, что, разумеется, вовсе необоснованно. При появлении первых признаков, особенно людям, находящимся в пожилом возрасте, следует обратиться к врачу.
Артрит суставов: как это выглядит
Остеохондроз – не менее распространен. Заболевание встречается примерно у 60% населения, перешедшим возрастной рубеж в 65 лет. Артроз, о сути, это повреждение костной ткани и хрящей. Проявляется заболевание по-разному: появляются специфические боли, усталость мышц при подъеме и иной нагрузке.
- Пяточные шпоры – это заболевание, которое возникает вследствие солевых отложений. Причиной последних может стать нарушение обмена веществ. Как правило, при этом человеку становится трудно передвигаться. Для облегчения состояния применяют разгрузочный валик.
- Периартрит – также нередкая причина возникновения болей в ногах. При этом поражаются сухожилия и воспаляются суставы.
- Бурсит характеризуется воспалением околосуставной сумки.
- А от сосудистых заболеваний возникают, помимо болей, склеротические изменения сосудов.
Помимо вышеуказанных заболеваний, существуют и другие, которые также могут вызывать острые боли в ногах и иных суставах.
- Миеломное заболевание. По сути – эта болезнь затрагивает, в первую очередь, кровь. При ней прогрессирует рост плазмоцидов. В кости появляются участки, которые заполняются миеломами (клетками ее), что и вызывает болевые ощущения.
- Варикоз. При наличии данного заболевания боли наступают при длительном перемещении и постоянном нахождении в вертикальном положении. Чаще всего больные описывают свои ощущения как тяжесть или чрезмерное утомление.
- Тромбоз вен. Сопровождается острой болью в связи с появлением отечности голени. Нередко боль локализуется и в другие области.
- Полинейропатия диабетическая возникает при наличии сахарного диабета.
- Ишиалгия и люмбоишиалгия сопровождаются ноющей или тянущей болью. Могут возникать на фоне остеохондроза, межпозвонковой грыжи и иных заболеваний.
источник
У пациентов пожилого возраста одними из наиболее частых и распространённых жалоб является болезненность в суставах и мышцах. Боль может быть различного характера, интенсивности, длительности и по-разному реагировать на медикаментозное и другие виды лечения. Не стоит объяснять, что боль мешает жить и качество жизни, соответственно, у таких пациентов ухудшается значительно. Болевой синдром приводит к гиподинамии, а для пожилых людей активность и много движений являются фактором долголетия. При постоянном нахождении в вынужденном положении из-за болей нарушается работа сердечно-сосудистой системы, развивается атония кишечника с нарушением эвакуаторной функции, прогрессирует остеопороз и нейропатия.
Таким образом, понятно, что купирование боли в кратчайшие сроки становится отличным прогностическим признаком. Уменьшение боли в суставах, позвоночнике способствует восстановлению функции самообслуживания, что очень важно в пожилом и старческом возрасте.
Остеопения и остеопороз, которые развиваются со временем в результате потери костной массы и снижения плотности кости, приводят к травмированию и переломам. Чаще всего переломы возникают в области позвоночника, лучевой кости и шейки бедра. Нередкими бывают переломы позвонков компрессионного характера, причём пациенты не всегда связывают их с травмой. Иногда эти переломы диагностируются, как проявления остеоартроза или спондиллёза. Поэтому их выявление происходит совершенно случайно при обследовании или диагностике другого заболевания.
Не стоит думать, что переломы костей у пожилых людей все связаны с остеопорозом. Также переломы могут возникать и при метастазах в кости, остеомаляции, периферической нейропатии, болезни Педжета.
При остеомаляции происходит изменение минерализации кости, что связано с недостаточным содержанием в организме пожилого пациента витамина Д. Думать об остеомаляции можно, когда кальций и фосфаты в крови снижается, повышается уровень щелочной фосфатазы, паратгормона. Пациенты жалуются, что болят кости таза, позвоночника.
Остеопороз может возникать при миеломной болезни. При подозрении на данное заболевание в крови будет снижен гемоглобин и эритроциты, что говорит о наличии анемии, повысится СОЭ, в моче будет обнаруживаться белок. Чтобы подтвердить диагноз на исследование берут костный мозг.
Болезнь Педжета – это патологическое состояние в виде деформирующего остита. Здесь локально поражаются элементы скелета из-за нарушения ремоделирования кости. Остеокласты более активные, чем остеобласты. Симптоматика болезни Педжета представлена:
- Болью в костях, которые поражены патологическим процессом;
- Деформации костей нижних конечностей, позвоночника, от чего болят ноги и спина;
- Остеоартроз вторичного происхождения;
- Переломы;
- Нарушения неврологического характера;
- На рентгене признаки переломов и резорбции кости;
- В крови увеличивается активность щелочной фосфатазы.
Помимо вышеописанных заболеваний у пожилых пациентов боли в костях часто возникают при инфекционном поражении туберкулёзом и остеомиелитом. Проявления туберкулёза чаще можно встретить в позвонках. Костный туберкулёз является диссеминированной формой туберкулёза лёгких.
Остеомиелит возникает из-за транспортировки возбудителя гематогенным путём. Не всегда можно на рентгенограмме определить изменения характерные для туберкулёза и остеомиелита, а вот при сцинтиграфии это более реально.
Происхождение болей в суставах абсолютно различное и нельзя сразу сказать, какое заболевание привело к боли. Это могут быть дегенеративные процессы, метаболические нарушения, воспаление.
В 60-70% у пациентов старше 65 лет причиной боле в суставах является остеоартроз (ОА). Это заболевание постепенно прогрессирует и приводит к нарушению двигательной активности в суставах.

- Механическая болезненность;
- Боль при пальпации;
- Остеофиты и крепитация;
- Рентгенологические признаки в виде сужения суставной щели, остеофитоза и субхондрального склероза;
- Ограничение подвижности.
Критериями ОА тазобедренных суставов определены:
- Боль во время движения;
- Остеофиты и сужение суставной щели на рентгенограмме.
Дифференциальную диагностику в большинстве случаев проводят между ОА и ревматоидным артритом.
Мышечные боли часто бывают симптоматикой заболеваний ревматического происхождения, однако не реже они возникают и при другой патологии – травмы, опухоли, инфекции.
Ревматическая полимиалгия у пожилых пациентов наиболее типична из всех проявлений боли в мышцах и суставах. Отношение заболевания определено к группе системных васкулитов с поражением по большей части околосуставных тканей. Однако при данной патологии не происходит непосредственного поражения мышц.
Ревматическая миалгия имеет место быть, когда присутствуют:
- Боль в области тазового пояса и в проксимальных отделах плечевого;
- Повышение температуры тела, которая не купируется при приёме антибактериальных препаратов;
- Повышение СОЭ;
- Эффект от приёма глюкокортикоидов наступает быстро.
Если эти признаки у пожилого больного присутствуют, необходимо также исключить паранеопластический процесс.
Нередким бывает ситуации сопутствия ревматической полимиалгии и височного артериита. Височный артериит может присутствовать у пациентов с жалобами на невыносимые головные боли, припухлость и боль в височной области, нарушение зрения.
Использование нестероидных противовоспалительных препаратов (НПВП) для купирования болей с позиции появления побочных эффектов и эффективности
Из факторов риска, способствующих развитию побочных реакций во время применения НПВП, выделяют:
- Сердечная недостаточность;
- Артериальная гипретензия;
- Печёночная недостаточность;
- Бронхиальная астма;
- Язвенная болезнь;
- Сочетанный приём нескольких лекарственных препаратов;
- Нефропатия и тромбоцитопатии;
- Приём НПВП в высоких дозировках и инфицирование H. Pylori.
Конечно, пожилые пациенты уязвимы в отношении развития побочных эффектов НПВП.
Самой первой из всех систем поражается пищеварительная. Органом –мишенью НПВП считается желудочно-кишечный тракт. Может поражаться отдельно пищевод, образовываться пептические язвы желудка, возникать поверхностные эрозии кишечника. Неблагоприятными в прогностическом плане являются эрозивно-язвенные дефекты слизистой оболочки ЖКТ у лиц пожилого возраста, так часто развиваются прободения и перфорации.
Под воздействием НПВП также может возникнуть железодефицитная анемия, хотя её появление всё же стоит расценивать, как результат хронических скрытых кровотечений из дефектов слизистой пищеварительного тракта. Эти состояния являются потенциально жизнеугрожающими и должны выявляться и купироваться.
Все НПВП увеличивают опасность развития кровотечений, однако у кетопрофена этот показатель намного ниже остальных собратьев по группе.
Чтобы снизить неблагоприятный эффект НПВП параллельно применяется ингибитор протонного насоса – омепразол. Исследования показали и доказали, что омепразол достоверно снижает риск образования язв, связанных с приёмом НПВП.
Интересен такой факт, что применение НПВП парентерально не приводит к снижению риска язвообразования. При локальном же применении мазей, гелей, кремов риск побочных реакций снижается значительно.
Со стороны сердечно-сосудистой системы во время лечения НПВП пациентов пожилого возраста случаются повышения артериального давления. Этот эффект возникает в связи с инактивированием части принимаемого гипотензивного препарата.

Также при использованиии НПВП могут развиваться нефропатии вплоть до почечной недостаточности, особенно у пожилых.
НПВП могут взаимодействовать с диуретиками (задержка соли и гиперкалиемия), дигоксином (увеличивается содержание сердечного гликозида), антикоагулянтами непрямого действия, противосудорожными препаратами (метаболизм НПВП замедляется).
источник
С возрастом люди все чаще жалуются на такое неприятное недомогание как усталость ног и боли в ногах. У некоторых суставы чувствительны к изменениям погоды, у других жжет стопу после ходьбы. Чтобы уменьшить эти явления или полностью от них избавиться, прежде всего, надо установить их причину. Разобраться в причине болей в ногах может только квалифицированный врач.
Многие пытаются лечить боли в ногах так называемыми общими способами, но это неправильно и время может быть упущено, ведь подобные симптомы в разных проявлениях объединяют около 120 различных болезней связок, суставов, костей и мышц.
Бывали случаи, когда пациент жаловался на характерную для артрита упорную боль в колене, но более глубокое обследование показывало заболевание крови. Также ощущение боли в ногах может возникать вследствие негативных преобразований сосудистой системы.
— Плоскостопие. Одним из довольно распространенных заболеваний ног является плоскостопие. Оно представляет собой базу для развития различных деформаций стопы, заболеваний ног или позвоночника. Результатом плоскостопия у больных часто является искривление пальцев на ногах, а также подвывихи и вывихи стопы. Со временем на больших пальцах образуются косточки, растущие с годами и деформирующие кость.
У больного нередко возникают проблемы с обувью, становится тяжело ходить, появляется ощущение, как будто ноги налиты свинцом. Плоской и сильно распластанной стопе тяжело носить собственное тело, отчего появляются частые боли в области поясницы и в суставах. Плоскостопие относится к разряду тех болезней, которые намного легче предупредить, чем впоследствии лечить.
Многие люди приобретают его из-за того, что долгое время носили неудобную тесную обувь. Плоскостопие в начальной и средней форме поддается корректировке путем подбора правильной обуви и супинаторов, вот почему людям пожилого возраста рекомендуется ходить в уже разношенной обуви, удобной для их стопы. Кроме того, полезно чаще совершать прогулки босиком по мокрому песку и траве в целях укрепления стоп, заниматься специальными упражнениями для тренировки ног.
— Пяточные шпоры. Ещё одним нередким заболеванием являются шипы или пяточные шпоры. Данные образования представляют собой солевые отложения вследствие нарушения обмена веществ. Их появление у пожилых людей часто обусловлено возрастными изменениями и может вызывать довольно ощутимую боль. Ходьбу при таком шипе облегчают специальные разгрузочные валики.
— Артрозы. Артроз или остеоартроз также одно из наиболее распространенных заболеваний, вызывающих у людей пожилого возраста боли в ногах. Существуют две его разновидности. При первом варианте болезни поражаются суставы пальцев рук – они утолщаются и выглядят как барабанные палочки. При второй разновидности артрозов происходят дегенеративные болезненные изменения костно-суставной ткани, развивающиеся на месте ранних травм или вследствие воспалительного процесса.
К примеру, у пациента был перелом лодыжки и поврежденную кость соединили немного неточно, отсюда и началось развитие дегенеративного процесса. Или в юности человек повредил мениск на тренировке, а годам к шестидесяти у него возникает артроз коленного сустава. Так что если в юности или в любом другом возрасте у вас случилась травма, то следует приложить все усилия чтобы попасть к опытному квалифицированному врачу, который минимизирует последствия повреждения. Это позволит избежать некоторых проблем в преклонном возрасте.
Артроз может подступать по-разному: у одних появляется ощущение, что «ноги не идут», у других начинают болеть мышцы и суставы при подъеме по лестнице. При возникновении таких симптомов надо не теряя времени обратиться к грамотному врачу. Для больных артрозом полезна гимнастика. Все упражнения должны быть легкими и не причиняющими боли. Ощущение боли в данном случае означает, что нагрузка превысила предел нужный суставам.
Боль при артрозе в большинстве случаев появляется при различных нагрузках на сустав или во время движения, а при артрите она может возникнуть и в состоянии покоя. По утрам в начале болезни иногда чувствуется боль в кистях рук, с трудом сжимаются пальцы (данный симптом чаще проявляется у женщин, мужчины испытывают подобные ощущения в стопах). Эти боли могут быть временного характера и продолжаться на протяжении нескольких дней, но если они не утихают в течение двух месяцев, то следует обратиться за врачебной помощью.
— Прочие болезни нижних конечностей. Также стоит отметить ещё несколько заболеваний. Периартрит обычно поражает сухожилия и характеризуется незначительным воспалением. При бурсите воспаляются околосуставные сумки. От него, в частности, страдает оболочка под коленной чашечкой. Всегда болят ноги и при сосудистых заболеваниях – эндартериозе, эндартериите, тромбофлебите, которые приводят к склеротическим изменениям сосудов.
Образование: диплом по специальности «Лечебное дело» получен в 2009 году в медицинской академии им. И. М. Сеченова. В 2012 году пройдена аспирантура по специальности «Травматология и ортопедия» в Городской клинической больнице им. Боткина на кафедре травматологии, ортопедии и хирургии катастроф.
6 причин есть корицу каждый день! Невероятная польза корицы.
источник
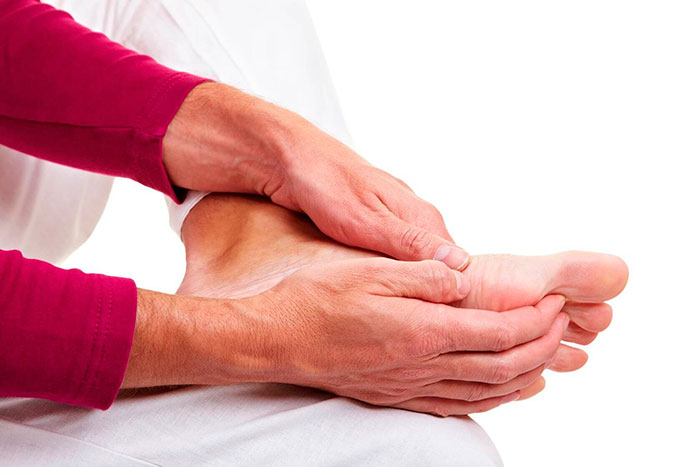
Отечность — нездоровый симптом. Самостоятельным заболеванием это состояние не является, но всегда сигнализирует о неполадках в организме пожилого человека. Отечность представляет собой скопление жидкости в определенной части тела. Пожилых людей чаще всего беспокоят отеки в области ног: стопе, щиколотке и коленях. Не стоит бояться этого симптома — просто надо сделать выводы о возможных заболеваниях и приступить к их лечению.
Чаще всего это сигнал о появлении хронических заболеваний, характерных для пожилого возраста. Неспособность сердца прокачивать тысячи литров крови, как в былые времена, ведет к накоплению и застаиванию жидкости ниже пояса. При хронических заболеваниях сердечно-сосудистой системы могут быть отеки и в области коленей, и в щиколотках, отекают даже пальцы ног.
Проблемы с почками – запущенный пиелонефрит, гломерулонефрит, мочекаменная болезнь – тоже могут давать отеки. Часто встречается вариант, когда из-за сахарного диабета второго типа начинается отмирание клеток почек, прогрессирует почечная недостаточность — одна серьезная болезнь влечет за собой другую, не менее страшную. В обоих этих случаях пациент будет страдать от отечности нижних конечностей. И при диабете, и при почечной недостаточности это частый и показательный симптом при лечении.
Фото отечности ног у пожилых людей:
Вот наиболее частые, относительно безопасные причины отечности нижних конечностей в пожилом возрасте:
- следы после ношения тугих носков, одежды или обуви;
- задержка воды в тканях вследствие хронических заболеваний;
- долгое нахождение ног в положении выше области сердца;
- варикозное расширение вен затрудняет кровоток и приводит к отечности;
- большое количество съеденной накануне соленой и острой пищи;
- чрезмерное алкогольное возлияние способно задержать до трех лишних литров жидкости в организме.
Если организм здоров — вся отработанная вода через капилляры должна транспортироваться из межклеточного пространства по венозному руслу. Этому процессу могут препятствовать проблемы с давлением крови в периферических сосудах, с проницаемостью стенок сосудов. На процесс задержки жидкости влияет также усвоение белков и наличие натрия в крови.
Отечность ног у пожилых людей (причины и лечение рассматриваем в данном материале) может возникать не только вследствие задержки воды, но и из-за нарушения оттока лимфы. Такой процесс в медицине называется лимфостазом. В процессе сбоя оттока лимфатической жидкостной субстанции у пожилых людей могут сильно отекать стопы и щиколотки.
Лимфатический отек стопы называют лимфедемой. Исходя из статистики, можно назвать этот симптом довольно редким. Всего около 7% пожилых людей и 3% молодых страдают от хронического лимфостаза.
Потеря былого тонуса и проходимости лимфотических сосудов наблюдается при лимфадените и приводит к их расширению. В итоге нарушается нормальная работа клапанов других сосудов. В итоге происходит застой лимфы и появляется сильная отечность. Такие процессы медики обычно связывают со сбоями в работе почек и сердечно-сосудистой системы.
При неправильном лечении этот недуг может прогрессировать, ноги будут все менее подвижны и дело может закончиться для пациента пожизненной инвалидностью.
Заболевания почек — самая распространенная причина отекания ног у пожилого человека. Лечение в таких случаях проводится серьезное. Для начала надо лечь в стационар — там с помощью особых анализов, суточного сбора мочи врачи выяснят, насколько почки сохранили свою функцию. Чаще всего больному человеку прописывают строгую диету с пониженным содержанием соли и белка (стол № 7). Если обнаружено воспаление в тканях почек — необходима антибактериальная терапия. Если есть камни — прописывается мочегонное и в некоторых случаях — оперативное лечение. Если дело дошло до почечной недостаточности — то необходим гемодиализ. Не следует бояться проблем с почками — чем быстрее пациент обратится к врачу, тем легче и успешнее пройдет лечение.
Препараты для лечения отечности ног у пожилых людей при проблемах с почками: «Канефрон», «Урсофальк», «Ренель», «Фитолизин». О приеме любого лекарства надо сначала посоветоваться с лечащим врачом-терапевтом или нефрологом.
Список самых распространенных причин, почему отекают ступни ног у стариков:
- Заболевания кровеносных сосудов, острые и хронические расстройства венозного кровотока.
- Проблемы с суставами — полиартриты, остеоартрозы.
- Болезни внутренних органов, обусловленные недостаточным кровообращением, — патологии сердца, печени, эндокринные нарушения.
Отечность ног у пожилых людей, в частности стоп, нельзя пускать на самотек. Само собой такое состояние не пройдет, будь то нарушение водно-солевого баланса или лимфостаз. Обязательно стоит проконсультироваться, как минимум, с терапевтом и сдать основные анализы крови и мочи.
Диабет — неизлечимое заболевание, для которого характерен раз и навсегда нарушенный углеводный обмен. Отеки при сахарном диабете — частый спутник. Обычно страдают не только нижние конечности, но и руки, лицо.
Отечность ног у пожилых людей и посинение конечностей при диабете чаще характерно для течения заболевания первого типа. Будьте внимательны: посинение участков тела также характерно для микроинсультов. Если больному тяжело дышать и говорить — не мешкайте и срочно вызывайте скорую помощь!
Лечение отечности ног у пожилых людей при покраснении конечностей должно проводиться под присмотром врачей. Покраснение и появление сосудистой сетки характерно для диабетиков второго типа. Но иногда это может быть просто проявлением хронической венозной недостаточности.
Это явление носит в медицине название сердечные отеки. Характерно для мужчин старше шестидесяти лет и женщин старше сорока. Это результат нарушения нормальной концентрации компонентов крови и скачков артериального давления. Такие проблемы начинаются из-за нарушения кровообращения. Жидкость, благодаря воздействию силы тяжести, стекается к наиболее низко расположенным частям тела. Если человек долго стоит — это ноги, если лежит — голова и внутренние органы, если сидит — копчик.
Лечение причин отеков ног у пожилого человека возможно только после постановки точного диагноза. Со стороны сердечно-сосудистой системы это могут быть кардиомиопатии различного генеза, ревматизм, амилоидоз, «легочное сердце», аритмии, кардиосклероз, врожденные пороки сердца.
Для установления точных причин отеков ног у пожилых людей и дальнейшего лечения необходимо для начала обратиться к участковому терапевту. Он назначит минимум анализов — биохимический анализ крови, общий анализ мочи, УЗИ почек и органов пищеварительного тракта. Наверняка какой-то показатель в анализах будет отклоняться от нормы.
После этого терапевт даст направление:
- к нефрологу – если будут повышены показатели креатинина или мочевины, в моче будет осадок, лейкоциты или белок,
- к кардиологу — если пациент жалуется на боли в сердце,
- к эндокринологу — если будет нарушен уровень сахара в крови.
Убрать задержку жидкости очень просто с помощью особого питания. Если нет каких-то серьезных патологий, то просто снизьте до минимума соль в рационе. Полностью придется вычеркнуть острые и соленые блюда, консервы, чипсы, пиво, алкогольные напитки, жареные орешки. Также надо сократить употребление жареной пищи.
Отдавать предпочтение следует постному мясу, тушеным и пареным овощам без добавления соли и специй. В каши тоже не стоит добавлять соль. Одна только диета — уже часть лечения отеков ног у пожилых людей. Причины могут быть различны, но налаживать питание придется в любом случае.
Оптимальный рацион для лечения отеков ног у пожилых людей, причины которых в задержке жидкости:
- Завтрак — овсяная каша без соли, на воде или обезжиренном молоке. Для вкуса можно добавить ложку меда, сухофрукты.
- Перекус — один банан (поможет восполнить запасы калия для нормальной работы сердечной мышцы) или яблоко. Можно съесть горсть сырых орехов, главное — не жареных и не соленых.
- Обед — овощной суп из картофеля, цветной капусты и зелени. Гуляш из куриного филе. Соль можно добавить в бульон — совсем немного, чтобы возможно было есть без отвращения.
- Перекус — пачка обезжиренного творога (источника кальция, белка, незаменимых аминокислот).
- На ужин — обезжиренное молоко с 50 г цельнозернового хлеба. Можно запечь любимую рыбу в фольге, сделать стейк из индейки. Все без добавления соли, масел, жиров, специй, сыра.
Мочегонные препараты по принципу воздействия бывают:
Старики часто покупают дешевые диуретики, такие как «Фуросемид», «Торасемид», «Верошпирон». Постарайтесь объяснить своим пожилым родственникам, что эти препараты опасны для здоровья и относятся к классу устаревших лекарственных средств со множеством побочных эффектов. Прежде чем бездумно глотать диуретики старого поколения, надо провести диагностику и установить причину отеков ног у пожилых людей.
Отеки чаще всего возникают в результате нарушения деятельности сердечной мышцы или мочевыводительной системы. Для устранения поможет только комплексное лечение, избавление от основного заболевания. Наиболее популярными медицинскими препаратами при сердечных отеках ног считаются:
- диуретики («Пиретанид», этакриновая кислота);
- кардиальные тиазиды («Дихлотиазид»);
- петлевые мочегонные средства.
При отеках по причине варикозного расширения вен прописывают лекарства для разжижения крови. Например, «Кардиомагнил», «Детралекс», «Эскузан».
В домашних условиях тоже можно весьма эффективно провести лечение. Существует множество народных рецептов с мягким мочегонным эффектом, способствующих разжижению крови.
Народные средства от отеков ног у пожилых людей, причины которых в задержке жидкости, представлены далее:
- Каждый вечер принимать ванночки для ног с солью, содой и настоями трав (клевера, ромашки, одуванчика). Такие процедуры помогут снять усталость ног и будут особенно эффективны для пожилых людей, которые ведут активный образ жизни и много часов проводят стоя или сидя.
- Налаживает водно-солевой баланс отвар льняного семени. Запарьте кипятком чайную ложку, дайте настояться. Принимайте по полстакана за полчаса до еды — через месяц отечность конечностей станет гораздо менее выражена.
- Если вкус отвара льняного семени кажется непереносимым — попробуйте инжир. Его настой обладает аналогичными свойствами. Кроме того, благотворно влияет на отток желчи и в целом общеукрепляюще воздействует на организм.
- Добавляйте в свой привычный чай веточку мяты. Отвар этого растения обладает кроверазжижающими свойствами и способствует предотвращению отеков ног.
- Старайтесь при отдыхе слегка приподнимать ноги: подкладывать под них подушку или валик. Это поспособствует оттоку крови от нижних конечностей и снижению их отечности. Можно попросить кого-либо сделать легкий массаж стоп, разогнать кровь — это очень полезно.
- Отвар из петрушки, шиповника, медвежьих ушек обладает отличными мочегонными свойствами. Можно смешать измельченные сухие листья и плоды этих растений в равных пропорциях (например, по одной столовой ложке), а можно использовать настой только одного шиповника или только петрушки. Главное — принимать такой отвар ежедневно на протяжении хотя бы двух недель. Задержка жидкости станет меньше, и отечность тоже частично сойдет.
источник
Боль в ногах – одна из самых частых жалоб пожилых людей. В той или иной форме заболеваниями ног страдает около 50% возрастных пациентов. Болевой синдром не только значительно ухудшает качество жизни, но и резко ограничивает двигательную активность пожилых людей, тем самым усугубляя течение сопутствующих болезней, затрудняет способность к самообслуживанию, нарушает его социальные взаимодействия.
Причины болей в ногах разнообразны и могут затрагивать как костно-мышечную систему, так и стать следствием сосудистых и нервных заболеваний.
Болезни сосудов
Болезни нервной системы
Раньше эта болезнь называлась «остеоартроз», но поскольку в ее развитии обязательно присутствует вялотекущее хроническое воспаление, в современной литературе используют название «остеоартрит». Это самая частая причина боли в ногах у пожилых, и связана она с дегенеративно-дистрофическими изменениями в суставах. Характерные признаки боли при остеоартрозах:
- наличие стартовой боли (возникающей в начале движения);
- ночные боли;
- усиление боли при длительной нагрузке на сустав;
- отсутствие или уменьшение болевых ощущений в покое и при пассивных движениях в суставе.
Наблюдается усиление болевого синдрома при смене погоды. При прогрессировании артроза развиваются деформации и контрактуры. Характерной особенностью является периодическое заклинивание в суставе.
Боль локализуется в области паховой складки, распространяется по переднебоковой поверхности бедра и отдает в коленный сустав и ягодицу. В начале заболевания болевые ощущения возникают лишь после значительной физической нагрузки и быстро проходят после отдыха, несколько затруднен подъем по лестнице.
По мере прогрессирования заболевания появляются стартовые боли при вставании, в начале ходьбы, резком изменении положения тела. Больные заметно прихрамывают, вынуждены использовать трость. Постепенно развивается ограничение подвижности в суставе — больному сложно отводить, сгибать ногу, выполнять вращательные движения.
Последняя стадия коксартроза сопровождается сильнейшей болью в тазобедренном суставе, усиливающейся при незначительных движениях. Из-за развившейся мышечной контрактуры возможны лишь качательные движения в суставе. Отмечается укорочение пораженной конечности, нога фиксирована в патологическом положении – приведена и развернута наружу.
В начале заболевания беспокоят периодические боли в коленном суставе различной интенсивности при ходьбе вниз по лестнице, при вставании со стула, в сырую и холодную погоду. При присоединении синовиита (воспаления суставной сумки) боли становятся острыми, развивается отек. Движения в суставе сопровождаются хрустом. Боль усиливается при пальпации и смещении надколенника, при ротации голени. Периодически развивается заклинивание в суставе – резкое ограничение его подвижности. Со временем сустав деформируется. Ходьба становится мучительной.
Артроз голеностопного сустава.
Для начальной стадии характерно появление небольшого отека и умеренной боли по передней поверхности сустава и в области лодыжек во второй половине дня, позднее боли становятся постоянными, при ходьбе слышен хруст, периодически сустав заклинивает. В исходе заболевания подвижность сустава резко ограничивается.
Лечение этой патологии начинают с нестероидных противовоспалительных: парацетамола, ибупрофена, нимесулида. Довольно часто рекомендуют и хондропротекторы: глюкозамин и хондроитин, как по отдельности, так и в комбинации. Но к этим препаратам отношение неоднозначное: в 2014 году они были удалены из европейских рекомендаций по лечению остеоартрита после пересмотра данных исследований, а в американские никогда не включались, так как эксперты США не сочли убедительными доказательства эффективности. Тем не менее, в российские клинические рекомендации хондропротекторы входят, стоит ли их принимать – вопрос взаимного доверия врача и пациента. Считается, что действие препарата развивается минимум в течение месяца, а курс лечения – 3 месяца с перерывом в полгода.
Артрит – воспаление сустава и околосуставных тканей.
Боль при воспалении постоянная, усиливается при активных и пассивных движениях в суставе. Болевой синдром сопровождается отеком, гиперемией (покраснением) и локальным повышением температуры над пораженным суставом.
У людей пожилого и старческого возраста среди воспалительных заболеваний суставов наиболее распространены ревматоидный артрит и подагра.
Ревматоидный артрит
Системное заболевание соединительной ткани с преимущественным поражением суставов. Чаще встречается у женщин.
Деформация пальцев стоп при ревматоидном артрите
Это аутоиммунная патология, при которой организм воспринимает собственные ткани как чужеродные. Возникает она после перенесенной ангины: антигены бета-гемолитического стрептококка, вызывающего эту болезнь сходы по структуре с белками соединительной ткани.
Для ревматоидного артрита характерно симметричное поражение суставов, при этом первыми в процесс вовлекаются мелкие суставы кистей и стоп. Больные отмечают утреннюю скованность, которая длится не менее часа. Воспаляются одновременно 3 и более суставных зон.
Лечение ревматоидного артрита пожизненное. Назначаются нестероидные противовоспалительные: диклофенак, ибупрофен, нимесулид.
Воспаление суставов, обусловленное отложением кристаллов мочевой кислоты. Страдают преимущественно мужчины. Это врожденное нарушение обмена веществ, передается по наследству, но может проявляться с разной степенью интенсивности.
Так выглядит конечность при подагрическом приступе
Для подагры характерно развитие моноартритов, реже отмечается несимметричное воспаление нескольких суставов.
Классическая подагрическая атака протекает с воспалением плюснефалангового сустава большого пальца стопы, реже воспаление развивается в голеностопном, коленном, лучезапястном суставе. Вечером или ночью возникает острая нестерпимая боль в суставе, которая усиливается при малейшем движении, касании одеяла. Боль практически не реагирует на прием противовоспалительных препаратов. Кожа над суставом натянута, блестящая, ярко-красная, позже приобретает цианотичную (синюшную) окраску, отмечается умеренный отек мягких тканей. Первые приступы могут длиться несколько дней, потом их продолжительность увеличивается, порой до нескольких недель.
Приступ провоцируют погрешности в диете (употребление алкоголя, мяса, шоколада, кофе и других продуктов, богатых пуринами). Но вызвать обострение может и переутомление, эмоциональный стресс или простуда.
При хроническом течении подагры вокруг суставов формируются характерные подкожные узелки – тофусы. Они могут вскрываться с выделением меловидных кристаллов – отложений уратов.
Острый приступ снимают колхицином: по 1 мг внутрь каждые 2 часа до исчезновения симптомов или появления тошноты. Максимальная дозировка – 7 мг за 48 часов. Также рекомендуются нестероидные противовоспалительные – на 2 – 3 дня. Врач может провести аспирацию (откачивание) синовиальной жидкости, после чего в сустав вводятся кортикостероиды (преднизолон). Возможно, что дополнительно понадобятся рецептурные обезболивающие.
Во время приступа пациенту необходим покой и обильное питье. На время обострения отменяются средства для снижения концентрации мочевой кислоты в крови (о которых будет рассказано далее).
При подагре очень важна диета: исключается жирное мясо и субпродукты (мозги, печень, почки); мясные и рыбные бульоны, сыры, колбасы, мясные и рыбные консервы, икра, копчености. Запрещены также бобовые, малина, брусника, щавель, шпинат, хрен, горчица. черный перец, шоколад, какао, крепкий чай и кофе.
Осторожно нужно относиться и к лекарствам: категорически противопоказаны при подагре препараты кальция, спровоцировать приступ может прием мочегонного.
Рекомендуется обильное питье, в том числе щелочные минеральные воды.
Лекарственную терапию подагры должен назначать врач. Обычно применяются пробенецид, сульфинпиразон, аллопуринол. В первые недели после начала терапии, направленной на снижение количества мочевой кислоты в крови может возникать обострения – в этом случае прием препаратов не прекращается. Постоянная терапия не только предупреждает подагрические приступы, но и защищает почки от образований уратных камней, а также способствует рассасыванию тофусов (если они не успели сформировать плотную соединительнотканую оболочку).
Плоскостопие у пожилых людей в большинстве случаев связано со слабостью мышц стопы, связочного аппарата, костей.
Беспокоит боль в области свода стопы и в мышцах передней поверхности голени, которые возникают к концу дня или после длительной нагрузки.
У женщин частой патологией является поперечное плоскостопие с отклонением большого пальца стопы кнаружи (вальгусная деформация). Заболевание в большинстве случаев связано с ношением узкой обуви на высоком каблуке в подростковом и среднем возрасте.
Поперечный размер стопы при этом увеличивается, по внутреннему краю стопы отмечается значительное выпирание головки I плюсневой кости. В районе II и III пальцев формируется натоптыш. При ходьбе в области натоптыша возникает острая боль.
Чтобы облегчить состояние при плоскостопии можно использовать специальные ортопедические стельки для обуви.
Ревматическая полимиалгия — системное воспалительное заболевание неясной этиологии, встречающееся у людей пожилого возраста, характеризующееся болями и скованностью мышц. Пик заболевания приходится на возраст 65-75 лет. Значительная часть случаев ревматической полимиалгии связана со злокачественными новообразованиями внутренних органов, поэтому данную патологию часто рассматривают в рамках паранеопластического синдрома.
Заболевание характеризуется поражением синовиальной оболочки, суставной капсулы, фасций, сухожилий.
Симптомы возникают остро. Пациент ложится в постель здоровым, а утром не может подняться с кровати из-за сильной боли и скованности в суставах. Боль всегда двухсторонняя, режущего, тянущего характера, локализуется в тазобедренных суставах и мышцах бедра, обязательным условием является одновременное поражение шеи или плечевого пояса. Заболеванию часто предшествует лихорадка, которая сохраняется и к моменту появления боли. Болевые ощущения уходят в состоянии покоя, а при движениях усиливаются, по утрам отмечается скованность в суставах. Часто боль беспокоит и ночью, нарушая при этом сон.
Из общих симптомов наблюдается снижение веса вплоть до истощения, отсутствие аппетита, общая слабость, нередко развивается депрессия. Длительность заболевания не менее 2-х месяцев.
Лечение – длительный (не менее 8 месяцев) курс низкодозированных кортикостероидов (преднизона и т.д.). При необходимости крус лечения может быть продлен до 2 лет.
Эта патология может быть отнесена к болезная, поражающим костно-мышечную систему лишь косвенно. Миеломная болезнь – злокачественное заболевание крови, при котором отмечается избыточный рост плазмоцитов в костном мозге. В большинстве случаев множественная миелома развивается в пожилом возрасте, чаще у мужчин.
Рентгенограмма таза при миеломной болезни: видны множественные округлые участки остеопороза
При этом заболевании в костях образуются участки деструкции, заполненные клетками миеломы, что проявляется болевым синдромом.
Боль локализуется в бедренных и тазовых костях. Она не постоянная, возникает самопроизвольно при движениях и пальпации, усиливается в положении лежа.
При поражении опухолью поясничного отдела позвоночника с ущемлением нервных корешков, болевой синдром развивается по типу люмбоишиалгии: боль в пояснице отдает по ходу ноги.
Кроме бедренных костей и позвоночника поражаются ключицы, грудина, ребра, лопатки, плечевые кости. При прогрессирующем течении возможны спонтанные переломы костей, при этом боли становятся постоянными.
Заболевание протекает с лихорадкой, выраженным интоксикационным синдромом. В анализе крови отмечается резкое ускорение СОЭ, увеличение уровня белка с нарушением соотношения его фракций. Появляется белок в моче.
На рентгенограмме появляются признаки остеопороза, заметны округлые дефекты костей.
Лечение миеломной болезни – прерогатива гематолога-онколога.
При хронических заболеваниях вен болевой синдром появляется рано и на начальных стадиях является единственным симптомом, что значительно затрудняет диагностику.
Боль в икрах появляется или усиливается к концу дня, после длительного пребывания на ногах, или сидя, носит распирающий характер. Воздействие тепла (горячие ванны, жаркая погода, баня, теплый пол) провоцирует боль. Болевой синдром часто сопровождается неприятными ощущениями «мурашек», неопределенным дискомфортом, ощущением жара в конечностях.
Боль при венозной недостаточности проходит после прогулки или гимнастики: работа мышц улучшает венозный отток.
Варикозная болезнь.
Боль в ногах при варикозном расширении вен, как правило, нарастает к вечеру, а также при длительном нахождении в вертикальном положении. Иногда пациенты описывают ее как тяжесть или чувство распирания. Ночью нередко беспокоят судороги в мышцах голеней.
«Паучки» и «звездочки» — первые признаки варикозной болезни
На коже голеней и бедер расширенные вены выглядят как сосудистые «звездочки» или небольшие внутрикожные узелки, в тяжелых случаях под кожей отчетливо видны крупные извитые венозные стволы, выбухающие узлы.
Основной метод лечения варикозной болезни – постоянное ношение компрессионных гольфов или чулок (в зависимости от распространенности поражения вен). Компрессионный трикотаж становится своего рода протезом для венозной стенки, поддерживая сосуды в тонусе и не позволяя крови застаиваться. Как дополнительное средство могут быть полезны флеботоники — препараты для приема внутрь (детралекс, венотоник и др.). Обычно их назначают летом, когда многие пациенты отказываются от компрессионного белья, курсом в 1 – 3 месяца. Местные средства – кремы, мази – при варикозной болезни неэффективны, хотя могут приносить временное облегчение за счет охлаждающего действия.
Единственный способ окончательно избавиться от варикозных вен – удаление либо склерозирование пораженного сосуда. Восстановить уже измененную структуру венозной стенки невозможно.
Посттромбофлебитический синдром/
Развивается после перенесенного тромбоза глубоких вен. Боль в пораженной ноге неинтенсивная, тупая, тянущая, усиливается при длительном пребывании на ногах. Нередко ночью появляются судороги в икроножных мышцах. К концу дня нарастают отеки, которые уменьшаются, но полностью не проходят после ночного сна. Со временем могут появиться трофические язвы.
В зависимости от уровня поражения вен боль и отек могут локализоваться на стопе и голени или захватывать всю ногу. У 70 % пациентов развивается вторичное варикозное расширение вен.
Таким пациентам необходимо диспансерное наблюдение флеболога. Кроме компрессионного белья и лечебной физкультуры назначают флеботоники.
Довольно распространенное заболевание у лиц старшей возрастной группы, особенно при сопутствующей патологии системы кровообращения, при сахарном диабете, злокачественных опухолях, ожирении.
Тромбоз глубоких вен голени сопровождается возникновением резкой боли, чувства напряжения и распирания в конечности, выраженным отеком голени. Отмечается ухудшение общего состояния больного, повышается температура. При тромбозе бедренной вены отек распространяется выше коленного сустава. При илеофеморальном тромбозе боль и отек локализуются в области икры, на передневнутренней поверхности бедра и достигает паховой складки и переходит на ягодицу. Пораженная конечность увеличена в объеме, цвет кожи от бледного до синюшного, поверхностные вены расширены, набухшие.
Через 3-4 дня боль и отечность постепенно спадают. Из-за затруднения оттока крови по глубоким венам, происходит переполнение поверхностных вен, что проявляется усилением венозного рисунка на пораженной конечности.
В некоторых случаях тромбоз глубоких вен голени в первые двое суток протекает скрыто. Отмечаются лишь незначительные боли в икроножных мышцах, которые нарастают при движениях и пальпации. Наблюдается небольшой отек в нижней трети голени.
Характерным симптомом тромбоза глубоких вен является резкое усиление боли при тыльном сгибании стопы.
Необходима срочная госпитализация, постельный режим, курс антикоагулянтов (гепарин, варфарин), дозировки которых должен подбирать врач под контролем состояния свертывающей системы крови.
Развивается у мужчин старше 40 лет вследствие атеросклероза артерий.
Классическим симптомом болезни является «перемежающая хромота». Суть этого симптома заключается в том, что больной проходит определенную дистанцию, после чего в пораженной конечности развивается сильная боль, заставляющая его остановиться. После отдыха болевые ощущения уходят, и пациент продолжает движение до следующего приступа. Если в начале заболевания больной может пройти без остановки более 1000м, то по мере прогрессирования — это расстояние сокращается до 25м. На последних стадиях сильная боль беспокоит и в покое, для ее облегчения больные занимают вынужденное положение – лежа с опущенной ногой.
Кроме болей, беспокоит зябкость, судороги, парестезии в пораженной конечности. Кожа становится бледной или мраморной, холодной на ощупь, позже присоединяются трофические нарушения в виде сухости, шелушения, нарушением роста волос и ногтей. На поздних стадиях на пораженной ноге появляются глубокие болезненные трещины, язвы, постепенно развивается гангрена.
Чтобы замедлить прогрессирование болезни рекомендуют нормализовать питание, отказаться от курения и алкоголя. Назначаются препараты для коррекции артериального давления, средства для снижения уровня холестерина крови (статины). Для уменьшения вязкости крови рекомендуют антиагреганты (ацетилсалициловая кислота), для улучшения микроциркуляции – средства на основе никотиновой кислоты, спазмолитики.
Хирургическое лечение может быть направлено на восстановление просвета артерии (установка стента) либо создание обходных путей кровотока (шунтирование).
В результате закупорки просвета сосуда тромбом или эмболом нарушается проходимость артерий и развивается острая ишемия тканей. Чаще всего тромбозы встречаются у лиц с заболеваниями сердечно-сосудистой системы, сахарным диабетом, облитерирующим атеросклерозом, при переломах конечностей.
Боль острая, возникает внезапно в одной из конечностей, спустя 2-4 часа она несколько слабеет, а к болевым ощущениям присоединяется онемение, похолодание и выраженная слабость в ноге. Кожа на пораженной конечности мертвенно-бледная, по ходу вен из-за их запустевания отмечаются характерные впавшие бороздки, нарушается чувствительность. Больной не может встать на ногу. В тяжелых случаях развивается мышечная контрактура с резким ограничением пассивных движений в суставе.
Необходима срочная госпитализация и назначение тромболитических препаратов.
Болевой синдром, связанный с ущемлением нервов может развиваться на фоне остеохондроза, при межпозвонковых грыжах, синдроме грушевидной мышцы, компрессионных переломах, связанных с остеопорозом.
Отмечается глубинная тупая тянущая или ноющая боль в ноге и пояснице, которая усиливается при резких движениях, перемене положения туловища, при длительной вынужденной позе, и уменьшается в горизонтальном положении. В зависимости от уровня поражения боль может распространяться по задней поверхности бедра до подколенной ямки или захватывать всю ногу, достигая большого пальца стопы.
При ходьбе больной щадит ногу. Нередко из-за боли пациенты не могут сидеть.
Возникновению болевого синдрома часто предшествует подъем тяжестей, работа в согнутом положении.
При необходимости назначается постельный режим. Если это невозможно, облегчить состояние помогает ортопедический корсет. Назначаются нестероидные противовоспалительные, местно – согревающие мази.
Симптомы нарастают соответственно возрасту больного и стажу его заболевания. При сахарном диабете страдают мелкие сосуды, нарушение микроциркуляции приводит к нарушению питания нервных волокон и, в конечном счете – их гибели.
Первые симптомы диабетической полинейропатии
Поражаются в первую очередь дистальные отделы ног (пальцы, стопы, голени).
Беспокоит онемение, чувство ползания мурашек, жгучая боль в обеих ногах, которая усиливается во время ночного сна и при ходьбе. Больной перестает чувствовать прикосновения. Развивается мышечная слабость, нарушается походка. Возможны судороги.
Эффективное лечение диабетической полинейропатии невозможно без нормализации уровня сахара крови. Кроме этого назначают витамины группы B, антиоксиданты (альфа-липоевую кислоту), препараты магния и цинка.
Боли в ногах могут быть признаком множества совершенно различных заболеваний, и перечисленными патологиями возможные причины не исчерпываются. Поэтому не нужно ставить себе диагноз самостоятельно – необходимо обследоваться и только после определения причины боли начинать лечение.
источник