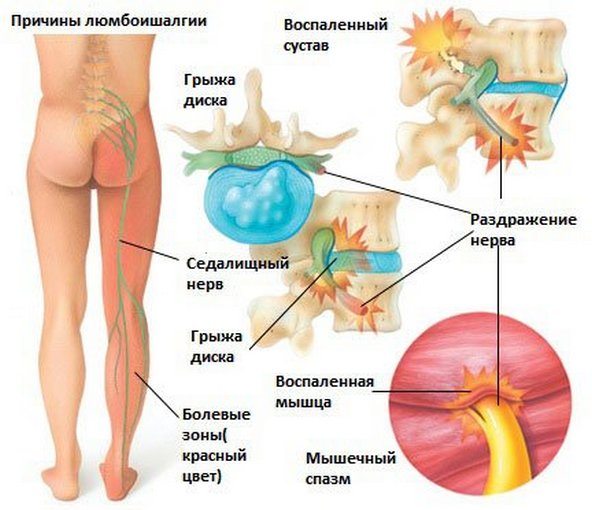
Любая боль, возникающая без видимых на то причин, должна сразу же насторожить страдающего ею человека. Но ничто не может болеть просто так. Особенно должны волновать те случаи, когда боль возникает в одном месте, а перетекает или отдает в другое. Например, отдающая в правую или левую ногу возникающая острая боль в пояснице.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
С первыми признаками начавшегося заболевания человек теряется и не знает, как быть в той или иной ситуации, к какому врачу обращаться и что является причиной. Наиболее распространенными в таких ситуациях становятся обращения к неврологу, ортопеду, ревматологу, остеопату, гинекологу. Иногда обращение не заканчивается одним специалистом, и просить о помощи приходится сразу нескольких докторов одновременно.
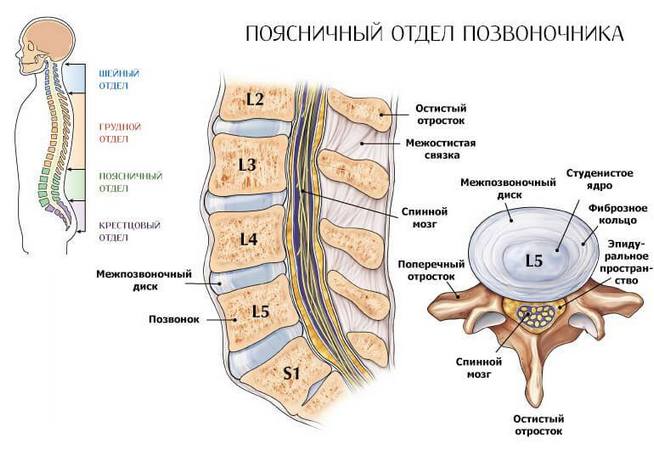
Причины возникновения боли в пояснице, отдающей в правую или левую ногу или сразу в обе ноги, различны и зависят от того, в каких ситуациях она возникает, как долго болит поясница, каков характер боли и т. д.
Боль в пояснице, отдающая в ногу, может возникнуть по следующим причинам:
- Межпозвоночная грыжа.
- Опухоли спинного мозга.
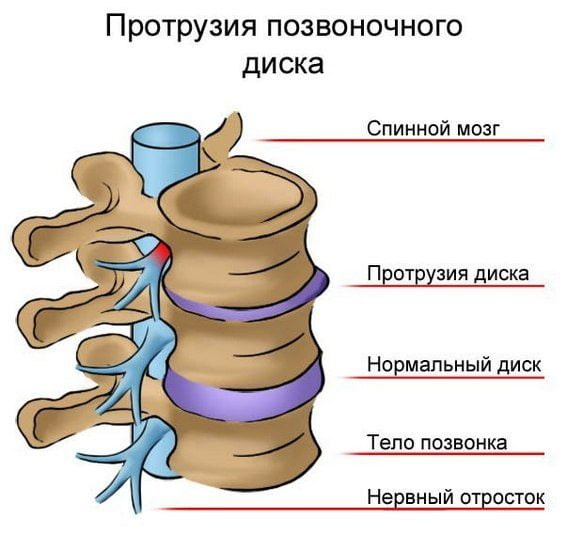
- Протрузия межпозвоночных дисков.
- Васкулит седалищного нерва.
- Нейропатия грушевидных мышц.
- Защемление бедренных нервов.
- Онкология половых органов у женщин.
- Остеопороз.
- Врожденные деформации позвоночного столба.
- Фасеточный синдром.
Это далеко не полный список причин, вызывающих неприятные ощущения в поясничном отделе позвоночника, отдающих в ногу слева или справа. Причины очень серьезны и требуют срочного визита к врачу и качественного лечения, которое назначит врач, досконально изучивший проблему и причины.
По тому, что именно стало причиной возникшей боли в пояснице, в какую часть ноги она отдает, каков ее характер, можно говорить о конкретной причине возникновения болевых ощущений.
- Боль в поясничном отделе с отдачей в бедро говорит о том, что ее причиной стала либо межпозвоночная грыжа, либо протрузия (то есть набухание). Если же боль сопровождается повышенным потоотделением, то это говорит об опухолях спинного мозга или о травмах седалищного нерва.
- Боль в пояснице, которая отдает в ногу сзади, свидетельствует о защемлении седалищного нерва.
- Боль в пояснице, отдающая в ногу сбоку (лампасовидная боль), говорит о межпозвоночных грыжах, защемлении нервных корешков спинного мозга, слабости мышц бедра.
- Поясничная боль с отдачей в переднюю сторону бедра является следствием поражения бедренного нерва.
- Тупая боль в пояснице и колене одновременно свидетельствует об онкологических заболеваниях внутренних половых органов, артрозе тазобедренного сустава.
Многолетняя практика врачей, занимающихся лечением опорно-двигательного аппарата, показала, что наиболее часто встречающимися заболеваниями, связанными с невралгиями в поясничном отделе позвоночника, отдающими в ногу, являются такие:
- ишиалгия – сдавливание нервных корешков крестцовой области позвоночника. Боль возникает в пояснице и отдает в ягодицы и колено;
- люмбоишиалгия – сдавливание нервных корешков всего позвоночного столба. При таком явлении боль локализуется в пояснице и распространяется вверх по позвоночному столбу, заканчиваясь в ноге чуть ниже бедра. Люмбоишиалгия может быть следствием многих ортопедических и ревматических заболеваний (остеохондроза, хондроза, ревматизма);
- радикулит является следствием люмбоишиалгии и ишиалгии. Характер невралгии при радикулите пояснично-крестцовой области – острая, простреливающая боль в области поясницы, иногда отдающая в правую или левую ногу. Возникает после длительного переохлаждения, физических, резких движений, нагрузок, подъема тяжестей;
- соматические заболевания (урологические и гинекологические). Часто проблемы в пояснице при урологических или гинекологических заболеваниях начинаются в области паха; боль перетекает в поясницу и ноги.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Невралгия в пояснице – явление, широко распространенное и достаточно подробно изученное. Поэтому современная медицина обладает разными способами лечения подобных патологий. После первичного осмотра врача назначаются анализы для определения диагноза. На осмотре доктор определяет, справа или слева появляется напряжение в ноге, в какой именно части конечности, выясняет причины, спровоцировавшие боль.
Лечение назначается только после постановки диагноза!
Если причины ортопедические, ревматические, то обычно назначается курс, состоящий из следующих препаратов:
После снятия воспаления, боли, расслабления мышц, восстановления нормального кровообращения в тканях лечение продолжают:
- физиопроцедурами;
- массажем;
- лечебными ваннами (йодобромные, грязевые, сероводородные);
- лечебной гимнастикой.
При неортопедических причинах возникновения неприятных ощущений в пояснице определяются сначала причины, а затем назначается лечение у врача той области, проблемы в которой были найдены.
Большую роль играет профилактика заболеваний опорно-двигательного аппарата. Хорошо сказываются на самочувствии пациентов:
- Использование ортопедических матрасов и подушек.
- Ведение здорового образа жизни.
- Прогулки на свежем воздухе.
- Плавание.
- Конные прогулки.
- Ежедневные физические упражнения.
- Соблюдение режима дня.
- Сезонный прием витаминов и минералов (весной и осенью).
Физические упражнения очень важны как при болях в поясничном отделе позвоночника, так и для профилактики различных заболеваний спины.
Одновременная боль в ноге, справа или слева, и пояснице – повод обратиться за медицинской помощью как можно раньше, не дожидаясь, что она пройдет сама по себе. Можно временно помочь себе самостоятельно, если проблема застала врасплох. Сделать обезболивающий укол, натереть больное место обезболивающей и согревающей мазью, принять удобное положение тела, но лечения избегать не стоит.
При возникновении невралгии в поясничном отделе позвоночника лечение основано на выяснении и устранении причины невралгии, снятии воспалительного процесса и болевого синдрома, на поддержании позвоночника в нормальном состоянии. Причины появления неприятных ощущений в пояснице – ортопедические и неортопедические.
При неортопедических принимать нестероидные противовоспалительные средства нецелесообразно, поскольку причина не в позвоночнике, а в проблемах с внутренними органами. При ортопедических заболеваниях большую роль играет то, как скоро были выяснены причины, начато лечение и поставлен правильный диагноз.
Своевременное обращение к врачу и правильно назначенное лечение – залог успеха и здоровья.
источник
Боль в пояснице, отдающая в ноги до колен — результат систематической неправильной нагрузки на позвоночник, которая приводит к различным заболеваниям. Порой, чтобы выявить причину, нужно посетить несколько специалистов: невролога, остеопата, ортопеда и др. Симтом нельзя оставлять без внимания, так как патология развивается уже давно.
В случае, когда боль в пояснице отдает в ногу, перемещается до колена и ниже, требуется комплексный подход к обследованию и терапии.
Причины могут быть разными:
- межпозвоночная грыжа;
- новообразования;
- выбухание межпозвонковых дисков;
- васкулит на седалищных нервных волокнах;
- нейропатия на мышцах грушевидной группы;
- заболевание нервных волокон бедра;
- наследственное искривление позвоночника.
В группе риска люди, склонные к остеохондрозам и болезням спины.
Классификация болевых ощущений:
- Мышечно-тонический тип. Спазмирующие боли, искривления позвоночника, ограничение движений ног. Воспаление нервных окончаний вызывает их утолщение, отсюда регулярные тянущие боли, от которых человеку трудно двигаться.
- Вегето-сосудистый тип. Онемение и жжение ног, сложность движения. Болезненные участки спины и ног бледнеют, на ощупь становятся прохладнее остальной кожи.
- Нейродистрофический тип. Запущенная степень любой патологии. Изменены кровеносные сосуды, сжаты нервные окончания, в тканях развивается воспаление.
Болезненность в поясничном отделе с иррадацией в колено также вызывают гинекологические болезни, нарушение функциональности мочеполовой системы.
При ноющих болях, идущих от поясницы вниз до колена, врач назначает пациенту полное обследование, которое включает:
- анализы мочи, крови;
- рентген тазобедренных суставов;
- КТ или МРТ пояснично-крестцовой области;
- УЗИ бедренных сосудов;
- электронейромиографию;
- консультации узких специалистов;
- УЗИ брюшной полости;
- нейроортопедическое исследование;
- позитронную эмиссионную томографию;
- посев и исследование ликвора.
Иногда требуются ситуативные анализы: рентген ноги, сканирование кости, проверка АД в конечностях, сцинтиграфия, проверка лимфатических узлов, УЗИ кровотока.
Самый частый диагноз при болях в пояснице, отдающих в колено, — Невралгия. Назначается лечение:
- нестероидные противовоспалительные лекарства используются при нестерпимых болях;
- анальгетики применяются для обычного обезболивания;
- миорелаксанты снимают мышечные спазмы и подавляют рефлексы;
- хондропротекторы восстанавливают пораженную хрящевую и связочную ткани;
- кортикостероидные средства восстанавливают гормональный фон;
- витамины группы В в форме инъекций Мильгаммы применяются, если спина болит длительное время и продолжает отдаваться острой болью в колене.
Лечение продолжается после снятия основного воспаления и боли, расслабления зажатых мышц, восстановления кровообращения. Врачи добиваются полного выздоровления или доведения болезни до стадии глубокой ремиссии.
Беременным женщинам сложно подобрать подходящие лекарственные средства, допустимы физиотерапевтические процедуры и ортопедические изделия, фиксирующие коленный сустав с возможностью регулировки ограничения движений.
Приём лекарств, их дозировку и кратность приема назначает только врач.
Физиотерапевтические процедуры уменьшают боль, улучшают кровообращение, восстанавливают процессы метаболизма.
Если нет противопоказаний, врачи назначают:
- иглоукалывание;
- электрофорез с лидазой;
- Д`Арсонваль;
- акупунктуру;
- массажи;
- грязи.
Все процедуры проводятся курсами с повторением через месяц. При устойчивых болезненных ощущениях в поясничном отделе рекомендуется носить ортопедический бандаж, поддерживающий основание позвоночника, снимающий точечную боль в ягодице. С этой же целью можно носить обычный согревающий пояс. Место распространения болей надо растирать мазями с согревающим эффектом.
Заболевания суставов и соединительных тканей.
- Ревматоидный артрит.
- Бурсит.
- Артрит.
- Тендовагинит.
- Остеопороз.
- Тендинит.
- Периартрит плечелопаточный.
- Болезнь Рейтера.
Образование:
Диплом по специальности «Лечебное дело (Лечебно-профилактическое дело)», Ижевская государственная медицинская академия (1999 г.)
Курсы повышения квалификации:
«Ревматология», Институт ревматологии РАМН, г. Москва (2000 г.)
Опыт работы:
- Врач-ревматолог, РКДЦ, город Ижевск (2000-2014 гг.)
- Врач-ревматолог, частная клиника, город Ижевск (2014-2016 гг.)
- Врач-ревматолог, «Авиценна», город Ижевск (2016- н.в.)
источник
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
Боли в пояснице – частый симптом при заболеваниях позвоночника и некоторых внутренних органов. Нередко болевые проявления наблюдаются лишь во время движения и перестают беспокоить, когда тело находится в состоянии покоя. Чтобы определить, почему болит поясница при ходьбе, следует внимательно проанализировать характер болей и сопровождающие их симптомы, ведь избавиться от недуга, не зная причины, невозможно.
При ходьбе поясничный отдел подвергается большей нагрузке, чем другие части позвоночника. Когда человек идет, задействуются не только мышцы и связки, но и сами позвонки, межпозвоночные диски, а также сложная система нервных окончаний. Если ткани здоровы, их взаимодействие не доставляет дискомфорта, независимо от степени нагрузки, но наличие каких-либо патологий все меняет. Изменения в позвонках и дисках приводят к защемлению корешков, развитию воспалительных процессов в мышцах, нарушению тонуса и другим неприятным последствиям, которые и вызывают болезненные ощущения во время ходьбы.
Заболевания внутренних органов тоже могут проявляться подобным образом из-за вибраций при ходьбе. Каждый шаг отдает в область таза и поясницу, но здоровые люди этого не замечают. При наличии же воспалений, отеков или других внутренних поражений, даже легкое воздействие будет отзываться болью в пояснице, распространяющейся в брюшину или выше по спине. И чем резче шаг, тем сильнее ощущаются боли. Чаще всего болевой синдром возникает из-за различного рода травм: при падении, ушибах спины, поднятии тяжестей или резких рывках и поворотах корпуса. Такие травмы обычно сопровождаются растяжением или разрывом связок и мышечных волокон, что в дальнейшем приводит к воспалительным процессам в околопозвоночных тканях. В более тяжелых случаях последствием травмы может стать смещение позвонков, которое также вызывает сильную боль в пояснице.
Если вы хотите более подробно узнать, как лечить смещение позвонков поясничного отдела, а также рассмотреть симптомы, альтернативные методы лечения и меры профилактики, вы можете прочитать статью об этом на нашем портале.
К другим распространенным причинам возникновения боли при ходьбе относятся:
- заболевания позвоночника – остеохондроз, грыжи и протрузии в поясничном отделе, спондилоартроз, стеноз позвоночного канала, радикулит, ишиас;
- мышечное перенапряжение вследствие физических нагрузок – работа, связанная с ношением и поднятием тяжестей, длительным пребыванием на ногах, интенсивные спортивные тренировки;
- мышечное воспаление, вызванное переохлаждением или наличием инфекции в организме;
- заболевания почек.
Важно! Болевой синдром также может возникать на фоне развития онкологических образований и наличия метастаз в самом позвоночнике. Обусловлено это разрастанием опухолей, которые перекрывают позвоночный канал и сдавливают расположенные в нем кровеносные сосуды и нервные окончания. Реже причиной болей являются спинальные инфекции и врожденные патологии позвоночника.
Определить вероятную причину недомогания можно по характеру болей и той симптоматике, которая их сопровождает. Конечно же, точный диагноз таким способом поставить нельзя, ведь многие заболевания имеют схожие симптомы, но это поможет хотя бы немного разобраться в проблеме и выяснить, к какому специалисту обратиться.
Таблица. Основные причины болей в пояснице
Важно! Если кроме болевых проявлений дополнительных симптомов не наблюдается, это не повод игнорировать проблему. Даже слабый болевой синдром не возникает просто так, поэтому следует как можно раньше выявить и устранить его причину.
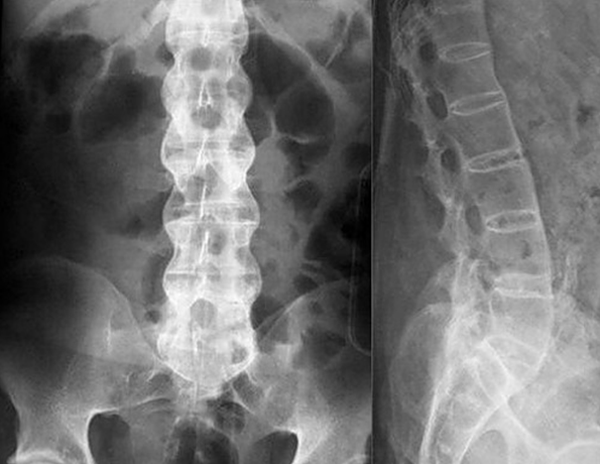
С проблемами позвоночника нужно записываться на прием к врачу-ортопеду или вертебрологу. При наличии нервного защемления обязательно понадобится и консультация невропатолога. Если симптомы смешаны, и непонятно, к какому специалисту обращаться, следует сразу идти к участковому терапевту, который после первичного осмотра направит к нужному врачу. Для постановки диагноза пациенту назначаются анализы и аппаратные исследования. Самым точным методом считается магнитно-резонансная томография, с помощью которой можно выявить любые патологические изменения на самой ранней стадии, причем не только в позвоночнике, но и во внутренних органах.
Если симптомы явно указывают на грыжу, остеохондроз или радикулит, для диагностики обычно применяют рентгенологическое исследование. Рентгенография относится к самым простым и доступным способам, к тому же, для снимка требуется совсем немного времени, в отличие от КТ, где пациент должен сохранять неподвижность достаточно долго. Для оценки состояния сосудов и мягких тканей назначают УЗИ, а при подозрении на инфекционную природу недуга обязательно проводятся лабораторные исследования крови и мочи. По полученным результатам врач подбирает больному оптимальный способ лечения.
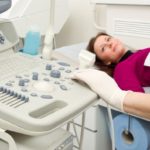
Если вы хотите более подробно узнать, что показывает УЗИ позвоночника, а также рассмотреть нужна ли подготовка, особенности и преимущества, вы можете прочитать статью об этом на нашем портале.
Если боли вызваны патологиями внутренних органов, от больного мало что зависит: лечение осуществляется строго по врачебным назначениям и обычно основывается на приеме лекарственных препаратов и соблюдении специальной диеты. Что касается заболеваний позвоночника, которые по большей части и являются причиной болей в спине при ходьбе, то здесь требуется комплексный подход, и успех лечения во многом зависит от самого пациента.
Таблица. Способы лечения поясничных болей
К хирургическому лечению прибегают лишь в крайнем случае — если консервативная терапия не помогает. Как правило, это происходит на поздних стадиях остеохондроза, спондилита, сколиоза и других заболеваний дегенеративно-дистрофического характера.
Боли в спине, возникающие при ходьбе, многих заставляют ограничивать свои передвижения и больше времени проводить сидя или лежа. Между тем, правильная ходьба тоже является одним из видов терапии при патологиях опорно-двигательной системы.
Чтобы она давала только положительный результат, следует соблюдать несколько правил.
- Ходьба показана при отсутствии серьезных поражений скелета и мышечных тканей, в противном случае она может принести только вред. Очень полезны регулярные пешие прогулки в стадии полной или частичной ремиссии заболеваний, главное – предварительно проконсультироваться с врачом.
- Для ходьбы необходимо подобрать удобную обувь и одежду, не сковывающую движений. Также стоит учитывать погодные условия, чтобы не пришлось потеть или, наоборот, трястись от холода во время прогулки.
Соблюдение этих простых условий поможет быстрее справиться с болезнью и укрепить позвоночник. Кроме того, ходьба является еще и отличным профилактическим средством, поэтому регулярные прогулки на свежем воздухе будут совсем не лишними, даже если никаких проблем с позвоночником не наблюдается.
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
- Консультация от 1500
- Диагностика от 0
- Рефлексотерапия от 1000
источник
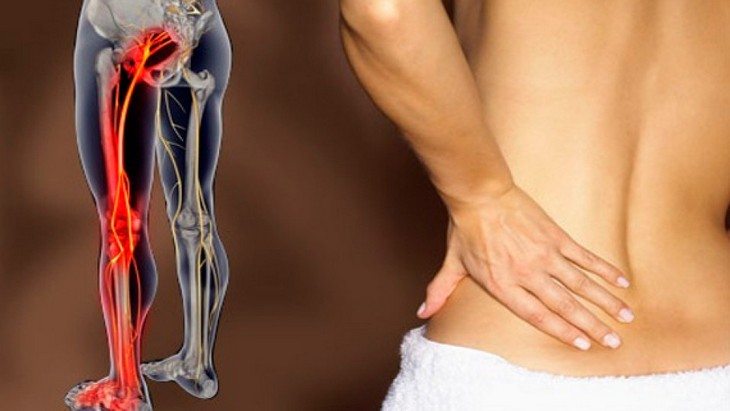
Боли в пояснице, отдающие в ногу – одна из самых частых причин обращения к врачу. Они может идти не только из позвоночника, но и других частей тела и органов.
Нередко при этом боль может отдавать в левую или правую ногу, тогда становится непонятно, какого именно врача посетить.
В домашних условиях не всегда можно понять причины болей в пояснице, отдающих в ногу. Они лечатся только после постановки диагноза.
Существует множество разнообразных болевых ощущений, отдающих в ногу. Рассмотрим основные три типа.
К этому типу относятся спазмы, причиной которых является нарушение осанки. Они в той или иной мере ограничивают движения.
Обычно это поясничные грыжи, протрузии дисков и т. д. Они приводят к воспалениям и утолщениям нервных окончаний.
Ноющая поясничная боль, отдающая в нижнюю конечность, наблюдается постоянно, из-за чего больному приходится беречь ноги.
При вегетососудистом характере болевых ощущений возникает жжение и онемение в ногах. Эти симптомы сильно выражены при резком поднимании туловища. Кожа в области пораженного участка бледнеет и становится более холодной.

Нейродистрофия – это запущенная стадия болезни.
От этой причины кровеносные сосуды претерпевают большие изменения, нервные окончания в пояснице пережимаются и образуются воспаления в области позвоночника.
Чаще всего причиной дискомфорта служат болезни ортопедического характера. Среди них – спондилез, остеохондроз, различные дефекты межпозвонковых дисков.
Ощущение может возникнуть из-за образования кисты около крестца, точечных уплотнений ягодичных мышц и воспалением нерва.
Вероятно наличие синдрома грушевидного мускула, причина которого воспаление и защемление седалищного нерва.
Сильная боль, отдающая в ногу, концентрируется в грушевидной мышце, в месте выхода нерва. Очень болит все бедро до стопы.
Возможно образование атрофии в ягодицах, если причиной зажатия седалищного нерва послужила декомпрессия.
Коленный сустав и поясница болят, когда происходит ортопедическое нарушение в тазобедренном суставе. Такие ощущения наблюдаются при раке органов женской и мужской половой системы.
Перелом в тазовой кости приводит к онемению кожи и возникновению «мурашек» в области запирательного нерва.

Если боль отдает сверху ноги, а не внизу, то это говорит о протрузии поясничной грыжи или синдроме пролапса.
Причиной подобных ощущений являются опухоли спинного мозга и крестцового сплетения.
Симптом может быть признаком бурсита ягодичных мышц, если при этом будет наблюдаться нарушение потоотделения.
Боль, отдающая в переднюю часть ноги, может возникнуть после операции по удалению грыжи. Она появляется из-за поражения нерва в бедре и сопровождается слабостью мышц бедра, выступом рефлекса колена и чувствительной дисфункцией.
Интенсивная боль, отдающая в ногу, часто сопровождает атрофию мышц в бёдрах. Причиной может быть терапия с участием антикоагулянтов за счет накопления крови в пространстве за брюшиной.
Такая особенность может наблюдаться и при сахарном диабете.
| Наименование | Характеристика |
|---|---|
| Межпозвонковая грыжа | Возникает после травмы или воздействия статистической силы. |
| Спондилез | Появление выростов, которые вызывают смещение позвонков. |
| Остеопороз | Повреждения позвонков, возникшие в результате дефицита кальция. |
| Стеноз | Причиной его появления служит сужение канала в позвонке. |
| Люмбаго | Наблюдается острая и резкая боль, которая отдаёт в левую или правую ногу, из-за разрушительных изменений в позвоночнике |
| Ишиас | Наличие дефекта в седалищном нерве. |
| Фибромиалгия | Мышечное воспаление в спине, приводящее к воспалительному процессу в позвоночном покрове. |
| Радикулопатия | Возникает при давлении спинного мозга на окончания нерва. |
Часто низ спины ноет и болит из-за заболеваний сердца, легких, почек, органов пищеварения и малого таза. Гораздо реже дискомфорт возникает во время депрессии и длительного стресса. При подобных причинах боли в пояснице, отдающей в ногу, не наблюдается скованность в спине.
Чаще всего боль вызывают следующие заболевания:
- Опухоль двенадцатиперстной кишки, поджелудочной и желудка, они вызывают боль справа или слева верха спины.
- Колит, дивертикулит, опухоль толстого кишечника – при этих заболеваниях болит низ спины;
- Хронические заболевания органов малого таза.
- Заболевания почек сопровождается дискомфортными ощущениями в области реберно-позвоночного угла.
Причиной несильных болей в пояснице могут быть нефрологические заболевания и язвы.
Что делать, если болит поясница и правую или левую ногу при этом беспокоит — тянет или ломит?
Конечно же, обращаться к соответствующему специалисту. Это необходимо сделать даже при незначительной интенсивности боли. Даже малейшая ломота и тяжесть говорит о каком-либо нарушении в организме.

Среди них находятся такие специалисты, которые способны диагностировать заболевания, наиболее часто беспокоящие поясницу и спину.
Только грамотная диагностика поможет определить чем лечить боль, исходящую из поясницы. Симптомы всех заболеваний опорно-двигательной системы похожи между собой, поэтому используются различные методы.

- Рентгенография.
- Лабораторные исследования.
- Томография.
- Ультразвуковое сканирование.
- Артроскопия.
- Электромиография.
Во время беседы с врачом важно правильно описать природу болей, отдающих в ногу.
Они могут быть тянущие, ноющие или стреляющие. Локализоваться в боку, бедрах, сзади и спереди, выше или ниже. Иногда даже этого достаточно для постановки правильного диагноза.
Для купирования болей, которые отдают в ногу, независимо от причины необходимо создать соответствующие условия.
Обычно дискомфорт уходит после комплексного лечения включающего:
- Сон на жестком матрасе.
- Прогревание поясницы слева и справа.
- Прием медикаментов.
- Физиотерапия.
- Мануальная терапия.
- ЛФК.
Для успешного исхода заболевания во многих лечебных учреждения используются физиотерапевтические процедуры. Они ускоряют процесс реабилитации, восстанавливают поврежденные ткани и снимают напряжение.
Среди методов физиотерапевтические процедур можно выделить электрофорез, грязелечение и магнитотерапию.
Во время мануальной терапии спину лечат с помощью физического воздействия на позвоночник и внутренние органы.
Комплекс занятий лечебной физкультурой составляется врачом в зависимости от вида и стадии заболевания.
Среди медикаментов назначаются следующие группы препаратов:
- Антивоспалительные нестероидные.
- Анальгетики.
- Обезболивающие и противоотечные.
- Хондропротекторы.
- Витамины.
- Миорелаксанты.
В дополнение к аптечным средствам можно использовать рецепты народной медицины. В них частым компонентом является глина, мед, мумие, конский жир. Из них готовят мази, настои и компрессы.
Если своевременно не определить, почему болит нога и отдает в ногу, и не заняться лечением, то это может значительно усугубить ситуацию.
Заболевание перейдет в острую или хроническую форму и для его устранения потребуется хирургическое вмешательство.
Чтобы избежать заболеваний спины, ежегодно нужно посещать медосмотр.
источник
Одна из самых частых причин обращения к неврологу – боли в пояснице иррадиирущие в ногу и отдающие в бок.
Симптоматика обусловлена совокупностью факторов, но обычно проявляется после неравномерных нагрузок на позвоночный столб. Если боль в спине отдает в ногу, то это – серьезный повод для проведения диагностики состояния здоровья и выяснения причин патологии. Почему возникает боль в пояснично-крестцовом отделе, тянет ногу, ломит поясницу и стреляет в бок, как выявить причины и что делать – обсудим в статье.
Для определения оптимального курса лечения и реабилитации необходимо выяснить, почему возникает симптоматика и ее причины.
Боли внизу поясницы, иррадиирущие в правую или левую ногу, являются типичным симптомом заболеваний пояснично-крестцовой зоны позвоночника. Возникают на фоне опухолевых процессов, бурсите и нейропатии седалищного нерва, но основные причины лежат на поверхности. К ним относятся:
- грыжи позвоночных дисков поясничного отдела;
- остеопороз;
- остеомиелит позвонков;
- поясничный спондилез;
- анкилозирующий спондилит;
- пролапс и протрузия позвонковых дисков с болями, отдающими в бок справа или слева;
- врожденная или приобретенная деформация позвоночного столба.
Причины неврологических проблем отличаются многообразием, а для их установления понадобится комплексное обследование.
Наши читатели рекомендуют
Для профилактики и лечения БОЛЕЗНЕЙ СУСТАВОВ наша постоянная читательница применяет набирающий популярность метод БЕЗОПЕРАЦИОННОГО лечения, рекомендованный ведущими немецкими и израильскими ортопедами. Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
- Бурсит и нейропатии указывают на воспаление или защемление седалищного нерва. При этом боль распространяется до стопы, а при несвоевременном обращении к врачу может возникнуть атрофия седалищного нерва.
Клиническая картина проявляется комплексом симптомов, к которым относятся:
- тянущая, ноющая боль внизу поясничного отдела позвоночника, проходящая через ягодицу с иррадиацией в правую или левую сторону через бедро, может достигать колена;
- сосудистые и нейродистрофические проявления;
- ограничение двигательной активности;
- потеря чувствительности и парестезия мышц;
- в случае смещения межпозвонкового диска наблюдается резкая боль при движении, появление отечности;
- боли, отдающие в ягодицу, указывают на смещение позвонков пояснично-крестцового отдела;
- нарушение сердечного ритма, гипертензия или низкое давление;
- онемение нижних конечностей, ягодиц и внутренней поверхности бедра ниже колена.
Больная нога холодная на ощупь, имеет дистрофические изменения кожных покровов. Болевые явления усиливаются в ночное время и приобретают острый характер – тянет левую или правую ногу (в зависимости от стороны поражения), возникают судороги и непроизвольные подергивания конечностей. При запущенном воспалительном процессе любое движение вызывает мучительную боль и снижает качество жизни на длительный период.
Болевой синдром в пояснично-крестцовой зоне позвоночника, отдающий в бок или распространяющийся внизу живота свидетельствует о соматических заболеваниях и нарушениях работы внутренних органов. Боль, отдающая в бок (левый или правый) требует пристального внимания узкого специалиста и немедленного лечения. Если болит низ живота, то синдром может указывать на воспалительные процессы мочеполовой системы, поджелудочной железы, селезенки или ЖКТ. Болевой синдром справа связывают с заболеваниями кишечника, печени, почек и органов дыхания.
Если боль в пояснице отдает в ногу, колено или бок, низ живота напряжен, то назначается полное обследование. Наиболее распространенными диагностическими мероприятиями являются:
- рентген тазобедренных суставов;
- КТ или МРТ пояснично-крестцовой зоны позвоночника;
- анализ крови и мочи;
- УЗИ сосудов, проходящих через бедро;
- при необходимости осмотр гинеколога или уролога.
Может понадобиться консультация гастроэнтеролога, если бок (правый или левый) болит, ощущается тяжесть. Подобные симптомы указывают на проблемы с ЖКТ, наличие камней в желчном пузыре и протоках. Если тянущие боли в спине сочетаются с отеками конечностей, головокружением и изменением цвета мочи, то понадобится консультация нефролога.
В период обострения, лечение болей отдающих в бедро, ягодицу и нижнюю часть ноги, направлено на купирование болевого синдрома. В острый период рекомендуется ограничить физическую активность и соблюдать постельный режим, также назначаются анальгетики, нестероидные противовоспалительные препараты, инъекции нейротропных витаминов группы В. Лекарственные средства уменьшают болевые ощущения, улучшают кровоток, снимают отечность и поддерживают функции нервных окончаний.
- акупунктурный массаж;
- дарсонвализация;
- курортное лечение;
- мануальная терапия;
- иглоукалывание;
- физиотерапия и общий массаж.
Лечение проводится курсом, состоящем из 10–12 процедур. При необходимости комплекс повторяется через 2–3 недели.
В стадии ремиссии рекомендуется выполнение специального комплекса упражнений, в том числе на укрепление мышц, расположенных на бедре и его внутренней стороне. Показаны ходьба, плавание на спине, ношение корсета. Запрещено поднятие тяжестей более 3 кг, работа в согнутом положении с опорой на бедро, упражнения на скручивания.
- У вас сидячий образ жизни?
- Вы не можете похвастаться королевской осанкой и стараетесь скрыть под одеждой свою сутулость?
- Вам кажется, что это скоро пройдет само по себе, но боли только усиливаются.
- Много способов перепробовано, но ничего не помогает.
- И сейчас Вы готовы воспользоваться любой возможностью, которая подарит Вам долгожданное хорошее самочувствие!
Эффективное средство существует. Врачи рекомендуют Читать далее>>!

Почетный доктор, Доктор Медицинских Наук
Европейского университета,
Член Российской Академии Естественных Наук,
профессор ЕАЕН. Автор 3 книг, по лечению позвоночника,
имеет два патента на изобретения.
Сфера деятельности
Мануальная терапия, остеопатия.
Об авторе.
источник
Неожиданная, резкая боль в пояснице называется прострелом. Как правило, неприятные ощущения сконцентрированы только с одной стороны – справа или слева. Вызванный раздражением нервного корешка спинного мозга, прострел в пояснице (люмбаго ) сопровождается ограничением подвижности в позвоночнике. От любого движения, даже чихания или кашля, возникает стреляющая боль.
В основном прострелы являются проявлением пояснично-крестцового радикулита, но у резкой боли в пояснице могут быть и другие причины. Поэтому на вопрос, что делать, если прострелило поясницу, ответ однозначен – срочно к врачу!
Ущемление нервных корешков вследствие смещения позвонков;
К факторам, располагающим к возникновению резкой боли справа или слева от позвоночника, относятся:
- значительные физические нагрузки, либо недостаток активности;
- искривление позвоночника;
- избыточный вес;
- обострившиеся хронические заболевания позвоночника;
- относительно недавнее (от нескольких дней до нескольких месяцев) падение или ушиб.
Стреляющие боли в пояснице справа или слева будут ощущаться в первую очередь во время движений. Мучительное состояние может длиться несколько секунд и исчезнуть очень надолго, а может не отпускать в течение нескольких недель. Болевые ощущения в пояснице нередко отдают в ногу (люмбоишиалгия). Возможно онемение ног или покалывание в пальцах.
Со стороны больной выглядит так: на лице искаженная гримаса, спина согнута, рука прижата к пояснице, при этом человек неподвижен. Если пациент при этом согнулся в пояснице и не может разогнуться, поскольку распрямляющее движение доставляет страдание, то это говорит о включении защитных сил организма. “Противоболевая поза” только на первый взгляд неудобна. В действительности спазм мышц позволяет полностью исключить зону поражения из движений.
Заболевание не имеет возрастных ограничений. Конечно, у детей прострел встречается редко, но юность уже довольно часто соприкасается с резкой болезненностью в пояснице.
Если прострелило поясницу, то обращение к врачу неизбежно. При этом все-таки нужно знать, что делать, дабы облегчить состояние больного:
- Для того, чтобы снять боль, когда стреляет в поясницу, нужно расслабить мышцы спины. Оптимальной будет поза, когда пациент лежит на ровной, упругой поверхности, согнув ноги в коленях (под колени пациенту нужно положить свернутое одеяло или подушку).
Что делать, если боль не отпускает и по-прежнему справа или слева стреляет в поясницу? В таком случае допускается прием обезболивающих средств, даже до приезда врача. Впрочем, лечение синдрома будет включать в себя обезболивающие еще несколько дней. Иные средства зависят от диагноза, который поставит приехавший доктор.
- Прежде чем начать лечение следует установить чем вызван прострел. Даже если дело действительно в ущемлении нервных корешков, происходить это может вследствие разных заболеваний. Приехавшая скорая помощь не сможет поставить диагноз и назначить лечение. Для этого потребуется рентгенологическое исследование или магнитно-резонансная томография.
Но давно известно, что лечение заболеваний, связанных с нервными волокнами, требует покоя, а болезни позвоночника обязывают к постельному режиму. Причем покой и режим – это именно лечение, а не просто способы облегчить мучительное состояние. Чем строже пациент будет соблюдать эти требования, тем быстрее вернется хорошее самочувствие.
Важно помнить: прием обезболивающих средств не отменяет строгого постельного режима.
По разным причинам лечение в условиях стационара нередко невозможно. Даже если пациент, у которого прострел, просто не хочет находиться в больнице, допустимо бороться с болезнью дома. Первым делом нужно быть готовым провести не менее недели в постели.
Если спазм мышц был настолько сильным, что больной не мог разогнуть спины, то период, когда прострел мучает болью, продлится более недели.
Соблюдение режима означает покой. При этом совсем не обязательно находиться в некой правильной, предписанной позе. Если положение, лежа на спине с подложенным под колени валиком, вызывает дискомфорт, то можно попробовать лечь на спину, согнув ноги в коленях и зажав между ними подушку. Также может облегчить прострел поза: лечь на живот, положив под него подушку и свернутое одеяло под голеностопные суставы. Если облегчения нет, то следует попробовать осторожно поискать наиболее удобную позу – универсальных рецептов здесь не существует.
Непременное правило лишь одно: нужно избегать любых положений тела, которые доставляют боль. Для полноценного отдыха, на ночь можно принять не только обезболивающее, но и снотворное.
После первых нескольких дней, когда боль ослабеет, важно продолжить соблюдать режим. Ходить следует осторожно и только в случае необходимости. Так же осторожно нужно вставать. Никаких резких движений не допускается. Если прострел все еще не дает разогнуться, нужно неспешно сползти со спального места: опираясь на живот, спустить ноги.
Также можно рекомендовать перед сном туго пеленать прилегающую к больному месту зону. Это позволит свести к минимуму нагрузку на мышцы поясницы во время сна.
Разумеется, что лечение посредством массажа или гимнастики непозволительно, даже если боль отступила. Недопустимы и разогревающие процедуры: компресссы, пластыри, мази, растирки, баня.
Смена режима должна происходить плавно, по мере увеличения диапазона безболезненных движений. Ни в коем случае нельзя вставать, ходить и сгибаться, превозмогая боль.
Боль, длящаяся более недели, говорит о необходимости новой врачебной консультации.
Да, часто постельный режим помогает справиться с болезнью, но вопрос, что делать, если прострел не дает возможности разогнуться, все-таки имеет только один правильный ответ – вызвать врача.
21. Гость | 31.03., 18:29:52 [2177295355]
Как раз подташнивание и головокружение, и боль, отдающая в ноги может быть при проблемах с позвоночником. Не обязательно это грыжа, может быть просто смещение позвонков и сдавливание нерва. МРТ все покажет. Конечно, дорого, но здоровье дороже. Если сильно защемит, то света не взвидите. И обезболивающие не помогают. Я пролежала почти два года.
Если у вас в детстве был сколиоз, если у вас большой вес, если вы подняли одного, двух детей, если у вас работа на ногах. все это риск такого смещения.
Я прошла много разных лечений, остеопатов, мануальщиков, ударно-волновую терапию. но помогло мне только подводное вытяжение.
22. Гость | 31.03., 18:31:07 [2177295355]
МРТ, кстати, по ночам за полцены делают, и бывают акции с большими скидками
23. Гость | 31.03., 19:14:42 [4137974298]
Очень похоже на родной остеохондроз. МРТ позвоночника Вам в помощь.
24. Валерия | 31.03., 21:36:26 [688077570]
Сдайте анализ крови на АСЛО, это антитела к стрептококу, если вы переболели ангиной(даже давно). Именно стрептокок в организме вызывает слабость и боль в суставах. Анализ стоит 500р, зато сразу исключите или подтвердите одну возможную причину.
25. Гость | 01.04., 16:28:51 [3839344318]
почки проверить.биохимия анализ из вены.
26. Анастасия | 22.11., 12:30:20 [4075264235]
Все это прекрасно лечится. При чем без особых проблем. И занимает это не особо много времени, даже организм всякими аптечными препаратами убивать не придется. Главное не замедлительно показаться врачу. Посмотрите методику Фитолазерофорез . Она включает в себя курс процедур и упражнений. для борьбы с подобным недугом. После 1-2 десятидневных курсов будете чувствовать себя гораздо лучше. Но и почаще разбавляйте свой сидячий образ жизни прогулками на свежем воздухе и упражнениями. не сильно нагружающими спину.
Пользователь сайта Woman.ru понимает и принимает, что он несет полную ответственность за все материалы частично или полностью опубликованные им с помощью сервиса Woman.ru.
Пользователь сайта Woman.ru гарантирует, что размещение представленных им материалов не нарушает права третьих лиц (включая, но не ограничиваясь авторскими правами), не наносит ущерба их чести и достоинству.
Пользователь сайта Woman.ru, отправляя материалы, тем самым заинтересован в их публикации на сайте и выражает свое согласие на их дальнейшее использование редакцией сайта Woman.ru.
Все материалы сайта Woman.ru, независимо от формы и даты размещения на сайте, могут быть использованы только с согласия редакции сайта. Перепечатка материалов с сайта Woman.ru невозможна без письменного разрешения редакции.
Редакция не несет ответственности за содержание рекламных объявлений и статей. Мнение авторов может не совпадать с точкой зрения редакции.
Материалы, размещенные в разделе Секс не рекомендованы для просмотра лицам, не достигшим 18 лет (18+)
При посещении сайта woman.ru вы принимаете Правила пользования сайтом Woman.ru. в т.ч. и в части касающейся куки-файлов.
Сетевое издание Woman.ru (Свидетельство СМИ ЭЛ № ФС 77 — 65950, выдано Роскомнадзором 10 июня года).
Знакомо ли вам ощущение боли в пояснице, которое распространяется по бедру и смещается в ногу? Это состояние называют люмбоишиалгией. Большинство людей при этом стремятся добраться до ближайшего места, где можно присесть, полежать, расслабить спину, а потом, когда боль пройдет, спокойно заняться своими делами. Но если вовремя не обратиться к врачу и не предпринять меры, патология будет прогрессировать, неприятные ощущения станут появляться снова и снова с нарастающей интенсивностью. Поэтому если болит поясница, и отдает в ногу, нужно пройти обследование, выяснить причины состояния и заняться лечением.
Люмбоишиалгия наблюдается при переохлаждении, резких и неловких движениях, поднятии тяжести. Недуг нередко сопровождает негармоничное распределение нагрузки, например, если вы весь день просидели за компьютером в одной позе, а вечером отправились делать недельный норматив на беговой дорожке. Патология, как правило, встречается у людей старше 35 лет, ведущих малоподвижный образ жизни.
Боль обычно возникает неожиданно с одной стороны поясницы или с обоих (что бывает гораздо реже). Дискомфортные ощущения при этом могут быть слабыми, жгучими, ноющими. Через некоторое время симптом проходит, особенно если выпить обезболивающие и принять позу эмбриона, но без должного лечения ситуация осложняется. Со временем на больную конечность становится тяжело вставать. Острые периоды наблюдаются все чаще, особенно если заболевание, которое ее вызвало, прогрессирует. Обезболивающие препараты и позы, пребывание в покое – лишь временные меры.
Грамотное лечение боли в пояснице, отдающей в ногу, должно быть направлено на исключение причины состояния. И в зависимости от того, что именно спровоцировало боль, специалисты классифицируют люмбоишиалгию четырех типов: мышечно-скелетная, невропатическая, ангиопатическая, нейродистрофическая. Каждый из них стоит разобрать отдельно.
Наиболее распространенная причина, почему болит поясница с отдачей в ногу, связана с проблемами в различных отделах опорно-двигательного аппарата.
Чаще всего под ударом оказывается позвоночник. В этом случае причиной могут быть заболевания межпозвоночных дисков (остеохондроз, протрузия, грыжа), поражение капсулы межпозвонковых суставов (смещение, спондилоартроз) и т.д. Болевые импульсы приводят к мышечным спазмам, а те, в свою очередь снова, приводят к боли. Неприятные ощущения могут распространиться на все мышцы спины и ног. Если попытаться их прощупать, то можно заметить наиболее болезненные места уплотнений. Если размять мышцу, то ощущения как бы уходят внутрь. Характерно, что боль имеет ноющий характер и не доходит до стопы.
Другой вариант развития событий – патологии суставов таза и ног. Пациента также беспокоят боли и спазмы, но по результатам обследования врач может диагностировать сакроилеит, кокартроз, гонартроз, бурсит и другие заболевания.
Еще одна причина – миофасциальный синдром. Он то как раз и диагностируется при перегрузке нетренированных мышц, долгом пребывании в статичной позе. Но кроме того, его причиной могут быть болезни органов малого таза, желудочно-кишечного тракта, суставные патологии и аномалии развития. При осмотре обычно выявляются спазмированные мышцы, болезненные мышечные уплотнения, отраженные боли.
Наконец, боли в пояснице, идущие от опорно-двигательного аппарата, возникают из-за синдрома грушевидной мышцы. Они усиливаются, если вращать бедром в тазобедренном суставе, полуприсесть на корточки, походить, постоять. В положении лежа и сидя с разведенными ногами неприятные ощущения стихают.
Состояние по-другому называют радикулопатией или поражением корешков спинномозговых нервов. Для корешкового синдрома характерны стреляющие боли, которые могут отдавать в ягодицу, бедро, икру, стопу, кроме того, при движении, наклоне, ходьбе они усиливаются в области поясницы.
Непосредственной причиной боли служит механическое давление межпозвоночного диска на нервные окончания, что вызывает нарушение кровообращения, отек, развитие воспаления в пораженной зоне. Боль в спине бывает тупой, режущей, ноющей, рвущей, стреляющей, сверлящей. Приступ может возникнуть после резкого подъема тяжести, неловкого движения, поворота или наклона, ушиба поясницы, долгой работы с согнутой спиной, переохлаждения, простуды.
В этом случае боль возникает при поражении вен или артерий, которые питают нижние конечности, поясницу, либо в результате нарушения кровообращения в тканях ног. Это состояние развивается в результате переохлаждения, переутомления ног, если приходилось долго пребывать в вынужденном положении. В зависимости от формы поражения больной может ощущать зябкость или жар, онемение конечностей или чувство распирания, меняется окраска кожи и ногтей, появляются отеки в области голени и голеностопа. Но боль будет присутствовать в любом случае.
Для этой формы характерно изменение мышечного тонуса. Боль вначале может локализоваться только в пояснице (что наблюдается на протяжении нескольких лет), затем перемещается в коленный сустав и подколенную ямку. Все это сопровождается повышенной утомляемостью в ногах, с каждым годом ходить, подниматься по ступеням, бегать становится все сложнее. Боль обычно средняя, жгучая, усиливается по ночам.
Боль в пояснице, отдающая в ногу, не всегда связана с опорно-двигательным аппаратом, поражением сосудов или нервных окончаний. Иногда причиной могут быть патологии внутренних органов – воспаления органов женской репродуктивной системы, онкологические заболевания, миеломная болезнь, туберкулез костей и суставов, заболевания почек и мочевыводящих путей, сифилис, бруцеллез, язва двенадцатиперстной кишки, панкреатит, внематочная беременность и многие другие недуги. Поэтому не всегда можно поставить диагноз, опираясь только на ощущения пациента. Чтобы установить точную причину боли, понадобится ряд обследований, который может включать следующие процедуры:
- МРТ, КТ, рентген;
- УЗИ;
- электромиография;
- общий анализ крови и мочи;
- посев и исследование ликвора.
Кроме того, в зависимости от предполагаемого диагноза может быть назначена биопсия, проверка артериального давления в конечностях, определение толерантности к глюкозе и другие специфические анализы.
Не существует универсального метода лечения боли в пояснице: меры, которые необходимо предпринять при одном диагнозе могут быть противопоказаны при другом. Поэтому вначале врач назначает комплексное обследование, и до выяснения причин прописывает обезболивающие и противовоспалительные препараты. В дальнейшем все будет зависеть от результатов обследования и того, насколько тщательно вы будете соблюдать рекомендации специалиста.
Боль в пояснице, отдающая в ноги до колен — результат систематической неправильной нагрузки на позвоночник, которая приводит к различным заболеваниям. Порой, чтобы выявить причину, нужно посетить несколько специалистов: невролога, остеопата, ортопеда и др. Симтом нельзя оставлять без внимания, так как патология развивается уже давно.
В случае, когда боль в пояснице отдает в ногу, перемещается до колена и ниже, требуется комплексный подход к обследованию и терапии.
Причины могут быть разными:
- межпозвоночная грыжа;
- новообразования;
- выбухание межпозвонковых дисков;
- васкулит на седалищных нервных волокнах;
- нейропатия на мышцах грушевидной группы;
- заболевание нервных волокон бедра;
- наследственное искривление позвоночника.
В группе риска люди, склонные к остеохондрозам и болезням спины.
Классификация болевых ощущений:
- Мышечно-тонический тип. Спазмирующие боли, искривления позвоночника, ограничение движений ног. Воспаление нервных окончаний вызывает их утолщение, отсюда регулярные тянущие боли, от которых человеку трудно двигаться.
- Вегето-сосудистый тип. Онемение и жжение ног, сложность движения. Болезненные участки спины и ног бледнеют, на ощупь становятся прохладнее остальной кожи.
- Нейродистрофический тип. Запущенная степень любой патологии. Изменены кровеносные сосуды, сжаты нервные окончания, в тканях развивается воспаление.
Болезненность в поясничном отделе с иррадацией в колено также вызывают гинекологические болезни, нарушение функциональности мочеполовой системы.
При ноющих болях, идущих от поясницы вниз до колена, врач назначает пациенту полное обследование, которое включает:
- анализы мочи, крови;
- рентген тазобедренных суставов;
- КТ или МРТ пояснично-крестцовой области;
- УЗИ бедренных сосудов;
- электронейромиографию;
- консультации узких специалистов;
- УЗИ брюшной полости;
- нейроортопедическое исследование;
- позитронную эмиссионную томографию;
- посев и исследование ликвора.
Иногда требуются ситуативные анализы: рентген ноги, сканирование кости, проверка АД в конечностях, сцинтиграфия, проверка лимфатических узлов, УЗИ кровотока.
Самый частый диагноз при болях в пояснице, отдающих в колено, — Невралгия. Назначается лечение:
- нестероидные противовоспалительные лекарства используются при нестерпимых болях;
- анальгетики применяются для обычного обезболивания;
- миорелаксанты снимают мышечные спазмы и подавляют рефлексы;
- хондропротекторы восстанавливают пораженную хрящевую и связочную ткани;
- кортикостероидные средства восстанавливают гормональный фон;
- витамины группы В в форме инъекций Мильгаммы применяются, если спина болит длительное время и продолжает отдаваться острой болью в колене.
Лечение продолжается после снятия основного воспаления и боли, расслабления зажатых мышц, восстановления кровообращения. Врачи добиваются полного выздоровления или доведения болезни до стадии глубокой ремиссии.
Беременным женщинам сложно подобрать подходящие лекарственные средства, допустимы физиотерапевтические процедуры и ортопедические изделия, фиксирующие коленный сустав с возможностью регулировки ограничения движений.
Приём лекарств, их дозировку и кратность приема назначает только врач.
Физиотерапевтические процедуры уменьшают боль, улучшают кровообращение, восстанавливают процессы метаболизма.
Если нет противопоказаний, врачи назначают:
- иглоукалывание;
- электрофорез с лидазой;
- Д`Арсонваль;
- акупунктуру;
- массажи;
- грязи.
Все процедуры проводятся курсами с повторением через месяц. При устойчивых болезненных ощущениях в поясничном отделе рекомендуется носить ортопедический бандаж, поддерживающий основание позвоночника, снимающий точечную боль в ягодице. С этой же целью можно носить обычный согревающий пояс. Место распространения болей надо растирать мазями с согревающим эффектом.
Заболевания суставов и соединительных тканей.
- Ревматоидный артрит.
- Бурсит.
- Артрит.
- Тендовагинит.
- Остеопороз.
- Тендинит.
- Периартрит плечелопаточный.
- Болезнь Рейтера.
Образование:
Диплом по специальности «Лечебное дело (Лечебно-профилактическое дело)», Ижевская государственная медицинская академия (1999 г.)
Курсы повышения квалификации:
«Ревматология», Институт ревматологии РАМН, г. Москва (2000 г.)
Опыт работы:
- Врач-ревматолог, РКДЦ, город Ижевск (2000-2014 гг.)
- Врач-ревматолог, частная клиника, город Ижевск (2014-2016 гг.)
- Врач-ревматолог, «Авиценна», город Ижевск (2016- н.в.)
Боли в пояснице и в коленях — довольно распространенное явление. Часто неприятные ощущения возникают без видимых на то причин, но оставлять их без внимания нельзя. При первых симптомах стоит как можно скорее обратиться к врачу. В некоторых случаях может потребоваться помощь нескольких специалистов.
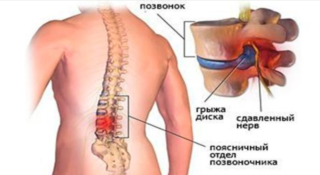
Опорой для всего тела является позвоночник, который состоит из позвонков, соединенных между собой дисками, мышцами, связками и суставами. Если нарушается хоть одна из этих составляющих, возникает острая боль, чувствуется дискомфорт и ломота.
Чтобы выяснить, по какой именно причине у пациента болят колени и поясница, нужно учесть несколько факторов: ситуацию, в которой возникла боль, интенсивность и продолжительность ощущений. Выделяют боли из-за неправильной осанки и ортопедических заболеваний: радикулита, остеохондроза. Если на позвоночнике есть грыжа, ощущения усиливаются многократно.
Поводом для болей в коленях может послужить васкулит седалищного нерва, поражение тазобедренных нервов, врожденные деформации и т.д. Иногда острая или тупая боль в позвоночнике возникает после травмы или переохлаждения. Ноющая боль в пояснице и колене может являться признаком онкологии внутренних половых органов.
Причин резей в пояснице, отдающих в колени, может быть много. Самые распространенные:
- остеохондроз — недуг, поражающий межпозвонковые диски и иные отделы позвоночного столба;
- спондилез или артроз фасеточных суставов;
- спондилит.
Порой у пациента болит спина и колени в результате сдавливания нервов в области крестца. Появляются неприятные ощущения в пояснице, после переходят на колени и ягодицы.
Остеохондроз возникает в результате изменений в структуре хрящей и костной ткани позвонков. Это заболевание может поразить любой из отделов позвоночника. Часто болезнь можно встретить у пожилых людей, но иногда ей страдают и пациенты помоложе. Причиной, как правило, является малоподвижный образ жизни — работа за компьютером, отсутствие регулярных занятий спортом.
Проявляется заболевание резью и болезненными ощущениями в пораженных частях спины. Симптомы могут не стихать длительное время.
Остеохондроз дает о себе знать уже на довольно запущенных стадиях своего развития. Заболевание на раннем этапе пациент может не ощущать. Если состояние запущено сильно, болевой синдром становится очень острым, появляется неприятная ломота в ногах или руках.
Лечение остеохондроза длительное, но необходимое. Игнорирование проблемы приводит к серьезным нарушениям в строении позвоночного столба и возникновению сопутствующих заболеваний опорно-двигательного аппарата — сколиоза, кифоза или лордоза. Неотъемлемая составляющая комплексной терапии — лечебная гимнастика.
Фасеточный артроз — это дегенеративное заболевание позвоночника, которое характеризуется обширным разрастанием костной ткани. Может быть поражен один сустав в позвонках или оба. Болезнь возникает вследствие спортивных и иных травм, чрезмерных физических нагрузок.
Острая боль может возникнуть в области поясницы и самого позвоночного столба. Пациенты ощущают скованность в движениях. Межпозвонковые суставы в пораженной области начинают хрустеть, ощутимо напрягаются мышцы. По утрам возникает ощущение тяжести в районе поясницы, нередко поднимается температура тела.
В медицине применяется большое количество методов лечения суставных заболеваний. Вначале проводится врачебный осмотр, где устанавливается локализация боли, выявляется причина, спровоцировавшая эту боль. Чтобы поставить точный диагноз, врач назначает анализы.
Если причины заболевания связаны с проблемами двигательного аппарата, назначают курс противовоспалительных лекарств, хондропротектеров, анальгетиков. После снятия болевого синдрома требуются регулярные курсы массажа, физиопроцедуры, лечебные ванны и физкультура.
Чтобы проблема не возвращалась вновь после лечения, нужно уделять особое внимание профилактике. Спать желательно на ортопедических матрасах и подушках, больше гулять на свежем воздухе, плавать и совершать конные прогулки, каждый день делать физические упражнения.
Чтобы предотвратить боль, уделяйте внимание своей осанке, постарайтесь не перенапрягать позвоночник и регулярно выполняйте упражнения, укрепляющие мышцы спины. Особенно полезны плавание и спортивная ходьба.
Чтобы сохранить здоровье спины, спите на матрасе средней жесткости. Подушка под головой не должна быть слишком большой. Желательно мыть пол шваброй и не поднимать большие тяжести. Вес всегда старайтесь распределять равномерно на обе руки.
Если одновременная боль в коленях и спине появилась вновь, как можно раньше обратитесь за медицинской помощью. Обезболивающий укол или мазь могут временно облегчить состояние, но не устранят причину проблемы.
Остеохондроз и коленный сустав могут быть связаны: при остеохондрозе поясничного отдела позвоночника могут развиваться боли в коленяхЖизнь с болью в коленях: прогулки для облегчения как следствие ущемления корешков спинномозговых нервов, а также могут развиваться и дегенеративно-дистрофические процессы, связанные с нарушением иннервации и кровообращения в околосуставных тканях коленных суставов. В народе такое заболевание называют «остеохондроз колена».
Остеохондроз и коленный сустав – какая между ними связь?
Многие клиницисты замечали, что при остеохондрозе поясничного отдела позвоночника больных часто беспокоят боли в коленных суставах. Проведенные в последние годы исследования позволили выявить изменения дегенеративно-дистрофического характера в околосуставных тканях коленных суставов при поясничном остеохондрозе. Такое заболевание носит название коленного периартроза (остеохондроз коленного сустава – неправильное название).
Почему развивается коленный периартроз? Нейровертебрологи считают, что коленный периартроз связан с ущемлением корешков спинномозговых нервов в области поясничного отдела позвоночника. При этом поражение нервных волокон распространяется на бедренный нерв, а также его ветвь – подкожный нерв ноги, поднадколенниковая ветвь которого иннервирует коленный сустав.
Нарушения иннервации сустава приводит к постепенному развитию в окружающих его тканях нейродистрофических нарушений, в том числе нарушений в мышцах и связках, поддерживающих сустав. Часто при этом поражаются также бедренные и большеберцовые надмыщелки (выступы на головках костей).
Для возникновения дегенеративно-дистрофических изменений в околосуставных тканях одних нарушений иннервации мало, требуется также дефектность самих окружающих коленный сустав тканей. Такая дефектность возможна при постоянном растяжении сухожилий, расположенных в области сустава у людей с Х-образными ногами, а также с поясничным гиперлордозом (слишком сильным изгибом вперед поясничного отдела позвоночника) или, напротив, со сглаженным лордозом. В таких случаях отрицательное воздействие на околосуставные ткани в области колена оказывают продолжительная ходьба и стояние.
Такие нарушения часто встречаются в молодом и среднем возрасте. У пожилых людей коленные периартриты встречаются значительно реже, у них чаще развиваются остеоартрозы коленных суставов – дегенеративно-дистрофические нарушения в самих суставах, не связанные с остеохондрозом.
Симптомы коленного периартроза
Заболевание развивается постепенно. Вначале появляются умеренные боли в области бедра и внутренней поверхности коленного сустава. Ноющие боли возникают при длительном стоянии, ходьбе в момент сгибания в коленном суставе, при пассивном сгибании и разгибании в суставе, а также в момент наружной ротации (вращения колена наружу). Как правило, боли в коленных суставах были слабее, чем в поясничном отделе, но беспокоили больных после купирования болевого синдрома в пояснице.
Боли усиливаются при спуске с лестницы, это объясняется усилением вертикальной нагрузки на опускающуюся выпрямленную в колене ногу. В опускающейся на расположенную ниже ступеньку выпрямленной ноге четырехглавая мышца бедра находится в состоянии изометрического эксцентрического сокращения (без сближения точек прикрепления). Именно такое напряжение мышцы, в которой уже есть дегенеративно-дистрофические изменения, вызывает боль в коленном суставе.
Для коленного периартроза характерна также болезненность при прощупывании внутренней поверхности колена, а иногда и наружной, а также глубоких тканей подколенной ямки.
Почти всегда при коленном периартрозе нарушается система постурального контроля, направленная на сохранение равновесия любыми путями. То есть больным трудно сохранять равновесие при ходьбе и стоянии.
Диагностика и лечение
Диагностика коленного периартроза заключается в выявлении остеохондроза поясничного отдела позвоночника (рентгенография позвоночника в нескольких проекциях, МРТ) и одновременном выявлении дегенеративно-дистрофических изменений в околосуставных тканях в области коленного сустава ультразвуковым методом. При этом на рентгенограммах коленных суставов патологии не выявляется. Обязательно проверяется также сохранность системы постурального контроля, то есть сохранения равновесия при ходьбе и стоянии.
Лечение коленного периартроза, вызванного поясничным остеохондрозомПоясничный остеохондроз – влияние провоцирующих факторов, заключается в устранении ущемления корешков спинномозговых нервов и создании мышечного корсета, предупреждающего ущемления, что достигается в основном дозированными физическими нагрузками.
По умолчанию считается, что ломота в суставах, боль и хруст являются признаками заболевания только у людей старшего возраста.
Однако болезни суставов «молодеют» с каждым годом, и уже не редкость, когда у молодого человека диагностируется артроз или артрит.
А остеохондроз вообще стал настолько привычным, что порой люди даже не считают нужным обращаться к врачу, обходясь подручными средствами.
Содержание статьи:
Остеохондроз: симптомы и лечение
Артроз + интересное видео!Артрит или воспаление суставов + видео!
Такое отношение к здоровью приводит к тому, что опорно-двигательный аппарат просто перестает справляться со своими функциями. В итоге человек может оказаться прикованным к постели, и причина этого — в несвоевременном обращении к специалистам. Важно понимать, что боль в суставах — такой же симптом, как, например, тошнота или рвота при гастритах. Это острый сигнал того, что в организме развивается заболевание, способное стать необратимым.
Остеохондроз: симптомы, признаки, лечение
Остеохондроз — заболевание позвоночника, при его возникновении поражаются хрящи и межпозвонковые диски. В норме у здорового человека межпозвоночные диски способны выдерживать большую нагрузку, они довольно прочные, что позволяет сделать позвоночник более упругим и стойким к износу. Но при возникновении заболевания соединительные ткани быстро изнашиваются, начинается разрушение и стирание дисков.
Человек поначалу чувствует редкое похрустывание в суставах, периодическую скованность по утрам. Но эти признаки быстро проходят, ведь запас прочности у организма большой и он способен со многими заболеваниями справляться самостоятельно.
Однако при длительном отсутствии лечения остеохондроз начинает стремительно прогрессировать, охватывая все большую часть позвоночника. Появляются головные боли, ломота в спине, прострелы, боль в суставах и мышцах.
Часто причина развития остеохондроза кроется не в старении организма, а в наличии провоцирующих факторов. Таких причин много, но можно выделить несколько основных, которые неизбежно приводят к разрушению структуры позвоночника:
- чрезмерные нагрузки. Часто остеохондроз появляется у спортсменов, людей, занимающихся тяжелым трудом;
- сильное ожирение. Избыток веса всегда вызывает проблемы с позвоночником, поражая суставы и костную ткань. Ожирение создает непосильную нагрузку на опорно-двигательный аппарат, что приводит к истончению и стиранию хрящей и дисков;
- малоподвижный образ жизни. Интеллектуальная работа, например, за компьютером, пагубно отражается на здоровье всего скелета. Сгорбленная спина, шея под постоянным напряжением — это прямая дорога к шейному остеохондрозу, который быстро может стать и грудным, и поясничным.
Обычно развитие заболевания начинается именно с шеи. Дело в том, что шейный скелет — самый слабый с точки зрения анатомии, он недостаточно укреплен дополнительными связками. Поэтому, даже если нагрузка минимальна и человек не чувствует боли, позвонки сильно смещаются.
Для профилактики и лечения болезней СУСТАВОВ и ПОЗВОНОЧНИКА наши читатели используют новое БЕЗОПЕРАЦИОННОЕ средство лечения на основе натуральных экстрактов, которое..
При смещении они передавливают нервные окончания и сосуды, окружающие позвоночник. В итоге возникает боль. И чем чаще происходит такое смещение, тем быстрее развивается заболевание шейный остеохондроз. Как правило, он сразу же становится хроническим, поскольку больные люди приходят лишь тогда к врачу, когда уже болезнь уже запущена и приносит невыносимую боль.
Самым ранним симптомом остеохондроза обычно становится появление прострелов в области шеи, при повороте головы возникает болезненность, отдает в голову, чаще в подзатылочную часть.
Довольно быстро появляется постоянная головная боль, которая сложно поддается обезболиванию, вызывает головокружение и тошноту. Приступ часто похож на мигрень, не купируется лекарствами.
Обычно такие боли носят затяжной характер: приступы могут длиться несколько дней. Часто это происходит, если при смещении позвонков сильно передавило нерв. Заболевание может проявиться не сразу и уже не просто как шейный остеохондроз. Чаще специалисты диагностируют шейно-грудной остеохондроз, приносящий человеку боли и прострелы в области груди. Покалывания, «стреляние», чувство сдавленности в груди могут быть ложно приняты за сердечную недостаточность.
Именно поэтому при проявлении первых же симптомов необходимо обращаться к специалистам.
Данный вид заболевания крайне негативно реагирует на попытки самодиагностирования: состояние ухудшается быстро. Крайне важно не упустить момент и вовремя нанести визит к невропатологу.
При поясничном остеохондрозе чувствуется боль не только в суставах, но и костях. Ломит спину, невозможно безболезненно встать утром, скованность всего позвоночника. Характер боли меняется: нет остроты, лишь появляется ноющая и постоянная болезненность. Больному трудно сидеть в привычном положении сидя, он ищет позу, чтобы спина была полностью расслаблена. При серьезной стадии остеохондроза могут временно отказывать ноги, наступает онемение в ногах, теряется или же усиливается чувствительность.
При заболевании очень важно начать лечение как можно раньше, тогда есть больше шансов на выздоровление.
Лечение заболевания сложное и многоэтапное. Изначально необходимо устранить провоцирующие факторы, чтобы не усугублять клиническую картину.
Проблемы с суставами — прямой путь к инвалидности!
Хватит терпеть эту боль в суставах! Записывайте проверенный рецепт от опытного врача…
Если причина в весе, назначается диета, консультация эндокринолога и сопутствующих специалистов.
Обратите внимание: диета считается лечебной и полезной только в одном случае: если она одобрена лечащим врачом.
Затем устраняется боль, обеспечивается покой больному. Обычно лечение сочетает в себе медикаменты и физиотерапию. Умеренная гимнастика и прием нужных препаратов эффективно борятся с заболеванием при условии своевременного обращения.
Хорошо помогает при шейном остеохондрозе мягкий головодержатель и легкий массаж.
Вкупе с лечением это помогает быстрее справиться с болями: «ошейник» держит голову, тогда как мышцы расслабляются, постепенно возвращаясь в привычное состояние.
Однако к нему надо привыкать постепенно: носить по 10-15 минут, потом увеличить до 25-30. Корсеты для спины назначает только специалист на основании индивидуальных показаний. Также очень полезно использовать ортопедические подушки, а также (по рекомендации врача) применять различные массажные аппараты для шеи и спины.
Почему болят суставы? В отличии от остеохондроза, артрозы чаще возникают под воздействием травм или как следствие нарушения обмена веществ.
здоровое колено (слева) и артроз коленного сустава
Заболевание бывает нескольких видов:
- тазобедренный артроз, или коксартроз. Бывает разной степени, в зависимости от причин возникновения — первичный и вторичный. При возникновении данного заболевания может развиваться дисплазия больного сустава, может проявляться вместе со сколиозом, нередко становится причиной поражения всего позвоночника. Визуально может никак не определяться, не иметь припухлости, больной не жалуется на интенсивность болей только в состоянии полного покоя, т.е. все остальное время пораженный сустав болит. Характерный внешний признак такого артроза: изменение походки больного. Появляется прихрамывание или раскачивающаяся походка;
- гонартроз, или артроз колена. Заболевание, поражающее коленные суставы, чаще всего страдают женщины. Как правило, причиной становится переизбыток веса и возникший варикоз вен. Проявляется в болях в коленях, невозможностью привычно ходить;
- артроз межфаланговых суставов. Чаще возникает у женщин в силу гормональных особенностей организма или на фоне климакса. Во время заболевания полностью деформируются суставы на руках, появляются костные наросты.
- артрозы других суставов Артроз — хроническое заболевание, как правило, затрагивающее все ткани больного сустава. Под воздействием какого-либо фактора серьезно нарушается питание хрящей, в итоге это приводит к истончению и дальнейшему разрушению хрящевой ткани. Понятие «остеоартроз» включает в себя все вышеперечисленные заболевания. По сути, является собирательным термином, обобщающим.
Чаще всего артроз становится следствием переизбытка веса или перенесенных травм. Болезненность суставов вызвана тем, что они перестают справляться с нагрузкой массы тела из-за неправильного распределения веса. Постепенно суставы начинают деформироваться, все больше истончаются окружающие ткани.
В конечном итоге начинается полное или частичное разрушение хряща.
Также причиной артрозов может стать тяжелая работа, перенагрузка, наличие у человека травм, плоскостопия, гормональные нарушения. Возникающая боль в суставах должна быть сразу расценена как сигнал о помощи, в противном случае изменения в организме будет уже не остановить.
Нужно понимать, что полное излечение практически невозможно, если уже началось разрушение костных тканей. Именно поэтому своевременное обращение к врачу просто необходимо при первых же болях в суставах.
Обычно лечение сводится к тому, чтобы минимизировать болевые ощущения и постараться устранить первоисточник проблемы или провоцирующий фактор. Больному назначается физиотерапия, электрофорез или ультразвуковая терапия. Часто лечение назначается вкупе с народными средствами. Сама схема лечения зависит от состояния и стадии развития заболевания, а также от индивидуальных особенностей организма.
Артрит: причины, симптомы, лечение
Артрит — тяжелое заболевание суставов, возникающее под воздействием воспалительных процессов. Обычно протекает внутри сустава, скапливая жидкость в свободных полостях. Сложность данного заболевания в том, что оно чаще встречается как следствие какого-то иного нарушения в организме.
В зависимости от причины возникновения артрита, различают следующие виды:
- псориатический артрит. Появляется на фоне псориаза, наиболее характерный признак — нарост костных тканей на пальцах рук, сильная боль в руках. Чаще возникает вместе с кожным дерматозом. Сам сустав при этом краснеет, больного сопровождает ощущение местной температуры. Такой артрит опасен непостоянством: частые ремиссии могут сменяться такими же частыми обострениями;
- ревматоидный артрит. Данный тип имеет другую этиологию, связан с нарушениями обменных процессов. Один из самых опасных видов артрита потому, что вызван аутоиммунным процессом в организме. Такой процесс начинается в том случае, когда иммунитет перестает «узнавать» ферменты какого-то органа и воспринимает их как чужеродные. Чаще всего это происходит при нарушениях в работе щитовидной железы. Затягивать такое заболевание нельзя, поскольку погибнет либо вся имунная система, либо щитовидка. Иногда аутоиммунные артриты возникают на фоне серьезной дестабилизации других органов, например, поджелудочной железы;
- инфекционный (реактивный) артрит (в т.ч. болезнь Рейтера). Возникает на фоне острой инфекции, попавшей в организм. В большинстве случаев заболевание активизируется при заражении хламидиями. Однако многое зависит от чувствительности организма к любом виду инфекции, в редких случаях заболевание может спровоцировать даже кишечная инфекция. Признаки могут появиться лишь спустя несколько дней после того, как произошло заражение. Обычно появляется цистит или уретрит, затем может проявиться конъюктивит и боли в суставах. Если лечение не оказано, начинает сам артрит. В отличии от остальных артритов, этот вид поражает чаще ноги больного и пальцы.
Узнайте про средство, которого нет в аптеках, но благодаря которому уже многие россияне излечились от болей в суставах и позвоночнике!
Рассказывает известный врач >>>
Лечение заболевания начинается с установления первопричины болезни. Обычно это схемы комплексной терапии: антимикробные и противовоспалительные препараты.
лечение артрита с помощью компресса
Если заболевание связано с аутоиммунными изменениями, то могут быть назначены иммунностимуляторы и иммуннодепрессивные препараты. При тяжелых формах болезни лекарственные растворы вводят непосредственно в сами больные суставы с целью остановить процесс дальнейшего нарушения.
Больные суставы давно стали проблемой века. Не секрет, что люди сами не относятся с должным вниманием к своему здоровью и игнорируют сигналы тревоги организма. Нежелание идти к врачу приводит здоровье в полный упадок, довольно быстро. Поэтому очень важно обращаться к врачу сразу, едва лишь появились первые признаки.
Полный список статей на сайте можно увидеть на страницах Карта сайта и Карта сайта 2.
Сокращение пространства ведет к воспалительным процессам, вызывающим боли. Воспаленные нервные волокна влияют на кровеносные сосуды, в результате происходит их спазм. Раздраженные артерии сокращают просвет в сосудах, нарушается питание участков тела.
При болях в пояснице появляется слабость в ногах. Жалобы на онемение ног, заедание колен — это первые звоночки, с которыми надо немедленно идти к врачу. К сожалению, остеохондроз помолодел . Если раньше этими болезнями страдали после сорока лет, сейчас от этого заболевания страдают многие молодые люди.
Причиной появления остеохондроза могут быть:
- нарушение обменных процессов,
- приобретение лишних килограммов,
- неравномерное распределение тяжестей во время хождения и др.
При развитии остеохондроза в поясничном отделе происходит выпячивание дисков, что приводит к протрузии и грыжам из-за разрывов фиброзного кольца (роль кольца удерживать содержимое дисков на местах).
Люмбоишиалгия бывает двух видов люмбаго или ишиас. Для лечения болезни необходим комплекс лечебных воздействий, позволяющий восстановить ткань дисков.
Основными причинами появления остеохондроза могут быть старые травмы, сидячий образ жизни или, наоборот, сильные физические нагрузки, излишняя полнота, неправильное распределение груза при ношении тяжестей, перенесенные заболевания, изменения с возрастом.
При остеохондрозе могут неметь ноги, походка становится тяжелой, возникает острая боль. Это первые признаки остеохондроза. С возрастом у человека уменьшается количество воды, находящейся в теле, из-за этого диски позвоночника не справляются с нагрузками. Возрастные изменения касаются также белкового вещества, наполняющего диски.
Хрящевая пластина дает подпитку для межпозвоночных дисков. Ощущение болей и слабости в ногах появляются чаще всего из-за эрозии в краях хрящевой пластины. Идет развитие воспалительного процесса, появляется поясничный остеохондроз, при этом болят ноги, трудно ходить, лечение обязательно должен назначить врач.
При начальной стадии остеохондроза ноющая боль возникает в области поясницы. Со временем боль может становиться больше, появляется корешковый синдром, из области поражения позвоночника боль отдает в ягодицы, появляется в ногах.
Для проведения более обширного обследования при остеохондрозе очень часто рекомендуют пройти ультразвуковое доплеровское исследование сосудов ног, благодаря чему выявляются спазмы и нарушения кровообращения.
При болях в ноге при остеохондрозе не наблюдаются отеки, иногда может быть слабость в нижних конечностях. Если мерзнет нога в области стоп или голени, следует сделать рентгеновский снимок. Скорее всего, заболевание затронуло корешки L III.
При заболевании остеохондроза боль чаще всего ощущается на одной ноге. При этом заболевании наблюдается развитие атрофии мышц. Остеохондроз ног обозначает нарушение в движении и строении суставов. Само это слово обозначает истонченность, разрушение хряща ткани, которая покрывает суставную поверхность костей.
Гладкость и эластичность хрящей обеспечивает легкость при движениях. При разрушении и отслаивании хрящевых тканей происходит уплотнение места, нарушающего равномерность покрытия. Идет стирание частей позвоночника. Прогрессируя, это заболевание затрагивает другие части тела. Это влечет за собой появление других болезней.
При ходьбе костная ткань, находящая под хрящом, травмируется, появляется заболевание остеоартрит. При этом заболевании края истонченных хрящей разрастаются по суставной сумке и окостеневают. Эти наросты называют остеофиты, они не позволяют нормально двигаться, защемляют нервы, сосуды. Вот почему нога может отечь и онеметь.
При ранней диагностике не так просто определить степень болезни из-за слабо выраженных и непостоянных симптомов. Чаще всего симптомы на ранних стадиях видны слабо. Ни в коем случае не следует заниматься самолечением, только врач сможет правильно подобрать лечение.
Звуки хруста в суставе, ноющая боль в нижних конечностях, прострелы, разрастания суставов — все это должно насторожить.
Лечением остеохондроза должен заниматься только опытный врач. Обычно при острых болях назначается постельный режим. Это позволяет снять нагрузки с позвонков. Лежать необходимо на жесткой поверхности. Под коленки кладется валик, он помогает убрать сдавливание нервных окончаний корешков.
Подключается медикаментозная терапия. Лекарства позволяют снять боль в спинном отделе позвоночника и в ногах. Убирают воспалительные процессы, снимают спазм, восстанавливают нарушенное кровообращение, облегчают боли. Массаж, физиотерапия позволяют улучшить кровообращение, снимают мышечные спазмы.
Занятие лечебной физкультурой предупреждает появление заболевания. Восстанавливается механика движений тела, убираются застойные явления в организме. Здоровый образ жизни позволяет укрепить свой организм и забыть о болезнях.
- Вы внезапно можете почувствовать приступы боли.
- Вам надоело носить специальный корсет.
- У Вас зависимость от обезболивающих.
- Возможно, Вы перепробовали кучу лекарств, но ничего не помогает.
- И Вы готовы воспользоваться любой возможностью, которая поможет Вам избавиться.
Эффективное средство от остеохондроза существует. Перейдите по ссылке и узнайте, что об этом говорит Елена Малышева.
Алексей Бабаскин Гуру (3496) 6 лет назад
Делать МРТ того отдела, который болит и идти к неврологу.
Екатерина Живилова Знаток (341) 6 лет назад
сначала обезболивающее — лучше всего помогают кетонал- уколы. и срочно обратитесь к нервопатологу!
Stas Isovskiy Гуру (3296) 6 лет назад
Добавь в рацион! «Уксус яблочный селеносодержащий». Состав: Яблочный уксус натуральный, микроэлементы: железо, магний, медь, никель, селен (10 мг)
Действие: Яблочный уксус селенизированный входит в состав важнейшего фермента глутатаонперексидазы, который активизирует работу антиоксидантной системы, противоопухолевого иммунитета, обмен веществ в тканях, печени, предупреждает развитие катаракты хрусталика глаза. Достаточное количество селена и селеносодержащих ферментов в тканях обеспечивает здоровье сердечной мышцы, почек, способствует росту и развитию тканей и омоложению организма в целом.
Рекомендуется:
— При анемии и лейкозах.
— При беременности и вскармливании.
— При бронхиальной астме и заболевании легких.
— При восстановлении после инсульта, нарушении мозгового кровообращения.
-При ишемической болезни сердца, инфаркте миокарда и гипертонии.
— При лучевой болезни.
— При остеохондрозе и артрозах, при полиартрите и ревматизме.
— Для ускорения восстановления при травмах и переломах костей.
— При заболеваниях почек, почечно-каменной болезни, полиневрите.
-При болезнях печени и желчного пузыря.
— Для предупреждения преждевременного старения.
— При заболеваниях щитовидной железы, эндемическом зобе.
Способ применения: вышлю!
Детям до 1 года -0 25 капель, до – 2 лет – половину чайной ложки, до 5 лет – 1 чайную ложку, до 12 лет – десертную ложку, после 12 лет – 1 столовую ложку 2-3 раза в день во время еды.
При заболеваниях дозировки могут быть существенно увеличены (до 6-12 столовых ложек в день).
Для лечебных целей необходимо придерживаться схемы приема, рекомендованной при конкретных заболеваниях:
Побочные явления: не выявлены
Особые условия: при язве желудка и 12-персной кишки и при повышенной кислотности рекомендуется принимать нейтрализованный раствор «Неоселена».
При приеме ограничить или исключить употребление сладостей, т. к. это ухудшает усвоение селена.
Сергей Семиёшкин Мыслитель (8359) 6 лет назад
Остеохондроз, прострел. Лечение: точечный массаж позвоночника, мануальная терапия, лечебная физкультура, гирудотерапия, вытяжение. 8 916 719 03 97.
Источник: Опыт лечения пациентов с межпозвонковыми грыжами.
Консультация невролога. Он назначит правильное лечение. Если просто потянули спину, то БЫСТРУМ ГЕЛЬ+тепло на поясницу. Можно сделать обезболивающий укол в/м диклофенак+укол в/м мильгамма (витамины группы В)
макс Мастер (1564) 6 лет назад
сделайте укол диклофенак, если не отпустит то баралгин. лучше лежать на полу. из мазей сабельник и пихтовое масло. когда боль пройдёт делайте ежедневно гимнастику. попробуйте смочить холодной водой хлопковую ткань и приложить к больному месту. листья капусты смазать мёдом, приложить к больному месту накрыть пленкой и шерстяным платком. будет полегче сходите к неврологу. успехов и здоровья!
Сергей Оракул (86045) 6 лет назад
По неволе, начинаю психовать, когда такой вопрос звучит в НЕТе. Бля, ну сколько можно лениться и слушать советы всех и вся. К доктору, курица, к доктору немедленно. )) ) к Бубновскому..)))
Если болит поясница, первое, что нужно сделать, — это понять причины боли. Спина и поясница болят у многих, это едва ли не самая распространённая жалоба. Но это не значит, что главная задача – выбрать надёжное обезболивающее средство, даже если знакомые уверяют вас, что оно помогает. Поясница может болеть по разным причинам. Причины боли в пояснице исчисляются десятками, включая и повреждения позвоночника. Поэтому, прежде чем начать лечение, правильно было бы получить данные диагностики, чтобы понять, почему болит поясница, и заключение врача.
В большинстве случаев поясница болит из-за остеохондроза — поражения межпозвоночных дисков в поясничном отделе позвоночника. Позвонки поясницы теряют стабильное положение, сдавливают межпозвоночные диски, разрушая их структуру, нередко, вплоть до появления грыжи. Подробно об этой причине боли в пояснице можно посмотреть в статье о возникновении и развитии остеохондроза. Остеохондроз поясничного отдела позвоночника возникает особенно часто, едва ли не у большинства наших современников-горожан. Наша анатомия такова, что из-за прямохождения именно поясничные позвонки испытывают наибольшую нагрузку. А, значит, эту нагрузку нельзя бесконтрольно увеличивать, часто отключая мышцу, поддерживающую позвоночник. Эта мощная мышца берёт на себя половину нагрузки на позвоночный столб, но только в случае, когда есть опора тела на стопы. Это значит и то, что мышцы спины и таза, удерживающие позвонки в нормальном положении, должны оставаться сильными и работоспособными. Причинами боли в спине, пояснице, таким образом, становятся малая физическая активность, редкие неконтролируемые нагрузки, хронические напряжения мышц спины, таза, а также ягодичной мышцы, недостаточное умение сидеть и ходить без риска повреждения позвоночника и возникновения остеохондроза поясничного отдела.
Одной из причин боли в спине, пояснице может быть радикулит поясничного отдела позвоночника или ишиас, но это заболевание, обусловленное поражением корешков спинномозговых нервов, опять-таки, главным образом, возникает при остеохондрозе поясничного отдела. Уменьшение высоты межпозвоночных дисков при остеохондрозе приводит к нарушениям баланса между структурами позвоночного столба – отсюда и постоянная, вполне терпимая, но периодически усиливающаяся боль в пояснице, спине, соседних областях.
При выполнении непривычной для вас физической работы или просто при резком изменении положения позвоночника, наклоне или повороте, может возникнуть острая боль в пояснице. Это — мышечный спазм, когда источником боли становятся зажатые мышцы. Врачи поставят диагноз люмбаго (прострел) — защемление нервных окончаний, однако поясница болит по той же исходной причине – остеохондроз поясничного отдела, который стал причиной защемления.
Остеохондроз поясничного отдела позвоночника является основной первопричиной, из-за которой болит поясница. В свою очередь, деформация межпозвоночных дисков происходит из-за сдавливания позвонков хронически напряжёнными мышцами позвоночника при участии близлежащих мышц спины и таза. Длительная статическая нагрузка, особенно при сидячей работе, усугубляет эти напряжения. И, чтобы поясница не болела, нужно устранить причины боли в пояснице, спине, позвоночнике в целом — научиться снимать хронические мышечные напряжения, тренировать мышцы спины и области таза, научиться сидеть с минимальной нагрузкой на поясницу, научиться более плавному, мягкому движению.
При неожиданных острых болях в пояснице боль нужно снять и обратиться к врачу на предмет обследования. Так как причины боли в пояснице могут быть связаны не с проблемами позвоночника, а заболеваниями органов брюшной полости, нервами или сосудами и т.д.
Снимать боль лучше уметь без применения фармацевтики. Так, чтобы в этом процессе была задействована ваша нервная система, и она настраивалась на лечение возникших неполадок.
Остеохондроз, в том числе остеохондроз поясничного отдела позвоночника, относится к тем заболеваниям, условия, для развития которых мы, во многом, создаём себе сами. Поэтому, если болит поясница, и вы хотите избавиться от этой напасти, для лечения болезни, в первую очередь, нужен не врач, а ваша решимость с ней справиться. И, прежде всего, необходимо выполнять специальные упражнения для улучшения работы мышц в области поясницы. Необходимо использовать и приёмы для устранения причин боли в пояснице, чтобы остановить развитие остеохондроза поясничного отдела из-за некоторых наших вредных привычек. Такой подход позволяет существенно улучшить работу восстановительных и защитных систем организма, настраивая нервную систему на самолечение организмом возникших проблем.
Внимание! Информация, опубликованная на сайте, носит исключительно ознакомительный характер и не является рекомендацией к применению. Обязательно проконсультируйтесь с вашим лечащим врачом! Политика конфиденциальности | Правообладателям | © 2019
источник