
Боли в этой части туловища могут быть признаком многих весьма опасных патологий, которые несут угрозу для жизни человека. Лишь доктор способен их диагностировать и определить, как можно вылечить заболевание. Заниматься самолечением здесь крайне нежелательно, более того, это может быть просто опасным для жизни.
Прежде всего любой доктор спрашивает у пациента, у которого болят нижний район живота и поясница, о силе, интенсивности болевых ощущений, а также других их особенностях. Он, в частности, интересуется:
- Тем, каков характер боли (острая схваткообразная, ноющая).
- Изменяется ли из-за нее температура тела, чувствует ли человек озноб, не бросает ли его в жар.
- Где конкретно локализируется боль (в пояснице, справа внизу живота, внизу слева, с обеих сторон, по центру).
- Не вызывает ли она: рвоту, кровотечение, лихорадку, затруднения при мочеиспускании, частые к нему позывы.
У пациенток доктор обязательно спросит, не имеет ли боль отношения к месячным, возможной беременности.
Диагностируя происхождение болевых ощущений в нижней части живота, а также пояснице, врачи предпринимают следующее:
- Проводят лабораторные исследования для возможного выявления герпетической инфекции.
- Делают общий анализ крови. Если тест показывает увеличение содержания лейкоцитов, повышенное СОЭ, то очевидным является наличие воспалительного процесса.
- Берут мочу на анализ. Когда в ней повышено количество лейкоцитов или эритроцитов, то вполне вероятны проблемы мочевыводящих путей.
- Проводят УЗИ органов, расположенных в районе малого таза. Оно производится, чтобы убедиться, что боли не вызваны заболеваниями органов мочеполовой системы.
- Делают специальную диагностику для выявления заболеваний, которые можно подхватить во время занятий сексом (например, посев с антибиотикограммой).
- Проводят рентгеновское исследование костей таза и отдельных участков позвоночника.
- Проделывают абсорбционную денситометрию, чтобы исключить возможность наличия остеопороза.
- Производят ирригоскопию, а также эндоскопию желудка, кишечника, мочевого пузыря.
Боль могут вызывать разные причины и болезни. Обычно она очень сильная, когда орган, находящийся внутри организма, разорван, произошло прободение и у человека внутреннее кровотечение.
При хронических воспалениях боли тупые, ноющие, тянущие, а при внутриполостном давлении они обычно имеют пульсирующий характер.
Вот основные заболевания, признаком которых может быть боль в нижнем районе живота и в пояснице:
- Воспаление аппендикса (аппендицит). Боль сопровождается рвотой, лихорадкой. Она обычно сильная, очень острая, но в некоторых случаях бывает ноющей. Несвоевременное лечение аппендицита может привести к его разрыву и развитию смертельно опасного заболевания – сепсиса брюшной полости.
- Инфекции в системе выведения мочи, воспалительные процессы в мочевом пузыре (уретрит, цистит и др.). Помимо болей в нижней области живота и в пояснице, для этих заболеваний характерно также наличие кровяных сгустков в моче.
- Различные инфекции кишечника. Локализация боли обычно в нижней части живота, но бывает и в пояснице. У нее тянущий характер. К другим типичным симптомам кишечных инфекций относятся слизистые и кровяные включения в каловых массах. К врачу следует идти немедленно, так как иначе все может закончиться тяжелейшим осложнением – сепсисом (заражением крови). Неожиданный переход тянущей боли в схваткообразную – признак того, что тот уже начался.
- Воспаления кишечника. Локализация боли – внизу живота. Она также напоминает о себе в пояснице и паху. Если воспаление игнорировать, то вскоре появится язва прямой или двенадцатиперстной кишки.
- Колит. Кроме ноющей боли в поясничной области у человека отмечается повышение температуры вместе со вздутием живота. Поначалу боль острая, но постепенно становится тупой (когда недуг приобретает хроническую форму).
- Паховая грыжа. Когда внутренний орган выходит под кожу и его защемляют мышцы, поясница болит настолько нестерпимо, что человек даже может потерять сознание. Среди других частых симптомов паховой грыжи стоит отметить рвоту и тошноту. Без операции здесь не обойтись, а потому скорую помощь следует вызывать немедленно.
- Мочекаменная болезнь. Боль периодическая, характер ее тупой, но может быть также острым (когда камень начинает двигаться). Локализация в разных нижних участках живота и пояснице.
- Остеохондроз. Разрушение поясничных позвонков ведет к защемлению нервных корешков, появлению тянущей боли. Ее локализация – на спине, но она может отдавать и в поясницу, и в нижние районы живота.
- Новообразования. Боли в животе также могут сигнализировать о раке органов пищеварения и мочеполовой системы.
К не столь частым причинам появления сильных болей в поясничном отделе и нижних областях живота относятся:
- артроз межпозвоночных суставов;
- артрит (ревматоидный);
- стеноз (в межпозвоночном канале);
- сколиоз.
Также болезненные ощущения в этом районе туловища возможны при инсульте.
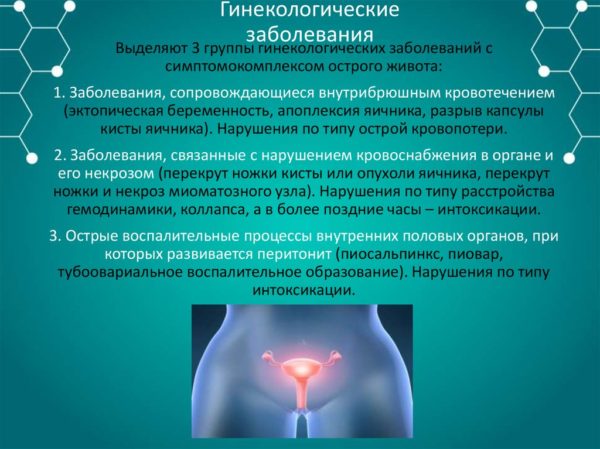
Появление болевых ощущений в нижних районах живота и в поясничной области у женщин вызывают половые заболевания, но не они одни. При гинекологических недугах боль локализируется в правой или левой нижней части живота, но иногда охватывает весь брюшной район и поясницу. Она – признак таких состояний и недугов, как:
- Предменструальный синдром. Сопровождается тупой болью внизу живота и в пояснице. Причина синдрома – спастические сокращения матки. Они наблюдаются перед началом и в первые дни месячных. Синдром вызван хроническими воспалительными или спаечными процессами.
- Менструальные боли. В период месячных женская матка начинает увеличиваться, сокращаться, чтобы организму было легче избавляться от кровяных сгустков. Болезненные проявления внизу живота, а также в поясничном отделе вызваны как раз этими интенсивными сокращениями. Чем у женщины менее стабильный гормональный фон, тем сильнее болезненные симптомы. Если она уже рожала, то такие болевые проявления говорят о серьезных заболеваниях.
- Киста и другие доброкачественные новообразования.
- Апоплексия яичника. Случается после занятий сексом, физических нагрузок, когда зрелый фолликул с яйцеклеткой разрывается. Локализация боли в нижних районах живота, но при этом она ощущается и в пояснице. Характер ее острый. Сопутствующие симптомы – головокружение, тошнота, общая слабость.
- Воспаления фаллопиевых труб, влагалища или тела матки. Боль сильная, резкая. Медлить с лечением этих воспалений нельзя.
- Загиб матки. Вызван он спайками, генетикой. Локализация болевых проявлений – низ живота. У них тянущий характер.
- Аднексит – так называются воспалительные процессы придатков матки. Начинается заболевание обычно после родов, аборта. На первых порах болевые ощущения несильные, их локализация – внизу живота. Если болезнь не лечить, разовьется перитонит (воспаление брюшины таза). После этого боль станет невыносимой, ее локализация сместится в область паха (справа или слева).
- Миома. Это доброкачественная опухоль, которая часто локализуется в нижнем районе живота, а также поясничной области тела. Обычно сопровождается схваткообразными болевыми приступами.
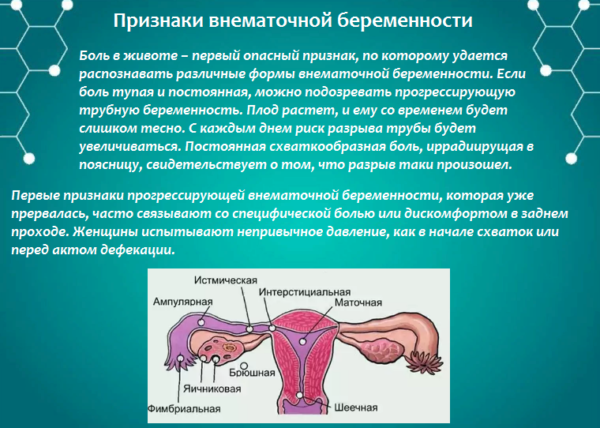
- Внематочная беременность. После того как плодное яйцо присоединяется к маточной трубе, появляются неприятные тянущие боли в нижних районах живота (справа или слева), которые отдают в поясницу. Различной силы кровотечения, потеря сознания – частые симптомы этого состояния. Болевые симптомы усиливаются во время движения и дефекации. Ликвидировать внематочную беременность нужно немедленно – иначе не избежать разрыва маточной трубы.
- Эндометриоз (воспаление в районе полости матки и яичников). Боль при наличии этого заболевания особенно сильна в период месячных.
- Разрыв яичника или яйцевода. Болезненные ощущения в нижнем районе живота при этом недуге бывают просто нестерпимыми, они приводят к потере сознания. Пациенту с подобным заболеванием требуется срочная операция, поскольку существует большая опасность заражения брюшной полости после попадания в нее крови.
- Отслоение плаценты раньше срока окончания беременности. Плацента отделяется от стенок матки еще до того, как малыш родился. Заболевание сопровождается сильными болевыми ощущениями в нижних отделах живота. Их характер тупой, нарастающий, приступообразный. Другие симптомы заболевания – это кровотечение, а также проблемы с сердечной деятельностью плода.
- Угроза выкидыша. Боль более выражена внизу живота, а вот в районе поясницы она слабее.
- Преждевременные роды. Сопровождаются схваткообразными, а также тянущими болями в области поясницы или низа живота.
Низ живота и поясница могут разболеться сразу после аборта. Здесь болевые ощущения – признак того, что аборт был проведен неудачно, плодное яйцо удалено лишь частично. Лечить это нужно срочно, иначе возникнет сепсис.
Болят они и после слишком грубого секса, после разрыва стенок или свода влагалища, при эрозии шейки матки, ее повреждении.
Если после половой близости не только ощущается боль, но и выделяется кровь, то женщина наверняка подхватила какую-либо инфекцию (обычно хламидиоз).
Полипы – еще одна распространенная причина, по которой появляются болевые ощущения в нижних районах живота после полового акта. Они часто кровоточат. Полипы нужно обязательно удалять, поскольку они иногда перерождаются в злокачественные опухоли.
Болевые симптомы вместе с кровотечением после секса могут быть вызваны и дисплазией (патологическими изменениями клеток шейки матки).
Также у женщин боли в этих областях живота могут иметь психогенную природу, быть вызваны стрессами, фрустрациями, депрессивными расстройствами. В подобном случае женщине нужна консультация психотерапевта или психиатра и, возможно, психофармакотерапия.
У мужчин они болят намного реже, чем у женщин. Основными причинами этого (как и у женщин) являются болезни половой системы. К ним относятся:
- Простатит. Именно из-за него такие болезненные ощущения обычно и появляются. Боль в процессе мочеиспускания или дефекации – еще один нередкий симптом воспаления простаты.
- Орхоэпидидимит. При этом заболевании воспаляются яички с их придатками. Подобное происходит из-за хламидий, гонококков, других микробов. Заболевание также может быть вызвано послеоперационными травмами. Боли довольно сильные. К другим обычным симптомам заболевания стоит отнести лихорадку, тошноту, мигрень.
Врачи крайне не рекомендуют заниматься самолечением, пытаться самостоятельно убрать их при помощи болеутоляющих препаратов. Первое, что нужно сделать, – это пойти к врачу, который поставит диагноз, назначит адекватное лечение. Медицинская помощь при этих болях обязательна, если:
- Они сохраняются дольше одного часа.
- Происходит их усиление, когда человек двигается или кашляет.
- Дольше одних суток нет дефекации, но при этом наблюдается метеоризм.
- В кале присутствуют кровяные сгустки или же он имеет неестественный черный цвет (признак внутреннего кровотечения).
Боли в нижней части живота и пояснице имеют много причин и вызываются как обычным мышечным растяжением при физических нагрузках, так и таким грозным заболеванием, как сепсис, который возникает при разрыве внутреннего органа. Самостоятельно здесь диагноз не поставить и без врача никак не обойтись. Только он может все разъяснить и помочь избавиться от страданий. Пытаться освободиться от болей самому – очень опасная затея, которая может закончиться трагедией. Так что главное – не бояться довериться врачам, ведь от этого зависит наше здоровье, а значит, и качество жизни.
источник
Тянущая боль в пояснице время от времени возникает даже у полностью здоровых людей. Однако данный симптом нередко указывает на развитие патологического состояния.
При частых приступах болезненных ощущений человеку рекомендуется пройти обследование у лечащего врача.
Болезненные ощущения в спине возникают даже из-за безобидных причин. Если человек долгое время пребывал в неудобной позе или же спал на жестком, то в скором времени подобный дискомфорт пройдет сам по себе. При частых и продолжительных болевых приступах следует обязательно обратиться к врачу.
Далеко не всегда тянущая боль в спине указывает на развитие патологического процесса. Нередко причиной подобных последствий становится избыточная масса тела, а также чрезмерная нагрузка на спину. Спровоцировать дискомфорт способно пребывание в неудобной позе – стирка белья вручную, прополка грядок, длительная уборка дома. Распознать такую боль просто – она возникает только при движении и не сопровождается дополнительным недомоганием.
Еще одной причиной, почему тянет и болит поясница, является беременность. В процессе вынашивания в организме женщины происходят серьезные изменения. Увеличивающийся в размерах плод давит на позвоночный столб, что и вызывает болезненные ощущения. После рождения ребенка дискомфорт исчезнет.
Причины тянущей боли в пояснице не всегда обусловлены естественными причинами. Чаще всего дискомфорт возникает вследствие патологических изменений в организме. Среди основных причин подобного недомогания можно выделить:
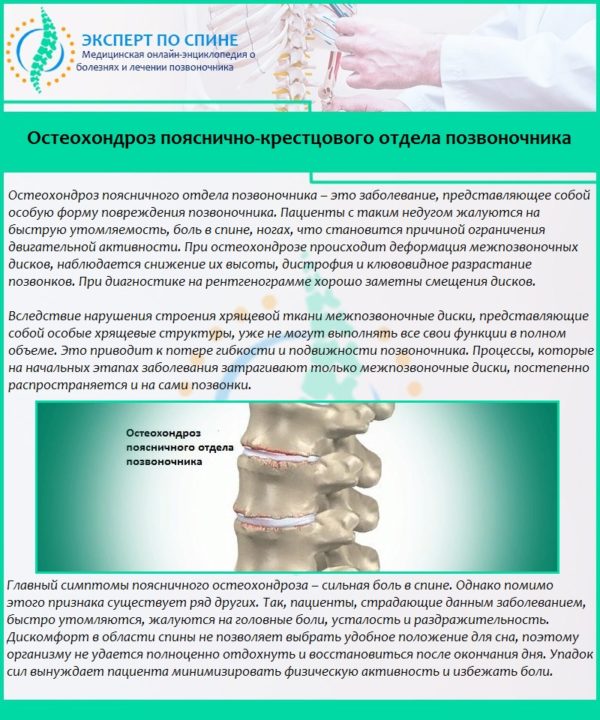
- Остеохондроз позвоночника. Заболевание позвоночного столба, при котором происходят дегенеративные изменения в тканях. Дискомфорт обостряется после чрезмерной физической нагрузки, работы с тяжелыми предметами. Боль обычно отдает в конечности, при поднятии ног значительно усиливается. Если наклонить голову вперед, дискомфорт становится более явным.
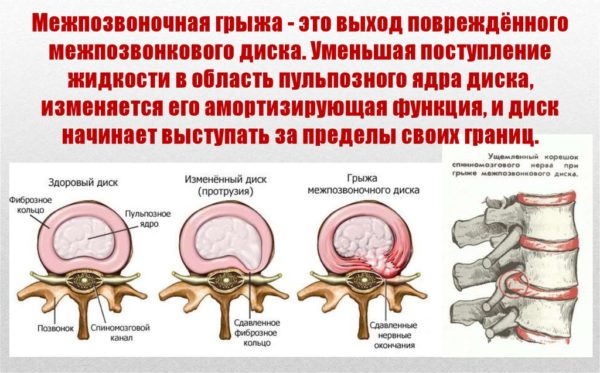
- Межпозвоночная грыжа. Распространенная патология позвоночного столба. Интенсивность болезненности зависит от размера новообразования. Оно давит на близлежащие ткани, из-за чего нервные окончания сокращаются. Это приводит к мощным болезненным ощущениям. Если не получить лечение, человек становится инвалидом.
- Нижнедолевая пневмония. При воспалительных процессах в плевре легкого инфильтрат начинает сдавливать нервные окончания на позвоночном столбе. Из-за этого у человека возникают болезненные ощущения, которые значительно усиливаются при кашле. Патология отягощается общим недомоганием, снижением аппетита, повышением температуры тела.
- Миозит поясничных мышц. В таком случае тянущая боль в поясничном отделе возникает спустя несколько дней после переохлаждения или длительного пребывания на сквозняке. Патология сопровождается повышением температуры тела, мышцы воспаляются и доставляют дискомфорт.
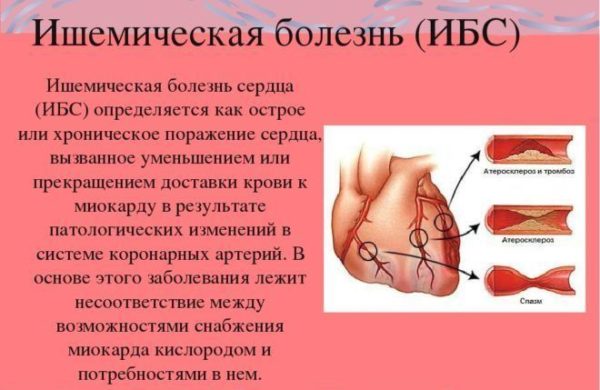
- Сердечно-сосудистые заболевания. Патологии в работе сердечного клапана провоцируют появление тянущей боли в левой части поясницы. Чаще всего подобный признак характеризуется хронической патологией сердца.
- Заболевания почек. Такие болезни, как нефропатия, почечная колика вызывают боль. Также спровоцировать ее появление способны нефрит, травматическое повреждение органа, нарушения мочевыделительного пути.
- Патологии пищеварительной системы. Вызвать тянущие ощущения в пояснице способны дискинезия желчевыводящих путей, панкреатит, гастродуоденит.
- Гинекологические отклонения. Доказано, что спровоцировать дискомфорт в спине способны патологии яичников, шейки матки, маточных труб. Матка увеличивается в размерах, давит на близлежащие ткани. Это и приводит к крайне неприятным ощущениям.
- Глистная инвазия. По мере развития гельминты распространяются на весь организм, постепенно образуют клубни. Из-за большого объема они сдавливают нервные окончания, после чего начинают вызывать дискомфорт в пояснице.
- Заболевания онкологического характера. Спровоцировать резкие тянущие боли в любых сторонах поясницы способны раковые новообразования в легких, кишечнике, почках.
У женщин тянущие боли в спине разные – кратковременные, длительные, постоянные. В зависимости от ряда особенностей врачу и удается выявить ту либо иную патологию. Краткосрочный дискомфорт обычно оказывает на последствия травм или чрезмерных физических нагрузок. Постоянный же – свидетельствует о более серьезных патологиях, таких как мочекаменная болезнь, воспаление придатков, остеохондроз или другое.
Регулярные или длительные боли требуют обязательного обращения к лечащему врачу. После подробной диагностики врач выявит возможную причину и назначит требуемое лечение. У беременных женщин болезненные ощущения возникают чуть выше или ниже поясницы. Такой дискомфорт возникает из-за массы живота, которая неравномерно распределяется на позвоночный столб.
Если тянущая боль внизу спины мучает вас постоянно, это веский повод обратиться к лечащему врачу. Отсутствие терапии становится причиной возникновения опасных осложнений. В будущем боль начнет усиливаться, что обязательно отразится на дееспособности человека. В будущем возможны следующие последствия:
- Становление хронической формы болезненных ощущений. Сама по себе боль не пройдет.
- Необходимость хирургического вмешательства. Если не приступить к терапии, медикаментозные методы уже не помогут.
- Потеря работоспособности. Из-за того, что человек вынужден постоянно лежать, он не может работать.
- Формирование патологий позвоночного столба. Длительное игнорирование боли приводит к искривлению позвонка. Также патологический процесс затрагивает внутренние органы человека, что негативно сказывается на чувствительности и эрекции.
Советуем посмотреть видео: Как Избавиться От Боли В «Пояснице» (МГНОВЕННО!)
Если тянущая боль отдает в поясницу очень часто, это веский повод обратиться к лечащему врачу. Для начала рекомендуется посетить терапевта, который проведет первичный прием и назначит ряд необходимых диагностических мероприятий. Дополнительно требуется консультация:
- Врача-невролога. Он оценит состояние позвоночного столба и нервной системы.
- Врача-уролога. Выявит патологии мочевыводящего пути.
- Врача-гинеколога. Позволяет диагностировать заболевания женских половых органов.
источник
Даже имея хорошее состояние общего здоровья, время от времени человек может испытывать поясничную боль. Ее характер разнится, в зависимости от причины. Наиболее опасными, сигнализирующими об острых процессах, являются резкие коликообразные боли. Самой распространенной считается тянущая боль, которая может возникнуть по множеству разных причин разной степени патологичности.
Ответить на этот вопрос однозначно невозможно. Боль может начаться из-за длительного нахождения в одной позиции, например сидения или стояния, после сна в неудобной позе, физической нагрузки, сквозняка. Такие состояния не редкость, но они, как правило, не требуют долгого лечения и проходят сами, либо под кратковременным воздействием обезболивающих лекарств, мазей, народных методов лечения.
Но бывает, что поясницу тянет без явных причин. Человек не поднимал тяжести и не сорвал спину, не переохладился, спал на ортопедическом матрасе, а боль внизу спины нарастает и усиливается, уходя вглубь. На такие симптомы, особенно если они сопровождаются другими изменениями состояния, стоит обратить внимание и отправиться к врачу.
Если глобально рассмотреть причины поясничной боли тянущего характера, можно выделить две их группы – первичные и вторичные.
Все болевые синдромы, относящиеся к данной группе, возникают на фоне патологических изменений в позвоночнике и его структурах. Это могут быть патологии мышц, суставов, сухожилий, дисков, костей, сосудов, нервных окончаний, формирующих позвоночную систему.
Практически вся нагрузка, которую испытывает тело человека, попадает на позвоночник. Не удивительно, что его структурные элементы изнашиваются и легко подвергаются патологическим изменениям. Усугубляется положение тем, что современный человек мало тренируется, ведет неактивный образ жизни, много сидит и неправильно питается.
В результате тянущие боли могут появиться даже при малейшей физнагрузке, вне зависимости от наличия патологии позвоночника.
Если же патология присутствует, даже единичная незначительная деформация позвонка вполне может вызвать болевой синдром в пояснице, который будет отдавать в конечности и лишать пациента привычного образа жизни и ритма движения.
Все аномалии, не связанные с позвоночными структурами и их состоянием, возникающие из-за патологий в других органах, считаются вторичными причинами возникновения тянущей поясничной боли.
Перечень их может быть следующим:
Есть ряд заболеваний различных органов, одним из симптомов которых является тянущая поясничная боль. По локализации и вовлеченности тех или иных органов их можно разделить на группы.
Таблица. Заболевания, сопровождающиеся поясничными болями, по группам.
| Группа по локализации и вовлеченности органов | Перечень заболеваний | |
|---|---|---|
| Противовоспалительные средства: | |
|
|
Эти и другие средства помогают снять боль на определенное время. Как правило, необходимо систематическое использование данного препарата для устранения боли. В этот период следует отказаться от любых физических нагрузок.
Однако, следует понимать, что устранение болевого синдрома не способствует устранению самой причины возникновения тянущей боли в спине, купирование болевого синдрома заглушает сигнал организма о каком-либо нарушении в организме.
Причины тянущих болей в спине чаще всего устраняются с помощью препаратов, лечебной гимнастики, массажа и других средств, не требующих хирургического вмешательства.
Случаи, когда операция необходима, рассматриваются отдельно и относятся к категории хронических тянущих болей.
Показаниями к оперативному вмешательству при систематически появляющемся или непроходящем болевом синдроме спины являются:
- постоянные острые боли в области спины, которые не проходят вследствие консервативного лечения;
- сколиоз позвоночника (юношеский, прогрессирующий);
- грыжа межпозвоночного диска в осложненной форме, причиной которой является компрессия позвонков, корешковых нервных окончаний;
- опухоль или невправляемая грыжа позвоночника;
- нестабильное развитие отдела позвоночника.
Чаще всего при заболеваниях внутренних систем организма, приводящих в тянущей боли в спине, операция не требуется: лечение производится при помощи лекарственных препаратов.
Использование народных средств показано при облегчении болей тянущего характера в результате воспалительных процессов в мышечных и поверхностных тканях спины.
С помощью растительных компонентов и органических средств можно приготовить компрессы, которые помогают не только расслабить мышцы спины, но могут устранить боль, снизить воспаление, снять отечность:
- компресс с медом, голубой глиной и алое поможет устранить боль при грыже межпозвоночного диска или остеохондрозе;
- при радикулите помогает глина с уксусом;
- ладан и яблочный уксус — снятие острой боли;
- листья и корни хрена помогают снять острую тянущую боль;
- горчичники, уложенные на предварительно смазанную спину медом помогут устранить боль и воспаление.
Средства народной медицины помогут встать на ноги при нестерпимой боли в спине, а также эффективны при комплексном лечении. Использование средств народного лечения следует обязательно согласовать с врачом.

При тянущей боли в спине упражнения чаще всего выполняются в лежачем положении.
- сгибание и разгибание ног;
- разведение ног в стороны;
- разведение коленей;
- выполнение упражнений при помощи валика.
Важно! Если упражнения приводят к болевым ощущениям, следует прекратить их выполнение. Не стоит выполнять упражнения рывками или с помощью резких движений: такое выполнение не приведет к результату, а может только усилить боль.
Массаж также может быть назначен при тянущей боли в спине. Включение массажа в лечение производится только после диагностики заболевания, так как в некоторых случаях он категорически противопоказан:
- при туберкулезе;
- в случаях онкологии;
- при высоком артериальном давлении;
- при острых воспалительных процессах.
Массаж должен выполняться квалифицированным специалистом. Он же может посоветовать методы самомассажа, который можно проводить самостоятельно дома при возникновении боли.
Таким образом, тянущие боли в спине не могут протекать самостоятельно: они являются признаком патологических процессов в позвоночнике, в мышечных тканях, во внутренних органах организма. Тянущие боли могут иметь временный характер, а могут протекать в хронической запущенной форме.
Временно устранить тянущую нестерпимую боль можно при помощи медикаментов, народных средств, но для полного устранения болевого синдрома (устранения причины его появления) необходимо обратиться к врачу. С помощью методов диагностики врач определит происхождение боли.
Комплексное лечение при помощи препаратов, массажа, лечебной физкультуры поможет излечить заболевание, которое приводит к боли. В некоторых случаях возможно хирургическое вмешательство. Устранив причину, пациент избавится от симптомов.
источник















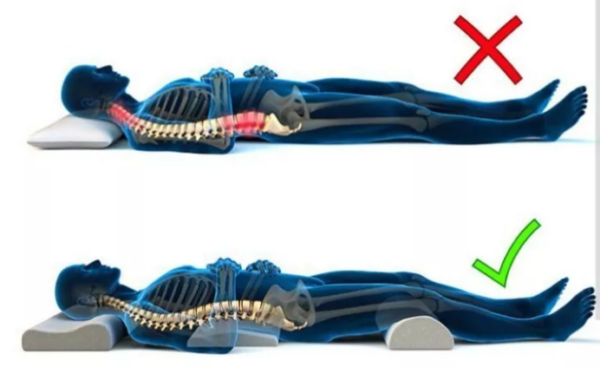





 Боль в спине является второй по распространенности после головной боли.
Боль в спине является второй по распространенности после головной боли. Если возникает острая боль в спине, можно попытаться самостоятельно купировать болевой синдром, а затем обратиться к врачу.
Если возникает острая боль в спине, можно попытаться самостоятельно купировать болевой синдром, а затем обратиться к врачу.