Опубликовано 25.04. | Автор: Anna_Nazarova
У вас есть жалобы на боли в сердце? Часто ощущаете толчки, биения, покалывания в области грудной клетки? И все эти симптомы сопровождаются учащенным сердцебиением? К сожалению, у вас явные признаки тахикардии. Что это? Какова причина этого заболевания и как лечить тахикардию – читайте в статье.
Учащенное сердцебиение или же тахикардия бывают двух видов:
- Синусовая – появляется в случае острого нервного напряжения, стресса, переживаний. Проявления учащенного сердцебиения вы можете ощущать и после интенсивных физических нагрузок. Частота сердцебиения в пределах 100-160 ударов в минуту.
- Пароксизмальная тахикардия является следствием остро протекающих заболеваний сердца.
Реакция сердечной мышцы, проявленная в виде сердцебиения, может последовать в результате:
- Непродолжительного сна, нарушенного эмоциональными переживаниями. Например, вам приснился кошмар, и вы проснулись в поту с ощущением, что сердце вот-вот выпрыгнет.
- Приема наркотических и психотропных веществ, возбуждающих нервную систему.
- Чрезмерного потребления алкоголя, энергетических напитков, чая или кофе.
- Нервного переутомления, вызванного проблемами на работе, дома, в личной жизни.
- После больших физических нагрузок на тело.
- В результате продолжительного отсутствия сна и полноценного отдыха.
- Чрезмерной массы тела.
- Нехватки в организме полезных микроэлементов, таких как кальций и магний.
- Острых респираторных заболеваниях. При увеличение температуры тела на 1°С, сердцебиение учащается на 10 ударов в минуту.
- Нарушений в функционировании эндокринной системы.
- Раковых заболеваниях.
- Инфекций в организме.
- Как следствие кардиозаболеваний.
- Депрессии.
- Беременности и менопаузы.
Если вы интенсивно позанимались спортом в зале, пробежали марафон, проплыли несколько километров, поднялись по лестнице с непривычки, выпили большое количество кофе и т.д. и почувствовали повышенное сердцебиение, то:
- Успокойтесь, отдышитесь.
- Выпейте воды.
- Научитесь беречь себя и свой организм.
- Отдохните в спокойной обстановке.
Вот и все, что вам необходимо сделать при синусовой тахикардии. Лечить ее не нужно. Это нормальная реакция сердца на небольшие мучения организма с вашей стороны.
Если вы находитесь в ожидании появления ребенка, и при этом постоянно наблюдаете повышение пульса и головокружения, то примите это как подарок. Потому что это означает, что ребенок получает вашу кровь через пуповину. Поэтому объем циркулирующей крови в организме увеличивается в несколько раз для того, чтобы плод нормально развивался и функционировал.
Вы осуществили прием пищи, а после почувствовали, что сердце начинает выпрыгивать из груди? Такие проявления наблюдаются в 99% у людей, страдающих ожирением. Во избежание осложнений и заболеваний сердца, необходимо обратиться к врачу-диетологу для корректировки массы тела.
Если у вас проявляется увеличение сердцебиения на фоне таких заболеваний, как желудочковая тахикардия, слабый синусовый узел, стенокардия, то следует незамедлительно обратиться в медицинское учреждение для оказания помощи.
Также, частое биение сердца можно наблюдать на фоне заболеваний:
- Легких;
- Надпочечников;
- Щитовидной железы;
- Инфекций мочеполовой системы;
- Сахарного диабета;
- Психических заболеваний.
Давно известно, что болезнь лучше предотвратить, чем потом заниматься лечением. Поэтому, приучите себя к правильному сбалансированному питанию. Исключите из своего рациона жареное и сладкое. Замените кофе на сок, а черный чай на травяной. Принимайте поливитаминные комплексы. Введите привычку заниматься спортом, бегать и закаляться. Старайтесь не нервничать и контролировать свои эмоции. Не злоупотребляйте кофеиносодержащими напитками.
Если вы ощущаете очередной приступ тахикардии, а под рукой нет лекарств, то:
- Постарайтесь сильно напрячь мышцы пресса. Для этого вдохните, задержите дыхание и резко втяните живот в себя. Постарайтесь в течение 30 секунд не расслаблять пресс. Если один прием вам не помог, то повторяйте это упражнение до того момента, пока вы не начнете нормально дышать и хорошо себя чувствовать.
- Вдохните и постарайтесь задержать дыхание на 20 секунд.
- Если вы спровоцируете рвотный рефлекс, то вам станет намного легче.
Назначать самостоятельно медикаменты, которые помогут вам облегчить приступы учащенного сердцебиения не стоит. Этим вы можете осложнить состояние вашего здоровья. Поэтому, обязательно обратитесь в клинику, где вам проведут такие исследования: полный анализ крови, ЭКГ, рентген грудной клетки, определение уровня гормонов щитовидной железы.
После полного обследования, врач-кардиолог назначит больному специальную диету, укажет на необходимость здорового образа жизни, а именно – отказ от алкоголя и курения и назначит антиаритмические препараты. В случае острых заболеваний сердечно-сосудистой системы, будет проведено хирургическое вмешательство.
Если необходимо оказать незамедлительную помощь, то воспользуйтесь обычным карвалолом или же валокардином. Тридцати капель будет достаточно для того, чтобы привести сердцебиение в норму.
В лечение тахикардии не стоит забывать и о народных методах лечения. Травяной чай мелиссы и мяты, настойка валерианы или же пустырника, отвар боярышника – все это поможет успокоиться и привести сердце в норму.
Не забывайте также о полезных свойствах продуктов пчеловодства. Мед, к примеру, расширяет сосуды и способствует усилению кровообращения. Ежедневно употребляйте по 1 столовой ложке этого продукта, и ваше сердце ответит вам взаимностью.
- Самые опасные способы избавления от лишнего веса
- Интересное про сон
- Миокардит сердца. Причины, симптомы, лечение
- Признаки инфаркта. Как распознать инфаркт?
Сообщение от nezabudka
Подскажите, пожалуйста, при диагнозе нестабильность С2-С3,С3-С4 и хроническая вертебро-базилярная недостаточность возможно ли нарушение подвижности ног, боль в поясничном и грудном отделе позвоночника.А также тахикардия и аритмия вписываются ли в этот диагноз.Возможно, нужно обследовать весь позвоночник? Да, систему кровообращения не обследовали никоим образом и так все понятно .Каковы будут ваши рекомендации?
Заранее благодарю. Анна.
А что подразумевается под нарушением подвижности ног ? Боли в пояснично — грудно отделе позвоночника, скорее вписываются в отдельный диагноз. Да, весь позвоночник обследовать можно, но это зависит от двух факторов: 1) действительно нужно ли это, т.е. имеется ли необходимость; 2) место Вашего проживания, т.к. необходимая аппаратура не везде имеется.
Ничего не известно про возраст пациента и про наличие сопутствующей патологии. Тахикардия и аритмия (опять же, какая?) в такой диагноз впишутся едва ли.
Сообщение от nezabudka
Подскажите, пожалуйста, при диагнозе нестабильность С2-С3,С3-С4 и хроническая вертебро-базилярная недостаточность возможно ли нарушение подвижности ног, боль в поясничном и грудном отделе позвоночника.А также тахикардия и аритмия вписываются ли в этот диагноз.Возможно, нужно обследовать весь позвоночник? Да, систему кровообращения не обследовали никоим образом и так все понятно .Каковы будут ваши рекомендации?
Заранее благодарю. Анна.
Будьте любезны уточните на основании каких методов обследования был установлен подобный диагноз. Согласен с коллегой, что уточнение требуют ваши слова о нарушении подвижности ног . Нарушение ритма сердца вряд ли стоит связывать с нестабильностью в шейном отделе позвоночника, другое дело, что артимия артимии рознь и какая форма имеется у вас вы также не уточнили.
МРТ мозга — все внорме.
КТМ гайморовых пазух через месяц после перенесенного гайморита-
утолщена слизистая хоан с обеих сторон и киста правой гайморовой пазухи. В общем, ринит без насморка.
После родов депрессия была не более пяти дней. Я довольно быстро пришла в норму. Многие, кого я знаю ,пребывали вэтом состоянии значительно дольше.Засыпаю в основном спокойно, если боль не слишком беспокоит. Не люблю анальгетики, прибегаю к ним в исключительных случаях.Что касается снотворных, то кроме феназепама, состояние опьянения от которого мне отвратительно, как и ,состояние опьянения вообще, принимала только новопассит и персен по совету терапевта, видимо, чтобы кризы не будили.Но это было раньше.
Моих проблем это не облегчало ни сколько.
ПМС переношу тяжеловато. вот тогда и сплю не лучшим образом, но как-то справляюсь с этим.У меня есть гормональные заморочки, много лет нет одного яичника.
Что касается того, что лечили баралгином и диклофинаком, конечно, смешно или, скорее горько, но так снимали боль, не ища причину.
А вы не знали, что это происходит повсеместно, только диагнозы ставят от фонаря , может уж лучше вообще без диагноза. чем абракадабра какая-то.
Спасибо за консультации.С уважением. Анна.
Последний раз редактировалось nezabudka, 16.04.2005 в 11:18.
Поблагодарили 56 раз(а) за 51 сообщений
Сообщение от nezabudka
Подскажите, пожалуйста, каковы могут быть причины сильных отеков, на фоне прибавки веса, если гормоны щитовидной железы в норме( щж незначительно увеличена).На УЗИ признаки хронического пиелонефрита вне обострения. Общий анализ мочи в норме. УЗИ почек проводилось около года назад. Признаки хронического пиелонефрита вне обострения. Но я никогда от него не лечилась.
То есть, подозрения были, но диагноз не подтверждался, и все сваливали на гинекологию.Там давняя хроника.
Анализ мочи общий в норме.
Отеки к вечеру больше живот-ноги,утром руки-лицо. Да, если это нарушение кровообращения, то такая штука. как тяжесть в ногах. а иногда ноги буд-то бы волокутся и я с трудом ими в это время владею, плюс головокружение, может ли иметь к этому отношение. Я делала МРТ мозга. Все хорошо. Мне 35 лет
Было бы гораздо легче, уважаемая незабудка, если бы вы обо всех своих проблемах писали в одной ветке. Так что там с анализами крови, общим и биохимическим? Каков был уровень ТТГ крови?
Сообщение от nezabudka
Подскажите, пожалуйста, при диагнозе нестабильность С2-С3,С3-С4 и хроническая вертебро-базилярная недостаточность возможно ли нарушение подвижности ног, боль в поясничном и грудном отделе позвоночника.А также тахикардия и аритмия вписываются ли в этот диагноз.Возможно, нужно обследовать весь позвоночник? Да, систему кровообращения не обследовали никоим образом и так все понятно .Каковы будут ваши рекомендации?
Заранее благодарю. Анна.
Еще раз повторю, что фраза нестабильность С2-С3,С3-С4 и хроническая вертебро-базилярная недостаточность — ни одному врачу не понятна. Еще непонятнее, что рентгенолог мог увидеть на рентгене, чтобы сделать подобное заключение. Можно ли все таки показать нам этот злополучный снимок?
Последний раз редактировалось yananshs, 16.04.2005 в 14:51.
Проявление болей связанных с женской половой сферой
Женский организм в отличие от мужского, имеет массу отличительных черт, а соответственно и процессов. Это менструальный цикл, процесс беременности, процесс родов и послеродовой тяжелый период. Причем все эти процессы, так или иначе, сопряжены с болями. Боли в пояснице при беременности считаются практически нормальным явлением и связаны с увеличением нагрузки на позвоночный столб и перенесением центра тяжести. Боль в пояснице у беременных может носить разный характер, начиная от тянущих, жгучих и заканчивая острыми и опоясывающими.
Если боли не имеют под собой какие-либо другие причины в виде проявлений заболеваний связанных с позвоночником, то в большинстве случаев уже после родов они уменьшаются и в дальнейшем полностью исчезают. Поэтому боли в пояснице перед родами явление распространенное носящее временный характер. Боли в пояснице после родов могут быть следствием тяжелых родов, начала воспалительного процесса или же недостатком кальция в организме женщины.
Другое процесс, который переживает каждая женщина это менструация и соответственно боли в пояснице перед месячными. Объяснением появления боли в пояснице при месячных является обыкновенный процесс сокращения матки, когда рецепторы, находящиеся в ее стенках вызывают болевые ощущения как результат реакции на каждое сокращение. В зависимости от индивидуального анатомического сложения, расположение матки может быть у всех разное. То есть она может быть, как отклонена в стороны, так и назад, а это в свою очередь определяет давление на нервные центры и возникновение ощущения тяжести в нижней части живота с частичными признаками ломоты в пояснице и крестце. Боли в пояснице, задержка месячных состоят в той же причинной связи.
Стоит отметить, что боль в пояснице при месячных может быть обусловлена и существующим гормональным фоном у женщины, особенно это касается женщин, возраст которых более тридцати лет. Это, прежде всего, касается увеличенного количества эстрогена, который и вызывает болезненные ощущения и долгое течение данного процесса.
Возникновение болей может спровоцировать и существующий дисбаланс между половыми гормонами, а именно прогестероном и простагландином. Увеличение уровня простагландина, обязательно станет причиной сильных болей вследствие усиленных и учащенных сокращений матки. К болевому синдрому зачастую присоединяются такие процессы как тошнота, рвота, сильная головная боль, озноб и тахикардия.
Еще одной причиной возникновения боли в пояснице перед месячными и вовремя месячных может стать повышенная активность щитовидной железы, которая является своего рода контролирующим органом за выработкой определенных гормонов. В данном случае болевые ощущения могут идти в одну ногу с развивающимися воспалительными процессами в женской половой сфере, расстройствами нервной системы и даже стать причиной бесплодия.
Как видите, вся описанная симптоматика носит достаточно серьезный характер и требует обязательного вмешательства таких врачей как: гинеколог, эндокринолог, репродуктолог, которые помогут выяснить реальные причины развития того или иного болевого синдрома, провести необходимые диагностические исследования, поставить диагноз и заняться назначением индивидуального комплексного лечения.
На женщине, как ни на ком другом лежит огромное количество жизненных обязанностей связанных с репродуктивной функцией, беременностью, благополучным вынашиванием и рождением ребенка. Поэтому любые сбои в ее организме нуждаются в изучении, выявлении и дальнейшем от них избавлении.
При поясничных болях во время беременности также можно использовать аппликаторы Ляпко, но лучше всего обсудить возможность использования с наблюдающим врачом.
источник
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
Тахикардия – частый симптом шейного остеохондроза, так как в этом отделе находится позвоночная артерия, через которую поступает кровь и кислород к головному мозгу.
Учащенный пульс, беспокойство, головокружение – основные признаки тахикардии. Как правило, ее появление связывают с патологиями сердца, поэтому при подозрении на заболевание этого органа большая часть людей обращаются к кардиологу. Но нередко нарушением сердечного ритма страдают пациенты с полностью здоровым сердцем.
Причиной сбоя в работе сердечно-сосудистой системы оказывается защемление кровеносной артерии деформированными позвонками. Тахикардия при остеохондрозе шейного отдела позвоночника на самом деле не такое уж редкое явление: в 10-28% случаях она является его осложнением.
Со временем ткани межпозвоночных дисков разрушаются. Это приводит к смещению позвонков в сторону околопозвоночных структур и образованию костных наростов на их теле (возникает компрессия кровеносных сосудов, нервных окончаний спинного мозга). Ухудшение кровообращения в шейном отделе позвоночника вызывает спазмы сосудов: повышается артериальное давление, увеличивается частота сокращений сердечной мышцы. Разрастаясь, остеофиты раздражают сдавленные нервные корешки, в результате чего появляются боли в груди (кардиалгический синдром). Внешне влияние дегенеративно измененных тканей позвоночника на сердце проявляется тахикардией. При прогрессировании заболевания (когда сформировалась протрузия или грыжа диска) давление на сосуды, а заодно и нагрузка на сердце увеличивается: возникает аритмия, экстрасистолия.
В ходе исследования также было выявлено следующее: при разрушительных процессах в позвоночнике сердечные боли бывают отраженными или возникают только в передней части грудной клетки (области проекции сердца). В основе такой кардиальной симптоматики при остеохондрозе лежат два патофизиологических синдрома:
- Компрессионный (появляются сердечные боли). Он обусловлен механическим сдавливанием, натяжением корешков и сосудов спинного мозга. При этом болевые спазмы в груди появляются из-за распространения импульсов в центр симпатической регуляции ритма сердца.
- Рефлекторный. Поврежденные нервные окончания спинного мозга не посылают достаточное количество импульсов в шейный отдел. Рецепторы, расположенные в нем, вызывают рефлекторное сокращение сердца (вегетативная иннервация), вследствие чего возникает кардиалгия, ускоряется пульс.
Защемление позвоночной артерии – одно из наиболее опасных последствий шейного остеохондроза. Она снабжает кровью и кислородом верхние отделы спинного и 30% головного мозга: ствол, затылочные доли, мозжечок, внутреннее ухо, продолговатый мозг. Ухудшение кровоснабжения этих зон приводит не только к осложнениям со стороны сердечно-сосудистой системы, но и вызывает проблемы с дыханием, грозит потерей слуха, зрения, утратой координации.
При патологиях позвоночника в шейном отделе тахикардия сопровождается болями в сердце, которые часто путают с патологическими. Отличить истинные болевые спазмы от ложных можно по нескольким критериям (смотр. табл.).
| Критерий | Боли в сердце при дегенеративных процессах в шейном отделе позвоночника | Патологические сердечные боли, характерные для стенокардии, инфаркта миокарда |
| Продолжительность | Беспокоят несколько недель и дольше | Длятся недолго |
| Интенсивность | Усиливаются постепенно, но через три дня стихают | Сильные боли при каждом приступе |
| Опасность для жизни | Не причиняют значительного вреда сердцу | Вероятность смерти достаточна высока |
| Данные кардиограммы | ЭКГ не выявляет нарушений, даже при повторном его проведении | Наблюдаются отклонения от нормы (изменен синусовый ритм) |
| Психически-эмоциональное состояние больного | Стабильное | Пациенты испытывают тревогу, непреодолимый страх смерти |
| Характер боли при нагрузке на позвоночник | Усиливаются | Интенсивность боли не меняется, какой бы ни была нагрузка на спину. |
| Самочувствие после приема препаратов от болей в сердце | Не меняется | Боли стихают, иногда вовсе исчезают |
Появлению сердечных болей и тахикардии предшествуют сильные физические нагрузки, неосторожные повороты туловища и кашель. При этом кардиальный приступ длится около 20 минут. В тяжелых случаях боли, учащенное сердцебиение беспокоят человека в течение суток. Другие клинические особенности проявления тахикардии, спровоцированной шейным остеохондрозом:
- возникает как при движении (ходьбе, смене положения тела), так и в состоянии покоя;
- отсутствуют отклонения в работе сердца (промежуток между ударами – одинаковый);
- уменьшается или вовсе исчезает после терапии препаратами, назначаемыми для лечения остеохондроза;
- может быть постоянной, если остеохондроз осложнен синдромом позвоночной артерии;
- усиливается, когда возрастает давление на сосуды (при протрузии, грыже диска)
Учащенный пульс, болевые ощущения в груди при дегенеративных процессах в шейном отделе позвоночника часто сопровождаются симптомами, свойственными для компрессии нервных окончаний спинного мозга и позвоночной артерии:
- внезапное повышение температуры тела (жар);
- чувство скованности в грудной клетке;
- нарушение координации, головокружения (вплоть до обморочного состояния);
- проблемы с дыханием (нехватка воздуха);
- быстрая утомляемость, нарушение сна;
- изменение температуры конечностей;
- учащенное мочеиспускание;
- болевые ощущения в области остистых отростков нижних позвонков шейного отдела.
Нарушение координации — первый признак проблем в работе сердечно-сосудистой системы.
Ускоренное сердцебиение почти всегда ассоциируется с патологией сердечно-сосудистой системы. Поэтому врач сначала назначает пациенту ЭКГ, эхокардиографию (чтобы опровергнуть или подтвердить заболевание сердца). Если видимых отклонений нет, выяснить причину тахикардии помогают дополнительные методы обследования:
- УЗИ сердца, почек;
- электромиография. Ее проводят с целью исключения периферической невропатии, приводящей к появлению болевого синдрома и нарушению ритма сердца;
- рентгенография позвоночника и сердечной мышцы – позволяет увидеть локализацию патологии, оценить состояние костной, хрящевой ткани. Она проводится в максимально согнутом положении и с выпрямленной спиной. Таким образом удается выявить патологическую подвижность позвонков (в норме они сдвигаются не больше, чем на 2 мм). Остеохондроз подтверждается, если данные рентгена показали: уменьшение высоты межпозвоночных дисков, рубцевание костной ткани, наличие остеофитов;
- КТ и МРТ – наиболее информативные методы исследования позвоночника. Однако стоимость таких процедур намного дороже.
При подозрении на стеноз позвоночного канала перед рентгенографией в шейный отдел вводят контрастное вещество. Оно помогает улучшить видимость эпидурального и субарахноидального пространства спинного мозга.
Обнаружить тахикардию можно самостоятельно (нащупать пульс) или с помощью фонендоскопа. Как это сделать:
- Берем секундомер, принимаем удобную позу тела (желательно сидя).
- Прижимаем лучевую артерию на запястье левой руки к кости, сосредотачиваемся.
- В течение 60 секунд подсчитываем количество сердечных ударов. При нормальном ритме сердца частота его сокращений не больше 60-80 раз за минуту.
После диагностики и подтверждения вертеброгенного характера тахикардии нужно сразу же приступить к принятию лечебных мер. Отсутствие лечения грозит возникновением более серьезных осложнений: сердечная недостаточность, артериальная гипертония, инфаркт.
Если причина проблем с сердечным ритмом – сдавливание позвоночной артерии и нервных корешков, необходимо лечить позвоночник. Для этого применяют комплексное лечение, которое направлено на:
- уменьшение отечности и воспаления в месте пережатия сосудов (они препятствуют нормальному артериальному и венозному кровотоку);
- улучшение обмена веществ в костных и хрящевых тканях позвоночника, восстановление функций поврежденных нейронов.
Терапия шейного остеохондроза, осложненного тахикардией, включает:
Медикаментозное лечение. При этом назначают:
- лекарства, уменьшающие частоту и силу сердечных сокращений;
- нестероидные противовоспалительные средства, диуретики;
- обезболивающие и сосудорасширяющие препараты;
- хондропротекторы.
Приступы тахикардии и боли хорошо снимают мази и кремы на основе змеиного и пчелиного яда. Они улучшают кровообращение в месте возникновения патологии, снимают отечность и способствуют расширению сосудистого русла (уменьшается нагрузка на сердце). Однако применять такие препараты следует осторожно: могут появиться аллергические реакции и воспаления на коже.
Точечный массаж. В отличие от традиционных массажных процедур, данная методика воздействия на позвоночник позволяет:
- проработать глубоко расположенные мышцы, межпозвоночные диски;
- ускорить обменные процессы не только в поверхностных, но более глубоких тканях;
- снимает статическое напряжение позвоночника;
- укрепляет мышцы шеи, плечевого пояса, поясничного отдела.
Физиотерапия. При обострении остеохондроза применяют токи Бернара (не больше 8 сеансов), а в период стихания заболевания используют ультразвук (10 сеансов). Физиотерапевтические методы лечения позвоночника оказывают такое положительное действие:
- ускоряется кровообращение в пораженных тканях;
- восстанавливаются функции паравертебральных мышц;
- улучшается общее самочувствие больного.
При низкой эффективности консервативных методов лечения, выраженной компрессии позвоночной артерии прибегают к хирургическому вмешательству. В ходе операции удаляют костные наросты на позвонках, сдавливающие кровеносные сосуды и нервные корешки спинного мозга.
В период лечения шейного остеохондроза, осложненного тахикардией, нужно уменьшить влияние негативных факторов на сердце и нервную систему. Больным рекомендуется:
- отказаться от пагубных привычек (употребление алкогольных напитков, курение);
- пересмотреть рацион питания: употреблять больше овощей, фруктов;
- полноценно отдыхать (особенно в период сильных приступов тахикардии);
- постоянно измерять артериальное давление, пульс;
- выходить на прогулки как можно чаще;
- избегать стрессовых ситуаций.
При остеохондрозе, сопровождающемся тахикардией, нельзя:
- посещать баню и сауну, применять грелки, горячие компрессы. Такого рода терапия ухудшает течение болезни, провоцируя ее обострение (увеличивается отечность, воспаление тканей и межпозвоночных дисков, что приводит к еще большему сдавливанию позвоночной артерии, нервных корешков спинного мозга);
- заниматься лечением без консультации доктора;
- самостоятельно вправлять смещенные позвонки на место.
Вправлять позвонки должен только специалист по мануальной терапии после постановления диагноза, выяснения причины болей в сердце и тахикардии. Без специальных навыков делать это запрещено: попытки «починить» позвоночник могут ухудшить самочувствие, привести к летальному исходу.
Соблюдая все рекомендации по лечению, можно не только снять тахикардию, но и симптомы шейного остеохондроза, предотвратить дальнейшее развитие дегенеративных процессов в позвоночнике и возникновение других, опасных для здоровья, осложнений.
источник
При тахикардии увеличивается частота сердечных сокращений — 90 ударов в минуту и более. Ее причиной часто становятся внесердечные заболевания, а также патологии нервной и кровеносной систем, прямо или опосредованно влияющие на их работу. Чаще всего приходится сталкиваться с ситуацией, когда возникает тахикардия при остеохондрозе грудного отдела или шейного сегмента позвоночного столба.
Следует сразу сказать, что сама по себе тахикардия не является заболеванием. Она возникает на фоне других отклонений или может быть обычной физиологической реакцией на воздействие разных раздражителей. В норме она появляется после нагрузки, стресса, крепкого кофе или, например, энергетика. Но при этом она возникает и проходит бесследно. Беспокойство вызывает учащение пульса, когда оно не проходит в покое или возникает с определенной периодичностью.
Смещение позвонков и дегенерация дисков между ними приводят к сдавлению нервных окончаний и кровеносных сосудов — развивается компрессионный синдром. Импульсы проходят по вегетативным волокнам к узлам, из которых сигнал передается сердечной мышце и может спровоцировать частый пульс.
Другой механизм появления проблемы — нарушение кровообращения в позвоночнике и близлежащих тканях. Чем сильнее выражен остеохондроз, тем больше они нуждаются в притоке крови. В этих условиях организм включает компенсацию и увеличивает давление, вынуждает сердце сокращаться чаще, чтобы органы не испытывали недостатка в крови и получали необходимые вещества в полном объеме.
Дополнительное влияние на нервную систему оказывает постоянная напряженность в шее и мышцах верхней части туловища. Одновременно с хронической болью появляются нарушения сна, раздражительность, усиливается влияние симпатической нервной системы. Поэтому на фоне проблем с позвоночником может повышаться давление (гипертония) и увеличиваться частота сердечных сокращений.
Установить связь тахикардии с остеохондрозом позволяет внимательное изучение симптоматики.
Если ее причиной являются дегенеративные изменения дисков и ущемление нервных волокон, наблюдается следующее:
- нарушение ритма возникает в покое;
- состояние ухудшается при перемене положения тела, при котором возрастает нагрузка на позвоночник;
- при учащении пульса сохраняется синусовый ритм;
- улучшение наступает после терапии остеохондроза.
В моей практике нередко сердечная патология встречается в сочетании с проблемами опорно-двигательной системы.
Поэтому возникает необходимость в дополнительных исследованиях:
- ЭКГ (на ней не будут определяться ишемические изменения);
- рентгенография (покажет отклонения в структуре твердых тканей);
- МРТ или КТ пораженного сегмента позвоночника (даст четкую картину изменений на всех уровнях).
Тахикардия является также симптомом нарушения работы щитовидки, при аллергической реакции. Ее может провоцировать анемия, лихорадка и интоксикация. В ряде случае такой признак отмечается при употреблении наркотиков или некоторых лекарственных препаратов.
Шейный остеохондроз и тахикардия связаны чаще всего. В силу высокой подвижности и слабости мышц шеи именно этот участок позвоночника поражается быстрее. Реже деформируется грудной отдел, и совсем уже редко наблюдаются изменения пульса при ущемлении сосудисто-нервного пучка в нижней части. В последнем случае имеет место рефлекторное воздействие, которое передается по нервному волокну хребта.
При пальпаторном исследовании в области поражения будет определяться напряжение мышц. Резкий поворот или наклон вызывают боль. Хондроз шейных позвонков нередко сопровождается ухудшением зрения и слуха, периодическими головокружениями. При патологии грудной части нередко возникает болезненность при глубоком вдохе или выдохе.
Лечение тахикардии от остеохондроза начинают с устранения основной причины. Для этого применяют медикаментозные средства, вытяжение, массаж, физиотерапия. Хорошо помогают миорелаксанты, нестероидные противовоспалительные препараты, в случае сильной боли ее купируют с помощью новокаиновой блокады.
При достижении устойчивой ремиссии нарушение ритма проходит. Такой результат также служит подтверждением правильно поставленного диагноза. Прогноз обычно благоприятный. Важно пройти полный курс лечения и соблюдать меры профилактики.
При таком отклонении я обычно рекомендую миорелаксанты с седативным эффектом. Они не только устранят спазм мускулатуры в зоне нарушения, но и помогут нормализовать работу нервной системы.
Если пульс превышает 110 ударов, и такие приступы отмечаются часто, то в этом случае требуется использование антиаритмических препаратов. Если вовремя не провести лечение, то постоянная перегрузка сердечной мышцы приведет к недостаточности. Лучше всего использовать для этого бета-блокаторы, они не только снизят частоту сердечных сокращений, но и помогут предупредить развитие ишемии. Противопоказанием к их применению является гипотония. Одновременно нормализовать пульс можно при помощи препаратов с содержанием калия и магния.
Ко мне на прием пришел пациент, которого постоянно мучили приступы тахикардии. Сердцебиение учащалось в покое, а также после физической нагрузки, и достигало 120–160 ударов в минуту. В момент приступа наблюдалась одышка, слабость, головокружение.
На ЭКГ отклонений не обнаружено. Рентген выявил изменения в шейном отделе позвоночника. МРТ показала наличие грыжи между IV и V позвонком грудного сегмента.
Я назначил нестероидные противовоспалительные препараты, миорелаксанты, после достижения ремиссии рекомендовал проведение массажа шейно-воротниковой зоны и ЛФК. Через 2 недели наступило значительное улучшение, частота пульса — 69–70 уд/мин.
Для подготовки материала использовались следующие источники информации.
источник
Клиническая картина остеохондроза любого из отделов позвоночного столба имеет ряд общих признаков, среди которых:
- боль в проекции локализации патологического процесса с иррадиацией в конечности или без таковой;
- ощущение «прострела» по ходу позвоночника;
- скованность и дискомфорт при движении.
Имеют место и специфические признаки, появление которых напрямую зависит от того, какой из отделов поражен остеохондрозом, в том числе к подобной симптоматике принято относить:
- головокружение;
- шум и/или звон в ушах;
- частое сердцебиение;
- приступы паники и дезориентации;
- дискомфорт в грудной клетке;
- онемение конечностей и т.д.
Специфические признаки заболевания зависят от локализации патологического процесса и степени его запущенности. При шейном хондрозе, например, нередкими считаются шум и/или гул в ушах, панические атаки, эпизоды учащенного сердцебиения, боли и дискомфорт, вызванные защемлением нервных окончаний.
При хондрозе позвоночного столба отмечаются патологические изменения межпозвоночных дисков, включающие в себя сближение и проседание их сегментов. В результате изменения пространственного расположения костных элементов происходит ущемление нервно-сосудистых пучков.
Защемление того или иного нерва провоцирует появление болевого синдрома определенной локализации (краниалгия, цервикалгия, тораклагия, боли в лопатках, руках, пояснице, крестце). В более тяжелых случаях отмечается нарушение функционирования внутренних органов, а также появление неврологической симптоматики в конечностях: парестезии, чувство «ползания мурашек», похолодание конечностей.
Клиническая симптоматика защемления зависит не только от места его локализации, но и от типа самого нервного корешка: двигательный, вегетативный, чувствительный. Наиболее часто ущемляются нервы в шейном и пояснично-крестцовом сплетениях.
Подтвердить наличие защемления нерва поможет не только клиническая картина, но и такие методы исследования, как: магнитно-резонансная томография и рентгенография позвоночника.
Панические атаки представляют собой необоснованный внезапно возникающий страх, сопровождающийся психосоматическими признаками, длящийся не более 30 минут. При остеохондрозе данное состояние наблюдается в результате сдавления измененными элементами позвонков позвоночных артерий, которые питают головной мозг. Усугубляется состояние при сочетании хондроза с протрузией и/или грыжей.
Характерными особенностями панических атак при остеохондрозе являются:
- чувство сильного сердцебиения и тахикардия;
- ощущение удушья и невозможности дыхания;
- тремор, ощущение внутренней дрожи;
- предобморочные и псевдообморочные состояния;
- необоснованный страх, в том числе страх смерти;
- боль, стеснение в груди и т.д.
Наиболее часто панические атаки отмечаются при локализации остеохондроза в шейном отделе, а степень их выраженности и частота приступов зависит от активности и запущенности дегенеративно-дистрофических изменений, а также сдавления сосудистого пучка.
Тахикардия при остеохондрозе часто наблюдается, когда патологический процесс локализуется в грудном или шейном отделах. Причиной учащенного сердцебиения является сдавление сосудистых пучков. Тахикардия при этой патологии как при минимальных физических нагрузках на позвоночник, так и при минимальном изменении положения тела в пространстве с участием позвоночного столба и даже в покое. Характерной особенностью слишком частого пульса в данном случае в отличие от такового при патологиях сердечно-сосудистой системы является сохранение правильного синусового ритма, отсутствие перебоев и пароксизмов.
Бороться с такой тахикардией следует не только с помощью лекарственных препаратов, урежающих пульс, но и путем лечения основного заболевания.
Заложенность ушей при шейном остеохондрозе может возникать периодически при:
- повороте головы;
- выполнении обычных упражнений вращательного или наклонного типа;
- прикладывании ладони к шее.
В основе развития этого явления лежит колебание давления внутри сосудов, связанное с чрезмерным сдавливанием позвонками и их элементами вертебральных артерий. Нередко заложенность ушей сопровождается звоном, вертиго, гиперчувствительностью к определенным звукам.
В некоторых случаях заложенность ушей может быть спровоцирована гипертонусом шейных мышц. Избавиться от данного симптома поможет не только лекарственное воздействие, но также физиолечение и специализированный комплекс лечебной гимнастики.
Быстрое изнашивание измененных остеохондрозом межпозвоночных дисков в шейном отделе приводит к появлению такого неприятного симптома, как шум в ушах. Это связано с тем, что деформированные межпозвоночные диски оказывают чрезмерное давление на сосудисто-нервный пучок (артерию, вену, нерв), который питает и иннервирует вестибулярный аппарат и само внутреннее ухо.
Вследствие патологического сужения сосудов происходит нарушение кровообращения и венозный застой. Клеточные структуры головного мозга не получают полноценного питания. Это усугубляется тем, что по нервным путям не доходят все импульсы и сигналы. Поэтому нейроны генерируют асинхронные импульсы самостоятельно и непрерывно (так называемые, фантомные звуки). Это и лежит в основе биомеханизма возникновения шума в ушах.
Лечение остеохондроза должно быть направлено не только на устранение симптомов, но и на непосредственное устранение причины и самого патологического процесса. При возникновении того или иного симптома даже минимальной степени выраженности не стоит запускать заболевание или пытаться заниматься самолечением.
Рекомендуется как можно раньше обратиться за консультацией к квалифицированному специалисту, который назначит индивидуальное комплексное лечение. Чем раньше будет применена рациональная терапия, тем медленнее будет прогрессировать заболевание, а качество жизни больного будет находиться на высоком уровне длительное время.
источник
Тахикардия при остеохондрозе возникает, если поражены шейный, реже грудной, отдел позвоночного столба. Человек не догадывается, что накатывающее порой беспокойство, учащенное сердцебиение, головокружение как-то связаны с болями в спине и шее, и обращается к кардиологу. Однако, чаще всего сердце оказывается здоровым, а причина тахикардии кроется в позвоночном столбе.
Остеохондроз разрушает позвоночные диски. Костные структуры, лишившиеся амортизации, проседают, обзаводятся остеофитами, которые организм наращивает, чтобы восстановить стабильность позвоночного столба. Они-то и защемляют нервные окончания и сосуды. В такой ситуации учащенное сердцебиение является осложнением заболевания и диагностируется примерно у 10-30% людей, обратившихся к врачу.
Человек, который не знаком со спецификой остеохондроза, не знает, может ли вызывать заболевание тахикардию, поэтому, обращаясь к врачу, он, скорее всего, назовет признаки нарушения сердечной деятельности, но забудет упомянуть о болях в шее, спине, онемении конечностей.
Между тем именно болезнь, которая разрушает позвоночник, способствует развитию таких осложнений, как учащенный ритм сердца, повышенное кровяное давление, головокружения. Нередко подобные приступы сопровождает чувство беспокойства, а то и панические атаки.
В любом случае, обратиться за врачебной помощью следует, даже если основные симптомы сердечной дисфункции отсутствуют, но человек чувствует боль в шее, онемение конечностей. Врач, знающий, может ли быть тахикардия при остеохондрозе, своевременно начнет лечение и предотвратит развитие осложнений.
Основные симптомы нарушения сердечной деятельности – учащенное сердцебиение, которое сопровождают:
- внезапные приливы жара;
- головокружение;
- приступы удушья;
- ощущение скованности в области груди;
- повышенная утомляемость;
- болевые ощущения шейного отдела позвоночника.
Существует ряд особенностей, которые отличают патологию сердца от осложнения, возникающего из-за сосудистого спазма при дегенеративных процессах, протекающих в позвоночном столбе. Сердечные боли продолжительного характера:
- возникают внезапно и проходят спустя несколько недель;
- с начала приступа постепенно усиливаются, но минимум через три дня слабеют;
- не чреваты инфарктом.
Если причиной тахикардии стал остеохондроз, врач не заметит изменения в сердечной деятельности на кардиограмме.
На заметку. Боли в области сердца будут усиливаться при повышенной нагрузке на позвоночный столб, а таблетки от сердечных заболеваний не повлияют на интенсивность болевых ощущений.
В большинстве случаев сердечным болям предшествуют физические нагрузки, резкие неосторожные движения, например, повороты или наклоны, и даже кашель. Если шейный остеохондроз осложнен патологией грудного отдела позвоночника, боль может приобрести постоянный характер.
В основе связи сердечной симптоматики и остеохондроза лежат две причины.
- Сердечные боли проявляются, когда поврежденные позвонки сдавливают нервные корешки, сосуды спинного мозга. Болевые ощущения в случае компрессионного синдрома возникают, потому что в симпатический центр регуляции сердечного ритма распространяются импульсы от зажатых нервных окончаний.
- Поврежденные нервы не посылают импульсов рецепторам шейного отдела. Из-за этого сердце сокращается чаще, ускоряется пульс. Явление носит название рефлекторного синдрома.
Если защемлена позвоночная артерия, ситуация становится опасной, потому что главный кровеносный сосуд питает спинной и частично головной мозг. Если артериальный кровоток нарушается, страдает сердце, органы дыхания, мозговые центры, которые отвечают за слух, зрение, координацию.
Как упоминалось выше, остеохондроз, который стал причиной тахикардии, может привести к:
- частичной потери слуха;
- ухудшению зрения;
- потери координации, сильным головокружениям;
- тошноте, даже рвоте;
- головной боли.
В запущенном состоянии болезнь провоцирует приступы аритмии. Чтобы компенсировать недостаток питательных веществ и кислорода, мозг посылает организму сигнал и кровоток в зажатых сосудах усиливается. У человека развивается высокое давление, которое становится нормой.
Врач, который знает, как влияет дегенеративный процесс, протекающий в позвоночном столбе на состояние сердца, посоветует человеку незамедлительно начать лечение остеохондроза.
Как и чем лечить тахикардию, решает доктор. Для этого он проводит осмотр и направляет больного на аппаратную диагностику:
- электрокардиографию и электромиографию;
- рентген позвоночника и сердца;
- компьютерную томографию;
- МРТ.
Важно. Электрокардиограмма проводится в первую очередь. Если результаты не указывают на нарушения сердечной деятельности, человеку проведут все последующие исследования.
Если диагноз подтвердился и причиной тахикардии является остеохондроз, человеку пропишут физиотерапию, цель которой замедлить дегенеративные процессы в межпозвонковых дисках позвоночника. Помогают бороться с проявлениями тахикардии:
- точечный массаж;
- мануальная терапия.
Болевые ощущения облегчают лечебные мази, в состав которых входит пчелиный или змеиный яд. Врач может назначить мочегонные, противовоспалительные и сосудорасширяющие препараты. Людям с остеохондрозом рекомендуется делать специальную оздоравливающую гимнастику.
Заниматься самолечением в домашних условиях недопустимо. Ни в коем случае нельзя:
- Использоваться грелки, посещать парилки и сауны для снятия болевых симптомов. Тепло усиливает приток крови и увеличивает отечность воспаленных тканей.
- Самостоятельно вправлять позвонки, потому что шея и грудной отдел – одни из самых уязвимых мест позвоночного столба. Неудачные манипуляции приведут к инвалидности или смерти.
Прежде, чем предпринимать какие-либо действия по устранению неприятной симптоматики тахикардии, необходимо посоветоваться с лечащим врачом.
Любое заболевание легче предотвратить, чем иметь дело с последствиями. Простые правила помогут избежать развития дегенеративных процессов в межпозвонковых дисках.
- При первых признаках недомогания, будь то постоянные боли в спине или учащенное сердцебиение, обратиться к врачу, пройти обследование и следовать лечебному курсу, назначенному доктором.
- Упражняться ежедневно, даже если болевые ощущения в области спины отсутствуют. Вести здоровый активный образ жизни, бывать на свежем воздухе.
- Полноценно питаться, потреблять достаточное количество жидкости.
- Научиться противостоять стрессам, качественно отдыхать.
- Носить свободную одежду, избегать душных прокуренных помещений.
Если приступ застал врасплох, первое, что надо сделать – это выйти на свежий воздух или проветрить помещение. Лучше занять полулежачее положение, расслабиться, выпить воды.
Приступы тахикардии, причиной которых стал остеохондроз, не несут существенной опасности для жизни, однако, в запущенном состоянии могут привести к серьезным осложнениям, поэтому посещение врача – первый пункт профилактической программы, предотвращающей болезнь позвоночного столба.
источник
Перебои в сердце при остеохондрозе — явление нередкое и, чтобы объяснить его, необходимо иметь представление о процессах внутри самого позвоночника. Остеохондроз — это заболевание позвоночного столба, при котором развиваются хронические дегенеративно-воспалительные изменения с нарушением межпозвонковых суставов и хрящей. Заболеванием страдают 65% населения земли. Число больных с каждым годом продолжает увеличиваться в связи с ростом гиподинамий, неправильным питанием и метаболическими нарушениями.
Выраженные проявления остеохондроза появляются в 45–50 лет, до этого он развивается практически бессимптомно. При этом всегда налицо ухудшение кровоснабжения и спазм в околопозвонковых мышцах, сращение позвонков. Симптоматика у остеохондроза многолика, при нем часто возникают боли и дисфункции в самых разных органах, например, перебои в работе сердца, то есть изменение его ритма. При этом чаще всего аритмия выражена в форме экстрасистолий.
В молодом возрасте при любой нагрузке на позвоночник она компенсируется межпозвонковым диском. Он в данном случае работает как амортизатор. Со временем по разным причинам диски изнашиваются: кровоснабжение их постепенно ухудшается за счет уменьшения количества сосудов, при этом диск постепенно ссыхается. На его поверхности появляются трещинки, они ширятся и углубляются, и защитное фиброзное кольцо диска разрывается. Пульпа диска при этом выпячивается, и развивается межпозвонковая грыжа. Компенсаторно начинают срастаться соседние позвонки. Они срастаются с дисками, ограничивая подвижность позвоночного столба. Формируется спондилез, который является следующим этапом остеохондроза.
Таким способом организм пытается уменьшить болевой синдром и замедлить процесс дегенерации. Диски при этих процессах начинают истончаться (протрузии дисков). Кроме того, даже малые нагрузки уже вызывают в позвоночнике боли, снижается выносливость. Эпизодические вначале, они впоследствии становятся постоянными. Причем боли появляются не только в сердце, но остеохондроз и тахикардия оказываются взаимосвязанными обязательно.
Симптомы остеохондроза определяются поражением определенного отдела позвоночника: шейный, грудной, поясничный. При шейном остеохондрозе часто возникают головные мигренозные боли, особенно в затылке, боли в шее и воротниковой зоне. При движениях головы появляются головокружения, предобморочные состояния вплоть до потери сознания. Тахикардия при остеохондрозе шейного отдела сопровождается всегда цефалгией, особенно по утрам. Характерным является появление боли в нижних позвонках шеи при остеохондрозе шейного отдела.
При поражениях в грудном отделе характерны, как правило, межреберные невралгии. Это резкие интенсивные боли, которые усиливаются при смехе, кашле, вдохе. О наличии именно позвоночной патологии будут говорить удушье, сердцебиение, повышение потливости, усиленный твердый пульс и артериальная гипертензия.
Грудной остеохондроз чаще вызывает перебои в сердце, чем другие отделы. При нем чаще развиваются сколиоз и искривление осанки.
Поясничный остеохондроз также может быть причиной тахикардий, но механизм здесь несколько другой: при раздражении нервных окончаний в процесс вовлекается кора надпочечников, которая при этом начинает выделять из-за этого повышенное количество вещества, провоцирующего спазм сосудов (катехоламины). Из-за них появляются перепады АД и учащение пульса.
Влияет ли остеохондроз на появление болей в сердце и почему? Однозначный ответ — да. Главной причиной становится сдавление вертебральной или позвоночной артерии, которая проходит вдоль всего позвоночника и кардиального нерва. Вертебральная артерия снабжает кровью 25% мозговых клеток. Сдавление ее может произойти спастически сокращенными мышцами, остеофитами на телах позвонков в результате спондилеза. При этом повышается АД, и последующая перекачка крови из предсердий в желудочки происходит с повышенным усилием и нарушениями ритма.
Кроме того, развивается ишемия мозга, т.е. гипоксия, вызывающая спазм сосудов и мышц. Из-за этого нарушается центральная иннервация внутренних органов, в том числе и сердца. Таким образом, возникает нарушение сердечной деятельности с перебоями ритма. При этом чаще возникает тахикардия.

Аритмии чаще возникают при нарушенной осанке:
- сколиозы;
- сутулость в результате гиподинамий;
- длительные однообразные нагрузки;
- сидение в неудобной позе.
При появлении таких перебоев лечат не сердце, а позвоночник. Аритмии при остеохондрозах отличаются некоторыми проявлениями.
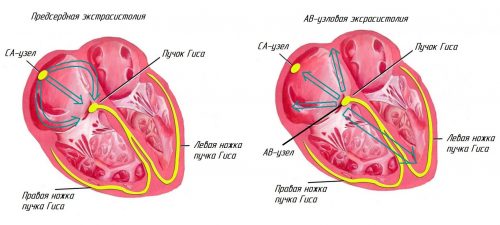
При остеохондрозе грудного отдела позвоночника, так же как и шейного, чаще развиваются 2 вида аритмий:
- синусовая тахикардия;
- экстрасистолия.
При синусовой тахикардии ЧСС достигает более 90 ударов/мин. — учащенное сердцебиение. Такое возможно и в норме при повышенных нагрузках у здоровых людей. Физиологическая тахикардия отличается от патологической: при последней тахикардия возникает в покое без видимых на то причин, при этом появляется ощущение сердцебиения, нередко может возникать чувство жжения за грудиной. Нарушение сердцебиения при остеохондрозе отмечается постоянно, при покое оно не уходит. Оно становится выраженней при нагрузке на позвоночник и смене позы на более неудобную, при резких поворотах головы. При нарушении сердцебиения всегда сохраняется синусовый ритм. Лечение остеохондроза ликвидирует и тахикардию. Тахикардия при шейном и грудном остеохондрозе возникает почти одинаково часто.
Экстрасистолия случается реже, потому что она появляется уже в самых поздних, запущенных стадиях остеохондроза. Это ускоренное внеочередное сокращение сердца, которое следует за нормальным, или несколько подряд. Патология может не ощущаться или чувствоваться в виде замирания, усиления толчка за грудиной. Пульс при этом ослаблен или отмечается его выпадение. Аускультативно выслушиваются нарушения ритма.
Экстрасистолии вначале кратковременны, но затем могут повысить риск хронической гипоксии миокарда. Особенность еще и в том, что экстрасистолы при остеохондрозе всегда возникают после усиления физической нагрузки. Еще одна дифференциация: сначала появляется обострение остеохондроза в виде скованности и зажатости околопозвоночных мышц и боли в шейном отделе, а затем уже развиваются аритмии.
Они носят постоянный характер, усиливаются и вызываются при физических нагрузках, сохраняют синусовый ритм. Аритмия при остеохондрозе нередко сочетается с повышением АД, головокружениями. После пролеченного остеохондроза кардиосимптомы проходят.
Почему они появляются при усилении физических нагрузок? Потому что миокард при этом попадает в условия гипоксии, и дополнительные сердечные сокращения помогают ему проталкивать кровь дальше по сосудам. Таким образом возникает тахикардия и сердцебиение.
Без полного обследования проводить лечение гипотензивными препаратами нельзя, потому что при остеохондрозе они эффекта не дадут, а вот развитие к ним привыкания в последующем затруднит лечение.

Нельзя самим проводить массаж и пытаться вправлять позвонки.
Основной симптом — кардиалгии и учащение сердцебиения, но все это часто нерезко выражено. К тому же налицо:
- напряжение и несильная боль между лопатками;
- ощущение удушья на вдохе;
- потливость и общая слабость;
- бледность лица, цианоз губ;
- ощущение внутреннего дискомфорта;
- приступы жара или разливающегося тепла с приступами сверлящей боли в грудине;
- временами приступообразное полуобморочное состояние с мельканием мушек перед глазами, головокружения;
- чувство замирания и усиления толчка в груди;
- онемение, слабость левой руки и особенно пальцев (мизинца).
Всегда отмечается усиление симптоматики в ночные часы, когда больной находится в постели, при движениях головы или рук (интересно то, что при ходьбе аритмий не бывает). Это состояние длительное, по несколько часов. Кардиопрепараты эффекта не дают и тахикардию не снимают. Иногда боли могут появляться в грудном верхнем наружном квадранте слева, который иннервируется корешками 5–7 позвонков шейного отдела, также затрагивается левая часть лица, рука и шея. Такие боли длительные, они держатся неделю, проведение ЭКГ изменений не отмечает.
Доказательством вертеброгенного происхождения сердечной боли в таких случаях, т.е. от остеохондроза, служит такой эксперимент: при боли в сердце вводится в качестве обезболивающего новокаин в зону 6, 7 шейного и 1 грудного позвонков. При этом боли прекращались. А при введении нового раздражающего вещества, даже в виде дистиллированной воды в те же точки, боли усиливались.

При пальпации позвонков отмечается усиление сердечных болей. При вертеброгенных кардиалгиях не бывает страха смерти и тревоги. Боли эти не угрожают жизни, часто они возникают во сне. Выраженность экстрасистолий при остеохондрозе может быть 3 степеней:
- слабая — несколько десятков лишних сокращений за сутки;
- средняя — несколько сотен;
- высокая степень — до 1000 и больше.
При ИБС боли более интенсивны и не такие длительные, они всегда связаны с физическим напряжением, но не зависят от нагрузки на позвоночник. Но остеохондроз и аритмия сердца имеют и обратную связь: гипертрофированные отделы сердца могут иметь нарушения ритма и по другим причинам. При этом происходит нарушение обменных процессов в средней части позвоночника ввиду нарушений общего кровообращения. Тогда симптомы остеохондроза усугубляются.
Существенную роль в постановке правильного диагноза играет ЭКГ. Проводят КТ или МРТ вертебрального столба. При лечении сердечных проявлений, спровоцированных остеохондрозом, терапия всегда имеет целью улучшить состояние позвоночника. Поэтому применяются:
- точечные массажи;
- местное лечение раздражающими мазями;
- физиолечение;
- мануальная терапия.
Общий массаж спины неприемлем, поскольку он способствует только расслаблению поверхностных мышц. До глубоких мышц спины он просто не доходит, а именно их требуется расслабить, они окружают позвонки и диски.
Для согревания применяют мази со змеиным и пчелиным ядом, перцовые и скипидарные — Живокост, Капсикам, Апизартрон, Никофлекс, Финалгон и др. Эти мази снимают спазм глубоких мышц и восстанавливают питание тканей.
Симптомы боли хорошо снимаются анальгетиками, но причину заболевания они не устраняют.
источник