Для того чтобы понять, почему болит спина именно ночью, придется посетить не одного специалиста. Причиной таких болей, когда больно переворачиваться, могут быть серьезные заболевания – как физические, так и психологические.
Если не помогают таблетки, уколы и мази, приходится обращаться к остеопатам и мануальным терапевтам, либо подвергаться сложным операциям на спине.
Особенно трудно терпеть боль ночью, когда хочется спать. Днем человек занимается делом и отвлекается от дискомфорта, а если он не сильный, пациент может обходиться без обезболивающих препаратов. При движении надпочечники человека выделяют обезболивающий природный гормон, и мы можем не чувствовать неприятных ощущений.
Таких причин существует много в связи со сложным устройством позвоночника и всего опорно-двигательного аппарата.
Медики выделяют следующие катализаторы:
- Артроз;
- Остеохондроз;
- Спондилоартроз;
- Спондилит;
- Грыжа;
- Остеопороз;
- Травмы позвоночника;
- Воспалительные процессы и спазмы в мышцах спины, вызванные деструктивными процессами в позвонках и дисках;
- Нервно-корешковый синдром, вызванный защемлением нерва при подвывихе позвонка, грыжей или сдавливанием нерва при мышечном спазме;
- Опухоли;
- Психосоматические причины;
- Болезнь Бехтерева.
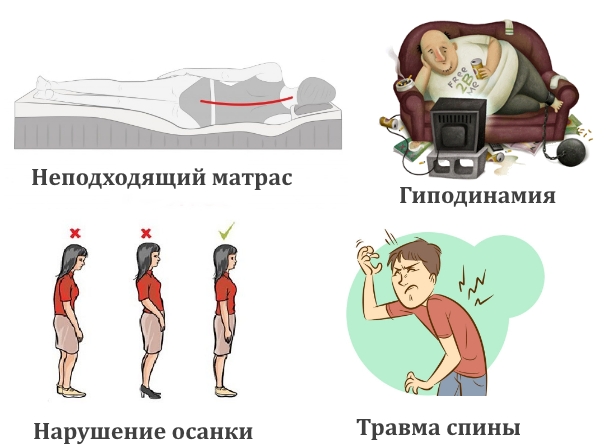
А также возможными виновниками таких болей может быть: беременность, сон в неудобном положении, частые стрессы, большой вес, отечность, малоподвижный образ жизни, заболевания внутренних органов, неправильная осанка при ходьбе.
Самой частой изо всех этих причин является грозное заболевание остеохондроз. Его признаками могут быть такие симптомы: резкая боль или скованность при чихании и кашле, затруднения при сгибании и наклоне вперед, быстрая утомляемость. Боли в пояснице носят ноющий и тянущий характер, особенно ночью. Для адекватной терапии остеохондроза необходимо обратиться за советом к врачу.
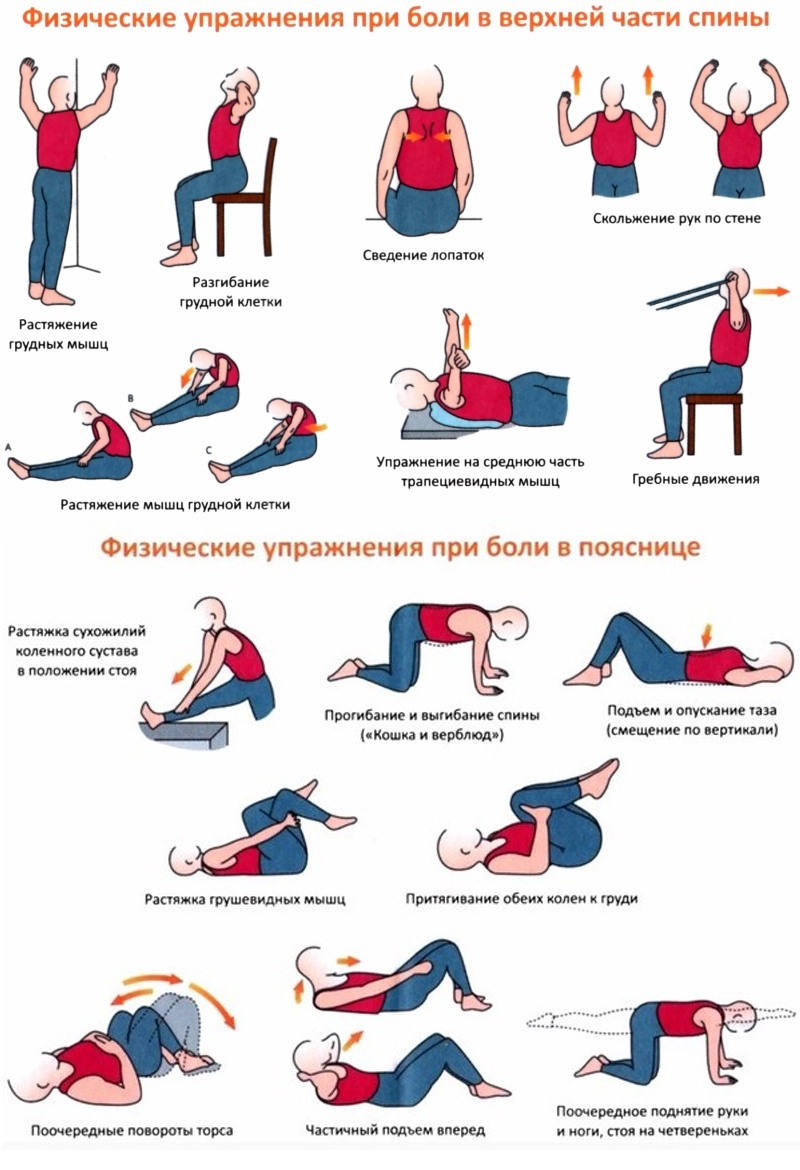
Все лечение остеохондроза состоит в том, чтобы укрепить мышцы позвоночника и научиться расслаблять их ночью во время сна. Для начальной стадии лечения врач порекомендует специальные упражнения, которые вам будут под силу.
Также вам будет назначен массаж, сеансы рефлексотерапии, мануальная терапия и остеопатия. После проведенного комплекса лечения необходимо переходить к более интенсивным занятиям. Эти занятия нельзя прекращать, можно только менять интенсивность их проведения.
Очень важным фактором здорового позвоночника является удобная ортопедическая кровать, где мы спим, отдыхаем, расслабляем мышцы, даем им релаксировать. Во время правильного положения во сне наш позвоночник хорошо омывается кровью, получает все необходимое для своей работы, отдыхает и таким образом подготавливается к дневной нагрузке.
Если кровать неудобная или поза во сне неправильная, то отдельные участка позвоночника недополучают питание, мышцы не расслабляются. Через некоторое время вы чувствуете ночью или утром ноющую боль в области поясницы или шеи. Такая боль устраняется сменой матраца и консультацией врача остеопата.

В начале развития болезни симптомы почти незаметны, боль уходит при движении, но через время разминка сустава становится все продолжительнее. Лечением этой патологии должен заниматься опытный специалист.
Болезнь Бехтерева или спондилит.
Системное иммунное заболевание, поражающее практически все суставы позвоночника, деформируя их и вызывая хронические воспаления. Катализатором патологии являются солевые отложения, которые замещают собой хрящевую прослойку, что приводит к сращиванию позвонков и неподвижности позвоночника. Боли при спондилите особенно сильные ночью, дополняются мышечным напряжением.
Ревматоидный артрит и ревматический полиартрит представляют собой совершенно разные заболевания, хотя многие их путают. Ревматоидный артрит на поздней стадии поражает позвоночник. Заболевание носит системный характер, так как затрагивает все органы и системы человеческого тела. По силе разрушения суставов позвоночника эта патология – самая тяжелая.
Лечится только специалистами-ревматологами, гомеопатами и диетологами. Ревматический полиартрит поражает суставы после плохо пролеченного вирусного заболевания или ангины. Такой артрит имеет обратимый процесс.
Ночные боли в спине могут быть обоснованы прямоходячим образом жизни человека с научной точки зрения. Вся нагрузка в течение дня ложится на позвоночный столб, а в ночное время суток, когда тело расслабляется, мы чувствуем боль.
Подагра или мочекислый диатез может быть причиной ночных болей при воспалении одного из суставов. При воспалении сустав увеличивается в размере и краснеет. Повышается температура. Боль снимается при помощи введения кортикостероидов внутрь суставной сумки.
Остеопороз проявляется уменьшением плотности костей. За счет этого они «проседают» по высоте, и эти нарушения сопровождаются постоянными болями в спине в области поясницы. Болеют в основном женщины старше 45 лет. Резкое напряжение после наклона или поворота туловища при этой болезни может свидетельствовать о компрессионном самопроизвольном переломе позвонка, что часто случается в поздней стадии остеопороза.
Злокачественные заболевания вызывают острые приступы преимущественно ночью, когда опухоль блокирует нервные ткани. Симптом купируется анальгетиками или наркотическими препаратами.
После старых травм и переломов дискомфортные ощущения возникают даже через много лет, когда человек может забыть о них. Почему же спина болит снова? Происходит очень медленное восстановление костной ткани и обменных процессов в месте перелома или травмы. После сложных травм, переломов или операций, которые привели к повреждению нерва, возникают ночные боли на перемену погоды.
Это происходит по причине восстановления нервных путей. Для этого нервные волокна, разорванные во время травмы, пытаются соединиться, проникая в уже зарубцевавшиеся ткани. Они более плотные, чем обычные ткани, поэтому рубцы могут болеть, особенно когда наш организм отдыхает и восстанавливается.

В позднее время суток такие люди постоянно прислушиваются, не болит ли что. И симптом действительно возникает на уровне подсознания, после чего пациент начинает ее чувствовать.
Такие признаки лечатся при помощи седативных и снотворных средств. Следует помнить, что подобные препараты принимаются строго курсом и под контролем специалиста, во избежание привыкания. Привычка может намного больше навредить нервной системе, разрушая ее.
Хорошей профилактикой неприятных ощущений в спине является так называемая наклонная Доска Евминова. Стоит недорого, в помещении не занимает много места, и достаточно проводить на ней 10 минут каждый день, чтобы здоровье опорно-двигательного аппарата было в порядке.
Народный метод лечения, когда болит спина: взять медную проволоку и обмотать ею на талии 4 круга, носить до полного исчезновения дискомфортных симптомов. Проволока должна быть тонкой и гибкой.
источник
Ночной сон необходим для полного расслабления организма. Отдыхают все системы жизнеобеспечения, в т. ч. и опорно-двигательная, в особенности спина. Большинство людей разной возрастной категории сталкиваются с проблемой, когда болит спина ночью. Это снижает качество отдыха, оставляя спинные мышцы в скованном и дискомфортном состоянии. Боль — основной признак наличия проблем с суставами, мышечными тканями спины или патологий внутренних органов. Устранить данный признак не всегда легко и быстро.
Наличие ночных болей в позвоночнике характеризуется различными причинами. Человек может спокойно чувствовать себя весь день, но когда приходиться принять положение лежа или при переворачивании, если сменяют позу, то спину сковывает боль, появляется чувство ломоты в костях. Болезненные ощущения возникают в разный период: во время сна, при пробуждении и часто под утро.
После пробуждения человек ощущает тяжесть в мышцах и ноющие боли, скованность движений, общую разбитость, слабость. Боль локализуется в различных отделах: шее, грудине, пояснице.
Основаниями для таких ощущений являются медицинские и бытовые факторы. Немедицинские — это бытовые признаки возникновения болевых ощущений:
- например, неудобная кровать с неподходящим матрасом (боль при этом распространяется и на шейный отдел, но быстро проходит в первой половине дня);
- неудобная поза для сна, бессонница;
- мышечное переутомление, сидячая работа в офисе, малоподвижный образ жизни;
- нарушение физиологической осанки;
- физическая травма спины.
- воспалительные и инфекционные процессы во внутренних органах;
- спазматическое состояние в мышцах или мышечное напряжение;
- заболевание суставов;
- воспаление, вызванное дистрофическими процессами в суставах (дисках, нервных окончаниях);
- патологии спинномозговой части;
- остеохондроз шейного, грудного, поясничного отделов;
- дегенеративные изменения хрящевой и суставной тканей.
Боли в спине могут сигнализировать о существовании следующих нарушений:
- воспалительные и спазматические — грыжа, остеопороз, остеохондроз, спондилит, артрит, спондилоартроз, остеоартроз, ревматизм (полиартрит и артрит), подагра, неврит, миозит;
- нервно-корешковые поражения тканей, компрессии нерва, вывихи и сдавливания — старые переломы, психосоматические проявления, опухоли и травмы позвоночника;
- сердечно-сосудистые патологии — стенокардия;
- заболевания дыхательной системы — пневмофиброз, туберкулез, пневмония.
Прежде чем приступить к лечению, необходимо обратиться к помощи специализированного врача. Консультацию при наличии ночного болевого синдрома могут провести такие специалисты: терапевт, хирург, невролог, вертебролог.
Для выявления причин возникновения боли назначается обследование:
- ренгенография;
- томография;
- УЗИ и ЭКГ;
- флюорография.
После проведенного обследования назначается индивидуальное лечение:
- Медикаментозное — принятие анальгетиков, гормональных препаратов, специальных противовоспалительных уколов, использование противовоспалительных и согревающих мазей. Самые распространенные лекарственные препараты — Вольтарен Эмульгель, Фастум гель, Найз (мазь и таблетки), Анальгин, Ибупрофен, Кеторол.
- Физиотерапевтическое — согласно физическим показаниям и возрасту пациента назначается лечебная гимнастика, упражнения на растяжку и укрепляющие движения для мышечной ткани. Это поможет восстановить кровообращение, усилит насыщение кислородом и питательными веществами, и боль пройдет. По рекомендации врача можно пройти курс иглоукалывания.
- Активный образ жизни и терапевтические курсы — посещение бассейна. Плавание способствует улучшению общего состояния организма, укрепляет осанку и, как следствие, позвоночный столб. Курс массажа проводится специалистами для восстановления общего тонуса мышц, снятия напряжения и спазмов. Курс мануальной терапии.
- Бытовые рекомендации — если причина в неудобной постели, то стоит сменить матрас и подушки на ортопедические. Не переутомлять организм перед сном, не переедать и не смотреть телевизор — это провоцирует бессонницу, человек больше ворочается и не отдыхает.
- Народные средства — перед сном надевать пояс из собачьей шерсти (использовать по рекомендации врача). Можно применять согревающие примочки перед сном (из настойки хрена, горчичники, бальзам «Звездочка»).
Для снятия боли в спине после сна или ночью рекомендуется размять поврежденный участок, растереть его теплой ладонью. Также облегчение принесет легкая гимнастика на растяжение, повороты и наклоны туловища в стороны.
Если боль острая, ноющая, то необходимо принять анальгетик, при сильных и непереносимых ощущениях в области поясницы, шеи или средней части спины необходимо вызвать скорую помощь либо обратиться к специалистам самостоятельно.
Если болевой синдром часто беспокоит и мешает спать, то стоит обратиться за консультацией к доктору и не оставлять причины без лечения.
Для профилактики болевого синдрома в области спины необходимо соблюдать следующие рекомендации и правила:
- Здоровый образ жизни — сбалансированное питание, отказ от вредных привычек, активный образ жизни.
- Выбор подходящих постельных принадлежностей и позы для того, чтобы было удобно и уютно спать.
- Соблюдение осанки и контроль за положением тела.
- Выполнение профилактических упражнений, посещение бассейна и массажа.
Причины возникновения болей в области спины связаны как с наличием нарушения, так и с нездоровым образом жизни. Наличие каких-либо неприятных ощущений после сна требует внимания со стороны человека и его обращения к профильному специалисту, занимающемуся лечением патологий опорно-мышечной системы. Это необходимо как и для профилактики, так и для предотвращения развития заболевания позвоночника и суставов.
источник
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
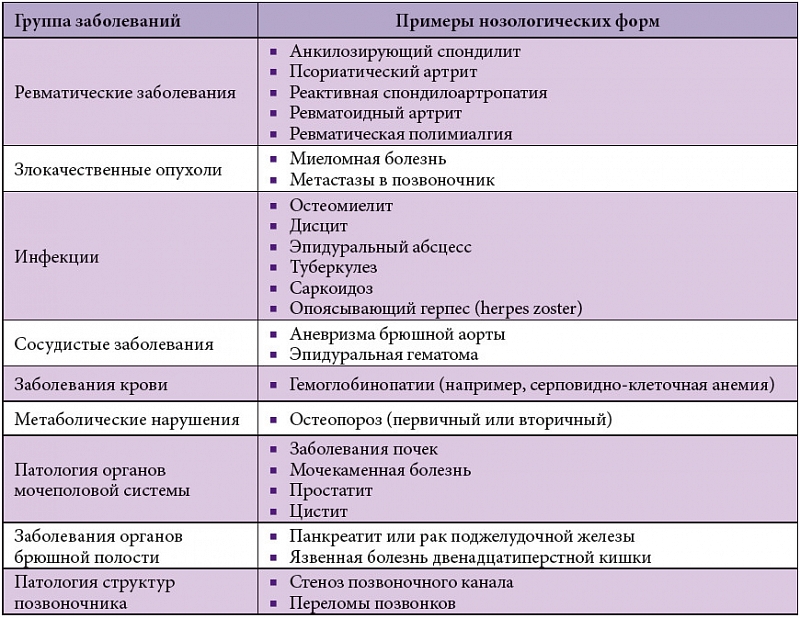
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
Почти каждый второй испытывает неприятные ощущения от того, что болит спина по утрам. На самом деле факторов недуга может быть множество – человек мало двигается, не замечает развития болезней или всему виной попросту неудобная кровать. Почему утром болит спина в области поясницы – разберём в нашем обзоре.
Утро нельзя назвать добрым, если оно сопровождается ноющей или резкой болью. Тем более, если от неё вы и просыпаетесь. Почему в утренние часы болит спина – в этом обзоре мы рассмотрим факторы, которые могут провоцировать дискомфорт в поясничном отделе:
- Гиподинамия – недостаточно активный образ жизни, лишний вес. Попробуйте начать день с зарядки и боль постепенно уйдёт.
- Стресс – постоянная возбудимость провоцирует нервные клетки.
- Беременность – женщина «в положении» намного чаще испытывает дискомфорт из-за развивающегося плода.
- Воспаление в мочевыводящей системе. После сна болит спина в области почек, значит не всё в порядке с мочевой системой. Яркий признак – тупой болевой синдром в почках, который продолжается, не зависимо от позы пациента. Облегчение может наступить только после опорожнения мочевого пузыря.
- Заболевания поджелудочной железы. Нарушения в поджелудочной могут отражаться тем, что болит поясница утром после сна. Отличительная черта – опоясывающие ноющие боли.
- Патогенез позвоночника: грыжа, сколиоз, радикулит и остеохондроз. Последний указанный диагноз как раз проявляет себя чаще всего именно утром. Неприятные ощущения охватывают зону между лопатками, копчик и пояс.
- Заболевания органов брюшной полости – панкреатит, аппендицит, болезни ЖКТ.
- Воспалительные процессы в дыхательной системе.
- Патология суставов: артрит, артроз, болезнь Бехтерева – эти болезни могут спровоцировать дискомфорт.
- Неестественная поза спящего.
Многим знакома эта ситуация, когда по утрам болит поясница, а потом проходит. Мы говорим о неприятных ощущениях, которые постоянно проявляет себя утром и утихают в разгар дня. Пациент даже не замечает изменения своего состояния и постоянно откладывает лечение. А с утра всё повторяется. Такой день сурка рано или поздно приведёт к осложнениям и вот почему.
Во время сна мышцы и суставы расслабляются. При описанном патогенезе объём межсуставной жидкости, которая действует по принципу смазки, уменьшается. Утром ткани переходят в фазу активности, но вещество, которое должно смягчать их движение выработалось в малом количестве, вот почему после сна появляется спазм. В течение дня суставная жидкость начинает вырабатываться в прежнем объёме и болевые ощущения исчезают.
Частая причина боли – это остеохондроз, распространённое заболевание спины. Оно вызывает неприятные ощущения в суставах позвоночника и лишает пластичности. Если болит поясница после сна, то это и есть первый признак патогенеза. Есть ещё несколько отличительных черт:
- Даже при слабом покашливании есть ощущение болезненных прострелов в спине и пояснице.
- Невозможно свободно нагнуться.
- После интенсивных движений чувствуете упадок сил.
- Постоянная утренняя ноющая опоясывающая боль.
Остеохондроз проявляется болями в разных частях позвоночника.
- Шейный — в этом случае после сна болит спина в области лопаток, шеи, плечах. Потеря чувствительности в конечностях и ориентации в пространстве и мушки перед глазами.
- Грудной— нарастающая боль в спине, груди, между рёбрами. Затруднённое дыхание.
- Поясничный— затруднённое движение при наклонах, болит поясница по утрам, а также наблюдаются желудочные колики.
Еcли вы подозреваете, что боль в пояснице после сна – это признаки остеохондроза, то не медлите с визитом к доктору. Именно специалист подскажет, какое лечение будет самым эффективным.
После сна болит спина в области поясницы — зачастую суставы, шея и спина страдают из-за разрушения хрящей, которые облегчают трение. Хрящевой тканью (матриксом) покрыты и диски позвоночника. Если в ней не задерживается влага, то происходит трение костей и начинается воспаление. Потому и болят суставы, а диски при этом перестают справляться со своей основной задачей – фиксацией позвонков. Это и есть признак артроза. Он как тихий убийца – может протекать годами бессимптомно и начать проявлять себя болью в пояснице по утрам после сна.
Важно понимать, что хоть облегчение и наступает, но болезнь ещё никуда не делась. Симптом пропадает временно. Поэтому лучше как можно быстрее приступить к лечению. Для этого нужно пройти обследование. Оно включает:
- Сдачу крови и мочи на общий анализ. Лабораторное исследование покажет, в какой фазе находится заболевание и какой из органов поражён. Анализ мочи покажет, нет ли воспалительного процесса в мочевыводящей системе.
- Биохимический анализ крови.
- Рентген позвоночника – позволит проанализировать состояние суставов.
- Возможна компьютерная томография позвоночника, которая выявит возможные защемления и искривления.
- Анамнез. Врач ознакомится с историей болезни. Возможно, боли в пояснице после сна – это следствие застарелых болячек. Он выяснит, нет ли подобных недугов у ваших ближайших родственников и не влияют ли на ваше здоровье условия труда.
После того как все подготовительные процедуры пройдены, нужно приступать к лечению. Процесс может делиться на несколько этапов:
- Устранение причины патогенеза.
- Комплексное воздействие на очаг заболевания.
- Купирование симптомов с помощью медикаментов, направленных на снятие воспаления.
В случае заболеваний костно-мышечной системы утренние боли в пояснице помогают снять противовоспалительные препараты, такие как Ибупрофен и другие лекарства, содержащие диклофенак. Их можно применять в различных видах, выбор зависит от интенсивности болей:
- Таблетки — обычно их принимают во время еды. Людям с заболеваниями ЖКТ нужно пить их вместе с препаратами, снижающими уровень кислотности в желудке.
- Мази — точечно обезболят и снимут воспаление.
- Уколы.
Кроме того, хорошо помогают миорелаксанты. Это лекарственные вещества, снимающие напряжение скелетной мускулатуры. Среди них известны Панкуроний и Викуроний. Использовать их следует только по назначению врача и не увлекаться – они могут вызвать паралич мышц.
Если боли в пояснице по утрам не прекращаются, то врач может назначить постельный режим, и для дополнительной поддержки поражённой зоны назначить ношение корсета.
Спать на ортопедическом матрасе намного полезнее в случае таких заболеваний.
Хорошим инструментом поддержки станет лечебная гимнастика и сеансы мануальной терапии. Специалисты помогут сделать крепче мышцы, а позвонки более подвижными.
Лучше предупредить болезнь, чем её лечить. Особенно когда дело касается опорно-двигательного аппарата – его нам нужно беречь. Чтобы не задаваться вопросом почему болит спина после сна, возьмите себе на заметку несколько правил:
- Не поднимайте тяжести. Без надлежащей подготовки, это может привести к ряду заболеваний.
- Ведите активный образ жизни. Больше спорта, но нагрузки не должны быть экстремально интенсивными. Можно просто ввести новые привычки – ходить пешком, перестать пользоваться лифтом, совершать велосипедные прогулки.
- Запишитесь в бассейн. Плавание – это отличная профилактика, если болит спина после сна.
Не затягивайте с походом к врачу. Это полезно даже в плановом режиме в качестве профилактики.
Нельзя обойти в этом обзоре одну из самых частых причин того, почему по утрам болит поясница. Долгое сидение за компьютером, которое может затянуться до утра. А после короткого сна – ноющая боль в пояснице. При таком режиме выросло уже целое поколение. Неудивительно, что сейчас многие люди в самом разном возрасте страдают от описанного недуга. Во время онлайн-игры человек находится в постоянном напряжении и может резко вскочить, отождествляя себя с героем, убегающим от монстров. Это влияет не только на психику, но и на физическое состояние. Единственное лекарство – это перестать засиживаться перед компьютером и ложиться спать вовремя.
Каждое утро болит поясница, но кажется со здоровьем всё в порядке. Этому могут быть и другие причины:
- Неправильное положение тела во время сна. Засыпать, лёжа на спине – это не самая удачная поза. Дело в том, что так образуется неестественный прогиб в пояснице, что и является причиной дискомфорта. Попробуйте избавиться от этой привычки.
- Нарушенное кровообращение спины. Отёк может быть причиной того, почему после сна болит поясница. Она появляется после травмы спины. Сделайте так, чтобы во время сна позвоночник получал беспрепятственный приток крови.
- Неудобная кровать. Неудивительно, что именно неудобная кровать может стать причиной тому, по утрам болит спина. Ведь это то место, где мы проводим важную часть своей жизни. Слишком мягкое ложе или матрац с провисающими прутьями может принести ощущение дискомфорта. После сна в такой кровати появляется боль в шее и пояснице. Выбирайте только жёсткие поверхности, чтобы позвоночник принимал своё естественное положение во время вашего отдыха. Это станет залогом правильной осанки.
Здоровье спины – это залог нашей активности. А движение – это жизнь. Поэтому, если вы всё чаще замечаете, что у вас болит спина утром сразу после сна, не рискуйте и обратитесь к врачу, а после выполняйте все назначенные рекомендации.
источник
Почему болит спина после сна на спине? Изнурящие боли по утрам могут быть признаками целого ряда патологий, даже не связанных с позвоночником. Дискомфортные ощущения в области спины, появляющиеся только по утрам после сна, часто проявляются у людей, вообще не испытывавших проблем со спиной.
Какие причины могут вызвать боли в спине даже у молодых и здоровых людей, не подвергнувшихся дегенеративным изменениям позвоночного столба? Ответы на этот вопрос будут получены в этой статье.

- неверный образ жизни;
- работа, или другая постоянная деятельность в неудобной позе;
- неправильная организация сна.
Причины, по которым болит спина преимущественно ночью и под утро:
- возможно, во сне оканчивается действие болеутоляющего;
- когда вы спите, организм ослабляет свою защиту;
- нервные импульсы и другие процессы организма также ограничиваются.
Таким образом, если вы ложитесь спать с лёгкими болезненными ощущениями – утром скорее всего она только усилится.
Конкретные причины болезней разделяются на три категории:
- внешние;
- внутренние;
- другие.
Это самые легкоустранимые причины болей, к которым относится неправильный образ жизни, физ. нагрузка и т.п.
Это более серьёзные причины, к которым относятся заболевания позвоночника и суставов.
Болезненные ощущения вызывают также следующие состояния:
- Туберкулез;
- ЖКТ (Желудочно-кишечные заболевания);
- Почечные воспалительные патологии;
- Патологии, связанные со стрессом и психологическим напряжением.
Если суть проблемы локализована в области позвоночника, то острая или ноющая боль проявится при движении.
Патологии позвоночного столба могут включать в себя:
Об их наличии может говорить:
- покалывание;
- ухудшение чувствительности;
- изменения цвета кожи;
- общая слабость.
Неправильная поза во время сна. Когда позвоночник излишне напрягается и человек жалуется, мол, часто просыпаюсь от боли в пояснице – вызвано спазмом мышц в области спины. В результате чего:
- шея,
- грудь,
- зоны лопаток,
- поясница,
- ещё несколько районов спины отмечаются ноющей и непрекращающейся болью, только усиливающейся при пробуждении.
Недостаточная жёсткость постели.

Необходимо выбрать умеренно жёсткий матрац для комфортного сна, а также специальные ортопедические матрацы для детей.
Подушка для сна расположена неравномерно. Слишком высоко, либо слишком низко расположенная подушка ведёт к отрицательному результату. В частности, к сильнейшему напряжению шеи и позвоночного столба, мышечным спазмам, а также появлению всех типичных болезненных симптомов, которые не проходят даже после сна.
Остеохондрозом обобщённо называют дегенеративные процессы хрящевых и костевых позвонках, которые приводят к их изменению, защемлению спинного нерва, ухудшению кровообращению и иннервации внутренних органов. Именно остеохондроз служит самой распространённой причиной болей в спине после сна.
Симптомы остеохондроза проявляются в зависимости от локализации болезни – хоть в тех или иных местах спины, хоть в других частях организма и тела:
- При локализации на шее боль концентрируется на шее и на затылке, отдавая в плечи и между лопатками.
- При грудном типе боль смещается на грудь и на спину, имея сначала умеренную, а потом более сильную интенсивность.
- При поясничном остеохнодрозе, соответственно, боль локализуется в пояснице.
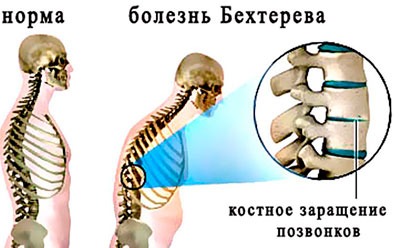
Болезнь бехтерева, или Анкилозирующий спондилит, является воспалительным ревматическим заболеванием, которое в первую очередь поражает суставы в позвоночнике. Фазы сильной утренней боли в паховой, крестцовой и внешней бедренной области сменяют относительно спокойные, бессимптомные.
В ночное время человеческий позвоночник неподвижен. Неправильный режим сна часто приводит к его искривлению – к сколиозу. Болевые ощущения, которые испытывает пациент, имеют ноющий характер и локализуются, преимущественно, в области лопаток. Во время сна и после сна боль усиливается.
На самых поздних стадиях начинается более выраженная симптоматика: например, внешнее искривление позвоночного столба, сильнейшая, острая боль в области спины, а также проблемы с внутренними органами.
Хроническое, постоянно прогрессирующее системное заболевание, пpoявляющееcя в снижении костной плотности и повышении хрупкости за счёт нехватки кальция. При развитии патологии позвонки опускаются по высоте. Вся болезнь сопряжена с регулярной ноющей болью в области спины.
Данная патология, или, точнее, целый комплекс заболеваний и патологий, включает в себя следующие симптомы:
- боль в области рёбер;
- болезненные всплески при интенсивных движениях диафрагмы;
- сильная боль после резких движений;
- самопроизвольные дерганья мышц;
- покраснения кожи;
- ухудшение сна.
Если утренняя спинная боль возникает из-за болезней внутренних органов, то это может быть связано с:
- болезнями почек и мочевыделительной системы;
- поражениями периферийной нервной системы;
- гинекологическими заболеваниями;
- сердечно-сосудистыми заболеваниями;
- проблемами с легкими, печенью, поджелудочной железой;
- опухолями.
Среди нарушений опорно-двигательного аппарата, при которых боль отдает в сердце, выделяют такие патологии:
- Шейный/грудной остеохондроз. Особенность в том, что колющая боль охватывает левую половину грудной клетки.
- Позвоночная грыжа, с левой половины грудного отдела, также передаёт в сердце колющие болевые симптомы (правосторонняя грыжа сердце не затрагивает).
- Синдром Титце – воспаление реберных хрящей. Проявляется как слева, так и справа, и имеет схожие с инфарктом миокарда болевые симптомы, однако имеет свою особенность – при данной патологии возникают трудности с дыханием.

Просто так почки “заболеть” не могут – это происходит по причине внешнего повреждения органов, занесения инфекции, или переохлаждения.
Для того, чтобы правильно понять, какая именно область поражена: почечная, или поясничная – нужно просто понимать, где располагаются почки.
Они находятся повыше, чем поясница, и обычно боли концентрируются в боку.
Почечные заболевания имеют следующие симптомы:
- Один из самых очевидных симптомов при болезнях почек – это отечность. Сначала “заплывает” лицо, затем конечности, особенно ноги.
- Серьёзная ноющая ночная и утренняя боль в области поясницы и почек. Напряжение и дискомфорт в лобковой области, в зоне бёдер, случаются колики в почках. Это касается любой болезни почек.
- Мочеиспускание нарушается: либо затормаживается, либо наоборот, сильно учащается. При этом в моче часто появляется кровь. Всё это признаки почечной патологии.
Болезненные ощущения в спине часто возникают из-за деструктивных заболевания позвоночного столба, однако иногда это бывает и так называемая «отраженная» боль – когда боль на самом возникает в кишечнике (или в других внутренних органах), но при этом транслируется на поверхность тела. От позвоночника протянута целая сеть нервных соединений.
Позвоночный столб – это основной орган, который отвечает за работу всех остальных внутренних органов, работающих в брюшной полости друг с другом.
Хотя также боль может локализоваться в одной точке. Боли в спине и боли в животе могут быть связаны следующими заболеваниями:
- Острый аппендицит;
- Перфорация тонкой кишки;
- Непроходимость кишечника;
- Синдром раздраженного кишечника (СРК);
- Неспецифический язвенный колит.
Проблемы в кишечнике из-за специфики заболевания распространяются очень быстро и отдаются как с левой, так и с правой стороны. Болевой синдром в области спины при этом довольно мучительный, вызывает спазмы мышц, а также из-за колоссального дискомфорта организма из-за болей как в спине, так и в животе, и сопутствующих проблем, болевой синдром является ещё и серьёзным психологическим испытанием.
Почти у 60% населения, в диапазоне 20-60 лет, начинает болеть спина – причём там, где располагаются лёгкие. Существует большое количество причин для этого: неправильное распределение физ. нагрузок, переохлаждение, остеохондроз, пневмоторакс, воспаление лёгких, туберкулез, а также пневмония.
Постоянные болезненные ощущения в спине, в области лёгких, проявляющиеся обычно по утрам и в ночное время, могут также означать рак лёгких.

Болевой синдром разделяется на несколько видов:
- Боль может быть колющей, ноющей, жгучей, давящей;
- Боль может быть умеренной, либо сильно выраженной;
- Регулярной, либо редкой;
- Проявляющейся при дыхательных движениях, движениях грудной клетки;
- Отдающей в спину/шею/живот.
Заболевания желчного пузыря так же, как и другие патологии, могут отдавать в спину. Дискомфортные ощущения в правом боку и в спине могут свидетельствовать о проблемах в желчевыводящих путях, корнями чего выступают:
- заражения инфекциями;
- неправильный рацион питания;
- острый холецистит, вызванный заболеваниями печени, к примеру, болезнью Боткина.
При отечности околопозвоночных мышц ощущается серьёзная тяжесть, пациент не может долго стоять и вообще располагаться вертикально. Боль в спине серьёзная, после сна возникает очень сильное напряжение.
Когда женщина находится в положении, она часто ощущает боль в спине после сна. Связано это с резкой перестройкой организма и соответствующими внутренними процессами.
Из-за появления ребёнка в утробе, центр массы в теле человека меняется, меняется также режим сна, осанка, женщина начинает быстро утомляться. Боль, как правило, появляется преимущественно в пояснице.

- Рентгенография,
- Компьютерная томография,
- Магнитно-резонансная томография;
- Метод электромиографии;
- Денситометрия;
- Электрокардиография;
- Лабораторные исследования.
Терапевтические методы по борьбе с болезненными проявлениями могут разниться, в зависимости от самих причин этих проявлений:
-
- Курс НПВС (нестероидные противовоспалительные препараты), обычно на базе индометацина, либо диклофенака, они успешно снимают воспалительный процесс. Однако имеются и противопоказания: когда болевой синдром возникает в результате болезней желудка, такие препараты отрицательно повлияют на слизистую ЖКТ. Их также можно и рекомендуется наносить локально – мазать поражённые области, когда боли слишком обостряются.
- Глюкокортикоиды: в случае непрекращаемых болей в спине эффективны также глюкокортикостероидные терапии.
- Физиотерапевтическое лечение и восточная медицина: иглотерапия, мануальная терапия, камнетерапия, различные виды массажей и др. При грамотном лечении – возможно самый эффективный метод лечения болей в спине.
- Помимо перечисленных методов существует ещё большое количество медикаментозных фармалогических препаратов, которые могут устранить как симптомы болезни, так и причину возникновения утренней боли. Однако их имеет право назначать только врач.
Несмотря на огромное кол-во патологий и провоцирующих факторов, предупреждение и профилактика болезни гораздо проще, чем её лечение.
Для этого нужно соблюдать простые рекомендации: ведите здоровый образ жизни; нормализуйте свой ежедневный рацион; старайтесь избегать переутомления и чрезмерного напряжения; сделайте удобное и комфортное для вашего тела спальное место; и, конечно же, старайтесь подолгу не сидеть на одном месте.
источник

Однако полноценный отдых невозможен, если по ночам человека мучают боли в спине, которые могут быть следствием не только физиологических факторов, но и указывать на серьезные заболевания организма.
На приеме у специалистов можно часто слышать вопросы: «Почему болит спина, когда я сплю?» или «Почему болит спина, когда я ложусь?».
Врач — невролог, городская поликлиника г. Оренбурга. Образование: Оренбургская государственная медицинская академия, Оренбург.
Очень важным аспектом полноценного ночного отдыха является анатомически верная поза для сна. В такой позе мышцы максимально расслабляются, а позвоночный столб принимает физиологическое положение. Как правило, люди спят в положении лежа на спине, на животе или на боку.
Ирина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО \»Московская поликлиника\».Задать вопрос>>
Для здоровья позвоночника и в целях профилактики его патологий специалисты рекомендуют спать на боку.
В таком положении все сегменты позвоночника находятся на одной линии, расслабляются спинные мышцы, конечности и тазовый пояс. Также эта поза позволяет максимально снизить нагрузку на позвоночные диски и способствует улучшенной циркуляции крови.
Врачи утверждают, что сон в позе лежа на животе, в которой любит спать большинство людей, является анатомически неправильным. Такая поза способствует перенапряжению мышц поясничного отдела позвоночника. Кроме того, в таком положении человек поворачивает голову набок, что приводит к затруднению кровотока по артериям.
Спать на спине также не рекомендовано.
Ночные боли в спине в положении лежа могут быть следствием неправильного выбора матраца или подушки для сна. Идеальным вариантом являются ортопедические изделия средней жесткости.
Врач-ревматолог — городская поликлиника, Москва. Образование: ФГБНУ НИИР им.В.А.Насоновой, Астраханская государственная медицинская академия.
Для профилактики боли в спине по ночам врачи советуют выбирать постельное белье из натуральных тканей. Синтетические волокна при трении о них человеческого тела создают электрические микроразряды, приводящие к непроизвольным мышечным сокращениям и развитию болевого синдрома.

Физиологические причины боли в спине ночью можно определить и устранить самостоятельно.
Но если болит спина в положении лежа каждую ночь и присутствуют дополнительные признаки какого-либо заболевания, необходима консультация опытного врача.
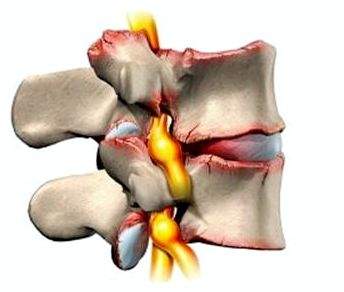
Существует остеохондроз крестцово-поясничного, грудного и шейного отделов позвоночного столба.
Характер и локализация боли
При шейном остеохондрозе боль носит ноющий характер, локализуется преимущественно в шее и между лопаток и усиливается при движениях головой и руками.
Развитие заболевания в грудном отделе проявляется двумя состояниями: дорсалгией и дорсаго. При дорсалгии боль слабая, ноющая, продолжительная. Локализуется непосредственно в грудной клетке и межлопаточной области. Дорсаго же сопровождается острой приступообразной болью, которая может возникать внезапно и иметь различную интенсивность.
Пояснично-крестцовый остеохондроз характеризуется наличием ноющей, тупой, длительной боли с четкой локализацией в нижней части спины.
В редких случаях пациенты отмечают разлитую боль без четкого определения очага.
Дополнительные симптомы
Для каждой формы заболевания характерны свои клинические признаки.
- ноющие боли в руках, затылочной области, шее;
- появление хруста при поворотах или движениях головой;
- жжение между лопатками;
- покалывание, онемение в верхних конечностях;
- головные боли в области затылка, иррадиирущие в темя и виски;
- чувство головокружения и потеря сознания при резких движениях шеей;
- шум в ушах;
- зрительные и слуховые расстройства.
- боль в груди и между лопаток;
- мышечный дискомфорт;
- усиление боли при вдохе;
- чувство сдавленности в области груди;
- боли в области ребер при ходьбе;
- локальное онемение и покалывание кожи;
- жжение, зуд в ногах;
- хрупкость ногтей и сухость кожных покровов;
- боль в пищеводе;
- расстройства функций ЖКТ.
- боль в пояснице, которая отдает в ноги;
- усиление боли при нагрузках;
- скованность движений после сна;
- спазмы мышц спины;
- больному больно повернуться на бок во время сна;
- «прострелы» в пояснице;
- нарушение чувствительности в ногах и ягодичных мышцах;
- похолодание ног, покалывание в ногах;
- спазмы артерий и отсутствие пульса в нижних конечностях;
- нарушения потовыделения;
- шелушение кожи в области боли.
Диагностика и лечение
Диагностика заболевания проводится при помощи:
- лабораторных исследований мочи и крови;
- МРТ и КТ;
- УЗИ;
- рентгенографии;
- ЭКГ.
Лечение болезни проводят медикаментозными препаратами, физиотерапией, массажем и лечебной гимнастикой.
В качестве лекарств используют:
- нестероидные препараты противовоспалительного действия, применяемые наружно, инъекционно и внутрь;
- анальгезирующие и спазмолитические препараты;
- хондропротекторы и миорелаксанты;
- поливитамины;
- биостимуляторы и стероиды.
Наиболее эффективными физиотерапевтическими методами считаются: магнитотерапия, электрофорез, ионофорез.
Дегенеративный процесс в позвоночнике, который приводит к появлению костных образований по краям тел позвонков.
Характер и локализация боли
Болезненность в спине при данном заболевании носит слабовыраженный ноющий характер.
Дополнительные симптомы
Болевые ощущения в спине — не основной симптом при спондилезе. В некоторых случаях болевой синдром и вовсе отсутствует.
Чаще всего пациенты отмечают скованность в спине, особенно после ночного сна, усталость в шее и поясничной области, которые проходят при легком массировании пораженного участка.
При поражении шейного отдела пациенты жалуются на:
- периодические боли в затылочной и височной областях;
- головокружения;
- зрительные расстройства;
- гул в ушах;
- повышение или понижение АД.
Если поражен грудной отдел, больного беспокоят:
- покалывание за грудиной и в области сердца;
- болевые ощущения в чаше средостения;
- болезненность ребер;
- боль при попытках перевернуться на бок, находясь в положении лежа.
Спондилез поясничного отдела проявляется:
- перемежающейся хромотой;
- ощущением, будто ноги становятся «ватными» или наоборот «каменными»;
- усилением боли при движениях и стиханием болевого синдрома при наклоне спины вперед.
Диагностика и лечение
Диагностировать спондилез позвоночника можно на основании результатов рентгенографического исследования. Также могут быть использованы МРТ и КТ.
Лечение проводится при помощи приема медикаментов, физиотерапии и, в редких случаях, оперативного вмешательства.
В качестве медикаментозного лечения используют:
После снятия острых симптомов прибегают к физиолечению, которое включает в себя:
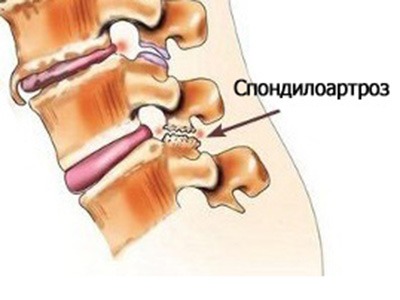
Характер и локализация боли
Интенсивность болевого синдрома зависит от области поражения позвоночного столба.
Люмбоартроз (поражается поясничный отдел) проявляется хроническими, часто повторяющимися ноющими болями в спине и пояснице, нередко отдающими в ягодицы и бедра.
При цервикоартрозе (поражается шейный отдел) больные жалуются на боли в области шеи, которые могут иррадиировать в область между лопаток, надплечье, лопатки, руки, затылок.
Дорсартроз (поражается грудной отдел) протекает без определенной симптоматики, но в некоторых случаях человек может обратить внимание на сжимающие боли в области груди.
Диагностика и лечение
Постановка диагноза производится после первичного осмотра и на основании результатов МРТ или КТ.
Основное лечение пациента, страдающего спондилоартрозом, заключается в назначении больному курса массажа, ЛФК. Также бороться с патологией помогает плавание.
Среди медикаментов предпочтение отдается хондропротекторам, миорелаксантам и НПВП, которые помогают устранить болевой синдром.
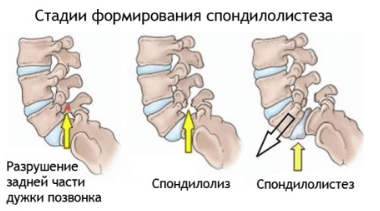
Характер и локализация боли
Заболевание характеризуется умеренным или сильным болевым синдромом в области крестца, копчика и ног. Больного мучает боль в пояснице, когда он спит.
Нередко боль в поясничном отделе сопровождается болезненностью в груди.
Дополнительные симптомы
Основными симптомами спондилолистеза являются:
- боль в ногах и спине, особенно при ходьбе, сидении и разгибании поясницы;
- болит спина в лежачем положении при прощупывании позвонков;
- образование кифоза;
- укорочение туловища из-за оседания и углубления в таз;
- удлинение конечностей;
- появление складок в области поясницы, которые переходят на переднюю стенку брюшины;
- выпячивание грудной клетки и живота вперед;
- изменение походки;
- ограничение подвижности позвоночника.
При запущенном заболевании патология поражает нервные корешки, седалищный нерв и спинномозговые структуры.
На этом этапе пациенты жалуются на боль и тяжесть в ногах, потерю чувствительности и нарушения в работе вегетативной нервной системы, слабость анального и ахиллова рефлексов.
Диагностика и лечение
Основным методом диагностики спондилолистеза считается рентген в двух проекциях. Также информативными являются КТ и МРТ.
Лечение физиотерапевтическое, иногда хирургическое.
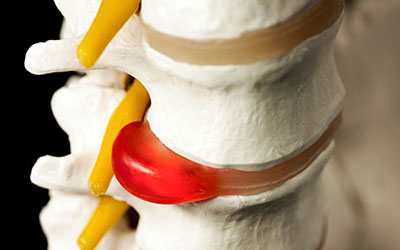
Характер и локализация боли
Патология протекает с болевым синдромом ноющего, сдавливающего характера, локализованным в груди, животе и спине.
Болезненность усиливается при резких движениях, кашле.
Дополнительные симптомы
Клиническими проявлениями межпозвоночной грыжи и пролапса диска являются:
- покалывание и онемение в спине, груди, животе и конечностях;
- боль, иррадиирующая в область сердца;
- чувство, будто в спине кол;
- пищеварительные и мочевыделительные расстройства.
Диагностика и лечение
Диагностировать наличие грыжи между позвонками можно при помощи рентгенографии, ЭКГ, МРТ и КТ.
Лечение, как правило, хирургическое.
Характер и локализация боли
Боль ноющая, острая, локализована по всему позвоночному столбу.
Дополнительные симптомы
Кроме болей, пациенты испытывают дискомфорт в шее и спине, особенно после сна, двигательные ограничения в позвоночнике, усиление боли при движениях, кашле.
Диагностика и лечение
Диагностика проводится путем рентгенографического исследования и МРТ.
Для лечения используют глюкокортикоиды, иммунодепрессанты и НПВС.
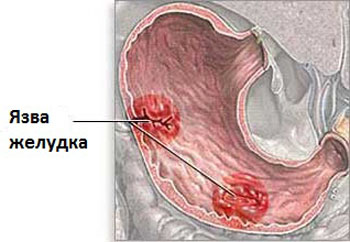
Характер и локализация боли
Боль при язве 12-перстной кишки локализована вверху живота. Чаще всего боль появляется при чувстве голода.
Боль пронзительная, сильная, в некоторых случаях ноющая.
Нередко болит позвоночник ночью, в сердечной области.
Дополнительные симптомы
Помимо дискомфорта, пациенты испытывают:
- чувство голода спустя короткое время после приема пищи;
- метеоризм и вздутие живота;
- тошноту и отрыжку воздухом.
Диагностика и лечение
Диагностика язвы 12-перстной кишки включает:
- осмотр и сбор анамнеза;
- рентгенографию;
- гастродуоденоскопию;
- внутрижелудочную рН-метрию и рН-метрию кишки.
Лечение проводится при помощи препаратов, снижающих кислотность желудочного сока, иногда используют антибиотики.
Также важным методом лечения является соблюдение диеты и коррекция образа жизни.
Бактериальное воспалительное заболевание почек.
Характер и локализация боли
Пиелонефрит протекает с ноющей, тупой болью, локализованной в боку со стороны поражения как в передней части, так и в области спины.
Дополнительные симптомы
Дополнительно человека беспокоят следующие признаки:
Диагностика и лечение
После осмотра и беседы с пациентом врач назначает клиническое исследование крови и мочи, УЗИ мочевыделительной системы, ретроградную пиелоуретерографию и экскреторную урографию.
Лечение проводится антибиотиками и при помощи хирургического вмешательства.
Болевой синдром может быть вызван:
- заболеваниями периферической нервной системы, такими как радикулит, плексит, ганглионит, неврит;
- патологиями сердечно-сосудистой, дыхательной, кроветворительной систем;
- гинекологическими болезнями;
- опухолевыми процессами в организме.
Если человек испытывает боль в спине в положении лежа на спине при попытке переворачиваться, необходимо обратиться к специалисту, чтобы исключить следующие заболевания:

- ночью болит спина, состояние сопровождается онемением левой руки, болью в области сердца, шеи и нижней челюсти слева;
- человек не чувствует нижних конечностей;
- у пациента наблюдается спутанность сознания;
- больно глотать;
- боль в спине в положении лежа на спине нестерпима и не купируется анальгетиками.
Для того чтобы снизить интенсивность боли во время ночного сна, можно принять таблетку Парацетамола, Нимисулида. Также можно использовать ректальные свечи Диклофенак.
Если симптом беспокоит человека каждую ночь, важно обязательно посетить врача!
Боль в спине, беспокоящая человека по ночам, — отнюдь не безобидный симптом. Она может указывать на развитие патологий, которые требуют длительного, сложного, но обязательного лечения. Не стоит заниматься самодиагностикой и принимать обезболивающие препараты самостоятельно.
Дополнительно рекомендуем посмотреть следующее видео
Лучше вместе со специалистом определить, почему болит спина во время сна, и устранить причину боли.
источник