Многие пациенты зачастую приходят ко врачу с уже запущенной стадией заболевания.
Происходит это по нескольким причинам: не знал, что все так серьезно, надеялся вылечиться народными способами, боюсь врачей.
Другие же приходят сразу, как только понимают: поймал простуду, застудил почки, обострилось хроническое заболевание желудка и так далее.
И такой подход к делу – самый правильный и приемлемый. Своевременное лечение – залог быстрого выздоровления.
Часто пациенты удивлены тем, что почки можно застудить. Им кажется, что простуда бывает только в одном варианте – с насморком, першением в горле и ознобом.
На самом деле, это не так. Ответ на вопрос можно ли застудить почки прост: застудить можно практически любой орган – начиная от зуба и заканчивая ногами.
Уже из названия заболевания «застудил» почки, следует то, что симптомы, которые вы ощутите, в чем-то будут напоминать обычную «классическую» простуду. Рассмотрим их более подробно.
Многие пациенты, приходя к врачу и услышав «почки застужены», искренне недоумевают – как можно застудить почки? Да и вроде бы не ходили они раздетые, не лежали на сырой, холодной земле, откуда тогда такой диагноз? На самом деле, для того, чтобы застудить почки, не обязательно ночевать в лесу на голой земле.

- сквозняки, даже самые незначительные;
- купание в холодной воде, особенно это относится к воде в реках с сильным течением и множеством ключей;
- сидение на холодных поверхностях – совсем неважно, будет это холодная земля, бетон или железо;
- длительное нахождение в промокшей обуви, либо же с холодными ногами;
- работа на ветру с «оголенной» поясницей или вовсе без майки или кофты, то есть с голым торсом;
- одежда не по погоде при длительных прогулках;
- хождение босиком по холодной земле или полу;
- недавний грипп или ангина, особенно перенесенные «на ногах» также могут дать осложнения в виде заболеваний почек;
- проникновение инфекции в организм и так далее.
Очевидно, что причин «застуженных» почек очень много, и не все из них очевидны на первый взгляд. Именно поэтому, человек сильно удивляется, узнав, что почки застужены. Ведь он не совершал ничего «криминального», чтобы так сильно заболеть.
У каждого пациента признаки простуды почек могут проявляться по-разному.
Самыми главными и важными симптомами застуженных почек являются следующие недомогания:
- слабость;
- ломота во всем теле;
- озноб;
- онемение поясницы и ощущение холода в поясничной области;
- повышение температуры;
- сильные головные боли;
- задержка выведения жидкости;
- сухость во рту и многое другое.
Как видите, симптомы заболевания очевидны и понятны, но есть и те, кто путает их с обычной болью в спине, ПМС, гинекологическими заболеваниями или же с простудой.
Простые обыватели часто задаются вопросом: как понять, что застудил почки? Симптомы этой «проблемы» имеют весьма четкие и понятные «параметры», так что спутать их с другими заболеваниями сложно даже неопытному человеку.

- тянущие боли в области поясницы;
- ощущение ледяного холода в нижней части спины или наоборот сильного жжения;
- изменения цвета мочи (темнее или светлее, наличие хлопьев, примеси крови и так далее);
- повышение температуры (резкое), озноб, лихорадка, слабость;
- появление отеков или наоборот частая необходимость посещения туалета;
- сильная головная боль, сухость во рту, тошнота, а также головокружение – все сразу или некоторые симптомы.
Заболевание также могут сопровождаться и другими неприятными болезнями, например, циститом, гинекологическими заболеваниями, поражением сердца и кровеносной системы (при сильных отеках) и так далее.

- хронический пиелонефрит;
- почечную недостаточность, как в острой, так и в хронической форме;
- недержание мочи временное или пожизненное;
- разрыв почки и как следствие, нужда в срочной операции по ее удалению, а также многое другое.
Как видите, с почками «шутки» плохи – можно не только нанести непоправимый вред своему здоровью, но и вовсе умереть от осложнений.
Такой подход, конечно, оправдан, если применять его с умом.
Так все-таки: что делать, если застудил почки? Не старайтесь одеваться настолько тепло, чтобы вспотеть – только еще больше усугубите ситуацию.
Также не грейтесь никаким теплом, если у вас:
- температура;
- озноб;
- головокружение и мигрень;
- кровянистые выделения.
Все это может свидетельствовать о негативном развитии болезни и неблагоприятном прогнозе.
При простуде почек в первую очередь необходимо посетить врача
Кроме того, при указанных выше симптомах, постарайтесь как можно быстрее посетить врача, чтобы начать лечение и не допустить осложнений болезни.
Если человек застудил почки, лечение может быть самое разное. Обычно врачи не назначают серьезного лечения антибиотиками и уж тем более оперативное вмешательство, если болезнь не запущена. Во врачебной практике принято минимально лечить пациента таблетками и уколами, если ситуация позволяет.
Именно поэтому, так важно своевременно обращаться за врачебной помощью, а не ждать, когда же «само пройдет» или «прижмет» так, что белый свет станет не мил.

Отчасти это объясняется тем, что современная мода безжалостна к женскому здоровью. И, как правило, женщины начинают переживать: застудила почки, симптомы, лечение, что делать?
Но бывают и ситуации, когда женщина путает простуду почек с другими заболеваниями – ПМС, гинекологическими проблемами, циститом, а также с физиологическими болями в спине.
Именно это дает болезни время для развития и осложнений. Поэтому, при малейших симптомах нарушения здоровья, когда вы сомневаетесь в «происхождении» недуга, следует незамедлительно идти ко врачу. Только он назначит грамотное и подходящее лечение.
Еще в начале болезни, больше всего волнуют человека, который застудил почки, лекарства и способы лечения. Многие занимаются самолечением – это в корне неправильно. Лучше обратиться за помощью к врачу.

- Уролесан – препарат на основе сбора вытяжки из лечебных трав. Оказывает сразу несколько лечебных действий: противовоспалительное, мочегонное, регенерирующее и так далее;
- почечный чай – позволяет очистить организм от токсинов, вредных веществ, а также снять отеки, если таковые имеются;
- Фитолизин – паста, на основе сбора трав и компонентов, которая способствует не только лечению заболеваний почек, но и других «сопутствующих» проблем, таких как цистит и гинекологические заболевания гнойного и инфекционного характера.
В особо серьезных случаях, врач может дополнительно назначать обезболивающие средства и антибиотики – в уколах или таблетках.
Помните, что только по назначению врача можно применять те или иные лекарственные препараты и только в ограниченных количествах, даже если они изготовлены на основе целебных трав. К тому же, применение их может быть противопоказанно при аллергии на компоненты лекарства, при иных заболеваниях органов дыхания, желудка и печени, а также при беременности, в период лактации и в детском возрасте.
Многие пациенты, почувствовав недомогание и «на глазок» определившие, что у них болят почки, используют народные методы лечения: ванны, прием отваров трав, массаж, обертывания и так далее.
Зверобой хорошо себя зарекомендовал при почечной простуде
Когда застужены почки, лечение народными средствами нередко приносит облегчение и даже приводит к выздоровлению, но важно понимать, что применение народных средств должно быть строго согласовано с лечащим врачом.
Бесконтрольное применение трав и «физиотерапевтических процедур» может закончиться плачевно: запущенной стадией болезни, аллергическим шоком и даже новыми заболеваниями других органов.
- кукурузные рыльца;
- зверобой;
- лист толокнянки;
- ромашку;
- полевой хвощ и многое другое.
Все эти травы обладают противовоспалительным, легким мочегонным и обезболивающим эффектом, что позволяет не только улучшить самочувствие и облегчить течение болезни, но и значительно снизить нагрузку на почки, выводя токсические вещества, а также микробы из организма естественным путем.
Помните, применять настои трав следует в соответствии с назначениями лечащего врача и никак иначе.
Большинство особо «послушных» пациентов стараются пить настои трав как можно больше и чаще – едва ли не литрами. Такая терапия ни к чему хорошему не приведет, потому что в капле лекарство, а в ложке сами знаете, что.

- теплые сидячие ванны со сборами трав или морской солью;
- ножные ванночки, с продолжительностью не более 20 минут;
- согревающие ванны для ног, использование теплых носков;
- расслабляющий массаж, позволяющий освободить протоки почек, снять боль и отеки (выполняется только профессионалами);
- горячие обертывания запаренными травами, а также обертывания с согревающими мазями (только с разрешения врача, так как такими действиями можно только подстегнуть развитие воспалительного процесса).
Как видите, в большинстве своем, все домашние процедуры лечения направлены на «согревание» застуженного органа. Применение обертываний, ванн или иных согревающих процедур возможно только после согласования с врачом и в ограниченных количествах.
Чрезмерное злоупотребление народными методами лечения может не только не принести требуемого облегчения, но и заметно ухудшить ситуацию. Особенно это касается острого периода болезни, когда у пациента наблюдается повышение температуры, общая слабость, озноб и плохие показатели анализов.
О быстром и безопасном для здоровья лечении простуды почек в видеоролике ниже:
источник
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
При возникновении болей в любой части тела человек должен насторожиться, поскольку это серьезный сигнал о том, что у него имеются определенные нарушения. Боль слева в пояснице — одно из распространенных болезненных состояний, которое может поразить любого человека вне зависимости от возраста, рода деятельности и состояния здоровья. А вызвать его могут самые разнообразные причины.
- Боль в левой части поясницы и ее основные причины
- Боль в спине при беременности
- Лечение боли в левой части поясницы
- Методы диагностики
- Лечение болей
- Профилактика заболеваний и боли в спине
- Заключение
Если человеку дорого его здоровье, то при появлении таких ощущений он сразу же обратится к врачу. Чаще всего специалисты называют наиболее вероятными причинами ухудшения самочувствия усталость, длительную работу в сидячем положении или в положении стоя, ношение грузов или беременность. Если что-то из вышеуказанного относится к вам, то можете быть уверены, что к боли в спине слева это имеет непосредственное отношение. Однако вместе с тем этот синдромом может указывать на наличие более серьезных заболеваний спины и внутренних органов.
Чаще всего специалисты называют в качестве главной причины, которая может спровоцировать боли в спине, проблемы с позвоночником. Статистика свидетельствует, что у большинства больных этот симптом указывает на наличие межпозвоночной грыжи. Этот недуг часто сопровождается выпадением части межпозвонковых дисков со своего места, в результате чего они попадают в спинномозговой канал. Это, в свою очередь, и объясняет, почему человек в таком состоянии может ощущать боль в области сердца, груди или в спине слева.
Понять, является ли боль в спине слева маркером межпозвоночной грыжи, можно по следующим критериям:
- помимо поясницы, боль ощущается в области грудины, а также иррадирует в левую руку;
- неприятный симптом постепенно начинает ощущаться в нижних конечностях.
Также по наличию боли слева в пояснице можно предположить, что это вызвано другими заболеваниями. Одними из наиболее частых является спондилолистез и спондилез. Иногда это может быть связано с врождённым нарушением развития позвоночника. Если у человека возникают боли, то в некоторых случаях это может быть вызвано развитием опухолей, которые могут быть доброкачественными или злокачественными и появляться на позвоночнике и внутренних органах.
Подобные неприятные ощущения могут беспокоить человека по причине некоторых неврологических заболеваний. У таких пациентов боли в левой части спины могут возникать вследствие нарушения работы нервов в нижних конечностях.
Также подобный симптом может указывать на наличие неврологических проблем с крестцом и поясницей. Среди мужчин чаще всего диагностируют такое неврологическое заболевание, как радикулит, которое возникает вследствие переохлаждения. А проявляет себя этот недуг чаще всего простреливающей острой болью, которая локализуется в области крестца или поясницы.
Еще одной причиной, которая может спровоцировать частые приступы боли в пояснице, может быть травма в левых частях тела, которая была перенесена много лет назад.
Не стоит тянуть с посещением врача, если боли со временем только усиливаются. Уже на основании этого можно предположить, что имеет место определенная патология внутренних органов. С левой стороны поясницы находятся важные внутренние органы — селезенка, почки, часть кишечника и поджелудочная железа. Женщинам также нужно быть внимательными, поскольку здесь у них в организме расположен один из важных органов репродуктивной системы — левый яичник.
Понять, указывает боль на заболевание внутренних органов, нервной системы и позвоночника, можно, если обратить внимание на характер боли. Если она имеет ноющий и тянущий характер, беспокоит в покое, положении сидя или лежа, то можно предположить, что это связано с нарушением позвоночника.
В тех случаях, когда боли локализуются со стороны спины и имеет резкий и сильный характер проявления, беспокоят человека в виде прострела, то, скорее всего, здесь имеет место неврологическая проблема.
Глубокие, ноющие и нарастающие боли часто указывают на заболевания внутренних органов, причем это характерно как для женщин, так и для мужчин. Острые заболевания часто проявляют себя в виде резкой и острой боли, которая может иррадировать в верхнюю и нижнюю конечности, грудь, а у женщин в низ живота.
По наличию болей можно предположить, что это может быть вызвано как серьезным заболеванием, так и усталостью позвоночника и его перенапряжением. Как раз такие состояния приходится наблюдать у беременных женщин. Специалисты выделяют ряд причин, которые могут приводить к возникновению боли в левой части спины у женщины в положении.
Впервые со столь неприятным симптомом будущая мама может столкнуться на ранней стадии беременности, когда ей пока неизвестно о ребенке. В этот момент в организме происходят значительные изменения, которые затрагивают и внутренние органы. Именно этим и объясняется, что в этот момент женщину начинает беспокоить легкая ноющая боль. И в этом случае левый яичник нельзя считать источником болевого синдрома. По истечении третьей недели беременности этот симптом уже перестает беспокоить будущую маму, поэтому его принято называть одним из ранних сигналов беременности.
Обострение боли у беременных женщин приходится часто наблюдать по мере роста живота. Это происходит уже на 20 неделе, и постепенно боли нарастают к концу беременности. Они могут иметь кочующий характер, и тогда они поражают не только правую, но и левую стороны.
Но если беременную женщину беспокоит боль, то не всегда это означает перестройку ее организма. Иногда это может указывать на заболевания внутренних органов. Если будущая мама заметила у себя повышение температуры, а также ее беспокоят приступы тошноты и рвоты, а вдобавок к этому присутствует и сильная боль в левой части спины, то, скорее всего, это начало развития пиелонефрита или воспаления почек. Этот недуг часто приходится диагностировать у большинства беременных женщин.
Сам факт того, что человека начинает беспокоить боль с левой стороны, является достаточным поводом для обращения к врачу. Учитывая, что эти ощущения могут быть вызваны разными причинами, пациенту нужно показаться в первую очередь терапевту. После изучения вторичных симптомов он направит больного к профильному врачу. Например, он может выписать направление к ортопеду, урологу, неврологу или хирургу.
Очень важно исключить заболевания внутренних органов во время диагностики. И для этого приходится назначать обследование с помощью УЗИ. По его результатам можно установить наличие опухоли, а также определить размеры внутренних органов. На основании результатов анализа крови и мочи можно понять, не связано ли это с воспалительными инфекционными заболеваниями. Чтобы убедиться, что с позвоночником все в порядке, необходимо пройти обследование с помощью МРТ.
В большинстве своем заболевания, которые сопровождаются болями в левом боку, можно вылечить, не прибегая к операции. Однако встречаются среди них такие, особенно если они перешли в тяжелую форму, которые уже не поддаются лечению с помощью таблеток и уколов. В этом случае остается единственный выход — хирургическое вмешательство.
Если боли в пояснице связаны с невралгией или травами, то для лечения можно использовать:
- разогревающие мази;
- противовоспалительные препараты.
Если боли в спине обострились до такой степени, что их уже невозможно терпеть, то разрешается пройти курс лечения уколами.
Очень часто боли в спине беспокоят подростков в период полового созревания. Этот процесс сопровождается столь стремительным ростом молодого организма, что он не успевает укрепить позвоночник. Это приводит нарушению осанки, появлению сколиоза, болям в пояснице и спине. Но проводить специальное лечение для устранения боли не потребуется. Нужно лишь следить за тем, чтобы организм не подвергался значительным нагрузкам, также необходимо начать заниматься спортом. Очень важно правильно выбрать для ребенка мебель, которая должна соответствовать его росту. Нужно следить и за весом ребенка, чтобы не допустить ожирения. Иначе это также может нанести вред здоровью позвоночника.
Если боль в пояснице возникла неожиданно, и человек оказался не подготовленным к ней, то можно и в этом случае помочь человеку. Если болевой синдром не связан с воспалительными процессами и опухолями, то ослабить ощущения можно с помощью горячей ванны. Если болевые ощущения вызваны невралгией, то причиной их возникновения может быть ущемление нерва. В этом случае нужно правильно подготовить постель, которая должна быть настолько удобной, чтобы обеспечить максимальную разгрузку позвоночника. Для этого используют подушку, которую подкладывают под ноги во время сна и отдыха.
Чтобы боли в пояснице реже беспокоили, необходимо предпринять соответствующие меры, которые помогут предотвратить неприятные симптомы. Эффективной профилактической мерой борьбы с болями в спине являются регулярные занятия спортом. Они укрепляют мышцы спины и разгружают позвоночник. Если из-за состояния здоровья человеку нельзя заниматься спортом или же боли в спине уже появились, то избежать их дальнейшего распространения можно с помощью массажа.
Но проводить массаж нужно с осторожностью, поскольку при некоторых недугах он может навредить здоровью. Поэтому перед тем как проводить его, необходимо обсудить этот вопрос с врачом.
Обычно к процессам воспаления причастны инфекции, которые часто появляются у людей с низким иммунитетом и после переохлаждения. Причем воспаление внутренних органов может произойти не только в холодное время года, но и летом. Девушкам нужно быть особенно осторожными во время купания в холодной воде, поскольку переохлаждение наносит серьезный вред организму в целом и мочеполовой системе в частности. Воспалительные заболевания повинны во многих неизлечимых недугах, в том числе и бесплодии.
Пожилым людям нужно быть очень внимательными к здоровью своей спины.
- Если долгое время трудиться на даче и поднимать тяжести, то в дальнейшем можно проявиться симптомы ревматизма, а также сильные простреливающие боли в спине.
- Вред может нанести постоянное лежание или сидение. Чтобы спина оставалась здоровой, рекомендуется поддерживать на оптимальном уровне физическую активность. Это возможно с помощью приседаний и регулярных прогулок на несколько километров.
Для человека, который плохо заботится о своем здоровье, даже болевые ощущения в пояснице с левой стороны вряд ли о чем-либо скажут. В действительности это может представлять большую опасность для здоровья, поскольку любая боль в большинстве случаев указывает на нарушения в организме. Если боль возникла в пояснице слева сзади, то неспециалисту сложно понять, с чем это может быть связано. Соответственно, и лечение, если оно будет проводиться в домашних условиях, часто оказывается неэффективным из-за незнания причины боли.
Именно поэтому необходимо правильно относиться к болевому синдрому в спине, если он возник слева сзади. Необходимо, не откладывая, показаться врачу, чтобы после необходимых обследований он смог определить причину недуга и назначить эффективное лечение.
источник
Женский организм чувствителен к переохлаждению. Воздействие холода на конечности приводит к воспалению мочеполовой системы. Основной симптом проблемы – тянущая боль внизу живота. В осенне-зимний период иммунитет ослаблен и не справляется с патогенной микрофлорой. На фоне упадка защитных сил происходит активизация инфекций. Страдают органы малого таза: придатки матки, мочевой пузырь, почки.
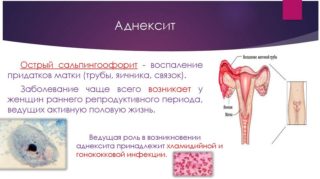
Сальпингоофорит или аднексит — наиболее распространенная причина боли в нижней части живота. Инфекционное заболевание маточных труб и яичников может спровоцировать переутомление, общую гипотермию, передачу инфекции из очагов ОРВИ (миндалины, гайморовы пазухи). Процесс делят на несколько форм:
Инфекционное воспаление передается половым путем, поэтому при выявлении его симптомов лечение проходят оба партнера.
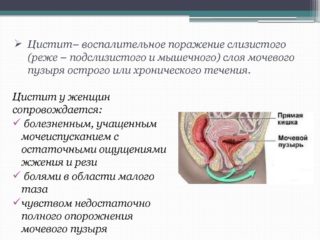
Среди воспалительных процессов, вызванных переохлаждением, стоит упомянуть пиелонефрит. Бактериальное инфицирование почек вызывает напряжение и болезненность поясницы и мускулатуры брюшной стенки.

- Боль внизу живота. В зависимости от стадии заболевания она бывает режущей или тянущей и ноющей. Негативные проявления усиливаются при физической активности. В острой фазе болевые ощущения интенсивные, при переходе в хроническую форму ослабевают.
- Частые позывы к мочеиспусканию. Цвет мочи становится темным, появляются примеси крови.
- Влагалищные выделения меняют цвет и запах, становятся желто-зелеными, появляются гнойные компоненты.
- Температура тела повышается до 38-39°C, сопровождается ознобом, слабостью.
- Дискомфорт при сексуальном контакте.
- Нарушение менструального цикла, изменение графика и интенсивности.
При хроническом воспалении придатков в яичниках снижается выработка женских половых гормонов.

- антибиотики широкого спектра;
- болеутоляющие препараты;
- вагинальные таблетки для лечения бактериального вагиноза;
- свечи и кремы от грибковых инфекций;
- поливитаминные препараты;
- пробиотики для восстановления микрофлоры кишечника.
Показан постельный режим до облегчения симптомов. При хроническом течении болезни необходим прием иммуномодуляторов. Назначаются физиопроцедуры: ультразвук, парафиновые аппликации, магнитотерапия, электрофорез. В стадии ремиссии рекомендуется лечить болезнь в санатории.
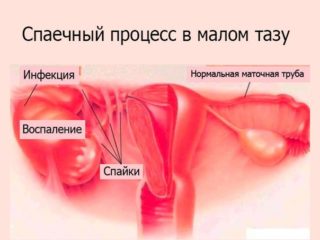
- У женщины наблюдаются проблемы со сном, накапливается усталость, ухудшается общее состояние.
- Сильная боль в животе и влагалище приводит к полному отказу от половой жизни.
- Нарушается менструальный цикл.
- Возникновение спаек в маточных трубах вызывает бесплодие.
В местах воспаления появляются абсцессы, вызывающие общую интоксикацию, распространяющие инфекцию через кровь на другие органы. Для ликвидации гнойных образований выполняется лапароскопическая операция.
Предотвратить проблему проще, чем потом страдать от ее последствий. Стоит постоянно заботиться о своем здоровье:
- Носить в холодное время года одежду, защищающую область таза, чтобы не застуживать придатки.
- После купания не мерзнуть, а снимать мокрое белье, провоцирующее переохлаждение.
- Соблюдать рекомендации по личной гигиене.
- Обращаться к врачу при первых симптомах заболевания мочеполовой системы.
Избежать воспаления придатков и тяжелых последствий болезни можно соблюдая перечисленные правила.
Врач терапевт второй категории, трансфузиолог, стаж 29 лет
Диагностика и лечение проблем с опорно-двигательный аппаратом (голень) и животом.
- боль и дискомфорт в животе;
- ушибы и травмы голени;
- кашель, боли в груди;
- ОРЗ, ОРВИ;
- пищевое отравление;
- простуда;
- насморк;
- общее недомогание;
- головная боль;
- ломота в суставах;
- повышенная температура.
- Диплом по специальности «Лечебное дело (Лечебно-профилактическое дело)», Чувашский государственный университет им. И.Н. Ульянова, медицинский факультет (1990 г.)
- Интернатура по специальности «Избранные вопросы терапии», Казанская государственная медицинская академия (1996 г.)
Курсы повышения квалификации
- «Вопросы нефрологии для терапевтов», Государственный институт для усовершенствования врачей имени В.И. Ленина (1995 г.)
- «Терапия», Казанская государственная медицинская академия (2001 г.)
- «Трансфузиология», Российская медицинская академия последипломного образования МЗ РФ (2003 г.)
- «Терапия и пульмонология», Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию (2006 г.)
- «Трансфузиология», Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию (2007 г.)
- «Трансфузиология», Институт усовершенствования врачей Министерства здравоохранения и социального развития Чувашии (2012 г.)
- «Терапия», Институт усовершенствования врачей Министерства здравоохранения и социального развития Чувашии (2013 г.)
- «Терапия», Российский университет дружбы народов (2017 г.)
Место работы: клиника МедЦентрСервис на Курской
источник
Боль в пояснице не является отдельным заболеванием. Как и в любом другом случае, боль — всего лишь сигнал для необходимости выявления истинной причины. Нередко больной предпочитает устранить проблему самостоятельно и применяет народные средства. Самое распространенное — прогревание. Этот метод вполне может себя оправдать, если случайным образом совпали показания. Но даже в рамках одной болезни и одного органа прогревание может привести как к ремиссии, так и к осложнениям. Более того, эффект носит лишь временный характер и всегда требует определенного режима и сопутствующей смены образа жизни. Для понимания того, в каких случаях используется прогревание, необходимо иметь общее представление об анатомии поясницы и о механизмах самой боли в данной области.
В статье разберемся, можно ли греть поясницу при болях в пояснице и если да, то как делать это правильно.
Поясничную область можно рассматривать, как заднюю стенку живота. Для удобства, эта область условно ограничена сверху 12 ребром; снизу гребнем подвздошной кости, медиальной линией, образованной остистыми отростками позвонков, а латерально-вертикальной линией от 11 ребра до подвздошного гребня.
На поясничную область проецируются жизненно важные органы, такие как почки и мочеточники. Этот факт следует учесть при наличии болей в поясничной области, поскольку боль может быть связана с патологией внутренних органов. Иннервируют поясничную область ветки мощного поясничного сплетения и ветки крестцового сплетения, нервные окончания которых достигают нижних конечностей. С этой особенностью иннервации связаны отдающие в нижние конечности и в паховую область боли.
Прежде всего следует учесть, что боль в спине – предмет мультидисциплинарного изучения и является сферой неврологов, нейрохирургов, ревматологов, терапевтов, ортопедов и даже урологов и гинекологов.
Таблица №1. Причины болей в пояснице.
| Группа причин | Заболевание | Описание |
|---|---|---|
| Патологические изменения в позвоночнике | Межпозвоночная грыжа | Межпозвоночная грыжа – воспалительно-дегенеративное заболевание, которое представляет собой постепенную деформацию межпозвоночного диска, а в последующем – разрыв фиброзного кольца и выход ядра за пределы тела позвонка. Может развиться в любом отделе позвоночного столба, однако чаще всего появляется именно в пояснице. Встречается часто – примерно 100 случаев на каждые 100 тысяч человек. |
| Остеохондроз | Самое частое заболевание опорно-двигательной системы. Также может возникнуть во всех отделах позвоночника, причем часто встречается распространенный остеохондроз, при котором поражаются сразу несколько областей хребта. При остеохондрозе позвоночника поражается хрящевая ткань дисков, они уменьшаются в размерах и начинают давить на нервные окончания, что дает болевые ощущения. Под остеохондрозом понимается дистрофический процесс в межпозвоночных дисках. Чаще всего диагностируется остеохондроз у пожилых людей, однако в последнее время он стал встречаться и у молодых людей, возраст которых находится в диапазоне от 15 до 30 лет. Это связано с тем, что постепенное развитие данной болезни происходит в социально активном возрасте. Кстати, мужская половина населения переносит остеохондроз с большими трудностями. | |
| Травмы позвоночника | Травмами позвоночника называют травматическое повреждение различных структур, образующих позвоночный столб (например, костей, связок, спинного мозга и т. д.). Возникнуть они могут вследствие падений с высоты, автодорожных, промышленных, природных катастроф и т.д. Проявления зависят от особенностей травмы, однако наиболее распространенными симптомами являются боль и ограничение движения. При повреждении спинного мозга или нервных корешков выявляется неврологическая симптоматика, нарушается кровообращение. | |
| Растяжение связок | Связки в человеческом организме – это скопления очень плотной соединительной ткани, которые удерживают сустав в его обычном, естественном положении. Даже одно резкое неправильное движение может привести к травме – связки растянутся больше, чем это позволяет их естественная эластичность. Травму можно получить, если поскользнуться, приземлиться после прыжка, упасть на вытянутую ногу или руку и прочее. При правильном лечении связки со временем восстанавливаются даже при полном разрыве. Распознать растяжение связок можно по появлению боли (а она, как правило, возникает незамедлительно), покраснению и припухлости в месте поражения. При надавливании или прикосновении боль, как правило, становится более яркой. | |
| Артрит | Артриты объединяют группу воспалительных поражений суставов, в которые вовлекаются синовиальные оболочки, капсула, хрящ и др. элементы сустава. Происхождение воспалительных процессов может быть разное: например, возрастные изменения, травмы, нарушения кровообращения вследствие различных патологий и т.д. Поразить артрит может как сам позвоночный столб, так и суставы конечностей. | |
| Патологические изменения в мышцах | Растяжение мышц | Возникает вследствие чрезмерного натяжения мышц при физических упражнениях, неправильно принятой позе, травмах. Растяжение мышц всегда сопровождается болью и проблемами с передвижением. Лечение такой проблемы обычно занимает от одной недели до шести – в зависимости от тяжести травмы. В процессе лечения необходимо как можно меньше двигаться, пользоваться специальными мазями, прикладывать лед. |
| Миозит | Миозит – это воспаление одной или нескольких скелетных мышц. При отсутствии лечения воспалительный процесс может поразить внутренние органы. Определить такую проблему можно по ноющей боли в области поражения и трудностях с ее движением. Лечение должно производиться исходя из причины миозита: например, важно определить, возник ли он самостоятельно или стал следствием других патологий. | |
| Патологические изменения в органах брюшной и тазовой областях | Камни в почках | При мочекаменной болезни в почках и мочевыводящих путях появляются некие «образования» твердой консистенции. Несмотря на их малый размер, самостоятельно вывестись из организма они не могут, почему и застревают. Такое состояние приводит к застаиванию мочи и развитию инфекционных и воспалительных процессов, что ухудшает положение больного. Поскольку мочевой пузырь и почки находятся в поясничной области, боль, вызванная такой патологией, может отдавать в спину в пояснично-крестцовую область. |
| Болезни нервной системы | Радикулит | Такое заболевание чаще всего встречается у пожилых людей и, что логично, вызвано оно у них возрастными изменениями в организме. Патология представляет собой воспаление нервных корешков, которые отходят от межпозвоночных отверстий. Нередко радикулит становится следствием остеохондроза или межпозвоночной грыжи. Появиться такая патология может в любом отделе позвоночника, однако если она возникает в пояснице, боль особенно «яркая». |
| Невралгия | Невралгией называют заболевание, представляющее собой воспаление и/или раздражение нерва. Случиться это может как из-за компрессии нерва вследствие болезней позвоночника, так и из-за инфекционных заболеваний. Избавиться от такой патологии несложно, если приступить к лечению вовремя. |
Самая частая патология костей и суставов — остеоартроз. Остеохондроз является разновидностью остеоартроза, при котором, в основном, нарушается костная ткань позвонков. Это ведет к дислокации и дегенерации позвоночных дисков. Боли при этой патологии будут связаны с дегенеративными, воспалительными и компрессионными механизмами. Дислоцированные диски вызывают компрессию нервных окончания и сосудов. Это может вызвать не только боли, но и дизэстезии и параличи. Остеохондроз чаше всего поражает шейный и поясничные отделы. Для болезни характерны периоды обострения и ремиссии, а также стадийность.
Факторы риска возникновения болей в поясничной области:
- травмы;
- переохлаждение;
- тяжелые физические нагрузки;
- долговременная вынужденная неудобная поза;
- профессиональные заболевания;
- эндокринные расстройства;
- возрастные изменения обмена кальция.
Прогревание в основном является частью народной медицины, поэтому необходимо обратиться к врачу не только для установления причины болей в пояснице, но и уточнить правила применения того или иного метода прогревания.
Практически все методы прогревания являются средствами местного применения: мази, горчичники, грелки, синяя лампа, массаж. Баня действует на организм системно. В зависимости от того, для чего и когда применяются данные методы, существуют показания и противопоказания к каждому из них.
Синяя лампа является физиотерапевтическим инструментом. Механизм действия основывается на инфракрасном излучении, который ускоряет кровообращение, и тем самым, снимает отеки, ускоряет обменные процессы и, следовательно, заживление поврежденного участка. Направленный луч лампы рассасывает инфильтрационные процессы и уплотнения, тем самым улучшает подвижность суставов и костей в случае из повреждения; купирует боль, связанную со спастическими процессами. Синюю лампу можно использовать в день до 3-5 раз с пятнадцатиминутными интервалами. Сама процедура должна длится до 15 минут. При таком методе прогревания пациент должен надеть солнцезащитные очки. Нельзя подносить прибор слишком близко. Если процедура приносит неприятно обжигающие ощущения, необходимо увеличить расстояние между местом прогревания и лампой, либо вовсе прекратить процедуру.
Синяя лампа показана при артрите, миозите, радикулите и невралгии.
Прогревание лампой противопоказано беременным, поскольку инфракрасное излучение проникает в глубокие ткани и может воздействовать на плод. Нельзя использовать лампу при обострении хронических болезней, при гнойных заболеваниях и туберкулезе, поскольку улучшается кровообращение, и инфекционные процессы могут распространиться. Нельзя использовать при опухолях, потому что прогревание улучшает обмен веществ и ускоряет деление клеток, а опухоль, по природе своей, уже является неконтролируемым делением клеток. Кроме того, применение синей лампы не рекомендовано, если пациенту назначены цитостатики, иммуномодуляторы и гормоносодержащие препараты. Нельзя использовать при плохой свертываемости крови, тяжелой травме и невралгических и сердечных заболевания, а также при инфекционных заболеваниях, сопровождающихся увеличением температурой тела, поскольку это может привести к гипертермии и генерализации инфекционного процесса.
Грелка характерна теми же полезными эффектами, какими и синяя лампа. Особенности заключаются в рекомендациях по применению данного вида прогревания. Грелка не должна быть очень горячей. Нельзя резко снижать температуру прогретого места, поскольку некоторое время это место является уязвимым для переохлаждения. Если повреждена не только поясница, но и (или только) шея, то грелку нельзя прикладывать со стороны горла. В шее находится важные сосуды, которые содержат огромное количество рецепторов, участвующих в регуляции системного артериального давления, а со стороны горла грелка легче воздействует на рецепторы. Вместо релаксации это может вызвать рефлекторный спазм сосудов.
Грелка показана в качестве противовоспалительного, обезболивающего, согревающего и расслабляющего средства. Рекомендовано не передвигаться во время использования грелки. Не стоит прикладывать грелку непосредственно к коже, гораздо лучше — через ткань одежды.
Грелки нельзя использовать при недавних ушибах, при опухолях, кровотечениях, острых воспалительных процессах.
Согревающие мази локально действуют на кровообращение, способствуют расширению сосудов, имеют противовоспалительный эффект. Их относят к местно-раздражающим средствам. Мази можно использовать во время массажа болезненного участка. Они применимы при миозитах, артритах, ушибах.
Мази снижают давление на нервные окончания, поэтому применимы и при невропатологических нарушениях. Основными компонентами чаще всего являются натуральные и смягчающие вещества. Мазь может быть на основе синтетического нестероидного противовоспалительного средства, например, диклофенака. Либо на основе натуральных раздражающих компонентов, например, пчелиного яда или перечного экстракта. Следует учесть, что натуральные компоненты намного чаще приводят к аллергическим реакциям.
Наиболее «популярной» согревающей мазью является «Капсикам».
Основными противопоказаниями согревающих мазей являются гиперчувствительность к натуральным компонентам и нарушения целостности кожи с местным повышением температуры.
Бани способствуют улучшению кровообращения, выводу токсинов из организма. Такой метод прогревания применим при остеохондрозе, поскольку он способствует улучшению кровоснабжение и притоку питательных веществ к межпозвоночным дискам. Пар и массаж вениками восстанавливают подвижность суставов. Не следует ходить в баню, нагретую более чем на 50 градусов. Нельзя резко нагревать или остывать пораженное место.
До посещения бани рекомендуется провести массаж пораженной области прогревающими мазами. Не рекомендовано пить жидкости до посещения бани, особенно алкоголь, потому что его токсический эффект увеличивается в разы при тепловом расширении сосудов.
В баню следует заходить неплотно поевши. Не стоит чередовать холодную и горячую воду, особенно при остеохондрозе, поскольку переохлаждение поврежденного участка может обострить болезнь. После бани следует принимать жидкости для предупреждения обезвоживания.
Баню нельзя посещать при обострении остеохондроза, при повышенной температуре и при анемии, поскольку увеличивается приток крови к коже, а гипоксия остальных органов, связанная с анемией, углубляются. Баня также противопоказана при воспалительных болезнях почек, например, при гломерулонефрите. (см. ниже)
Альтернативным методом прогревания поясницы и всей спины является массаж. Средством для массажа можно использовать согревающие мази. Руки профессионала легко могут отличить напряженные и воспаленные участки. Массаж улучшает кровообращение и помогает снять напряжение мышц.
Массаж противопоказан при злокачественных опухолях, гемофилии, остеомиелите, туберкулезе, аневризме, ангиите, тромбозе и сопутствующих эндокринных заболеваниях, например, диффузном токсическом зобе. Массаж может быть опасным и для самого массажиста, например, при венерических заболеваниях пациента.
У горчичников, как и у мазей, местно-раздражающий эффект. Активным компонентом является горчичное эфирное масло. Горчичники взаимодействуют с эпителием кожи и вызывают местные воспалительные процессы. Этот метод прогревания применяется при миозите, невралгии, гипертонии (кладут в районе шеи и поясницы). Не стоит ставить горчичник в область позвоночника. Намного правильнее поставить на боковую область поясницы.
Горчичники противопоказаны при нарушении целостности кожи, лихорадке, аллергии на компоненты горчичника, пиодермии, нейродермите.
При обострении хронических заболеваний и при свежих ушибах вместо прогревания рекомендовано применить лед. Холодный компресс предотвращает распространение инфекционных и воспалительных процессов, снимает боль. При слабых мышцах и дислоцированных позвонках рекомендовано носить легкий корсет. Это поможет снизить боль, связанную с компрессией на нервные окончания и сосуды. В лежачем положении рекомендовано подложить подушку под шею и колени и потянуть позвоночник. Необходимо принимать удобную позу как во время работы и активной деятельности, так и во время сна. Можно купить ортопедический матрас, предварительно проконсультировавшись со специалистом.
Малоподвижный образ жизни снижает эластичность мышц и усугубляет психологическое восприятие своей болезни самим пациентом. Вполне целесообразно выполнять легкие и умеренные физические нагрузки. Не стоит отказываться от болеутоляющих средств, поскольку боль снижает работоспособность и качество жизни, влияет на психологическое благополучие больного. Препаратами первого ряда в таких случаях являются нестероидные противовоспалительные средства, например, ибупрофен. Препарат и соответствующую дозировку следует назначить врачу.
Поскольку остеохондроз является самой частой патологией опорно-двигательной системы, следует указать другие рекомендации, связанные непосредственно с этой болезнью.
Гиподинамия значительно ускоряет деструктивные процессы межпозвоночных дисков. При остеохондрозе эффективны регулярные физические нагрузки, с помощью которых можно остановить прогрессирование болезни. Интенсивность физической нагрузки зависит от стадии заболевания. На начальных стадиях рекомендована лечебная физкультура, плаванье, ходьба, настольный теннис, аэробика. Нагрузка должна постепенно увеличиться. Необходима регулярная нагрузка, и во время тренировки не должны появляться и обостряться болевые ощущения.
Важно! При запущенных стадиях тренировка, как и прогревание, целесообразны только при рекомендации врача. Ни на одной из стадий болезни нельзя поднимать тяжести.
Следует учесть, что купание в холодной воде вызывает спазм мышц и это может обострить боль.
При остеохондрозе рекомендована диета, богатая кальцием и витамином D. Желательно подолгу находится на воздухе. Ультрафиолет, исходящий от солнца, способствует усвоению кальцию. Можно применить и искусственное облучение ультрафиолетом.
Существует ряд упражнений, которые могут снимать поясничные боли как в комплексе с прогреванием, так и отдельно. Упражняться следует после предварительного согласования с врачом.
Одно из упражнений заключается в принятии горизонтального положения (следует ложится на ровную и твердую поверхность), упора ступней в пол и поднятия бедер до тесного прижатия поясницы к поверхности. Находится в такой позе рекомендовано не больше 10 секунд, количество повторов ограничено десятью.
В другом упражнении предлагается встать на четвереньки, поровнять спину параллельно полу, а после выгнуть ее. Рекомендованное количество повторений от 5 до 10.
Также можно лечь на живот, предварительно подложив подушку под вентральную часть бедер и под живот, и вытянуть одну руку и одну ногу противоположных сторон. В такой позе следует продержаться до 10 секунд и несколько раз чередовать руки и ноги.
Следующий вид упражнения заключается в поднятии головы, шеи и плеч. При этом упражняющийся находится в горизонтальном положении, предварительно согнув ноги в колени, уперев ступни в пол и закрепив поясницу на поверхности.
Важно! Помимо упражнений рекомендована йога, которая укрепляет не только мышцы поясницы, но и значительно улучшает общее психическое состояние больного.
Боли в поясничной области могут быть связаны не только с патологиями опорно-двигательной системы, но и с внутренними органами, такими как почки. Прогревание почек рекомендовано при мочекаменной болезни, поскольку тепло способствует выведению конкрементов из лоханок почек и мочеточников, снимает спазм мочевыводящих путей и устраняет колику. Основными методами прогревания, в данном случае, будут горячие ванны и баня. Помимо расслабляющего эффекта, баня снижает диурез, определенное количество жидкости и соли выводится с помощью потоотделения. Это уменьшает нагрузку на почки и является профилактикой для дальнейших возможных приступов.
Следует учесть, что прогревание не является лечебным методом – оно лишь облегчает страдания больного до визита к врачу. Лечение мочекаменной болезни требует диеты и, при необходимости, хирургического вмешательства (в зависимости от размера и локализации конкремента) Противопоказано прогревание при воспалительных заболеваниях почек, например, при гломерулонефрите, поскольку воспалительные процессы вызваны инфекцией, а тепло способствует росту колоний бактерий.
В независимости от метода и показания, прогревание поясницы не рекомендовано при острых приступах боли и при обострении воспалительного процесса. Все методы требуют покоя и постепенной смены температурного режима. После прогревания для снятия боли рекомендован ряд упражнения на растяжку поясничного отдела и йога. Все виды прогревания противопоказаны при острых приступах невралгии.
Прогревание является вспомогательным средством, а не монотерапией. Учитывая разнообразие причин болей в пояснице, самостоятельное лечение может привести к осложнениям и к обострениям боли. Применять прогревание и специальные упражнения можно лишь после консультации со специалистом.
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
- Консультация от 1500
- Диагностика от 0
- Рефлексотерапия от 1000
источник
Переохлаждение спины – типичное осложнение в случае локальной или же генерализированной формы холодовой гипотермии. При этом «продуть спину» можно не только суровой зимой, но также ранней весной, поздней осенью и даже летом, когда погода за окном хотя и теплая, но влажная и сырая.
Каковы возможные причины патологии? Как вовремя её выявить? Какую первую помощь оказать пострадавшему и в дальнейшем лечить его? Что делать если появились боли в спине после переохлаждения и как лечить? Об этом и многом другом вы прочитаете в нашей статье.
Прямая причина гипотермии спины – воздействие на неё низких температур. Однако сам по себе холод самостоятельно, зачастую не может вызвать патологию, поскольку для её формирования нужна совокупность провоцирующих факторов.
Переохлаждение спины образуется в результате влияния следующих факторов:
-
Высокая влажность воздуха и сильный ветер. Как показывает клиническая практика, эти два обозначенных дополнительных параметра окружающей среды являются весомой причиной гипотермии в целом. Повышенная влажность провоцирует быстрый отвод тепла от эпителия, а ветер «сдувает» защитную воздушно-тепловую оболочку организма, что в совокупности провоцирует проблему даже ранней весной, поздней осенью и иногда летом, когда общая температура воздуха явно выше нуля градусов по Цельсию;
- Обувь и одежда. Некачественная, либо плохо подобранная обувь, одежда и прочие аксессуары, выбранные к тому же не по погоде, могут лишить человека основной защиты против переохлаждения в осенне-зимний период;
- Наличие хронических заболеваний или патологий. При наличии у пациента гипотиреоза, сердечно-сосудистых проблем, цирроза, кровотечения, кахексии, черепно-мозговой травмы и т.д., шансы получить переохлаждение существенно выше, чем у здорового человека при аналогичных внешних условиях.
Симптоматика переохлаждения поясницы напрямую зависит от степени гипотермии – чем она выше, тем больше проявляются патологические системные деструктивные холодовые процессы.
Общая симптоматика дореактивной фазы включает в себя бледность кожных покровов, вялость, сонливость, окоченелость мышц, снижение чувствительности, расширенность зрачков, урежение сердцебиения и дыхания.
Постреактивный этап наиболее «богат» типичными локальными проявлениями – это боль в спине, которая усиливается при движении, наклонах и поворотах. Боли в пояснице после переохлаждения, так называемые «прострелы» – резкие болевые спазмы, не позволяющие принять исходное положение, человек находится в вынужденной позе, при которой практически отсутствует болевой синдром.
На фоне миалгии с развитием воспалительного процесса все мышцы в области спины становятся болезненными, твердыми, плохо сокращаются и вытягиваются. Этот болевой синдром иногда отдаёт в ягодицы и даже ногу – здесь речь может идти о нервно-корешковом воспалительном процессе, который сопровождается повышением температуры, а также патологиями смежных органов и систем – осложнениями в виде цистита, пиелонефрита и прочих серьёзных заболеваний.
Тяжелые и терминальные стадии переохлаждения имеют выраженную опасность не только для здоровья, но и жизни пострадавшего. В дореактивной стадии у пациента наблюдаются бледно-синие кожные покровы, отсутствие реакции на раздражители, кома, генерализированные судороги, минимальная частота сердечных сокращений и неритмичное редкое дыханием (вплоть до клинической смерти).
При 3 и 4 степени переохлаждения больной в обязательном порядке проходит курс интенсивной терапии, нередко требуется хирургическое вмешательство.
Принципы оказания первой помощи включают в себя следующие пункты:
- Немедленное прекращение контакта с холодом. Человек должен перейти или быт доставлен в теплое закрытое помещение;
- Смена одежды. Всю влажную, сырую и холодную одежду и обувь необходимо снять, переодев пострадавшего в сухие домашние вещи, вплоть с нижним бельем;
- Теплое питье и еда. Если человек находится в ясном сознании и у него сохранены все рефлексы, то ему можно дать теплый куриный бульон или чай. Температура блюда или жидкости – не более 50 градусов Цельсия;
- Ванна. При 1 степени переохлаждения при отсутствии признаков обморожения во 2 фазе и выше (потемнение кожи, волдыри и т.д.) пострадавший помещается в ванну с температурой воды около 35 градусов, после чего в течение часа она повышается до 45 градусов. Сразу использовать горячую воду нельзя;
-
Растирания. После принятия ванны необходимо тщательно вытереть спину сухим махровым полотенцем и приступить к растираниям, используя на пораженную локализацию мази Финалгон или Апизартрон, попутно проводя расслабляюще-согревающий массаж и обходя места расположения почек;
- При средней или тяжелой степени переохлаждения, осложнённой локальными обморожениями, согревающие процедуры проводить нельзя – место поражения заворачивается в широкую теплоизолирующую повязку (слои ваты, марли, иных подручных материалов) для недопущения быстрого отогревания, после чего на дом вызывается бригада скорой помощи, которая примет решение о необходимости госпитализации. При крайне тяжелой степени гипотермии с комой, регулярными судорогами и иными терминальными проявлениями, пострадавший прямо с места происшествия должен быть максимально оперативно доставлен в стационар, имеющий отделение реанимационной терапии.
Процедуры лечения при переохлаждении спины можно условно поделить на 2 этапа – это стационарная терапия в дореактивной и реактивной фазе гипотермии, направленная на согревание пострадавшего и коррекцию его жизненных показателей, а также мероприятия постреактивного периода, необходимые для устранения потенциальных осложнений патологии.
Первый этап лечения проводится в домашних условиях по вышеописанной схеме оказания первой помощи (в случае легкого, реже среднего переохлаждения), либо же в отделении интенсивной терапии по стандартным алгоритмам реанимационно-восстановительных мероприятий (при тяжелой или крайне тяжелой гипотермии).
Второй реабилитационный этап может включать в себя:
- Строгий постельный режим;
- Приём нестероидных противовоспалительных средств;
- Применение миорелаксантов, спазмолитиков, уменьшающих мышечное напряжение;
- В подострый период – расслабляющие лечебные массажи, местные согревающие и восстанавливающие кровоток мази;
- Физиопроцедуры в условиях поликлиники, амбулатории, стационара – УВЧ, электрофорез, ультразвук, биогальванизация, ИК-облучение, диадинамотерапия и так далее;
- Приём витаминно-минеральных комплексов, иммунных модуляторов;
- При необходимости – стероиды, антибиотики, антигистамины для соответственно, борьбы с сильным воспалительным процессом, вторичными бактериальными инфекциями, а также сверхактивным обратным аутоиммунным ответом организма на переохлаждение.
Рецепты народной медицины:
- Растирания спины классической настойкой одуванчика;
- Установка спиртовых компрессов на 30-50 минут;
- Медовые компрессы с добавлением горчицы и хрена.
Переохлаждение может вызывать ряд осложнений – как местных последствий, так и системных патологий.
На местном уровне возможны такие осложнения, как:
- Хроническая миалгия нервных корешков спины. Болевой синдром может преследовать человека годами;
- Радикулопатия и миозит. Характеризуются хроническими воспалительными процессами в спине, ограничивающими физическую активность пациента и снижающими качество его жизни;
- Проблемы с сопутствующими органами и системами. Циститы, пиелонефриты, бронхолегочные заболевания и иные негативные состояния, вызванные преимущественно ухудшением иммунитета и активизацией инфекций бактериальной, вирусной, грибковой природы.
Помимо вышеуказанных осложнений, у пострадавшего могут обостряться любые хронические заболевания, формироваться патологии сердечно-сосудистой системы и ЦНС, кожные проблемы, нарушаться тактильная чувствительность, образовываться почечная и печеночная недостаточность, прочее.
Виктор Системов — эксперт сайта 1Travmpunkt
источник







 Высокая влажность воздуха и сильный ветер. Как показывает клиническая практика, эти два обозначенных дополнительных параметра окружающей среды являются весомой причиной гипотермии в целом. Повышенная влажность провоцирует быстрый отвод тепла от эпителия, а ветер «сдувает» защитную воздушно-тепловую оболочку организма, что в совокупности провоцирует проблему даже ранней весной, поздней осенью и иногда летом, когда общая температура воздуха явно выше нуля градусов по Цельсию;
Высокая влажность воздуха и сильный ветер. Как показывает клиническая практика, эти два обозначенных дополнительных параметра окружающей среды являются весомой причиной гипотермии в целом. Повышенная влажность провоцирует быстрый отвод тепла от эпителия, а ветер «сдувает» защитную воздушно-тепловую оболочку организма, что в совокупности провоцирует проблему даже ранней весной, поздней осенью и иногда летом, когда общая температура воздуха явно выше нуля градусов по Цельсию; Растирания. После принятия ванны необходимо тщательно вытереть спину сухим махровым полотенцем и приступить к растираниям, используя на пораженную локализацию мази Финалгон или Апизартрон, попутно проводя расслабляюще-согревающий массаж и обходя места расположения почек;
Растирания. После принятия ванны необходимо тщательно вытереть спину сухим махровым полотенцем и приступить к растираниям, используя на пораженную локализацию мази Финалгон или Апизартрон, попутно проводя расслабляюще-согревающий массаж и обходя места расположения почек;