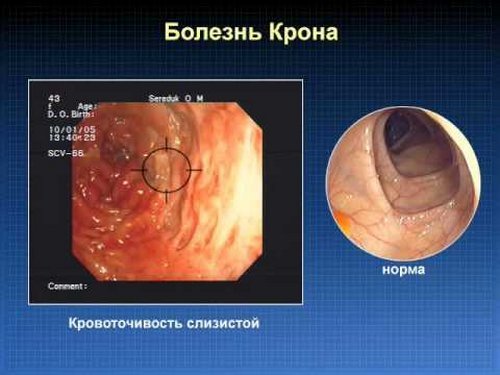
Болезнь Крона – это атипичное хроническое воспаление пищеварительного тракта, при котором поражаются все слои органа, часто образуются язвы и рубцы. Типичная локализация – тонкий и толстый кишечник, однако воспалению может подвергнуться любой другой участок пищеварительного канала.
Другое название болезни – гранулематозный энтерит, отражающее основной механизм патогенеза – образование специфических гранулем. Гранулему образуют огромные клетки, содержащие до десятка ядер, которые способны к фагоцитозу. Поражаются также ближайшие лимфоузлы, к месту воспаления устремляются плазматические клетки, вырабатывающие антитела. В месте поражения просвет кишечника уменьшается за счет утолщения стенок, на слизистой образуются трещины и язвы, и участок кишечника не может выполнять свои функции.
- илеит – изолированно поражается подвздошная кишка;
- илеоколит – воспаление локализуется в подвздошной и толстой кишке;
- еюноилеит – поражается тощая и подвздошная кишка;
- форма желудочно-дуоденальная – вовлекается только желудок и 12-перстная кишка;
- болезнь Крона толстого кишечника.
Это базовая классификация, на основе которой в разных странах разработаны свои модификации. Существует также Венская классификация, пересмотренная в Монреале, которая уточняет базовую.
Для практических целей при диагностике учитывается форма течения:
- острая – клиника напоминает острый аппендицит или апоплексию яичников;
- подострая – есть периодические поносы, спастические боли, нарастающее истощение;
- хроническая – проявления болезни медленно, но неуклонно нарастают.
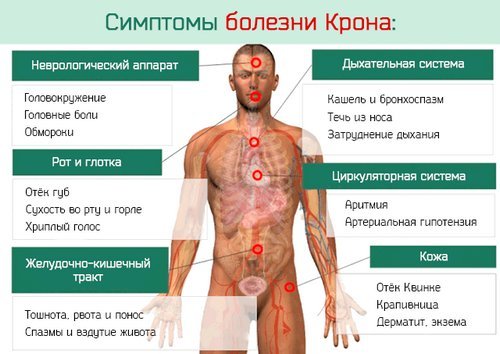
Выделяют местные или кишечные проявления и общие или внекишечные. Такое подразделение условно, симптомы могут существовать одновременно и переплетаться между собой.
- боль в животе различной интенсивности, может напоминать как острый живот, так и состояние при пищевой токсикоинфекции, язвенном колите, разрыве яичников;
- понос или диарея из-за неспособности кишечника переваривать пищевые вещества и всасывать воду, к чему часто присоединяется гниение;
- тошнота;
- рвота – однократная или частая;
- анорексия или сознательный отказ от еды, хотя объективная потребность в питании имеется;
- вздутие кишечника и постоянный метеоризм;
- прогрессирующая потеря массы тела;
- кровотечение из образующихся язв;
- свищи, которые могут соединяться с петлями кишечника или соседними органами – мочевым пузырем, влагалищем, кожей, что приводит к образованию гнойников или кишечной непроходимости.
- повышение температуры тела до лихорадки, которое носит волнообразный характер;
- постоянная слабость и вялость;
- прогрессирующая потеря веса при нормальном аппетите;
- снижение минеральной плотности костей или остеопороз из-за нарушения всасывания кальция, крайнее проявление – остеомаляция или размягчение костей с патологической гибкостью;
- нарушение витаминно-минерального гомеостаза;
- обезвоживание или дегидратация.
К внекишечным проявлениям относятся также поражения других органов, не связанных анатомически с пищеварительным трактом:
- глазные проявления – конъюнктивит, увеит, кератит;
- стоматологические – афты во рту;
- воспаление изолированного сустава, болезнь Бехтерева или хроническое воспаление суставов позвоночника и крестца, приводящее к тугоподвижности;
- воспаление сосудов кожи и узловатая эритема или вариант васкулита аллергической природы;
- жировое перерождение печени и цирроз, желчнокаменная болезнь;
- воспаление почек, их амилоидоз и почечнокаменная болезнь, почечная недостаточность.

По одним только симптомам нельзя определить, что болезнь располагается в пищеварительной системе.
В лучшем положении находятся те пациенты, у которых болезнь начинается остро и манифестирует болью в животе и лихорадкой – их прицельно обследуют. При хроническом течении, начавшемся со свища анальной области или трещины в заднем проходе, все внимание уделяется местным проявлениям. Местное хирургическое лечение приносит временное облегчение, и до окончательной диагностики дело доходит не скоро. Такое течение атипично, отсюда и трудности диагностики.
Иногда первым видимым проявлением становится остеомаляция, когда кости становятся гибкими и ломаются в необычных местах. В этом случае восстановительное лечение не дает ожидаемого результата, и пациенту приходится переносить много мучений.
Окончательной теории пока нет, но выделяют несколько обязательных факторов, значение которых хорошо изучено.
- Наследственная причина. До 20% пациентов имеют кровных родственников, страдающих этой же болезнью. Болеют преимущественно люди европейской расы, причем большинство приходится на евреев, живущих в центре Европы. Выявлены 34 мутации гена, ответственного за болезнь, изучение продолжается на однояйцевых близнецах.
- Инфекционная теория. В лабораторных условиях крысы заболевали после введения им смывов с больного кишечника человека. Однако возбудитель пока не найден. Известно, что какое-то отношение к болезни у людей имеет бактерия псевдотуберкулеза, но окончательных данных пока нет.
- Аутоиммунная теория. В крови пациентов обнаруживает множество антител, в том числе к молоку, элементам бактериальных клеток, кишечной палочке. У всех обнаруживается большое количество Т-лимфоцитов. Предполагают, что имеется какой-то фактор, который активирует лимфоциты, фибробласты, макрофаги, выработку антител и свободного кислорода, отчего и происходят тканевые разрушения.
Проявления болезни настолько разнообразны, что перечень диагностических исследований для конкретного пациента может быть очень длинным:
- анализ крови;
- анализ кала (белок кальпротектин и бактерии);
- рентгенологическое обследование;
- КТ;
- УЗИ;
- МРТ кишечника с контрастом.
Все эти исследования дают врачу важную информацию об общем состоянии здоровья.
Однако окончательный диагноз устанавливается только после гистологического изучения биоптатов, полученных в ходе эндоскопических исследований (см. биопсия кишечника). Это колоноскопия при поражении нижних отделов и ФГДС – верхних. В ходе исследования выполняется биопсия, причем одного образца недостаточно. С каждого пораженного участка берутся 2 биоптата и 2 со здоровых тканей для сравнения. Исследование выполняется – если, конечно, позволяет состояние пациента – до начала лечения, пока гистологическая картина не смазана. Все полученные данные в обязательном порядке записываются на электронный носитель, для последующего обращения к ним.
В сравнении с гистологическим результатом все остальные методы исследования считаются дополнительными. Если в биоптате обнаружена хотя бы одна саркоидная гранулема, диагноз становится бесспорным.
Данные других исследований нужны для определения активности процесса по международным критериям.
Представляет трудную задачу, постоянно разрабатываются новые методы.
Придерживаться диеты нужно, но решающего значения это не имеет. Нужно употреблять продукты, не раздражающие кишечник, желательно в отварном и измельченном виде, комнатной температуры.
| Рекомендуемые продукты | Нерекомендуемые продукты |
|---|---|
|
|
Используются несколько групп медикаментов, которые дают гарантированный результат:
- Препараты салицилового ряда – на основе сульфасалазина, который прицельно аккумулируется в соединительной ткани кишечника, имеет противомикробное и противовоспалительное действие;
- Будесонид – глюкокортикоидный гормон местного действия, который подавляет воспаление, экссудацию и аллергический ответ;
- Глюкокортикоидные гормоны общего действия – производные преднизолона, которые блокируют лейкоциты и макрофаги, стабилизируют мембраны, уменьшают проницаемость капилляров;
- Иммунодепрессивные средства типа Азатиоприна, которые приостанавливают деление клеток и патологическое разрастание тканей;
- Моноклональные антитела – Инфликсимаб и другие, способные блокировать антитела к собственным тканям;
- Антибиотики последних поколений – Ципрофлоксацин, Рифаксимин, блокирующие РНК бактерий;
- Пробиотики или живые микроорганизмы, заново «заселяющие» кишечник.
При неосложненной болезни Крона комбинации препаратов из этих групп достаточно для достижения стойкой ремиссии.
Требуется при осложнениях – свищах, непроходимости, образовании гнойников, прободении стенки кишечника, перитоните.
Хирургическое вмешательство на основной патологический процесс не влияет и течение болезни не останавливает. Это паллиативное пособие для спасения жизни пациента или улучшение ее качества.
Операции выполняются из классических доступов, эндоскопические методы используются редко. Суть лечения заключается в иссечении пораженных тканей, свищей и сужений, восстановлении нормальных условий для естественного продвижения пищевого комка.
В период ремиссии в качестве дополнительных средств можно использовать запаренные семена подорожника в небольших количествах, которые способствуют продвижению пищи. Рекомендуется также в процессе приготовления пищи добавлять луковую шелуху – источник кверцетина, мощного антиоксиданта. После окончания готовки шелуху убирают, съедать ее не нужно.
Опасна не столько сама болезнь, сколько ее осложнения. Угрозу для жизни представляет:
- кишечная непроходимость;
- внутрибрюшные гнойники;
- перитонит.
Истощение, наступающее вследствие болезни, чревато снижением иммунитета и вторичными инфекциями.
Статистика такова, что смертность людей с болезнью Крона превышает в 2 раза таковую у здоровых. Надежду дают новые методы лечения, которые пока проходят стадию апробации и повсеместно не используются – трансплантация кишечника, стволовые клетки, генная модификация ДНК. Исследования продолжаются, и успех вероятен.
источник
Симптомы болезни Крона зависят от локализации и распространенности процесса, от варианта течения — острое или хроническое.

Внекишечные проявления болезни Крона Walfish (1992) подразделяет на три основные группы.
- Проявления, соответствующие активности патологического процесса в кишечнике, обусловленные иммунобиологическими процессами и активацией микробной флоры: периферический артрит, эписклерит, афтозный стоматит, узловатая эритема, гангренозная пиодермия. Эти осложнения наблюдается чаще при поражении толстого кишечника.
- Проявления, которые предположительно генетически связаны с генотипом HLA B27: анкилозирующий спондилоартрит, сакроилеит, увеит, первичный склерозирующий холангит.
- Поражения, непосредственно связанные с патологией самого кишечника:
- почечные камни, возникающие в связи с нарушением обмена мочевой кислоты, ощелачивания мочи и избыточного всасывания в кишечнике оксалатов;
- синдром мальабсорбции;
- желчные камни, образующиеся в связи с нарушением реабсорбции желчных солей в подвздошной кишке;
- вторичный амилоидоз, развивающийся на фоне длительного воспалительного и гнойного процесса.

Острая форма болезни Крона наблюдается реже. Как правило, при этом патологический процесс локализуется в терминальном отрезке подвздошной кишки. Характерными клиническими признаками острой формы болезни Крона являются:
- нарастающие боли в правом нижнем квадранте живота;
- тошнота, рвота;
- понос, нередко с примесью крови;
- метеоризм;
- повышение температуры тела, часто с ознобом;
- утолщенный болезненный терминальный отрезок подвздошной кишки;
- лейкоцитоз, увеличение СОЭ.

Хроническая форма болезни Крона встречается наиболее часто. Ее проявления различны в зависимости от локализации воспалительного процесса.

Клиническую симптоматику этой формы можно разделить на группу общих и местных симптомов.
Общие симптомы обусловлены интоксикацией и синдромом мальабсорбции и включают: слабость, недомогание, снижение работоспособности, повышение температуры тела до субфебрильной, похудание, отеки (за счет потери белка), гиповитаминоз (кровоточивость десен, трещины в углах рта, пеллагрозный дерматит, ухудшение сумеречного зрения), боли в костях и суставах (обеднение солями кальция), трофические нарушения (сухость кожи, выпадение волос, ломкость ногтей), недостаточность надпочечников (пигментация кожи, гипотония), щитовидной железы (заторможенность, одутловатость лица), половых желез (нарушение менструации, импотенция), паращитоввдных желез (тетания, остеомаляция, переломы костей), гипофиза (полиурия с низкой плотностью мочи, жажда).
- Периодические, а позже постоянные тупые боли (при поражении 12-перстной кишки — в правой эпигастральной области, тощей кишки — в левой верхней и средней части живота, подвздошной кишки — в правом нижнем квадранте живота).
- Стул полужидкий, жидкий, пенистый, иногда с примесью слизи, крови.
- При стенозировании кишки — признаки частичной кишечной непроходимости (схваткообразные боли, тошнота, рвота, задержка газов, стула).
- При пальпации живота — болезненность и опухолевидное образование в терминальном отделе подвздошной кишки, при поражении остальных отделов — боли в околопупочной области.
- Формирование свищей внутренних, открывающихся в брюшную полость (межпетлевых, между подвздошной и слепой кишкой, желчным и мочевым пузырем), и наружных, открывающихся в поясничную и паховую области.
- Возможны кишечные кровотечения (мелена).
С учетом вышеописанной симптоматики целесообразно выделять четыре основных типа регионарного энтерита (Walfish, 1992):
- воспалительный — характеризуется болью в правом нижнем квадранте живота и болезненностью при пальпации этой области (особенно ileum terminale), что при выраженной симптоматике напоминает острый аппендицит;
- обструктивный — развивается при стенозировании кишечника, появляется симптоматика рецидивирующей частичной непроходимости с сильными спастическими болями в животе, его вздутием, запором и рвотой;
- диффузный еюноилеит — характеризуется болями в правой подвздошной области, болезненностью при пальпации в околопупочной и правой подвздошной области; иногда симптоматикой частичной кишечной непроходимости; постепенно развивается снижение массы тела и даже выраженное истощение;
- абдоминальные свищи и абсцессы — обнаруживаются обычно на поздних стадиях болезни, сопровождаются лихорадкой, болями в животе, общим истощением. Свищи могут быть кишечно-кишечными, кишечно-мочепузырными, кишечно-забрюшинными, кишечно-кожными.
Основные клинические симптомы:
- Боли в животе схваткообразного характера, возникающие после еды и перед дефекацией. Возможны также постоянные боли при движениях, наклонах туловища (обусловлены развитием спаечного процесса). Боли локализуются по ходу толстого кишечника (в боковых и нижних отделах живота).
- Выраженная диарея (жидкий или кашицеобразный стул до 10-12 раз в сутки с примесью крови). У некоторых больных бывают выраженные позывы к дефекации ночью или под утро.
- Бледность, сухость кожи, снижение ее тургора и эластичности.
- При осмотре живота выявляется снижение тонуса мышц передней брюшной стенки, пальпация по ходу толстой кишки сопровождается значительной болезненностью. Сигмовидная кишка чаще всего определяется в виде жгута, что объясняется инфильтрацией ее стенки.
- У 80% больных отмечаются анальные трещины. Особенности, отличающие их от обычных трещин: различная локализация, часто множественный характер, значительно меньшая болезненность, вялость грануляций, отсутствие ригидных Рубцовых краев, спазма сфинктера.
- При пальцевом исследовании в случае вовлечения в процесс стенок анального канала пальпируются отечные ткани, часто можно определить снижение тонуса сфинктера. После извлечения пальца наблюдается зияние ануса и подтекание кишечного содержимого, обычно гнойно-кровянистого характера. При наличии трещин и свищей, особенно с обширными гнойными ишиоректальными затеками, возможна полная деструкция волокон жома.
- Важный диагностический признак — свищи, связанные с кишечником, и инфильтраты брюшной полости. Свищи прямой кишки при болезни Крона даже при длительном существовании редко сопровождаются рубцеванием и чаще всего бывают окружены инфильтрированными тканями с полиповидно измененной, инфильтрированной слизистой оболочкой в области внутреннего отверстия и вялыми «губовидно-выступающими» наружу грануляциями вокруг наружного отверстия.
Иногда болезнь проявляется только вялотекущей язвой анального канала с частым переходом на кожу.
Свищи могут быть внутренними (межкишечными, кишечно-пузырными, желудочнокишечными и др.) и наружными, исходящими из различных участков пищеварительного тракта. Причиной образования свищей является трансмуральный воспалительный процесс с вовлечением серозного покрова, обусловливающего образование спаек между близлежащими органами. Поскольку в случае воспаления обычно имеется изъязвление по типу язв-трещин, глубоко проникающих в стенку кишки, а иногда и за ее пределы, то как раз в этом месте образуются пенетрации с развитием внутренних или наружных свищей.
Инфильтраты брюшной полости представляют собой неподвижные, болезненные образования, обычно фиксированные к задней или передней брюшной стенке. Наиболее типична локализация инфильтрата в правой подвздошной области, нередко в области рубца после аппендэктомии. В связи с частым прорывом гноя в окружающую клетчатку и переходом воспалительного процесса на окружающие ткани, клиническая картина дополняется симптомами psoas-синдрома.
В зависимости от локализации патологического процесса различают илеоколит, колит, анальную форму. Процесс может захватывать один или несколько участков кишки (одно- или многоочаговое поражение) и протекать по типу язвенного, склеротического или свищевого варианта.
Эта форма болезни Крона проявляется сочетанием симптомов, присущих терминальному илеиту, и симптомов поражения толстой кишки. Г. А. Григорьева (1994) указывает, что при локализации патологического процесса в подвздошной кишке и правых отделах толстой кишки преобладают боли в правой половине живота и субфебрильная температура тела; у части больных наблюдаются симптомы мальабсорбции. При диффузном поражении толстой кишки в сочетании с поражением терминального отдела подвздошной кишки в клинической картине доминирует симптоматика тотального колита.

Изолированные поражения верхних отделов желудочнокишечного тракта при болезни Крона встречаются очень редко, часто имеется сочетание этой локализации с поражением тонкой и толстой кишки.
Клиническая картина болезни Крона с локализацией патологического процесса в пищеводе, желудке, 12-перстной кишке на начальных этапах напоминает клинику, соответственно, хронического эзофагита, хронического гастрита, дуоденита. При поражении желудка и 12-перстной кишки клинические проявления могут быть сходны с клиникой язвенной болезни желудка и 12-перстной кишки (язвенно-подобный синдром), причем в рвотных массах часто бывает примесь крови. По мере прогрессирования заболевания присоединяются слабость, субфебрильная температура тела, похудание, анемия.
К осложнениям болезни Крона относятся: перфорация изъязвлений, острая токсическая дилатация толстой кишки, кишечное кровотечение, свищи, стриктуры кишки. Перфорация изъязвлений чаще бывает прикрытой в связи с поражением серозной оболочки кишки и образованием спаек с сальником и петлями кишечника.
Массивные кровотечения проявляются в зависимости от локализации рвотой «кофейной гущей», меленой или алой кровью при дефекации. Кровотечения обусловлены изъязвлением кишки и повреждением крупного сосуда.
Стриктуры тонкой и толстой кишки наблюдаются приблизительно в 20-25% случаев. Они проявляются схваткообразными болями в животе, метеоризмом, запорами, клиникой частичной кишечной непроходимости.

источник
В патологический процесс, лежащий в основе болезни Крона, вовлекаются любые органы пищеварительного тракта — от полости рта до анального канала. При этом в отличие от НЯК воспаление на фоне болезни Крона характеризуется трансмуральной локализацией (Ткачев А.В., 2012).
Распространенность воспалительных заболеваний в разных регионах мира имеет широкие колебания и в случае болезни Крона составляет от 9 до 199 случаев на 100 тыс. населения, достигая максимальных показателей в странах Скандинавии, Северной Америке, Канаде, Израиле. Отмечается более высокая заболеваемость в северных странах по сравнению с южными, что пока не удается объяснить какими-либо внешними факторами. В европейской части России (в Московской области) заболеваемость болезнью Крона составляет 3,7 на 100 тысяч населения. При установлении диагноза БК в период до 3 лет частота осложнений составляет 55%, при более поздней диагностике — в 100% случаев. Анализ эпидемиологических исследований в городе Новосибирске показал, что у лиц с БК срок установления диагноза с момента появления первых симптомов заболевания составляет 6,5 лет.
Этиология БК, также как НЯК остается неизвестной, так как не обнаружено определенного инфекционного агента, пищевого антигена или иного внешнего фактора, который мог бы вызвать заболевание в эксперименте. На данный момент воспалительные заболевания кишечника считаются многофакторными заболеваниями с генетической предрасположенностью (Ткачев А.В., 2012).
Клинические симптомы болезни Крона неспецифичны и вариабельны, начальный период болезни характеризуется скудными эндоскопическими данными и неспецифическими морфологическими признаками (Куценко Е.В., Дорошина М.Г., 2014). Естественное течение болезни Крона носит прогрессирующий характер с переходом от преимущественно воспалительного заболевания в стенозирующие и пенетрирующие формы, приводящие к осложнениям — стриктурам и свищам (Щербакова О.В., 2010).
Основные кишечные симптомы, характерные для БК, можно представить в порядке убывания частоты встречаемости следующим образом:
- боль в животе (77%) — преимущественно в правой подвздошной области и нижних отделах живота в виде колик;
- диарея (73%) — кашицеобразный частый стул;
- кишечные кровотечения (22%) — преимущественно при поражении толстой кишки, иногда при илеоколитах;
- анальные свищи (16%) — регистрируются наружные, межкишечные, кишечно-пузырные, кишечно-влагалищные свищи, нередко в брюшной полости определяется инфильтрат.
Перианальные поражения могут встречаться при БК, предшествуя развитию болезни. Иногда этот период исчисляется десятилетиями (Ткачев А.В., 2012).
Развитие артритов с поражением более 5 суставов у пациентов с болезнью Крона не отмечается, в то время как артриты с воспалением 4 суставов регистрируются у 6% пациентов (Firestein G.S., 2008).
Лечение детей и взрослых с болезнью Крона, очень сложное, индивидуальное (Щербакова О.В., 2010).
Неспецифический язвенный колит (НЯК) — хроническое воспалительное заболевание толстой кишки, характеризующееся язвенно-деструктивными изменениями ее слизистой оболочки. Распространенность в мире – 50-230 случаев на 100 тыс. населения. Эпидемиология НЯК в целом по России неизвестна; в частности распространенность в Московской области составляет 22,3 случая на 100 тыс. населения. Ежегодный прирост больных НЯК в мире составляет 5-20 случаев на 100 тыс. населения (Абдулхаков С.Р., Абдулхаков Р.А., 2009) (Абдулхаков Р.А., 2003).
Неспецифический язвенный колит — заболевание, при котором диффузное воспаление, локализованное в пределах слизистой оболочки, поражает только толстую кишку на разном протяжении (Ткачев А.В., 2012)
Заболевание встречается во всех возрастных группах, но основной пик заболеваемости приходится на 20—40 лет. Мужчины и женщины болеют с одинаковой частотой. У курящих НЯК встречается в 2 раза реже, чем у некурящих. Смертность от воспалительных заболеваний кишечника, в том числе от НЯК, составляет в мире 6 случаев на 1 млн населения, в России — 17 случаев на 1 млн населения. В России в большинстве случаев диагноз ставится через несколько лет от момента появления первых клинических симптомов заболевания.
Этиология неизвестна. В патогенезе имеют значение изменения иммунологической реактивности, дисбиотические сдвиги, аллергические реакции, генетические факторы, нервно-психические нарушения. Существует генетическая предрасположенность к НЯК (семейные случаи язвенного колита). Среди ближайших родственников НЯК встречается в 15 раз чаще, чем в общей популяции. Имеются данные о связи НЯК с антигеном 0112 и В27 комплекса гистосовместимости Н1А.
Начало заболевания может быть острым или постепенным. В клинической картине неспецифического язвенного колита выделяют три ведущих синдрома, связанных с поражением кишки:
- нарушения стула
- геморрагический синдром
- болевой синдромы.
Внекишечные проявления выявляются у 10-20% пациентов с НЯК, чаще — при тотальном поражении толстой кишки.
Узловатая эритема и гангренозная пиодермия обусловлены наличием циркулирующих иммунных комплексов, бактериальных антигенов и криопротеинов.
Афтозный стоматит наблюдается у 10% пациентов с НЯК, афты исчезают по мере снижения активности основного заболевания.
Поражение глаз — эписклерит, увеит, конъюнктивит, кератит, ретробульбарный неврит, хориоидит — встречается в 5-8% случаев.
Костные проявления: остеопороз, остеомаляция, ишемический и асептический некроз относятся к осложнениям терапии кортикостероидами.
Воспалительные поражения суставов (сакроилеит, артриты, анкилозирующий спондилит) могут сочетаться с колитом или возникать до появления основной симптоматики (Абдулхаков С.Р., Абдулхаков Р.А., 2009) (Абдулхаков Р.А., 2003). Развитие артритов с поражением более 5 суставов отмечается у 3% пациентов с НЯК, в то время как артриты с воспалением менее 5 суставов — у 5% пациентов (Firestein G.S., 2008).
Все внекишечные проявления, за исключениеманкилозирующего спондилита и гепатобилиарных заболеваний, исчезают после колопроктэктомии.
Частота рецидивов язвенного колита после прекращения пероральной терапии или местного лечения сульфасалазином или препаратами «чистой» 5-АСК достигает 74% в течение года. Еще выше частота рецидивирования после прекращения местного лечения у больных дистальным колитом.
Достоверно показано, что глюкокортикоиды не предотвращают рецидивирование НЯК. Эффективность препаратов 5-АСК в профилактике рецидивов считается однозначно доказанной, причем дозы в диапазоне от 0,75 до 4 г в сутки одинаково эффективны в отношении поддержания ремиссии. В настоящее время пациентам с НЯК рекомендуется проводить длительную поддерживающую терапию по возможности более низкими дозами сульфасалазина (2 г/сут) или месалазина (1—1,5 г/сут).
Применение месалазина в качестве поддерживающей терапии предпочтительнее в связи с меньшим количеством побочных эффектов по сравнению с сульфасалазином. Клизмы и препараты внутрь могут одинаково успешно использоваться для продления ремиссии; в случае дистального поражения можно ограничиться препаратами 5-АСК для местного применения. Например, для профилактики рецидивов язвенного колита, ограниченного поражением прямой кишки, обычно достаточным оказывается применение свечей салофалька по 250 мг 3 раза в день.
Прогноз при НЯК определяется тяжестью самого заболевания, наличия осложнений, требующих хирургического вмешательства, а также высоким риском развития карциномы толстой кишки (Абдулхаков С.Р., Абдулхаков Р.А., 2009) (Абдулхаков Р.А., 2003).
Автор материала: Булгакова Яна Сергеевна , кандидат биологических наук , ООО Сайнсфайлз
источник
Это заболевание затрагивает всю пищеварительную трубку: от ротовой полости до анального отверстия. Обычно оно начинается в области подвздошной кишки и далее захватывает остальные отделы желудочно-кишечного тракта. Нередко дебют болезни Крона — острый илеит (воспаление подвздошной кишки) — принимают за аппендицит, так как их симптомы абсолютно идентичны.
Болеют, как правило, люди в возрасте 20–40 лет, но нередко заболевание начинается уже в детстве [1] . Мужчины и женщины сталкиваются с этой патологией одинаково часто.
При болезни Крона обычно чередуются периоды обострения и ремиссии, но нередко встречается и хроническое непрерывное течение. Тяжесть заболевания определяется не только тяжестью текущего положения (атаки), но и осложнениями, затрагивающими кишечник и другие органы.
Почему возникает болезнь и какие патогенетические механизмы лежат в ее основе, точно пока неизвестно. Специалисты не сомневаются, что первопричина болезни Крона — аутоиммунные изменения: состояние, при котором организм принимает собственные белки за чужеродные и начинает активно их уничтожать с помощью иммуноглобулинов и иммунокомпетентных клеток. Но собственно пусковые факторы остаются непонятными до сих пор. У кровных родственников пациентов, страдающих болезнью Крона, вероятность болезни Крона в 10 раз выше, чем в среднем по популяции [2]
Есть предположение, в развитии болезни имеет значение сниженное разнообразие кишечной микрофлоры (особенно анаэробных штаммов) у больных (дисбиоз).
В зависимости от того, насколько распространено и активно воспаление, комплексы симптомов могут быть разными.
Воспалительная (люминальная) форма болезни Крона довольно долго не формирует ярких симптомов. Сам процесс локализован в подслизистой оболочке кишечника, не слишком активен. Поначалу жалобы ограничиваются неясно выраженными болями в животе и общими проявлениями воспаления:
- повышенная температура (обычно около 37),
- головная боль,
- боль в суставах,
- в анализе крови – лейкоцитоз и повышение СОЭ.
На этом этапе болезнь обычно не диагностируется, и так может продолжаться много лет.
По мере того, как воспаление распространяется, присоединяются другие симптомы:
- приступообразные боли в животе,
- постоянные поносы,
- кровь в кале;
- признаки нарушения пищеварения: анемия, исхудание, уменьшение количества белка в плазме крови (гипопротеинемия), отеки.
Если в патологический процесс вовлекается слизистая оболочка желудка или двенадцатиперстной кишки, симптоматика начинает копировать язвенную болезнь, но стандартные методы лечения пептических язв оказываются неэффективны.
При поражении прямой кишки диагностируются длительно незаживающие трещины и рецидивирующие парапроктиты.
При стенозирующей форме на первый план выходят признаки рубцового сужения кишечника и кишечной непроходимости:
- приступообразные боли, обычно в правой подвздошной (над тазовой костью) области;
- рвота;
- вздутый, урчащий, переливающийся кишечник;
- задержка газов и стула;
- заметная при осмотре перистальтика живота.
Свищевая (экстралюминальная) форма – самая тяжелая. Образовавшиеся свищи между петлями кишечника, кишечником и соседними органами (мочевой пузырь, матка) нарушают проходимость кишечника и функции соседних органов. Если содержимое кишечника через сформировавшийся свищ попадает в брюшную полость, начинается перитонит.
Кроме кишечных симптомов, болезнь Крона имеет и внекишечные проявления:
- артриты,
- васкулиты,
- аутоиммунный гепатит,
- эписклерит,
- афтозный стоматит,
- узловая эритема,
- гангренозная пиодермия.
Из-за хронического недостатка питательных веществ и вызванных этим нарушений обмена возникают:
- остеопороз;
- мочекаменная болезнь;
- калькулезный холецистит;
- анемия;
- нарушения свертывающей системы крови;
- отеки.
К осложнениям болезни Крона относят:
- рубцовый стеноз (сужение) кишечника;
- наружные свищи (кишечно-кожные);
- внутренние свищи (межкишечные, кишечно-пузырные, ректовагинальные);
- инфильтрат брюшной полости;
- межкишечные абсцессы;
- анальные трещины;
- парапроктит;
- кишечное кровотечение;
- перфорацию кишки.
Кроме того, болезнь Крона в несколько раз увеличивает вероятность развития рака кишечника.
Основной диагностический критерий — характерные микроскопические изменения в биоптате (образце тканей), взятых из стенки кишечника при эндоскопии или во время экстренной операции.
Кроме того, диагноз можно считать подтвержденным при наличии любых трёх из семи критериев болезни Крона:
- поражена вся пищеварительная трубка от полости рта до ануса;
- прерывистый характер поражения (измененные участки соседствуют с нормальными);
- трансмуральное поражение (на всю глубину стенки кишки): глубокие язвы, абсцессы, трещины, свищи;
- рубцовые сужения;
- гистологически (под микроскопом) обнаруживаются изменения структуры лимфоидной ткани кишечника;
- нормальное содержание муцина в зоне активного воспаления (определяется при гистологии);
- гистологические признаки саркоидной гранулемы — особой формы воспаления.
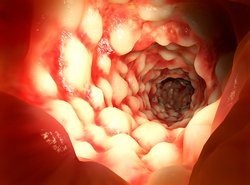
При эндоскопии слизистая оболочка изменена в виде «булыжной мостовой»: сочетания продольных и поперечных щелевидных язв на отечной поверхности; измененные участки расположены на интактной с виду слизистой.
Полную картину состояния кишечника — наличие сужений, инфильтратов, свищей — может дать МРТ с контрастированием. Если есть техническая возможность, делают капсульную эндоскопию (пациент проглатывает капсулу с видеокамерой). В случае, если высокотехнологические методы недоступны, для подтверждения диагноза проводят рентгенографию брюшной полости с бариевым контрастом.
Чтобы определить общее состояние организма, делают клинический и биохимический анализы крови, мочи. При анализе кала проводят тест на фекальный кальпротектин — маркер активного воспалительного процесса в кишечнике.
Если при язвенном колите возможно полное выздоровление, то при болезни Крона бОльшее, что может сделать для пациента врач, — помочь достичь ремиссии и продлить её. Спонтанная (самопроизвольная) ремиссия случается примерно в 30% случаев [3] , но продолжительность ее непредсказуема.
Чтобы прервать обострение, назначают:
- системные местные глюкокортикостероиды (гормональные противовоспалительные препараты): преднизолон, метилпреднизолон, будесонид;
- иммуносупрессоры (поскольку болезнь вызвана чрезмерной активностью иммунитета): азатиоприн, 6-меркаптопурин, метотрексат;
- моноклональные антитела к ФНО-альфа (блокируют особое биологически активное вещество, провоцирующее иммунное воспаление): инфликсимаб, адалимумаб, цертолизумаба пэгол.
Все это время пациент придерживается диетического стола №4.
После того, как пациент выйдет в ремиссию, для ее продления рекомендуют уже упомянутые иммуносупрессоры в виде повторяющихся курсов либо препараты 5-аминосалициловой кислоты (сульфасалазин, месалазин). Кроме того, назначают гастропротекторы (ребамипид) — они уменьшают проницаемость слизистой оболочки, активность воспаления и ускоряют восстановление поврежденной слизистой.
В качестве вспомогательной терапии рекомендуют средства, корректирующие общие изменения в организме: препараты железа при анемии, кальция — при остеопорозе, средства, корректирующие свертываемость крови, противодиарейные, обезболивающие и так далее.
Вызванные болезнью кровотечения, свищи, абсцессы, парапроктиты, анальные трещины требуют немедленного хирургического лечения. Большинство пациентов, страдающих болезнью Крона, вынуждены перенести хотя бы одну операцию, связанную с этим заболеванием.
В отличие от язвенного колита, болезнь Крона невозможно полностью излечить ни с помощью терапевтических, ни с помощью хирургических методов [4] . Возможны длительные ремиссии, но заболевание неуклонно прогрессирует. В течение 10 лет после постановки диагноза осложнения развиваются у более чем 90% пациентов [5] . Терапия при болезни Крона остается пожизненной. Специфической профилактики заболевания не существует.
[1] П. В. Главнов, Н. Н. Лебедева, В. А. Кащенко, С. А. Варзин. Язвенный колит и болезнь Крона. Современное состояние проблемы этиологии, ранней диагностики и лечения. Вестник СПбГУ. 2015. [3] А. И Парфенов. Болезнь Крона: к 80-летию описания. Терапевтический архив, 2013. [4] Болезнь Крона у взрослых. Клинические рекомендации. Ассоциация колопроктологов России Российская гастроэнтерологическая ассоциация. 2016.источник
Хроническое гранулематозное воспаление любого отдела желудочно-кишечного тракта (от ротовой полости до анального отверстия, но чаще всего поражается тонкая кишка в виде сегментарного энтерита у 75-80% больных), причем процесс начинается в конечном отделе тонкой кишки – подвздошной кишке. Рост заболевания наблюдается во всем мире, болезнь Крона поражет преимущественно трудоспособное население, трудно диагносцируется, нехотя поддается лечению, может приводить к тяжелым осложнениям, инвалидности, потере трудоспособности.
Причины болезни Крона неизвестны, в основе лежит иммунологическая реакция в слизистой оболочке кишки, в результате чего развивается гранулематозный воспалительный процесс.
Рассматривалась роль инфекционных факторов — по современным представлениям это многофакторное заболевание с генетической предрасположенностью, нарушением иммунорегуляции с аутоиммунным компонентом, позволяющим реализовываться неизвестным повреждающим агентам (бактериальные агенты, бактериальные эндотоксины, аутоантигены).
Клинические проявления или признаки болезни Крона зависят от локализации процесса, но общими для нее являются такие:
- поносы (диарея),
- боль в животе,
- лихорадка,
- длительная анемия «неясного генеза»,
- потеря массы тела,
- внекишечные поражения.
Диарея — наиболее типичный симптом болезни Крона, встречающийся в 70-80 % случаев болезни Крона тонкой кишки, подвздошного отдела тонкой кишки и толстой кишки.
Боли – следующий по частоте симптом болезни Крона. «Болит живот и понос», «болит живот и часто хожу в туалет» — наиболее частые жалобы пациентов. Бывает различная локализация и различные виды боли:
- Сильные схваткообразные боли после приема пищи (желудочно-кишечный синдром с усилением перистальтики кишечника), жалобы «резкая боль после приема пищи».
- Тупые, постоянные боли в животе в связи с распространением воспалительного процесса на всю толщину слизистой оболочки кишки с образованием спаек с окружающими органами. Так и жалуются: «постоянные тупые боли живота»
- При поражении тощей кишки локализация болей чаще бывает в левом верхнем квадранте живота. Жалобы на «боли в животе слева вверху».
- При локализации в подвздошном отделе тонкой кишки — в правой подвздошной области. Говорят, «боли в подреберье после приема пищи». В связи с этим, нередко пациенты попадают в стационар и оперируются по поводу аппендицита, но на операции устанавливается точный диагноз.
Лихорадка в сочетании с болями в животе по месту поражения («лихорадка и боли в животе») свидетельствуют об образовании инфильтратов брюшной полости, что подтверждают и лабораторные анализы, фиксирующие острое воспаление.
У 5% больных выявляются поражения других органов желудочно-кишечного тракта – слизистой ротовой полости, пищевода, желудка с образованием эрозивно-язвенных процессов.
- поражение суставов,
- ревматоидный артрит,
- анкилозирующий спондилоартрит,
- поражения кожи (узловая эритема, экзема, фурункулез),
- поражение глаз (коньюнктивит, кератит и др.).
Тяжесть болезни Крона принято оценивать по индексу активности. Возможность развития осложнений определяется результатами морфологичесого исследования, глубиной поражения кишечной стенки, активностью процесса. При болезни Крона тонкой кишки могут образовываться абсцессы, межкишечные свищи, спайки, осложняющиеся кишечной непроходимостью.
Диагностический алгоритм болезни Крона:
- эндоскопическое исследование (колоноскопия) с осмотром подвздошного отдела тонкой кишки, обязательна биопсия слизистой этого участка кишки,
- эндоскопическое исследование верхних отделов желудочно-кишечного тракта — гастроскопия пищевода, желудка, двенадцатиперстной кишки — даже при отсутствии жалоб со стороны этих органов,
- рентгенологическое исследование всего желудочно-кишечного тракта является обязательным для выявления локализации поражения, очагов воспаления, спаек-стриктур, дефектов наполнения. Рентгенологическое исследование тонкой кишки – основной инструментальный метод, позволяющий с определенной долей вероятности подтвердить диагноз «болезнь Крона»,
- общеклиническое обследование: клинический анализ крови, диагностика анемии ( в первую очередь, В12-дефицитной), биохимия крови расширенная с показателями острого воспаления, обследование белкового, углеводного, кальциевого обменов, что необходимо при нарушении переваривания и всасывания в тонкой кишке,
- бактериологические и серологические исследования для исключения острых кишечных инфекций,
- бактериологическое и копрологическое исследование кала,
- кальпротектин в кале.
В амбулаторных условиях проводится лечение легких форм болезни Крона, тяжелые случаи лечатся в стационаре и наблюдаются проктологами.
В комплекс лечения включаются: лечебное питание (как при хроническом энтерите, индивидуальное, длительное). Базисная терапия проводится препаратами гр. Месалазина, Пентаза в зависимости от локализации, активности процесса длительно. По показаниям применяется гормональная терапия до стойкой ремиссии. Проводится симптоматическая терапия (хронический энтерит).
При сегментарном поражении тонкой кишки прогноз благоприятен при продолжительном медикаментозном лечении, и менее благоприятен при осложнениях болезни Крона.
О лечебном питании при болезнях тонкой кишки, в том числе, при болезни Крона, читайте здесь.
источник
Важно. Боли в животе, понос, снижение веса. Возможно, у Вас воспаление кишечника — болезнь Крона или неспецифический язвенный колит (НЯК).
Болезнь Крона и неспецифический язвенный колит (НЯК) — это аутоиммунные заболевания. Иммунная система атакует свой собственный организм. Болезнь Крона проедает стенку кишки насквозь — поражает все слои. Часто образуются спайки, свищевые ходы между петлями кишок и между кишкой и другими органами (мочевой пузырь, матка). Неспецифический язвенный колит (НЯК) повреждает только слизистую кишки.
Болезнь Крона может поражать любую часть желудочно-кишечного тракта от рта до анального отверстия. Жалобы у больных весьма многоообразны — зависит от того, в каком месте желудочно-кишечного тракта находится очаг воспаления. Часто долго не могут поставить диагноз.
Обострение начинается с жутких болей в области живота (правый бок, в районе аппендикса), кушать не могу ничего, панкреатит просыпается, сильные боли в области желудка. Поднимается температура. Теша
- боли в животе — часто через 30 минут после приема грубой пищи боли справа внизу живота (нередко принимают за аппендицит);
- понос без примеси крови (очень редко бывает понос с кровью — это не типично для болезни Крона);
- снижение веса;
- задержка роста у детей.
Неспецифический язвенный колит (НЯК) всегда начинается с прямой кишки (самый нижний отдел кишечника) и постепенно может распространятся на всю толстую кишку. Поэтому жалобы не так разнообразны как при болезни Крона.
- боли в животе во время дефекации (тенезмы);
- кровавый понос;
- снижение веса и задержка роста не характерны.
Важно. Главное обследование при подозрении на болезнь Крона или неспецифический язвенный колит (НЯК) — эндоскопия желудочно-кишечного тракта — колоноскопия, гастроскопия. Оба заболевания увеличивают риск развития рака кишечника. Для ранней диагностики рака кишечника необходимо регулярно проводить колоноскопию с биопсией.
Артриты — поражение суставов — боль, припухлость и ограничение подвижности в суставах. Боль обычно переходит с одного сустава на другой и может длиться в течение нескольких дней или даже недель.
Узловатая эритема — это болезненные красные узелки, которые появляются на руках или ногах.
Гангренозная пиодермия — пузыри на ногах или руках. Пузырек может напоминать фурункул, который затем самостоятельно вскрывается с образованием болезненной язвы.
Конъюнктивит, увеит — красные глаза, светобоязнь, глазная боль, снижение зрения.
| Фото. А — Повреждения кожи при болезни Крона. Б — Узловая эритема. В — Гангренозная пиодермия при болезни Крона. | ||
Важно. Ученые спорят: Болезнь Крона и неспецифический язвенный колит (НЯК) — это две разные болезни или разные варианты одной болезни? Однозначного ответа пока нет.
Важно. При легком течении болезни Крона и язвенного колита спонтанный (без лечения) выход в ремиссию около 20%. Звучит обнадеживающе.
При легком течении воспаления в кишечнике бывает достаточно противовоспалительных средств на основе 5-аминосалициловой кислоты/месалазина (Салофальк, Клаверсал, Азаколитин, Пентаса, Дипентум) или саласульфапиридина (Азульфидин, Коло-Плеон, Плеон RA, Сульфасалазин). У месалазина меньше побочных эффектов. Однако, лекарства из саласульфапиридина гораздо дешевле. Например, Сульфасалазин стоит около 270 рублей, Салофальк — около 2000 рублей.
Важно. Из представленных выше лекарств для лечения воспаления в верхних отделах тонкой кишки подходит только Пентаса. Остальные препараты там не работают.
Важно. Препараты 5-аминосалициловой кислоты и саласульфапиридина абсолютно не эффективны при тяжелых формах болезни Крона и язвенного колита.
При средне-тяжелом течении болезни лечение начинают с гормонов — преднизолон, гидрокортизон, метилпреднизолон. Для болезни Крона и язвенного колита прием таблеток более эффективен, чем внутривенное или внутримышечное введение гормонов. Начальная доза преднизолона 60 мг в сутки. Последующее снижение суточной дозы дозы на 5-10 мг в неделю.
Важно. У гормонального препарата будесонид (Буденофальк, Энтокорт) гораздо меньше побочных эффектов, чем у преднизолона и метилпреднизолона. НО. будесонид работает только в илеоцекальном углу (место перехода тонкой кишки в толстую). Если имеется воспаление в других отделах кишечника, будесонид не подходит. Доза препарата 9 г в сутки.
Если через 5-7 дней нет эффекта от гормонов, добавляют иммуносупрессор (лекарство подавляющее иммунные реакции). Например, азатиоприн (Азатиоприн, Азамедак, Азатиодура, Имурек) или 6-меркаптопурин (Пури-Нетол). Начальная доза азатиоприна 50 мг в сутки. Последующее увеличение дозы до 100 мг в сутки. При непереносимости азатиоприна подключают метотрексат, циклоспорин.
Важно. Азатиоприн начинает действовать через 3-4 месяца. Иммуносупрессорная терапия азатиоприном должна продолжаться минимум год, а то и больше.
Важно. При повторном обострении заболевания ошибочно начинать лечение с монотерапии гормонами. Надо использовать гормон + иммуносупрессор. Например, преднизолон + азатиоприн.
Если болезнь не поддается лечению гормонами и иммуносупрессорами, или не удается уйти от гормонов, подключают инфликсимаб (Ремикейд). Инфликсимаб — это антитела к фактору некроза опухоли альфа (ФНО-альфа). Антитела блокируя ФНО-альфа, подавляют иммунные реакции в которых участвует ФНО-альфа.
Не доказано, что какие-либо лекарства поддерживают ремиссию при болезни Крона. Но весь мир это делает. Полагая, что вреда не будет, а польза возможна. Жестких схем поддерживающей терапии нет. Возможно применение месалазина, азатиоприна, инфликсимаба.
Важно. Гормоны никогда не используются в качестве поддерживающей терапии — много побочных эффектов.
Важно. Поддерживающая терапия не предохраняет больного от обострения.
Ученые склоняются к тому, что инфликсимаб достоин стать препаратом первого выбора в лечении болезни Крона и язвенного колита. Однако, для Россия это маловероятно. В первую очередь, в связи с высокой ценой лекарства. Цена флакона Ремикейд 100 мг около 29700 рублей. На один раз нужно около 3-х флаконов. Лечение повторяется каждые 8 недель.
В России принято обострение воспаления кишечника лечить антибиотиками. За границей антибиотиками лечат только осложнения болезни — свищи, абсцессы и др. Чаще используют метронидазол, цефалоспорины.
Стволовые клетки для лечения болезни Крона и неспецифического язвенного колита (НЯК) активно используют в Центральном научно-исследовательском институте гастроэнтерологии.
Хронический колит вылечить очень просто, если утром натощак принимать чайную ложку семян подорожника, а вечером чайную ложку семян конского щавеля.
Людям нужен Ваш опыт — «сын ошибок трудных». Всех прошу, присылайте рецепты, не жалейте совета, они для больного — луч света!
Берегите себя, Ваш Диагностер!
источник
Болезнь Крона представляет собой воспалительное заболевание кишечника, то есть аутоиммунную хроническую болезнь, которая может протекать с неполными ремиссиями и обострениями. Болезнь Крона – это чаще всего воспаление всего желудочно-кишечного тракта, с поражениями слизистой, подслизистой и даже мышечной его оболочек. На сегодняшний день в мире таким аутоиммунным заболеванием болеют приблизительно 50-60 человек (с расчетом на 100 тыс. населения).
Болезнь Крона была названа в честь американского гастроэнтеролога Баррила Бернарда Крона (1884-1983), который впервые описал ее в документе, зачитанном в 1932 году на врачебном совещании. Сам Бернард Крон предпочитал называть заболевание – «рубцующийся энтероколит», «регионарный энтерит» и «регионарный илеит». Также важно знать, что язвенный колит и болезнь Крона из-за схожей клинической картины образуют группу ВЗК (воспалительных заболеваний кишечника).
Толстый кишечник представляет собой конечную часть всего желудочно-кишечного тракта, где в основном происходит всасывание воды и формируется кал. Именно в этой части пищеварительной системы может развиваться болезнь Крона. Такое хроническое заболевание – это сегментарное воспаление, затрагивающее чаще всего дистальный отдел подвздошной кишки. Может быть поражен прерывисто очагами весь ЖКТ (от полости рта до прямой кишки).
Возраст с 14 и до 35 лет считается самым распространенным для начала развития болезни Крона, симптомы могут появиться спонтанно даже на вид у совсем здорового человека. Порой такое воспалительное заболевание кишечника бывает трудно идентифицировать из-за схожести симптоматики с другими болезнями, например, дизентерией, хроническим энтеритом или неязвенным колитом, системной красной волчанкой или сальмонеллезом.
Аутоиммунное заболевание с характерным воспалительным процессом в кишечнике может появиться у ребенка практически в любом возрасте. Чаще всего болезнь Крона у детей возникает с 13 лет. Болеют и мальчики, и девочки. В медицинской практике не выделяют большинство по половой принадлежности.
Признаки наличия заболевания могут появиться уже на запущенной стадии развития болезни Крона, симптомы мало чем отличаются от проявлений у взрослых.
- Основной признак болезни Крона – это диарея. Позыв к акту дефекации может прослеживаться до 20-25 раз в день. Иногда в кале присутствует кровь.
- Болевой синдром ощущают все дети. Интенсивность болей может быть разной, как и у взрослых.
- Если болезнь Крона у детей протекает тяжело, то могут наблюдаться нарушения в развитии, остановка роста и другие отставания.
- Если рассматривать Болезнь Крона по симптомам внекишечного типа, то у детей сопутствующими болезнями выступают чаще всего: афтозный стоматит (язвенные дефекты во рту), артриты (воспаление суставов) и узловатая эритема (воспаление подкожно-жировой клетчатки или сосудов кожи). Прослеживаются частые боли в суставах и проблемы со зрением.
Болезнь Крона в детском возрасте диагностируется также как и у взрослых. Назначить правильно лечение аутоиммунного заболевания может только компетентный врач. Не стоит заниматься самолечением или пытаться устранить явные симптомы болезни Крона при помощи сомнительных лекарств из «домашней аптечки», особенно если проблема коснулась ребенка.
Никто кроме врача, который заранее провел точную диагностику состояния пациента, не сможет назначить действительно эффективную терапию болезни Крона у детей и взрослых.
Вопрос беременности при болезни Крона сложен. Сегодня на основании данных официальной врачебной статистики лишь для 10% пациенток, у которых наблюдается болезнь Крона, прогноз удачного окончания беременности не может быть благоприятным. Проблемы могут возникнуть по различным причинам, например, из-за непредвиденной реакции организма женщины на прием новых препаратов, токсикозного состояния, угрозы выкидыша и отторжения плода.
Возможность зачать ребенка также уменьшается, из-за нарушений менструального цикла, которые могут наблюдаться вследствие обострения болезни Крона. Операция, повлекшая за собой спаечный процесс в брюшной полости, также может привести к бесплодию.
Благоприятный исход и нормальное протекание беременности зависит от заболевания. В острой фазе возможность зачать ребенка и выносить его гораздо ниже, чем в период ремиссии. Задолго до предполагаемого зачатия пациентке, во избежание осложнений, необходимо строго соблюдать предписания врача. Еще до планируемой беременности необходимо скорректировать назначение препаратов, прием которых может нанести вред будущему ребенку.
Работа кишечника при беременности немного изменяется: происходит усиленное всасывание железа, перистальтика (волнообразные сокращения) замедляется.
Стоит отметить, что диагностика у беременных затруднена, если есть подозрения на болезнь Крона. Причина состоит в невозможности исследования кишечника с помощью рентгенографии. Колоноскопия является самым информативным методом и, как правило, позволяет осмотреть все отделы толстой кишки. Но выполнять такую диагностику можно не только при помощи колоноскопа. Доступны другие эндоскопические приборы, в том числе ректоскоп.
Часть врачей считает, что беременность ухудшает течение болезни Крона в 70-80% случаев. В последнем триместре матка надавливает на желудочно-кишечный тракт, часто усугубляя заболевание. Ухудшение состояния пациентки при болезни Крона чаще всего прослеживается в первом триместре, сразу после родов, а также вследствие непроизвольного прерывания беременности. Причина – резкие скачки уровня гормонов-стероидов.
Стоит выделить и тот факт, что обостриться болезнь Крона во время беременности может из-за прекращения медикаментозного лечения. Если женщина по каким-либо причинам самостоятельно перестала принимать назначенные врачом лекарства.
Протекающая в легкой форме болезнь Крона, как правило, не опасна для беременности. В свою очередь тяжелая стадия заболевания может спровоцировать не вынашивание и гипотрофию плода (отставание во внутриутробном развитии).
Если беременность протекает на фоне болезни Крона, то могут наблюдаться:
- значительная потеря веса;
- анемия (недостаток гемоглобина в крови);
- гиповитаминоз (недостаток витаминов в организме);
- частичная непроходимость и стеноз кишечника;
- гипопротеинемия (слишком низкий уровень белка в крови) и свищи.
Практически полноценное вынашивание плода у женщины с болезнью Крона возможно, если, например, будет наблюдаться стойкое угасание воспалительного процесса во всем желудочно-кишечном тракте или (как минимум) симптомы проблемы не будут явно беспокоить. Важен и медицинский контроль. Только по совету врача можно принимать медикаменты. К тому же, болезнь Крона требует постоянного контроля состояния пациента. При остром протекании хронического заболевания врач может рекомендовать искусственное прерывание беременности.
Что касается родов, то чаще всего рекомендована пациенткам с болезнью Крона, операция – кесарево сечение. Часто бывает так, что это единственный безопасный вариант родоразрешения при таком аутоиммунном хроническом заболевании.
Показаниями для такого оперативного вмешательства являются следующие факторы:
- на поздних сроках беременности заболевание находится в активной стадии;
- прослеживается нарушение целостности кожных покровов в области анального отверстия;
- сформирована илеостома, соединяющая поверхность кожи с просветом тонкой кишки.
Острая стадия болезни может спровоцировать существенные проблемы при беременности. Опасной является ситуация, при которой необходимо срочное хирургическое вмешательство, подвергающее риску нормальное протекание беременности.
Невозможно однозначно сказать, насколько влияет беременность на обострение болезни Крона, прогноз в любом случае будет зависеть от степени тяжести заболевания, клинической картины и сроков беременности.
В первом триместре вероятно резкое ухудшение состояния здоровья женщины, особенно, если она прекратила по какой-либо причине, принимать медицинские препараты для лечения болезни Крона. Симптомы начинают проявляться острее:
- прослеживается постоянная слабость во всем теле;
- усиливаются боли в суставах;
- диарея и метеоризм вызывают резкие кишечные боли;
- ухудшается состояние кожных покровов, наблюдаются покраснение и зуд;
- возникает опасность образования околопрямокишечных абсцессов.
Благодаря научным исследованиям, удалось установить приблизительные цифры, как беременность влияет на болезнь Крона. Динамика ясна:
- приблизительно у 1/3 пациенток болезнь остается на прежнем уровне;
- у 1/3 симптоматика становится ярче;
- у 1/3 болезнь Крона стихает.
Приблизительно в 60-65% случаев беременность протекает нормально, и заканчиваются благополучно.
Отдельно стоит рассмотреть проблему продолжения лечения в период вынашивания плода. Большинство медицинских средств, показанных для приема пациенткам с болезнью Крона, проникают через плаценту и могут оказать негативное влияние на развитие ребенка в утробе матери. Рекомендации врачей для женщин с болезнью Крона являются теоретическими, из-за отсутствия серьезных клинических испытаний. Точную оценку риска неблагоприятного воздействия на будущего ребенка сделать практически невозможно.
Прием Сульфасалазина сводится к минимуму и может быть рекомендован лишь в минимальных дозах. Такой антимикробный противовоспалительный препарат не назначают в последнем триместре беременности. В противном случае у ребенка при рождении может диагностироваться ядерная желтуха.
Ограниченным должно быть применение кортикостероидов. Противопоказано использование метотрексата (цитостатический препарат).
Благодаря многочисленным исследованиям беременных пациенток, страдающих болезнью Крона, врачам удалось выявить связь между вынашиванием плода и улучшением состояния кишечника. Это связано с релаксином – гормоном, вырабатывающимся в организме беременной женщины яичниками и плацентой. Бытует мнение, что он защищает матку от преждевременных схваток, и предотвращает образование рубцов и спаек, в какой-то степени защищая организм пациентов с болезнью Крона от необходимости хирургического вмешательства.
Зафиксированы случаи, когда беременность значительно улучшала симптоматику болезни Крона. Врачи объясняют это особенностью, при которой организм насильно подавляет иммунитет, чтобы избежать отторжения плода. Приглушение иммунитета в период вынашивания является причиной ремиссии заболевания. Подавление иммунной системы в данном случае – некое преимущество.
Современная медицина рассматривает множество провоцирующих факторов, которые влияют на появление и развитие болезни Крона, причины стоит учесть. На данный момент существует несколько теорий: семейная предрасположенность, теория появления антигенов, а также инфекционная и аутоиммунная теории. Что повлияло на возникновение заболевания, может установить только компетентный врач. Даже если вам кажется, что причины явные, предпринимать какие-либо терапевтические меры опасно. К тому же, причина болезни Крона на сегодняшний день окончательно не выяснена.
Антигены представляют собой молекулярные чужеродные для организма вещества. Возникают они в организме из-за внешних или внутренних факторов. Образованные антигены остаются в кишечнике. Организм начинает вырабатывать антитела, которые соединяются с антигенами. Запускается механизм иммунного ответа.
В здоровом кишечнике все эпителиальные клетки защищены специфической слизистой оболочкой. Различные дефекты слизистой части способствуют увеличению поглощения антигенов, которые могут спровоцировать воспалительный процесс в кишечнике.
- иммуногенность;
- антигенность (структурные особенности).
Термином «антиген» обозначают структуры, индуцирующие иммунный ответ, отвечающие за появление антител и вступающие с ними в реакцию. Антигены бывают:
- внутренними (эндогенные, возникающие внутри организма в процессе естественного метаболизма или из-за инфекции);
- внешними (экзогенные, попадающие в организм из окружающей среды во время дыхания, питания или после инъекций);
- аутоантигенными (структуры, ошибочно признанные организмом как чужеродные).
Синтезирование антител происходит в крови. Важно знать, что современная иммунология неразделимо связана с понятием антигена.
Под инфекционной теорией подразумевают патологическое состояние, возникающее при атаке организма вредоносными микроорганизмами. Развитие процесса инфицирования зависит от этиологии происхождения инфекции и возможности организма создавать благоприятные условия для размножения микроорганизмов. Инфекционная теория состоит в утверждении, что при равных условиях болезнь поражает организмы выборочно. Причиной невосприимчивости к вирусам, грибкам и бактериям является индивидуальная сопротивляемость организма и ряд факторов, воздействующих на него: генетическая предрасположенность, состояние иммунной системы, условия жизни, стрессы, образ жизни, питание и т. п.
При постановке диагноза «болезнь Крона», причины заболевания чаще всего не могут быть определены точно. Сторонники инфекционной теории делятся на две разные группы:
- Одни считают, что этиологическая роль принадлежит микобактериям паратуберкулеза (туберкулез кишечника и болезнь Крона схожи по своей клинической картине).
- Другие уверены в причастности вируса кори (вирус может провоцировать сосудистые нарушения в кишечнике, что определяет своеобразие клинических проявлений).
Доказательством инфекционной теории является успешное симптоматическое лечение больного антибактериальными препаратами.
Нормально функционирующая иммунная система активируется в случае попадания чужеродных «веществ» в организм. Специальные молекулы, называемые антителами, мгновенно распознают антигены и связывают их, вследствие чего в организме происходит ряд биохимических реакций, направленных на быструю ликвидацию «опасности». Аутоиммунные болезни – это ошибка иммунной системы организма, распознающей свои молекулы как антигены.
Другими словами, существуют гистогематогенные барьеры, которые в норме исключают возможность контакта с лимфоцитами. Но, например, из-за инфекции барьеры могут нарушаться, и возникает риски контакта, что соответственно приводит к аутоагрессии.
Механизмы аутоиммунных заболеваний медициной до конца не расшифрованы. Существует лишь теория появления инфекции, которая активизирует иммунные клетки.
Бывает сложно сразу же определить болезнь Крона, диагноз требует подтверждений, вследствие схожести симптомов с другими заболеваниями. Чаще всего клиническая картина болезни Крона незамысловата: начинается диарея, происходит потеря веса, человек начинает испытывать постоянные болевые ощущения. Таким образом, происходит поражение кишечника, слизистых, возможно печени, желудка, органов зрения и кожных покровов.
В 2001 году был идентифицирован ген CARD15 (NOD2). Сегодня воспалительные процессы в кишечнике и мутации CARD15 связаны между собой и это подтверждают многочисленные научные труды.
Для понимания причин развития воспалительных процессов в кишечнике, необходимо обратиться к источникам нарушения нормального функционирования иммунной системы, которые обусловлены генетической предрасположенностью. Наиболее часто болезнь Крона передается кровным родственникам, в том числе детям. Существует теория, что в паре «родитель-ребенок» возможность унаследовать болезнь составляет около 70%. Клинические проявления в данном случае будут совпадать примерно на 80%.
При острых формах болезни Крона, причины не обязательно генетические. Наличие генетической предрасположенности определяет степень и скорость развития заболевания. Выработка терапевтических подходов и разработка эффективных методов лечения болезни Крона часто зависит от степени изученности генетической предрасположенности к заболеванию.
Первичные основные кишечные симптомы – это болевой синдром в области живота, диарея, кровотечения и анальные свищи. Интенсивность проявления симптомов будет зависеть от стадии заболевания. К тому же, диагностировать такое сложное заболевание как болезнь Крона может только врач, в данном случае гастроэнтеролог.
Симптоматика при болезни Крона делиться на две отдельные группы – это общие и локальные. Среди местных (локальных) симптомов стоит выделить:
- Диарею (выраженность признака будет зависеть от стадии запущенности болезни, а точнее от степени воспалительного поражения стенок кишечника).
- Боли в области живота. Возможно появление метеоризма. Боль и ощущение вздутия живота могут появляться сразу же после приема пищи или через некоторое время. В каждом отдельном случае заболевания симптомы имеют свои индивидуальные особенности по интенсивности и периодичности.
- Кровотечения. В зависимости от степени поражения желудочно-кишечного тракта в каловых массах может определяться кровь.
- Абсцессы (воспаления тканей гнойного характера).
Среди общих признаков болезни Крона следует отметить:
- снижение массы тела (похудение может быть резким и значительным при тяжелой форме болезни);
- лихорадку;
- тошноту и рвоту;
- поражения глаз (воспаления слизистой части или сосудистой оболочки глаза);
- воспаления сосудов, а также мышечные боли, слабость во всем теле и боли в суставах.
В зависимости от степени болезни Крона симптоматику можно разделить на три отдельных группы:
- При легкой степени поражения пульс, как правило, в норме (70-80 ударов). Диарея возможна не более 3-4 раз в сутки. Температура тела не превышает отметку в 37.5-38 градусов. Каловые массы практически не имеют кровянистых включений.
- Для средней степени заболевания характерен увеличенный пульс, примерно 90 ударов. Кал с кровью. Диарея чаще 6 раз в сутки. Возможны другие осложнения.
- Тяжелая степень болезни всегда имеет осложнения. Пульс у больного, как правило, учащен и превышает отметку в 90 ударов. Температура тела повышается (около 38 градусов). Кровь в кале. Диарея чаще 9-11 раз в сутки.
Заболевание в процессе своего развития распространяется на здоровые ткани кишечника. Со временем периоды ремиссий становятся кратковременным, а в острой фазе симптомы усиливаются.
Поражения кишечника – это не единственная проблема, возникающая при болезни Крона. У больных часто появляются внешние проявления заболевания:
Признаком болезни Крона является стоматит афтозного типа, который характеризуется появлением специфических мелких язвенных поражений слизистой части ротовой полости.
Болезнь Крона по симптомам может проявляться как кератит (воспаление роговицы глаза), конъюнктивит (воспаление конъюнктивы глаза) или увеит (воспалительный процесс, прослеживающийся в сосудистой оболочке глаза). По статистике именно увеит провоцирует сильнейшие нарушения зрения, вызывая даже слепоту.
Болезнь Крона, симптомы которой могут быть разными, часто затрагивает почки и мочевой пузырь. Следствием такого поражения может стать: мочекаменная болезнь, цистит (воспаление мочевого пузыря), пиелонефрит (воспаление почечной ткани, лоханок, чашечек), гидронефроз (расширение почечной лоханки и чашечек).
Внешними признаками болезни Крона могут выступать: узловая эритема, ангиит (воспаление сосудов кожи) и гангренозная пиодермия (хроническое омертвление кожи).
Болезнь Крона может проявляться моноартритом (воспаление одного сустава) и анкилозирующим спондилитом (воспаление межпозвоночных суставов, которое может стать причиной нарушения подвижности).
- Желчевыводящие протоки и печень.
Среди внекишечных симптомов в этой категории можно выделить: цирроз печени, желчнокаменную болезнь, жировой гепатоз (развитие дистрофии, накопление жира в клетках печени) и холангиокарциному (опухоль злокачественного типа, локализация которой прослеживается на стенке желчных протоков).
При болезни Крона кишечник чаще всего поражается частично. Воспалительный процесс может локализоваться только на небольшом участке, например, длиною в несколько сантиметров, или занимать значительную часть кишечника (до нескольких метров).
Поражения кишечника имеют четкие границы с соседними здоровыми участками. Стенки утолщены, просвет сужен. Кишка расширена перед пораженным участком. Слизистая оболочка бугриста с многочисленными язвами. Иногда происходит их перфорация с образованием свищей и внутрибрюшных абсцессов.
При болезни Крона часто заметны макроскопические поражения стенок кишечника:
- Стенозы. За счет такого выраженного сужения просвета может быть значительно затруднено проведение колоноскопа и соответственно осмотр вышележащих отделов толстой кишки.
- Видны язвенные образования на фоне отечной слизистой оболочки кишки.
- Могут быть обнаружены сросшиеся полипы на слизистой части кишки.
Язвенный колит и болезнь Крона проявляются воспалительным процессом в кишечнике. Отличить заболевания не очень легко, и сделать это может только лечащий врач, учитывая состояние пациента и результаты диагностики. Бывает так, что точно установить тип болезни сразу не удается, тогда ставят диагноз «неуточненный колит».
Задача диагностики болезни Крона сложна. Мало выявить сущность заболевания и поставить нозологический диагноз. Важно провести топическую диагностику, уточнить активность процесса, ведь подбор адекватной терапии в первую очередь зависит от этого обстоятельства. Также необходимо провести диагностику всех внекишечных проявлений болезни, потому что именно такие факторы определяют качество жизни пациента и ее продолжительность.
Диагностика в данном случае – это динамический процесс. Лечение обострений болезни Крона, также как и язвенного колита, должно быть направлено на поддержание ремиссий. Потому необходимо проводить диагностику постоянно, чтобы знать, какую терапию назначить в каждый отдельный период течения заболевания.
Современная медицина не исключает диагностические ошибки. Они зависят от объективных трудностей диагностики и субъективных факторов, то есть из-за недопонимания врачей каких-то сущностных явлений болезни. Происходит это чаще всего из-за того, что врач в своей практике мало сталкивается с подобными проблемами.
Даже если уже на первом осмотре есть все основания подозревать у пациента болезнь Крона, диагностика проводится обязательно. Необходимо пройти множество исследований, чтобы врач смог безошибочно диагностировать болезнь Крона. Анализы помогут глубже раскрыть клиническую картину. Важно определить, какая часть пищеварительного тракта повреждена. На острую форму заболевания могут указывать результаты анализов:
При болезни Крона, анализы крови могут свидетельствовать о:
- пониженном гемоглобине;
- увеличенном количестве лейкоцитов;
- повышенной скорости оседания эритроцитов.
В исследовании биохимии крови выявляются следующие отклонения: повышенное количество фибриногена и фракции гамма-глобулинов, величина альбумина снижена, в острой фазе в плазме крови присутствует С-реактивный белок. Падает уровень витамина В12 и фолиевой кислоты.
При иммунологическом анализе в крови наблюдается стремительный рост циркулирующих иммунных комплексов, иммуноглобулинов, падает количество Т-лимфоцитов.
При болезни Крона, анализы укажут на стадию заболевания. В острой фазе в анализе мочи выявляется гематурия (микро-) и протеинурия. В анализе кала присутствует примесь крови, лейкоциты и клетки эпителия. Чтобы точно определить болезнь Крона, анализы слизистой оболочки кишки (микроскопический анализ биоптатов) могут быть дополнительно назначены врачом.
В кале пациента могут быть обнаружены глисты и бактериальная инфекция. Лейкоциты в копрограмме могут свидетельствовать о болезни Крона. Лучше всего делать анализ кала в период обострения заболевания (для исключения вероятности наличия других патологий). Инфекции мочевыводящих путей и почек определяет анализ мочи.
Иногда бывает трудно определить болезнь Крона, диагностика заболевания включает в себя ряд исследований. Появление очагов воспаления возможно в двенадцатиперстной кишке, ротовой полости, другой области пищеварительного тракта. Выявить пораженные участки можно методами видеоэндоскопии и колоноскопии.
Тщательный осмотр толстой кишки возможен с помощью наиболее информативного диагностического метода – колоноскопии. Представленная манипуляция выполняется следующим образом: в анальное отверстие вводится гибкая трубка, позволяющая видеть на мониторе состояние толстого кишечника. Так определяется наличие язв, опухолей, кровотечений и других патологических очагов. Данный вид исследования, как правило, сопровождается биопсией. Колоноскоп позволяет подробно осмотреть толстую кишку практически по всей ее длине. Противопоказания для проведения колоноскопии – сердечная недостаточность, перитонит (воспаление брюшины), нарушения свертываемости крови.
Эзофагогастродуоденоскопия аналогична колоноскопии, ее смысл заключается в изучении слизистой пищевода, определении патологий двенадцатиперстной кишки и желудка. Выполняется такая диагностика гибким оптическим инструментом.
Распространенной при болезни Крона диагностикой является видеоэндоскопия. Это связано с тем, что чаще всего при болезни Крона поражаются начальные отделы подвздошной кишки, а также термальный отдел тонкой кишки, которые не доступны для осмотра при колоноскопии и гастродуоденоскопии. Методика представляет собой исследование с проглатыванием небольшой капсулы, оснащенной мини-камерой. Спускаясь по кишечнику, камера фиксирует изображение тканей на приемник, прикрепленный к поясу пациента. По окончанию исследования изображения с камеры переносятся на компьютер и подлежат просмотру. Новейшая методика эффективна, особенно если нет возможности определить болезнь при помощи рентгеновского исследования. Патологические изменения, которые могут быть выявлены с помощью капсульной эндоскопии: продольные язвы, слизь, смешанная с гноем, свищи в стенке кишки, патологии отдельных участков и отсутствие сосудистого рисунка.
Противопоказаниями для капсульной видеоэндоскопии является сужение или закупорка толстого кишечника. В период обострений болезни Крона, диагностика с помощью капсульной эндоскопии и колоноскопии должны проводиться с особой аккуратностью.
Рентгеновское исследование состоит из:
- Рентгеновского снимка области живота. Исключается прободение кишечника и дилатация (расширение) толстой кишки.
- Ирригография (процедура с рентгеноконтрастным препаратом). Определяет место, где находится воспаление. Ирригография актуальна, когда другие виды исследований невозможны.
Барий представляет собой белую жидкость, вводимую через анальное отверстие (бариевая клизма). На рентгене барий просматривается веществом с ярко-выраженным белым цветом, что позволяет выявить точное местонахождение воспалительного процесса. Язвенные дефекты, выпячивания стенки и сужения толстой кишки легко определяются при ирригографии.
Вероятно, потребуется не одно рентгеновское исследование, чтобы точно диагностировать болезнь Крона. Лечение заболевания также будет зависеть от результатов снимков.
УЗД является информативным исследованием, позволяющим в какой-то мере определить стадию и течение болезни Крона. Динамика заболевания, меняющаяся в процессе лечения, видна с помощью аппаратов УЗД. Чтобы определить степень активности воспалительного процесса и его локализацию, используют метод цветной и серошкальной допплеросонографии. Особенностью болезни Крона является сложность в определении стадий заболевания. Необходимость этого объясняется тем, что на одной стадии возможно лечение медикаментами, а при ухудшении состояния больного, может потребоваться оперативное вмешательство.
Эхографический признак, наблюдаемый у пациента с болезнью Крона – это утолщение (до 4 мм) стенки кишки. Процесс наблюдается по значительной длине, при этом просвет кишки неравномерно сужен, а на пораженном участке отсутствует перистальтика. Подобная эхографическая картина характерна для 75% исследований пациентов с данным заболеванием.
УЗД помогает в получении информации об осложнениях, характерных для болезни Крона: непроходимости кишечника, токсическом мегаколоне (увеличение толстого кишечника), фистулах (свищ) и опухолевидных конгломератах. Расширение желчных протоков внутри печени может указывать на развитие одного из самых тяжелых внекишечных признаков болезни – первичного склерозирующего холангита (хроническая болезнь печени).
КТ (компьютерная томография) позволяет получить изображение таза и брюшины лучшего качества, даже по сравнению с рентгеновскими или эндоскопическими результатами. КТ более точно определяет области перфорации, абсцесса, прианальных изменений, которые при рентгенологическом исследовании обнаружить практически невозможно. Под контролем КТ у пациента проводят дренирование абсцессов, что позволяет избежать хирургического вмешательства и облегчить состояние больного.
Известно множество заболеваний, напоминающих болезнь Крона. Лечение, назначенное врачом, должно точно соответствовать поставленному диагнозу. Болезнь Крона по своим симптомам напоминает:
- Сальмонеллез, дизентерию, другие кишечные инфекции.
- Острый аппендицит. Боли внизу живота как при болезни Крона. Прогноз жизни пациента напрямую зависит от своевременного врачебного реагирования.
- Хронические инфекционные процессы в малом тазу.
- Непереносимость глютена (целиакия). Глютен содержится в пшенице, ржи, ячмене и вызывает воспаления в тонком кишечнике, диарею и ярко-выраженный недостаток витаминов. Целиакия – это мультифакториальное заболевание.
- Энтерит и неязвенный колит в хронической форме.
- Неспецифический язвенный колит. Диарея возникает чаще, а болевой синдром в области живота выражен меньше, чем при болезни Крона. Вероятность появления фистул, стриктур, свищей ниже. При язвенном колите эндоскопия выявляет менее обширные участки поражения кишечника.
- Системные заболевания: красная волчанка и склеродермия (болезнь соединительной ткани).
- Синдром раздраженного кишечника (СРК или слизистый колит). Характеризуется: диареей, запором, болевым синдромом в области живота. При слизистом колите не происходит воспаления, кровотечение и лихорадка отсутствуют.
- Онкологические заболевания кишечника.
В случае ярко-выраженной симптоматики со стороны кишечника, проще всего диагностировать болезнь Крона. Лечение назначается незамедлительно, значительно увеличивая шансы пациента на выздоровление. Неявные признаки, такие как лихорадка, повышение температуры тела и гиповитаминоз, косвенно указывающие на болезнь Крона, замедляют диагностику.
Лечат болезнь Крона при помощи базисной терапии, которая чаще всего представляет собой иммуносупрессивные препараты: кортикостероиды, цитостатики и разнообразные способы экстракорпоральной детоксикации.
В современной медицине нет таких медикаментов и средств, способных полностью избавить человека от болезни Крона. Лечение пациента с таким недугом направлено на:
- облегчение общего состояния организма больного;
- уменьшение болевого синдрома;
- устранение диареи;
- остановку кровотечений;
- пополнение организма питательными веществами.
Для достижения результатов применяют медикаментозные, хирургические способы. Наибольший эффект достигается комбинацией методов. Определение способа лечения зависит от реакции организма на препараты и манипуляции, от локализации болезни, остроты ее протекания и от степени усугублении течения заболевания.
Для лечения болезни Крона препаратами используются такие медикаментозные средства:
- Уменьшить воспаление помогают кортикостероиды.
Также такие средства дают иммуномодулирующий эффект. В зависимости от скорости развития заболевания, может быть назначена большая доза препарата, затем его количество постепенно снижают. Кортикостероиды на клеточном уровне подавляют преимущественно Т-хелперный иммунный ответ. Пациентам, у которых часто обостряется болезнь Крона, препараты кортикостероидной группы должны назначаться с особой осторожностью, учитывая хронические заболевания и опасность побочных эффектов.
- Цитостатики оказывают иммуносупрессивное действие.
Такие препараты существенно подавляют кальциевый обмен и синтез нуклеотидов.
- Методы экстракорпоральной детоксикации (разрушение и обезвреживание).
В данном случае часто применяют плазмаферез. Такой способ лечения удаляет антитела и различные циркулирующие иммунные комплексы. Оказывают иммуномодулирующее действие.
- Если у больного наблюдаются инфекционные осложнения, прописывают антибиотики.
После постановки диагноза болезнь Крона, препараты назначаются в соответствии с особенностями организма пациента, с учетом возможных аллергических реакций и сопутствующих заболеваний. Учитывается возраст больного.
При болезни Крона народного лечения, которое могло бы устранить заболевание, не существует. Ни одно из известных средств альтернативной медицины не может устранить болезнь, но зато может значительно ухудшить течение заболевания.
Из всех заболеваний ЖКТ одним из самых серьезных является болезнь Крона. Народное лечение с использованием экстрактов и настоек трав в данном случае не применяется. Следует четко соблюдать прием медикаментов, назначенных врачом.
Как исключение из правил, для устранения некоторых симптомов болезни Крона, народное лечение может быть применено, например, в виде полоскания для горла при язвенных поражениях ротовой полости. Пациенту необходимо помнить, что при постановке диагноза болезнь Крона, народное лечение должно носить исключительно вспомогательный характер. Гомеопатические препараты, как и народные средства медицины не могут быть рекомендованы для лечения болезни Крона.
В случае прогрессирования заболевания и слабой эффективности медикаментозного лечения, назначается оперативное вмешательство. Показаниями для операции являются:
- перианальные проявления;
- кишечная непроходимость, частичная или полная;
- появление внекишечных симптомов;
- перфорация, абсцессы;
- другие опасные для здоровья пациента причины.
При болезни Крона операция не является крайней необходимостью. Гранулематозное воспаление может дать о себе знать в любом отделе кишечника или даже в желудке. При болезни Крона операция должна быть направлена на устранение осложнений. Если не получается улучшить качество жизни больного с помощью медикаментов, в 70% случаях назначается операция. В зависимости от локализации воспаления, при помощи хирургии может быть вскрыт парапроктит (гнойное воспаление тканей).
В острой стадии заболевания (для предотвращения возможных рецидивов) в послеоперационный период назначается интенсивная терапия медикаментозными противовоспалительными средствами.
Рубцовый стеноз является одним из основных показаний к операции при болезни Крона. Наличие воспаления в одном из отделов кишечника приводит к его сужению, которое при невосприимчивости к медикаментозному лечению может трансформироваться со временем в рубцовый стеноз. При такой ситуации производится резекция (иссечение) воспаленного участка.
Под видом острого аппендицита у пациента может развиваться одна из форм болезни Крона – терминальный илеит. В таком случае выполняется резекция пораженного отдела тонкого кишечника, иначе возникнет риск кишечной непроходимости. Поражения толстого кишечника могут характеризоваться сегментарным колитом, язвами, фистулами и трещинами. Хирургическое вмешательство назначается в том случае, когда консервативное лечение не принесло никаких результатов.
Особенно типичны для болезни Крона – свищи, сформированные в брюшной полости, убрать который без операции практически невозможно. В случае постановки диагноза болезнь Крона, операция при поражении толстой кишки может включать в себя колэктомию (частичное или полное удаление толстой кишки). Назначается интраоперационная биопсия, направленная на исключение диагноза «злокачественная опухоль».
По статистике, хирургическому вмешательству подвергаются 60% пациентов, у которых зафиксирована болезнь Крона. Операция при таком заболевании может проводиться в несколько этапов на протяжении нескольких лет. Главное для хирурга – оставить максимально возможную длину кишечника пациента. Для эффективности лечения необходимо проводить противорецидивную терапию, направленную на снижение острых случаев воспалительных процессов в кишечнике.
Хирургическое вмешательство при болезни Крона не является средством, гарантирующим облегчение течения заболевания. В 2/3 случаев после операции наступает длительный период ремиссии, характеризующийся уменьшением приема медицинских препаратов.
Диагностированием болезни Крона и выбором вариантов лечения занимается гастроэнтеролог. Он направляет пациента на исследования, проводит осмотр. После получения результатов обследования, гастроэнтеролог решает, какое лечение необходимо при данной патологии. Определяя, на какой стадии находится болезнь Крона, прогноз жизни пациента во многом будет зависеть от терапии.
Для получения подробных сведений, может потребоваться консультация других специалистов:
- Иммунолога. Для выявления всех нарушений работы иммунной системы.
- Нефролога. При подозрении на развитие мочекаменной болезни и заболеваний почек.
- Гематолога. Для определения необходимости в переливании препаратов крови пациенту с анемией.
- Инфекциониста. При наличии симптомов, указывающих на инфекции, а также при выделении патогенной флоры в анализах кала.
- Дерматолога. Для лечения кожных заболеваний.
Для оперативного вмешательства необходима консультация висцерального хирурга. Чем больше врачей-специалистов будет заинтересовано в лечении болезни Крона, тем больше шансов, что прогноз жизни пациента будет иметь положительную динамику.
Говорить о прогнозе при болезни Крона можно лишь после полноценной диагностики состояния пациента.
Только при тяжелом характере поражений, есть возможность получить по причине болезни Крона инвалидность. Для этого необходимо пройти специальную комиссию, направление на которую выписывает лечащий врач. В зависимости от скорости прогрессирования болезни Крона инвалидность может быть I, II, III группы:
- III группа инвалидности: редкие обострения заболевания (несколько раз в год), незначительные боли и снижение веса, анемия выражена средне, поражены только тонкая или толстая кишка. Что касается нарушения трудоспособности, то в данном случае говорят о первой степени, также как и об ограничениях способности к самообслуживанию.
- Инвалидность II группы присваивается, если поражены сразу толстая и тонкая кишки, пациента мучают постоянные боли, диареи, образовались свищи, тяжелая анемия. Прослеживается нарушение нормального функционирования кишечника и снижение веса.
- I группа присваивается при падении веса на 30% и более, развитии эндокринологических проблем, сердечной недостаточности и гиповитаминоза. Если весь кишечник полностью поразила болезнь Крона, инвалидность может быть присвоена. Комиссия учтет поражения желез внутренней секреции, а также степень снижения способности к самообслуживанию.
В случае острого протекания болезни Крона, прогноз развития онкологической опухоли в месте заболевания, имеет высокую вероятность. Риск развития онкологии может быть высоким лишь у некоторых пациентов, что связано с активностью аутоиммунного процесса и видом проводимой медикаментозной терапии. Такие иммунносупрессивные препараты как азатиоприн и метотрексат обладают канцерогенным эффектом.
Выявить онкологию кишечника можно с помощью колоноскопии. Проводить ее чаще всего разрешается только в стадии ремиссии. Эндоскопическое исследование назначается пациентам с предраковыми заболеваниями кишечника, а также тем, кто страдает болезнью Крона. Прогноз жизни может быть более благоприятным, если регулярно проходить обследования и консультироваться у компетентного врача.
Постоянные боли в животе необъяснимой этиологии могут говорить о необходимости проведения колоноскопии, особенно если их причина ранее не была выявлена ни одним из методов диагностики.
Бытует мнение, что болезнь Крона спровоцирована неправильным питанием. Действительно, диета при болезни Крона помогает облегчить некоторые симптомы, однако, научных доказательств прямой связи между заболеванием и неправильным питанием нет. Правильно подобранный рацион может помочь восполнить организм необходимыми полезными веществами, приглушить некоторые симптомы, оказать заживляющее действие на воспаленные участки кишечника.
Диета при болезни Крона не может носить универсальный характер, так как степень развития заболевания и место локализации воспаления у каждого пациента индивидуальны. У больного в течение времени симптомы болезни Крона могут меняться. Питание приемлемое для одного пациента для другого может быть пагубным. Конкретные рекомендации по питанию может дать лишь лечащий врач на основании наблюдений и исследований. Правильное изменение рациона часто оказывает благотворное влияние на организм пациентов, особенно в период обострения болезни.
Диета при болезни Крона может быть:
Подходит пациентам с задержкой роста или со сниженным, вследствие заболевания, весом.
Используется для пациентов, проходящих гормональное лечение. Уменьшение количества соли позволяет лучше выводить излишки жидкости из организма.
Назначается пациентам с непереносимостью лактозы. Диета исключает употребление молочных продуктов.
Направлена на устранение кишечной непроходимости.
- Низкожировая диета при болезни Крона
предназначена для пациентов, у которых воспалительные процессы сосредоточены в тонком кишечнике, всасывание жиров в котором затруднено.
Поскольку всасывание питательных веществ в кишечнике происходит не в полном объеме, в организме пациента наблюдается нехватка цинка, витамина В12, фолиевой кислоты, магния, железа. Необходимо назначение витаминных комплексов, восполняющих нехватку витаминов и микроэлементов.
У пациентов, которым поставлен диагноз болезнь Крона, прогноз на обострение или ремиссию заболевания зависит от соблюдения нескольких правил:
- дробное питание;
- отказ от жареной и жирной пищи, которая может спровоцировать диарею и газообразование;
- при непереносимости лактозы убрать из рациона молочные продукты;
- ограничить употребление соли, специй, продуктов, богатых волокнами, газированных напитков;
- основа рациона – нежирное мясо и рыба, макароны, фрукты (приготовленные без кожуры);
- ограничить употребление бобовых, чеснока, болгарского перца и грибов;
- приветствуется употребление крупяных блюд, кроме перловки, пшена и кукурузной крупы;
- яйца, сваренные вкрутую, запрещены, лучше употреблять омлеты или яйца «всмятку».
В помощь врачу пациент может вести дневник питания, в который будет записывать свое дневное меню и реакцию организма на тот или иной продукт. Проанализировав записи, врач может скорректировать питание, исключив отдельные продукты.
Течение болезни напрямую зависит от образа жизни, который ведет пациент. Приветствуются занятия физкультурой, прогулки, правильное питание. Необходимо отказаться от курения и приема алкоголя. Для тех, кому поставлен диагноз болезнь Крона, прогноз дальнейшего состояния зависит от совместных усилий врача и пациента.
Из-за неясности этиологии болезни Крона однозначно предупредить заболевание возможно. Именно поэтому все профилактические мероприятия сводятся к своевременному обнаружению проблемы и предупреждению рецидивов.
Профилактика обострений болезни Крона включает в себя правильное питание, здоровый образ жизни, предупреждение инфекций. Необходимо укреплять нервную систему, высыпаться, чередовать физическую активность и полноценный отдых.
источник