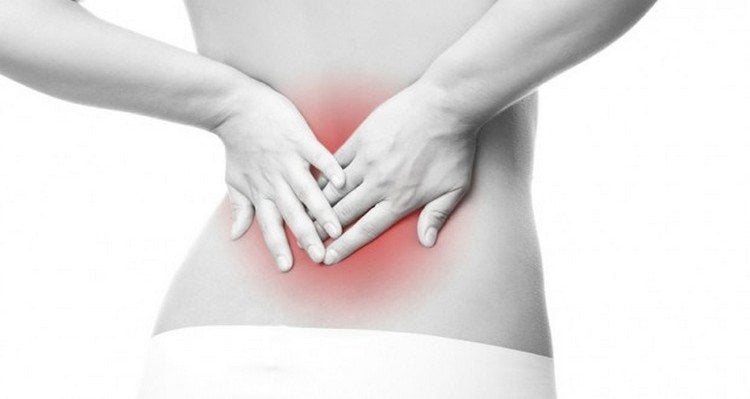
Жжение в пояснице – признак определённого заболевания, не всегда в области опорно-двигательного аппарата. Подобное клиническое проявление может быть следствием болезней желудочно-кишечного тракта, нервной системы и малого таза.
Лечение, в этом случае, может быть как консервативное, так и радикальное — программа терапии будет полностью зависеть от первопричинного фактора. Для определения этиологии требуется проведение лабораторных и инструментальных методов исследования. Самолечение недопустимо, так как это чревато развитием серьёзных осложнений.
Чувство жжения в пояснице может быть обусловлено заболеваниями в области таких систем и органов организма:
- опорно-двигательный аппарат;
- сердечно-сосудистая система;
- органы малого таза;
- ЖКТ;
- болезни периферической нервной системы.
Кроме этого, ощущение жжения в пояснице у женщин может присутствовать при беременности. В таком случае подобное клиническое проявление не всегда следует расценивать как проявление патологического процесса, однако консультация у врача обязательна.
Среди этиологических факторов со стороны ЖКТ следует выделить такие заболевания:
К заболеваниям органов малого таза, в клинической картине которых присутствует этот симптом, следует отнести:
Нужно отметить, что со стороны заболеваний органов малого таза у мужчин такой симптом проявляется крайне редко.
К заболеваниям опорно-двигательного аппарата и периферической нервной системы, которые могут выступать этиологическими факторами, относятся:
Кроме этого, причинами жжения в спине могут выступать инфекционные и метаболические заболевания, авитаминоз и травмы. Точную причину проявления такого клинического признака может установить только врач путём соответствующих диагностических мероприятий.
Если чувство жжения в позвоночнике обусловлено заболеваниями опорно-двигательного аппарата, то может присутствовать следующая клиническая картина:
- скованность в движениях, которая наиболее интенсивно проявляется в утреннее время или после длительного пребывания в полном покое;
- мышечная слабость;
- скованность в движениях, которые по мере усугубления патологического процесса могут становиться более интенсивными;
- боль в суставах;
- ощущение холода в пальцах нижних и верхних конечностях;
- тремор конечностей;
- местное повышение температуры, припухлость и покраснение кожных покровов;
- мышечная контрактура;
- резкие боли, которые могут пронизывать спину то слева, то справа, с иррадиацией в ногу;
- проблемы с потенцией у мужчин.
При недугах сердечно-сосудистой системы жжение в области поясницы будет сопровождаться такими признаками:
Если ощущение жжения в области поясницы обусловлено заболеваниями со стороны мочеполовой системы у женщин, то возможно проявление такой симптоматики:
- частые позывы к мочеиспусканию, которые не всегда приносят облегчение, зуд и жжение;
- нарушение менструального цикла;
- боль, ощущение тяжести в области паха;
- наличие крови в моче;
- выделения стороннего характера;
- отеки;
- нарушение цикла сна;
- возможны высыпания в области наружных половых органов;
- слабость, пониженная работоспособность;
- периодическое повышение температуры;
- неприятные ощущения во время полового акта;
- жжение в пояснице может сопровождаться болью в спине;
- ощущение тяжести в области правого подреберья.
Надо отметить, что ввиду анатомических особенностей, заболевания со стороны мочеполовой системы возникают чаще, чем у мужчин.
Также проявление этого признака может присутствовать при недугах со стороны желудочно-кишечного тракта, что будет сопровождаться характерной симптоматикой:
- изменение акта дефекации – длительные запоры могут чередоваться приступами диареи;
- боль в животе, локализация и характер которой будет зависеть от первопричинного фактора;
- тошнота, часто с последующей рвотой;
- изжога, отрыжка воздухом или с неприятным запахом;
- неприятный привкус во рту;
- снижение аппетита, вследствие чего может наблюдаться потеря веса.
Если жжение в области поясницы обусловлено заболеваниями периферической системы, то возможно присутствие следующей клинической картины:
- жжение в пояснице часто сопровождается болью в спине жгучего, резкого характера;
- боль в сердце, которая не стихает после приёма нитроглицерина;
- ограниченность движений;
- слабость мышц, онемение в нижних конечностях;
- покраснение кожи в области проявления болевого синдрома и местное повышение температуры;
- высыпания на коже, в случае инфекционной природы заболевания (при опоясывающем лишае);
- общее ухудшение самочувствия.
Также проявление подобного клинического признака не исключается при различного рода травмах, чрезмерных физических нагрузках. В таком случае жжение будет сопровождаться болью в поражённой области, могут присутствовать кровоподтёки и припухлость. Определить точную этиологию проявления этого симптома у мужчин или женщин может только квалифицированный медицинский специалист посредством проведения необходимых диагностических мероприятий.
Диагностические мероприятия будут зависеть от текущей клинической картины и собранного анамнеза во время первичного осмотра. В этом случае может понадобиться консультация таких узкоквалифицированных медицинских специалистов:
Для определения провоцирующего фактора может потребоваться проведение таких лабораторно-инструментальных методов обследования:
- общий клинический анализ крови и мочи;
- биохимический анализ крови;
- КТ, МРТ;
- УЗИ органов брюшной полости и мочеполовой системы;
- эндоскопические исследования желудочно-кишечного тракта;
- рентгенография грудной клетки;
- ЭКГ.
Также нужно отметить, что программа диагностики будет зависеть от текущей клинической картины и собранного анамнеза во время первичного обследования.
В этом случае, лечение может осуществляться как консервативными, так и радикальными методами лечения, общей программы терапии нет.
Медикаментозное лечение может включать в себя приём следующих препаратов:
- антибиотики, если установлена инфекционная природа заболевания;
- нестероидные противовоспалительные;
- обезболивающие;
- миорелаксанты.
Также больному могут назначить постельный режим с иммобилизацией болезненной области.
Кроме медикаментозного лечения, могут назначаться физиотерапевтические процедуры:
- иглоукалывание;
- рефлексотерапия;
- УВЧ;
- магнитотерапия.
Для снятия болевых ощущений может назначаться курс мануальной терапии, лечебный массаж и ЛФК.
Если причиной подобного клинического проявления установлено гастроэнтерологическое заболевание, то назначается соответствующая медикаментозная терапия с обязательной диетой.
Также не исключение операбельное вмешательство в том случае, если устранение первопричинного фактора невозможно консервативными методами терапии.
Относительно этого случая сложно выделить целенаправленные методы профилактики, так как это симптом неспецифического характера, а не отдельное заболевание. Свести к минимуму вероятность этого клинического проявления можно при условии соблюдения таких профилактических рекомендаций:
- только умеренные физические нагрузки;
- своевременное устранение инфекционных заболеваний;
- исключение травм опорно-двигательного аппарата.
Также следует соблюдать профилактические мероприятия относительно заболеваний, которые входят в этиологический перечень. Кроме этого, целесообразно проходить медицинский осмотр у узкоквалифицированных врачей в целях профилактики.
источник
Жгучая боль в пояснице – следствие одной из многих болезней позвоночника. Пациент обращает внимание на дискомфорт и болевые ощущения. Чаще всего причина кроется у женщин в гормональных заболеваниях, а у мужчин это нарушение функциональности опорно-двигательного аппарата. Характер болей: периодический, поэтому пациенты часто обращаются к врачу, только когда ситуация запущена. Болевые ощущения могут сами пропадать и возвращаться, легко переходя в хроническую стадию. От чего возникает ощущение жжения в пояснице, каковы причины?
Почему возникает жжение? Факторов и предпосылок возникновения болей и жжения в пояснице много. Они носят внешний и внутренний характер, иногда свидетельствуя не о локальных проблемах, а о системных нарушениях во всём организме.Причина болей кроется в следующих болезнях:
- Патологии мочевыделительной системы. Характер жжения: ноющий, локализуется справа, возможны спазмы;
- Болезни почек. Характер жжения в поясничном отделе позвоночника – сильные приступы с продолжительностью в несколько минут. У пациента повышается температура, меняется цвет мочи;
- Язва желудка. Ощущение жжения в области поясницы постоянное, возможен жар после того, как пациент принимает пищу. Если человек придерживается правильного рациона и живёт по распорядку дня, то болевые ощущения уходят;
- Неврологические патологии. Основной симптом невралгии: неприятные ощущения и наличие жжения в пояснице. Локализуется боль с правой или с левой стороны. Она становится сильней при вдохе, не успокаивается в любое время суток;
- Проблемы с сердцем. Боль и жжение преследует пациента, когда есть болезни сердечно-сосудистой системы;
- Жжение в пояснице возникает по такой причине, как радикулит и наличие хондроза в одном из отделов позвоночника. Болевые ощущения отдают в ноги.
На приёме доктор беседует с больным, слушает его жалобы, осматривая пациента. Горит спина в основном из-за проблем с позвоночником, но следует учитывать особенности проявлений индивидуально у каждого больного. Важен характер боли (хроническая или острая), ощущения (жжёт, колет, дёргает, тянет, стреляет), локализация (грудь, поясница, плечи), характер распространения (локальное месторасположение или отдаёт в конечности, пах, живот), усиливается ли она при движении, кашле и т. д. Все эти факторы и проявления облегчают врачу постановку диагноза.
- Советуем почитать: почему болит спина при вдохе
Печет поясницу при дистрофических изменениях в позвонках, в хрящевой ткани, при воспалительных процессах. Например, при хондрозе происходят изменения в дисках, суставной ткани, нервных волокнах, мышечной ткани. Прогрессирующее заболевание отражается на двигательной активности человека.
Кроме жжения, пациент чувствует онемение, «мурашки», покалывание, теряется чувствительность, мышцы слабеют и атрофируются. Нередко возникает зуд. Когда печёт спину, то врач при пальпации чувствует мышечный тонус, боль в некоторых точках (участках), сглаживание анатомических изгибов позвоночника. Если болит и жжёт в поясничном отделе, то, как правило, у человека возникают проблемы с ходьбой.
- Читайте также: причины болей в пояснице у мужчин
Гореть поясница может при пиелонефрите, гломерулонефрите, мочекаменной болезни. Кроме этого симптома, врач чувствует боли, частые позывы к мочеиспусканию. Моча меняет прозрачность, цвет, в ней возможно наличие крови. Количество мочи тоже меняется. Пациент нередко ощущает повышение температуры, его кожные покровы отекают, давление повышается. При движении камней в почках начинаются колики. Если вовремя не лечить, то болезнь переходит в хроническую почечную недостаточность с нарушением функциональности. Ткани пациента отекают, зудят, развивается анемия, функции других внутренних органов нарушаются.
Жечь в поясничном отделе может из-за патологий дыхательных органов. Это пневмония, плеврит. Кроме жжения, пациент жалуется на кашель, гнойную мокроту, одышку. Происходит это одновременно с повышением температуры. При плеврите, если пациент переворачивается на спину, ложась на поражённый участок, боли слабеют. При прослушивании врач выявляет хрипы и затруднённое дыхание. Боль локализуется в нижнем секторе грудного отдела, отдавая в спину и поясницу.
- Советуем почитать: температура и боль в пояснице
Жечь в спине и в пояснице может при болезнях желудочно-кишечного тракта, например, при язве желудка, панкреатите, колите, гастрите. Кроме этого симптома, пациенту не хочется есть, его тошнит, может рвать. Возникает метеоризм, возможно появление диареи или запор. Неприятные ощущения развиваются после приёма еды пациентом. Кроме того, холецистит проявляет себя желтухой, светлым калом и зудом. Зудеть может в любом участке кожи.
- Читайте также: после еды болит спина
При жжении в поясничном отделе пациенткам следует обратить внимание на здоровье своей половой сферы. Чаще всего оно бывает при воспалительном процессе при эндометрите придатков, аднекситах и других болезнях. Но нельзя исключать наличие внематочной беременности. Болеть может при начинающемся выкидыше. Болевые ощущения и жжения локализуются внизу живота, отдают в поясницу. Кроме этих симптомов, происходит сбой менструального цикла, выделения, пациентку лихорадит. Воспаления, если их не лечить быстро переходят в область брюшины и возникает перитонит, а сама патология вызывает маточные кровотечения.
Боль со жжением поясницы возникает, когда поражаются нервы между рёбрами. Это заболевание инфекционное и легко передаётся. В организме вирус «спит» долгое время в нервных ганглиях, а когда падает иммунитет из-за стресса или после охлаждения, то болезнь стремительно развивается.
Первоначально проявлений на коже нет, но с развитием болезни начинается отёк, пузырьки и покраснение. Если больной их расчёсывает, то они лопаются, образуются эрозии, со временем эрозивные поверхности закрываются корочки. После осмотра врач направляет пациента на дополнительные анализы и прописывает больному индивидуальное лечение, зависящее от конкретного заболевания.
comments powered by HyperComments
Очень часто пациенты приходят к врачу, жалуясь на определенные проблемы со спиной. Это становится реальностью для представителей различных возрастных и социальных групп – болезни не щадят никого. Развиваясь остро или хронически, патологические процессы, так или иначе, заставляют обратить на себя внимание и искать способы для восстановления здоровья. Боль и жжение в спине становятся невольными спутниками, от которых каждый желает поскорее избавиться. Но прежде чем планировать лечебные мероприятия, нужно установить диагноз, определив, почему возникают неприятные ощущения.
ВАЖНО ЗНАТЬ! Единственное средство от болей в спине, которое действительно лечит, а не снимает симптомы, более того рекомендовано врачами! …
Происхождение болевых ощущений в области спины очень разнообразно. Невозможно выделить какую-то одну причину, ведь в повседневной жизни организм человека подвергается воздействию множества неблагоприятных факторов. Они имеют как внешний, так и внутренний характер, способствуют развитию не только локальных, но и системных нарушений.
Боли в спине (дорсалгия) часто обусловлены вертеброгенными причинами. Заболевания позвоночника приводят к мышечному спазму и сдавлению нервных корешков, что и ощущается в виде жжения. Это возможно при таких патологических состояниях:
- Остеохондрозе.
- Межпозвонковых грыжах.
- Спондилоартрозе.
- Стенозе позвоночного канала.
- Искривлениях: сколиозе, кифозе или лордозе.
- Травмах.
- Опухолях.
Раздражение нервных волокон и окончаний также становится причиной зуда – тягостного ощущения, имеющего общие с болью патофизиологические механизмы. Наряду со жжением в области спины, он доставляет немало неприятностей пациентам с заболеваниями позвоночного столба.
Вертеброгенные нарушения становятся наиболее распространенным фактором возникновения боли в спине. Поэтому в первую очередь нужно проверить состояние позвоночника.
Но дорсалгия может иметь совершенно иной источник. Нередко боль приобретает отраженный характер, распространяясь из внутренних органов в определенные участки кожи по типу висцеро-кутанного рефлекса (зоны Захарьина-Геда). Поэтому жжение в спине может возникнуть и в следующих случаях:
- Заболевания почек.
- Патология легких и плевры.
- Болезни пищеварительной системы.
- Гинекологические проблемы.
Патология периферических нервов тесно связана с проблемами в опорно-двигательной системе. Например, межреберная невралгия довольно часто выявляется у пациентов с остеохондрозом и дисковыми грыжами. Но порой это обусловлено другими механизмами. Метаболическая природа плекситов, моно- и полиневритов связана с болезнями эндокринной системы (сахарный диабет, гипотиреоз), различными интоксикациями, авитаминозами, инфекционными (опоясывающий герпес) или онкологическими заболеваниями.
Кроме того, боли в пояснице часто беспокоят женщин во время вынашивания ребенка, что связано с возрастающей нагрузкой на позвоночник и гормональными сдвигами. Повышение уровня эстрогенов в организме также становится причиной зуда беременных.
Чтобы узнать, почему появляется жжение в области спины, необходимо обратиться к врачу. А специалист скажет, какие мероприятия следует провести.
Опрашивая пациента, врач прежде всего оценивает характер жалоб. Они же являются субъективными симптомами патологии. А объективные признаки устанавливаются на основании клинического осмотра.
Основным проявлением заболеваний позвоночника и внутренних органов считается боль. Она является универсальным сигналом о неполадках в организме, но у каждого пациента обладает определенными особенностями, поэтому и требует детального рассмотрения. Характерные черты боли таковы:
- Клиническая форма: острая или хроническая.
- Субъективное ощущение: колющая, тянущая, жгучая, стреляющая, ноющая.
- Локализация: в области грудного или поясничного отдела позвоночника, в подреберье или боку.
- Распространенность: локальная или иррадиирующая в грудную клетку, живот, нижние конечности.
- Интенсивность: от легкой до выраженной.
- Связь с внешними факторами: усиливается при движениях туловищем, глубоком дыхании, кашле и др.
При некоторых состояниях присоединяются другие расстройства чувствительности, среди которых следует отметить зуд. Вообще, сопутствующие симптомы имеют не меньшее, а иногда и определяющее значение в клинической картине заболеваний, позволяя поставить верный диагноз.
Дорсалгия часто обусловлена дегенеративно-дистрофическими, травматическими, воспалительными или другими изменениями в структурах позвоночного столба. При остеохондрозе, как наиболее распространенном заболевании осевого скелета, наблюдают изменения в хрящевых дисках, суставах, периферических нервах, связках и мышцах спины, что является причиной боли и отражается на физической активности пациента. Появляются симптомы радикулопатии:
- Онемение, покалывание, жжение, «ползание мурашек».
- Снижение кожной чувствительности.
- Изменение выраженности сухожильных рефлексов.
- Снижение мышечной силы.
Иногда в структуру сенсорных расстройств входит зуд, который может быть легким или становиться практически нестерпимым. Если горит спина из-за проблем с позвоночником, то при осмотре и пальпации можно заметить мышечное напряжение, болезненность паравертебральных точек, сглаженность физиологических изгибов. Движения туловищем резко ограничены, при поражении поясницы затруднена ходьба.
Жжение в позвоночнике становится частым симптомом остеохондроза или других заболеваний осевого скелета.
Если горит поясница, то нужно рассмотреть возможность патологии выделительной системы: пиело- или гломерулонефритов, мочекаменной болезни. Воспаление почек или появление конкрементов становится причиной довольно характерной клинической картины. Она состоит из следующих симптомов:
- Боли в поясничной области.
- Дизурические расстройства: рези, жжение, зуд при мочеиспускании.
- Изменение характера мочи: мутность, кровянистый оттенок, уменьшение или увеличение количества.
При пиелонефритах повышается температура тела, а гломерулонефрит имеет проявления в виде отеков и артериальной гипертензии. Мочекаменная болезнь часто характеризуется признаками почечной колики, когда камни препятствуют нормальной уродинамике.
Исходом различных хронических заболеваний становится почечная недостаточность, при которой существенно страдает функция органа. Это проявляется отеками, кожным зудом, анемией, а также нарушениями в других системах организма.
Жжение в спине может появиться у пациентов с заболеваниями дыхательной системы. Прежде всего речь идет о крупозных пневмониях и плевритах. При этом боли в области грудного отдела сопровождаются другими признаками воспалительных изменений:
- Сухим или влажным кашлем.
- Появлением мокроты: гнойной, со ржавым оттенком.
- Одышкой.
- Повышением температуры.
Характерной особенностью плеврита является ослабление боли в положении пациента лежа на стороне поражения. При аускультации и перкуссии определяют хрипы, ослабление дыхания, притупление звука над очагом воспаления.
Заболевания легких и плевры нередко проявляются болевыми ощущениями в нижних отделах грудной клетки, которые распространяются в спину.
Отраженный болевой синдром – характерный спутник патологии различных отделов пищеварительной системы. Жжение в спине может возникнуть при язвенной болезни, панкреатите, холецистите или колите. Практически при каждом заболевании будут присутствовать явления диспепсии:
- Снижение аппетита.
- Тошнота.
- Рвота.
- Метеоризм.
- Нарушения стула.
Они имеют явную связь с приемом пищи и определенными диетическими погрешностями. Калькулезный холецистит можно предположить по характерным признакам нарушения оттока желчи: желтухе, осветлению кала, кожному зуду. Последний наблюдается в различных участках тела, в том числе и на спине.
Если горит поясница, то нельзя исключать и заболевания женской половой сферы. Как правило, следует думать о воспалительной патологии (аднекситах, эндометритах), но боли могут возникать и при внематочной беременности, самопроизвольном аборте или апоплексии яичника. Они часто отдают в низ живота и сопровождаются следующими признаками:
- Нарушения менструального цикла.
- Выделения из половых путей.
- Лихорадка.
Воспалительные процессы могут привести к распространению инфекции на брюшину и развитию перитонита, а острая акушерская патология нередко сопровождается внутренним кровотечением.
Если у женщины появилось жжение в пояснице, то диагностический поиск обязательно должен включать гинекологическую и акушерскую патологию.
Жгучие боли и зуд в области грудной клетки являются частыми признаками герпетического поражения межреберных нервов. Это состояние относится к инфекционной патологии, а значит, характеризуется контагиозностью (заразностью). Вирус длительное время может находиться в спящем состоянии в нервных ганглиях, а при снижении общей реактивности организма (переохлаждении, стрессах) запускает развитие болезни.
Сначала кожные проявления отсутствуют, но в определенный момент появляется покраснение, на фоне которого возникают пузырьки, заполненные прозрачным содержимым (везикулы). При расчесывании они лопаются, обнажая под собой эрозивную поверхность, которая со временем заживает с образованием корочки.
После клинического обследования врач назначает процедуры дополнительной диагностики, перечень которых будет зависеть от предполагаемой патологии. Получив результаты исследований, он формирует соответствующую лечебную программу для каждого пациента.
источник
Жжению в пояснице нередко сопутствуют постоянные или эпизодические болезненные ощущения, отечность, скованность движений по утрам. Причины дискомфорта в нижней части спины редко бывают физиологичными. В большинстве случаев он обусловлен постепенно развивающейся патологией. Избавиться от болей в пояснице возможно только одним способом — устранением причины ее появления. После проведения комплекса диагностических мероприятий врачи сразу начинают лечение. Это позволяет остановить вовлечение в патологию здоровых тканей и органов.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Жжение не обязательно является клиническим проявлением заболеваний, поражающих сегменты пояснично-крестцового отдела позвоночника. Это неприятное ощущение может быть отраженным. То есть его источник находится в каком-либо внутреннем органе, иннервируемом общим с поясницей нервным сплетением. Поэтому при его повреждении жжение ощущается в нижней части спины.
Жжение возникает на начальной стадии развития пояснично-крестцового остеохондроза. Для этой дегенеративно-дистрофической патологии 1 степени тяжести характерно бессимптомное течение. О происходящих изменениях в структуре межпозвонковых дисков свидетельствуют слабый хруст и жжение, обычно принимаемое человеком за банальное мышечное перенапряжение.
Подобное ощущение сопровождает и другие, острые и хронические вялотекущие заболевания:
- межпозвоночная грыжа. Деструктивные изменения в поясничном отделе провоцируют протрузию — выпячивание дисков. При отсутствии врачебного вмешательства патология прогрессирует, становится причиной формирования грыжи. Кроме болей, локализованных в пояснице, наблюдается чувство «ползания мурашек», жжения, покалывания;
- сколиоз, или стойкое искривление позвоночника вбок относительно своей оси. Для стабилизации позвоночных сегментов во время движения, перераспределения нагрузок на отделы позвоночника начинает повышаться мышечный тонус. Жжение является первым симптомом гипертонуса скелетной мускулатуры;
- ишиас. Причиной невралгии седалищного нерва становятся переохлаждение, значительные физические нагрузки, различные воспалительные патологии. Жжение сопровождает острые поясничные боли, усиливающиеся даже при чихании и кашле. Оно свидетельствует о снижении чувствительности и расстройстве иннервации;
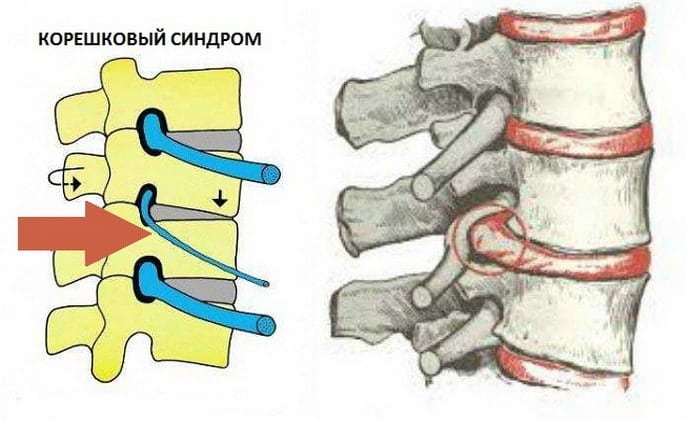
- радикулит. Патология поражает корешки спинного мозга, вызывая моторные, вегетативные и болевые нарушения. Ощущения жжения, покалывания и онемения указывают на развитие корешкового синдрома из-за сформировавшейся межпозвоночной грыжи.
Жжение может спровоцировать поражение непосредственно кожных покровов. Оно особенно характерно для опоясывающего лишая. Заболевание возникает из-за активизации герпесвирусов на фоне снижения иммунитета.
При наличии травм на коже в области поясницы жжение появляется практически всегда. Оно сопровождает термические, химические, лучевые ожоги, обморожения. Жжение возникает на этапе восстановления эпидермальных слоев после проколов, порезов, царапин.
Дискомфортное ощущение характерно и для закрытых травм. При падениях, ушибах, сильных ударах повреждаются мышцы, связки, сухожилия. Из разорванных сосудов кровь выливается в подкожную клетчатку, образуя гематомы, воспалительные отеки. Любое из этих повреждений может привести к появлению жжения.
Общность иннервации объясняет жжение в пояснице на фоне развившихся патологий желудочно-кишечного тракта. Обычно такое состояние характерно для гиперацидных, эрозивных гастритов, язвы желудка и двенадцатиперстной кишки. Но намного чаще неприятное ощущение провоцируют заболевания органов мочевыделительной системы:
- острая или хроническая почечная недостаточность;
- пиелонефрит;
- геморрагический цистит;
- гломерулонефрит;
- расстройство функционирования надпочечников.
Обострения эндокринных заболеваний также приводит к жжению, причем в различных частях тела. Прогрессирование диабета происходит с постепенным вовлечением в патологию нервной системы. Жжение в пояснице — результат снижения чувствительности, нарушения передачи нервных импульсов.
Жжение более характерно для воспалительных и дегенеративных заболеваний пояснично-крестцового отдела позвоночника. В их клинической картине также присутствуют тугоподвижность, утренняя отечность, снижение мышечной силы. А ведущий признак — боль. Она слабая на этапе ремиссии, тянущая, ноющая, как бы отдаленная. Во время рецидивов человек страдает от острых болей, усиливающихся при наклонах или поворотах корпуса.
Симптоматика патологий, поражающих органы малого таза или расположенные в брюшине, другая:
- воспалительные поражения органов мочевыделения — расстройство мочеиспускания, боли внизу живота, рези и жжение во время опорожнения мочевого пузыря;
- заболевания ЖКТ — расстройства перистальтики (запоры или диарея), метеоризм, изжога, эпигастральные боли, вздутие живота, бурление, отрыжка.
Гинекологические патологии клинически проявляются тянущими, ноющими болями внизу живота, жжением, покалыванием в пояснице, выделением слизистого секрета из влагалища.
В некоторых случаях жжение в пояснице возникает по естественным причинам. После физических нагрузок или интенсивных спортивных тренировок в мышцах накапливается молочная кислота. Она раздражает волокна, вызывая жжение и болезненные ощущения. Избавиться от мышечного перенапряжения поможет непродолжительный отдых.
Но чаще жжение становится клиническим проявлением какой-либо патологии, постепенно развивающейся в организме. Само по себе оно не опасно, так как обычно не бывает сильно выраженным, не доставляет серьезного физического дискомфорта. Но при отсутствии лечения вскоре возникают другие симптомы заболеваний, которые мешают человеку вести привычный образ жизни. Не допустить такого негативного развития событий позволит только незамедлительное проведение терапии.
Характер и интенсивность сопутствующей жжению симптоматики зависят от вида развивающейся патологии. Если она инфекционного происхождения, то возникают признаки общей интоксикации организма: повышается температура тела, человек страдает от головных болей, головокружений, отсутствия аппетита, озноба, лихорадки.
Часто жжение сопровождается снижением тактильной, температурной и болевой чувствительности. Это указывает на развитие корешкового синдрома — опасного осложнения патологий опорно-двигательного аппарата. В последующем постепенное снижение чувствительности продолжается, вплоть до ее полной утраты. Расположенные в зоне иннервации пораженного корешка мышцы ослабевают, а затем атрофируются.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Программа диагностики зависит от внешнего осмотра пациента, особенностей симптоматики, собранного анамнеза. При подозрении на заболевания опорно-двигательного аппарата проводится рентгенография в 2 проекциях. Если полученные снимки недостаточно информативны, то пациенту показаны МРТ или КТ. Инструментальные исследования помогают оценить состояние межпозвонковых дисков, позвонков, мышц, кровеносных сосудов, связок и сухожилий.
Для обнаружения заболеваний внутренних органов может быть проведено эндоскопическое исследование ЖКТ, ЭКГ. Обязательно назначается УЗИ органов брюшной полости и мочеполовой системы, позволяющее выявить воспалительный процесс.
На развитие патологий также указывают отклонения от нормы параметров общеклинического, серологического, биохимического анализов крови. Установить вид инфекционных агентов, их чувствительность к препаратам помогает посев биологических образцов в питательные среды.
Если происхождение жжения вызывает сомнения, следует обратиться к терапевту. После диагностики пациент будет направлен к врачу узкой специализации, который и займется лечением. Часто больной подозревает, что стало причиной жжения в пояснице. Целесообразно сразу записаться на прием к гинекологу, эндокринологу, гастроэнтерологу, нефрологу, урологу.
Постоянное жжение в пояснице доставляет не только физический, но и психологический дискомфорт. Избавиться от него возможно только устранением спровоцировавшей его патологии. Но даже во время лечения жжение время от времени возникает. Снизить выраженность дискомфортных ощущений помогут холодовые компрессы. На поясницу нужно наложить плотную ткань, смоченную в прохладной воде на 15-20 минут.
Врач учитывает при выборе тактики терапии вид заболевания, стадию его течения, вероятность быстрого появления осложнений. Для устранения жжения в пояснице используются разные препараты. Неприятный симптом исчезает после физиотерапевтических и массажных процедур.
Обычно для устранения жжения в области поясницы используются средства для локального нанесения — мази, кремы, гели, бальзамы, наружные биоактивные добавки. Если этот симптом сопровождается болезненностью нижней части спины, то назначаются нестероидные противовоспалительные средства: Вольтарен, Фастум, Найз, Финалгель, Кетопрофен.
Отвлечь человека от жжения помогают препараты с местнораздражающим действием — мази Эфкамон, Гэвкамен, бальзамы Ким, Золотая Звезда. В состав многих из них входят согревающие компоненты, поэтому применять такие средства следует после купирования воспалительного процесса.
Физиотерапевтические мероприятия используются в лечении любой патологии. Процедуры проводятся для улучшения кровообращения в поврежденных тканях, нормализации микроциркуляции, ускорения регенерации. После 5-10 сеансов самочувствие пациента улучшается. Исчезают или ослабевают многие симптомы, в том числе и жжение.
Наибольшая лечебная эффективность характерна для ударно-волновой терапии, лазеротерапии, магнитотерапии, УВЧ-терапии.
Дискомфортные ощущения в пояснице исчезают после классического, акупунктурного, баночного массажа. При остеохондрозе или спондилоартрозе пациентам рекомендована тракция — сухое или подводное вытяжение позвоночника. От жжения избавляются путем увеличения расстояния между телами позвонков.
Средства, изготовленные по рецептам народной медицины, применяются только после проведения диагностики и основного лечения. Запрещено их использование при протекающем в любой части тела воспалительном процессе. На этапе реабилитации допускается терапия отварами или настоями из лекарственных трав, компрессами, спиртовыми и масляными растираниями. Но использовать народные средства в восстановительный период нет необходимости, так как жжение уже исчезает.
Если больной обращается к врачу с жалобами на выраженную симптоматику, то, вероятно, у него диагностируют патологию 2 или 3 степени тяжести. Консервативное лечение может быть неэффективным, поэтому пациента готовят к хирургической операции. Это особенно актуально при дегенеративных изменениях в области поясницы, когда существует угроза инвалидизации человека. Хирург удаляет межпозвоночную грыжу, а иногда заменяет межпозвонковый диск имплантом.
Категорически запрещается пытаться самостоятельно избавиться от жжения, втирая в поясницу мази, гели, спиртовые настойки трав. Незначительное улучшение самочувствия часто становится причиной откладывания визита к врачу. Многие заболевания внутренних органов стремительно прогрессируют, распространяясь на здоровые ткани.
Перед посещением врача не рекомендуется принимать какие-либо таблетки или втирать мази. Это исказит клиническую картину, существенно затруднит диагностику.
Лучшая профилактика любой патологии — осмотр врачом 1-2 раза в год. Заболевание будет обнаружено на начальном этапе развития, еще до появления его первых симптомов.
Врачи рекомендуют отказаться от вредных привычек, заниматься лечебной физкультурой, плаванием, йогой, совершать прогулки на большие расстояния.
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
источник
Жжение в спине – явление нередкое. Оно представляет собой небольшое покалывание с раздражающим эффектом. Как показывает статистика, появление недуга возможно в любом возрасте вне зависимости от пола человека. При отсутствии должной терапии, покалывание может усиливаться, доставляя серьезный дискомфорт организму в целом.
Покалывание может быть, как постоянным, так и периодическим. Иногда оно локализируется на конкретной области спины, а иногда распространяется по всему периметру. Исходя из причины, недуг может затрагивать шейный, грудной или поясничный отдел позвоночного столба. Как правило, резко оно не появляется, ему
У каждого человека свой порог чувствительности, поэтому жжение в спине может проявляться по-разному: у одного очень интенсивно, а у другого легкое покалывание. Иногда на месте раздражения значительно нарушается чувствительность.
Жжение в спине не является самостоятельным заболеванием. Это симптом, который может быть вызван рядом причин. Этиологические факторы разделяют на несколько групп: болезни позвоночного столба, механические повреждения спины, различные заболевания внутренних органов.
Жжение в области позвоночника может быть симптомом различных заболеваний. К ним относятся:
- протрузия или грыжа межпозвоночных дисков. Как правило, помимо покалываний возникает сильная боль во время различных движений корпусом (повороты или наклоны).
- Остеохондроз. При этом заболевании покалывание обычно сконцентрировано на грудном отделе позвоночного столба.
- Сколиоз. Появление жжения связано с воспалением мышц.
- Ишиас. Если печет спина, это может быть вызвано воспалением седалищного нерва.
- Опоясывающий герпес. Это вирусное заболевание, если оно является причиной покалываний в спине, то со временем на ней появятся сильные волдыри.
- Пояснично-крестцовый радикулит. В этом случае покалывание затрагивает область спины и распространяется на нижние конечности.
Бывают случаи, когда причина жжения позвоночника заключается в механических повреждениях. Любые травмы, трещины или ушибы спины способны привести к этому неприятному состоянию. Это связано с повреждением близко расположенных мышц. Если ощущается покалывание по бокам, то, скорее всего причина кроется в переломе ребра.
Сильные нагрузки на позвоночник могут сопровождаться повреждениями позвоночного столба, что приводит к появлению покалывания. Чаще всего они возникают у людей, чья трудовая деятельность связана с поднятием тяжестей (например, у грузчиков), или у профессиональных спортсменов, таких как пауэрлифтеры.
Если спина не может справиться с оказанной на нее нагрузкой, мышцы значительно напрягаются, и появляется ощущение жжения.
Когда горит спина, причины могут крыться в различных заболеваниях внутренних органов. Чаще всего они затрагивают выделительную систему (мочекаменная болезнь, пиелонефрит) и желудочно-кишечный тракт (гастрит, язва желудка). При таких заболеваниях покалывание концентрируется в нижней части спины. Бывает, что покалывания спины возникают вследствие сахарного диабета, поскольку оно поражает нервную систему человека. Заболевания печени тоже провоцируют развитие покалывания (цирроз, гепатит).
Жжение позвоночника в грудном отделе диагностируют довольно редко, но оно может свидетельствовать о серьезных заболеваниях, например, об инфаркте миокарда.
Не стоит затягивать поход к специалисту, вовремя начатое лечение повышает развитие благоприятного исхода.
Жгучая боль в спине сопровождается рядом признаков. Симптомы болезни зависят от места локализации жжения и причины, которая его вызвала. При наличии воспалительных заболеваний, покалывание спины может сопровождаться значительным повышением температуры тела, общим недомоганием и слабостью.
Если появление недуга связано с патологиями выделительной системы, у человека возникают различные расстройства, такие как зуд и резь во время мочеиспускания. Иногда моча меняет цвет, становится мутной, попадаются капли крови.
При заболеваниях дыхательной системы (пневмония, хронический бронхит, ХОБЛ) наряду с покалываниями спины появляются следующие симптомы: сильный кашель, одышка, мокрота. Возможны болезненные и дискомфортные ощущения в грудной клетке.
Жжение в спине может развиться вследствие болезней органов пищеварительной системы (панкреатите, колите), тогда возникнут следующие признаки: потеря аппетита, метеоризм, диарея, тошнота. При этом, иногда отмечают изменение цвета мочи и кожный зуд.
У женщин покалывания могут быть вызваны гинекологическими проблемами (воспалениями интимных органов), что отражается на сбоях менструального цикла, болью в нижней части спины и выделениях из влагалища. Бывает, что жжение вызвано выкидышем или внематочной беременностью.
Жжение в спине само по себе не является заболеванием, оно представляет собой характерный признак другого недуга. Постоянное жжение может свидетельствовать о наличии серьезного заболевания, которое находится на стадии развития. Чтобы не вызывать осложнений, негативных последствий, рекомендуется при первых симптомах пройти диагностическое обследование.
Когда возникает жжение в области спины, важно своевременно обратиться к специалисту для осуществления диагностических мероприятий. Для того чтобы правильно установить диагноз, врач назначает исследования, исключающие острый коронарный синдром и ишемическую болезнь сердца. С этой целью пациенту проводят электрокардиограмму (ЭКГ) и берут кровь на глобулярный белок, содержащийся только внутри клеток сердечной мышцы (тропонин).
Из инструментальных способов диагностики назначают рентгенографию и компьютерную томографию органов грудной клетки и поясничного отдела позвоночного столба. С их помощью можно проверить костные ткани, оценить состояние каждого позвонка. Дополнительно назначают общий и биохимический анализы мочи и крови, чтобы увидеть состояние внутренних органов, распознать наличие воспалительных процессов.
Перед осуществлением лечения важно пройти качественное диагностическое лечение, чтобы правильно поставить диагноз. Жжение в позвоночнике поддается лечению разными методами исходя из причины его возникновения.
Самолечением заниматься не рекомендуется, поскольку оно может привести к ухудшению состояния.
Рассмотрим подробнее все возможные способы терапии.
Терапию недуга осуществляют с помощью медикаментозных средств, которые назначает лечащий врач. Если наряду с покалыванием возникает боль, которую пациент не в состоянии терпеть, ему назначают анальгетики и нестероидные противовоспалительные препараты, например, Вольтарен и Диклофенак.
При появлении мышечных болей и спазма хорошо помогает Мидокалм.
В большинстве случаев дополнительно назначают местные анестетики (мази), которые наносят на больную область. Они способны снять болезненные ощущения за короткий срок. Разогревающие мази наносят при переохлаждении спины, они стимулируют кровообращение на болезненном участке.
К физиотерапевтическим процедурам прибегают, когда отсутствует повышенная температура тела. Во время острой стадии болезни нельзя осуществлять лечение с помощью физиотерапии. Когда отмечается жжение в верхней части спины, наиболее результативным является ударно-волновая терапия, электрофорез, магнитотерапия и ультразвуковая терапия.
Также боль и жжение в области позвоночника можно вылечить с помощью комплекса лечебно-физкультурных мероприятий. Во время выполнения упражнений важно следить за положением тела, не сутулиться и не делать резких движений. Рассмотрим наиболее действенные упражнения:
- исходное положение: лежа на спине, руки за головой. Поднимают туловище, стараясь коснуться пальцами руки пальцев ног, затем возвращаются назад. Повторяют 8-12 раз.
- Исходное положение: аналогично. Правую ногу сгибают и заводят за левую ногу, которая касается коленом пола. Левая рука при этом лежит на колене правой ноги, а правка рука прямая за головой. Корпус повернут вправо. Это упражнение позволяет спине стать более эластичной. Аналогично повторяют на другую сторону.
- Исходное положение: Лежа на животе, руки выпрямлены за головой. Одновременно поднимают ноги и руки, фиксируются на 2-3 секунды и опускаются вниз. Повторяют 8-12 раз.
- Поза «эмбриона». Сидя на коленях, опускают корпус вперед и вытягивают руки. В такой позе проводят не менее 30 секунд.
- Перекаты. Это упражнение делают в конце тренировки, чтобы мышцы спины смогли расслабиться. Лежа на спине, притягивают колени к грудной клетке и начинают перекатываться вперед-назад на протяжении 60 секунд.
Жжение в спине, вызванное дистрофическими нарушениями позвоночного столба (остеохондрозом, грыжей), устраняют с помощью мануальной терапии. Она позволяет снять мышечную блокаду, устранить болезненность и значительно улучшить суставную подвижность. Среди всех методов наиболее эффективным является иглоукалывание. На больной стороне мышцы спины напряжены, оно снимет эту напряженность, нормализует нервную проводимость и устраняет болевые симптомы.
Если причина недуга не связана с воспалительным процессом на острой стадии, дополнительно назначают массаж. Его должен выполнять квалифицированный специалист, поскольку неправильная техника может привести к ухудшению состояния. Обычно проводят баночный (вакуумный) или классический массаж. Если причина появления недуга связана с дистрофическими нарушениями в суставных хрящах, то специалисты советуют спать на ортопедическом матрасе и подушке, а также носить специальный корсет.
При появлении боли в пояснице и жжения, снять эти симптомы помогут средства народной медицины. Их можно приготовить самостоятельно в домашних условиях, рассмотрим подробнее самые распространенные рецепты:
- настой из зверобоя. Это целебное растение, благотворно влияет на нервную систему и общее состояние человека. Для приготовления настоя берут 3 столовые ложки зверобоя и заливают их 500 мл кипяченой воды. Оставляют настаиваться на 8-10 часов, после чего употребляют по 100 мл 3 раза в день.
- Компресс из чеснока. Для его приготовления берут чесночный настой, добавляют лимонный сок (в соотношении 1:2). В полученное средство обволакивают марлевую ткань и прикладывают к пораженному месту спины на 15 минут.
- Мазь из конского каштана. Конский каштан растирают в порошок, смешивают с камфорным маслом и топленым жиром (в одинаковых пропорциях). Полученное средство наносят на кусок черного хлеба и прикладывают к болезненному месту на 20 минут. От этого способа спина значительно меньше станет болеть и покалывать.
Как правило, к оперативному вмешательству прибегают, если жжение в пояснице не удалось устранить с помощью консервативных способов. Но бывают ситуации, когда его назначают сразу, например, при хронических заболеваниях желудочно-кишечного тракта или при выпячивании стенки мозговой артерии. Жжение в позвоночнике грудного отдела обычно появляется вследствие запущенной стадии остеохондроза, поэтому без оперативного вмешательства не получается обойтись. Но этот метод несовершенен: существует риск рецидива болезни и получения травмы во время операции.
Появление жжения в области поясницы свидетельствует о каком-либо заболевании. При возникновении такого синдрома, необходимо своевременно обратиться к специалисту за профессиональной помощью. При осуществлении качественной терапии основного заболевания, которое вызвало жжение, характерные симптомы пройдут.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter. Мы обязательно её исправим, а Вам будет + к карме
источник
Чувство жжения в пояснице – это симптом, указывающий на проблемы с иннервацией или кровообращением. Кроме этого, у пациента может начаться процесс разрушения межпозвоночного хрящевого диска. Поэтому, при первом ощущении дискомфорта следует записаться на прием к врачу, чтобы предотвратить возможные осложнения. Если на протяжении длительного периода времени кислород не будет поступать к мягким тканям, это спровоцирует развитие атрофии.
Жжение в пояснице у мужчин и женщин возникает по разным причинам. Это может быть связано с нарушениями работы внутренних органов или механическими повреждениями позвонка. Вертеброгенный характер патологического процесса развивается на фоне заболеваний опорно-двигательного аппарата. Кроме этого, проблемы могут возникать на фоне спазмов и компрессии нервных корешков.
Заболевания, вызывающие жжение в пояснице:
- остеохондроз;
- травмы позвоночника;
- стеноз и спондилоартроз;
- злокачественные и доброкачественные новообразования;
- кифоз и другие деформационные процессы;
- межпозвоночные грыжи.
Патологии позвоночника, это не единственное, что может спровоцировать жжение в зоне поясницы. Такое состояние пациента иногда объясняется развитием следующих заболеваний:
- почечная недостаточность;
- заболевания гинекологического характера у женщин;
- болезни дыхательных органов;
- нарушение функций органов желудочно-кишечного тракта.
Женщины часто страдают от жжения в пояснице в период вынашивания ребенка. Симптом возникает вследствие большой нагрузки на позвоночник и изменения гормонального фона. Одна из распространенных причин, это скачок количества эстрогенов.
Одной из распространенных причин жжения в пояснице является пиелонефрит и другие инфекционные заболевания почек. В данном случае, болевой синдром носит приступообразный характер. Незначительное ноющее чувство жжения иногда сменяется сильным болевым синдромом, который длится от нескольких секунд до 2 минут. Кроме этого, у пациента повышенная температура, наблюдается лихорадка, и изменение цвета мочи.
Язвенная болезнь желудка или двенадцатиперстной кишки также часто сопровождается жгучей болью, которая отдает в правую часть поясницы. Обострение происходит через некоторое время после приема пищи или в процессе движения. Чтобы избавиться от неприятных ощущений в данном случае, достаточно придерживаться диеты и принимать лекарства понижающие кислотность.
Жгучая стреляющая боль в пояснице иногда является признаком развития межреберной невралгии.
Боль усиливается на вдохе и сбивает дыхание. И днём, и ночью интенсивность болевого синдрома не снижается поэтому, пациент должен обратиться к врачу и пройти курс лечения.
Выбор врача и диагностических процедур зависит от симптоматики, которая возникает вместе с жаром в пояснице и заключения терапевта. Чтобы определить точную причину дискомфортных ощущений в зоне поясницы, человеку придётся пройти осмотр у нескольких врачей, у невролога, хирурга-травматолога и ортопеда.
Если симптоматика не связана с болезнями позвоночника, пациента направляют к гинекологу, гастроэнтерологу или кардиологу. Говоря о конкретных диагностических процедурах, они будут следующими:
- ЭКГ;
- лабораторный анализ крови и мочи;
- рентген грудной клетки;
- биохимическое исследование;
- эндоскопия ЖКТ;
- МРТ или КТ;
- ультразвуковое исследование мочеполовой системы.
При ощущении жжения в пояснице, первое, что должен сделать человек, это принять удобную позу. Это поможет частично избавиться от дискомфорта. Принимать какие-либо лекарства, основываясь на собственных ощущениях, не рекомендуется, так как это может спровоцировать осложнения, поскольку причина патологического процесса неизвестна.
После того, как боль утихнет, стоит отправиться в больницу или вызвать скорую помощь. Если поясница горит из-за перенапряжения мышц, для их расслабления можно использовать шерстяной платок или грелку. После прохождения ряда диагностических процедур, врач назначит курс лечения. Он включает в себя прием нестероидных противовоспалительных средств, например, Нимесулида и Ибупрофена.
Советуем посмотреть видео:
По продолжительности курс лечения может составить от 10 до 14 дней. Если жжение носит умеренный характер, пораженную область можно натереть мазью с обезболивающим и противовоспалительным эффектом. Для этого подойдёт Вольтарен или Диклофенак. В зависимости от причин дискомфорта, доктор может прописать следующие препараты:
- миорелаксанты;
- если диагностировано инфекционное заболевание – антибактериальные препараты;
- витамины группы B;
- хондропротекторы, чтобы восстановить костные структуры.
Чтобы избавиться от жжения, к лечению стоит подойти комплексно. Когда пациент идет на поправку, в курс терапии можно включить массаж, лечебные грязи, а также физиотерапевтические процедуры.
Чтобы не сталкиваться с дискомфортными ощущениями в зоне поясницы, пациенту достаточно раз в год проходить медицинское обследование. В первую очередь следует проверять органы желудочно-кишечного тракта и мочеполовой системы. Чтобы предотвратить развитие патологического процесса, следует придерживаться следующих правил:
- если человеку приходится проводить много времени сидя за компьютером, раз в 3 часа следует делать зарядку. Для этого достаточно выделять 3-5 минут. Упражнения включают в себя растяжку и расслабление мышц;
- спать лучше на ортопедическом матрасе, обладающим умеренной жесткостью;
- каждое утро выходить на пробежку или делать зарядку в домашних условиях;
- следить за осанкой не только во время сидения, а и при ходьбе;
- рацион питания должен состоять нежирного мяса, рыбы, овощей и фруктов. Организм должен получать достаточное количество витаминов и минералов для укрепления иммунной системы.
Чтобы не столкнуться с заболеваниями позвоночника, врачи советуют избавиться от таких вредных привычек как потребление чрезмерного количества алкоголя и курения. Даже если организм на генетическом уровне предрасположен к патологиям позвоночника, это снизит риски развития заболеваний.
источник
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник