Если у человека возникли боли в спине в области поясницы, причины могут быть разными вплоть до почечной патологии. Чаще всего этот симптом обусловлен заболеваниями пояснично-крестцового отдела позвоночника. Поясничный отдел является подвижным, что становится причиной более частого травмирования именно этой области.
Боль в спине — это всего лишь симптом. Острая боль в пояснице, связанная с нарушением работы поясничных позвонков и дисков, называется люмбаго. Почему болит спина в нижней части, должен знать каждый. Выделяют следующие причины появления этого симптома:
- остеохондроз пояснично-крестцового отдела позвоночника;
- межпозвоночную грыжу;
- болезнь Бехтерева;
- смещение позвонков;
- врожденные пороки развития (наличие добавочного поясничного позвонка, расщепление дужек);
- врожденное нарушение формы позвонков;
- доброкачественные, злокачественные и сосудистые опухоли;
- ревматизм;
- воспаление мышц спины (миозит);
- воспаление седалищного нерва;
- перелом позвоночника;
- спондилолистез;
- остеомиелит;
- фиброзит;
- остеопороз;
- протрузию диска;
- сужение позвоночного канала;
- артроз;
- заболевания почек (гидронефроз, пиелонефрит, опухоли).
Позвоночник в районе поясницы может болеть вследствие простого мышечного спазма. Это возможно при резком повороте или выполнении спортивных упражнений. Боль в спине в области поясницы чаще встречается у людей, которые ведут малоподвижный образ жизни и поднимают тяжести. У лиц, занимающихся спортом, данная патология встречается гораздо реже.
Если постоянно болит поясница сзади, то это может быть проявлением остеохондроза пояснично-крестцового отдела позвоночника. Это заболевание, при котором поражаются преимущественно диски между позвонками. Они истончаются, что приводит к трению между ними и снижению подвижности диска. Выделяют следующие предрасполагающие факторы развития этого заболевания:
- пребывание часами в неудобной позе;
- длительные наклоны туловища;
- недостаточную разминку при занятиях физкультурой;
- слабость мышц и связок спины;
- ношение рюкзаков на 1 лямке;
- наличие плоскостопия;
- тяжелый физический труд;
- большую статическую нагрузку;
- неправильную организацию рабочего места.
Боли в спине являются главным признаком остеохондроза. При 1 степени заболевания болевой синдром отсутствует. При развитии протрузии (выпячивании) диска развивается люмбаго. Это внезапно появляющаяся боль внизу спины. Некоторые люди ощущают ее как удар током. Она появляется при резкой смене позы или при движении.
Если болит спина в области поясницы, то причиной может быть люмбалгия. Это хроническая боль при остеохондрозе. Ее появление не зависит от двигательной активности человека. Боль является ноющей. Таким людям трудно разгибать тело. В положении человека лежа на спине болевой синдром исчезает или уменьшается.
При остеохондрозе 3 степени развивается корешковый синдром. Он проявляется люмбоишиалгией. Это боль, которая отдает в нижнюю конечность вплоть до пальцев стоп. Нередко она сочетается с нарушением чувствительности. Дискомфорт в области поясницы обусловлен сдавливанием нервов, кровеносных сосудов и мышечным спазмом.
Если беспокоит боль в пояснице, причины могут крыться в межпозвоночной грыже. Это очень распространенная болезнь. При ней ядро диска позвонка смещается. Нередко на фоне этого происходит разрыв фиброзного кольца. Уровень заболеваемости составляет 150 случаев на 100 тыс. человек. Выделяют следующие возможные причины формирования грыжи:
- травмы (ушибы, падения);
- остеохондроз пояснично-крестцового отдела;
- избыточный вес;
- искривление позвоночного столба;
- резкие повороты.
В группу риска входят водители и офисные служащие, которые работают за компьютером. Боль при грыже имеет следующие особенности:
- является локальной;
- нередко отдает в бедро, ягодицы и голень;
- сочетается с другими симптомами (онемением, покалыванием);
- усиливается при физической нагрузке.
Выраженность болевого синдрома определяется величиной грыжи. Если она крупная, то может развиться радикулит. Он проявляется ишиалгией. Это сильная боль в виде прострелов.
У большинства больных грыжей развивается боль по типу люмбаго. К дополнительным симптомам грыжи относится снижение потенции, ограничение подвижности поясницы, слабость в ногах. Иногда нарушается мочеиспускание.
Когда болит спина в крестцовой области и пояснице в течение продолжительного времени, можно заподозрить болезнь Бехтерева.
Это хроническое, системное заболевание, при котором чаще всего поражаются суставы позвоночника. Точные причины развития этой болезни не установлены. Выделяют следующие возможные этиологические факторы:
- воспаление органов мочеполовой системы;
- переохлаждение;
- травмы костей;
- наследственную предрасположенность;
- инфекции.
Болезнь Бехтерева возникает преимущественно у молодых лиц в возрасте от 15 до 40 лет. Данная патология проявляется суставными и внесуставными симптомами. Боли в спине и скованность позвоночника считаются наиболее ранним симптомом. Боль ощущается в пояснично-крестцовом отделе. На ранних стадиях она выражены слабо. Ее появление обусловлено воспалением.
Боль является двусторонней. Многие люди отмечают, что болевой синдром наиболее ярко выражен с одной стороны. Он длится более 3 месяцев и не проходит. Болезнь развивается очень медленно. Боль беспокоит таких людей преимущественно в утреннее время. Возможно ее появление после длительной статической нагрузки.
К середине дня она уменьшается. Болевой синдром усиливается в состоянии покоя и исчезает во время работы. В стадию разгара боль возникает в ночное время и во время работы. На поздних стадиях развивается радикулит. Болевой синдром при болезни Бехтерева сочетается с ухудшением общего самочувствия человека, стеснением в груди, одышкой, опущением головы, болями в мышцах и груди. Часто поражаются глаза.
Если болит спина в пояснице, то причиной могут быть заболевания почек (гидронефроз или пиелонефрит). Почки располагаются забрюшинно. При воспалении (пиелонефрите) боль в пояснице является наиболее частой жалобой больных. Это заболевание нередко выявляется у детей и молодых девушек. Пиелонефрит часто развивается на фоне почечнокаменной болезни.
Болезнь имеет инфекционную природу. Наиболее ярко протекает острый пиелонефрит. Он характеризуется болью в нижней части спины, тошнотой, повышением температуры тела, ознобом, слабостью, недомоганием, частым мочеиспусканием. Нередко появляются отеки. Боль чаще всего односторонняя, тупая и постоянная. Иррадиации ее возможна в область подреберья, низа живота и пупка.
Если появилась боль в пояснице, причины могут крыться в гидронефрозе. Это заболевание, при котором происходит расширение почечных чашечек и лоханок. Часто данная патология развивается у маленьких детей. В основе развития гидронефроза лежит нарушение оттока мочи, неправильная работа клапанов и закупорка мочевыводящих путей.
При гидронефрозе появляется резкая боль в спине. Она является иррадиирущей. Она возникает в боку немного выше костей таза. Боль приступообразная, напоминает почечную колику. Болевой синдром сочетается с тошнотой, рвотой, появлением крови в моче.
Если сильно болит позвоночник в районе поясницы, причиной может быть воспаление седалищного нерва. Это состояние называется ишиасом. В группу риска входят лица преклонного возраста. Ишиас (пояснично-крестцовый радикулит) часто развивается на фоне межпозвоночной грыжи, инфекционных заболеваний (гриппа, малярии, туберкулеза), остеоартроза, интоксикаций. Нередко ишиас наблюдается у беременных.
Боль при ишиасе имеет следующие особенности:
- острая (кинжальная);
- пронизывающая;
- интенсивная;
- жгучая или стреляющая;
- изначально появляется в пояснице, а затем спускается (носит нисходящий характер);
- распространяется на ягодицу, бедро и голень;
- беспокоит постоянно в форме приступов;
- имеет разную силу;
- чаще односторонняя.
Боль сопровождается покалыванием, онемением и двигательными расстройствами. К другим симптомам ишиаса относится мышечная атрофия, нарушение потоотделения, сухость и истончение кожи.
Не каждый знает, что делать, если болит спина в области поясницы. Необходимо обратиться к врачу и пройти обследование. Могут понадобиться следующие исследования:
- компьютерная томография;
- рентгенография пояснично-крестцового отдела позвоночника;
- УЗИ почек;
- магнитно-резонансная томография;
- электронейромиография;
- допплерография сосудов;
- общий и биохимический анализ крови;
- анализ мочи;
- цистоуретрография.
Обязательно проводится осмотр и пальпация поясничной области и позвоночника. Требуется консультация невролога или вертебролога. При осмотре врач оценивает подвижность позвоночника, рефлексы, мышечную силу, объем движений в конечностях. Практически всегда причиной боли в пояснице являются заболевания позвоночника. Их несложно выявить по снимку.
Если сильно болит спина, то лечение должно быть направлено на основную причину боли. Применяются следующие методы лечения:
- системная лекарственная терапия;
- использование местных обезболивающих в виде гелей и мазей;
- физиотерапия;
- мануальная терапия;
- иглоукалывание;
- блокады;
- хирургическое лечение;
- ЛФК.
Если болит позвоночник в районе поясницы на фоне болезни Бехтерева, то применяются следующие группы лекарств:
- НПВС (Вольтарен, Кетонал, Мовалис, Индометацин);
- глюкокортикоиды (Преднизолон);
- миорелаксанты (Мидокалм);
- противовоспалительные средства (Сульфасалазин);
- иммуносупрессоры (Азатиоприн).
Такие больные должны заниматься гимнастикой и соблюдать белковую диету. Все выполняемые упражнения должны иметь высокую амплитуду. Если боль в пояснице является признаком пиелонефрита, требуется соблюдать постельный режим, принимать обезболивающие и антибиотики. При хроническом воспалении дополнительно назначаются мочегонные (Фуросемид). Из антибиотиков предпочтение отдается фторхинолонам и пенициллинам.
Дополнительно назначаются иммуномодуляторы и витамины. В случае развития гидронефроза может потребоваться хирургическое лечение. При болях на фоне ишиаса применяются анальгетики (Анальгин), комбинированные средства (Баралгин, Пенталгин, Андипал), НПВС (Вольтарен, Диклоген, Ортофен, Мовалис). В тяжелых случаях требуются новокаиновые блокады. В схему лечения включают массаж, гимнастику, иглоукалывание.
Для устранения боли может проводиться отвлекающая терапия. Применяется мазь с пчелиным или змеиным ядом. При грыже показаны НПВС, вытяжение позвоночника, массаж и лечебная физкультура. В тяжелых случаях необходима операция. При боли на фоне радикулита лечение предполагает иммобилизацию позвоночника, применение обезболивающих и внутримышечное введение анестетиков. Дополнительно назначаются витамины группы B (Комбилипен).
Эффективна и физиотерапия. При обнаружении остеохондроза показана кинезитерапия, массаж, прием обезболивающих, ЛФК. Обязательно назначаются хондропротекторы. Таким больным нужно больше двигаться и меньше времени проводить стоя или сидя. В схему лечения включают мануальную терапию и блокады. Таким образом, появление боли в нижней части спины является поводом для обращения в больницу.
источник
Боль в области поясницы – одна из самых частых причин, заставляющих больного обращаться за помощью к врачу невропатологу или терапевту. Боль в пояснично-крестцовом отделе позвоночника может надолго нарушать трудоспособность, делая невозможным передвижение и самообслуживание. Острая боль в пояснице поражает одинаково часто как мужчин, так и женщин.
Встречаясь с большей частотой в среднем и пожилом возрасте, боль в области поясницы нередко может наблюдаться у подростков и молодых людей. Это обусловлено бурным ростом, слабостью в неокрепших мышцах поясницы, травмами. Таким образом, боль в пояснично-крестцовом отделе спины — актуальнейшая проблема, с которой может столкнуться каждый.
Боли в пояснице при остеохондрозе могут усиливаться при кашле и чихании, при любых движениях, особенно при наклонах туловища вперед. Наряду с болью в пояснице, поясничный остеохондроз может проявляться нарушением чувствительности отдельных участков кожи или мышц нижней половины туловища и ног, ослаблением или исчезновением сухожильных рефлексов ног.
- Как правило, при остеохондрозе наблюдается искривление поясничного отдела позвоночника. В зависимости от плоскости, в которой происходит искривление, различают сколиозы (искривление вправо или влево), лордозы (выгнутость вперед) и кифозы (сглаживание поясничного отдела или даже выгнутость его назад). В том случае, если при остеохондрозе происходит защемление спинного мозга, наблюдается нарушение мочеиспускания или дефекации, а так же нарушение чувствительности мочевого пузыря или половых органов.
- Однако, наиболее часто поясничный остеохондроз проявляется радикулярными болями — т.е. развивающимися в результате защемления нервных корешков, отходящих от спинного мозга на том или ином уровне. Так, один из широко известных поясничных синдромов — люмбаго. Возникает он в момент физического напряжения или в неловком положении тела, а иногда и без видимой причины. Внезапно в течение нескольких минут или часов появляется резкая простреливающая боль («прострел»), часто она жгучая и распирающая («как будто кол воткнули в поясницу»).
Больной застывает в неудобном положении, не может разогнуться, если приступ возник в момент поднятия тяжести. Попытки спуститься с кровати, кашлянуть или согнуть ногу сопровождаются резким усилением боли в пояснице и крестце. Если больного попросить встать на ноги, то выявляется резкая обездвиженность всей поясничной области за счет напряжения мышц.
Эти тесты применяют как способ провести предварительную диагностику, они названы с именами тех врачей, которые их предложили.
| Симптом Дежерина | если напрячь брюшной пресс и прислушаться к пояснице, то боль станет сильнее. В таком случае есть большая вероятность, что у пациента остеохондроз. |
| Симптом Нери | если при резком наклоне вперед головы перед прикосновением груди есть болевые ощущения в пояснице, это также свидетельствует о проблемах с позвоночником. |
| Симптом Ласега | это можно ощутить после следующих действий: лежа на спине, по очереди нужно поднять каждую ногу. Если после этого заломит поясницу, и боль будет отдавать по седалищному нерву в ногу, это свидетельство патологии позвоночника. |
| Симптом Леррея | если болевые ощущения проявляются у человека по ходу седалищного нерва, после того, как он поднимается вперед, не сгибая колени, с лежачего положения, речь идет о проявлениях хондроза. |
Грыжа межпозвонкового диска – не менее редкая причина, клиническим проявлением которой является боль в пояснично-крестцовом отделе спины. Межпозвоночный диск (внутреннее пульпозное ядро) при длительном травмирующем воздействии, а также с возрастом теряет свои упругие свойства и эластическую способность.
При продолжающемся воздействии (избыточный вес, травмы, прогрессирующий остеопороз), фиброзное кольцо диска становится более тонким, в нём формируются дефекты. Через указанные слабые места в фиброзном кольце, пульпозное ядро диска может смещаться и даже выпячиваться.
Боль в спине — это настолько неспецифический симптом, который может быть вызван массой различных причин. От того насколько интенсивно, сильно болит спина в области поясницы, постоянна она или периодическая, первичная или вторичная, могут быть и причины, ее вызывающие:
- Остеомиелит;
- Болезнь Бехтерева;
- Деформирующий спондилез;
- Болезни роста — сколиоз;
- Инфекционные поражения межпозвоночных дисков и позвонков (эпидуральный абсцесс, туберкулез позвоночника, бруцеллез);
- Метаболические заболевания костей — остеомаляция, остеопороз;
- Первичные опухоли и метастатические опухоли спинного мозга, позвонков, ретроперитонеального пространства;
- Неинфекционные воспалительные заболевания — ревматоидный артрит, синдром Рейтера, анкилозирующий спондилит;
- Опухоли почек;
- Атеросклероз брюшной части аорты и ее ветвей.
- Спондилоартрит;
- Патологии тазобедренного сустава;
- Эпидурит спинальный;
- Протрузия межпозвоночных дисков в области поясницы;
- Остеохондроз позвоночника;
- Острая межпозвоночная грыжа;
- Кишечная непроходимость, атипичное течение острого аппендицита;
- Мочекаменная болезнь;
- Острое растяжение, переломы позвонков;
- Люмбаго, ишиас;
- Острые нарушения спинального кровообращения — инсульт;
- Острый пиелонефрит.
Иррадиирующая боль при некоторых заболеваниях внутренних органов:
- Заболевания органов малого таза. У женщин — воспалительные процессы в придатках матки, эндометриоз, рак матки, рак яичников, ЗППП (хламидиоз, уреаплазмоз, гонорея, трихомониаз и пр.) У мужчин — простатит, рак простаты;
- Заболевания желудка, поджелудочной железы, двенадцатиперстной кишки, желчного пузыря;
- Заболевания кишечника — воспаление дивертикула, неспецифический язвенный колит, опухоли кишечника;
- Заболевания почек — почечная колика, камни в почках;
- Расстраивающая аневризма аорты.
Боли в пояснице могут возникнуть, если вы:
- Страдаете избыточным весом;
- Дополнительный риск для женщин;
- Вы беременны или недавно рожали;
- Проводите много времени за рулем автомобиля или компьютером;
- Ведете преимущественно сидячий (офисные работники) или стоячий (продавцы, официанты, служащие уличной рекламы, хирурги) образ жизни;
- Занимаетесь динамическим физическим трудом с резкой сменой положения тела (особенно если ваша специальность связана с тяжелой физической нагрузкой);
- Чрезмерно нагружаете себя в тренажерном зале или фитнес-клубе. Будьте предельно осторожны, если начали тренироваться недавно;
- Увлекаетесь дачными работами;
- Достигли постменопаузы, располагающей к развитию остеопороза.
Беременность обостряет проявления заболеваний, существующих в организме матери. Из-за изменения гормонального фона и повышенных нагрузок патологии особенно часто проявляются во второй половине беременности. Помимо болей, сопровождающих угрозу преждевременных родов, причиной болей в пояснице беременной могут быть:
- грыжа межпозвоночного диска;
- радикулит;
- панкреатит;
- пиелонефрит;
- мочекаменная (почечнокаменная) болезнь.
Когда болит спина ниже поясницы, кроме очевидных заболеваний позвоночника (ишиас, люмбаго, межпозвоночные грыжи, болезнь Бехтерева и пр.), возможными причинами являются периодические боли во время менструаций у женщин, заболевания женских половых органов, такие как воспаления придатков матки — оофорит, сальпингоофорит (аднексит), а также заболевания тазовой брюшины, кишечника, воспаление аппендикса (отростка слепого кишечника, у мужчин — заболевания предстательной железы, мочевого пузыря.
Если болит спина справа выше поясницы — так может иррадиировать печеночная боль, при каких-либо патологических изменениях в печени — гепатите, печеночной недостаточности, приеме токсичных лекарственных средств. Боль при этом чаще всего локализуется в правом подреберье.
Если боль ощущается справа или слева чуть выше поясницы, очень возможно, что причина кроется в острых заболеваниях почек. Многие хронические заболевания почек, такие как поликистоз, злокачественные новообразования почек, хронический пиелонефрит сопровождаются малыми симптомами, поскольку почечная капсула растягивается постепенно.
- Если боль в спине ирригирует в поясницу, а сама расположена чуть выше (в районе грудной клетки). Сопровождается боль потливостью, приступами рвоты и тошноты, одышкой.
- Боль ирригирует в брюшину, грудь, шею, челюсть.
- У пациента кружится голова, возникает спутанность сознания.
- Начинается тахикардия
- Травма позвоночника, сопровождающаяся потерей контроля над дефекацией, мочеиспусканием.
- Слабеют ноги, немеют ягодицы, половые органы.
Для того чтобы определить, какая болезнь спровоцировала боль в пояснице, необходимо пройти комплексное диагностическое обследование.
- Общие и биохимические анализы мочи и крови.
- Анализы на онкомаркеры, присутствующие в крови при образовании опухолей.
Инструментальные способы исследования:
- Рентгенография позвоночника.
- Эндоскопия кишечника, желудка и матки.
- Ультразвуковое обследование брюшной полости.
- Магнитно-резонансная томография.
Как правильно лечить поясницу? Подход к лечению спины полностью зависит от симптомов заболевания, диагноза поставленного врачом, стадии болезни. Обычно используется комплексный подход, включающий в себя несколько методик лечения.
Обезболивающие медикаменты. Мазь помогает снять воспаление, растяжение, оказывает прогревающее действие, если простужена поясница.
Выделяют следующие группы мазей:
- комбинированные медикаменты (применяются при растяжениях и травмах, наряду с противовоспалительным и обезболивающим действием оказывают заживляющий эффект за счет входящих в их состав гепарина, деметилсульфоксида);
- противовоспалительные анальгетики (в их состав входят лекарственные вещества охлаждающего действия, снимающие раздражение — ментол, лаванда, и обезболивающие препараты — нурофен, ибопрофен, диклофенак);
- хондропротекторы (одним из активных компонентов таких препаратов является хондроитин сульфат, применяемый при патологических процессах в хрящевой ткани, способствующий активному восстановлению хрящевых поверхностей суставов);
- препараты раздражающего действия (эффект основан на расширении сосудов и притоку крови к источнику боли).
С помощью лечебной гимнастики пациент сможет уменьшить болевые ощущения, сделать мышцы крепкими, увеличив расстояние между позвонками. Они помогут освободить сдавленные корешки нервов, нормализовать кровоток на поражённом участке, улучшить обменные процессы.
Для того, чтобы такая гимнастика лечила, а не калечила необходимо соблюдать все рекомендации лечащего врача.
- Движения делаются медленно и плавно без резких поворотов;
- Помещение необходимо проветрить перед тренировкой;
- Больному следует надевать одежду не стесняющую движения;
- Упражнения делается когда пациент вдыхает, а на выдохе ему необходимо вернуться к первоначальному положению;
- Нагрузка увеличивается постепенно. Сначала количество подходов около 10, а потом их увеличивают;
- Во время гимнастики следует следить за своим самочувствием. Если началась резкая боль, то необходимо прекратить свои занятия.
Кроме этого, массаж отлично помогает в избавлении от боли поясничном отделе позвоночника. К положительным терапевтическим эффектам массажа относятся следующие:
- улучшение кровоснабжения больной части тела;
- разминание мышц, что делает их и связки более гибкими и эластичными;
- снятие острой боли;
- избавление от накопленных в мышцах и подкожной клетчатке токсинов;
- приятные ощущения за счет стимуляции нервных окончаний кожи;
- положительные эмоции.
Его можно доверить специалисту в клинике или проводить в домашних условиях, в любом случае польза от него будет неоценимой.
При боли в спине, причина которой не известна, в первую очередь необходимо обратиться к терапевту. Он поможет определить заболевание по совокупности симптомов.
Если причина очевидна: боли предшествовала травма, боль возникла на фоне беременности, менструального цикла или хронического заболевания, имеет смысл сразу обратиться к более узкому специалисту.
Самолечение допустимо только в случаях, если причина боли точно известна.
источник
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
Боль – это один из главных сигнализаторов о наличии поломки в организме. В большинстве случаев именно она становится первым симптомом болезней. Говоря о такой разновидности болевого синдрома, как боль в поясничном отделе позвоночника, нельзя однозначно судить о причинах ее появления. Их настолько много, что даже опытные специалисты порой оказываются в диагностическом тупике. Основным моментам правильного распознания происхождения поясничных болей посвящена данная статья.
Боль в районе поясницы может проявлять себе по-разному. Все зависит от причины ее возникновения. Ведь поясничная область имеет достаточно сложную анатомическую структуру с большим количеством образований. Патологические изменения каждого из них проявляют себя разными типами болевого синдрома. Источником появления болей могут стать:
- кожа и подкожная клетчатка;
- мышцы, связки и сухожилия поясничной области;
- позвонки, межпозвоночные диски и суставы;
- нервные корешки и периферические нервы;
- внутренние органы грудной, брюшной и полости таза;
- анатомические структуры забрюшинного пространства.
Ввиду такого большого количества потенциальных источников появления поясничных болей, их можно разделить на два вида:
- Истинная боль – обусловлена раздражением структур поясничной области. Локализация болевой точки в таком случае соответствует месту расположения патологического очага или в разной степени выходит за его пределы. Она всегда имеет эпицентр (самую болезненную зону) с постепенным ослаблением к периферии.
- Отраженная боль . Представляет собой болевую точку, которая расположена на отдаленном расстоянии от источника ее появления. В таких случаях появление боли в позвонке связано с передачей болевого импульса по структурам вегетативной и периферической нервной системы (нервам и сплетениям). Чаще всего такое случается при некоторых заболеваниях внутренних органов.
Важно помнить! Причиной болей в области поясницы далеко не всегда является патология позвоночника, даже если боль локализована непосредственно в проекции одного из поясничных позвонков!
Основные причины, почему может появиться боль в области поясничного отдела позвоночника, приведены в таблице.
| Группа причин | Конкретные заболевания |
| |
| Заболевания нервных структур |
|
| Заболевания мягкотканных образований поясничной области |
|
| Заболевания внутренних органов (вызывают появление отраженных болей в пояснице) |
|
| Причины, не связанные с патологией |
|
Важно помнить! Синдром поясничной боли не всегда свидетельствует о наличии патологии. В некоторых случаях его появление является следствием транзиторных изменений в организме или воздействия факторов внешней среды и образа жизни!
Ввиду существования большого количества потенциальных причин появления боли в области поясничного отдела позвоночника, нужно уметь дифференцированно подходить к оценке болевого синдрома. Учитываться должны:
- характеристики боли (приведены ниже);
- пол пациента и его возраст;
- особенности образа жизни;
- наличие предшествующих эпизодов поясничных болей и их причины;
- наличие сопутствующих заболеваний.
Характеристики болевого синдрома:
- локализация боли;
- характер и интенсивность;
- провокация, условия появления и исчезновения;
- сопутствующие симптомы.
Для проведения дифференциальной диагностики поясничных болей нужно помнить такие закономерные особенности:
- Истинная боль, которая связана с непосредственным поражением анатомических структур поясничной области, встречается гораздо чаще, чем отраженная. Как правило, она очень интенсивная.
- Отраженная боль практически всегда сопровождается дополнительными симптомами (тошнота и рвота, боли в верхних или нижних отделах живота, расстройства мочеиспускания, выделения из половых путей, задержка месячных, головокружение, снижение артериального давления и пр.) Наличие этих симптомов при поясничной боли является прямым показанием для консультации врача и проведения диагностики в неотложном порядке.
- Если болит позвоночник в результате поражения позвонков без вовлечения периферических нервов и их корешков, практически всегда возникает точечная боль, соответствующая локализации патологически измененного сегмента.
- Поясничная боль, обусловленная раздражением нервных корешков, характеризуется выраженной интенсивностью, сопровождается мышечным спазмом. Наличие прострелов, распространяющихся на нижние конечности, пах, промежность является свидетельством грубой патологии.
- Поражение почек сопровождается ноющими распирающими болями в боковых отделах поясницы. Локализация боли в проекции позвоночника не характерна.
- При заболеваниях органов брюшной полости болевые точки расположены на уровне 1-2 поясничных позвонков.
- При заболеваниях органов таза невыраженная болезненность в пояснице локализована на уровне нижних сегментов и крестцово-подвздошных сочленений.
- Наличие температурной реакции организма разной степени выраженности свидетельствует о воспалительном происхождении боли. Критерием определения локализации патологического очага должны служить характеристики болевого синдрома.
- Появление болевого синдрома на фоне нагрузки на позвоночник является свидетельством поражения костных и нервных структур.
- Если спина начинает болеть после перенесенных респираторных заболеваний, пребывания на сквозняке или переохлаждения, усиливается при поворотах туловища, то вероятнее всего боль обусловлена радикулитом или миозитом.
- Интенсивные жгучие боли, которые не купируются приемом обезболивающих препаратов и не зависят от нагрузки на позвоночник чаще всего обусловлены метастазами злокачественных опухолей (рак простаты, яичников, матки) в костную ткань позвонков.
- На фоне ожирения резко увеличивается нагрузка на позвоночник, что может стать причиной возникновения периодических ноющих болей в спине.
- Постоянный болевой синдром является свидетельством грубой патологии, в то время как периодические боли, проходящие после отдыха или сна, говорят о физической перегрузке.
- Периоды активного роста детей сопровождаются синдромом поясничной боли. В результате несоответствия между костным и мышечным каркасом спины возникают нарушения осанки и деформации позвоночника.
- Беременность, роды и ранний послеродовый период являются фактором риска по возникновению вертеброгенной патологии, поэтому у таких женщин может болеть спина. Механизм запуска подобных отклонений связан с гормональными перестройками, размягчением костно-хрящевых элементов на фоне увеличенной нагрузки на позвоночный столб.
Важно помнить! В большинстве случаев боли в области поясничного отдела позвоночника обусловлены поражением межпозвоночных дисков, костной ткани позвонков и их деформацией, что приводит к раздражению нервных корешков!
Недопустимо пытаться самостоятельно определиться, отчего может болеть позвоночник. Только полноценный осмотр у специалиста с участием консультантов при необходимости может стать первым шагом на пути к выздоровлению. Для обнаружения истинной причины болевого синдрома могут потребоваться дополнительные методы обследования: рентгенография и томография позвоночника, ультразвуковое исследование органов забрюшинного пространства, почек, таза и брюшной полости, клинические и биохимические анализы крови и мочи. Сопоставляя имеющиеся клинические данные с результатами дополнительных методов исследования, специалист сможет определиться с правильным диагнозом и назначить соответствующее лечение.
Если нет возможности своевременно обратиться к специалисту, а боль значительно нарушает привычный жизненный ритм человека, следует придерживаться таких рекомендаций:
- Полный функциональный покой и отдых.
- Фиксация поясницы корсетом или тугим бинтованием.
- Прием нестероидных аналгетиков и противовоспалительных средств: аналгин, темпалгин, кетанов, кетонал, дексалгин, диклофенак, нимесил, ревмоксикам и пр. Ограниченное применение у лиц, страдающих заболеваниями желудка и двенадцатиперстной кишки, беременных и детей. Последним двум категориям назначаются исключительно парацетамол и ибупрофен по строгим показаниям.
- Прием спазмолитиков: баралгин, спазмалгон, дротаверин, но-шпа, никошпан. Они оказывают положительный эффект как в случаях истинной, так и отраженной поясничной боли.
- Легкий массаж. Исключаются грубые манипуляции и приемы на позвоночнике.
- Обязательный визит к врачу. Первично это может быть врач-терапевт или невропатолог.
Правильная оценка и интерпретация болей в районе поясницы сопряжена с необходимостью комплексного подхода. Это убережет пациента от прогрессирования болезни и излишних материальных затрат.
источник
Часто корень всех бед кроется в проблемах со спиной. Позвоночник должен свободно изгибаться не только в продольном, но и в поперечном направлении. Многие ли могут похвастаться этим? Зато повсеместны сколиоз, неправильная осанка, остеохондроз, радикулит и их следствия – плохое пищеварение, неправильный обмен веществ, вегетососудистая дистония, гиподинамия, бессонница и эмоциональная неустойчивость.
Так как позвоночник – одна из крупнейших рефлексогенных зон тела, то манипуляции на нем способны влиять практически на все внутренние органы, стимулируя их или предотвращая патологию. Комплексные процедуры в клинике «Наран» основаны на живом, непосредственном контакте рук врача с телом пациента без использования различных приборов и аппаратуры с вредным излучением. Именно поэтому наши пациенты после лечения буквально «летают на крыльях».
С помощью особой методики глубокого энергетического массажа, иглоукалывания, постановки банок и горячих камней, прогревания полынными сигарами биологически активных точек происходит исправление дефектов осанки за счет снятия мышечного спазма и давления на нервные окончания. Ускоряется отток крови по венам, которые распределены по всему телу и находятся ближе к коже. Они предназначены для того, чтобы возвращать кровь к сердцу от органа, по пути отдавая продукты распада (мочевину и шлаки) через кожу. Это облегчает работу сердца, мускулатуры грудной клетки, способствует актив- ному обмену веществ.
С помощью комплексного лечения координируется работа парасимпатической и симпатической нервных систем, улучшается ионный обмен в клетке, усиливается циркуляция крови по венозным и артериальным сосудам.
Чаще всего боль связана с остеохондрозом. Он развивается постепенно, но заканчивается одинаково – острая боль, спазмы в мышцах спины, которые не дают спокойно жить и работать. Спазмирование всех слоев мышц спины (поверхностного, среднего и глубокого) происходит по-разному в зависимости от конституционального типа человека.
Люди конституции «ветер» эмоционально уязвимы и «спазмирование» мышц происходит у них обычно по причине переживаний, душевных травм, страхов, а также переохлаждения.
Люди конституции «желчь» гневливы и раздражительны, не умеют расслабляться и это приводит их к спазмам мышц спины, которое может сопровождаться болями в области сердца, повышением артериального давления, онемением пальцев рук.
Люди конституции «слизь» более уравновешены, но часто из-за неправильного питания и малоподвижного образа жизни набирают избыточный вес, который создает дополнительную нагрузку на позвоночник. Это ведет к отеку в поясничной области, в области крестца, межпозвоночных суставов.
Все остальные патологии, как правило, являются следствием остеохондроза. Выпадение межпозвоночного диска из соединительной ткани основы позвонка называют «межпозвоночной грыжей». Острый болевой синдром часто сопровождается парезами или параличами конечностей, понижением их чувствительности к холоду и теплу, запорами, воспалительными заболеваниями мочеполовых органов.
Люмбалгия (прострел) характеризуется внезапной болью в пояснице. Острая и колющая боль в спине может быть настолько интенсивной, что нельзя двигаться. Основной причиной является износ межпозвоночных дисков. Если межпозвоночный диск однажды «отыграет свое», то позвонки при неосторожном движении могут «опрокинуться» друг на друга и надавить на нервы спинного мозга. Прострел нередко сопровождается параличом и исчезновением чувствительности в ногах. Боль в пояснице, отдающая в ногу, приступообразная, жгучая, «стреляющая», онемение и «мурашки», бегающие по ноге, слабость мышц типичны и для ишиаса. Причина: воспалительное поражение самого длинного нерва человеческого организма – седалищного.
Радикулит является наиболее распространенным заболеванием периферической нервной системы, п ри котором в воспалительный процесс вовлекаются пучки нервных волокон, отходящие из спинного мозга (так называемые корешки спинного мозга). В местах соединения тел позвонков с измененными дисками откладываются соли, образуя причудливые разрастания (остеофиты). Эти выступы при физических нагрузках вместе с дисками смещаются в просвет позвоночного канала и межпозвоночных отверстий, сдавливая проходящие здесь корешки спинного мозга. При этом возникают очень сильные боли, движения резко ограничиваются.
Различные травмы позвоночника, переохлаждение, ряд инфекционных заболеваний также способны спровоцировать радикулиты. Наиболее распространен пояснично-крестцовый радикулит, при котором боли разнообразного характера локализуются в пояснично-крестцовой области и по ходу седалищного нерва.
Поскольку при движении боль усиливается, страдающие люди вынуждены во время ходьбы переносить тяжесть тела на здоровую сторону, что приводит к искривлению позвоночника и перенапряжению мышц спины.
Шейно-грудной радикулит характеризуется болью, которая «отдает» в затылок, плечо, лопатку, усиливаясь при повороте головы, движении рукой, чихании, кашле. Часто возникают ощущения онемения, покалывания, жжения в коже руки, развивается потеря чувствительности и атрофия руки. Может возникать одышка, трудно сделать вдох, беспокоит сердцебиение, потливость.
Позвоночник также может быть искривлен, т.е. иметь слишком большой изгиб как вперед (лордоз или гиперлордоз) , так и назад (кифоз или гиперкифоз), сколиоз – искривление позвоночника (боковое отклонение линии позвоночника от оси туловища).
Все эти заболевания хорошо поддаются лечению в клинике «Наран». Кроме того, наши врачи помогут вам освоить простейшие навыки точечного и баночного массажа, су-джок терапии, прогревания энергетических меридианов полынными сигарами, солью, камнями в домашних условиях.
Как возникает грыжа межпозвоночных дисков
Гиподинамия в сочетании с резкими физическими нагрузками, поднятие тяжестей, стрессы, купание в холодной воде, сквозняки приводят к проблемам с позвоночником, воспалению и спазму мышц и связок спины. Это, в свою очередь, создает нагрузку на хрящевые межпозвоночные диски.
Они постоянно травмируются (хрящевая ткань, как и нервная, практически не восстанавливается). Поврежденные диски со временем теряют эластичность, уплощаются, уменьшается расстояние между позвонками, в результате они пережимают и сдавливают нервные окончания, возникают сильнейшая боль и отек .
Находящееся в центре межпозвоночного диска жидкое ядро (своеобразный амортизатор нагрузки на позвоночник) при остеохондрозе вначале постепенно разбухает, потом высыхает, диск уплощается, а внешнее его фиброзное кольцо начинает растягиваться и выпячиваться (протрузия диска), в диске появляются трещины и разрывы.
Ядро выпадает или просачивается через них, образуя грыжи. Выпячиваясь назад и в сторону, грыжа давит на окружающие ткани и вызывает раздражение их многочисленных рецепторов. Появляется отек, затем постепенно боль и потеря чувствительности этого участка.
В подавляющем большинстве случаев грыжа диска возникает в поясничном отделе позвоночника. При этом ущемленный нерв посылает в головной мозг болевые импульсы, которые воспринимаются как идущие из ноги.
Грыжа сопровождается сильными болями в области поясницы, спины, рук и ног (в зависимости от участка поражения), парезами или параличами конечностей, понижением их чувствительности к холоду и теплу, нарушением функции тазовых органов, запорами, воспалительными заболеваниями половых органов, мочевого пузыря, ограничением подвижности суставов.
Чтобы не доводить себя до операции и инвалидности, лучше начать лечение как можно раньше.
По опыту клиники «Наран», консервативные методы лечения дают отличный результат в лечении грыж межпозвоночного диска. Достаточно 1–2 курсов точечного массажа, иглоукалывания, прогревания точек позвоночника полынными сигарами, чтобы вернуть эластичность мышцам и связкам, освободить нервные окончания и наладить кровоснабжение в позвоночнике. Это приводит к тому, что грыжа вправляется на место, проходит боль и воспаление.
Чтобы избежать рецидивов болезни в дальнейшем очень важно следовать рекомендациям врача: соблюдать правильный тепловой режим, пользоваться противовоспалительными сборами трав, аппликатором «Колючий врачеватель» (товары вы найдете в фитобарах клиники «Наран»), выполнять несложную гимнастику для спины.
Благодаря огромному количеству нервных ответвлений позвоночник курирует работу всех органов и систем организма. Только комплексное лечение патологий позвоночника «столба из золотых монет» дает долговременный результат.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Люди часто жалуются на боль в спине в области позвоночника. Статистика утверждает, что в течение жизни хотя бы один эпизод такой боли испытывают около 70-80% людей. Поэтому это необычайно актуальная проблема медицины.
Поэтому медицинская статистика собрала большое количество эпидемиологических данных об этом симптоме. Известно, что 40-80% людей испытывают боль в спине в нижней части позвоночника. Процент же пациентов, обращающихся за помощью по поводу болевых ощущений в грудном и шейном отделах – несколько ниже.
У 10-20% больных трудоспособного возраста острая боль в позвоночнике трансформируется в хроническую. Именно эта категория пациентов часто имеет неблагоприятный относительно полного выздоровления прогноз, так что расходы здравоохранения на лечение людей трудоспособного возраста с хронической болью в спине в области позвоночника составляют около 80% от всех средств, направленных на лечение данного симптома.
Наиболее часто наблюдаются так называемые неспецифические боли в спине, связанные с мышечным перенапряжением, вызванным неудобной позой или стереотипными движениями. Нередко толчком к возникновению таких болей является переохлаждение. Как правило, неспецифические боли в спине проходят в течение 1-3 месяцев после возникновения. Однако в 10-30% случаев болевой синдром рецидивирует на протяжении года, а у 10% пациентов неспецифические боли в спине переходят в хроническую форму.
Второй по частоте причиной боли в спине в области позвоночника является радикулопатия – поражение нервного корешка в месте его выхода из позвоночного канала. Синдром радикулопатии сопровождает многие поражения позвоночника, наиболее распространенным из которых является остеохондроз.
Реже боли в спине в области позвоночника бывают вызваны непосредственным поражением позвоночного столба.
Наиболее распространенные патологии позвоночника, вызывающие боль в спине:
- остеохондроз;
- травмы (ушибы, переломы, вывихи или подвывихи позвонков, разрывы связок и т.д.);
- гормональная спондилопатия (климактерическая, постклимактерическая и старческая);
- туберкулезный спондилит;
- анкилозирующий спондилоартрит (болезнь Бехтерева-Штрюмпель-Пьер Мари)
И наконец, боли в спине в области позвоночника могут свидетельствовать о поражении многих внутренних органов. В таких случаях болевой синдром иррадиирует по ходу нервных волокон, при этом иррадиирующая боль может быть сильнее первичной, и даже маскировать ее.
Иррадиация боли в спину в область позвоночника наиболее часто встречается при следующих патологиях:
- поражения сердца и магистральных сосудов (стенокардия, инфаркт миокарда, расслаивающая аневризма аорты);
- заболевания легких (плеврит, злокачественные новообразования);
- болезни печени (острый и хронический холецистит);
- поражения пищевода;
- заболевания поджелудочной железы (острый и хронический панкреатит, рак поджелудочной железы);
- болезни почек и верхних мочевыводящих путей.
Таким образом, боль в спине в области позвоночника может свидетельствовать о заболеваниях разных органов и систем, поэтому даже опытным врачам, имеющим в арсенале все достижения современной медицины, порой бывает нелегко поставить диагноз.
Для того, чтобы решить вопрос о причине боли в спине в области позвоночника, следует, в первую очередь, знать основные синдромы, сопровождающие поражения позвоночного столба.
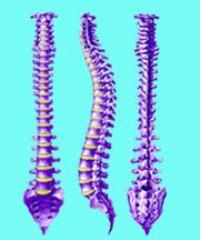
Позвоночный столб представляет собой упругое соединение позвонков, обеспечивающее сразу несколько жизненно важных функций:
- основная ось, придающая телу устойчивость и мобильность;
- пружина, гарантирующая амортизацию всем тканям и органам при движении;
- вместилище спинного мозга и проводник нервных волокон от центра к периферии;
- защита для части сосудов, снабжающих головной мозг.
Позвоночник состоит из пяти отделов, каждый из которых имеет свои функциональные особенности:
1. Шейный.
2. Грудной.
3. Поясничный.
4. Крестцовый.
5. Копчиковый.
Строение верхних отделов позвоночника — более хрупкое и тонкое. Функция проведения нервов и сосудов здесь преобладает над функцией опоры и амортизации.
Книзу позвонки становятся все более массивными. Так что пять крестцовых позвонков образуют единую кость – крестец.
Основными функциями крестцового отдела являются обеспечение опоры и участие в создании таза – защитного вместилища для внутренних органов. Копчик, состоящий из пяти сросшихся позвонков, представляет собой рудимент хвоста, и его участие в работе позвоночного столба минимально.
Поэтому поражения крестцового и копчикового отдела позвоночника вызывают боль внизу позвоночника в крестцовом отделе, однако не сопровождаются выраженными сосудистыми и неврологическими нарушениями, характерными для патологии верхних отделов.
Шейный, грудной и поясничный отделы состоят из отдельных позвонков – семи, двенадцати и пяти соответственно. Строение всех позвонков, кроме первого и второго шейных, одинаково – различают тело, расположенное спереди, и дугу позвонка, ограничивающую спинномозговой канал сзади.
Тела позвонков соединены между собой при помощи межпозвоночных дисков, придающих позвоночному столбу прочность и упругость одновременно. Дело в том, что каждый межпозвоночный диск имеет внутри пульпозное ядро, способное к упругому сжатию. Поэтому позвоночник часто сравнивают с пружиной.
Дополнительную подвижность позвоночному столбу придают суставы, образованные парными суставными поверхностями соседних позвонков.
Вся конструкция укреплена мощным связочным аппаратом. Кроме того, важную защитную и поддерживающую роль играют мышцы спины, являющиеся своеобразным корсетом для позвоночника. Поэтому людям, страдающим от болей в спине вследствие поражения позвоночника, советуют выполнять упражнения, развивающие мышцы спины.
Боль при повреждении позвоночника нередко сопровождается неврологическими нарушениями, связанными либо с поражением корешков нервов, покидающих спинномозговой канал на уровне повреждения, либо с поражением спинного мозга, либо с нарушениями кровообращения в спинном мозге, вызванными ущемлением сосудов в пораженном участке.
Корешки нервов проходят в отверстиях между телами позвонков, и снабжают определенные части тела – сегменты. Поэтому по локализации неврологических нарушений можно определить уровень поражения позвоночника.
Независимо от уровня поражения позвоночного столба (шейный, грудной или поясничный отдел), повреждение нервных корешков характеризуется следующими особенностями болевого синдрома:
- стреляющий характер;
- распространение по ходу иннервации вдоль сегмента;
- усиление при кашле, чихании, резких движениях в пораженном отделе позвоночника;
- ночные боли.
Помимо боли, для корешкового синдрома характерны симптомы нарушения основных функций корешковых нервов в соответствующих зонах:
1. Нарушения чувствительности (ощущение ползания мурашек, снижение чувствительности вплоть до полной анестезии).
2. Двигательные нарушения (слабость мышц, параличи).
3. Трофические нарушения (гипотрофия и атрофия тканей, развитие дегенеративных изменений в суставах и т.п.).
Повреждение спинного мозга проявляется развитием параличей и нарушением чувствительности ниже уровня поражения. Такие нарушения наиболее характерны для поражений шейного и грудного отделов позвоночника. На уровне первого поясничного позвонка спинной мозг переходит в терминальную нить, сопровождаемую пучком нервных волокон (так называемый конский хвост).
В спинномозговом канале также проходят кровеносные сосуды, питающие мозг, и сопровождающие спинномозговые корешки, поэтому при повреждениях верхних отделов позвоночника могут быть выражены нарушения кровоснабжения тканей.
Однако наиболее частая причина боли в шейном отделе – остеохондроз и другие дегенеративные изменения позвоночника. Реже встречаются опухоли и врожденные аномалии строения позвоночного столба.
Боль в шейном отделе позвоночника, вызванная поражением позвоночного столба, может сопровождаться:
1. Компрессией спинного мозга с тотальным параличом конечностей, и нарушением чувствительности ниже уровня поражения;
2. Нарушениями кровообращения головного мозга;
3. Корешковым синдромом.
Тяжелое повреждение спинного мозга на уровне шейных позвонков, как правило, происходит при травмах позвоночника, и приводит к параличу диафрагмы и нарушению работы жизненно важных внутренних органов, что нередко влечет за собой летальный исход.
Развитие сосудистой недостаточности головного мозга характерно для хронических дегенеративных поражений позвоночника. О причинах нарушения кровообращения в таких случаях свидетельствует связь головной боли и других симптомов с движениями в шейном отделе позвоночника, или длительной статической нагрузкой (неудобная поза головы, в том числе во время сна).
Наиболее характерны следующие симптомы:
- головная боль;
- обмороки;
- зрительные нарушения (мелькание вспышек и т.п.);
- кохлеовестибулярная патология (шум в ушах, незначительное стойкое снижение слуха, вращательное головокружение);
- гортанно-глоточные симптомы (нарушение глотания, поперхивание, кашель, иногда извращение вкуса);
- изменения в психической сфере (нарушения сна, плаксивость, раздражительность, иногда истеричность).
Боль, вызванная корешковым синдромом в шейном отделе позвоночника, как правило, иррадиирует от шейного отдела через надплечье, и далее по наружной поверхности плеча.
Наиболее часто встречаются повреждения нижнего шейного отдела. При этом иррадиация боли достигает пальцев рук. Боль сопровождается нарушениями чувствительности в этом же сегменте, и парестезиями в наиболее отдаленных местах иррадиации боли. Выражена слабость иннервируемых мышц (бицепса или трицепса), со временем развивается их гипотрофия.
Боль при поражении грудного отдела позвоночника крайне редко сопровождается корешковым синдромом. Дело в том, что смещению позвонков препятствует физиологический корсет из ребер.
Однако довольно часто при некоторых заболеваниях позвоночника, к примеру, при болезни Бехтерева, встречается болевой синдром в области грудной клетки, по характеру сильно напоминающий корешковый.
В таких случаях боль связана с поражением мелких суставов позвоночника, соединяющих отдельные позвонки с ребрами (реберно-позвоночные и реберно-поперечные суставы). При этом наблюдается резкая болезненность в области реберно-позвоночных сочленений (на расстоянии полпальца от остистых отростков позвоночника). Дополнительный симптом – болезненность при нажатии на ребра в пораженных сегментах.
Компрессия спинного мозга в результате патологии позвоночника в грудном отделе также встречается редко. Поражение спинного мозга в области грудных позвонков проявляется параличом нижних конечностей, нарушением чувствительности ниже области повреждения, задержкой отхождения кала и мочи, а также трофическими нарушениями в нижней половине туловища и нижних конечностях.
Наиболее часто компрессионное поражение спинного мозга в районе грудного отдела развивается при тяжелых травмах позвоночника (в том числе огнестрельных), и онкологической патологии. При травматическом поражении компрессионный синдром развивается остро, при опухолях позвоночника – постепенно.
Как остро, так и хронически могут протекать нарушения спинномозгового кровообращения, вызванные патологией грудного отдела позвоночника.
Однако, независимо от причины, развитие симптоматики тяжелого поражения спинного мозга в области грудного отдела позвоночника – тревожный симптом, требующий медицинского вмешательства.
Вследствие большой нагрузки и отсутствия реберной защиты, поясничный отдел поражается наиболее часто. Это излюбленное место появления грыж дисков позвоночника и смещения отдельных позвонков.
Корешковый синдром – главный, и наиболее яркий признак повреждения поясничного отдела. Типичны поражения последних поясничных позвонков.
Как правило, яркая картина сдавления нервных корешков в поясничном отделе развивается после периодов «прострелов», и характеризуется сильной болью в области пораженного позвонка с иррадиацией в ягодицу, вниз по наружному краю бедра на передненаружную поверхность голени, и далее на стопу до пальцев ноги. При этом локализация иррадиирующей боли в пальцах стопы (преимущественно в первом или пятом пальце) имеет диагностическое значение для определения уровня поражения.
Компрессия конского хвоста проявляется жесточайшими болями, распространяющимися на обе ноги, нарушением актов дефекации и мочеиспускания, выпадением чувствительности в аногенитальной зоне и на внутренней поверхности бедер по типу «штанов наездника».
Нарушения кровообращения спинного мозга при поражении поясничного отдела позвоночника встречаются довольно часто, и в типичных случаях проявляются болями в ноге и пояснице, а также слабостью стопы.
Резкая боль в нижнем отделе позвоночника с характерной иррадиацией при рефлекторных поясничных синдромах.
При поражениях поясничного отдела позвоночника корешковый синдром весьма распространен, однако еще чаще встречается боль рефлекторного характера. При этом резкую боль, возникающую остро, называют люмбаго, хронически протекающую – люмбалгией.
В обоих случаях резкая боль в нижнем отделе позвоночника с характерной иррадиацией в нижние конечности возникает рефлекторно, вследствие раздражения рецепторов фиброзного кольца пораженного диска, суставов и связок позвоночника.
Типичный приступ люмбаго возникает в наклонном положении тела, чаще всего во время поднятия тяжести. Острая боль в нижнем отделе позвоночника имеет, как правило, стреляющий характер («прострел»); она очень сильная, распирающая. Больные говорят: «как будто нож воткнули в поясницу». Так что пациент не может разогнуться, а любая попытка движения, кашель или чихание многократно усиливают боль, заставляя больного замирать на одном месте.
При люмбаго происходит естественная иммобилизация пораженного сегмента, что проявляется сглаживанием поясничного лордоза (природного изгиба позвоночника кпереди), а нередко и сколиозом (искривлением позвоночника).
Люмбалгия возникает, как правило, после неловкого движения, физического перенапряжения или переохлаждения. Однако, в отличие от люмбаго, развивается несколько часов или дней. Боль при этом не такая резкая, может усиливаться в положении стоя или сидя, особенно при перемене положения тела.
Деформация поясничного отдела в данном случае выражена слабее. при интенсивной пальпации остистых позвонков можно выявить особенную болезненность в зоне пораженного сегмента.
Остеохондроз – наиболее распространенная причина болей в спине, вызванных поражением позвоночного столба. Около 95% больных, обращающихся по поводу болей в шее или пояснице, страдают вследствие остеохондроза.
Причины и механизм развития данной патологии до сих пор до конца не изучены. Некоторые исследователи считают остеохондроз закономерным итогом старения организма, которое при наличии определенных генетических дефектов (наследственная предрасположенность) наступает раньше времени. Способствуют развитию остеохондроза гиподинамия или, наоборот, тяжелый физический труд, связанный с частыми наклонами и поднятием тяжестей.
Чтобы понять сущность болевого синдрома при остеохондрозе, необходимо знать механизм развития патологии. На первой доклинической стадии заболевания происходят дегенеративные процессы в межпозвоночном диске, приводящие к смещению пульпозного ядра. В результате нарушается устойчивость сегмента позвоночника.
На второй стадии неустойчивость сегмента позвоночника компенсируется за счет реактивных изменений в телах соседних позвонков, а также в их суставах и связочном аппарате. На этой стадии появляются корешковые симптомы, а иногда и признаки нарушения кровоснабжения, или компрессии спинного мозга.
На следующей, третьей стадии, происходит разрыв межпозвонкового диска, нередко с образованием грыжи позвоночника. И наконец, четвертая стадия характеризуется выходом патологического процесса за пределы межпозвоночного диска.
Наиболее характерна для остеохондроза дискалгия – острая боль в позвоночнике, вызванная дистрофическими изменениями в межпозвонковом диске. Для дискалгии характерно распространение по ходу нервов пораженного сегмента, и присоединение корешковых симптомов (двигательные, чувствительные и трофические нарушения).
Следует отметить, что симптоматика остеохондроза полиморфна. К корешковым болям нередко присоединяется болевой синдром, вызванный перенапряжением мускулатуры, поддерживающей позвоночный столб. Постоянный гипертонус мышц, в свою очередь, приводит к зажатию нервов и сосудов перенапряженной мускулатурой, и возникновением соответствующей симптоматики.
Так, при остеохондрозе шейного отдела позвоночника возникает синдром лестничной мышцы, проявляющийся характерными симптомами сдавления подключичной артерии и плечевого сплетения (отечность и боль в руке, усиливающиеся в горизонтальном положении, снижение чувствительности и двигательные нарушения в зоне иннервации локтевого нерва). По такому же механизму возникает синдром грушевидной мышцы, проявляющийся симптоматикой поражения зажатого мышцей седалищного нерва (боли и трофические нарушения в голени и стопе).
Очень распространенный симптом при остеохондрозе позвоночника – висцеральные боли. Особенно характерны тупые ноющие боли в сердце, возникающие при остеохондрозе шейного отдела. Другой типичный признак поражения этого отдела позвоночника – головные боли и другие признаки нарушения кровообращения головного мозга.
Характерная особенность висцеральных болей, независимо от их локализации — возникновение или усиление при движениях, или длительной статической нагрузке на пораженный отдел позвоночника.
Все описанные выше болевые синдромы помогут правильно поставить диагноз, и определить локализацию пораженного сегмента.
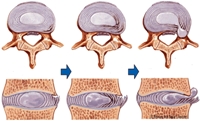
Боль при грыже позвоночника усиливается при движениях, кашле, чихании. В случае поражения поясничного отдела позвоночника болевые ощущения нередко возникают при натуживании во время дефекации. Болевой синдром чаще односторонний, так что в случае типичной грыжи поясничного отдела приходится проводить дифференциальную диагностику с поражением почек.
Наиболее часто грыжи позвоночника возникают в поясничном отделе, реже – в шейном, и крайне редко — в грудном. Среди осложнений грыж позвоночника следует назвать развитие компрессионного синдрома спинного мозга с развитием параличей и нарушений чувствительности ниже места поражения. Нередко встречаются нарушения кровообращения спинного мозга, вызванные зажатием кровеносных сосудов.
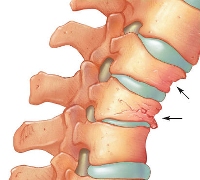
При переломах тел позвонков болевой синдром зависит от степени стабильности перелома. К примеру, иногда стабильные переломы тел позвонков протекают практически бессимптомно, и срастаются самостоятельно. В тяжелых случаях, на фоне выраженного болевого синдрома, развиваются признаки компрессии спинного мозга, требующие немедленного оперативного вмешательства.
Спондилоартроз – заболевание мелких суставов позвоночника, относящееся к группе артритических диатезов. Часто сочетается с другими, наследственно обусловленными нарушениями – атеросклерозом, ожирением, сахарным диабетом.
Боль в позвоночнике при спондилоартрозе носит неопределенный характер, усиливается после периодов длительной неподвижности (утром, после тяжелых заболеваний с постельным режимом и т.п.), при травме, переохлаждении, после инфекционного заболевания.
При длительном течении заболевания происходит реактивное разрастание костной ткани, приводящее к сужению отверстий, через которые проходят спинальные нервы. В таких случаях развивается корешковый синдром.
Сильная боль в позвоночнике после сна при анкилозирующем
спондилоартрите (болезнь Бехтерева-Штрюмпель-Пьер Мари)
Боль в позвоночнике при анкилозирующем спондилоартрите во многом напоминает болевой синдром при спондилоартрозе, особенно это касается утренних болей. Однако боли при болезни Бехтерева более интенсивны, заболевание с самого начала развития нарушает работоспособность пациентов, и быстро приводит к неподвижности пораженных участков позвоночника. В результате происходит характерное искривление позвоночника («поза просителя»).
Болезнь Бехтерева относится к системным заболеваниям соединительной ткани, с преимущественным поражением мелких суставов позвоночника, поэтому в диагностике помогут другие признаки данной группы заболеваний (повышенное СОЭ, субфебрилитет, повышенная утомляемость, похудение, общая слабость).
Боль в позвоночнике при гормональных спондилопатиях вызвана дегенеративными изменениями в межпозвоночных дисках, и вымыванием кальция из костей. Нередко происходят спонтанные переломы позвоночника.
Болевой синдром напоминает боль в позвоночнике при остеохондрозе. Но для гормональных спондилопатий характерно нарушение осанки, увеличение грудного кифоза (в некоторых случаях реберная дуга может опускаться до тазовых костей), боли в костях конечностей.
Наиболее часто туберкулезным процессом поражается грудной отдел позвоночника, реже наблюдается поясничная локализация процесса, туберкулез шейного отдела встречается крайне редко. Заболевание может развиться в любом возрасте, наиболее часто — на втором-третьем десятилетии жизни.
Начальные стадии туберкулезного спондилита протекают бессимптомно, так что боль появляется уже при далеко зашедшем процессе.
Характерны боли в позвоночнике ноющего или сверлящего характера, нередко иррадиирущие в конечности, усиливающиеся при кашле, чихании, сгибательно-разгибательных движениях туловища. Болевой синдром сопровождается ощущениями покалывания, ползания мурашек, жара, пульсации. При этом боли постоянны, иногда их удается ослабить ходьбой.
Боль в груди и в позвоночнике при патологии сердца и магистральных сосудов. Острая боль,
спускающаяся вдоль позвоночника вниз при расслаивающей аневризме аорты
Для расслаивающей аневризмы аорты характерна острая внезапная боль. Как правило, сначала болевой синдром локализуется за грудиной, а затем опускается вниз по ходу аорты, и описывается больными, как резкая боль в позвоночнике посередине.
При типичных клинических вариантах заболеваний сердца и магистральных сосудов дифференциальная диагностика с поражениями позвоночника не вызовет затруднений, поскольку можно определить и первичную локализацию боли, и дополнительные симптомы, характерные для острого поражения сердечно-сосудистой системы (нарушение показателей артериального давления и частоты сердечных сокращений, холодный пот, страх смерти, бледность).
Боль в позвоночнике между лопатками — довольно частый симптом поражения желчного пузыря. В случае острого холецистита можно определить первичную локализацию боли в правом подреберье, с иррадиацией в правую подключичную область, под правую лопатку и в позвоночник.
Затруднения в диагностике могут возникнуть при хроническом течении заболевания, поскольку боль в проекции желчного пузыря может быть слабой, или отсутствовать. В таких случаях помощь окажет детализация болевого синдрома (возникновение или усиление боли после приема жирной жареной пищи, отсутствие связи с движениями в позвоночнике) и наличие дополнительных признаков поражения желчного пузыря (горечь во рту, болезненность при пальпации в зоне проекции желчного пузыря).
Для заболеваний поджелудочной железы характерна опоясывающая боль в животе и позвоночнике. В случае острого, и обострений хронического панкреатита, дифференциальную диагностику с поражениями позвоночника провести несложно, поскольку ярко выражены другие признаки поражения поджелудочной железы (возникновение болевого синдрома после приема сладкой, жирной пищи и/или алкоголя, тошнота, не приносящая облегчения рвота и др.).
Сильные грызущие ночные боли в позвоночнике специфичны для рака тела и хвоста поджелудочной железы. Однако болевой синдром появляется на поздних стадиях заболевания, когда выражены так называемые малые признаки онкологических заболеваний (потеря веса, общая ослабленность организма и т.п.).
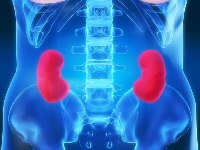
Дело в том, что болевой синдром при типичной почечной колике также характеризуется внезапным появлением сильной боли в позвоночнике и в пояснице.
Однако существует раз признаков, позволяющих отличить эти заболевания.
Во-первых, обострение болей в пояснице и в позвоночнике при мочекаменной болезни не может быть связано с резкой переменой положения тела, поднятием тяжести, и другими типичными факторами, провоцирующими приступ радикулита.
Во-вторых, боль при мочекаменной болезни иррадиирует по ходу мочеточников в живот, паховую область, в половые органы и на внутреннюю поверхность бедра. Для поражения поясничного отдела позвоночника характерна иррадиация вниз и назад – на ягодицы, наружную поверхность бедра, вплоть до голени и стопы.
В-третьих, при почечной колике больные метаются по комнате или в постели, в то время как пациенты с поражением поясничного отдела позвоночника — наоборот, замирают на месте, поскольку любое движение вызывает мучительную боль.
Чтобы правильно назначить лечение при болях в позвоночнике, необходимо пройти полное обследование, и установить причину возникновения болевого синдрома.
Боль в спине в районе позвоночника может быть следствием заболеваний внутренних органов, в таких случаях обращаются к соответствующим специалистам.
Если же боль вызвана поражением позвоночника, то лечение назначают в соответствии с заболеванием и стадией патологического процесса.
Проблема патологий позвоночника в последнее время стала настолько популярна, что возникла специальная отрасль в медицине – вертебрология. Так что в сложных случаях обращаются к узкому специалисту.
Если такой возможности нет, то, скорее всего, понадобится помощь двух специалистов – ортопеда и невропатолога.
В тех случаях, когда поражение позвоночника вызвано туберкулезом (туберкулезный спондилит), то лечащими врачами будут трое – фтизиатр, ортопед и невропатолог.
Если боль в позвоночнике является следствием климактерической спондилопатии, может понадобиться консультация эндокринолога.
При болезни Бехтерева необходимы рекомендации ревматолога.
Если боль в спине в области позвоночника возникла во время беременности, обращаются к врачу женской консультации.
Как лечить боль в спине, возникшую в результате поражения позвоночника? В каких случаях необходимо хирургическое лечение?
К сожалению, болевой синдром осложняет послеоперационный период у многих пациентов. В таких случаях следует обращаться за советом к хирургу, сделавшему операцию.
Чаще всего боли после операции на позвоночнике вызваны формированием послеоперационного рубца, и со временем исчезают. Однако в некоторых случаях болевой синдром может свидетельствовать об осложнениях, при которых рекомендована повторная операция.
Каковы основные принципы консервативного лечения болей в спине при поражениях позвоночника? Помогут ли упражнения при болях в позвоночнике?
Основной принцип любой терапии – индивидуальный подход. В случае болей в спине, вызванных поражением позвоночного столба, учитывают не только природу заболевания, но и стадию патологического процесса, а также особенности клинического течения у данного конкретного больного. Кроме того, обращают внимание на сопутствующие заболевания, которые могут усугубить патологию, или стать противопоказанием к применению того или иного метода терапии.
Сегодня при болях в спине, вызванных поражением позвоночника, в обязательном порядке назначают щадящий режим. В остром периоде предписывается максимальная осторожность при движениях (особенно при переходах с горизонтального положения в вертикальное и обратно, при наклонах и т.п.), в период ремиссии противопоказан тяжелый физический труд и поднятие тяжестей.
Медикаментозная терапия включает широкий арсенал лекарственных препаратов. При сильной боли в позвоночнике и выраженном корешковом синдроме применяют новокаиновую блокаду, нестероидные противовоспалительные средства, миорелаксанты и глюкокортикоиды. Нередко используют средства, содержащие элементы, необходимые для восстановления позвоночника (швейцарский препарат Румалон, немецкое средство Остеохондрин и т.п.).
Помимо лекарственной терапии, наиболее широко применяются следующие виды консервативного лечения:
- ортопедические методы (корсет, вытяжение в воде и другие методики вытяжения позвоночника);
- мануальная терапия;
- лечебная физкультура;
- массаж;
- бальнеофизиотерапия;
- акупунктура (иглоукалывание).
Практически все методы имеют свои противопоказания. Так, к примеру, противопоказанием к мануальной терапии является компрессия спинного мозга или конского хвоста, а ортопедическое вытяжение противопоказано при патологии межпозвоночных дисков, связанной с эндокринными нарушениями.
Что касается физических упражнений при болях в позвоночнике, то они категорически противопоказаны в острый период. Во время ремиссии комплексы лечебной физкультуры назначаются специалистом, и проводятся под врачебным контролем.

1. Повышенная нагрузка на позвоночник, связанная с увеличением веса и неравномерным его распределением.
2. Физиологическое разрыхление соединительной ткани, связанное с предродовой подготовкой.
3. Вынужденное вертикальное положение тела («гордая осанка беременных»).
Таким образом, боль в позвоночнике при беременности может быть вызвана как статическим перенапряжением мышц, удерживающих его, так и развившейся на фоне беременности патологии позвоночника. Кроме того, боль в поясничном отделе может быть связана с заболеваниями почек, которые могут привести к тяжелым осложнениям во время беременности и родов.
Так что при появлении боли в позвоночнике при беременности следует обратиться за советом к врачу и, в случае необходимости, пройти дополнительное обследование и лечение.
источник