Боль в области поясницы – одна из самых частых причин, заставляющих больного обращаться за помощью к врачу невропатологу или терапевту. Боль в пояснично-крестцовом отделе позвоночника может надолго нарушать трудоспособность, делая невозможным передвижение и самообслуживание. Острая боль в пояснице поражает одинаково часто как мужчин, так и женщин.
Встречаясь с большей частотой в среднем и пожилом возрасте, боль в области поясницы нередко может наблюдаться у подростков и молодых людей. Это обусловлено бурным ростом, слабостью в неокрепших мышцах поясницы, травмами. Таким образом, боль в пояснично-крестцовом отделе спины — актуальнейшая проблема, с которой может столкнуться каждый.
Боли в пояснице при остеохондрозе могут усиливаться при кашле и чихании, при любых движениях, особенно при наклонах туловища вперед. Наряду с болью в пояснице, поясничный остеохондроз может проявляться нарушением чувствительности отдельных участков кожи или мышц нижней половины туловища и ног, ослаблением или исчезновением сухожильных рефлексов ног.
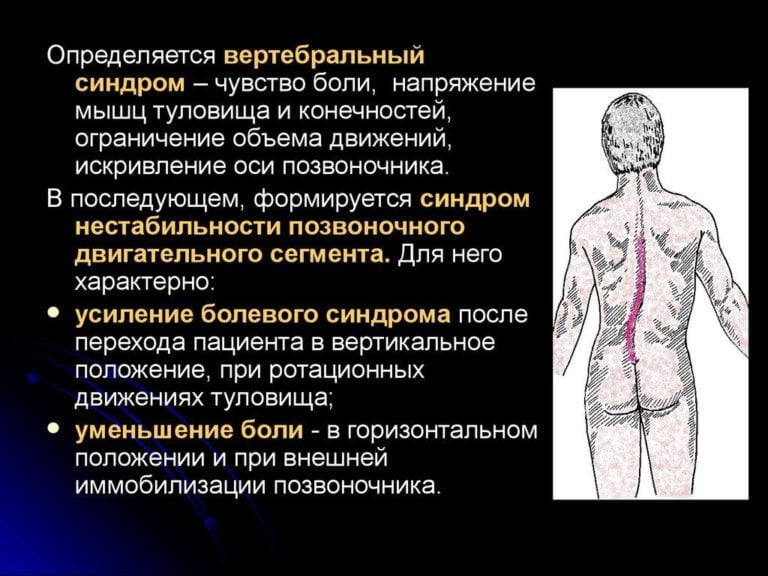
- Как правило, при остеохондрозе наблюдается искривление поясничного отдела позвоночника. В зависимости от плоскости, в которой происходит искривление, различают сколиозы (искривление вправо или влево), лордозы (выгнутость вперед) и кифозы (сглаживание поясничного отдела или даже выгнутость его назад). В том случае, если при остеохондрозе происходит защемление спинного мозга, наблюдается нарушение мочеиспускания или дефекации, а так же нарушение чувствительности мочевого пузыря или половых органов.
- Однако, наиболее часто поясничный остеохондроз проявляется радикулярными болями — т.е. развивающимися в результате защемления нервных корешков, отходящих от спинного мозга на том или ином уровне. Так, один из широко известных поясничных синдромов — люмбаго. Возникает он в момент физического напряжения или в неловком положении тела, а иногда и без видимой причины. Внезапно в течение нескольких минут или часов появляется резкая простреливающая боль («прострел»), часто она жгучая и распирающая («как будто кол воткнули в поясницу»).
Больной застывает в неудобном положении, не может разогнуться, если приступ возник в момент поднятия тяжести. Попытки спуститься с кровати, кашлянуть или согнуть ногу сопровождаются резким усилением боли в пояснице и крестце. Если больного попросить встать на ноги, то выявляется резкая обездвиженность всей поясничной области за счет напряжения мышц.
Эти тесты применяют как способ провести предварительную диагностику, они названы с именами тех врачей, которые их предложили.
| Симптом Дежерина | если напрячь брюшной пресс и прислушаться к пояснице, то боль станет сильнее. В таком случае есть большая вероятность, что у пациента остеохондроз. |
| Симптом Нери | если при резком наклоне вперед головы перед прикосновением груди есть болевые ощущения в пояснице, это также свидетельствует о проблемах с позвоночником. |
| Симптом Ласега | это можно ощутить после следующих действий: лежа на спине, по очереди нужно поднять каждую ногу. Если после этого заломит поясницу, и боль будет отдавать по седалищному нерву в ногу, это свидетельство патологии позвоночника. |
| Симптом Леррея | если болевые ощущения проявляются у человека по ходу седалищного нерва, после того, как он поднимается вперед, не сгибая колени, с лежачего положения, речь идет о проявлениях хондроза. |
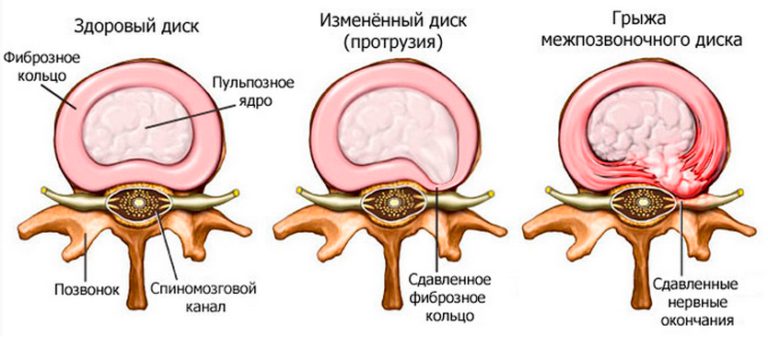
Грыжа межпозвонкового диска – не менее редкая причина, клиническим проявлением которой является боль в пояснично-крестцовом отделе спины. Межпозвоночный диск (внутреннее пульпозное ядро) при длительном травмирующем воздействии, а также с возрастом теряет свои упругие свойства и эластическую способность.
При продолжающемся воздействии (избыточный вес, травмы, прогрессирующий остеопороз), фиброзное кольцо диска становится более тонким, в нём формируются дефекты. Через указанные слабые места в фиброзном кольце, пульпозное ядро диска может смещаться и даже выпячиваться.
Боль в спине — это настолько неспецифический симптом, который может быть вызван массой различных причин. От того насколько интенсивно, сильно болит спина в области поясницы, постоянна она или периодическая, первичная или вторичная, могут быть и причины, ее вызывающие:
- Остеомиелит;
- Болезнь Бехтерева;
- Деформирующий спондилез;
- Болезни роста — сколиоз;
- Инфекционные поражения межпозвоночных дисков и позвонков (эпидуральный абсцесс, туберкулез позвоночника, бруцеллез);
- Метаболические заболевания костей — остеомаляция, остеопороз;
- Первичные опухоли и метастатические опухоли спинного мозга, позвонков, ретроперитонеального пространства;
- Неинфекционные воспалительные заболевания — ревматоидный артрит, синдром Рейтера, анкилозирующий спондилит;
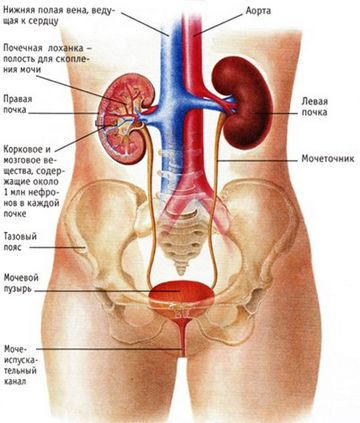
- Опухоли почек;
- Атеросклероз брюшной части аорты и ее ветвей.
- Спондилоартрит;
- Патологии тазобедренного сустава;
- Эпидурит спинальный;
- Протрузия межпозвоночных дисков в области поясницы;
- Остеохондроз позвоночника;
- Острая межпозвоночная грыжа;
- Кишечная непроходимость, атипичное течение острого аппендицита;
- Мочекаменная болезнь;
- Острое растяжение, переломы позвонков;
- Люмбаго, ишиас;
- Острые нарушения спинального кровообращения — инсульт;
- Острый пиелонефрит.
Иррадиирующая боль при некоторых заболеваниях внутренних органов:
- Заболевания органов малого таза. У женщин — воспалительные процессы в придатках матки, эндометриоз, рак матки, рак яичников, ЗППП (хламидиоз, уреаплазмоз, гонорея, трихомониаз и пр.) У мужчин — простатит, рак простаты;
- Заболевания желудка, поджелудочной железы, двенадцатиперстной кишки, желчного пузыря;
- Заболевания кишечника — воспаление дивертикула, неспецифический язвенный колит, опухоли кишечника;
- Заболевания почек — почечная колика, камни в почках;
- Расстраивающая аневризма аорты.
Боли в пояснице могут возникнуть, если вы:
- Страдаете избыточным весом;
- Дополнительный риск для женщин;
- Вы беременны или недавно рожали;
- Проводите много времени за рулем автомобиля или компьютером;
- Ведете преимущественно сидячий (офисные работники) или стоячий (продавцы, официанты, служащие уличной рекламы, хирурги) образ жизни;
- Занимаетесь динамическим физическим трудом с резкой сменой положения тела (особенно если ваша специальность связана с тяжелой физической нагрузкой);
- Чрезмерно нагружаете себя в тренажерном зале или фитнес-клубе. Будьте предельно осторожны, если начали тренироваться недавно;
- Увлекаетесь дачными работами;
- Достигли постменопаузы, располагающей к развитию остеопороза.
Беременность обостряет проявления заболеваний, существующих в организме матери. Из-за изменения гормонального фона и повышенных нагрузок патологии особенно часто проявляются во второй половине беременности. Помимо болей, сопровождающих угрозу преждевременных родов, причиной болей в пояснице беременной могут быть:
- грыжа межпозвоночного диска;
- радикулит;
- панкреатит;
- пиелонефрит;
- мочекаменная (почечнокаменная) болезнь.
Когда болит спина ниже поясницы, кроме очевидных заболеваний позвоночника (ишиас, люмбаго, межпозвоночные грыжи, болезнь Бехтерева и пр.), возможными причинами являются периодические боли во время менструаций у женщин, заболевания женских половых органов, такие как воспаления придатков матки — оофорит, сальпингоофорит (аднексит), а также заболевания тазовой брюшины, кишечника, воспаление аппендикса (отростка слепого кишечника, у мужчин — заболевания предстательной железы, мочевого пузыря.
Если болит спина справа выше поясницы — так может иррадиировать печеночная боль, при каких-либо патологических изменениях в печени — гепатите, печеночной недостаточности, приеме токсичных лекарственных средств. Боль при этом чаще всего локализуется в правом подреберье.
Если боль ощущается справа или слева чуть выше поясницы, очень возможно, что причина кроется в острых заболеваниях почек. Многие хронические заболевания почек, такие как поликистоз, злокачественные новообразования почек, хронический пиелонефрит сопровождаются малыми симптомами, поскольку почечная капсула растягивается постепенно.
- Если боль в спине ирригирует в поясницу, а сама расположена чуть выше (в районе грудной клетки). Сопровождается боль потливостью, приступами рвоты и тошноты, одышкой.
- Боль ирригирует в брюшину, грудь, шею, челюсть.
- У пациента кружится голова, возникает спутанность сознания.
- Начинается тахикардия
- Травма позвоночника, сопровождающаяся потерей контроля над дефекацией, мочеиспусканием.
- Слабеют ноги, немеют ягодицы, половые органы.
Для того чтобы определить, какая болезнь спровоцировала боль в пояснице, необходимо пройти комплексное диагностическое обследование.
- Общие и биохимические анализы мочи и крови.
- Анализы на онкомаркеры, присутствующие в крови при образовании опухолей.
Инструментальные способы исследования:
- Рентгенография позвоночника.
- Эндоскопия кишечника, желудка и матки.
- Ультразвуковое обследование брюшной полости.
- Магнитно-резонансная томография.
Как правильно лечить поясницу? Подход к лечению спины полностью зависит от симптомов заболевания, диагноза поставленного врачом, стадии болезни. Обычно используется комплексный подход, включающий в себя несколько методик лечения.
Обезболивающие медикаменты. Мазь помогает снять воспаление, растяжение, оказывает прогревающее действие, если простужена поясница.
Выделяют следующие группы мазей:
- комбинированные медикаменты (применяются при растяжениях и травмах, наряду с противовоспалительным и обезболивающим действием оказывают заживляющий эффект за счет входящих в их состав гепарина, деметилсульфоксида);
- противовоспалительные анальгетики (в их состав входят лекарственные вещества охлаждающего действия, снимающие раздражение — ментол, лаванда, и обезболивающие препараты — нурофен, ибопрофен, диклофенак);
- хондропротекторы (одним из активных компонентов таких препаратов является хондроитин сульфат, применяемый при патологических процессах в хрящевой ткани, способствующий активному восстановлению хрящевых поверхностей суставов);
- препараты раздражающего действия (эффект основан на расширении сосудов и притоку крови к источнику боли).
С помощью лечебной гимнастики пациент сможет уменьшить болевые ощущения, сделать мышцы крепкими, увеличив расстояние между позвонками. Они помогут освободить сдавленные корешки нервов, нормализовать кровоток на поражённом участке, улучшить обменные процессы.
Для того, чтобы такая гимнастика лечила, а не калечила необходимо соблюдать все рекомендации лечащего врача.
- Движения делаются медленно и плавно без резких поворотов;
- Помещение необходимо проветрить перед тренировкой;
- Больному следует надевать одежду не стесняющую движения;
- Упражнения делается когда пациент вдыхает, а на выдохе ему необходимо вернуться к первоначальному положению;
- Нагрузка увеличивается постепенно. Сначала количество подходов около 10, а потом их увеличивают;
- Во время гимнастики следует следить за своим самочувствием. Если началась резкая боль, то необходимо прекратить свои занятия.
Кроме этого, массаж отлично помогает в избавлении от боли поясничном отделе позвоночника. К положительным терапевтическим эффектам массажа относятся следующие:
- улучшение кровоснабжения больной части тела;
- разминание мышц, что делает их и связки более гибкими и эластичными;
- снятие острой боли;
- избавление от накопленных в мышцах и подкожной клетчатке токсинов;
- приятные ощущения за счет стимуляции нервных окончаний кожи;
- положительные эмоции.
Его можно доверить специалисту в клинике или проводить в домашних условиях, в любом случае польза от него будет неоценимой.
При боли в спине, причина которой не известна, в первую очередь необходимо обратиться к терапевту. Он поможет определить заболевание по совокупности симптомов.
Если причина очевидна: боли предшествовала травма, боль возникла на фоне беременности, менструального цикла или хронического заболевания, имеет смысл сразу обратиться к более узкому специалисту.
Самолечение допустимо только в случаях, если причина боли точно известна.
источник
Боль в области спины и поясницы может возникнуть в любом возрасте. Чтобы оперативно подобрать лечение и избавиться от дискомфорта, необходимо установить первоисточник болевого синдрома. Зачастую это может быть последствиями переохлаждения, межпозвоночной грыжи, итогом травм и ДТП, ущемлением седалищного нерва или же болезнями опорно-двигательного аппарата. Правильно установленный диагноз и заключение врача, станет началом эффективного лечения и предотвратит развитие болезни и осложнений на другие органы.
Для начала нужно пройти комплексное обследование всего организма, получить консультацию вертебролога, остеопата, невролога. В некоторых случаях боль в спине является сигналом о наличии воспалительных процессов в организме и болезнях внутренних органов. Для их исключения рекомендуется пройти обследование у гинеколога, уролога и гастроэнтеролога. Выявив причину боли, доктор назначает медикаментозное лечение. Исходя их характера болевого синдрома и сопутствующей симптоматики, подбирается индивидуальный комплекс препаратов.
При боли в спине и пояснице врач назначает ряд обезболивающих препаратов, среди которых нестероидные противовоспалительные средства (НПВС) и витаминизированный комплекс группы В. Они не только устраняют сильный болевой синдром, но и помогают излечить воспалительные процессы, оказывают блокадное действие на пораженные участки спины.
Витамины В1, В12, В6 обладают анальгетическими свойствами и оказывают нейротропное действие. Данная группа препаратов положительно влияет на процессы обмена в организме, улучшают работу нервной системы, восстанавливают поврежденные нервные окончания. Уколы с витаминным комплексом помогают бороться с резкой болью, при хроническом проявлении болевого синдрома такие инъекции малоэффективны. Курс лечения в среднем длится 12-14 дней, после чего наступает улучшение состояния больного.
Если при длительном приеме обезболивающих препаратов нет видимых результатов, врачи прибегают к методу инъекций и растяжения. Процедуру проводит доктор, больной находится в положении лежа на животе и в места наибольшей боли и уплотнения вводится раствор новокаина. После инъекции необходимо немного размять пораженную область спины и сделать горячий компресс. После процедуры, больному рекомендуется выполнять активные движения и увеличить нагрузку на болезненную мышцу. Таким образом, разрабатывается ее подвижность.
При хронической ноющей боли, необходимо выявить ее тип: центральная, нейропатическая или отраженная. Исходя из вида болевого синдрома и возможности возникновения побочных явлений со стороны ЖКТ и кардиоваскулярных осложнений, подбирается оптимальный список лекарств. В большинстве случаев, он выглядит так:
- при диспепсии назначают Нимесулид, Ибупрофен или их аналоги (Диклофенак, Напроксен, Милоксикам); при отсутствии диспепсических симптомов можно применять любой нестероидный противовоспалительный препарат; при риске кровотечений ЖКТ совместно с НПВС колют ингибиторы протонной помпы (Омепразол); при сердечно сосудистых осложнениях в состав инъекций входят опиоиды, Парацетамол, Нимесулид (обязательным является измерение артериального давления); при наличии хронических заболеваний ЖКТ и сердечно сосудистых патологий Омепразмол и Нимесулид сочетают с Аспирином.
При правильном начале лечения, боль ослабевает уже через неделю после начала курса лечения. Во избежание рецидива, необходимо пройти полный комплекс инъекций до полного купирования болевого синдрома.
Боль в спине зачастую сопровождается воспалениями внутренних органов и тканей, избавившись от них, нужно приступать к лечению боли. Используемые для лечения воспаления НПВС делятся на две большие группы, которые отличаются не только медикаментозным составом, но и действием на органы ЖКТ.
Существует две группы НПВС: селективные и неселективные ингибиторы ЦОГ. Неселективные способствуют угнетению ферментов циклооксигеназы, которые участвуют в образовании медиаторов воспаления. Но такие препараты плохо сказываются на внутренних органах желудочно-кишечного тракта, они могут провоцировать образование язвы желудка.
Селективные НПВС более мягко воздействуют на желудок, не имеют побочных явлений и не воздействуют на суставной хрящ. Препараты данного типа можно принимать гораздо дольше, не нарушив нормальную работу внутренних органов.
Одним из неселективных НПВС является Диклофенак или его аналоги Ортофен, Вольтарен, Наклофен. Препарат используется при боли в позвоночнике, артрите, остеоартрозе, спондилите, приступах подагры, спондилоартрите, при послеоперационных болях и дискомфорте после перенесенных травм. Стандартная дозировка составляет одну ампулу в день (75 мг), при острой боли — 150 мг в сутки. Инъекция вводится в ягодичную мышцу.
Противопоказания к применению Диклофенака:
- беременность; период лактации; детский возраст (до 18 лет могут быть исключения и индивидуально подобранная дозировка); язва желудка; заболевания печени.
Наиболее распространенным неселективным НПВС считается Мовалис (Мелоксикам, Амелотекс, Артрозан). Препарат используют при хронической форме полиартрита, спондилите, ревматоидном артрите, острой форме артроза. Вводится внутримышечно на начальных стадиях заболевания или при острой боли. Далее осуществляется переход на таблетированную форму.
Противопоказания к применению:
- беременность; период кормления грудью; сердечная недостаточность; детский возраст до 15 лет; язва желудка; склонность к кровотечениям ЖКТ и других органов.
Снять болевой синдром и устранить воспаление помогают препараты содержащие витамины группы В. Чрезвычайно эффективны они в острой стадии заболевания. Среди них Мильгамма составляющей которой является пиридоксина гидрохлорид (В6), тиамина гидрохлорид (В1), цианокобаламин (В12), лидокаина гидрохлорид с комплексом вспомогательных компонентов. Инъекция проводится внутримышечно раз в день по 2 мл. Для поддержания результата и предотвращения рецидива, когда острая боль устранена, вводится по 2 мл препарата до трех раз в неделю.
Мильгамма назначается при миалгиях, неврите, радикулярном синдроме, невралгии, парезе и полинейропатии. Противопоказанием к уколу служит:
Для купирования боли в спине применяют укол тройчатки, действующими веществами являются димедрол, анальгин и папаверин. Препараты соединяются в одной инъекции и вводятся внутримышечно. Укол эффективно снимает резкую боль, спровоцированную как заболеваниями опорно двигательного аппарата, так и посттравматическими осложнениями. Кроме того, тройчатка обладает жаропонижающим свойством.
Димедрол в составе укола блокирует гистаминовые рецепторы на периферии и оказывает седативное действие. Папаверин считается спазмолитическим препаратом, который влияет на гладкие мышцы сосудов. Анальгин используется как обезболивающее средство.
Дозировка назначается лечащим врачом по типу боли и индивидуальной переносимости препаратов. Стандартная тройчатка состоит из 1 мл однопроцентного димедрола, 2 мл двухпроцентного папаверина и 2 мл 50% раствора анальгина.
Лечение радикулита осуществляется внутримышечными инъекциями противовоспалительных и обезболивающих средств. Кроме того, врач может назначить препараты, которые помогут снять отек в пораженной области спины и улучшить трофические процессы. Уколы дают положительный результат гораздо раньше, чем таблетированная форма лекарства. Чтобы устранить боль области спины прописывают такие препараты:
источник
В народе острую боль в пояснице называют «прострелом». В медицине для обозначения данного явления используют термин «люмбаго». Патологию следует отличать от люмбалгии, для которой характерны постоянные ноющие боли в нижней части спины (БНЧС). Об острой боли в пояснице речь идет в том случае, если она длится не более трех недель.
Люмбаго чаще всего возникает у людей с дегенеративными изменениями пояснично-крестцового отдела позвоночника. Появление болей также могут спровоцировать травмы, тяжелая физическая работа, переохлаждение. Гораздо реже люмбаго развивается на фоне тяжелых заболеваний внутренних органов.
Острая боль в пояснице, отдающая в ногу, называется ишиасом. Патология возникает вследствие защемления или воспаления спинномозговых корешков, участвующих в формировании седалищного нерва. В некоторых источниках ишиас называют пояснично-крестцовым радикулитом.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
По статистике, у 85% пациентов с люмбаго врачи не выявляют каких-либо серьезных заболеваний. В этом случае речь идет о так называемых неспецифических БНЧС. Они развиваются на фоне пояснично-крестцового остеохондроза и протекают в виде мышечно-скелетного болевого синдрома. В международной классификации болезней (МКБ-10) патологии присвоен код М54.5.
Причины острых специфических болей в пояснице — злокачественные новообразования, болезни внутренних органов, поражение центральной нервной системы, воспалительные заболевания или травмы позвоночника.
Симптомы, позволяющие заподозрить специфическую БНЧС:
- появление болезненных ощущений в возрасте менее 15 или более 50 лет;
- не механический характер болей (отсутствие облегчения после отдыха или изменения положения тела);
- постепенное усиление болезненных ощущений со временем;
- сопутствующее повышение температуры тела;
- беспричинное похудание;
- чувство скованности в спине по утрам;
- нарушение мочеиспускания;
- перенесенные в прошлом онкологические заболевания;
- наличие патологических изменений в крови или моче;
- симптомы поражения спинного мозга (расстройства чувствительности, мышечные парезы или параличи).
Специфические БНЧС обычно указывают на инфекционные, ревматические, онкологические, сосудистые, гематологические заболевания, могут появляться при болезнях внутренних органов (желудок, поджелудочная железа) или органов мочеполовой системы (почки). У людей старшего возраста специфические боли могут говорить о развитии остеопороза.
Специфические БНЧС являются причиной люмбаго всего в 8-10% случаев. Еще реже (3-5%) боль и прострелы в пояснице возникают на фоне компрессионной радикулопатии – защемления и повреждения пояснично-крестцовых нервных корешков.
В зависимости от механизма развития выделяют ноцицептивные, невропатические и психогенные боли в спине. Первые возникают вследствие раздражения ноцицепторов – чувствительных нервных окончаний, которые располагаются в определенных структурах позвоночного столба и некоторых внутренних органах.
- локальная. Обычно имеет диффузный, ноющий характер. Локализуется непосредственно в области позвоночника. Интенсивность болезненных ощущений меняется в зависимости от положения тела человека;
- отраженная. Не имеет четкой локализации и не ослабевает при изменении положения тела. Возникает при заболеваниях внутренних органов (желудка, почек, поджелудочной железы).
Таблица 1. Локализация ноцицепторов и причины их раздражения
Локализация
Причина возникновения болей
Невропатические боли развиваются вследствие повреждения (защемления, воспаления, демиелинизирующих заболеваний) спинномозговых корешков или нервов пояснично-крестцового сплетения. Они имеют стреляющий характер и нередко иррадиируют в нижнюю конечность.
Причиной психиалгий чаще всего являются стрессы, депрессии, неврозы, истерические расстройства, посттравматический синдром, вегетососудистая дистония. Психогенные боли могут иметь разные характер и интенсивность.
Односторонняя острая боль в пояснице, которая локализируется слева или справа, обычно имеет невропатическую природу и указывает на невралгию, радикулит или радикулопатию.
Острая боль в области поясницы чаще всего возникает на фоне дегенеративно-дистрофических заболеваний позвоночника. В патологический процесс сначала вовлекаются межпозвоночные диски и фасеточные суставы, затем связки, мышцы, сухожилия и фасции.
Болезненные ощущения, возникающие на фоне заболеваний костно-мышечной системы, обычно имеют механический характер. Это значит, что боли усиливаются при перенапряжении структур позвоночного столба.
Факторы, которые могут спровоцировать острую резкую боль в пояснице:
- переохлаждение;
- травмы спины;
- резкие движения, выполненные без соответствующей подготовки;
- подъем тяжелого груза;
- долгое пребывание в неудобной позе.
При травмах возникновение люмбаго обычно обусловлено механическим повреждением структур позвоночного столба. Длительное сидение в неудобном положении может вызывать мышечный спазм или защемление нервов, которые и приводят к появлению болезненных ощущений. Поднятие тяжестей провоцирует образование грыж межпозвоночных дисков, переохлаждение приводит к невралгии или воспалению нервов, формирующих седалищный нерв.
Некоторые люди жалуются: нагнулся и не могу разогнуться из-за острой боли в пояснице. Подобное явление указывает на пояснично-крестцовый радикулит или образование грыжи межпозвоночного диска. Острая боль в пояснице возникает при наклоне вперед или поднятии тяжестей. В последующем она усиливается при активных движениях ногами, кашле, чихании, натуживании.
Болезненные ощущения в спине, не связанные с физической активностью, указывают за воспалительные заболевания внутренних органов, злокачественные новообразования или их метастазы. А вот острая боль в пояснице, усиливающаяся при движении, обычно говорит о заболеваниях позвоночника, защемлении спинномозговых корешков или поражении периферических нервов.
Не знаете, что делать при острой боли в пояснице и как бороться с ней в домашних условиях? Купировать болевой синдром можно с помощью мазей и сухого тепла. Однако после облегчения самочувствия нужно сходить к врачу. Обследовав вас, специалист поставит диагноз и назначит лечение.
Причина развития патологии — мышечное перенапряжение вследствие тяжелой физической нагрузки, психоэмоциональных расстройств, долгого сидения или лежания в одной позе. Болезненные ощущения возникают из-за раздражения мышечных ноцицепторов молочной кислотой, цитокинами, простагландинами, биогенными аминами, нейрокининами и т. д.
Развитие миофасциальных мышечных синдромов не связано с остеохондрозом позвоночника.
Типичные признаки патологии:
- ноцицептивный характер боли;
- спастическое сокращение мышц спины;
- ограничение объема движений в позвоночнике;
- наличие триггерных зон – уплотнений в мышцах, давление на которые приводит к усилению болей;
- болезненность при пальпации в паравертебральных точках;
- отсутствие неврологических симптомов.
Для миофасциальных болевых синдромов характерна ноющая или резкая острая боль в пояснице. Она усиливается при разгибании позвоночника, поворотах спины, длительном стоянии и положении лежа на животе. Продолжительное мышечное напряжение может вызывать рефлекторное искривление позвоночника с последующим развитием в нем дегенеративно-дистрофических изменений.
Миофасциальные болевые синдромы могут проявляться как острыми, так и хроническими болями.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Чаще всего развивается вследствие раздражения ноцицепторов, расположенных в области фасеточных суставов позвоночника. Реже источником боли выступают твердая мозговая оболочка, футляры спинномозговых корешков, задние или передние продольные связки. Мышечно-тонический болевой синдром обычно возникает на фоне остеохондроза или спондилоартроза пояснично-крестцового отдела позвоночника.
Болезненные ощущения в спине вызывают рефлекторный мышечный спазм. В дальнейшем спазмированные мышцы и сами становится источником болей. Из-за этого ухудшается подвижность в пояснице.
Отличить мышечно-тонический синдром можно по одному характерному признаку. У людей с данной патологией острые боли в спине в области поясницы уменьшаются в положении лежа на боку с согнутыми нижними конечностями.
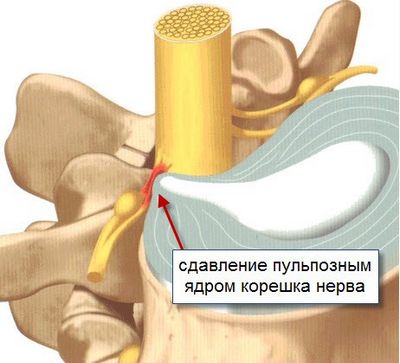
Возникает из-за повреждения одного или нескольких спинномозговых корешков. Проявляется стреляющими или жгущими болями пояснице. У больного нарушается чувствительность и возникают парестезии в зоне, которая иннервируется пораженным корешком. Реже человека беспокоят двигательные расстройства.
Причины радикулярных болей:
- сдавление нервного корешка вследствие острой протрузии диска в центральный канал позвоночного столба;
- дегенеративные изменения позвоночника (спондилез, спондилоартроз, гипертрофия желтой связки, спондилолистез);
- острая грыжа межпозвоночного диска (вещества, которые выходят из студенистого ядра, вызывают асептическое воспаление, отек и ишемию спинномозгового корешка).
Болевой синдром при компрессионной радикулопатии обычно имеет смешанный характер. Он включает признаки ноцицептивной и невропатической болей. Это объясняется тем, что на фоне радикулопатии практически всегда развивается рефлекторный мышечно-тонический болевой синдром.
При повреждении спинномозговых корешков врачи выявляют у человека положительный симптом Ласега. Прямую нижнюю конечность не удается поднять более чем на 30-50 градусов.
При патологии чаще всего повреждается пятый поясничный (L5) или первый крестцовый (S1) спинномозговой корешок.
Согласно статистике, болезни почек являются причиной острых болей в пояснице в 6% случаев. Реже болезненные ощущения в спине возникают вследствие патологий поджелудочной железы, печени, желудка, 12-перстной кишки или органов малого таза.
Симптомы, указывающие на поражение внутренних органов:
- повышение температуры тела;
- озноб, потливость, общая слабость и апатия;
- тошнота, рвота, ухудшение аппетита;
- колебания артериального давления;
- появление отеков на теле;
- нарушение мочеиспускания;
- отсутствие связи между интенсивностью боли и положением тела.
Двухсторонние болезненные ощущения в спине обычно возникают при пиелонефрите и гломерулонефрите – воспалительных заболеваниях почек. Как правило, они тупые, имеют ноющий характер.
Острая боль в левой или правой части поясницы чаще всего указывает на почечную колику. Она иррадиирует по ходу мочеточников в наружные половые органы и внутреннюю поверхность бедра.
Для панкреатита (воспаление поджелудочной железы) характерно появление опоясывающей боли, которая больше выражена с левой стороны.
Причиной острой боли в пояснице у беременных женщин чаще всего является повышенная нагрузка на позвоночник. Болезненные ощущения возникают не раньше пятого месяца беременности и проходят после родов. Боли также могут появляться во время ложных схваток Брэкстона-Хикса.
Не знаете, чем лечить острую боль в пояснице во время беременности? Спросите совета у своего гинеколога. Он подскажет, какое средство можно использовать без риска навредить малышу.
Первое, что следует делать при острых болях в пояснице – это обращаться к невропатологу или врачу-вертебрологу. Опытный врач сможет заподозрить ту или иную патологию уже после беседы с пациентом и его смотра. Для уточнения диагноза он может назначить дополнительное обследование и сдачу некоторых анализов.
Методы, которые могут потребоваться для верификации диагноза:
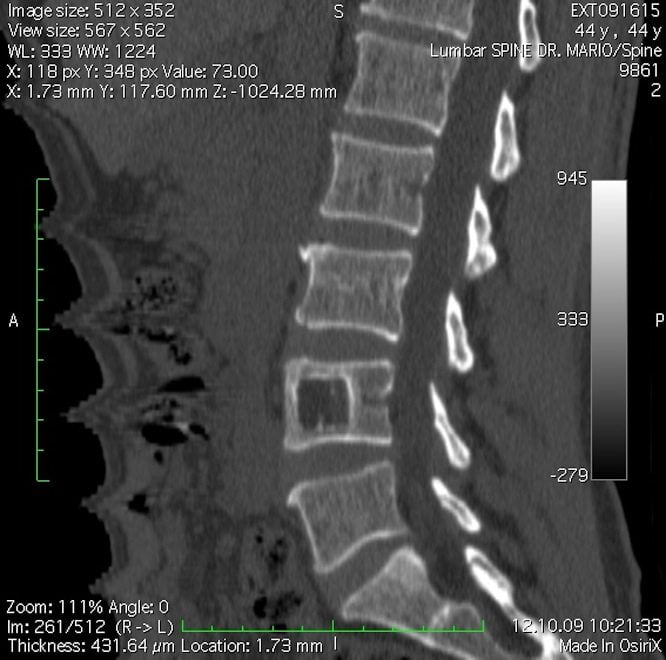
- ренгтенография позвоночника. Информативна в диагностике последних стадий остеохондроза. На рентгенограммах можно увидеть изменение расстояния между позвонками и разрастание остеофитов;
- МРТ позвоночного столба. Методика позволяет выявить практические любые патологические изменения позвонков, межпозвонковых дисков и суставов. Магнитно-резонансная томография позволяет выявить остеохондроз и спондилоартроз даже на начальных стадиях;
- миелография. Суть исследования заключается в рентгенконтрастном исследовании позвоночника. Метод позволяет выявить асбцессы, опухоли, сужение позвоночного канала, грыжи и разрывы межпозвоночных дисков;
- общеклинические исследования. Позволяют выявить признаки воспалительного процесса в крови или моче. Сдача анализов полезна в диагностике болезней почек, поджелудочной железы и т. д.
Старайтесь избегать лечения острой боли в пояснице в домашних условиях. При появлении неприятных ощущений в спине лучше сразу же идите к врачу. Специалист определит причину люмбалгии и назначит вам подходящее лечение.
Что делать при внезапном возникновении люмбаго? Как уменьшить болевой синдром и быстро облегчить самочувствие? Как и чем лучше всего снимать острую боль в пояснице в домашних условиях?
В первую очередь, следует отказаться от тяжелых физических нагрузок и длительного сидения в одной и той же позе. В первые дни заболевания лучше всего придерживаться постельного режима. Кровать должна быть умеренно жесткой. После улучшения самочувствия очень полезно поддерживать умеренную двигательную активность. Это помогает улучшить трофику в тканях и ускорить выздоровление.
Снять острую боль в пояснице помогают препараты из группы НПВС. Они оказывают выраженное противовоспалительное действие. Лекарства используют в виде мазей или таблеток.
Препараты для купирования болевого синдрома:
Для снятия мышечного напряжения и улучшения подвижности позвоночника используют миорелаксанты центрального действия. Многочисленные исследования подтвердили их эффективность в борьбе с острой болью в спине. Наиболее популярными средствами данной группы являются Толперизон, Баклофен и Тизанидин.
Одновременное применение НПВС и центральных миорелаксантов намного эффективней, чем использование лишь одного из этих препаратов.
Лечебная тактика при люмбаго зависит от причины его появления. Если боли возникли вследствие заболеваний внутренних органов, больного госпитализируют в терапевтическое, нефрологическое, гастроэнтерологическое, хирургическое или другое отделение. Там пациента дообследуют и вылечат.
Если боли в пояснице являются неспецифическими, человеку назначают лекарственные препараты и физиопроцедуры. Из последних хороший эффект оказывают рефлексотерапия, массаж, мануальная терапия. При острой боли в пояснице полезны специальные упражнения. Они помогают улучшить подвижность позвоночника, снять мышечный спазм и облегчить самочувствие человека.
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
источник
Если у человека периодически проявляется интенсивная боль в спине, а также в пояснице, в суставах, прежде всего, важно определить те причины, по которым проявляются такие признаки. Ведь спина может болеть вследствие разных причин: это может быть прострел из-за переохлаждения, люмбаго, развития межпозвоночной грыжи. Болевые ощущения вызывает и защемление седалищного нерва, а также другие проявления. Но если болит спина, принимать болеутоляющие средства недостаточно. Необходимо пройти назначенный врачом курс терапии, в частности, колоть противовоспалительные уколы от спины, которые назначил специалист.
Чтобы подобрать правильную тактику лечения, важно проконсультироваться у ряда специалистов: посетить остеопата, невролога, при необходимости проконсультироваться с гинекологом, урологом, гастроэнтерологом, ведь иногда спина болит не только вследствие спазма мышц и связок, но и из-за болезней внутренних органов.
После того, как врач установил диагноз, пациенту назначают комплексное лечение: курс включает витамины группы В, НПВС, обезболивающие средства, иногда – стероидные препараты, антибиотики.
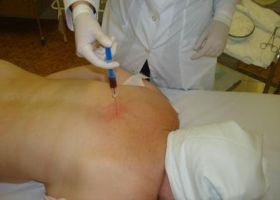
После того, как лекарство облегчило состояние больного, в настоящее время не рекомендовано практиковать иммобилизацию пациента. Ему назначают не только обезболивающие уколы при болях в спине и пояснице, но и сеансы массажа, лечебную физкультуру. Как правило, врачи советуют пациентам с болевым синдромом не ограничивать активность настолько, насколько они могут это сделать.
Прежде чем пить обезболивающие таблетки при болях в спине, важно точно знать диагноз и учитывать все противопоказания и побочные эффекты таких средств. Любые уколы от боли в спине (название лекарства не имеет значения) применяют только после одобрения специалистом.
В настоящее время очень часто назначают уколы и таблетки от боли в спине, пояснице, в составе которых содержится комбинация витаминов группы В. Доказано, что витамины В в уколах могут обеспечить умеренное обезболивание. Комплексные препараты которые применяют с этой целью, содержат витамины В1, В12, В6.
Если почитать показания к применению уколов витамина б12, можно узнать, что этот витамин обладает наиболее выраженными анальгетическими свойствами.
Уколы витаминов группы б обеспечивают нейротропное воздействие. Они приводят в норму иннервацию мускулатуры, влияют на обменные процессы, улучшают состояние нервной системы, способствуют восстановлению поврежденных нервов.
Было проведено очень много разнообразных исследований, в процессе которых ученые получили доказательства того, что витамины группы В в инъекциях позволяли снять болевой синдром на острых фазах воспалительного процесса при их использовании в комплексной терапии.
Следовательно, можно применять эти витамины и в комплексе, и отдельно — витамины В6 и В12. Уколы, инструкция по применению которых всегда есть в комплекте, должны проводиться правильно. Важно учитывать, как правильно колоть витамины группы В, чтобы избежать местной реакции и получить желаемый эффект.
Комплексные витамины в инъекциях, как правило, в составе содержат анестетик лидокаин, что позволяет усилить обезболивающее действие. Также в них содержатся тиамин, пиридоксин, цианокобаламин.
Но применять комплексные витаминные средства внутримышечно есть смысл только в том случае, если проявляются острые боли в суставах или спине, при миастениях, алкогольной полинейропатии. Их делают на протяжении 10-14 дней. Но если речь идет о хроническом течении болезни и частых рецидивах, такие инъекции являются малоэффективными.
В некоторых случаях привычные препараты от боли не приносят желаемого эффекта. Тогда может практиковаться метод инъекций и растяжения. Эта процесс происходит так: больной ложится на живот, врач находит в мышцах наиболее болезненные точки и уплотнения, и перпендикулярно вводит раствор новокаина. Сразу же после инъекции проводится пассивное растяжение мышцы, далее на место укола кладут горячий компресс. После того, как его снимают, необходимо проводить активные движения, чтобы болезненная мышца активно двигалась.

Для снятия боли в спине иногда применяется так называемый укол тройчатка. В состав укола тройчатки входит анальгин, димедрол и папаверин, все три препарата смешивают в одном шприце. Но это средство применяют в случае боли в спине нечасто. Так называемый горячий укол при болях в спине не практикуют.
Для того чтобы применять любые препараты, список которых вы найдете ниже, необходимы строгие показания врача. Именно специалист может определить, целесообразно ли применять витаминов группы В, НПВС, хондопротекторы, миорелаксанты. Этот список предоставляется только для ознакомления с разнообразием лекарственных средств. Определять, можно ли лечить заболевание определенным средством, как часто делать уколы, какие дозы использовать, какие уколы делают при грыже позвоночника, должен исключительно лечащий врач.
В настоящее время существует большой список обезболивающих таблеток и препаратов в уколах, которые содержат в составе витамины группы В. Можно принимать и лекарства в виде таблеток, но более эффективные именно витамины в ампулах. Список лекарств, в состав которых входят витамины данной группы, достаточно широк. Ниже можно ознакомиться с кратким описанием таких средств.
В состав всех лекарств входят одинаковые компоненты: тиамин, пиридоксин, цианокобаламин, медокаин.
Показана при синдромах нарушения нервной системы и неврологических болезнях в составе комплексного лечения. Определяются следующие показания:
- невралгиятройничного нерва, парез лицевого нерва, неврит;
- боли в спине, связанные с болезнями позвоночника, и неврологические симптомы (радикулит, люмбаго, межреберная невралгия, корешковый синдром и др.);
- судороги мышц, диабетическая и алкогольная полиневропатия, опоясывающий лишай.
Цена Мильгаммы — от 290 руб.

Комбилипен противопоказан в таких случаях:
- беременность, лактация;
- сердечная недостаточность в тяжелой форме;
- детский возраст;
- высокая чувствительность к витаминам группы В.
Содержится в упаковках по 3 ампул.
В составе средства Нейробион отсутствует лидокаин.
Инструкция предусматривает, что применять препарат Тригамма, как и другие средства, перечисленные выше, нужно, вводя внутримышечно глубоко, в дозе 2 мл один раз в день на протяжении от 5 до 10 дней. Далее препарат вводят два-три раза в неделю на протяжении 2-3 недель либо переходят на применение пероральных средств с этой группой витаминов.

В настоящее время есть результаты более чем 50 исследований, которые проводились с целью выявить самые эффективные средства, снимающие боль. В итоге выяснилось, что ни один из препаратов группы НПВС не был более эффективным, чем другие лекарства, даже более дорогие. При этом следует отметить, что список препаратов НПВС достаточно большой.
Однако следователи отметили тот факт, что ряд дженериков значительно менее эффективны, чем оригинальные препараты.
В процессе упомянутых исследований также определялось, какой из препаратов имеет наименее сильные побочные эффекты. Выяснилось, что наименее токсичным является Ибупрофен.
Не всегда информация, предоставленная производителями лекарств, соответствует действительности. Так, недавно производители препарата Целебрекс (ингибитор Cox-2) заявили о том, что это средство вызывает наименее выраженные побочные эффекты. Однако данная информация не была подтверждена в процессе исследований.
Таким образом, в процессе выбора НВСП следует узнать, какие есть обезболивающие в таблетках и уколах. При этом нужно помнить, что и самые сильные обезболивающие таблетки, и препараты в ампулах имеют ряд побочных эффектов. Они могут быть разными. Например, средство Мелоксикам оказывает менее выраженное негативное воздействие на ЖКТ, не вызывая столь негативных изменений в желудке и кишечнике, как другие НВСП. ЛС Индометацин дают обезболивающий эффект, но при этом при продолжительном применении негативно воздействуют на хрящи. При этом стоимость лекарств может сильно варьироваться.
Пациенты, которым нужен обезболивающий препарат, должны учесть, что применение удвоенных доз таких лекарств не снижает выраженность болевых ощущений. Следовательно, заменять НВСП, который не помогает, другим лекарством из этой же группы нет смысла. Более подробно мази от болевых ощущений в спине описаны ниже.

Но даже если произошел прострел в пояснице, что делать в таком случае и какой должна быть первая помощь, становится понятно после определения причин и характера боли. Почему произошел прострел в пояснице, чем лечить, какой должна быть схема терапии специалист может точно определить после полного исследования.
Хроническая боль может быть нейропатической, центральной, отраженной.
При условии острых болевых ощущений специалист обязательно определяет, имеет ли место риск побочных явлений со стороны ЖКТ, а также осложнения кардиоваскулярного характера. Если вероятность подобных осложнений невысокая, то врач назначает лекарства с учетом следующего:
- при отсутствии диспепсических явлений – любой препарат НПВС;
- при наличии диспепсии лучше применять Ибупрофен (Напроксен, Диклофенак), Нимесулид(Милоксикам);
- при высокой вероятности развития осложнений со стороны сердца и сосудов назначают Парацетамол, опиоиды. Если риск умеренный, назначают Нимесулид, но при этом нужно корректировать показатели артериального давления;
- при повышенном риске кровотечений ЖКТ назначают вместе с НПВС ингибиторы протонной помпы (Омепразол);
- в случае риска болезней ЖКТ и осложнений со стороны сердца и сосудов желательно сочетать Нимесулид с Омепразолом и Аспирином.
Если сильное болевое ощущение стихает в течение 5-7 дней, нужно продолжать терапию до полного купирования боли. В случае, если острая боль не проходит на протяжении недели, назначают не только противовоспалительные, но и местные анестетики, миорелаксанты.
Можно также вводить локально кортикостероиды (Преднизолон), но только при условии, что исключен туберкулез, поражающий суставы или позвоночник.
Если боли все же продолжаются, и противовоспалительное не дает желаемого эффекта, важно исключить инфекцию, туберкулез, прочявление боли в суставах при сифилисе, гонорее и др.
Основные уколы при остеохондрозе и других заболеваниях, названия которых предоставлены ниже, применяют по назначению и по той схеме, которую определяет врач. Подробнее о том, какие уколы назначают при шейном остеохондрозе и других диагнозах, можно узнать непосредственно при консультации со специалистом.

НВСП показаны к применению с целью симптоматической терапии остеоартроза, анкилозирующего спондилита, ревматоидного артрита, мышечной боли, болевых ощущений в спине, послеоперационных болей.
Цена Амелотекс – от 200 руб., Мовалис – от 700 руб., Артрозан – от 300 руб. Месипол – от 200 руб.
НВСП противопоказаны в таких случаях:
- высокая чувствительность к составляющим препаратов;
- лактация, беременность;
- тяжелые болезни печени и почек;
- бронхиальная астма;
- возраст до 18 лет;
- болезни кишечника воспалительного характера;
- кровотечение ЖКТ;
- обострение язвы;
- цереброваскулярные болезни;
- тяжелые болезни сосудов и сердца, ИБС, сердечная недостаточность, тяжелые соматические недуги.
Нельзя совмещать прием препаратов с антиагрегантами (ацетилсалициловая кислота, клопидогрел), преднизолоном.
Осторожно принимают при болезнях ЖКТ, наличии Helicobacter pylori, сахарном диабете, отеках, продолжительном применении НПВС
Цена средства Артрозилен – от 200 руб., Фламакс – от 120 руб., Кетонал – от 220 руб., Флексен – от 300 руб.
НВСП вводятся внутримышечно, уколы вводят глубоко в той дозе, которую назначил врач. При этом учитывается возраст больного, а также то, насколько сильные боль и спазм проявляются. Людям до 65 лет назначают введение 10-30 мг через 4-6 часов. При нарушенной функции почек, а также пациентам в пожилом возрасте назначают дозы 10-15 мг каждые 4-6 часов. Такие дозы также могут быть назначены для введения однократно с целью купирования боли. При этом продолжительность лечения не должна быть больше пяти дней, а суточная доза – не более 60-90 мг.
Цена средства Кеторолак – от 100 руб., Кетанов – от 120 руб., Кеторол – от 150 руб.
При применении НВСП могут отмечаться многочисленные побочные действия:
- пищеварение: гастралгия, рвота, запор, изжога, диарея, тошнота, гепатит, панкреатит;
- органы дыхания: отек гортани, одышка, затрудненное дыхание, аллергический ринит;
- система мочевыделения: нефрит, учащенное мочеиспускание, почечная недостаточность отеки;
- сердце и сосуды: увеличение показателей АД, обморок, отек легких;
- нервная система: головная боль, сонливость, психоз, гиперактивность, головокружение, депрессивное состояние, нарушение зрения;
- кроветворение: анемия, лейкопения, эозинофилия;
- реакции кожных покровов: сыпь, крапивница, шелушение, синдром Стивенса-Джонсона, синдром Лайелла;
- свертывание крови: кровотечение из ран после операции, кровотечение ректальное, желудочное, носовое;
- аллергия: одышка, отеки век, свистящее дыхание, зуд кожи, чувство тяжести в грудной клетке;
- другие проявления: увеличение веса, отеки, сильная потливость.
Цена средства Диклофенак – от 50 руб., Наклофен – от 60 руб., Ортофен – от 50 руб., Вольтарен – от 300 руб.
Компонент лорноксикам содержит средство Ксефокам. Стоимость Ксефокам – от 700 руб.
При передозировке могут проявляться следующие побочные действия: абдоминальные боли, тошнота, рвота, пептические язвы желудка, нарушения функции почек, метаболический ацидоз.
При одновременном приеме НПВС и ацетилсалициловой кислоты либо другими нестероидными обезболивающими, а также с препаратами кальция, ортикостероидами, этанолом возрастает вероятность развития язв и кровотечений ЖКТ. При применении одновременно с Парацетамолом увеличивается риск нефротоксичности.
Стоимость Тексамен – от 200 руб.
После проведения инъекций средств этой группы отмечается быстрое купирование боли, но при этом длительность действия у них небольшая. Следует учесть, что у стеродиных средств есть очень много противопоказаний, поэтому применять их можно только по показаниям и под контролем специалиста. Эти препараты можно применять непосредственно в очаге боли. Блокаду проводят с помощью прямой инъекции в ту область поясницы, где отмечается сильная боль. Чтобы провести блокаду, кортикостероиды сочетают с Новокаином или Ледокаином. Стоимость средства Преднизолон – от 50 руб.
Однако в настоящее время специалисты пролагают, что и таблетки, и обезболивающие уколы при болях в суставах и спине обеспечивают одинаковую биодоступность активных веществ. Побочные действия при применении пероральных и инъекционных средств также одинаковы. Поэтому специалист может предложить как название таблеток, так и названия уколов для суставов внутримышечно при назначении схемы лечения.
Если проявляется тянущая, колющая и другие виды боли в спине, врач может порекомендовать следующие таблетки:
| Название | Активный компонент | Цена |
| Аркоксия | эторикоксиб | стоимость Аркоксия – от 450 руб. |
| Целебрекс | целекоксиб | стоимость таблеток Целебрекс (Целекоксиб) – от 500 руб. |
| Найз, Нимика, Нимулид | нимесулид | стоимость Найз от 200 руб., Нимика – от 250 руб., Нимулид – от 150 руб. |
| Тексамен, также теноксикам содержится в препаратах Теноктил, Теникам, Тилкотил. | теноксикам | стоимость Тексамен (Texameni) — от 250 руб. |
| Налгезин | напрксен | цена от 150 руб. |
| Мелоксикам, Артрозан, Movalis, Амелотекс | мелоксикам | стоимость от 250 руб. |
| Кеторолак, Кетарол, Кетанов | кеторолак | стоимость от 50 руб. |
| Флексен, Быструмкапс, Кетонал, Артрозилен | кетопрофен | стоимость от 150 руб. |
| Фаспик, Нурофен, Ибупрофен, Бурана | ибупрофен | стоимость от 20 руб. |
| Ортофен, Наклофен, Диклак, Вольтарен | диклофенак | стоимость от 30 руб. |
| Аэртал | ацеклофенак | стоимость Аэртал от 400 руб. |
| Ксефокам | лорноксикам | стоимость от 130 руб. |

Средство Нейродикловит содержит в составе диклофенак и витамины из группы В, стоимость Нейродикловит – от 250 руб.
Обезболивающее Некст содержит парацетамол и ибупрофен. Теми, кто принимает Некст обезболивающее, инструкция должна обязательно учитываться. Стоимость от 150 руб.
Толперизон, Мидокалм – оказывают периферическое действие, при применении этих средств нужно соблюдать инструкцию, стоимость средства Толперизон от 150 руб.
Гидроксизин, Атаракс – оказывают центральное действие, при этом отмечается торможение ЦНС. Следует применять, когда боли очень сильные. Стоимость – от 240 руб.
Лекарства-хондропротекторы — средства продолжительного действия, питающие хрящевую ткань, приостанавливающие процесс ее разрушения и обеспечивающие ее восстановление. Как правило, такие средства назначают при болезнях суставов, которые связаны с процессом разрушения хряща. Хондропротекторы актуальны в случае развития артрита, артроза, хондроза и других заболеваний, при которых проявляются болевые ощущения в спине, в коленях и др.

Хондроитина сульфат – противовоспалительное средство, которое показано для лечения заболеваний позвоночника, суставов, межпозвоночной грыжи и др. Препарат замедляет процесс резорбции костной ткани, улучшает обмен кальция и фосфора в хрящевых тканях, приостанавливает разрушение хрящевой и соединительной тканей, способствует восстановлению тканей. Отзывы свидетельствуют, что данные препараты уменьшают болевые ощущения и увеличивают подвижность суставов, позвоночника. Так как активное вещество имеет структурное сходство с гепарином. Следовательно, применение этого средства (Мукасад и др.) приостанавливает образование тромбов в субхондральном и синовиальном русле.
Стоимость средства Хондрогард – от 850 руб., Хондролон – от 110 руб., Мукосат – от 600 руб., Артрадол – от 750 руб.

Лекарство назначают только взрослым пациентам, болеющим полиостеоартрозом, остеохондрозом. Его нужно вводить глубоко внутримышечно в дозе 1 мл в день. Лечение длится 20 дней. В случае поражения суставов можно вводить препарат в дозе 1-2 мл внутрь сустава 1 раз в 3-4 дня, курс составляет 5-6 инъекций. Стоимость средства Алфлутоп – от 1500 руб.
Образование: Окончила Ровенский государственный базовый медицинский колледж по специальности «Фармация». Окончила Винницкий государственный медицинский университет им. М.И.Пирогова и интернатуру на его базе.
Опыт работы: С 2003 по 2013 г. – работала на должностях провизора и заведующего аптечным киоском. Награждена грамотами и знаками отличия за многолетний и добросовестный труд. Статьи на медицинскую тематику публиковались в местных изданиях (газеты) и на различных Интернет-порталах.
Мне сначала прописали уколы с витаминами, однако почему-то эффекта от них не почувствовала. На втором приеме назначили обезболивающий пластырь Нанопласт форте, и от него результат почувствовала уже на второй день курса. Знала бы раньше, что такое недорогое средство будет действовать лучше всяких дорогих препаратов, смогла бы сэкономить и деньги и нервы.
источник