При нахождении человека в вертикальном состоянии основная нагрузка приходится не только на позвоночник, но и на тазобедренные суставы, поэтому любое нарушение в функционировании этих отделов может приводить к болевому синдрому. Боль в пояснице и тазобедренном суставе может быть разного характера — все зависит от причины поражения и вида патологии. Изначально болевые ощущения могут быть незначительными и практически незаметными, однако постепенно они начнут усиливаться при ходьбе или других движениях и отдавать в ногу.
Не стоит игнорировать такой сигнал организма о помощи, поскольку несвоевременное лечение нарушений тазобедренного сустава может привести в частичной или полной ограниченности в движении.
На начальных этапах боль в тазобедренном суставе появляется периодически и в основном беспокоит человека в состоянии покоя, с течением времени болевые ощущения приобретают постоянный характер.
В зависимости от характера протекания боль можно разделить на три группы:
- острая боль – возникает внезапно и длится недолго, определить место ее локализации не составляет труда;
- ноющая боль – отличается обширной зоной поражения и периодическим характером возникновения, определить место локализации затруднительно;
- хроническая боль в левой или правой ноге – беспокоит человека достаточно длительный период (до полугода), лечиться обычно с помощью операции.
При поражении тазобедренного сустава боль, как правило, не распространяется только лишь на место локализации очага воспаления. Страдать могут и другие части тела:
- голень;
- стопа;
- бедра;
- позвоночник;
- ягодицы;
- пах;
- внутренняя, внешняя или задняя части ног.
Если боль тянущая, то, скорее всего, у человека растяжение мышц, которое пройдет самостоятельно через несколько дней. Если же боль в тазобедренном суставе с правой стороны или левой не исчезает через неделю, лучше обратиться за помощью к врачу.
Боль в пояснице и тазобедренном суставе является результатом разных факторов, которые условно делятся на четыре группы:
- Патологии тазобедренного сустава, нарушения в мышечных тканях и связках, находящихся около него. Сюда можно отнести любые травмы, воспалительные и дегенеративные процессы и т.д.
- Нарушение анатомии сустава, при котором головка кости бедра отклоняется от нормального размещения в вертлужной впадине. К таким состояниям приводят различные вывихи (врожденные или приобретенные в результате травмы), контрактуры мышц бедра и спины, хронические нарушения двигательной способности.
- Системные заболевания – воспалительные процессы лонного или крестцово-подвздошного сочленения, изменения структуры мышц в районе ягодиц, неврологические состояния (ущемление нервов, радикулит или неврит). Иногда к болевым ощущениям могут привести такие вирусные и инфекционные процессы, как грипп, ангина или пиелонефрит, патологии половой системы, осложнения в брюшной полости или области поясницы.
- Боли, вызванные стрессами или психологическими нагрузками. Возникают по причине сильного волнения и быстро исчезают сами по себе.
Боли в ноге в тазобедренном суставе могут свидетельствовать о развитии серьезной патологии, которая при несвоевременном обращении к доктору может привести к инвалидности и двигательной дисфункции.
Симптомы этих заболеваний во многом похожи между собой, но некоторые из них имеют свои особенности:
| Тип заболевания | Характер боли |
| Сильные боли в тазобедренном суставе при опоре на ногу или становлении на цыпочки. |
| Боль в тазобедренном суставе возникает в утреннее время и сопровождается скованностью в суставе, далее приобретает постоянный характер. |
| На ранних стадиях симптомы отсутствуют, далее появляются боли в коленном и тазобедренном суставе. |
| Боль распространяется на область паха, ягодицы и бедро и усиливается при нагрузке на конечность. |
| Ноющая боль в тазобедренном суставе, которая постепенно приобретает постоянный характер. |
| Сначала возникают боли в тазобедренном суставе, после переходят на коленный сустав. |
| Ноющая боль в тазобедренном суставе, которая усиливается во время активных движений. |
| Тупая боль в тазобедренном суставе и пояснице, усиливается в ночное время суток. |
| Тупые боли в тазобедренном суставе, которые усиливаются при любом движении. |
| Тупые боли в тазобедренном и коленном суставе. |
| Острая боль в тазобедренном суставе, которая наблюдается сразу после травмы. |
| Сильная боль в суставе, особенно проявляется во время смены положения или выполнения круговых движений. Доходит даже до состояния болевого шока. |
| Сильная боль в тазобедренном суставе и паху, которая усиливается во время совершения движений. |
| В зависимости от стороны повреждения наблюдается боль в тазобедренном суставе слева или справа. Вов время совершения движений или пальпационного обследования ощущения усиливаются. |
| Ноющая боль в тазобедренном суставе, которая постепенно усиливается. |
| Острая боль в тазобедренном суставе, которая носит периодический характер. В области распространения болевого синдрома наблюдается специфический щелчок. |
| Острые боли в тазобедренном суставе – в левом или в правом, которые возникают при малейшем движении. Возможно состояние шока. |
Помимо заболеваний, непосредственно поражающих тазобедренный сустав, боли могут возникнуть и по ряду других причин.
Очень часто боль в правом тазобедренном суставе или в левом суставе может сочетаться с неприятными ощущениями в области крестца и поясницы. Причинами этих ощущений могут быть:
- травмы разного характера;
- аномальное развитие или строение позвоночника;
- остеохондроз;
- наличие опухолей;
- тромбофлебит;
- простатит;
- стрессы;
- гинекологические заболевания;
- туберкулез.
Болевой эффект возникает в крестце и по всей спине, при этом отмечается боль в правом тазобедренном суставе или левом тазобедренном суставе. Причины эти ощущений могут быть таковыми:
- патологии опорно-двигательного аппарата – остеопороз, грыжа позвонка, травмы, наличие остеофитов, воспаление хрящевых тканей и мышц, ущемление седалищного нерва;
- болезни, не связанные с нарушением в структуре позвоночника – неправильное кровообращение, опухоли спинного мозга, менингит, остеоартроз тазобедренного сустава;
- проксимальная нейропатия ассиметричного типа – формируется на фоне сахарного диабета или по причине накопления крови за стенкой брюшной полости, сопровождается болью тазобедренного сустава справа и атрофией мышц;
- ишиалгия – характеризуется болью, распространяющейся по всей нижней конечности.
Боли в тазобедренном суставе правой ноги или левой – не единственно возможный вариант развития событий. При некоторых патологиях боль поражает и другие участки тела, например:
- если болевой синдром поражает крестец, можно говорить о развитии воспалительного процесса в этом отделе и находящихся рядом участках;
- поражение корешковой части спинного мозга дополняется болью в пояснице, не переходящей на ноги;
- ущемление седалищного нерва отличается локализацией боли в пояснице, далее она спускается на ягодицы и конечности.
Возрастные изменения в организме приводят к тому, что межпозвоночные диски утрачивают влагу и становятся негибкими, в результате даже малейшее движение вызывает существенный дискомфорт и боли в тазобедренном суставе.
Основным признаком развития остеохондроза поясницы является резкая боль в тазобедренном суставе и спине. Помимо болевых ощущений в конечностях, заболевание сопровождается болью в шее, плече.
Основной причиной боли в пояснице и тазобедренном суставе является ущемление корешка. По мере того, как позвоночный диск вырождается, происходит его сжимание и перемещение. Таким образом он воздействует на отходящую от спинного мозга и прижимает ее к кости. Такое состояние называют фораминальный стеноз, при этом наблюдается резкая боль в тазобедренном суставе и пояснице.
При возникновении первых признаков заболевания необходимо незамедлительно обратиться к специалисту. В зависимости от того какие боли в тазобедренном суставе ощущаются и по ряду других симптомов врач сможет диагностировать заболевание и назначить эффективный курс лечения.
Кроме того, проводится ряд лабораторных и инструментальных исследований, которые позволят дифференцировать заболевание о других схожих патологий. Сюда входят:
- Общий анализ крови, который позволяет установить состояние организма в целом. Если анализ показал анемию, нужно обязательно уточнить характер ее развития. Количество лейкоцитов позволит установить степень тяжести состояния пациента, уровень тромбоцитов обязательно определяется перед проведением операции.
- Исследование мочи – здесь важно не только определить цвет, прозрачность и плотность, но и установить количество белка, глюкозы и билирубина.
- Биохимический анализ крови и специфические маркеры болезней ревматоидного типа.
- Морфологическое исследование биоптата обычно назначается при подозрении на заболевания костей онкологического характера. Также проводится при фиброзной остеодистрофии, хрящевых экзостозах. Обычно для выполнения исследования выполняют пункцию для забора синовиальной жидкости.
- Рентген и УЗИ – одни из самых точных методов для определения патологий тазобедренного сустава. Позволяют определить наличие перелома, вывиха, артрита или артроза, а также установить причину развития этих заболеваний
- КТ – дает возможность рассмотреть поврежденный сустав в разных проекциях.
- МРТ — визуализирует тканевые структуры в любой проекции. С помощью этого метода можно изучить состояние хрящевой ткани, сосудов, мышечной ткани, надкостницы и дисков позвонка.
- Остеосцинтиграфия – дает четкое изображение кровотока в костях и показывает интенсивность обменных процессов. С помощью этого вида обследования можно определить переломы, артриты, остеомиелиты и злокачественные новообразования.
Терапия в обязательном порядке должна носить комплексный характер и включать не только прием медикаментов, но и другие методы лечения (ЛФК, массаж, физиопроцедуры, диету и т.д.). Для устранения болевых ощущений в курс лечения обычно включаются противовоспалительные и обезболивающие средства. Стоит понимать, что прием этих препаратов не сможет устранить саму причину патологии, а принесет лишь временное облегчение
источник
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
Задумались над тем, почему болят тазовые кости у женщин? Причины возникновения данного симптома могут быть весьма различны. Чтобы более детально разобраться в этом вопросе, рекомендуем изучить основную теоретическую информацию, представленную в нашей статье. Также здесь вы найдете советы врачей по поводу того, как лечить то или иное заболевание в домашних условиях. Ну а описание симптомов в конкретном случае позволит поставить диагноз с максимальной точностью.
Многие люди задаются вопросом о том, почему болят тазовые кости и ноги. Причины возникновения подобных симптомов могут быть как общими, так и локальными. Конечно же, окончательный диагноз может поставить только квалифицированный специалист, однако вы также можете исключить наличие той или иной болезни, если как следует сопоставите ее симптомы с вашим состоянием. Вот лишь небольшой список причин, по которым болят кости таза в большинстве случаев:
- пояснично-крестцовый остеохондроз, распространяющийся на область таза;
- протрузии и межпозвоночные грыжи с компрессией корешковых нервов;
- защемление седалищного нерва, или синдром «конского хвоста»;
- воспаление и деформация сочленения крестцовых костей;
- травмы поясницы, тазовых костей, крестца, бедра;
- нарушение осанки и искривление позвоночника;
- рост новообразований в области крестца;
- нарушение тока венозной крови.
И это далеко не все причины, по которым может возникать данный симптом. Существуют и другие, однако они считаются более редкими, а установить подобное заболевание сможет только опытный врач с помощью специального обследования. Ярким примером служит дефицит витамина D или некроз костной ткани. Изучать подобные заболевания в формате обычной статьи нет смысла, однако полностью списывать их со счетов также не следует.
Также каждый пациент должен понимать, что болезненность может проявляться в каждом случае индивидуально. У одних людей остеохондроз протекает спокойно, с небольшими приступами из-за физической нагрузки, а у других заболевание сопровождается сильнейшей болью, которую иногда не получается купировать даже с помощью сильных обезболивающих. Поэтому если вы испытываете сильный дискомфорт, обязательно обратитесь в поликлинику.
Задумались над тем, почему болит тазовая кость справа во время ходьбы? Данный симптом может возникать из-за самых различных заболеваний, поэтому для качественной диагностики следует обратиться за помощью к специалисту в больницу. Врач задаст вам несколько вопросов и проведет осмотр, после чего можно исключить большую часть распространенных заболеваний и поставить единственно верный диагноз. В большинстве случаев подобный симптом возникает из-за следующих недугов:
- артроз, артрит или деформирующий остеоартроз тазобедренного сустава;
- нарушение постановки стопы или стоп – косолапость, плоскостопие;
- разрушение крестцового сустава из-за нехватки витаминов.
Тогда почему болит тазовая кость слева во время выполнения физических нагрузок? Подобный симптом встречается гораздо реже и обычно бывает вызван нарушением иннервации мышц бедра или голени. Данное состояние иногда может возникать в результате защемления седалищного нерва или обычного радикулита. Как правило, в обоих случаях боль имеет левостороннюю локализацию. Если же болят сразу обе части таза, речь может идти о подвывихах копчика или деформации крестцового отдела позвоночника (из-за травм или неприятного падения на копчик).
В некоторых случаях болезненность при ходьбе возникает из-за нарушения процесса кровоснабжения в малом тазу. Чаще всего подобный симптом проявляется после повреждения артериальной кровеносной сети или венозного русла. Данный недуг довольно просто диагностировать, поскольку он сопровождается появлением отеков ног или варикозом. Боль возникает после длительных физических нагрузок или в результате долгой ходьбы. В качестве лечения обычно используются различные препараты, помогающие нормализовать работу кровеносной системы, или специальные массажи.
Теперь вы знаете многое о том, почему болит тазовая кость слева или справа, однако в чем заключается причина столь неприятного симптома, если он также распространяется и на поясницу? Как правило, все зависит от пола пациента. К примеру, у женщин такой симптом может наблюдаться во время менструации как результат воспалительных процессов в органах малого таза. Что касается мужчин, то причина может крыться в отхождении камней или песка к мочеточнику. В обоих случаях консультация специалиста будет очень кстати.
Если верить статистике, в 80% случаев боль в тазовых костях и пояснице возникает из-за остеохондроза и его осложнений. К примеру, подобный недуг может быть вызван межпозвоночной грыжей или протрузиями межпозвоночных дисков. Сдавливание спинного мозга приводит к тому, что в области таза возникает сильный болевой синдром, который также передается и в тазобедренный сустав. В некоторых случаях неприятное ощущение может иррадиировать даже в конечности. Если человек вовремя не получит квалифицированную помощь, он даже может лишиться возможности самостоятельно передвигаться.
«Болит тазовая кость – что делать?» – если вы задаете себе этот вопрос, то вам следует немедленно обратиться в больницу для того, чтобы получить консультацию специалиста. В противном случае вы рискуете, что у вас разовьются острые патологии, которые будет сложно побороть даже хирургическим путем. Конечно же, болевой синдром не получится вылечить за несколько недель, однако если вы будете следовать всем рекомендациям лечащего врача, то ваше состояние заметно улучшится уже спустя месяц после посещения клиники. Кроме того, только врач может выписать вам рецепт на мощное обезболивающее, если спина и таз болят настолько сильно, что вы не можете даже ходить.
Пытаетесь разобраться с тем, почему болит тазовая кость справа у женщины? Причины возникновения столь неприятного симптома могут быть весьма неоднозначными, поэтому следует обратиться к медицинскому специалисту за консультацией. Первое, что он сделает – исключит вероятность травматического повреждения тканей и костей в области таза, поскольку в некоторых случаях именно неловкое движение может привести к тому, что при ходьбе и даже в статичном состоянии возникает сильнейшая боль. Как только диагноз будет поставлен, врач назначит комплекс различных процедур, которые помогут предотвратить появление неприятных симптомов. Кроме того, пациенту показано:
- регулярное посещение медицинского специалиста для осмотра;
- поддерживание массы тела в нормальном состоянии;
- ношение обуви подходящего размера на каблуке.
Почему болят тазовые кости у женщин? Причиной всему может быть беременность – в этом нет ничего необычного. Организм попросту не успевает перестраиваться под быстрый набор массы, поэтому кости не выдерживают нагрузки и начинают разрушаться. Чтобы полностью исключить вероятность развития различных опухолей и воспалительных процессов, обязательно посетите специалиста в области медицины и пройдите обследование. Помните о том, что вы теперь несете ответственность не только за свое состояние, но и за состояние вашего малыша.
Почему болит тазовая кость справа, когда тело находится в состоянии покоя? Подобный симптом имеет некоторые особенности, которые следует принимать во внимание. Как правило, болевой синдром проявляется у людей с правой опорной ногой. Кроме того, не стоит исключать вероятность воспаления аппендикса, поскольку при таком заболевании боль очень часто отдает в правую часть таза. То же самое касается и хронического геморроя, пиелонефрита и различных воспалительных процессов печени, например гепатита.
Людям с выраженной болью в правой ноге настоятельно рекомендуется воздержаться от выполнения тяжелой физической работы, поскольку это может спровоцировать развитие заболеваний. Если ваша правая рука является рабочей, то в большинстве случаев то же самое будет касаться и ноги. Человек может даже не обращать внимания на тот факт, что он перемещает нагрузку всего тела на правую сторону тела, если речь идет об обычной работе за компьютером или письмом. Из-за этого нарушается структура правой стороны малого таза.
Прием различных лекарственных препаратов может способствовать выздоровлению больного, однако назначить курс лечения может только квалифицированный специалист. Как правило, речь идет об обезболивающих таблетках и специальных мазях, которые втираются в больную поверхность. Однако при некоторых заболеваниях также могут назначаться уколы, помогающие не только снять неприятный симптом, но и восстановить структуру костей. Что касается оздоровительного массажа, то он рекомендован только в качестве дополнительного лечения, а в некоторых случаях является и вовсе противопоказанным.
Отвечая на вопрос о том, почему болят тазовые кости, когда сидишь, следует уделить особое внимание левой части таза. У большинства людей данная конечность является «толчковой» при ходьбе, поэтому вовсе не удивительно, если организм испытывает сильную боль, когда вы садитесь на диван после тяжелого рабочего дня. При движении подобный симптом может практически не проявляться, поскольку мышцы все время находятся в состоянии физической нагрузки.
Однако не стоит забывать о вероятности развития различных патологий, которые могут возникать из-за постоянных нагрузок на конечность. К примеру, многие профессиональные спортсмены ни раз сталкивались с тазовыми грыжами после бега или прыжков. В большинстве случаев боль появляется после тренировок (и именно с левой стороны). Сперва она может быть едва заметной, однако если вовремя не обратиться за помощью к специалисту, синдром перерастет в хроническое заболевание, с которым будет тяжело бороться.
Многие люди жалуются на нарушения работы опорно-двигательного аппарата и сопутствующую им боль, однако мало кто задумывается о причинах, которые способствуют развитию неприятных симптомов. Например, если у вас болят тазовые кости слева, причина может крыться в избыточном весе, который приводит к чрезмерной нагрузке на конечности. Впрочем, в данном случае локализация боли не играет роли. Кроме того, болевые ощущения могут проявляться в результате воспаления селезенки или сигмовидной кишки. Именно поэтому так важно проходить медицинское обследование в поликлинике, а не заниматься самолечением на дому.
Почему болят тазовые кости во время беременности? Подобный вопрос можно довольно часто услышать от женщин, находящихся в «интересном положении». В большинстве случаев данный симптом проявляется на ранних стадиях развития плода. Болевые ощущения возникают из-за растяжения маточных связок при росте плода. Растяжение внутреннего органа является вполне естественным процессом, однако если вас беспокоит сильная боль, то следует обратиться за помощью к вашему лечащему врачу. Возможно, причина данного симптома на самом деле кроется в другом.
Также во время вынашивания плода боль может вызываться различными воспалительными заболеваниями в сфере гинекологии. Наиболее распространенным примером является спаечная болезнь или варикозная вульва – перенапряжение ягодиц и мышц бедер. Женщина постоянно испытывает нагрузку на конечности, поскольку ее вес во время вынашивания плода значительно увеличивается. Кроме того, довольно часто беременные женщины набирают массу тела из-за гормональных сбоев. Именно поэтому при боли в тазу врачи довольно часто прописывают не только лечебные мази, но и гормональные препараты.
Также особого внимания заслуживает заболевание под названием симфизит – расхождение лонных костей. В этом случае неприятный симптом будет проявляться в крестцовом отделе. Болезненные ощущения могут также нарастать в результате изменения положения копчика. В нормальном состоянии он направлен внутрь малого таза, однако при беременности отклоняется назад из-за увеличения матки. Из-за этого девушка может испытывать сильнейшую боль, особенно при длительном нахождении в сидячем положении. В большинстве случаев неприятный симптом проходит к моменту родов.
Теперь вы знаете многое о том, почему болят тазовые кости у женщин (причины были описаны выше). Однако болезненный симптом может проявляться не только у представительниц прекрасного пола. Довольно часто проблемы с опорно-двигательным аппаратом возникают и у мужчин. В большинстве случаев это обусловлено профессиональной сферой деятельности, например, если пациенту приходится постоянно испытывать физические нагрузки на работе. При этом начинает развиваться остеохондроз или даже грыжа в поясничном отделе. Однако нагрузка на ноги и спину – это далеко не все причины, которые приводят к боли.
Также у взрослых мужчин довольно часто встречается миелома – злокачественное новообразование в костном мозге, которое постепенно распространяется на плоские кости в малом тазу. Если больной будет регулярно совершать механические действия, то опухоль будет расти в размерах. Рано или поздно подобное отношение к своему здоровью приведет к межпозвоночной грыже или даже перелому позвонков. Характерная симптоматика обычно появляется через 10 лет после возникновения болезни. До этого врач может ставить следующие диагнозы: «остеопороз», «радикулит», «остеохондроз».
Также не следует забывать еще и о том, что у мужчин довольно часто наблюдаются травмы таза различной степени тяжести. В большинстве случаев они возникают в результате механического воздействия – при падении или ударах. Если не уделить подобной травме должного внимания, то со временем она перерастет в серьезное заболевание, вылечить которое будет очень трудно. Так что представителям сильного пола настоятельно не рекомендуется доказывать свою мужественность, поднимая тяжелые предметы после недавних травм. Даже если вы полностью перестали чувствовать боль, это еще не значит, что вашему здоровью ничего не угрожает.
Мы рассмотрели, почему болят тазовые кости. Причины развития заболевания, перечисленные в предыдущих разделах, разные. Информация о них будет полезной многим людям, т. к. поможет уберечься от провоцирующих факторов и избежать появления болезненных симптомов. Однако что делать человеку, который уже страдает от боли в тазу? Конечно же, следует в первую очередь обратиться в поликлинику для прохождения комплексного обследования. После установки диагноза лечащий врач назначит определенные препараты, которые будут направлены на избавление от неприятных симптомов, а также помогут в борьбе с корнем проблемы. Вот лишь основные виды медикаментов, которые могут помочь в борьбе с заболеванием:
- наркотические и ненаркотические анальгетики – «Трамадол», «Анальгин»;
- нестероидные препараты короткого действия – «Диклофенак», «Ибупрофен»;
- комбинированные препараты – «Спазмалгон», «Реналган» и так далее.
Последняя группа препаратов применяется лишь в том случае, если речь идет о различных патологиях, локализованных в малом тазу. Что касается анальгетиков, то они призваны купировать болевой синдром, дабы пациент чувствовал себя лучше. Ну а нестероидные препараты применяются для того, чтобы бороться с корнем проблемы. Однако все это актуально лишь в том случае, если очаг инфекции находится именно в костях и мышечных волокнах. Если же заболевание вызвано другой причиной, то врач может назначить комплекс дополнительных процедур, к примеру, массаж мышц или прогревание.
Если вас беспокоит болевой синдром в малом тазу, вы можете воспользоваться не только современными препаратами, но и различными народными средствами, которые успешно доказывают свою эффективность в течение многих лет. Однако все-таки стоит понимать, что альтернативная медицина хороша лишь в совокупности с приемом лекарственных средств. Поэтому при наличии неприятных симптомов в первую очередь обращайтесь в поликлинику для постановки правильного диагноза, а уже после этого заваривайте настойку или отвар, который помогает бороться с заболеванием. Кстати, для этого вы можете воспользоваться следующими рецептами:
- Смесь из ореха, чеснока, крапивы и зверобоя. Для начала смешиваем между собой сырье в равных пропорциях, после чего тщательно сбиваем его в блендере. Как только смесь будет готова, заливаем ее жидким медом и кипятком, чтобы образовалась густая кашица. Данное снадобье необходимо принимать каждый день по три раза перед едой. Хранить народное средство следует в темном, недоступном для детей месте.
- Сок чистотела. Данное народное средство рекомендуется применять для устранения злокачественных образований в области таза. Чтобы приготовить эликсир максимально качественно, необходимо вырвать растение вместе с корнями. Сок выдавливается в специальную емкость, после чего помещается на сутки в морозилку для застывания. Помните о том, что чистотел – весьма ядовитое растение, особенно если речь идет о больших пропорциях. Небольшой кубик необходимо растворить в чашке чая, а курс лечения должен продолжаться не более полутора месяцев.
- Травяной отвар из различных ингредиентов. Для изготовления чудодейственного препарата потребуется смешать следующие ингредиенты: 100 грамм листьев луговой герани, 70 грамм ромашки, 100 грамм окопника, 80 грамм корня девясила и 120 грамм корней алтея. Также народные целители рекомендуют добавить в смесь 40 грамм руты, однако данная трава считается ядовитой и подойдет для использования далеко не во всех случаях. Смесь хорошенько перемешивается и заваривается кипятком в течение 1 минуты. Процеживаем настой и принимаем по одной чайной ложке перед каждым приемом пищи. Для улучшения вкусовых качеств можно добавить в смесь немного меда.
Что касается рекомендаций от медицинских специалистов, то они в большинстве случаев сводятся к соблюдению здорового режима питания и питья. К примеру, практически каждый ортопед рекомендует больным есть больше овощей и фруктов, а также заниматься ежедневной физкультурой. Кроме того, для более качественного лечения с помощью медикаментов следует соблюдать оптимальный питьевой режим – не менее 2 литров жидкости в день. Если есть возможность, то можно посетить массажный салон для получения дополнительной помощи.
Надеемся, наша статья помогла вам разобраться с тем, почему болят тазовые кости у беременных женщин или у мужчин в возрасте. Если данной информации вам показалось недостаточно, то рекомендуем посмотреть небольшой видеоролик, в котором вы также найдете немало полезной информации о лечении и профилактике заболеваний опорно-двигательного аппарата. Желаем вам крепкого здоровья и душевного спокойствия!
источник
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
Жалобы пациента на то, что болят тазовые кости могут означать, что существуют серьезные проблемы со здоровьем. Патологические изменения могут затронуть позвоночник и его межпозвоночные диски, подвздошно-крестцовые суставы, тазобедренные суставы, головки бедренных костей, связки и мышцы, в том числе и тазового дна. То, что болят кости малого таза, может быть симптомом различных соматических заболеваний, таких как энтерит, колит, проктит, цистит, аднексит (у женщин), простатит (у мужчин).
Очень часто болят тазовые кости при поражениях нервного волокна. Это может быть компрессия корешковые нервов на фоне развития остеохондроза, синдром «конского хвоста», защемление седалищного нерва и ряд других серьезных патологий. Выяснить точную причину появления подобного симптома сможет только опытный врач. В ряде случаев для проведения дифференциальной диагностики потребуется провести целый ряд обследований.
Если у вас присутствуют боли в области костей таза, то следует незамедлительно обратиться за медицинской помощью. особую опасность этот симптом представляет в период вынашивания малыша. У беременных женщин может происходить расхождение тазовых костей (симфизит). Это заболевание после родов может привести к инвалидности и полной утрате способности самостоятельно передвигаться. нарушаются функции мочевого пузыря и кишечника, может наблюдаться опущение и выпадение внутренних органов. Поэтому при появлении даже небольшой болезненности следует немедленно посетить врача ортопеда. или вертебролога. На ранних стадиях симфизит отлично поддается консервативному лечению. В запущенных случаях для восстановления функциональности опорно-двигательного аппарата потребуется хирургическая операция.
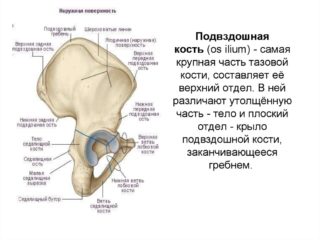
Существует несколько причин того, почему болят кости таза, для их понимания следует немного разобраться с анатомией. Область маза – это сложная часть опорно-двигательного аппарата. Здесь располагаются парные подвздошные кости, которые вместе с крестцом, седалищными и лобковыми костя образуют своеобразное кольцо, сужающееся книзу. До возраста 18 – 25-ти лет седалищные, лобковые, подвздошные ости разделены между собой хрящевыми тканями. Здесь располагаются точки роста. В указанном возрасте эти соединения дегенерируют и образуется прочное кольцо, состоящее из двух тазовых костей.
Крестец до возраста 25-ти лет также представляет собой свободную конфигурацию, состоящею из отдельных позвонков, разделённых между собой межпозвоночными хрящевыми дисками. В возрасте 25-ти лет позвонки срастаются между собой и формируют единую кость – крестец.
Внутри малого таза располагаются репродуктивные органы женского организма (матка, яичники, фаллопиевы трубы, влагалище), петли толстого кишечника, мочевой пузырь.
Здесь присуствует два вида парных сустава: крестцово-подвздошный и тазобедренный. Их деформация, воспаление или травма могут давать выраженный болевой синдром. В области таза располагается множество мышц и нервных волокон. Здесь же проходят важнейшие крупные кровеносные сосуды, отвечающие за иннервацию нижних конечностей. Патология любого из указанных отделов может спровоцировать боль.
Причины, по которым болят кости таза, могут быть общими или локальными. К группе общих патологий можно отнести остеопороз, при котором происходит тотальное разряжение костной ткани во всем опорно-двигательном аппарате человека. также к общим причинам того, почему болят тазовые кости, можно отнести интоксикацию организма, развитие сахарного диабета, гипертиреоза, системной красной волчанки, ревматизма и т.д.
Основные причины, почему болят тазовые кости, включают в себя следующие заболевания:
- пояснично-крестцовый остеохондроз, который вызывает ощущение резкой болезненности, распространяющейся на область таза и нижние конечности (чаще симптом возникает при радикулопатии и ишиалгии);
- межпозвоночные грыжи и протрузии с компрессией корешковых нервов;
- синдром «конского хвоста» и защемление седалищного нерва;
- деформация и воспаление подвздошно-крестцового сочленения костей;
- деформирующий остеоартроз тазобедренного сустава;
- нарушение осанки с искривлением позвоночника в пояснично-крестцовом отделе;
- травмы поясницы, крестца, тазовых костей и бедра;
- развитие воспалительных процессов в полости малого таза (цистит, проктит, парапроктит, простатит, эндометрит, колит и т.д.);
- рост новообразований в области позвоночника и в полости малого таза (у женщин чаще всего это миома матки, у мужчин – аденома предстательной железы);
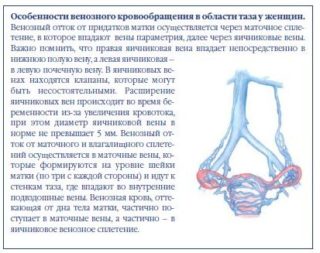
- нарушение тока венозной крови с расширением вен в полости малого таза, включая геморроидальные узлы в прямой кишке.
Существуют и другие причины того, почему болят тазовые кости, но они встречаются значительно реже, тем более что установить их сможет только опытный врач при помощи специальных обследований. Это остеопороз, дефицит витамина D, остеохондропатия, асептический некроз костной ткани и ряд других потенциально опасных заболеваний.
Для того, чтобы выяснить – какое заболевание вызывает болезненность в вашем индивидуальном случае, обратитесь к опытному доктору. Попасть на бесплатный прием к ортопеду или вертебрологу можно в нашей клинике мануальной терапии. Уже в ходе первичной бесплатной консультации вы получите все необходимые рекомендации по проведению обследований и лечению.
Если сильно болят кости таза, то необходимо проводить обследование разных структурных частей этой области. При жалобе со стороны пациента на то, что болят кости таза при ходьбе доктор поэтапно исключает следующие заболевания:
- артрит, артроз или деформирующий остеоартроз тазобедренного сустава (для дифференциальной диагностики проводится функциональный тест, при котором пациенту предлагается сесть лицом к спинке стула с разведенными в разные стороны коленями);
- нарушение постановки стопы в виде плоскостопия или косолапости (исключается с помощью плантографию);
- разрушение крестцово-подвздошного сустава (необходимо проведение рентгенографического обследования).
Болят тазовые кости при ходьбе, если происходит нарушение иннервации мышц бедра и голени. Это состояние может быть следствием радикулопатии, туннельного синдрома, защемления седалищного нерва. как правило, в таких случаях боль имеет одностороннюю локализацию. Если тазовые кости болят равномерно с обеих сторон то не исключен симфизит, деформация крестцового отдела позвоночника или подвывих копчика (часто является следствие падения на пятую точку).
Болезненность при ходьбе может быть связана с нарушением процесса кровоснабжения. Это может быть поражение как венозного русла, так и артериальной кровеносной сети. Варикозное расширение вен нижних конечностей и полости малого таза часто вызывает отечность, препятствующую нормальному процессу кровоснабжения хрящевой и костной ткани крупных суставов нижних конечностей. При длительной ходьбе и повышенных физических нагрузках возникает боль в области таза.
Не исключены патологии связочного и мышечного аппарата. Определить без специального обследования, что болит: непосредственно кости, или окружающие их фасции, мышцы, сухожилия и связки, невозможно. Поэтому очень часто при синдроме грушевидной мышцы, ушибе ягодичных мышц пациенту кажется, что болят кости таза. на самом деле в результате травмы или воспаления могут деформироваться сухожилия и связки. В толще их тканей образуются грубые келоидные рубцы, которые нарушают функциональность и вызывают тупую боль во время ходьбы.
Еще одна распространенная жалоба со стороны пациентов – болит спина и кости таза, причем уровень неприятных ощущений может оцениваться от небольшого до интенсивного и даже нестерпимого. Чем сильнее болевые ощущения, тем быстрее нужно обращаться на прием к доктору. У женщин подобные симптомы могут указывать на воспалительные и травматические поражения в полости малого таза. У мужчин подобный симптом часто является следствием отхождения песка и камней по мочеточнику.
Но примерно в 80 % клинических случаев, если болят тазовые кости и поясница, у пациента диагностируется остеохондроз и его осложнения. Это могут быть серьезные протрузии межпозвоночных дисков и грыжевые выпячивания пульпозного ядра через трещины в фиброзном кольце. Сдавливание спинного мозга за счет стеноза спинномозгового канала или спондилолистеза (смещения позвонков) приводит к тому, что развивается острый болевой синдром. Он охватывает область поясницы, крестца, костей таза и распространяется на нижние конечности требуется экстренная медицинская помощь. При её неправильном оказании человек рискует лишиться возможности свободно передвигаться.
Если у вас возникала внезапная острая боль в области поясницы и костей таза, обратитесь за медицинской помощью. После исключения острых хирургических патологий, требующих немедленного оперативного вмешательства, можно записаться к вертебрологу в нашу клинику мануальной терапии. Если боль связана с разрушением позвоночника, костей таза или тазобедренных суставов, то мы сможем оказать эффективную помощь и устранить полностью болевой синдром.
Первое, что делать, если болят кости таза – исключать вероятность травматического повреждения тканей. Если до появления симптома было совершено неловкое движение, получен удар или произошло падение, нужно принять статичное положение лежа на спине на жесткой поверхности. Сразу же вызовите бригаду скорой медицинской помощи.
Если боль появилась внезапно при попытке поднять что-то тяжелое или при резком подъеме на ноги из положения сидя, то с высокой долей вероятности симптом связан с нарушением целостности межпозвоночного диска. В этом случае также следует исключить излишнюю подвижность, лечь на жесткую поверхность и попытаться расслабить напряженные мышцы спины. При нарушении целостности межпозвоночного диска оказать медицинскую помощью сможет врач вертебролог. Вы можете записаться к нему на бесплатный прием в нашей клинике мануальной терапии.
Важно знать о том, что делать, если болят тазовые кости во время беременности. Здесь доктора дают практические рекомендации:
- следить за набором массы тела и не допускать превышения физиологических значений;
- регулярно посещать врача ортопеда в течение всего вынашивания беременности;
- начиная с 30-ти недель посещать сеансы мануальной терапии, которые позволять подготовить кости таза к прохождению плода по родовым путям;
- носить специальный дородовый бандаж, который равномерно распределяет нагрузку на позвоночный столб;
- носить обувь на каблуке 1 – 2 см (совсем плоская подошва не рекомендуется, поскольку в этом случае у беременной женщины начинается уплощение внутреннего свода стопы и развивается плоскостопие).
Если у вас болят кости в области таза, то не откладывайте визит к доктору в долгий ящик. При появлении подобного симптома необходимо как можно быстрее провести обследование. Исключите вероятность роста опухолей и развития воспалительных процессов в полости малого таза. Если болезненность связана с патологиями опорно-двигательного аппарата, то можете обратиться на бесплатную консультацию к опытным докторам нашей клиники мануальной терапии. Позвоните администратору и согласуйте с ним удобное для визита время.
Помните! Самолечение может быть опасно! Обратитесь ко врачу
источник
Боль в подвздошной кости справа у женщин или у мужчин – широко распространенное явление. Оно может свидетельствовать о развитии гинекологических или урологических заболеваний, о патологиях опорно-двигательного аппарата. Специалисты, описывая причины недомогания, выделяют общие провоцирующие факторы и специфические основания, касающиеся только женщин или только мужчин.
- Формирование опухолевого образования доброкачественной или злокачественной природы. Процессы могут затрагивать саму кость или локализоваться на мягких тканях возле нее. По мере роста опухоли у человека проявляется специфическая симптоматика: наряду с сильными болями беспокоит лихорадочное состояние, повышенная потливость, общая слабость, усталость, которая не проходит даже после продолжительного отдыха.
- Травмы подвздошной кости: ушибы, трещины, переломы. Сопровождаются резкой болью, приводят к ограничению подвижности. На поверхности бедра появляется отечность. Возможны кровоподтеки. Если сильно нажимать на больной бок, дискомфорт резко усиливается: терпеть боль становится невозможно.
- Воспаление или разрывы связок, стабилизирующих состояние тазобедренного сустава. Боль появляется во время травмы, на поверхности кожи формируется отек, возникает резкая ограниченность работы самого большого опорного узла.
Игнорирование любого перечисленного заболевания способно спровоцировать развитие нежелательных осложнений, поэтому важно при появлении любого дискомфорта обратиться к врачу и пройти полное обследование.
- о развитии гинекологических заболеваний: воспаление придатков, матки, яичников, эндометриоз;
- о внематочной беременности — боль острая, резкая, односторонняя, сопровождающаяся маточным кровотечением;
- о менструации — боль появляется в пояснице и отдает в тазовые кости;
- о варикозном расширении вен, питающих органы малого таза — проявляется в виде незначительной боли, возникающей во время долгого стояния, при запущенных формах она разливается и охватывает область промежности, обе ягодицы и даже вульву.
Резкие боли, отдающиеся в подвздошную кость, у женщин могут свидетельствовать о разрыве кисты, располагающейся на поверхности яичника. Такие состояния из-за риска развития перитонита и заражения крови, требуют незамедлительного оперативного вмешательства.
У мужчин описываемый синдром в силу физиологических особенностей строения таза встречается намного реже, чем у женщин. Болеть прямо под подвздошной костью может при воспалении предстательной железы или органов мочевыводящей системы. В этом случае развивается характерная клиническая картина. Больной может жаловаться на учащенные позывы к мочеиспусканию, нарушение эрекции, дискомфорт, возникающий во время полового акта. При отсутствии такой симптоматики важно исключить наличие злокачественных новообразований, локализующихся в области мочевого пузыря и предстательной железы.
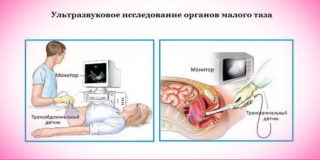
УЗИ органов малого таза, лабораторное исследование крови и мочи, в также взятие уретральных мазков у мужчин и мазков из цервикального канала у женщин помогает диагностировать болезни, развитие которых приводит к формированию дискомфорта под подвздошной костью.
При подозрениях на наличие злокачественных опухолей может быть назначена МРТ, лапароскопия, биопсия с последующим гистологическим исследованием.
Когда появляется дискомфорт и долго не проходит, нужно идти к терапевту. При необходимости после проведенных профильных диагностических процедур он привлечет к консультации хирургов, травматологов, терапевтов, гастроэнтерологов, гинекологов, урологов.
Незамедлительно нужно вызывать скорую помощь, если в подвздошной кости появилась резкая боль, наблюдается деформация крыла, возникают дисфункции опорно-двигательного аппарата: ходьба становится невозможной, трудно стоять, больно лежать, делать любые вращательные движения пораженной нижней конечностью.

- применение лекарственных средств;
- методы физиотерапии;
- народное лечение.
В обязательном порядке больным назначают лекарства, действие которых направлено на устранение главного заболевания. Этиотропная терапия может осуществляться при помощи нестероидных противовоспалительных препаратов, глюкокортикостероидов, хондропротекторов, миорелаксантов. Важно на первом этапе устранить воспалительные проявления и отечность, улучшить общее состояние пациента. На втором этапе нужно закрепить результаты при помощи процедур физиотерапии. Может быть показано иглоукалывание, массаж, лечебная физкультура, криотерапия, лазерное воздействие, мануальная терапия. Полезной оказывается коррекция питания, отказ от вредных привычек, изменение образа жизни.
При внематочной беременности, разрыве кисты, злокачественном поражении органов, расположенных в малом тазе, может потребоваться хирургическое вмешательство.

Подвздошная кость срастается в течение шести недель. Далее начинается этап восстановления. Во время реабилитации больной должен пройти курс лечебного массажа, посещать занятия лечебной физкультурой. Некоторым больным дополнительно прописывают препараты, помогающие восстанавливать костную ткань, либо средства, действие которых нормализует процессы кровообращения.
Любые повреждения подвздошной кости и органов, расположенных в малом тазе, могут провоцировать развитие опасных осложнений. Врачи для сохранения здоровья советуют предупреждать любые подобные патологии. Для этого необходимо:
- избегать переохлаждения;
- регулярно проходить профилактические осмотры;
- своевременно лечить любые воспалительные процессы;
- беречь себя от нервных стрессов;
- вести активный образ жизни;
- предупреждать травмоопасные ситуации;
- вести регулярную половую жизнь;
- правильно питаться;
- отказываться от вредных привычек.
Зная возможные причины боли в области подвздошной кости, можно реально оценивать свое состояние и предпринимать правильные шаги для устранения недомогания. При адекватно подобранном и своевременном лечении прогнозы при любой описанной выше патологии благоприятные.
источник
Боль из крестцово-подвздошного сустава часто возникает при подъеме тяжести в неудобном положении, при напряжении в суставе, поддерживающих связках и мягких тканях.
Крестцово-подвздошный сустав также восприимчив к развитию артритов при различных заболеваниях, повреждающих суставной хрящ.
Остеоартрит является распространенной формой артрита, которая приводит к боли в крестцово-подвздошном суставе: ревматоидный и посттравматический артрит также частая причина боли.
Менее частые причины анкилозирующий спондилит, инфекции и болезнь Лайма.
Коллагеновые болезни в большей степени представляют собой полиартропатии, чем моноартропатии, ограниченные крестцово-подвздошным суставом, хотя боль из крестцово-подвздошного сустава при анкилозирующем спондилите, реагирует чрезвычайно хорошо на внутрисуставные инъекции, описанные ниже.
Иногда у пациентов наблюдается ятрогенная дисфункция крестцово-подвздошного сустава, вызванная травматичным изъятием костного трансплантата.
Большинство пациентов с болью в крестцово-подвздошном суставе жалуются на боль вокруг сустава и в верхней части ноги, которая иррадиирует в область ягодицы и по задней поверхности ноги; боль никогда не распространяется ниже колена. Движение усиливает боль, в то время как покой и тепло приносят облегчение. Боль постоянная, может нарушать сон.
Пораженный крестцово-подвздошный сустав болезненен при пальпации. Пациенты часто щадят пораженную ногу и наклоняются в здоровую сторону. Часто имеется спазм поясничной аксиальной мускулатуры, который ограничивает движение в поясничном отделе в выпрямленном состоянии, и улучшает необходимое расслабление бицепса бедра в положении сидя. У пациентов, с болью из крестцово-подвздошного сустава, положителен тест покачивания таза.
Для этого теста исследуюший помещают свои руки на гребни подвздошных костей и большие пальцы на передние верхние подвздошные ости и затем с усилием сводит крылья таза в к средней линии. Положительный тест характеризуется появлением боли в области крестцово-подвздошного сустава.
Обзорная рентгенография показана всем пациентам с болью в крестцово-подвздошном суставе. Так как крестец подвержен травматическим переломам, развитию как первичных, так и вторичных опухолей, МРТ дистального поясничного отдела и крестца показана, если причина боли не ясна.
У таких пациентов возможно проведение радионуклидного исследование кости (сцинтиграфия) для исключения опухоли, неполных переломов, которые можно пропустить при обычной радиографии. Основываясь на клинических проявлениях, можно провести дополнительные тесты, которые включают в себя общий анализ крови, СОЭ, определение HLA В-27 антигена, антинуклеарных антител и биохимию крови
Техника инъекции безопасна при хорошем знании анатомии. Например, если игла введена латеральнее, она может повредить седалищный нерв. Основным осложнением внутрисуставной инъекции является инфекция, которая при строгом соблюдении правил асептики и универсальных мер предосторожности встречается чрезвычайно редко.
Появление экхимозов и образование гематом можно уменьшить путем сдавления места инъекции сразу же после ее проведения. Примерно 25% пациентов жалуются на транзиторное усиление боли после внутрисуставной инъекции, следует их предупреждать о подобном.
Поражения крестцово-подвздошного сустава от других повреждений поясничного отдела позвоночника можно разграничить, попросив пациента наклониться вперед в положении сидя. Пациенты с крестцово-подвздошной болью делают это относительно легко вследствие расслабления двуглавой мышцы бедра при этом положении. В отличие от этого, пациенты с поясничной позвоночной болью ощущают усиление симптомов при наклоне вперед в положении сидя.
Описанная инъекция довольно эффективна при лечении боли в крестцово-подвздошном суставе. Существующие одновременно бурсит и тендинит могут усиливать боль в крестцово-подвздошном суставе, что требует дополнительного лечения более локальными инъекциями местных анестетиков и метилпреднизилона.
Инъекция в крестцово-подвздошный сустав проводится в положении лежа, кожу над суставом обрабатывают антисептическим раствором. Стерильный шприц с 4 мл 0.25% не содержащего консервант бупивакаина и 40 мг метилпреднизолона соединяют с иглой стерильным способом.
Находят заднюю верхнюю ость подвздошной кости. В этой точке осторожно продвигают иглу через кожу и подкожные ткани под углом в 45 градусов в направлении пораженного сустава. При попадании в кость иглу выводят в подкожные ткани и вновь направляют выше и чуть латерально. После проникновения в сустав осторожно вводят содержимое шприца.
Должно быть небольшое сопротивление инъекции. Если наблюдается значительное сопротивление, вероятно игла попала в связку и следует продвинуть ее немного в суставную область до тех пока инъекция не будет приходить без значительного сопротивления. Затем игла удаляется, на место инъекции накладывается стерильная повязка и холод.
Физиотерапию, включающую в себя тепловые процедуры и легкие упражнения, следует начинать через несколько дней после инъекции. Следует избегать чрезмерных физических нагрузок, так как они усилят симптомы.
Р.Г. Есин, О.Р. Есин, Г.Д. Ахмадеева, Г.В. Салихова
источник