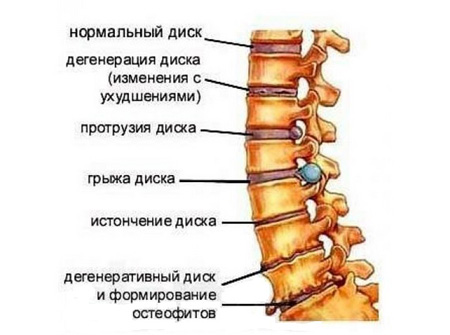
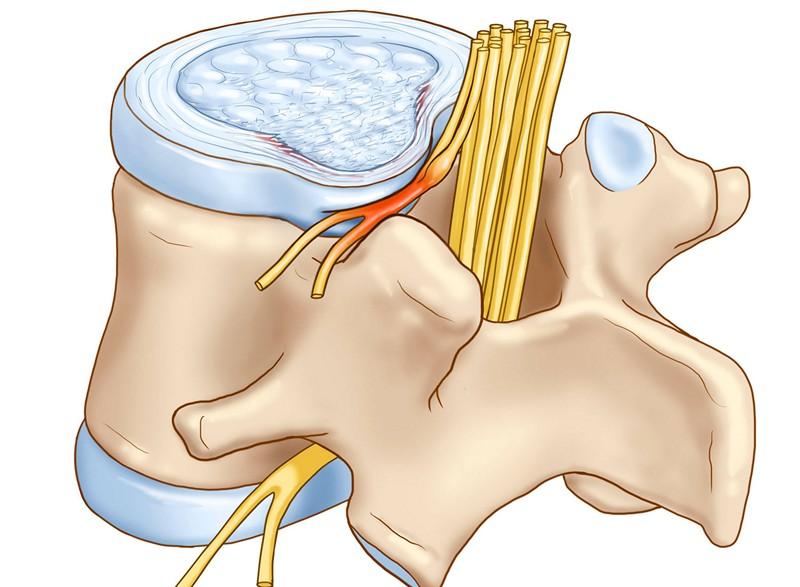
Протрузия представляет собой патологию, когда межпозвоночный диск начинает выпирать за пределы отведенного ему места. Вследствие этого страдают и ущемляются нервные окончания, что приводит к развитию болевого синдрома, а также некоторых неврологических проявлений недуга.
Причин, по которым может появляться боль при протрузии дисков, достаточно много. Такое заболевание может быть спровоцировано:
- отсутствием физических нагрузок, что приводит к снижению питания межпозвоночных дисков, а также ослабеванию тканей позвоночника;
- неправильной осанкой, которая приводит к искривлениям позвоночника;
- травмированием позвоночного столба;
- чрезмерными физическими нагрузками;
- возрастными дегенеративными изменениями в позвоночнике и в организме в целом.
Становится понятно, что провоцировать недуг и следующие за ним болевые ощущения может множество факторов.
Если вы ищете ответ на вопрос о том, болит ли протрузия, вам стоит узнать, что сама патология, как таковая, болеть не может. Болевой синдром сопровождает ее вследствие ущемления нервной ткани и развития воспаления. А любые раздражения нервов приводят к ощутимым и продолжительным болям, которые не покидают человека, пока не будет устранена причина воздействия на нервную ткань.
Все дело в том, что организм, обнаруживая нарушения структуры позвоночника, фиксирует их при помощи зажатых мышц и отечности. А в такой ситуации восстановление не представляется возможным, поскольку подача питательных веществ к межпозвонковому диску заметно снижается. Человек же при этом испытывает боли от отека и мышечного спазма.
Если вас интересует, болит ли спина при протрузии, а также где локализуется боль, стоит понимать, что болевой синдром может возникать где угодно. Кроме того, болезненность в позвоночнике не проявляется вовсе, но при этом она в наличии, например, в конечностях или грудной клетке.
Вы можете чувствовать боли в:
- голове – такой симптом появляется при патологии на уровне шейных позвонков;
- грудине – это называется межреберной невралгией, часто болезненность располагается в районе сердца, что не на шутку пугает больного;
- животе или боку – проявляется при поражении верхних поясничных позвонков;
- ягодицах – боль располагается как бы внутри ягодиц;
- ногах – появляется при поясничной протрузии и грыже.
Таким образом, если вы раздумываете над тем, болят ли ноги при протрузии поясничного отдела, могут ли болеть руки, живот и другие части тела, то ответ будет положительным. Все дело в том, что страдает нервная ткань, а иррадиация в этом случае может осуществляться в любую часть тела.
Пациент может ощущать «прострелы» в пояснице, если поражен именно этот отдел позвоночника. Кроме того, боли становятся постоянными, они способны усиливаться в ночное время суток. На запущенных стадиях боли при развитии протрузии поясничного отдела позвоночника сопровождаются нарушениями в работе мочеполовой системы, пациент испытывает затруднения при ходьбе, поскольку болезненность конечностей возрастает по мере прогрессирования недуга.
Шейная протрузия обладает еще более неприятной симптоматикой, нежели любая другая. Все дело в том, что в шее располагаются крупные кровеносные сосуды, которые из-за мышечных спазмов и отеков, сопровождающих протрузию, функционируют с нарушениями. Человеку больно поворачивать голову, наклонять ее, возникают даже проблемы с перепадами артериального давления. Нередко такой вид протрузии провоцирует головные боли.
Стоит знать, о том, может ли болеть голова при протрузии, если вы столкнулись с недугом. Да, такая симптоматика действительно может появляться, если поражены шейные позвонки. Это связано с тем, что боль иррадиирует по ходу нервов, а также с тем, что возникают проблемы с функционированием кровеносных сосудов и, как следствие, перепады артериального давления, которые в большинстве случаев сопровождаются головной болью.
Если вам пришлось задуматься о том, болят ли конечности при протрузии позвоночника, а также каким образом можно купировать болевой синдром, стоит понять, что состояние требует немедленного лечения. Недостаточно убрать боль и отложить визит к доктору. Однако для облегчения состояния, пока вы не выделите время на посещение клиники, вы можете воспользоваться следующими способами:
- прием медикаментов – помогают анальгетики от «Парацетамола» до «Кетанова»;
- местные препараты – болеутоляющие мази типа «Диклофенака» или «Фастум геля» будут действенными в данном случае;
- ортопедические пластыри – к примеру, «Вольтарен»;
- акупунктура, лазерное воздействие или массажи;
- гимнастика и ЛФК, направленные на расслабление мышц спины и устранение боли в пораженной области.
Если ваш случай тяжелый, при протрузиях сильно болит спина и живот, врач-невролог может прописать новокаиновые и лидокаиновые блокады, которые являются временной мерой для облегчения состояния больного.
источник
Протрузия поясничного отдела позвоночника – заболевание, которое может привести к серьезным осложнениям. И без того симптомы включают боли, потерю подвижности и работоспособности. А ведь если патология находится в запущенном состоянии, легко можно получить грыжи, полный или частичный паралич. Чтобы избежать хирургического вмешательства, современная медицина предлагает медикаменты, физиотерапевтические процедуры, массаж и лечебную физкультуру.
Сама по себе протрузия дисков поясничного отдела никак не проявляет себя, но выпячивание пульпозного ядра так или иначе вызовет защемление или сдавливание нервов, нервных пучков. А то и станет причиной компрессии спинного мозга. И этих ситуациях мы видим следующую симптоматику:
- Колющий болевой синдром. Он может мучить постоянно, а может находить приступами. Простреливает в поясничном отделе при чихе, кашле, смехе, резких движениях. Боль при протрузии дисков поясничного отдела позвоночника начинает отдавать в таз, бедра, голени и пятки;
- Немеют нижние конечности и пальцы на них;
- Бледнеет или краснеет кожа ног и ступней, нарушается их потоотделение;
- В ногах появляется слабость;
- Долгое сидение или стояние вызывает тянущую боль, которая исчезает после смены позы;
- В момент подъема тяжелого резкая боль поясницы отдает в таз и бедра;
- Иногда пациенту тяжело мочиться.
Симптомы протрузии межпозвонковых дисков легко спутать с радикулитом поясницы. Симптоматика меняется ввиду разного расположения протрузии и от того, какие нервы были деформированы.
Если начали мучить любые из этих проявлений, нужно посетить невролога или вертебролога и обследоваться на предмет протрузии межпозвоночных дисков поясничного отдела. Если вовремя распознать симптомы и лечение не заставит себя ждать, пациент избежит следующих осложнений:
- Полный или частичный паралич;
- Разрыв хрящевой границы диска и развитие межпозвонковой грыжи.
Современный образ жизни негативно влияет на позвонки и диски, и особенно – в поясничной области. Риск узнать на своем опыте, что такое протрузия в поясничном отделе, есть у тех, кто:
- Работает за компьютером и мало двигается (ухудшается метаболизм поясничного отдела, слабеют поддерживающие мышцы, а во время долгого сидения страдает поясничный отдел);
- Имеет избыточную массу тела (ненужные килограммы постоянно переносят нагрузку на поясницу, плюс вновь страдают метаболические процессы хрящевых тканей);
- Гонится за спортивными рекордами, особенно в спорте с отягощениями (упражнения со штангой несут огромные нагрузки на поясницу – межпозвоночные диски не рассчитаны на них);
- Уже страдает от патологий пояснично-крестцового отдела позвоночника (остеохондроз, сколиоз);
- Тяжело трудится физически, постоянно подвергая поясничные мышцы избыточному напряжению;
- Отпраздновал 50-летний юбилей (с возрастом ухудшаются обменные процессы хрящевой ткани).
Если вовремя обнаружить развитие патологии и начать лечение протрузии диска позвоночника поясничного отдела, то вам удастся избежать хирургического вмешательства. Насколько эффективно будет вылечена протрузия пояснично-крестцового отдела позвоночника, зависит от ее размера и области локализации. А также от соблюдения всех лечебных рекомендаций.
Лечение протрузии поясничного отдела позвоночника включают консервативные методы и операцию. Последняя проводится только в крайних случаях, когда на протяжении долгого времени лечение позвоночника не дает результатов, а напротив, болезнь прогрессирует и грозит осложнениями.
При этом подавляющее число неврологов не уверено, можно ли полностью вылечить заболевание без операции. Но вернуть пациенту работоспособность, спасти от осложнений могут и консервативные способы. Эта статья расскажет о том, как лечить протрузии дисков поясничного отдела, чтобы избежать хирургического вмешательства.
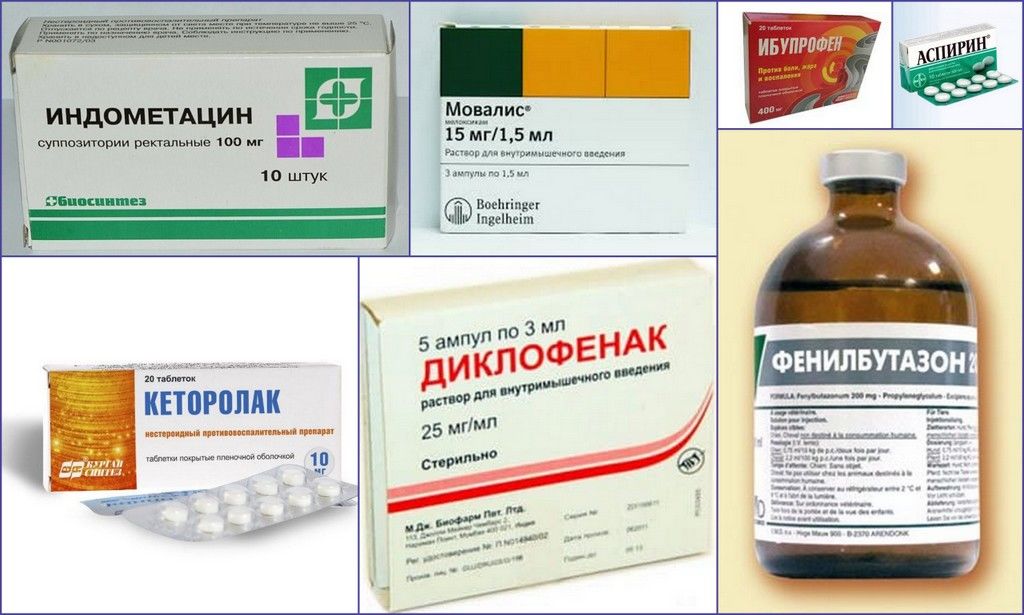
Перед тем, как лечить протрузию поясничного отдела, нужно спасти пациента от болевого синдрома, поэтому назначаются болеутоляющие (Кетонал, Кетанов) и нестероидные противовоспалительные средства (Диклофенак, Ибупрофен). Последние борются с болью, ликвидируя ее причину – воспалительный процесс. Воспаление больше не раздражает нервы, и приступы уходят.
Чтобы исключить дальнейшее развитие дегенеративно-дистрофических процессов межпозвонковых дисков, лечащий врач выпишет хондротекторы (Хондромикс, Румалон). Эти препараты положительно влияют на хрящевую ткань, регенерируя ее. Сдавливающим позвонкам будет труднее нарушить целостность дисков поясничного отдела.
Если пациента мучают спазмы, спасут миорелаксанты (Сирдалуд, Мидокалм). Мускулатура расслабится, и боли уйдут, вернется подвижность.
Витаминные и минеральные комплексы, содержащие витамины группы В и кальций, улучшат метаболизм хрящевой ткани, укрепят кости, расслабят мышцы и помогут избавиться от воспаления.
Эти методы имеют множество положительных эффектов:
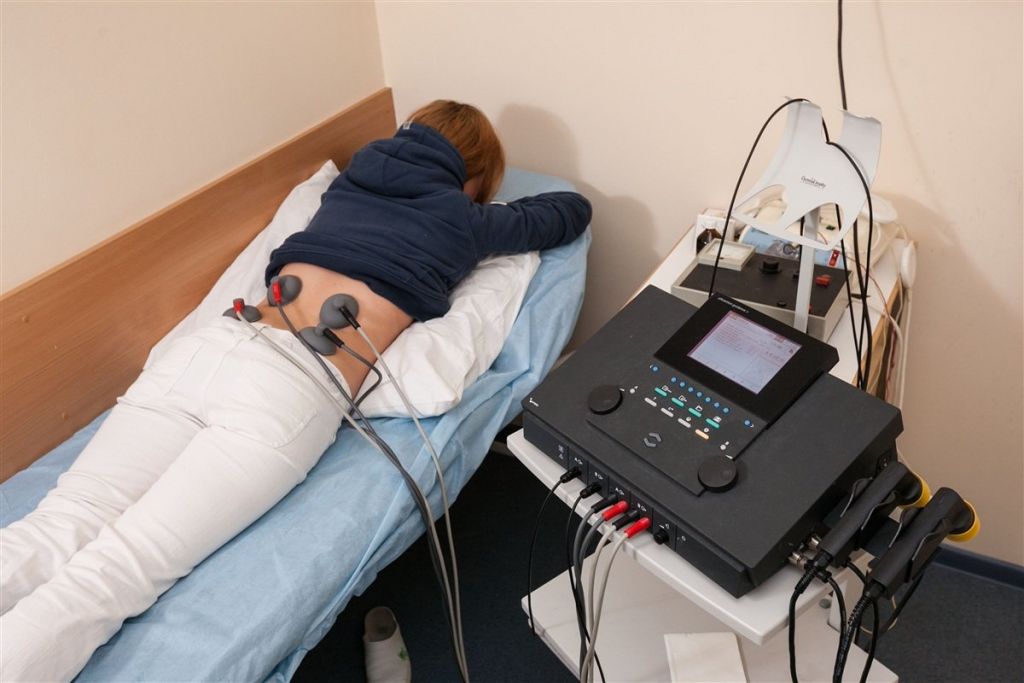
- Электрофорез. Электричество медленно испаряет медикаментозные препараты прямо на поряженные участки поясницы. Хорош тем, что снижает действие побочных эффектов;
- Ударно волновое лечение протрузий. На деформированные поясничные диски действует звук, который человек не может услышать. Как итог – стабилизируется метаболизм в хрящевой ткани, истончаются солевые скопления, уходит болевой синдром;
- Лазерное лечение. Лазерный луч настраивают на больную область, и улучшается биохимия тканей, начинается их регенерация;
- Магнитная терапия. Поле магнита восстанавливает диски поясницы, успокаивает деформированные и зажатые нервы;
- Грязевые процедуры. Компрессы из природной глины хороши, когда острый период уже закончится. Они также оказывают регенерирующий эффект на ткани, и улучшают кровоснабжение.
Массаж поясничного отдела спины может применяться, только когда кризис уже позади. Пациенту не должен грозить скорый приступ. Массаж – вспомогательное, но эффективное средство. Он вернет былые рефлексы, улучшит кровообращение, снимет спазмы мышц. Улучшится питание тканей, и в результате остаточные боли уйдут, а риск рецидива будет снижен.
Протрузия поясницы требует опытного массажиста и щадящего подхода. Не стоит доверяться непроверенному специалисту или проводить сеансы самомассажа.
Для массажа вполне подойдут стандартные техники поглаживания, растирания, разминания и вибрации. Особенно осторожным нужно быть в области пораженного межпозвонкового диска. Ни в коем случае нельзя оказывать на него воздействие, обратить внимание нужно на близлежащие ткани.
Сильные, интенсивные движения недопустимы. Нельзя скручивать, дергать, осуществлять ударные техники – они могут только усугубить патологию.
При поясничной грыже полезен будет вакуумный массаж. Его могут сделать только в тех массажных кабинетах, где есть специальные устройства – аспираторы либо банки. Такие процедуры оказывают мощный положительный эффект на кровоток в пораженной области. А также не дают протрузии поясничного отдела развиваться. Чтобы спасти пациента от боли и ослабить мышечный спазм, массажист может воспользоваться техникой точечного массажа.
Мануальная терапия – эффективный, но и рискованный метод. Обратите внимание на противопоказания таких процедур. Специалист сможет частично либо полностью восстановить прежнее положение поврежденного диска. Особенно полезно совмещать мануальную терапию с медикаментозным лечением. Так вы окажете комплексное воздействие на воспалительные процессы, вернете телу подвижность. А вернувшиеся в стабильное положение мускулы и суставы уменьшат риск рецидива. Мануальная терапия и обычный массаж при поясничной протрузии недопустимы, если наблюдаются инфекционные заболевания кожи, кардиологические патологии, тромбоз или пациентка беременна.
Чтобы успешно вылечить протрузию поясничного отдела позвоночника, при протрузии поясничного отдела позвоночника нужно выполнять гимнастику на растяжку и укрепление мышц. Растягивая позвоночник, вы освободите сдавленные диски и зажатые нервные корешки. Ставшие сильнее поясничные мышцы снова начнут удерживать позвонки в стабильном положении, а восстановленное кровообращение в проблемном участке поможет справиться с воспалением. Выбрав подходящие вам упражнения, следите за своими ощущениями и не допускайте дискомфорта во время выполнения. Заниматься лечебной гимнастикой нужно каждый день при протрузии дисков поясничного отдела, только тогда лечение возымеет должный эффект.
- Ложитесь на спину, расположите руки вдоль корпуса, ноги немного согните. Напрягите брюшной пресс до максимума. Расслабьтесь, повторите. Чтобы регулировать напряжение, можно положить руки на пресс. Выполните 15 повторений;
- Лежа на спине, положите руки по линии тела, ноги распрямите. Тело чуть-чуть приподнимайте, контролируя изначальное положение ног. Приподнявшись, держитесь около 10 секунд, а затем медленно вернитесь в изначальную позу. Сделайте 15 повторений, отдыхая по 10 секунд между ними.
Чтобы не стать жертвой протрузии пояснично-крестцового отдела позвоночника, соблюдайте предложенные способы профилактики. Они же помогут, чтобы не допустить возвращения болезни после успешной терапии:
- Правильная диета. Откажитесь от соленого, острого, копченостей и жиров, сладостей, газировок. Такие продукты не только заставляют вас набирать лишние килограммы, создающие дополнительную нагрузку на поясницу, но и вымывают кальций из костной ткани. Употребляйте больше овощей-фруктов, рыбы и постного мяса;
- Занимайтесь лечебной физкультурой и щадящими видами спорта. Не гонитесь при этом за спортивными рекордами. Особенно полезна растяжка – благодаря ей увеличивается расстояние между позвонками, и межпозвоночные диски поясницы не окажутся зажатыми. Плавание, пожалуй, оптимальный вариант. В бассейне вы одновременно укрепляете мышечный корсет позвоночника и растягиваете его;
- Держите правильную осанку. Особенно это сложно сделать в современных рабочих условиях, когда человек вынужден постоянно сидеть в статичной позе и смотреть в экран компьютера. Чтобы избежать застойных процессов в организме и лишнего напряжения в позвоночнике, старайтесь чаще вставать и разминаться, менять положение. Заведите привычку делать ненавязчивую зарядку;
- Посещайте кабинет массажиста, который проведет грамотную профилактику рецидива, уделив внимание поясничным мышцам. Массаж улучшит кровообращение, снимет мышечные спазмы и общий стресс.
| Разновидность | Характеристика |
| Дорсальная | Выпячивается от позвонков кзади, в обратную от позвоночного канала сторону. Данная форма редкая и клинически самая спокойная. |
| Латеральная | Выступает с правого или левого бока от позвонка, в проекции фораминального отверстия. Распространенный тип. Часто контактирует с выходящими из межпозвоночного отверстия нервными отростками. |
| Медианная | Пролапс «смотрит» строго в центр спинального канала, где сосредоточен нервный пучок спинного мозга – конский хвост. Самое неудачное расположение. |
| Циркулярная | Равномерный или неравномерный дефект по всей окружности диска. Это еще одна опасная форма, она же наиболее встречаемая (80%). |
Люмбальные выпячивания на начальной и средней стадии чаще протекают бессимптомно или слабо выражено. Как правило, в поясничном отделе болевой синдром и ограничение подвижности начинают беспокоить с началом и прогрессией 3 стадии, когда выбухающая часть диска достигла 3 мм и более. Первым признаком злополучной деформации является боль в пояснице, к ней присоединяется скованность позвоночника в нижней части. Далее представим полный список классических проявлений поясничных и пояснично-крестцовых протрузии и укажем на их специфику.
- Болевой синдром. Появление боли свидетельствует о вовлечении в патогенез спинальных нервов. При протрузии она преимущественно носит непостоянный тупой, ноющий характер. Не без исключений, конечно. Болевые ощущения могут проявляться и в виде жжения или приступообразных прострелов, быть достаточно упорными. Болезненные явления часто усиливаются при попытке сменить позу, при физических нагрузках, в момент или после пребывания в длительно однообразной позе (например, при долгом сидении). Возможна иррадиация боли в одну из нижних конечностей, больше неприятный дискомфорт отмечается в бедре, икроножной мышце.
- Блок подвижности. Снижение двигательного потенциала определяется внизу спины. Пациент предъявляет жалобы на сложности при попытке сделать наклон вперед/назад, выполнить поворот корпуса в сторону. Многим людям в совершении того или иного вида движения поясницей препятствует возникающая или нарастающая боль. Иногда также бывает проблематично перейти из спокойного состояния в активное именно из-за зажатости, тугоподвижности на уровне поражения.
- Нарушения чувствительности. Данный вид расстройств клиницисты по-научному называют парестезиями. Им свойственны неестественные ощущения в проблемной области в виде покалывания, онемения, ползания мурашек. Стоит заметить, что нарушения чувствительности могут беспокоить в коже, мышцах поясницы и/или в ноге, в зоне промежности и бедер. В ноге у многих они начинают ощущаться в районе пальцев, ступней, тыльной стороны голени. После увеличения двигательной активности парестезии часто самостоятельно купируются.
- Нарушение тонуса мышц. Такое явление характеризуется по большей мере слабостью, быстрой утомляемостью мышечного аппарата ног. В спине в момент обострения протрузии мышцы, напротив, чаще находятся в состоянии гипертонуса, спазма. С течением заболевания, если должного лечения нет, оба описанных состояния чреваты грубой мышечной атрофией, вплоть до невозможности уверенно стоять и передвигаться.
- Дисфункция органов малого таз. Патологические отклонения функций мочевого пузыря, кишечника, детородных органов – крайне неудовлетворительное осложнение запущенного состояния протрузии, указывающее на наличие синдрома конского хвоста. Основные симптомы – недержание мочи, кала, импотенция, проблемы с зачатием и вынашиванием плода. Подобный синдром является веским аргументом для безотлагательного назначения хирургии, так как несвоевременно оказанная помощь грозит не только необратимостью патологий, но и парализацией человека. К счастью, на этапах протрузии синдром конского хвоста – относительно редко встречается.
Интенсивность боли и других неврологических признаков, комбинация и количество симптомов прежде всего зависят от расположения, объемов очага, степени воспаления и отека нервных тканей вокруг диска.
Во время первого визита врач-невролог проводит первичный осмотр пациента, он включает полный сбор анамнеза и проведение специальных тестов на оценку неврологического статуса больного. Заподозрить протрузию поясничного диска квалифицированный специалист сможет уже на основании первичного мониторинга проблемы. Акцентируем, что только заподозрить, утверждать и назначать лечение без проведения инструментальной диагностики нельзя. Аналогичная симптоматика и признаки неврологического дефицита типичны многим патологиям ЦНС.
С целью подтверждения или отклонения данного диагноза невролог направляет пациента на исследование данного отдела посредством магниторезонансной томографии. Рентген тоже может использоваться, но только в качестве предшествующего МРТ обследования, так как он совершенно лишен возможности визуализации мягких тканей. А мягкие ткани – это сам диск, нервные и сосудистые образования, спинной мозг, мышечно-связочные структуры.
В теме «постановка диагноза» нельзя не осведомить пациентов, что сбор анамнеза, неврологические тесты и рентгенография имеют тоже огромное значение. Да, это вспомогательные методы, но они позволяют специалисту:
- узнать о характере, силе, времени появления, частоте повторений тревожащих недомоганий до обращения человека в медучреждение;
- оценить мышечную силу, координацию, двигательно-опорный потенциал и выявить взаимосвязь нарастания боли с тем или иным движением;
- понять, каким был уровень физических данных пациента до дебюта заболевания и каким он в настоящий момент стал;
- выявить нарушения осанки, произвести замер амплитуды движений позвоночника во всех физиологических направлениях;
- тщательно обследовать рефлексы, тактильную чувствительность;
- определить наличие, размеры, количество остеофитов на обследуемом участке хребта, сдвиги позвонков относительно друг друга, величину межпозвонкового пространства, плотность костной ткани;
- изучить историю болезней человека, образ жизни, профессиональную сферу, зафиксировать вес и рост, принять во внимание возраст, что так же, как все остальное, не последнюю роль играет выявлении этиологии дегенеративной болезни позвоночника и в определении лечебной тактики.
Процесс дислокации пульпозного ядра, метаморфозы в тканях фиброзного кольца, точность места расположения и направления протрузии, нервные защемления и состояние спинного мозга доступно определить сугубо на снимках МРТ.
МРТ позволяет собрать исчерпывающую информацию до самых мельчайших подробностей о состоянии всех дисков и других структурных компонентов на каждом из уровней ПО. На основании посрезовых МРТ-изображений исследуемого отдела в саггитальной плоскости определяются даже мельчайшие протрузии, которые меньше 2 мм. После того как врач утвердит диагноз, назначается адекватное в конкретном случае лечение, которое будет эффективным.
При протрузиях поясничного отдела рекомендуют консервативную и хирургическую терапию. В ряде случаев консервативный подход помогает качественно бороться с обострениями и рецидивами патологии. Основное предназначение неинвазивных тактик:
- купировать боль и воспаление, создавать благоприятные условия для нервных корешков;
- улучшать кровообращение, обмен веществ, доставку питания на ослабленном участке;
- не допускать прогрессии дискового разрушения и обеспечивать профилактику рецидивов симптомов протрузии;
- увеличивать подвижность больной области;
- предупреждать развитие мышечной атрофии (спины, нижних конечностей);
- по максимуму препятствовать перерождению протрузии в истинную грыжу (к сожалению, на практике рано или поздно такой итог заболевания обычно происходит у большинства пациентов).
Чтобы консервативное лечение действительно приносило пользу, оно должно комплексно и грамотно учитывать все критерии основной патологии, сопутствующие заболевания и индивидуальные особенности организма пациента. Поэтому идеально его спланировать под силу только высококомпетентному доктору, наблюдающему пациента. Итак, что же входит в базовый спектр неинвазивного лечения и эффективны ли его методики?
- Применение медикаментов – воздействие на болезнь лекарствами. Среди лекарственных препаратов применяются: нестероидные противовоспалительные средства (при необходимости в острую фазу) – Кеторол, Ибупрофен, Диклофенак; стимуляторы метаболизма и регенерации хрящевой ткани – Хондромикс, Румолон; витамины и БАД на основе витаминов группы В и кальция. Все медикаменты действуют симптоматически и профилактически. При незначительных протрузиях хондропротекторы и минерально-витаминные составы в сочетании с остальными обязательными тактиками лечения пока еще отлично работают, не позволяя деструкционному патогенезу разойтись. А в единичных случаях могут полностью восстановить диск, если он деформировался не более чем на 1 мм. Образования более 1 мм посредством данных препаратов только удерживаются от прогрессии, однако не у всех и не всегда. Болеутоляющие любой группы на уменьшение объемов протрузии никак не влияют, им подвластно лишь «погашать» болезненные признаки.
- Лечебная физкультура – ведущий вид консервативного восстановления пациента. Тактика предполагает ежедневное применение умеренно щадящих, но действенных приемов физических тренировок. ЛФК разгружает патологическую область от чрезмерного напряжения, местно и в целом повышает выносливость и пластичность костно-мышечного аппарата, производит тонизирующий эффект, улучшает синтез основных метаболитов диска. Кроме того, за счет правильной гимнастики распрямляются позвонки и суставы, тем самым увеличивая межпозвонковый промежуток и освобождая нервные корешки от зажима. Продуктивность метода ЛФК доказана. Конечно, полного излечения не состоится, такая уж природа патологии, но держать протрузию под контролем вполне реально. Однако ценность занятий будет перечеркнута при самовольном использовании упражнений, рекомендации которых пациент получил не от первого лица (собственного специалиста), а от вторых лиц (знакомых, консультантов с тематических интернет-площадок и т.п.).
- Физиотерапевтические процедуры – стабилизация самочувствия оптимально подобранным комплексом физиосеансов. Подборка физиолечения может состоять из нескольких процедур в одну лечебно-восстановительную программу. Например, из электрофореза, ударно-волнового лечения, лазеротерапии, магнитолечения, бальнео- и грязелечения, др. Физиотерапия способна заметно улучшить самочувствие пациента, привести к долгосрочной остановке дальнейшего развития патологии. Особенно ее эффективность отмечается при протрузиях легкой и средней тяжести, не осложненных неврологическим дефицитом. Регрессировать и ликвидироваться навсегда подобной формы пояснично-крестцовое поражение, к сожалению, не может.
- Массажные процедуры – вспомогательное лечение специальными нетравматичными техниками массажа. Массаж местно стимулирует лимфоотток, кровообращение, метаболические процессы. Благодаря его действию корректируется тонус мышц, рефлексы и чувствительность, улучшаются локомоторика и опоропрочность пояснично-крестцовых сегментов. Высота действенности аналогична физиотерапии. Массаж при отдельных типах смещений может быть полностью противопоказан. Поэтому к нему запрещено обращаться без согласия лечащего доктора. Если же такую медицинскую помощь врач одобряет при вашем диагнозе, ее следует проходить сугубо в условиях медучреждения у лучшего узкопрофильного массажиста. В противном случае вы рискуете подвергнуться рискам тяжелых последствий. А это – нестабильность позвоночника, увеличение степени выпадения диска, критическое ущемление и гибель нервов, развитие пролапсов на других уровнях, пр.
Методы физиотерапии, ЛФК, массажа допускается реализовывать на практике исключительно при отсутствии признаков воспаления и болевого синдрома, то есть, вне рецидивов. Изначально, в острый период, пациента лечат посредством лекарств, ношения ортопедического бандажа и обеспечения максимального покоя пояснице. Только после полного подавления острой фазы в ход идут озвученные методы.
Клинический опыт показывает, что 5%-10% пациентов с протрузиями нуждаются в хирургическом лечении. Как правило, применяют миниинвазивные пункционные технологии нейрохирургии из профиля нуклеопластики. Далее о показаниях, особенностях и эффективности малоинвазивных процедур.
Напомним, что протрузия – это начальная форма грыжеообразования, когда анатомическая целостность наружной сферы фиброзного кольца сохранена, за счет чего пульпозное ядро все еще находится в диске. Только такая картина заболевания позволяет применять пункционные методы пластики диска ПО. Нуклеопластику человеку с протрузией люмбального/люмбально-крестцового расположения целесообразно рекомендовать лишь при следующих обстоятельствах:
- неэффективность безоперационного лечения на протяжении 3-6 недель;
- частые обострения болезненной симптоматики;
- нарушение функций нервов конского узла;
- хронический рефлекторный и корешковый синдром;
- быстро прогрессирующая динамика развития протрузии.
Пункционная нуклеопластика ориентирована на снижение давления внутри межпозвоночного диска, что благоприятствует возвращению последнего в нормальную форму. Эффект сокращения внутридискового давления и втягивания деформации обратно обеспечивается за счет прямого воздействия на ядро (с целью его частичного разрушения) определенным физическим фактором:
- холодной плазмой (холодноплазменная пластика);
- лазером (лазерная вапоризация);
- электромагнитными волнами (радиочастотная абляция);
- напорной струей изотонической жидкости (устаревшая тактика, гидропластика).
По своей сути все методы воздействия «работают», выполняются по одному и тому же принципу. По эффективности они тоже приблизительно равны – вероятность успеха процедур составляет примерно 80%. Доступ к межпозвонковому диску осуществляется со стороны спины перкутанно (через пункционный прокол). Анестезия используется в основном местного типа, однако в отдельных ситуациях не исключается общее обезболивание или эпидуральная анестезия. Вмешательство проводят на голодный желудок, перед ним больному ставится очистительная клизма. Проводится процедура в отделении малоинвазивной нейрохирургии, оснащенной интраоперационным рентген-аппаратом. Длительность сеанса – 15-30 минут. Рассмотрим все этапы нуклеопластики.
- Пациента укладывают на операционный стол. Классическое положение – на боку, ноги при этом поджаты к животу.
- Кожные покровы поясничного отдела широко обрабатываются антисептиками. Выполняется анестезия.
- Под рентгенологическим контролем в безопасном промежутке хирург делает прокол (2-5 мм) с введением пункционной иглы внутрь диска на нужное расстояние. Обычно до центра ядра.
- В рабочую канюлю иглы устанавливается электрод, через который будет подаваться «агент разрушения» студенистого вещества.
- Путем вращательно-поступательных движений электродом, испускающим, например, импульсы лазерного излучения или поток низкотемпературной плазмы, желеобразный компонент в диске частично выпаривают.
- Произведенная денуклеация обеспечивает инверсное втягивание сместившейся к периферии кольца в ходе болезни пульпозной массы. Конфигурация поясничного диска восстанавливается, ликвидируется ущемление нервного корешка.
- В конце операции тоненькие рабочие инструменты извлекаются, на прокол накладывается антисептический пластырь. Обычно такая крохотная рана не требует наложения швов.
Если протрузия не подтверждена МРТ, а диагностирован разрыв фиброзной части межпозвонковой прокладки, значимость нуклеопластики полностью аннулируется. Операцией выбора при уже сформированных грыжах поясницы является микродискэктомия или эндоскопия.
Отдельно стоит выделить тот факт, что пожилым пациентам (после 50-55 лет) хирургию на поясничных дисках пункционным способом не проводят. Специалисты объясняют это тем, что в силу возрастного старения поясничные межпозвоночные диски в таком возрасте слишком сильно обезвожены. Этот факт свидетельствует о неподатливости недопустимо дегидратированного фиброзного кольца обратному втяжению в зоне выпячивания при использовании любого из видов нуклеопластики. А, следовательно, неэффективности подобных процедур у пожилой аудитории пациентов.
Пациента после миниинвазивного несложного сеанса активизируют через 2-3 часа. Большинство прооперированных заметные улучшения отмечают уже в течение первых часов после малоинвазивной хирурги. Возможно, уже сразу после активизации ему разрешат самостоятельно уйти домой. Но во избежание послеоперационных осложнений, которые не исключены и после перкутанной (самой щадящей) операции, назначаются:
- антибиотикотерапия (против инфекций и нагноений);
- прием сосудистых препаратов (против тромбоза конечностей, тромбоэмболии);
- спокойный физический режим, особенно щадящий низ спины на период восстановления;
- специальная лечебная физкультура для хорошего восстановления работоспособности прооперированного отдела, укрепления мышц, профилактики рецидивов;
- ношение поддерживающего корсета на время реабилитации;
- запрет на поднятие тяжестей, пожизненный отказ от тяжелых видов спорта.
В общей сложности реабилитационные мероприятия занимают 2 месяца. Но это не значит, что все эти 2 месяца человек будет ограничен от прогулок, посещения работы, бытовых дел и т. д. Нет, при удачно проведенном вмешательстве пациенты выходят даже на работу уже на 3-5 день. Однако несоблюдение специфического реабилитационного и пожизненного режимов, о которых досконально информирует врач при выписке, сопряжено высокими рисками послеоперационных осложнений. Первым в их числе стоит быстрое повторное возобновление и более прогрессивное течение протрузии.
источник