Очень сильно болит поясница: причины и что делать. Когда очень болит поясница: что делать, чтобы избавиться от страданий
Болевые ощущения в пояснице знакомы многим, если не каждому: тупые тянущие или пульсирующие боли, нарушение двигательной активности.
Порой их интенсивность столь велика, что человек не может ни сесть, ни встать, ни сделать движения без посторонней помощи.
Боли в пояснице «на ровном месте» не возникают, речь может идти о сравнительно безобидных невралгических патологиях (вроде воспаления седалищного нерва, когда поясницу «продуло»), а может о серьезных заболеваниях опорно-двигательного аппарата.
Самостоятельно разобраться в проблеме, найти ее «корень» и пути решения непросто. Что нужно знать пациенту?
Интенсивные боли в пояснице могут быть связаны с заболеваниями различных систем и органов: опорно-двигательной, выделительной и т. д. Во всех случаях боль будет одним из первых симптомов.
Если верить медицинской статистике, чаще всего очень болит поясница по причине проблем с опорно-двигательным аппаратом (в этом случае вопрос «что делать?» особенно актуален: патологии позвоночника и его структур часто приводят к защемлению нервных корешков и нестерпимым болям). Список возможных причин выглядит следующим образом:
• Остеохондроз пояснично-крестцового отдела позвоночников. Остеохондроз — «профессиональное» заболевание офисных работников, но в то же время поражает и лиц, занятых физическим трудом. Суть патологии заключается в недостаточном питании позвонков и межпозвоночных дисков. В итоге начинаются дистрофические процессы: позвонок медленно разрушается, диск теряет упругость и начинает деформироваться. Эти разрушительные процессы сопровождаются воспалением и защемлением корешков нервов. Боли при остеохондрозе тянущие, жгучие. Отличаются высокой интенсивностью. Место поражения может быть опухшим, несколько покрасневшим.
• Грыжи. Грыжи дисков сопровождаются полным или частичным выпиранием межпозвоночного диска. Диск может выпирать наружу, в таком случае симптоматика становится смазанной (и более походит на симптоматику остеохондроза). Однако если диск выпирает в позвоночный канал, проблема становится куда более отчетливой: боли принимают крайне интенсивный характер, иррадиируют от ягодицы по задней поверхности ноги вплоть до стопы, наблюдаются нарушения чувствительности (вплоть до полной ее потери). Возможно развитие парезов или параличей. Это очень опасная патология, представляющая опасность для здоровья пациента. Инвалидизация наступает не так часто, поскольку существуют методики лечения грыж, однако, качество жизни снижается существенно.
• Воспаление седалищного нерва. Также известно как ишиас. Может быть первичным (если «продуло») и вторичным (из-за ущемления седалищного нерва при грыжах и т. д.). Седалищный нерв — крупнейший нервов в организме. Поэтому при малейшем воздействии на него задействуется огромное количество нервных окончаний, что ведет к развитию сильного болевого синдрома.
Непосредственную причину боли обозначают терминами «люмбаго» и/или «радикулопатия». Это не самостоятельные диагнозы, а лишь обозначения причины боли: зажатие нервных корешков, смещение позвонков и т. д.
Если очень сильно болит поясница, причины в данном случае очевидны и для самого пациента, но ответить на вопрос «что делать?» непросто даже врачу. Лечение патологий опорно-двигательного аппарата, процесс сложный и длительный, а болевой синдром снимается тяжело.
Нередко боли в пояснице сопровождают и заболевания внутренних органов:
• Почечная колика. Встречается часто. Мочекаменная болезнь, пиелонефрит и др. сопровождаются интенсивными болями в пояснице. Локализация их неочевидна.
• Геморрой. В данном случае боли отражаются.
• Панкреатит. В некоторых случаях характеризуется опоясывающими болями.
Другие причины встречаются исключительно редко:
• Опухоли кишечника. Боль может отдавать в поясницу, но чаще при онкологии кишечника болей либо нет вообще, либо они локализуются в области живота.
• Поражения матки. Полипы, опухоли, воспалительные поражения матки могут стать причиной болей в пояснице.
Пытаться самостоятельно определить причину болей — все равно, что гадать на кофейной гуще. Без специальных исследований сделать этого не удастся. Назначение диагноза самому себе приведет к потере драгоценного времени. Поэтому при сохраняющихся болях рекомендуется обратиться к специалисту. Кто поможет в столь непростом деле?
• Ортопед — специализируется на заболеваниях опорно-двигательного аппарата.
• Невролог. Совместно с ортопедом занимается лечением указанных выше патологий: болезнь поражает не только костно-мышечную систему, но и влечет развитие неврологической симптоматики.
• Нейрохирург. Спинальные нейрохирурги занимаются практическими вопросами устранения патологий позвоночника.
• Нефролог. Если обнаружены проблемы с почками, обращаться стоит к нефрологу.
• Уролог. Совместно с нефрологом занимается лечением патологий выделительной системы. Часто специалисты нефролог и уролог сочетаются в одном лице.
Перечень велик. Но пугаться такого количества врачей не следует. В первую очередь стоит обратиться к терапевту. Он проведет первичное обследование, даст направления на анализы. По результатам можно выдвинуть предположения и направить пациента к профильному специалисту.
Диагностическая стратегия при болях в пояснице, в целом, стандартна:
• Устный опрос. Также называется сбором анамнеза. Практикуется всеми врачами, чтобы составить первичную клиническую картину.
• Осмотр. Визуальная оценка пораженного участка. При многих заболеваниях поясница опухает, что может быть выявлено при осмотре и дает основания предполагать патологии позвоночника.
• Пальпация. Практикуется для оценки состояния позвоночника, окружающих мышц (при заболеваниях позвоночника наблюдается гипертонус мышц). Кроме того, пальпация применяется для оценки состояния почек (хотя техника такой пальпации сложна).
• Функциональные тесты. На определение подвижности позвоночника, конечностей, чувствительности стоп, сухожильного рефлекса и т. д. Они проводятся неврологом в ходе рутинного осмотра (пресловутый неврологический молоточек знаком всем).
• Рентгенография. Рентгенографическое исследование применяется для оценки состояния позвонков.
• МРТ/КТ. Наиболее информативные исследования. Дают возможность получить детальные изображения всех структур позвоночника.
• УЗИ. Ультразвуковое исследование назначается для оценки состояния внутренних органов.
• Лабораторные исследования: общий анализ крови, анализ мочи, биохимия крови.
Первая помощь при интенсивных болях в пояснице сводится к временному купированию болевого синдрома. Самостоятельно решить исходную проблему невозможно, необходима медицинская помощь. Поэтому следует исходить из простого правила: после снятия боли нужно запланировать визит к врачу.
Каким образом можно помочь себе:
• Боли вызваны воспалением, поэтому допустим прием противовоспалительного препарата: Кеторола, Найза, Ибпрофена. Однако злоупотреблять не следует.
• В комплексе с противовоспалительным рекомендуется однократный прием анальгетика: Баралгин, Анальгин и т. д.
• Спазмолитик. Если есть основания предполагать боли, вызванные патологиями внутренних органов, лучшим вариантом будет принять спазмолитик. Но-шпа, Дюспаталин, Дротаверин и др.
Ни в коем случае нельзя прикладывать к больному месту лед или пытаться его прогреть. Это может привести к непредсказуемым последствиям, опасным и для здоровья, и для жизни. Если после предпринятых мероприятий боли не утихли и/или усилились, откладывать обращение за медицинской помощью нельзя, следует самостоятельно обратиться в поликлинику или вызвать скорую помощь.
Лечение патологий, вызывающих боли в пояснице отличается сложностью и длительностью. Комплекс мероприятий включает в себя как консервативную терапию (прием медикаментов, физиолечения, ЛФК), так и возможное оперативное вмешательство.
Современное лечение боли в спине давно уже ушло от простого устранения неприятных ощущений. Важно лечить не проявления, а их причину. Примером такого комплексного подхода может служить дополнение НПВП нейротропными витаминами (В1, В6, В12) Витамины группы В не только помогают ликвидировать болевой синдром быстрее, нежели при приеме только НПВП (например, диклофенака натрия), но также благотворно влияют на физиологические процессы в нервном волокне, стимулируют питание и восстановление структуры нервной ткани.
Так, оптимальным дополнением к НПВП послужит препарат Нейромультивит в инъекциях, включающий в себя три витамина В1, В6, В12 в терапевтических дозировках. Использование нейротропных витаминов в высоких лечебных дозах позволяет закрепить обезболивающий эффект, способствует восстановлению нервного волокна, благодаря чему удается добиться длительной ремиссии болевого синдрома. Начинают лечение препаратом с ежедневных инъекций на протяжении 5-10 дней, затем переходят на поддерживающее введение, по 2-3 инъекции в неделю в течении двух-трех недель.
Также вкомплексе или по отдельности применяются следующие группы репаратов:
• Хондропротекторов (способствующих восстановлению хрящевой ткани).
Порой боли могут быть настолько интенсивны, что снять их не удается. В таком случае прибегают к блокадам новокаином или лидокаином.
При заболеваниях внутренних органов назначаются спазмолитики.
Физиолечение разнообразно. Конкретные наименования процедур определяются врачом-физиотерапевтом, исходя из заболевания и его тяжести. Лечебная физкультура назначается при патологиях позвоночника, однако только тогда, когда острый период миновал. ЛФК незаменима в качестве мероприятия реабилитации, но во время лечения она строго противопоказана.
К хирургическому лечению прибегают в исключительных случаях. Операция может быть как «традиционной» (для удаления грыжи, новообразований), так и малоинвазивной (с помощью пункции и лазера, эндоскопа и др.). К оперативному лечению прибегают в последнюю очередь. Это важно иметь в виду при общении с врачом. В российской медицинской практике некомпетентные врачи при первом же взгляде на пациента с грыжей рекомендуют хирургическое лечение. Это неверно в корне. Такая рекомендация связана с желанием «отделаться» от пациента и говорит о низкой квалификации врача.
Когда очень сильно болит поясница и причина определена, ответ на вопрос «что делать?» понятен — лечить. Длительность лечения зависит от патологии. Остеохондроз и грыжи лечатся длительно, от 3 месяцев до года и даже более. Длительность лечения других заболеваний меньше.
Таким образом, боли в пояснице не сулят ничего хорошего пациенту: в лучшем случае они связаны с воспалением мышц или седалищного нерва, в худшем, с патологиями опорно-двигательного аппарата. Самостоятельно определить источник проблемы, и уж тем более его устранить, невозможно. Нужно обращаться к врачу. К счастью, лечение большинства заболеваний уже отработано, поэтому при изрядной доле ответственности и настойчивости со стороны пациента, очень скоро о проблеме можно будет забыть.
источник
Эпизодические или постоянные боли в пояснице часто сигнализируют о постепенном развитии воспалительной или дегенеративно-дистрофической патологии. Чем раньше она будет диагностирована, тем значительно лучше прогноз на полное выздоровление. Болезненные ощущения в пояснично-крестцовом отделе позвоночника провоцируют остеохондроз, грыжи, протрузии, инфекции, патологии внутренних органов.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
При жалобах пациента на боль в пояснице врач, в первую очередь, подозревает развитие патологии опорно-двигательного аппарата. И только после ее исключения проводится тщательная диагностика для оценки состояния внутренних органов. Дело в том, что поясничные позвонки и межпозвонковые диски иннервируются общими с ними нервными стволами. Поэтому боль, возникающая, например, в области желудочно-кишечного тракта, ощущается именно в нижней части спины.
Это относительно естественные причины болезненности поясницы. Во время тяжелой физической работы или интенсивных спортивных тренировок мышцы подвергаются повышенным нагрузкам. В них скапливается молочная кислота, раздражающая волокна скелетной мускулатуры. Поэтому, помимо болей, чувствуется довольно сильное жжение. Все дискомфортные ощущения исчезают после непродолжительного отдыха в результате выведения молочной кислоты из мышечных тканей.
Если боль в пояснице появляется после каждой нагрузки, а ее выраженность не снижается в течение 1-2 часов, то следует обратиться к врачу. Чрезмерная физическая активность, подъем тяжестей часто становятся причиной микротравмирования дисков и позвонков, развития дегенеративно-дистрофических патологий.
Поясничный остеохондроз 1, 2, 3 степени тяжести — основная причина болезненности поясницы. На начальной стадии возникают слабые дискомфортные ощущения, указывающие на незначительное разрушение межпозвонковых дисков. Если человек на этом этапе обращается к неврологу, то удается полностью купировать патологию и даже частично восстановить поврежденные ткани. Острые, сильные боли, усиливающиеся при наклонах или поворотах корпуса, свидетельствуют о серьезном поражении позвоночных структур.
При остеохондрозе 2 или 3 рентгенографической стадии нередко формируются грыжи или протрузии. Они провоцируют не только пронизывающие боли, но и тяжелые осложнения — корешковый синдром, дискогенную миелопатию.
От дискомфорта в пояснице страдают женщины с аднекситом — воспалительным процессом с одновременным вовлечением яичников и маточных труб (придатков матки). Помимо болей, появляются выделения из влагалища, возникают трудности с наступлением беременности, нарушается менструальная функция.
Подобными симптомами сопровождается течение воспалительного процесса в маточных трубах, формирование кист в яичниках, образование полипов в полости матки.
Так как почки расположены в непосредственной близости от поясницы, то снижение их функциональной активности может клинически проявляться иррадиирущими болями в нижней части спины. На поражение этих бобовидных парных органов указывают расстройства мочеиспускания, обнаружение в моче примесей гноя или крови, ухудшение общего состояния здоровья. Болезненность поясницы часто наблюдается при цистите, в том числе геморрагическом, гломерулонефрите, пиелонефрите, хронической и острой почечной недостаточности.
Это одна из естественных причин дискомфортных ощущений в пояснице. Во время беременности при вынашивании ребенка увеличиваются размер матки и вес плода, что приводит к сдавлению нервных окончаний, расположенных ниже. На поздних сроках беременности в организме женщины начинает вырабатываться особый гормон — релаксин. Под его воздействием расслабляются связки, сухожилия для облегчения прохождения ребенка по родовым путям. Это может значительно усиливать выраженность болезненности.
Распространенная гинекологическая патология, при которой клетки внутреннего слоя стенок матки разрастаются за его пределами. Эндометриоидная ткань чувствительна к вырабатываемым в организме гормонам, поэтому эндометриоз клинически проявляется ежемесячными кровотечениями. Это приводит к развитию воспалительного процесса, один из симптомов которого — боль, иррадиирущая в пояснично-крестцовый отдел позвоночника.
Умеренно выраженные тянущие боли внизу живота возникают у 50% женщин перед началом ежемесячных кровотечений или во время них. Они вполне физиологичны, исчезают сразу по окончании месячных. Дискомфортные ощущения могут распространяться на поясницу и область крестца. Об их патологическом происхождении свидетельствуют сопутствующие симптомы. Это диспепсические расстройства, диарея или запор, частые головные боли, головокружения. В таких случаях у женщин может быть выявлена альгоменорея, или расстройство менструальной функции.
Позвоночник женщин с большой грудью испытывает повышенные нагрузки. А при их неправильном распределении велика вероятность развития деструктивно-дегенеративного процесса. Женщины с большим размером груди также нередко сутулятся, что еще более ухудшает состояние позвоночника.
Боль в пояснице, возникающая в конце рабочего дня, — обычное явление для женщин, которые носят узкую обувь на высоких каблуках. Происходит сдавление крупных и мелких сосудов, расстройство кровообращения в ногах и области таза. Результатом становится нарушение трофики поясничных межпозвонковых дисков, их разрушение. Ситуацию усугубляют повышенные нагрузки на позвоночный столб, а также их неправильное распределение.
Во время естественной менопаузы в организме снижается продукция эстрогенов, регулирующих восстановительные процессы в опорно-двигательном аппарате. Костные ткани теряют способность полноценно усваивать необходимые для их регенерации микроэлементы. Они становятся хрупкими, что предрасполагает к спонтанным переломам. Боль в пояснице при климаксе может быть первым симптомом костной резорбции, развития остеопороза.
Избыточная масса тела — один из факторов, провоцирующих пояснично-крестцовый остеохондроз. Лишний вес становится причиной повышенных нагрузок на межпозвонковые диски, их микротравмирования и дальнейшего разрушения. Люди с избыточной массой тела часто питаются неправильно. В их рационе преобладают высококалорийные продукты, не хватает свежих фруктов и овощей с большим содержанием микроэлементов, витаминов. Сочетание повышенных нагрузок и дефицита полезных веществ предопределяет развитие поясничного остеохондроза.
Изменение генетического аппарата клеток расстраивает регуляцию их роста, деления. Это приводит к патологическому разрастанию тканей, формированию доброкачественных или злокачественных опухолей. Боль в пояснице может возникать не только из-за сдавления новообразованием чувствительных нервных окончаний, позвоночного столба, мягких тканей, кровеносных сосудов. Опухоль «поглощает» много кальция, поэтому в костных структурах возникает дефицит этого микроэлемента, провоцирующий их истончение.
Скелетная мускулатура пояснично-крестцового отдела нередко воспаляется под воздействием низких температур. Развивается миозит — патология, клинически проявляющаяся локальной болью в пораженной мышце. Ее выраженность существенно повышается при движениях и пальпации. В ответ на воспаление повышается мышечный тонус, провоцирующий тугоподвижность поясничного отдела позвоночника.
Первичный диагноз может быть выставлен пациенту на основании подробного описания возникающих симптомов. Для каждой патологии характерен определенный болевой синдром, в том числе его интенсивность, частота, состояния, предшествующие появлению.
Такими болями клинически проявляется поясничный остеохондроз 2-3 степени тяжести. На этом этапе межпозвонковые диски подверглись значительной деструкции, утратили свои амортизационные свойства. Они не смягчают нагрузки во время движения, поэтому в результате нестабильности позвоночных структур сдавливаются мягкие ткани. Возникают сильные боли даже в состоянии покоя. Они усиливаются при поворотах и наклонах, громком смехе, кашле, чихании, сопровождаются ощущением «ползающих мурашек», мышечной слабостью.
Острая боль возникает при ущемлении остеофитом или сместившимся диском спинномозговых корешков. Так проявляется приступ люмбаго, характерный для ревматических патологий, пояснично-крестцового остеохондроза, радикулопатий. Боль настолько острая, пронизывающая, жгучая, что человек не может сделать шаг, чтобы добраться до постели. Он часто не способен разогнуться из-за страха спровоцировать болезненные ощущения.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Тупые, ноющие, давящие боли в пояснице — симптом патологий внутренних органов, в том числе мочеполовой и репродуктивной систем. Подобные дискомфортные ощущения могут свидетельствовать о развивающемся остеохондрозе, спондилоартрозе, спондилоартрите. Они не локализованы, а распространяются на бедра, ягодицы и даже лодыжки. Чаще всего ноющие боли свидетельствуют о протекающем в позвоночнике деструктивном, а во внутренних органах — воспалительном процессе.
Постоянные боли в поясничной области свидетельствуют о хронизации патологии. Они острые, сильные в период рецидивов, иррадиирущие в расположенные рядом части тела. На этапе ремиссии возникают слабые дискомфортные ощущения после переохлаждения, физических нагрузок, обострения других патологи, ОРВИ. Болезненность усиливается при наклонах, поворотах корпуса, подъеме по лестнице, продолжительной ходьбы.
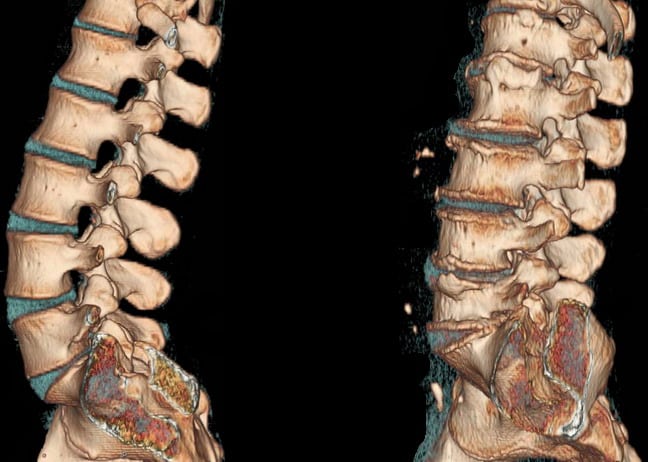
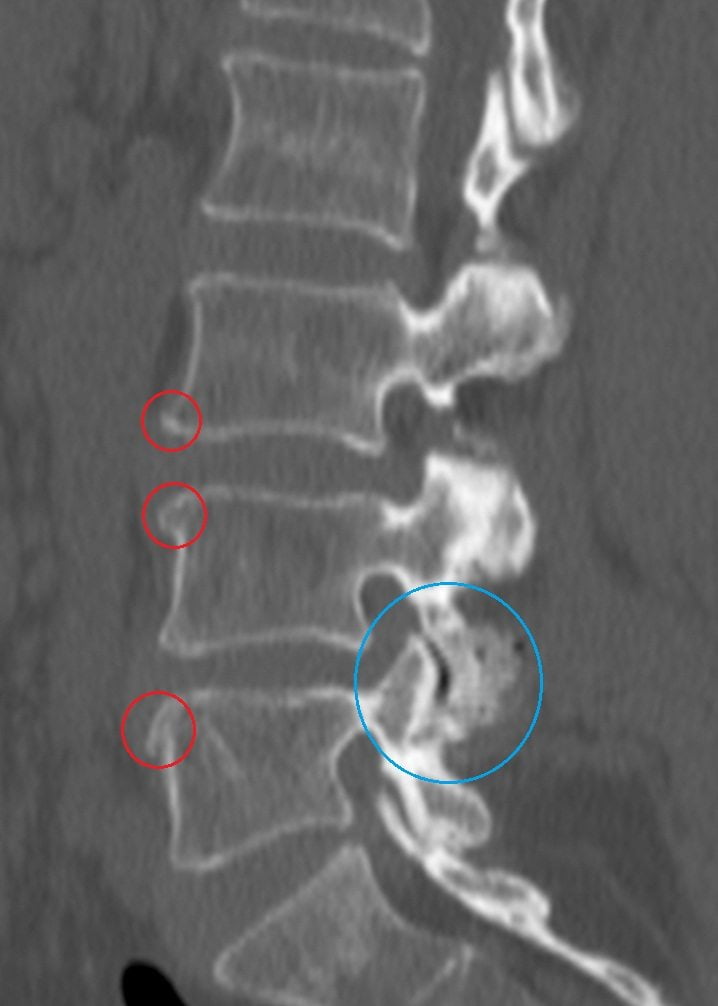
Диагноз выставляется на основании жалоб пациента, его внешнего осмотра, данных анамнеза, результатов инструментальных и биохимических исследований. Наиболее информативна в обнаружении патологий опорно-двигательного аппарата рентгенография. На полученных изображениях хорошо визуализируются деформированные тела позвонков и уменьшение расстояния между ними, сформировавшиеся костные наросты (остеофиты).
При подозрении на грыжевое выпячивание, протрузию, заболевания внутренних органов проводится МРТ, КТ, УЗИ. Эти исследования позволяют обнаружить локализацию патологии, оценить степень воспалительного процесса.
Обязательно назначается проведение общеклинических анализов крови и мочи. При подозрении на системное заболевание (подагра, ревматоидный артрит) показаны биохимические, серологические исследования.
Нередко болезненности поясницы предшествуют травмы — подвывихи позвонков, сильные ушибы, повреждения спинного мозга. В таких случаях целесообразно сразу обратиться к травматологу.
Не станет ошибкой запись на прием к терапевту. Этот врач широкого профиля обладает должными навыками диагностирования заболеваний позвоночника, внутренних органов. После изучения данных исследований он направит пациента к врачу узкой специализации — ревматологу, неврологу, ортопеду для проведения дальнейшей терапии.
При появлении сильной острой боли нужно прилечь на твердую поверхность, приняв такое положение тела, в котором дискомфортные ощущения ослабевают. Можно немного согнуть колени, положив под них подушку или свернутое одеяло. Быстро устранить боль позволит прием любого нестероидного противовоспалительного препарата, например, Кеторола, Найза, Ибупрофена, Диклофенака.
Купировать боль в поясничной области позволит применение препаратов с анальгетическим действием. Но она вскоре появится вновь, если не будет проведена грамотная терапия основной патологии. Многие заболевания внутренних органов хорошо поддаются лечению, в том числе онкологические. А вот полностью восстановить разрушенные межпозвонковые диски и деформированные позвонки при остеохондрозе невозможно. Лечение направлено на достижение устойчивой ремиссии, на этапе которой не возникают боли в пояснице.
Препаратами первого выбора всегда становятся нестероидные противовоспалительные средства (НПВС) в таблетках, капсулах — Кеторол, Найз, Ибупрофен, Целекоксиб, Кетопрофен.
В онкологии используются наркотические анальгетики, например, Трамадол. Если боль вызвана спазмами скелетной мускулатуры, то пациентам назначаются миорелаксанты. Это Мидокалм, Сирдалуд, Баклосан. Снять повышенный тонус гладкой мускулатуры позволяет прием Но-шпы, Дротаверина. В терапии патологий внутренних органов также используются анальгетики Спазмалгон, Баралгин, Максиган.
Средства для наружного применения используются для устранения дискомфортных ощущений в пояснице слабой и средней выраженности. Мази также включают в терапевтические схемы для снижения доз системных препаратов (инъекций, таблеток), уменьшения фармакологической нагрузки на организм.
| Наружные препараты для устранения болей в пояснице | Наименования лекарственных средств | Терапевтическое действие |
| НПВС | Фастум, Вольтарен, Артрозилен, Найз, Кеторол | Противовоспалительное, анальгетическое, противоотечное |
| Согревающие мази, гели | Капсикам, Финалгон, Випросал, Наятокс, Эфкамон | Обезболивающее, местнораздражающее, отвлекающее |
| Хондропротекторы при остеохондрозе | Терафлекс, Хондроксид, Хондроитин-Акос | Стимулирующее регенерацию дисков, анальгетическое, противовоспалительное |
При выборе обезболивающих средств врач учитывает вид патологии, стадию ее течения, интенсивность дискомфортных ощущений. Для устранения острых болей нередко используются медикаментозные блокады с глюкокортикостероидами (Триамцинолон, Дипроспан, Метилпреднизолон) и анестетиками (Лидокаин, Тримекаин). Гормональные препараты довольно токсичны для внутренних органов, поэтому используются не чаще раза в 1-3 месяца.
Купировать сильные боли помогает внутримышечное введение инъекционных растворов НПВС (Ортофен, Мовалис, Ксефокам, Мелоксикам, Диклофенак). Если течение патологии осложнено мышечными спазмами, то применяется Мидокалм, в состав которого входит анестетик Лидокаин.
При диагностировании уже возникших патологий или с целью их профилактики врачи рекомендуют пациентам ежедневные занятия лечебной физкультурой.
Регулярные тренировки способствуют:
- улучшению кровообращения в пояснице;
- укреплению мышечного каркаса спины;
- снижению выраженности болезненных ощущений.
Комплекс упражнений составляет лечащий врач с учетом вида патологии, количества развившихся осложнений, физической подготовки пациента.
Для улучшения кровоснабжения тканей питательными веществами, нормализации тонуса скелетной и гладкой мускулатуры, укрепления мышц пациентам рекомендован массаж:
Оздоравливающие процедуры проводятся не только с лечебными целями, но и для профилактики обострений хронических заболеваний.
Тепловое воздействие на поясницу помогает избавиться от болезненности, но только после купирования острого воспалительного процесса. Используются грелки, мази с местнораздражающим действием, ванны.
Криотерапия — лечение холодом, активирующее адаптационные системы. Это физиотерапевтическая процедура, действие которой основано на ответных реакциях организма на переохлаждении наружного слоя кожи.
Не допустить появления болей в пояснице можно исключением из привычного образа жизни провоцирующих их факторов. Следует отказаться от обуви на высоких каблуках, ограничить в рационе слишком калорийные продукты. Отличной профилактикой любых патологий становятся ежедневные занятия физкультурой, плавание, йога.
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
источник
Самостоятельно узнать, чем вызвана боль в пояснице, невозможно. Прострел в спине, говоря научным языком, люмбаго, ощущается в поясничном отделе, сопровождается мышечными спазмами, усугубляющими патологию. Острые нестерпимые боли в пояснице имеют разные причины, длятся от пары минут до нескольких месяцев. Пациент привыкает к болезненному состоянию, боль в позвоночнике становится частью жизни. Не обращаясь к врачу, ухудшает собственное здоровье и снижает шансы на выздоровление.
Боли возникают у возрастной категории среднего и зрелого возраста. Стресс, переохлаждение, физические нагрузки неподготовленного организма вызывают болевые ощущения, ограниченность действий. Боли в спине в области поясницы подразделяются на две категории:
Первая вызвана патологиями позвоночника: атрофией связок, проблемами сухожилий, межпозвоночных дисков. Сопровождается защемлением нервов, последующей болезненностью области поясницы. Остеохондроз поражает ткани костей и хрящей, приводит к дистрофии. Спондилоартроз поражает суставы между позвонками, отвечающие за работоспособность и гибкость позвоночника.
Вторая категория посвящена патологиям органов, инфекционным болезням, опухолям, травмам, сколиозу. Включает ревматоидный артрит, заболевание Бехтерева, Рейтера, образованием на позвонках спинного мозга.
При острой боли не исключены проблемы: остеомаляция, болезни, нарушающие метаболизм, остеопороз.
Переломанные позвонки ощущают боль в пояснице справа, а инфекция нижнего района спины поражает диски между отделами позвоночника туберкулезом, эпидуральным абсцессом, бруцеллезом. При инсультных патологиях ощутима боль в крестцовом отделе позвоночника.
Боль поясничного отдела разделяется на три вида: хронической стадии, острой, и перемежающуюся.
- Острая боль в пояснице слева сзади или справа вызвана растяжением мышц. Появляются ограничения движений, отсутствует дискомфорт в ногах, зоне паха;
- Переломанные позвонки во время чрезмерного сгиба спины, падения вызывают острые боли в пояснице. Больной раком, болезнью Кушинга, заболеванием Педжета, гиперпаратиреозом, остеопорозом подвержен ломке позвонков без оказанного извне давления, сопровождается резкой болью в пояснице слева или справа;
- Смещение межпозвоночных дисков ограничивает движение, вызывает боль в пояснице справа;
- Мгновенно появившаяся боль может быть следствием фасеточного синдрома. Патология не касается диска, но, затрагивая сдавленный корешок, выходящий из канала позвоночника, вызывает неприятнее ощущения. Боль в пояснице справа затрудняет движение и ограничивает работоспособность;
- Резкая боль в пояснице возникает из-за эпидурального абсцесса. Диагностируется болезнь, лечение оказывается незамедлительно. Воспаление грудной области позвоночника оказывает болевые ощущения при надавливании и постукивании, отдающие в поясницу;
- При боли в пояснице болезни тазобедренного сустава, например, коксартроз, отдаются болью в пояснице слева, ягодиц и нижних конечностей до колен.
- Влияние на позвоночник оказывается деформирующим спондилезом, увеличивающим объём костей, вредящим корешкам позвоночника, сужающим канал. Слабостью ног, онемением, прочими неврологическими симптомами, обусловлено возникновение перемежающейся хромоты;
- Болезнь Бехтерева (анклозирующий спондилоартроз) начальной степени ограничивает движения пациента, особенно с утра, сокращая работоспособность грудного отдела во время дыхания. Рентген позволяет зафиксировать изменения крестцово-подвздошных сочленений, оказывающую разрушительную силу на район позвоночника;
- Онкология. Опухоли, метастазы, нарушение обменного процесса. Опухоль спинного мозга, к которой относят менингиому, нейрофиброму, липому;
- Остеомиелит оказывает влияние на крестец, взывая ноющие боли. Проверяется рентгенографией ткани костей, пробой кожи с туберкулином, определяют СОЭ для наличия или отсутствия туберкулезной бактерии, стафилококков, прочих носителей.
Патологии с внезапно появляющейся болью, ощущающейся у левого и правого отделов позвоночника области поясницы, не сковывают движений, а определить, где именно локализуется болевой синдром с невозрастающей силой, сложно. На вопрос, что делать, когда поясничный отдел иногда болит, есть только один ответ – обратиться за квалифицированной медицинской помощью.
Проблемы тазобедренных органов, нижнего и верхнего отделов брюшной полости, отдаются болью разных областей низа спины. Действия позвоночника не сковываются, отсутствуют локальные симптомы, болевые ощущения не увеличиваются. Чаще встречаются следующие заболевания:
- Разновидности опухолей, относящихся к желудочному отделу, поджелудочной железе, толстой кишке, двенадцатиперстной кишке;
- Патологии, именуемые дивертикулитом, язвенным колитом;
- Патологии органов малого таза в хронической стадии. Не забывают про карциному матки или яичников, эндометриоз;
- Почечная колика, развивающаяся при продвижениях конкрементов в ткани почек. Ощущается, когда выходит через мочевыводящий путь. Сильнейшее болевое ощущение от растягивания стенок большими камнями;
- У мужской половины населения проявления вызваны гнойным простатитом, некоторыми аномалиями яичка;
- Район поясницы, грудной отдел испытывают боли при расслаивающей аневризме аорты;
- Аппендикс, располагающийся нетипично, приводит к возникновению боли в пояснице и спине. При воспалении болевой синдром ощущается справа и в пояснице. Пациенту необходима скорая медицинская помощь.
Отдых в постели, покой – залог скорейшего выздоровления. Важно избегать быстрых движений при выпрямлении, разгибании, делать все медленно. Лечь на поверхность максимальной жесткости, превратив стандартный матрас в ортопедический матрас, при помощи картонного щита или деревянного листа. Во время похода до туалета использовать костыли и специальный пояс, что стабилизирует поясничный отдел.
Усиление болевого синдрома происходит при рефлекторном напряжении мышц, оказывающих влияние на поврежденную область. Терпеть боль – вредить пояснице, это одно из важнейших правил выздоровления, поэтому под рукой должны быть обезболивающие препараты.
Рекомендованные лекарства, что помогут снять острую боль в пояснице, но прием не длится дольше 3-5 дней:
Если препараты не помогли спустя полчаса или чуть больше, прием повторяется. Когда же метод не работает, для достижения эффекта принимают сильные средства, но не дольше 2-3 раз:
Снять спазм мышц при резкой боли в пояснице позволяет Но-шпа, против отечности защемленного корешка используют травяной настой, диуретик (Вершпирон, Диакарб, Фуросемид). Питание пораженному участку добавят витаминные комплексы с В12, В6, С. Отдают предпочтение минералам: фосфору, калию, магнию, кальцию, марганцу. Снимают воспаление с помощью Ибупрофена, ректальной свечи.
На вопрос, как снять острую боль в пояснице справа или другой стороны, есть несколько вариантов ответа:
- Крема, где содержится конский каштан;
- Средствами с пироксикамом, бутадионом или вольтареном;
- Лекарствами – Эскузаном, Анестезином, ментоловыми препаратами.
Через три-четыре часа втирают мазь, отдавая предпочтение:
- Финалгону;
- Долгит-крему;
- Мазям с ядом змеи или пчел. (Випратоксу, Випросалу, Випералгину, Вирапину, Апизартрону).
Имеются противопоказания для беременных, людей, у кого проблемы с печенью, почками, есть сахарный диабет. Курс проводят 5-6 суток, используя лекарства два-три раза. При обнаружении аллергической реакции на кожном покрове смочить вату водкой, спиртовым настоем, вытереть средство, принять Тавегил, Кларитин.
Самостоятельный массаж проводят в сидячем, стоячем или лежачем положении. Он поднимает тонус всего организма, улучшает работоспособность почек, снижает уровень острой боли в пояснице.
- Ладони разогревают, соединяя вместе, зажимая между колен, активно потирая. Накладываются на район поясничного отдела, теплота проникает в тело. Процедура повторяется пять раз;
- Разогретые ладошки прикладываются к нижнему району спины, большие пальцы оказываются с боков, направляются вниз. Другие ложатся наискось, область разогревается;
- Поясничный отдел массируется подушечками пальцев по направлению сверху вниз. Пальцы кладут перпендикулярно к позвонкам позвоночника, медленно продвигают на пару сантиметров вбок;
- Сжимают кулаки, проводят тыльной частью по гребню подвздошной косточки;
- Прикладывают на поясницу тыльную часть левой кисти, прижимают правой рукой, разминают при помощи круговых движений область позвоночника.
Ткани мышц спины расслабляются, если человек отдыхает на животе, под который подложена высокая подушка, а руки вытянуты вперед. Для отдыха на спине ноги сгибают, бедра переводят в вертикальную позу, размещая подушки под область голеней.
Приподнимая верхнюю область тела на уровень 45 градусов, с прямой спиной и шеей, облегчение наступит сразу же. Для позы на боку под район талии подкладывают подушку.
Врач мануальный терапевт, травматолог-ортопед, озонотерапевт. Методы воздействия: остеопатия, постизометрическая релаксация, внутрисуставные инъекции, мягкая мануальная техника, глубокотканный массаж, противоболевая техника, краниотерапия, иглорефлексотерапия, внутрисуставное введение лекарственных препаратов.
Тянет поясницу на 39 неделе беременности, что делать?
Тянет поясницу на 40 неделе беременности, что делать?
Тянет поясницу на 8 неделе беременности, что делать?
источник
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
Люди часто жалуются на боли в пояснице, и это естественно: на эту область приходится большая часть нагрузки. По сравнению с другими отделами, поясничный чаще подвержен заболеваниям.
В статье мы разберемся, какой бывает боль в спине в области поясницы, чем она вызвана и как от нее избавиться.
Боль в пояснице известна как люмбаго, или «прострел». Иногда она бывает настолько сильной, что человеку приходится принимать неестественное положение, движения его скованы. Всякое движение причиняет больному сильнейший дискомфорт.
Болевые ощущения могут длиться как пару минут, так и несколько дней. Затем они внезапно прекращаются, но спустя время повторяются с новой силой. Человеку приходится привыкать к таким волнам боли, которые не пройдут полностью, если он не лечится.
Причиной могут стать следующие факторы:
- длительное пребывание за рулем или работа за компьютером в положении сидя;
- физическая нагрузка, эмоциональный или нервный стресс на работе;
- усиленные тренировки в тренажёрном зале (при выполнении упражнений в положении стоя или сидя);
- период беременности и тяжёлые роды;
- проблемы с лишним весом.
Бывает такое, что боль уходит сама по себе. Это даёт понять следующее: если поясница беспокоит регулярно — не исключено развитие серьёзного заболевания. И при несвоевременном лечении оно способно привести к тяжёлым последствиям, избавляться от которых придется при помощи хирургического вмешательства.
Существует два вида боли в пояснице: первичная и вторичная.
Первичный болевой синдром возникает непосредственно при развитии болезней позвоночника. Это могут быть:
- остеохондроз поясничного отдела;
- образование протрузии межпозвонкового диска;
- межпозвонковые грыжи;
- спондилёз или спондилоартроз;
- болезни позвоночника, такие как кифоз, сколиоз, кифосколиоз;
- артрит;
- дисцит, остеомиелит и туберкулёз позвоночника.
Вторичный болевой синдром возникает из-за заболеваний в других областях организма. Его вызывают следующие причины:
- переломы;
- опухоль внутри позвоночного канала;
- постоянные спазмы мышц;
- болезни внутренних органов;
- мочекаменные болезни;
- осложнённая беременность;
- проблемы с яичником.
Если вы хотите более подробно узнать, что делать, если болит спина в пояснице, а также рассмотреть альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Боли в пояснице могут быть:
Сильные боли появляются при остеохондрозе. Боль преследует человека постоянно: когда он ходит, сидит, поднимает тяжести, даже кашляет или чихает. Иногда она отдает в нижние конечности. Это сопровождается онемением и чувством «мурашек».
При пояснично-крестцовом радикулите человек чувствует сильную боль в пояснице и других частях тела: в ягодицах, бедрах, тазе и голенях. Болевые ощущения становятся сильнее в процессе ходьбы, кашля, смены положения тела.
При первых подобных признаках нужно обратиться к неврологу. Спать рекомендуется на жестком матрасе для поддержания поясницы в правильном анатомическом положении.
Острые боли у человека проявляются в следующих случаях:
- растяжение мышц;
- долгое нахождение в неудобном положении;
- работа с тяжестями;
- травмы;
- резкие движения;
- переохлаждение организма;
- сквозняк.
Для устранения таких болей нужно использовать гели и мази, обладающие противовоспалительными и обезболивающими свойствами. Они помогут наладить кровообращение и избавиться от отёков. Если через два-три дня после первого проявления боль в пояснице не пройдёт, то пора обратиться к врачу.
В первые дни, когда боли в пояснице проявляются особенно сильно, лучше придерживаться постельного режима.
Ноющие боли в пояснице могут возникнуть из-за миозита или воспаления мышц поясницы. Человек скован в движениях, потому что он испытывает болевые ощущения при совершении даже самых простых движений.
Для избавления от боли нужно сначала принять тёплый душ, а затем надеть тёплую одежду. Физические нагрузки исключаются. Для облегчения состояния рекомендуется втирать мази, обладающие разогревающим эффектом. Если боль спустя три дня не проходит, то лучше обратиться к врачу.
Часто причиной таких болей становится деформирующий спондилез. Человека с такой болезнью сильно беспокоит поясница, может развиться потеря чувствительности и слабость в области ног.
Хронические боли могут появиться также из-за анкилозирующего спондилита, проблем с обменом веществ или раковых опухолей. Справиться с этими заболеваниями в домашних условиях не выйдет. Выявить причину на ранних стадиях тоже затруднительно. Поэтому при появлении болей, которые не проходят более трех дней и даже усиливаются, стоит обратиться к врачу.
Данный тип отличается своей «запутанностью». Человек чувствует боли в пояснице и считает, что причина их — в проблемах с позвоночником. Но на деле перемещённые боли обычно проявляются из-за болезней органов, находящихся в тазовой области, опухолей и заболеваний желудочно-кишечного тракта и почек.
При наличии любого признака из списка ниже нужно немедленно записаться на консультацию к терапевту.
- сильная боль в области поясницы не уходит спустя три дня и более;
- причина боли в травме позвоночника, о которой вы знаете (например, за пару дней до этого произошла авария или падение на спину);
- у вас болят одновременно поясница, бёдра, голени и стопы;
- из-за боли теряется чувствительность в ягодицах, бёдрах, ногах, стопах и в области паха.
Обычно пациенту оказывается комплексное лечения, где внимание уделяется и поясничной области, и позвоночнику, и близлежащим органам.
Лечение делится на два типа: консервативное и оперативное.
Если вы хотите более подробно узнать о том, какие виды операций для поясничного отдела позвоночника существуют, то можете ознакомиться с этой статьей нашего сайта.
Консервативное лечение – это вид лечебных мероприятий, при которых выздоровление пациента достигается как за счёт применения лекарственных средств (медикаментозное лечение), так и за счёт использования альтернативных методик (немедикаментозное лечение).
Консервативное лечение бывает нескольких типов:
- прием специальных препаратов;
- физиотерапевтическое;
- лечебная физкультура;
- массаж.
Мазь — лекарство в мягкой форме, которое предназначено для внешнего нанесения на поражённые области тела. Мазь состоит из двух компонентов: основы и лекарственных активных веществ.
Мази как лекарственные средства является эффективными в случае, если нужно как можно быстрее улучшить состояние здоровья в домашних условиях. Они помогают человеку снять болевой синдром, воспаления, мышечные спазмы. Некоторые обладают разогревающим эффектом для поясницы, что полезно, если она простужена.
Какие препараты работают, а какие нет?
В качестве разогревающих препаратов отличными показателями, обладают китайские пластыри для спины.
Существует следующая классификация мазей:
- Противовоспалительные мази с эффектом анальгетика. Они обладают охлаждающим эффектом за счёт того, что в них содержатся ментол и лаванда. К таким относятся «Ибупрофен», «Нурофен» и «Диклофенак».
- Комбинированные мази. Они применяются при травмах и растяжениях. Помимо противовоспалительного и обезболивающего эффектов, обладают заживляющим эффектом, который достигается за счет гепарина и деметилсульфоксида в составе мази. Например, «Долобене».
- Препараты с эффектом расширения сосудов. Они увеличивают приток крови к поражённому месту. Например, папавериновая мазь;
- Хондропротекторы. Используются при патологиях хрящевой ткани. Благодаря хондроитину сульфату данные лекарства восстанавливают суставы. Это «Хондроксид» и «Драстоп».
Инъекция предполагает введение лекарства в мышцу или вену для ускорения «доставки» лекарственных средств к воспаленному месту. Важно, чтобы игла была острой – так ни кожа, ни мышцы не травмируются.
Отличительными особенностями инъекции являются:
- Скорость лечения.
- Эффективность лечения. Активное вещество не подвергается никаким дегенеративным процессам в желудочно-кишечном тракте.
- Необходимость профессионального подхода к введению инъекций. Самостоятельно лучше не делать себе уколы — нужно либо каждый день посещать врача, либо вызывать медработника на дом.
- Требуется назначение специалиста. Подходящее лекарство может вам прописать только доктор. А многие препараты без рецепта и вовсе приобрести невозможно.
Лечебная физкультура — метод лечения болезней и уменьшения боли в пояснице. Задачи ЛФК — это восстановление скелетно-мышечного аппарата, улучшение состояния пациента и исправление осанки.
При болях в пояснице рекомендуется выполнять следующие упражнения:
- Исходное положение — лежа. Нужно поочередно поднимать левую и правую ногу. Максимальная высота подъема – десять-пятнадцать сантиметров. Поднятую ногу нужно удерживать на весу в течение 10-15 секунд. Упражнение выполняется по 10-15 раз на каждую ногу.
- В положении лёжа на спине нужно сгибать ноги в коленях. Угол сгибания — 90-100 градусов. По окончании упражнения согнутые ноги необходимо наклонять в правую и в левую стороны до упора. Упражнение выполняется 15 раз.
- Нужно медленно и плавно наклоняться в разные стороны. При выполнении упражнения спина должна быть максимально прямой. Достаточно по 20 наклонов в каждую сторону.
- Исходное положение — стоя на четвереньках. Нужно делать махи противоположными друг другу руками и ногами (например, задействуются правая рука и левая нога) одновременно. Выполняется 10-15 раз
- «Мостик». Встав на четвереньки животом наружу, нужно выгибать спину вверх и зафиксироваться в таком положении на столько, на сколько у вас хватит сил. Выполнять упражнение нужно не менее 5 раз.
Массаж – это методика лечения, направленная на воздействие на активные точки человека с помощью рук или специальных приспособлений. Этот способ отлично себя зарекомендовал в борьбе с болью в области поясницы. Однако массаж должен делать лишь специалист, поскольку непрофессионал может принести вред здоровью позвоночника.
- улучшает кровоток в поражённой части тела;
- делает мышцы и связки гибче и эластичнее;
- избавляет от острой формы боли;
- выводит токсины из организма;
- создаёт приятные ощущения за счёт массирования чувствительных зон тела;
- благотворно влияет на настроение.
Массаж лучше сочетать с принятием бани или сауны. Особенно полезно париться вениками из березы или дуба: они повышают тонус организма.
Данный метод лечения относится к народной медицине. Прогревания помогают при болях, которые не связаны с воспалением. Например, это растяжение, грыжа, искривление позвоночника или остеохондроз. Криотерапия же, наоборот, эффективна при острых формах воспалений.
Запомните! При наличии инфекции в организме прогревание лишается своих положительных эффектов. Усиленный приток крови зарождает в теле человека неуёмную боль, а область воспаления может увеличиваться.
Чтобы избежать повторного возникновения болевых ощущений в области поясницы, мы рекомендуем обязательно соблюдать три главных правила:
- Регулярно заниматься физическими упражнениями.
Упражнения должны быть общеукрепляющего характера. Они равномерно воздействуют на все группы мышц, в том числе в области спины и живота. Ими рекомендуется заниматься ежедневно хотя бы по двадцать-тридцать минут. Подойдут утренняя гимнастика, пробежка, плавание в бассейне или прогулка быстрым шагом.
- Поддерживать водно-солевой баланс.
В день человеку рекомендуется пить до трех литров жидкости. Для этого подойдёт чистая минеральная вода. Газированные напитки, кофе и чай плохо влияют на почки и не насыщают организм.
Больше воды надо пить в первой половине дня. После 20.00 лучше сократить количество потребляемой воды, потому что это чревато возникновением отеков и болей в почках.
- Правильно питаться и посещать врача.
Пересмотрите ежедневный рацион. Следует снизить количество жирной, жареной и копченой пищи или же вовсе исключить ее – лучше добавить полезных блюд и продуктов. Самая полезная та, которая приготовлена на пару или сварена. В ежедневном рационе должно быть как можно больше продуктов, насыщенных необходимыми организму витаминами, микроэлементами и минералами.
Рекомендуется ежегодно проходить врачебные осмотры, включающие в себя полное обследование организма. Женщинам следует регулярно посещать гинеколога, мужчинам — уролога. Здоровье детей должно контролируется на уровне учебных заведений — налаженная диспансеризация поможет вовремя выявить болезнь и как можно раньше приступить к лечению.
Главное условие сохранения здорового позвоночника – это правильный образ жизни!
Помимо этих трёх правил есть ещё несколько, которые также рекомендуется соблюдать:
- Следить за своей осанкой.
- Избегать неудобных поз при работе сидя. Колени должны быть выше уровня таза. Садиться надо на низкий стул или же подложить подставку под ноги. Лучше если ставится между поясницей и спинкой кресла (стула) маленькая подушка.
- При офисной работе стоит регулярно двигаться. Раз в час делать перерывы на небольшую пятиминутную зарядку.
- Спать нужно на жёстком ортопедическом матрасе.
- Правильно поднимать тяжести. Это делается за счет сгибания коленных суставов. Нужно присаживаться к предмету, сгибая колени, при этом держа спину прямой.
- При переносе груза стоит распределить нагрузку между обеими руками.
Боль в пояснице – это опасный симптом, который характеризуется своей непостоянностью и изменчивостью.
Заботьтесь о своем здоровье, не откладывайте походы к врачу и ведите активный образ жизни – тогда проблем с позвоночником у вас не возникнет.
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
- Консультация от 1500
- Диагностика от 0
- Рефлексотерапия от 1000
источник








 Какие препараты работают, а какие нет?
Какие препараты работают, а какие нет?