В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
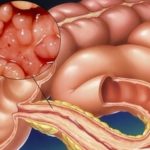
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
Боль в пояснице в англоязычных источниках называют болью в нижней части спины (low back pain). Боли часто способствует напряжение в поясничном отделе позвоночника, ограничение движения и анталгический сколиоз.
Острая боль в пояснице может длиться от нескольких дней до нескольких недель.
Боль в пояснице встречается почти у каждого человека хотя бы один раз в жизни.
Следует отметить, что боль может быть в любой части Вашей спины, но, однако же, боль в поясничном отделе позвоночника возникает наиболее часто. Это связано с тем, что на поясничные позвонки приходится максимальная нагрузка от веса Вашего тела.
Боль в пояснице стоит на втором месте по количеству обращений к врачу, сразу после вирусных инфекций.
Вы можете почувствовать боль в пояснице после поднятия тяжести, резкого движения, после нахождения в течение долгого времени в одной позе или же после травмы позвоночника.
Острая боль в поясничном отделе позвоночника чаще всего вызвана смещением межпозвонкового диска и травмой позвоночника.
- Остеохондроз поясничного отдела позвоночника
- Межпозвонковая грыжа и протрузия межпозвонкового диска
- Спондилоартроз
- Спондилез
- Спондилолистез
- Компрессионный перелом вследствие остеопороза, миеломной болезни, гемангиомы позвонка
- Опухоль в просвете позвоночного канала
Боль может быть разнообразной: острая, тупая, тянущая , жгучая, может сопровождаться покалыванием и мурашками, онемением.
Интенсивность боли в пояснице может значительно различаться — от слабой до нестерпимой боли, мешающей сделать даже небольшое движение. Боль может сочетаться с болью в бедре, болью в голени, болью в стопе.
Сначала Вам необходимо обратиться к врачу-неврологу. Врач задаст Вам вопросы о характере Вашей боли, ее частоте, повторяемости. Врач попытается определить причину боли и начнет лечение простыми методами (лед, умеренные болеутоляющие средства, физиотерапия и необходимые упражнения).
В большинстве случаев такие методы лечения приводят к уменьшению боли в спине.
Во время осмотра врач определит точное положение боли, ее иррадиацию, неврологические рефлексы.
Большинство людей с болью в поясничном отделе позвоночника выздоравливают в течение 4-6 недель.
Диагностика включает в себя магнитно-резонансную томографию (англ. MRI) поясничного отдела позвоночника, компьютерную томографию пояснично-крестцового отдела позвоночника, рентген позвоночника.
Поскольку наиболее частой причиной боли в пояснице является межпозвонковая грыжа пояснично-крестцового отдела позвоночника, то в первую очередь Вам необходимо сделать МРТ поясничного отдела позвоночника. Это исследование также поможет исключить большинство причин болевого синдрома, таких как опухоль в просвете позвоночного канала, туберкулез позвоночника, перелом позвоночника, миеломную болезнь, анатомически узкий позвоночный канал, спонлилолистез, различные виде искривления позвоночника, спондилез и спондилоартроз. Если Ваш невролог не назначил Вам МРТ, то сделайте ее сами. Мощность аппарата МРТ должна составлять 1 Тесла и более.
Не стоит начинать диагностику с рентгеновского снимка и компьютерной томографии, эти методы небезопасны. Их можно сделать в первую очередь только при подозрении на перелом позвоночника.
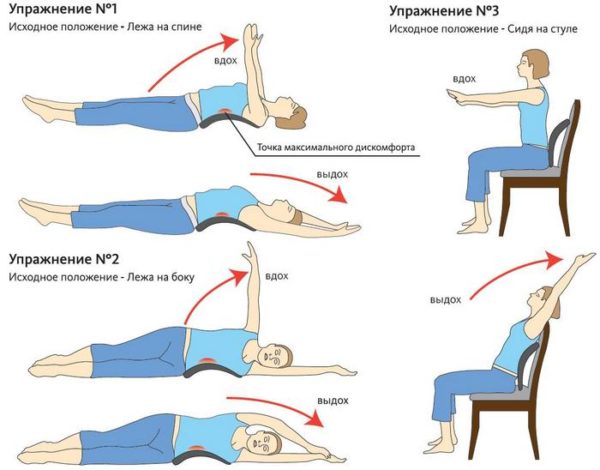
- Снизьте физическую активность в первые два дня после начала приступа. Это поможет уменьшить симптомы болезни и отек в зоне боли.
- Не сидите с наклоном вперед пока боль полностью не утихнет.
- Принимайте обезболивающие средства только в случае непереносимой боли. Лучше сделать внутримышечную инъекцию, чем выпить обезболивающий препарат. Это защитит стенку Вашего желудка от прямого контакта с противовоспалительным средством. Старайтесь избегать излишнего приема медикаментозных средств. Не применяйте для лечения гормональные средства, если боль в пояснице не связана с аутоиммунным заболеванием.
- Спите в позе эмбриона, положите подушку между ногами. Если Вы обычно спите на спине, то положите подушку под колени
- Общим заблуждением является представление о том, что Вы должны ограничить физическую активность на долгое время. Постельный режим не рекомендуется. Если у Вас нет повышения температуры, потери веса, непроизвольного мочеиспускания и дефекации, то Вы должны оставаться активным столько, сколько можете выдержать. Вы можете уменьшить свою активность только в первые два дня после возникновения боли. Начните делать легкие аэробные упражнения. Ходьба на тренажере, плавание помогут улучшить кровоток к мышцам Вашей спины. Посоветуйтесь с врачом для подбора упражнений, чтобы не вызвать усиления болевого синдрома.
Большинство людей чувствуют себя значительно лучше уже после первой недели лечения.
Через 4-6 недель у значительной части больных боль исчезает полностью.
- Боль в пояснице сочетается с болью в голени и болью в стопе
- Боль не позволяет Вам себя самостоятельно обслуживать
- Боль сочетается с недержанием мочи и кала
- Сочетание боли в нижней части спины с онемением в ягодице, бедре, ноге, стопе, паховой области
- Если у Вас уже была боль в спине раньше
- Если боль длится более 3 дней
- Если Вы принимаете гормоны
- Если боль в пояснице возникла после травмы
- Ранее был поставлен диагноз онкологического заболевания
- Если Вы похудели в последнее время по невыясненным причинам
Текст добавлен в Яндекс Вебмастер 25.01.2012, 15:38
Права защищены.
- Лечение позвоночника, телефон в Москве: +7(495)777-90-03 (многоканальный), +7(495)225-38-03
- метро Нагатинская, улица Нагатинская, дом 1, корпус 21: +7(495)764-35-12, +7(499)611-62-90,
метро Академика Янгеля, улица Академика Янгеля, дом 3: +7(495)766-51-76.
При копировании материалов с нашего сайта и их размещении на других сайтах мы требуем чтобы каждый материал сопровождался активной гиперссылкой на наш сайт:
- 1) Гиперссылка может вести на домен www.spinabezboli.ru или на ту страницу, с которой Вы скопировали наши материалы (на Ваше усмотрение);
- 2) На каждой странице Вашего сайта, где размещены наши материалы, должна стоять активная гиперссылка на наш сайт www.spinabezboli.ru;
- 3) Гиперссылки не должны быть запрещены к индексации поисковыми системами (с помощью «noindex», «nofollow» или любыми другими способами);
- 4) Если Вы скопировали более 5 материалов (т.е. на Вашем сайте более 5 страниц с нашими материалами, Вам нужно поставить гиперссылки на все авторские статьи). Кроме этого, Вы должны также поставить ссылку на наш сайт www.spinabezboli.ru, на главной странице своего сайта.
Справки по телефону в Москве: +7(495)745-18-03.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Как разобраться во всех причинах боли в пояснице и дать пациенту обоснованные рекомендации?
Для этого пациентам с проблемами со стороны спины необходимо задать следующие вопросы:
- Расскажите о Ваших проблемах в нижней области спины (пояснице).
- Какие у Вас симптомы?
- Испытывали Вы слабость, онемение или внезапные резкие боли?
- Отдает ли боль/онемение куда-либо?
- Появились ли у Вас изменения в режиме стула и мочеиспускания?
- Как проблемы со спиной влияют на вашу работу/школу/ведение домашнего хозяйства?
- Как Ваши проблемы со спиной влияют на Ваш досуг/развлечения?
- Какова Ваша жизнь в целом?
- Есть ли у Вас какие-то проблемы с работой или дома?
- Расскажите, что Вы знаете о проблемах со спиной; испытывали ли Вы боль в пояснице раньше, есть ли у Вас родственник или знакомый с проблемами со спиной?
- Какие у Вас есть опасения по поводу этой проблемы?
- На проведение каких тестов Вы рассчитываете?
- На какое лечение Вы рассчитываете?
- Какие изменения Вы можете провести на работе/дома/в школе, чтобы минимизировать Ваш временный дискомфорт?
Кроме того необходимо обратить внимание на следующие признаки:
- Возраст. Чем старше пациент, тем больше вероятность развития у него наиболее частых заболеваний позвоночника: остеохондроза и остеоартроза. Однако не следует забывать, что вместе с этими «возрастными» заболеваниями у пожилых увеличивается риск злокачественных новообразований. Для молодых пациентов наиболее частая причина боли в пояснице — небольшие травмы во время занятий спортом. Из заболеваний позвоночника самая частая причина — спондилоартропатии. Помимо боли в пояснице у этих пациентов обязательно присутствуют другие проявления заболевания (псориаз, увеит, уретрит, диарея и др.). У детей в возрасте до 10 лет при появлении боли в пояснице в первую очередь исключают заболевания почек и органические заболевания позвоночника (опухоль, остеомиелит, туберкулез).
- Связь боли с предшествующей травмой, физической нагрузкой. Такая связь присутствует при развитии травм или проявлениях остеохондроза.
- Сторона боли. Односторонняя боль характерна для остеохондроза, двусторонняя — для остеохондропатий.
- Характер боли. Внезапное появление сильной боли, которая не уменьшается при приеме традиционных анальгетиков и сопровождается коллапсом, парезом со снижением чувствительности, свидетельствует о наличии разрыва аневризмы брюшной аорты или кровоизлияния в забрюшинную клетчатку — ситуации требуют экстренной медицинской помощи.
- Изменение боли при движении, в покое, в различных положениях. При остеохондрозе боль усиливается при движениях и в положении сидя, проходит в положении лежа. Спондилоартропатии характеризуются прямо противоположным отношением к двигательной активности: боль усиливается в покое и проходит при движениях.
- Суточный ритм боли. Большинство заболеваний позвоночника имеют суточный ритм боли. Исключение составляют злокачественные новообразования, остеомиелит и туберкулез позвоночника, когда боль постоянная в течение суток.
В диагностике болей в пояснице помогают: история болезни; выявление серьезных причин, вызывающих боль в пояснице; выявление радикулопатии; определение риска затяжной боли и инвалидности.
Тестирование на ущемление нервных окончаний в поясничном отделе
1. Попросите пациента лечь на спину и как можно сильнее выпрямиться на кушетке
4. Следите за любыми движениями таза до появления жалоб. Настоящее седалищное напряжение должно вызвать жалобы до того как подколенное сухожилие растянется в достаточной степени для перемещения таза
2. Положите одну руку над коленом экзаменуемой ноги, достаточно сильно надавите на колено, чтобы как можно больше выпрямить колено. Попросите пациента расслабиться
5. Определите уровень подъема ноги, на котором появляются жалобы у пациента. Затем определите наиболее отдаленное место испытываемого дискомфорта: спина, бедро, колено, ниже колена.
3. Ладонью одной руки возьмитесь за пятку, медленно поднимите выпрямленную конечность. Скажите пациенту: «Если это Вас беспокоит, дайте мне знать, я перестану»
6. Держа ногу предельно вытянутой и поднятой, потяните лодыжку вперед. Определите, вызывает ли это боль Вращение конечности во внутрь может также повысить давление на нервные седалищные окончания

источник
ОБСЛЕДОВАНИЯ И АНАЛИЗЫ ПРИ БОЛЯХ В СПИНЕ
Поскольку различные заболевания могут вызывать боль в спине, тщательное изучение истории болезни будет частью обследования, ваш врач задаст вам множество вопросов, касающихся начала боли (Поднимали ли вы тяжелые предметы и почувствовали внезапную боль? Боль нарастала постепенно?). Он или она захотят узнать, что усиливает или уменьшает боль. Врач спросит вас о недавно перенесенных заболеваниях и таких связанных с ними симптомах, как кашель, повышенная температура, трудности с мочеиспусканием или заболевание желудка. У женщин врач захочет узнать о вагинальных кровотечениях, спазмах или выделениях. В этих случаях тазовая боль часто отдает в спину.
Врач будет искать признаки повреждения нервов. Рефлексы обычно проверяются с помощью неврологического молотка. Это обычно делается на колене и под коленом. В положении лежа на спине, вас попросят поднять одну ногу, потом обе ноги с и без помощи врача. Это проводится для проверки нервов, мышечной силы и присутствия напряжения в седалищном нерве. Чувствительность обычно проверяются с помощью булавки, скрепки или других острых предметов, проверяющих потерю чувствительности в ногах.
В зависимости оттого, что подозревает врач, он может провести исследование органов брюшной полости, гинекологическое исследование или ректальное исследование. Эти исследования устанавливают наличие заболеваний, которые могут вызывать боль в спине. Самые нижние нервы ваш его спинного мозга служат сенсорной зоной мышц прямой кишки, и повреждение этих нервов может вызвать неспособность контролировать мочеиспускание и дефекацию. Поэтому ректальное исследование является необходимым для проверки отсутствия повреждения нервов в этой области тела.
Врачи могут применять несколько исследований для того, чтобы понять, что является причиной болей в спине. Ни одно из исследований не является идеальным для определения отсутствия или присутствия заболевания на 100 %.
Медицинская литература однозначна: если нет ни одного опасного симптома острой боли в спине, нет необходимости в применении визуальных исследований. Поскольку у 90 % людей в течение 30 дней уменьшается боль в спине, большинство врачей не будут направлять вас на обследование по поводу острой, неосложненной боли в спине.
Рентгеновское исследование обычно не считается полезным при оценке боли в спине, особенно в первые 30 дней. При отсутствии опасных симптомов его применение противопоказано. Применение рентгеновского исследования показано, если есть серьезная травма, легкая травма у тех, кто старше 50 лет, людей с остеопорозом и тех, кто длительно принимает стероиды.
Миелограмма – это рентгеновское исследование, при котором непрозрачный краситель путем инъекции вводится прямо в спинномозговой канал. Его применение в последнее время резко сократилось, поскольку сейчас используется МРТ. Это исследование сейчас проводится в комбинации с КТ и только в специальных ситуациях, когда планируется операция.
Магнитно-резонансная томография (МРТ) является сложным и очень дорогим исследованием. Исследование не использует рентгеновские лучи, а использует очень сильные магнитное излучение для создания изображения. МРТ может применяться через 1 месяц наличия симптомов для выяснения более серьезных причин проблемы.
Исследования нервов
Электромиограмма, или ЭМГ, является исследованием, которое включает введение очень маленьких иголок в мышцы. Отслеживается электрическая активность. Обычно это исследование применяется при хронической боли и для выяснения степени повреждения нервных корешков. Исследование также способно помочь врачу провести различие между заболеванием нервных корешков и заболеванием мышц.
Перед тем, как врач начнет лечить боль в спине, он может провести исследования для установления причины болей в спине. Врач проверит диапазон движения и функционирование нервов, а также проведет мануальное исследование для определения локализации области дискомфорта.
Анализ крови и мочи даст сведения о том, что боль возникла из-за инфекции или других системных проблем.
Рентгеновское исследование является полезным для определения местонахождения перелома или других костных повреждений.
Для анализа повреждения мягких тканей может понадобиться проведение компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ). Рентгеновское исследование и томография используются только для проверки прямой травмы позвоночника, при болях в спине с повышенной температурой или таких проблемах с нервам и, как чрезмерная слабость или онемение.
Для определения возможных повреждений мышц и нервов может проводиться электромиограмма (ЭМГ).
Поскольку боль в спине вызвана рядом причин, целями лечения является облегчение боли и восстановление подвижности. Базовое лечение состоит в облегчении боли в спине от растяжения или незначительной травмы. Может помочь прикладывание льда, а также прием аспирина или другого нестероидного противовоспалительного препарата для уменьшения боли и воспаления. После того, как воспаление пройдет, приложите грелку, чтобы расслабить мышцы и соединительную ткань.
Длительный постельный режим больше не считается необходимым в большинстве случаев боли в спине, он считается потенциально вредным, замедляющим выздоровление и вызывающим новые проблемы. В большинстве случаев предлагают продолжить нормальную, не требующую усилий активность (например, ходьбу). После этого начинают контролированные упражнения или физиотерапию. Физиотерапевтическое лечение может включать массаж, УЗИ, вихревые ванны, контролируемый подвод тепла и индивидуальную программу упражнений для восстановления полной подвижности спины. Укрепление брюшных и спинных мышц поможет стабилизировать спину, вы можете предотвратить дальнейшее повреждение спины, делая легкие упражнения на растяжку для поддержания хорошей осанки.
Если боль в спине мешает нормальной активности, врач порекомендует принимать обезболивающие препараты. Могут помочь такие продающиеся без рецепта препараты, как тайленол, аспирин или ибупрофен. ваш врач может выписать сильные противовоспалительные препараты или комбинацию опиоида / ацетаминофена – «Викодин» или «Перкосет». Некоторые врачи также выписывают мышечные релаксанты. Но помните о том, что эти лекарственные препараты влияют сначала на мозг, а потом на мышцы, и часто вызывают сонливость.
Если врач не смог помочь контролировать боль в спине, он может направить вас к специалисту по позвоночнику или специалисту по обезболиванию. Иногда эти врачи используют инъекции стероидов или анестетиков для контролирования боли. В последнее время были разработаны новые методы лечения боли. Одним из них является радиочастотное отсечение – процесс доставки электростимуляции до специфических нервов, чтобы сделать их менее чувствительными к боли, или доставить достаточно электричества для уничтожения нерва и прекращения дальнейшей боли. Похожая процедура, доставляющая тепло до грыжи межпозвоночного диска, может уплотнить диск таким образом, чтобы он больше не давил на нервные корешки, вызывая боль. Другие лекарственные препараты, такие как антидепрессанты и антиконвульсанты, иногда выписываются для устранения боли, связанной с раздраженными нервами.
Некоторые врачи считают, что применение чрескожной стимуляции нервов (ЧКСН) помогает при боли в спине. Электроды, прикрепленные к телу, доставляют электрический ток низкого напряжения, помогающий облегчить боль. После соответствующего обучения пациенты могут использовать ЧКСН самостоятельно для облегчения боли во время выздоровления после растяжения спины или травм позвоночника средней тяжести.
Операция по поводу неспецифической позвоночной боли является последним средством. В случаях постоянной боли из-за тяжелого повреждения нерва, ризотомия – хирургическое отделение нерва – может быть необходима для прекращения передачи сигналов о боли в мозг. Ризотомия может исправить симптомы, вызванные трением между поверхностями суставов позвоночника, но она не помогает при других проблемах, например, при грыже межпозвоночных дисков.
Мануальные терапевты играют важную роль в лечении болей в спине. Американское агентство исследований и оценки качества медицинского обслуживания признали спинальную мануальную терапию эффективным в лечении острой боли в пояснице. Некоторые исследователи предполагают, что раннее хиропрактическое регулирование при острой боли в спине может предотвратить развитие хронических проблем. Другие врачи предостерегают против использования некоторых хиропрактических манипуляций, особенно тех, которые включают резкое скручивание шеи.
Остеопатическое лечение комбинирует терапию лекарственными препаратами со спинальной манипуляцией или вытяжением, после чего следует физиотерапия и упражнения.
Акупунктура может принести временное или полное облегчение болей в спине. Она может использоваться самостоятельно или как часть плана комплексного лечения, включающего прием лекарственных препаратов. Клинические достижения наряду с позитивными результатами исследований, проведенных Национальным институтом здравоохранения, считают акупунктуру целесообразным методом лечения для людей, страдающих от болей в пояснице.
Если вы консультируетесь с психотерапевтом по поводу когнитивной бихевиоральной терапии (КБТ), ваше лечение может включать преодоление стресса, бихевиоральную аккомодацию и техники релаксации. КБТ может уменьшить интенсивность болей в спине, изменить восприятие уровней боли и инвалидности, даже избавить от депрессии. Национальный институт здравоохранения считает КБТ полезным для облегчения боли в пояснице.
Другие бихевиоральные программы показали такой же результат – их участники смогли уменьшить прием лекарственных препаратов, изменив взгляды и отношение к боли.
Если боль в пояснице связана с мышечным напряжением или спазмом, биологическая обратная связь может быть эффективной для уменьшения интенсивности боли, сокращения приема лекарств и улучшения качества жизни. Биологическая обратная связь может помочь вам натренировать мышцы лучше отвечать на стресс или движение.
Техника Пилатеса и метод Фельдендкрайса являются специализированными формами физической нагрузки, которые помогают научиться двигаться более координировано, гибко и грациозно. Они могут помочь сократить боль и облегчить стресс. Некоторые из асан йоги могут помочь уменьшить боль в пояснице, улучшить гибкость, силу и равновесие. Йога является хорошим средством против стресса и может помочь с психологическими аспектами боли. Акватерапия и упражнения могут также улучшить гибкость и сократить хроническую боль в пояснице. Уникальные свойства воды делает ее особенно безопасной средой для упражнений с больной спиной; она создает небольшое сопротивление, комфорт и релаксацию.
источник
Современные специалисты располагают широким спектром методов диагностики опорно-двигательного аппарата: рентгенография, УЗИ, компьютерная и магнитно-резонансная томография – это далеко не полный перечень доступных технологий. Перед невропатологом или травматологом не стоит проблема дефицита методик, зато остается задача формирования оптимального алгоритма обследований. Алгоритм диагностики и лечения для каждого пациента составляется индивидуально, на основе собранного анамнеза и симптомов.
В зависимости от происхождения боль в спине может быть охарактеризована как вертеброгенная или невертеброгенная дорсалгия. Другими словами, причина боли может крыться в позвоночнике или не в позвоночнике. Практика показывает, что медикам приходится иметь дело с вертеброгенной дорсалгией в 9 случаях из 10, когда пациенты приходят с жалобами на боли в спине, поэтому диагностика должна быть направлена на изучение состояния позвоночного столба. При этом боль может быть специфической или неспецифической. Неспецифические боли чаще всего связаны с компрессией корешков спинномозговых нервов. Основных рекомендаций по алгоритму диагностики несколько:
- При первичном опросе и осмотре пациента врач должен обратить внимание на «симптомы угрозы», которые указывают на вероятность наличия серьезной, опасной для жизни патологии. К таким «симптомам угрозы» принадлежат стойкие боли в спине с детского возраста, резкое снижение массы тела, боли на фоне лихорадки, симптомы поражения спинного мозга, немеханический характер боли, когда она не уменьшается в состоянии покоя. Также специалиста должны насторожить жалобы на скованность по утрам и изменения в анализах мочи, крови.
- При выявлении «симптомов угрозы» клинико-инструментальное обследование проводится в обязательном порядке. Если диагностика не подтверждает наличие патологии, боль признается неспецифической.
- Если «симптомов угрозы» и корешковой боли нет, дополнительные диагностические процедуры не являются обязательными – терапия может быть назначена без них.
- Важно помнить, что методы визуализации часто выявляют дегенеративно-дистрофические изменения в позвоночнике даже у пациентов, которые вовсе не жалуются на боли в спине. Обнаруженные изменения в позвоночнике совсем не обязательно будут причинами возникновения боли.
- Методы визуализации рекомендованы в неясных случаях происхождения болевого синдрома, особенно если есть подозрение на наличие опухоли или инфекционного процесса.
Основные методы диагностики
- Рентгенография.
- Компьютерная томография (КТ).
- Магнитно-резонансная томография (МРТ).
- Электронейромиография (ЭМГ).
- Ультразвуковое исследование (УЗИ).
- Ультразвуковое сканирование (сонография)
- Артроскопия.

Если рентгенологические снимки визуализируют изменения в одних только костях, то полученное с помощью КТ или МРТ послойное изображение дает возможность рассмотреть изменения в хрящах и мягких тканях. Две эти методики практически вытеснили миелографию – рентгеноконтрастное исследование ликворопроводящих путей. Выбирая между миелографией и томографией, всегда стоит отдать предпочтение последней, поскольку КТ и МРТ отличаются большей информативностью и точностью.
Одна из причин, по которым предпочтение может отдаваться КТ, – более доступная стоимость. Однако нужно помнить: некоторые виды травм и патологий с трудом определяются лучевыми методами. Например, с помощью рентгенографии или КТ крайне редко удается диагностировать контузию кости.
Если боли в спине сопровождаются судорогами, онемением, потерей чувствительности и снижением рефлексов, дополнительно может быть назначена электронейромиография (ЭМГ) – этот метод диагностики позволяет установить степень поражения нервов и с точностью определить, какие именно волокна вовлечены в патологический процесс. В качестве вспомогательного способа диагностика ЭМГ может подсказать, как быстро развивается заболевание и составить прогноз.
Ультразвуковая диагностика (УЗИ) дает возможность установить повреждения сухожильно-связочного аппарата, выявить и оценить свободные внутрисуставные тела, разрывы мышц, сухожилий, связок. Благодаря непосредственному контакту с пациентом во время УЗИ можно акцентировать внимание на местах наибольшей болезненности. Ультразвуковое сканирование или сонография призвана исследовать состояние позвоночника и суставов, обнаружить патологии сухожилий. Этот метод сопоставим по эффективности с КТ и МРТ, но стоимость диагностики намного ниже. Ее следует назначить, если есть признаки воспаления тканей или ущемления нервных окончаний.
Реже прочих методов специалисты прибегают к артроскопии – минимальной хирургической манипуляции, которая осуществляется для диагностики состояния суставов. Через микроразрез в ткани сустава вводится артроскоп. Артроскопия используется еще и в качестве методики лечения межпозвонковой грыжи или тяжелой формы искривления.
Короткие рекомендации по выбору метода обследования
Вероятные причины болей
Визуализация
Дополнительная диагностика
источник
Всего за 12-24 занятий, в зависимости от интенсивности лечения и этапов развития болезни Вы избавитесь от боли и дискомфорта в пояснице, нормализуете сон и сможете жить полной жизнью.
При болях в пояснице необходимо подобрать индивидуальный комплекс лечебных упражнений, изучить технику их выполнения и исключить упражнения по противопоказаниям.
При данном симптоме важна регулярность посещения лечебных сеансов, прохождение полного курса лечения в специализированном Центре, а в дальнейшем нужно поддерживать своё здоровье в профилактическом режиме самостоятельно.
Нередко пациенты жалуются на боли в пояснице. Симптомы недомогания могут активизироваться в любое время дня и ночи: когда человек ходит, стоит, лежит или идет.
При выполнении физических нагрузок боль в поясничной части может усиливаться. Такой характер боли способен стать причиной многих заболеваний.
Вот почему при появлении болевого синдрома больному следует незамедлительно обратиться к доктору.
Поясничные боли в спине классифицируются в зависимости от стадии развития: острая, хроническая и перемежающиеся боли.
Она может возникнуть в следующих ситуациях:
При мышечном растяжении, в результате которого боль острой формы локализируется справа или слева сзади в поясничной части спины. В результате этого наблюдается дискомфорт в паховой зоне и ногах. Движение больного ограничивается или полностью отсутствует.
Острая боль возникает вследствие перелома позвонков. Это может возникнуть как последствие сгиба спины или падения. Важно отметить, что ломка позвонков может случиться без внешнего воздействия: при наличии заболеваний рак, болезнь Кушинга, Педжета, остеопороз. Болезни сопровождаются неприятными ощущениями в пояснице справа и слева.
Фасеточный синдром также может стать причиной внезапно появившейся боли в пояснице. Заболевание оказывает влияние на корешок из канала позвоночника. Такая патология вызывает у больного ощутимый дискомфорт. При таких болях трудно двигаться и спадает уровень работоспособности.
Смещение позвоночного диска считается еще одной причиной боли в спине.
Острая боль в спинном отделе наблюдается в результате эпидурального абсцесса. В такой ситуации больному немедленно ставится диагноз и назначается соответствующая терапия. Боль ощущается в поясничном отделе при воспалительных процессах грудного отдела позвоночника.
Резь может отдавать в левую сторону поясничного отдела при патологиях тазобедренных суставов.
Причинами данных нарушений бывают:
Анклозирующий спондилоартроз, называемый болезнью Бехтерева. Она снижает активность пациента и ограничивает его движение. В процессе этого нарушается дыхательная работоспособность грудного отдела поясницы. По итогам рентгенографии врач сможет диагностировать изменения подвздошных сочленений, которые оказывают негативное влияние на позвоночный отдел.
Спондилез деформирующий разрушительно влияет на позвоночник за счет увеличения объемов костной структуры. Это, в свою очередь, негативно влияет на корешки позвоночника.
Онкологические опухоли, метастазы также сопровождаются болями поясничного отдела спины. Менингиома, липома и нейрофиброма наблюдаются при опухолях спинного мозга.
Остеомиелит. Данный недуг негативно влияет на крестцовый отдел и сопровождается ноющей болью. Диагностируется заболевание с помощью рентгена тканевых структур костей. Также с кожных покровов берется проба с туберкулином. На основании проведенных анализов определяется присутствие туберкулезных бактерий и других вредоносных показателей.
Такой вид болезни появляется внезапно и определяется с левой и правой стороны позвоночного отдела поясницы. Заболевание не сковывает движение, но определить более точную локализацию невозрастающей боли трудно.
При возникновении болей в поясничном отделе существует лишь одно решение – это обратиться в лечебное учреждение за квалифицированным лечением.
При обнаружении вторичных признаков болевого синдрома, которые никак не связаны с усталостью или остеохондрозом, следует незамедлительно провести диагностику. Это поможет определить причину патологии, которая вызывает болевые ощущения.
Далее кратко рассмотрим основную симптоматику, которая может наблюдаться при вторичных болях и нуждается в тщательном наблюдении со стороны докторов и пациента:
Увеличение температуры тела.
Снижение веса больного быстро и внезапно. Врачи сначала могут заподозрить онкологию.
Наличие диагноза остеопороз.
Наличие инфекций в почках и мочевом пузыре. Болевой синдром может быть признаками пиелонефрита.
В спокойном состоянии наутро усиливается боль в пояснице. Такой симптом является областью действия ревматологов, так как признак служит сигналом о развитии болезни Бехтерева.
Возраст пациента старше 50 лет, либо младше 20 лет.
Отклонение показателей в общих анализах: повышенная свертываемость крови, увеличение лейкоцитов, СОЕ и снижение гемоглобина. Кроме этого, может наблюдаться увеличение уровня С-реактивного белка.
Наличие травмы, независимо от срока ее давности.
Симптомы сложных неврологических патологий: нарушение мочеиспускания и дефекации, чувствительности кожи. Это может свидетельствовать о серьезном поражении спинного мозга.
Практически нулевой результат текущего лечения на протяжении 4 недель и больше.
Многие предполагают, что, когда у больного с жалобами на боли в нижнем отделе спины нет настораживающих симптомов, то он не нуждается в тщательной диагностике, и может наблюдаться у участкового терапевта без проведения рентгена и сдачи анализов. Но все же наблюдения показывают, что почти у каждого пациента эти признаки есть.
Поэтому при наличии недомогания необходимо сдать требуемые анализы и провести рентгенографию поясничного отдела спины, желательно в 2 проекциях.
Для диагностики проводятся следующие процедуры:
При подозрении патологии почек назначается анализ мочи. Разновидность боли в поясничном отделе бывает ноющей, которая распространяется в сторону нижних ребер. При выявлении отклонений в анализе осуществляют ультразвуковое обследование почек. После этого терапевт совместно с урологом назначает лечение.
Сдается анализ крови для выявления показателя СОЭ. При его повышении можно говорить о наличии воспалительных процессов иммунного характера. Увеличение лейкоцитов говорит об инфекции или воспалении. Наличие анемии может характеризовать развитие онкологических опухолей.
Рентген является наиболее доступным способом инструментальной диагностики. Рентгенография показывает нарушение структуры позвоночника и наличие воспаления позвоночных суставов. Это позволяет определить область сдавливания нервов на болевом участке. При наличии прозрачности позвонков на рентгене может свидетельствовать об остеопорозе. На фоне заболевания может возникнуть перелом позвонка и сдавливание прилежащих окончаний. Когда перелом уже есть, то специалист обязательно его увидит на рентгене. Если после такой диагностики обнаружена патология, то необходимо выполнить более детальные исследования – томографию. Она может быть компьютерной и магнитно-резонансной.
Компьютерная томография проводится, чтобы обследовать внутри область позвоночника. Такая диагностика позволяет увидеть костную структуру детально. На основании полученных данных конструируется 3Д-модель структуры позвоночника.
Магнитно-резонансная томография является еще одним способом диагностики. Этот подход отличается от компьютерной томографии тем, что помогает специалисту более детально изучить состояние мягких тканей позвоночника, а именно корешка и спинного мозга. МРТ позволяет диагностировать различные виды грыжи, изменения в суставах и позвонках. При постановке диагноза и для определения дальнейшего направления лечения этот способ исследования является решающим.
- Нельзя применять в качестве лечения прогревания. Такой метод лечения является ошибочно неправильным.
- Не рекомендуется часто принимать обезболивающие препараты при постоянных болях в пояснице, которые пока не отдают в ногу.
- Не следует сразу прибегать к помощи мануального терапевта при обнаружении нарушения размещения позвонков.
Применять различные методы лечения следует только после проведения детального обследования и консультации с лечащим врачом.
При выявлении болей в пояснице пациент наблюдается у терапевта и невролога. Специалисты проводят лечение несложных видов заболеваний, при условии отсутствия «опасных признаков».
Медикаментозное лечение заключается в назначении противовоспалительных препаратов или анальгетиков.
Пациент должен тщательно следить за своим весом и уменьшить нагрузку на позвоночник. Ему необходимо воздержаться от сложных физических нагрузок и работы, которая предполагает подъем тяжелых предметов.
Больному необходимо выполнять упражнения по физической культуре в умеренном темпе и количестве. Все движения должны быть легкими и плавными.
При появлении острых форм болей в спине некоторые пациенты ошибочно полагают, что необходим постельный режим. При наличии заболеваний позвоночника важно двигаться.
Постоянное пребывание в горизонтальном состоянии затягивает период лечения спины. Исключением является только компрессионный корешковый синдром.
Умеренная активность является основным методом лечения при наступающей инвалидизации вследствие таких заболеваний, как воспаление позвоночника и крестцово-подвздошных суставов.
Физические упражнения на укрепление корсета позвоночника и сохранение его гибкости являются эффективной терапией при лечении этих патологий наравне с медикаментозной и противовоспалительной терапией.
Первичная консультация проводится по предварительной записи.
Консультация врача: сбор анамнеза, миофасциальная диагностика, функциональная диагностика.
Сбор анамнеза – разбор болезни, выявляются ограничения и противопоказания, объяснение принципов кинезитерапии, особенностей восстановительного периода.
Миофасциальная диагностика – метод мануальной диагностики, при котором врач оценивает объём движений суставов, определяет болезненные уплотнения, отёк, гипо- или гипертонус мышц и другие изменения.
Функциональная диагностика (проводится в реабилитационном зале) – врач объясняет, как выполнить определенные упражнения на оборудовании, и наблюдает: как пациент выполняет их, с какой амплитудой движения может работать, какие движения вызывают боль, с каким весом может работать пациент, как реагирует сердечно-сосудистая система. Определяются проблемные зоны. Данные заносятся в карту. Расставляются акценты.
По результатам первичного осмотра врача и функциональной диагностики составляется предварительная индивидуальная программа лечения.
при болях в позвоночнике – МРТ или КТ (магнитно-резонансная или компьютерная томографии) проблемной области;
при болях в суставах – рентгеновские снимки;
при наличии сопутствующих заболеваний – выписки из истории болезни или поликлиническую карту;
удобную (спортивную) одежду и обувь
В начале лечебного цикла врач вместе с пациентом составляют план лечебных мероприятий, в который входит дата и время лечебного сеанса, контрольные посещения врача (обычно 2-3 раза в неделю).
Основу лечебного процесса составляют лечебные сеансы в реабилитационном зале на тренажерах и сеансы в гимнастическом зале.
Реабилитационные тренажеры позволяют точно дозировать нагрузку на отдельные группы мышц, обеспечивая адекватный режим физических воздействий. Лечебная программа составляется врачом индивидуально для каждого пациента с учетом особенностей организма. Контроль ведут квалифицированные инструкторы. На всех этапах восстановления важно соблюдать технику правильного движения и дыхания, знать свои нормативы весовых отягощений при работе на тренажерах, придерживаться назначенного режима лечения и выполнять рекомендации специалистов.
Сеансы суставной гимнастики помогают восстановить визуальную координацию, улучшить подвижность суставов и эластичность (гибкость) позвоночника и является великолепной профилактической системой для самостоятельного применения.
Каждый лечебный цикл – 12 занятий. Каждое занятие проходит под контролем инструктора. Продолжительность одного лечебного сеанса от 40 мин до 1,5часов. Инструктор составляет программу, учитывая сопутствующие заболевания и состояние пациента на день занятий. Обучает технике выполнения упражнений и контролирует правильность выполнения. Каждое 6 занятие проводится повторная консультация врача, вносятся изменения и дополнения в программу, в зависимости от динамики.
Сколько понадобится циклов пройти? – индивидуально для каждого
– как давно у Вас эта проблема (стадия заболевания)
– как подготовлен к физической нагрузке Ваш организм (занимаетесь ли Вы гимнастикой, каким-либо видом спорта) … —
какой результат Вы хотите получить.
Если заболевание в начальной степени и организм подготовлен, бывает достаточно одного лечебного цикла. (пример — молодые люди 20-30 лет, занимающиеся спортом. Акцентируем их внимание на технику выполнения упражнений, дыхание, на растяжку, исключаются «неправильные» упражнения, вредные для проблемных зон. Такие пациенты проходят обучение, получают навык «бережного отношения к своему организму», получают рекомендации на случай обострения и продолжают заниматься сами).
Если проблема давно, Вы не занимаетесь гимнастикой, есть сопутствующие заболевания, то понадобится другой период времени
– снять обострение? — одного-двух циклов достаточно,
– ходить без остановок (подниматься по ступенькам),
– наклоняться, выполнять определённую работу без усилий
– долгое время находиться без движений в поездке (в самолёте, машине…)
улучшить? поддерживать? не ухудшить?
может понадобиться три и больше лечебных цикла …
Каждый организм индивидуален, и программа для каждого пациента – индивидуальна.
источник
Появление болей в спине может вызываться разными причинами – от простого переутомления до патологий, требующих срочного лечения. Если боль возникает часто, имеет ноющий характер и локализуется в области поясницы, это уже является поводом обратиться к врачу: такие проявления часто свойственны заболеваниям позвоночника и мочевыводящих путей, провоцирующим развитие серьезных осложнений. Чем раньше определить проблему, тем проще будет ее устранить без последствий для здоровья.
Итак, из-за чего может болеть в пояснице? Если боль возникает только после больших физических нагрузок и проходит во время отдыха, наиболее вероятной причиной считается мышечное переутомление. Особенно часто это испытывают люди, ведущие малоактивный образ жизни и те, кто постоянно подвергает свои мышцы усиленным нагрузкам, например, спортсмены. Для нормальной работы мускулов необходима умеренная, но регулярная нагрузка, если же она избыточная либо, наоборот, недостаточная, мышцы ослабевают, растягиваются, повышается их склонность к микротравмам и воспалениям. Выражается это, как правило, ноющей болью в спине, которая быстро проходит, когда тело находится в состоянии покоя.
Другие причины не так безобидны, к сожалению. Чаще всего поясница ноет из-за патологий позвоночника – остеохондроза, искривления, спондилоартроза, болезни Бехтерева. Поясничный отдел является очень уязвимой частью поясничного столба и испытывает повышенные нагрузки. При наличии провоцирующих факторов в дисках и позвонках возникают дегенеративно-дистрофические изменения, что приводит к развитию болевого синдрома.
Провоцирующими факторами являются:
- травмы позвоночника;
- врожденные патологии развития скелета;
- чрезмерные нагрузки на спину, в том числе и статические;
- ослабление мышечного корсета вследствие отсутствия физической активности;
- инфекционные заболевания костей;
- гормональные сбои и возрастные изменения;
- неправильное питание;
- избыточный вес.
Нередко болезни позвоночника развиваются на фоне запущенного детского сколиоза. Если искривление не было устранено до завершения роста костей, в дальнейшем нагрузка на скелет распределяется неправильно и провоцирует усиление деформации со всеми сопутствующими осложнениями – истончением межпозвоночных дисков, возникновением протрузий и грыж, смещением позвонков, сдавливанием кровеносных сосудов и нервных волокон. Видимых признаков такие изменения почти не дают, особенно на ранней стадии развития, зато выражаются тупой ноющей болью в области поясницы и крестца.
Причиной болей в спине могут являться спинальные инфекции. Сейчас они встречаются достаточно редко, по сравнению с другими патологиями, и в большинстве случаев имеют вторичный характер. В зоне риска находятся люди с избыточной массой тела, ослабленным иммунитетом, наличием в организме ВИЧ, диабетики, наркозависимые, а также те, кто перенес онкозаболевание или трансплантацию органов.
К инфекционным болезням позвоночника относятся:
- дисцит;
- остеомиелит;
- эпидуральный абсцесс;
- туберкулез;
- послеоперационные инфекции.
Причиной инфицирования являются патогенные микроорганизмы и грибки, которые могут проникать в тела позвонков и межпозвоночные диски из других очагов заражения в организме. При оперативном вмешательстве риск инфицирования связан с использованием специальных фиксаторов, которые вживляются в позвонки.
Проявляться ноющей болью в поясничном отделе могут различные патологии мочевыделительной системы:
- камни в почках и мочевом пузыре;
- опущение почек;
- почечная недостаточность;
- пиелонефрит;
- гидронефроз;
- почечные колики;
- воспаление мочевого пузыря.
Если вы хотите более подробно узнать, почему болит спина в области почек, а также рассмотреть диагностику и методы лечения, вы можете прочитать статью об этом на нашем портале.
При таких заболеваниях помимо боли присутствует много других выраженных симптомов, что позволяет легко установить возможную причину недомогания.
Нарушения в работе кишечника, желудка, печени и поджелудочной железы тоже могут вызывать ноющую тупую боль, отдающую в поясницу. Чаще всего это случается при панкреатите, холецистите и развитии язвенной болезни. Определить проблему помогают дополнительные симптомы, которыми обычно сопровождается болевой синдром, но точно выявить причину можно лишь в ходе клинического исследования.
У женщин причиной поясничной боли часто являются заболевания органов малого таза, например, эндометриоз, воспаление яичников, миома матки. У мужчин такой симптом может вызываться воспалением простаты. В каждом из этих случаев болевой синдром сопровождается другими характерными признаками, что упрощает постановку диагноза. Нельзя обойти вниманием и онкологические болезни: наличие злокачественных новообразований в органах таза или самом позвоночнике, а также их метастаз, тоже проявляется ноющей болью. Чем больше разрастается опухоль, тем интенсивнее болевой синдром.
Чтобы знать, к какому специалисту обращаться, стоит проанализировать имеющиеся симптомы. Разумеется, самодиагностика вовсе не гарантирует правильный результат, но в большинстве случаев позволяет сэкономить время на поиск нужного врача.
Таблица. Определение возможной причины по симптомам
Онкологические заболевания не всегда имеют такие выраженные симптомы, особенно на ранней стадии, и выявить их можно только в клинических условиях.
Совет. Чтобы избежать осложнений и не запускать болезнь, при наличии описанных признаков следует без промедления записываться на прием к специалисту.
При подозрении на проблемы с позвоночником следует обращаться к врачу-ортопеду или вертебрологу, а если есть признаки, указывающие на защемление нерва, дополнительно потребуется консультация невролога. Как правило, после первичного осмотра и сбора анамнеза пациенту назначается аппаратное исследование для подтверждения диагноза. Традиционно для этого используют рентгенографию: на снимках видны все деформации позвонков, микротравмы, изменения в прилегающих тканях.
Если требуется более детальное обследование, применяют компьютерную или магнитно-резонансную томографию. С их помощью можно выявить малейшие изменения в структуре тканей, что позволяет подобрать самый оптимальный вариант лечения. КТ и МРТ также используются при подозрении на спинальные инфекции и миозиты, но в этих случаях обязательно требуется общий и биохимический анализ крови. Такое исследование помогает выявить возбудителя инфекции и правильно скорректировать лечебную методику.
При подозрении на болезни внутренних органов обязательны анализы крови и мочи, а также ультразвуковое исследование брюшной полости. По результатам УЗИ врач может направить пациента к урологу или гинекологу, гастроэнтерологу либо другому профильному специалисту.
Лечебная терапия подбирается в зависимости от вида заболевания и его тяжести. Если причиной болей являются заболевания позвоночника, лечение включает следующие методики:
- прием лекарственных препаратов для снятия боли («Диклофенак», «Мовалис»);
Лечение обязательно должно быть комплексным, так как по отдельности указанные способы лечения дают гораздо меньший эффект. Основной упор делается на ЛФК: правильно подобранные упражнения способствуют укреплению связок и мышц, поддерживающих позвоночник, нормализации кровотока и обменных процессов, ускорению регенерации тканей. Приступать к занятиям можно лишь после снятия болевого синдрома, чтобы не вызвать осложнения.
Лекарственные препараты назначает врач, а самостоятельно можно использовать наружные средства с обезболивающим эффектом, если нет возможности сразу обратиться к специалисту.
Совет. Превышать назначенную дозировку или длительность лечения нельзя, а если лекарство не помогает, производить замену препарата допускается только после консультации с доктором.
При поражениях инфекционного характера следует пропить курс антибиотиков. Их тоже должен выписывать врач, так как выбор препарата зависит от вида возбудителя инфекции. К тому же, антибиотики имеют перечень противопоказаний и побочных эффектов, а потому не стоит рисковать и подбирать лекарство по своему усмотрению.
Если причиной болей являются болезни внутренних органов, терапия включает прием медикаментов и соблюдение диеты. Коррекция рациона особенно важна при патологиях пищеварительной системы, поскольку некоторые продукты способны усугубить состояние и спровоцировать развитие осложнений.
Народные средства можно использовать в качестве вспомогательной терапии, но сначала желательно проконсультироваться с врачом. Описанные ниже рецепты рекомендуется применять при болях, вызванных патологиями позвоночника – остеохондрозом, спондилоартрозом, радикулитом.
Важно! При инфекционных болезнях или проблемах с внутренними органами такие процедуры противопоказаны.
- Понадобится пучок свежих стеблей крапивы двудомной. Больной должен лечь на живот, после чего ему нужно хорошенько побить поясницу крапивой. Сначала ощущается сильное жжение, но через некоторое время оно проходит, а вместе с ним и боль в пояснице. На коже не должно быть ссадин, порезов и других повреждений, также нельзя выполнять процедуру, если у больного повышена температура.
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
- Консультация от 1500
- Диагностика от 0
- Рефлексотерапия от 1000
источник