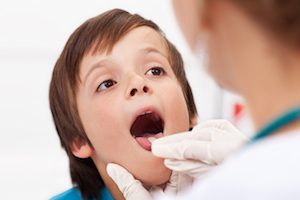
Инкубационный период при ангине непродолжительный и составляет 1—2 сут.
Начальный период болезни еще более короткий, чем инкубационный от момента появления первых симптомов до полного развития клинической картины заболевания проходит всего лишь несколько часов, максимум сутки, что позволяет говорить об остром начале. Различают 3 варианта начального периода болезни. Наиболее часто общие и местные симптомы ангины появляются одновременно, когда среди полного здоровья возникают озноб, общая слабость, головная боль, ломота в пояснице и суставах, боль в горле при глотании и в течение ближайших нескольких часов появляются объективные признаки катарального тонзиллита.
В других случаях вначале появляются только общие симптомы (озноб, чувство жара, общая слабость, повышение температуры тела, головная боль, ломота в пояснице и суставах) и лишь через 6 — 12 ч, максимально через сутки, присоединяются воспалительные изменения в ротоглотке, сопровождающиеся болями в горле при глотании.
Значительно реже ангина начинается с воспалительных изменений в ротоглотке (боль в горле при глотании, катаральный тонзиллит), к которым в течение суток присоединяются лихорадка, общая слабость, недомогание, ломота в теле, головная боль, анорексия и другие симптомы.
Наблюдаемый в начальном периоде ангины озноб продолжается кратковременно (в течение 15 мин — 1 ч) и быстро сменяется чувством жара. Головная боль тупая, не имеет определенной локализации Ломота в суставах и пояснице появляется одновременно с ознобом Боль в горле в большинстве случаев незначительная и беспокоит только при глотании.
Температура тела в первые сутки болезни на уровне 37,5 — 39° С, причем более высокие ее показатели наблюдаются в вечернее время. Кожа лица гиперемирована, и только при крайне тяжелом течении заболевания она может быть бледной, цианотичной. Углочелюстные лимфатические узлы увеличены до 1,5 — 2 см, плотноваты и болезненны. Открывание рта свободное. Язык влажный. Небные дужки, язычок и миндалины ярко гиперемированы и обильно покрыты слизистым экссудатом.
Частота пульса соответствует температуре тела. Тоны сердца чистые. Артериальное давление имеет наклонность к повышению. Показатели электрокардиограммы без существенных изменений. С первого же дня болезни снижается диурез и у 10 % больных наблюдается микрогематурия. У половины больных в крови отмечается умеренно выраженный нейтрофильный лейкоцитоз или относительный нейтрофилез с нормальным количеством лейкоцитов. СОЭ не изменена.
Полное развитие клинической картины ангины наблюдается, как правило, на 2-е сутки с момента возникновения болезни. Общая слабость, головная боль, боль в горле при глотании в это время становятся максимально выраженными. Отмечаемый в первый день заболевания озноб сменяется чувством жара. Головная боль чаще всего носит тупой характер, сохраняется в течение 2 — 4 дней, затем постепенно уменьшается и проходит.
Температура тела на уровне 38,5 — 40 °С, отличается выраженными суточными колебаниями более 1°. Даже без эффективного лечения она сохраняется не более 6 — 7 сут. Кожа сухая и горячая на ощупь. Лицо гиперемировано, на щеках румянец, при тяжелой форме заболевания лицо бледное с цианотичным оттенком. При значительном понижении температуры тела может отмечаться выраженная потливость. У отдельных больных на губах появляется герпетическая сыпь. Другие виды экзантемы для ангины не характерны.
У всех больных ангиной в это время отмечается выраженный углочелюстный лимфоаденит, который при отсутствии эффективного этиотропного лечения сохраняется долго.
Открывание рта при неосложненной форме болезни полное и свободное. Язык влажный, в большинстве случаев покрыт серовато-белым налетом, а при тяжелой ангине — с отпечатками зубов.
Слизистая оболочка небных дужек гиперемирована. Миндалины также гиперемированы, увеличены по сравнению со своим первоначальным размером примерно в 1,5 раза. Эти изменения соответствуют катаральному тонзиллиту. Однако в подавляющем большинстве случаев в этот период на миндалинах появляются беловатого цвета фолликулы размером 2 — 3 мм в диаметре, несколько возвышающиеся над поверхностью ткани этих органов Они не снимаются тампоном и шпателем, так как представляют собой подэпителиально расположенные гнойные массы, образовавшиеся вследствие разрушения лимфоидных фолликулов миндалин.
Эти изменения соответствуют фолликулярному тонзиллиту. Однако у большинства больных ангиной, наряду с наличием на поверхности миндалин белого цвета фолликулов, вдоль лакун появляются желтовато-белого цвета гнойные наложения, легко снимаемые с помощью шпателя Эти изменения характерны для фолликулярно-лакунарного тонзиллита Если же в момент осмотра гнойные фолликулы с наружной поверхности миндалин исчезают, а в лакунах имеются гнойные массы, говорят о лакунарном тонзиллите
При резко выраженном воспалительном процессе в миндалинах (тяжелая форма ангины) могут возникать некротические изменения — некротический тонзиллит В этих случаях пораженные участки ткани имеют темно-серый цвет. После их отторжения образуется глубокий дефект ткани размером до 1 — 1,5 см в поперечнике, часто неправильной формы с неровным бугристым дном.
Мне 68 лет, веду здоровый образ жизни. Предлагаю свои рецепты.
Дело усложняется и тем, что в обоих случаях боль в пояснице может практически одинакова. Если у больному уже ставился диагноз воспаления почек, либо остеохондроза, то обычно диагноз устанавливается самостоятельно, поскольку считается, что подобное состояние является проявлением очередного обострения, но причина болей может быть совершенно другой. Одна и та же причина, например, существенное переохлаждение может привести как к воспалению почек, так и мышц спины, и боли могут иметь двойной характер.
- пожилые люди (старше 60 лет);
- дети до 2 лет, часто болеющие дети с ослабленным иммунитетом;
- пациенты, страдающие алкоголизмом, наркотической зависимостью, со стажем курения;
- больные с сопутствующими экстралегочными патологиями (сахарный диабет, врожденные пороки сердца, инфаркт миокарда, гепатиты и т.п.);
- люди с различными заболеваниями легких (муковисцидоз, бронхиальная астма, туберкулез, хронический бронхит);
- пациенты с поражением головного мозга (эпилепсия, черепно-мозговые травмы).
Пневмония обычно начинается с боли в горле, осиплости голоса, выделений из носа. Затем в клинической картине заболевания следует 2 типа проявлений: легочные и внелегочные.
При экстралегочных проявлениях на первый план выступает интоксикационный синдром.
Этому заболевания стоит уделить особое внимание, так как оно связано с почками и представляет большую угрозу. Первый симптом такого недуга – температура (37°), причем поднимается она внезапно. Организм всегда реагирует на любой воспалительный процесс, даже незначительный, температурой, давая знать о наличии проблемы внутри.
Далее при пиелонефрите человек начинает жаловаться на то, что его тошнит, после чего внизу спины начинаются сильные боли. Так как данное заболевание связано с почками, боль будет локализована только с одной стороны. Она имеет тупой ноющий характер. Что касается ее интенсивности, то вариантов может быть множество, все зависит от стадии заболевания, но особенно резкие приступы будут во время кашля или чихания. При пиелонефрите система мочеиспускания не затрагивается, то есть человек не имеет проблем в этой сфере. Из-за этого не принимаются необходимые меры.
Если болит в пояснице только с одной стороны, следует сразу обращаться в медицинское учреждение.
9. Руки и ноги прохладные, пальцы холодные. Самая теплая голова и шея. Особенно шея.
Сейчас: Очень теплые на ощупь лицо, голова, шея. Грудь, живот, спина, руки теплые. Ноги прохладнее, пальцы стоп самые прохладные.
10. Лучше лежать, приглушенный свет. Хуже в жаре, духоте. Трудно двигаться.
Сейчас: Лучше лежать, но чем-то заниматься — читать, звонить по делам. Лучше от обильного питья (теплая вода)
Госпитализация не обязательна.
Кашель приступообразный, переходит в судорожный приступ
Госпитализация не обязательна.
Хронический фарингит характеризуется воспалением слизистой оболочки глотки. которое возникает при ее долгом местном раздражении. Очень часто причиной хронического фарингита являются болезни в желудочно-кишечном тракте, в печени, в щитовидной железе. Выделяется несколько форм при хроническом фарингите.
а темпу связываю со спиной. выпиваю ибуклин, ничего не болит, через ппримерно 12 часов одновременно повышается темпа и начинает тянуть спину. хорошо так тянет.
а специализация у вас какая?
значит не то, так на что-о высыпало.что-то с почками(пиело или гломерулонефрит), после ОАМ, если он ни будет информативен, нужен Ничипаренко.
кларитин. воообще, как и все антигистаины, ГВ и Б являются противопоказанием, но это скорее связано с тем, что в этих клинических группах протестировать препарат сложно, ведь практически любое в-во влияет на ребенка.поэтому вам решать целесообразность приема. если есть острая необходимость — лучше выпить(от однократного приема ничего страшного не произойдет), но если не особо беспокоит — лучше ни пить.я не видела сыпь поэтому сложно сказать. лучше выясните на что высыпало и исключите это.
я ЛОР.
оам покажет наличие лейкоцитов и эритроцитов, а ничепоренко их кол-во?
про ЛОРа будем знать, нам свои доктора нужны.
оам покажет наличие лейкоцитов и эритроцитов, а ничепоренко их кол-во?
Различают три формы хронического тонзиллита:
Если у вас прихватило спину, заболела поясница и появилась температура – это все может говорить о том, что вы подхватили грипп или простуду. Особенно, если при этом наблюдаются и другие симптомы: потеря аппетита, сонливость, слабость, насморк и кашель. И в этом случае вполне можно рассчитывать на то, что боли в пояснице пройдут сами, как только ваш организм победит инфекцию. Либо можно воспользоваться советами, приведенными выше, чтобы простуда поясницы отпустила вас еще быстрее. Но если из всех симптомов недомогания вы отмечаете только боль в пояснице и высокую температуру – вам стоит немедленно обратиться к врачу. Потому что в этом случае речь может идти не о простуде или гриппе, а о более серьезном заболевании.
Хронические заболевания: не указаны
Здравствуйте, около 2-х месяцев назад я болела. Вечером легла спать без каких — либо симптомов заболевания, но в 3 часа ночи проснулась от сильной боли в горле, ноющих болей в спине. Спина болела так, что я просто не могла найти себе места, как — бы я ни легла (на бок или на спину), как бы я ни села, мне было больно. В это время была температура 37,1. К обеду температура поднялась до 38 -40 градусов. Общее состояние было просто ужасным, большее время я находилась в полудрёме. Сразу стала лечить горло (чередовала капли Тонзилгон и таблетки Граммидин ), пила жаропонижающее Нурофен . Промучилась дома 2 дня, потом была вынуждена обратиться в поликлинику. Сдала ОАК и ОАМ. В крови оказались немного повышены лейкоциты, а в моче обнаружены эритроциты (2+). Участковый терапевт поставила мне диагноз пиелонефрит и назначила уколы Цефтриаксон и урологический сбор Фитонефрол (на 5 дней). Пока я проходила курс лечения, у меня держалась температура 37,1- 38,0, спала она только на 5-й день лечения антибиотиками. После курса лечения температура спала, но ноющие боли в спине, которые, кстати, усиливались в состоянии покоя остались. Повторный ОАМ показал наличие в моче эритроцитов (1+) и следов белка. Терапевт назначила УЗИ почек, которое показало, что в обеих почках есть песок . Врач сказала, что картина анализов соответствует МКБ и лечения никакого не требует, желательно только пить урологические сборы, типа Фитонефрола или отвара брусничника. Боли в спине мучили меня ещё дней 10, и я опять обратилась в поликлинику, но уже к другому терапевту(наш врач ушёл в отпуск). ОАМ опять показал наличие следов эритроцитов в моче. Терапевт обязал сходить меня на приём к гинекологу. Гинеколог после осмотра сказал, что видимых гинекологических проблем нет, взял мазок на флору. В мазке по его словам тоже всё нормально, только в соскобе из шейки матки присутствовали кокки. Тогда терапевт решил, что дело всё-таки в МКБ. Назначил мне пропить курс 5-НОК , НO-ШПЫ (во время сильных болей) в течении 10-12 дней. По истечении курса лечения боли в спине вроде поутихли, ОАМ оказался в норме. Я обрадовалась, что лечение пошло на пользу. Но прошло 17 дней и у меня началось всё сначала (боль в горле, ноющие боли в пояснице, температура 37,1-37,7, сильная слабость) Второй день лежу дома, понимаю что визита к врачу не избежать, но как представлю что мне назначат уже третий курс антибиотиков за 2 месяца. Хотела бы проконсультироваться у вас, действительно ли данные симптомы соответствуют МКБ? Или это может быть какое — либо другое заболевание?
Теги: болит горло и спина, болит горло и поясница, болит поясница и горло
Ломит поясницу и температура У меня такие симптомы-ооочень сильно ломит поясницу.
Болит горло поясница и температура 2 недели назад меня побеспокоило давление 150/95.
Заболела поясница температура Началось всё недели 2 назад. Заболела поясница не предала.
Понос поясница температура 38 Такая проблема вот вроде всё было нормально лёг спать.
Затянувшаяся простуда Александр Борисович. 20-го июня меня продуло сквозняком от открытого.
Болит горло и температура 37.5 Доктор. У меня со вчерашнего дня болит горло и температура.
Температура 39 при вирусной инфекции Такая ситуация утром все было хорошо, муж отправился.
Не забывайте оценивать ответы врачей, помогите нам улучшить их, задавая дополнительные вопросы по теме этого вопроса .
Также не забывайте благодарить врачей.
Здравствуйте.
Для начала скажу, что хотел бы видеть Ваши анализы крови, мочи и УЗИ почек, Ваше +1 и+2, несколько увеличено — несет для меня ноль информации.
Далее. Если речь идет о пиелонефрите и тем более МКБ- почему Вы не были у уролога, который должен быть Вашим лечащим врачом, определять лечение и необходимость дополнительного обследования?
Вывод- обратиться со всеми обследованиями к урологу, который определит дальнейшие действия.
Удачи.
Александр Борисович, спасибо за консультацию. К сожалению, в данный момент, я не могу представить вам копии анализов мочи, крови, УЗИ. Они вклеены в мою медицинскую карточку, которая находится в поликлинике. По поводу уролога: я живу в небольшом посёлке городского типа, у нас нет таких узких специалистов. Но я теперь обязательно поеду в областной центр на консультацию к урологу. Если бы наш терапевт посоветовал сделать это раньше, я бы давно уже это сделала.
источник
Боли в пояснице возникают достаточно часто и проявляются при разных обстоятельствах.
Часто пациенты обращаются к врачу и интересуются: если болит поясница, что это может быть, из-за чего развивается сильная боль.
Боль в спине в области поясницы может развиваться при разнообразных патологиях и позвоночника, и внутренних органов. Также периодические болевые ощущения развиваются у людей с системными заболеваниями. Локализация такой боли может быть разной: многие люди жалуются, что больше болит справа или слева, ниже или выше поясницы, и спрашивают, что находится в этой области.
Если отмечается постоянная боль, а температуры, нет, то понять причину этого явления поможет специалист. Изначально следует обратиться к терапевту, который оценит состояние пациента и подскажет, к каким специалистам нужно обращаться дальше.
Чтобы узнать, болит позвоночник, или причины такого состояния иные, необходимо будет провести ряд исследований, среди которых УЗИ, МРТ и др.
Здравствуйте! Мне 23, мужчина. С февраля появились боли в груди (тяжесть, тупые боли) в области сердца, давление было чуть повышено, терапевт поставил диагноз всд. В апреле, боль в груди опять появилась, но давление и кардиограмма была внорме. Диагноз был поставлен тот же. Чуть позже, появилась отдача на левую руку, чувство онемения и кручения в основном области безымянного пальца и мизинца.
Таблетки от всд не помогали, боль держалась умеренная, но доставляла дискомфорт. Терапевт посоветовала обратиться к невропатологу. Были сделаны снимки грудной клетки, позвоночника и шейного отдела. Кроме незначительного смещения в шейном отделе, ничего выявлено не было. Был поставлен диагноз мышечно-тоническая левосторонняя цервикодорзалгия вертеброгенного генеза , было назначено лечение включающее уколы.
Стало немного легче, но полностью боль не исчезла. Через месяц боли в груди опять восстановились и стали постоянными. Постоянная тяжесть и чувство инородного тела под кожей в левой груди и отдача на левую руку. Потом боли в груди уменьшились, отдача на руку прекратилась, но стала болеть спина и рёбра слева, а также в пояснице где-то около 1,5 недели жжение конечностей.
Потом боли в спине прекратились. Но появилось чувство инородного тела под кожей в левой груди, а также небольшая температура от 36,7 до 37. Потом появилась тяжесть в области горла. Я обратился к лору, т.к у меня хронический фарингит и горло стараюсь не запускать. Горло было с легка красным, было назначено лечение включающее антибиотики.
Тяжесть в груди в это время прошла, но в горле тяжесть осталась скачущая температура до 37,2. Потом всё нормализовалось на пару дней, все боли ушли. Потом, опять появилась тяжесть в горле и общая слабость повышенная температура от 36,7 до 37. через 3 недели появилось чувство жжения и ком в горле тяжесть в желудке.
Обратился к лору, горло было опять слегка красное, были назначены опять антибиотики, спрей, таблетки и на всякий случай противогрибковые. После лечения температура пришла в норму, но тяжесть в горле не прошла, через 4 дня повысилась опять температура до 37. На данный момент беспокоит повышенная температура до 37, тяжесть и лёгкое жжение в области горла.
Добрый день. Это может быть и то, и другое. Продолжайте лечение и у невролога, и у гастроэнтеролога. И обязательно проконсультируйтесь у психотерапевта.
Консультация дается исключительно в справочных целях. По итогам полученной консультации, пожалуйста, обратитесь к врачу.
Если болит спина в области поясницы, причины этого явления чаще всего связаны с развитием люмбаго и ишиаса. Эти состояния – следствие поражения поясничного отдела позвоночника, остеохондроза. Также такие боли могут быть связаны с межпозвоночными грыжами и протрузиями. Сильно болит, если сместился позвонок. Может ли быть температура при остеохондрозе, зависит от состояния женщины, но в таком случае нужно сразу обращаться к врачу.
Если развиваются постоянные боли в пояснице, причины у женщин и мужчин могут быть связаны с раздражением нервов позвоночного столба, раздражением или отеком мышц и связок. Ответ на вопрос, почему может болеть в пояснице, может состоять и в том, что у пациента развивается определенное заболевание внутренних органов, и боль при этом отдает в область поясницы. В таком случае может чувствоваться боль ниже и выше, слева, справа.
Если речь идет о том, почему болит поясница у женщин, причины могут быть в пиелонефрите, цистите, мочекаменной болезни. Иногда причины того, от чего болит поясница у женщин, связаны с болезнями мочеполовой системы, в частности, с воспалением придатков матки. Но даже если в области поясницы периодически побаливает и ноет, причины этого явления должен обязательно выяснить специалист.
Почему болит поясница у мужчин, также зависит от заболевания, которое обязательно необходимо диагностировать. Если проявляется боль в пояснице у мужчин, причины, могут быть связаны с болезнями предстательной железы.
Кроме того, существует вероятность, что боли в области поясничного отдела позвоночника могут развиваться и вследствие проблем с кишечником, также боль может иррадировать, когда поражены легкие.
Но отчего бы ни развивались сильные боли в пояснице, причины такого явления нужно выяснить незамедлительно и обеспечить адекватное лечение.
Согласно со статистикой, до 60% жителей городов в развитых странах периодически жалуются на то, что поясница болит. Причины этого явления связаны с патологиями позвоночника. В большинстве случаев на такие нарушения жалуются люди в возрасте от 30 до 60 лет.
60% случаев таких болей – следствие остеохондроза, когда происходит поражение одного из корешков первого крестцового, 4, 5 поясничного позвонка. Такое явление называется монорадикулярным синдромом. При поражении двух корешков развивается бирадикулярный синдром (примерно в 33% пациентов). Поражение трех корешков называют трирадикулярным синдромом, оно диагностируется редко.
Эти тесты применяют как способ провести предварительную диагностику, они названы с именами тех врачей, которые их предложили.
| Симптом Дежерина | Если напрячь брюшной пресс и прислушаться к пояснице, то боль станет сильнее. В таком случае есть большая вероятность, что у пациента остеохондроз. |
| Симптом Нери | Если при резком наклоне вперед головы перед прикосновением груди есть болевые ощущения в пояснице, это также свидетельствует о проблемах с позвоночником. |
| Симптом Ласега | Это можно ощутить после следующих действий: лежа на спине, по очереди нужно поднять каждую ногу. Если после этого заломит поясницу, и боль будет отдавать по седалищному нерву в ногу, это свидетельство патологии позвоночника. |
| Симптом Леррея | Если болевые ощущения проявляются у человека по ходу седалищного нерва, после того, как он поднимается вперед, не сгибая колени, с лежачего положения, речь идет о проявлениях хондроза. |
Если появляется боль выше спины по бокам, вполне возможно, что речь идет о болезнях печени – печеночной недостаточности, гепатите, последствиям приема токсических лекарств, вследствие чего болит печень. Как правило, в таком случае болит спина справа, выше поясницы – в подреберье.
От чего болит справа и слева чуть выше поясницы? Скорее всего, в таком случае развиваются острые болезни почек. Часто при поликистозе, пиелонефритев хронической форме, новообразованиях почек отмечаются слабо выраженные симптомы. Ведь растягивание почечной капсулы происходит постепенно. Как определить, что болит — почки или поясница? Точно ответить на этот вопрос можно только после проведения полноценной диагностики.
Если при остром пиелонефрите развивается отек, или у пациента заблокирован мочеточник, то боль интенсивная, но тупая, часто ноющая. Но такие ощущения проявляются постоянно, долго, часто отдают в область пупка, низ живота. Также дискомфорт и болевые ощущения могут проявляться в подреберье слева или справа.
При хронических недугах почек боли иногда возникают вследствие приема некоторых лекарств. Когда лечение отменяют, такие ощущения проходят.
Иногда развивается мышечная боль, которая может проявляться не только в пояснице, но и в области грудины и др. В таком случае необходимо установить точный диагноз.
Тянущая и ноющая боль в пояснице внизу развивается при ряде заболеваний позвоночника. Кроме того, у женщин ноет в области поясницы в период менструации. В таком случае может болеть живот и спина одновременно. Также этот симптом проявляется при болезнях половой сферы (аднексит, сальпингоофорит, оофорит), тазовой брюшины. Иногда болит и ноет спина внизу, когда причиной является кишечник, а также воспаление аппендикса. Она, как правило, не стихает и в положении лежа.
У мужчин ноющая или резкая боль в пояснице может развиваться при болезнях простаты.
Резкая боль в нижней части спины возможна при недугах мочевого пузыря. Узнать точный диагноз поможет врач.
Многие женщины спрашивают о том, что делать, если болит спина в пояснице в период беременности. Сложно понять, что делать, когда нельзя применять многих лекарств, в частности, антибиотиков, и чем лечить такое состояние.
Причины жжения и боли в период вынашивания малыша связаны с тем, что в это время организм женщины подвергается повышенной нагрузке. По мере роста плода меняется центр тяжести, и часто будущие мамы жалуются на боль в пояснице при наклоне вперед, а позже – на постоянную боль и жжение в области спины. Кроме того, при беременности в процессе физиологических изменений отмечаются другие проявления – болит голова и грудь, выпадают волосы.
В период беременности происходит расслабление бедренно-крестцовых суставов, так как организм готовится к родам. Это также является причиной напряжения позвоночника и болей в спине.
Каждая женщина, которая ждет ребенка, должна обязательно проконсультироваться с врачом. Особенно важно сделать это в том случае, если проблемы со спиной наблюдались ранее. Важно обратиться к специалисту, сфера деятельности которого шире, чем гинекология, и определить, как действовать, чтобы предотвратить негативные проявления.
Чаще всего при беременности болит спина в области почек у женщин, которые ранее страдали остеохондрозом, искривлением позвоночника, мышечными болями. Однако следует учитывать, что болевые ощущения в области почек – это иногда симптомы болезней внутренних органов. Так, боль в почке слева может свидетельствовать о воспалительных процессах мочеполовой системы.
Если болит седалищный нерв при беременности, практикуется мануальная терапия, специальные упражнения. Любые лекарства назначает только специалист. Очень важно в точности выполнять все рекомендации врача. Только в таком случае можно свести к минимуму все негативные проявления.
Чаще всего боль в пояснице возникает внезапно, резко и носит острый характер. В таком случае говорят о люмбаго (устаревшее народное название – прострел). Боль описывается как резкая, «стреляющая». Движения сковываются, иногда даже невозможно разогнуть спину. При любом движении боль усиливается.
- защемление седалищного нерва. Нервные корешки, отходящие от спинного мозга, сдавливаются соседними позвонками. При этом возникает резкая, стреляющая боль. Как правило, защемление корешков становится возможным вследствие дегенеративных изменений в позвоночнике ( остеохондрозе ): межпозвоночные диски, отделяющие позвонки друг от друга разрушаются, зазор между позвонками сужается и резкое движение (наклон, поворот) может привести к защемлению нервного ответвления;
- ишиас (пояснично-крестцовый радикулит). Защемленные нервные корешки могут воспалиться. Воспаление нервных корешков называется радикулитом (от лат. radicula – «корешок»); для обозначения воспаления седалищного нерва иногда используется специальное название – ишиас. При поражении седалищного нерва может наблюдаться люмбоишалгия – боль в пояснице, распространяющаяся также в ягодицу и ногу по ходу седалищного нерва;
- грыжа межпозвоночного диска – выпячивание фрагмента межпозвоночного диска в позвоночный канал. Возникает в результате травмы или дегенеративных изменений позвоночника (остеохондроза);
- миозит поясничных мышц. Миозит – это воспаление скелетных мышц. Причиной миозита поясничных мышц может быть переохлаждение или резкое напряжение.
Боли при остеохондрозе являются неприятным симптомом, так как они появляются в самый неподходящий момент и с трудом излечиваются лекарственными препаратами. Болевые ощущения сильно распространены и с трудом излечиваются обезболивающими средствами.
В зависимости от локализации поражения позвоночного столба формируются следующие симптомы:
- боли в горле при поражении шейного отдела;
- болезненные ощущения в ногах при остеохондрозе в поясничном отделе;
- боль в глазах при поражении верхних отделов шеи;
- болевые ощущения в животе.
Одним из самых неприятных симптомов болезни являются кардиальные и поясничные болевые ощущения. Ущемление определенных видов спинномозговых нервов может приводить не только к боли, но и другим поражениям внутренних органов. Все эти особенности следует учитывать при выборе тактики терапии заболевания.
Боли при шейном остеохондрозе возникают в ухе, затылке, верхних конечностях. Одновременно с данными симптомами может наблюдаться нарушение чувствительности кожных покровов, патология сгибательно-разгибательных функций среднего и безымянного пальца верхней конечности.
Поражение верхних шейных сегментов сопровождается частыми головокружениями, если на фоне заболевания сдавливается позвоночная артерия. Данный сосуд питает кровью около четверти тканей головного мозга.
Дегенеративные изменения грудного отдела позвоночника приводят к длительной боли в руке, груди, затылке, за грудиной, шуму в ушах. Любые ощущения при дегенеративном поражении шейного отдела усиливаются при наклонах или поворотах головы.
Сердечные боли на фоне шейного остеохондроза формируются редко. Они более характерны для грудного поражения. Чтобы отличить ишемическую болезнь сердца от дегенеративно-дистрофических болезней позвоночного столба, достаточно выполнить электрокардиограмму. На ней при остеохондрозе не будет наблюдаться признаков поражения сердечной мышцы.
Боль в ухе при остеохондрозе, шум в ушах, нарушение чувствительности в руке формируются при дегенеративном изменении позвоночника 2-й степени.
Сильная боль в области груди появляется при дегенеративно-дистрофических болезнях грудного отдела позвоночника. Она усиливается при движениях, во время дыхания. Опоясывающий характер болевых ощущений при этой патологии формируется на фоне дегенеративных изменений позвоночного столба.
Симптомы остеохондроза грудного отдела:
- онемение верхней конечности;
- чувство «ползания мурашек»;
- болезненные ощущения в области печени, сердца и желудка.
Следует понимать, что на начальных стадиях патологии вышеописанные симптомы являются замаскированными. Они могут быть слабо выражены или, наоборот, проявляться совместно, что путает врача при попытке установить диагноз.
Если болит горло на фоне дегенеративных изменений позвоночного столба, прежде чем установить диагноз врач должен исключить инфекцию верхних дыхательных путей. Нередко пациентам приходится пройти курс антибактериальных препаратов, прежде чем специалист разберется, что боли в груди возникли по причине дегенеративно-дистрофического поражения грудного отдела позвоночника.
Диагностические признаки остеохондроза грудного отдела:
- болезненность при подъеме руки;
- боль при выдохе и на вдохе;
- затруднения при наклоне корпуса.
Следует внимательно изучить все симптомы болезни, чтобы установить правильный диагноз.
Не нужно мучить себя вопросами: почему возникает боль в груди и появляются ком, жжение в горле. Нужно сразу записаться на прием к терапевту. Он решит, что делать дальше: направить к другому специалисту или назначить лечение самостоятельно. Тяжело по этим двум симптомам поставить диагноз. Только профессиональный осмотр, сбор анализов и прочие необходимые манипуляции раскроют истинную причину боли и неприятных ощущений в горле и груди.
Для того чтобы поставить правильный диагноз, точно определить причину, по которой человек ощущает жжение и ком в горле, а также боль в груди, врач назначает и проводит следующие процедуры и обследования:
- МРТ шейного отдела;
- анализы крови и мочи;
- рентген;
- УЗИ щитовидной железы.
Бывает врачу тяжело определить заболевание: анализы в норме, исследования не выявили никаких патологий. В этом случае доктор дает направление к психиатрам и психологам.
Иногда человек ощущает, как грудная клетка давит на легкие, а вдох вызывает острую боль и ком в горле. Врач сразу должен исключить такие заболевания, как туберкулез, пневмония, инфаркт. Если таких болезней не обнаружено, то подозрение падает на межреберную невралгию и остеохондроз.
источник
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
Ощущение кома в горле, отдающего болью в спину может вызываться нарушениями в работе органов грудной клетки: сердце, верхние отделы пищеварительной системы, крупные сосуды, легкие и позвоночник.
Чтобы определить с каким заболеванием связан симптом, нужно обращать внимание, как на общие, так и на специфические проявления. И, обнаружив преобладание определенного набора признаков, помимо боли в горле и спине, стоит узнать к какому врачу обращаться:
Проявления, говорящие о нарушении в сердечно-сосудистой системе: давящие боли за грудиной, отдающие в спину, шею, руку, челюсть, особенно в левую сторону. Повышения температуры не происходит, но появляется сильная утомляемость, могут возникнуть нарушения в сердцебиении, одышка, потливость и тошнота.
Обращаться следует к кардиологу.
Нарушение проходимости пищевода, рефлюкс (заброс содержимого обратно из желудка из-за слабости пищеводно-желудочного сфинктера) часто ощущаются как ком в горле и дискомфорт в лопаточной области либо немного ниже. Дополнительно возникает изжога, неприятная отрыжка, многие больные отмечают нарушения со стороны пищеварения.
Нужно посетить гастроэнтеролога.
В легочной ткани нет нервных окончаний, но если в патологический процесс вовлекаются верхние отделы бронхиального дерева или плевра, то может возникнуть жалоба, что болят легкие со спины и горло. Легочные болезни всегда сопровождаются гипертермией(сосуды органа переполняются кровью) и респираторными проявлениями.
Бессимптомно воспалительные процессы в легких могут протекать только на фоне приема нестероидных противовоспалительных средств.
Врач, занимающийся лечением заболеваний дыхательной системы –пульмонолог.
Травмы грудной клетки всегда сопровождаются ушибом внутренних органов и сбоями в их работе. Основными симптомами будут ощущение комка в глотке, болезненность костей и мягких тканей в месте травмы, а дополнительная симптоматика зависит от того, какой орган больше пострадал после ушиба.
Обследование необходимо начать с посещения травматолога и других специалистов для выявления степени повреждения органов.
Ларингиты, трахеиты, тонзиллиты, а иногда и отиты могут сопровождаться жалобами: температура, боль в горле и шее, а иногда и в верхней части грудного отдела позвоночника.
Это связано с тем, что в воспалительный процесс вовлекаются нервные окончания и происходит иррадиация в соответствующий сегмент спинного мозга.
Дополнительные ощущения – затруднение при глотании и першение в глотке. Обнаружив данные симптомы нужно обратиться к ЛОРу.
Остеохондрозы , грыжи и протрузии в грудной или шейной области вызывают пережатие нервных отростков, из-за чего происходит нарушение иннервации в органах и тканях. Патологические процессы в позвоночнике вызывают чувство дискомфорта и болезненности в гортани или глотке.
Если в анамнезе имеются изменения в структуре позвоночных дисков, а неприятные ощущения в глотке и болезненность в спине сопровождаются усилением болевого синдрома во время движения, то в первую очередь нужно обследоваться у невролога.
Важно учитывать и возраст пациента. Когда у ребенка болят горло и спина, то, кроме вышеперечисленных причин, такая симптоматика может вызываться вирусными инфекциями.
В раннем детском возрасте еще до высокого подъема температуры и возникновения респираторных проявлений ребенок часто начинает жаловаться на затруднение во время глотания и болезненность в верхней позвоночной области.
Внимание! Даже если известна предположительная причина возникновения симптоматики, не занимайтесь самолечением, необходимо обратиться за врачебной помощью.
Когда сложно определиться с дополнительными симптомами, характерными для поражения различных систем, рекомендуется начать с посещения терапевта, а далее уже доктор решит, к какому специалисту для обследования направить больного.
Эти рекомендации только для взрослых. Все детские обследования начинаются с обращения к участковому педиатру.
Казалось бы, дискомфорт и болезненность в глотке, отдающие в спину, возникают только при ЛОР-болезнях, но на самом деле они служат признаком различных патологий. Если своевременно не начать лечение, то это приведет к осложнениям.
Приглашаю на мои бесплатные онлайн мастер-классы:
Дополнительная полезная информация:
Больше полезных материалов смотрите в моих социальных сетях:
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
источник
Боль в пояснице – это ощущение, которое не понаслышке знакомо каждому человеку. Даже длительное нахождение в неудобной позе может привести к болевым ощущениям и дискомфорту в поясничной области. Однако выраженные боли в пояснице и в боках — это опасный симптом, так как они могут возникнуть вследствие развития патологического процесса в организме.
Очень часто причиной боли в правом боку поясницы могут быть различные патологии внутренних органов. Такое состояние бывает связано с заболеваниями печени, почек, поджелудочной железы, кишечника, мочеполовой системы, желчного пузыря и опорно-двигательного аппарата. Характерно то, что эти боли имеют как временный, так и постоянный (или периодический) характер. Так, временная боль в пояснице справа может быть спровоцирована различными резкими движениями, неудобной позой во время сидения, а также неудачной попыткой выпрямиться или наклониться.
В том случае, если боли в пояснице, отдающие в правый бок, носят периодический характер, требуется срочная консультация специалиста, так как они могут сигнализировать о развитии хронического воспалительного процесса в организме.
Прежде всего, боль, отдающая вправо, может предупреждать о начальной стадии простатита или гинекологической патологии.
Иногда ноющая поясничная боль бывает причиной остеомиелита.
Одновременная боль в правом боку и в пояснице сигнализирует о холецистите, гепатите, пиелонефрите, правосторонней пневмонии и о других внутренних заболеваниях.
Если боли в пояснице отдают в бока, это может быть симптомом острого атипичного аппендицита, непроходимости кишечника, а также некоторых заболеваний желудочно-кишечного тракта.
- Опоясывающая боль в пояснице первичного синдрома обусловлена дегенеративно-дистрофическими изменениями различных позвоночных отделов. Как правило, это состояние характерно для остеохондроза, в процессе которого поражаются костные и хрящевые ткани. В том случае, когда поражение затрагивает межпозвонковые суставы, диагностируется спондилоартроз.
- Вторичный синдром опоясывающих болей развивается вследствие искривления позвоночника (сколиоза), а также из-за других заболеваний роста, связанных с нарушением метаболизма. Необходимо отметить, что к этой категории также относятся артриты, опухоли, разного рода инфекционные заболевания, переломы спинных позвонков, инсультные состояния, протекающие с нарушением спинномозгового кровообращения, ЗППП и другие патологии органов малого таза.
Очень часто причиной сильных поясничных болей становится смещение межпозвонковых дисков.
Бывают случаи, когда опоясывающая боль в пояснице сигнализирует о развитии опоясывающего лишая.
Иногда опоясывающая или отдающая в бок поясничная боль может быть единственным симптомом какого-либо недуга. Так, при патологиях органов малого таза возникает боль в крестцовой области, а при болезнях органов брюшной полости она отдаёт в поясничный отдел.
Очень часто опоясывающие боли сохраняют особенности болевого синдрома поражённого органа.
Если поясничная боль отдаёт в левый бок, возникает подозрение на воспалительный процесс в нижнем отделе толстого кишечника. Как правило, такое состояние сопровождается нарушением стула, урчанием в животе и повышенным газообразованием.
Схваткообразная поясничная боль может сигнализировать о почечной колике.
Необходимо отметить, что все опоясывающие или отдающие в бока боли в пояснице требуют грамотной квалифицированной диагностики, позволяющей выявить причину болезни, и назначить адекватное лечение.
В этом случае дополнительными методами исследования является рентген позвоночника, магниторезонансная и компьютерная томография, а также, в обязательном порядке УЗИ внутренних органов и лабораторные исследования крови и мочи.
Моя спина.ру © 2012—2019. Копирование материалов возможно только с указанием ссылки на этот сайт.
ВНИМАНИЕ! Вся информация на этом сайте является лишь справочной или популярной. Диагностика и назначение лекарств требуют знания истории болезни и обследования врачом. Поэтому мы настоятельно рекомендуем по вопросам лечения и диагностики обращаться к врачу, а не заниматься самолечением. Пользовательское соглашениеРекламодателям
Больше нет сил терпеть боль в спине ниже поясницы? Самоё время позаботиться о своём здоровье и устранить симптомы, нарушающие привычный цикл вашей жизни.
Существует более 30 нозологических единиц, которые могут провоцировать эти ощущения.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Каждое заболевание имеет свою специфическую клинику, которая маскируется за болевым синдромом.
Практически 80% мужчин отмечает периодическое появление боли в пояснице без видимой причины. В такие моменты вы не можете найти себе места, мечетесь, а все мысли заняты лишь одним вопросом: «Когда это прекратится?».
Сейчас вы убедитесь, что за обычной болью скрываются серьёзные расстройства обменных процессов, регенерации и развития соединительной ткани.
Итак, боль в спине — это неприятное субъективное ощущение, сигнализирующее о наличии болезненного триггера (фактора) в одном из отделов позвоночника. По сути, это защитная реакция, которая говорит, что имеется угрожающее жизни состояние. Поэтому не стоит рассматривать боль, как самостоятельное заболевание, — это не более чем симптом заболевания.
В Международной классификации болезней этот симптом принято ассоциировать с различными дорсопатиями (патологиями позвоночника). Следует отметить, что боль в пояснице может иметь различную интенсивность, локализацию (справа или слева), иррадиировать (отдает в ногу), сопровождаться вегетативной симптоматикой (тошнота, рвота, дрожь, потоотделение и прочее).
- колющая;
- режущая;
- стреляющая;
- тупая или ноющая боль в пояснице;
- тянущая.
Предвестниками настоящей катастрофы следует считать развитие параличей, нарушения чувствительности и прочее.
Это может говорить о наличие компрессии нервных стволов.
Основным структурным элементом позвоночного столба считается ПДС, представленный двумя смежными позвонками, диском, связками и прочее. Все ткани имеют обильную иннервацию от задних корешков спинного мозга.
При развитии дегенерации, травмы или воспаления происходит сдавливание рецепторов, вследствие чего развивается первичный болевой синдром.
В результате могут формироваться костные выступы, грыжи, сдавливание нервные корешки или отделы спинного мозга — вторичные дорсопатии.
Как уже было сказано, в основе любого болевого синдрома лежит травма, воспаление, компрессия и прочее. После сна или тренировки, переохлаждения или болезни – боль в спине могут провоцировать различные факторы. Этот процесс может протекать годами с периодическими обострениями.
Структурные причины боли в спине:
- Диски. Различные дегенеративные процессы в МПД, грыжи и прочее;
- Суставы. Чаще всего боль на этом уровне вызывает артроз фасеточных суставов, болезнь Бехтерева, остеохондроз;
- Мышцы. Миофасциальный синдром, миозиты и прочее;
- Кости. Переломы, остеопороз, деформация позвонков и прочее;
- Нервы. Асептические радикулиты, нейропатии и другое.
Является одной из самых распространенных причин развития болей в поясничном отделе позвоночника. Это заболевание характеризуется уплотнением мышц, вследствие чего сдавливаются нервные волокна.
Центральное значение в лечение МФС — назначить миорелаксанты и спазмолитики.
Заболевание может быть первичным (инфекции, травмы, переохлаждение, физ. нагрузки), а также вторичным (ОА, РА, синдром Шегрена).
Занимают центральное место в структуре причин, провоцирующие боли в поясничном отделе позвоночника у взрослого населения. Большое внимание следует уделять дегенеративным заболеваниям, в частности, остеохондрозу позвоночника.
Эта патология сопровождается развитием боли ещё на начальных этапах (до присоединения спондилеза, развития остеофитов).
Также провоцировать боль могут грыжи дисков (чаще с протрузией). Пульпозное ядро может выходить за пределы фиброзного кольца и сдавливать корешки (грыжи Шморля).
В эту категорию входит большая группа заболеваний, которые вызывают боль в спине. Согласно классификации ASAS относят такие заболевания: болезнь Бехтерева, синдром Рейтера, псориатический артрит и прочее.
При обнаружении боли в спине следует незамедлительно обратиться к врачу невропатологу, травматологу или ревматологу.
Специалист, в свою очередь, при помощи объективных методов исследования и специальных проб определяет место поражения.
- симптом Форестье применяется для оценки степени деформации позвоночника;
- проба Отта предназначена для оценки подвижности в грудном отделе;
- проба Томайера указывает на общую подвижность в позвоночнике;
- определение дыхательной экскурсии.
Также врач должен методично произвести паравертебральное ощупывание для установления точек болезненности.
В дальнейшем производятся дополнительные методы обследования:
- МРТ и КТ – применяются для визуализации хрящевой ткани, костных структур и связок. Это позволяет выявить дегенеративный процесс на ранних стадиях;
- Электромиография – позволяет установить повреждение мышечных и нервных структур. Метод показан в случае возникновении острых болей неясного генеза;
- Рентгеновская денситометрия – «золотой стандарт» для диагностики остеопороза на ранних стадиях;
- Миелография – применяется при подозрении на компрессию структур спинного мозга.
После постановки соответствующего диагноза врач может назначать долгосрочное лечение.
Колющая или режущая, тупая или тянущая – боль может иметь любые характеристики, но во всех случаях она доставляет невыносимые страдания пациентам. Именно поэтому важно знать, как быстро снять боль при остеохондрозе поясничного отдела.
Как уже упоминалось, в основе МФС лежит порочный круг: спазм вызывает боль, а боль провоцирует спазм. С этой целью применяются миорелаксанты, которые устраняют импульсы моторных нейронов на мышцы.
Чаще всего с этой целью применяется тизанидин – лучшее лекарство от боли в пояснице и спине, обладающий также анальгезирующими эффектами. Суточная дозировка препарата составляет от 2 до 4 мг.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- очень важно снизить активность тригерных точек (применяются локальные инъекции ГКС и анестетиков);
- снять боль при остеохондрозе поясничного отдела наряду с миорелаксантами помогут НПВС (Кеторолак применяют 2 раза в сутки по 30 мг в/м в течение 7 дней, после чего переходят на Нимесулид по 100 мг 2 р/сутки);
- показаны седативные препараты (например, Тенотен);
- иглорефлексотерапия;
- успокаивающий массаж, а также постизиометрическая релаксация.
При развитии неопластических процессов или грыж МПД, болевой синдром может сохраняться в течение 24 дней.
Доказано, что назначение постельного режима в таком случае не позволяет устранить симптомы.
При умеренной болезненности постельный режим сокращается до 1-3 дней.
Центральное внимание уделяется НПВС, которые блокируют основные патогенетические механизмы воспаления.
Среди неселективных ингибиторов ЦОГ лучше всего зарекомендовал себя Кеторолак, который обладает мощным анальгезирующим эффектом. В первые 3 дня препарат назначается в виде в/м инъекций по 30 мг, а последующие 10 дней применяется по 10 мг в сутки в виде таблеток.
Так же можно применять местное лечение в виде мазей.
Эта схема является наиболее безопасной и гарантирует быстрое устранение боли в пояснице при остеохондрозе.
Также применяется 10-дневный курс инъекций препарата Мильгамма, который содержит основные витамины из группы B, а также местный анестетик.
После устранения основных симптомов можно переходить к физиотерапии (чрезкожная электронейростимуляция, фонофорез и прочее), электрофорез с карипазимом, ЛФК, массаж и мануальная терапия (при отсутствии противопоказаний).
На период болезни очень важно ограничить нагрузки, а также иммобилизовать позвоночник (специальные пояса, корсеты и прочее).
Только комплексная диагностика может помочь четко дифференцировать причину развития болей и назначить соответствующее лечение.
источник
Боль в горле при остеохондрозе – частая причина обращения к врачу, причем не только в пожилом, но и в молодом возрасте. Обусловлена эта тенденция тем, что болезнь с годами все сильнее “молодеет”. Этому способствуют и все ускоряющийся ритм жизни, и высокий уровень стресса, которому постоянно подвержены жители не только мегаполисов, но и относительно небольших городов.
Возникновение болей в горле из-за остеохондроза часто списывают на простудные заболевания, однако они не проходят в течение длительного времени и заставляют многих всерьез забеспокоиться о своем здоровье. О том, по каким причинам может болеть горло от остеохондроза, мы расскажем далее.
Многих всерьез волнует вопрос, может ли болеть горло при шейном остеохондрозе, и если да, то как возникает такое заболевание. Ведь часто оно появляется, казалось бы, на пустом месте.
Боли в горле от остеохондроза могут возникнуть, в частности, у людей с неблагоприятной наследственностью: если ваши родители, или бабушки с дедушками, страдали от этой патологии, вы также находитесь в зоне риска. Рост костной ткани в шейном отделе позвоночника может быть чрезмерным, что приводит к защемлению или повреждению располагающихся там нервных окончаний. Именно это приводит к появлению боли в горле из-за остеохондроза. Так, остеохондроз может стать настоящей “семейной” болезнью.
Боли в горле из-за остеохондроза шейного отдела, появляющегося на фоне генетической предрасположенности, возникают, как правило, постепенно. Сначала пациент может замечать легкий дискомфорт при глотании или при наклонах и поворотах головы. Через время дискомфорт превращается в боли и обращает на себя все больше внимания. Часто именно так начинает давать о себе знать болезнь.
Для начала нужно удостовериться, что корень проблемы – именно в остеохондрозе шейного отдела, провоцирующем боли в горле. Установить это бывает непросто по той простой причине, что пациенты списывают симптомы на проявление обыкновенной простуды, и, как следствие, не обращаются с ней к врачу, а занимаются привычным самолечением.
После того как диагноз поставлен, и причина боли в горле найдена, врач назначает лечение, которое, как правило, включает в себя целый комплекс, сочетающий в себе физпроцедуры и прием медикаментов.
Еще одна частая причина, по которой может от остеохондроза болеть горло – это малоподвижный образ жизни. Вероятно, это – самая частая причина среди тех пациентов, чья работа непосредственно связана с компьютером: им приходится подолгу сидеть на месте и смотреть в монитор. Часто одного этого уже достаточно для развития болезни, а усугубляющим фактором является еще и неудобная, неприспособленная или неправильно отрегулированная мебель.
Например, компьютерное кресло может быть не отрегулировано по высоте, из-за чего нарушается осанка, и некоторые участки позвоночника получают избыточную нагрузку. А некоторые и вовсе работают без такого кресла, сидя на стуле – и это абсолютно неправильно, так как для работы за компьютером кресло обязательно должно быть оснащено подлокотником, поддерживающим руку в нужном положении.
Симптомы при таком остеохондрозе будут типичными: боли в горле, в шее, особенно при повороте головы, ощущение кома в горле. Боли будут усиливаться после длительной работы, а в выходные дни – ослабевать, но скоро станут хроническими.
Лечение болей в горле будет таким же, как и при других видах остеохондроза шейного отдела – массажи, физпроцедуры, иногда могут прописывать обезболивающие препараты. Важно, помимо прочего, устранить и причину, которая привела к развитию заболевания. Чаще всего о смене деятельности на другую, предусматривающую более подвижный образ жизни, речи не идет, но обзавестись правильной и удобной мебелью необходимо. Высота кресла и его подлокотников должна быть отрегулирована с учетом роста человека и высоты рабочего стола.
Также нужно выработать привычку делать перерывы на короткую гимнастику – 5-10 минут, раз в 3-4 часа. Это поможет снизить боли в горле и предотвратить дальнейшее развитие болезни.
Еще одна причина, вызывающая боль в горле, возникающая при остеохондрозе – плохо организованное место для сна. Во сне человек ежедневно проводит по 7-10 часов, и, конечно, это не может не отражаться на позвоночнике. Если вы спите на продавленном мягком диване, позвоночный столб может быть деформирован весом тела. Кроме того, в таких условиях спина остается напряженной – это частая причина возникновения болей в спине, шее и горле, и развития остеохондроза.
Если боли в горле при остеохондрозе вызваны неподходящим местом для сна, то, скорее всего, такие боли будут проявляться комплексно и носить постоянный характер. Так, болеть будет не только горло и шея, но и поясница, и весь позвоночный столб. Если не устранить причину, то проблема может вызвать множество негативных последствий, так как искривленный позвоночник способствует нарушению работы внутренних органов.
Важно вычислить, что именно явилось причиной возникновения болей. Одно только лечение шейного остеохондроза не избавит такого пациента от боли в горле и других сопутствующих неприятных ощущений. Нужно в первую очередь обеспечить хорошее спальное место.
Обратить особое внимание нужно на качество матраца – он должен быть средней жесткости, либо жесткий, но не мягкий. Лучше всего купить ортопедический матрац. Также подушки должны быть комфортной высоты, лучше всего, чтобы они также были достаточно плотными, или специальными – ортопедическими. Такое спальное место обеспечит здоровый сон и поспособствует избавлению от остеохондроза.
Еще одной причиной, почему от остеохондроза болит горло, может стать лишний вес. Казалось бы, какая может быть связь между этим заболеванием и этой патологией. Однако она есть: дело в том, что вес человека – это естественная нагрузка на позвоночный столб. И если нагрузка чрезмерна, то возникают различные деформации, которые и приводят к защемлению нервных окончаний позвонками. Это становится причиной боли при остеохондрозе и значительно снижает качество жизни человека.
Типичные боли при остеохондрозе, ощущение жжения в горле у таких пациентов будут сопровождаться избыточным весом. Болезнь может развиваться годами, а может возникнуть довольно быстро, к примеру, из-за увеличения массы тела в период беременности. Все будет зависеть от генетических факторов и особенностей индивидуального строения организма.
Лечение боли, помимо массажей и физпроцедур, будет сосредоточено вокруг первоначальной проблемы – избыточного веса. Поэтому потребуются консультации диетолога, анализы на гормональный состав крови, а также различные способы нормализации массы тела. Ведь такая проблема приводит не только к остеохондрозу, но и к нарушениям в работе внутренних органов.
При шейном остеохондрозе боли в горле могут быть связаны и с другой распространенной в современном мире причиной – высоким уровнем стресса, который ежедневно испытывает человек. Длинная рабочая неделя, масса обязанностей и так мало свободного времени – большинство людей начинают болеть просто от усталости. Частыми являются соматические заболевания, не связанные непосредственно с работой внутренних органов и жизнеобеспечивающих систем организма.
К болям в горле из-за остеохондроза могут привести, в частности, внутренние зажимы психологического характера – когда человек бессознательно напрягает различные части тела и комплексы мышц, стараясь таким образом “закрыться”, защитить себя от травмирующего воздействия проблемной и стрессовой ситуации.
Если проблема носит в первую очередь психологический характер, то пациент кроме боли будет жаловаться и на другие схожие проблемы – хроническую усталость, тревожность, боли в других частях тела, бессонницу или плохой сон, пониженный или повышенный аппетит, панические атаки.
Помимо массажей и физпроцедур таким пациентам обязательно нужно посетить психолога или психотерапевта, чтобы избавиться от травмирующих ситуаций и научиться эффективно противостоять возникающим в повседневной жизни стрессам. Поможет и прием успокоительных препаратов в качестве дополнения к психотерапии.
Лечение остеохондроза шейного отдела требует постоянного наблюдения у врача-отоларинголога. Он же может посоветовать вам обратиться дополнительно и к другим специалистам, например, направить вас на курс лечебного массажа или психотерапии. Если же вы не уверены, что горло болит именно из-за остеохондроза, обратитесь к терапевту за консультацией.
Также боль в горле при шейном остеохондрозе может быть спровоцирована:
- Неправильной работой внутренних органов.
- Механическими повреждениями – травмами, ушибами, переломами.
Часто боль, отдающая в горло, не вызывает у людей сильной тревоги, ведь именно так проявляет себя обычная простуда. Но если боли носят хронических характер, возникая всякий раз, когда вы хотите повернуть или наклонить голову, нередко мешая уснуть, появляется ощущение комка в горле при остеохондрозе и жжение – это становится серьезным поводом для беспокойства.
При остеохондрозе ощущение боли никогда не проходит само и сопровождает человека ежедневно: важно посетить врача, чтобы удостовериться в правильности диагноза, и предпринять необходимые меры по лечению заболевания: пройти курс массажа или психотерапии, а иногда и курс лечения медикаментозными препаратами. Важно также избавиться от проблемы, которая привела к развитию остеохондроза и появлению боли, и регулярно заниматься гимнастикой в целях профилактики.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
источник