Многие годы безуспешно боретесь с ПАРАЗИТАМИ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от паразитов просто принимая каждый день.
Уреаплазма парвум у женщин – это наличие в организме определенного вида микроорганизмов, которые относятся к условно-патогенным. Это означает, что их обнаружение не говорит о наличии у женщины такого заболевания, как уреаплазмоз, но данная разновидность микроорганизмов при определенных условиях может стать патогенной, и тогда болезнь проявится. Уреаплазмозом в свою очередь называют серьезное воспалительное заболевание мочеполовой системы, грозящее серьезными осложнениями.
Существует много подходов и схем лечения уреаплазмоза у женщин препаратами. Терапию нельзя назвать простой, необходим индивидуальный подход к каждой пациентке.
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Уреаплазма – это нечто промежуточное между бактерией и вирусом, не существует шаблонного лечения, которое помогло бы стопроцентно.
Как и при каких обстоятельствах необходимо лечение уреаплазмоза?
Данный вид заболевания у женщин протекает острее, нежели у мужчин, и осложнения могут быть гораздо серьезней. Обстоятельства, при которых нужно немедленно обратиться к специалисту и начать терапию:
- Когда имеются ярко выраженные клинические проявления воспаления;/li>
- Регулярные боли по ходу мочеиспускательного канала, зуда в области гениталий, тянущие боли внизу живота, мутные выделения из влагалища;
- Период планирования беременности – этот этап требует проведения тщательных обследований, в том числе и на наличие в организме.
Прежде всего, необходимо помнить о следующих правилах, которых нужно придерживаться для эффективного результата в лечении заболевания:
- ни в коем случае не пытаться самостоятельно ставить себе диагноз и тем более начинать лечиться без диагностических исследований и рекомендаций опытного специалиста;
- схема терапии может подбираться только на основании клинических симптомов и лабораторных методов диагностики;
- чтобы понять, эффективно ли лечение, необходимо регулярно сдавать ИФА и РНИФ – специальные методики исследования, позволяющие выявить уровень титра антител к уреаплазме в организме человека.
Лечение уреаплазмоза у женщин начинается с подбора антибиотика. Подобрать его также нужно индивидуально, подходит только тот препарат, к которому выявлена чувствительность микроорганизма.
Для этого в условиях лечебного учреждения уреаплазму берут на посев в микробиологической лаборатории, затем к этому посеву добавляют тот или иной антибиотик и смотрят реакцию уреаплазмы. В норме, при чувствительности, она должна погибнуть.
Основные антибактериальные средства для борьбы с уреаплазмой:
- Антибиотики тетрациклинового ряда – основные препараты данного ряда это Доксициклин и Юнидокс. В последнее время данные виды антибиотиков применяются не так часто, это связано с тем, что уреаплазма стала устойчива к действующему веществу этих препаратов;
- Макролиды – часто специалисты назначают Сумамед, Эритромицин, Макропен, Кларитромицин и Азитромицин. Доказано, что Эритромицин и Макропен не сильно токсичны, поэтому их часто назначают даже при беременности;
- Фторхинолоны– в борьбе с уреаплазмой эффективен Офлоксацин. Препарат обладает тератогенным свойством, поэтому уреаплазмоз у беременных данным средством лечить нельзя;
- Линкозамиды – к ним относятся Линкомицин и Клиндамицин.
Расчет дозы того или иного препарата определяет только лечащий врач. Но в любом случае курс антибактериальной терапии будет длиться не менее недели. Часто бывает, что специалист, исходя из индивидуальных особенностей пациентки, назначает комбинацию из двух антибиотиков, иногда пять дней лечат одной группой антибактериальных препаратов, а следующие пять дней – другой.
Очень часто бывает и так, что уреаплазмоз не требует антибактериальной терапии, так как он никак не проявляет себя, а женщина не планирует беременеть и менять постоянного полового партнера в ближайшее время. В таких случаях специалисты рекомендуют регулярный прием витаминов для укрепления иммунитета. Если иммунная система будет устойчива, то риск перехода заболевания в острую фазу минимален.
Когда уреаплазмоз переходит в хроническую форму, уместно назначение иммуномодуляторов, их своевременный прием снижает вероятность возникновения рецидивов. Наиболее распространенные иммуномодулирующие средства – это Циклоферон, Тималин, Т-активин. Каждое средство существует как в таблетированной форме, так и в форме раствора для инъекций.
Широко распространены в лечении уреаплазмоза и местные лекарственные препараты, они отлично справляются с неприятной симптоматикой заболевания. К таким средствам относятся свечи Гексикон и Генферон. Эти препараты обладают не только антибактериальным, но и противовирусным эффектом, что отлично подходит для борьбы с уреаплазмой. Гексикон можно назначать и при беременности, и в период кормления грудью без риска для здоровья ребенка.
Важно также помнить о том, что прием антибиотиков может привести к дисбактериозу и молочнице. Чтобы избежать этих последствий, совместно с курсом антибиотиков нужно начинать прием эубиотиков, таких как Линекс, Бифиформ. Можно применять и противогрибковые средства – Флуконазол, Нистатин. Все это, опять же, после консультации с лечащим врачом.
Народные рецепты в лечении уреаплазмоза применяются как с восстановительной целью, так и со вспомогательной. Вылечить уреаплазмоз одними только народными средствами вряд ли удастся, но вот значительно повысить иммунитет и закрепить действие медикаментозной терапии вполне возможно. Однако сначала нужно проконсультироваться с доктором, потому что существуют рецепты, в состав которых входят растения, нейтрализующие действия антибиотиков.
Для устранения местных симптомов – зуда и жжения – можно проводить спринцевания отварами природных антисептиков: ромашкой, шалфеем, календулой.
Для приема внутрь можно использовать следующие отвары и настои:
- Листья багульника, тимьян, череда, березовые почки, тысячелистник. Данное сочетание представляет собой целебный сбор, обладающий противовоспалительным и антисептическим свойствами. Все ингредиенты нужно взять в одинаковых количествах и измельчить в блендере. Из полученной смеси берется одна столовая ложка, пересыпается в стакан и заливается горячей кипяченой водой до краев. Настою нужно 8-9 часов отстояться, после чего его можно употреблять по 100 мл два раза – утром и вечером перед приемом пищи;
- Семена укропа, крапивные листья, цветки фиалки, березовые листья, череда, ягодки шиповника, малинные листья и корень первоцвета. Все компоненты берут в одинаковых пропорциях, затем хорошенько измельчаются. Полученную смесь необходимо залить 200 миллилитрами кипятка, после чего оставляют настояться не менее 7 часов. Принимать настой нужно трижды в день по 70 мл перед едой;
- Зубчики чеснока отлично справляются с бактериями и инфекцией, более того, чеснок благотворно влияет на повышение иммунитета. Для профилактики рецидивов хронического уреаплазмоза необходимо съедать в день по несколько зубчиков чеснока.
Здесь также необходимо соблюдать следующий ряд правил:
- Обследование на уреаплазму должна проходить не только женщина, но и ее постоянный половой партнер, если будет необходимо лечение, то его, опять же, нужно проводить у обоих партнеров. Иначе, какой бы правильной и эффективной не была терапия – толку от нее будет мало, так как существует вероятность повторного заражения от сексуального партнера;
- На время лечения необходимо воздержаться от секса, это поможет достигнуть быстрого и благоприятного эффекта от терапии;
- Полный отказ от курения и употребления спиртного.
Уреаплазма 10 в 5 степени однозначно означает положительный ответ на сданный в лабораторию анализ по ее определению. Он фиксирует значительное превышение нормального содержания этого вида микроорганизмов в женской половой сфере. Активизируются они при заражении половым путем или при создании неблагоприятных условий среды.
Уреаплазмоз вызывается особыми микроорганизмами, относящимися к роду parvum и urealiticum. Они считаются частью обычной микрофлоры половой сферы человека. В нормальной концентрации они не вызывают никаких заболеваний, так как относятся к разряду условно-патогенных. Это означает, что при наступлении неблагоприятных условий, они вполне могут активизироваться и вызывать болезнь.
Уреаплазмоз развивается, как при превышении концентрации микроорганизмов рода парвум, так и уреалитикум. Это особый тип, так как у них отсутствуют нити ДНК. Кроме того, у них нет клеточной мембраны, благодаря чему они легко внедряются в тканевые структуры. Специалисты классифицируют их как переходную ступень от вирусов к простейшим.
Эти микроорганизмы достаточно быстро размножаются на внутренней оболочке женских половых органов, вызывая у пациентки ряд неприятных симптомов. Обычно они поражают внутреннюю оболочку уретры, влагалища, матки, и маточных труб.
Уреаплазма 10 в 5 степени как раз и является тем порогом, за которым она уже становится опасной. Для выявления ее титра проводится исследование мазка.
У женщин это заболевание проявляется особыми симптомами. К ним относятся:
- резь в мочеиспускательном канале;
- жжение в половых органах;
- дискомфорт при посещении туалета;
- боли внизу живота;
- бели;
- кровянистые выделения вне цикла;
- трудности при интимном акте;
- отсутствие полового влечения;
- проблемы с зачатием.
Эти основные симптомы наиболее характерны для острой фазы уреаплазмоза. Иногда он может протекать скрыто или иметь стертую клиническую картину. Тогда заболевание довольно быстро может принять хроническое течение.
Как правило, у взрослых уреаплазма передается половым путем. При заражении микроорганизмы нарушают целостность оболочки форменных элементов крови и внедряются в их клетку. Обычно они выявляются вместе с хламидией, гарднереллой, трихомонадой.
Пациентка может передать инфекцию своему еще не рожденному ребенку. Происходит это во время родов, когда микроорганизмы попадают в дыхательные пути младенца.
Для того, чтобы уреаплазма у женщин активизировалась и перешла в патогенную форму, необходим ряд условий. К ним относится резкое снижение защитных сил организма, нервное перенапряжение, дисбактериоз.
Нередко она проникает в организм вместе с другими инфекциями, передающимися половым путем.
Неблагоприятными факторами также могут стать отрицательное экологическое влияние, бесконтрольный прием противозачаточных средств или антибиотиков, аутоиммунная реакция.
Несбалансированное питание, переохлаждение, алкоголизм, курение, отсутствие личной гигиены или полной стерильности при родах также могут спровоцировать начало заболевания.
Чаще же всего, причиной развития уреаплазмоза является незащищенный половой контакт. Некоторые женщины, стесняясь случайной связи, не обращаются к гинекологу вовремя. Стоит заметить, что не вылеченная сразу инфекция может стать причиной осложнений. К ним относится:
Для того, чтобы вовремя диагностировать эту инфекцию, необходимо провести лабораторное исследование методом пцр. Кроме того, используется микробиологический анализ, осуществляемый способом посева отделяемого половых органов, а также определение биоваров возбудителя 5 степени обеих форм уреаплазмы.
Проводится диагностика особым образом. Отделяемое половых органов высевается на питательной среде, а затем врач выявляет рост колоний и его интенсивность.
Если при получении результатов анализа выявлена норма, то данные покажут: 10 в четвертой степени. Такие цифры однозначно свидетельствуют об отсутствии развития уреаплазмоза.
Уровень микроорганизмов 10 в пятой степени является положительным ответом. Он говорит о том, что необходимо провести лечение от выявленной инфекции. В этом случае часто осуществляется определение чувствительности к антибиотикам для ускорения результатов терапии. Такой метод делает его надежным и эффективным.
Осуществляется забор биоматериала в женской консультации или ближайшем лабораторном пункте. Медицинская сестра берет мазок из влагалища, цервикального канала и уретры. Процедура проходит в условиях полной стерильности одноразовым инструментарием.
Обычно проводится отдельное исследование на уреаплазму парвум и уреалитикум.
- Ureaplasma urealyticum отличается повышенной вирулентностью. Она губительно действует на лимфоциты, отвечающие за полноценность функционирования иммунной системы организма. Повреждает она также эритроциты, лейкоциты и тромбоциты. Разрушительно действует на сперматозоиды.
Ureaplasma urealyticum способна вызывать особую патологию. Она называется «синдром уретрального канала». Характеризуется обычно сильными болями при отделении мочи, кровянистыми и слизистыми выделениями, жжением в промежности. Обычно такое заболевание возникает при значительном ослаблении защитных сил организма.
- Ureaplasma parvum также активно размножается на внутренней оболочке половых органов. Она воздействует на мочевину, вызывая сильнейший воспалительный процесс. Если он принимает хронический характер, то это может, в конце концов, привести к развитию мочекаменной болезни. Также, как и уреалитикум, этот тип губительно действует на систему кроветворения.
- Выделяется также Ureaplasma species, также выявляемая лабораторными методами. Она является менее патогенным микроорганизмом, чем другие. Она редко вызывает выраженные заболевания, особенно у женщин. Иногда она определяется случайно при плановом или профилактическом осмотре.
Рекомендуется регулярно проводить исследования на заболевания, передаваемые половым путем. Обычно в них всегда входит анализ на уреаплазму. Если будет выявлена норма, то женщина может не беспокоиться о состоянии своего здоровья. Когда наблюдаются сходные с этой инфекцией симптомы, но ответ отрицательный, пациентке следует обратиться к гинекологу или урологу для уточнения диагноза.
Лечение уреаплазмоза проводится вполне успешно. После того, как получены результаты анализов из лаборатории с точным определением титра микроорганизмов и определением их чувствительности к антибиотикам, врач назначает необходимые препараты.
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Только специалист может подобрать нужные лекарственные средства, так как не каждое из них окажется эффективным. Кроме того, необходимо точно знать дозы, период лечения и наличие побочных действий.
Для профилактики рецидивов заболевания врач назначает также особое питание, воздержание от половой жизни и применение наружных препаратов.
источник
Микоплазмоз — инфекционное заболевание, вызываемое микоплазмами. Только несколько видов этих микроорганизмов вызывают ряд серьезных нарушений. Особенности микоплазмоза читайте в статье.
Микоплазма – это одноклеточный микроорганизм, который относится к классу молликутов. Не имеет твердой оболочки. От окружающей среды она защищена тоненькой пленкой, которую можно увидеть только под микроскопом. Эта пленка называется плазмалемма. Она состоит из некоторого комплекса липопротеидов, в состав которого входят липиды и белки, которые помогают плазмолемме прикрепляться к другим клеткам. После прикрепление микоплазма развивается за счет ресурсов другой клетки.
Размер клетки микоплазмы обычно 0,2-0,8 мкм. Благодаря таким маленьким габаритам, паразитная клетка имеет способность проникать через защитные барьеры. Одноклеточная мембрана способна принимать разные формы. Если микоплазмоз в хронической форме, то клетка микоплазмы имеет форму разбитого яйца на сковородке. Но иногда может транспортироваться в форму груши или нити.
Попадая на слизистую, микоплазма провоцирует местные воспалительные реакции. Взаимодействуя с клетками, она сильно меняет их цитогенную структуру и провоцирует рост аутоиммунных процессов.
Особенности микоплазмы:
- Микоплазма чувствительна к некоторым антибиотикам.
- Паразитная клетка способна развиваться и размножаться в пространстве без других клеток.
- В одноклеточном организме микоплазмы присутствует как ДНК , так и РНК .
- Микроорганизм способен как стимулировать иммунитет, так и наоборот, тормозить.
- Микоплазма способна к развитию заболеваний урогенитального тракта и к появлению респираторных болезней.
- В каждом организме она проявляет себя специфически.
Из большого количества микоплазм, опасны пять видов:
- Mycoplasma genitalium
- Ureaplasma urealiticum
- Mycoplasma hominis
- Mycoplasma pneumonie
- М. Fermentans, М. Penetrans
Первые три формы вызывают развитие урогенитального микоплазмоза. Заболевание имеет другое название: уреаплазмоз. Четвертая форма провоцирует появление и развитие респираторного микоплазмоза. Пятая приводит к появлению некоторых симптомов СПИДа.
Ученые не могут назвать точную причину, когда микоплазма из безвредной переходит в опасную.
Наука называет некоторые факторы, которые могут повлечь за собой микоплазмоз:
- Половой контакт: анальный, оральный, генитальный.
- Передача инфекции плоду от матери через плаценту.
- Прохождение по родовым путям, которые уже были инфицированы.
Микоплазмоз не предается через контакт в быту.
Этот вид микоплазмы очень опасен. Его можно выявить у людей разного пола. Симптомы часто проявляются при мочеиспускании. Человек чувствует некоторую болезненность и ощущает жжение в половых органах. Микоплазма поражает уретру, в результате прилежащие ткани воспаляются.
Если женщина была инфицирована Mycoplasma genitalium во время полового контакта, то резкая боль проявляется на стенках влагалища. Часто заражение не проявляется сразу, сначала проходит период инкубации (7-10 дней). В редких случаях это период может равняться одному месяцу.
Данный вид микоплазмы вызывает пневмонию. Болезнь развивается постепенно. Сначала человек начинает страдать от мучительного кашля с мокротой. Больные жалуются на насморк, заложенность носа и на першение горла. При осмотре можно увидеть покраснение глотки. Если воспалительный процесс уже дошел до бронхов, то становятся слышны сухие хрипы, которые сопровождаются жестким дыханием.
В самых тяжелых случаях Mycoplasma pneumonia дает осложнение на сердце и нервную систему.
Mycoplasma hominis находится у всех людей в мочеполовых путях. Если ей дать определенные условия, она начинает развивать опасные патологии. Больные ощущают болезненные мочеиспускания. Иногда симптомы поражения Mycoplasma hominis имеют скрытый характер.
При микоплазмозе у женщин могут возникнуть:
- Уретрит. Это воспаление мочеиспускательного канала. Боль нарастает в процессе мочеиспускания. Она характеризуется как жжение, резь и зуд.
- Вагинит. Это поражение микоплазмой слизистой влагалища. Женщина чувствует неприятный запах из интимных мест, ощущает жжение и зуд, видит слизисто-гнойные выделения в обильном количестве. Если во время вагинита осуществить половой контакт, то процесс будет очень болезненным.
- Эндометрит. Заболевание наступает, когда инфекция добирается до слизистой шейки матки и самой матки. Женщина ощущает сильный дискомфорт и боль внизу живота. В период между естественными менструациями могут наблюдаться небольшие кровотечения. Эндометрит часто становится причиной бесплодия и выкидышей на ранних сроках.
- Аднексит. Это поражение воспалительными процессами придатков матки. При аднексите отекают маточные трубы. В результате женщине часто ставят диагноз «трубное бесплодие».
Для мужчин так же характерен воспалительный процесс в мочеполовой сфере. У мужчин возникают следующие болезни:
- Уретрит. Эта болезнь мочеиспускательного канала. Мужчина чувствует сильную боль и жжение, которые усиливаются во время мочеиспускания. Болезненность сильно увеличивается при эякуляции.
- Простатит. Эта болезнь предстательной железы. Мужчина ощущает болезненность промежности. Боль нарастает при надавливание на эту зону. Другие симптомы простатита: боль при половом контакте, снижение потенции, отсутствие либидо.
- Орхит. Эта болезнь мужских яичек. Боль пронизывает мошонку и усиливается при надавливании.
- Мужское бесплодие. В результате простатита и сопутствующих заболеваний серьезно страдает качество спермы. Мужчина не может зачать своих детей.
Первоначально нужно показаться специалисту. Выявить микоплазмоз помогут только лабораторные исследования. Для женщин обязателен осмотр гинеколога, так как микоплазмоз ведет за собой серьезные нарушения микрофлоры влагалища и гинекологические заболевания.
На приеме у гинеколога доктор расспросит о симптомах болезни и выслушает жалобы. Его будет интересовать хронические заболевания пациента, наличие в прошлом половых инфекций и состояние здоровья полового партнера. Гинеколог проведет осмотр, на котором осмотрит слизистую влагалища, шейку матки и наружный зев. При микоплазмозе визуально видны слизисто-гнойные выделения, отечность и воспаление слизистой. Возьмет мазок, который сможет подтвердить наличие инфекции.
Мужчина должен показаться врачу-урологу. Доктор также выслушает жалобы, расспросит о сроках их появления и поинтересуется о наличии венерических и урологических инфекций в прошлом. Отвечать нужно правдиво.
Микоплазмоз окончательно подтверждают лабораторные исследования.
Наиболее информативные:
- ПЦР-исследование (исследуют мазок на микоплазму). Метод диагностики обладает высокой точностью. Выявляет очень маленькое количество микробов. Для диагностики и лечения микоплазмоза это исследование основное.
- Серологическое обследование. Здесь исследуют наличие антител к определенному возбудителю. Но с помощью данного обследования невозможно получить информацию о динамике болезни и об активности микроорганизмов.
- Бактериологическое обследование (выявляет половые инфекции). Это исследование проверяет организм на наличие трихомониаза, вагиноза и гонореи. Метод позволяет выявить весь опасный спектр инфекций. На его основе врачу легко назначить полное адекватное лечение.
У мужчин мазок берут из уретры, а у женщины из разных мест: с шейки матки, из влагалища и из мочеиспускательного канала.
Микоплазмоз лечат комплексно. Хороший оздоровительный эффект дают антибиотики. Лечиться следует обоим половым партнерам.
При лечении микоплазмоза очень часто случаются рецидивы. При рецидивах эффективна экстракорпоральная антибактериальная терапия, в процессе которой проводят очищение крови и введение больших доз антибактериальных препаратов.
К антибиотикам часто добавляют противопротозойные и противогрибковые препараты. Они хорошо действуют на одноклеточные микроорганизмы. Так же для лечения микоплазмоза обязательно проводят иммунотерапию и назначают физиотерапевтическое лечение.
Во время вынашивания ребенка организм работает в удвоенном режиме. Поэтому при беременности всегда открываются все больные места. Микоплазмоз приводит к различным осложнениям. У женщин очень часто возникают выкидыши и замирание развитие плода.
Если микоплазма поражает плодные оболочки, женщины часто не донашивают до нужного срока, у них наступают преждевременные роды.
Пострадать от микоплазмоза может и новорожденный ребенок. Он обязательно получит заражение проходя по инфицированным родовым путям. Процент заражения у рожденных девочек, больше чем у мальчиков. Маленькие дети получают заболевания не мочеполового тракта, а бронхо-легочной системы. У ребенка начинает болеть глотка, бронхи, нос и легкие. Течение болезни всегда зависит от состояния иммунитета ребенка. Чем он сильнее, тем легче протекать болезнь. Вылеченный микоплазмоз приводит в прекращению бронхо-легочных заболеваний.
Сама женщина может получить осложнение после родов в виде острого эндометрита.
Если во время беременности был выявлен микоплазмоз, то необходимо срочно провести лечение. Желательно сделать это после того, как пройдет опасный период в 12 недель. В это время происходит закладка органов плода, а сильная лекарственная терапия плохо повлияет на его развитие.
Инфекционный микоплазмоз становится причиной многих гинекологических проблем. У женщин воспалительный процесс затрагивает цервикальный канал, провоцирует появление сальпингита, эндометрита и приводит к болезненности во влагалище.
Когда микоплазмоз протекает в скрытой форме, его наличие трудно выявить. К болезни приходят методом исключения. Скрытая форма всегда провоцирует выкидыши, многоводие, ведет к аномальному развитию защитной плаценты и прочим осложнением. Когда микоплазмоз переходит в хроническую форму, начинается бесплодие.
Дети страдают от частых простудных заболеваний дыхательной системы. Так же у них могут наблюдаться некоторые патологии в урогенитальном тракте. У маленьких девочек поражается влагалище и вульва. А мальчиков мучает воспаленный мочевой пузырь.
При респираторном микоплазмозе ребенок страдает от сухого кашля, который сильно достает его в ночное время. Подобный кашель часто путают с кашлем при коклюше. Он может оставаться сухим в течение целого месяца, а потом постепенно перейти во влажный. В добавок ко влажному кашлю добавляются хрипы в легких. Иногда при подобном микоплазмозе у ребенка можно наблюдать проходящую сыпь.
Инкубационной период пневмонии при микоплазмозе длится от 2 до 6 недель. Болезнь сразу проявляется острым началом. У ребенка начинаются сильные головные боли, мучает постоянная вялость и даже может возникать рвота.
Ребенка сначала начинают мучить боли в суставах, на теле у него проявляется мелкая сыпь и крупные красноватые пятна. При осмотре полости рта можно увидеть увеличенные лимфоузлы.
Мужчины являются носителями инфекции. В их крови довольно часто обнаруживаются антитела к микоплазме. Однако во время стресса и пониженного иммунитета болезнь активируется. Тогда мужчины начинают жаловаться на прозрачные выделения, на ощущения жжения и неприятные боли в паху.
В медицинской практике были случаи, когда микоплазмоза приводила к развитию пилонефрита, артрита и простатита.
Профилактика микоплазмоза сводится к следующему:
- Иметь отношения только с одним половым партнером (сюда же стоит отнести супружескую верность и моногамность).
- Пользоваться барьерным средством защиты, презервативом.
- Проводить плановую диагностику половых инфекций.
- Своевременно лечить обнаруженные половые инфекции.
Микоплазмоз приводит к серьезным заболеваниям. Стоит не опасаться заболевания, если выполнять профилактические мероприятия и своевременно лечить обнаруженную инфекцию.
источник
Какие встречаются осложнения микоплазмоза, чем опасны такие последствия и профилактические меры для предотвращения риска инфицирования?
Микоплазмоз является инфекционным заболеванием с преимущественно половым путем заражения. В наше время распространенность инфекции составляет от 10 до 50% от всего населения (носительство), а уж если заговорили о цифрах, стоит отметить, что почти 50% всех мочеполовых патологий сопровождаются микоплазмозом.
При данной патологии отсутствуют какие-либо специфические симптомы, в основном – это признаки воспалительной реакции половых органов или мочевыводящих путей. Главным основанием для постановки диагноза являются лабораторные данные, но ведь для этого нужна диагностика и посещение врача, с чем у некоторых граждан бывают явные проблемы.
Отсутствие внимания к явной проблеме и несвоевременное обращение к специалисту довольно часто ведет к серьезным последствиям. Итак, какие же бывают осложнения микоплазмоза.
Микоплазма – это инфекция, занимающая промежуточное положение между грибками, бактериями и вирусами. Она является наиболее маленьким организмом из всех существующих в мире.
Приблизительно у 40-80% женщин, не предъявляющих каких-либо жалоб, находят во влагалищном секрете уреаплазму уреалитикум, еще у 20-50% микоплазму хоминис. Это означает, что данный возбудитель является условно-патогенным и может длительно обитать в организме, не вызывая при этом никакого беспокойства (микоплазмоносительство).
Однако при появлении любого провоцирующего фактора (аборт, снижение иммунитета, лучевая терапия и т. д.), инфекция в момент активизируется и вызывает воспалительные процессы.
Всего насчитывается около 200 представителей семейства Mycoplasmataceal, причем, только 16 поселяют человеческий организм, а заболевания вызывают всего 6 видов:
- Pneumonia (способствует острым респираторным заболеваниям, атипичной пневмонии).
- Incognitos (является причиной малоизученной генерализованной инфекции).
- Hominis (вызывает микоплазмоз и бактериальный вагиноз).
- Ureaplasma urealyticum (участвует в развитии уреаплазмоза).
- Genitalium (причина появления женского или мужского урогенитального микоплазмоза).
- Fermentans и Penetrans (есть общие ассоциации с ВИЧ).
В практике чаще встречается микоплазма хоминис и гениталиум. Также возможно сочетанное заражение (коинфекция). Здесь выступают такие заболевания как трихомониаз, гонорея, хламидиоз, генитальный герпес, кандидоз и т. д.
Как мы поняли, микоплазмоз может протекать латентно, или же иметь такие признаки:
- жжение при мочеиспускании;
- прозрачные необильные выделения;
- зуд;
- болевые ощущения в пояснице, а также внизу живота;
- межменструальные кровотечения;
- привычное невынашивание плода.
Микоплазма входит в группу инфекций мочеполовых путей, поэтому часто заболевание осложняется различными воспалительными процессами.
Осложнения микоплазмоза у женщин:
| Название воспалительного заболевания | Симптомы |
| Вагинит (поражение слизистой оболочки влагалища) |
|
| Эндометрит (воспалительный процесс, локализирующийся на внутреннем слое матки – эндометрии) | Начало болезни характеризуется как острое, повышается температура тела до 38-39С, схваткообразные боли в нижней части живота с иррадиацией в крестец. Осложненные ситуации могут сопровождаться тошнотой и рвотой, появлением гнойно-кровянистых выделений |
| Цервистит (поражение шейки матки) | Часто протекает бессимптомно или же со стертой клинической симптоматикой |
| Аднексит (поражение придатков матки) | При остром течении проявляется сильной болезненностью и повышением температуры, при хроническом протекании появляются тупые болевые ощущения |
| Сальпингит (поражение маточной трубы) | Как правило, характерно двухсторонне поражение, при котором наблюдается увеличение температуры тела, боли внизу живота, озноб. При дальнейшем распространении инфекции возможно появление пиосальпинкса (симптомы острого живота) и гидросальпинкса (накопление серозной жидкости в просвете маточных труб) |
| Вульвовагинит (воспалительный процесс, развивающийся на стенках слизистой влагалища и наружных половых органах) | Проявляется скудными серозными выделениями и незначительными явлениями. При осмотре будет заметна небольшая гиперемия гименального кольца и губок уретры, отечность стенок влагалища, на шейке матки – цианоз. Довольно часто микоплазменный вульвагинит протекает бессимптомно |
| Оофорит (воспаление яичников) | При остром течении возможно появление симптомов интоксикации, болезненного мочеиспускания, резких болей при половом контакте, гнойных выделений из влагалища, интенсивных болей внизу живота и маточных кровотечений. При хронической форме женщина заметит нарушение менструального цикла, постоянные скудные выделения, отсутствие беременности при попытках зачать ребенка, ноющие боли во влагалище и внизу живота |
Узнать больше об осложнениях микоплазменной инфекции можно из видео в этой статье.
Наиболее актуальной проблемой является влияние микоплазмы на репродуктивную функцию. Согласно последним результатам научных исследований была доказана взаимосвязь патогенности этой инфекции и бесплодия у женщин. Именно разнообразные воспалительные процессы во всём организме могут приводить к этой проблеме, преждевременным родам, невынашиванию беременности и перинатальным осложнениям у плода.
Женское бесплодие является следствием воспаления в урогенитальном тракте. Чаще всего она развивается в результате аднексита или эндометрита.
Связано это с тем, что при поражении эндометрия матки яйцеклетка, оплодотворенная сперматозоидом, не может закрепиться и в дальнейшем развиваться в воспаленной ткани. При аднексите наблюдается окклюзия просвета, в конечном результате это приводит к тому, что оплодотворенная яйцеклетка не достигает матки, как и сперматозоиды не доходят до яйцеклетки. Поэтому процесс зачатия в этом случае маловероятен.
Чаще всего микоплазма у мужчин встречается в виде носительства, но от развития заболевания никто не застрахован. При наличии предрасполагающих факторов к появлению патологии, симптомы развиваются не раньше, чем через три недели с момента заражения.
Специфичных признаков инфекция не вызывает, но о наличии микоплазмоза может свидетельствовать такая клиническая картина:
- периодические резкие боли и чувство жжения при мочеиспускании;
- стекловидные и прозрачные выделения из уретры;
- тянущие, ноющие болевые ощущения в паховой области, яичках и промежности;
- отек и покраснение губок уретры.
Наиболее конкретная симптоматика зависит от определенного органа, пораженного инфекций. Данная болезнь может поражать дыхательную и мочеполовую систему. Эта патология часто приводит к осложнениям в виде сепсиса, пиелонефрита, простатита, уретрита и многого другого.
В сочетании с иными половыми инфекциями или же в самостоятельном проявлении микоплазмоз нередко является причиной таких осложнений:
- простатит (воспаление предстательной железы);
- орхит (воспаление обоих или одного яичка);
- везикулит (воспаление семенных пузырьков);
- баланопостит (воспаление головки пениса и крайней плоти);
- орхоэпидимит (воспаление органов мошонки).
Внимание: приблизительно 15% мужчин является носителями инфекции, а вот у их половых партнерш очень часто возникает молочница от микоплазмоза, даже если производится регулярное лечение заболевания при помощи рекомендаций хорошего гинеколога.
При длительном воспалительном процессе, поражающим мужскую простату и яички, половой контакт становится затруднительным, либо полностью невозможным. Связано это с частичной, а затем и с полной потерей чувствительности интимной зоны.
Вначале мужчина перестает остро ощущать приятные моменты от секса и эрекции, а затем и полностью их утрачивает. Так начинается половая дисфункция.
Мужское бесплодие, в первую очередь, связано с поражением простаты и яичек. Это приводит к качественным и количественным нарушениям состава спермы, т. к. микоплазмы, прикрепленные к сперматозоидам, просто парализуют их и не позволяют достаточно быстро двигаться.
Если вы долго не будете обращать внимание на подобную проблему, ситуация в организме может только осложниться, и цена такого поведения – отсутствие возможности зачать ребенка. При своевременной диагностике и грамотном лечении есть шанс стать счастливыми родителями. Касается это не только мужчин, но и женщин.
Это заболевание особенно опасно во время беременности, т. к. инфекция приводит к тяжелым последствиям и для малыша, и для матери.
Каждая беременная должна сдать анализы на микоплазмоз, если у неё присутствуют:
- симптомы хронических урогенитальных инфекций;
- наличие в анамнезе самопроизвольных выкидышей, замершей беременности, мертворождения и искусственных родов.
Около 25% беременных женщин являются носителями микоплазм. В большинстве случаев околоплодные воды и плацента выполняют барьерную функцию, но во время родов, при повреждении амниотического пузыря или при наличии отягощающих факторов (сочетание с другими инфекциями, а особенно с уреаплазмой, массивное поражение органов, снижение иммунитета и т. д.) могут возникать следующие последствия:
- Замерзшая беременность. Связано это с воспалением в полости матки и, как следствие, остановкой развития эмбриона. В дальнейшем могут возникать более тяжелые осложнения на этом фоне.
- Самопроизвольный аборт. Урогенитальная инфекция может нарушать протекание беременности и провоцировать выкидыш.
- Многоводие. Это распространенный признак наличия внутриутробной инфекции.
- Преждевременные роды. На более поздних сроках беременности микоплазма может повредить околоплодные оболочки и вызвать раннее начало родового процесса.
- Поражение мочевыводящей системы. При уретрите, цистите и других воспалительных заболеваниях ухудшается состояние женщины, а это может потенциально навредить ребенку.
Чаще всего заражение ребенка микоплазмой происходит во время прохождения его по родовым путям. В таком случае развивается респираторный вид заболевания с поражением носовых пазух, бронхов, гортани и легких.
К тому же воспаление может распространиться и на конъюнктиву глаза. При рождении девочки существует большая вероятность распространения микоплазмы на ее половые органы.
В редких случаях воспалительный процесс при беременности может привести к появлению внутриутробной инфекции. При этом будет наблюдаться нарушение внутриутробного развития малыша, что в дальнейшем сказывается на возможных уродствах и патологиях, генерализованных или локальных инфекционных поражениях и врождённых заболеваниях.
Внимание: лучше всего сдать анализы на наличие микоплазмы еще до беременности во время планирования малыша, чтобы исключить риск развития серьезных осложнений.
Дети наиболее подвержены развитию микоплазмоза дыхательных путей. Первым признаком заболевания станет ощутимая головная боль, появление общей слабости.
Около недели может наблюдаться повышенная температура, затем у ребенка начнется кашель и могут появиться признаки трахеита, фарингита или бронхита.
Наличие микоплазмы в крови ребенка может проявляться и другими нарушениями:
- увеличение печени;
- поражения нервной системы;
- повышенный метеоризм;
- конъюнктивит;
- сепсис.
У новорожденных в первые дни эта инфекция становится причиной пневмонии, поражения почек, менингита. В настоящее время не существует особой профилактики микоплазмоза у детей, как и вакцинации, поэтому в данном случае только своевременное лечение может спасти малыша от летального исхода, который также возможен.
У представителей обоих полов могут возникнуть такие виды осложнений:
- пиелонефрит (воспаление почек);
- цистит (воспаление в мочевом пузыре);
- артрит при микоплазмозе (воспаление суставов);
- уретрит (воспаление в мочеиспускательном канале);
- энцефалит (воспаление участков головного мозга);
- бронхоэкстазы (необратимое патологическое расширение бронхов);
- пневмосклероз (замещение тканей легких на соединительную).
Внимание: при отсутствии лечения или неграмотном подходе к терапии возможно генерализованное поражение, при котором в процесс заболевания включаются почти все системы и органы человека.
Наилучшей профилактикой является устранение или снижение риска получить инфекцию.
Итак, существует следующая инструкция правильного поведения:
- исключить беспорядочные и случайные половые связи;
- не пользоваться посторонними полотенцами, предметами личной гигиены, мочалками, нижним бельем;
- следить за своим здоровьем (избегать переохлаждения, вовремя устранять сопутствующие заболевания и т. д.);
- применять в практике барьерные методы контрацепции в виде презерватива во время полового контакта;
- соблюдать рекомендованные правила личной гигиены;
- регулярно один раз в год сдавать анализы на наличие ИППП, причем, обследование должны проходить оба половых партнера;
- при появлении настораживающей клинической картины после незащищенного сексуального контакта, нужно тут же обратиться к специалисту, чтобы врач провел необходимую диагностику;
- регулярно (1-2 раза в год) посещать таких врачей, как гинеколог и уролог для профилактического осмотра.
Выше мы рассмотрели некоторые виды осложнений, т. е. то, к чему может привести микоплазмоз. Наиболее лучшим вариантом является соблюдение профилактических действий, а уж если заражения имеется, лучше не тянуть с симптомами и тут же обратиться к врачу.
Стоит отметить, что у человека нет устойчивого иммунитета к микоплазмам, поэтому они склонны к рецидивам. Лучше всего пройти полный курс терапии обоих половых партнеров и сдать повторный анализ. Только при отрицательном результате можно возвращаться к полноценной сексуальной жизни.
Здравствуйте, очень долгое время с мужем не могли зачать ребенка. Решили посетить центр планирования детей, сдать анализы и пройти диагностику. Так вот в ходе всех этих событий обнаружился урогенитальный микоплазмоз, у меня же анализы ничего не показали.
Он прошел курс лечения (повторные анализы показали отрицательный результат), мне для профилактики ничего назначено не было. Меня немного напрягает этот факт, какие лекарства вы могли бы посоветовать для профилактики? Хотелось бы быть уже точно уверенной.
Здравствуйте, если ваши результаты отрицательные, пить какие-либо препараты не рекомендуется. Для собственного успокоения рекомендую сдать повторные анализы.
Здравствуйте, у меня дома имеются кошки, слышала, что микоплазмоз может поражать и домашних животных. Что если наши кошки инфицированы микоплазмами? Опасно ли это для меня и моих родных?
Здравствуйте, на сегодняшний день считается, что микоплазмоз у кошек и других видов животных не опасен для человека. Но не стоит исключать быструю мутацию инфекции и его высокую приспосабливаемость, поэтому рекомендуем обратиться к хорошему ветеринару и сдать анализы, а также обязательно мыть руки после любых контактов с животными.
источник
Казалось бы, какое влияние уреаплазмы на суставы может быть в принципе? Ведь уреаплазама — это патогенный возбудитель инфекционного заболевания мочеполовой системы. Однако именно этот микроорганизм способен вызвать реактивный артрит, настолько сложной формы, что человек становится инвалидом за довольно короткий отрезок времени.
Реактивный артрит, вызванный уреаплазмой является аутоиммунным заболеванием. То есть сами бактерии в суставную сумку не попадают, оно и понятно, ведь они никак не связаны с мочеполовой системой. Что же тогда происходит? Дело в том, что антитела, вырабатываемые иммунной системой человека для борьбы с уреаплазмой и некоторыми другими возбудителями инфекции в мочеполовой системе, в какой-то момент начинают атаковать ткани синовиальной мембраны. То есть происходит сбой в иммунной системе, и организм начинает бороться с собственными тканями в суставах.
Данному виду реактивного артрита более всего подвержены мужчины, их 80%, женщины болеют намного реже — 20%. Это вызвано тем, что женский организм более стоек ко многим инфекциям мочеполовой системы.

- Предрасположенность к заболеванию, переданная от родителей на генетическом уровне.
- Инфекционные процессы в мочеполовой системе, в желудочно-кишечном тракте или в носоглотке.
- Инфекции, возбудителями которых стали хламидии, шигелла, сальмонелла, иерсиния.
Разобраться с точной причиной заболевания поможет врач-ревматолог.
Реактивный артрит, вызванный урогенитальным уреоплазмозом, делится на несколько видов:
-
Синдром Рейтера — урогенный реактивный артрит. От других видов артрита его отличает наличие постоянных симптомов — воспалительный процесс в мочеполовой системе, в суставах и в глазах.
- Энтеропатический реактивный артрит, возникший на фоне инфекции в тонком или толстом кишечнике.
- Остальные виды артритов, причиной которых стали очаги хронической инфекции различной локализации.
У артрита есть свой инкубационный период. Зависит он от состояния иммунной системы организма и может составлять от 3 до 45 дней.
Симптомы урогенного реактивного артрита имеют несколько форм. В первую очередь рассматриваются признаки заболевания, проявляющиеся в суставах:
- В основном болезнь касается суставов нижних конечностей. Это колени, голеностоп.
-
Обычно поражение касается только 2 (максимум 3) суставов. При этом симметрии не наблюдается, то есть может болеть правое колено и левый голеностоп.
- Боли в суставах при уреаплазмозе сначала возникают в голеностопе, затем поднимаются к коленям.
- Боль присутствует как при движении, так и в состоянии покоя (даже во сне). При этом изменение положения конечности не приносит облегчения.
- Кожный покров над больным суставом изменяет свой цвет, она может быть красной или синей.
- Возникает сопровождающийся болями отек мягких тканей вокруг суставов. Если отек коснулся пальца, то он отекает полностью.
- Локально повышается температура кожи над пораженным суставом.
- В редких случаях болезнь вызывает осложнения на крестцово-подвздошной кости. Боль, как правило, возникает после ночного сна.
- Боль распространяется вокруг пораженного сустава, охватывая сухожилия.

- боль и резь при мочеиспускании;
- постоянное ощущение заполненности мочевого пузыря и сильные позывы к мочеиспусканию, даже если оно было несколько минут назад;
- мягкие ткани вокруг уретры краснеют и отекают;
- из уретры выделяется слизь прозрачного или желтого цвета;
- при надавливании на головку члена возникает резкая боль в уретре.
При воспалении могут возникнуть и другие симптомы:
- быстрая усталость;
- человек стремительно теряет вес;
- периодически поднимается температура тела;
- пропадает аппетит.
В первую очередь проводится внешний осмотр, при котором определяется степень отечности мягких тканей над пораженным суставом, наличие температуры и покраснений кожи. Оценивается сила болевых ощущений. Лабораторный анализ крови показывает уровень СОЭ и лейкоцитов в организме больного.
Также оценивается уровень эритроцитов и гемоглобина. Все это позволяет определить наличие и силу воспалительного процесса. В соскобах из уретры и анального отверстия определяются возбудители инфекции, хламидии, сальмонеллы и другие патогенные микроорганизмы.
Проводится анализ антител к возбудителям инфекции, собственно, они и становятся причиной артрита. Рентгеновское исследование суставов позволяет оценить степень поражающей силы.
Так как воспаление в мочеполовой системе влияет на развитие реактивного артрита, лечение обязательно направлено на его устранение. Для этого больному назначается курс антибиотиков направленного действия — то есть борющегося с выявленной бактерией, вызвавшей воспалительный процесс.
Уреаплазма и суставы лечатся одновременно, поэтому для суставов также назначается противовоспалительное средство нестероидного состава. Иммунная система больного также корректируется генно-инженерными препаратами.
Если заболевание оставить без лечения, то оно может привести к полному параличу суставов и позвоночника человека, но при правильной терапии, как правило, наступает полное выздоровление. Редко когда возникают рецидивы заболевания. И последнее: проходить лечение необходимо не только человеку с явным заболеванием, но и его постоянному половому партнеру, даже если у него пока не наблюдается никаких симптомов патологии.
Ureaplasma parvum (уреаплазма парвум) является инфекцией, передаваемой при незащищенном половом контакте. Поэтому для того чтобы она не попала в ваш организм, следует придерживаться всего одного правила — не следует вступать в половой контакт с малознакомым человеком. Заболевание, которое можно при этом получить, может быть не просто опасным, но и смертельным.
источник
Полное собрание и описание: при уреаплазмоз могут болеть почки и другая информация для лечения человека.
Уреаплазмоз — воспалительное заболевание мочеполовой системы, возбудителем которого является одноклеточный микроорганизм Ureaplasma urealyticum. Бактерия уреаплазма относится к внутриклеточным микробам, не имеет собственной оболочки и ДНК. Наличие уреаплазмы диагностируется у 70% сексуально активных людей.
Уреаплазма считается условно-патогенным микроорганизмом, поскольку может быть частью нормальной флоры влагалища. Данный возбудитель приводит к воспалительным заболеваниям мочеполовых органов только при наличии определенных условий или в сочетании с другими условно – патогенными микроорганизмами. Часто при хронических формах кольпита, аднексита, при гонорее и трихомониазе выявляется наличие уреаплазмы.
Под уреаплазмозом подразумевается воспалительный процесс в мочеполовой системе, при котором выявлена уреаплазма и не обнаружен никакой другой возбудитель инфекции. Уреаплазмоз — заболевание, склонное к хроническому течению.
Ранее уреаплазмы относили к разновидности микоплазм, однако из-за их способности расщеплять мочевину уреаплазмы были выведены в отдельный род.
Сочетание уреаплазмоза и микоплазмоза встречается очень часто во врачебной практике. Возбудители данных заболеваний занимают промежуточное положение между бактериями и вирусами.
Непосредственной причиной возникновения уреаплазмоза становится попадание в организм бактерии уреаплазмы, которая очень быстро проникает внутрь клеток, в эпителий или лейкоциты и может сохраняться и размножаться в клетках организма в течение неограниченного времени.
Самым распространенным способом инфицирования является передача уреаплазмы половым путем. Примерно 20-40% инфицированных являются лишь носителями данного вируса и не ощущают никаких симптомов самого заболевания, пока иммунитет держит популяцию уреаплазм под контролем.
Также существует вероятность передачи инфекции во время беременности или родов от матери к ребенку через околоплодные воды или при прохождении им родовых путей.
Иногда у детей (как правило, у мальчиков), зараженных во время родов, со временем происходит самоизлечение от уреаплазмы.
Факторы риска заражения уреплазмозом:
- Половая жизнь, начатая в раннем возрасте;
- Частая смена половых партнеров;
- Возраст до 30 лет;
- Наличие сопутствующих половых инфекций и гинекологических заболеваний.
- Факторы, провоцирующие размножение инфекции, присутствующей в организме:
- Прием антибиотиков;
- Изменения гормонального фона вследствие менструаций, родов, абортов, приема гормональных препаратов;
- Манипуляции с мочеполовой системой: установление внутриматочной спирали, прижигание эрозии; катетеризация, цистоскопия, цистография;
- Частая смена половых партнеров;
- Любые состояния, приводящие к ослаблению иммунитета: хронические стрессы, радиоактивное облучение, частые простуды и т. д.
Длительное время уреаплазмоз может протекать бессимптомно, его инкубационный период составляет 2-4 недели. Отсутствие симптомов может привести к переходу заболевания в хроническую форму и довольно серьезным последствиям для здоровья.
Установлено, что уреаплазмоз не имеет строго специфических симптомов – его основным проявлением являются воспалительные процессы мочеполовой системы.
- Выделения из влагалища прозрачного цвета;
- Вуд и раздражение слизистой влагалища;
- Боль и рези внизу живота;
- Чувствительность половых органов к воде;
- Реже — частое и болезненное мочеиспускание;
- Повышение температуры;
- Общее недомогание.
Часто уреаплазмоз случайно выявляется во время обследования женщины при бесплодии, при подготовке к беременности или в период беременности; при сдаче анализов на наличие других инфекций, таких, как гонорея, трихомониаз, хламидиоз и т. д. При росте инфекции симптомы уреаплазмоза обостряются, могут стать причиной появления эрозии шейки матки.
Отсутствие своевременного лечения уреаплазмоза может привести к развитию следующих заболеваний и состояний:
- кольпит (воспаление слизистой влагалища);
- цервицит (воспаление шейки матки);
- эндометрит (воспаление стенок матки);
- аднексит;
- цистит;
- пиелонефрит;
- болезненность при половом акте;
- спаечные процессы в маточных трубах, которые могут стать причиной бесплодия или спровоцировать внематочную беременность;
- выкидыши, преждевременные роды
- воспаление суставов;
- образование камней в почках и мочевом пузыре.
Уреаплазма может быть признана единственным источником заболевания и подлежит обязательному лечению в следующих ситуациях:
- если в мочеполовой системе обнаруживается воспалительный острый или хронический процесс, а при микробиологическом и иммунологическом исследовании не обнаруживаются другие патогенные микроорганизмы, кроме уреаплазмы;
- женщина долго и безуспешно лечится от бесплодия и других патологий не обнаружено;
- женщина проходит плановое обследование при подготовке к беременности – курс лечения может быть назначен в профилактических целях.
При активизации инфекции у женщин часто развивается уретральный синдром, проявлениями которого становятся симптомы, характерные для острого цистита (геморрагическая форма заболевания).
- Скудные выделения мутного цвета из мочеиспускательного канала, без запаха, которые то появляются, то исчезают;
- Ощущение зуда и жжения при мочеиспускании, умеренная болезненность процесса мочеиспускания (вялотекущий уретрит);
- Общее слабое недомогание.
Со временем уреаплазмоз у мужчин проявляется в виде воспалительного процесса в придатках яичек, семенных пузырьках (везикулит) и предстательной железе (простатит), возникают боли внизу живота, в области мошонки, постепенно снижается потенция.
Серьезным последствием уреаплазмоза является астеноспермия — один из видов мужского бесплодия. Бактерии уреаплазмы влияют на сперматозоиды, паразитируя на них, снижая степень их подвижности и жизнеспособность. Хроническая затяжная инфекция может со временем привести к стриктуре уретры (сужению мочеиспускательного канала).
Согласно исследованиям, 70% процентов людей, у которых была диагностирована уреаплазма, не испытывают никаких проблем. У некоторых клинические признаки уреаплазмоза периодически возникают и самостоятельно проходят в течение длительного времени.
Спровоцировать обострение уреаплазмоза могут:
- высокие физические и нервно-психические, эмоциональные нагрузки;
- стрессовые ситуации;
- переохлаждение;
- употребление алкоголя в больших количествах.
Диагностирование уреаплазмоза довольно затруднительно, поскольку, как было сказано выше, само наличие микроорганизма уреаплазмы в мочеполовой системе может быть вариантом нормы и не свидетельствует о заболевании уреаплазмозом.
Поводом для постановки диагноза уреаплазмоз является не само наличие уреаплазм в организме, а величина их популяции. Диагноз ставится, когда довольно большая, по данным анализов, концентрация уреаплазм сочетается с выраженной симптоматикой заболевания (воспалением).
При диагностике используется комплексный подход, включающий следующие методы:
- Культуральное (бактериологическое) исследование мазка: позволяет отделить уреаплазму от микоплазмы и определить уровень чувствительности микроорганизма к антибиотикам;
- РИФ и ИФА (выявление антигенов для микроорганизмов);
- ДНК-диагностика;
- Серологическое исследование (в случаях бесплодия и других осложнений).
Лечение уреаплазмоза должно быть направлено, в первую очередь, на устранение условий, благоприятствующих размножению уреаплазмы. Это укрепление иммунитета и воздействие на самого возбудителя.
Уреаплазмоз лечится с помощью антибиотиков. Курс лечения назначается врачом в индивидуальном порядке, на основе данных бактериального посева о чувствительности уреаплазмы к тому или иному препарату. Уреаплазмы не реагируют на пенициллин, поэтому лечение базируется на препаратах тетрациклинового ряда.
Достаточно эффективным является Офлоксацин, отличающийся широким спектром действия, высокой бактерицидной активностью, быстрым всасыванием и низкой токсичностью.
Уреаплазмоз, или микоплазмоз – заболевание, которое передается исключительно половым путем. Специфическим возбудителем является группа бактерий, под общим названием Mycoplasmataceae .
В данном случае подразумевается генитальный уреаплазмоз.
В настоящее время семейство Mycoplasmataceae разделяется на род Микоплазма (около 100 видов) и род Уреаплазма (3 вида). Человек может быть носителем только некоторых видов. Болезнетворными свойствами обладают следующие бактерии: M. genitalium, M. fermentans, M. hominis, M. pneumonie, Ureaplasma urealyticum.
Профилактика уреаплазмоза заключается в прохождении периодических медицинских осмотров, защищенных половых контактах и избегании случайных половых связей, распущенного полового поведения.
Уреаплазмоз – это второе, не совсем корректное название болезни, но более популярное, которое появилось благодаря тому, что ряд представителей данного семейства бактерий используют в качестве энергетического субстрата для своей жизнедеятельности мочевину, расщепляя ее (уролиз).
Возбудитель уреаплазмоза – это мельчайшая бактерия, которая занимает промежуточное положение между одноклеточными организмами и вирусами. Сходство с вирусами достигается благодаря отсутствию полноценной клеточной оболочки (есть лишь трехслойная клеточная стенка), малыми размерами и малым количеством генетического материала. С одноклеточными ее роднит наличие ядра, некоторые клеточные органеллы.
Особенностью уреаплазм является их способность проникать в клетку и там размножаться. Благодаря этому бактерии практически не достижимы для воздействия со стороны иммунной системы и большинства современных антибактериальных препаратов.
| Особого внимание требует планирование беременности при уреаплазмозе |
С другой стороны, многие исследователи не относят уреаплазму к обязательным болезнетворным бактериям. Представители данного вида могут многие годы находиться в мочевыводящих путях человека, не вызывая никаких симптомов. Специалисты сходятся на том, что способность уреаплазмы вызывать заболевание во многом зависит от состояния иммунной системы и наличия сопутствующих заболеваний у конкретного человека.
Уреаплазмоз: пути передачи и способы заражения
Путь передачи заболевания преимущественно половой. Уреаплазмы у женщин обнаруживаются в секрете влагалища, цервикального канала, уретре; у мужчин – в секрете простаты, семенных пузырьков, собственно в сперме и клетках мочевыводящего тракта. Передача происходит при незащищенном половом акте, в том числе и при нетрадиционных видах секса.
Уреаплазмоз имеет и другие способы заражения: через родовые пути при рождении ребенка или инфицирование плода во время беременности через плаценту. В таких случаях уреаплазма обнаруживается в ротовой полости, носоглотке, конъюнктиве ребенка.
Уреаплазмоз: симптомы и лечение
Если заражение произошло, первые признаки заболевания могут возникнуть как через 4-5 дней, так и через 30-35. В среднем, уреаплазмоз имеет инкубационный период около 20-24 дней. Все это время бактерии активно размножаются и выделяются наружу, человек становится переносчиком заболевания.
Первые симптомы – это признаки воспаления слизистой уретры:
- невыраженное болезненное мочеиспускание, усиливающееся в начале или в конце;
- жжение, скудные выделения из мочеиспускательного канала слизисто-прозрачного цвета, которые в большинстве случаев не имеют запаха.
Уреаплазмоз как мочеполовая инфекция начинается с ангины, если заражение произошло во время орального секса. В 50% случаев признаки заболевания стерты и остаются не замечены человеком. Если в течение месяца лечение не проводилось, процесс становится хроническим, и симптомы могут пройти. В таких случаях женщин может подтолкнуть на обследование лишь безуспешное лечение молочницы или неспецифического кольпита, обостряющихся при уреаплазмозе.
Прогрессирование заболевания, вызванного уреаплазмой, происходит в условиях, когда иммунитет человека ослабевает: после простудных заболеваний, приема антибиотиков, переохлаждения, стрессов.
В это время уреаплазма начинает проникать в предстательную железу (возникает вялотекущий простатит), семенные пузырьки и яички (вызывает орхит) у мужчин. Опасность состоит в том, что, кроме воспаления перечисленных органов, уреаплазма способна непосредственно повреждать половые клетки и нарушать процессы их созревания.
У женщин бактерия проникает в стенку влагалища (с развитием кольпита), шейку матки (цервицит) и во внутреннюю оболочку матки (эндометрит), реже – в стенку мочевого пузыря (с развитием острого и хронического цистита) с последующим восходящим поражением почек (пиелонефрит), нередко провоцируя возникновение сильных болей внизу живота. Именно поэтому наиболее грозное последствие заболевания – вторичное бесплодие у женщин и мужчин. Довольно часто невозможность забеременеть – единственная причина для обследования на уреаплазму.
Диагностика уреаплазмоза не представляет большой трудности. Однако интерпретация полученных результатов требует от врача не только факта обнаружения уреаплазм, но и наличия клинической картины и жалоб у пациента.
| Обязательным исследованием при подозрении на уреаплазмоз является ПЦР-диагностика |
В настоящее время наиболее точным методом обнаружения является культуральный метод (нанесение биологического материала – соскоба, мочи, секрета предстательной железы, сперма, мокроты, синовиальной жидкости на питательные среды). В данном случае можно не только точно установить факт заражения, но и определить количество бактерий в 1 мл материала. Метод затратный и требует времени.
Наиболее распространенным методом является ПЦР-диагностика. Благодаря этому методу определяется наличие генетического материала бактерии в исследуемых биологических материалах.
Следует отметить, что если в анализе обнаружена уреаплазма, бить тревогу еще рано. Обнаружение U.urealyticum может считаться признаком заболевания, в то же время наличие U. Рarvum требует определения их количества (более чем 104в мл) и тщательного медицинского осмотра.
Лечение уреаплазмоза необходимо в 2 случаях:
- Выявленное количество возбудителей не соответствует норме.
- Планирование беременности при наличии уреаплазмы.
Курс терапии проходят оба партнера. Лечение этого заболевания – актуальная проблема современной медицины. В силу того, что бактерия является внутриклеточным паразитом, проводится комплексная терапия иммуномодуляторами и различными местными препаратами в сочетании с ограниченным количеством антибиотиков: группы тетрациклина (например, «Доксициклин»), фторхинолонов (например, «Офлоксацин»), макролидов («Азитромицин»). При беременности терапевтические возможности еще более ограничены.
Во время лечения следует отказаться от половой жизни или обязательно использовать презерватив. Необходимо соблюдать диету (исключить острое, соленое, жаренное, пряности, алкоголь).
Контрольные анализы проводят через неделю и первый, второй месяц после лечения (у женщин перед очередными месячными). Если все анализы отрицательны – цель лечения достигнута. Если хотя бы в одном анализе ответ положительный, необходимы повторные курсы терапии.
Течение уреаплазмоза чаще всего бессимптомно или обладает незначительной клинической картиной, на которую почти не обращают внимание. В этих случаях болезнь проявляется поздно, в хронической форме, признаки уреаплазмоза периодически появляются и угасают в зависимости от защитных сил организма. Однако, при развитии микст-инфекции (сочетание хламидии, гарднерелл, гонококка и др. с уреаплазмой) симптомы заболевания становятся выраженными, а течение приобретает бурный характер.
Первым и единственным признаком развития уреаплазмоза у мужчин чаще всего может быть жжение, боли в уретре во время мочеиспускания. Иногда может насторожить резкое воспаление губок уретры, которые становятся ярко-красными – но эти признаки не постоянен. Однако, в отличие от поражение гонококком, картина уретрита (воспаление уретры) смазано и не выражено. Могут наблюдаться небольшое расстройство мочеиспускания (чувство неполного опороженения мочевого пузыря, ложные позывы в туалет). Эти симптомы быстро проходят, и уреаплазмоз переходит в хроническое течение. При дальнейшем прогрессировании заболевания, которое может произойти в течение полугода, когда в воспалительный процесс вовлекается простата, семенные пузырьки и яички, на первый план выходят симптомы простатита, орхита и воспаления придатка яичка. В таких случаях уреаплазмоз проявляется у мужчины периодически возникающими, «летучими» болями в яичках, паху или тянущими болями в низу живота, постоянной необходимости ночных посещений туалета. Появляются проблемы в сексуальной сфере: быстрая эякуляция, разжижение спермы и т.д. может становиться причиной обращений мужчин к соответствующим специалистам. Но, при детальном обследовании, грубые структурные проявления заболеваний не обнаруживаются, и списывают проблемы на психику. При поражении яичек, на первый план может выйти длительные и безуспешные попытки завести ребёнка. Уреаплазма обладает способностью непосредственно повреждать половые клетки, нарушать подвижность сперматозоидов.
У женщин, кроме развития уретрита, возможные развитие невыраженного воспаления влагалища с характерным зудом. Выделения при уреаплазмозе скудны по количеству и не имеют специфического запаха, прозрачны или имеют цвет молочной сыворотки. Чаще всего инфекция поднимается выше, поражая матку и маточные трубы, яичники, вызывая хроническое малосимптомное воспаление с частыми обострениями, болями в конце и середине менструаций. Уреаплазма обладает поражающим действием и на женские половые клетки, нарушая процессы её созревания, прохождения по маточным трубам и препятствуя оплодотворению.
Подводя итог, следует отметить, что уреаплазмоз не имеет каких-то специфических симптомов, которые могут сразу и непосредственно определить заболевание. Заболевание в большинстве случаев протекает скрыто, длительно, малосимптомно.
Читайте также про “Урогенитальный уреаплазмоз”.
В силу того, что возбудитель может паразитировать как вне, так внутри клетки, а инфекция в большинстве случаев хронизируется, заболевание имеет невыраженное малосимптомное течение. В большинстве случаев последствия уреаплазмозма становятся основной причиной для обращения к врачу.
Из общих (характерных как для мужчин, так и для женщин) осложнений выделяют:
- вторичное бесплодие (развивается в результате длительного воспаления и нарушения проходимости протоков как в яичках, придатках яичка, семявыводящих протоках у мужчин, так и в маточных трубах, шейки матки у женщин). Непроходимость может быть диагностирована как осложнение после уреаплазмоза, подвергнутого адекватному лечению.
- хронический уретрит (воспаление уретры), цистит (воспаление мочевого пузыря);
- восходящий пиелонефрит (инфекция поднимается по мочевыводящему тракту, поражая почки);
- нарушение в сексуальной сфере (у мужчин – преждевременная эякуляция (семяизвержение), нарушение эрекции; у женщин – вагиноз (болезненное состояние, при котором половой акт сопровождается болями), нарушения менструального цикла;
Отдельно выделяют такие последствия уреаплазмоза, как поражение яичек (орхит) и придатка яичка (эпидидимит) – у мужчин. У женщин – развитие хронического аднексита (воспаления придатков яичка) и оворита (собственно воспаления яичников).
К тому же, в силу малых размеров и способности к внутриклеточному паразитизму – уреаплазма непосредственно повреждает сперматозоиды (нарушает структуру, подвижность, увеличивает количество их патологических форм) и половые клетки женщины (повреждает структуру яйцеклетки, её мембрану), что в итоге нарушает или делает невозможным процесс зачатия ребёнка.
Читайте также про урогенитальный уреаплазмоз и выделения из мочеиспускательного канала и народные способы лечения мужских болезней, в том числе уретрита.
По современным представлениям эта тема является очень актуальной. Выделение уреаплазмы как самостоятельного вида произошло в 1954г., когда была установлена её связь с невынашиванием ребёнка и тяжёлой патологией лёгких у новорождённых. Однако современные исследования не могут с полной уверенностью подтвердить данный факт.
В настоящее время, уреаплазма является условно-болезнетворной бактерией, которая широко распространена и только при определённых условиях реализует свои патогенные свойства. Уставлено, что частота осложнений беременности по причине уреаплазмоза происходит при нарушении иммунитета и/или массивной колонизации уреаплазмой урогенитального тракта (содержание бактерий
у 70% женщин он есть но спит
Уреаплазмы — это условно-патогенные микроорганизмы, которые могут стать причиной воспалительного процесса в мочеполовых органах. Такой процесс могут вызвать уреаплазмы, если они будут пребывать в организме женщин в избыточном количестве. Однако, уреаплазмы не всегда необходимо лечить. Их наличие в небольшом количестве не составляет никакой угрозы для женщин. Человек может быть носителей уреаплазмы, и при этом не заболеть уреаплазмозом. Только лишь при благоприятных для развития заболевания факторов, может возникнуть уреаплазмоз.
Вследствие таких факторов, количество уреаплазмы в организме женщин увеличивается, и из-за этого возникает воспаление мочеполовых органов.
Уреаплазмы передаются половым путём, поэтому половые партнёры больныхуреаплазмозом женщин, рискуют заразиться, если не будут использовать средства защиты при половом акте.Также, инфекция передаётся внутриутробно (от матери к ребёнку). При снижении иммунной системы у женщин, увеличиваются шансы заболеть уреаплазмозом. Ещё имеется большая вероятность возникновения уреаплазмоза, как осложнения при обострении мочеполовых болезней (вагинит, кандидоз и др.). Также, наличие половых инфекций (гонорея, трихомониаз и др.) может спровоцировать уреаплазмоз.
Множество женщин на сегодняшний день отмечают, что в период заболевания не ощущали никаких симптомов. Достаточно долгое время избыточное количество уреаплазмы в организме женщин могут не проявлять себя. Это может происходить по причине сильного иммунитета. Если же иммунитет человека ослаблен, то симптомы обязательно проявятся. Признаки большого количества уреаплазмы в организме женщин весьма схожи с признаками других мочеполовых заболеваний.
1. При воспалительном процессе в организме выделения из влагалища приобретают желтый или зеленоватый цвет, возникает резкий неприятный запах. В норме выделения должны быть прозрачными и не иметь запаха.
2. Боли в нижней части живота и рези свидетельствуют о воспалительном процессе.
3. При заражении уреаплазмами вследствие орально-генитального контакта, может возникнуть ангина.
4. Мочеиспускание становится частым и болезненным, ощущаются боль и рези при опорожнении мочевого пузыря.
5. Возникает боль при половом акте и после него.Даже если уреаплазмоз не проявляется никакими симптомами, то лечение необходимо в любом случае. При этом не стоит полагаться на народные средства, это может усугубить ситуацию. К тому же, вышеописанные симптомы могут быть признаком множества заболеваний, которые намного опаснее уреаплазмоза. Лечение назначает врач, и в это лечение обязательно входят антибактериальные препараты, а также антибиотики. Препараты назначаются индивидуально, согласно результатам обследования пациента, и в соответствии индивидуальных особенностей его организма.
Своевременное и правильное лечение заболевания поможет избежать перехода уреаплазмоза в хроническую форму. При проибретении хронической формы уреаплазмоза, женщина будет испытывать дискомфорт регулярно при обострениях заболевания, которое наступает при любом располагающем к этому факторе (простуда, тяжелый физический труд, стрессы и прочее). Когда при обострении лечение будет пройдено, наступит ремиссия (затишье), а через время снова обострение.
Кроме того, уреаплазмом может стать причиной ряда негативных последствий: мочекаменная болезнь, пиелонефрит, цистит, кольпит и артрит. Также, уреаплазмоз может спровоцировать бесплодие. Если же заболевание возникло во время беременности, вероятность выкидыша становится велика. Лечение проводят и при беременности, но схема лечения несколько меняется: используются более щадящие препараты, нежели в классическом варианте лечения.
Лечение данного заболевания
Лечение осуществляет уролог.
Схема лечения примерно такова: назначаются антибактериальные препараты, антибиотики (назначаются индивидуально), вагинальные свечи, назначается процедура спринцевания. Схема приёма лекарств для каждого пациента и отдельного случая назначается также индивидуально.
В период лечения не следует вступать в половой акт, особенно без презервативов. Рекомендуется на период лечения вовсе воздержаться от половых отношений. Параллельно должен пройти курс лечения половой партнёр. Кроме того, нужно соблюдать диету, исключая приём раздражающей пищи (соления, копчёности, сладости, острые блюда). Также, необходимо полностью исключить употребления алкоголя, так как при его взаимодействии с препаратами, курс лечения будет неэффективным. Как правило, курс лечения составляет около двух недель, после чего необходимо повторно сдать анализы.
Профилактика данного заболевания заключается в использовании средств защиты при половом акте и своевременном лечении.
Уреаплазмоз определяют как инфекционно-воспалительное заболевание органов мочеполовой системы, которое передаётся преимущественно половым путём и вызвано микроорганизмом Ureaplasma urealyticum, либо Ureaplasma parvum.
В организме человека эти бактерии первично поражают уретру у мужчин и влагалище у женщин. Уреаплазмоз как отдельное заболевание встречается редко, чаще обнаруживается в ассоциации с микоплазмозом и хламидиозом. Поэтому при симптоматике, характерной для урогенитальных инфекций (жжение во время мочеиспускания, слизистые или гнойные выделения из уретры либо влагалища), одновременно с пробами на уреаплазмоз всегда проводят диагностику на микоплазмоз и хламидиоз.
Уреаплазмоз выделяют в отдельное заболевание только в том случае, если развивается картина воспаления и анализы положительны лишь в отношении уреаплазмы (u.urealyticum либо u.parvum).
До сих пор в медицине не сложилось единого мнения относительно уреаплазм. Одни считают их патогенными (болезнетворными), другие уверены в их полной безвредности и классифицируют как нормальную микрофлору организма человека. Пути передачи уреаплазмоза тоже вызывают вопросы: почти у 30% девочек, не живущих половой жизнью, обнаруживают уреаплазмы, а бытовой путь передачи достоверно не доказан. Носительство также сомнительно – у мужчин уреаплазмы могут вообще не определяться, однако у женщин после полового контакта с абсолютно здоровыми мужчинами почему-то обнаруживались эти бактерии.
В итоге современная медицина всё же сформулировала своё отношение к уреаплазмам. Возобладал «срединный путь» выбора критериев, соответственно которым проводят диагностику и лечение различных случаев уреаплазмоза.
- Уреаплазмы относятся к условно-патогенным микроорганизмам, присутствующим в нормальной микрофлоре влагалища у женщин (более 60%) и уретры у мужчин (около 50%). У большинства они никак не проявляют себя, не дают симптомов воспаления, а потому даже в случае положительной диагностики таким людям никакого лечения не требуется.
- Обнаружение уреаплазм при беременности не даёт повода для паники: сам факт их наличия не грозит осложнениями или невынашиванием беременности и не причиняет вреда здоровью малыша. Все осложнения возможны только при развитии воспаления, связанного с размножением уреаплазм и других патогенных бактерий. Снижение иммунной защиты – основной фактор, провоцирующий начало заболевания, и максимальное внимание должно уделяться общему состоянию здоровья будущих мам.
- Практически всегда уреаплазмы находят вместе с микоплазмами и хламидиями, потому лечение проводят препаратами, к которым чувствительны все эти микроорганизмы. Обычно требуется сочетание различных антибиотиков, схема всегда дополняется иммуномодуляторами и пробиотиками, витаминами и диетой.
Пути передачи и причины развития уреаплазмоза
Доказано, что заражение уреаплазмами происходит преимущественно при половом контакте, а ребёнок может получить инфекцию от матери в течение беременности или во время родов. Бытовые (через предметы, бельё) пути передачи маловероятны и практически не доказаны. Воротами инфекции обычно становятся влагалище и уретра, реже заражение происходит орально или анально. Дальнейшее распространение уреаплазм возможно только при их активном размножении в ослабленном организме. Инкубационный период длится 1-3 недели после полового контакта.
Причинами проявления уреаплазмоза считают ряд факторов, при которых возможно снижение иммунного статуса у данного человека. Сочетание нескольких из них увеличивает вероятность перехода уреаплазм из условно-болезнетворных в категорию патогенных микроорганизмов.
Возрастной период 14-29 лет считается наиболее активным, в том числе в отношении половой жизни. Гормональный уровень и социальная свобода, уверенность в своём здоровье либо вообще отсутствие мыслей о его уязвимости предрасполагают к распространению инфекций, передающихся половым путём.
При беременности, протекающей в условиях физиологического или морального стресса, возможно обострение «дремлющих» инфекций, никогда ранее себя не проявлявших. Плохое питание, работа на износ, высокие учебные нагрузки, неуверенность в будущем – всё влияет на беременность и на её исход.
Сопутствующие венерические заболевания, вызванные гонококками, хламидиями и микоплазмами; вирусами простого герпеса, папиллом или иммунодефицита человека (ВПЧ и ВИЧ) всегда способствуют возникновению и развитию уреаплазмоза.
Иммунная система, ослабленная длительными стрессами или любыми хроническими болезнями, не способна противостоять размножению уреаплазм. Итог – распространение инфекции и воспаление органов, составляющих урогенитальный тракт.
Ослабление организма после операций, переохлаждений, курса радиоактивных облучений при лечении раковых опухолей или в связи с ухудшением условий жизни, также способствует развитию симптомов уреаплазмоза.
Росту условно-патогенных микроорганизмов благоприятствует бесконтрольное лечение антибиотиками и гормональными средствами, приводящее к дисбактериозу – нарушению равновесия микрофлоры внутри организма человека.
Первичные признаки заболевания связаны с поражением влагалища и канала шейки матки, затем инфекция заносится в мочеиспускательный канал. Развиваются симптомы кольпита и эндоцервицита, появляются небольшие слизистые выделения из шейки матки и влагалища. При уретрите женщина жалуется на ощущение жжения в уретре во время мочеиспускания, также учащаются позывы на мочеотделение. Через несколько дней, если иммунная система в порядке и нет дисбактериоза, симптомы могут вообще исчезнуть и больше никогда не проявляться. При ослаблении организма распространение уреаплазм пойдёт по принципу восходящей инфекции, захватывая внутренние половые органы, мочевой пузырь и почки.
Хронический уреаплазмоз может привести к эрозии шейки матки, а впоследствии – к эпителиальному раку, который быстро даёт метастазы. Вначале женщину беспокоят небольшие слизистые выделения, затем присоединяются кровотечения во время менструаций – признак перехода инфекции на эндометрий. При осмотре виден дефект слизистой ярко-красного цвета, с неровными краями. На УЗИ определяется утолщение эндометрия.
Эндометрит – воспаление внутреннего функционального слоя матки, который обновляется в течение каждого менструального цикла. В норме его толщина не превышает 0,5 см, при эндометрите возможно его разрастание (гиперплазия эндометрия) и даже нарушение характерного строения (дисплазия эндометрия). Оба состояния считаются предраковыми, при хроническом воспалении и отсутствии лечения опасен переход в злокачественную форму.
При сальпингите и оофорите воспаляются маточные трубы и яичники. Симптомы связаны с болями внизу живота и в пояснице, отдающими во внутреннюю поверхность бёдер. Такие проявления характерны для гинекологических заболеваний: боль проецируется в виде пояса, опущенного спереди. Осложнениями могут стать слипчивые процессы в маточных трубах и их непроходимость, развитие кист яичников и последующее бесплодие. Уреаплазма как моно-инфекция к таким последствиям практически не приводит, все проблемы возникают при сочетании с микоплазмами, хламидиями, гонококками.
Восходящая инфекция из уретры проявляется вначале как воспаление мочевого пузыря – цистит, затем процесс переходит на мочеточники и почки (пиелонефрит). Сигналом служит появление крови в моче; при пиелонефрите моча становится тёмно-коричневой, цвета пива. Такой же признак появляется при гепатите А, но при пиелонефрите в моче присутствуют лейкоциты, цилиндрический и плоский эпителий, а кал не обесцвечивается. Последствия пиелонефрита – осложнения в виде сепсиса, перехода в хроническую почечную недостаточность.
Относительно уреаплазмоза при беременности врачи осторожны в выводах, приводя лишь цифровые характеристики возникающих (но не всегда) осложнений. Например, Ureaplasma urealyticum находят в 40-65% случаев при подтверждённом хориоамнионите, воспалении плодных оболочек. Но у 20% здоровых беременных уреаплазма также определяется, причём без каких-либо последствий для здоровья. Не доказана связь преждевременных родов и выкидышей у женщин, инфицированных уреаплазмами.
При заражении уреаплазмами в родах, пневмония наблюдается в два раза чаще у недоношенных детей, чем у родившихся в срок. Признаки менингита также встречаются в основном у недоношенных малышей. В общем эти данные подтверждают, что уреаплазма становится опасной в случае ослабления организма беременной или новорожденного.
Может ли уреаплазмоз стать причиной женского бесплодия? В сочетании с другими венерическими инфекциями – однозначно да, если эти инфекции долго не лечить. Неосложнённый уреаплазмоз, вызвавший воспаление шейки матки, можно вылечить за 3-4 недели. Свойства шеечной слизи после этого восстанавливаются, и беременность наступает без каких-либо стимуляций, в естественном цикле.
Шеечная слизистая пробка в норме имеет щелочную реакцию, а среда влагалища – кислую. Сперматозоидам важно быстрее попасть в щелочную зону, а слизь играет роль своеобразного «лифта», во время полового акта выдвигаясь из шейки матки и затем снова возвращаясь на место. При эндоцервиците реакция слизи смещается в кислую сторону, становясь для сперматозоидов очередным препятствием. После лечения воспаление прекращается, рН слизистой пробки восстанавливается, и мужские половые клетки беспрепятственно достигают матки и маточных труб, где и встречаются с яйцеклеткой.
Начало проявления уреаплазмоза у мужчин всегда связано с уретритом. Беспокоит лёгкое жжение в уретре во время мочеиспускания, через 2-3 дня симптомы исчезают. У 30% мужчин наступает самоизлечение, но женщины всегда могут заразиться уреаплазмой после полового акта даже от здоровых мужчин. Предполагают, что современная диагностика просто несовершенна и не может гарантировать обнаружение уреаплазм у мужчин в отсутствие симптомов воспаления.
Восходящее распространение моно-инфекции не наблюдается, но есть случаи развития уреаплазменного простатита. Воспаление протекает скрыто, пациентов беспокоят обычные проявления воспалительного процесса в предстательной железе. К ним относятся тупые боли в пояснице и в нижней части живота, скудные слизисто-гнойные выделения из уретры, проблемы с эрекцией и симптомы невроза (раздражительность, агрессивность, нарушения сна). Последствия невылеченного простатита – переход в гнойное воспаление и сепсис, либо в хроническую форму с развитием бесплодия.
У мужчин уреаплазмоз значительно чаще, чем у женщин, поражает суставы и вызывает их воспаление (артрит). Локализация может быть любой, но за счёт постоянно повышенной нагрузки артриту подвержены коленные суставы (гонартрит). Симптомы: боль в покое и при ходьбе, усиливается при подъёме по лестнице и сгибании ноги; местный отёк и покраснение, увеличение сустава в объёме. Отличия уреаплазменного от симметричных ревматоидных артритов — обычно воспаляется только один сустав.
Хроническая инфекция в уретре, которая периодически обостряется, заканчивается стриктурами (сужением) уретрального канала. К опасным последствиям уреаплазмоза относится астеноспермия, вид мужского бесплодия: уреаплазмы паразитируют на половых клетках, снижая подвижность и жизнеспособность сперматозоидов. Серьёзные осложнения уреаплазмоза встречаются в основном у алкоголиков, наркоманов со стажем и асоциалов.
В подавляющем большинстве случаев уреаплазмы, обнаруженные у мужчин, ничем себя не проявляют и остаются исключительно условно-патогенными микроорганизмами.
Анализ на уреаплазмоз рекомендуется проводить при наличии у пациентов жалоб, связанных с симптомами воспаления органов урогенитальной сферы, а также по показаниям, имеющим отношение к статистике и группам риска по данному заболеванию. Скрининг-методика помогает выявить либо исключить инфекцию при бессимптомном течении уреаплазмоза. Как правило, одновременно делают тесты на хламидиоз и микоплазмоз, гонорею и сифилис, ВИЧ, вирусы гепатита В, С.
- Скрининг: беременных; женщин младше 25 лет; имеющих многих половых партнёров при незащищённом половом акте.
- Заболевания: воспалительные процессы в органах малого таза у мужчин и женщин; уретрит, цистит и пиелонефрит; несимметричные артриты; конъюнктивиты; воспаление яичек и придатков; бесплодие.
- Контроль инфекции перед медицинскими манипуляциями: перед абортами, искусственным оплодотворением, введением внутриматочных контрацептивов; перед исследованием проходимости фаллопиевых труб.
- Для выявления инфицированных и людей из круга половых контактов.
Материал для анализов берут у мужчин – из уретры, у женщин – из шейки матки, влагалища и уретры.
Культуральный метод остаётся предпочтительным, несмотря на длительность его исполнения. Сначала материал от пациента высевают на искусственную питательную среду, затем выделяют из выросших колоний возбудителя и определяют его при помощи тестов. Идентификация уреаплазм основана на их специфичной ферментативной активности: уреаплазма способна расщеплять мочевину. Повторный посев проводят для выяснения чувствительности к антибиотикам. Результаты получают через неделю или 10 дней, выставляют окончательный диагноз и назначают адекватное лечение.
ПЦР-диагностика (полимеразно-цепная реакция) помогает определить бактериальные ДНК, специфичные именно для данного вида микроорганизмов. Метод 100% точен при условии его правильного проведения и не требует другого подтверждения диагноза.
Антитела к уреаплазме могут сохраняться всю жизнь, поэтому их определение для диагностики не имеет смысла: отличить «свежие» и «старые» следы инфекции невозможно.
Лечение уреаплазмоза обязательно при риске осложнений во время беременности, которые подтверждены объективными обследованиями; при мужском и женском бесплодии, если других причин, кроме уреаплазмоза, не установлено. Уреаплазмоз также лечится, если есть симптомы воспаления мочеполовых органов и анализы этот факт подтверждают. Перед плановыми медицинскими вмешательствами (операции, инвазивные методы диагностики) для профилактики распространения уреаплпзм за пределы инфицированной области, используют короткие курсы антибиотиков.
Принципиально лечение уреаплазмоза не отличается от терапии других ЗППП.
Как базис используют антибиотики, к которым чувствительна Ureaplasma urealyticum (Ureaplasma parvum). Начинать лучше с тех, к которым также восприимчивы хламидии, микоплазмы и возбудители гонореи – с группы макролидов. Мидекамицин, джозамицин практически не имеют побочных эффектов и отлично переносятся пациентами. Азитромицин, кларитромицин проникают сквозь клеточные оболочки и уничтожают внутриклеточных паразитов (нейссерии, хламидии), не распадаются в кислой среде желудка. Джозамицин, эритромицин пригодны для лечения беременных на малых сроках (в I триместре).
Тетрациклиновые антибиотики (доксициклин, юнидокс) абсолютно противопоказаны при беременности. Современная схема лечения ставит их в разряд резервных ещё и по причине появления невосприимчивости уреаплазм к данным лекарствам примерно в 10% случаев.
Группа фторхинолонов (все названия препаратов оканчиваются на «-оксацин») по действию близка к антибиотикам, но не имеет природных аналогов. Для лечения сочетанных инфекций применяют препараты офлоксацин, ципрофлоксацин. Особенность лекарств этой группы – противопоказаны детям до 15 лет и беременным; повышают чувствительность к ультрафиолету и могут спровоцировать ожог кожи, так что загорать и одновременно лечиться фторхинолонами не рекомендуют.
Общее лечение сочетают с местным, для мужчин это инстилляции лекарственных средств в уретру (растворы протаргола или колларгола) и ванночки с антисептиками. Женщинам назначают вагинальные либо ректальные свечи. Свечи «Генферон» оказывают антибактериальное и антивирусное действие, обезболивают и восстанавливают ткани, активируют иммунитет. Используют дважды в сутки, курс от 10 дней. Суппозитории «Гексикон» х 1/сут. помогут вылечить неосложнённый уреаплазмоз за 7-дневный курс. Разрешается применять их во время беременности и кормления грудью.
При хроническом заболевании используют иммуномодуляторы – метилурацил, циклоферон, тималин и т-активин, чтобы активировать иммунную систему и получить сначала управляемое обострение, а затем стабильное улучшение. Восстановительная терапия: препараты с лакто- и бифидобактериями после курса антибиотиков; противогрибковые средства (флуконазол); витаминно-минеральные комплексы. Полноценное питание с исключением острых специй, алкоголя и жареных продуктов, с ограничением соли. На весь период лечения исключаются сексуальные контакты.
Основные задачи – укрепить организм, уменьшить последствия воспаления. Для этих целей местно применяют растительные антисептики (шалфей, ромашка, календула) в виде спринцеваний или ванночек. Готовят настои из расчёта 1 ст. ложка (без горки) сухой травы или цветков на 200 мл кипятка, экспозиция 1 час; затем настой процеживают через 3-5 слоёв марли. Можно добавить отвар коры дуба, приготовленный в той же пропорции. Настои не готовят впрок, каждый раз нужно озаботиться свежей порцией. На курс потребуется 7-10 процедур.
Напитки из трав или ягод помогут снизить воспаление, избежать осложнений уреаплазмоза на почки и суставы. Отлично действует чай из брусничного листа и травы зверобоя, отвар ягод брусники и листьев малины. Однако стоит помнить, что мочегонное действие, которое оказывают эти средства, может оказать дурную услугу во время лечения антибиотиками. Лекарства будут быстрее выводиться из организма, а их концентрация – снижаться ниже уровня лечебной. Поэтому все народные средства подобного действия приемлемы только после окончания основного курса лечения.
источник


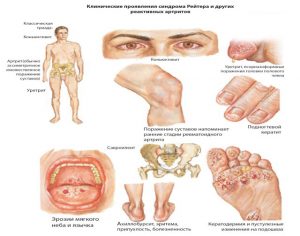 Синдром Рейтера — урогенный реактивный артрит. От других видов артрита его отличает наличие постоянных симптомов — воспалительный процесс в мочеполовой системе, в суставах и в глазах.
Синдром Рейтера — урогенный реактивный артрит. От других видов артрита его отличает наличие постоянных симптомов — воспалительный процесс в мочеполовой системе, в суставах и в глазах. Обычно поражение касается только 2 (максимум 3) суставов. При этом симметрии не наблюдается, то есть может болеть правое колено и левый голеностоп.
Обычно поражение касается только 2 (максимум 3) суставов. При этом симметрии не наблюдается, то есть может болеть правое колено и левый голеностоп.




