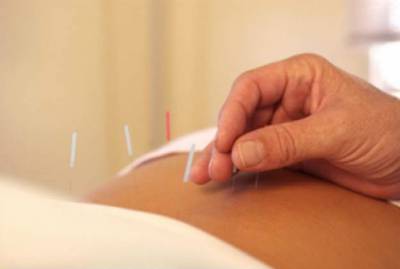
Боль в пояснице в англоязычных источниках называют болью в нижней части спины (low back pain). Боли часто способствует напряжение в поясничном отделе позвоночника, ограничение движения и анталгический сколиоз.
Острая боль в пояснице может длиться от нескольких дней до нескольких недель.
Боль в пояснице встречается почти у каждого человека хотя бы один раз в жизни.
Следует отметить, что боль может быть в любой части Вашей спины, но, однако же, боль в поясничном отделе позвоночника возникает наиболее часто. Это связано с тем, что на поясничные позвонки приходится максимальная нагрузка от веса Вашего тела.
Боль в пояснице стоит на втором месте по количеству обращений к врачу, сразу после вирусных инфекций.
Вы можете почувствовать боль в пояснице после поднятия тяжести, резкого движения, после нахождения в течение долгого времени в одной позе или же после травмы позвоночника.
Острая боль в поясничном отделе позвоночника чаще всего вызвана смещением межпозвонкового диска и травмой позвоночника.
- Остеохондроз поясничного отдела позвоночника
- Межпозвонковая грыжа и протрузия межпозвонкового диска
- Спондилоартроз
- Спондилез
- Спондилолистез
- Компрессионный перелом вследствие остеопороза, миеломной болезни, гемангиомы позвонка
- Опухоль в просвете позвоночного канала
Боль может быть разнообразной: острая, тупая, тянущая , жгучая, может сопровождаться покалыванием и мурашками, онемением.
Интенсивность боли в пояснице может значительно различаться — от слабой до нестерпимой боли, мешающей сделать даже небольшое движение. Боль может сочетаться с болью в бедре, болью в голени, болью в стопе.
Сначала Вам необходимо обратиться к врачу-неврологу. Врач задаст Вам вопросы о характере Вашей боли, ее частоте, повторяемости. Врач попытается определить причину боли и начнет лечение простыми методами (лед, умеренные болеутоляющие средства, физиотерапия и необходимые упражнения).
В большинстве случаев такие методы лечения приводят к уменьшению боли в спине.
Во время осмотра врач определит точное положение боли, ее иррадиацию, неврологические рефлексы.
Большинство людей с болью в поясничном отделе позвоночника выздоравливают в течение 4-6 недель.
Диагностика включает в себя магнитно-резонансную томографию (англ. MRI) поясничного отдела позвоночника, компьютерную томографию пояснично-крестцового отдела позвоночника, рентген позвоночника.
Поскольку наиболее частой причиной боли в пояснице является межпозвонковая грыжа пояснично-крестцового отдела позвоночника, то в первую очередь Вам необходимо сделать МРТ поясничного отдела позвоночника. Это исследование также поможет исключить большинство причин болевого синдрома, таких как опухоль в просвете позвоночного канала, туберкулез позвоночника, перелом позвоночника, миеломную болезнь, анатомически узкий позвоночный канал, спонлилолистез, различные виде искривления позвоночника, спондилез и спондилоартроз. Если Ваш невролог не назначил Вам МРТ, то сделайте ее сами. Мощность аппарата МРТ должна составлять 1 Тесла и более.
Не стоит начинать диагностику с рентгеновского снимка и компьютерной томографии, эти методы небезопасны. Их можно сделать в первую очередь только при подозрении на перелом позвоночника.
- Снизьте физическую активность в первые два дня после начала приступа. Это поможет уменьшить симптомы болезни и отек в зоне боли.
- Не сидите с наклоном вперед пока боль полностью не утихнет.
- Принимайте обезболивающие средства только в случае непереносимой боли. Лучше сделать внутримышечную инъекцию, чем выпить обезболивающий препарат. Это защитит стенку Вашего желудка от прямого контакта с противовоспалительным средством. Старайтесь избегать излишнего приема медикаментозных средств. Не применяйте для лечения гормональные средства, если боль в пояснице не связана с аутоиммунным заболеванием.
- Спите в позе эмбриона, положите подушку между ногами. Если Вы обычно спите на спине, то положите подушку под колени
- Общим заблуждением является представление о том, что Вы должны ограничить физическую активность на долгое время. Постельный режим не рекомендуется. Если у Вас нет повышения температуры, потери веса, непроизвольного мочеиспускания и дефекации, то Вы должны оставаться активным столько, сколько можете выдержать. Вы можете уменьшить свою активность только в первые два дня после возникновения боли. Начните делать легкие аэробные упражнения. Ходьба на тренажере, плавание помогут улучшить кровоток к мышцам Вашей спины. Посоветуйтесь с врачом для подбора упражнений, чтобы не вызвать усиления болевого синдрома.
Большинство людей чувствуют себя значительно лучше уже после первой недели лечения.
Через 4-6 недель у значительной части больных боль исчезает полностью.
- Боль в пояснице сочетается с болью в голени и болью в стопе
- Боль не позволяет Вам себя самостоятельно обслуживать
- Боль сочетается с недержанием мочи и кала
- Сочетание боли в нижней части спины с онемением в ягодице, бедре, ноге, стопе, паховой области
- Если у Вас уже была боль в спине раньше
- Если боль длится более 3 дней
- Если Вы принимаете гормоны
- Если боль в пояснице возникла после травмы
- Ранее был поставлен диагноз онкологического заболевания
- Если Вы похудели в последнее время по невыясненным причинам
Текст добавлен в Яндекс Вебмастер 25.01.2012, 15:38
Права защищены.
- Лечение позвоночника, телефон в Москве: +7(495)777-90-03 (многоканальный), +7(495)225-38-03
- метро Нагатинская, улица Нагатинская, дом 1, корпус 21: +7(495)764-35-12, +7(499)611-62-90,
метро Академика Янгеля, улица Академика Янгеля, дом 3: +7(495)766-51-76.
При копировании материалов с нашего сайта и их размещении на других сайтах мы требуем чтобы каждый материал сопровождался активной гиперссылкой на наш сайт:
- 1) Гиперссылка может вести на домен www.spinabezboli.ru или на ту страницу, с которой Вы скопировали наши материалы (на Ваше усмотрение);
- 2) На каждой странице Вашего сайта, где размещены наши материалы, должна стоять активная гиперссылка на наш сайт www.spinabezboli.ru;
- 3) Гиперссылки не должны быть запрещены к индексации поисковыми системами (с помощью «noindex», «nofollow» или любыми другими способами);
- 4) Если Вы скопировали более 5 материалов (т.е. на Вашем сайте более 5 страниц с нашими материалами, Вам нужно поставить гиперссылки на все авторские статьи). Кроме этого, Вы должны также поставить ссылку на наш сайт www.spinabezboli.ru, на главной странице своего сайта.
Справки по телефону в Москве: +7(495)745-18-03.
источник
Крепкий и спокойный сон обеспечивает не только хорошее самочувствие и работоспособность в течение дня. Он также является индикатором состояния здоровья. Нередко люди жалуются на то, что после сна в области поясницы болит спина. Данную ситуацию игнорировать нельзя, т.к. не всегда её причины являются безобидными.
Во время сна позвоночник и шея должны находиться на одном уровне, чтобы визуально между ними можно было провести прямую линию. Если после пробуждения тянет поясницу, причину, в первую очередь, нужно искать в спальном месте. Матрац должен быть таким, чтобы позвоночник не прогибался и не находился в напряжении, т.е. слишком жёсткие и чересчур мягкие изделия не подходят.
Кроме того, важно обратить внимание на положение тела во время сна. Появление дискомфорта в пояснице провоцируют следующие позиции:
- Лёжа на животе. Мышцы спины вынуждены постоянно находиться в напряжении, а повёрнутая набок голова создаёт дополнительную нагрузку.
- Лёжа на спине с прямыми ногами. Увеличивается изгиб позвоночника в поясничном отделе, за счёт чего возникает мышечный спазм, сопровождающийся болевым синдромом.
В первом случае рекомендуется убрать подушку из-под головы и разместить её под животом, во втором – подложить её под колени. Но идеальным положением для сна является поза эмбриона – лёжа на боку с согнутыми ногами. В этом случае позвоночник отдыхает, приобретая естественный изгиб.
Случается, что спальное место обустроено правильно, а боль продолжает беспокоить. Если регулярно по утрам тянет поясницу, причиной может быть патология межпозвоночных дисков. У человека, страдающего остеохондрозом, скелет менее подвижен, за счёт чего он становится более уязвим к различным физическим нагрузкам. Длительное пребывание в одной позе только усугубляет ситуацию.
Диагноз ставится большинству людей, жалующихся на то, что после сна болит спина в области поясницы. Данный признак и является одним из первых симптомов заболевания.
Помимо этого на него указывают:
- постоянное чувство усталости, которое появляется даже после лёгкой физической нагрузки;
- характер боли в спине ярко выраженный, ноющий;
- состояние дискомфорта в пояснице появляется почти при каждом повороте или наклоне туловища;
- чихание или кашель сопровождаются острой болью в спине.
При появлении данных симптомов необходимо обратиться к специалисту. После проведения диагностических мероприятий он составит наиболее подходящую схему лечения, которая может включать:
- мануальную и рефлексотерапию;
- курс массажа;
- лечебную гимнастику.
Боль в спине — одна из самых частых жалоб пациентов в возрасте от 27 лет. Если вы не устраняете, а терпите острую боль, она приобретает хронический характер, из-за чего ощутимо снижается качество жизни. Основная задача врача, к которому обратились с острой болью в спине, — обеспечить пациенту быстрое и надежное обезболивание.
При острых и умеренных болях в спине поможет Диалрапид. Главное преимущество Диалрапида — ускоренное действие, быстро снимающее острые и интенсивные боли. Комбинация калия диклофенака и калия гидрокарбоната позволяет анальгетику быстро всасываться в желудке и проникать в кровь. Результат ощущается уже через 5 минут после приема препарата.
Как правило, после этого перестаёт болеть спина в области поясницы после сна за счёт укрепления мышечного корсета и позвоночника.
Причину утренних болей в пояснице может установить только врач. На практике чаще всего ставится диагноз остеохондроз или пиелонефрит. Отличить их можно по характеру болевых ощущений. В первом случае они появляются сразу после попытки совершить какое-либо телодвижение, во втором – взаимосвязь между дискомфортом в пояснице и физическими нагрузками отсутствует.
Также существуют следующие симптомы пиелонефрита у женщин и мужчин:
- озноб;
- высокая температура тела;
- частые позывы к мочеиспусканию, сам процесс происходит болезненно.
Состояние больного при этом характеризуется как тяжёлое. У женщин симптомами пиелонефрита дополнительно являются: отёчность, сильное жжение в уретре.
Заболевание весьма коварно: нередко оно годами протекает скрыто и выявляется на плановом медосмотре случайно, когда оно уже перешло в хроническую стадию.
При регулярном появлении боли в области поясницы важно как можно скорее обратиться к врачу. После получения результатов анализа мочи и ультразвукового исследования он назначит антибактериальную терапию.
Нередко данное заболевание является осложнением остеохондроза, но может возникнуть и по другим причинам. В связи с уменьшением подвижности позвоночника в ночные часы спина в области поясницы после сна болит намного сильнее, чем днём.
Суть патологии состоит в следующем: твёрдая оболочка диска под влиянием каких-либо факторов разрывается. Сквозь его трещины вытекает полужидкая субстанция, защемляющая нервные окончания спинного мозга. При этом диск выпячивается, напоминая сжатый воздушный шарик.
Грыжа пояснично-крестцового отдела – наиболее часто встречающийся вид заболевания, приходящийся на долю 80% всех случаев. Причины патологии могут быть самыми разнообразными: от ведения нездорового образа жизни до остеохондроза и серьёзных травм.
Симптомами межпозвоночной грыжи поясничного отдела являются:
- боль, отдающая в ягодицу или ногу;
- реже возникает чувство онемения в конечностях.
Откладывать лечение данного заболевания нельзя, это чревато серьёзными последствиями:
- нарушениями в работе сердечно-сосудистой системы;
- расстройствами желудочно-кишечного тракта;
- радикулитом;
- хроническим бронхитом.
При запущенной стадии в разы повышается риск появления паралича конечностей и инсульта.
Развитие воспалительного процесса в поджелудочной железе всегда сопровождается появлением болевого синдрома в области поясницы. Он может возникать в любое время суток, но сильнее проявляется в утренние часы, после пробуждения. Характер боли при панкреатите ноющий, она опоясывает весь поясничный отдел. В этом состоит главное отличие данного заболевания от других возможных патологий.
Другими симптомами панкреатита являются:
- ярко выраженный болевой синдром в верхней части живота, который не исчезает после приёма спазмолитиков или анальгетиков;
- тошнота, рвота;
- ухудшение общего самочувствия;
- расстройства желудочно-кишечного тракта;
- нарушение аппетита;
- быстрое снижение массы тела.
Заболевание протекает тяжело, оно нередко провоцирует появление осложнений:
- абсцесса поджелудочной железы;
- внутреннего кровотечения;
- сахарного диабета;
- перитонита.
Отсутствие лечения может привести к летальному исходу.
Данное заболевание характеризуется появлением дегенеративных изменений в суставах позвоночника, что приводит к резкому снижению его подвижности. Причины патологии могут быть как внешними (чрезмерная физическая нагрузка), так и внутренними (наследственность, аутоиммунные процессы и пр.).
Основными признаками спондилоартроза являются:
- боль в пояснице сразу после утреннего пробуждения, не исчезающая долгое время;
- дискомфорт в этой же зоне может беспокоить как при совершении движений, так и в состоянии покоя;
- хруст в суставах позвоночника.
Лечение заболевания осуществляется с помощью медикаментов, гимнастических упражнений и ортопедических изделий.
Утренняя боль в пояснице может беспокоить не только из-за наличия вышеперечисленных заболеваний. Её регулярное возникновение может быть обусловлено следующими состояниями и патологиями:
- недостаточной физической активностью;
- психоэмоциональными нарушениями;
- злокачественными новообразованиями;
- беременностью;
- воспалительными процессами в мочеполовой системе;
- заболеваниями органов дыхательной системы;
- избыточной массой тела.
В любом случае необходима консультация врача. Он поможет разобраться почему по утрам болит спина и назначит наиболее подходящее лечение.
Существует несколько упражнений, с помощью которых можно за короткое время избавиться от неприятных ощущений. Если после сна болит спина в области поясницы, как лечить – расскажет доктор. Задача гимнастики – временно снизить интенсивность проявления болевых ощущений, она не исключает необходимости посещения врача.
После пробуждения нужно выполнить следующие упражнения:
- Встать на четвереньки, максимально расслабив мышцы спины. На выдохе нужно её выгнуть вверх, на вдохе – вернуть в исходную позицию. Повторить 20 раз.
- В этой же позиции нужно одновременно вытянуть назад левую ногу и правую руку вперёд. Затем их необходимо поменять. Повторить 20 раз.
- Лёжа на спине, согнуть ноги в коленях. Руки расположить вдоль туловища. На выдохе нужно медленно поднять таз, на вдохе – опустить. Повторить 20 – 30 раз.
Данные упражнения также служат отличной профилактикой множества заболеваний и позволяют сохранять высокий уровень работоспособности в течение всего дня.
Жалобы на боль в пояснице утром после сна – не редкость. Важно понимать, что она может являться признаком как неправильно обустроенного спального места, так и служить симптомом серьёзных заболеваний. Если боль возникает регулярно, нужно обратиться к специалисту, который назначит необходимые диагностические исследования и на основании их результатов составит наиболее эффективный план лечения.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМО ОЗНАКОМИТЬСЯ С ИНСТРУКЦИЕЙ ИЛИ ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ.
источник
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
Для того чтобы понять, почему болит спина именно ночью, придется посетить не одного специалиста. Причиной таких болей, когда больно переворачиваться, могут быть серьезные заболевания – как физические, так и психологические.
Если не помогают таблетки, уколы и мази, приходится обращаться к остеопатам и мануальным терапевтам, либо подвергаться сложным операциям на спине.
Особенно трудно терпеть боль ночью, когда хочется спать. Днем человек занимается делом и отвлекается от дискомфорта, а если он не сильный, пациент может обходиться без обезболивающих препаратов. При движении надпочечники человека выделяют обезболивающий природный гормон, и мы можем не чувствовать неприятных ощущений.
Таких причин существует много в связи со сложным устройством позвоночника и всего опорно-двигательного аппарата.
Медики выделяют следующие катализаторы:
- Артроз;
- Остеохондроз;
- Спондилоартроз;
- Спондилит;
- Грыжа;
- Остеопороз;
- Травмы позвоночника;
- Воспалительные процессы и спазмы в мышцах спины, вызванные деструктивными процессами в позвонках и дисках;
- Нервно-корешковый синдром, вызванный защемлением нерва при подвывихе позвонка, грыжей или сдавливанием нерва при мышечном спазме;
- Опухоли;
- Психосоматические причины;
- Болезнь Бехтерева.
А также возможными виновниками таких болей может быть: беременность, сон в неудобном положении, частые стрессы, большой вес, отечность, малоподвижный образ жизни, заболевания внутренних органов, неправильная осанка при ходьбе.
Самой частой изо всех этих причин является грозное заболевание остеохондроз. Его признаками могут быть такие симптомы: резкая боль или скованность при чихании и кашле, затруднения при сгибании и наклоне вперед, быстрая утомляемость. Боли в пояснице носят ноющий и тянущий характер, особенно ночью. Для адекватной терапии остеохондроза необходимо обратиться за советом к врачу.
Все лечение остеохондроза состоит в том, чтобы укрепить мышцы позвоночника и научиться расслаблять их ночью во время сна. Для начальной стадии лечения врач порекомендует специальные упражнения, которые вам будут под силу.
Также вам будет назначен массаж, сеансы рефлексотерапии, мануальная терапия и остеопатия. После проведенного комплекса лечения необходимо переходить к более интенсивным занятиям. Эти занятия нельзя прекращать, можно только менять интенсивность их проведения.
Очень важным фактором здорового позвоночника является удобная ортопедическая кровать, где мы спим, отдыхаем, расслабляем мышцы, даем им релаксировать. Во время правильного положения во сне наш позвоночник хорошо омывается кровью, получает все необходимое для своей работы, отдыхает и таким образом подготавливается к дневной нагрузке.
Если кровать неудобная или поза во сне неправильная, то отдельные участка позвоночника недополучают питание, мышцы не расслабляются. Через некоторое время вы чувствуете ночью или утром ноющую боль в области поясницы или шеи. Такая боль устраняется сменой матраца и консультацией врача остеопата.

В начале развития болезни симптомы почти незаметны, боль уходит при движении, но через время разминка сустава становится все продолжительнее. Лечением этой патологии должен заниматься опытный специалист.
Болезнь Бехтерева или спондилит.
Системное иммунное заболевание, поражающее практически все суставы позвоночника, деформируя их и вызывая хронические воспаления. Катализатором патологии являются солевые отложения, которые замещают собой хрящевую прослойку, что приводит к сращиванию позвонков и неподвижности позвоночника. Боли при спондилите особенно сильные ночью, дополняются мышечным напряжением.
Ревматоидный артрит и ревматический полиартрит представляют собой совершенно разные заболевания, хотя многие их путают. Ревматоидный артрит на поздней стадии поражает позвоночник. Заболевание носит системный характер, так как затрагивает все органы и системы человеческого тела. По силе разрушения суставов позвоночника эта патология – самая тяжелая.
Лечится только специалистами-ревматологами, гомеопатами и диетологами. Ревматический полиартрит поражает суставы после плохо пролеченного вирусного заболевания или ангины. Такой артрит имеет обратимый процесс.
Ночные боли в спине могут быть обоснованы прямоходячим образом жизни человека с научной точки зрения. Вся нагрузка в течение дня ложится на позвоночный столб, а в ночное время суток, когда тело расслабляется, мы чувствуем боль.
Подагра или мочекислый диатез может быть причиной ночных болей при воспалении одного из суставов. При воспалении сустав увеличивается в размере и краснеет. Повышается температура. Боль снимается при помощи введения кортикостероидов внутрь суставной сумки.
Остеопороз проявляется уменьшением плотности костей. За счет этого они «проседают» по высоте, и эти нарушения сопровождаются постоянными болями в спине в области поясницы. Болеют в основном женщины старше 45 лет. Резкое напряжение после наклона или поворота туловища при этой болезни может свидетельствовать о компрессионном самопроизвольном переломе позвонка, что часто случается в поздней стадии остеопороза.
Злокачественные заболевания вызывают острые приступы преимущественно ночью, когда опухоль блокирует нервные ткани. Симптом купируется анальгетиками или наркотическими препаратами.
После старых травм и переломов дискомфортные ощущения возникают даже через много лет, когда человек может забыть о них. Почему же спина болит снова? Происходит очень медленное восстановление костной ткани и обменных процессов в месте перелома или травмы. После сложных травм, переломов или операций, которые привели к повреждению нерва, возникают ночные боли на перемену погоды.
Это происходит по причине восстановления нервных путей. Для этого нервные волокна, разорванные во время травмы, пытаются соединиться, проникая в уже зарубцевавшиеся ткани. Они более плотные, чем обычные ткани, поэтому рубцы могут болеть, особенно когда наш организм отдыхает и восстанавливается.

В позднее время суток такие люди постоянно прислушиваются, не болит ли что. И симптом действительно возникает на уровне подсознания, после чего пациент начинает ее чувствовать.
Такие признаки лечатся при помощи седативных и снотворных средств. Следует помнить, что подобные препараты принимаются строго курсом и под контролем специалиста, во избежание привыкания. Привычка может намного больше навредить нервной системе, разрушая ее.
Хорошей профилактикой неприятных ощущений в спине является так называемая наклонная Доска Евминова. Стоит недорого, в помещении не занимает много места, и достаточно проводить на ней 10 минут каждый день, чтобы здоровье опорно-двигательного аппарата было в порядке.
Народный метод лечения, когда болит спина: взять медную проволоку и обмотать ею на талии 4 круга, носить до полного исчезновения дискомфортных симптомов. Проволока должна быть тонкой и гибкой.
источник
Современный темп жизни часто заглушает оповещающие сигналы организма. Одним из самых неприятных, но необходимых сигналов является боль. Особенно сильно этот индикатор проявляет себя ночью, когда ритм жизни начинает замедляться и у человека есть возможность остановиться и сконцентрироваться на себе. Интересно то, что усиленная ночью боль не является лишь следствием психологического эффекта. У этого явления есть вполне обоснованный физиологический механизм. Об этом и о том, почему возникают ночные боли в спине в положении лежа ночью, пойдет речь в этой статье.
Прежде всего следует уточнить, что относится анатомически к спине. Это необходимо для того, чтобы представлять проекцию внутренних органов и исключать их нарушения в качестве причины боли. Спина является задней стороной туловища (туловище — часть тела, не включающая голову, шею и конечности). Верхней границей спины является шейная область, нижней — поясница. Спина образуется позвонками, задними частями ребер и мягкими тканями. От диафрагмы до малого таза простирается так называемое забрюшинное пространство. Органы, расположенные в нем, окружены жировой клетчаткой.
К ретроперитонеальным (ретроперитонеум – забрюшинное пространство) относятся: почки, надпочечники, мочеточники, восходящая и нисходящая кишки, нисходящая и горизонтальная части двенадцатиперстной кишки и панкреас (в ретроперитонеальном пространстве также находятся магистральные сосуды). Любые нарушения в структурах, образующих стенку задней части туловища, и в органах, проецирующих на спинную область, могут вызвать боль в спине.
Основные факторы усиления боли ночью являются психогенными и эндокринными. Во-первых, внимание человека в течение дня занимают аспекты его активной жизни. Как умственный, так и физический труд, являются отвлекающими от боли факторами. Суточная выработка гормонов надпочечников преобладает днем. Надпочечники вырабатывают глюкокортикоиды, которые являются противовоспалительными и анальгезирующими средствами. Ночью уровень этих гормонов снижается. Следовательно, днем боль слабее и так называемый болевой порог у человека выше (это означает, что болевое ощущение должно быть сильнее, чем ночью, чтобы вызвать у человека дискомфорт).
Данная статья будет акцентировать внимание на боли в спине. Ниже рассмотрены некоторые болезни, вызывающие такой дискомфорт. Уделяется внимание диагностике, лечению и профилактике.
Остеоартроз – дегенеративное дистрофическое заболевание, которое, в основном, поражает суставную поверхность хрящей. Болезнь может затрагивать любой элемент сустава (сустав состоит из субхондральных костей, синовиальной капсулы и оболочки, связок, а также мышц, которые окружают сустав).
Клиническая картина остеоартроза заключается в артралгии (боль в пораженном суставе), скованности движений, рецидивирующем синовите и воспалении перисиновиальных мышц.
Коксартроз (поражение тазобедренного сустава) является одним из самых распространенных разновидностей остеоартроза. Коксартроз вызывает боли в спине. Боль при этой болезни оценивается альгофункциональным индексом Лекена. Индекс высчитывается с помощью опросника, в котором есть, в том числе, и вопрос о характере ночной боли. Если ночью боли нет, то ставится 0 баллов. Если боль возникает при движении ночью, то ставится 1 балл, если болит без движения — 2 балла. Индексом оценивается боль при стоянии, при ходьбе, при вставании с кровати утром. Основным диагностическим методом остеоартроза является рентгенологическое исследование. Ведение пациента с остеохондрозом основывается на физиотерапии, лечебной физкультуре, ограничениями в подъеме тяжести и интенсивности движения, ортопедическим режимом. Все меры направлены на снижение темпа прогрессирования остеоартроза. К хирургическим методам относится эндопротезирование.
По-другому анкилозирующий спондилоартирит называется болезнью Штрюмпелля-Бехтерева-Мари. Болезнь является хронической. Патогенез основывается на иммунопатологиях. Существует корреляция со штаммами Klebsiella. Есть семейная предрасположенность.
Анкилозирующий спондилоартрит в основном поражает хрящевые суставы осевого скелета, такие как крестцово-подвздошные, межпозвонковые и другие. В этих суставах протекают воспалительные процессы, которые, в результате, образуют рубцовую ткань. Следовательно, в клинической картине будут преобладать скованность и болезненность. Однако поскольку иммунологический механизм является ведущим в патогенезе, возможны внесуставные проявления. Например, перикардит или иридоциклит.
На начальных стадиях диагностировать анкилозирующий спондилоартрит можно с помощью МРТ. Затем лишь на рентгенограммах. Для анкилозирующего спондилоартрита особенно характерно ночное усиление боли. Болезнь не лечится, поэтому лечебные мероприятия будут направлены на снятие боли и воспаления, а также остановку развития проблемы. Для этого используются:
- НПВС (нестероидные противовоспалительные средства);
- глюкокортикоиды;
- иммунодепрессанты.
Более новыми средствами являются ингибиторы фактора некроза опухоли. Применяются массажи, физиотерапия, лечебная физкультура, курортно-санаторное лечение, мануальная терапия, закаливание. Матрас должен быть жестким, сон – полноценным (не рекомендуется подкладывать под шею валик или подушку на начальных стадиях. Это может привезти к патологическому шейному лордозу).
Ревматический полиартрит является результатом перекрестной реакции с гемолитическим стрептококком после перенесенной ангины. Как и следует из названия, поражение суставов обусловлено ревматизмом. Болезнь чаще проявляется у женщин. Ревматический полиартрит поражает суставы симметрично. Болезни сопутствуют высокая температура и поражение митрального сердечного клапана. Болезненные ощущения имеют летучий характер. Примечательно, что классическое проявление ревматизма значительно снижено из-за активного применения антибиотиков во время инфекционных заболеваний.
Диагностируют ревматизм лабораторными методами. Лечение основано на применении антибиотиков, НПВС и стероидов. Ревматический полиартрит моментально реагирует на НПВС. Прогноз благоприятный, поскольку суставы не деформируются.
Ревматоидный полиартроз, в отличие от ревматического полиартрита, проявляется более умеренно. Боль не настолько интенсивна, процесс затрагивает преимущественно мелкие суставы, а затем переходит на более крупные, например, тазобедренные. Болезнь может приводить к деформации суставов. Характерны скованность и припухлость. Возможна атрофия мышц, окружающих сустав.
Для этой болезни характерны внесуставные проявления, поскольку патогенез тоже основан на иммунологических процессах. Диагностируют ревматоидный полиартроз лабораторными методами, например, оценкой ревматоидного фактора. Лечение направлено на устранение внесуставных проявлений, устранении инфекции, если есть таковая, и применении противовоспалительных. Также используют плазмаферез. В качестве профилактики необходимо потреблять достаточное количество кальция.
Для подагры характерен острый рецидивирующий артрит. Патогенез основан на уменьшении выводимости уратов почками и их накоплении в тканях в форме кристаллов. Результатом такого накопления являются тофусы — подагрические узлы. Для подагры больше характерны моноартириты, которые сопровождаются высокой температурой и интенсивной болью. Впоследствии возможны мочекаменные болезни, урологические инфекции, почечная недостаточность из-за нефросклероза, которые, в свою очередь, будут дополнительными факторами болей в спине.
Диагноз подагры ставится при наличии кристаллов в синовиальной жидкости или других тканях. Существуют и другие эпидемиологические критерии. Основой лечения подагры являются противовоспалительные (например, колхицин) и коррекция рациона. Нельзя употреблять продукты с повышенным содержанием пурина (например, мясо и рыба). А также противопоказан алкоголь. Гиперлипидемия и повышенное артериальное давление являются риск-факторами подагры, поэтому профилактика основана на устранении этих факторов.
Остеопороз – прогрессирующий метаболический синдром, в результате которого катаболические процессы в костной ткани преобладают над анаболическими. Результатом усиления катаболизма является снижение плотности костной ткани и патологические переломы. Существует генетическая предрасположенность. Риск-факторами могут быть:
- низкий вес;
- высокий рост;
- женский пол;
- большой возраст;
- этническая принадлежность.
Кроме конституционных факторов огромную роль играют эндокринные (например, бесплодие, ранняя менопауза). Курение, избыточное принятие алкоголя, недостаточность кальция в рационе, недостаток витамина Д, неадекватная физическая нагрузка (гиподинамия или избыточная нагрузка) являются модифицируемыми факторами, на которых основаны профилактические меры. Болезнь ассоциирована с принятием некоторых препаратов (глюкокортикоиды, антикоагулянты, противосудорожные), и с заболеваниями (например, болезнь Кушинга или мальабсорбция). Остеопороз может быть осложнением болезни Бехтерева или ревматоидного артрита.
Болезнь прогрессирует очень медленно. Боль в спине может быть связана с переломами позвонков поясничного сегмента. Болевой приступ чаще всего связан с гипертонусом спинных мышц после перелома и ночью, вместо усиления, горизонтальное положение облегчает боль. В дальнейшем проявляется сутулость.
К инструментальным методам диагностики остеопороза относят рентгенографию и томографию. Также используются биохимические методы и исследование биоптата. Медикаментозное лечение основано на препаратах, которые угнетают резорбцию костей (эстрогены, кальцитонин и т.д.), стимулируют костеобразование (например, паратиреоидный гормон), или действуют многопланово (препараты кальция и витамина Д).
Вышеперечисленные причины являются самыми частыми при болях в спине, но существуют и другие. Патогенез некоторых причин может даже не затрагивать опорно-двигательную систему.
Причиной боли при злокачественных новообразованиях могут быть первичные, либо вторичные опухоли как позвоночника, так и внутренних органов. Для позвоночника более характерны вторичные опухоли, т.е. метастазы. В таком случае для купирования боли будет недостаточно вышеперечисленных средств. При злокачественных опухолях применяются наркотические вещества. Диагноз ставится в зависимости от клиники. Используются инструментальные методы и биохимические.
Причинами болей на месте старых травм или при проведенных операциях могут быть дистрофические процессы ранее поврежденных структур. Рубцовая ткань, которая образовывается на месте травмы или операции, сдавливает постепенно восстанавливающиеся нервные волокна. Очевидно, что при таком раскладе еще одна операция не будет верным решением для постоперационной боли. В таких случаях используют консервативные методы купирования боли и нейростимуляцию.
Психогенная боль может возникнуть на фоне депрессии, которая ночью усиливается. Основными методами лечения являются антидепрессанты и снотворные. Назначать их может врач. Их избыточное применение не только связано с массой противопоказаний, но и может вызвать привыкание и стать неэффективными лекарственными средствами.
Гигиена сна — комплекс мер, который направлен на полноценный и здоровый сон. Гигиена сна включает в себя абсолютно все, начиная от количества часов, необходимых для высыпания и заканчивая позой во время сна, матрасом и подушкой. Если боль связана с неудобной позой и последующим затеканием конечностей и спины, то сам факт этой позы может быть связан с неправильно выбранной подушкой, либо недостаточно твердым матрасом. Правильнее всего будет посоветоваться с ортопедом и приобрести ортопедические матрас и подушку. Купирование боли анальгетиками тоже приемлемо, поскольку боль не дает возможности поспать достаточное количество часов. А это еще один фактор нарушения гигиены сна.
Пиелонефрит является неспецифичным воспалительным заболеванием почки, который в основном затрагивает канальцевую систему почки. Пиелонефрит чаще всего является следствием гематогенного распространения инфекции из другого очага. Реже причиной может быть восходящая инфекция от нижней части урогенитального тракта. Поскольку у самой паренхимы почки болевых рецепторов нет, боль возникает при экссудативных и инфильтрационных воспалительных процессах, следствием которых является растяжение капсулы почки. Для болезни характерны ноющая боль (острая при сопутствующем нефролитиазе), лихорадка, слабость, тошнота.
В качестве диагностических методов используют лабораторные методы: биохимический анализ мочи, общий анализ крови, бактериологическое исследование. К используемым инструментальным методам относятся УЗИ, рентгенологические методы (обзорная и экскреторная урография, ретроградная пиелоуретрография, радионуклидные методы). Классическим лечением является применение таких комбинаций антибиотиков как: пенициллин и аминогликозиды, либо фторхинолины/ цефалоспорины. Используется инфузионная терапия, применяются противовоспалительные препараты. Рекомендована физиотерапия, дезагреганты и антикоагулянты.
В качестве инвазивных методов используются: катетеризация мочеточника на стороне патологии, нефростомия и нефрэктомия. Назначаются антиоксиданты.
Диетические рекомендации при пиелонефрите — увеличение потребления жидкости, ограничение употребления свежей выпечки и жаренных продуктов, а также аллергенов.
Боль при язве двенадцатиперстной кишки может отдаваться в спину. Это объясняется анатомическими особенностями этого органа. Боль называют «голодной», поскольку пища служит защитным барьером от воздействия пищеварительных соков. Логично, что она будет усиливаться ночью, ибо в ночное время обычно человек не ест, а спит. Для язвы характерны сопутствующие диспепсические симптомы:
В качестве диагностических методов используют:
- анализ крови;
- анализ кала;
- функциональные исследования;
- рентгенологию;
- эндоскопию;
- биопсию;
- исследование слизистой на Helicobacter pylori, наличие которой ассоциировано с большинством случаев язвенных болезней;
- электрогастроэнтерографию;
- антродуоденальную манометрию.
Питаться пациент должен дробно. Пища должна быть измельченной, легкой. Исключаются жареные и жирные продукты. Купировать боли можно с помощью антисекреторных препаратов, антацидов либо спазмолитиков.
Конечно, установить, почему у человека болит спина ночью, может только врач, однако каждому больному хочется самому предварительно понять, что не так с его здоровьем. В таблице ниже приведены симптомы, характерные для заболеваний определенных систем организма. По ней можно понять, какая именно область затронута патологическим процессом и к чему готовиться пациенту при избавлении от него.
Таблица №1. Патологии, вызывающие боль в ночное время.
| Тип патологий | Характер боли и другие характерные симптомы |
|---|---|
| Болезни позвоночника | • ослабевание боли через 15-20 минут после пробуждения и подъема; • прострелы и усиление дискомфорта при резких движениях и даже слабой физической нагрузке; • боль становится сильнее, если человек долгое время не двигается; • наблюдаются признаки патологических процессов во внутренних органах и различных анатомических зонах, иннервируемых нервами, отходящими от спинного мозга, того участка, который поражен остеохондрозом. |
| Болезни почек | • боль становится сильнее при легком постукивании по пояснице; • боль практически не становится слабее днем и не усиливается при физической нагрузке; • возможны признаки интоксикации, гипертермия; • недостаточное или чрезмерное выделение мочи, причем она становится темнее; боль в спине по утрам выше поясницы. |
| Аутоиммунные процессы | • боль ощущается тянущая; • патологии подвергается не только сам позвоночник, но и крупные суставы; • наблюдается гипертермия, интоксикация. |
В основе дифференциальной диагностики лежат особенности клинической картины болезней. Например, при болезни Бехтерева нет характерных для ревматоидного артрита поражения симметричных суставов и ревматоидных узелков. Ревматоидный артрит вызывает деформацию суставов, а ревматический полиартрит – нет. Подозревать язву двенадцатиперстной кишки можно при наличии диспепсических явлений, а пиелонефрит — при сопутствующих урологических нарушениях с системными проявлениями недомогания и лихорадки. Иммунопатологические болезни в основном диагностируются лабораторными методами. Дистрофические и дегенеративные — инструментальными.
Абсолютно всем людям, у которых есть проблемы с позвоночником, рекомендована жесткая поверхность для сна и правильно выбранная подушка. Это позволяет сохранить правильную осанку. Постельное белье должно быть качественным и несинтетическим. Синтетика создает статическое электричество, которое может способствовать непроизвольным мышечным сокращениям. Напряженные ночью мышцы будут болеть утром.
Рацион зависит от причины боли в спине. При подагре придется ограничить продукты, богатые пурином, а при остеопорозе пища должна быть богата кальцием. Еще одной профилактической мерой является ношение удобной обуви. На каблуках ходить рекомендовано не более двух часов. Полезно заниматься плаванием и йогой, пить отфильтрованную воду.
Лечебный массаж, физиотерапия, лечебная физкультура назначаются только врачом. Например, мануальная терапия противопоказана при сердечно-сосудистых, инфекционных заболеваниях, в старческом возрасте. А иглорефлексотерапия — при болезнях почек, беременности, острых респираторных болезнях. Иглорефлексотерапия очень эффективна при психосоматической боли.
Касаемо медицинских препаратов важно упомянуть, что для каждого заболевания лекарства будут разные, поэтому обобщать или брать первое попавшееся обезболивающее не стоит. Необходимо точно выяснить причину такой проблемы и лишь потом определиться с препаратом. Хотя, конечно, лучше делать это со специалистом, который на основе анализов пациента точно определит подходящее средство.
Лечиться с помощью народных средств тоже стоит не всегда – есть большая вероятность навредить себе, ведь для того или иного органа определенное средство может быть вредно. Более того, человек может не знать, что у него есть аллергия на какой-то компонент народного средства – тогда при его использовании положение больного ухудшится еще сильнее.
При ночных болях в спине правильнее всего обратиться к участковому врачу, который, в зависимости от причины, перенаправит к специалисту с более узкой направленностью. Если боль в спине – следствие болезни позвоночника, то пациент перенаправляется к вертебрологу, если ревматизма – то к ревматологу и кардиологу (из-за сопутствующих сердечных патологий), если пиелонефрита — то к нефрологу, а если новообразования — то к онкологу. Отсюда следует, что снимать боль в спине самостоятельно и заниматься самолечением нерационально.
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
источник
Основная проблема заболеваний спины — это боль, которую не всегда удается быстро устранить. Она лечится при помощи уколов, таблеток, мазей, специальных упражнений, массажа. А иногда приходится обращаться к остеопатам и мануальным терапевтам, либо же проводить сложные рискованные операции, если применяемые методы лечения никак не помогают.
Но самое неприятное явление, пожалуй, это когда спина болит ночью. Днем ты можешь ходить спокойно и чувствовать себя совершенно нормально и даже не обращаться к обезболивающим средствам. Но стоит прилечь и приготовиться ко сну, как кости начинает ломить, и всякий сон улетучивается. Либо происходит пробуждение от невесть откуда взявшейся боли, иногда в средине ночи, а порой под утро. Почему такое происходит?
Боли в спине возникают по очень многим причинам, их виновником могут быть:
- Воспалительные процессы и спазмы в мышцах спины, вызванные дистрофическими или системными процессами в позвонках, дисках и суставах:
- Остеохондроз
- Грыжа
- Остеопороз
- Спондилоартроз
- Спондилит
- Артрит
- Нервно-корешковый синдром, происходящий при компрессии нерва по вине подвывиха суставов, межпозвоночной грыжи или сдавливания нерва мышечным спазмом
- Травмы позвоночника
- Опухоли
- Старые переломы
- Психосоматические явления
Все эти явления способны причинять немало страданий, но почему-то ночью они мучают еще больше.
Наверное, вы замечали, что боль днем часто отступает, когда вы активны:
- Над чем-то работаете, даже если активность не физического, а мозгового характера
- Делаете дома уборку или крутитесь на кухне
- Что-то мастерите в гараже или возитесь на даче
Вам некогда думать о том, что болит, вы о боли забываете. Но ночью, она, коварная, напоминает о себе. Некоторые, даже встают, чтоб снова занять себя чем-то и работают до утра. Но такое возможно раз или два, но в дальнейшем у вас появятся бессонница, синдром хронической усталости и полное расстройство нервной системы и психики.
Что же делать? Увы, ничего, кроме приема обезболивающих препаратов перед сном (почти во всех случаях), здесь посоветовать нельзя.
Ночные боли имеют вполне научно объяснимые причины:
Почему вы «забываете» о боли днем, когда активны? Потому что вы ее не чувствуете из-за естественной анестезии, происходящей по вине надпочечников, вырабатывающих кортикостероиды — гормоны, являющиеся природным анальгетиком. Пока вы бодрствуете, кортикостероидов достаточно, но ночью их выработка резко сокращается — обезболивания нет, и вас начинают мучить боли
Если боль присутствует и днем, несмотря на обычный ваш активный режим, значит стоит проверить ваши надпочечники.
В первую очередь, конечно, это болезни суставов:
Остеоартроз
- Болезнь разрушает хрящевую ткань сустава и кость, находящуюся под ним, синовиальную сумку, деформируя и обездвиживая суставы, связки и мышцы
- Вначале симптомы почти незаметны, и боль быстро проходит после того, как человек начинает двигаться
- Затем требуется все больше времени на разминку больного сустава
- Наличие боли в состоянии покоя и ночные часы увеличивает баллы для подсчета суммарного алгофункционального индекса Лекена, определяющего степень остеоартроза
Анкилозирующий спондилоартроз, спондилоартрит, спондилит (болезнь Бехтерева)
- Системная патология, поражающая практически все суставы позвоночника, деформирующая их или вызывающая хронические воспаления
- Особенность анкилозирующих процессов — образование солевых отложений на участках разрушенных хрящевых тканей, что приводит к неподвижности сустава, сращиванию позвонков
- Боли постоянные, ноющие, особенно обостряющиеся ночью, сопровождаются большим мышечным напряжением
Ревматический полиартрит
Ревматоидный артрит
Это два разных заболевания:
- Ревматический артрит — это воспаление суставов, в виде осложнения после гриппа или инфекционной ангины, обратимый процесс
- Ревматоидный артрит — гораздо более опасный, необратимый процесс аутоиммунной, до конца не изученной природы, начинающийся с мелких суставов и приводящих к их деформации
Если ревматоидный артрит поразил позвоночник, это обычно говорит о поздней его стадии.
- Это отложение солей уратов в суставах, причины которого — повышенное содержание мочевой кислоты
- Вокруг суставов образуются гранулемы и шишки — тофусы
- Боли во время обострения настолько сильные, что требуется введение кортикостероидов прямо в сустав
Но боль ночью бывает и по другим причинам.
Остеопороз
- Системная болезнь, проявляющаяся в уменьшении плотности костей
- Позвонки начинают осаживаться по высоте
- Процесс сопровождается ноющими болями в спине
Возникновение резкой внезапной боли в спине безо всяких причин может говорить о компрессионном самопроизвольном переломе
Злокачественные образования
На своих последних стадиях рак вызывают очень сильные боли, обостряющиеся особенно в ночные часы
Это могут быть:
- Первичные опухоли позвоночника
- Метастазы в позвоночнике
- Опухоли внутренних органов
Острота боли объясняется тем, что опухоль внедряется в соседние мышечные, нервные, кожные ткани. Такая боль уже не поддается стандартному обезболивания и приходится прибегать к наркотическим медицинским препаратам
Старые травмы и операции
- Переломы позвонков, даже давно зажившие, часто начинают вновь болеть. Почему?
Причина — медленная регенерация костной ткани и нарушение в ней обменных процессов.
Это увеличивает нагрузку на поврежденные сегменты и запускает в них дегенеративные дистрофические процессы - При сложных травмах позвоночника, оперативных вмешательствах, приведших к повреждению нервов, возникают также ноющие боли в спине, особенно при изменении погоды или ночами.
Причем старые травмы или швы на спине могут мучить человека несколько лет.
Причины этому — восстановление нервных проводниковых путей. Нервные волокна в месте своего разрыва, вызванного травмой, стремятся вновь срастись и проникают в участки рубцовой ткани с повышенной плотностью. Это приводит к болезненности рубцов и появлению в них эпизодических болей
Психогенная боль
.
Эта боль в спине часто возникает во время бессонницы:
- Вам не спится, в голову лезут неприятные мысли, в сознание закрадываются всевозможные страхи
- У вас длительная депрессия, вызванная какой-то душевной драмой, тяжелой болезнью
В депрессивном состоянии, особенно, когда больны и напряженно прислушиваетесь к себе, не появилась ли опять боль, может начать болеть спина
Психогенная боль не лечится обезболивающими препаратами, лучшее лечебное средство при этом:
- Седативные средства и снотворное
Однако тут надо быть осторожным: слишком частое пользование такими препаратами может вызвать привыкание, и скажется на психике еще более разрушительно.
Боли из-за неудобной позы во сне
.
Это самая банальная и, кстати, очень частая причина боли в спине.
Если вы вдруг проснулись среди ночи или под утро с затекшими плечом, шеей, лопаткой и рукой, а поясницу ломит, значит:
- Вы долго лежали в неестественной, неправильной позе
- Возможно, ваш прохудившийся матрас и подушку давно пора менять
Ортопедический подушка придаст правильное положение головы и исключит развитие шейного остеохондроза, а ортопедический матрас позволит принять самое комфортное для вашего тела положение во сне и исключит появление ночных болей.
Если невыносимо болит ночью спина, примите любой анальгетик, имеющийся у вас дома. Утром же, не откладывая в долгий ящик проблему, идите к врачу, который поможет вам выяснить причины боли и назначить лечение.
Видео: Мануальная терапия для лечения боли в спине
Практически каждый сталкивался с болью в пояснице. Крайне редко встречаются те, кто ни разу не сталкивался с данной проблемой. В большей или меньшей степени с этой проблемой сталкиваются миллионы людей, и для некоторых она становится настоящей бедой. Чаще всего боль проявляется в пояснице. Все это зависит от того что поясничные позвонки принимают максимальную нагрузку от веса всего тела.Что делать, если болит спина ?
Иногда для появления дискомфорта в пояснице достаточно бывает некоторое время посидеть в неудобном положении. Но это лишь следствие долгого нахождения в неудобной позе. Выраженная боль в области поясницы, практически всегда зависит от конкретных факторов, и является серьезным поводом для того чтобы обратится к врачу.
Без нужного лечения она может привести к серьезным осложнениям, вплоть до того что можно попасть на операционный стол. Врач должен диагностировать причину появления боли, после чего нужно начинать лечение.
Если у вас проявляются следующие симптомы, срочно идите на прием к неврологу:
- 2-3 дня подряд чувствуется острая непрекращающаяся боль в спине;
- более 2-х недель без улучшения мучает хроническая боль;
- без видимых причин вдруг возникает боль в спине;
- чувствуется боль в груди, затруднено дыхание, сопровождается желудочными спазмами и высокой температурой;
- после травмы появились болевые ощущения;
- болевые ощущения отзываются в ноге, коленном суставе, ступне.
Причинами появления болей в спине могут быть:
- работа, связанная со стрессами, большими физическими нагрузками, вождением автомобиля, компьютером;
- чрезмерные нагрузки на тренировках;
- сидячая либо стоячая работа;
- лишний вес.
От боли бывает трудно излечится, но если вы страдаете от болей в спине перестаньте делать несколько вещей:
- Не поднимайте тяжелых предметов. Если ваша работа или тренировка связана с поднятием тяжестей, попробуйте отказаться от этого на некоторое время. Позвольте вашей спине немного отдохнуть и расслабится. Не позволяйте себе поднимать что-то тяжелее 2 кг.
- Не забывайте про спорт. Поднимать тяжести не нужно, но некоторые физические упражнения делать надо. Если вас не беспокоят сильные боли, делайте легкие пробежки или интенсивные длительные прогулки.
- Не забывайте про осанку на рабочем месте. Главная проблема для здоровья спины – это поза которую мы принимаем когда сидим. Многие постоянно сутулятся. Если ваша работа подразумевает сидячий образ, держите спину прямой, а ступни обеих ног положите плашмя на пол. Монитор не должен быть выше ваших глаз. Рекомендуется смотреть на него немного сверху вниз.
- Не волнуйтесь из-за диагноза. Бывает, что диагноз при боли в спине нельзя точно поставить. Не слишком волнуйтесь из-за причины, которая вызывает боль, конечно если она не становится невыносимой. Вместо этого старайтесь чаще двигаться, разминайте и старайтесь укрепить мышцы спины.
- чаще делайте разминку и вставайте, если долгое время находитесь за компьютером;
- если вам приходится долго стоять, обопритесь об стену;
- носите рюкзак, тяжести равномерно распределяйте на обе руки;
- когда поднимаете что-то тяжелое, согните ноги в коленях;
- избегайте резких движений;
- каждый день делайте упражнения со скручиванием и потягиванием, наклонами и поворотами тела;
- старайтесь держать свою спину постоянно прямой, следите за осанкой;
- уберите подушки, спите на специальном ортопедическом матрасе.
Не надо сидеть и ждать, что боль пройдет сама. Если ни чего не помогает и боль не проходит, срочно обратитесь к врачу. Он подскажет, как избавится от боли и даже предложит различные способы борьбы с ней.
Одной из самых частых причин посещения доктора, является боль в спине, возникающая зачастую по причине перенесенных простудных заболеваний или физических травм. При этом некоторые самостоятельно пытаются выяснить причину возникновений спинной боли, что нежелательно. В таких случаях необходима консультация врача или хорошего массажиста, имеющего медицинское образование.
Не стоит думать, что боли в спине – это пустяк, который сам по себе пройдет, так как это может стать первым сигналом для возникновения опасных патологий и хронических заболеваний. В будущем данная неприятность может вызвать заболевание органов малого таза, позвоночника и даже раковых опухолей.
Чаще всего проявляются резкие боли в спине при движении. Причиной, вызывающей данный синдром, может стать остеохондроз или позвонковое отложение солей. При этом спина может болеть очень интенсивно, принуждая принимать человека сильные обезболивающие препараты. Очень часто признаком сильных болей могут стать спондилоартроз или грыжи позвоночника .
В медицине можно выделить несколько основных разновидностей спинной боли:
- Люмбаго (прострел). Это ответная реакция на переохлаждения организма или резкою физическую нагрузку.
- Люмбалгия – это хроническая боль, возникающая в спине, как результат долгой сидячей работы.
- Люмбоишиалгия – боль, проявляющаяся в пояснице. Это самый опасный случай, вызванный межпозвоночной грыжей. При этом поход к врачу неизбежен.
- Боль в спине справа при движении, может случаться при раздражении нервных окончаний мышечных волокон. Также может проявляться как заболевание одного из внутренних органов, отдающее боль на спину.
Факторов, приводящих к боли в спине, может быть много. Перечислим самые популярные среди них:
- Постоянное пребывание тела в одном положении.
- Заболевания искривления позвоночника.
- Слабость мышц.
- Переохлаждение.
- Слишком тяжелые физические нагрузки.
- Недостаток питания, авитаминозы и гиповитаминозы.
- Увлечение вредными привычками (алкоголизм и курение).
- Слишком большой вес.
При не покидающих вас болях в спине, не следует медлить, а сразу же обращайтесь к доктору. Проигнорировав эту боль, можно запустить болезнь. Особенно серьезно нужно относиться к данной проблеме спины в молодом возрасте. Тогда уже в возрасте 30-35 лет возникает риск межпозвоночной грыжи и ее усугубление.
Боль в спине при вдохе и движении – это следствие воспаления мембраны, которая укрывает грудную полость внутри и покрывает легкие. Определение этому симптому – сухой плеврит, вызванный перенесенным заболеванием воспаление легких. Человек с таким диагнозом также нуждается в медицинском вмешательстве.
Часто при болях в спине, врачи назначают стационарный курс лечения, выписывают медпрепараты или прибегают к хирургическому вмешательству. Из всех существующих способов лечения спины, предпочтение отдают больше немедикаментозному лечению. Чтобы уберечь позвонок от ненужных перегрузок, одевают корсеты, носят специальные пояса, исправляющие осанку. Необходимо так же сменить матрас и спать на более жестком.
Очень хорошо помогает массаж. Часто используются физиотерапевтические процедуры, такие как трансдермальная анальгезия и электрофорез. Одними из эффективных методов лечения болевых синдромов является рефлексотерапия, лечение лазером, иглоукалывание и новокаиновая блокада. Когда боли возникают в спинных мышцах, помогут согревающие компрессы.
Чтобы избежать заболеваний, связанных со спинной, лучше всего склоняться к здоровому образу жизни, избегать сильных физических нагрузок, много отдыхать, заниматься спортом и не переохлаждаться.
имеются противопоказания. необходимо проконсультироваться со специалистом
Пила Найз, Мовалис. Толк от них только на время. А сейчас просто вешайся. На руках маленький ребенок. Что сделать?
Человек — ты Мир, ты Вечность. Оракул (69718) 8 лет назад
обезболивающие снимают боль, но причина останется. Защемлён нерв, поможет остеопат.
Резонансное тестирование, проверить на возбудитель, позвоночник может зарости хламидиями. От них Кора муравьинного дерева.
Пить 1,5л чистой, структурированной воды, висеть на турнике.
кровь и ночью должна омывать все уголки нашего организма.
Налить бутылку пластмассовую тёплой воды, обернуть пластырем и кататься от макушки до пяток, диски встанут на место. Найти остеопата хорошего, чтобы поправил, до ста лет нужно постоянно.
Приобретите ортопедический матрас- надувной, на него два одеяла, подушка из гречки, во время сна спишь на спине, частично утонул в матрасе.
Кровь должна быть разжижена и нести кислород и полноценное питание.
Программа очищения Коло вада плюс, сера, хондроксид (восстанавливает хрящи между позвонками). селен, лецитин, омега 3/60, аминокислоты. 100% натуральные препараты. Обогатите питание, чтобы организм не давал сбой.
Алиса Гуру (2537) 8 лет назад
Катерина Андреева Мастер (1264) 8 лет назад
нет Просветленный (33681) 8 лет назад
К мануальному терапевту и быстро. Уколы лишь снимают приступ, а со спиной шутить нельзя.
Источник: П. С. У самой такое было 2 раза, когда малый был грудной.
linda chepr Просветленный (43845) 8 лет назад
диклофенак. он есть и в уколах, и в таблетках, и в мази
SPHYNX Мудрец (18205) 8 лет назад
Укол индометацина попробуйте
Бантик Мудрец (16101) 8 лет назад
Ортофен или его подобие, одного укола бывает достаточно, практически сразу снимает боль. А мази это ерунда. Правда эти укольчики вредные, но один, в крайнем два можно Испробовано.
привет привет Мыслитель (6400) 8 лет назад
Secret Искусственный Интеллект (898193) 8 лет назад
дихлофенак
можно свечи
помогает быстро
Алла Болховита Профи (909) 8 лет назад
не берите на руки ребенка, иначе будет хуже, и обратитесь к специалисту-это уже может быть и не остеохондроз.
Dmitri Kournoi Профи (566) 8 лет назад
укол иглотерапией по методу Су-Джок.
Алексей Ученик (237) 8 лет назад
Необходимо проколоть в/мышечно курсом 10 дней диклофенак, для снятия болевого синдрома + физиотерапевтические мероприятия.
Необходима консультация невролога с целью исключения грыжи межпозвоночного диска и др. патологии.
Svetlana Kolke-Kulakova Гуру (2516) 8 лет назад
баралгин, моему мужу хорошо помогает.
Елена Краснова (Прохоренко) Профи (641) 8 лет назад
Диклофенак. Есть в таблетках. но укол лучше и быстее помогает.
Навсикая из города ветров Гуру (3399) 8 лет назад
Лечение начинают с инъекций Диклофенака. 5 дней. Или теперь есть Мовалис. Там 3 ампулы. После инъекций хорошо повставлять в прямую кишку свечи. Их в упаковке 6 штук. По одной на ночь.
Параллельно можно поясницу натирать Меновазином, или Вольтареном, можно рисовать йодом сетку, можно приклеить на 2-3 дня отечественный Перцовый пластырь или китайский Тигровый или Собачья кожа (если они есть в ваших аптеках). Постарайтесь ограничить нагрузку на поясницу. Еще можно одеть специальный пояс. Желаю скорее поправиться! А по дому всей работы не переделаете. Пусть вам помогут родные люди, живущие с вами в доме.
АнтиПсихоВирус Оракул (64466) 8 лет назад
Физическая блокировка
Спина состоит из множества мышц, но когда мы говорим о боли в спине, то прежде всего имеем в виду позвоночник — длинный гибкий костный столб, идущий от головы к тазу, который его поддерживает. Позвоночный столб состоит из тридцати трех позвонков, образующих пять отделов: шейный, спинной, поясничный, крестцовый и копчиковый.
Эмоциональная блокировка
Боль, локализующаяся между пятым позвонком поясничного отдела и одиннадцатым позвонком спинного отдела, то есть МЕЖДУ КРЕСТЦОМ И ТАЛИЕЙ, связана со страхом бедности, материального неблагополучия. Так как спина поддерживает все тело человека, любая боль в ней говорит об ощущении неуверенности, об отсутствии поддержки. Низ спины связан со сферой иметь — материальными благами, деньгами, партнером, домом, детьми, работой, дипломами и т. п. Боль в этой области говорит о том, что человек хочет обладать чем-то, чтобы почувствовать себя увереннее, но не решается признаться в этом ни себе, ни другим. В результате он вынужден делать все сам, все взваливать на свою спину,
Такой человек очень активен в физической сфере, так как боится бедности и считает, что ощущение благополучия зависит в первую очередь от материальных благ. Он не любит обращаться за помощью к другим. Когда он все-таки это делает и получает отказ, ему становится еще более неловко, боль в спине усиливается.
Ментальная блокировка
Что касается боли между низом спины и талией, то ты должен осознать, что имеешь право иметь, получать удовольствие от обладания материальными благами и всем остальным, что придает тебе уверенности. Если ты убедишь себя в этом, твоя жизнь станет гораздо приятнее. Даже если в глубине души ты считаешь, что нехорошо так сильно любить материальное, сначала дай себе право обладать им. Со временем твоя уверенность в себе укрепится и перестанет основываться только лишь на обладании.
Тебе кажется, что никому нет до тебя дела, но в действительности ты просто никак не проявляешь свои потребности и желания, поэтому люди о них не знают. Будь немного активнее, не стесняйся. В то же время постарайся понять, что, даже если ты выразишь свои желания и сформулируешь свои потребности, вряд ли все тотчас бросятся тебе помогать. Некоторые люди гораздо меньше нуждаются в обладании, поэтому могут не понять твоих потребностей. Если ты дашь себе право иметь эти потребности, тебе будет легче объяснить их другим.
Духовная блокировка и заключение
Для того чтобы понять духовную блокировку, которая препятствует удовлетворению важной потребности твоего истинного Я, задай себе вопросы, приведенные в разделе СНЯТИЕ БЛОКИРОВОК. Ответы на эти вопросы позволят тебе, не только более точно определить настоящую причину твоей физической проблемы, но и устранить её.
Для того чтобы понять, почему болит спина именно ночью, придется посетить не одного специалиста. Причиной таких болей, когда больно переворачиваться, могут быть серьезные заболевания – как физические, так и психологические.
Если не помогают таблетки, уколы и мази, приходится обращаться к остеопатам и мануальным терапевтам, либо подвергаться сложным операциям на спине.
Особенно трудно терпеть боль ночью, когда хочется спать. Днем человек занимается делом и отвлекается от дискомфорта, а если он не сильный, пациент может обходиться без обезболивающих препаратов. При движении надпочечники человека выделяют обезболивающий природный гормон, и мы можем не чувствовать неприятных ощущений.
Таких причин существует много в связи со сложным устройством позвоночника и всего опорно-двигательного аппарата.
Медики выделяют следующие катализаторы:
- Артроз;
- Остеохондроз;
- Спондилоартроз;
- Спондилит;
- Грыжа;
- Остеопороз;
- Травмы позвоночника;
- Воспалительные процессы и спазмы в мышцах спины, вызванные деструктивными процессами в позвонках и дисках;
- Нервно-корешковый синдром, вызванный защемлением нерва при подвывихе позвонка, грыжей или сдавливанием нерва при мышечном спазме;
- Опухоли;
- Психосоматические причины;
- Болезнь Бехтерева.
А также возможными виновниками таких болей может быть: беременность, сон в неудобном положении, частые стрессы, большой вес, отечность, малоподвижный образ жизни, заболевания внутренних органов, неправильная осанка при ходьбе.
Самой частой изо всех этих причин является грозное заболевание остеохондроз. Его признаками могут быть такие симптомы: резкая боль или скованность при чихании и кашле, затруднения при сгибании и наклоне вперед, быстрая утомляемость. Боли в пояснице носят ноющий и тянущий характер, особенно ночью. Для адекватной терапии остеохондроза необходимо обратиться за советом к врачу.
Все лечение остеохондроза состоит в том, чтобы укрепить мышцы позвоночника и научиться расслаблять их ночью во время сна. Для начальной стадии лечения врач порекомендует специальные упражнения, которые вам будут под силу.
Также вам будет назначен массаж, сеансы рефлексотерапии, мануальная терапия и остеопатия. После проведенного комплекса лечения необходимо переходить к более интенсивным занятиям. Эти занятия нельзя прекращать, можно только менять интенсивность их проведения.
Очень важным фактором здорового позвоночника является удобная ортопедическая кровать, где мы спим, отдыхаем, расслабляем мышцы, даем им релаксировать. Во время правильного положения во сне наш позвоночник хорошо омывается кровью, получает все необходимое для своей работы, отдыхает и таким образом подготавливается к дневной нагрузке.
Если кровать неудобная или поза во сне неправильная, то отдельные участка позвоночника недополучают питание, мышцы не расслабляются. Через некоторое время вы чувствуете ночью или утром ноющую боль в области поясницы или шеи. Такая боль устраняется сменой матраца и консультацией врача остеопата.

В начале развития болезни симптомы почти незаметны, боль уходит при движении, но через время разминка сустава становится все продолжительнее. Лечением этой патологии должен заниматься опытный специалист.
Болезнь Бехтерева или спондилит.
Системное иммунное заболевание, поражающее практически все суставы позвоночника, деформируя их и вызывая хронические воспаления. Катализатором патологии являются солевые отложения, которые замещают собой хрящевую прослойку, что приводит к сращиванию позвонков и неподвижности позвоночника. Боли при спондилите особенно сильные ночью, дополняются мышечным напряжением.
Ревматоидный артрит и ревматический полиартрит представляют собой совершенно разные заболевания, хотя многие их путают. Ревматоидный артрит на поздней стадии поражает позвоночник. Заболевание носит системный характер, так как затрагивает все органы и системы человеческого тела. По силе разрушения суставов позвоночника эта патология – самая тяжелая.
Лечится только специалистами-ревматологами, гомеопатами и диетологами. Ревматический полиартрит поражает суставы после плохо пролеченного вирусного заболевания или ангины. Такой артрит имеет обратимый процесс.
Ночные боли в спине могут быть обоснованы прямоходячим образом жизни человека с научной точки зрения. Вся нагрузка в течение дня ложится на позвоночный столб, а в ночное время суток, когда тело расслабляется, мы чувствуем боль.
Подагра или мочекислый диатез может быть причиной ночных болей при воспалении одного из суставов. При воспалении сустав увеличивается в размере и краснеет. Повышается температура. Боль снимается при помощи введения кортикостероидов внутрь суставной сумки.
Остеопороз проявляется уменьшением плотности костей. За счет этого они «проседают» по высоте, и эти нарушения сопровождаются постоянными болями в спине в области поясницы. Болеют в основном женщины старше 45 лет. Резкое напряжение после наклона или поворота туловища при этой болезни может свидетельствовать о компрессионном самопроизвольном переломе позвонка, что часто случается в поздней стадии остеопороза.
Злокачественные заболевания вызывают острые приступы преимущественно ночью, когда опухоль блокирует нервные ткани. Симптом купируется анальгетиками или наркотическими препаратами.
После старых травм и переломов дискомфортные ощущения возникают даже через много лет, когда человек может забыть о них. Почему же спина болит снова? Происходит очень медленное восстановление костной ткани и обменных процессов в месте перелома или травмы. После сложных травм, переломов или операций, которые привели к повреждению нерва, возникают ночные боли на перемену погоды.
Это происходит по причине восстановления нервных путей. Для этого нервные волокна, разорванные во время травмы, пытаются соединиться, проникая в уже зарубцевавшиеся ткани. Они более плотные, чем обычные ткани, поэтому рубцы могут болеть, особенно когда наш организм отдыхает и восстанавливается.

В позднее время суток такие люди постоянно прислушиваются, не болит ли что. И симптом действительно возникает на уровне подсознания, после чего пациент начинает ее чувствовать.
Такие признаки лечатся при помощи седативных и снотворных средств. Следует помнить, что подобные препараты принимаются строго курсом и под контролем специалиста, во избежание привыкания. Привычка может намного больше навредить нервной системе, разрушая ее.
Хорошей профилактикой неприятных ощущений в спине является так называемая наклонная Доска Евминова. Стоит недорого, в помещении не занимает много места, и достаточно проводить на ней 10 минут каждый день, чтобы здоровье опорно-двигательного аппарата было в порядке.
Народный метод лечения, когда болит спина: взять медную проволоку и обмотать ею на талии 4 круга, носить до полного исчезновения дискомфортных симптомов. Проволока должна быть тонкой и гибкой.
«Берегите свои нервы, особенно, седалищный нерв. Он отвечает за отдых, туризм, приключения и, в конечном счете, фактически за все оголтелые круизы вашего сердца» — цитата из интернета. Поистине мудрое высказывание… При защемлении нерва в спине, не только седалищного, многие удовольствия и прелести жизни становятся недоступными.
Резкая жгучая боль, мгновенно пронзившая спину, как удар тока – и все, кажется, жизнь остановилась! Это наиглавнейший признак того, что у вас защемило нерв в спине. Двинуться или разогнуться вы уже не можете, как будто все тело «заклинило». Что делать в таком случае?
- Постарайтесь, не делая резких движений, добраться до кровати или дивана. Если по близости ничего такого не наблюдается, просто ложитесь на пол. Сначала на бок, полежите минутку-две, затем осторожно повернитесь на спину.
- Боль начала стихать? Теперь можно аккуратно вставать: повернитесь на бок, потом встаньте на четвереньки. Со стороны это выглядит смешно, но ваша задача – держать спину в том положении, в котором боль меньше всего вас беспокоит (щадящая поза).
- Осмотритесь, нужно найти какой-то упор, чтобы подняться на ноги. Нашли? Опирайтесь руками на опору и потихоньку вставайте. Получилось? Отлично!
- Самостоятельно или с чьей-то помощью зафиксируйте свою спину любым подручным средством: шарфом, платком или полотенцем. Позднее вы можете носить лечебный пояс для фиксации позвоночника.
- Примите обезболивающее в таблетках: Анальгин, Баралгин или Кеторол. Если в доме есть нестероидные средства (Ибупрофен, Ортофен, Диклофенак), то примите любое из них. Эти препараты в дополнение к анальгезирующему действию обладают противовоспалительным эффектом.
- В течение первых суток соблюдайте постельный режим и избегайте сквозняков.
- В обязательном порядке обратитесь к врачу за квалифицированной помощью, потому что защемленный нерв сегодня может очень нехорошо «аукнуться» в будущем.
Пояс фиксирует не только поврежденный участок, но и захватывает рядом находящиеся отделы позвоночника
Причины защемления нерва разнообразны, но основная всего одна – осложнения остеохондроза. Остальные факторы будничные:
- поднятие непосильных тяжестей;
- неправильная осанка;
- неудобная поза во время сна;
- ожирение;
- беременность;
- переохлаждение;
- травмы и др.
Если защемило нерв по второстепенной причине, то справиться с острым болевым синдромом и вернуться к работе можно в самые кратчайшие сроки. Если защемление нерва произошло из-за истончения межпозвоночных дисков при остеохондрозе или причиной является межпозвоночная грыжа, то лечение должно быть длительным, полноценным и комплексным.
В таком случае нельзя заниматься самолечением и ограничиваться только лишь таблетками и мазями: обязательна консультация невролога, рентгенологическое или МРТ-обследование и курс медикаментозной и физиотерапии.
Если защемило нерв в шейном отделе позвоночника, то, помимо острой пронзающей боли, вы ощутите шум в ушах, головную боль, головокружение. Это может быть вызвано нарушением кровоснабжения головного мозга, так как одновременно с нервом защемляются и кровеносные сосуды. Нехватка кислорода скажется на общем состоянии организма (слабость, потливость, усталость), работоспособности мозга (снижение), зрении и памяти (ухудшение), координации (нарушение).
Боль может быть локализованной (ограниченной строго одним участком) и/или иррадиировать (отдавать) в руку, плечо, под лопатку. В месте защемления вероятно появление отечности и покраснения кожи.
Признаки защемления грудного нерва: резкая жгучая боль, локализованная в одном месте. Если защемление произошло слева, то боль может отдавать за грудину, под лопатку и в плечо (по типу боли в сердце). Если справа – то в область печени и поджелудочной железы.
В этом случае также наблюдается отечность кожных покровов, онемение и покраснение.
Нарушение работоспособности мышц грудной клетки приводит к ограничению двигательной функции грудины. Поэтому болезненный спазм обычно возникает при кашле, чихании, глубоком вдохе или резком выдохе.
Защемление нерва в пояснице происходит в 90% случаев по причине остеохондроза. Обычно страдает седалищный нерв, и происходит это в результате непомерных физических нагрузок на позвоночник.
Симптомы ишиаса (защемления седалищного нерва): чувство жжения и дискомфорта в пояснично-крестцовой области, локализованная острая боль в ягодице (примерно в том месте, куда делают внутримышечные уколы), боль опускается вниз по задней поверхности ноги. Присоединяется чувство онемения и «ползания мурашек» по ходу нерва, нарушается подвижность конечности.
У полных людей защемление спинного нерва является одним из главных «побочных» эффектов избыточного веса. Поэтому для них лечение не ограничивается только лишь приемом противовоспалительных средств, врач еще настоятельно порекомендует сбросить лишние килограммы.
«Мораль сей басни такова» – нельзя не обращать на себя внимание, когда защемило нерв, иначе ситуация может стать «аховой»: временный паралич, полная обездвиженность и инвалидность. Спустя многие годы подвижность может восстановиться, но для этого придется приложить немалые усилия и совершить большие финансовые траты.
Лечение при защемлении нерва в спине поэтапное и назначается только врачом-неврологом после прохождения больным необходимого обследования.
На первом этапе достигается основная цель – снятие боли путем применения обезболивающих медикаментозных препаратов перорально (через рот) или инъекционно (внутримышечно/внутривенно). Кроме этого, в острый период необходимо соблюдать постельный режим и диету с исключением острых, соленых и копченых блюд.
Второй этап – устранение воспалительного процесса. Здесь будут эффективны нестероидные противовоспалительные средства, которые также в зависимости от тяжести заболевания применяются внутрь или в уколах и наружно в виде различных мазей и гелей. Обычно первый и второй этапы не подразделяют, лечение проводится одновременно препаратами обоих групп .
Рефлексотерапия эффективно восстанавливает иннервацию и кровоснабжение в участке защемления
Третий этап направлен на восстановление мышечной функции, соответственно, и функции поврежденного нерва – прием витаминных комплексов, физиолечение (электрофорез, СМТ, УВЧ), иглоукалывание, мануальная терапия, массаж и лечебная физкультура.
Крайняя мера, когда консервативное лечение не достаточно эффективно, прибегают к помощи хирургов.
Желательно после курса лечения пройти реабилитацию в профильном санаторно-курортном учреждении.
Когда защемило нерв, уже поздно думать о профилактике. Поэтому позаботьтесь сейчас о своем здоровье и составьте для себя «инструкцию по использованию собственного позвоночника».
- Не перегружайте свою спину, т. е. не носите слишком тяжелые предметы и не поднимайте непомерные грузы.
- Не наклоняйтесь вниз, чтобы поднять что-то, а приседайте, таким образом вы делаете большую нагрузку на ноги, а не на поясницу.
- Избегайте сквозняков и переохлаждений.
- Спите на ортопедической кровати (просто матрац и подушка тоже подойдут).
- Вовремя лечите простудные и вирусные заболевания.
- Больные остеохондрозом, дважды в год посещайте своего врача и проходите курс лечения своевременно.
- Ведите активный образ жизни, занимайтесь спортом. Те, кому некогда ходить по спортзалам, по утрам делайте зарядку.
- Из упражнений выбирайте те, которые укрепляют мышцы спины, ног и брюшного пресса.
- Правильно питайтесь.
- Откажитесь от вредных привычек.
- Поменьше нервничайте.
- Побольше отдыхайте.
- И наконец, просто любите себя!
Хочется надеяться, что эта статья была вам интересна и полезна. Следуйте нашим рекомендациям, и с защемлением спинного нерва (если оно у вас вообще случится!) вы справитесь на раз-два.
Здоровья вам и благополучия!
Человеческий позвоночник — идеальное «приспособление» для прямохождения. Но есть одно но: для прямохождения при активном образе жизни.
Сегодняшние реалии: постоянное пребывание в вынужденных позах, преимущественно сидячий образ жизни, избыточный вес — все это крайне негативно сказывается на позвоночнике, и как итог — идеальное приспособление дает свои сбои. Итак, заклинило спину в пояснице: что делать? Для начала необходимо верно понять причину боли.
Список возможных симптомов довольно обширен и зависит от предполагаемого диагноза, точно поставить который может только врач.
Получить полноценное лечение без консультации со специалистом невозможно, возможно только сделать некоторые выводы о причинах по характеру болей.
- , жгучие боли в пояснице могут быть признаком опухолевого процесса, .
- по типу прострелов, часто приводящие к невозможности изменить позу иначе называются люмбаго и могут быть признаками защемления нервного корешка в следствии наличия межпозвоночной грыжи или дегенеративно-дистрофических изменений позвоночника, например .
- Жгучая боль в пояснице, отдающая в ягодицу и заднюю поверхность ноги, как правило, оказывается ишиалгией, или .
- Спазмы и схваткообразные боли, локализованные в определенной части спины, могут свидетельствовать о мышечном переутомлении.
Если заклинило спину в пояснице, стоит сразу же обратиться к врачу, поскольку очевидно, что симптоматика может быть весьма размытой, а самый плачевный результат отсутствия лечения — обездвиживание нижних конечностей. Также необходимо исключить опухолевый процесс.
Кроме того, если заклинило спину в пояснице — это еще не значит, что причина боли в какой-то патологии спины.
Что делать, если болезненные ощущения возникают из-за воспаления в другом органе, а нервные окончания спины только реагируют? На этот вопрос ответит только врач после проведения дифференциальной диагностики.
Наш организм устроен лучше самого чувствительного аппарата: нервные волокна пронизывают его целиком. Болевой синдром в определенной области может свидетельствовать о патологическом процессе в соседних тканях.
Так, поясница может болеть от пиелонефрита, камней в почках, кисты яичников или их воспаления. А боль в малом тазу, напротив, может обернуться защемлением нерва в позвоночнике.
Именно поэтому лечение, если заклинило спину в пояснице, должен назначать врач после осмотра и необходимых обследований. Без осмотра и профессионального диагноза имеет смысл ограничиться щадящими мерами профилактики и минимальными обезболивающими средствами.
Если спину заклинило сзади слева при ранней беременности, или справа — стоит немедленно обратиться к врачу. В зависимости от интенсивности и патологических ощущений, принять решение о вызове бригады скорой помощи.
Боли в пояснице — довольно частое явление. Это связано с повышенными нагрузками на позвоночник во время беременности, а также неверными позами при кормлении. Постарайтесь сменить положение и размяться, а также сообщите о болевом синдроме врачу.
Что делать, если заклинило спину между лопаток? Причины боли в грудном отделе позвоночника те же, что и в случае с поясницей.
При этом грудной отдел поражается гораздо реже, по статистике не более 3% всех патологий приходится на него — позвоночник здесь поддерживается «корсетом» из ребер.
В первую очередь, необходимо медленно и аккуратно размяться: постараться сделать круговые движения плечами, упражнение на сведение и разведение лопаток.
Если сковывает настолько сильно, что никакие упражнения выполнить невозможно, необходимо лечь на твердую поверхность — это автоматически снимет нагрузку с мышц спины.
Боли в грудном отделе часто сопровождаются , когда происходит иррадиация в нервы межреберного пространства. Очень часто такие боли маскируются под неприятные ощущения во внутренних органах — , и так далее.
При обнаружении каких-либо симптомов самым верным действием станет обращение к специалисту для постановки точного диагноза.
Боли под лопаткой могут означать, что заклинило мышцу на спине, и гимнастика в сочетании с самомассажем станет самым простым способом прийти в норму.
Если ощущения становятся нестерпимыми и самочувствие не позволяет дождаться визита к врачу, можно принять некоторые меры самостоятельно. Что делать в домашних условиях?
- Расслабить мышцы спины. Для этого нужно лечь на жесткую поверхность. Если болит в пояснице, то для расслабления необходимо поднять бедра перпендикулярно пояснице, положив их, например, на соседний предмет мебели. После прохождения болевого синдрома следует аккуратно повернуться на бок, встать на четвереньки и подниматься строго с опорой на руки. При болезненности в грудном отделе вставать следует с опорой на ноги.
- Размять мышцы с помощью несложных упражнений: круговые вращения рук в плечевом суставе, вращения таза и туловищу и т. д.
- Зафиксировать место болезненности с помощью полотенца или широкого шарфа, обездвижив область боли и близлежащие области спины.
- Прибегнуть к массажу. В том числе хорошее действие окажет и самомассаж.
- Принять обезболивающее средство, внимательно ознакомившись с аннотацией к препарату и исключив наличие у себя противопоказаний к применению.
Крайне важно как можно скорее обратиться к врачу, который сможет назначить верное медикаментозное и физиотерапевтическое лечение, а также расскажет о профилактике.
Своевременное обнаружение болезней спины и адекватное лечение поможет свести боль к минимуму, а иногда и полностью избавиться от нее.
Кстати, сейчас вы можете получить бесплатно мои электронные книги и курсы, которые помогут улучшить ваше здоровье и самочувствие. Выберите те материалы, которые вам больше всего интересны:
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями:)
Проблема боли в спине актуальна для слишком большого числа людей, чтобы о ней забывать. Наверное, каждый в той или иной мере мог ощутить ее на себе. Избыточные нагрузки и длительные вынужденные позы, ожирение и малоподвижность – вот лишь несколько факторов из тех, которые принимают участие в развитии патологии позвоночника. Современная жизнь просто изобилует ситуациями, когда это становится реальностью.
Если прихватило поясницу, то приходится искать наиболее действенные способы лечения. Что делать и как правильно поступить, скажет только врач. После проведенного обследования он выявит причину боли и составит оптимальную терапевтическую программу для каждого пациента.
Каждый, кто столкнулся с болью в спине, хочет получить наилучший эффект при наименьшем вмешательстве в свой организм извне. Если того позволяет клиническая ситуация, то лечение всегда начинают с консервативных мероприятий. Они являются неинвазивными и обеспечивают хороший результат в большинстве случаев. Будь-то остеохондроз, межпозвонковая грыжа, спондилоартроз, растяжение мышц или их воспаление, всегда можно рассчитывать на улучшение локальных и общих процессов, используя следующие методы:
- Медикаментозная терапия.
- Физиотерапия.
- Лечебная гимнастика.
- Массаж и мануальная терапия.
- Народные средства.
Любая методика имеет свои особенности, поэтому должна применяться в строгом соответствии с клиническими рекомендациями и стандартами лечения той патологии, которая была выявлена при диагностике. Более того, оптимальным будет применение нескольких методов, т. е. комбинированная терапия. Так результат не заставит себя долго ждать и станет устойчивее, что делает возможной активную жить без боли.
Методы консервативного лечения применяют в различных ситуациях – не только как самостоятельную терапию, но также после оперативных вмешательств и перед ними.
Чтобы лучше понять, как вести себя при болях в спине, нужно сначала рассмотреть общие моменты, которые в основном касаются образа жизни. Поскольку патологию позвоночника провоцируют несколько факторов, то, начиная лечение, следует минимизировать их влияние на организм. В этом помогут следующие рекомендации:
- Избегать поднятия тяжелых предметов.
- Спать на жестком матрасе, положив под голову ортопедические валики.
- Следить за собственной осанкой при ходьбе и сидении.
- Носить удобную обувь (если она с каблуком, то не более 2 часов подряд).
- Правильно питаться.
- Отказаться от курения и употребления алкоголя.
Говоря о здоровом или лечебном питании, необходимо обратить внимание на собственный вес, поскольку позвоночник, в частности, поясница, при ожирении испытывает существенную нагрузку. Следует ограничить жирные, жареные и копченые блюда, углеводную пищу, отдавать предпочтение диетическим видам мяса, крупам, молочным и растительным продуктам. Нужно обогащать организм витаминами и микроэлементами, особенно кальцием. Кроме того, полезно чаще бывать на свежем воздухе, стараться каждое утро делать легкую гимнастику.
Когда человек чувствует, что заклинило спину, он прежде всего думает о том, какой препарат выпить для облегчения боли. Но и врачебный уровень оказания помощи при патологии позвоночника преимущественно начинается с медикаментозного лечения. В клинической практике могут использоваться следующие препараты:
- Нестероидные противовоспалительные (Ортофен, Мовалис, Артрозан).
- Миорелаксанты (Мидокалм).
- Витамины (Витаксон, Мильгамма).
- Хондропротекторы (Артра, Терафлекс).
- Препараты кальция (Компливит, Кальцемин).
- Сосудистые (Трентал, Солкосерил).
Если болезни позвоночника имеют специфический характер, например, при ревматоидном артрите или болезни Бехтерева, то преодолеть воспаление помогают цитостатики (Метотрексат), гормоны (Метипред). Инфекционное поражение требует назначения антибиотиков.
В случае выраженной боли могут делать паравертебральные инъекции анестетиков (блокады), чтобы уменьшить раздражение неровных волокон. А при стихании острого процесса можно переходить на прием таблеток и местные формы лекарств – мази и гели (Фастум, Долобене, Диклак).
Каждый препарат должен применяться в соответствии с назначениями врача. Используя лекарства самостоятельно, наряду с недостаточным эффектом, можно получить неблагоприятные реакции и осложнения.
Для ликвидации обострения и поддержания позитивного эффекта от медикаментозной терапии используют методы физического воздействия на патологический очаг. Они оказывают определенное биологическое влияние на ткани, благодаря которому уменьшается воспаление, исчезает отечность, улучшается нервная проводимость и нормализуются локальные обменные процессы. Когда прихватило поясницу, советуют пройти такие процедуры:
- Электрофорез.
- Ударно-волновая терапия.
- Лазерное лечение.
- Магнитотерапия.
- Озокерито- и парафинолечение.
- Рефлексотерапия.
- Водо- и грязелечение.
Спектр используемых методов достаточно широк, они подходят многим пациентам, если учтены все индивидуальные особенности и сопутствующие заболевания.
Скелет человека не может нормально функционировать без движений. Этот же принцип заложен в лечебной гимнастике. Любая патология позвоночника требует определенной физической активности – все зависит от ее вида, стадии и состояния пациента. На ранних этапах, когда присутствует компрессия нервных корешков, спине нужен покой. Для этого рекомендуют носить жесткий корсет, спать на жестком щите, не находиться в сидячем положении. Сначала можно делать упражнения лежа, но только после устранения острых симптомов. В дальнейшем гимнастика расширяется, вплоть до силовых тренировок на тренажерах. Если схватило поясницу, рекомендуют следующие упражнения:
- Лежа на спине, поднимать прямые ноги вверх, приводить к животу согнутые в коленях.
- Лежа на боку, отводить ногу вперед и назад, поднимать ее вверх.
- Лежа на животе, попеременно поднимать ноги, а также голову вверх.
- Стоя на четвереньках, прогибать поясницу, одновременно поднимая голову.
- Ухватившись руками за перекладину гимнастической стенки, провиснуть, не отрывая ног от пола.
- Стоя, держась за спинку стула, делать махи ногой, отводить ее в сторону.
- Из положения стоя выполнять наклоны туловищем вперед, назад и вбок.
Часто используют тракционную терапию, которая основана на вытяжении позвоночника под действием собственного веса пациента или специальных грузов. Существует «сухая» или подводная методика лечения. Кроме того, пользуется популярностью кинезиотерапия, использующая специальные тренажеры для растяжения мягких тканей спины.
Благодаря лечебной гимнастике удается сформировать мышечный корсет спины, укрепить связки, освободить ущемившиеся нервы.
Хороший эффект имеют методики ручного воздействия на позвоночник и окружающие ткани. Они применяются после ликвидации обострения заболевания. Массаж позволяет расслабить мышцы и улучшить кровоток, а мануальная терапия направлена на устранение функциональных блоков, декомпрессию корешков, восстановление структурных взаимоотношений. Специалисты применяют методики вытяжения, кручения, сгибания и разгибания позвоночника. При этом ощущается хруст, что есть вполне нормальным.
Когда заклинило поясницу, некоторые хотят воспользоваться народными методами лечения. Но это вовсе не значит, что можно отказаться от традиционных средств – подобное решение будет неверным и опасным. Лекарства, которые изготовлены из природных компонентов, используют лишь как дополнение к терапии, назначенной врачом. Более того, их не рекомендуют использовать без консультации специалиста, ведь возможны разные побочные явления, в частности аллергические реакции.
Чаще всего отдают предпочтение следующим рецептам от боли в спине:
- Компрессы из тертого хрена с редькой, горчицы, листьев лопуха.
- Мазь из порошка бодяги с оливковым маслом, конского каштана и камфоры, бишофита и золотого уса.
- Растирка из настойки репейника или адамова корня, горького перца с валерианой.
Следует помнить, что никакие народные рецепты не могут заменить квалифицированную врачебную помощь.
Когда эффект от консервативной терапии недостаточен, есть выраженные структурные изменения в позвоночнике, при которых сохраняются сильные боли, приходится делать операцию. Она показана при межпозвонковых грыжах, спондилолистезе, травматических повреждениях. Хирург с помощью малоинвазивных методик проводит удаление патологических образований, фиксирует сместившиеся позвонки, что сразу отражается на состоянии пациента – исчезают боли. Но после этого требуется реабилитация, длительность которой зависит от объема хирургического вмешательства.
Если беспокоит спина, то в первую очередь следует обратиться к врачу. После обследования он назначит необходимое лечение, которое не только избавит пациента от боли, но и вернет его к активной жизни.
Болевые ощущения в каком-либо органе либо в части тела всегда вызывают беспокойство, ведь чаще всего таким способом организм сигнализирует, что не все в его деятельности благополучно. Если боль не проходит в течение длительного времени, нужно обязательно уделить ей внимание и выяснить, в чем причина. Нередки случаи, когда источником беспокойства становятся неприятные ощущения в области поясницы.
Заболеть этот отдел спины может как по вполне безобидным причинам, так и вследствие серьезного заболевания. Поэтому, прежде чем начинать лечение, необходимо разобраться, что вызвало недуг, поскольку при разных причинах возникновения может быть назначена различная терапия.
Так, у представителей сильного пола поясница может заболеть в следующих случаях :
Тянущие ощущения в спине могут возникнуть при выполнении деятельности, связанной с подъемом тяжестей, например, погрузочно-разгрузочных работ. Занимаясь спортом, также нельзя забывать о чувстве меры, ведь избыточное усердие может привести к травме мышц.
Равно, как и избыточные нагрузки, их отсутствие пагубно влияет на организм. Нахождение в одной и той же позе без движения, пренебрежение физическими упражнениями, привычка проводить свободное время лежа на диване перед телевизором – все эти факторы могут, в конце концов, вызвать появление болезненных ощущений в области поясницы.
- Переживания и нервное напряжение.
Не зря существует выражение, что все болезни – от нервов. Специалисты утверждают, что наши психическое состояние напрямую влияет на здоровье организма.
- Заболевания почек (пиелонефрит) и других внутренних органов.
Боль может возникнуть из-за воспалительного процесса в почках. В таком случае неприятные ощущения локализуются в боковых отделах поясницы. Сопровождаются дополнительными симптомами в виде повышения температуры тела и тошноты.
Беспокоить спина может и в случае возникновения проблем с желудком, печенью, предстательной железой, легкими и т. д.
- Дефицит витаминов и микроэлементов.
В старшем возрасте может наблюдаться недостаточное содержание в организме полезных веществ, отвечающих за прочность костей и эластичность мышц, в результате чего возникают проблемы в деятельности опорно-двигательного аппарата.
- Как и в случае с мужчинами, избыточная физическая активность либо отсутствие таковой может спровоцировать возникновение неприятных ощущений в области спины.
- Заболевания позвоночника :
а) межпозвоночная грыжа – серьезное заболевание, требующее хирургического вмешательства;

б) образования кист и полипов половых органов;
д) болезненная менструация.
- Воспалительный процесс в почках.
Дискомфорт в период вынашивания ребенка может возникать по следующим причинам:
- Растяжение связок, удерживающих матку, смещение костей и суставов таза.
Это естественный процесс, необходимый для удерживания растущего плода и подготовки родовых путей.
- Обострение остеохондроза и других заболеваний опорно-двигательного аппарата из-за возрастающей нагрузки на позвоночник.
- Пиелонефрит.
В период беременности нагрузка на внутренние органы возрастает. Особенно пагубно это может сказаться на почках.
- Самопроизвольное прерывание беременности.
К сожалению, нередки ситуации, когда организм по какой-то причине отторгает плод. Происходит выкидыш, в процессе которого женщина испытывает схваткообразные боли в области поясницы. В некоторых случаях начавшийся выкидыш можно предотвратить, поэтому при возникновении болезненных ощущений, лучше сразу обратиться к врачу.
В зависимости от причин возникновения неприятных ощущений и их характера можно выделить следующие виды боли:
Для нее характерно внезапное возникновение острого приступа, пациенты часто характеризуют это ощущение как простреливающее, парализующее. Двигательная активность при этом резко снижается, может наблюдаться онемение конечностей. Такая ситуация чаще всего наблюдается при следующих заболеваниях:
Обычно она имеет ноющий, тянущий характер. Периодически усиливается, может пропадать на время.
Такая боль может быть симптомом следующих болезней:
а) туберкулез костей и другие инфекционные заболевания позвоночника;
б) опухоли и другие новообразования;
в) травмы, переломы в поясничном отделе и т.д.
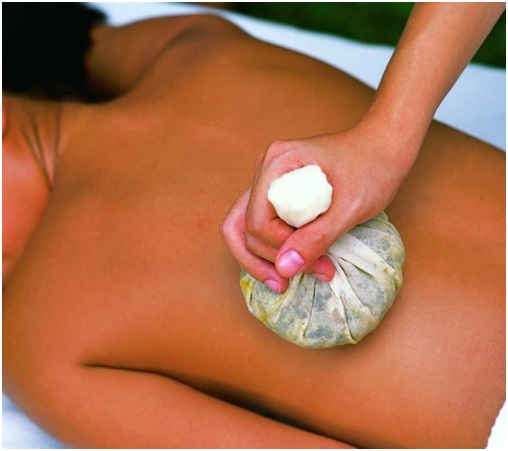
Если боли возникают регулярно или носят постоянный характер в течение длительного времени (2-3 дня и больше), лучшим решением будет обращение к врачу.
Как было отмечено выше, причинами подобной ситуации могут быть абсолютно разные заболевания.
Если нет уверенности, к какому специалисту обратиться, стоит начать с врача общей практики. Он осмотрит пациента, отправит на обследование и, при необходимости, направит к соответствующему специалисту (неврологу, нефрологу, гинекологу, гастроэнтерологу и т.д.)
Если возникла сильная внезапная боль, лучше вызвать скорую помощь. При необходимости, будет осуществлена госпитализация больного. Если вы вызвали врача, то применение обезболивающих препаратов не рекомендуется. Если же вызов доктора по каким-либо причинам осуществить невозможно, то до появления возможности обращения к специалисту, обезболивающие просто необходимы. Можно воспользоваться мазью на основе конского каштана, она не только уменьшит боль, но и снимет отек при его наличии. Примите удобное положение, в котором нагрузка на позвоночник будет минимальна.
Занятие самолечением – не лучший выход. Но если было диагностировано небольшое растяжение связок, например, от физических перегрузок, то помочь себе в домашних условиях можно, применив следующие способы:
- Нанесение разогревающих мазей , способствующих ускорению заживления поврежденных тканей (фастум гель, найз, барсучий жир и другие).
- Ношение на нижнем отделе спины поясов и платков из натуральной шерсти .
- Применение горчичников (при отсутствии противопоказаний).
- Йодная сетка на проблемном месте.
- Компрессы :
а) Из лука. Для этого необходимо измельчить немного сырого лука, поместить его в марлю и приложить к пояснице. Сверху закрепить пищевой пленкой и утеплить шерстяной тканью.
б) Из картофеля и хрена. Отваренный в мундире картофель размять еще горячим. Добавить натертый корень свежего хрена. Когда температура смеси снизится до терпимой, выложить ее на ткань и примотать пищевой пленкой к больному месту. Сверху утеплить. Лучше оставить такой компресс на ночь.
Итак, столкнувшись с проблемой появления болезненных ощущений в пояснице, необходимо помнить следующее:
- Причины подобного явления могут быть вполне безобидными, но в некоторых случаях это говорит о серьезных заболеваниях.
- У мужчин и женщин поясница может болеть по разным причинам.
- Острый или хронический характер боли может характеризовать природу заболевания.
- При проблемах с поясницей лучше всего обратиться к врачу – он поставит диагноз и подберет наиболее подходящее лечение.
- При возникновении острой нестерпимой боли необходимо вызвать неотложную помощь.
- Для ускорения восстановления поврежденных тканей в домашних условиях можно применять специальные мази, разогревающие средства и компрессы.
Если внезапно заклинило спину, что делать в подобной ситуации? Болевые ощущения при ущемлении нерва возникают внезапно и пропадают спонтанно. Поэтому часто люди не придают значения подобным ситуациям. Это напрасно, так как, если игнорировать сложившуюся ситуацию, можно дождаться осложнений. Попробуем узнать причины и симптомы болей в пояснице, а также разобраться, что делать, если прихватило в спине.
Очень часто на боли в районе спины жалуются молодые люди, а не люди преклонного возраста. Как показали исследования, 50% населения жалуются на болевые синдромы в пояснично-крестцовом отделе, 48% – в шейном отделе, остальные 2% – на боль в грудном отделе. Отчего часто появляются боли именно в пояснице? По объяснению специалистов, люди, в отличие от животных, передвигаются на двух ногах, поэтому вся нагрузка приходится на нижнюю часть спины. Боль появляется, когда превышается норма поднятия тяжести. Еще боли в спине обуславливаются хроническим стрессом, то есть нервное и психическое напряжение приводит к мышечному спазму, который провоцирует патологию позвоночника.
Основными причинами, вызывающими болевые ощущения, являются высокая физическая нагрузка, неправильное, неудобное и однообразное положение спины, переохлаждения, осложнения заболеваний, большой вес.
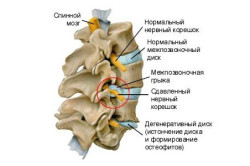
Защемление может произойти от глубокого вздоха, сопровождающегося резким движением. Характер такой боли обжигающий, резкий.
Спина может болеть после резкого движения, полученной травмы или неудачного падения. При таких условиях повреждается . При ощущении боли с одной стороны (выше талии) основной причиной неудобств может быть острое воспаление почек, сопровождается обычно температурой. Воспаление суставов ведет к тому, что позвоночник становится твердым и несгибающимся.
Длительное пребывание без движения, постельный режим или 60-летний возраст может привести к внезапному сдавливанию позвонка, происходит это из-за того, что костное вещество разряжается. Это заболевание – остеопороз.
При ноющей, слегка тупой или постепенно нарастающей боли в области поясницы, усиливающейся при подъеме, напряжении мышечной ткани, кашле, движении наблюдается межпозвоночная грыжа.

Характер заболеваний можно определить по типу болевого синдрома, который испытывает спина. Если это мышечная боль, она никогда не будет пронизывающей, острой и стреляющей. Такие боли носят спазмированный характер. Появляется боль слева или справа, не меняя своего очага. Она может длиться несколько дней. Если боль ощущается слева, то может давать фантомные симптомы в области сердечной мышцы или селезенки. Если боль справа, то – в область печени.
Возникающая боль вверху позвоночника характеризует ущемление нерва в шейном отделе, происходит это от неправильного и неудобного положения шеи и головы при ночном отдыхе, сквозняков. Вызывает парализованность тела. Если не провести диагностику в самом начале, это может привести к воспалительным процессам тканей, что грозит опухолью.
Если спину заклинило внизу, это может означать воспаление нерва седалищного. Этот нерв имеет самый большой нейроновый отросток, его воспаление может грозить параличом конечностей.
Основные признаки болей в спине можно классифицировать следующим образом:
- Очаг воспаленного места сопровождается жгучей болью, иногда характеризуется стреляющим и колющим ощущением.
- Прострелы в ноги, бедра и ягодицы. Это означает, что поясницу заклинило, в таком случае обычная мазь может не помочь.
- Болевой синдром в области шеи или рук, переходящий в головную боль, означает защемление нерва верхней части спины.
- Тяжелое дыхание, сопровождающееся давлением в легкие, означает ущемление нерва в лопаточной области или в месте присоединения ребер к позвоночнику.
- При нарушении кровотока и обращения, потемнении в глазах, повышении температуры и артериального давления, усилении потоотделения происходят мышечные спазмы.
- Самопроизвольное опорожнение кишечника или мочеиспускание, неподвижность ног и рук, покалывание в конечностях, а в некоторых случаях потеря чувствительности означают нарушения спинного мозга.
Многочисленные симптомы заболеваний спины не позволяют провести диагностику, основываясь только на жалобах пациентов. Самолечение без консультации врача и диагностики может привести к усугублению ситуации. В первую очередь следует провести обследование всего организма для идентификации признаков, описанных ранее.
Наверняка лечащий врач будет настаивать на полном обследовании, чтобы определить или исключить неврологические отклонения.
Так, сделанный рентген может показать только грубое повреждение или смещение позвонков, уменьшение межпозвоночных промежутков, костные выросты. Наиболее информативным обследованием считается МРТ. С помощью этой процедуры можно выявить состояние нервных корешков, спинного мозга, межпозвонковых дисков.
Необходимо провести анализ крови, пройти компьютерную томографию, мануальное обследование. Если будут пройдены все этапы обследования, можно будет составить полную картину заболевания, исключить возможное онкологическое заболевание или повреждение нервов и сосудов.
Наверняка каждый, кто ощущал подобные боли, будет готов принимать лекарственные препараты, соблюдая постельный режим и утверждая, что это единственный выход. Но стоит заметить, что главным в лечении является движение.
Боль в спине обычно вызвана отеком мышечной ткани, чтобы восстановить кровообращение, необходимо постоянно двигаться.
Альтернативными методами лечения выступают мануальная терапия, грязевые ванны, физиопроцедуры, гирудотерапия. Основным методом считаются физические упражнения, разработанные лечащим врачом, индивидуально для каждого пациента. Такие упражнения обеспечат правильную работу мышц, их напряжение и расслабление. Чем крепче будут мышцы, тем меньше вероятность возникающего болевого синдрома.
Если поясницу заклинило внезапно, а рядом находятся люди, которые могут предоставить первую помощь до приезда врача, то больного необходимо положить на твердую поверхность, не сковывая его движений.
При этом необходимо принять обезболивающее лекарство для смягчения приступа. Ни в коем случае не предпринимать каких-либо неразумных действий, например, попытаться вправить позвонок.
Медикаментозное лечение назначает врач. В основном это согревающие и обезболивающие мази, инъекции назначаются редко. Врач может назначить специальные компрессы, которые делаются из горчичников и меда. Дополнительно могут назначаться спазмолитики и лекарства, которые укрепляют сосуды и способствуют правильной работе сердечной мышцы.
источник