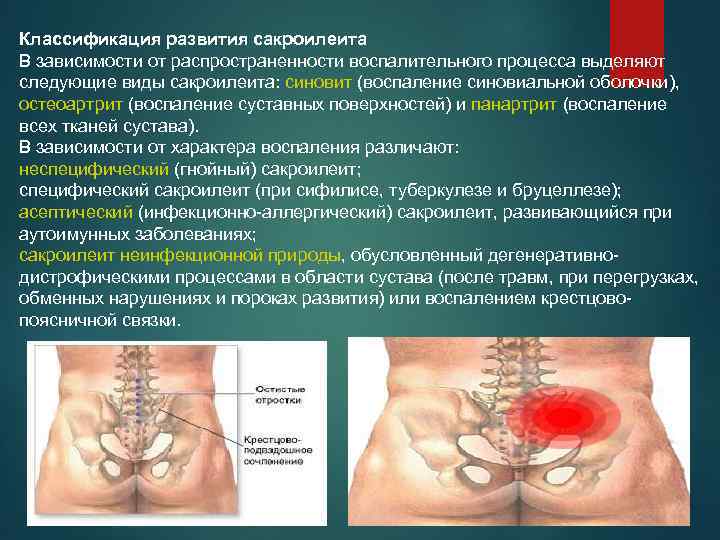
Боль в спине, хоть и многолика, и крайне трудно порой определить истинные ее причины, все же возникают порой некоторые особенности, позволяющие сузить круг «подозреваемых» до нескольких. Не зря врач, принимая пациента, самым подробным образом расспрашивает его:
- В каком месте спины болит:
вверху, внизу, слева, справа - Какой именно болью:
тянущей, умеренной, острой, стреляющей, постоянной, приступообразной и др. - В покое или движении
- При каких движениях:
ходьбе, вставании, повороте, наклоне
Если боли в спине возникают при наклоне вперед или назад, то констатируют обычно пояснично-крестцовый радикулит, самая частая причина которому — миофасциальный синдром (мышечное напряжение). Болевой симптом при этом наблюдается в верхней поясничной области и внизу спины.
Мы больше привыкли к тому, что боль провоцируется корешковым синдромом, то есть воспаленным или защемленным в процессе позвоночных деформаций и смещений нервом. Но на самом деле такое бывает достаточно редко, при:
- дорзальной грыже
- смещении позвонков при спондилолистезе
- наклоне оси позвонка из-за подвывиха суставов
- спондилите с остеофитами по краям позвонков
- травмах со смещениями и оскольчатыми переломами
- прорастании опухоли в нерв
- стенозе межпозвоночного канала
Наклон вперед и вниз при таком синдроме крайне затруднителен, так как малейшее движение будет причинять невыносимую боль.
Признаки корешкового синдрома
Как определить, что заболевание так или иначе связано с позвоночником с вовлечением в процесс раздраженного нерва?
Заподозрить такое можно, если боль в пояснице возникает:
- при попытках достать подбородком грудь (симптом Нери)
- при смене горизонтального положения на вертикальное
- при напряжении пресса
- при прощупывании позвоночного столба
- при подъеме вытянутой ноги из лежачего положения вверх (симптом Ласега)
- болит не только в позвоночнике, но и отдается и в другие области спины, а также в конечности
Но если даже имеется раздражение нерва, то не это — главный и единственный источник боли в спине.
Корешковый синдром через несколько дней проходит, а болевые ощущения остаются еще достаточно долго и приобретают хроническую форму. И это происходит именно из-за мышц, в которых нервное раздражение вызвало ответную рефлекторную реакцию — в этом и есть суть миофасциального синдрома
Миофасциальный болевой синдром (МФБС) вызывается многими болезнями и факторами, которые можно условно поделить на первичные и вторичные.
Первичный МФБС — это все патологии позвоночника, нервов и мышечно-связочного аппарата.
К ним можно отнести:
Остеохондроз:
- При наклоне шеи вперед и назад или при повороте может возникать боль — это говорит о шейном остеохондрозе
- Возникновение боли внизу спины при сгибании и разгибании туловища — признак пояснично-крестцового остеохондроза
Боль при наклонах возникает только в период приступов.
Спондилоартроз
Болезненные ощущениях при наклоне вперед появляются поначалу в основном:
- по утрам после сна
- после длительного нахождения в вертикальном или сидячем положении
- после больших нагрузок на поясницу
Затем после небольшой разминки боли проходят
- Если низ поясницы начинает постоянно ныть и не помогают даже двигательные «разогревы», то это значит, что деформация суставов прогрессирует
- Трудность или невозможность согнуться вовсе может означать полную блокировку сустава, спондилит или болезнь Бехтерева
Болезнь Бехтерева
- Характеризуется сильными болями:
- начинает вначале болеть низ спины, особенно болит по ночам
- сгибаться и разгибаться крайне трудно
- Затем из-за постепенного поражения всех хрящей суставов и связок или сращивания позвонков происходит обездвиживание пояснично-крестцового отдела
- Наклоняться вперед, назад, осуществлять повороты туловища влево и вправо становится невозможно
Со временем болезнь Бехтерева (анкилозирующий спондилоартрит) переходит на остальные отделы, вплоть до шейного
Миозит (воспаление мышц)
Причинами его могут быть:
- физическое перенапряжение
- простудные явления
- инфекции
- врожденные аномалии
При остром миозите наклоны и повороты спины причиняют нешуточную боль, поэтому лучше соблюдать в этот период полный покой
Остеопороз
Это заболевание — прямой отголосок нарушенного внутреннего обмена. Из-за недостатка кальция в организме начинается разрушение костных тканей позвонков.Весь скелет (и позвоночник, и конечности) деформируются, из-за чего в спине постоянные ноющие боли, усиливающиеся при наклонах.
Это очень опасное заболевание — если при наклоне спины вдруг возникла резкая боль, то это может говорить о компрессионном переломе. Нужно в этом случае немедленно обратиться к ортопеду и ограничить себя от всяких движений и нагрузок
Травмы и смещения:
- Падение на спину может вызвать ушиб, повреждение связок, переломы, подвывихи
- Родовые травмы у женщин приводят к разрывам связок, подвывихов суставов пояснично-крестцового отдела и таза
- К подвывиху сустава может привести и резкий поворот туловища на 120 °
Появление боли в спине при наклоне после травмы — знак того, что нужно делать рентген позвоночника
Нарушения стабильности позвоночника:
- Сколиоз
- Увеличение кифоза или лордоза:
- постоянная сутулость при неправильной осанке
- поясничный лордоз у беременных
- Слабость мышц и связок
Мышечная слабость приводит к появлению горба на позвоночнике при наклоне. Это в свою очередь дает возможность раздражения спинномозговых нервов и возникновению боли в спине при наклонах.
Исправить этот недостаток достаточно легко: нужно укреплять мышцы спины и брюшного пресса
Вторичный МФБС происходит по причинам, изначально от позвоночника не зависящих.
Такими обстоятельствами могут быть:
- Онкологические заболевания
- Травмы и болезни внутренних органов:
почечнокаменная болезнь может давать боль при наклоне из-за повреждения камнем мочеточника - Инфекционные процессы тазовых органов:
- они бывают по вине гинекологических и урологических болезней
- при таких патологиях болят низ живота и поясницы
- Психоневрологические заболевания
Какой-то единой рекомендации для лечения боли в спине, возникающей при наклоне, разумеется быть не может.
В первую очередь, для выяснения причин стойкого болевого синдрома такого рода следует провести тщательную диагностику:
- Рентгенографию (возможно, контрастную)
- При необходимости, более точное исследование при помощи КТ и МРТ
- Дополнительные приборные исследования:
- электромиографическое
- денситометрическое
- кардиологическое
- Могут также понадобиться лабораторные анализы крови и мочи
При выявления остеохондроза лечение может вестись:
- При помощи стандартных способов приема НПВС в острый период:
- кетопрофена, ибупрофена, диклофенака, индометацина
- мышечных спазмолитиков:
мидокалма, сирдалуда
- В восстановительный период миофасциальный синдром лечится:
- иглотерапией, массажем
- лечебной физкультурой
Когда диагностируется спондилоартроз, болезнь Бехтерева и другие суставные заболевания, то обезболивание здесь тоже ведется при помощи НПВС, но по другим, более интенсивным схемам:
- Лекарство вводится прямо в сустав
- Часто используются костные новокаиновые блокады
- Применяются методы радиочастотной иннервации
- Ведется также борьба по восстановлению подвижности суставов и уменьшению мышечно-связочных контрактур:
- делаются инъекции с суставной жидкостью
- проводится электромиостимуляция
На первых стадиях болезни эффективен прием хондропротекторов:
Хондропротекторы крайне важно принимать при остеохондрозе для предотвращения его развития
При смещениях суставов, родовых травмах самую эффективную помощь может оказать остеопат (разновидность мануального терапевта)
Травмы позвоночника требуют особенно длительного лечение:
- Длительной иммобизизации поврежденного отдела
- Репозицию (вытяжку)
- Механотерапию, лечебную гимнастику и другие восстановительные методы
Остеопороз нуждается в комплексном лечении:
- Прием кальция и биофосфонатов
- Может понадобиться восстановление стабильности позвоночника:
- путем ношения корсетов
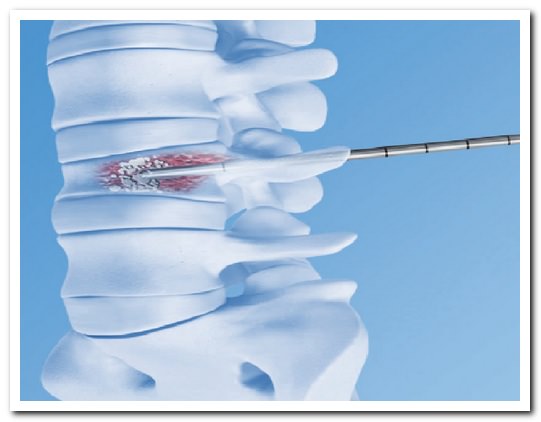
- кифопластики ивертебропластики — современных малоинвазивных методов, укрепляющих и восстанавливающих разрушенные позвонки
Вертебропластика также нередко применяется при лечении опухолей позвонков — гемангиом
Не игнорируйте боли, возникающие в спине при наклонах вниз и других движениях. Своевременное обращение к врачу при таких признаках поможет остановить или устранить полностью опасные заболевания.
источник
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
Боли в спине преследуют многих людей, особенно это касается лиц старше 40 лет. В основном люди жалуются на поясничные боли. Характер ее отличается, от тянущей до ноющей, от постоянной до резкой и мимолетной. Каждая разновидность таких ощущений указывает на основную причину ее появления.
Возникновение дискомфорта при наклонах также обозначает наличие некоторых заболеваний позвоночника и не только. Не многие люди обращаются к врачу сразу же после возникновения неприятных ощущений в спине при наклонах вперед. Некоторые терпят, пока не станет усиливаться дискомфорт. Хотя правильным решением будет совершить поход к врачу сразу же после появления болей.
Не всегда у людей есть возможность вовремя обратиться к доктору. Образ жизни порой мешает уделять должное внимание своему здоровью. Однако, это совершенно неправильно. Поскольку причинами болей в пояснице при наклоне вперед могут выступать различные заболевания.
Боль в пояснице бывает разного характера. При наклоне вперед она говорит о:
- радикулите;
- миозите;
- смещении позвонков поясничного отдела;
- грыже;
- заболеваниях почек;
- травмы;
- метастазах при онкологических заболеваниях.
Возможные симптомы помогут определить точную причину появления боли в пояснице при наклоне вперед. В зависимости от характера и локализации неприятных ощущений врач сможет направить человека на диагностику и установить точный диагноз.
По характеру болей они подразделяются на виды:
- Первичная. Бывает в результате травмирования костно-мышечных тканей или из-за изменений в хрящевой ткани.
- Вторичная. Обычно связана с последствиями травм, особенно в области позвоночника. Кроме того, может говорить об инфекции в почках или о симптомах наличия онклогоии. Особенно это касается ощущений при нклоне вперед.
Каждая разновидность говорит о конкретном случае. Точную причину дискомфорта в поясничном отделе сможет специалист.
Если у человека болит поясница после наклона вперед, это, возможно, говорит о том, что мышцы его не подготовлены, ослаблены и при некоторой физической нагрузке реагируют на движение неприятными ощущениями. Особенно такое касается лиц старше 50 лет и тех, кто ведет сидячий образ жизни. Мышцы привыкает держать одно положение и при резком его изменении или наклоне, в особенности вперед, возникает сильный дискомфорт.
Боль бывает не только в пояснице. При некоторых недугах она распространяется и на копчик, зону будер и ягодиц. Такой симптом чаще всего говорит о возможной скованности мышц. В этом случае человеку следует после консультации с доктором, при отсутствии противопоказаний, начать заниматься тренировками в фитнес-центре или хотя бы делать регулярную гимнастику, чтобы укрепить и поддержать мышечный корсет.
Бывает и так, что при смещении позвонков в определенной зоне, человек ощущает боли в спине. В зависимости от локализации ощущений говорят о наличии или отсутствии некоторых заболеваний. Так, например, при остеохондрозе позвоночника, часто возникают боли в спине, причем не обязательно при наклонах. Они бывают и при долгом стоянии на ногах или хождении.
Перенесенные травмы и переломы также могут проявляться в последующем дискомфортом в области поясницы и других отделов позвоночника. Считается, что боль именно при наклоне вперед говорит о поврежденных позвонках. Остеохондроз проявляется деформацией межпозвонкового пространства и самих дисков, и вызывает сильнейший дискомфорт даже в молодом возрасте.
Не только повреждения костных тканях вызывают болевые ощущения в пояснице при наклоне вперед. Также и переохлаждение способствует появлению резких и умеренных болей. При этом боль может возникнуть внезапно, при резком движении или повороте корпуса, а также может быть монотонной и длительной.
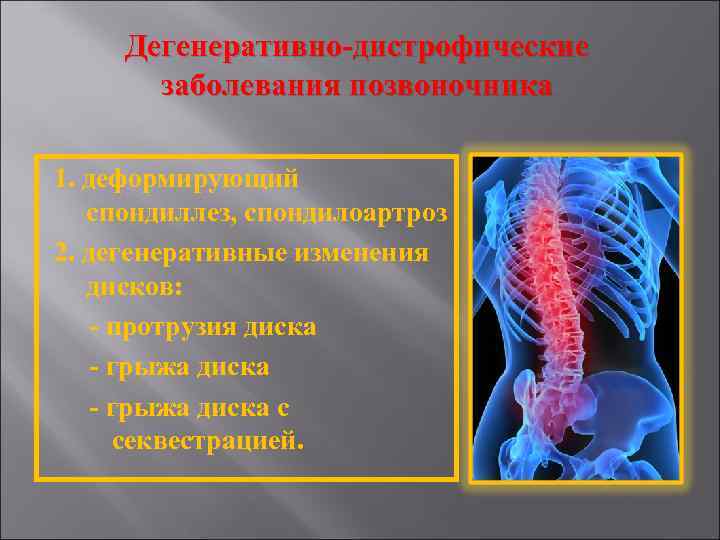
Дегенеративно-дистрофические процессы в позвоночнике могут возникнуть не только в зрелом, но и в молодом возрасте. Многие люди до самой старости не сталкиваются с такой проблемой, а некоторые уже в 15 лет страдают неприятными ощущениями в спине. Все это говорит о разнице в образе жизни людей, а также о наличии каких-либо сопутствующих заболеваний.
Такая патология проявляется, в результате которой происходит дегенерации позвоночника, хрящей и волокон, которые должны быть всегда в стабильном состоянии. При этой проблеме человек чувствует резкую боль при наклоне вперед или назад. Также патологии позвоночника проявляются и в виде ноющих частых или даже постоянных болей при хождении, долгом стоянии на ногах или сидении в одном положении.
В случае, если мышцы человека не достаточно сильны, всю тяжесть веса тела берут на себя позвонки. Тогда и возникают проблемы. Диски начинают сжиматься, постепенно позвоночник также сжимается и пространства между дисками становится все меньше. Из-за этого возникают некоторые недуги, такие как остеохондроз. В том числе клетки могут ослабевать и в результате недостаточного питания их и хрящевой ткани. Это происходит также из-за чрезмерной сдавленности позвоночных дисков и нарушения пространства между ними.
Такие патологические процессы вызывают сильные боли в пояснице при наклоне вперед, назад или в стороны.
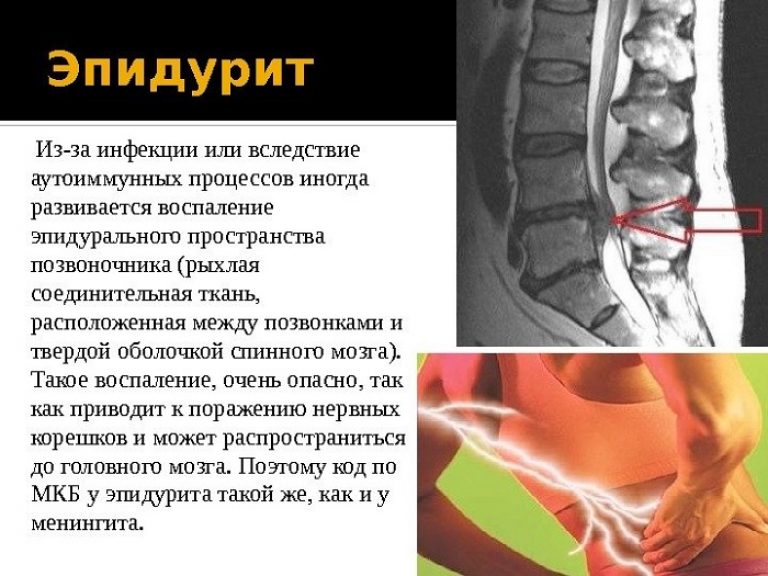
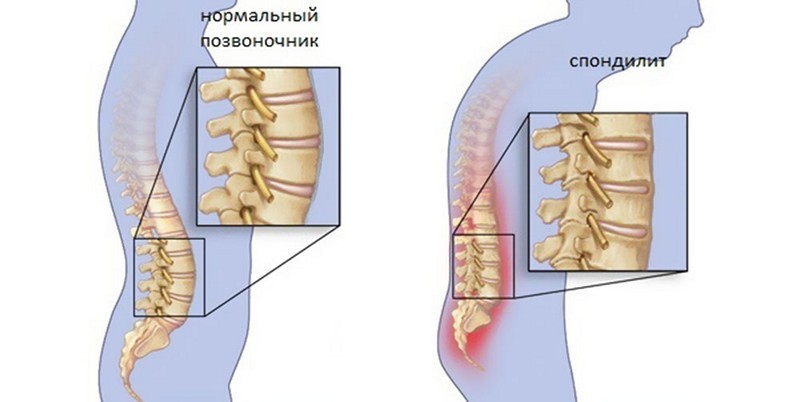
К болям в пояснице при наклоне вперед часто приводят и воспалительные процессы. К ним относятся эпидурит, спондилит. Болезненность при таких патологиях вызывается снижением плотности костной ткани и деформацией позвоночного столба.
При эпидурите возникает воспаление клетчатки гнойного характера, которое возникает в результате многих факторах. К ним относятся:
- туберкулез позвоночника;
- травмы;
- грыжи;
- инфекция;
- аутоимунные заболевания.
Эпидурит бывает нескольких видов. Чаще всего он возникает не только в поясничном отделе, но также может затрагивать и другие отделы позвоночного столба.
Спондилит является хронической болезнью и появляется в результате поражения бактерий в определенном отделе. При этом болезнь является достаточно тяжелой, поскольку нередко носит непредвиденные последствия. Имея данный недуг, человек чувствует жгучие резкие боли в спине, появляется высокая температура, выше 38 градусов, а также появляется нарушенная чувствительность конечностей, в особенности нижних.
Если выявить инфекционно-воспалительные процессы на ранней стадии, то излечение вполне возможно. Следует обратиться к доктору, который назначит необходимые анализы и проведет диагностику заболеваний.
Эпидурит — хроническое заболевание. Оно появляется в результате инфекции или аутоимунных реакций организма. При отсутствии своевременного лечения оно вызывает достаточно тяжелые последствия, вплоть до попадания инфекции в головной мозг.
Причиной возникновения недуга является попадание инфекции в эпидуральную область спинного мозга. Факторы, влияющие на появление болезни следующие:
- грыжа;
- аллергия;
- туберкулез;
- дегенеративные патологии;
- тонзиллит;
- патология в гинекологии;
- травмы спины.
Болезнь появляется в любом возрасте. При этом человек чувствует боли в пояснице, особенно при движениях, наклонах, вперед или назад. Повышается температура выше 38°. Бывают неприятные ощущения в конечностях, по типу скованности и онемения. Боли в спине при этом часто напоминают радикулит.
При этом диагностика данной патологии затруднена, поскольку анализы у человека с хроническим недугом обычно нормальные. Врачи всегда стараются назначить терапевтическое лечение, но в самых тяжелых случаях проводится операция.
Спондилит возникает в результате появления бактерий в теле позвонков. Они разносятся по всему столбу, при этом поражая здоровые области. Чаще всего появляется в результате туберкулеза. Но также оказывают влияние и другие факторы. К ним относятся:
- бактерии в организме;
- актиномикоз;
- снижение иммунитета;
- травмы спины.
При попадании бактерий ткани начинают деформироваться и в результате отмирают. Появляются некротические участки, которые вызывают гнилостные процессы во всем позвоночнике. При этом человек чувствует сильные боли, не может полностью выпрямить спину, чувствует постоянную усталость. Также может отмечаться высокая температура, озноб, слабость.
При этом часто внешние признаки дают о себе знать. Появляется краснота на пораженном участке спины, это место становится теплее, чем остальные зоны.
Обычно врачи стараются излечить недуг с помощью медикаментов и физиопроцедур, но в более тяжелых случаях прибегают к хирургическому вмешательству.
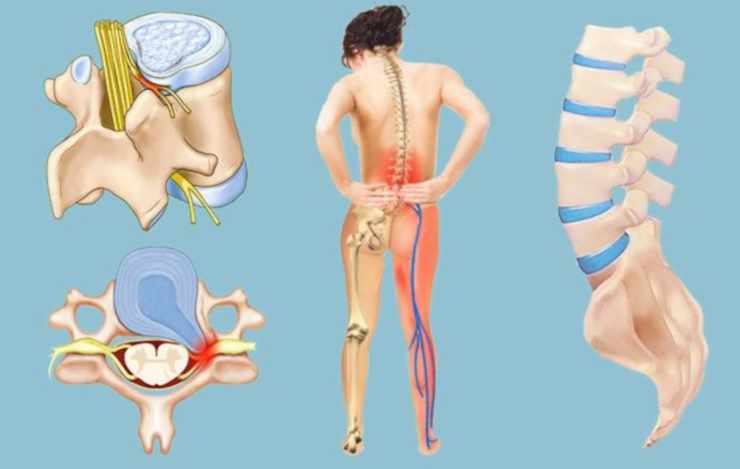
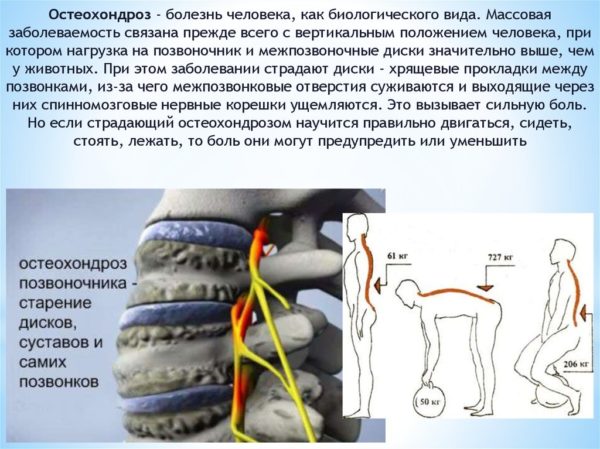
Один из часто встречаемых неврологических болевых синдромов является корешковый синдром. Он появляется в результате компрессии корешков спинномозговых нервных окончаний. Проявляется сильными болями в пояснице в других областях. Так называемый синдром защемления нервных окончаний может появиться у любого человека. Особенно часто это встречается у тех людей, кто имеет остеохондроз. Именно это заболевание является самой распространенной причиной появления данного синдрома.
Во время длительных дегенеративных процессов в позвоночном столбе возникает грыжа. Она разрастается и начинает сдавливать нервные окончания. При этом возникает воспалительная реакция и, как следствие, данный синдром.
Боли в пояснице при наклонах также иногда возникают при новообразованиях, возникающих в клетках позвоночного столба. Опухоли и метастазы иногда достигают спинного мозга и разрастаются в нем, вследствие чего появляется сильная боль в пояснице или в другом отделе спины.
Частыми и основными причинами появления опухоли являются генетические нарушения, однако существуют и другие факторы, влияющие на ее появление. К ним относятся:
- неправильный образ жизни;
- радиактивное излучение;
- «вредная» работа на химическом производстве;
- курение;
- частое попадание на кожу солнечных лучей или посещение солярия.
Опухоли в позвоночнике бывают не только злокачественными. Нередко образуются и доброкачественные образования, которые поддаются лечению и достаточно успешно. В отличие от доброкачественных, онкологические заболевания поражают организм быстро и начинают ускоренно прогрессировать, захватывая все больше здоровых тканей.
Сила боли напрямую зависит от ее причины. При злокачественных образованиях боли начинают носить достаточно тяжелый характер. Локализация неприятных ощущений при этом возникает в любом отделе позвоночника. При болях в пояснице, независимо от, в наклоне или нет, необходимо доверить свое здоровье специалисту, чтобы не пропустить появление какого-либо неприятного недуга.
Радикулопатия или в народе радикулит, развивается в следствие осложнения при наличии остеохондроза. Болезнь вызывает протрузии, грыжи, травмы межпозвоночных дисков. Чаще всего радикулит — не самостоятельный недуг. Он появляется совместно с другими факторами.
Симптомы радикулопатии появляются не сразу. Часто в начале заболевания человек даже не догадывается о существовании у него данной патологии. Изначально она протекает бессимптомно. В дальнейшем, по мере прогрессирования болезни, появляются острые или слабые боли, часто возникающие именно при движении.
В пояснице боли появляются, в основном, при наклонах вперед или назад. Появляются зачастую так называемые «прострелы», отдающие в нижние конечности. Человек не может согнуться и разогнуться, становится сложно передвигаться. Помимо этого, появляется слабость и напряжение мышечного корсета. Бывает и возникает нарушение чувствительности конечностей или некоторых отделов спины, в том месте, которе поражено недугом.
В зависимости от причины появления неприятных ощущений, можно говорить о том, как именно поступить при их появлении. Если боли связаны с сидячим образом жизни и поясница болит при наклонах вперед, но при этом отсутствуют какие-либо отклонения в позвоночнике, то можно говорить о мышечной слабости. В таком случае следует заняться своим здоровьем, начать делать гимнастику, заниматься лечебной физкультурой или посещать тренажерный зал. В любом случае, необходима консультация врача, даже для того, чтобы он смог направить на нужные занятия.
Бывает боль в пояснице при наклонах и в случае чрезмерных физических нагрузок. Часто те, кто занимается в тренажерном зале и использует в своих тренировках тяжелые веса, чувствуют скованность и боли в пояснице при наклонах вперед. В таком случае они связаны с напряжением мышц и снять их можно либо уменьшением интенсивности нагрузок, либо расслабляющим и лечебным массажем данной области.
Если боли в пояснице при наклоне вперед появились в случае болезни, то следует заняться ее лечением, предварительно посетив врача, который, во-первых, установит точный диагноз, а во-вторых, направит на необходимые обследования и назначит лечение.
В сочетании с медикаментами, физиотерапией и иными методами лечения, врачи назначают специальную диету. Ведь если у человека существует недостаток определенной группы минералов и витаминов, это существенно сказывается на состоянии его организма, в том числе и спины.
Данная диета подразумевает наличие в рационе продуктов, содержащих кальций, таких как творог, кефир, молочные продукты. Обязательно наличие в рационе мяса птицы, говядины. Исключить следует лишь жирные сорта мяса и сало. Однако, жиры полностью исключать не следует.
Принимать в пищу рекомендуется дополнительные витаминные комплексы, подобранные с лечащим врачом, в соответствии с потребностями организма.
Существуют специальные упражнения, направленные на снятие болей в пояснице и других отделах позвоночника при наклонах и без. Основные упражнения выполняются в лежачем положении, чтобы еще больше не навредить и без того больной пояснице.
При остеохондрозе позвоночника рекомендуется делать растягивающие движения, но очень аккуратно и плавно, без резких движений. Лежа на спине подтянуть одну ногу, согнутую в колене, к себе и завести ее за противоположное бедро. При этом спину стараться удерживать на полу. Вторая нога лежит на полу, прямая. Лежать в таком положении несколько секунд, затем аккуратно сменить ноги.
Упражнения, направленные на снятие болей в пояснице при наклонах помогают снять мышечное напряжение и укрепить корсет, но выполнение их должно совершаться только после консультации лечащего врача.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
источник
Резкая, стреляющая или тянущая боль в пояснице при наклоне вперед является частой жалобой людей старшей возрастной группы. Характер подобного дискомфорта, как правило, периодический с локализацией в пояснично-крестцовом отделе спины. Интенсивность же болевого синдрома бывает разной и связана со степенью запущенности патологии.
Нередко установить точные причины боли в спине представляется задачей не из легких. Обусловлено это спецификой проявления некоторых заболеваний, симптомы которых выражаются через болезненные ощущения в поясничной области и позвоночнике. Сбор подробного анамнеза и общей клинической картины позволяет точно установить источник возникновения боли в спине, а также корректно подобрать курс восстановительной терапии.
Резкая боль в пояснице при наклоне может провоцироваться различными факторами и часто выступает результатом как болезней внутренних органов, так и функциональных нарушений опорно-двигательного аппарата:
- радикулита, вызванного смещением межпозвоночных дисков или остеохондрозом с раздражением спинномозговых корешковых нервов;
- стоит обратить внимание на миозит симптомы и лечение;
- различных травм позвоночника — падения на спину, родовых травм у женщин, подвывиха сустава при резком повороте туловища на 120°;
- остеопороза костной ткани и деформации позвонков;
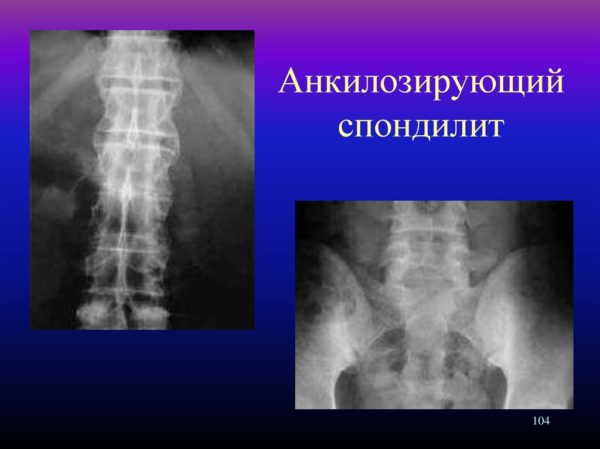
- болезни Бехтерева или анкилозирующего спондилоартрита, характеризующегося прогрессирующим воспалением суставов позвоночника и нарушением его подвижности;
- деструктивных изменений позвоночного столба, вызванных образованием и ростом опухолей;
- невралгии;
- неправильных и чрезмерных физических нагрузок;
- дорзальной грыжи;
- эпидурального абсцесса;
- постоянной сутулости;
- слабости связок и мышц, когда при наклоне головы вперед или в стороны ощущается специфический дискомфорт, приводящий со временем к образованию горба.
Это первичные миофасциальные болевые синдромы (МФБС), вызываемые дегенеративными процессами костно-мышечной системы. Ко вторичным же факторам патологий, не зависящим от состояния позвоночника, относятся заболевания внутренних органов. В данном случае спина может болеть из-за:
- дисфункции желудка, кишечника или желчного пузыря;
- камней в почках или пиелонефрита;
- инфекций тазовых органов — гинекологических и урологических болезней;
- внематочной беременности;
- пельвиоперитонита;
- психоневрологических заболеваний.
Несмотря на своеобразность течения заболевания, лечение болевого синдрома поясничного отдела не отличается особой специфичностью и при правильном медицинском подходе эффективно устраняется консервативными методами.
Для постановки диагноза, когда болит поясница при наклоне туловища вперед, применяется система комплексного исследования организма. Это позволяет объективно установить характер заболевания и способы борьбы с ним. Основными приемами клинического исследования являются:
- Стандартные лабораторные анализы мочи и крови.
- УЗД.
- Компьютерная томография и МРТ.
- Рентген с контрастированием.
- Электромиографическое, кардиологическое, денситометрическое и другие дополнительное приборное диагностирование.
Способ диагностики выбирается исходя из анамнеза болезни, характера ее проявления, состояния и жалоб пациента. По результатам исследования и в зависимости от того, какие причины способствовали образованию патологии, формируется адекватный курс реабилитационной терапии. Схема лечения устанавливается индивидуально и может включать использование препаратов общего и местного действия:
- обезболивающих средств, анальгетиков — Ибупрофена, Индометацина, Диклофенака и др.;
- мышечных спазмолитиков — Сирдалуда, Мидокалма;
- мазей противовоспалительного, комбинированного, сосудорасширяющего и хондропротекторного действия — Нурофен, Артроцин, Долобене, Финалгон, Эфкамон, Хондроитин Сульфат;
- общеукрепляющих и иммуномодулирующих средств.
Эти препараты обладают высокой эффективностью в вопросах облегчения состояния больного и устранения болевых ощущений в пояснице. Однако консервативный метод лечения спинной боли не всегда уместен. В некоторых случаях особенно при травмах позвоночника показана специальная реабилитационная физкультура и соблюдение определенного режима с минимальной подвижностью и уровнем физической нагрузки.
При онкологических новообразованиях или туберкулезных поражениях позвоночных хрящей также противопоказаны какие-либо физиологические процедуры и воздействие на воспаленную зону. Но, если больно наклоняться по причине остеохондроза, можно вполне обойтись специфической лечебной физкультурой, массажем и акупунктурой. В этом случае медикаменты могут и не понадобятся.
Но чтобы не доводить ситуацию до критического состояния, даже при возникновении малейшей боли или дискомфорта в области спины, поясницы или шеи, следует немедленно обращаться за медицинской консультацией. Выявление проблемы на ранней стадии, позволит вовремя устранить источник заболевания и его дальнейшее развитие.
источник
Боль в спине – ведущий (основной) клинический симптом заболеваний позвоночника, диагностируемый почти у 90% пациентов. Такая боль может возникать в верхней, центральной или нижней части спины, иметь умеренную или высокую интенсивность и сопровождаться другими тревожными признаками, например, мышечной скованностью или нарушением подвижности в определенном сегменте позвоночника.
При первичном физикальном осмотре врач обращает внимание не только на наличие болевых и триггерных точек, но и на связь болевого синдрома с двигательной активностью больного. Например, если боль в спине усиливается во время движения, следует исключить дегенеративно-дистрофические патологии (остеохондроз, межпозвонковая грыжа) и травмы, а в случаях, когда провоцирующим фактором выступает длительное сидение, врач может предположить множественные грыжи Шморля.
Если вы хотите более подробно узнать, как лечить грыжу Шморля поясничного отдела позвоночника, а также рассмотреть признаки проявления и альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Боль в спине при наклонах может возникать не только в результате механических повреждений костно-мышечного корсета и заболеваний опорно-двигательной системы, но и при воспалительных процессах, а также патологиях мышечной ткани, поэтому комплекс первичной диагностики обычно состоит из нескольких видов обследования.
Боль в спине относится к неспецифическим клиническим симптомам, то есть, она может возникать не только при заболеваниях позвоночника, но и при других патологиях, например, воспалительных процессах в тазовых органах. Чтобы точно определить, что именно спровоцировало болезненные ощущения при наклонах и поворотах, необходимо пройти комплексное обследование, в которое помимо рентгенографии позвоночника входит также МРТ, миелография и ультразвуковая диагностика. В некоторых случаях может потребоваться консультация узких специалистов: кардиолога, уролога, пульмонолога, гастроэнтеролога или онколога (при подозрении на злокачественные опухоли).
Наиболее вероятными причинами болевого синдрома при наклонах могут быть:
- травмы осевого и добавочного костно-мышечного скелета;
- воспалительные и инфекционные процессы в области позвоночника (эпидурит, спондилит);
Боль при наклонах также может быть спровоцирована злокачественными опухолями и метастазами в области позвоночника, поэтому если болевой синдром имеет хроническое течение и не проходит, несмотря на применение обезболивающих средств, необходимо обратиться к врачу и выяснить причину его возникновения.
Одна из основных причин сильных болей в спине, возникающих, когда человек наклоняется или поворачивает корпус, – это травмы и механические повреждения осевого скелета. К осевому (вертикальному) скелету относится не только позвоночник, но и кости черепа, ребер и грудины.
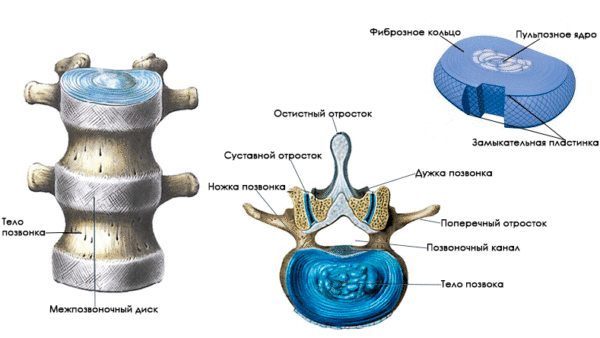
Позвоночник является центральным сегментом вертикального скелета человека и состоит из 33 (у некоторых людей – из 34) позвонков, соединенных между собой при помощи межпозвоночных дисков.
Спровоцировать боль при наклонах и движении могут не только переломы и вывихи суставов, но и повреждения мягких паравертебральных (околопозвоночных) тканей, например, растяжения мышц и связок. Отличительными особенностями подобных болей являются высокая интенсивность и острое течение. В некоторых случаях боль при травмах спины может возникать только спустя несколько часов. «Отложенное» течение болевого синдрома характерно для повреждений, сопровождающихся шоковым состоянием.
Проявляются травмы костно-мышечного скелета по-разному, но в большинстве случаев прослеживается типичная для данного типа патологий симптоматика.
Дополнительные (вспомогательные) симптомы при травмах костно-мышечного скелета
| Локализация повреждений | Возможные симптомы |
|---|---|
| Резкая, кинжаловидная или пульсирующая боль при наклонах и поворотах шеи (часто больной не может повернуть голову в определенную сторону), головокружение, головная боль, тошнота, патологии зрения (расплывчатость контуров). Важно! Рвота и мелькание «мушек» перед глазами после травм головы являются типичными симптомами повреждения головного мозга. | |
| Боль при наклонах вперед, невозможность сделать глубокий вдох из-за выраженного болевого синдрома, поверхностное, частое дыхание. У части пациентов травмы грудного отдела позвоночника проявляются болями в области эпигастрия и могут неверно ассоциироваться с заболеваниями желудочно-кишечного тракта. | |
| | Боль в спине при наклонах в любую сторону, усиление болевого синдрома во время сидения или вставания с твердых поверхностей, нарушение работы органов малого таза. В тяжелых случаях наблюдается недержание кала и мочи. |
Болезненные ощущения при наклонах также могут возникать в случае повреждения некоторых элементов добавочного скелета, например, ключицы или костей таза. Такая боль называется отраженной, а ее интенсивность зависит от вида травмы и ее локализации.
Обратите внимание! Одной из разновидностей травм является смещение позвонков и межпозвоночных дисков, которое может возникать при подъеме тяжестей, а также систематическом выполнении тяжелой физической работы. Симптомами смещения позвонков и дисков могу быть не только сильные боли при наклонах, но и «прострелы» в области поясницы и нижних конечностей (люмбаго с ишиасом).
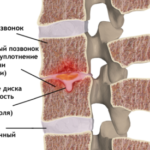
К данной группе заболеваний относятся патологии, при которых у больного диагностируется дистрофия межпозвоночных дисков. Межпозвоночные диски выполняют функцию амортизатора и состоят из фиброзно-соединительной ткани. Внутри дисковое пространство заполнено студенистой, желеобразной пульпой (ядром), в которой содержится коллаген и небольшое количество хондроцитов. Пульпа заключена в соединительнотканную круговую оболочку, которая называется фиброзное кольцо.
Для сохранения нормальной эластичности и упругости дисков необходимо достаточное поступление минеральных солей (магния, фосфора, железа, кальция), витаминов (в первую очередь, токоферола), белков и аминокислот. Если хрящевое питание нарушается, хрящ высыхает, и фиброзная оболочка теряет свою упругость, что приводит к смещению пульпы и образованию выпячиваний и выпираний (грыж и протрузий).
Питание пульпозного ядра и хрящевых дисковых пластинок осуществляется за счет кровеносных сосудов позвоночника, поэтому одним из факторов дистрофических изменений в дисковой структуре является нарушение кровообращения. Другими причинами патологии также могут быть:
Все эти заболевания могут проявляться не только болями при наклонах, но и частичными парестезиями (нарушением чувствительности) в нижних конечностях, парезами и нарушением нервно-мышечной передачи.
Обратите внимание! Боль при дегенеративных изменениях в позвоночнике может не иметь четкой локализации и иррадиировать в смежные отделы позвоночного столба.
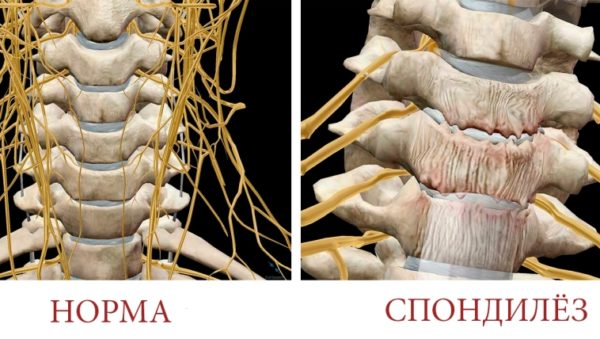
Наиболее распространенными заболеваниями позвоночника воспалительной природы являются эпидурит и спондилит.
Эпидурит – это гнойное воспаление клетчатки, которая заполняет эпидуральное пространство.
Эпидуральное пространство представляет собой продолговатую щель между надкостницей позвоночного канала и твердой спинномозговой оболочкой, в которой содержится большое количество венозных сплетений и эпидуральная клетчатка. При тяжелом течении и отсутствии своевременной терапии эпидурит приводит к возникновению спинального эпидурального абсцесса, лечение которого проводится преимущественно хирургическим путем с последующей антибиотикотерапией.
Спондилит относится к хроническим воспалительным заболеваниям и характеризуется снижением плотности костной ткани и прогрессирующей деформацией позвоночника. Если причиной воспаления являются болезнетворные бактерии, в пораженном сегменте образуются множественные гнойные очаги, что может привести к развитию системной воспалительной реакции (сепсису).
Оба заболевания имеют схожую клиническую картину, которая может проявляться следующими признаками:
- сильная боль (жгучая, режущая, колющая) при движении, наклонах и поворотах;
- повышение температуры до 38,5°C и выше (на фоне общего интоксикационного и лихорадочного синдрома);
- нарушение чувствительности в конечностях (онемение, покалывание, «мурашки»);
- повышенная физическая утомляемость;
- мышечная скованность (усиливается в утренние часы).
При раннем выявлении спондилита и эпидурита прогноз в большинстве случаев условно благоприятный (при условии, что больной прошел необходимое лечение в стационаре и соблюдал назначенный врачом режим в восстановительном периоде).
Если вы хотите более подробно узнать, что такое спондилит поясничного отдела позвоночника, а также рассмотреть эффективные методы лечения, вы можете прочитать статью об этом на нашем портале.
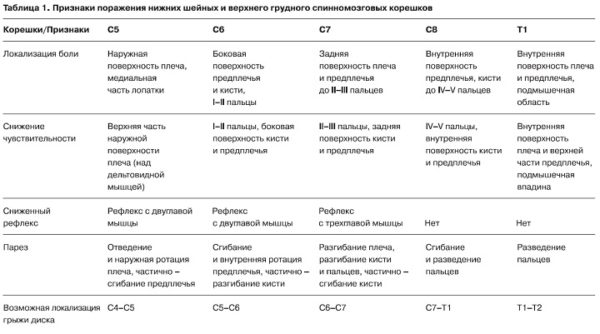
Корешковый синдром – это совокупность симптомов (не только болевых), возникающих при сдавливании или защемлении спинномозговых нервов и их окончаний. Главной причиной корешкового синдрома (второе название – радикулопатия) является остеохондроз и его осложнения (межпозвоночные грыжи и протрузии).
Примерно у 11% пациентов компрессия спинномозговых нервов провоцируется другими факторами и заболеваниями, среди которых:
- инфекционные заболевания (сифилис, внелегочный туберкулез);
- остеопороз;
- компрессионный перелом позвоночника;
- шваннома (невринома) позвоночного столба;
- остеомиелит и т.д.
Шваннома осевого скелета представляет собой доброкачественное образование, которое локализуется в нервах периферической нервной системы, а также черепных и спинномозговых нервах. Такое название опухоль получила из-за своей структуры, так как она представляет собой скопление шванновских клеток (леммоцитов) – вспомогательных клеток, которую выстилают миелиновую оболочку нейронов. При образовании невриномы леммоциты, наоборот, способны разрушать нервную оболочку и провоцировать ряд серьезных неврологических заболеваний, некоторые из которых могут иметь необратимое течение.
Боль при невриноме сначала имеет слабую или умеренную интенсивность, но по мере развития корешкового синдрома и повреждения периферических нервов происходит усиление болезненных ощущений. Они могут возникать как в состоянии покоя, так и при движении, достигая максимальной выраженности при наклонах вперед и назад (реже в бок), поворотах и разгибании позвоночника из положения сидя.
К другим признакам корешкового синдрома (защемления нерва) также можно отнести:
- отечность и изменение цвета кожи в области пораженного сегмента;
- повышенная потливость;
- стреляющие боли в области шеи, поясницы или грудного отдела позвоночника с возможной иррадиацией в нижние и верхние конечности;
- атрофия и слабость мышц, проявляющаяся нарушением двигательной активности;
- появление неприятных ощущений, болей и покалывания в ночное время суток.
Важно! Чтобы определить наличие корешкового синдрома в домашних условиях, необходимо взять иголку и надавить на пораженную область, после чего провести такие же действия на противоположной стороне. При поражении нервов чувствительность на здоровом участке будет в несколько раз выше. В тяжелых случаях больной может вообще не почувствовать боли, что является неблагоприятным диагностическим признаком и требует экстренного врачебного вмешательства.
Схема лечения при возникновении болевого синдрома в спине зависит, в первую очередь, от выявленного заболевания и сопутствующих патологий и нарушений. Традиционная медикаментозная схема лечения наиболее распространенных заболеваний позвоночника приведена в таблице ниже.
Схема лечения болей в спине в зависимости от их причины
| Заболевание | Лечение в остром периоде | Лечение в восстановительном периоде |
|---|---|---|
| Остеохондроз | Анальгетики и нестероидные противовоспалительные средства («Метамизол натрия», «Анальгин», «Нимесулид», «Кеторол»), миорелаксанты («Сирдалуд»). | Мануальная терапия, лечебно-оздоровительная физкультура, методы альтернативной медицины (гирудотерапия, акупунктура). Физиотерапевтическое воздействие током, ультразвуком и магнитными полями ускоряет процесс восстановления разрушенных структур и избавляет от хронических болей в спине. |
| Болезнь Бехтерева | Глюкокортикоидные гормоны для устранения отечности и воспаления (гидрокортизон), НПВС («Индометацин», «Ибупрофен»), иммунодепрессанты («Метотрексат»). | Лечебная физкультура, ежегодное санаторно-курортное лечение, физиотерапия, мануальная терапия. Полезен лечебный и точечный массаж, закаливающие процедуры. Важным условием профилактики рецидивов и быстрого восстановления является полноценный и комфортный сон, поэтому таким больным необходимо подобрать анатомический матрац и подушку. Психоэмоциональное состояние корректируется методиками для релаксации и седативными препаратами (по назначению врача). |
| Межпозвоночная грыжа | Противовоспалительная терапия с применением нестероидных препаратов («Кеторолак», «Нимесил», «Ибупрофен»), а также местное введение глюкокортикоидов в виде лекарственных блокад. При отсутствии положительной динамики в течение 3-4 месяцев решается вопрос о возможности и целесообразности хирургического лечения. | ЛФК, тракционная терапия (вытяжение позвоночника). |
| Остеопороз | Препараты кальция и витамина D (1200 мг + 800 МЕ), эстрогены («Ралоксифен»), бисфосфонаты (золедроновая кислота), препараты стронция. Для угнетения активности остеокластов и стимулирования образования остеобластов применяется белок оссеин в комбинации с гидроксиапатитом. Стимулирование костеобразования достигается за счет применения соматотропных и паратиреоидных гормонов, а также солей фтора. | Полноценный сон, поддержание нормальной массы тела, коррекция рациона (важно следить за поступлением достаточного количества кальция с продуктами питания – не менее 1200-1500 мг в сутки). Для снижения нарастающих факторов риска рекомендовано достаточное пребывание на солнце, умеренная физическая активность и отказ от вредных привычек (курение и злоупотребление алкоголем). |
| Миозит (воспаление мышечной ткани) | Местно применяются противовоспалительные обезболивающие препараты в форме мазей («Диклофенак», «Кетопрофен»). Если причиной болей в спине стали инфекционные заболевания позвоночника, показано лечение антибиотиками, например, средствами пенициллинового ряда или цефалоспоринами. В ряде случаев антибиотики необходимо комбинировать с противопротозойными и противомикробными средствами («Метронидазол», «Трихопол»). При внелегочных формах туберкулеза проводится терапия рифампицином и стрептомицином. При травмах позвоночника может потребоваться иммобилизация позвоночника (устранение подвижности) или отдельных его сегментов. С этой целью используются специальные ортопедические приспособления: бандажи, корсеты с жесткими или полужесткими металлическими вставками, гипсовая кроватка (кровать Лоренца), воротник Шанца. В тяжелых случаях проводится хирургическое лечение с последующим реабилитационно-восстановительным периодом. Питание лиц, испытывающих боли в спине при наклонах или движении, должно содержать достаточное количество белка, так как именно белок является главным строительным материалом для мышечной ткани. Коллаген, который составляет основную массу межпозвоночного диска и хрящевых пластин, в большом количестве содержится в молочных продуктах, мясе, рыбе и субпродуктах. Витамины A и E, поддерживающие упругость и эластичность фиброзно-соединительной оболочки и студенистой дисковой пульпы, содержатся в болгарском перце, зелени, печени, яйцах. Ягоды, овощи и фрукты содержат необходимые для поддержания хрящевого метаболизма витамины и минеральные соли, поэтому должны присутствовать в рационе данной группы пациентов ежедневно. Чтобы получать достаточное количество кальция, рекомендуется обогащать меню больных с заболеваниями спины кунжутом, рыбой и продуктами из цельного или пастеризованного молока (включая нежирные сорта сыра). Если боль в спине при наклонах появляется регулярно, речь может идти о хроническом остеохондрозе или межпозвоночной грыже (включая грыжу Шморля). Одним из методов лечения данных патологий в период ремиссии является лечебная физкультура. Выполняя приведенный ниже комплекс упражнений, можно существенно снизить интенсивность болевого синдрома, а также повысить подвижность позвоночника и укрепить мышечный корсет. Выполнять данный комплекс рекомендуется не реже 4-5 раз в неделю. Рекомендуемая продолжительность занятий – 15-20 минут. Боль в спине при наклонах – достаточно распространенная жалоба людей, страдающих хроническими заболеваниями позвоночника, ведущих асоциальный или малоподвижный образ жизни и не соблюдающих принципы здорового и сбалансированного питания. Чтобы выяснить причину боли, необходимо пройти обследование и получить консультацию невропатолога или вертебролога. Справиться с болью в спине можно не только при помощи лекарств, но и используя другие консервативные методы лечения: ЛФК, мануальную терапию, лечение пиявками или физиопроцедуры. Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём источник |