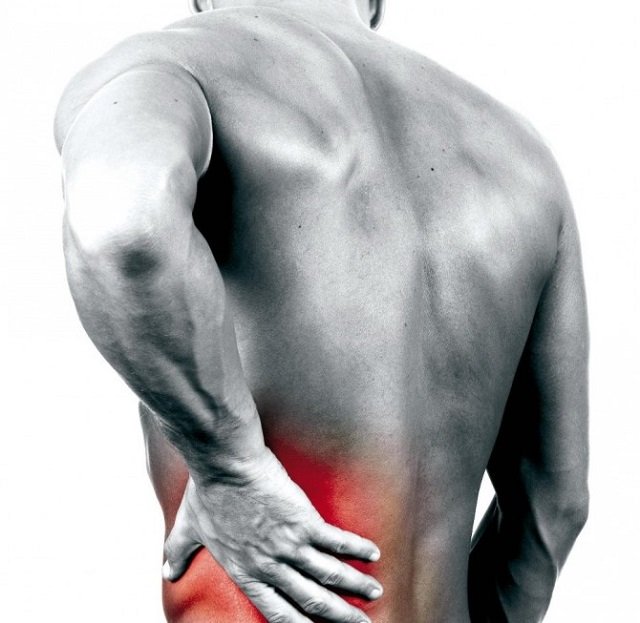
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
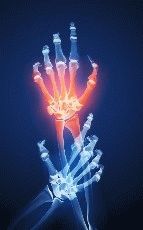
Статистика неумолима: 30-40 летнего человека осенью, как правило, беспокоит спина, людей более старшего возраста, от 40-60 лет, чаще к болям в спине добавляются боли в суставах. Возникают закономерные вопросы, особенно, если боль приходит в самый неподходящий момент:
- Почему чаще это происходит со мной осенью чем весной? Ведь, казалось, бы напротив, за лето и половину осени получаю массу витаминов, да и больше двигаюсь, но несмотря на это с приходом осенних дней приходит боль.
- Как избежать боли в суставах и спине?
- Что нужно предпринять, какие профилактические методы, чтобы предотвратить или снизить риск возникновения?
С психологической точки зрения, как ни странно, мы никогда не ждем боль. Мы ждем радость и здоровье, но никак не боль. Поэтому любая боль в спине и суставах — для нас шок и стресс.
Причины боли в спине и суставах:
- Чрезмерный сезонный физический труд на огороде, даче;
- Поднятие тяжестей;
- Стрессовые ситуации;
- Нехватка формирующих сустав микроэлементов, которые недополучаем с пищей (хондропротекторы);
- Неправильное питание, отсутствие баланса белков, жиров, углеводов;
- Неправильный обмен веществ – лишний вес;
- Малоподвижность – гиподинамия;
- Резкая смена погодных условий: резкое похолодание или наоборот;
- Возрастные и гормональные изменения;
- Потеря костной системой кальция у людей после 50 лет, что ведет к остеохондрозу.
Все вышеперечисленное отражается на опорно-двигательном аппарате.
Часто беспокоящие заболевания спины и суставов осенью:
Статистика показывает, что более 30% населения после 30-35 лет имеют проблемы с суставами и спиной, и более 85% — от 50 лет и старше.
По статистике почти каждый из нас заниматется самолечением. Как правило, бежим в аптеку покупая мазь или обезболивающие препараты. Более подкованные на примере своего окружения (по совету соседки, подруги) практикуют комплексный подход: мазь, обезболивающие и витамины для суставов. Решившим обратиться за помощь в поликлинику назначают классическое лечение, которое сводится к внутримышечным инъекциям и физиотерапии, что в 75-80% случаев не дает желаемого результата.
Случается и так, что дело даже и не доходит до посещения своего участкового врача, по той причине, что боль уходит, утихает, и мы снова активны и веселы. Но увы радость долго может не длиться, минимум 2 недели или 2-3 месяца, а у везунчиков и до 6 месяцев. После чего боль дает о себе знать с новой силой и с более разрушающими последствиями. И вновь — поликлиника – уколы – временный эффект. И вот тогда мы задумываемся о серьезном подходе в лечении спины или суставов.
Знакомая ситуация вам не правда ли? Узнаете здесь самого себя или человека из своего окружения?
Заслуженный врач России с 40 летним стажем, врач высшей категории Ленгина Татьяна Николаевна, комментирует так:
— Основное правило для однажды столкнувшегося с вышеописанной ситуацией: помните, что весной и осенью при смене климатических условий, и жизнедеятельности человека возникает стресс для организма. Не дожидаясь серьезных осложнений необходимо внимательно прислушиваться к своему состоянию и вовремя посещать квалифицированного специалиста.
Своим пациентам мы рекомендуем два раза в год, весной и осенью, проходить курс лечения суставов и позвоночника — лфк, кинезеотерапия, и питание суставов хондропротекторами.
- Исходя из снимков УЗИ или МРТ, персонально для каждого пациента подбирается лечебный пи реабилитационный пакет.
- На протяжении года пациент наблюдается в нашем медицинском центре и может обратится к нам по всем вопросам.
- Если человек тяжело больной, то врач выезжает на дом и проводит обследование и подбирает индивидуальное лечение.
источник
Люди часто жалуются на боли в пояснице, и это естественно: на эту область приходится большая часть нагрузки. По сравнению с другими отделами, поясничный чаще подвержен заболеваниям.
В статье мы разберемся, какой бывает боль в спине в области поясницы, чем она вызвана и как от нее избавиться.
Боль в пояснице известна как люмбаго, или «прострел». Иногда она бывает настолько сильной, что человеку приходится принимать неестественное положение, движения его скованы. Всякое движение причиняет больному сильнейший дискомфорт.
Болевые ощущения могут длиться как пару минут, так и несколько дней. Затем они внезапно прекращаются, но спустя время повторяются с новой силой. Человеку приходится привыкать к таким волнам боли, которые не пройдут полностью, если он не лечится.
Причиной могут стать следующие факторы:
- длительное пребывание за рулем или работа за компьютером в положении сидя;
- физическая нагрузка, эмоциональный или нервный стресс на работе;
- усиленные тренировки в тренажёрном зале (при выполнении упражнений в положении стоя или сидя);
- период беременности и тяжёлые роды;
- проблемы с лишним весом.
Бывает такое, что боль уходит сама по себе. Это даёт понять следующее: если поясница беспокоит регулярно — не исключено развитие серьёзного заболевания. И при несвоевременном лечении оно способно привести к тяжёлым последствиям, избавляться от которых придется при помощи хирургического вмешательства.
Существует два вида боли в пояснице: первичная и вторичная.
Первичный болевой синдром возникает непосредственно при развитии болезней позвоночника. Это могут быть:
- остеохондроз поясничного отдела;
- образование протрузии межпозвонкового диска;
- межпозвонковые грыжи;
- спондилёз или спондилоартроз;
- болезни позвоночника, такие как кифоз, сколиоз, кифосколиоз;
- артрит;
- дисцит, остеомиелит и туберкулёз позвоночника.
Вторичный болевой синдром возникает из-за заболеваний в других областях организма. Его вызывают следующие причины:
- переломы;
- опухоль внутри позвоночного канала;
- постоянные спазмы мышц;
- болезни внутренних органов;
- мочекаменные болезни;
- осложнённая беременность;
- проблемы с яичником.
Если вы хотите более подробно узнать, что делать, если болит спина в пояснице, а также рассмотреть альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Боли в пояснице могут быть:
Сильные боли появляются при остеохондрозе. Боль преследует человека постоянно: когда он ходит, сидит, поднимает тяжести, даже кашляет или чихает. Иногда она отдает в нижние конечности. Это сопровождается онемением и чувством «мурашек».
При пояснично-крестцовом радикулите человек чувствует сильную боль в пояснице и других частях тела: в ягодицах, бедрах, тазе и голенях. Болевые ощущения становятся сильнее в процессе ходьбы, кашля, смены положения тела.
При первых подобных признаках нужно обратиться к неврологу. Спать рекомендуется на жестком матрасе для поддержания поясницы в правильном анатомическом положении.
Острые боли у человека проявляются в следующих случаях:
- растяжение мышц;
- долгое нахождение в неудобном положении;
- работа с тяжестями;
- травмы;
- резкие движения;
- переохлаждение организма;
- сквозняк.
Для устранения таких болей нужно использовать гели и мази, обладающие противовоспалительными и обезболивающими свойствами. Они помогут наладить кровообращение и избавиться от отёков. Если через два-три дня после первого проявления боль в пояснице не пройдёт, то пора обратиться к врачу.
В первые дни, когда боли в пояснице проявляются особенно сильно, лучше придерживаться постельного режима.
Ноющие боли в пояснице могут возникнуть из-за миозита или воспаления мышц поясницы. Человек скован в движениях, потому что он испытывает болевые ощущения при совершении даже самых простых движений.
Для избавления от боли нужно сначала принять тёплый душ, а затем надеть тёплую одежду. Физические нагрузки исключаются. Для облегчения состояния рекомендуется втирать мази, обладающие разогревающим эффектом. Если боль спустя три дня не проходит, то лучше обратиться к врачу.
Часто причиной таких болей становится деформирующий спондилез. Человека с такой болезнью сильно беспокоит поясница, может развиться потеря чувствительности и слабость в области ног.
Хронические боли могут появиться также из-за анкилозирующего спондилита, проблем с обменом веществ или раковых опухолей. Справиться с этими заболеваниями в домашних условиях не выйдет. Выявить причину на ранних стадиях тоже затруднительно. Поэтому при появлении болей, которые не проходят более трех дней и даже усиливаются, стоит обратиться к врачу.
Данный тип отличается своей «запутанностью». Человек чувствует боли в пояснице и считает, что причина их — в проблемах с позвоночником. Но на деле перемещённые боли обычно проявляются из-за болезней органов, находящихся в тазовой области, опухолей и заболеваний желудочно-кишечного тракта и почек.
При наличии любого признака из списка ниже нужно немедленно записаться на консультацию к терапевту.
- сильная боль в области поясницы не уходит спустя три дня и более;
- причина боли в травме позвоночника, о которой вы знаете (например, за пару дней до этого произошла авария или падение на спину);
- у вас болят одновременно поясница, бёдра, голени и стопы;
- из-за боли теряется чувствительность в ягодицах, бёдрах, ногах, стопах и в области паха.
Обычно пациенту оказывается комплексное лечения, где внимание уделяется и поясничной области, и позвоночнику, и близлежащим органам.
Лечение делится на два типа: консервативное и оперативное.
Если вы хотите более подробно узнать о том, какие виды операций для поясничного отдела позвоночника существуют, то можете ознакомиться с этой статьей нашего сайта.
Консервативное лечение – это вид лечебных мероприятий, при которых выздоровление пациента достигается как за счёт применения лекарственных средств (медикаментозное лечение), так и за счёт использования альтернативных методик (немедикаментозное лечение).
Консервативное лечение бывает нескольких типов:
- прием специальных препаратов;
- физиотерапевтическое;
- лечебная физкультура;
- массаж.
Мазь — лекарство в мягкой форме, которое предназначено для внешнего нанесения на поражённые области тела. Мазь состоит из двух компонентов: основы и лекарственных активных веществ.
Мази как лекарственные средства является эффективными в случае, если нужно как можно быстрее улучшить состояние здоровья в домашних условиях. Они помогают человеку снять болевой синдром, воспаления, мышечные спазмы. Некоторые обладают разогревающим эффектом для поясницы, что полезно, если она простужена.
Какие препараты работают, а какие нет?
В качестве разогревающих препаратов отличными показателями, обладают китайские пластыри для спины.
Существует следующая классификация мазей:
- Противовоспалительные мази с эффектом анальгетика. Они обладают охлаждающим эффектом за счёт того, что в них содержатся ментол и лаванда. К таким относятся «Ибупрофен», «Нурофен» и «Диклофенак».
- Комбинированные мази. Они применяются при травмах и растяжениях. Помимо противовоспалительного и обезболивающего эффектов, обладают заживляющим эффектом, который достигается за счет гепарина и деметилсульфоксида в составе мази. Например, «Долобене».
- Препараты с эффектом расширения сосудов. Они увеличивают приток крови к поражённому месту. Например, папавериновая мазь;
- Хондропротекторы. Используются при патологиях хрящевой ткани. Благодаря хондроитину сульфату данные лекарства восстанавливают суставы. Это «Хондроксид» и «Драстоп».
Инъекция предполагает введение лекарства в мышцу или вену для ускорения «доставки» лекарственных средств к воспаленному месту. Важно, чтобы игла была острой – так ни кожа, ни мышцы не травмируются.
Отличительными особенностями инъекции являются:
- Скорость лечения.
- Эффективность лечения. Активное вещество не подвергается никаким дегенеративным процессам в желудочно-кишечном тракте.
- Необходимость профессионального подхода к введению инъекций. Самостоятельно лучше не делать себе уколы — нужно либо каждый день посещать врача, либо вызывать медработника на дом.
- Требуется назначение специалиста. Подходящее лекарство может вам прописать только доктор. А многие препараты без рецепта и вовсе приобрести невозможно.
Лечебная физкультура — метод лечения болезней и уменьшения боли в пояснице. Задачи ЛФК — это восстановление скелетно-мышечного аппарата, улучшение состояния пациента и исправление осанки.
При болях в пояснице рекомендуется выполнять следующие упражнения:
- Исходное положение — лежа. Нужно поочередно поднимать левую и правую ногу. Максимальная высота подъема – десять-пятнадцать сантиметров. Поднятую ногу нужно удерживать на весу в течение 10-15 секунд. Упражнение выполняется по 10-15 раз на каждую ногу.
- В положении лёжа на спине нужно сгибать ноги в коленях. Угол сгибания — 90-100 градусов. По окончании упражнения согнутые ноги необходимо наклонять в правую и в левую стороны до упора. Упражнение выполняется 15 раз.
- Нужно медленно и плавно наклоняться в разные стороны. При выполнении упражнения спина должна быть максимально прямой. Достаточно по 20 наклонов в каждую сторону.
- Исходное положение — стоя на четвереньках. Нужно делать махи противоположными друг другу руками и ногами (например, задействуются правая рука и левая нога) одновременно. Выполняется 10-15 раз
- «Мостик». Встав на четвереньки животом наружу, нужно выгибать спину вверх и зафиксироваться в таком положении на столько, на сколько у вас хватит сил. Выполнять упражнение нужно не менее 5 раз.
Массаж – это методика лечения, направленная на воздействие на активные точки человека с помощью рук или специальных приспособлений. Этот способ отлично себя зарекомендовал в борьбе с болью в области поясницы. Однако массаж должен делать лишь специалист, поскольку непрофессионал может принести вред здоровью позвоночника.
- улучшает кровоток в поражённой части тела;
- делает мышцы и связки гибче и эластичнее;
- избавляет от острой формы боли;
- выводит токсины из организма;
- создаёт приятные ощущения за счёт массирования чувствительных зон тела;
- благотворно влияет на настроение.
Массаж лучше сочетать с принятием бани или сауны. Особенно полезно париться вениками из березы или дуба: они повышают тонус организма.
Данный метод лечения относится к народной медицине. Прогревания помогают при болях, которые не связаны с воспалением. Например, это растяжение, грыжа, искривление позвоночника или остеохондроз. Криотерапия же, наоборот, эффективна при острых формах воспалений.
Запомните! При наличии инфекции в организме прогревание лишается своих положительных эффектов. Усиленный приток крови зарождает в теле человека неуёмную боль, а область воспаления может увеличиваться.
Чтобы избежать повторного возникновения болевых ощущений в области поясницы, мы рекомендуем обязательно соблюдать три главных правила:
- Регулярно заниматься физическими упражнениями.
Упражнения должны быть общеукрепляющего характера. Они равномерно воздействуют на все группы мышц, в том числе в области спины и живота. Ими рекомендуется заниматься ежедневно хотя бы по двадцать-тридцать минут. Подойдут утренняя гимнастика, пробежка, плавание в бассейне или прогулка быстрым шагом.
- Поддерживать водно-солевой баланс.
В день человеку рекомендуется пить до трех литров жидкости. Для этого подойдёт чистая минеральная вода. Газированные напитки, кофе и чай плохо влияют на почки и не насыщают организм.
Больше воды надо пить в первой половине дня. После 20.00 лучше сократить количество потребляемой воды, потому что это чревато возникновением отеков и болей в почках.
- Правильно питаться и посещать врача.
Пересмотрите ежедневный рацион. Следует снизить количество жирной, жареной и копченой пищи или же вовсе исключить ее – лучше добавить полезных блюд и продуктов. Самая полезная та, которая приготовлена на пару или сварена. В ежедневном рационе должно быть как можно больше продуктов, насыщенных необходимыми организму витаминами, микроэлементами и минералами.
Рекомендуется ежегодно проходить врачебные осмотры, включающие в себя полное обследование организма. Женщинам следует регулярно посещать гинеколога, мужчинам — уролога. Здоровье детей должно контролируется на уровне учебных заведений — налаженная диспансеризация поможет вовремя выявить болезнь и как можно раньше приступить к лечению.
Главное условие сохранения здорового позвоночника – это правильный образ жизни!
Помимо этих трёх правил есть ещё несколько, которые также рекомендуется соблюдать:
- Следить за своей осанкой.
- Избегать неудобных поз при работе сидя. Колени должны быть выше уровня таза. Садиться надо на низкий стул или же подложить подставку под ноги. Лучше если ставится между поясницей и спинкой кресла (стула) маленькая подушка.
- При офисной работе стоит регулярно двигаться. Раз в час делать перерывы на небольшую пятиминутную зарядку.
- Спать нужно на жёстком ортопедическом матрасе.
- Правильно поднимать тяжести. Это делается за счет сгибания коленных суставов. Нужно присаживаться к предмету, сгибая колени, при этом держа спину прямой.
- При переносе груза стоит распределить нагрузку между обеими руками.
Боль в пояснице – это опасный симптом, который характеризуется своей непостоянностью и изменчивостью.
Заботьтесь о своем здоровье, не откладывайте походы к врачу и ведите активный образ жизни – тогда проблем с позвоночником у вас не возникнет.
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
- Консультация от 1500
- Диагностика от 0
- Рефлексотерапия от 1000
источник
Боль в пояснице у женщин может быть признаком заболеваний позвоночника, почек и органов репродуктивной системы, а также являться последствием травмы, поэтому нельзя игнорировать этот сигнал организма о беде. Давайте же разберемся, почему болит поясница у женщин и чем лечить это состояние.
Боли в пояснице у женщин могут иметь кратковременный, длительный или постоянный характер. Длительность данного симптома позволяет заподозрить ту или иную причину их появления. Например, кратковременный эпизод боли в области поясницы, чаще всего возникает на фоне внешнего воздействия – травмы или физической нагрузки.
В то же время постоянное ощущение боли в пояснице может говорить о более серьезных причинах, например, поясничном остеохондрозе, мочекаменной болезни, воспалении придатков и т. д.
Поэтому длительные или постоянные боли в области поясницы требуют консультации специалиста, в первую очередь, врача-терапевта. Доктор на основании проведенного обследования организма сможет предположить причину проблемы и уже направить к соответствующим специалистам.
Кроме длительности болевого синдрома, важно определить его интенсивность и локализацию.
В зависимости от интенсивности боль может быть незначительной, среднеинтенсивной и сильной.
Также выделяют боль острую, колющую, приступообразную, ноющую и тянущую.
Боли в пояснице могут быть односторонними и опоясывающими. Односторонняя локализация боли характерна для воспаления яичников, заболевания почки, камней мочеточника и т. д. Кроме того, боль может отдавать в низ живота, внутреннюю поверхность бедра, половые органы, копчик, крестец или подреберье.
Также следует сказать, что боли могут локализоваться как выше, так и ниже поясницы. Кроме болевого синдрома женщину могут беспокоить и другие неприятные симптомы, например, повышение температуры тела, недомогание, выделения различного характера, боли в животе, головные боли, головокружение и т. д.
Теперь разберемся, от чего болит поясница у женщин.
У женского организма имеется ряд особенностей, например, менструальный цикл, беременность, менопауза, гинекологические болезни, которые значительно расширяют диапазон болезней, провоцирующих болевые ощущения в области поясницы. У молодых мужчин, появление болей в пояснице в первую очередь связано с патологией позвоночника. В то же время первым делом необходимо исключать специфические причины болей в пояснице у женщин, независимо от их возраста.
Причинами боли в пояснице у женщин могут быть как физиологические, так и патологические состояния.
Среди физиологических причин болей в пояснице нужно выделить следующие:
Патологическими причинами болевого синдрома в области поясницы могут быть такие факторы, как:
- чрезмерная физическая нагрузка;
- гиподинамия;
- переохлаждение;
- болезни позвоночного столба;
- заболевания почек и мочевыводящих путей;
- патология органов репродуктивной системы;
- травмы.
Рассмотри более подробно каждую причину, а также узнаем, как можно себе помочь в таких случаях.
Очень часто беременность сопровождается болями в пояснице, особенно в последнем триместре. Провоцируют появление болевого синдрома следующие факторы:
- набор веса;
- перераспределение нагрузки на позвоночный столб;
- ослабление мышечного тонуса;
- расширение полости малого таза.
Перечисленные факторы имеют место на последних месяцах беременности, когда плод активно набирает вес, что отражается на весе женщины, а кости таза подготавливаются к родам.
В тоже время боли в пояснице на ранних строках беременности в большинстве случаев являются опасным сигналом, который может говорить о начале выкидыша. Также боли могут сопровождаться кровянистыми выделениями, повышением температуры тела, общей слабостью и т. д.
Поэтому чтобы избежать серьезных последствий для женщины и плода, следует сообщить врачу-акушер-гинекологу о поясничных болях.
Лечение. Если боли в пояснице связаны исключительно с беременностью и у женщины нет никакой патологии, то для облегчения состояния рекомендуется носить специальные бандажи, которые можно приобрести в аптеке. Такие приспособления уменьшают нагрузку на позвоночник и нормализуют центр тяжести тела.
Если у женщины отмечается прибавка веса выше нормы, то необходимо откорректировать питание: ограничить мучное, сладости, соленья, животные жиры и прочие высокоуглеводные и высококалорийные продукты.
Также справиться с болями в пояснице помогут занятия йогой, плаванием, пилатесом или гимнастикой.
Менструальные боли могут локализоваться не только в нижней части живота, но пояснице, крестце и даже копчике. Основную роль в возникновении болей в области поясницы в данному случае играет изменение гормонального баланса в женском организме.
Болит поясница перед месячными вследствие того, в этом периоде в крови повышается уровень прогестерона, который понижает порог болевой чувствительности. Поэтому даже самые незначительные сокращения матки, могут вызывать болевые ощущения в пояснице.
Также способствуют возникновению болевого синдрома в пояснице перед и во время месячных следующие факторы:
- задержка жидкости в тканях, что приводит к отекам, приросту массы тела, перерастяжению капсул и связок органов, в частности матки, мочевого пузыря, которые давят на позвоночный столб и его мышцы;
- сокращения миометрия с целью отделения децедуального слоя эндометрия, во время которых раздражаются нервные окончания;
- наличие внутриматочного средства контрацепции — спирали, особенно если она неправильно установлена;
- воздействие прогестинов на стенки кишечника, что проявляется кишечными коликами, метеоризмом, диареей. Поэтому перед месячными часто болит копчик, крестец и поясница.
Лечение. При выраженных менструальных болях врач-гинеколог может рассматривать вопрос о назначении медикаментозных средств. В данном случае могут применяться спазмолитики (Но-шпа, Риабал, Спазмолгон) или гомеопатические препараты (Ременс, Цинкум валерианикум 6, Белладонна 6). Также рекомендуется ограничить в этом периоде употребление жидкости и соли.
Менопауза характеризуется угасанием работы яичников, вследствие чего кардинально меняется гормональный фон женщины. Из-за отсутствия эстрогенов в организме в костях появляется остеопороз, который приводит к хрупкости костной ткани, что часто сопровождается ноющей болью в суставах и пояснице.
В климактерическом возрасте у женщин существенно повышается риск развития остеохондроза, для которого также характерны боли в пояснице.
Лечение. В первую очередь необходимо определить причину болей в пояснице, после чего назначается этиологическая, симптоматическая и патогенетическая терапии. Пациенткам обязательно назначаются минеральные комплексы, которые укрепят костную ткань, витамины, ЛФК, физические упражнения для укрепления мышечного корсета спины.
Также лечебный комплекс дополняется сбалансированным питанием. В дневном рационе обязательно должны присутствовать фрукты, овощи, кисломолочные продукты, рыба, мясо и птица.
Очень часто женщины отмечают боли в пояснице после подъема тяжести, перегрузки в спортзале, активных игр с ребенком, работы на огороде и т. д. Перечисленные факторы приводят к спазму мышц спины, вследствие чего раздражаются нервные окончания, что проявляется болями в пояснице и всей спине. Также женщине тяжело наклоняться вперед.
В норме на следующий день боль должна пройти, если же этого не происходит, необходимо обратиться к врачу-неврологу или врачу-вертебрологу, чтобы исключить патологию позвоночника.
Такие блага цивилизации, как автомобили, общественный транспорт, лифт, компьютеры, телевизор и пр., способствуют гиподинамии, которая приводит к атрофии и снижению мышечной силы мышц тела, в частности спины.
Позвоночный столб защищает и фиксирует в вертикальном положении мышечный корсет, поэтому при его ослаблении нарушается осанка, появляется остеохондроз и межпозвоночные грыжи, в том числе и поясничном отделе. Перечисленные заболевания сопровождаются болью в спине, пояснице, крестце и даже копчике.
Лечение. Единственный и эффективный метод борьбы с болью, вызванной гиподинамией, – ведение активного образа жизни. Для этого будет достаточно заменить езду в транспорте ходьбой, передвижение в лифте – ходьбой по ступенькам, а при сидячей работе необходимо делать небольшие двигательные перерывы каждые два-три часа. Также рекомендуется заниматься плаванием, гимнастикой, йогой, спортивной ходьбой и т. д.
Болью в спине после переохлаждения чаще можно заболеть жаркую пору года, нежели зимой. Это связано с тем, что зимой мы тепло одеваемся, выходя на улицу, поэтому поясница не ощущает сильного перепада температуры. А вот летом, при работе на жаре, в области поясницы активизируется кровообращение и повышается мышечная активность, поэтому если подует хоть малейший ветерок, появляется мышечный спазм, который и вызывает боль.
Лечение. Если вы простудили спину, то вам следует соблюдать строгий постельный режим на протяжении 2-3 дней, смазывать поясницу согревающими и болеутоляющими мазями (Фастум-гель, Диклак гель, Диклобере, Финалгон), принимать назначенные доктором препараты (Нимесулид, Мелоксикам, Диклофенак), исключить сауну, горячую ванну и ограничить физические нагрузки.
Чаще всего женщины страдают таким заболеванием позвоночного столба, как остеохондроз. Причем поясничный остеохондроз встречается чаще, чем поражение других отделов позвоночника. Это объясняется высокой подвижностью поясничных позвонков и огромной нагрузкой на данный отдел позвоночного столба.
Остеохондроз грозит такими осложнениями, как формирование межпозвоночных грыж и ущемление нервов. Поясничный остеохондроз и его осложнения сопровождаются болями в области поясницы, которые могут отдавать в нижнюю конечность, низ живота, крестец и копчик.
Лечение. В борьбе с остеохондрозом применяются противовоспалительные препараты (Диклофенак, Нимесулид, Мелоксикам), миорелаксанты (Буфесмак, Мидокалм), хондропротекторы (Хондроитинсульфат, Артрон-комплекс, Остеогенон), а также новокаиновые блокады, ЛФК, физиотерапевтические методы.
В случае появления осложнений, которые грозят нарушениями функций позвоночника или компрессией спинного мозга, проводится оперативное вмешательство.
Заболевания почек и мочевыводящих путей очень часто сопровождаются болью в пояснице. Например, опоясывающая боль в пояснице больше характерна для пиелонефрита с хроническим течением. Если болит поясница справа у женщины, то причина скорей всего кроется в одностороннем поражении воспалительным процессом или наличием конкремента в почке или мочеточнике.
Кроме того, заболевания почек и мочевыделительной системы редко проявляются только болями в пояснице. Такие пациенты еще жалуются на повышение температуры тела, общую слабость, снижение аппетита, тошноту, повышенную потливость, учащенное мочеиспускание, появление крови или гноя в моче и т. д. Например, боли в пояснице и частое мочеиспускание у женщин чаще всего являются симптомами воспаления мочевого пузыря и мочекаменной болезни.
Лечение. Терапия пиелонефрита и цистита заключается в применении противомикробных препаратов, поскольку эти заболевания вызывают патогенные микроорганизмы. Препаратами выбора в данном случае могут быть Норфлоксацин, Ципрофлоксацин, Фурамаг. Также применяются уроантисептики – Фуразолидон, Фурадонин, Канефрон, Уролесан и другие. Кроме медикаментозной терапии обязательно необходимо соблюдать диету, суть которой – исключение из дневного рациона копченостей, пряностей, специй и ограничении соли.
Боли в пояснице часто беспокоят женщин, страдающих гинекологическими заболеваниями, а именно:
- кистой яичника;
- полипами полости матки;
- эндометриозом;
- апоплексией яичника;
- воспалением яичника;
- воспалением маточных труб;
- раком шейки матки и другими.
Механизм возникновения болей при гинекологических заболеваниях связан с нарушением гормонального фона, воспалительным или злокачественным процессами, которые распространяются на ткани поясничной области.
Независимо от причины при появлении болей в пояснице, которые сопровождаются болью внизу живота, выделениями различного характера из влагалища, повышением температуры, нарушением менструального цикла и прочими симптомами, необходимо проконсультироваться со специалистом – врачом-гинекологом. Любое гинекологическое заболевание грозит бесплодием.
Как видите, причин болей в пояснице у представительниц прекрасного пола очень много, некоторые из них физиологические и не несут опасности для здоровья. Но в большинстве случаев боль в пояснице является симптомом различных заболеваний, поэтому требует комплексного обследования организма и соответствующего лечения.
источник
Как рассказал главный невролог Северо-Восточного административного округа Анвар Исмаилов, ежегодно в поликлиники округа с болью в спине обращается около 3000 человек. В прошлом году 87 из них получили инвалидность.
В октябре-ноябре с больной спиной к врачам приходит втрое больше пациентов , чем, например, летом. Осень с ее переменами погоды и перепадами давления — пора, когда чаще проявляются ревматические боли. Играет роль и переохлаждение.
Другая причина — окончание дачного сезона. Дачники собирают урожай, грузят в машину (а то и тащат в сумке на колесиках), стремятся все доделать на участке: убраться, что-то починить. Приходится наклоняться, таскать тяжести, и все — ударными темпами.
В итоге на даче мы сталкиваемся с нагрузкой, к которой не готовы (особенно те, кто большую часть жизни проводит за компьютером). Если еще и неудачно выбрать позу для работы, боль в спине обеспечена.
Чтобы понять, какие положения тела для работы годятся, а какие — нет, запомните: спина при нагрузках должна оставаться прямой, а работу нужно совершать не за счет сгибания и разгибания позвоночника, а с помощью движений рук и ног. Поднимая груз, не наклоняйтесь, а присядьте на корточки. Спину держите прямо, избегайте рывков, резких поворотов туловища. Не носите груз в одной руке — распределите на части.
Не забывайте об отдыхе, не пытайтесь сделать все сразу.
Вернувшись в город, пользуйтесь правилами, усвоенными на даче. Нужно убрать пыль под кроватью, завязать шнурки, а тем более сменить колесо у машины — ни в коем случае не нагибайтесь! Лучше встать на одно колено: спина останется прямой. Стоя на остановке или в очереди, держитесь прямо, периодически меняя ногу, на которую опираетесь. Когда гладите белье, моете посуду, удобна невысокая подставка под опорной ногой.
Сидя за компьютером , не наклоняйтесь вперед, чаще вставайте размяться. В автомобиле отрегулируйте поясничный подпор сиденья, чтобы спина в месте своего изгиба на него опиралась. Если ваше сиденье не имеет подпора, купите специальную подкладку под поясницу.
Если вы дали спине отдых, отлежались и соблюдаете эти правила, а боль не проходит или повторяется — пора к врачу. Не пытайтесь самостоятельно «лечиться» противовоспалительными препаратами: их бесконтрольный прием грозит большими неприятностями, вплоть до язвы желудка.
Ссылки по теме:
Новость разместил Александр Карчевский,
компания Звездный бульвар
13.10.2008
- Почему чаще это происходит со мной осенью чем весной? Ведь, казалось, бы напротив, за лето и половину осени получаю массу витаминов, да и больше двигаюсь, но несмотря на это с приходом осенних дней приходит боль.
- Как избежать боли в суставах и спине?
- Что нужно предпринять, какие профилактические методы, чтобы предотвратить или снизить риск возникновения?
С психологической точки зрения, как ни странно, мы никогда не ждем боль. Мы ждем радость и здоровье, но никак не боль. Поэтому любая боль в спине и суставах — для нас шок и стресс.
Причины боли в спине и суставах:
- Чрезмерный сезонный физический труд на огороде, даче;
- Поднятие тяжестей;
- Стрессовые ситуации;
- Нехватка формирующих сустав микроэлементов, которые недополучаем с пищей (хондропротекторы);
- Неправильное питание, отсутствие баланса белков, жиров, углеводов;
- Неправильный обмен веществ – лишний вес;
- Малоподвижность – гиподинамия;
- Резкая смена погодных условий: резкое похолодание или наоборот;
- Возрастные и гормональные изменения;
- Потеря костной системой кальция у людей после 50 лет, что ведет к остеохондрозу.
Все вышеперечисленное отражается на опорно-двигательном аппарате.
Часто беспокоящие заболевания спины и суставов осенью:
По статистике почти каждый из нас заниматется самолечением. Как правило, бежим в аптеку покупая мазь или обезболивающие препараты. Более подкованные на примере своего окружения (по совету соседки, подруги) практикуют комплексный подход: мазь, обезболивающие и витамины для суставов. Решившим обратиться за помощь в поликлинику назначают классическое лечение, которое сводится к внутримышечным инъекциям и физиотерапии, что в 75-80% случаев не дает желаемого результата.
Случается и так, что дело даже и не доходит до посещения своего участкового врача, по той причине, что боль уходит, утихает, и мы снова активны и веселы. Но увы радость долго может не длиться, минимум 2 недели или 2-3 месяца, а у везунчиков и до 6 месяцев. После чего боль дает о себе знать с новой силой и с более разрушающими последствиями. И вновь — поликлиника – уколы – временный эффект. И вот тогда мы задумываемся о серьезном подходе в лечении спины или суставов.
Знакомая ситуация вам не правда ли? Узнаете здесь самого себя или человека из своего окружения?
Заслуженный врач России с 40 летним стажем, врач высшей категории Ленгина Татьяна Николаевна, комментирует так:
— Основное правило для однажды столкнувшегося с вышеописанной ситуацией: помните, что весной и осенью при смене климатических условий, и жизнедеятельности человека возникает стресс для организма. Не дожидаясь серьезных осложнений необходимо внимательно прислушиваться к своему состоянию и вовремя посещать квалифицированного специалиста.
Своим пациентам мы рекомендуем два раза в год, весной и осенью, проходить курс лечения суставов и позвоночника — лфк, кинезеотерапия, и питание суставов хондропротекторами.
- Исходя из снимков УЗИ или МРТ, персонально для каждого пациента подбирается лечебный пи реабилитационный пакет.
- На протяжении года пациент наблюдается в нашем медицинском центре и может обратится к нам по всем вопросам.
- Если человек тяжело больной, то врач выезжает на дом и проводит обследование и подбирает индивидуальное лечение.
Люди, у кого иммунитет ослаблен, будут первыми простывать, кашлять, ходить с носовыми платками. У кого иммунитет крепкий и сильный, те будут устойчивыми к вирусным заболеваниям и проживать этот период легче.
Но если с осенней простудой понятно, то как осень отражается на позвоночнике и болях в спине. Мне приходил на почту такой вопрос: «Правда ли, что обострение болей в спине происходит именно осенью и с чем это связано?»
Осень — это такой сезон года, когда у нас происходит перестройка организма и подготовка его к зиме. Как природа перестраивается от лета к зиме и от зимы к лету, так и наш организм приспосабливается к новому сезону года.
Именно осенью и весной в организме включается программа самообследования и самоанализа. Наше тело буквально начинает сканировать каждую клетки и орган, проверяя их состояние и работу. Поэтому именно в этот период все «слабые места» начинают себя проявлять.
У каждого могут быть свои «слабые места». Если у вас есть проблемы с позвоночником, периодически появляются боли в спине и шее, то осенью происходит обострение этих болей.
Что с этим делать?
Осень и весна приходят к нам каждый год, поэтому к ним нужно готовиться заранее. Если вы знаете, что у вас есть какие-то симптомы со стороны спины и шеи, то начинать восстанавливать позвоночник нужно с лета или зимы. Подключайте ежедневно лечебные упражнения, пройдите курс массажа, повышайте физическую активность и т.д.
Если вы уже активно занимаетесь своим позвоночником, но осенью вдруг снова пришли боли и скованность в мышцах (обострение), то это вполне может быть. Не забывайте, что остеохондроз – это не простуда. Он не проходит сразу же после одного курса лекарств. Необходимо время для того, чтобы эти обострения случались реже и реже, а потом уже совсем исчезли.
- Занимайтесь физическими или лечебными упражнениями каждый день
- Повышайте физическую активность (больше ходите пешком, гуляйте, пользуйтесь лестницами)
- Закаляйтесь, укрепляйте иммунитет (растирания холодным полотенцем, обливания или окунания в холодную воду, контрастный душ)
- Включайте в свой рацион витамин С – самая простая аскорбиновая кислота, лимон, брусника, клюква, шиповник (этот витамин не только нужен для иммунитета, но и участвует в синтезе коллагена всех хрящей и дисков позвоночника)
- Запишитесь и пройдите мануальный массаж или хороший массаж мышц спины и шеи
- Проанализируйте критически свой рацион питания и добавьте больше полезных продуктов
Кстати, если вы были на моем семинаре «Секреты грамотного питания для здоровья позвоночника» , то вы наверняка помните про естественную детоксикацию организма. Этот процесс помогает вывести из организма все накопленные токсины из кишечника и печени, которые накапливаются у каждого человека из-за употребления консервантов, стабилизаторов, лекарств, тяжелых металлов и так далее.
Тогда в семинаре я говорила, что детоксикацию организма нужно проводить как раз в переходный период – осенью и весной, когда организм нуждается в разгрузке, очищении и успешной подготовке к новому сезону года.
Поэтому, дорогие друзья, принимайте правильные меры восстановления и заботьтесь о своем здоровье ежедневно, особенно в такие переходные периоды — осень и весна.
Кстати, у меня сейчас в холодильнике килограмм лимонов и три пакета брусники. Из этого набора получается вкусный напиток. А еще в рационе с утра по пять драже витамина С. А вы как поддерживаете свой иммунитет осенью?
Подборка моих полезных материалов по здоровью позвоночника и суставов, которые рекомендую вам посмотреть:
Также посмотрите много полезных дополнительных материалов в моих сообществах и аккаунтов в социальных сетях:
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями ?
дополненный витамином D3 и витамином В6
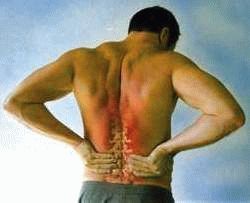
Обострение остеохондроза дает о себе знать не только характерными болями в различных отделах позвоночника, но существенно нарушает работу многих систем и органов, состояние которых в свою очередь также влияет на позвоночный столп. Поэтому важно знать, что делать во время обострения остеохондроза и как, зная о мерах профилактики остеохондроза, помочь себе избежать обострение остеохондроза?
В осенний прохладный и дождливый период обострение остеохондроза наиболее вероятно для шейного и грудного отделов позвоночника (верхняя область). Межлопаточная область и нижняя часть грудного отдела позвоночника, чаще всего страдают в зимний период от холода, и от сильной жары в летний период.
Весенние тепло обманчиво, поэтому именно в этот период более вероятно появление боли в нижней области грудного отдела и верхней части поясницы, связанных рефлекторно с почками и мочевыводящими путями, воспаление которых также могут спровоцировать промоченные ноги или переохлаждение, характерные именно для периода межсезонья. Проявления обострения остеохондроза поясничного отдела позвоночника рефлекторно связано с состоянием толстого кишечника и дают о себе знать чаще всего с появлением первых легких морозов в осенний период. В крестцово-поясничном отделе симптомы обострения остеохондроза, как правило, появляются в зимние лютые морозы, когда в большей степени мы страдает от переохлаждения. Появление симптомов обострения остеохондроза в этой области также во многом зависит от состояния почек, мочевыводящих путей и функционирования других органов малого таза.
Что делать во время обострения остеохондроза? Лечение обострения остеохондроза проводиться комплексно, причем, гораздо меньший срок вам потребуется на снижение дорсалгия и дорсопатии позвоночника, если терапия заболевания начнется при появлении первых симптомов обострения остеохондроза. Возникшую острую боль, длящуюся достаточный промежуток времени (иногда несколько часов) следует купировать с помощью обезболивающих и противовоспалительных средств, причем в острый период следует отказаться от привычной деятельности, особенно, если она связана с физическими нагрузками на позвоночник, поездками на автомобиле, длительным пребыванием в однообразной сидячей позе за компьютером. Эти ограничения не случайны, ведь, от выполнения этих рекомендаций во многом зависит продолжительность болевого синдрома.
Остановить воспалительный процесс наряду с медикаментозными противовоспалительными средствами поможет витамин D . Поэтому в острый период кроме медикаментозной назначается витаминная терапия. Витаминный комплекс Остео-Вит, содержащий витамина D3 — холикальциферол, активная форма витамина D, недостаток которого мы особенно ощущаем в период сниженной солнечной активности, так именно витамин D3 синтезируется нашей кожей под воздействием солнечных лучей. Витамин D3 оберегает нас от проблем с опорно-двигательным аппаратом так, как именно он обеспечивает минеральный обмен , прежде всего фосфорно-кальциевый, что помогает предотвратить дегенеративно-дистрофические патологии суставной и хрящевой ткани, к которым относится остеохондроз, а также остеоартрозы и артриты .
В состав Остео-Вит также входит витамин В6 , не только принимающий участие наряду с витамином D в минеральном обмене, но и позволяющий снизить болевые ощущения, помогает восстановлению нервных окончаний в нервных волокнах при нарушении их чувствительности, снижающий мышечное напряжение, широко применяется в лечении различных неврологических заболеваниях.
Трутневый расплод – источник различных групп полезных для организма веществ, также входящий в состав Остео-Вит, имеет особое значение для людей зрелого возраста, так как способен влиять на гормональный фон , изменение которого также может вызвать обострение остеохондроза.



Для снижения мышечного напряжения можно использовать для изолирования болезненной области теплые повязки из натуральной шерсти (пуховые платки, шарфы и т.п.) или воспользоваться, в случае поражения поясничного отдела, эластичным поясом. Также не рекомендуется длительно находиться в сидячем положении, так как именно это положение тела усиливает мышечное напряжение, что только усилит боль. В период обострения остеохондроза больше лежите на боку, наклонив голову к груди, такая поза не только ослабит давление на проходящие нервы и сосуды между хрящами, что также позволит сгладить болевые ощущения.
Зная, что делать во время обострения остеохондроза, вы можете за 2-3 дня существенно облегчить свое состояние и помочь себе. Однако, не нужно забывать не стоит забывать и о мерах профилактики остеохондроза, помогающей избежать обострений остеохондроза.
Остеохондроз – заболевание хроническое и сезонное, но если выполнять правила профилактики остеохондроза, то можно на длительный период обезопасить себя от проявления симптомов обострения остеохондроза.
Прежде всего, следует следить за своей осанкой, избегать длительного пребывания в положении «сидя», особенно это касается людей, вынужденных по роду деятельности находится за компьютером. Однообразная поза вполне может спровоцировать новое обострение остеохондроза, поэтому нужно, в первую очередь следить за осанкой (спина должна быть прямой), не допускать перекосов спины, в этом помогут не только смена позы и пятиминутка, выделенная для выполнения простых упражнений, но и правильно подобранное компьютерное кресло.
Избежать обострения остеохондроза поможет правильное питание. Рацион должен быть максимально насыщен витаминами-антиоксидантами и кальцием, способствующих укреплению структур позвоночника и замедлению развития дегенеративно-дистрофического процесса. Поэтому наряду с питанием рекомендуется прием содержащих кальций биологически активных комплексов. Биологически активный комплекс Остеомед содержит не только органическую соль кальция, являющуюся наиболее усваиваемой организмом, но и трутневый расплод, богатый витамином D и другими полезными для здоровья природными веществами.
Не нужно забывать и об активном отдыхе и контроле веса тела, чрезмерное повышение которого дает дополнительную нагрузку на позвоночник, вызывая обострение остеохондроза. Занимайтесь плаванием, висите на перекладине, выполняйте специальные упражнения лечебной гимнастики, комплекс которой не предусматривает серьезных нагрузок. Не лишним будет напомнить, что недопустимо переохлаждение, причем, оберегать нужно все тело, а не только пораженные остеохондрозом участки спины. В первую очередь берегите ноги, не допускайте их переохлаждения и промокания – одних из основных причин появления симптомов обострения остеохондроза.
Выполняйте эти простые советы профилактики остеохондроза – это поможет избежать его частых обострений и сохранить здоровье позвоночника на долгие годы!
Неврологические проблемы часто обостряются в межсезонье.
Наступила осень, погода безнадежно испортилась и небо посерело. Эта пора года неотделимо связана для нас с простудами, сыростью и слякотью. Кроме того, это период, когда в нашу жизнь вторгаются различные заболевания, в том числе и неврологические обострения вроде боли в спине и шее. Эти недуги часто подкрадываются незаметно, нанося удар в самый неподходящий момент, и решительным образом выбивают нас из привычного образа жизни на несколько дней, а то и на всю неделю. О том, как справиться с неврологическим обострением, читайте в материале АиФ.ru.
К сожалению, неврологические заболевания вторгаются в нашу жизнь чаще всего, когда сезоны сменяют друг друга, осенью и весной. Настигают они обычно женщин, которые большую часть рабочего дня проводят сидя за рабочим столом. Врачи назначают сильнодействующие таблетки, уколы и растирания, однако часто никто не объясняет нам, что лечим мы следствие нашей болезни, а не причину. Поэтому для того, чтобы чувствовать себя лучше и увереннее, следует заняться укреплением своего здоровья и пересмотреть свой распорядок дня. После работы мы встречаемся с друзьями в уютном кафе, чтобы обсудить последние события? Или торопимся домой, где ждет семья? Это замечательно, но настало время подумать о своем здоровье, поскольку из-за нашего образа жизни наши мышцы совершенно не готовы к осени. Пока не поздно, нужно немедленно вводить в свой распорядок дня укрепляющий комплекс упражнений для спины и шеи, составить себе компанию из друзей или членов семьи для регулярного посещения бассейна, поскольку именно плавание считается самым оптимальным видом спорта для позвоночника и, наконец, выбрать правильное положение спины при работе за компьютером. Чем больше времени мы сейчас будем уделять своей спортивной подготовке, тем больше дней мы отвоюем у предполагаемых приступов боли в спине и шее, без которых мы отлично можем обойтись! Кроме того, нужно непременно пополнить домашнюю аптечку необходимыми лекарственными средствами.
Неврологические заболевания весьма коварны, и приступы боли в спине и шее могут случиться в любой момент. Поэтому наступившей осенью не следует терять бдительности! На всякий случай в доме должны быть под рукой нестероидные противовоспалительные препараты в виде мазей от боли. Эти средства, без сомнения, очень результативны, поскольку оказывают комплексное действие — болеутоляющее, противовоспалительное и жаропонижающее. Но самое главное — необходимо ввести в список применяемых средств препарат Мильгамма композитум. Это нейротропный комплекс, восстанавливающий нервные волокна и уменьшающий частоту приступов боли. И поскольку ни для кого не секрет, что нестероидные противовоспалительные средства имеют ряд противопоказаний и негативно сказываются на работе желудочно-кишечного тракта, самого большого эффекта они достигают при совместном употреблении, поскольку Мильгамма композитум не только усиливает действие нестероидных противовоспалительных средств, но и обеспечивает организм необходимыми витаминами группы В. Мильгамма композитум не борется с самой болью — он успешно сражается с вызывающими ее причинами. Это не только способствует предотвращению приступов, но и восстанавливает нервные корешки, которые обычно страдают из-за неправильного, малоподвижного образа жизни и вызывают воспалительные процессы. Занятия спортом в виде посещения бассейна и гимнастического зала помогут укрепить мышцы, а Мильгамма композитум в сочетании с нестероидными противовоспалительными средствами обеспечит комплексный подход к решению проблемы. Вместо того, чтобы ждать сезонного обострения невралгических заболеваний, попробуем нанести им удар первыми! Мильгамма композитум поможет нам избежать сезонного обострения хронических болей в спине и шее, а спортивный образ жизни закрепит эффект.
источник

 Какие препараты работают, а какие нет?
Какие препараты работают, а какие нет?