Сегодня боль в спине возникает не только у взрослых, но и у детей.
Раннему развитию заболеваний спины у здорового ребенка способствует гиподинамия или продолжительное нахождение малыша в неудобной позе во время игры на электронных гаджетах.
Однако у некоторых детей дискомфорт в шее, пояснице или лопатках может быть вызван наследственными факторами и другими причинами. Поэтому, когда ребенок жалуется на сильную боль в позвоночнике необходимо выяснить, какие факторы способствуют ее развитию, что сделает лечение максимально эффективным.
Дискомфорт в спине у ребенка вызывают различные факторы. Зачастую неприятный симптом возникает вследствие простого мышечного перенапряжения, вызванного чрезмерной физической активностью.
Иногда болезненные ощущения появляются по причине нарушения осанки. И лишь 5% случаев, когда ребенок жалуется на интенсивную боль в спине, связаны с врожденными аномалиями или болезнями опорно-двигательного аппарата.
Многие родители заботятся не только об умственном, но и физическом развитии своего ребенка. Поэтому мамы и папы отдают детей на всевозможные спортивные секции. Но нередко во время занятий происходит растяжение, перенапряжение, а иногда и разрыв мышц.
Тогда боль локализуется преимущественно в области крестца, поясницы и проходит после отдыха. Поэтому важно контролировать, дозировать интенсивность и частоту физических нагрузок у ребенка. Ведь чрезмерные занятия спортом приводят к повреждению спины. А травмы позвоночника могут закончиться развитием пареза, паралича, неврологических расстройств, остеохондроза, деформации.
Нередко повышенная физическая активность сказывается на здоровье позвоночника у подростков.
Но почему болит поясница у ребенка 12 лет и старше?
Детский организм (11-13 лет) подвергается ряду изменений, связанных с быстрым ростом тела. Стремительное развитие костно-мышечной системы приводит к тому, что позвоночник не выдерживает нагрузку, а дополнительные тренировки лишь усугубляют ситуацию.
Если болит спина у ребенка причины могут крыться в долгом неудобном положении его позвоночника. Виной всему увлечение детей с раннего возраста телевизорами, планшетами, компьютерами. Современный ребенок готов сутками играться с телефоном или просматривать любимые мультсериалы на ноутбуке. Это приводит к нехватке физической активности, что заканчивается недоразвитостью, деформацией опорно-двигательной системы.
Недостаточная активность, дефицит свежего воздуха для детей опасны тем, что они способствуют искривлению осанки и сутулости. Также при длительном нахождении в положении сидя у ребенка возникает боль в спине, что заканчивается формированием сколиоза или остеохондроза.
Примечательно, что во время сидения дистрофические изменения затрагивают шейный или поясничный отдел спины. При поражении верхней части позвоночника возникают следующие осложнения:
- расстройство мозгового кровообращения;
- мигрень;
- недомогание;
- ослабление слуховых, зрительных способностей;
- головокружение;
- плохая память.
Если у детей при сидении болит поясница, то все может закончиться образованием межпозвоночной грыжи.
Ведущей причиной возникновения болезненных ощущений в спине у малыша считается сколиоз, развивающийся у 5-10% детей. Причем искривление позвоночника у девочек происходит значительно чаще, нежели у мальчиков (9:1).
Детский сколиоз может быть врожденным и приобретенным. Конгенитальные причины обусловлены нарушением развития, дисплазией пояснично-крестцовой области позвоночника, неправильным формированием ребер.
К приобретенным факторам возникновения сколиотической болезни относят:
- нервные, метаболические расстройства;
- травмы;
- вывих бедра;
- ДЦП;
- обширные ожоги тела;
- патологии соединительных тканей;
- ревматологические заболевания;
- астению;
- сосудистые заболевания.
Болезненность у подростков при сколиозе обусловлена продолжительным нахождением тела в некомфортном положении во время обучения или сидения за компьютером. Когда ребенок пытается сменить позу, то его позвоночник подвергается сколиозно-кифозным нарушениям. Также искривлению позвоночного столба у подростков способствует частое сидение на неудобном стуле.
Несмотря на многообразие провоцирующих факторов, сколиоз нередко возникает по неустановленным причинам. Если идиопатические факторы поспособствовали изменению осанки, то лечение должно быть комплексным и тщательным подобранным.
Еще одна причина, приводящая к тому, что ребенок жалуется на частые боли в спине, – миозит. Для заболевания характерно воспаление седалищного нерва и поперечнополосатых мышц. Ведущие факторы развития патологии – травмы, интоксикации, переохлаждение, инфекции.
При миозите нервы зачастую воспаляются несимметрично, из-за чего боль поражает только одну сторону тела. При грамотном лечении неприятные симптомы исчезают через 4-10 дней у 70% пациентов.
Когда ребенок постоянно жалуется на боль в пояснице, не связанную с травмами или чрезмерной физической активностью, то дискомфорт может быть вызван заболеваниями внутренних органов. Чаще всего такие симптомы говорят о почечной колике.
Патология характеризуется острой болью, сосредоточенной внизу спины, спровоцированной непроходимостью верхних мочевых путей, расстройством гемодинамики. Примечательно, что почечным воспалением чаще страдают мальчики. Причем патологический процесс может протекать в почках, мочеточнике, мочеиспускательном канале, мочевом пузыре.
Возникновению почечной колики способствуют:
- туберкулез;
- опухолевидные образования;
- пиелонефрит.
Иногда боли в позвоночнике у ребенка возникают на фоне инфекционных заболеваний. Так, вирусы, хронический тонзиллит и грипп приводят к появлению детского радикулита. Особенно для малышей вредно частое протекание ангины, способствующей развитию ревматического артрита, нефрита, порока сердца, миокардита.
Другой распространенной причиной, вызывающей боль в позвоночнике, является неправильное питание, связанное с дефицитом кальция. При недостатке этого микроэлемента у ребенка (1-2 года) появляется рахит, а в старшем возрасте – остеопороз. Также для полноценного развития детского скелета необходимы витамины Д и В.
Сталкиваясь с болями, когда позвоночник у ребенка болит при беге, многие врачи замечают, что частые причины этого – травмы или искривление спины. Другие факторы, вызывающие дискомфорт:
- опухолевидные образования;
- ношение неудобного ранца, обуви;
- некачественные или чересчур мягкие спальные принадлежности (подушка, матрац);
- стрессы;
- предменструальный синдром, болезни половых органов у девочек-подростков;
- заболевания крови;
- спондилолиз.
Если ребенок жалуется на боль в спине в области поясницы, то ее причина – миозит. Заболевание проявляется ноющими, сильными болезненными ощущениями, уплотнением, спазмом мышц, растяжением нервных волокон, воспалением суставов. Преимущественно дискомфорт возникает утром.
Характер болей у детей при других патологиях:
| Причина | Особенности неприятных ощущений | Сопутствующие симптомы |
| Почечная колика | Боль ощущается в зоне пупка | Рвота, изменение окраса мочи (розовая, красная), тошнота |
| Эмоциональное перенапряжение | Отраженные боли, иррадиирущие в область лопаток, поясницы, ребер, крестца | Слабость, апатия, головные боли |
| Сколиоз | Неприятные ощущения в спине, груди, тазовой зоне | Дискомфорт при наклоне, повороте головы, асимметрия плеч, хромота, сутулость, головные боли |
| Радикулит | Дискомфорт в пояснице, отдающий в ногу, что проявляется ее онемением или покалыванием | Жар, хромота, видимое искривление позвоночного изгиба |
| Травмы | Локализация и характер болезненных ощущений зависят от места повреждения | Отечность, повышение температуры, гиперемия кожи |
| Длительное сидение | Постоянная либо непродолжительная тянущая или интенсивная боль | Дискомфорт в разных частях тела |
Если дети жалуются на боль в спине, то это становится поводом для проведения ряда клинических исследований. Ведущие диагностические методики – лабораторная, физикальная, инструментальная.
Вначале врач осматривает пациента, определяя ровность, подвижность позвонков. Затем доктор прощупывает пораженные области, проводит специальные тесты при ровном положении туловища и его наклоне.
Также врач исследует мышечный корсет. При необходимости терапевт назначает консультацию других специалистов – невролог, хирург, кардиолог, вертебролог, ортопед, психотерапевт.
Также терапевт рекомендует сдать кровь и мочу для развернутого анализа. А сложные случаи требуют проведения специальных проб (С-реактивный белок).
Инструментальная диагностика – наиболее информативным способ, определяющий причину боли в позвоночнике у ребенка. При заболеваниях спины у детей применяют:
- электромиографию;
- сцинтиграфию;
- МРТ;
- Рентгенографию;
- КТ.
Если боль в позвоночнике вызвана незначительными травмами или заболеваниями, находящимися на начальном и среднем этапе развития, то зачастую пациенту назначается консервативное лечение. Когда прием медикаментов, ЛФК, массаж и физиотерапия оказались малоэффективны, проводится хирургическая терапия.
Если ощущения боли в пояснице, шее или лопатках у детей долго не проходят, тогда врач назначает консервативную терапию, включающую:
- прием медикаментов;
- физиотерапию;
- массаж;
- лечебную физкультуру.
При дискомфорте в спине детям могут назначаться противовоспалительные, анальгезирующие, гормональные средства. При необходимости врач прописывает седативные препараты, миорелаксанты, согревающие мази. Пациентам, подверженным нарушениям кровообращения, обязательно следует принимать коагулянты. А для укрепления и скорейшего восстановления растущего организма рекомендуется пить витаминные комплексы.
Физиотерапия – еще один эффективный метод лечения патологий позвоночника.
Его преимущества:
- активизация кровообращения;
- улучшение питания тканей;
- предупреждение развития болезней опорно-двигательной системы.
Действенным физиотерапевтическим методом считается электрофорез, доставляющий лекарства к органу, вызывающему боль. Не реже при лечении болезней спины используется магнитотерапия, снимающая отек, устраняющая неприятные симптомы.
При дискомфорте в спине у детей, специалисты рекомендуют пройти курс массажа. Уже после нескольких сеансов проходит боль, отечность, воспаление, улучшается питание поврежденных тканей, укрепляется мышечный корсет, выравнивается позвоночник.
Если неприятные ощущения возникли у ребенка вследствие сильного напряжения мышц, вызванного чрезмерной физической активностью или продолжительным нахождением в неудобной позе, тогда родителям следует сделать ему расслабляющий массаж. Техника его выполнения базируются на традиционных приемах – поглаживание, разминание, выжимание, вибрация.
Одним из лучших способов лечения патологий позвоночника у детей считается физкультура. ЛФК укрепляет мышцы и связки ОДС, стабилизирует позвонки, снимает боль, напряжение. Однако гимнастика должна проводиться под строгим наблюдением тренера, при несоблюдении этого правила боль может усилиться, а ребенок получить дополнительные травмы.
Оперативное лечение при патологиях позвоночника у детей проводится редко. Но иногда хирургическое вмешательство может назначаться при сколиотической болезни, когда в искривленную область ставятся имплантируемые системы из никелида титана.
Операция проводится и при запущенном миозите. Во время процедуры врач вскрывает воспаленный очаг и вычищает из него гнойное содержимое.
Также хирургическое лечение показано при радикулите, когда четырехмесячная консервативная терапия не принесла результатов. При патологии корешков спинного мозга проводится ламинэктомия или микродискэктомия.
При сильных болях в спине у ребенка, вызванных травмами или патологиями внутренних органов, тоже проводится оперативное лечение. Но выбор вида хирургического вмешательства зависит от особенностей болезни, локализации и степени повреждения травмированной области.
Чтобы малыш не жаловался, что у него постоянно болит поясница, ребенка необходимо не только лечить, но и приучать к соблюдению профилактических мероприятий. Так, малыша надо укладывать спать на ортопедический матрац и подушку. Не менее важно научить его следить за осанкой при ходьбе, правильно сидеть за партой или на стуле.
Другие важные меры профилактики:
- сбалансированное питание, включающее употребление полезной пищи, насыщенной микроэлементами и витаминами.
- Правильное соблюдение режима дня.
- Ношение качественной ортопедической обуви.
- Регулярные занятия физкультурой.
- Избегание стрессов.
- Своевременное лечение состояний, приводящих к развитию патологий позвоночника.
Даже незначительные проблемы со спиной у детей могут стать серьезными заболеваниями и даже привести к инвалидности.
Поэтому, если малыш жалуется на постоянную боль в спине, его необходимо незамедлительно отвести к врачу для постановки правильного диагноза и проведения адекватного лечения.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter. Мы обязательно её исправим, а Вам будет + к карме
источник
Иногда болезни затрагивают детей. Это всегда тревожит родителей. Боли могут быть вызваны разными факторами, а вот почему появляется болезненность у детей в спине или пояснице? Попробуем разобраться.
Чаще появление болей не несет опасности. Но причин их появления достаточно много.
Подвижность детей подвергает их частым падениям и резким движениям. При активности ребенка его позвоночник подвергается утомлению, усталости. Растяжению спинных мышц способствуют ношения тяжелых сумок и рюкзаков с учебниками. Этот фактор также располагает к привыканию, из-за чего и формируется неправильная осанка, почему и появляется боль.
Развитию искривления позвоночника способствует постоянное сидение около компьютера. Слишком мягкие матрасы способны вызвать появление несильных болей в спине. Повышенная нагрузка на позвоночник наблюдается у детей, склонных к полноте.
Интенсивные и длительные физические нагрузки, резкие и внезапные вращательные движения, следствием чего стали растяжения мышц, спазмы мышц, к чему приводит травмирование при длительном неудобном положении – причины перенапряжения мышц. Эти факторы способны вызвать боль в области поясницы, как отдельно справа или слева, так и с обеих сторон. Для того чтобы спина не болела, нужно просто исключить эти факторы.
Неполноценное питание не способно стимулировать нормальный рост и функционирование скелета. Отсутствие необходимых витаминов и кальция способно привести к остеопорозу (это заболевание все чаще появляется у детей в наше время). Это заболевание может стать причиной того, что у ребенка болит спина.
Если ребенок жалуется на то, что у него начал болеть позвоночник, то это может свидетельствовать о воспалительном процессе костных структур позвоночника, межпозвоночных дисков и мышц. В этом случае будут проявляться:
- болезненность спины с утра, но проходить после гимнастики;
- ограничение движений;
- боли, иррадирующие в нижние конечности;
- замедление развития мышц (худые ноги);
- изменение в осанке при походке, хромота являются важным сигналом.
Все эти причины сигнализируют о необходимости обратиться к врачу. Лучше не затягивать до изменений в походке.
В наши дни это заболевание является очень распространенным. Оно обусловлено тем, что позвоночник искривляется, причем как в стороны, так и вперед или назад. Причиной этому становится ношения тяжестей, таких как рюкзак с учебниками. Длительное сидение на уроках и дома за уроками также сказывается.
Большая часть детей сейчас предпочитает прогулкам на свежем воздухе игры за компьютером. А свежий воздух и прогулки способствуют правильному развитию, как всего организма ребенка, так и отдельно его скелета. Сутулость и боли в спине, не важно, справа, слева, снизу провоцирует сидячий образ жизни. Во время длительного сидения голова производит давление на позвоночник, что провоцирует его компрессию, сдавливание межпозвоночных дисков и нарушение осанки. Во время движения же нагрузки распределяются равномерно, почему болей и нет.
Чтобы избавиться от этих проблем необходимо:
- обратиться к врачу лечебной физической культуры;
- проводить лечебную физкультуру;
- делать массаж;
- применять физиотерапии;
- обустроить для ребенка эргономичное рабочее место с правильным освещением.
Постоянные ношения рюкзака или тяжелой сумки на одном плече, например, справа, также способно привести к искривлению позвоночника в эту сторону. Почему родителям и рекомендуется покупать для школьных учебников именно рюкзак. А ребенок должен его носить как положено, надев на обои плечи.
Заболевания кишечника часто вызывают появление болей в многих районах спины, например, справа, и пояснице. Такие заболевания обычно сопровождаются нарушениями стула, пищеварения и питания.
Воспалительный процесс в почках или мочевом пузыре способен вызвать боли в пояснице, как с одной стороны, например, справа, так и с обеих. Сопутствуют обычно:
- частое, возможно болезненное опорожнение мочевого пузыря;
- смена цвета мочи;
- повышенная температура.
Девочка – подросток может испытывать болезненность в пояснице перед месячными или во время них. Это обычно является нормой. Ребенок, болеющий гриппом, также может жаловаться на болезненность в спине и суставах. Эти факторы не нанесут вред спине ребенка.
При одновременных сильных болях в спине и снизу живота, особенно справа, лучше вызвать скорую помощь. Причины такой болезненности часто кроются в появлении острого аппендицита. Болевые ощущения могут находиться в районе пупка, также их можно спутать с болезнью желудка. Может наблюдаться повышение температуры тела до 39 градусов. Ребенок становится беспокойным, а при сильных болях кричит.
Травмирование копчика способно спровоцировать боли в пояснице. Такое травмирование редко бывает серьезным, даже если имеет место трещина или перелом.
При редких заболеваниях спины у детей чаще страдает позвоночник. Болевые ощущения способно вызвать наличие:
- артрита;
- киста позвоночника;
- грыжа межпозвоночная
- переломов или смещения дисков позвоночника;
- ущемления нервных окончаний;
- аномалии развития позвоночника и в тазобедренного сустава;
- заболевания крови.
Опухоли позвоночника у детей встречается, к счастью, довольно редко. Но зачастую наличие опухоли позвоночника по ошибке принимается за сколиоз. К редким заболеваниям относятся юношеский спондилит и остеохондропатия (болезнь Шейерманна-Мау). Такими заболеваниями в основном поражается позвоночник мальчиков.
При первых жалобах ребенка на болезненность в спине или пояснице справа, слева или в каком-то другом районе, необходимо узнать у него, не является это следствие травмы. Возможно ребенок ударялся или падал. Также стоит узнать о том, какие нагрузки получает ребенок при занятиях физкультурой и спортом (если они имеются). Неправильно выстроенные занятия или большая физическая нагрузка на спинные мышцы без предварительной разминки способны вызвать болевые ощущения в спине. Причем болезненность может проявиться не сразу, а на следующий день после тренировки.
Следующим шагом должен быть осмотр больного места. Ребенок может забыть о небольшой травме или ушибе. Присутствие травм, ушибов или синяков требует прикладывания холода. Если присутствуют красные участки, повышенная температура, уплотнение мышц под руками при пальпации, то необходимо обратиться к травмотологу-ортопеду.
К этому же врачу необходимо обращаться при присутствии болей в любых районах спины, справа, слева, снизу, сверху, не связанных с внутренними органами. Он должен расспросить, осмотреть, прощупать суставы, попросить нагнуться и подвигаться. Если есть необходимость, то назначит необходимые тесты и рентгенографию позвоночника. Все это поможет врачу в выявлении причины появления болезненности.
Все заболевания, связанные со спиной являются достаточно серьезными и требуют правильного диагностирования, чего невозможно сделать в домашних условиях. Именно поэтому, если ребенок жалуется на боли, не стоит пытаться вылечить его самостоятельно. Это же касается массажа, их должен делать только специалист.
Следует помнить, что чем быстрее обратиться к врачу, тем эффективнее и быстрее будет протекать лечение. А чтобы вопрос: «Почему болит поясница у ребенка?» — больше не беспокоил, нужно придерживаться некоторых правил (прогулки, ограничение сидения за компьютером и так далее) и правильного питания.
источник
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
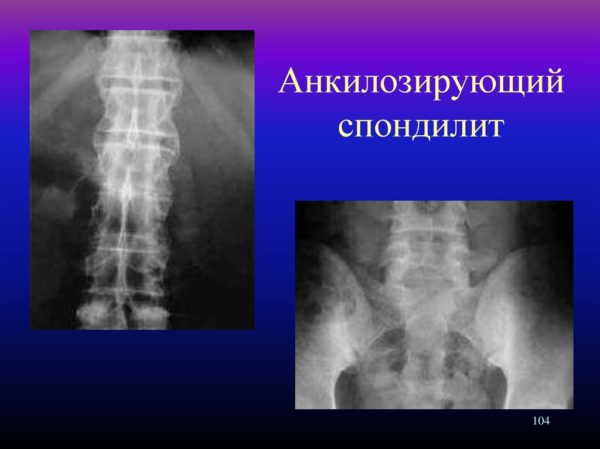
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
Пожилые люди нередко сталкиваются с болью в спине, усиливающейся при резких движениях. Определить причину неприятных ощущений в поясничном отделе бывает довольно сложно. Если начал болеть позвоночник при наклоне вперед, то необходимо обратиться к врачу. Игнорировать данную проблему не стоит, так как люмбалгия существенно понижает качество жизни и может привести к развитию тяжелых осложнений, вплоть до ограничения передвижений.
Резкие болезненные ощущения в поясничном отделе при наклоне чаще всего свидетельствуют о наличии проблем со спиной или развитии патологий некоторых внутренних органов. Но иногда дискомфорт и болезненность в нижнем отделе позвоночного столба возникает при таких физиологических состояниях:
- Физическое перенапряжение. Чрезмерные нагрузки в спортзале, интенсивная тренировка без подготовки или поднятие тяжестей может привести к болям в спине.
- Переохлаждение. Пребывание на сквозняке или неправильно подобранная одежда в холодное время года также может стать причиной неприятных ощущений.
- Длительное пребывание в одной позе. Продолжительное сидение за компьютером или долгое сидение (стояния) ввиду профессиональной деятельности, негативно сказывается на состоянии позвоночника.
- Неудобная поза во время сна.
- Отсутствие физических нагрузок.
- Постоянная сутулость.
Нередко выраженный дискомфорт и люмбалгия являются следствием слабого мышечно-связочного аппарата спины. Если боль при наклоне вызвана физиологической причиной, то она проходит самостоятельно после небольшой разминки или спустя пару дней, не сопровождаясь дополнительными симптомами.
Боль в спине при наклоне вперед обычно является признаком патологий позвоночного столба или внутренних органов. Чаще всего данное явление означает воспаление нервных корешков спинномозгового канала, возникшее вследствие остеохондроза или межпозвоночной грыжи. Говорить о наличии корешкового синдрома можно, если боль возникает при наклоне головы к подбородку, во время перехода из лежачего положения в стоячее, напряжения пресса, подъема ноги в горизонтальном положении. Также болезненность возникает во время пальпации позвоночника и может отдавать в конечности. Первое время раздражение нерва проявляется острыми прострелами в пояснице, но со временем болезнь переходит в хроническую форму, боль притупляется.
Боли в позвоночнике при наклонах могут быть вызваны такими нарушениями опорно-двигательного аппарата:
- Остеохондроз. Из-за сильной нагрузки на спину происходит деформация позвонков. Обычно болевой синдром локализуется в шее или пояснице, имеет ноющий характер, усиливается при наклонах. Помимо боли в спине наблюдается нарушение чувствительности, деформация позвоночника, быстрая утомляемость и слабость.
- Межпозвоночная грыжа. При повреждении межпозвоночного диска возникает компрессия сосудов и нервов, вследствие чего возникают постоянные боли, сопровождающиеся нарушением чувствительности, онемением. При наклонах вперед или резком подъеме может возникать резкий прострел в ноге.
- Болезнь Бехтерева. Характеризуется поражением суставов, вследствие чего они склеиваются и затвердевают. Патология проявляется скованностью движений и ноющей болью с утра, которая усиливается при наклонах. Наклоняться, поворачиваться и разгибаться довольно тяжело. Боль уменьшается после небольшой зарядки.
- Спондилоартроз. Это распространенное осложнение остеохондроза, возникающее вследствие смещения межпозвоночных дисков. Главным проявлением заболевания является постоянная ноющая боль в спине, усиливающаяся при поворотах, наклонах туловища, долгом стоянии или сидении. Прогрессирование деформации суставов приводит к напряжению спинных мышц, скованности движений, потере подвижности позвоночника.
- Остеопороз. Из-за дефицита кальция костная ткань ослабевает, постепенно разрушается, провоцируя частые переломы и трещины позвоночника. Боль при наклоне указывает на трещину в позвоночном столбе. А если боль резкая, и человек не способен выпрямиться, то вероятен перелом.
- Миозит. Воспаление мышечной ткани сопровождается болезненными ощущениями, которые постепенно нарастают и становятся жгучими. Наблюдается слабость в пояснице, спазмы.
- Смещение позвонков. Неправильное положение позвонков может привести к сколам и переломам костей. При наклоне возникает резкая боль, пронзающая поясницу и ногу.
- Травмы позвоночника. Повреждение позвоночника могут спровоцировать ущемление нерва, что проявляется резкой острой болью, которая при наклоне усиливается и может вызвать болевой шок, паралич.
- Опухоли позвоночника. Новообразования на позвоночном столбе способны прорасти в нерв, провоцируя искривление позвоночника. Болевой синдром ярко выраженный, усиливается при движении.
Также боль в позвоночнике посередине спины при наклонах может возникать при стенозе позвоночного канала, невралгии спины, мышечном растяжении и искривлении позвоночника. Иногда неприятные ощущения являются признаком заболеваний, не связанных с опорно-двигательной системой: воспаление почек, мочекаменная болезнь, нарушение функционирования ЖКТ, патологии желчного пузыря. В редких случаях такое проявление может указывать на гинекологические проблемы или инфаркт миокарда. При заболеваниях внутренних органов, проявляющихся болью в спине при наклоне, часто наблюдается рефлекторное напряжение мышц.
При появлении боли в спине следует обратиться к врачу. Для постановки правильного диагноза специалист проведет тщательный опрос и осмотр, после чего назначит ряд лабораторно-инструментальных методов диагностики, позволяющих изучить состояние позвоночника и близко расположенных структур. Обычно назначается анализ крови и мочи, рентгенография, УЗИ, КТ и МРТ.
После того, как причина болей будет определена, подбирается лечение. Первым делом назначаются лекарства для снятия болевого синдрома:
- Парацетамол. Это недорогое средство помогает быстро снять боль и улучшить состояние. При появлении боли нужно принять 1-2 таблетки, запив их водой. Через 4-6 часов можно повторить прием.
- Ибупрофен. Он быстро устраняет болезненность в спине и снимает воспаление. Пить таблетки можно каждые 4 часа, однако не стоит ими злоупотреблять, иначе могут возникнуть побочные эффекты.
- Диклофенак. Это одно из самых эффективных и доступных средств от боли, которое выпускается в нескольких формах: таблетки, уколы, мази. Применять лекарство можно регулярно.
- Мази с обезболивающим эффектом: Вольтарен, Капсикам, Хондроксид. Благодаря их действию боль быстро купируется и долгое время не возникает. Наносить мазь следует массирующими движениями несколько раз на день.
Помимо этого назначается медикаментозная терапия, которая подбирается с учетом основного заболевания. Обычно выписываются НПВС, спазмолитики, хондропротекторы и гормональные препараты. Кроме медикаментозной терапии назначаются физиопроцедуры (электрофорез, ионофорез, магнитотерапия). В самых тяжелых случаях (при онкологии, грыже или переломах) проводиться операция. Лечение болей в спине должно быть обязательно комплексным и включать в себя массаж, ношение корсетов, правильное питание и ЛФК. Иногда проводится вытяжение позвоночника.
Опасность боли в спине при наклонах зависит от причины патологического состояния. Если болезненные ощущения носят физиологический характер, то они не представляют опасности для здоровья и жизни человека. Но если болит спина в области поясницы при наклоне вследствие патологии опорно-двигательного аппарата или внутренних органов, то отсутствие лечения может привести к тяжелым последствиям:
- парестезия, паралич;
- ограничение подвижности позвоночника;
- переломы позвоночника;
- спазмы мышц, судороги;
- проблемы с кровообращением;
- нарушение деятельности внутренних органов.
В самых тяжелых случаях патологическая боль в спине при наклоне может привести к инвалидности и даже летальному исходу.
Предупредить появление болезненных ощущений в спине при наклоне и поворотах можно, если соблюдать следующие правила:
- Вести активный образ жизни.
- Не допускать поднятия тяжестей.
- Отказаться от вредных привычек.
- Повышать иммунитет.
- Следить за осанкой.
- Правильно питаться, употреблять больше продуктов, богатых на кальций, магний и фосфор.
- Спать на кровати средней жесткости или ортопедическом матрасе.
- При сидячей работе чаще вставать и делать небольшую разминку.
- Заниматься плаваньем, больше гулять на свежем воздухе.
Если все же возник дискомфорт и болевой синдром в пояснице, то следует обратиться в больницу для прохождения подробного обследования. Ведь чем раньше проблема будет выявлена, тем больше негативных последствий удастся предотвратить.
Боль в позвоночнике при наклоне вперед чаще всего свидетельствует о патологических состояниях позвоночника. Иногда болезненные ощущения возникают в результате нарушения функционирования внутренних органов. Не зависимо от природы болевого синдрома, его лечение представляет собой комплексное воздействие, направленное на устранение симптоматики и терапию основного заболевания.
источник
Жалобы на боли в спине у детей и подростков бывают часто. Но некоторые из них не несут большой опасности и могут быть излечены, а другие ведут к катастрофическим последствиям.
Частые боли в спине – как результат чрезмерных физических нагрузок, к примеру, спортивных тренировок, которые приводят к перенапряжению и растяжению мышц спины. Обычно при этом боль в спине у детей концентрируется пояснично-крестцовой области. При таком диагнозе боль возникает, например, при поворотах торса или при длительном нахождении в одной позе. Болевые ощущения стихают, когда спина находится в состоянии покоя. Здесь можно и нужно регулировать и дозировать стремление к спортивным достижениям.
Дети, в том числе, конечно же, школьники, много времени проводят сидя: за ученическим столом, компьютером, телевизором. Мышцы спины напрягаются, болезненность возникает в результате длительного пребывания в вынужденном неудобном положении. И поможет тоже жесткое дозирование, а также переустройство рабочего места на более комфортное. По продолжительности болезненные ощущения бывают краткими или длительными, они могут быть слабые, ноющие, а также интенсивные.
Постоянная ноющая боль в спине — вполне вероятно, что у ребенка есть нарушения осанки. Следует внимательно посмотреть: как ребенок держит спину при ходьбе и сидя на стуле. Если он сутулится или искривляет позвоночник – лечебная гимнастика со специальными упражнениями на укрепление мышц спины – ваше спасение. Плохо для осанки, если у ребенка слишком мягкий матрас и высокая подушка.
Болит спина обычно и у детей и подростков с ожирением, их излишний вес оказывает на позвоночник дополнительную и существенную нагрузку. Часть детей жалуются на боли в спине на фоне гриппа, в ее нижнем отделе, девочки-подростки в дни менструации.
Миозит – это воспалительный процесс, он сконцентрирован обычно в поперечно-полосатых мышцах, и возникает в результате поражения инфекцией, интоксикацией, травмой. И данная болезнь может возникать в любых по расположению мышцах. Может быть спровоцирован сквозняком.
Миозит поясничных мышц протекает длительно. Боли могут быть в поясничных мышцах не столь интенсивные, как при люмбаго, обычно они ноющие. Мышцы при этом бывают уплотнены, болезненны при ощупывании и растяжении. При хронических инфекциях миозит поясничных мышц может сочетаться с болями в суставах.
После травм, переохлаждения или физической нагрузки через 1-2 дня заболевание обычно проявляется утром после сна. Воспалившиеся волокна мышц отекают, налицо рефлекторный спазм, раздражаются нервные окончания, и возникает сильная боль.
Воспаление нервов при миозите почти всегда бывает ассиметричным: боли сильнее с одной стороны, чем с другой. Если ребенка или подростка лечат правильно в 70% случаев приступ боли проходит за 3 – 14 дней. При отсутствии лечения приступ затягивается.
Основное требование — полный покой. Больной участок спины смазывают согревающей мазью, а внутрь дают противовоспалительный препарат. Лучший эффект дает новокаиновая блокада.
Одна из самых опасных причин боли в спине — заболеваниями мочевыводящих путей мочекаменной болезнью. При ней бывают сильные боли в спине.
При почечной колике боль в спине сопровождается обычно такими симптомами, как болезненное или частое мочеиспускание, повышается температура. Причиной может быть инфекция мочевыводящих путей. В этом случае моча ребенка имеет необычный цвет или теряет прозрачность.
Почечная колика – приступ острых болей в пояснице, вызванный острой закупоркой верхних мочевых путей, нарушается гемодинамика в почке. Риск заболевания больше у мальчиков, хотя почечная колика может возникнуть в любом возрасте и у мальчиков, и у девочек. Мочекаменная болезнь может «поселиться» как в самой почке и ее отделах, так и в отделах мочеточнике, мочевом пузыре, мочеиспускательном канале. Камни могут мигрировать вниз с током мочи и даже выходить самостоятельно.
К почечной колике может привести воспалительная реакция при остром или хроническом пиелонефрите, поскольку сгустки крови и некротическая ткань так же могут вызвать задержку мочи, также будут действовать опухолевой и туберкулезный процессы в почке.
При почечной колике может возникнуть не только боль в спине, но тошнота, рвота, затруднение отхождения газов. У детей характерна боль в области пупка, ребенок беспокоится и плачет. Моча может приобрести розовый или красный цвет при повреждении камнем стенки мочеточника или полости почки.
Кстати, боль в области поясницы очень напоминающая почечную колику, может быть симптомом аппендицита, холецистита, панкреатита, язвы 12-перстной кишки и желудка. Характер боли при почечной колике – схваткообразный.
Обязательно к диагностике привлекаются смежные специалисты: гинеколог, уролог, гематолог, онколог, педиатр, ортопед. УЗИ – является первичным методом выявления мочекаменной болезни. Кроме того, для качественной диагностики специалисты рекомендуют делать магнитно-резонансную (МРТ) или компьютерную (КТ) томографии. Но тут очень важно мнение лечащего врача: какая из этих диагностик лучше просканирует больной орган. И еще: КТ выполняется быстро, а вот МРТ занимает от получаса до двух часов при работе с позвоночником.
источник
Боль в спине возникает у людей независимо от возраста в результате многих причин. Чаще всего пациенты жалуются на боль в нижнем отделе позвоночного столба – в области поясницы. «Тянущие», «острые» болезненные ощущения в пояснице нередко сопровождают при наклонах туловища вперед.
Разберемся, в чем может заключаться проблема недуга и что допустимо делать в такой ситуации.
Причинами появления болей в отделе поясницы при наклоне вперед могут быть:
- Ведение нездорового образа жизни (недостаточная двигательная активность, нехватка в организме витаминов и минералов, постоянное длительное нахождение в одной позе);
- Травмы спины;
- Развитие злокачественных опухолей;
- Образование межпозвоночной грыжи;
- Радикулит;
- Заболевание органов мочеполовой системы;
- Смещение межпозвоночного диска;
- Переохлаждение организма;
- Заболевание невралгического характера.
У мужчин боль в пояснице при наклоне зачастую развивается при недостаточной физической активности и последующей резкой нагрузкой на позвоночник (подъем тяжестей). В возрасте после 40 лет велика вероятность развития радикулита.
У женщин болит поясница при наклоне вперед, как правило, при цистите, до и в период менструального цикла, внематочной беременности.
«Резкая» боль в пояснице при наклоне может сообщать о серьезных заболеваниях, развивающихся в зоне позвоночного столба.
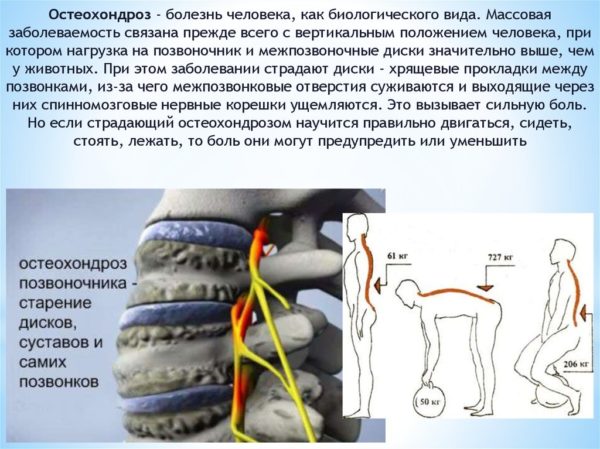
Остеохондрозом называется процесс разрушения тканей фиброзного кольца межпозвоночного диска.
Частые причины образования: чрезмерная нагрузка на позвоночник, переохлаждение. При отсутствии лечения, болезнь в итоге может привести к инвалидизации пациента и параллельному развитию иных болезней в спине.
Заболевание характеризуется первое время незначительными болями в спине, в дальнейшем ограничивается подвижность, возникает онемение нижних конечностей, происходят изменения в походке и осанке человека. Заболевание поддается лечению.
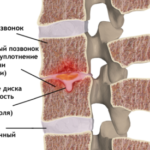
Возникает грыжа при разрыве мягких тканей межпозвоночного диска, из которого выделяется вещество, растекающееся и давящее на нервные окончания позвоночника.
Болезненность возникает не сразу, обнаруживается грыжа уже сформировавшаяся. Боль не проходит в зависимости от положения тела, характеризуется постоянными «ноющими» ощущениями в области поясницы, а при наклоне боль становится «резкой».
Заболевания воспалительного характера нередко становятся фактором возникновения болезненных ощущений в поясничном отделе. В метастазе боль локализуется в позвоночнике, в результате сдавливания спинного мозга, в дальнейшем существует парализация отдела. Провоцирует боль наличие опухолей в органах малого таза, воспаление молочных желез.
Опухоли позвоночника доброкачественного характера могут увеличиваться в размерах, доставляя пациенту некоторый дискомфорт.
Клетки злокачественных опухолей быстро растут, боль может быть нестерпимой, за несколько лет в результате пациент становится инвалидом, либо наступает фатальный исход.
Нарушение работы внутренних органов также становятся причиной болевых ощущений в нижнем отделе спины при наклонах вперед и разгибании.
Обыкновенно, если болит поясница с левой или с правой стороны при наклоне, то это является симптомом проблемы с почкой. Неприятные ощущения могут отдавать в бедро, локализоваться немного выше поясницы с одной стороны, в паховой зоне, поднимается температура тела, появляется общая слабость организме и сонливость.
Ещё одним характерным признаком проблем мочевыделительной системы становится болезненное мочеиспускание, возникновение резей. Степень болезненности и характер боли зависит от положения тела.
- Цистит. Воспаление мочевого пузыря происходит при попадании в мочевыводящие каналы инфекции. Болезненные тянущие ощущения возникают внизу живота и в области поясницы. В запущенной стадии болезнетворные бактерии попадают в почки, нарушая их функционирование.
Симптомы: изменение цвета урины (возможно с примесью крови), жжение при мочеиспускании, повышенная температура тела, частые позывы к мочеиспусканию. - Пиелонефрит. Развивается при размножении патогенных бактерий в почке в результате переохлаждения, слабого иммунитета. Бактерии попадают в организм через кровь и мочу.
Симптомы: «острая», «давящая» боль в поясничном отделе с одной стороны, болезненность в пояснице становится интенсивнее, когда наклоняешься, поднимается температура тела, возникает периодически тошнота и рвота. - Простатит. Быстро развивающееся заболевание воспаления предстательной железы у мужчин. Острый простатит характеризуется интенсивной симптоматикой и нередко дает серьезные осложнения на близко расположенные органы, либо развивается рак простаты. Признаками хронического простатита являются: боли в промежности и в паховой области, частые позывы в туалет, нарушение мочеиспускания (задержание мочи), проблемы с эрекцией.
Причинами формирования простатита становятся инфекционные заболевания, сидячий образ жизни, слабый иммунитет, нерегулярная сексуальная активность, вредная пища (жирное, сладкое, большое количество специй), чрезмерное увлечение спиртными напитками, курение.
Причиной болей поясницы у женщин при наклонах может быть как предменструальный синдром, так и заболевание репродуктивных органов. Причиной развития болей становятся:
- инфекционные и грибковые заболевания половых органов;
- воспаление слизистой оболочки матки;
- рак шейки матки;
- беременность (вследствие нагрузки на все органы);
- эндометриоз (разрастание эпителия за пределы матки).
Диагностика болей в пояснице, при наклонах и разгибаниях спины, происходит при помощи:
- Рентгенографии;
- Нейромиографии;
- Компьютерной томографии;
- Магниторезонансной томографии;
- Общий и клинический анализ крови;
- Общий анализ мочи.
Советуем посмотреть видео:
Принцип диагностики и лечения индивидуальный, в соответствии с анамнезом пациента.
Лечение подразумевает:
- Соблюдение диеты;
- Режим покоя;
- На начальных этапах какого-либо заболевания отделов спины рекомендовано выполнение упражнений лечебной физкультуры;
- Курсы массажа или мануальной терапии;
- Физиотерапия (электрофорез, иглоукалывание, магнитотерапия, дарсонвализация и некоторые другие методы);
- Использование лекарственных препаратов.
Противовоспалительные препараты в виде средств для наружного применения и инъекционные на негормональной основе или стероидные («Ибупрофен», «Мовалис», «Кетонал», «Гидрокортизон»). - Хондропротекторы восстанавливают частично хрящевую ткань, также оказывают противовоспалительный эффект («Адгелон», «Алфлутоп»).
- Миорелаксанты снимают спазм мышц, в зависимости от концентрации действующего вещества могут полностью блокировать подвижность болезненный участок («Мидокалм»).
- Лекарственные средства для улучшения микроциркуляции, восстанавливающие питание клеток тканей, анальгетики.
Подход в терапии к любому заболеванию должен быть ответственным и индивидуальным. Если боль не проходит в течение 3-4 дней, следует незамедлительно обратиться к участковому врачу.
источник
Боль в спине – ведущий (основной) клинический симптом заболеваний позвоночника, диагностируемый почти у 90% пациентов. Такая боль может возникать в верхней, центральной или нижней части спины, иметь умеренную или высокую интенсивность и сопровождаться другими тревожными признаками, например, мышечной скованностью или нарушением подвижности в определенном сегменте позвоночника.
При первичном физикальном осмотре врач обращает внимание не только на наличие болевых и триггерных точек, но и на связь болевого синдрома с двигательной активностью больного. Например, если боль в спине усиливается во время движения, следует исключить дегенеративно-дистрофические патологии (остеохондроз, межпозвонковая грыжа) и травмы, а в случаях, когда провоцирующим фактором выступает длительное сидение, врач может предположить множественные грыжи Шморля.
Если вы хотите более подробно узнать, как лечить грыжу Шморля поясничного отдела позвоночника, а также рассмотреть признаки проявления и альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Боль в спине при наклонах может возникать не только в результате механических повреждений костно-мышечного корсета и заболеваний опорно-двигательной системы, но и при воспалительных процессах, а также патологиях мышечной ткани, поэтому комплекс первичной диагностики обычно состоит из нескольких видов обследования.
Боль в спине относится к неспецифическим клиническим симптомам, то есть, она может возникать не только при заболеваниях позвоночника, но и при других патологиях, например, воспалительных процессах в тазовых органах. Чтобы точно определить, что именно спровоцировало болезненные ощущения при наклонах и поворотах, необходимо пройти комплексное обследование, в которое помимо рентгенографии позвоночника входит также МРТ, миелография и ультразвуковая диагностика. В некоторых случаях может потребоваться консультация узких специалистов: кардиолога, уролога, пульмонолога, гастроэнтеролога или онколога (при подозрении на злокачественные опухоли).
Наиболее вероятными причинами болевого синдрома при наклонах могут быть:
- травмы осевого и добавочного костно-мышечного скелета;
- воспалительные и инфекционные процессы в области позвоночника (эпидурит, спондилит);
Боль при наклонах также может быть спровоцирована злокачественными опухолями и метастазами в области позвоночника, поэтому если болевой синдром имеет хроническое течение и не проходит, несмотря на применение обезболивающих средств, необходимо обратиться к врачу и выяснить причину его возникновения.
Одна из основных причин сильных болей в спине, возникающих, когда человек наклоняется или поворачивает корпус, – это травмы и механические повреждения осевого скелета. К осевому (вертикальному) скелету относится не только позвоночник, но и кости черепа, ребер и грудины.
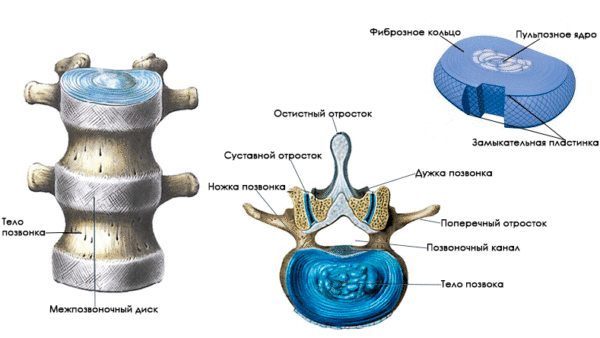
Позвоночник является центральным сегментом вертикального скелета человека и состоит из 33 (у некоторых людей – из 34) позвонков, соединенных между собой при помощи межпозвоночных дисков.
Спровоцировать боль при наклонах и движении могут не только переломы и вывихи суставов, но и повреждения мягких паравертебральных (околопозвоночных) тканей, например, растяжения мышц и связок. Отличительными особенностями подобных болей являются высокая интенсивность и острое течение. В некоторых случаях боль при травмах спины может возникать только спустя несколько часов. «Отложенное» течение болевого синдрома характерно для повреждений, сопровождающихся шоковым состоянием.
Проявляются травмы костно-мышечного скелета по-разному, но в большинстве случаев прослеживается типичная для данного типа патологий симптоматика.
Дополнительные (вспомогательные) симптомы при травмах костно-мышечного скелета
| Локализация повреждений | Возможные симптомы |
|---|---|
| Резкая, кинжаловидная или пульсирующая боль при наклонах и поворотах шеи (часто больной не может повернуть голову в определенную сторону), головокружение, головная боль, тошнота, патологии зрения (расплывчатость контуров). Важно! Рвота и мелькание «мушек» перед глазами после травм головы являются типичными симптомами повреждения головного мозга. | |
| Боль при наклонах вперед, невозможность сделать глубокий вдох из-за выраженного болевого синдрома, поверхностное, частое дыхание. У части пациентов травмы грудного отдела позвоночника проявляются болями в области эпигастрия и могут неверно ассоциироваться с заболеваниями желудочно-кишечного тракта. | |
| | Боль в спине при наклонах в любую сторону, усиление болевого синдрома во время сидения или вставания с твердых поверхностей, нарушение работы органов малого таза. В тяжелых случаях наблюдается недержание кала и мочи. |
Болезненные ощущения при наклонах также могут возникать в случае повреждения некоторых элементов добавочного скелета, например, ключицы или костей таза. Такая боль называется отраженной, а ее интенсивность зависит от вида травмы и ее локализации.
Обратите внимание! Одной из разновидностей травм является смещение позвонков и межпозвоночных дисков, которое может возникать при подъеме тяжестей, а также систематическом выполнении тяжелой физической работы. Симптомами смещения позвонков и дисков могу быть не только сильные боли при наклонах, но и «прострелы» в области поясницы и нижних конечностей (люмбаго с ишиасом).
К данной группе заболеваний относятся патологии, при которых у больного диагностируется дистрофия межпозвоночных дисков. Межпозвоночные диски выполняют функцию амортизатора и состоят из фиброзно-соединительной ткани. Внутри дисковое пространство заполнено студенистой, желеобразной пульпой (ядром), в которой содержится коллаген и небольшое количество хондроцитов. Пульпа заключена в соединительнотканную круговую оболочку, которая называется фиброзное кольцо.
Для сохранения нормальной эластичности и упругости дисков необходимо достаточное поступление минеральных солей (магния, фосфора, железа, кальция), витаминов (в первую очередь, токоферола), белков и аминокислот. Если хрящевое питание нарушается, хрящ высыхает, и фиброзная оболочка теряет свою упругость, что приводит к смещению пульпы и образованию выпячиваний и выпираний (грыж и протрузий).
Питание пульпозного ядра и хрящевых дисковых пластинок осуществляется за счет кровеносных сосудов позвоночника, поэтому одним из факторов дистрофических изменений в дисковой структуре является нарушение кровообращения. Другими причинами патологии также могут быть:
Все эти заболевания могут проявляться не только болями при наклонах, но и частичными парестезиями (нарушением чувствительности) в нижних конечностях, парезами и нарушением нервно-мышечной передачи.
Обратите внимание! Боль при дегенеративных изменениях в позвоночнике может не иметь четкой локализации и иррадиировать в смежные отделы позвоночного столба.
Наиболее распространенными заболеваниями позвоночника воспалительной природы являются эпидурит и спондилит.
Эпидурит – это гнойное воспаление клетчатки, которая заполняет эпидуральное пространство.
Эпидуральное пространство представляет собой продолговатую щель между надкостницей позвоночного канала и твердой спинномозговой оболочкой, в которой содержится большое количество венозных сплетений и эпидуральная клетчатка. При тяжелом течении и отсутствии своевременной терапии эпидурит приводит к возникновению спинального эпидурального абсцесса, лечение которого проводится преимущественно хирургическим путем с последующей антибиотикотерапией.
Спондилит относится к хроническим воспалительным заболеваниям и характеризуется снижением плотности костной ткани и прогрессирующей деформацией позвоночника. Если причиной воспаления являются болезнетворные бактерии, в пораженном сегменте образуются множественные гнойные очаги, что может привести к развитию системной воспалительной реакции (сепсису).
Оба заболевания имеют схожую клиническую картину, которая может проявляться следующими признаками:
- сильная боль (жгучая, режущая, колющая) при движении, наклонах и поворотах;
- повышение температуры до 38,5°C и выше (на фоне общего интоксикационного и лихорадочного синдрома);
- нарушение чувствительности в конечностях (онемение, покалывание, «мурашки»);
- повышенная физическая утомляемость;
- мышечная скованность (усиливается в утренние часы).
При раннем выявлении спондилита и эпидурита прогноз в большинстве случаев условно благоприятный (при условии, что больной прошел необходимое лечение в стационаре и соблюдал назначенный врачом режим в восстановительном периоде).
Если вы хотите более подробно узнать, что такое спондилит поясничного отдела позвоночника, а также рассмотреть эффективные методы лечения, вы можете прочитать статью об этом на нашем портале.
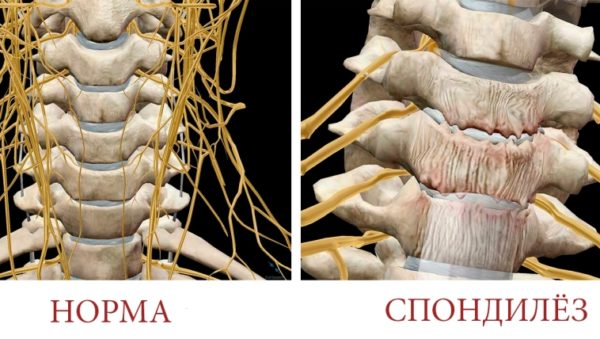
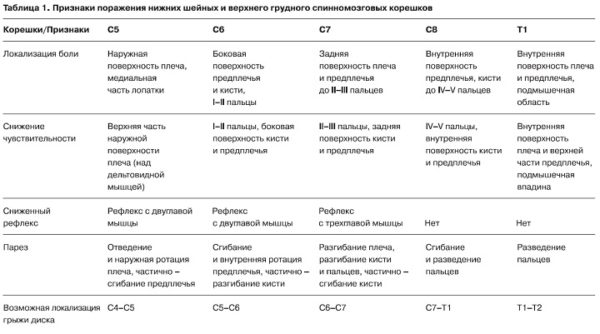
Корешковый синдром – это совокупность симптомов (не только болевых), возникающих при сдавливании или защемлении спинномозговых нервов и их окончаний. Главной причиной корешкового синдрома (второе название – радикулопатия) является остеохондроз и его осложнения (межпозвоночные грыжи и протрузии).
Примерно у 11% пациентов компрессия спинномозговых нервов провоцируется другими факторами и заболеваниями, среди которых:
- инфекционные заболевания (сифилис, внелегочный туберкулез);
- остеопороз;
- компрессионный перелом позвоночника;
- шваннома (невринома) позвоночного столба;
- остеомиелит и т.д.
Шваннома осевого скелета представляет собой доброкачественное образование, которое локализуется в нервах периферической нервной системы, а также черепных и спинномозговых нервах. Такое название опухоль получила из-за своей структуры, так как она представляет собой скопление шванновских клеток (леммоцитов) – вспомогательных клеток, которую выстилают миелиновую оболочку нейронов. При образовании невриномы леммоциты, наоборот, способны разрушать нервную оболочку и провоцировать ряд серьезных неврологических заболеваний, некоторые из которых могут иметь необратимое течение.
Боль при невриноме сначала имеет слабую или умеренную интенсивность, но по мере развития корешкового синдрома и повреждения периферических нервов происходит усиление болезненных ощущений. Они могут возникать как в состоянии покоя, так и при движении, достигая максимальной выраженности при наклонах вперед и назад (реже в бок), поворотах и разгибании позвоночника из положения сидя.
К другим признакам корешкового синдрома (защемления нерва) также можно отнести:
- отечность и изменение цвета кожи в области пораженного сегмента;
- повышенная потливость;
- стреляющие боли в области шеи, поясницы или грудного отдела позвоночника с возможной иррадиацией в нижние и верхние конечности;
- атрофия и слабость мышц, проявляющаяся нарушением двигательной активности;
- появление неприятных ощущений, болей и покалывания в ночное время суток.
Важно! Чтобы определить наличие корешкового синдрома в домашних условиях, необходимо взять иголку и надавить на пораженную область, после чего провести такие же действия на противоположной стороне. При поражении нервов чувствительность на здоровом участке будет в несколько раз выше. В тяжелых случаях больной может вообще не почувствовать боли, что является неблагоприятным диагностическим признаком и требует экстренного врачебного вмешательства.
Схема лечения при возникновении болевого синдрома в спине зависит, в первую очередь, от выявленного заболевания и сопутствующих патологий и нарушений. Традиционная медикаментозная схема лечения наиболее распространенных заболеваний позвоночника приведена в таблице ниже.
Схема лечения болей в спине в зависимости от их причины
| Заболевание | Лечение в остром периоде | Лечение в восстановительном периоде |
|---|---|---|
| Остеохондроз | Анальгетики и нестероидные противовоспалительные средства («Метамизол натрия», «Анальгин», «Нимесулид», «Кеторол»), миорелаксанты («Сирдалуд»). | Мануальная терапия, лечебно-оздоровительная физкультура, методы альтернативной медицины (гирудотерапия, акупунктура). Физиотерапевтическое воздействие током, ультразвуком и магнитными полями ускоряет процесс восстановления разрушенных структур и избавляет от хронических болей в спине. |
| Болезнь Бехтерева | Глюкокортикоидные гормоны для устранения отечности и воспаления (гидрокортизон), НПВС («Индометацин», «Ибупрофен»), иммунодепрессанты («Метотрексат»). | Лечебная физкультура, ежегодное санаторно-курортное лечение, физиотерапия, мануальная терапия. Полезен лечебный и точечный массаж, закаливающие процедуры. Важным условием профилактики рецидивов и быстрого восстановления является полноценный и комфортный сон, поэтому таким больным необходимо подобрать анатомический матрац и подушку. Психоэмоциональное состояние корректируется методиками для релаксации и седативными препаратами (по назначению врача). |
| Межпозвоночная грыжа | Противовоспалительная терапия с применением нестероидных препаратов («Кеторолак», «Нимесил», «Ибупрофен»), а также местное введение глюкокортикоидов в виде лекарственных блокад. При отсутствии положительной динамики в течение 3-4 месяцев решается вопрос о возможности и целесообразности хирургического лечения. | ЛФК, тракционная терапия (вытяжение позвоночника). |
| Остеопороз | Препараты кальция и витамина D (1200 мг + 800 МЕ), эстрогены («Ралоксифен»), бисфосфонаты (золедроновая кислота), препараты стронция. Для угнетения активности остеокластов и стимулирования образования остеобластов применяется белок оссеин в комбинации с гидроксиапатитом. Стимулирование костеобразования достигается за счет применения соматотропных и паратиреоидных гормонов, а также солей фтора. | Полноценный сон, поддержание нормальной массы тела, коррекция рациона (важно следить за поступлением достаточного количества кальция с продуктами питания – не менее 1200-1500 мг в сутки). Для снижения нарастающих факторов риска рекомендовано достаточное пребывание на солнце, умеренная физическая активность и отказ от вредных привычек (курение и злоупотребление алкоголем). |
| Миозит (воспаление мышечной ткани) | Местно применяются противовоспалительные обезболивающие препараты в форме мазей («Диклофенак», «Кетопрофен»). Если причиной болей в спине стали инфекционные заболевания позвоночника, показано лечение антибиотиками, например, средствами пенициллинового ряда или цефалоспоринами. В ряде случаев антибиотики необходимо комбинировать с противопротозойными и противомикробными средствами («Метронидазол», «Трихопол»). При внелегочных формах туберкулеза проводится терапия рифампицином и стрептомицином. При травмах позвоночника может потребоваться иммобилизация позвоночника (устранение подвижности) или отдельных его сегментов. С этой целью используются специальные ортопедические приспособления: бандажи, корсеты с жесткими или полужесткими металлическими вставками, гипсовая кроватка (кровать Лоренца), воротник Шанца. В тяжелых случаях проводится хирургическое лечение с последующим реабилитационно-восстановительным периодом. Питание лиц, испытывающих боли в спине при наклонах или движении, должно содержать достаточное количество белка, так как именно белок является главным строительным материалом для мышечной ткани. Коллаген, который составляет основную массу межпозвоночного диска и хрящевых пластин, в большом количестве содержится в молочных продуктах, мясе, рыбе и субпродуктах. Витамины A и E, поддерживающие упругость и эластичность фиброзно-соединительной оболочки и студенистой дисковой пульпы, содержатся в болгарском перце, зелени, печени, яйцах. Ягоды, овощи и фрукты содержат необходимые для поддержания хрящевого метаболизма витамины и минеральные соли, поэтому должны присутствовать в рационе данной группы пациентов ежедневно. Чтобы получать достаточное количество кальция, рекомендуется обогащать меню больных с заболеваниями спины кунжутом, рыбой и продуктами из цельного или пастеризованного молока (включая нежирные сорта сыра). Если боль в спине при наклонах появляется регулярно, речь может идти о хроническом остеохондрозе или межпозвоночной грыже (включая грыжу Шморля). Одним из методов лечения данных патологий в период ремиссии является лечебная физкультура. Выполняя приведенный ниже комплекс упражнений, можно существенно снизить интенсивность болевого синдрома, а также повысить подвижность позвоночника и укрепить мышечный корсет. Выполнять данный комплекс рекомендуется не реже 4-5 раз в неделю. Рекомендуемая продолжительность занятий – 15-20 минут. Боль в спине при наклонах – достаточно распространенная жалоба людей, страдающих хроническими заболеваниями позвоночника, ведущих асоциальный или малоподвижный образ жизни и не соблюдающих принципы здорового и сбалансированного питания. Чтобы выяснить причину боли, необходимо пройти обследование и получить консультацию невропатолога или вертебролога. Справиться с болью в спине можно не только при помощи лекарств, но и используя другие консервативные методы лечения: ЛФК, мануальную терапию, лечение пиявками или физиопроцедуры. Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём источник |