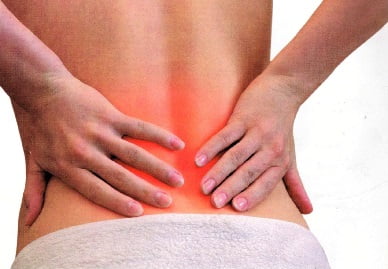
Боль в области поясницы – одна из самых частых причин, заставляющих больного обращаться за помощью к врачу невропатологу или терапевту. Боль в пояснично-крестцовом отделе позвоночника может надолго нарушать трудоспособность, делая невозможным передвижение и самообслуживание. Острая боль в пояснице поражает одинаково часто как мужчин, так и женщин.
Встречаясь с большей частотой в среднем и пожилом возрасте, боль в области поясницы нередко может наблюдаться у подростков и молодых людей. Это обусловлено бурным ростом, слабостью в неокрепших мышцах поясницы, травмами. Таким образом, боль в пояснично-крестцовом отделе спины — актуальнейшая проблема, с которой может столкнуться каждый.
Боли в пояснице при остеохондрозе могут усиливаться при кашле и чихании, при любых движениях, особенно при наклонах туловища вперед. Наряду с болью в пояснице, поясничный остеохондроз может проявляться нарушением чувствительности отдельных участков кожи или мышц нижней половины туловища и ног, ослаблением или исчезновением сухожильных рефлексов ног.
- Как правило, при остеохондрозе наблюдается искривление поясничного отдела позвоночника. В зависимости от плоскости, в которой происходит искривление, различают сколиозы (искривление вправо или влево), лордозы (выгнутость вперед) и кифозы (сглаживание поясничного отдела или даже выгнутость его назад). В том случае, если при остеохондрозе происходит защемление спинного мозга, наблюдается нарушение мочеиспускания или дефекации, а так же нарушение чувствительности мочевого пузыря или половых органов.
- Однако, наиболее часто поясничный остеохондроз проявляется радикулярными болями — т.е. развивающимися в результате защемления нервных корешков, отходящих от спинного мозга на том или ином уровне. Так, один из широко известных поясничных синдромов — люмбаго. Возникает он в момент физического напряжения или в неловком положении тела, а иногда и без видимой причины. Внезапно в течение нескольких минут или часов появляется резкая простреливающая боль («прострел»), часто она жгучая и распирающая («как будто кол воткнули в поясницу»).
Больной застывает в неудобном положении, не может разогнуться, если приступ возник в момент поднятия тяжести. Попытки спуститься с кровати, кашлянуть или согнуть ногу сопровождаются резким усилением боли в пояснице и крестце. Если больного попросить встать на ноги, то выявляется резкая обездвиженность всей поясничной области за счет напряжения мышц.
Эти тесты применяют как способ провести предварительную диагностику, они названы с именами тех врачей, которые их предложили.
| Симптом Дежерина | если напрячь брюшной пресс и прислушаться к пояснице, то боль станет сильнее. В таком случае есть большая вероятность, что у пациента остеохондроз. |
| Симптом Нери | если при резком наклоне вперед головы перед прикосновением груди есть болевые ощущения в пояснице, это также свидетельствует о проблемах с позвоночником. |
| Симптом Ласега | это можно ощутить после следующих действий: лежа на спине, по очереди нужно поднять каждую ногу. Если после этого заломит поясницу, и боль будет отдавать по седалищному нерву в ногу, это свидетельство патологии позвоночника. |
| Симптом Леррея | если болевые ощущения проявляются у человека по ходу седалищного нерва, после того, как он поднимается вперед, не сгибая колени, с лежачего положения, речь идет о проявлениях хондроза. |
Грыжа межпозвонкового диска – не менее редкая причина, клиническим проявлением которой является боль в пояснично-крестцовом отделе спины. Межпозвоночный диск (внутреннее пульпозное ядро) при длительном травмирующем воздействии, а также с возрастом теряет свои упругие свойства и эластическую способность.
При продолжающемся воздействии (избыточный вес, травмы, прогрессирующий остеопороз), фиброзное кольцо диска становится более тонким, в нём формируются дефекты. Через указанные слабые места в фиброзном кольце, пульпозное ядро диска может смещаться и даже выпячиваться.
Боль в спине — это настолько неспецифический симптом, который может быть вызван массой различных причин. От того насколько интенсивно, сильно болит спина в области поясницы, постоянна она или периодическая, первичная или вторичная, могут быть и причины, ее вызывающие:
- Остеомиелит;
- Болезнь Бехтерева;
- Деформирующий спондилез;
- Болезни роста — сколиоз;
- Инфекционные поражения межпозвоночных дисков и позвонков (эпидуральный абсцесс, туберкулез позвоночника, бруцеллез);
- Метаболические заболевания костей — остеомаляция, остеопороз;
- Первичные опухоли и метастатические опухоли спинного мозга, позвонков, ретроперитонеального пространства;
- Неинфекционные воспалительные заболевания — ревматоидный артрит, синдром Рейтера, анкилозирующий спондилит;
- Опухоли почек;
- Атеросклероз брюшной части аорты и ее ветвей.
- Спондилоартрит;
- Патологии тазобедренного сустава;
- Эпидурит спинальный;
- Протрузия межпозвоночных дисков в области поясницы;
- Остеохондроз позвоночника;
- Острая межпозвоночная грыжа;
- Кишечная непроходимость, атипичное течение острого аппендицита;
- Мочекаменная болезнь;
- Острое растяжение, переломы позвонков;
- Люмбаго, ишиас;
- Острые нарушения спинального кровообращения — инсульт;
- Острый пиелонефрит.
Иррадиирующая боль при некоторых заболеваниях внутренних органов:
- Заболевания органов малого таза. У женщин — воспалительные процессы в придатках матки, эндометриоз, рак матки, рак яичников, ЗППП (хламидиоз, уреаплазмоз, гонорея, трихомониаз и пр.) У мужчин — простатит, рак простаты;
- Заболевания желудка, поджелудочной железы, двенадцатиперстной кишки, желчного пузыря;
- Заболевания кишечника — воспаление дивертикула, неспецифический язвенный колит, опухоли кишечника;
- Заболевания почек — почечная колика, камни в почках;
- Расстраивающая аневризма аорты.
Боли в пояснице могут возникнуть, если вы:
- Страдаете избыточным весом;
- Дополнительный риск для женщин;
- Вы беременны или недавно рожали;
- Проводите много времени за рулем автомобиля или компьютером;
- Ведете преимущественно сидячий (офисные работники) или стоячий (продавцы, официанты, служащие уличной рекламы, хирурги) образ жизни;
- Занимаетесь динамическим физическим трудом с резкой сменой положения тела (особенно если ваша специальность связана с тяжелой физической нагрузкой);
- Чрезмерно нагружаете себя в тренажерном зале или фитнес-клубе. Будьте предельно осторожны, если начали тренироваться недавно;
- Увлекаетесь дачными работами;
- Достигли постменопаузы, располагающей к развитию остеопороза.
Беременность обостряет проявления заболеваний, существующих в организме матери. Из-за изменения гормонального фона и повышенных нагрузок патологии особенно часто проявляются во второй половине беременности. Помимо болей, сопровождающих угрозу преждевременных родов, причиной болей в пояснице беременной могут быть:
- грыжа межпозвоночного диска;
- радикулит;
- панкреатит;
- пиелонефрит;
- мочекаменная (почечнокаменная) болезнь.
Когда болит спина ниже поясницы, кроме очевидных заболеваний позвоночника (ишиас, люмбаго, межпозвоночные грыжи, болезнь Бехтерева и пр.), возможными причинами являются периодические боли во время менструаций у женщин, заболевания женских половых органов, такие как воспаления придатков матки — оофорит, сальпингоофорит (аднексит), а также заболевания тазовой брюшины, кишечника, воспаление аппендикса (отростка слепого кишечника, у мужчин — заболевания предстательной железы, мочевого пузыря.
Если болит спина справа выше поясницы — так может иррадиировать печеночная боль, при каких-либо патологических изменениях в печени — гепатите, печеночной недостаточности, приеме токсичных лекарственных средств. Боль при этом чаще всего локализуется в правом подреберье.
Если боль ощущается справа или слева чуть выше поясницы, очень возможно, что причина кроется в острых заболеваниях почек. Многие хронические заболевания почек, такие как поликистоз, злокачественные новообразования почек, хронический пиелонефрит сопровождаются малыми симптомами, поскольку почечная капсула растягивается постепенно.
- Если боль в спине ирригирует в поясницу, а сама расположена чуть выше (в районе грудной клетки). Сопровождается боль потливостью, приступами рвоты и тошноты, одышкой.
- Боль ирригирует в брюшину, грудь, шею, челюсть.
- У пациента кружится голова, возникает спутанность сознания.
- Начинается тахикардия
- Травма позвоночника, сопровождающаяся потерей контроля над дефекацией, мочеиспусканием.
- Слабеют ноги, немеют ягодицы, половые органы.
Для того чтобы определить, какая болезнь спровоцировала боль в пояснице, необходимо пройти комплексное диагностическое обследование.
- Общие и биохимические анализы мочи и крови.
- Анализы на онкомаркеры, присутствующие в крови при образовании опухолей.
Инструментальные способы исследования:
- Рентгенография позвоночника.
- Эндоскопия кишечника, желудка и матки.
- Ультразвуковое обследование брюшной полости.
- Магнитно-резонансная томография.
Как правильно лечить поясницу? Подход к лечению спины полностью зависит от симптомов заболевания, диагноза поставленного врачом, стадии болезни. Обычно используется комплексный подход, включающий в себя несколько методик лечения.
Обезболивающие медикаменты. Мазь помогает снять воспаление, растяжение, оказывает прогревающее действие, если простужена поясница.
Выделяют следующие группы мазей:
- комбинированные медикаменты (применяются при растяжениях и травмах, наряду с противовоспалительным и обезболивающим действием оказывают заживляющий эффект за счет входящих в их состав гепарина, деметилсульфоксида);
- противовоспалительные анальгетики (в их состав входят лекарственные вещества охлаждающего действия, снимающие раздражение — ментол, лаванда, и обезболивающие препараты — нурофен, ибопрофен, диклофенак);
- хондропротекторы (одним из активных компонентов таких препаратов является хондроитин сульфат, применяемый при патологических процессах в хрящевой ткани, способствующий активному восстановлению хрящевых поверхностей суставов);
- препараты раздражающего действия (эффект основан на расширении сосудов и притоку крови к источнику боли).
С помощью лечебной гимнастики пациент сможет уменьшить болевые ощущения, сделать мышцы крепкими, увеличив расстояние между позвонками. Они помогут освободить сдавленные корешки нервов, нормализовать кровоток на поражённом участке, улучшить обменные процессы.
Для того, чтобы такая гимнастика лечила, а не калечила необходимо соблюдать все рекомендации лечащего врача.
- Движения делаются медленно и плавно без резких поворотов;
- Помещение необходимо проветрить перед тренировкой;
- Больному следует надевать одежду не стесняющую движения;
- Упражнения делается когда пациент вдыхает, а на выдохе ему необходимо вернуться к первоначальному положению;
- Нагрузка увеличивается постепенно. Сначала количество подходов около 10, а потом их увеличивают;
- Во время гимнастики следует следить за своим самочувствием. Если началась резкая боль, то необходимо прекратить свои занятия.
Кроме этого, массаж отлично помогает в избавлении от боли поясничном отделе позвоночника. К положительным терапевтическим эффектам массажа относятся следующие:
- улучшение кровоснабжения больной части тела;
- разминание мышц, что делает их и связки более гибкими и эластичными;
- снятие острой боли;
- избавление от накопленных в мышцах и подкожной клетчатке токсинов;
- приятные ощущения за счет стимуляции нервных окончаний кожи;
- положительные эмоции.
Его можно доверить специалисту в клинике или проводить в домашних условиях, в любом случае польза от него будет неоценимой.
При боли в спине, причина которой не известна, в первую очередь необходимо обратиться к терапевту. Он поможет определить заболевание по совокупности симптомов.
Если причина очевидна: боли предшествовала травма, боль возникла на фоне беременности, менструального цикла или хронического заболевания, имеет смысл сразу обратиться к более узкому специалисту.
Самолечение допустимо только в случаях, если причина боли точно известна.
источник
Боли в поясничном отделе спины – крайне распространенное явление. Палеонтологи и биологи считают, что это следствие такого эволюционного приобретения, как прямохождение.
Нагрузка при ходьбе распределяется не равномерно на все отделы, как у большинства животных, а практически полностью ложится на поясничный отдел.
Боли в пояснице возникают по ряду причин и могут свидетельствовать о комплексе недугов разного характера.
Можно выделить две группы причин, способствующих возникновению болей в области поясницы.
Боли могут возникать в результате врожденных или приобретенных заболеваний.
Так, к врожденным порокам в частности можно отнести:
- изменения и расщелины позвонков;
- неправильную форму отростков позвонков, их укорочение или удлинение.
Расщелины позвонков: 1,2-задние, 3,4-боковые, 5-7-передние
Данные проблемы могут протекать совершенно бессимптомно или сопровождаться острой болью при выполнении определенных видов наклонов, сложностью при передвижении, проблемами с мочеиспусканием, умственной отсталостью.
Причины болей в пояснице могут иметь и невралгическую природу при:
- защемлении нервов в позвоночнике (можно охарактеризовать такую боль как сильную и внезапную);
- поясничном остеохондрозе, который развивается в результате сидячего и малоподвижного образа жизни и вызывает тянущие боли из-за перенапряжения мышц;
- люмбоишиалгии, характеризующейся атрофическими изменениями седалищного нерва (чаще всего боль при этом недуге переходит на ягодицу, возникает резко и внезапно).
- рассеянном склерозе (это хроническое аутоиммунное заболевание поражает оболочку нервных волокон спинного и головного мозга, провоцирует боли разной локализации, выраженности и с трудом поддается излечению).
Кроме того, резкие боли подобного характера также могут вызывать:
- дегенеративный сакроилеит — тяжелое заболевание, представляющее собой гнойно-воспалительный процесс на поверхности крестцово-подвздошного сустава;
- остеопороз, причина которого — недостаток кальция в организме или нарушения его обмена (на начальных стадиях заболевание характеризуется хроническими ноющими болями, судорогами, изменением осанки).
Еще один тип болей в поясничном отделе — боли, имеющие отраженный характер.
Они могут выступать характерным симптомом ряда заболеваний разных органов и систем:
- инфекций мочеполовой системы (хламидиоза, уреаплазмоза);
- нестабильной работы кишечника и опухолевых заболеваний ЖКТ;
- геморроя, возникающего от сидячей работы;
- опухолей и полипов в матке;
- осложнений после простудных заболеваний (после ангины, гриппа, ОРВИ);
- радикулитов (провоцируют поясничные боли, отдающие в ногу).
В некоторых случаях причиной могут быть:
- физиологические изменения (беременность, роды, менструация);
- избыточная физическая нагрузка (в частности, подъем тяжестей);
- резкий набор веса;
- эпидуральная анестезия.
Рис.: как нужно поднимать тяжести
Кроме внутренних болезней, поясничная боль моет быть спровоцирована следующими факторами:
Переохлаждение
Самым частым последствием переохлаждения является радикулит.
Это воспалительный процесс, затрагивающий корешки нервов.
Инфекционные процессы возникают на фоне сниженного иммунитета. Периодическое или длительное пребывание на холоде, а также влажный воздух существенно ухудшают сопротивляемость организма.
Нерегулярные физические нагрузки
Часто после длительного пребывания в сидячем положении возникают боли в спине при ходьбе.
Недостаток упражнений и двигательной активности вызывает застой крови и может привести к необратимым изменениям в хрящевой ткани.
Однако любые нагрузки должны быть дозированы, их силу стоит наращивать постепенно.
Излишнее напряжение провоцирует травмы и растяжения мышц, переломы, трещины костей.
При резком переходе к сложным упражнениям могут возникать защемления нервов, болезненные смещения внутренних органов.
Занятия профессиональным спортом
К опасным видам спорта относятся:
- культуризм;
- бодибилдинг;
- тяжелая атлетика.
Они предполагают излишнюю нагрузку на мышцы поясницы.
Тревожным симптомом является боль после приседаний со штангой, резких поворотов и наклонов.
Если спортсмену больно ходить, необходимо незамедлительно прекратить тренировки и обратиться к врачу.
Неправильное питание
В рационе обязательно должно присутствовать достаточное количество кальция, фосфора и фтора, которые являются важными составляющими костной ткани.
Особое внимание на потребление кальция, фтора и фосфора должны обратить женщины во время беременности, кормления и климакса.
Кроме того, частые запоры и избыток в рационе жирной и высококалорийной пищи оказывают травмирующее действие на прямой и толстый кишечник.
Это приводит к иррадиирущей боли в пояснице.
Рвота и частая тошнота свидетельствуют о гастрите или язве, при которых может сильно тянуть поясницу.
Искривление позвоночника
Другое название патологии – сколиоз. Он может быть врожденным и приобретенным.
В легкой форме легко поддается излечению при помощи комплекса упражнений, в тяжелой – требует хирургического вмешательства.
При искривлении больному становится трудно долго стоять, сидеть без опоры.
Сильное нервное напряжение, частые заботы и длительное отсутствие отдыха сказывается негативно на всех системах организма. Психологи выяснили, что человек, находящийся под грузом проблем начинает непроизвольно сутулиться, «сгибаясь» под их тяжестью.
Многие хронические болезни могут обостряться от нервов и стресса.
Если подавленность и упадок сил продолжаются в течение месяца, необходима помощь специалиста.
Еще одна возможная причина боли — поясничный радикулит. Много полезной информации о заболевании можно найти здесь.
Поясничные боли у мужчин могут иметь разную этиологию и характеризуются своими отличительными особенностями.
Возрастные и гормональные изменения имеют мало влияния на мужской позвоночник, однако часто проблемы с предстательной железой могут вызывать характерные глубокие слабо выраженные боли.
К основным причинам болей в поясничном отделе у мужчин можно отнести:
Растяжение мышц
Часто люди, не занимающиеся по роду своей деятельности физическим трудом, имеют слабые мышцы спины, особенно это касается широчайшей мышцы.
Умение правильно распределять физическую нагрузку необходимо вырабатывать.
При подъеме тяжестей неподготовленный человек весь вес переносит на поясницу, а не на бицепсы, трицепсы или мышцы грудного отдела. Следствием этого является растяжение широчайшей мышцы спины.
При растяжении боль то появляется, то возникает, снижаясь при горячих компрессах, разогревающих мазях.
Она может давать о себе знать, если долго стоять, и проходить в положении лежа на спине.
Перелом
Причиной перелома может стать как серьезная травма, так и банальный ушиб.
При проседании межпозвоночного диска перелом позвоночника поясничного отдела может вызвать даже неудачный шаг или потеря равновесия.
Симптомом перелома является острая боль в низу поясницы или в районе копчика.
Иногда боль может переходить на верхние или нижние конечности, усиливаться при изменении положения тела.
Метастазы опухоли половых органов
Боль от метастазирования костной ткани позвоночника самая сильная, порой переходящая в нестерпимую.
Визит к онкологу нельзя откладывать, когда болит поясница и яички или половой член.
Подобную боль возможно снять только сильнодействующими препаратами, процесс некротического изменения тканей остановит скорее всего не удастся.
Заболевания почек
Примерно треть пациентов мужского пола с болями в пояснице страдает от проблем с почками.
Боль в области почек усиливается во время движений и длительного нахождения в вертикальном положении. В состоянии покоя боль стихает.
Если долго стоять, боль может постепенно нарастать.
Это происходит из-за того, что жидкость приливает к почкам и создает избыточное давление на позвоночник.
После алкоголя боль в пояснице также может усиливаться.
Это заболевание вызывает поясничные боли справа и сзади. Иногда боль отдает в пах.
Другими симптомами простатита являются чувство жжение при мочеиспускании, проблемы с эрекцией.
Основная причина болезни – это застой крови в капиллярах или бактериальная инфекция.
Женский организм постоянно подвержен изменениям и гормональным встряскам.
Определенные виды болей в женском теле возникают в норме и не являются тревожным сигналом.
Боли, возникающие в разные сроки менструального цикла, совершенно не обязательно свидетельствуют о какой-то патологии:
- При месячных увеличившаяся в размерах матка давит на мышцы спины, вызывая неприятные ощущения;
- Если болевые ощущения возникают перед месячными за 7-8 дней и отдают в живот, то это свидетельствует о необходимости пересмотра режима питания. Лучше включить в рацион больше пищи, богатой клетчаткой и фруктовыми кислотами.
- Боли в середине цикла могут быть связаны с выходом яйцеклетки из яичника;
- Боли после месячных свидетельствуют о проблемах в работе репродуктивной системы, в этом случае необходим визит к специалисту.
В первые недели, когда женщина еще не знает о своем положении, у нее может болеть поясница и низ живота. Такие боли по характеру напоминают предменструальные и часто совпадают с ними по срокам.
Задержка месячных в данном случае может говорить о беременности или инфекционном процессе.
Иногда возможны небольшие кровяные выделения, они связаны с внедрением плодного яйца в стенку матки.
Если болит низ живота и поясница, а месячных нет, первое, что необходимо сделать – это тест на беременность.
Часто подобные боли будут сопровождать женщину в течение нескольких месяцев, в таких случаях врач предлагает прием препаратов с магнием.
Во время беременности, особенно на последних сроках, большинство женщин сталкиваются с болями ниже или выше поясницы.
Это связано с тем, что растущий живот оказывает большую нагрузку на мышцы спины.
Если боль постоянна и связана с активной деятельности, будущей маме необходим поддерживающий бандаж, который распределит нагрузку между разными мускульными группами.
Если поясница болит во время сна и по утрам, скорее всего женщина спит в неудобной позе.
Помочь смогут специальные подушки для сна, которые поддерживают тело и препятствуют напряжению мышц. Боли в пояснице ночью должны пройти.
Фото: подушка для беременных
К концу срока боль может концентрироваться в пояснице справа или слева: это свидетельствует не о положении плода, а об искривлении осанки.
Боль может проходить у беременной, когда она сидит, полностью облокотившись об опору.
Женщины, решившиеся прервать свою беременность или сделавшие это по медицинским показаниям, практически в 100% случаев жалуются на боли после аборта.
Причинами болей могут быть:
- воспаление внутренней оболочки матки (эндометрит);
- стрессовое состояние женщины;
- сокращение матки после проведения аборта.
При этом боль может отдавать в ногу или концентрироваться в низу поясницы.
После родов женщины часто испытывают боли в спине. Иногда боль локализуется там, где копчик или где крестец. Это связано с травмами и растяжениями, полученными во время родов.
Предупредить боли можно, занимаясь специальной гимнастикой во время беременности или посещая бассейн.
Кормящие мамы тоже могут выполнять комплекс упражнений, уделяя особое внимание своей осанке.
Если боль сопровождается подъемом температуры до 37 градусов и выше, женщину резко бросает в жар, необходима консультация врача.
Возможно, это инфекционный процесс.
К типично женским недомоганиям, симптомом которых выступает боль в пояснице, относятся:
Это воспаление мочевого пузыря, свойственное в большей степени женщинам. Цистит легко лечится и диагностируется.
Сдать анализы мочи на предмет наличия этого заболевания стоит, если при мочеиспускании ощущается жжение, тянет поясницу при наклоне вперед, повышена температура тела.
Рис.: цистит
Инфекционные процессы во влагалище
Ряд воспалений у женщин вызывает боли в положении лежа на животе.
Это может быть кандидоз, бактериальный вагиноз или вирусное заболевание.
Подобные боли также могут быть симптомом поражения почек.
Воспаление придатков
Если у женщины болят поясница и яичники, ощущается жжение при мочеиспускании, температура поднялась выше 38 градусов, необходима УЗИ-диагностика и лечение под контролем специалиста (курс уколов или прием оральных препаратов).
Болезни кишечника или желудка могут провоцировать боль в позвоночнике.
Иногда боли при этих расстройствах могут сильно иррадиировать — отдавать в ногу или отдавать в живот.
Подобная клиническая картина связана с тем, что мозг неправильно интерпретируют сигналу, которые подают ему органы.
Если болит поясница и правый бок, это указывает на проблемы с печенью или поджелудочной железой.Боли с левой стороны свидетельствует об аппендиците или кишечных коликах.
В левом боку боль может возникнуть во время бега или других физических упражнений. Она быстро проходит и не представляет опасности для здоровья.
В районе копчика возможны покалывания и тянущие боли.
Самой частой причиной болей в пояснице у детей является неправильная осанка.
В процессе обучения, если для ребенка неверно подобран стул и стол для занятий, возможно развитие искривления позвоночника.
К сколиозу может привести:
- неправильно подобранная обувь;
- плоскостопие;
- неудобный рюкзак.
На начальных этапах заболевания искривление легко можно исправить при помощи прописанной врачом лечебной физкультуры.
Умеренная боль, которая проявляется у ребенка утром, после напряженной работы или длительного нахождения в одной позе, может быть также первым признаком грыжи позвоночника.
Причиной грыжи могут стать:
- искривление позвоночника;
- слишком сильные физические нагрузки;
- чрезмерные занятия спортом.
Особенно опасны в детском возрасте прыжки с переворотом через голову, поднятие тяжестей, скрутки, приседания.
Если ребенок периодически жалуется на боль в спине после тренировки, значит, ему необходима помощь специалиста.
Что такое кокцигодиния и как ее лечить? Информацию об этом синдроме можно найти здесь.
По каким причинам развивается такое серьезное заболевание, как плечелопаточный периартрит? Узнайте тут.
Этот вид лекарственных средств весьма эффективен при необходимости быстро поправить здоровье в домашних условиях.
Мазь помогает снять воспаление, растяжение, оказывает прогревающее действие, если простужена поясница.
Выделяют следующие группы мазей:
- противовоспалительные анальгетики (в их состав входят лекарственные вещества охлаждающего действия, снимающие раздражение — ментол, лаванда, и обезболивающие препараты — нурофен, ибопрофен, диклофенак);
- комбинированные медикаменты (применяются при растяжениях и травмах, наряду с противовоспалительным и обезболивающим действием оказывают заживляющий эффект за счет входящих в их состав гепарина, деметилсульфоксида);
- препараты раздражающего действия (эффект основан на расширении сосудов и притоку крови к источнику боли);
- хондропротекторы (одним из активных компонентов таких препаратов является хондроитин сульфат, применяемый при патологических процессах в хрящевой ткани, способствующий активному восстановлению хрящевых поверхностей суставов).
Действие, которое достигается при помощи уколов, аналогично приему соответствующих мазей или оральных препаратов.
Отличительными особенностями этого вида терапии являются:
- Скорость. Быстрое снятие сильной боли возможно только посредством попадания лекарства в кровь или мышцу.
- Эффективность. Уколы позволяют доставлять активный компонент точно к цели. Активное вещество при этом не разрушается в желудочно-кишечном тракте.
- Необходимость присутствия специалиста. Делать себе уколы самостоятельно затруднительно, поэтому необходимо или ежедневное посещение поликлиники, или вызов медсестры на дом.
- Возможно использование только по назначению врача. Чем лечить недомогание и сильные боли при помощи уколов может посоветовать только доктор и назначить необходимый препарат. Приобрести большинство из них можно только по рецепту.
Данный метод избавления от боли относится скорее к средствам народной медицины.
Прогревания хорошо помогают при болях невоспалительного характера — растяжениях, грыжах, искривлениях, остеохондрозах.
В таких случаях рекомендуется совершать до 10 процедур в день.
При инфекционном процессе прогревание вызывает приток крови к пораженному участку ткани и усиливает боль.
Лечебная физкультура — это отличная профилактика и терапия болей в пояснице.
Цель занятий — укрепить мышечный корсет позвоночника и исправить осанку.
При болях рекомендуется выполнять следующие виды упражнений:
- Из положения лежа необходимо по очереди поднимать ноги на 10-15 см и удерживать их на весу некоторое время.
- Лежа на спине нужно согнуть ноги в коленях под углом 90-100 градусов и приподнимать на максимальную высоту. После выполнения согнутые ноги необходимо наклонять вправо и влево, до касания пола.
- Медленные и плавные наклоны, выполняемые в различных направлениях. Во время упражнения нужно стараться не сгибать спину в грудном отделе, сохраняя ее максимально ровной.
- Стоя на четвереньках, нужно выполнять махи одновременно правой рукой и левой ногой и наоборот.
- Упражнение «мостик». Сначала его нужно выполнять, опираясь на стену, или с помощью другого человека.
Массаж отлично помогает в избавлении от боли поясничном отделе позвоночника.
Его можно доверить специалисту в клинике или проводить в домашних условиях, в любом случае польза от него будет неоценимой.
К положительным терапевтическим эффектам массажа относятся следующие:
- улучшение кровоснабжения больной части тела;
- разминание мышц, что делает их и связки более гибкими и эластичными;
- снятие острой боли;
- избавление от накопленных в мышцах и подкожной клетчатке токсинов;
- приятные ощущения за счет стимуляции нервных окончаний кожи;
- положительные эмоции.
Хорошо, когда массаж сочетается с принятием бани или сауны.
Особенно, полезно париться вениками из березы или дубы, они отлично стимулирует все жизненные процессы и повышает общий тонус организма.
При боли в спине, причина которой не известна, в первую очередь необходимо обратиться к терапевту. Он поможет определить заболевание по совокупности симптомов.
Если причина очевидна: боли предшествовала травма, боль возникла на фоне беременности, менструального цикла или хронического заболевания, имеет смысл сразу обратиться к более узкому специалисту.
Самолечение допустимо только в случаях, если причина боли точно известна.
Что такое вертеброгенная люмбалгия? Почему она возникает? Информацию об этом можно найти здесь.
К профилактическим мероприятиям по предупреждению болей можно отнести следующие:
Регулярные физические упражнения
Физкультура должна быть общеукрепляющей, дающей равные нагрузки на все группы мышц.
Каждый день упражнениям стоит уделять 20-30 минут времени.
Это может быть утренняя гимнастика, пробежка, плавание в бассейне, прогулка быстрым шагом.
Поддержание водно-солевого баланса
В день человек должен потреблять до 3 литров жидкости. Лучшей жидкостью для потребления является минеральная вода.
Кофе, чай (в том числе зеленый), газированные напитки создают дополнительную нагрузку на почки, однако не восполняют потребность организма в жидкости.
Большее количество воды стоит употреблять в первой половине дня, а после 20.00 вообще не пить. В противном случае возможны отеки, болезненные ощущения в области почек.
Правильное питание
В рационе стоит снизить содержание жирной, жареной и копченой пищи или полностью ее исключить.
Самыми полезными продуктами являются вареные или приготовленные на пару.
В ежедневное меню должен входить весь комплекс необходимых организму микроэлементов, витаминов и минералов.
- Профилактические осмотры специалистов
Женщины должны ежегодно посещать гинеколога, мужчины — уролога, здоровье детей в рамках планового осмотра обычно контролируется при учебных заведениях.
Это позволяет своевременно выявить болезнь и приступить к ее лечению.
Главным условием сохранения здоровья спины является правильный образ жизни и позитивный настрой.
Начать следить за своей осанкой, выполнять комплекс упражнений никогда не поздно. Многие серьезные заболевания позвоночника позволяют вести полноценную жизнь при соблюдении правил и предписаний врачей.
Понравилась статья? Подписывайтесь на обновления сайта по по RSS, или следите за обновлениями ВКонтакте, Одноклассниках, Facebook, Google Plus, Мой Мир или Twitter.
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью кнопок в панели слева. Спасибо!
У меня болела спина после эпидуралки. Пришлось с малышкой ездить на прием к врачу, ибо в нашей поликлинике бабушки в очередях никого не пропускают.
источник
Боль в пояснице у женщин может быть признаком заболеваний позвоночника, почек и органов репродуктивной системы, а также являться последствием травмы, поэтому нельзя игнорировать этот сигнал организма о беде. Давайте же разберемся, почему болит поясница у женщин и чем лечить это состояние.
Боли в пояснице у женщин могут иметь кратковременный, длительный или постоянный характер. Длительность данного симптома позволяет заподозрить ту или иную причину их появления. Например, кратковременный эпизод боли в области поясницы, чаще всего возникает на фоне внешнего воздействия – травмы или физической нагрузки.
В то же время постоянное ощущение боли в пояснице может говорить о более серьезных причинах, например, поясничном остеохондрозе, мочекаменной болезни, воспалении придатков и т. д.
Поэтому длительные или постоянные боли в области поясницы требуют консультации специалиста, в первую очередь, врача-терапевта. Доктор на основании проведенного обследования организма сможет предположить причину проблемы и уже направить к соответствующим специалистам.
Кроме длительности болевого синдрома, важно определить его интенсивность и локализацию.
В зависимости от интенсивности боль может быть незначительной, среднеинтенсивной и сильной.
Также выделяют боль острую, колющую, приступообразную, ноющую и тянущую.
Боли в пояснице могут быть односторонними и опоясывающими. Односторонняя локализация боли характерна для воспаления яичников, заболевания почки, камней мочеточника и т. д. Кроме того, боль может отдавать в низ живота, внутреннюю поверхность бедра, половые органы, копчик, крестец или подреберье.
Также следует сказать, что боли могут локализоваться как выше, так и ниже поясницы. Кроме болевого синдрома женщину могут беспокоить и другие неприятные симптомы, например, повышение температуры тела, недомогание, выделения различного характера, боли в животе, головные боли, головокружение и т. д.
Теперь разберемся, от чего болит поясница у женщин.
У женского организма имеется ряд особенностей, например, менструальный цикл, беременность, менопауза, гинекологические болезни, которые значительно расширяют диапазон болезней, провоцирующих болевые ощущения в области поясницы. У молодых мужчин, появление болей в пояснице в первую очередь связано с патологией позвоночника. В то же время первым делом необходимо исключать специфические причины болей в пояснице у женщин, независимо от их возраста.
Причинами боли в пояснице у женщин могут быть как физиологические, так и патологические состояния.
Среди физиологических причин болей в пояснице нужно выделить следующие:
Патологическими причинами болевого синдрома в области поясницы могут быть такие факторы, как:
- чрезмерная физическая нагрузка;
- гиподинамия;
- переохлаждение;
- болезни позвоночного столба;
- заболевания почек и мочевыводящих путей;
- патология органов репродуктивной системы;
- травмы.
Рассмотри более подробно каждую причину, а также узнаем, как можно себе помочь в таких случаях.
Очень часто беременность сопровождается болями в пояснице, особенно в последнем триместре. Провоцируют появление болевого синдрома следующие факторы:
- набор веса;
- перераспределение нагрузки на позвоночный столб;
- ослабление мышечного тонуса;
- расширение полости малого таза.
Перечисленные факторы имеют место на последних месяцах беременности, когда плод активно набирает вес, что отражается на весе женщины, а кости таза подготавливаются к родам.
В тоже время боли в пояснице на ранних строках беременности в большинстве случаев являются опасным сигналом, который может говорить о начале выкидыша. Также боли могут сопровождаться кровянистыми выделениями, повышением температуры тела, общей слабостью и т. д.
Поэтому чтобы избежать серьезных последствий для женщины и плода, следует сообщить врачу-акушер-гинекологу о поясничных болях.
Лечение. Если боли в пояснице связаны исключительно с беременностью и у женщины нет никакой патологии, то для облегчения состояния рекомендуется носить специальные бандажи, которые можно приобрести в аптеке. Такие приспособления уменьшают нагрузку на позвоночник и нормализуют центр тяжести тела.
Если у женщины отмечается прибавка веса выше нормы, то необходимо откорректировать питание: ограничить мучное, сладости, соленья, животные жиры и прочие высокоуглеводные и высококалорийные продукты.
Также справиться с болями в пояснице помогут занятия йогой, плаванием, пилатесом или гимнастикой.
Менструальные боли могут локализоваться не только в нижней части живота, но пояснице, крестце и даже копчике. Основную роль в возникновении болей в области поясницы в данному случае играет изменение гормонального баланса в женском организме.
Болит поясница перед месячными вследствие того, в этом периоде в крови повышается уровень прогестерона, который понижает порог болевой чувствительности. Поэтому даже самые незначительные сокращения матки, могут вызывать болевые ощущения в пояснице.
Также способствуют возникновению болевого синдрома в пояснице перед и во время месячных следующие факторы:
- задержка жидкости в тканях, что приводит к отекам, приросту массы тела, перерастяжению капсул и связок органов, в частности матки, мочевого пузыря, которые давят на позвоночный столб и его мышцы;
- сокращения миометрия с целью отделения децедуального слоя эндометрия, во время которых раздражаются нервные окончания;
- наличие внутриматочного средства контрацепции — спирали, особенно если она неправильно установлена;
- воздействие прогестинов на стенки кишечника, что проявляется кишечными коликами, метеоризмом, диареей. Поэтому перед месячными часто болит копчик, крестец и поясница.
Лечение. При выраженных менструальных болях врач-гинеколог может рассматривать вопрос о назначении медикаментозных средств. В данном случае могут применяться спазмолитики (Но-шпа, Риабал, Спазмолгон) или гомеопатические препараты (Ременс, Цинкум валерианикум 6, Белладонна 6). Также рекомендуется ограничить в этом периоде употребление жидкости и соли.
Менопауза характеризуется угасанием работы яичников, вследствие чего кардинально меняется гормональный фон женщины. Из-за отсутствия эстрогенов в организме в костях появляется остеопороз, который приводит к хрупкости костной ткани, что часто сопровождается ноющей болью в суставах и пояснице.
В климактерическом возрасте у женщин существенно повышается риск развития остеохондроза, для которого также характерны боли в пояснице.
Лечение. В первую очередь необходимо определить причину болей в пояснице, после чего назначается этиологическая, симптоматическая и патогенетическая терапии. Пациенткам обязательно назначаются минеральные комплексы, которые укрепят костную ткань, витамины, ЛФК, физические упражнения для укрепления мышечного корсета спины.
Также лечебный комплекс дополняется сбалансированным питанием. В дневном рационе обязательно должны присутствовать фрукты, овощи, кисломолочные продукты, рыба, мясо и птица.
Очень часто женщины отмечают боли в пояснице после подъема тяжести, перегрузки в спортзале, активных игр с ребенком, работы на огороде и т. д. Перечисленные факторы приводят к спазму мышц спины, вследствие чего раздражаются нервные окончания, что проявляется болями в пояснице и всей спине. Также женщине тяжело наклоняться вперед.
В норме на следующий день боль должна пройти, если же этого не происходит, необходимо обратиться к врачу-неврологу или врачу-вертебрологу, чтобы исключить патологию позвоночника.
Такие блага цивилизации, как автомобили, общественный транспорт, лифт, компьютеры, телевизор и пр., способствуют гиподинамии, которая приводит к атрофии и снижению мышечной силы мышц тела, в частности спины.
Позвоночный столб защищает и фиксирует в вертикальном положении мышечный корсет, поэтому при его ослаблении нарушается осанка, появляется остеохондроз и межпозвоночные грыжи, в том числе и поясничном отделе. Перечисленные заболевания сопровождаются болью в спине, пояснице, крестце и даже копчике.
Лечение. Единственный и эффективный метод борьбы с болью, вызванной гиподинамией, – ведение активного образа жизни. Для этого будет достаточно заменить езду в транспорте ходьбой, передвижение в лифте – ходьбой по ступенькам, а при сидячей работе необходимо делать небольшие двигательные перерывы каждые два-три часа. Также рекомендуется заниматься плаванием, гимнастикой, йогой, спортивной ходьбой и т. д.
Болью в спине после переохлаждения чаще можно заболеть жаркую пору года, нежели зимой. Это связано с тем, что зимой мы тепло одеваемся, выходя на улицу, поэтому поясница не ощущает сильного перепада температуры. А вот летом, при работе на жаре, в области поясницы активизируется кровообращение и повышается мышечная активность, поэтому если подует хоть малейший ветерок, появляется мышечный спазм, который и вызывает боль.
Лечение. Если вы простудили спину, то вам следует соблюдать строгий постельный режим на протяжении 2-3 дней, смазывать поясницу согревающими и болеутоляющими мазями (Фастум-гель, Диклак гель, Диклобере, Финалгон), принимать назначенные доктором препараты (Нимесулид, Мелоксикам, Диклофенак), исключить сауну, горячую ванну и ограничить физические нагрузки.
Чаще всего женщины страдают таким заболеванием позвоночного столба, как остеохондроз. Причем поясничный остеохондроз встречается чаще, чем поражение других отделов позвоночника. Это объясняется высокой подвижностью поясничных позвонков и огромной нагрузкой на данный отдел позвоночного столба.
Остеохондроз грозит такими осложнениями, как формирование межпозвоночных грыж и ущемление нервов. Поясничный остеохондроз и его осложнения сопровождаются болями в области поясницы, которые могут отдавать в нижнюю конечность, низ живота, крестец и копчик.
Лечение. В борьбе с остеохондрозом применяются противовоспалительные препараты (Диклофенак, Нимесулид, Мелоксикам), миорелаксанты (Буфесмак, Мидокалм), хондропротекторы (Хондроитинсульфат, Артрон-комплекс, Остеогенон), а также новокаиновые блокады, ЛФК, физиотерапевтические методы.
В случае появления осложнений, которые грозят нарушениями функций позвоночника или компрессией спинного мозга, проводится оперативное вмешательство.
Заболевания почек и мочевыводящих путей очень часто сопровождаются болью в пояснице. Например, опоясывающая боль в пояснице больше характерна для пиелонефрита с хроническим течением. Если болит поясница справа у женщины, то причина скорей всего кроется в одностороннем поражении воспалительным процессом или наличием конкремента в почке или мочеточнике.
Кроме того, заболевания почек и мочевыделительной системы редко проявляются только болями в пояснице. Такие пациенты еще жалуются на повышение температуры тела, общую слабость, снижение аппетита, тошноту, повышенную потливость, учащенное мочеиспускание, появление крови или гноя в моче и т. д. Например, боли в пояснице и частое мочеиспускание у женщин чаще всего являются симптомами воспаления мочевого пузыря и мочекаменной болезни.
Лечение. Терапия пиелонефрита и цистита заключается в применении противомикробных препаратов, поскольку эти заболевания вызывают патогенные микроорганизмы. Препаратами выбора в данном случае могут быть Норфлоксацин, Ципрофлоксацин, Фурамаг. Также применяются уроантисептики – Фуразолидон, Фурадонин, Канефрон, Уролесан и другие. Кроме медикаментозной терапии обязательно необходимо соблюдать диету, суть которой – исключение из дневного рациона копченостей, пряностей, специй и ограничении соли.
Боли в пояснице часто беспокоят женщин, страдающих гинекологическими заболеваниями, а именно:
- кистой яичника;
- полипами полости матки;
- эндометриозом;
- апоплексией яичника;
- воспалением яичника;
- воспалением маточных труб;
- раком шейки матки и другими.
Механизм возникновения болей при гинекологических заболеваниях связан с нарушением гормонального фона, воспалительным или злокачественным процессами, которые распространяются на ткани поясничной области.
Независимо от причины при появлении болей в пояснице, которые сопровождаются болью внизу живота, выделениями различного характера из влагалища, повышением температуры, нарушением менструального цикла и прочими симптомами, необходимо проконсультироваться со специалистом – врачом-гинекологом. Любое гинекологическое заболевание грозит бесплодием.
Как видите, причин болей в пояснице у представительниц прекрасного пола очень много, некоторые из них физиологические и не несут опасности для здоровья. Но в большинстве случаев боль в пояснице является симптомом различных заболеваний, поэтому требует комплексного обследования организма и соответствующего лечения.
источник
Боль в поясничном отделе позвоночника и прилежащих областях может беспокоить пациента в любое время суток, в положении стоя, сидя, лежа или на ходу, при физической нагрузке или в покое. Симптом этот настолько неспецифичный, то есть может встречаться в таком огромном количестве случаев, что требует особого внимания в первую очередь со стороны больного: необходимо сразу же обратиться к врачу.
По статистике, до 25% больных обращаются за медицинской помощью именно в связи с возникновением болей в поясничной области. 8 из 10 жителей Земного шара испытывали болевые ощущения в спине, по крайней мере, 1 раз в жизни. Причем наиболее часто страдают от этих симптомов лица работоспособного возраста, чуть реже – люди пенсионного возраста и еще реже — подростки (по разным данным, от 8 до 40% в России).
Терапевт, невролог, травматолог, ревматолог
Первыми врачами, к которым обратится большинство больных с болью в нижней части спины, станут терапевт и невролог. А вот молодые люди с травмой в недавнем (или давнем) прошлом чаще обращаются к травматологу.
И диагностическая, и лечебная тактики у этих специалистов различаются. Зачастую терапевт направляет больного к неврологу, невролог определяет «свой» диагноз и назначает лечение. Травматолог чаще работает «индивидуально», а помимо использования нестероидных противовоспалительных средств, применяет методы мануальной терапии и физиолечение. Главное для больного – не растеряться в этой ситуации, не увлекаться обещаниями моментального исцеления при выполнении мануальных приемов, не прибегать к ним повторно в случае неуспеха или, что хуже, усилившейся на фоне такого лечения боли.
При лечении консервативно, то есть лекарствами, следует понимать, что безуспешность лечения в течение четырех недель — веский довод за пересмотр диагноза, обращения к ревматологу, а не для проведения повторных курсов терапии. Нередки ситуации, когда пациент с жалобами на боль в нижней части спины получает симптоматическое (то есть всего лишь обезболивающее) лечение по некоей шаблонной схеме, без уточнения истинной причины возникновения этой боли.
Основные причины болей в поясничной области – это
- изменения структур позвоночника, как правило, возрастные (они же дегенеративные), остеохондроз позвоночника (он же спондилез), разнообразные грыжи межпозвонковых дисков или неадекватная работа мышечно-связочного комплекса. Такие боли называют первичными, то есть напрямую связанные с позвоночником;
- патологические изменения органов, находящихся рядом с болезненной областью, но непосредственно к позвоночнику не относящихся (например, болезни внутренних органов, кожи). К этой же категории причин относят воспаление суставов, травмы, эндокринные нарушения (к примеру, диабет), — словом, все, что не укладывается в картину «естественных возрастных изменений» позвоночника. Такие боли называют вторичными.
Боли, ощущение тугоподвижности или повышенное болезненное напряжение мышц на участке между нижними ребрами и ягодицами принято обозначать термином «люмбалгия». Если к указанным симптомам присоединяются боли в ноге, это состояние принято называть люмбоишиалгией.
В первую очередь важна острота боли, то есть давность ее возникновения. Боль давностью до 12 недель (3 месяцев) называют острой, более 12 недель – хронической. Хронический болевой синдром может протекать с обострениями и периодами улучшения.
Принципиальное значение имеет то, как боль чувствуется. Это или ощущение в определенной точке, или распространение («проекция», «иррадиация») боли по ходу нерва в бедро, ягодицу, коленный сустав, стопу, или нечеткая, «тупая» боль. Необходимо понять, ограничены движения в позвоночнике в моменты возникновения боли, или движения беспрепятственные (это может указывать на механический характер повреждения, например, при переломе позвонка). В какие моменты появляется боль? Возникает ли она при нагрузке, или в покое, во время ночного сна? Утвердительный ответ на последний вопрос вообще является «красным флагом» для ревматолога и заставляет задуматься о диагнозе воспалительного заболевания позвоночника у пациента (на них остановимся чуть позже). Если боль усиливается при движении головы, ходьбе, прыжках, речь скорее всего идет о так называемой проекционной боли, причина которой – повреждение нервных структур (наиболее часто – радикулит).
Остеохондроз позвоночника, или спондилез – состояние, при котором наблюдается уплотнение и деформация позвонков, с появлением небольших костных выростов, похожих на шипы, по краям позвонков. Долгое время было принято считать спондилез результатом естественного течения дегенеративных процессов, старения организма. Однако убедительно доказано, что не только возраст может быть причиной остеохондроза. Неподвижный образ жизни, повышенная нагрузка на поясничный отдел позвоночника при длительной работе за компьютером или при длительном вождении (например, профессия водителя-дальнобойщика) способствуют возникновению остеохондроза даже у молодых людей. Под воздействием всех этих факторов межпозвонковые диски-буферы уплощаются, и нервные корешки, ответвляющиеся от спинного мозга, сдавливаются, а затем травмируются выросшими краевыми костными шипами. Постоянное раздражение и сдавление этих корешков и вызывает боль. По-латыни корешок называется radix, поэтому такое воспаление принято именовать радикулитом.
Так называемые воспалительные заболевания позвоночника – область интересов ревматологов. Эти таинственные болезни могут «тлеть» несколько лет, начинаясь преимущественно в молодом возрасте и поражая в основном мужчин, и выливаясь в итоге в обездвиженность и инвалидизацию больного. Пациенты этой группы обычно «терпят до последнего» и ночные боли, и утреннюю скованность в спине, и слабость, и нарастающее снижение работоспособности. К великому сожалению, от появлений первых симптомов заболевания до постановки правильного диагноза в среднем проходит около семи лет. За это время изменения в позвоночнике могут стать необратимыми, а функциональная (двигательная) активность – низкой. Позвоночник становится неподвижным, меняет форму, появляется горб. Встречается эта патология не так часто, как остеохондроз, к примеру, но затраты на лечение и общее время нетрудоспособности таких больных несоизмеримо выше.
Если помимо болей в спине пациент при расспросе говорит о воспалении суставов (чаще речь идет о коленных суставах, суставах кистей или стоп), боли в ягодицах, неустойчивом стуле с необычными примесями, нарушение зрения или боли в глазах, это тоже повод срочно направить его к ревматологу для проведения специфического дополнительного обследования и исключения заболевания из группы спондилоартритов (например, серонегативного спондилоартрита или болезни Крона).
Существуют заболевания, проявляющиеся болью в нижней части спины и совершенно не затронутыми позвоночными или нервными структурами. Одно из таких заболеваний – миофасциальный болевой синдром. Пациенты (чаще это молодые пациентки) указывают на длительное нахождение в неудобной позе или физическую перегрузку, предшествовавшие развитию болей. При врачебном осмотре обращает на себя внимание резкая болезненность при надавливании на определенные точки, расположенные около позвоночника. Такое состояние значительно снижает качество жизни пациента, но незначительные изменения в мышечной ткани (локальное перенапряжение) не представляет опасности ни для нервных корешков, ни для внутренних органов. Обычно лечебного эффекта удается достичь с помощью назначения миорелаксантов (мидокалм), низких доз нестероидных противовоспалительных препаратов (мелоксикам, диклофенак), локального введения (укола) в «болевую точку» стероидного противовоспалительного препарата (дипроспан).
Принято считать, что если пациент с жалобами на боли в нижней части спины не имеет «тревожных знаков» (о них рассказано ниже), то в дополнительном обследовании он не нуждается, и лечение может быть проведено терапевтом без анализов и даже рентгенографии. Но, как показывает практика, практически у любого больного такие «знаки» могут быть обнаружены, а значит, существует необходимость сдать кровь как минимум на общий (а лучше – еще и на иммунологический) анализ, и выполнить рентгенографию поясничного отдела позвоночника в двух проекциях (в идеале – с «захватом» костей таза).
— Анализы крови могут выявить повышение скорости оседания эритроцитов (СОЭ), что свидетельствует о воспалении, возможно иммунного происхождения, или инфекции. Повышение уровня лейкоцитов также говорит об инфекции или воспалении, а выраженная анемия – о возможном наличии опухолевого процесса.
— Анализ мочи сдается при подозрении на болезнь почек. Боль в области поясницы при этом носит ноющий характер, часто «распространяясь» вверх, к нижним ребрам. При наличии изменений в анализе мочи проводят УЗИ почек, и дальнейшая тактика подробно обсуждается с терапевтом или урологом.
— Рентгенография – наиболее дешевое из инструментальных обследований, это метод выбора при диагностическом поиске в данном случае. На рентгенограмме можно увидеть нарушение структур позвоночника, признаки воспаления позвоночных суставов, по косвенным признакам определить место сдавления нервов. «Прозрачность» позвонков на рентгенограмме натолкнет на мысль об остеопорозе (хрупкости) костного скелета. Как известно, на фоне остеопороза наиболее часто встречается такое осложнение как перелом позвонка с последующим сдавлением прилежащих нервов. Если перелом, увы, состоялся, это также будет видно на рентгенограмме. Возможности этого метода исследования огромны, но если патология найдена, необходимо уточнить, насколько серьезно повреждение, не нуждается ли пациент в оперативном вмешательстве на позвоночнике. Для этого уже требуется более точное исследование – послойное (томография). Существует два вида томографии – компьютерная рентгеновская и магнитно-резонансная.
— Компьютерная томография (КТ). Метод обследования, позволяющий буквально заглянуть внутрь позвоночника. Все костные структуры, ускользнувшие от внимания рентгенолога при обычной рентгенографии, на томограмме будут отлично видны. При необходимости с помощью полученных данных и специальной компьютерной программы можно реконструировать 3D модель любой интересующей структуры.
— Магнитно-резонансная томография (МРТ). Нерентгеновский метод исследования. Отличается от компьютерной томографии также тем, что позволяет врачу более тщательно оценить состояние «мягких» структур позвоночника (на КТ хорошо видны только костные элементы): спинного мозга, корешков. Более детально при этом обследовании видно позвоночные грыжи, изменения сосудов и мышц. Обычно именно за специалистом по МРТ остается последнее слово при диагностическом поиске и определении дальнейшей тактики.
Вторичные боли в спине, то есть не имеющие связи с остеохондрозом и «перетружденной» спиной – тревожный симптом, заставляющий как можно скорее начать поиск основного патологического процесса, вызывающего боль. Кратко остановимся на симптомах, которые могут указывать на возможный вторичный (то есть не связанных непосредственно с позвоночником) характер болей и требуют повышенной бдительности, как от врача, так и от пациента:
- быстрая внезапная потеря массы тела (может возникнуть подозрение на опухоль);
- инфекции почек и мочевого пузыря (в этом случае боль может быть симптомом пиелонефрита);
- усиление боли в покое или после ночного сна (этот симптом особенно интересует ревматологов, так как может быть знаком развивающейся болезни Бехтерева);
- повышение температуры тела;
- изменения в анализах крови (повышение свертываемости крови, обнаруженное при выполнении коагулограммы, повышение уровня лейкоцитов или падение гемоглобина, а также повышение СОЭ (скорости оседания эритроцитов) в общем анализе, повышение уровня С-реактивного белка в иммунологическом анализе);
- установленный диагноз «остеопороз», или прием лекарств, уменьшающих количество кальция в костях;
- возраст свыше 50 лет (риск развития остеопороза у женщин в климаксе) или менее 20 лет, особенно это касается юношей;
- ссылка на травму, вне зависимости от ее давности (например, падение с высоты более 2 метров, а для пожилых людей значимой травмой является уже падение с высоты собственного тела);
- признаки серьезных неврологических отклонений (нарушение чувствительности кожи, мочеиспускания или дефекации обычно свидетельствует о глубоком поражении спинного мозга);
- неэффективность «рутинного» лечения в течение 4 недель.
Как уже упоминалось, пациенты с болью в нижней части спины попадают в первую очередь в поле зрения терапевта и невролога. По имеющимся медицинским стандартам, врачи этих специальностей, особенно это касается терапевтов, проводят лечение неосложненных форм болевого синдрома при отсутствии «знаков опасности», о которых упоминалось ранее. Медикаментозная терапия заключается в назначении нестероидных противовоспалительных средств (НПВП, например, мелоксикама) или простых анальгетиков. Крайне важно убедить больного снизить нагрузку на позвоночник – избавиться от лишнего веса, исключить работу, связанную с подъемом и перемещением тяжестей, уменьшить время нахождения в статической вертикальной позе («сидячий» образ жизни, работа за компьютером или, наоборот, «работа на ногах»). Пациента следует настроить на регулярные занятия физической культурой, при этом главное не переусердствовать: при болях в нижней части спины противопоказаны бег, прыжки, многие игровые виды спорта, такие как баскетбол, волейбол, футбол.
Неврологи чаще всего используют комплексную терапию болей в нижней части спины, включая в схему миорелаксанты (например, мидокалм) и витамины группы В. Основное действие миорелаксантов – расслабление спазмированных (зажатых) мышц, предоставление им отдыха. Витамины группы В, как принято считать, улучшают питание и регенерацию нервных волокон. Эти препараты более эффективны в случаях острой боли, а вот при хроническом болевом синдроме их назначение хоть и не навредит, но доказанной эффективности не имеет.
Довольно часто врачи (особенно хирурги) рекомендуют ношение бандажа на поясничную область (поддерживание поясницы). Это позволяет избавить пациента от неприятных ощущений в том случае, если предстоит физическая нагрузка, долгая дорога или выступление, но собственно лечебного эффекта не имеет. Как только бандаж снимают, боль возвращается или усиливается. Столь любимые в нашей стране физиопроцедуры , «блокады», массаж или манипуляции на позвоночнике имеют «отвлекающий» эффект, устраняют болезненный мышечный спазм, однако так же, как и применение бандажа, не имеют доказанного лечебного эффекта. В случае хронической боли эти назначения просто необходимо сочетать с лечебной физкультурой и плаванием.
В случаях тяжелого повреждения структур спинного мозга, больших грыжах дисков, компрессионных переломах или опухолях прибегают к хирургическому лечению. Операции на позвоночнике разнообразны — от небольших, проводимых под местной анестезией, до обширных вмешательств, которые проводятся несколькими бригадами хирургов в несколько этапов. За последние двадцать лет техника выполнения этих операций постоянно совершенствуется, накоплен большой опыт, поэтому, при наличии показаний к хирургическому лечению позвоночника нет смысла ждать, пока проблема решится сама собой.
Распространенная ошибка – соблюдение постельного режима при острой боли в спине. Движение при этой патологии опорно-двигательного аппарата не просто нужно, а необходимо! Во всех случаях, кроме компрессионного корешкового синдрома (этот диагноз установит невролог), нахождение в горизонтальном положении увеличивает стоимость лечения и затягивает сроки выздоровления. Да и при корешковом синдроме общее время постельного режима не должно составлять более двух дней.
При воспалительных (ревматологических) заболеваниях позвоночника и крестцово-подвздошных суставов физическая активность – основное средство борьбы с наступающей инвалидизацией. Напомним, указанна группа болезней имеет постепенно прогрессирующий характер, и упражнения, направленные на поддержание гибкости и развитие и укрепление мышечного «корсета» позвоночника, можно считать таким же эффективным методом лечения, как и специальная терапия противовоспалительными препаратами разных групп, назначаемая ревматологами.
источник