Вряд ли найдется хоть один человек, который хотя бы раз в жизни сталкивался с такой проблемой, как боль в пояснице. Как правило, болевые ощущения возникают внезапно и могут достаточно долго оставаться без внимания. Но стоит ли игнорировать сигналы собственного организма?
Современный ритм жизни заставляет проводить большую часть времени в сидячем положении. В результате получается неравномерная нагрузка на одни мышцы и недостаток нагрузки на другие. Зарядка, длительные прогулки, плавание в бассейне и другие физические нагрузки являются отличной профилактикой различных заболеваний, но на все это далеко не всегда удается уделить время. Давайте поговорим о причинах возникновения опоясывающей боли в области поясницы и о том, какие меры стоит предпринимать при ее появлении.
Наиболее распространенной причиной возникновения болей пояснице являются болезни позвоночника. Среди них отдельно выделяют:
- остеохондроз;
- сколиоз;
- травмы;
- радикулит;
- туберкулезные и сифилитические процессы;
- новообразования (опухоли).
Мы поставили именно остеохондроз на первое место, потому как именно эта болезнь является наиболее часто встречающейся и одной из самых опасных.
Следующий этап – развитие воспаления, которое приводит к отеку и еще большему ущемлению.
Как проявляется заболевание? Внешне остеохондроз проявляется как искривление позвоночника и ограничение движений. В этом случае достаточно сильно болит позвоночник в области поясницы. Облегчение болевого синдрома наблюдается в горизонтальном положении при принятии определенной позы.
Так как остеохондроз имеет ряд сопутствующих заболеваний (например, заболевания ЖКТ), для составления плана лечения нужно обратиться к терапевту. На основании произведенных анализов он сможет дать направление на консультацию к профильным специалистам.
Первая помощь особенно необходима больному, если у него так называемый «прострел». Для облегчения состояния, необходимо уложить человека на спину на твердую поверхность.
Применять мази или крема не рекомендуется. Можно дать небольшую дозу обезболивающего и ждать приезда врача. Не стоит давать обезболивающие в больших количествах – если заглушить боль, врач не сможет поставить корректный диагноз.
В первую очередь необходимо соблюдать строгий постельный режим. Лечение можно разделить на несколько этапов:
- Лечение болевого синдрома. Может производиться как дома, так и в стационаре. Больному накладываются компрессы, делаются натирания, даются обезболивающие средства.
Терапия, включающая в себя использование сосудорасширяющих средств, дегидрирующих препаратов, обезболивающие блокады.
Проведение неврологических процедур, (мануальное воздействие, физиотерапия, введение необходимых препаратов)
После проведения курса лечения необходимо соблюдать профилактические меры, а именно: больше двигаться, если работа сидячая – делать перерывы каждый час, спать на жесткой постели, ходить в бассейн и следить за своим весом.
Многие беременные женщины отмечают возникновение опоясывающей боли. Период ожидания малыша – волнительное и непростое время, когда будущей маме требуется уделять большое внимание своему самочувствию.
Существует две основные причины возникновения боли: угроза выкидыша и повышение нагрузки на позвоночник (особенно на 5-6 месяце, когда наблюдается быстрый рост живота, то болят ноги и поясница).
Остальные причины (например, заболевания почек, мочеполовой системы) обычно выявляются в процессе общего обследования при постановке на учет. Некоторые беременные могут жаловаться, что у них болит поясница и копчик – такие симптомы возникают при подготовке таза к родам.
Лечение при угрозе выкидыша производится в стационаре. При втором варианте врачи рекомендуют носить бандаж и делать специальные гимнастики для беременных. Особенно полезны коленно-локтевые позы.
Если нет противопоказаний, то отличной профилактикой болей в пояснице является посещение бассейна. Хорошо укрепляют мышцы и ежедневные прогулки на свежем воздухе (минимум 1-2 часа). Обратите внимание на то, что физические нагрузки должны возрастать постепенно, в противном случае болевой синдром не заставит себя долго ждать.
К болезням желудочно-кишечного тракта, которые могут вызвать опоясывающую боль в области поясницы, относят:
- панкреатит;
- аппендицит;
- колиты и энтериты;
- заболевания двенадцатиперстной кишки;
- язвы и другие заболевания желудка.
Резкая и сильная боль возникает именно при приступах панкреатита, поэтому чаще всего к врачам обращаются лица с подозрением на это заболевание.
Как проявляется панкреатит? Боль возникает резко, но в положении сидя или при наклоне туловища вперед она стихает. Когда болит поясница лежа или поясница болит когда встаешь – можно с достаточно большой уверенностью сказать, что это панкреатит.
Болевой синдром может сопровождаться повышенной температурой, снижением аппетита и тошнотой, вздутием живота, икотой, одышкой, неприятными ощущениями в подложечной области.
Хочется добавить, что, как и любое другое заболевание, панкреатит не появляется внезапно, а может развиваться годами. Если вы наблюдаете возникновение несильных болей через 15 минут после еды, проходящих через непродолжительное время – лучше обратиться к врачу.
При подозрении на панкреатит рекомендуется обратиться к терапевту или гастроэнтерологу. При остром панкреатите необходимо срочно вызывать скорую помощь. В противном случае это заболевание может перерасти в другое, еще более опасное – панкреонекроз.
Бывают ситуации, когда невозможно быстро вызвать скорую помощь или приехать она может нескоро. Для облегчения приступа острого панкреатита необходимо предпринять следующие меры:
- Усадите больного и немного наклоните туловище вперед. Обеспечьте ему покой.
Исключите употребление еды.
Обеспечьте прием жидкости каждые полчаса, но не более ¼ стакана.
Дать больному 0,8 мг Но-Шпы или Дротаверина. Лекарства, содержащие ферменты (Креон, Мезин и др.) следует исключить.
Острый панкреатит лечится только в стационаре. При хроническом панкреатите специалисты могут назначить спазмолитики (например, Но-Шпа) или курс антисекреторных.
Также обязательно строгое соблюдение диеты. При длительном хроническом панкреатите могут быть назначены ферменты, например, Фестал, Панкреатин, Микразим, Креон и другие.
Из-за возросшей популярности болезни почек стоит выделить в качестве отдельного пункта. Несмотря на их разнообразие, практически каждая из них вызывает опоясывающую боль в области поясницы.
Симптоматику легко можно спутать с другими заболеваниями.
Наиболее часто встречающиеся:
- пиелонефрит;
- цистит;
- мочекаменная болезнь;
- гломерулонефрит;
- нефроптоз;
- различные виды опухолей.
Как проявляется? Сами по себе почки не чувствительны к боли, поэтому сразу заметить проблему до наступления критического момента не всегда бывает легко. Другими симптомами являются: учащение мочеиспускания, тошнота и снижение аппетита, озноб.
Иногда пациенты жалуются: «Болит поясница, когда сижу» — этот симптом тоже имеет место быть. Обратите внимание, что при таком заболевании боль не проходит при изменении положения тела.
Как правило, заболевания почек дают о себе знать довольно ярко, поэтому в большей части случаев к пациенту вызывается скорая помощь.
Если же у вас только возникли подозрения, можете посетить терапевта, который даст вам направление к нефрологу или урологу (в зависимости от типа заболевания).
В этом видео наглядно показано причины боли в пояснице
https://youtu.be/nJMLXCuwrZY
Больного необходимо уложить в постель и обеспечить питье – обычную воду, морсы из брусники или клюквы. Область поясницы можно замотать теплым пледом или шерстяным свитером и дожидаться приема врача.
Практически все заболевания почек требуют длительного лечения. Сначала оно проводится в стационаре, после него назначается курс препаратов для домашнего применения.
Главная опасность заключается в риске повторного возникновения того же заболевания, поэтому очень важна профилактика. В первую очередь, необходимо избегать даже незначительного переохлаждения организма. Во-вторых, старайтесь пить побольше травяных чаев или морсов.
Специалисты рекомендуют отвары шиповника, ромашки, брусники (как из ягод, так и из листьев), клюквы.
Как бы парадоксально это ни звучало, но иногда опоясывающая боль в пояснице может стать признаком заболеваний сердца, например, инфаркта миокарда.
Главными симптомами являются смещение болевых ощущений от левой лопатки вниз. Боль может охватывать грудную клетку и распространяться на левую руку (или болит поясница и левая нога). В таких случаях выход один – немедленно вызвать скорую помощь.
Гораздо реже болит под поясницей при обострениях женских заболеваний – в основном боль отдает в бока. Также подобные ситуации отмечаются при заболеваниях периферической нервной системы или опоясывающем герпесе (например, болит поясница и тянет ноги).
Но какая бы проблема ни подходила вам по симптоматике, вывод один – нужно как можно скорее попасть на осмотр врача. Только это позволит избежать серьезных осложнений.
источник
Боли в поясничном отделе спины – крайне распространенное явление. Палеонтологи и биологи считают, что это следствие такого эволюционного приобретения, как прямохождение.
Нагрузка при ходьбе распределяется не равномерно на все отделы, как у большинства животных, а практически полностью ложится на поясничный отдел.
Боли в пояснице возникают по ряду причин и могут свидетельствовать о комплексе недугов разного характера.
Можно выделить две группы причин, способствующих возникновению болей в области поясницы.
Боли могут возникать в результате врожденных или приобретенных заболеваний.
Так, к врожденным порокам в частности можно отнести:
- изменения и расщелины позвонков;
- неправильную форму отростков позвонков, их укорочение или удлинение.
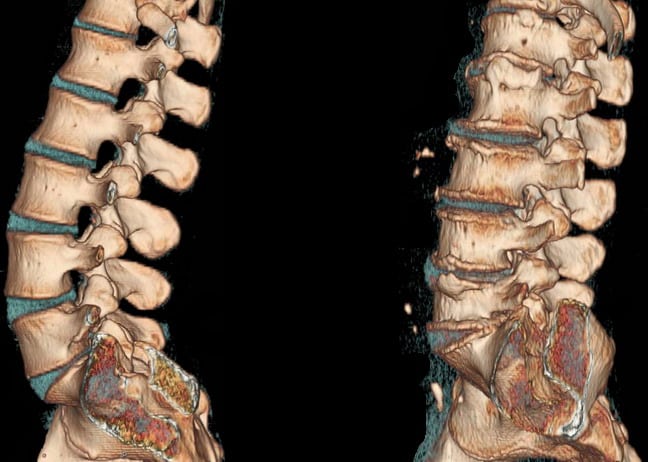
Расщелины позвонков: 1,2-задние, 3,4-боковые, 5-7-передние
Данные проблемы могут протекать совершенно бессимптомно или сопровождаться острой болью при выполнении определенных видов наклонов, сложностью при передвижении, проблемами с мочеиспусканием, умственной отсталостью.
Причины болей в пояснице могут иметь и невралгическую природу при:
- защемлении нервов в позвоночнике (можно охарактеризовать такую боль как сильную и внезапную);
- поясничном остеохондрозе, который развивается в результате сидячего и малоподвижного образа жизни и вызывает тянущие боли из-за перенапряжения мышц;
- люмбоишиалгии, характеризующейся атрофическими изменениями седалищного нерва (чаще всего боль при этом недуге переходит на ягодицу, возникает резко и внезапно).
- рассеянном склерозе (это хроническое аутоиммунное заболевание поражает оболочку нервных волокон спинного и головного мозга, провоцирует боли разной локализации, выраженности и с трудом поддается излечению).
Кроме того, резкие боли подобного характера также могут вызывать:
- дегенеративный сакроилеит — тяжелое заболевание, представляющее собой гнойно-воспалительный процесс на поверхности крестцово-подвздошного сустава;
- остеопороз, причина которого — недостаток кальция в организме или нарушения его обмена (на начальных стадиях заболевание характеризуется хроническими ноющими болями, судорогами, изменением осанки).
Еще один тип болей в поясничном отделе — боли, имеющие отраженный характер.
Они могут выступать характерным симптомом ряда заболеваний разных органов и систем:
- инфекций мочеполовой системы (хламидиоза, уреаплазмоза);
- нестабильной работы кишечника и опухолевых заболеваний ЖКТ;
- геморроя, возникающего от сидячей работы;
- опухолей и полипов в матке;
- осложнений после простудных заболеваний (после ангины, гриппа, ОРВИ);
- радикулитов (провоцируют поясничные боли, отдающие в ногу).
В некоторых случаях причиной могут быть:
- физиологические изменения (беременность, роды, менструация);
- избыточная физическая нагрузка (в частности, подъем тяжестей);
- резкий набор веса;
- эпидуральная анестезия.
Рис.: как нужно поднимать тяжести
Кроме внутренних болезней, поясничная боль моет быть спровоцирована следующими факторами:
Переохлаждение
Самым частым последствием переохлаждения является радикулит.
Это воспалительный процесс, затрагивающий корешки нервов.
Инфекционные процессы возникают на фоне сниженного иммунитета. Периодическое или длительное пребывание на холоде, а также влажный воздух существенно ухудшают сопротивляемость организма.
Нерегулярные физические нагрузки
Часто после длительного пребывания в сидячем положении возникают боли в спине при ходьбе.
Недостаток упражнений и двигательной активности вызывает застой крови и может привести к необратимым изменениям в хрящевой ткани.
Однако любые нагрузки должны быть дозированы, их силу стоит наращивать постепенно.
Излишнее напряжение провоцирует травмы и растяжения мышц, переломы, трещины костей.
При резком переходе к сложным упражнениям могут возникать защемления нервов, болезненные смещения внутренних органов.
Занятия профессиональным спортом
К опасным видам спорта относятся:
- культуризм;
- бодибилдинг;
- тяжелая атлетика.
Они предполагают излишнюю нагрузку на мышцы поясницы.
Тревожным симптомом является боль после приседаний со штангой, резких поворотов и наклонов.
Если спортсмену больно ходить, необходимо незамедлительно прекратить тренировки и обратиться к врачу.
Неправильное питание
В рационе обязательно должно присутствовать достаточное количество кальция, фосфора и фтора, которые являются важными составляющими костной ткани.
Особое внимание на потребление кальция, фтора и фосфора должны обратить женщины во время беременности, кормления и климакса.
Кроме того, частые запоры и избыток в рационе жирной и высококалорийной пищи оказывают травмирующее действие на прямой и толстый кишечник.
Это приводит к иррадиирущей боли в пояснице.
Рвота и частая тошнота свидетельствуют о гастрите или язве, при которых может сильно тянуть поясницу.
Искривление позвоночника
Другое название патологии – сколиоз. Он может быть врожденным и приобретенным.
В легкой форме легко поддается излечению при помощи комплекса упражнений, в тяжелой – требует хирургического вмешательства.
При искривлении больному становится трудно долго стоять, сидеть без опоры.
Сильное нервное напряжение, частые заботы и длительное отсутствие отдыха сказывается негативно на всех системах организма. Психологи выяснили, что человек, находящийся под грузом проблем начинает непроизвольно сутулиться, «сгибаясь» под их тяжестью.
Многие хронические болезни могут обостряться от нервов и стресса.
Если подавленность и упадок сил продолжаются в течение месяца, необходима помощь специалиста.
Еще одна возможная причина боли — поясничный радикулит. Много полезной информации о заболевании можно найти здесь.
Поясничные боли у мужчин могут иметь разную этиологию и характеризуются своими отличительными особенностями.
Возрастные и гормональные изменения имеют мало влияния на мужской позвоночник, однако часто проблемы с предстательной железой могут вызывать характерные глубокие слабо выраженные боли.
К основным причинам болей в поясничном отделе у мужчин можно отнести:
Растяжение мышц
Часто люди, не занимающиеся по роду своей деятельности физическим трудом, имеют слабые мышцы спины, особенно это касается широчайшей мышцы.
Умение правильно распределять физическую нагрузку необходимо вырабатывать.
При подъеме тяжестей неподготовленный человек весь вес переносит на поясницу, а не на бицепсы, трицепсы или мышцы грудного отдела. Следствием этого является растяжение широчайшей мышцы спины.
При растяжении боль то появляется, то возникает, снижаясь при горячих компрессах, разогревающих мазях.
Она может давать о себе знать, если долго стоять, и проходить в положении лежа на спине.
Перелом
Причиной перелома может стать как серьезная травма, так и банальный ушиб.
При проседании межпозвоночного диска перелом позвоночника поясничного отдела может вызвать даже неудачный шаг или потеря равновесия.
Симптомом перелома является острая боль в низу поясницы или в районе копчика.
Иногда боль может переходить на верхние или нижние конечности, усиливаться при изменении положения тела.
Метастазы опухоли половых органов
Боль от метастазирования костной ткани позвоночника самая сильная, порой переходящая в нестерпимую.
Визит к онкологу нельзя откладывать, когда болит поясница и яички или половой член.
Подобную боль возможно снять только сильнодействующими препаратами, процесс некротического изменения тканей остановит скорее всего не удастся.
Заболевания почек
Примерно треть пациентов мужского пола с болями в пояснице страдает от проблем с почками.
Боль в области почек усиливается во время движений и длительного нахождения в вертикальном положении. В состоянии покоя боль стихает.
Если долго стоять, боль может постепенно нарастать.
Это происходит из-за того, что жидкость приливает к почкам и создает избыточное давление на позвоночник.
После алкоголя боль в пояснице также может усиливаться.
Это заболевание вызывает поясничные боли справа и сзади. Иногда боль отдает в пах.
Другими симптомами простатита являются чувство жжение при мочеиспускании, проблемы с эрекцией.
Основная причина болезни – это застой крови в капиллярах или бактериальная инфекция.
Женский организм постоянно подвержен изменениям и гормональным встряскам.
Определенные виды болей в женском теле возникают в норме и не являются тревожным сигналом.
Боли, возникающие в разные сроки менструального цикла, совершенно не обязательно свидетельствуют о какой-то патологии:
- При месячных увеличившаяся в размерах матка давит на мышцы спины, вызывая неприятные ощущения;
- Если болевые ощущения возникают перед месячными за 7-8 дней и отдают в живот, то это свидетельствует о необходимости пересмотра режима питания. Лучше включить в рацион больше пищи, богатой клетчаткой и фруктовыми кислотами.
- Боли в середине цикла могут быть связаны с выходом яйцеклетки из яичника;
- Боли после месячных свидетельствуют о проблемах в работе репродуктивной системы, в этом случае необходим визит к специалисту.
В первые недели, когда женщина еще не знает о своем положении, у нее может болеть поясница и низ живота. Такие боли по характеру напоминают предменструальные и часто совпадают с ними по срокам.
Задержка месячных в данном случае может говорить о беременности или инфекционном процессе.
Иногда возможны небольшие кровяные выделения, они связаны с внедрением плодного яйца в стенку матки.
Если болит низ живота и поясница, а месячных нет, первое, что необходимо сделать – это тест на беременность.
Часто подобные боли будут сопровождать женщину в течение нескольких месяцев, в таких случаях врач предлагает прием препаратов с магнием.
Во время беременности, особенно на последних сроках, большинство женщин сталкиваются с болями ниже или выше поясницы.
Это связано с тем, что растущий живот оказывает большую нагрузку на мышцы спины.
Если боль постоянна и связана с активной деятельности, будущей маме необходим поддерживающий бандаж, который распределит нагрузку между разными мускульными группами.
Если поясница болит во время сна и по утрам, скорее всего женщина спит в неудобной позе.
Помочь смогут специальные подушки для сна, которые поддерживают тело и препятствуют напряжению мышц. Боли в пояснице ночью должны пройти.
Фото: подушка для беременных
К концу срока боль может концентрироваться в пояснице справа или слева: это свидетельствует не о положении плода, а об искривлении осанки.
Боль может проходить у беременной, когда она сидит, полностью облокотившись об опору.
Женщины, решившиеся прервать свою беременность или сделавшие это по медицинским показаниям, практически в 100% случаев жалуются на боли после аборта.
Причинами болей могут быть:
- воспаление внутренней оболочки матки (эндометрит);
- стрессовое состояние женщины;
- сокращение матки после проведения аборта.
При этом боль может отдавать в ногу или концентрироваться в низу поясницы.
После родов женщины часто испытывают боли в спине. Иногда боль локализуется там, где копчик или где крестец. Это связано с травмами и растяжениями, полученными во время родов.
Предупредить боли можно, занимаясь специальной гимнастикой во время беременности или посещая бассейн.
Кормящие мамы тоже могут выполнять комплекс упражнений, уделяя особое внимание своей осанке.
Если боль сопровождается подъемом температуры до 37 градусов и выше, женщину резко бросает в жар, необходима консультация врача.
Возможно, это инфекционный процесс.
К типично женским недомоганиям, симптомом которых выступает боль в пояснице, относятся:
Это воспаление мочевого пузыря, свойственное в большей степени женщинам. Цистит легко лечится и диагностируется.
Сдать анализы мочи на предмет наличия этого заболевания стоит, если при мочеиспускании ощущается жжение, тянет поясницу при наклоне вперед, повышена температура тела.
Рис.: цистит
Инфекционные процессы во влагалище
Ряд воспалений у женщин вызывает боли в положении лежа на животе.
Это может быть кандидоз, бактериальный вагиноз или вирусное заболевание.
Подобные боли также могут быть симптомом поражения почек.
Воспаление придатков
Если у женщины болят поясница и яичники, ощущается жжение при мочеиспускании, температура поднялась выше 38 градусов, необходима УЗИ-диагностика и лечение под контролем специалиста (курс уколов или прием оральных препаратов).
Болезни кишечника или желудка могут провоцировать боль в позвоночнике.
Иногда боли при этих расстройствах могут сильно иррадиировать — отдавать в ногу или отдавать в живот.
Подобная клиническая картина связана с тем, что мозг неправильно интерпретируют сигналу, которые подают ему органы.
Если болит поясница и правый бок, это указывает на проблемы с печенью или поджелудочной железой.Боли с левой стороны свидетельствует об аппендиците или кишечных коликах.
В левом боку боль может возникнуть во время бега или других физических упражнений. Она быстро проходит и не представляет опасности для здоровья.
В районе копчика возможны покалывания и тянущие боли.
Самой частой причиной болей в пояснице у детей является неправильная осанка.
В процессе обучения, если для ребенка неверно подобран стул и стол для занятий, возможно развитие искривления позвоночника.
К сколиозу может привести:
- неправильно подобранная обувь;
- плоскостопие;
- неудобный рюкзак.
На начальных этапах заболевания искривление легко можно исправить при помощи прописанной врачом лечебной физкультуры.
Умеренная боль, которая проявляется у ребенка утром, после напряженной работы или длительного нахождения в одной позе, может быть также первым признаком грыжи позвоночника.
Причиной грыжи могут стать:
- искривление позвоночника;
- слишком сильные физические нагрузки;
- чрезмерные занятия спортом.
Особенно опасны в детском возрасте прыжки с переворотом через голову, поднятие тяжестей, скрутки, приседания.
Если ребенок периодически жалуется на боль в спине после тренировки, значит, ему необходима помощь специалиста.
Что такое кокцигодиния и как ее лечить? Информацию об этом синдроме можно найти здесь.
По каким причинам развивается такое серьезное заболевание, как плечелопаточный периартрит? Узнайте тут.
Этот вид лекарственных средств весьма эффективен при необходимости быстро поправить здоровье в домашних условиях.
Мазь помогает снять воспаление, растяжение, оказывает прогревающее действие, если простужена поясница.
Выделяют следующие группы мазей:
- противовоспалительные анальгетики (в их состав входят лекарственные вещества охлаждающего действия, снимающие раздражение — ментол, лаванда, и обезболивающие препараты — нурофен, ибопрофен, диклофенак);
- комбинированные медикаменты (применяются при растяжениях и травмах, наряду с противовоспалительным и обезболивающим действием оказывают заживляющий эффект за счет входящих в их состав гепарина, деметилсульфоксида);
- препараты раздражающего действия (эффект основан на расширении сосудов и притоку крови к источнику боли);
- хондропротекторы (одним из активных компонентов таких препаратов является хондроитин сульфат, применяемый при патологических процессах в хрящевой ткани, способствующий активному восстановлению хрящевых поверхностей суставов).
Действие, которое достигается при помощи уколов, аналогично приему соответствующих мазей или оральных препаратов.
Отличительными особенностями этого вида терапии являются:
- Скорость. Быстрое снятие сильной боли возможно только посредством попадания лекарства в кровь или мышцу.
- Эффективность. Уколы позволяют доставлять активный компонент точно к цели. Активное вещество при этом не разрушается в желудочно-кишечном тракте.
- Необходимость присутствия специалиста. Делать себе уколы самостоятельно затруднительно, поэтому необходимо или ежедневное посещение поликлиники, или вызов медсестры на дом.
- Возможно использование только по назначению врача. Чем лечить недомогание и сильные боли при помощи уколов может посоветовать только доктор и назначить необходимый препарат. Приобрести большинство из них можно только по рецепту.
Данный метод избавления от боли относится скорее к средствам народной медицины.
Прогревания хорошо помогают при болях невоспалительного характера — растяжениях, грыжах, искривлениях, остеохондрозах.
В таких случаях рекомендуется совершать до 10 процедур в день.
При инфекционном процессе прогревание вызывает приток крови к пораженному участку ткани и усиливает боль.
Лечебная физкультура — это отличная профилактика и терапия болей в пояснице.
Цель занятий — укрепить мышечный корсет позвоночника и исправить осанку.
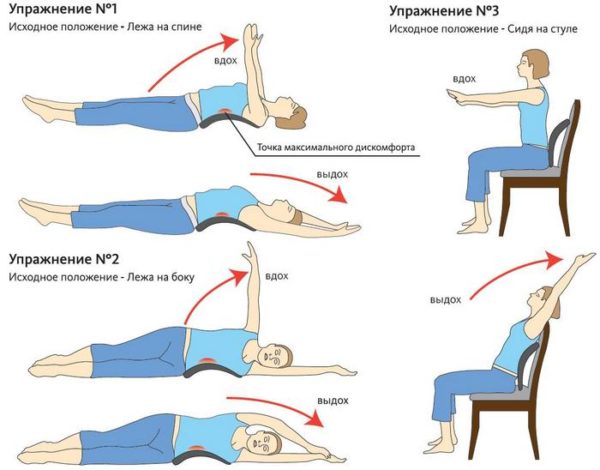
При болях рекомендуется выполнять следующие виды упражнений:
- Из положения лежа необходимо по очереди поднимать ноги на 10-15 см и удерживать их на весу некоторое время.
- Лежа на спине нужно согнуть ноги в коленях под углом 90-100 градусов и приподнимать на максимальную высоту. После выполнения согнутые ноги необходимо наклонять вправо и влево, до касания пола.
- Медленные и плавные наклоны, выполняемые в различных направлениях. Во время упражнения нужно стараться не сгибать спину в грудном отделе, сохраняя ее максимально ровной.
- Стоя на четвереньках, нужно выполнять махи одновременно правой рукой и левой ногой и наоборот.
- Упражнение «мостик». Сначала его нужно выполнять, опираясь на стену, или с помощью другого человека.
Массаж отлично помогает в избавлении от боли поясничном отделе позвоночника.
Его можно доверить специалисту в клинике или проводить в домашних условиях, в любом случае польза от него будет неоценимой.
К положительным терапевтическим эффектам массажа относятся следующие:
- улучшение кровоснабжения больной части тела;
- разминание мышц, что делает их и связки более гибкими и эластичными;
- снятие острой боли;
- избавление от накопленных в мышцах и подкожной клетчатке токсинов;
- приятные ощущения за счет стимуляции нервных окончаний кожи;
- положительные эмоции.
Хорошо, когда массаж сочетается с принятием бани или сауны.
Особенно, полезно париться вениками из березы или дубы, они отлично стимулирует все жизненные процессы и повышает общий тонус организма.
При боли в спине, причина которой не известна, в первую очередь необходимо обратиться к терапевту. Он поможет определить заболевание по совокупности симптомов.
Если причина очевидна: боли предшествовала травма, боль возникла на фоне беременности, менструального цикла или хронического заболевания, имеет смысл сразу обратиться к более узкому специалисту.
Самолечение допустимо только в случаях, если причина боли точно известна.
Что такое вертеброгенная люмбалгия? Почему она возникает? Информацию об этом можно найти здесь.
К профилактическим мероприятиям по предупреждению болей можно отнести следующие:
Регулярные физические упражнения
Физкультура должна быть общеукрепляющей, дающей равные нагрузки на все группы мышц.
Каждый день упражнениям стоит уделять 20-30 минут времени.
Это может быть утренняя гимнастика, пробежка, плавание в бассейне, прогулка быстрым шагом.
Поддержание водно-солевого баланса
В день человек должен потреблять до 3 литров жидкости. Лучшей жидкостью для потребления является минеральная вода.
Кофе, чай (в том числе зеленый), газированные напитки создают дополнительную нагрузку на почки, однако не восполняют потребность организма в жидкости.
Большее количество воды стоит употреблять в первой половине дня, а после 20.00 вообще не пить. В противном случае возможны отеки, болезненные ощущения в области почек.
Правильное питание
В рационе стоит снизить содержание жирной, жареной и копченой пищи или полностью ее исключить.
Самыми полезными продуктами являются вареные или приготовленные на пару.
В ежедневное меню должен входить весь комплекс необходимых организму микроэлементов, витаминов и минералов.
- Профилактические осмотры специалистов
Женщины должны ежегодно посещать гинеколога, мужчины — уролога, здоровье детей в рамках планового осмотра обычно контролируется при учебных заведениях.
Это позволяет своевременно выявить болезнь и приступить к ее лечению.
Главным условием сохранения здоровья спины является правильный образ жизни и позитивный настрой.
Начать следить за своей осанкой, выполнять комплекс упражнений никогда не поздно. Многие серьезные заболевания позвоночника позволяют вести полноценную жизнь при соблюдении правил и предписаний врачей.
Понравилась статья? Подписывайтесь на обновления сайта по по RSS, или следите за обновлениями ВКонтакте, Одноклассниках, Facebook, Google Plus, Мой Мир или Twitter.
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью кнопок в панели слева. Спасибо!
У меня болела спина после эпидуралки. Пришлось с малышкой ездить на прием к врачу, ибо в нашей поликлинике бабушки в очередях никого не пропускают.
источник
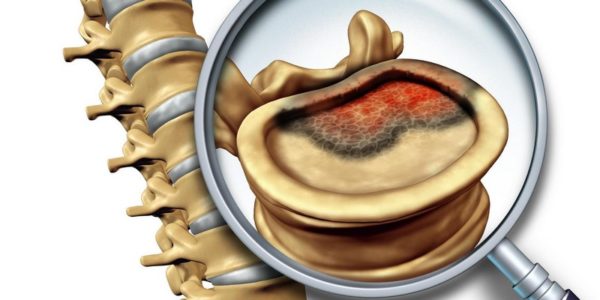
Эпизодические или постоянные боли в пояснице часто сигнализируют о постепенном развитии воспалительной или дегенеративно-дистрофической патологии. Чем раньше она будет диагностирована, тем значительно лучше прогноз на полное выздоровление. Болезненные ощущения в пояснично-крестцовом отделе позвоночника провоцируют остеохондроз, грыжи, протрузии, инфекции, патологии внутренних органов.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
При жалобах пациента на боль в пояснице врач, в первую очередь, подозревает развитие патологии опорно-двигательного аппарата. И только после ее исключения проводится тщательная диагностика для оценки состояния внутренних органов. Дело в том, что поясничные позвонки и межпозвонковые диски иннервируются общими с ними нервными стволами. Поэтому боль, возникающая, например, в области желудочно-кишечного тракта, ощущается именно в нижней части спины.
Это относительно естественные причины болезненности поясницы. Во время тяжелой физической работы или интенсивных спортивных тренировок мышцы подвергаются повышенным нагрузкам. В них скапливается молочная кислота, раздражающая волокна скелетной мускулатуры. Поэтому, помимо болей, чувствуется довольно сильное жжение. Все дискомфортные ощущения исчезают после непродолжительного отдыха в результате выведения молочной кислоты из мышечных тканей.
Если боль в пояснице появляется после каждой нагрузки, а ее выраженность не снижается в течение 1-2 часов, то следует обратиться к врачу. Чрезмерная физическая активность, подъем тяжестей часто становятся причиной микротравмирования дисков и позвонков, развития дегенеративно-дистрофических патологий.
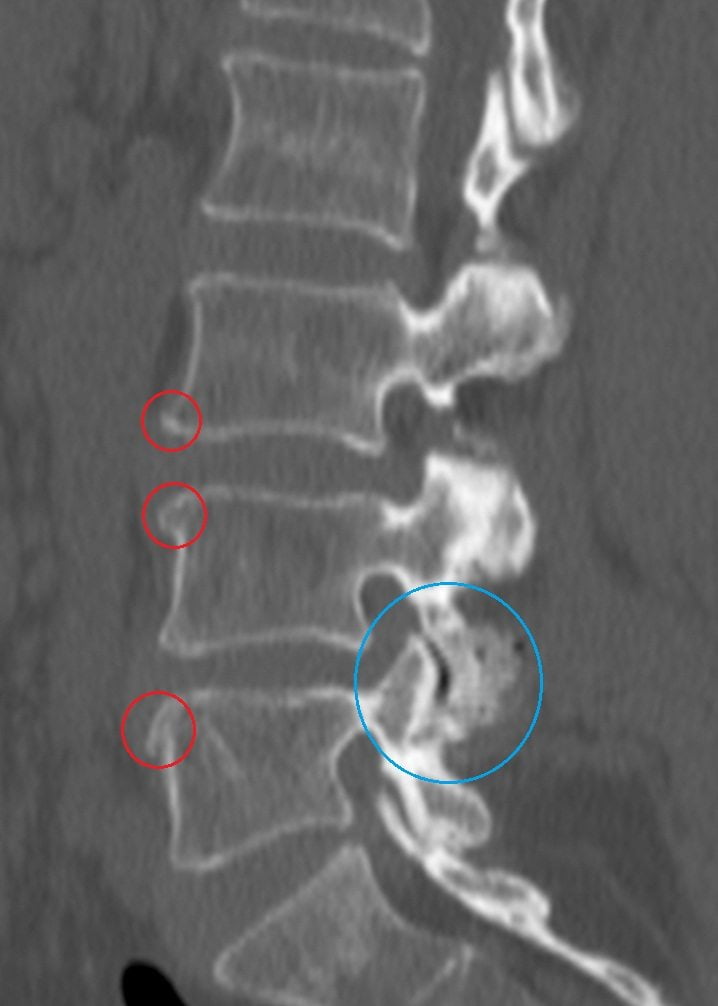
Поясничный остеохондроз 1, 2, 3 степени тяжести — основная причина болезненности поясницы. На начальной стадии возникают слабые дискомфортные ощущения, указывающие на незначительное разрушение межпозвонковых дисков. Если человек на этом этапе обращается к неврологу, то удается полностью купировать патологию и даже частично восстановить поврежденные ткани. Острые, сильные боли, усиливающиеся при наклонах или поворотах корпуса, свидетельствуют о серьезном поражении позвоночных структур.
При остеохондрозе 2 или 3 рентгенографической стадии нередко формируются грыжи или протрузии. Они провоцируют не только пронизывающие боли, но и тяжелые осложнения — корешковый синдром, дискогенную миелопатию.
От дискомфорта в пояснице страдают женщины с аднекситом — воспалительным процессом с одновременным вовлечением яичников и маточных труб (придатков матки). Помимо болей, появляются выделения из влагалища, возникают трудности с наступлением беременности, нарушается менструальная функция.
Подобными симптомами сопровождается течение воспалительного процесса в маточных трубах, формирование кист в яичниках, образование полипов в полости матки.
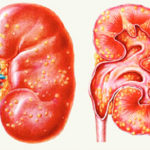
Так как почки расположены в непосредственной близости от поясницы, то снижение их функциональной активности может клинически проявляться иррадиирущими болями в нижней части спины. На поражение этих бобовидных парных органов указывают расстройства мочеиспускания, обнаружение в моче примесей гноя или крови, ухудшение общего состояния здоровья. Болезненность поясницы часто наблюдается при цистите, в том числе геморрагическом, гломерулонефрите, пиелонефрите, хронической и острой почечной недостаточности.
Это одна из естественных причин дискомфортных ощущений в пояснице. Во время беременности при вынашивании ребенка увеличиваются размер матки и вес плода, что приводит к сдавлению нервных окончаний, расположенных ниже. На поздних сроках беременности в организме женщины начинает вырабатываться особый гормон — релаксин. Под его воздействием расслабляются связки, сухожилия для облегчения прохождения ребенка по родовым путям. Это может значительно усиливать выраженность болезненности.
Распространенная гинекологическая патология, при которой клетки внутреннего слоя стенок матки разрастаются за его пределами. Эндометриоидная ткань чувствительна к вырабатываемым в организме гормонам, поэтому эндометриоз клинически проявляется ежемесячными кровотечениями. Это приводит к развитию воспалительного процесса, один из симптомов которого — боль, иррадиирущая в пояснично-крестцовый отдел позвоночника.
Умеренно выраженные тянущие боли внизу живота возникают у 50% женщин перед началом ежемесячных кровотечений или во время них. Они вполне физиологичны, исчезают сразу по окончании месячных. Дискомфортные ощущения могут распространяться на поясницу и область крестца. Об их патологическом происхождении свидетельствуют сопутствующие симптомы. Это диспепсические расстройства, диарея или запор, частые головные боли, головокружения. В таких случаях у женщин может быть выявлена альгоменорея, или расстройство менструальной функции.
Позвоночник женщин с большой грудью испытывает повышенные нагрузки. А при их неправильном распределении велика вероятность развития деструктивно-дегенеративного процесса. Женщины с большим размером груди также нередко сутулятся, что еще более ухудшает состояние позвоночника.
Боль в пояснице, возникающая в конце рабочего дня, — обычное явление для женщин, которые носят узкую обувь на высоких каблуках. Происходит сдавление крупных и мелких сосудов, расстройство кровообращения в ногах и области таза. Результатом становится нарушение трофики поясничных межпозвонковых дисков, их разрушение. Ситуацию усугубляют повышенные нагрузки на позвоночный столб, а также их неправильное распределение.
Во время естественной менопаузы в организме снижается продукция эстрогенов, регулирующих восстановительные процессы в опорно-двигательном аппарате. Костные ткани теряют способность полноценно усваивать необходимые для их регенерации микроэлементы. Они становятся хрупкими, что предрасполагает к спонтанным переломам. Боль в пояснице при климаксе может быть первым симптомом костной резорбции, развития остеопороза.
Избыточная масса тела — один из факторов, провоцирующих пояснично-крестцовый остеохондроз. Лишний вес становится причиной повышенных нагрузок на межпозвонковые диски, их микротравмирования и дальнейшего разрушения. Люди с избыточной массой тела часто питаются неправильно. В их рационе преобладают высококалорийные продукты, не хватает свежих фруктов и овощей с большим содержанием микроэлементов, витаминов. Сочетание повышенных нагрузок и дефицита полезных веществ предопределяет развитие поясничного остеохондроза.
Изменение генетического аппарата клеток расстраивает регуляцию их роста, деления. Это приводит к патологическому разрастанию тканей, формированию доброкачественных или злокачественных опухолей. Боль в пояснице может возникать не только из-за сдавления новообразованием чувствительных нервных окончаний, позвоночного столба, мягких тканей, кровеносных сосудов. Опухоль «поглощает» много кальция, поэтому в костных структурах возникает дефицит этого микроэлемента, провоцирующий их истончение.
Скелетная мускулатура пояснично-крестцового отдела нередко воспаляется под воздействием низких температур. Развивается миозит — патология, клинически проявляющаяся локальной болью в пораженной мышце. Ее выраженность существенно повышается при движениях и пальпации. В ответ на воспаление повышается мышечный тонус, провоцирующий тугоподвижность поясничного отдела позвоночника.
Первичный диагноз может быть выставлен пациенту на основании подробного описания возникающих симптомов. Для каждой патологии характерен определенный болевой синдром, в том числе его интенсивность, частота, состояния, предшествующие появлению.
Такими болями клинически проявляется поясничный остеохондроз 2-3 степени тяжести. На этом этапе межпозвонковые диски подверглись значительной деструкции, утратили свои амортизационные свойства. Они не смягчают нагрузки во время движения, поэтому в результате нестабильности позвоночных структур сдавливаются мягкие ткани. Возникают сильные боли даже в состоянии покоя. Они усиливаются при поворотах и наклонах, громком смехе, кашле, чихании, сопровождаются ощущением «ползающих мурашек», мышечной слабостью.
Острая боль возникает при ущемлении остеофитом или сместившимся диском спинномозговых корешков. Так проявляется приступ люмбаго, характерный для ревматических патологий, пояснично-крестцового остеохондроза, радикулопатий. Боль настолько острая, пронизывающая, жгучая, что человек не может сделать шаг, чтобы добраться до постели. Он часто не способен разогнуться из-за страха спровоцировать болезненные ощущения.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Тупые, ноющие, давящие боли в пояснице — симптом патологий внутренних органов, в том числе мочеполовой и репродуктивной систем. Подобные дискомфортные ощущения могут свидетельствовать о развивающемся остеохондрозе, спондилоартрозе, спондилоартрите. Они не локализованы, а распространяются на бедра, ягодицы и даже лодыжки. Чаще всего ноющие боли свидетельствуют о протекающем в позвоночнике деструктивном, а во внутренних органах — воспалительном процессе.
Постоянные боли в поясничной области свидетельствуют о хронизации патологии. Они острые, сильные в период рецидивов, иррадиирущие в расположенные рядом части тела. На этапе ремиссии возникают слабые дискомфортные ощущения после переохлаждения, физических нагрузок, обострения других патологи, ОРВИ. Болезненность усиливается при наклонах, поворотах корпуса, подъеме по лестнице, продолжительной ходьбы.
Диагноз выставляется на основании жалоб пациента, его внешнего осмотра, данных анамнеза, результатов инструментальных и биохимических исследований. Наиболее информативна в обнаружении патологий опорно-двигательного аппарата рентгенография. На полученных изображениях хорошо визуализируются деформированные тела позвонков и уменьшение расстояния между ними, сформировавшиеся костные наросты (остеофиты).
При подозрении на грыжевое выпячивание, протрузию, заболевания внутренних органов проводится МРТ, КТ, УЗИ. Эти исследования позволяют обнаружить локализацию патологии, оценить степень воспалительного процесса.
Обязательно назначается проведение общеклинических анализов крови и мочи. При подозрении на системное заболевание (подагра, ревматоидный артрит) показаны биохимические, серологические исследования.
Нередко болезненности поясницы предшествуют травмы — подвывихи позвонков, сильные ушибы, повреждения спинного мозга. В таких случаях целесообразно сразу обратиться к травматологу.
Не станет ошибкой запись на прием к терапевту. Этот врач широкого профиля обладает должными навыками диагностирования заболеваний позвоночника, внутренних органов. После изучения данных исследований он направит пациента к врачу узкой специализации — ревматологу, неврологу, ортопеду для проведения дальнейшей терапии.
При появлении сильной острой боли нужно прилечь на твердую поверхность, приняв такое положение тела, в котором дискомфортные ощущения ослабевают. Можно немного согнуть колени, положив под них подушку или свернутое одеяло. Быстро устранить боль позволит прием любого нестероидного противовоспалительного препарата, например, Кеторола, Найза, Ибупрофена, Диклофенака.
Купировать боль в поясничной области позволит применение препаратов с анальгетическим действием. Но она вскоре появится вновь, если не будет проведена грамотная терапия основной патологии. Многие заболевания внутренних органов хорошо поддаются лечению, в том числе онкологические. А вот полностью восстановить разрушенные межпозвонковые диски и деформированные позвонки при остеохондрозе невозможно. Лечение направлено на достижение устойчивой ремиссии, на этапе которой не возникают боли в пояснице.
Препаратами первого выбора всегда становятся нестероидные противовоспалительные средства (НПВС) в таблетках, капсулах — Кеторол, Найз, Ибупрофен, Целекоксиб, Кетопрофен.
В онкологии используются наркотические анальгетики, например, Трамадол. Если боль вызвана спазмами скелетной мускулатуры, то пациентам назначаются миорелаксанты. Это Мидокалм, Сирдалуд, Баклосан. Снять повышенный тонус гладкой мускулатуры позволяет прием Но-шпы, Дротаверина. В терапии патологий внутренних органов также используются анальгетики Спазмалгон, Баралгин, Максиган.
Средства для наружного применения используются для устранения дискомфортных ощущений в пояснице слабой и средней выраженности. Мази также включают в терапевтические схемы для снижения доз системных препаратов (инъекций, таблеток), уменьшения фармакологической нагрузки на организм.
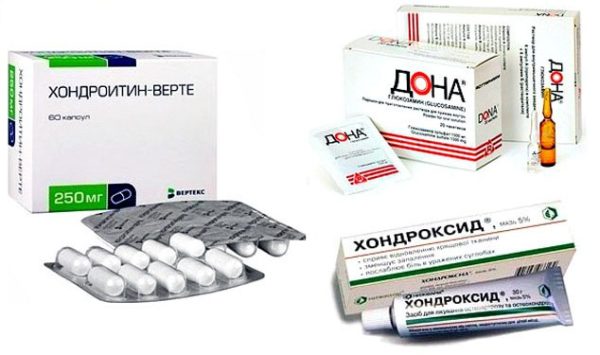
| Наружные препараты для устранения болей в пояснице | Наименования лекарственных средств | Терапевтическое действие |
| НПВС | Фастум, Вольтарен, Артрозилен, Найз, Кеторол | Противовоспалительное, анальгетическое, противоотечное |
| Согревающие мази, гели | Капсикам, Финалгон, Випросал, Наятокс, Эфкамон | Обезболивающее, местнораздражающее, отвлекающее |
| Хондропротекторы при остеохондрозе | Терафлекс, Хондроксид, Хондроитин-Акос | Стимулирующее регенерацию дисков, анальгетическое, противовоспалительное |
При выборе обезболивающих средств врач учитывает вид патологии, стадию ее течения, интенсивность дискомфортных ощущений. Для устранения острых болей нередко используются медикаментозные блокады с глюкокортикостероидами (Триамцинолон, Дипроспан, Метилпреднизолон) и анестетиками (Лидокаин, Тримекаин). Гормональные препараты довольно токсичны для внутренних органов, поэтому используются не чаще раза в 1-3 месяца.
Купировать сильные боли помогает внутримышечное введение инъекционных растворов НПВС (Ортофен, Мовалис, Ксефокам, Мелоксикам, Диклофенак). Если течение патологии осложнено мышечными спазмами, то применяется Мидокалм, в состав которого входит анестетик Лидокаин.
При диагностировании уже возникших патологий или с целью их профилактики врачи рекомендуют пациентам ежедневные занятия лечебной физкультурой.
Регулярные тренировки способствуют:
- улучшению кровообращения в пояснице;
- укреплению мышечного каркаса спины;
- снижению выраженности болезненных ощущений.
Комплекс упражнений составляет лечащий врач с учетом вида патологии, количества развившихся осложнений, физической подготовки пациента.
Для улучшения кровоснабжения тканей питательными веществами, нормализации тонуса скелетной и гладкой мускулатуры, укрепления мышц пациентам рекомендован массаж:
Оздоравливающие процедуры проводятся не только с лечебными целями, но и для профилактики обострений хронических заболеваний.
Тепловое воздействие на поясницу помогает избавиться от болезненности, но только после купирования острого воспалительного процесса. Используются грелки, мази с местнораздражающим действием, ванны.
Криотерапия — лечение холодом, активирующее адаптационные системы. Это физиотерапевтическая процедура, действие которой основано на ответных реакциях организма на переохлаждении наружного слоя кожи.
Не допустить появления болей в пояснице можно исключением из привычного образа жизни провоцирующих их факторов. Следует отказаться от обуви на высоких каблуках, ограничить в рационе слишком калорийные продукты. Отличной профилактикой любых патологий становятся ежедневные занятия физкультурой, плавание, йога.
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
источник
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
Появление болей в спине может вызываться разными причинами – от простого переутомления до патологий, требующих срочного лечения. Если боль возникает часто, имеет ноющий характер и локализуется в области поясницы, это уже является поводом обратиться к врачу: такие проявления часто свойственны заболеваниям позвоночника и мочевыводящих путей, провоцирующим развитие серьезных осложнений. Чем раньше определить проблему, тем проще будет ее устранить без последствий для здоровья.
Итак, из-за чего может болеть в пояснице? Если боль возникает только после больших физических нагрузок и проходит во время отдыха, наиболее вероятной причиной считается мышечное переутомление. Особенно часто это испытывают люди, ведущие малоактивный образ жизни и те, кто постоянно подвергает свои мышцы усиленным нагрузкам, например, спортсмены. Для нормальной работы мускулов необходима умеренная, но регулярная нагрузка, если же она избыточная либо, наоборот, недостаточная, мышцы ослабевают, растягиваются, повышается их склонность к микротравмам и воспалениям. Выражается это, как правило, ноющей болью в спине, которая быстро проходит, когда тело находится в состоянии покоя.
Другие причины не так безобидны, к сожалению. Чаще всего поясница ноет из-за патологий позвоночника – остеохондроза, искривления, спондилоартроза, болезни Бехтерева. Поясничный отдел является очень уязвимой частью поясничного столба и испытывает повышенные нагрузки. При наличии провоцирующих факторов в дисках и позвонках возникают дегенеративно-дистрофические изменения, что приводит к развитию болевого синдрома.
Провоцирующими факторами являются:
- травмы позвоночника;
- врожденные патологии развития скелета;
- чрезмерные нагрузки на спину, в том числе и статические;
- ослабление мышечного корсета вследствие отсутствия физической активности;
- инфекционные заболевания костей;
- гормональные сбои и возрастные изменения;
- неправильное питание;
- избыточный вес.
Нередко болезни позвоночника развиваются на фоне запущенного детского сколиоза. Если искривление не было устранено до завершения роста костей, в дальнейшем нагрузка на скелет распределяется неправильно и провоцирует усиление деформации со всеми сопутствующими осложнениями – истончением межпозвоночных дисков, возникновением протрузий и грыж, смещением позвонков, сдавливанием кровеносных сосудов и нервных волокон. Видимых признаков такие изменения почти не дают, особенно на ранней стадии развития, зато выражаются тупой ноющей болью в области поясницы и крестца.
Причиной болей в спине могут являться спинальные инфекции. Сейчас они встречаются достаточно редко, по сравнению с другими патологиями, и в большинстве случаев имеют вторичный характер. В зоне риска находятся люди с избыточной массой тела, ослабленным иммунитетом, наличием в организме ВИЧ, диабетики, наркозависимые, а также те, кто перенес онкозаболевание или трансплантацию органов.
К инфекционным болезням позвоночника относятся:
- дисцит;
- остеомиелит;
- эпидуральный абсцесс;
- туберкулез;
- послеоперационные инфекции.
Причиной инфицирования являются патогенные микроорганизмы и грибки, которые могут проникать в тела позвонков и межпозвоночные диски из других очагов заражения в организме. При оперативном вмешательстве риск инфицирования связан с использованием специальных фиксаторов, которые вживляются в позвонки.
Проявляться ноющей болью в поясничном отделе могут различные патологии мочевыделительной системы:
- камни в почках и мочевом пузыре;
- опущение почек;
- почечная недостаточность;
- пиелонефрит;
- гидронефроз;
- почечные колики;
- воспаление мочевого пузыря.
Если вы хотите более подробно узнать, почему болит спина в области почек, а также рассмотреть диагностику и методы лечения, вы можете прочитать статью об этом на нашем портале.
При таких заболеваниях помимо боли присутствует много других выраженных симптомов, что позволяет легко установить возможную причину недомогания.
Нарушения в работе кишечника, желудка, печени и поджелудочной железы тоже могут вызывать ноющую тупую боль, отдающую в поясницу. Чаще всего это случается при панкреатите, холецистите и развитии язвенной болезни. Определить проблему помогают дополнительные симптомы, которыми обычно сопровождается болевой синдром, но точно выявить причину можно лишь в ходе клинического исследования.
У женщин причиной поясничной боли часто являются заболевания органов малого таза, например, эндометриоз, воспаление яичников, миома матки. У мужчин такой симптом может вызываться воспалением простаты. В каждом из этих случаев болевой синдром сопровождается другими характерными признаками, что упрощает постановку диагноза. Нельзя обойти вниманием и онкологические болезни: наличие злокачественных новообразований в органах таза или самом позвоночнике, а также их метастаз, тоже проявляется ноющей болью. Чем больше разрастается опухоль, тем интенсивнее болевой синдром.
Чтобы знать, к какому специалисту обращаться, стоит проанализировать имеющиеся симптомы. Разумеется, самодиагностика вовсе не гарантирует правильный результат, но в большинстве случаев позволяет сэкономить время на поиск нужного врача.
Таблица. Определение возможной причины по симптомам
Онкологические заболевания не всегда имеют такие выраженные симптомы, особенно на ранней стадии, и выявить их можно только в клинических условиях.
Совет. Чтобы избежать осложнений и не запускать болезнь, при наличии описанных признаков следует без промедления записываться на прием к специалисту.
При подозрении на проблемы с позвоночником следует обращаться к врачу-ортопеду или вертебрологу, а если есть признаки, указывающие на защемление нерва, дополнительно потребуется консультация невролога. Как правило, после первичного осмотра и сбора анамнеза пациенту назначается аппаратное исследование для подтверждения диагноза. Традиционно для этого используют рентгенографию: на снимках видны все деформации позвонков, микротравмы, изменения в прилегающих тканях.
Если требуется более детальное обследование, применяют компьютерную или магнитно-резонансную томографию. С их помощью можно выявить малейшие изменения в структуре тканей, что позволяет подобрать самый оптимальный вариант лечения. КТ и МРТ также используются при подозрении на спинальные инфекции и миозиты, но в этих случаях обязательно требуется общий и биохимический анализ крови. Такое исследование помогает выявить возбудителя инфекции и правильно скорректировать лечебную методику.
При подозрении на болезни внутренних органов обязательны анализы крови и мочи, а также ультразвуковое исследование брюшной полости. По результатам УЗИ врач может направить пациента к урологу или гинекологу, гастроэнтерологу либо другому профильному специалисту.
Лечебная терапия подбирается в зависимости от вида заболевания и его тяжести. Если причиной болей являются заболевания позвоночника, лечение включает следующие методики:
- прием лекарственных препаратов для снятия боли («Диклофенак», «Мовалис»);
Лечение обязательно должно быть комплексным, так как по отдельности указанные способы лечения дают гораздо меньший эффект. Основной упор делается на ЛФК: правильно подобранные упражнения способствуют укреплению связок и мышц, поддерживающих позвоночник, нормализации кровотока и обменных процессов, ускорению регенерации тканей. Приступать к занятиям можно лишь после снятия болевого синдрома, чтобы не вызвать осложнения.
Лекарственные препараты назначает врач, а самостоятельно можно использовать наружные средства с обезболивающим эффектом, если нет возможности сразу обратиться к специалисту.
Совет. Превышать назначенную дозировку или длительность лечения нельзя, а если лекарство не помогает, производить замену препарата допускается только после консультации с доктором.
При поражениях инфекционного характера следует пропить курс антибиотиков. Их тоже должен выписывать врач, так как выбор препарата зависит от вида возбудителя инфекции. К тому же, антибиотики имеют перечень противопоказаний и побочных эффектов, а потому не стоит рисковать и подбирать лекарство по своему усмотрению.
Если причиной болей являются болезни внутренних органов, терапия включает прием медикаментов и соблюдение диеты. Коррекция рациона особенно важна при патологиях пищеварительной системы, поскольку некоторые продукты способны усугубить состояние и спровоцировать развитие осложнений.
Народные средства можно использовать в качестве вспомогательной терапии, но сначала желательно проконсультироваться с врачом. Описанные ниже рецепты рекомендуется применять при болях, вызванных патологиями позвоночника – остеохондрозом, спондилоартрозом, радикулитом.
Важно! При инфекционных болезнях или проблемах с внутренними органами такие процедуры противопоказаны.
- Понадобится пучок свежих стеблей крапивы двудомной. Больной должен лечь на живот, после чего ему нужно хорошенько побить поясницу крапивой. Сначала ощущается сильное жжение, но через некоторое время оно проходит, а вместе с ним и боль в пояснице. На коже не должно быть ссадин, порезов и других повреждений, также нельзя выполнять процедуру, если у больного повышена температура.
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
- Консультация от 1500
- Диагностика от 0
- Рефлексотерапия от 1000
источник