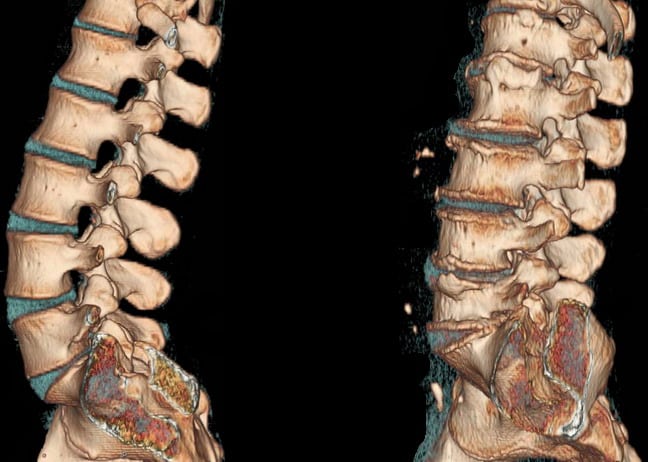
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
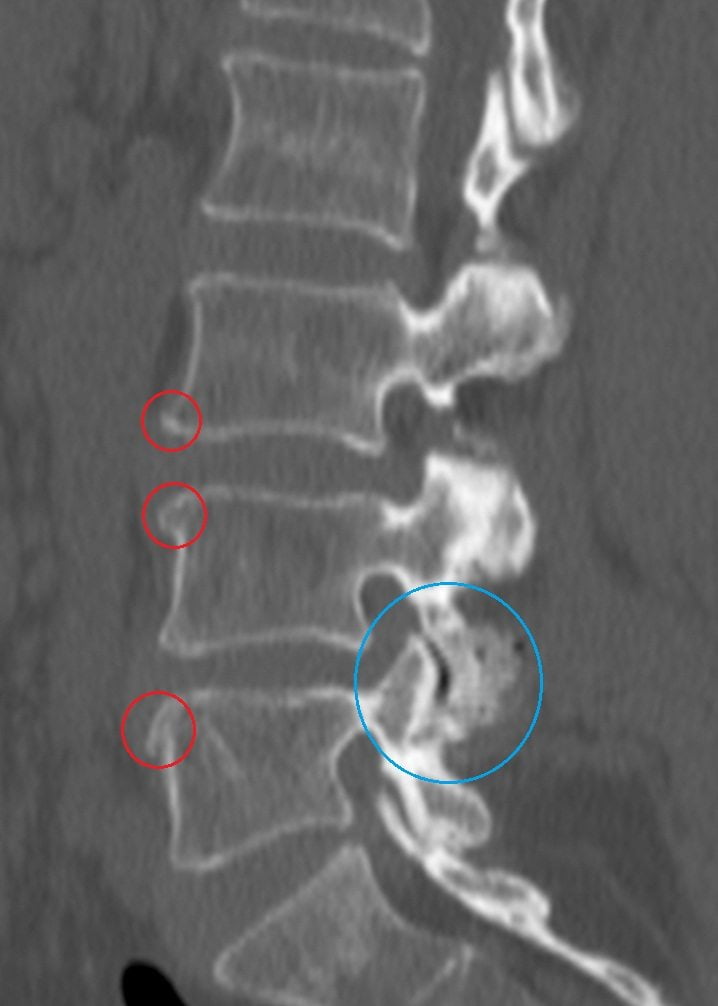
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
Статистика неумолима: 30-40 летнего человека осенью, как правило, беспокоит спина, людей более старшего возраста, от 40-60 лет, чаще к болям в спине добавляются боли в суставах. Возникают закономерные вопросы, особенно, если боль приходит в самый неподходящий момент:
- Почему чаще это происходит со мной осенью чем весной? Ведь, казалось, бы напротив, за лето и половину осени получаю массу витаминов, да и больше двигаюсь, но несмотря на это с приходом осенних дней приходит боль.
- Как избежать боли в суставах и спине?
- Что нужно предпринять, какие профилактические методы, чтобы предотвратить или снизить риск возникновения?
С психологической точки зрения, как ни странно, мы никогда не ждем боль. Мы ждем радость и здоровье, но никак не боль. Поэтому любая боль в спине и суставах — для нас шок и стресс.
Причины боли в спине и суставах:
- Чрезмерный сезонный физический труд на огороде, даче;
- Поднятие тяжестей;
- Стрессовые ситуации;
- Нехватка формирующих сустав микроэлементов, которые недополучаем с пищей (хондропротекторы);
- Неправильное питание, отсутствие баланса белков, жиров, углеводов;
- Неправильный обмен веществ – лишний вес;
- Малоподвижность – гиподинамия;
- Резкая смена погодных условий: резкое похолодание или наоборот;
- Возрастные и гормональные изменения;
- Потеря костной системой кальция у людей после 50 лет, что ведет к остеохондрозу.
Все вышеперечисленное отражается на опорно-двигательном аппарате.
Часто беспокоящие заболевания спины и суставов осенью:
Статистика показывает, что более 30% населения после 30-35 лет имеют проблемы с суставами и спиной, и более 85% — от 50 лет и старше.
По статистике почти каждый из нас заниматется самолечением. Как правило, бежим в аптеку покупая мазь или обезболивающие препараты. Более подкованные на примере своего окружения (по совету соседки, подруги) практикуют комплексный подход: мазь, обезболивающие и витамины для суставов. Решившим обратиться за помощь в поликлинику назначают классическое лечение, которое сводится к внутримышечным инъекциям и физиотерапии, что в 75-80% случаев не дает желаемого результата.
Случается и так, что дело даже и не доходит до посещения своего участкового врача, по той причине, что боль уходит, утихает, и мы снова активны и веселы. Но увы радость долго может не длиться, минимум 2 недели или 2-3 месяца, а у везунчиков и до 6 месяцев. После чего боль дает о себе знать с новой силой и с более разрушающими последствиями. И вновь — поликлиника – уколы – временный эффект. И вот тогда мы задумываемся о серьезном подходе в лечении спины или суставов.
Знакомая ситуация вам не правда ли? Узнаете здесь самого себя или человека из своего окружения?
Заслуженный врач России с 40 летним стажем, врач высшей категории Ленгина Татьяна Николаевна, комментирует так:
— Основное правило для однажды столкнувшегося с вышеописанной ситуацией: помните, что весной и осенью при смене климатических условий, и жизнедеятельности человека возникает стресс для организма. Не дожидаясь серьезных осложнений необходимо внимательно прислушиваться к своему состоянию и вовремя посещать квалифицированного специалиста.
Своим пациентам мы рекомендуем два раза в год, весной и осенью, проходить курс лечения суставов и позвоночника — лфк, кинезеотерапия, и питание суставов хондропротекторами.
- Исходя из снимков УЗИ или МРТ, персонально для каждого пациента подбирается лечебный пи реабилитационный пакет.
- На протяжении года пациент наблюдается в нашем медицинском центре и может обратится к нам по всем вопросам.
- Если человек тяжело больной, то врач выезжает на дом и проводит обследование и подбирает индивидуальное лечение.
источник
Как рассказал главный невролог Северо-Восточного административного округа Анвар Исмаилов, ежегодно в поликлиники округа с болью в спине обращается около 3000 человек. В прошлом году 87 из них получили инвалидность.
В октябре-ноябре с больной спиной к врачам приходит втрое больше пациентов , чем, например, летом. Осень с ее переменами погоды и перепадами давления — пора, когда чаще проявляются ревматические боли. Играет роль и переохлаждение.
Другая причина — окончание дачного сезона. Дачники собирают урожай, грузят в машину (а то и тащат в сумке на колесиках), стремятся все доделать на участке: убраться, что-то починить. Приходится наклоняться, таскать тяжести, и все — ударными темпами.
В итоге на даче мы сталкиваемся с нагрузкой, к которой не готовы (особенно те, кто большую часть жизни проводит за компьютером). Если еще и неудачно выбрать позу для работы, боль в спине обеспечена.
Чтобы понять, какие положения тела для работы годятся, а какие — нет, запомните: спина при нагрузках должна оставаться прямой, а работу нужно совершать не за счет сгибания и разгибания позвоночника, а с помощью движений рук и ног. Поднимая груз, не наклоняйтесь, а присядьте на корточки. Спину держите прямо, избегайте рывков, резких поворотов туловища. Не носите груз в одной руке — распределите на части.
Не забывайте об отдыхе, не пытайтесь сделать все сразу.
Вернувшись в город, пользуйтесь правилами, усвоенными на даче. Нужно убрать пыль под кроватью, завязать шнурки, а тем более сменить колесо у машины — ни в коем случае не нагибайтесь! Лучше встать на одно колено: спина останется прямой. Стоя на остановке или в очереди, держитесь прямо, периодически меняя ногу, на которую опираетесь. Когда гладите белье, моете посуду, удобна невысокая подставка под опорной ногой.
Сидя за компьютером , не наклоняйтесь вперед, чаще вставайте размяться. В автомобиле отрегулируйте поясничный подпор сиденья, чтобы спина в месте своего изгиба на него опиралась. Если ваше сиденье не имеет подпора, купите специальную подкладку под поясницу.
Если вы дали спине отдых, отлежались и соблюдаете эти правила, а боль не проходит или повторяется — пора к врачу. Не пытайтесь самостоятельно «лечиться» противовоспалительными препаратами: их бесконтрольный прием грозит большими неприятностями, вплоть до язвы желудка.
Ссылки по теме:
Новость разместил Александр Карчевский,
компания Звездный бульвар
13.10.2008
- Почему чаще это происходит со мной осенью чем весной? Ведь, казалось, бы напротив, за лето и половину осени получаю массу витаминов, да и больше двигаюсь, но несмотря на это с приходом осенних дней приходит боль.
- Как избежать боли в суставах и спине?
- Что нужно предпринять, какие профилактические методы, чтобы предотвратить или снизить риск возникновения?
С психологической точки зрения, как ни странно, мы никогда не ждем боль. Мы ждем радость и здоровье, но никак не боль. Поэтому любая боль в спине и суставах — для нас шок и стресс.
Причины боли в спине и суставах:
- Чрезмерный сезонный физический труд на огороде, даче;
- Поднятие тяжестей;
- Стрессовые ситуации;
- Нехватка формирующих сустав микроэлементов, которые недополучаем с пищей (хондропротекторы);
- Неправильное питание, отсутствие баланса белков, жиров, углеводов;
- Неправильный обмен веществ – лишний вес;
- Малоподвижность – гиподинамия;
- Резкая смена погодных условий: резкое похолодание или наоборот;
- Возрастные и гормональные изменения;
- Потеря костной системой кальция у людей после 50 лет, что ведет к остеохондрозу.
Все вышеперечисленное отражается на опорно-двигательном аппарате.
Часто беспокоящие заболевания спины и суставов осенью:
По статистике почти каждый из нас заниматется самолечением. Как правило, бежим в аптеку покупая мазь или обезболивающие препараты. Более подкованные на примере своего окружения (по совету соседки, подруги) практикуют комплексный подход: мазь, обезболивающие и витамины для суставов. Решившим обратиться за помощь в поликлинику назначают классическое лечение, которое сводится к внутримышечным инъекциям и физиотерапии, что в 75-80% случаев не дает желаемого результата.
Случается и так, что дело даже и не доходит до посещения своего участкового врача, по той причине, что боль уходит, утихает, и мы снова активны и веселы. Но увы радость долго может не длиться, минимум 2 недели или 2-3 месяца, а у везунчиков и до 6 месяцев. После чего боль дает о себе знать с новой силой и с более разрушающими последствиями. И вновь — поликлиника – уколы – временный эффект. И вот тогда мы задумываемся о серьезном подходе в лечении спины или суставов.
Знакомая ситуация вам не правда ли? Узнаете здесь самого себя или человека из своего окружения?
Заслуженный врач России с 40 летним стажем, врач высшей категории Ленгина Татьяна Николаевна, комментирует так:
— Основное правило для однажды столкнувшегося с вышеописанной ситуацией: помните, что весной и осенью при смене климатических условий, и жизнедеятельности человека возникает стресс для организма. Не дожидаясь серьезных осложнений необходимо внимательно прислушиваться к своему состоянию и вовремя посещать квалифицированного специалиста.
Своим пациентам мы рекомендуем два раза в год, весной и осенью, проходить курс лечения суставов и позвоночника — лфк, кинезеотерапия, и питание суставов хондропротекторами.
- Исходя из снимков УЗИ или МРТ, персонально для каждого пациента подбирается лечебный пи реабилитационный пакет.
- На протяжении года пациент наблюдается в нашем медицинском центре и может обратится к нам по всем вопросам.
- Если человек тяжело больной, то врач выезжает на дом и проводит обследование и подбирает индивидуальное лечение.
Люди, у кого иммунитет ослаблен, будут первыми простывать, кашлять, ходить с носовыми платками. У кого иммунитет крепкий и сильный, те будут устойчивыми к вирусным заболеваниям и проживать этот период легче.
Но если с осенней простудой понятно, то как осень отражается на позвоночнике и болях в спине. Мне приходил на почту такой вопрос: «Правда ли, что обострение болей в спине происходит именно осенью и с чем это связано?»
Осень — это такой сезон года, когда у нас происходит перестройка организма и подготовка его к зиме. Как природа перестраивается от лета к зиме и от зимы к лету, так и наш организм приспосабливается к новому сезону года.
Именно осенью и весной в организме включается программа самообследования и самоанализа. Наше тело буквально начинает сканировать каждую клетки и орган, проверяя их состояние и работу. Поэтому именно в этот период все «слабые места» начинают себя проявлять.
У каждого могут быть свои «слабые места». Если у вас есть проблемы с позвоночником, периодически появляются боли в спине и шее, то осенью происходит обострение этих болей.
Что с этим делать?
Осень и весна приходят к нам каждый год, поэтому к ним нужно готовиться заранее. Если вы знаете, что у вас есть какие-то симптомы со стороны спины и шеи, то начинать восстанавливать позвоночник нужно с лета или зимы. Подключайте ежедневно лечебные упражнения, пройдите курс массажа, повышайте физическую активность и т.д.
Если вы уже активно занимаетесь своим позвоночником, но осенью вдруг снова пришли боли и скованность в мышцах (обострение), то это вполне может быть. Не забывайте, что остеохондроз – это не простуда. Он не проходит сразу же после одного курса лекарств. Необходимо время для того, чтобы эти обострения случались реже и реже, а потом уже совсем исчезли.
- Занимайтесь физическими или лечебными упражнениями каждый день
- Повышайте физическую активность (больше ходите пешком, гуляйте, пользуйтесь лестницами)
- Закаляйтесь, укрепляйте иммунитет (растирания холодным полотенцем, обливания или окунания в холодную воду, контрастный душ)
- Включайте в свой рацион витамин С – самая простая аскорбиновая кислота, лимон, брусника, клюква, шиповник (этот витамин не только нужен для иммунитета, но и участвует в синтезе коллагена всех хрящей и дисков позвоночника)
- Запишитесь и пройдите мануальный массаж или хороший массаж мышц спины и шеи
- Проанализируйте критически свой рацион питания и добавьте больше полезных продуктов
Кстати, если вы были на моем семинаре «Секреты грамотного питания для здоровья позвоночника» , то вы наверняка помните про естественную детоксикацию организма. Этот процесс помогает вывести из организма все накопленные токсины из кишечника и печени, которые накапливаются у каждого человека из-за употребления консервантов, стабилизаторов, лекарств, тяжелых металлов и так далее.
Тогда в семинаре я говорила, что детоксикацию организма нужно проводить как раз в переходный период – осенью и весной, когда организм нуждается в разгрузке, очищении и успешной подготовке к новому сезону года.
Поэтому, дорогие друзья, принимайте правильные меры восстановления и заботьтесь о своем здоровье ежедневно, особенно в такие переходные периоды — осень и весна.
Кстати, у меня сейчас в холодильнике килограмм лимонов и три пакета брусники. Из этого набора получается вкусный напиток. А еще в рационе с утра по пять драже витамина С. А вы как поддерживаете свой иммунитет осенью?
Подборка моих полезных материалов по здоровью позвоночника и суставов, которые рекомендую вам посмотреть:
Также посмотрите много полезных дополнительных материалов в моих сообществах и аккаунтов в социальных сетях:
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями ?
дополненный витамином D3 и витамином В6
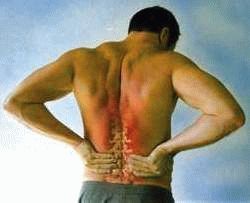
Обострение остеохондроза дает о себе знать не только характерными болями в различных отделах позвоночника, но существенно нарушает работу многих систем и органов, состояние которых в свою очередь также влияет на позвоночный столп. Поэтому важно знать, что делать во время обострения остеохондроза и как, зная о мерах профилактики остеохондроза, помочь себе избежать обострение остеохондроза?
В осенний прохладный и дождливый период обострение остеохондроза наиболее вероятно для шейного и грудного отделов позвоночника (верхняя область). Межлопаточная область и нижняя часть грудного отдела позвоночника, чаще всего страдают в зимний период от холода, и от сильной жары в летний период.
Весенние тепло обманчиво, поэтому именно в этот период более вероятно появление боли в нижней области грудного отдела и верхней части поясницы, связанных рефлекторно с почками и мочевыводящими путями, воспаление которых также могут спровоцировать промоченные ноги или переохлаждение, характерные именно для периода межсезонья. Проявления обострения остеохондроза поясничного отдела позвоночника рефлекторно связано с состоянием толстого кишечника и дают о себе знать чаще всего с появлением первых легких морозов в осенний период. В крестцово-поясничном отделе симптомы обострения остеохондроза, как правило, появляются в зимние лютые морозы, когда в большей степени мы страдает от переохлаждения. Появление симптомов обострения остеохондроза в этой области также во многом зависит от состояния почек, мочевыводящих путей и функционирования других органов малого таза.
Что делать во время обострения остеохондроза? Лечение обострения остеохондроза проводиться комплексно, причем, гораздо меньший срок вам потребуется на снижение дорсалгия и дорсопатии позвоночника, если терапия заболевания начнется при появлении первых симптомов обострения остеохондроза. Возникшую острую боль, длящуюся достаточный промежуток времени (иногда несколько часов) следует купировать с помощью обезболивающих и противовоспалительных средств, причем в острый период следует отказаться от привычной деятельности, особенно, если она связана с физическими нагрузками на позвоночник, поездками на автомобиле, длительным пребыванием в однообразной сидячей позе за компьютером. Эти ограничения не случайны, ведь, от выполнения этих рекомендаций во многом зависит продолжительность болевого синдрома.
Остановить воспалительный процесс наряду с медикаментозными противовоспалительными средствами поможет витамин D . Поэтому в острый период кроме медикаментозной назначается витаминная терапия. Витаминный комплекс Остео-Вит, содержащий витамина D3 — холикальциферол, активная форма витамина D, недостаток которого мы особенно ощущаем в период сниженной солнечной активности, так именно витамин D3 синтезируется нашей кожей под воздействием солнечных лучей. Витамин D3 оберегает нас от проблем с опорно-двигательным аппаратом так, как именно он обеспечивает минеральный обмен , прежде всего фосфорно-кальциевый, что помогает предотвратить дегенеративно-дистрофические патологии суставной и хрящевой ткани, к которым относится остеохондроз, а также остеоартрозы и артриты .
В состав Остео-Вит также входит витамин В6 , не только принимающий участие наряду с витамином D в минеральном обмене, но и позволяющий снизить болевые ощущения, помогает восстановлению нервных окончаний в нервных волокнах при нарушении их чувствительности, снижающий мышечное напряжение, широко применяется в лечении различных неврологических заболеваниях.
Трутневый расплод – источник различных групп полезных для организма веществ, также входящий в состав Остео-Вит, имеет особое значение для людей зрелого возраста, так как способен влиять на гормональный фон , изменение которого также может вызвать обострение остеохондроза.



Для снижения мышечного напряжения можно использовать для изолирования болезненной области теплые повязки из натуральной шерсти (пуховые платки, шарфы и т.п.) или воспользоваться, в случае поражения поясничного отдела, эластичным поясом. Также не рекомендуется длительно находиться в сидячем положении, так как именно это положение тела усиливает мышечное напряжение, что только усилит боль. В период обострения остеохондроза больше лежите на боку, наклонив голову к груди, такая поза не только ослабит давление на проходящие нервы и сосуды между хрящами, что также позволит сгладить болевые ощущения.
Зная, что делать во время обострения остеохондроза, вы можете за 2-3 дня существенно облегчить свое состояние и помочь себе. Однако, не нужно забывать не стоит забывать и о мерах профилактики остеохондроза, помогающей избежать обострений остеохондроза.
Остеохондроз – заболевание хроническое и сезонное, но если выполнять правила профилактики остеохондроза, то можно на длительный период обезопасить себя от проявления симптомов обострения остеохондроза.
Прежде всего, следует следить за своей осанкой, избегать длительного пребывания в положении «сидя», особенно это касается людей, вынужденных по роду деятельности находится за компьютером. Однообразная поза вполне может спровоцировать новое обострение остеохондроза, поэтому нужно, в первую очередь следить за осанкой (спина должна быть прямой), не допускать перекосов спины, в этом помогут не только смена позы и пятиминутка, выделенная для выполнения простых упражнений, но и правильно подобранное компьютерное кресло.
Избежать обострения остеохондроза поможет правильное питание. Рацион должен быть максимально насыщен витаминами-антиоксидантами и кальцием, способствующих укреплению структур позвоночника и замедлению развития дегенеративно-дистрофического процесса. Поэтому наряду с питанием рекомендуется прием содержащих кальций биологически активных комплексов. Биологически активный комплекс Остеомед содержит не только органическую соль кальция, являющуюся наиболее усваиваемой организмом, но и трутневый расплод, богатый витамином D и другими полезными для здоровья природными веществами.
Не нужно забывать и об активном отдыхе и контроле веса тела, чрезмерное повышение которого дает дополнительную нагрузку на позвоночник, вызывая обострение остеохондроза. Занимайтесь плаванием, висите на перекладине, выполняйте специальные упражнения лечебной гимнастики, комплекс которой не предусматривает серьезных нагрузок. Не лишним будет напомнить, что недопустимо переохлаждение, причем, оберегать нужно все тело, а не только пораженные остеохондрозом участки спины. В первую очередь берегите ноги, не допускайте их переохлаждения и промокания – одних из основных причин появления симптомов обострения остеохондроза.
Выполняйте эти простые советы профилактики остеохондроза – это поможет избежать его частых обострений и сохранить здоровье позвоночника на долгие годы!
Неврологические проблемы часто обостряются в межсезонье.
Наступила осень, погода безнадежно испортилась и небо посерело. Эта пора года неотделимо связана для нас с простудами, сыростью и слякотью. Кроме того, это период, когда в нашу жизнь вторгаются различные заболевания, в том числе и неврологические обострения вроде боли в спине и шее. Эти недуги часто подкрадываются незаметно, нанося удар в самый неподходящий момент, и решительным образом выбивают нас из привычного образа жизни на несколько дней, а то и на всю неделю. О том, как справиться с неврологическим обострением, читайте в материале АиФ.ru.
К сожалению, неврологические заболевания вторгаются в нашу жизнь чаще всего, когда сезоны сменяют друг друга, осенью и весной. Настигают они обычно женщин, которые большую часть рабочего дня проводят сидя за рабочим столом. Врачи назначают сильнодействующие таблетки, уколы и растирания, однако часто никто не объясняет нам, что лечим мы следствие нашей болезни, а не причину. Поэтому для того, чтобы чувствовать себя лучше и увереннее, следует заняться укреплением своего здоровья и пересмотреть свой распорядок дня. После работы мы встречаемся с друзьями в уютном кафе, чтобы обсудить последние события? Или торопимся домой, где ждет семья? Это замечательно, но настало время подумать о своем здоровье, поскольку из-за нашего образа жизни наши мышцы совершенно не готовы к осени. Пока не поздно, нужно немедленно вводить в свой распорядок дня укрепляющий комплекс упражнений для спины и шеи, составить себе компанию из друзей или членов семьи для регулярного посещения бассейна, поскольку именно плавание считается самым оптимальным видом спорта для позвоночника и, наконец, выбрать правильное положение спины при работе за компьютером. Чем больше времени мы сейчас будем уделять своей спортивной подготовке, тем больше дней мы отвоюем у предполагаемых приступов боли в спине и шее, без которых мы отлично можем обойтись! Кроме того, нужно непременно пополнить домашнюю аптечку необходимыми лекарственными средствами.
Неврологические заболевания весьма коварны, и приступы боли в спине и шее могут случиться в любой момент. Поэтому наступившей осенью не следует терять бдительности! На всякий случай в доме должны быть под рукой нестероидные противовоспалительные препараты в виде мазей от боли. Эти средства, без сомнения, очень результативны, поскольку оказывают комплексное действие — болеутоляющее, противовоспалительное и жаропонижающее. Но самое главное — необходимо ввести в список применяемых средств препарат Мильгамма композитум. Это нейротропный комплекс, восстанавливающий нервные волокна и уменьшающий частоту приступов боли. И поскольку ни для кого не секрет, что нестероидные противовоспалительные средства имеют ряд противопоказаний и негативно сказываются на работе желудочно-кишечного тракта, самого большого эффекта они достигают при совместном употреблении, поскольку Мильгамма композитум не только усиливает действие нестероидных противовоспалительных средств, но и обеспечивает организм необходимыми витаминами группы В. Мильгамма композитум не борется с самой болью — он успешно сражается с вызывающими ее причинами. Это не только способствует предотвращению приступов, но и восстанавливает нервные корешки, которые обычно страдают из-за неправильного, малоподвижного образа жизни и вызывают воспалительные процессы. Занятия спортом в виде посещения бассейна и гимнастического зала помогут укрепить мышцы, а Мильгамма композитум в сочетании с нестероидными противовоспалительными средствами обеспечит комплексный подход к решению проблемы. Вместо того, чтобы ждать сезонного обострения невралгических заболеваний, попробуем нанести им удар первыми! Мильгамма композитум поможет нам избежать сезонного обострения хронических болей в спине и шее, а спортивный образ жизни закрепит эффект.
источник
Знаете ли вы, что весной часто ни с того, ни с сего начинает болеть спина. Очень досадно, когда боль в спине застает нас врасплох в начале весеннего сезона. Но, эта боль вполне объясняется весенним обострением, как и многие другие болезни.
Чаще всего, все боли, возникающие по весне, связаны с напряженностью мышц вокруг позвоночника. Таких мышц много, причем все они парные – одни держат осанку, другие сгибают и разгибают позвоночник, третьи поддерживают его и т.д. Мышечнотонический синдром, т.е. синдром напряженных мышц, как раз вызывает боль. Это можно проверить надавливанием на определенные зоны. Кроме того, такие мышцы обычно уплотненные.
С чем же это связано? На самом деле, это объясняется несколькими банальными причинами.
Чуть только на улице потеплело, как мы стараемся убрать подальше теплые вещи. И зря! Весенняя погода обманчива и коварна. При переохлаждении повышается тонус мышц, появляются боли и спазмы. Конечно, не у всех из-за переохлаждения может начать болеть спина, но остеохондроз, неправильное положение во время сна, искривление позвоночника увеличат эффект мышечнотонического синдрома.
В том числе стресс, тревожность, из-за чего увеличивается тонус мышц. А ассиметричное расположение мышц вокруг позвоночника только усугубляет положение. Из-за этого-то и начинаются боли в спине.
Нервное и физическое истощение и утомляемость , авитаминоз – это такие же признаки весны, как капель и подснежники.
Многие из нас «доживают» последние рабочие дни до отпуска. Почти все жалуются на раздражительность, утомляемость, упадок сил и т.д. Вышеперечисленные симптомы являются признаками астеновегетативного синдрома, который часто способствует увеличению тонуса мышц и появлению боли.
Когда открывается дачный сезон, и люди начинают вскапывать грядки, убирать на участке, что-то ремонтировать, ослабевшие за зиму мышцы не выдерживают.
Люмбаго, ишиас, радикулит – существует немало терминов для обозначения острой боли в пояснице. Но человеку, у которого «разломило спину», не до того, чтобы разбираться в терминологии, – быстрее бы выздороветь. К сожалению, в конце весной число таких больных стремительно растет.
Не рассчитали силы
Ничего удивительного: в теплое время года существенно увеличивается нагрузка на спину. Открывается дачный сезон, и люди начинают вскапывать грядки, убирать на участке, что-то ремонтировать… Ослабевшие за зиму мышцы (в холода мы мало двигаемся, а значит, почти их не тренируем) не выдерживают. От перенапряжения в них возникает спазм, при этом пережимаются нервные волокна, находящиеся в толще мускулов, – отсюда и боль.
Она может быть связана и с остеохондрозом – повреждением межпозвонковых дисков. Они становятся менее упругими, их высота уменьшается. Из-за этого при подъеме тяжестей или неловком движении расстояние между позвонками может сильно сокращаться, что приводит к защемлению нервных корешков и возникновению боли.
Перед началом работы обязательно разомнитесь – сделайте несколько наклонов в стороны, круговых движений плечами, потянитесь.
Нужно что-то посадить или выдернуть сорняки? Делайте это стоя на четвереньках (не забудьте про наколенники). Так нагрузка на поясницу меньше, чем, когда вы наклоняетесь вперед.
Надо перенести что-то тяжелое? Присядьте на корточки с прямой спиной, возьмите ношу в руки и поднимайтесь, распрямляя ноги. Большая часть нагрузки придется на мышцы ног, а не на поясницу.
Что делать и как лечиться?
Как быть, если спину все-таки прихватило?
Прилягте. Это поможет расслабить мышцы спины и уменьшить их спазм.
Примите нестероидный противовоспалительный препарат (НПВП). Средства из этой группы эффективно устраняют боль. Однако помните: долго применять их нельзя, они негативно действуют на желудок.
Позаботьтесь о восстановлении нервных волокон. Даже когда спазм мышц снят, ткань нервов остается поврежденной. Для ее регенерации необходимы витамины группы В, поэтому при люмбаго часто назначают препараты на их основе. Такие средства ослабляют боль и позволяют сократить потребность в НПВП.
Если боль не ушла сама или постоянно возвращается, можно записаться на массаж Киев в Kravchenko Medical Centre, мастер массажа поможет избавиться от болей в спине и вернуться к нормальному ритму жизни.
источник
Боль в пояснице в англоязычных источниках называют болью в нижней части спины (low back pain). Боли часто способствует напряжение в поясничном отделе позвоночника, ограничение движения и анталгический сколиоз.
Острая боль в пояснице может длиться от нескольких дней до нескольких недель.
Боль в пояснице встречается почти у каждого человека хотя бы один раз в жизни.
Следует отметить, что боль может быть в любой части Вашей спины, но, однако же, боль в поясничном отделе позвоночника возникает наиболее часто. Это связано с тем, что на поясничные позвонки приходится максимальная нагрузка от веса Вашего тела.
Боль в пояснице стоит на втором месте по количеству обращений к врачу, сразу после вирусных инфекций.
Вы можете почувствовать боль в пояснице после поднятия тяжести, резкого движения, после нахождения в течение долгого времени в одной позе или же после травмы позвоночника.
Острая боль в поясничном отделе позвоночника чаще всего вызвана смещением межпозвонкового диска и травмой позвоночника.
- Остеохондроз поясничного отдела позвоночника
- Межпозвонковая грыжа и протрузия межпозвонкового диска
- Спондилоартроз
- Спондилез
- Спондилолистез
- Компрессионный перелом вследствие остеопороза, миеломной болезни, гемангиомы позвонка
- Опухоль в просвете позвоночного канала
Боль может быть разнообразной: острая, тупая, тянущая , жгучая, может сопровождаться покалыванием и мурашками, онемением.
Интенсивность боли в пояснице может значительно различаться — от слабой до нестерпимой боли, мешающей сделать даже небольшое движение. Боль может сочетаться с болью в бедре, болью в голени, болью в стопе.
Сначала Вам необходимо обратиться к врачу-неврологу. Врач задаст Вам вопросы о характере Вашей боли, ее частоте, повторяемости. Врач попытается определить причину боли и начнет лечение простыми методами (лед, умеренные болеутоляющие средства, физиотерапия и необходимые упражнения).
В большинстве случаев такие методы лечения приводят к уменьшению боли в спине.
Во время осмотра врач определит точное положение боли, ее иррадиацию, неврологические рефлексы.
Большинство людей с болью в поясничном отделе позвоночника выздоравливают в течение 4-6 недель.
Диагностика включает в себя магнитно-резонансную томографию (англ. MRI) поясничного отдела позвоночника, компьютерную томографию пояснично-крестцового отдела позвоночника, рентген позвоночника.
Поскольку наиболее частой причиной боли в пояснице является межпозвонковая грыжа пояснично-крестцового отдела позвоночника, то в первую очередь Вам необходимо сделать МРТ поясничного отдела позвоночника. Это исследование также поможет исключить большинство причин болевого синдрома, таких как опухоль в просвете позвоночного канала, туберкулез позвоночника, перелом позвоночника, миеломную болезнь, анатомически узкий позвоночный канал, спонлилолистез, различные виде искривления позвоночника, спондилез и спондилоартроз. Если Ваш невролог не назначил Вам МРТ, то сделайте ее сами. Мощность аппарата МРТ должна составлять 1 Тесла и более.
Не стоит начинать диагностику с рентгеновского снимка и компьютерной томографии, эти методы небезопасны. Их можно сделать в первую очередь только при подозрении на перелом позвоночника.
- Снизьте физическую активность в первые два дня после начала приступа. Это поможет уменьшить симптомы болезни и отек в зоне боли.
- Не сидите с наклоном вперед пока боль полностью не утихнет.
- Принимайте обезболивающие средства только в случае непереносимой боли. Лучше сделать внутримышечную инъекцию, чем выпить обезболивающий препарат. Это защитит стенку Вашего желудка от прямого контакта с противовоспалительным средством. Старайтесь избегать излишнего приема медикаментозных средств. Не применяйте для лечения гормональные средства, если боль в пояснице не связана с аутоиммунным заболеванием.
- Спите в позе эмбриона, положите подушку между ногами. Если Вы обычно спите на спине, то положите подушку под колени
- Общим заблуждением является представление о том, что Вы должны ограничить физическую активность на долгое время. Постельный режим не рекомендуется. Если у Вас нет повышения температуры, потери веса, непроизвольного мочеиспускания и дефекации, то Вы должны оставаться активным столько, сколько можете выдержать. Вы можете уменьшить свою активность только в первые два дня после возникновения боли. Начните делать легкие аэробные упражнения. Ходьба на тренажере, плавание помогут улучшить кровоток к мышцам Вашей спины. Посоветуйтесь с врачом для подбора упражнений, чтобы не вызвать усиления болевого синдрома.
Большинство людей чувствуют себя значительно лучше уже после первой недели лечения.
Через 4-6 недель у значительной части больных боль исчезает полностью.
- Боль в пояснице сочетается с болью в голени и болью в стопе
- Боль не позволяет Вам себя самостоятельно обслуживать
- Боль сочетается с недержанием мочи и кала
- Сочетание боли в нижней части спины с онемением в ягодице, бедре, ноге, стопе, паховой области
- Если у Вас уже была боль в спине раньше
- Если боль длится более 3 дней
- Если Вы принимаете гормоны
- Если боль в пояснице возникла после травмы
- Ранее был поставлен диагноз онкологического заболевания
- Если Вы похудели в последнее время по невыясненным причинам
Текст добавлен в Яндекс Вебмастер 25.01.2012, 15:38
Права защищены.
- Лечение позвоночника, телефон в Москве: +7(495)777-90-03 (многоканальный), +7(495)225-38-03
- метро Нагатинская, улица Нагатинская, дом 1, корпус 21: +7(495)764-35-12, +7(499)611-62-90,
метро Академика Янгеля, улица Академика Янгеля, дом 3: +7(495)766-51-76.
При копировании материалов с нашего сайта и их размещении на других сайтах мы требуем чтобы каждый материал сопровождался активной гиперссылкой на наш сайт:
- 1) Гиперссылка может вести на домен www.spinabezboli.ru или на ту страницу, с которой Вы скопировали наши материалы (на Ваше усмотрение);
- 2) На каждой странице Вашего сайта, где размещены наши материалы, должна стоять активная гиперссылка на наш сайт www.spinabezboli.ru;
- 3) Гиперссылки не должны быть запрещены к индексации поисковыми системами (с помощью «noindex», «nofollow» или любыми другими способами);
- 4) Если Вы скопировали более 5 материалов (т.е. на Вашем сайте более 5 страниц с нашими материалами, Вам нужно поставить гиперссылки на все авторские статьи). Кроме этого, Вы должны также поставить ссылку на наш сайт www.spinabezboli.ru, на главной странице своего сайта.
Справки по телефону в Москве: +7(495)745-18-03.
источник
Существует некоторая закономерность, что в ожидании открытия дачного сезона, весной, у многих начинает болеть спина. Причин подобных проблем и их зависимости от времени года несколько. Во-первых, обманчивое тепло заставляет повесить всю теплую одежду в шкаф и забыть о надоевших шубах и пуховиках. А погода в апреле то радует солнцем, то огорчает внезапными порывами ветра, прогнозировать которые сложно, в результате мышцы спины переохлаждаются. Переохлаждение ведет к возникновению спазмов и болевого синдрома. Но не только температура виновата в том, что весной невозможно согнуть спину.
Уровень стресса, а, следовательно, и тревожности, в межсезонье повышается. Это происходит из-за быстрой утомляемости и нервного истощения, характерных особенностей постзимнего времени. Когда человек находится в стрессе, у него напрягаются мышцы. Но из-за сколиоза, остеохондроза, неправильной посадки на рабочем месте и малоподвижном образе жизни, они напрягаются несимметрично и начинают болеть.
Что же делать, чтобы весной избежать «лома в спине»? Во-первых, одеваться по сезону в несколько слоев одежды. Лучше вовремя снять с себя теплую кофту, чем потом страдать от радикулита. Во –вторых, научиться правильно садиться и вставать. Нельзя падать в кресло или на диван. Межпозвонковые диски очень чувствительны к внезапным резким движениям. Постарайтесь в тот момент, когда садитесь или встаете, непременно опираться руками о подлокотник или бедра, чтобы не нагружать межпозвонковые диски. И не сидите подолгу в одной и той же позе.
Если по роду своих занятий вы целый день проводите на ногах, на позвоночник ежедневно приходятся большие нагрузки. Поэтому к вечеру спина сильно устает и болит. Помогите позвоночнику расслабиться в течение дня. Время от времени опирайтесь на что-нибудь ногой или рукой. Особенно полезно для спины поставить одну ногу выше другой (например, на ступеньку). Старайтесь облокотиться о мебель или перила, станет намного легче.
Если у вас есть земельный участок, который вы обрабатываете сами, позаботьтесь о том, чтобы у инструментов были длинные ручки. Это позволит держать спину прямо, и нагрузка распределится равномерно.
Встаньте на левую ногу, а правую — слегка приподнимите над полом, согнув в колене. Руки держите свободно опущенными вдоль туловища или за спиной. Легким прыжком поменяйте опорную ногу. Повторите это упражнение 10 — 15 раз.
Встаньте на правую ногу, слегка согнув ее в колене. Левой ногой свободно покачивайте, как бы описывая ею круги. Затем выполните то же упражнение, сменив положение ног, и повторите.
Лягте на спину перед креслом или диваном. Руки закиньте за голову и обопритесь тыльными сторонами ладоней о диван, ноги согните в коленях. Расслабьтесь.
Теперь с усилием поднимите туловище и некоторое время оставайтесь в этом положении. Снова расслабьтесь. Повторите упражнение три раза. Сделайте небольшую паузу и вновь повторите.
Сядьте на стул, поднимите обе руки вверх, согните в локтях и разверните ладонями вперед.
Сведите руки на уровне плеч перед собой так, чтобы ладони и локти соприкоснулись. При выполнении этого упражнения вы должны почувствовать напряжение в мышцах, которое поможет прогнать боль.
Станьте на четвереньки, держите спину прямо, слегка согните руки в локтях. Отрывайте поочередно кисти рук от пола. Делайте упражнение в быстром темпе.
Исходное положение то же. Приподнимайте одновременно левую руку и правое колено, затем правую руку и левое колено. Повторите упражнение 20 раз.
источник
Эпизодические или постоянные боли в пояснице часто сигнализируют о постепенном развитии воспалительной или дегенеративно-дистрофической патологии. Чем раньше она будет диагностирована, тем значительно лучше прогноз на полное выздоровление. Болезненные ощущения в пояснично-крестцовом отделе позвоночника провоцируют остеохондроз, грыжи, протрузии, инфекции, патологии внутренних органов.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
При жалобах пациента на боль в пояснице врач, в первую очередь, подозревает развитие патологии опорно-двигательного аппарата. И только после ее исключения проводится тщательная диагностика для оценки состояния внутренних органов. Дело в том, что поясничные позвонки и межпозвонковые диски иннервируются общими с ними нервными стволами. Поэтому боль, возникающая, например, в области желудочно-кишечного тракта, ощущается именно в нижней части спины.
Это относительно естественные причины болезненности поясницы. Во время тяжелой физической работы или интенсивных спортивных тренировок мышцы подвергаются повышенным нагрузкам. В них скапливается молочная кислота, раздражающая волокна скелетной мускулатуры. Поэтому, помимо болей, чувствуется довольно сильное жжение. Все дискомфортные ощущения исчезают после непродолжительного отдыха в результате выведения молочной кислоты из мышечных тканей.
Если боль в пояснице появляется после каждой нагрузки, а ее выраженность не снижается в течение 1-2 часов, то следует обратиться к врачу. Чрезмерная физическая активность, подъем тяжестей часто становятся причиной микротравмирования дисков и позвонков, развития дегенеративно-дистрофических патологий.
Поясничный остеохондроз 1, 2, 3 степени тяжести — основная причина болезненности поясницы. На начальной стадии возникают слабые дискомфортные ощущения, указывающие на незначительное разрушение межпозвонковых дисков. Если человек на этом этапе обращается к неврологу, то удается полностью купировать патологию и даже частично восстановить поврежденные ткани. Острые, сильные боли, усиливающиеся при наклонах или поворотах корпуса, свидетельствуют о серьезном поражении позвоночных структур.
При остеохондрозе 2 или 3 рентгенографической стадии нередко формируются грыжи или протрузии. Они провоцируют не только пронизывающие боли, но и тяжелые осложнения — корешковый синдром, дискогенную миелопатию.
От дискомфорта в пояснице страдают женщины с аднекситом — воспалительным процессом с одновременным вовлечением яичников и маточных труб (придатков матки). Помимо болей, появляются выделения из влагалища, возникают трудности с наступлением беременности, нарушается менструальная функция.
Подобными симптомами сопровождается течение воспалительного процесса в маточных трубах, формирование кист в яичниках, образование полипов в полости матки.
Так как почки расположены в непосредственной близости от поясницы, то снижение их функциональной активности может клинически проявляться иррадиирущими болями в нижней части спины. На поражение этих бобовидных парных органов указывают расстройства мочеиспускания, обнаружение в моче примесей гноя или крови, ухудшение общего состояния здоровья. Болезненность поясницы часто наблюдается при цистите, в том числе геморрагическом, гломерулонефрите, пиелонефрите, хронической и острой почечной недостаточности.
Это одна из естественных причин дискомфортных ощущений в пояснице. Во время беременности при вынашивании ребенка увеличиваются размер матки и вес плода, что приводит к сдавлению нервных окончаний, расположенных ниже. На поздних сроках беременности в организме женщины начинает вырабатываться особый гормон — релаксин. Под его воздействием расслабляются связки, сухожилия для облегчения прохождения ребенка по родовым путям. Это может значительно усиливать выраженность болезненности.
Распространенная гинекологическая патология, при которой клетки внутреннего слоя стенок матки разрастаются за его пределами. Эндометриоидная ткань чувствительна к вырабатываемым в организме гормонам, поэтому эндометриоз клинически проявляется ежемесячными кровотечениями. Это приводит к развитию воспалительного процесса, один из симптомов которого — боль, иррадиирущая в пояснично-крестцовый отдел позвоночника.
Умеренно выраженные тянущие боли внизу живота возникают у 50% женщин перед началом ежемесячных кровотечений или во время них. Они вполне физиологичны, исчезают сразу по окончании месячных. Дискомфортные ощущения могут распространяться на поясницу и область крестца. Об их патологическом происхождении свидетельствуют сопутствующие симптомы. Это диспепсические расстройства, диарея или запор, частые головные боли, головокружения. В таких случаях у женщин может быть выявлена альгоменорея, или расстройство менструальной функции.
Позвоночник женщин с большой грудью испытывает повышенные нагрузки. А при их неправильном распределении велика вероятность развития деструктивно-дегенеративного процесса. Женщины с большим размером груди также нередко сутулятся, что еще более ухудшает состояние позвоночника.
Боль в пояснице, возникающая в конце рабочего дня, — обычное явление для женщин, которые носят узкую обувь на высоких каблуках. Происходит сдавление крупных и мелких сосудов, расстройство кровообращения в ногах и области таза. Результатом становится нарушение трофики поясничных межпозвонковых дисков, их разрушение. Ситуацию усугубляют повышенные нагрузки на позвоночный столб, а также их неправильное распределение.
Во время естественной менопаузы в организме снижается продукция эстрогенов, регулирующих восстановительные процессы в опорно-двигательном аппарате. Костные ткани теряют способность полноценно усваивать необходимые для их регенерации микроэлементы. Они становятся хрупкими, что предрасполагает к спонтанным переломам. Боль в пояснице при климаксе может быть первым симптомом костной резорбции, развития остеопороза.
Избыточная масса тела — один из факторов, провоцирующих пояснично-крестцовый остеохондроз. Лишний вес становится причиной повышенных нагрузок на межпозвонковые диски, их микротравмирования и дальнейшего разрушения. Люди с избыточной массой тела часто питаются неправильно. В их рационе преобладают высококалорийные продукты, не хватает свежих фруктов и овощей с большим содержанием микроэлементов, витаминов. Сочетание повышенных нагрузок и дефицита полезных веществ предопределяет развитие поясничного остеохондроза.
Изменение генетического аппарата клеток расстраивает регуляцию их роста, деления. Это приводит к патологическому разрастанию тканей, формированию доброкачественных или злокачественных опухолей. Боль в пояснице может возникать не только из-за сдавления новообразованием чувствительных нервных окончаний, позвоночного столба, мягких тканей, кровеносных сосудов. Опухоль «поглощает» много кальция, поэтому в костных структурах возникает дефицит этого микроэлемента, провоцирующий их истончение.
Скелетная мускулатура пояснично-крестцового отдела нередко воспаляется под воздействием низких температур. Развивается миозит — патология, клинически проявляющаяся локальной болью в пораженной мышце. Ее выраженность существенно повышается при движениях и пальпации. В ответ на воспаление повышается мышечный тонус, провоцирующий тугоподвижность поясничного отдела позвоночника.
Первичный диагноз может быть выставлен пациенту на основании подробного описания возникающих симптомов. Для каждой патологии характерен определенный болевой синдром, в том числе его интенсивность, частота, состояния, предшествующие появлению.
Такими болями клинически проявляется поясничный остеохондроз 2-3 степени тяжести. На этом этапе межпозвонковые диски подверглись значительной деструкции, утратили свои амортизационные свойства. Они не смягчают нагрузки во время движения, поэтому в результате нестабильности позвоночных структур сдавливаются мягкие ткани. Возникают сильные боли даже в состоянии покоя. Они усиливаются при поворотах и наклонах, громком смехе, кашле, чихании, сопровождаются ощущением «ползающих мурашек», мышечной слабостью.
Острая боль возникает при ущемлении остеофитом или сместившимся диском спинномозговых корешков. Так проявляется приступ люмбаго, характерный для ревматических патологий, пояснично-крестцового остеохондроза, радикулопатий. Боль настолько острая, пронизывающая, жгучая, что человек не может сделать шаг, чтобы добраться до постели. Он часто не способен разогнуться из-за страха спровоцировать болезненные ощущения.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Тупые, ноющие, давящие боли в пояснице — симптом патологий внутренних органов, в том числе мочеполовой и репродуктивной систем. Подобные дискомфортные ощущения могут свидетельствовать о развивающемся остеохондрозе, спондилоартрозе, спондилоартрите. Они не локализованы, а распространяются на бедра, ягодицы и даже лодыжки. Чаще всего ноющие боли свидетельствуют о протекающем в позвоночнике деструктивном, а во внутренних органах — воспалительном процессе.
Постоянные боли в поясничной области свидетельствуют о хронизации патологии. Они острые, сильные в период рецидивов, иррадиирущие в расположенные рядом части тела. На этапе ремиссии возникают слабые дискомфортные ощущения после переохлаждения, физических нагрузок, обострения других патологи, ОРВИ. Болезненность усиливается при наклонах, поворотах корпуса, подъеме по лестнице, продолжительной ходьбы.
Диагноз выставляется на основании жалоб пациента, его внешнего осмотра, данных анамнеза, результатов инструментальных и биохимических исследований. Наиболее информативна в обнаружении патологий опорно-двигательного аппарата рентгенография. На полученных изображениях хорошо визуализируются деформированные тела позвонков и уменьшение расстояния между ними, сформировавшиеся костные наросты (остеофиты).
При подозрении на грыжевое выпячивание, протрузию, заболевания внутренних органов проводится МРТ, КТ, УЗИ. Эти исследования позволяют обнаружить локализацию патологии, оценить степень воспалительного процесса.
Обязательно назначается проведение общеклинических анализов крови и мочи. При подозрении на системное заболевание (подагра, ревматоидный артрит) показаны биохимические, серологические исследования.
Нередко болезненности поясницы предшествуют травмы — подвывихи позвонков, сильные ушибы, повреждения спинного мозга. В таких случаях целесообразно сразу обратиться к травматологу.
Не станет ошибкой запись на прием к терапевту. Этот врач широкого профиля обладает должными навыками диагностирования заболеваний позвоночника, внутренних органов. После изучения данных исследований он направит пациента к врачу узкой специализации — ревматологу, неврологу, ортопеду для проведения дальнейшей терапии.
При появлении сильной острой боли нужно прилечь на твердую поверхность, приняв такое положение тела, в котором дискомфортные ощущения ослабевают. Можно немного согнуть колени, положив под них подушку или свернутое одеяло. Быстро устранить боль позволит прием любого нестероидного противовоспалительного препарата, например, Кеторола, Найза, Ибупрофена, Диклофенака.
Купировать боль в поясничной области позволит применение препаратов с анальгетическим действием. Но она вскоре появится вновь, если не будет проведена грамотная терапия основной патологии. Многие заболевания внутренних органов хорошо поддаются лечению, в том числе онкологические. А вот полностью восстановить разрушенные межпозвонковые диски и деформированные позвонки при остеохондрозе невозможно. Лечение направлено на достижение устойчивой ремиссии, на этапе которой не возникают боли в пояснице.
Препаратами первого выбора всегда становятся нестероидные противовоспалительные средства (НПВС) в таблетках, капсулах — Кеторол, Найз, Ибупрофен, Целекоксиб, Кетопрофен.
В онкологии используются наркотические анальгетики, например, Трамадол. Если боль вызвана спазмами скелетной мускулатуры, то пациентам назначаются миорелаксанты. Это Мидокалм, Сирдалуд, Баклосан. Снять повышенный тонус гладкой мускулатуры позволяет прием Но-шпы, Дротаверина. В терапии патологий внутренних органов также используются анальгетики Спазмалгон, Баралгин, Максиган.
Средства для наружного применения используются для устранения дискомфортных ощущений в пояснице слабой и средней выраженности. Мази также включают в терапевтические схемы для снижения доз системных препаратов (инъекций, таблеток), уменьшения фармакологической нагрузки на организм.
| Наружные препараты для устранения болей в пояснице | Наименования лекарственных средств | Терапевтическое действие |
| НПВС | Фастум, Вольтарен, Артрозилен, Найз, Кеторол | Противовоспалительное, анальгетическое, противоотечное |
| Согревающие мази, гели | Капсикам, Финалгон, Випросал, Наятокс, Эфкамон | Обезболивающее, местнораздражающее, отвлекающее |
| Хондропротекторы при остеохондрозе | Терафлекс, Хондроксид, Хондроитин-Акос | Стимулирующее регенерацию дисков, анальгетическое, противовоспалительное |
При выборе обезболивающих средств врач учитывает вид патологии, стадию ее течения, интенсивность дискомфортных ощущений. Для устранения острых болей нередко используются медикаментозные блокады с глюкокортикостероидами (Триамцинолон, Дипроспан, Метилпреднизолон) и анестетиками (Лидокаин, Тримекаин). Гормональные препараты довольно токсичны для внутренних органов, поэтому используются не чаще раза в 1-3 месяца.
Купировать сильные боли помогает внутримышечное введение инъекционных растворов НПВС (Ортофен, Мовалис, Ксефокам, Мелоксикам, Диклофенак). Если течение патологии осложнено мышечными спазмами, то применяется Мидокалм, в состав которого входит анестетик Лидокаин.
При диагностировании уже возникших патологий или с целью их профилактики врачи рекомендуют пациентам ежедневные занятия лечебной физкультурой.
Регулярные тренировки способствуют:
- улучшению кровообращения в пояснице;
- укреплению мышечного каркаса спины;
- снижению выраженности болезненных ощущений.
Комплекс упражнений составляет лечащий врач с учетом вида патологии, количества развившихся осложнений, физической подготовки пациента.
Для улучшения кровоснабжения тканей питательными веществами, нормализации тонуса скелетной и гладкой мускулатуры, укрепления мышц пациентам рекомендован массаж:
Оздоравливающие процедуры проводятся не только с лечебными целями, но и для профилактики обострений хронических заболеваний.
Тепловое воздействие на поясницу помогает избавиться от болезненности, но только после купирования острого воспалительного процесса. Используются грелки, мази с местнораздражающим действием, ванны.
Криотерапия — лечение холодом, активирующее адаптационные системы. Это физиотерапевтическая процедура, действие которой основано на ответных реакциях организма на переохлаждении наружного слоя кожи.
Не допустить появления болей в пояснице можно исключением из привычного образа жизни провоцирующих их факторов. Следует отказаться от обуви на высоких каблуках, ограничить в рационе слишком калорийные продукты. Отличной профилактикой любых патологий становятся ежедневные занятия физкультурой, плавание, йога.
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
источник