Это либо симптомы воспалительного процесса, либо симптомы инфекционного заболевания. И в том, и в другом случае сама по себе боль является лишь симптомом, как и озноб. Поэтому, чтобы избавиться от этих проявлений, требуется вылечить вызывающее их заболевание.
Когда при боли в животе озноб сопровождается поносом, рвотой, сильной тошнотой и температурой – скорее всего, это указывает на сильное пищевое отравление или же кишечную инфекцию ( в особо тяжёлых случаях возможны сразу оба заболевания). Развивается и то, и другое быстро, первые симптомы появляются через 3-5 часов после приёма заражённой или токсичной пищи.
При сочетании тупой боли в животе, ноющей — в пояснице и озноба возникает подозрение на воспаление почек. Оно также сопровождается сильной слабостью и изменением цвета мочи. Возникает в течение нескольких суток после переохлаждения или через 1-2 недели после ангины. В случае возникновения данных симптомов следует незамедлительно обратиться к врачу.
Сильные и пронзительные боли в сочетании с другими симптомами (от температуры до кровавого поноса), вероятно, сигнализируют о прободении язвы. Также у женщин они могут сигнализировать об апоплексии яичника или внематочной беременности. В любом случае необходимо вызвать скорую незамедлительно – поскольку при этих заболеваниях для спасения жизни необходимо срочное врачебное вмешательство. Попытки же «потянуть время» в надежде на то, что «само рассосётся», с большой вероятностью приведут к летальному исходу.
Если боли в животе сочетаются с ознобом, температурой и отсутствием стула – это указывает на острую непроходимость кишечника. Она особенно вероятна, если вышеуказанные симптомы сопровождаются сильным вздутием живота, а боль нарастает постепенно и неуклонно – но ощущается как пульсирующая. При данной комбинации симптомов тоже необходимо неотложное медицинское вмешательство.
Если сильная режущая боль в правом боку сопровождается ознобом, температурой и рвотой – это может указывать как на аппендицит, так и на камни в желчном пузыре. Камни вероятнее, если боль распространяется от живота вверх, а аппендицит – если начинается в районе пупка и смещается вправо. Оба этих заболевания весьма опасны, так что следует обратиться к врачу как можно скорее.
Именно для острой формы болезни характерны резкая боль в животе, повышение температуры и озноб. Также симптомами панкреатита есть частая рвота, тошнота и нарушение стула.
Чаще всего острый панкреатит является следствием аллергической реакции, что вызывает отек поджелудочной железы. Причины аллергической реакции могут быть самые разные и не предсказуемые, например, на пищевые продукты, или на антибактериальные средства (порошки, моющие), или на медикаменты.
Основные синдромы панкреатита:
Важно! Врачи в шоке: Эффективное и доступное средство от боли в суставах существует. Читать далее.
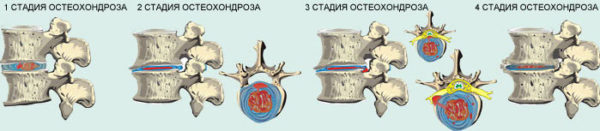
Для людей, больных остеохондрозом, счастье заключается в свободном движении собственного тела. Каждый из них знаком с такими симптомами, как озноб при остеохондрозе, ощущение скованности в позвоночном столбе. Применение лечебных препаратов дает временное облегчение: слабость при остеохондрозе — постоянный спутник человека. Как повлиять на недуг, являющийся первопричиной возникновения сосудистой и неврологической симптоматики в виде отеков, бессонницы, дрожи, жжения по ходу нервных стволов?
Здоровье организма зависит от функционального состояния позвоночного столба. Один из ведущих недугов — остеохондроз, вызывающий разрушение хрящевой ткани, позвонков и дисков. Страдания больного человека сопровождаются такими признаками, как:
- бессонница;
- слабость;
- судорожные подергивания в мышцах ног;
- ощущение покалывания;
- жжение по ходу нервных стволов.
Больной с трудом разгибает спину после долгого пребывания в неудобной позе. Недуг сопровождается колебаниями давления, онемением рук или ног, болью в области сердечной зоны. При остеохондрозе изменения в тканях появляются у людей старшего возраста, но не исключено формирование заболевания у молодых людей и детей.
В основе возникновения проблем со здоровьем при остеохондрозе лежит патология, формирующаяся в тканях межпозвоночных дисков, которые изменяются в размерах, частично деформируются, расслаиваются. В шейном отделе позвоночного столба недуг напоминает о себе отеками, головной болью. Появляется лихорадка, потемнение в глазах, головокружение, боли в области ключицы, озноб.
Возникает поражение поясничного отдела позвоночника, напоминающее о себе больному жжением по ходу воспаленного нерва, неприятными ощущениями в крестцовой зоне, онемением пальцев стопы.
Совет ортопеда Дикуля: от болей в спине и суставах избавит простой крем. Читать далее
Бессонница овладевает больными, у которых наметилось осложнение болезни — межпозвоночная грыжа. К прострелам в пояснице добавляются боли в нижних конечностях, судороги в икроножных мышцах, искривление позвоночника. Остеохондроз возникает у людей, которые мало двигаются или принимают нефизиологическое положение тела. Происходит расстройство кровоснабжения и питания дисков, хрящевой ткани, позвонков. Фиброзные кольца покрываются трещинами, а пациенты испытывают:
- недомогание;
- дрожь;
- дискомфорт в области позвоночника;
- болевые ощущения.
Стоит ли бояться возникших судорог в икроножных мышцах у больного остеохондрозом? Судороги настолько неприятны, что чрезвычайно беспокоят больного. Подобные явления возникают во время глубокого сна. Судорогами при остеохондрозе может быть охвачена левая или правая нижняя конечность. Локализация зависит от места, где появилось воспаление нерва и возникло нарушение сосудистой проводимости.
Если судороги имеют ограниченный характер, необходимо проанализировать причину их появления. После периодических подергиваний мышц быстро наступает болевой синдром. Подобное состояние требует принятия неотложных мер с последующим серьезным лечением. Чем раньше будет начата терапия, тем вероятнее успех всего проводимого лечения. При постоянно возникающих судорогах наблюдение у врача должно быть регулярным.
При появлении судорог больному необходимо сделать осознанный выбор в пользу здорового образа жизни и отказаться от вредных привычек:
- употребления алкоголя;
- курения;
- излишеств в питании.
Страдающие болезнями позвоночника люди вынуждены не спать длительное время и просыпаться 3-4 раза за ночь, разминая в период бодрствования мышцы спины или шей. Бессонница способствует появлению повышенной нервной возбудимости, панических атак, тоскливого настроения.
К чему может привести бессонница, если она продолжается длительное время?
У больных возникают боли в сердечной области, мигрень и спазмы периферических сосудов. После бессонной ночи учащаются жжение и прострелы в области поясницы. Больные предъявляют жалобы на озноб, зябкость, похолодание в нижних конечностях, головокружение.
Причинами нарушений сна у больных остеохондрозом являются такие факторы, как:
- гиподинамия;
- избыточный вес;
- плоскостопие;
- нарушение осанки.
Как противостоять появлению бессонницы: остеохондрозом можно управлять, если взять в союзники квалифицированного специалиста. Разумная физическая нагрузка предотвратит быстрое развитие недуга.
В процессе лечения важно знать человеку, страдающему бессонницей: остеохондрозом болен каждый второй житель планеты, но многие люди справились с расстройством сна благодаря систематическим занятиям физическими упражнениями, рекомендованными врачом.
У людей, страдающих нарушениями в позвоночном столбе, по-разному формируется задержка жидкости в организме. Возникновение отеков при остеохондрозе зависит не только от стадии заболевания, но и от группы крови больного. Часто отеки появляются на лице при шейном остеохондрозе, в области поясницы, на ногах — при пояснично-крестцовом поражении.
Наиболее склонны к образованию отеков больные с I группой крови. Появлению излишнего количества жидкости в тканях способствуют такие факторы, как малоподвижный образ жизни, неправильное питание с преобладанием в рационе соленой, жаренной, острой пищи.
Для отечных ног врачи назначают комплекс лечебной физкультуры. Важно следить за состоянием нервной системы, не допускать сильных потрясений. При стрессах у больных остеохондрозом шейного или грудного отдела позвоночника появляется резкий спазм сосудов, слабость, озноб и чувство жара в области лица, шей, формируются отеки на лице, под нижним веком. Возникает повышение температуры до субфебрильных цифр: 37,2-37,4 °C. Изнуряющая слабость сочетается у больных с приступами озноба, появлением головокружения, расстройствами настроения и поведения.
Большинство проявлений остеохондроза позвоночника успешно лечится современными медикаментозными средствами, подобрать которые и правильно дозировать поможет больному лечащий врач. Все этапы терапии проходят под его руководством и продолжаются длительное время.
- Боли в суставах ограничивают Ваши движения и полноценную жизнь
- Вас беспокоит дискомфорт, хруст и систематические боли
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее
Озноб, высокая температура, боль в пояснице, усиливается при движении, пот и другие симптомы острого паранефрита Болит шея слева — Медицинская консультация online — боли в шее слева | Что делать, если болит шея слева? | Лечение боли. Те же прострелы, оч.болит шея слева,затылок, плечо, полуонемевшая ладонь, РЕЗКАЯ СЛАБОСТЬ, ОЗНОБ, БОЛИ В ПОЯСНИЦЕ — СДАЛА АНАЛИЗЫ МОЧИ. Задать новый вопрос в консультации Андрология и урология/Уролог»
Боли в пояснице и спине Тема: Температура 37. 8, тошнота, рвота, кашель, озноб, боль в пояснице. Температура 37. 8, тошнота, рвота, кашель, озноб, боль в пояснице. как расширить тазобедренный сустав? нет ничего невозможного! Дополнен 3 года назад а какая именно гимнастика? Дополнен 3 года назад Никак. Конституцию тела заложенную природой не изменить __ это из-за болезни! расширить возможно, не надо мне тут умничать) разрабатывать, гимнастика а разве это возможно? Никак. Конституцию тела заложенную природой не изменить Сустав? Сделать его больше? Зачем? Современная медицина не может воздействовать на кости избирательно, тем более на такое сложное образование, как сустав! никак
мрт коленный сустав Боль в нижних конечностях. Наиболеечасто причины боли в стопе связаны с подошвенной поверхностью мрт коленный сустав областьюплюсны. Естественно, при болях в спине или болях в пояснице необходимо обратиться за консультацией к врачу неврологу, это Приступы или Приливы жара, озноба.
Боли в пояснице, озноб, повышение температуры, изменения в моче и Боль в пояснице, озноб. Боли в спине далеко не всегда вызваны остеохондрозом. При некоторых видов вирусных заболеваний, кроме традиционного першения в
Боль В Пояснице — Врач ортопед — Медицинский форум, лечение 27 дек Боль В Пояснице — отправлено в Врач ортопед: Возникла боль в пояснице при движениях справа, отдает в ногу. КТ заключение: Боли в пояснице, озноб, повышение температуры, изменения в моче и другие симптомы острого пиелонефрита
Боли в животе озноб — на что указывают? Тупые ноющие боли в животе + ноющие боли в пояснице + температура и озноб. Такие симптомы могут наблюдаться при воспалении почек — пиелонефрите или
работа с коленным суставом | МОСКОВСКАЯ ШКОЛА ЙОГИ Суставы, дикие боли, куча специалистов, рекомендация врачей с горстями таблеток: А делайте массаж коленного сустава очень мягкими круговыми Когда при боли в животе озноб сопровождается поносом, рвотой, сильной При сочетании тупой боли в животе, ноющей — в пояснице и озноба возникает
Неотложная помощь при остром пиелонефрите и гематурии Результаты поиска озноб боль в пояснице : ПИЕЛИТ — воспаление почечной лоханки. Острое воспаление слизистой оболочки верхних мочевых путей — лоханки и
Юля Шульгова | Анна Задикян | Елизавета Неботова — Поиск Людей Иван Ничипорук Максим Воробель Мы Крутые E-i-o-e-i-o-o-o Ortoped Nik! Янив, Павел Резвых — Марк Соболевский Александор Александрович Очень Жанабаев Фейк Четвертый ок Kol Ya — Катюха Коксова да Томас Вавилов. начинается с постепенно нарастающей или острой боли в пояснице со стороны поражения с последующим ознобом и повышением температуры тела.
При использовании и перепечатке материала активная ссылка на женский онлайн журнал обязательна
источник
Такие симптомы, как боли в поясничном отделе, и появление высокой температуры характерны для многих заболеваний. Высокая нагрузка на спину, переохлаждение, травмы, простуда, всё это может быть источником проблемы. Рассмотрим подробнее наиболее часто встречающиеся причины.
В поясничный отдел позвоночника могут отдавать боли по многим причинам. Если боль возникла неожиданно и неизвестен источник проблемы, то следует в обязательном порядке обратиться для начала за помощью к терапевту.
Провоцировать боль в области поясницы и температуру в пределах 38 градусов могут следующие заболевания:
- грипп, пневмония, плеврит и иные вирусы;
- патологические процессы в почках;
- мочеполовые инфекционные воспаления;
- гинекологические проблемы у женщин;
- осложнения остеохондроза;
- опухоли и патологии желудочно-кишечного тракта;
- травмы в отделах позвоночника;
- туберкулез позвоночника и остеомиелит.

В результате поднятия тяжестей, резких движений слабые мышцы подвергаются растяжению. Непосредственно в момент растяжения возникает боль в поврежденном участке («тупая», «ноющая» или «резкая»).
В данном случае помогут инъекционные методы или средства для наружного применения, обладающие болеутоляющим действием, а пострадавшему требуется покой до восстановления мышечных волокон.
Воспалительным процессам в позвоночнике способствуют патогенные бактерии, которые воздействуют на нервы, вызывая болевые ощущения у пациента. Опасным может стать любое вирусное заражение организма, даже после плохо стерилизованных хирургических предметов.
Иной причиной образования воспаления в позвоночном столбе может стать асептическое (неинфекционное) воспаление. В результате происходит зажим тканей, что влечет стирание позвонков, и межпозвоночные диски их не удерживают. Это называется дегенеративно-дистрофическим воспалением.
Болезнь Бехтерева – генетическое аутоиммунное заболевание, характеризующееся тем, что в результате перенесенной инфекции, хрящевые ткани межпозвоночных дисков
организм принимает за зараженные и «отправляет» лейкоциты бороться с собственными клетками.
Болезнь также сопровождается возникновением воспаления, разрушением тканей позвоночника и ткани окостеневают (потому что вместо хрящевой вырастает костная ткань).
Повышение температуры и боли в спине в области поясницы могут быть сигналом заболеваний кишечника или желудка.
Болезни, которые провоцируют боли в спине:
- Язва желудка. Возникает при постоянных стрессах, неправильном питании (кофе, алкоголь, острая пища в больших количествах). Неприятные ощущения внутри живота возникают в течении 3 часов после еды и по ночам.
- Острый холецистит. Воспалительный процесс в желчном пузыре дает о себе знать в виде резких болей в области ребер с правой стороны. Боль может длиться несколько часов и даже несколько дней, сопутствуют тошнота, повышенная температура тела.
- Острый панкреатит. Воспаление поджелудочной железы развивается при регулярном переедании и неправильном питании. Болезнь также провоцируют: желчнокаменная болезнь, хронический холецистит, сосудистые поражения, язвы, инфекции, травмы, отравления.
Проявляется в виде опоясывающей боли, которая длится продолжительное время, присутствует тошнота, рвота, вздутие живота, запоры. Самолечение может нанести только вред, поэтому при первых же признаках нужно обращаться к врачу. - Аппендицит. Воспаление аппендикса характеризуется резкими, но терпимыми, длительными болями в подвздошной области с правой стороны, может быть рвота (без рецидивов), запоры или диарея. Болезненность может возникать в поясничном отделе, в бедрах и ощущаться в наружных половых органах.
При ОРВИ организм человека подвержен сильной интоксикации, и вирус может проникнуть в любые органы. Вирусные бактерии могут вызывать воспаления в мышцах, а также провоцируют обострение хронических заболеваний.
Обычно это происходит, если человека сильно продуло. В результате переохлаждения мышцы напрягаются и уплотняются, а при давлении на них возникают болевые ощущения.
Грипп является наиболее распространенным заболеванием, которое дает осложнения.
Симптомы гриппа:
- температура тела выше 37 градусов;
- «ноющие» боли в поясничном отделе;
- насморк, кашель, боль в горле;
- беспокоят головные боли.
Пиелонефрит – это воспалительное заболевание паренхимы почек и ее чашечно-лоханочной системы. При пиелонефрите болевые ощущения зачастую наблюдаются в зоне 4 и 5 поясничных позвонков.
Острая форма характеризуется следующими признаками:
- Высокая температура (вплоть до лихорадочного состояния) и тянущая ноющая боль в области поясницы.
- Головная боль.
- Озноб.
- Потливость.
- Болезненное мочеиспускание.
При развитии осложнений появляются гнойные и кровянистые выделения в урине.
В связи с некоторыми различиями в строении мочеполовых систем у мужчин и женщин, заболевания протекают по-разному.
Такие заболевания, как уретрит и простатит наблюдаются чаще у мужской половины, а у женщин часто встречаются цистит, пиелонефрит и гломерулонефрит.
При таком заболевании, как цистит, появляются следующие признаки: у женщин возникают боли в пояснице и температура от 37 градусов; болезненное мочеиспускание (рези), кровяные выделения в моче, болит живот.
Простатит, распространенное заболевание у мужчин, возникающее по многим причинам. Не обращать на него внимание нельзя, так как последствия могут быть необратимыми.
Симптомы простатита:
- Сильные боли в паховой области и промежности, болит поясница.
- Присутствует температура около 38 градусов, которая не спадает длительное время.
- Болезненное мочеиспускание.
- Запоры.
Высокая температура тела и боль в пояснице у мужчин может являться признаком уретрита.
Уретрит – это воспаление слизистой оболочки уретры. Возникает, как правило, по причине проникновения инфекций в мочеиспускательный канал, рецидивы венерических заболеваний, химического раздражения. Признаки уретрита:
- моча имеет неестественный цвет;
- лихорадка;
- проблемы с мочеиспусканием;
- неприятные ощущения в области половых органов.
Дегенеративно-дистрофические изменения – процесс утрачивания эластичности межпозвоночными дисками. Разрушение костных и хрящевых тканей в результате ожирения, малоподвижного образа жизни приводит к нарушению обмена веществ в клетках, и недостатку важных микро и макроэлементов.
Симптоматика разрушительных процессов в позвоночнике:
- при нагрузке на позвоночник возникает ноющая боль в его отделах;
- боль в пояснице носит «ломящий» характер;
- возможно повышение температуры тела;
- возникают сбои в работе органов малого таза;
- нарушается походка;
- боль отдает в нижние конечности;
- ощущается онемение и покалывание в области бедер.
Отсутствие лечения ведет к нарушению кровообращения и может привести к инвалидизации пациента.
Дать однозначный ответ на вопрос «почему при температуре болит поясница» сложно без консультации с врачом и проведения тщательной диагностики. Каждое заболевание может привести к развитию патологических процессов в организме, в том числе нарушая работу других органов. Поэтому не стоит откладывать прием к терапевту и пренебрегать рекомендациями доктора.
источник
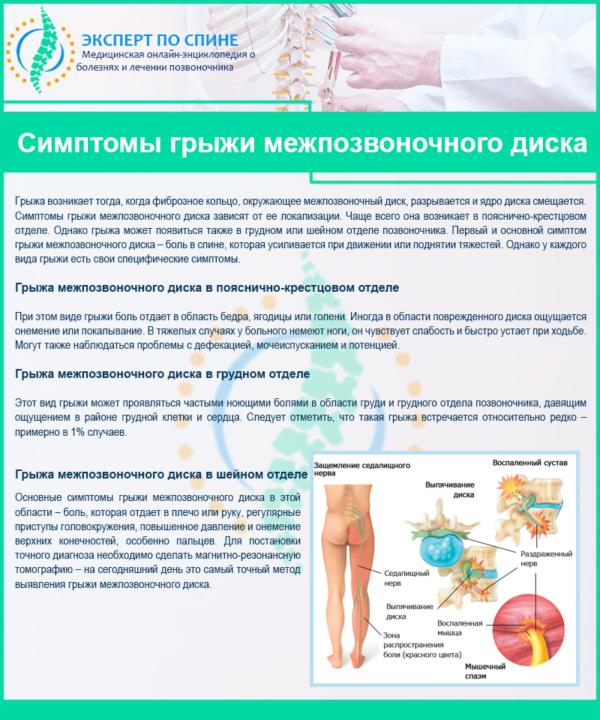
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
Многих людей в течение всей жизни сопровождает чувство холода, легкого озноба. Холод основными точками локализации избирает конечности, и связано это, как известно, с замедленным кровообращением. Но практически также часто замерзать может спина. По каким причинам возникает это явление, и стоит ли бить тревогу, если спине холодно, разберемся с этим в статье.
Зона поясницы – наиболее уязвимый участок, в котором чаще всего возникает чувство холода, стоит человеку подхватить простуду. Озноб во всем теле часто начинается со спины. Также она мерзнет, если спину просквозило. С данными ощущениями сталкивался практически каждый, многие – не однажды. Почему это происходит, и как реагировать на данный сигнал организма, который что-то да значит.
Важно! По результатам многолетней медицинской практики холод, ощущаемый в спине, может быть симптомом серьезных проблем для здоровья. Хотя в некоторых случаях его возникновение объясняется иными причинами.
Всех людей, у которых когда-либо замерзала спина, можно отнести к четырем группам.
Таблица. Группы и причины, по которым замерзает спина
| Группа | Изображение | Характеристика |
|---|---|---|
| Люди, организм которых не вырабатывает столько энергии, сколько нужно для поддержания нормальной температуры тела |  | К категории этих людей относятся хрупкие женщины, которые постоянно увлечены диетами либо люди, питающиеся недостаточно калорийно. Также в группе могут быть убежденные веганы, потребляющие пищу с низкой энергетикой, подростки, метаболизм в теле которых окончательно не отрегулирован, пожилые люди, в организме которых все процессы замедлены |
| Организм людей, относящихся к данной группе, способен вырабатывать энергию в достаточном количестве, но не может ее сохранить |  | В основном сюда относятся люди, имеющие эмоциональные проблемы. Они растрачивают энергию, которая должна поддержать температуру, на эмоции |
| Третьей группе принадлежат те, кто нормально вырабатывает и сохраняет энергию, но имеет проблемы с ее распределением в организме |  | Здесь проблема холодной спины настигает тех, кто ведет недостаточно подвижную жизнь, малоактивных, а также пожилых |
| Четвертая группа – люди, имеющие разного рода заболевания |  | Причиной холода может стать остеохондроз либо аномалия, присутствующая с рождения, грыжа или сосудистая патология, спондилез и многие другие заболевания, связанные либо с позвоночником, либо нет |
Важно! Если человека постоянно мучает холод в спине, ему необходимо отправиться к врачу и получить ответ на вопрос, почему это происходит. Данный симптом может означать наличие серьезной патологической проблемы, которую не решить без медицинского вмешательства.
Данная проблема – возникновение холодных ощущений – может являться проблемой либо патологической, либо физиологической. По крайней мере, симптомы так делятся медиками.
Данные состояния отличаются наличием четких временных рамок – холод не ощущается постоянно, а возникает лишь краткосрочно и периодически. На возникновение данного ощущения влияние оказывают следующие факторы:
- среда, воздействующая извне;
- измененное временно состояние;
- стрессовое состояние;
- состояние голода;
- недостаток сна;
- неудобная, трудная поза;
- нахождение без движения.
Как только фактор физиологического воздействия исчезает, пропадает и чувство холода. Это особенность не имеет отношения к патологическому чувству замерзания спины.
- Внешнее воздействие со стороны окружающей среды – это элементарное переохлаждение, частое пребывание в сырости, сквозняк или ветер.
- Перемены в организме могут быть как проявлением простуды, сопровождающейся ознобом, повышением потливости, так и сужения сосудов.
- Стресс является провоцирующим холод фактором, поскольку на него таким образом проявляют реакцию нервные окончания, расположенные вокруг позвоночника и производится выброс гормонов из тела коры надпочечников.
- Если человек пребывает в долгосрочной неподвижности или неудобной позе, спина немеет и в ней чувствуется холодок.
- Такая реакция организма может обнаружиться и при физическом переутомлении, большой нагрузке на спину.
После перемены позы, отдыха, исчезновения чувства голода, устранения внешних природных воздействий спина быстро согревается и приходит в нормальный температурный режим.
Причины патологического свойства серьезнее и глубже, поскольку абсолютно во всех эпизодах они сообщают о возникновении в теле неполадок или уже существующей в нем патологии.
Они имеют следующие отличительные признаки.
- Носят характер стабильности, устойчивы, повторяются, не исчезают после исчезновения раздражающих факторов, при изменении пространственной позиции, режима, образа существования.
- Могут заставить человека, чтобы уменьшить плохие ощущения, принимать нетипичную позу, которая принимает характерность и влияет на изменение состояния органов.
- Часто помимо холодеющей кожи чувствуется покалывание, обнаруживается проявление зуда, нечувствительность различных участков.
- В определенных случаях явление сопровождается болью разной силы, которая распространяется не только на спину, но и в крестец.
Если с физиологическими факторами, их возникновением и воздействием все просто и понятно, то реагирование ощущением холода на патологии, происходящее на постоянной основе, может объясняться рядом причин.
Чаще всего организм реагирует подобным эффектом на неврологические дисфункции, болезни и повреждения двигательного аппарата, патологии сердечной области, сосудистые проблемы, многочисленные инфекции.
Таблица. Причины замерзания спины вследствие патологий
| Наименование причины | Изображение | Описание | Симптомы и лечение |
|---|---|---|---|
| Грыжа | 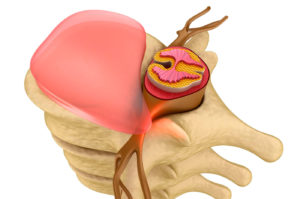 | Считается одной из главных патологических причин. Между позвонковыми хрящами оказываются стиснутыми нервные окончания, из-за этого снижается чувствительность | Подмерзание может возникать как между лопаток, так и в поясничной зоне, и внизу шеи. Пациент воспринимает это как замерзание спины. Кроме этого ощущается боль в позвоночной зоне, иррадиирующая в плечевой пояс или ягодицы, в зависимости от грыжевой локализации. Для кратковременного снятия симптомов можно принимать ванны или контрастный душ, носить согревающий пояс, но все это по согласованию с врачом |
| Остеохондроз | 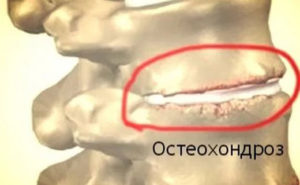 | При предшествующем грыже остеохондрозе из-за изменения высоты позвоночных хрящевых сегментов раздражаются околопозвоночные нервы | Холодные ощущения выражаются слабее и возникают не постоянно, а эпизодически. Параллельно затекает или немеет участок, поврежденный остеохондрозом. Может наблюдаться неинтенсивная боль и покалывание в спине. Первая помощь – контрастный душ или согревающая ванна. Дальше понадобится консультация доктора, который может назначить массаж |
| Спондилез | 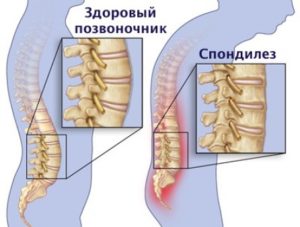 | Данная патология, которая тоже предваряет грыжевое образование, имеет более опасную форму, чем при остеохондрозе, поскольку защемление нервов практически на уровне грыжевого | Холодок в спине сопровождается болями, имеет нарастающий характер повышающейся интенсивности. Если процесс в шейной зоне, то затекают кисти и затылок. Если в грудной – неприятные ощущения присутствуют между лопатками. Поясница может неметь и «простреливать», с опусканием боли в таз и ноги. Не стоит самостоятельно проводить массажные и физкультурные процедуры. Можно согреть спину народными средствами, растираниями, теплыми обертываниями, но однократно. Затем следует посетить врача и, как и в предыдущих случаях, лечить причину |
| Полинейропатия | 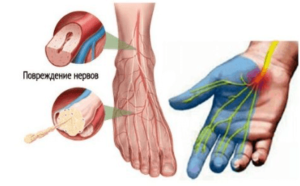 | Суть патологии при данном заболевании в том, что процесс прохождения импульсов по волокну нерва нарушен. Они не достигают целевой точки, это также дает ощущение замерзающей спины | Холодок проходит по спине эпизодически, но иногда может ощущаться сильно и неприятно. Вместе с ним наблюдается мышечная атрофия участка, может снизиться кожная чувствительность, ослабевают рефлексы. При этом поражении возможен массаж (после диагностирования и исключения заболеваний позвонков), согревающие водные процедуры. Средства, усиливающие кровоток |
| Патология сосудов | 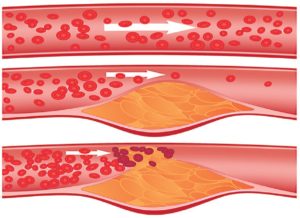 | В результате данной аномалии образуется недостаток притока к спине питательных веществ на постоянной основе. Также это случается из-за спазмирования сосудов | Патологический процесс может оказаться врожденным или возникнуть в приобретенном виде. Сопровождается, кроме холодных ощущений на коже спины (озноб), головокружениями и отечностью, временным поднятием давления или скачком температуры, слабостью. Практически во всех случаях – это, скорее, проблема не старых людей. Необходимо лечить сосуды и улучшать качество жизни, сделав ее более здоровой и активной |
| Ослабление мышечного корсета | 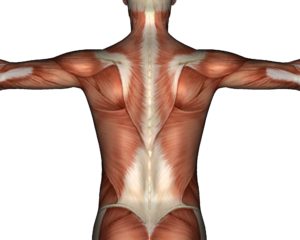 | Слабеет позвоночник, не поддерживается тонус мышечного корсета, истончается слой подкожного жира, снижается теплообмен. Отсюда постоянный холод в спине | Данный процесс носит временный характер в подростковом возрасте и приобретает постоянство и тенденцию к усилению в преклонных годах. При нем наблюдается вялость мышц, усталость, вялость, возможен хронический бронхит и образование сутулости. Подростку поможет правильное питание, укрепляющая гимнастика и время. Пожилые люди могут предпринимать согревающие местно процедуры, укутывать спину платком, спать в термобелье, пить горячий чай и больше ходить пешком |
Кстати! Женщины начинают с возрастом испытывать данные ощущения замерзания спины уже после пятидесяти, в то время как мужчины гораздо позднее – к 65 и более годам.
Итак, причины озноба в спине могут быть весьма различны и разной степени серьезности. В зависимости от их классификации принимаются меры по ликвидации данного довольно неприятного для пациента состояния.
С несерьезной причиной можно справиться самостоятельно. К ним относятся:
- сквозняк;
- озноб, связанный с повышением температуры;
- физиологические особенности;
- положение тела в пространстве;
- усталость.
Если ощущения не проходят после устранения предполагаемых факторов, способствующих их возникновению, значит, причина серьезна, и для ее устранения необходимо диагностировать патологию и начать лечение.
Все диагнозы, способствующие возникновению синдрома мерзнущей спины – остеохондроз и дистония, травма и грыжа, невроз и полинейропатия – устраняются только врачом с помощью назначенного им лечения.
Совет. Чтобы поставить диагноз, иногда достаточно визуального осмотра специалиста. Но чаще всего, особенно при наличии проблем с позвоночником, понадобятся обследования, в том числе аппаратные, такие как рентген или УЗИ.
После узнавания причины, по которой охлаждается спина, врач приступит к лечению. Когда ее удастся устранить, симптомы будут ликвидированы, и спина больше мерзнуть не будет.
Если причины холода не патологические, можно использовать ряд мер, которые являются также профилактическими, и применяются при редких случаях мерзнущей спины для недопущения их повторения.
- Можно пить горячий чай, который усиливает кровоток и обеспечивает тепловой прилив, в том числе и к области спины. Лучше всего, если это будет травяной чай или отвар.
Если холод в спине ощущается постоянно и не исчезает после приведенных выше мероприятий, либо исчезает временно, а затем возникает с новой силой, речь о серьезной болезни, которую необходимо лечить квалифицированными терапевтическими методами.
Кстати! Лечение большинства патологий, дающих ощущение холода в спине, консервативное, но иногда, в случае с грыжевым образованием в запущенной стадии, может возникнуть необходимость в оперативном устранении.
Если мерзнет спина, это не всегда опасное заболевание, но всегда достаточно серьезный сигнал организма, симптом, который не должен вызывать тревоги, но должен быть проконтролирован в своем развитии.
При мерзнущей постоянно спине, когда процесс сопровождается покалыванием или дискомфортом, желанием занять вынужденное положение, болью, онемением и другими сопутствующими симптомами, стоит записаться на прием хотя бы к терапевту.
Чтобы застраховаться от ощущения холода в спине и не допускать его возникновения, нужно соблюдать следующие меры:
- Питаться правильно, сделав акцент на отказе от жирной пищи, алкоголя, жареных блюд.
- Можно добавлять в чай лимон или имбирь, чтобы повысить уровень витаминизации и подстегнуть метаболизм.
- Не вести малоподвижную жизнь, наоборот, заниматься спортом регулярно, хотя бы посильной зарядкой.
- Ответственно подойти к выбору одежды. Следя за тем, чтобы поясница не была обнажена и не подвергалась воздействию холода.
Ощущение холода в любой части спины, как и в конечностях, не назовешь приятным. Оно доставляет дискомфорт, но часто люди не идут к врачу по данному поводу. Следует понимать, что этот симптом может являться внешним проявлением внутренней глобальной проблемы. Которую, вместе с ощущением холода, поможет устранить своевременное обращение к врачу.
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
- Консультация от 1500
- Диагностика от 0
- Рефлексотерапия от 1000
источник
Боли в пояснице – частый спутник дачного быта. Работа в саду и огороде, мелкий ежедневный ремонт дома – и вот уже вам трудно разогнуться, а отдых превращается в пытку.
Боли в пояснице — частый спутник дачного быта
Действительно, подавляющее большинство болей в спине на даче связано с проблемами опорно-двигательного аппарата. Но следует помнить, что существуют и другие заболевания, симптомом которых может быть боль в пояснице. Это важно, потому что лечение будет разным, а его отсутствие может привести к плачевным последствиям.
Давайте разберем, почему может болеть поясница на даче. Чаще всего боль в пояснице сигнализирует о том, что у вас:
- остеохондроз и невралгии;
- болезнь почек;
- панкреатит в стадии обострения.
Рассмотрим каждую из возможных причин подробнее.
Боли в пояснице могут возникать при различных почечных заболеваниях:
- гломерулонефрит – неинфекционное поражение почек;
- пиелонефрит – гнойное воспаление в почечных лоханках;
- образование и движение камней в почках и мочеточниках.
Часто заболеванию почек способствует переохлаждение, простудное заболевание или диета; легко спутать сорванную поясницу с неполадками в почках. Тем не менее, существуют симптомы, характерные именно для этого вида недугов:
- боль не связана с движениями и физической нагрузкой;
- температура тела часто повышается больше, чем до 37,5 градусов;
- легкое постукивание ребром ладони в области почек вызывает сильную боль;
- есть проблемы с мочеиспусканием – частое или слишком редкое, болезненное;
- моча становится мутной, меняет цвет.
Боли в пояснице могут быть связаны с почечными заболеваниями
Когда у человека болят почки, в первую очередь надо вызывать врача. Этот орган выполняет в организме слишком важную функцию, чтобы им рисковать. Пока врач едет к вам на дачу, постарайтесь облегчить состояние больного.
Что можно делать:
- уложить больного или помочь ему принять удобную позу;
- при наличии температуры – дать жаропонижающее средство;
- дать заболевшему спазмолитик, например, но-шпу;
- следить за давлением, температурой;
- оказывать при необходимости помощь, если человеку нужно повернуться.
Часто пишут, что при болезнях почек помогут согревающие компрессы или теплые ванны. Запомните! Делать согревающие процедуры категорически нельзя! Если боли вызваны пиелонефритом, согревание только ухудшит ситуацию, так как воспаление от тепла усиливается.
Все дальнейшие мероприятия может назначать только врач после профессионального осмотра.
Характерный симптом панкреатита – опоясывающая боль, которая начинается под ребрами слева. Далее она распространяется на живот и спину, образуя кольцо. Еще указывать на панкреатит может боль в районе пупка. При атипичных формах заболевания нередки боли в области спины, немного выше поясницы — их обычно принимают за что угодно, кроме симптома панкреатита.
Боль в спине при остром панкреатите очень сильная
Доврачебная помощь при панкреатите включает:
- голод (заболевшему до осмотра категорически нельзя есть);
- удобное положение (помогите человеку занять его), покой и комфорт;
- умеренное питье (можно понемногу давать обычную воду);
- контроль состояния (не оставляйте больного в одиночестве).
Есть положения тела, которые помогают снизить боль: коленно-локтевая поза и поза эмбриона.
Такое положение помогает снизить боль
Остеохондроз – это болезнь суставных хрящей, которые соединяют позвонки. Из-за их патологии происходит защемление корешков спинного мозга, что и является причиной боли. В группе риска по остеохондрозу находится любой человек старше 30 лет, а в последнее время этот диагноз нередко встречается у подростков и совсем молодых людей.
Основная причина приступа болей в спине — подъем тяжестей, длительная работа в неудобном положении (например, прополка или садовые работы). Развитие остеохондроза провоцируют и длительные автомобильные поездки, когда человек постоянно находится в сидячем положении.
Такая боль в пояснице может настигнуть почти каждого. Распознать остеохондроз вы сумеете по следующим симптомам:
- поясница ноет, боль отдает в ногу;
- боль становится сильнее при движении, смене положения, нагрузке;
- могут беспокоить жгучие или стреляющие боли – «прострелы»;
- после долгого пребывания в одной позе ее трудно и больно менять;
- чувствительность ног и ягодиц снижается, появляется чувство «мурашек»;
- ноги мерзнут, нарушается выделение пота.
Температуры при остеохондрозе не бывает.
Боль при остеохондрозе может настигнуть в любой момент
Если вы полностью уверены, что дело именно в позвоночнике, человеку помогут следующие меры:
- шерстяной пояс или шерстяной платок на область поясницы;
- лечь на жесткую поверхность: доска, стол, жесткий матрас;
- прием нестероидных противовоспалительных средств – ибупрофен, диклофенак, мелоксикам;
- местные противовоспалительные мази.
Важно помнить: обезболивающие нельзя принимать на голодный желудок. Они раздражают слизистую оболочку и могут вызвать гастрит или язву. Если вы не уверены в диагнозе, обращайтесь к врачу – прием противовоспалительных препаратов при проблемах с желудком или поджелудочной железой способен усугубить ситуацию.
Ни в коем случае не пытайтесь самостоятельно «вправить» спину – этим можно усилить боль, а то и нанести вред спине.
При обострении остеохондроза не рекомендуются разогревающие процедуры. Ни в коем случае нельзя принимать горячую ванну или париться в бане. После разогрева человек почувствует временное облегчение, затем боли значительно усилятся.
Если подобные боли беспокоят вас часто, следует сделать МРТ (снимок поясничного отдела позвоночника) и обратиться к неврологу.
Важно! Если после приема противовоспалительных препаратов вы почувствовали облегчение или полное исчезновение боли, не стоит возобновлять физическую нагрузку. Больному нужен покой — вплоть до постельного режима — еще некоторое время.
Физические нагрузки при боли в спине противопоказаны
Невралгия – это воспаление нерва. Симптомы невралгических поясничных болей похожи на признаки остеохондроза: спина реагирует на движения, заболевший боится пошевелиться. Но есть и специфические моменты:
- боль распространяется вдоль воспаленного нерва;
- характер боли «дергающий», она может затихать и внезапно появляться даже в покое;
- цвет кожи и потоотделение могут меняться, в мышцах возникает дрожь;
- если на спину надавить, боли возникают с обеих сторон позвоночника.
Вылечить невралгические боли трудно, но пытаться их облегчить – необходимо. Помогут заболевшему:
- обезболивающие противовоспалительные препараты – диклофенак, ибупрофен, вольтарен, мелоксикам;
- лекарства, снимающие спазм – но-шпа, спазмалгон;
- полный покой.
При сильных невралгических болях пациента лучше госпитализировать. Врачи в стационаре применяют при невралгиях новокаиновые блокады.
Помните! Применяя лекарственные препараты без медицинской консультации и обследования, вы можете подвергать риску свое здоровье.
источник
Воспалительные процессы в организме могут развиваться весьма стремительно.
К заболеваниям, при которых болит спина и повышается температура тела, относят следующее:
- Грипп. При развитии этой болезни температура превышает 37-38 градусов, появляется общая слабость и озноб, головная боль. В некоторых случаях даже возникает тошнота и рвота. Отдельные пациенты испытывают боли в пояснице, которые могут существенно усиливаться при кашле.
Если появляются подобные симптомы, обязательно нужно обратиться к врачу. Грипп может приводить к опасным осложнениям – пневмонии и абсцессу легкого. Именно они и провоцируют боли в пояснице при кашле. - Пиелонефрит. При воспалении почек сразу увеличивается температура тела – обычно она значительно превышает 37 градусов. В некоторых случаях у больного появляется озноб и возникает тошнота, которая даже может привести к рвоте. Помимо этого, сильно болит поясница, причем дискомфорт, как правило, носит односторонний характер.
При этом заболевании обычно возникает тупая, ноющая боль разной степени интенсивности, которая нарастает при чихании и кашле. При этом нарушения мочеиспускания появляются не всегда, потому они не считаются ключевым симптомом.
Если вовремя не обратиться к врачу, пиелонефрит приобретет хронический характер. Также при воспалении почек может начаться гнойный процесс – в этом случае наблюдается очень высокая температура тела. - Мышечные травмы. Чаще всего растяжение мышечной ткани наблюдается при выполнении физических упражнений. В большинстве случаев эта ситуация не представляет опасности для здоровья. Чтобы справиться с подобными симптомами, нужно обеспечить пострадавшему покой и исключить физические нагрузки.
При повреждении мышц боль бывает разной – острая, ноющая, тупая. В большинстве случаев она появляется при поднимании тяжелых предметов, неудачном движении или нахождении на сквозняке. В некоторых ситуациях болевой синдром нарастает после стрессов. - Остеомиелит и туберкулез позвоночника. В этом случае наблюдается постоянная ноющая боль в пояснице, увеличение температуры до 37 градусов. Данные заболевания сегодня встречаются крайне редко, однако иногда все же наблюдаются такие случаи. В этой ситуации категорически запрещено самолечение. Позднее обращение к врачу может привести к летальному исходу.
Наличие других проявлений при боли в пояснице и повышении температуры более 37-38 градусов может говорить о развитии различных заболеваний.
Если у женщины возникают боли в животе, причиной может служить цистит. При этом заболевании в моче присутствуют кровянистые выделения. Кроме того, при мочеиспускании наблюдается дискомфорт. В запущенных случаях у женщины возникает острая боль и озноб. Также болевые ощущения в животе и понос могут говорить о нарушениях в работе органов пищеварения.
Появление подобных симптомов у мужчин может свидетельствовать о нарушении в работе пищеварительной или мочеполовой системы. Также острая боль в пояснице и животе на фоне повышения температуры может свидетельствовать о развитии простатита.
Если не только болит поясница, но и подташнивает, существует угроза появления патологий желудка или двенадцатиперстной кишки. Такие симптомы могут свидетельствовать о язвенной болезни и других недугах. Довольно часто наблюдаются также нарушения стула – к примеру, понос. Кроме того, тошнота и болевые ощущения могут свидетельствовать о развитии аппендицита. В этом случае тошнота чаще всего заканчивается рвотой.
Если болевой синдром в спине имеет высокую интенсивность, а температуру не удается снизить даже после применения жаропонижающих средств, это может говорить о развитии опухолевого образования в позвоночнике. Такие же симптомы могут возникать при воспалении поджелудочной железы или защемлении позвоночных дисков.
Если заболевание связано с повреждением мышечной ткани, нужно обеспечить пострадавшему полный покой. После прекращения нагрузки на спину, болевой синдром уменьшится. Такой приступ может наблюдается в течение 30 минут или нескольких часов. В любом случае после купирования обострения нужно посетить врача, который поможет предотвратить воспаление.
Чтобы избежать проблем с позвоночником, специалист может назначить такие методы лечения:
Наши читатели рекомендуют
Для профилактики и лечения БОЛЕЗНЕЙ СУСТАВОВ наша постоянная читательница применяет набирающий популярность метод БЕЗОПЕРАЦИОННОГО лечения, рекомендованный ведущими немецкими и израильскими ортопедами. Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
Если у человека наблюдается высокая температура, слабость, озноб, головная боль, дискомфорт в спине и ногах, скорее всего, причиной является вирусное заболевание. В такой ситуации обязательно нужно получить врачебную консультацию.
Чтобы предотвратить развитие опасных осложнений, нужно принимать обезболивающие и противовирусные препараты. В некоторых случаях показано применение антибактериальных средств – они требуются в случае присоединения бактериальной инфекции.
Если у человека есть подозрение на пиелонефрит, следует срочно обратиться к врачу. Болевой синдром в пояснице и ногах, головная боль, озноб, повышение температуры не должны оставаться без внимания, иначе есть риск развития хронического процесса.
Болевые ощущения в пояснице и ногах на фоне повышения температуры тела наблюдаются довольно часто. Данное состояние может сопровождаться дополнительными симптомами – может наблюдаться тошнота, озноб, головные боли, слабость, понос. Только тщательный анализ клинической картины поможет поставить правильный диагноз, а для этого необходимо своевременно обратиться к врачу.
источник